 kinderneurologie
kinderneurologie
Wat is het syndroom van West?
Het syndroom van West is een ernstig leeftijdsgebonden epilepsiesyndroom met een bepaald type epilepsieaanvallen (salaamkrampen genoemd), typische afwijkingen op het hersenfilmpje/EEG (hypsaritmie genoemd) wat leidt tot een stilstand in de ontwikkeling van het kind zolang de epilepsie niet onder controle gekregen is.

Hoe wordt het syndroom van West ook wel genoemd?
Het syndroom is genoemd naar een arts die West heet en die dit syndroom voor het eerst beschreven heeft bij zijn eigen zoon.
Syndroom van West in wording
Tegenwoordig wordt vaak niet meer afgewacht tot kinderen voldoen aan alle criteria om te mogen spreken van het syndroom van West voordat gestart wordt met een behandeling. Wanneer nog niet aan alle criteria wordt voldaan, wordt gesproken van syndroom van West in wording.
Infantiele spasmen
Een ander woord wat voor West syndroom wordt gebruikt zijn infantiele spasmen. De term infantiel geeft aan dat de epilepsie ontstaat op de babyleeftijd. Spasme is een andere naam voor het soort epilepsieaanvallen die kinderen met dit syndroom krijgen.
Infantile epileptic spasm syndrome
Ook wordt de Engelse term Infantile Epileptic Spasms syndrome gebruikt. Dit wordt afgekort tot de letters IESS.
DEE
Het West syndroom valt onder een groep epilepsievormen die DEE wordt genoemd. DEE staat voor de Engelse woorden Developmental and Epileptic Encephalopathy. Dit is een groep epilepsievormen waarbij de epilepsie, wanneer deze niet onder controle te krijgen is door middel van behandeling, grote gevolgen heeft voor de ontwikkelingsmogelijkheden van een kind.

Bij wie komt het syndroom van West voor?
Het syndroom van West komt voor op de kinderleeftijd tussen de leeftijd van 0 tot 2 jaar. Meestal begint het syndroom van West tussen de leeftijd van 3 en 10 maanden. Bij een op de tien kinderen ontstaat het West syndroom nog na de leeftijd van een jaar.
Na de leeftijd van één jaar kan het syndroom van West geleidelijk overgaan in een ander epilepsiesyndroom, vaak het syndroom van Lennox-Gastaut.

Hoe vaak komt het syndroom van West voor?
Het syndroom van West komt in Nederland bij één op de 2000-4000 kinderen voor.
Eén op de vier kinderen waarbij epilepsie ontstaat voor de leeftijd van een jaar blijkt het West syndroom te hebben.
Jongens hebben 1,5 keer vaker het syndroom van West dan meisjes.

Wat is de oorzaak van het syndroom van West?
Verschillende oorzaken
Het syndroom van West kent verschillende oorzaken, zoals een hersenbeschadiging, genetische syndromen of een stofwisselingsziekte. Het lukt bij ongeveer drie op de vijf kinderen om de oorzaak van het ontstaan van het syndroom van West te achterhalen.


Genetische syndromen
Een fout in het erfelijk materiaal kan er voor zorgen dat de hersenen anders aangelegd worden dan gebruikelijk. Dit is een van de meest voorkomende oorzaken van het ontstaan van het syndroom van West. Er kan sprake zijn van een verandering in de chromosomen zelf, zoals het Down syndroom, of van een fout in het DNA leidend tot een bepaald syndroom zoals tubereuze sclerose, CDKL5-syndroom, het KCNQ2-syndroom, het STXBP1-syndroom, het SCN2A-syndroom, het Rett syndroom, ARX-syndroom, het FOXG1-syndroom, het Angelman syndroom, het Sturge Weber syndroom, neurofibromatose type 1, het Aicardie syndroom , en het EFMR-syndroom. Maar in principe kunnen alle syndromen die zorgen voor het ontstaan van een veranderde hersenaanleg de oorzaak zijn van het ontstaan van het syndroom van West. Het komt ook voor dat op de MRI scan te zien is dat de hersenen anders aangelegd zijn dan gebruikelijk, zonder dat het lukt om een afwijking in de chromosomen of het DNA aan te tonen.
Hersenbeschadiging
Een andere veel voorkomende oorzaak van het ontstaan van het West syndroom is een hersenbeschadiging. Vaak gaat het om een hersenbeschadiging als gevolg van zuurstoftekort in de hersenen ontstaan tijdens de zwangerschap of rondom de bevalling. Bij kinderen die te vroeg geboren zijn, kan een hersenbeschadiging het gevolg zijn van een bloeding in de hersenen. Ook kan een hersenvliesontsteking of een hersenontsteking zorgen voor het ontstaan van een hersenbeschadiging. Een val op het hoofd kan ook zorgen voor het ontstaan van een hersenbeschadiging
Stofwisselingsziekte
Ook stofwisselingziektes kunnen de oorzaak zijn van het ontstaan van het syndroom van West. Stofwisselingsziektes die de oorzaak kunnen zijn van het ontstaan van het syndroom van West zijn het GLUT1-deficientie syndroom, pyridoxine afhankelijke epilepsie, de ziekte van Menkes en mitochondriële ziektes.

Oorzaak onbekend
Bij 3 van de 5 kinderen lukt het om een oorzaak voor het syndroom van West vast te stellen, bij 2 op de 5 kinderen lukt momenteel niet. Wellicht gaat dit met verbeteren van de genetische technieken de komende jaren veranderen.
Deze groep wordt ook wel cryptogeen West syndroom genoemd.

Wat zijn de symptomen van het syndroom van West?
Salaamkrampen
Salaamkrampen zijn korte snelle bewegingen van 1-2 seconden waarbij hoofd, armen en benen plotseling tegelijkertijd gebogen worden. Het ziet er een beetje uit of het kind schrikt en in elkaar kruipt. Soms kunnen hoofd, armen en benen juist gestrekt worden. Vaak komt er een serie salaamkrampen achter elkaar. In het begin van het ontstaan van het syndroom bestaat een serie wellicht uit 2-3 krampen achter elkaar, wanneer het syndroom langer bestaat dan kunnen wel 20-100 krampen achter elkaar komen.
Tussen de salaamkrampen in zitten vaak enkele seconden. Na een serie salaamkrampen gaan sommige kinderen huilen of juist lachen.
De meeste kinderen hebben meerdere clusters met salaamkrampen per dag.

Aanleiding
Salaamkrampen komen het meest voor in de periode rondom het wakker worden of rondom het in slaap vallen. Tijdens de slaap zelf komen, komen zelden salaamkrampen voor.
Bij sommige kinderen lijkt voeding ook salaamkrampen te kunnen uitlokken. Een deel van de kinderen krijgt salaamkrampen wanneer ze schrikken door een plotseling hard geluid of een onverwachte aanraking.
Veranderd ademhalingspatroon
Vaak verandert het ademhalingspatroon tijdens een serie salaamkrampen. Vaak ontstaan er kortdurende pauzes tussen verschillende ademhalingen in.
Veranderde stand van de ogen
Bij drie van de vijf kinderen met salaamkrampen zijn de ogen tijdens de krampen weg gedraaid naar een kant. Ook kunnen schokkende oogbewegingen voorkomen, dit wordt een nystagmus genoemd.

Subtiele aanvallen
Een deel van de kinderen heeft ook subtiele aanvallen tussendoor, waarin kinderen een paar keer achter elkaar gapen, een ademsnik hebben of een grimas op hun gezicht maken, zonder dat de armen en de benen en de romp een beweging maken.
Stilstand in de ontwikkeling
Kinderen die het syndroom van West ontwikkelen gaan stilstaan in hun ontwikkeling. Ze leren geen nieuwe vaardigheden meer aan zoals bijvoorbeeld rollen. Bij twee op de drie kinderen is dit al zichtbaar voordat de salaamkrampen optreden. Ook kunnen kinderen vaardigheden die ze al beheersten gaan verliezen, wanneer het niet lukt om de epilepsie onder controle te krijgen.

Verlies lachen en oogcontact
Ook worden kinderen vaak stiller en lachen ze niet meer. Kinderen die het syndroom van West krijgen maken meestal ook nauwelijks oogcontact meer zolang de aanvallen niet onder controle te krijgen zijn.
Witte vlekken op de huid
Witte vlekken op de huid kunnen wijzen op de aandoening tubereuze sclerose die regelmatig de oorzaak is van het ontstaan van het syndroom van West.

Hoe wordt de diagnose syndroom van West gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met salaamkrampen wat stilstand in de ontwikkeling kan het syndroom van West worden vermoed. Er zal een EEG nodig zijn om de diagnose te bevestigen. Benigne infantiele myoclonus kan veel lijken op het syndroom van West, deze kinderen hebben echter nooit aanvallen in de slaap en blijven zich normaal ontwikkelen.
Beginnende salaamkrampen worden door niet-artsen vaak niet herkend. Er wordt dan vaak gedacht dat het kind buikkrampen (kolieken) heeft.
EEG
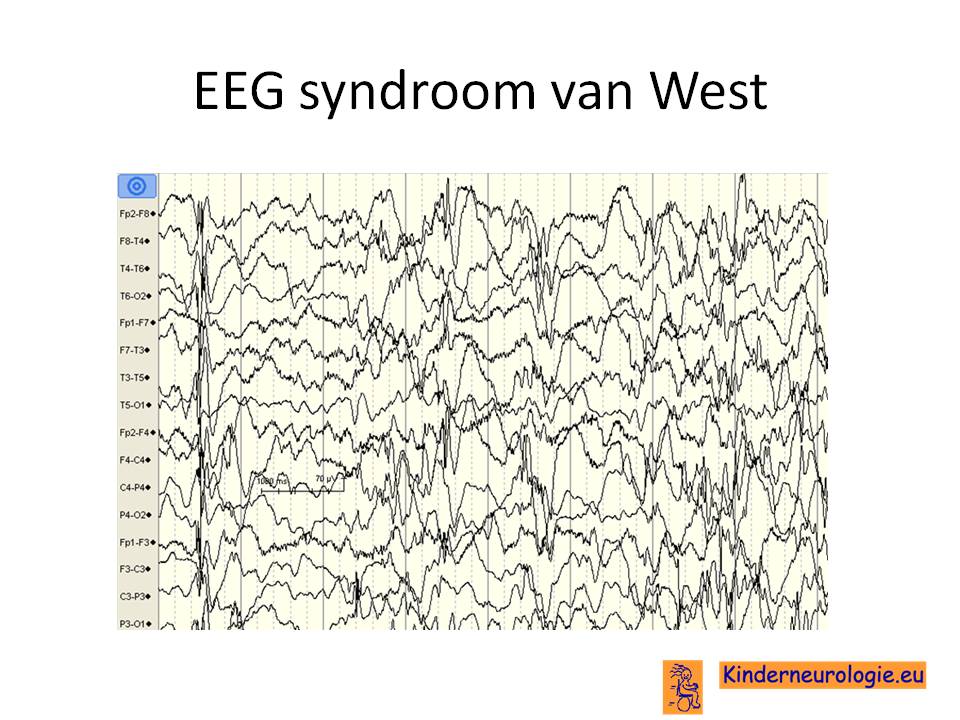
Een EEG kan de diagnose syndroom van West bevestigen. Op het EEG is te zien dat op verschillende plekken in de hersenen tegelijkertijd epileptische activiteit aanwezig is met grote uitslagen (hoge amplitude). Het EEG beeld is heel typisch en wordt ook wel hypsaritmie genoemd. Meestal zijn de EEG afwijkingen in beide hersenhelften in dezelfde mate aanwezig. Soms is er verschil tussen rechts en links, dit wordt asymmetrische hypsaritmie genoemd.
Er zijn ook periodes waarin er in de hele hersenen bijna geen elektrische activiteit aanwezig is, dit wordt electrodecrementie genoemd. Dit is juist vaak het moment waarop de salaamkramp optreedt.
Het is belangrijk dat het kind tijdens het EEG een of meerdere keren in slaap valt en wakker wordt. Wanneer het EEG alleen maar gemaakt is wanneer het kind wakker is, dan kan beginnende hypsaritmie gemist worden.
MRI scan van de hersenen
Door middel van een MRI scan van de hersenen kan gekeken worden of er sprake is van een beschadiging van de hersenen als gevolg van zuurstoftekort of als gevolg van een hersenbloeding. Ook kan een aanlegstoornis van de hersenen zichtbaar worden door middel van een MRI scan. De aandoening tubereuze sclerose geeft typische goed herkenbare afwijkingen op de MRI scan.

Genetisch onderzoek
Door middel van bloedonderzoek kan gekeken worden of er sprake is van een afwijking van de chromosomen. Meestal wordt hiervoor een zogenaamd Array onderzoek verricht. Ook kan gericht gekeken worden naar het voorkomen van bijvoorbeeld een verandering in het genetische materiaal van het CDKL5-gen, FOXG1-gen, het STXBP1-gen of het ARX-gen
Tegenwoordig wordt steeds meer gebruikt gemaakt van zogenaamde genenpannels. Dit is een test waarin in een keer alle mogelijke veranderingen in het DNA die epilepsie kunnen geven tegelijkertijd kunnen worden onderzocht. Een klinisch geneticus kan advies geven welk onderzoek het beste aangevraagd kan worden.
Stofwisselingsonderzoek
Aan de hand van bloed en urine onderzoek kan gekeken worden of er sprake is van stofwisselingsziekte. Ook kan onderzoek van hersenvocht (liquor) verkregen door middel van een ruggenprik nodig zijn om te kijken naar bepaalde stofwisselingsziektes die het syndroom van West kunnen geven. Stofwisselingsziektes die de oorzaak kunnen zijn van het ontstaan van het syndroom van West zijn het GLUT1-deficientie syndroom, pyridoxine afhankelijke epilepsie, biotinidase deficiëntie mitochondriële ziektes.
Oogarts
De oogzenuw is onderdeel van de hersenen. De oogarts kan de oogzenuw en het netvlies onderzoeken door middel van een speciaal apparaat. Soms kan op deze manier een clue gekregen worden wat de oorzaak is van het ontstaan van het syndroom van West. De oogarts kan bijvoorbeeld bij aandoening als tubereuze sclerose of het Aicardie syndroom herkennen aan de hand van specifieke afwijkingen in het oog.

Onderzoek van de huid
Onderzoek van huid is ook heel belangrijk bij kinderen met salaamkrampen. Witte vlekken op de huid kunnen een aanwijzing zijn voor de aandoening tubereuze sclerose. Bij kinderen met een blanke huid kunnen deze witte vlekken lastig te zien zijn. Daarom wordt met een speciale blauwe lamp (woods lamp) gekeken of er aanwijzingen zijn voor deze witte vlekken.
Rode verkleuring in het gezicht kan een aanwijzing zijn voor het Sturge Weber syndroom. Licht bruine vlekken op de huid een aanwijzing voor de aandoening neurofibromatose type I.
Gele korstjes op de blaasjes op verschillende plekken op de huid op de aandoening incontinentia pigmenti.

Hielprikkaart
Door het opvragen van de hielprikkaart die bij alle kinderen in Nederland na de geboorte wordt afgenomen, kan getest worden of het kind tijdens de zwangerschap een infectie heeft opgelopen. Infecties die kunnen voorkomen tijdens de zwangerschap zijn CMV, Toxoplasmose en Herpes.

Hoe wordt het syndroom van West behandeld?
Prednison
Het West syndroom zal behandeld moeten worden door middel van medicijnen. Meestal wordt gekozen voor het medicijn prednisolon gedurende 2 weken, waarna de hoeveelheid prednison geleidelijk aan weer wordt afgebouwd. Vaak wordt vier keer per dag 10 mg prednison gegeven, bij onvoldoende effect kan dit na 1 week opgehoogd worden naar drie keer per dag 20 mg. Voorheen werden ook wel injecties met ACTH gegeven, deze waren in Nederland echter niet meer goed leverbaar. Behandeling met prednisolon blijkt hetzelfde effect te hebben als deze zogenaamde ACTH-kuur. Het lukt hiermee om bij zes van de tien kinderen met het syndroom van West de epilepsieaanvallen onder controle te krijgen.
Hoe sneller na het ontstaan van de eerste symptomen gestart wordt met de behandeling met prednisolon, hoe groter de kans dat dit effect gaat hebben.
Binnen twee weken moet er zichtbaar effect zijn van de behandeling, anders wordt overgegaan naar een andere vorm van behandeling.
Tegenwoordig wordt er ook voor gekozen om de behandeling met prednison meteen te combineren met een behandeling met het medicijn vigabatrine.
Dit zorgt op de korte termijn dat de kans groter wordt dat de epilepsieaanvallen verdwijnen (bij zeven op de tien kinderen verdwijnen de epilepsieaanvallen), maar heeft geen invloed op de kans dat kinderen na 18 maanden nog epilepsie hebben en ook geen invloed op de ontwikkelingsmogelijkheden.

Andere medicijnen
Kinderen waarbij het syndroom van West wordt veroorzaakt door de aandoening tubereuze sclerose reageren heel goed op het medicijn vigabatrine (Sabril®). Bij hen wordt er vaak voor gekozen om dit medicijn als eerste te geven. Vigabatrine wordt ook gegeven aan kinderen die na 2 weken behandeling met prednisolon niet aanvalsvrij zijn geworden. Wanneer de vigabatrine effect heeft, wordt dit gedurende 4 maanden gegeven en daarna geleidelijk aan afgebouwd. Langdurig gebruik van vigabatrine geeft een verhoogde kans op het ontstaan van problemen met zien. Dit is de reden dat vigabatrine meestal niet langer dan een jaar gegeven wordt. Toevoegen van het voedingssupplement taurine kan de kans op het krijgen van deze problemen met zien als gevolg van langdurig gebruik van vigabatrine verlagen.
Wanneer de vigabatrine niet werkt kunnen andere medicijnen gebruikt worden zoals zonisamide, nitrazepam, clonazepam, valproaat, levetiracetam of topiramaat. Ook hiervoor geldt, binnen twee weken merkbaar effect, zo niet dan overschakelen naar een andere vorm van behandeling.
Bij kinderen met tubereuze sclerose kan behandeling met rapamyicine of everolimus meerwaarde hebben, bij kinderen met een mutatie in een GRIN-gen memantine en bij kinderen met een fout in het KCNQ2-gen
retigabine, maar dit medicijn is in Nederland nog niet geregisteerd. Wanneer uw kind het lastig vindt om medicijnen in te nemen, vindt u hier tips voor innemen

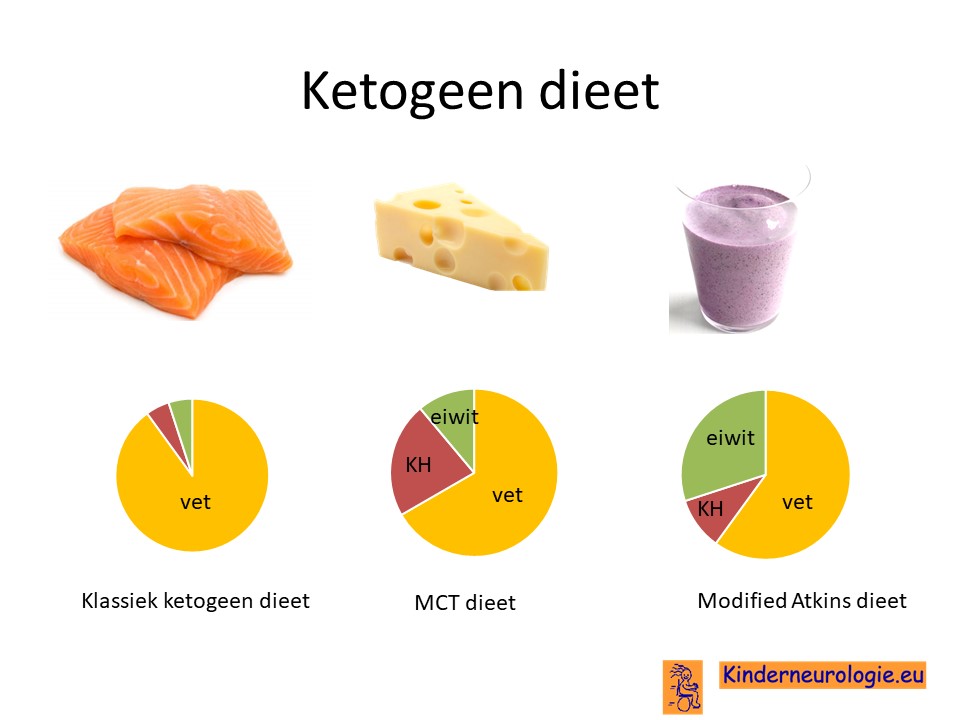
Ketogeen dieet
Wanneer het niet lukt om met prednisolon en vigabatrine en een ander medicijn de aanvallen onder controle te krijgen, dan is het ketogeen dieet de volgende stap. Dit is een dieet waarbij in de voeding veel vetten en weinig suikers en eiwitten bevat. Er bestaat speciale ketogene drinkvoeding die kinderen uit een fles kunnen drinken.
Geen aanvallen en EEG geen hypsaritmie
Het doel van de behandeling is er voor te zorgen dat het kind geen salaamkrampen meer heeft. Daarnaast moet ook het EEG geen hypsaritmie meer laten zien. Pas dan is de behandeling succesvol. Indien de aanvallen weg zijn, maar het EEG nog wel hypsaritmie laat zien, moet de behandeling geïntensiveerd worden.
Epilepsiechirurgie
Wanneer tubereuse sclerose de oorzaak is van het ontstaan van het syndroom van West of een herseninfarct en het niet lukt om de epilepsie onder controle te krijgen met prednisolon en vigabatrine, dan valt epilepsiechirurgie te overwegen. Hierbij wordt een deel van de hersenen die de bron is voor het ontstaan van epilepsieaanvallen weggehaald. In Nederland gebeurt dit bij kinderen alleen in het UMC in Utrecht.
Ook wanneer er sprake is van een hersenbeschadiging van de hersenschors aan een kant van de hersenen en de epilepsie niet onder controle te krijgen is, valt epilepsiechirurgie te overwegen.

Fysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kind zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt. Ook kan een fysiotherapeut adviezen geven over tillen en verplaatsen.
Logopedie
De logopediste kan advies geven wanneer er problemen zijn met drinken, slikken of eten. Soms kan een speciale speen (special need speen) helpen om drinken gemakkelijker te maken.
Het kan helpen om voeding fijn te snijden of fijn te malen. Een goede houding aan tafel kan slikken makkelijker maken.
Een logopediste kan helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Door middel van oefeningen kunnen de spieren rondom de mond getraind worden.
Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze geen woorden kunnen gebruiken of moeilijk verstaanbaar zijn. Sommige kinderen hebben baat bij een spraakcomputer.

Ergotherapie
Een ergotherapeut kan advies geven over hulpmiddelen die de verzorging van een kindje met met een ontwikkelingsachterstand gemakkelijker kan maken. Ook kan de ergotherapeut advies geven over materialen die de ontwikkeling van een kind kunnen stimuleren.
Revalidatiearts
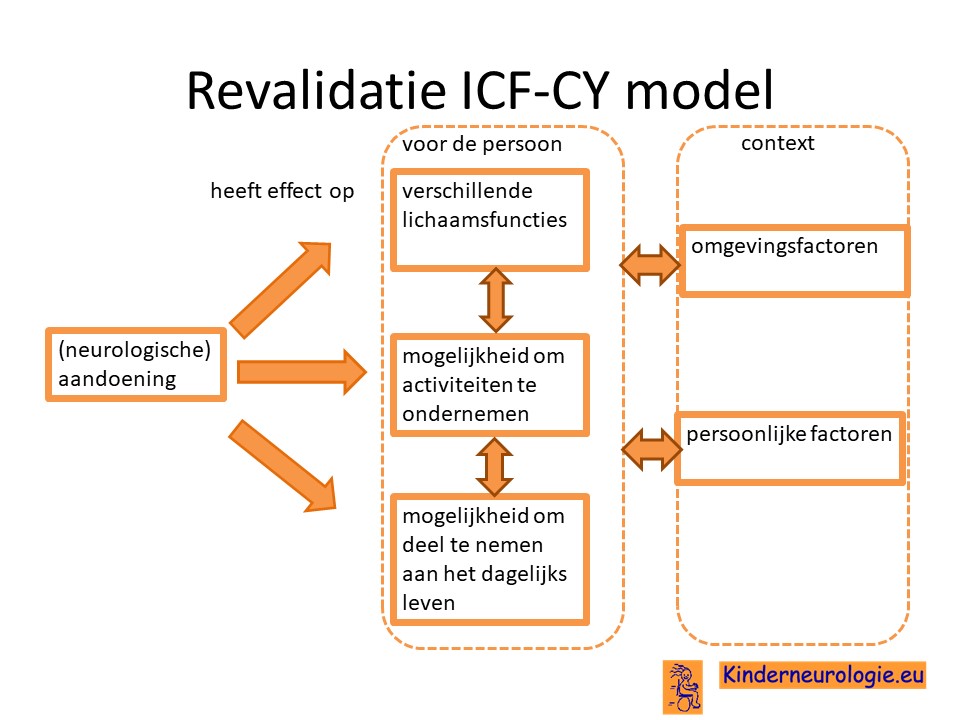
De revalidatiearts coördineert de verschillende behandelingen en vervolgt de ontwikkeling van kinderen met een ontwikkelingsachterstand. Bij problemen wordt gekeken wat voor oplossing er voor deze problemen te bedenken is. Vaak doet de revalidatiearts dit aan de hand van ICF-CY model. Er wordt gekeken wat het effect is van de aandoening op de verschillende lichaamsfuncties van het kind, de mogelijkheid om activiteit te ondernemen (bijvoorbeeld eten, aankleden, spelen) en de mogelijkheden om deel te nemen aan het dagelijks leven. De revalidatiearts denkt samen met een team mee welke oplossingen er te bedenken zijn voor een bepaald probleem.
De revalidatiearts geeft ook adviezen voor aangepaste schoenen of het gebruik van bijvoorbeeld spalken.
De revalidatiearts geeft ook adviezen voor het juiste onderwijs van het kind. Sommige kinderen gaan naar de school die verbonden is aan het revalidatiecentrum.
Ook voor jongere kinderen bestaan op het revalidatiecentrum vaak groepjes waarin de kinderen gedurende een dagdeel therapie krijgen waarin hun ontwikkeling gestimuleerd wordt.
Kinder- en jeugdpsychiater
Een kinder-en jeugdpsychiater kan advies geven hoe om te gaan met gedragsproblemen zoals autisme. Soms is het nodig om gedragsregulerende medicatie zoals risperidon of aripiprazol voor prikkelovergevoeligheid in het kader van autisme te geven. Per kind moeten de eventuele voordelen van het gebruik van deze medicijnen worden afgewogen tegen de nadelen ervan. Wanneer uw kind het lastig vindt om medicijnen in te nemen, vindt u hier tips voor innemen medicijnen.
Dagopvang
Vanaf de leeftijd van 2 maanden kunnen kinderen die niet naar een reguliere kinderdagopvang kunnen, naar een speciale kinderdagopvang toe gaan. Er bestaat speciale therapeutische peutergroepen in revalidatiecentra, of dagopvang in een orthopedagogisch dagcentrum (ODC) of in een medische kinderdagcentrum (MKD). Het hangt van de problemen die het kind ervaart af (zoals epilepsie of gedragsproblemen), welke vorm van dagopvang het meest geschikt is. Aanmelding voor een ODC of een MKD verloopt via de gemeente (vaak cia het centrum jeugd en gezin, via het jeugdteam of via het sociaal wijkteam). Aanmelding voor een therapeutische peutergroep in een revalidatiecentrum verloopt via de revalidatiearts.

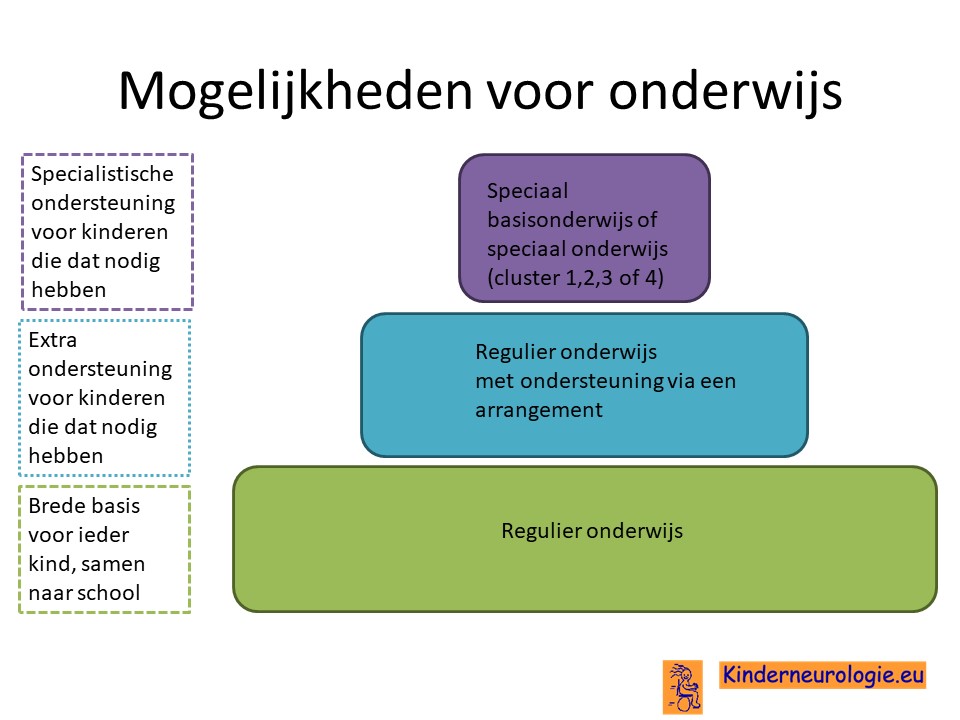
School
Een deel van de kinderen waarbij de ontwikkeling normaal verloopt, volgt vaak regulier onderwijs. Kinderen met een ontwikkelingsachterstand volgen vaak speciaal onderwijs. In het speciaal onderwijs zijn de klassen kleiner en kan het lesprogramma meer afgestemd worden op de mogelijkheden van het kind. Vaak volgen kinderen MLK (moeilijk lerend) of ZMLK (zeer moeilijk lerend) onderwijs.
Voor een deel van de kinderen is het niet haalbaar om onderwijs te volgen. Zij gaan naar een dagcentrum waar kinderen een dagprogramma volgen.Het LWOE kan leerkrachten adviezen geven hoe kinderen met epilepsie op school het beste begeleid kunnen worden.
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van een kindje met het syndroom van West een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is.

Contact met andere ouders
Door het plaatsen van een oproep op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders die het syndroom van West hebben (gehad).
Wat betekent het syndroom van West voor de toekomst?
Verdwijnen van het syndroom
Het doel van de behandeling is om te zorgen dat het syndroom van West helemaal verdwijnt. Dit is niet gemakkelijk en lukt slechts bij één op de 6 tot 10 kinderen volledig. Hoe sneller er na het ontstaan van de eerste symptomen gestart wordt met behandeling, hoe groter de kans dat het syndroom van West onder controle te krijgen is. Ook bij kinderen die vlot reageren op behandeling is de kans groter dat het syndroom onder controle te krijgen is. Kinderen waarbij de oorzaak van het ontstaan van West zuurstoftekort of een herseninfarct is, hebben ook een grotere kans dat de aanvallen onder controle te krijgen zijn. Wanneer het lukt om het syndroom onder controle te krijgen, dan zal de ontwikkeling van het kind weer verder gaan.
Bij een groot deel van de kinderen is het moeilijk om het syndroom onder controle te krijgen. De ontwikkeling van deze kinderen gaat dan niet of nauwelijks vooruit, wat grote gevolgen heeft voor de ontwikkeling van het kind. Uiteindelijk zal bij alle kinderen het West syndroom vanzelf verdwijnen ook als het niet lukt om het syndroom onder controle te krijgen. Bij zeven van de tien kinderen is het syndroom niet meer aanwezig op de leeftijd van 5 jaar en bij vrijwel alle kinderen op de leeftijd van 12 jaar. Kinderen hebben dan inmiddels wel een enorme ontwikkelingsachterstand opgelopen. Ook kan het syndroom van West overgaan in een ander epilepsiesyndroom (syndroom van Lennox-Gastaut).
Lennox-Gastaut syndroom
Na de leeftijd van een jaar kan het syndroom van West overgaan in een ander epilepsiesyndroom, vaak het syndroom van Lennox-Gastaut. Dit gebeurt bij één op de 5-6 kinderen, vooral bij kinderen waarbij het moeilijk lukt om de epilepsieaanvallen onder controle te krijgen. Kinderen met het Lennox-Gastaut kunnen allerlei soorten epilepsieaanvallen krijgen. Heel kenmerkend zijn aanvallen waarbij kinderen plotseling helemaal slap worden en hierdoor vallen. Dit worden atone aanvallen genoemd.
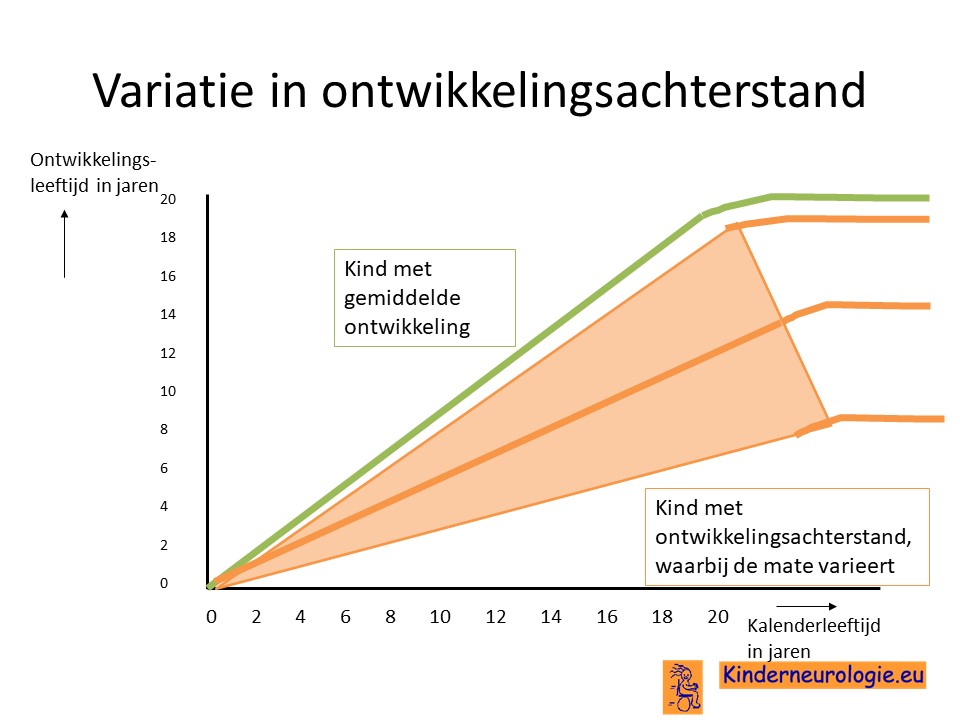
Ontwikkelingsachterstand
Bij de helft van de kinderen lukt het niet goed om de epilepsieaanvallen onder controle te krijgen. Bij deze kinderen gaat de ontwikkeling niet of slechts heel langzaam verder. Deze kinderen zullen dus een ontwikkelingsachterstand houden.
Of een ontwikkelingsachterstand zal ontstaan, hangt ook af van de onderliggende oorzaak waarom het syndroom van West is ontstaan.
Normale ontwikkeling
Een deel van de kinderen met het syndroom van West waarbij het lukt om het syndroom van West geheel onder controle te krijgen, verloopt de ontwikkeling normaal. Deze kinderen leren weer normaal nieuwe vaardigheden aan. Een normale ontwikkeling wordt vaker gezien bij kinderen waarbij geen oorzaak voor het ontstaan van het syndroom van West wordt gevonden.
Leerproblemen
Kinderen die een normale ontwikkeling doormaken nadat ze het syndroom van West hebben gekregen, hebben wel vaker leerproblemen. Het blijft altijd moeilijk vast te stellen of zij deze leerproblemen niet zouden hebben gehad, wanneer ze niet het syndroom van West zouden hebben gekregen. Het is in elk geval belangrijk om hier alert op te blijven.
Andere vormen van epilepsie
Kinderen die op jonge leeftijd het syndroom van West hebben gehad, hebben een grotere kans dan andere kinderen om op de kinderleeftijd een ander epilepsiesyndroom te krijgen. Meestal hebben deze vormen van epilepsie een veel minder grote invloed op de ontwikkelingsmogelijkheden dan het syndroom van West.
Gedragsproblemen
Kinderen die het syndroom van West hebben gehad, hebben een grotere kans om later problemen te krijgen met de aandacht- en de concentratie (AD(H)D). Ook komen autistiforme kenmerken vaker voor bij kinderen die het syndroom van West hebben gehad.

Levensverwachting
Kinderen met het syndroom van West kunnen een normale levensverwachting hebben net als kinderen zonder het syndroom van West. De onderliggende oorzaak die heeft geleid tot het ontstaan van het syndroom van West kan wel van invloed zijn op de levensverwachting.
Kinderen krijgen
Het hebben van het syndroom van West heeft geen invloed op de vruchtbaarheid. Een deel van de volwassenen heeft als gevolg van het doormaken van het syndroom van West een verstandelijke beperking, waardoor het voor hen niet haalbaar is om een kind op te voeden. Het zal van de onderliggende oorzaak waarom het syndroom van West ontstaan is, afhangen of kinderen van een volwassenene die syndroom van West gehad heeft, zelf een verhoogd risico hebben om het syndroom van West te krijgen. Bij bepaalde oorzaken is dit verhoogd, bij andere oorzaken niet. Indien de volwassene geen kinderen wil of kan krijgen, moet wellicht nagedacht moeten worden over anticonceptie, waarover u in deze folder meer informatie vindt.
Hebben broertjes en zusjes een verhoogde kans om het syndroom van West te krijgen?
Afhankelijk van de onderliggende oorzaak
Dit hangt sterk af van de onderliggende oorzaak. Wanneer een hersenbeschadiging de oorzaak is van het ontstaan van het syndroom van West, dan zullen broertjes en zusjes een nauwelijks een verhoogde kans hebben om zelf ook het syndroom van West te krijgen.
Dit geldt ook voor de meeste syndromen. Vaak zijn de foutjes in het erfelijk materiaal niet van de ouders geërfd, maar bij de kinderen zelf ontstaan. Broertjes en zusjes hebben dan ook nauwelijks een verhoogde kans om zelf het syndroom van West te krijgen.
Voor stofwisselingsziektes kan dit anders liggen. Hiervan kunnen ouders drager zijn zonder zelf klachten te hebben. Broertjes en zusjes hebben dan 25% kans om zelf ook deze stofwisselingsziekte te krijgen. Een klinisch geneticus kan hier meer informatie over geven.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Links en aanvullende informatie
www.epilepsievereniging.nl
(Site van de epilepsievereniging Nederland)
www.epilepsie.nl
(Site van het nationaal epilepsiefonds)
--------------------------------------------------------------------------------------
Referenties
Auteur: JH Schieving
Laatst bijgewerkt: 24 april 2024 voorheen: 1 februari 2023, 23 november 2022, 8 juni 2022, 3 april 2022, 3 maart 2021, 3 november 2019, 26 januari 2019, 14 november 2015 en 18 december 2006)
Heeft uw kind nog andere symptomen, laat het ons weten.