Wat is het NANS-deficiëntie syndroom?
Het NANS-deficiëntie syndroom is een aangeboren stofwisselingsziekte waarbij kinderen een ontwikkelingsachterstand hebben in combinatie met een afwijkende vorm van de botten.
Hoe wordt het NANS-deficiëntie syndroom ook wel genoemd?
NANS-gen is de naam van de plaats in het DNA waar kinderen met dit syndroom een fout hebben. Het woord deficiëntie betekent een tekort hebben aan. Kinderen met deze aandoening hebben een tekort aan het NANS-eiwit waardoor de hersenen en de botten anders aangelegd worden dan gebruikelijk.
NANS-CDG syndroom
Het NANS-deficiëntie syndroom behoort tot een groep stofwisselingsziekten die het CDG-syndroom worden genoemd. CDG staat voor congenital disorders of glycosylation. Dit is een groep aandoening waarbij het lichaam minder goed suikergroepen aan eiwitten kan hangen. Dit proces heeft glycosylatie. Deze suikergroepen zorgen er voor dat deze eiwitten beter hun werk kunnen doen. Bij kinderen met het NANS-deficiëntie syndroom lukt dit niet goed, waardoor bepaalde eiwitten in het lichaam niet optimaal kunnen functioneren.
Sponydyloepimetafyseale dysplasie type Genevieve
Ook wordt de term sponydyloepimetafyseale dysplasie type Genevieve gebruikt. Deze naam verwijst naar de afwijkende vorm van de botten van de wervelkolom (spondylo) en de lange botten in de armen en benen (epimetafysaal). Het woord dysplasie geeft aan dat de botten anders zijn aangelegd dan gebruikelijk. Er bestaan verschillende vormen van sponydylometafyseale dysplasie. Dit type is genoemd naar een arts die deze aandoening beschreven heeft. Ook wordt de afkorting SEMDG of SEMD-Genevieve type gebruikt.
Hoe vaak komt het NANS-deficiëntie syndroom voor bij kinderen?
Het NANS-deficiëntie syndroom is een zeldzame ziekte. Geschat wordt dat deze aandoening bij minder één op de 100.000 kinderen voorkomt.
In Nederland zijn minder dan 10 kinderen met deze aandoening bekend anno 2021.

Bij wie komt het NANS-deficiëntie syndroom voor?
Het NANS-deficiëntie syndroom is al voor de geboorte aanwezig. Meestal valt na de geboorte al op dat de armen en benen anders van vorm en korter zijn dan gebruikelijk. In de eerste levensjaren valt op dat kinderen met dit syndroom zich minder goed ontwikkelen.
Zowel jongens als meisjes kunnen NANS-deficiëntie syndroom krijgen.
Waar wordt het NANS-deficiëntie syndroom door veroorzaakt?
Fout in erfelijk materiaal
Het NANS-deficiëntie syndroom wordt veroorzaakt door een fout in het erfelijk materiaal. Deze fout bevindt zich op het zogenaamde 9e chromosoom. De plaats van de fout op het 9e chromosoom wordt het NANS-gen genoemd.
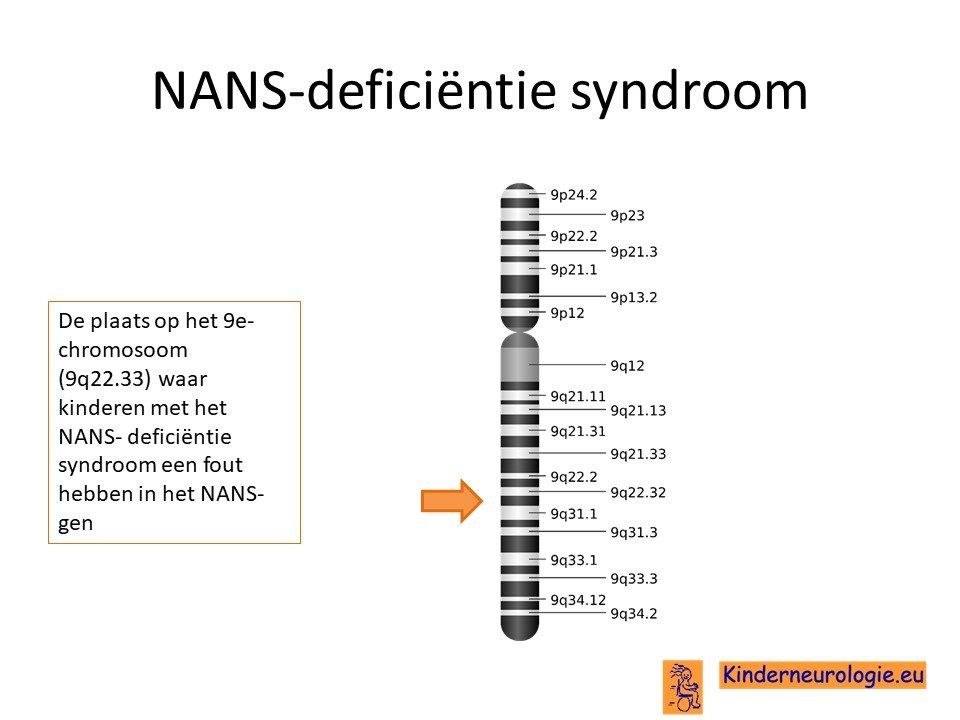
Autosomaal recessief
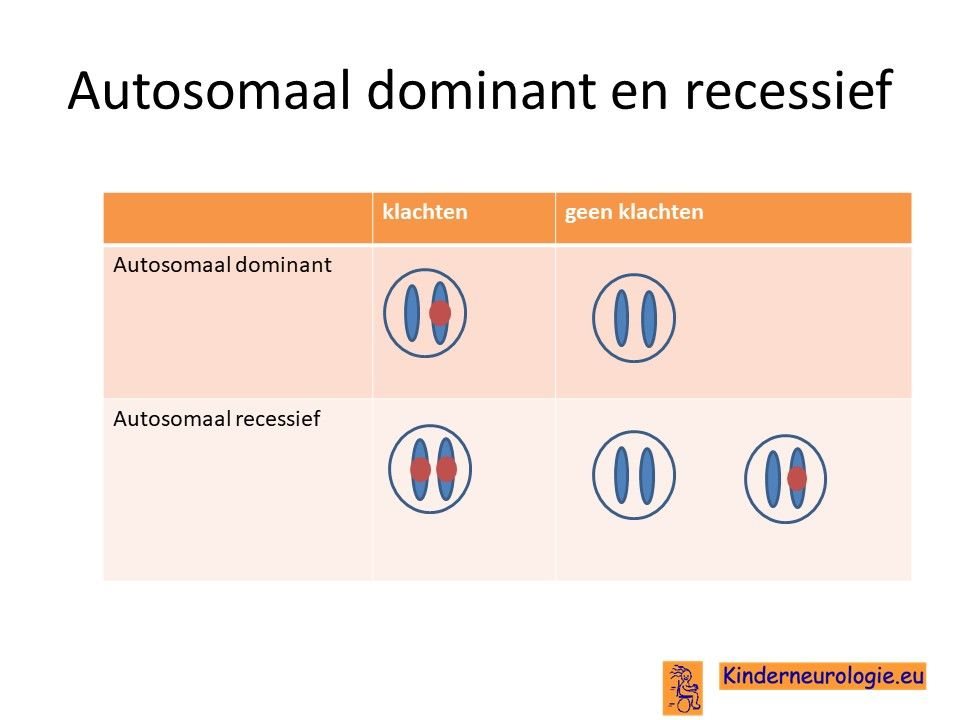
Het NANS-deficiëntie syndroom erft op zogenaamd autosomaal recessieve manier over. Dat wil zeggen dat een kind pas klachten krijgt wanneer beide chromosomen 9 allebei een fout bevatten op plaats van het NANS-gen.
Dit in tegenstelling tot een autosomaal dominante aandoening, waarbij een fout op één van de twee chromosomen 9 al voldoende is om een ziekte te krijgen.
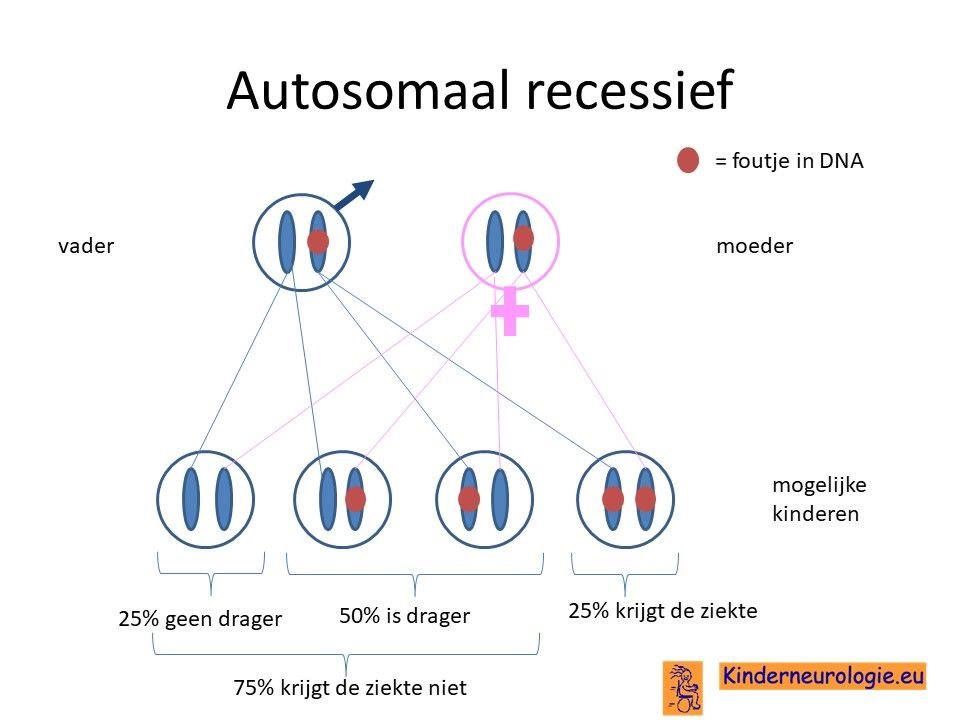
Ouders drager
Bij een autosomaal recessieve aandoening zijn vaak beide ouders drager van een fout in het NANS-gen. Ze hebben dus een chromosoom met een fout in het NANS-gen en een chromosoom zonder fout in het NANS-gen. Omdat de ouders zelf een chromosoom zonder afwijking in het NANS-gen hebben, hebben de ouders zelf geen klachten. Wanneer beide ouders drager zijn, dan hebben zij 25 % kans om een kindje te krijgen met NANS-deficiëntiesyndroom. De kans dat beide ouders drager zijn, is groter wanneer de ouders (in de verte) familie van elkaar zijn.
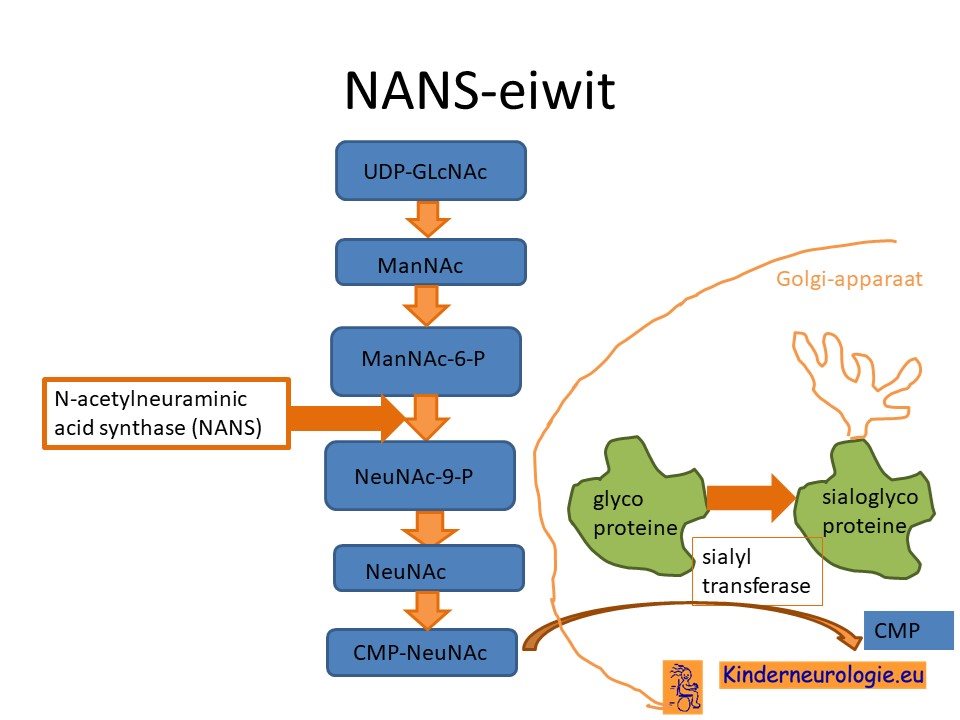
Ontbreken eiwit
Als gevolg van de fout in het NANS-gen wordt een bepaald eiwit niet goed aangemaakt. Dit eiwit heeft een moeilijke naam namelijk N-acetylneuraminic acid phosphatase synthase, het wordt ook wel afgekort tot NANS-eiwit. Dit eiwit speelt een belangrijk rol bij de aanmaak van siaalzuur. Siaalzuur (NeuNAc) is een suiker die aan bepaalde eiwitten in het lichaam wordt geplakt, om er voor te zorgen dat deze eiwitten goed hun werk kunnen doen. Het gaat vaak om eiwitten zoals glycoproteinen en glycolipiden. Zonder voldoende NANS-eiwit kunnen deze eiwitten hun werk niet goed doen. Deze eiwitten spelen een belangrijke rol bij de aanleg van de hersenen en de aanleg van de botten in het lichaam. Dit verloopt bij kinderen met het NANS-deficiëntie syndroom niet goed, waardoor de symptomen horend bij dit syndroom ontstaan.
Hersenen
Tijdens de aanleg van de hersenen spelen eiwitten met een siaalzuurketen een belangrijk rol bij het op de juiste plek komen te liggen van de hersencellen (migratie van hersencellen) Zonder voldoende van deze eiwitten komen de hersencellen niet op de juiste plek te liggen, waardoor de hersenen anders aangelegd worden dan gebruikelijk. Ook spelen deze eiwitten een rol bij de vorming van uitlopers op de hersencellen (axonen en dendrieten) waardoor de hersencellen verbindingen met elkaar kunnen maken en signalen aan elkaar door kunnen geven. Wanneer deze processen niet goed verlopen kunnen de hersenen hun takenminder goed uitvoeren, waardoor kinderen met deze aandoening zich minder goed ontwikkelen.
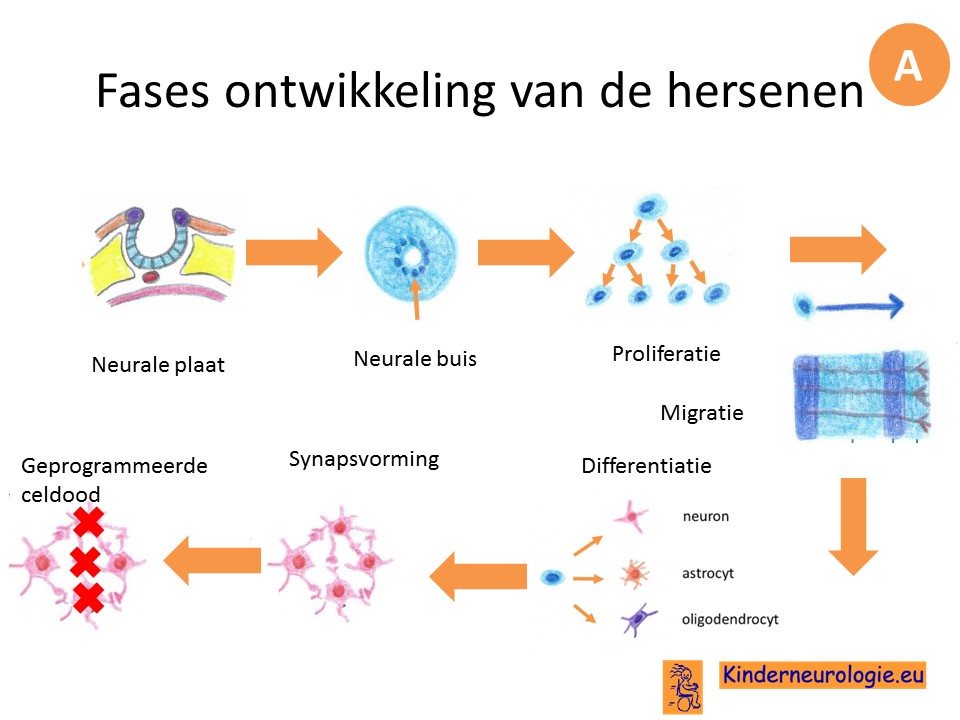
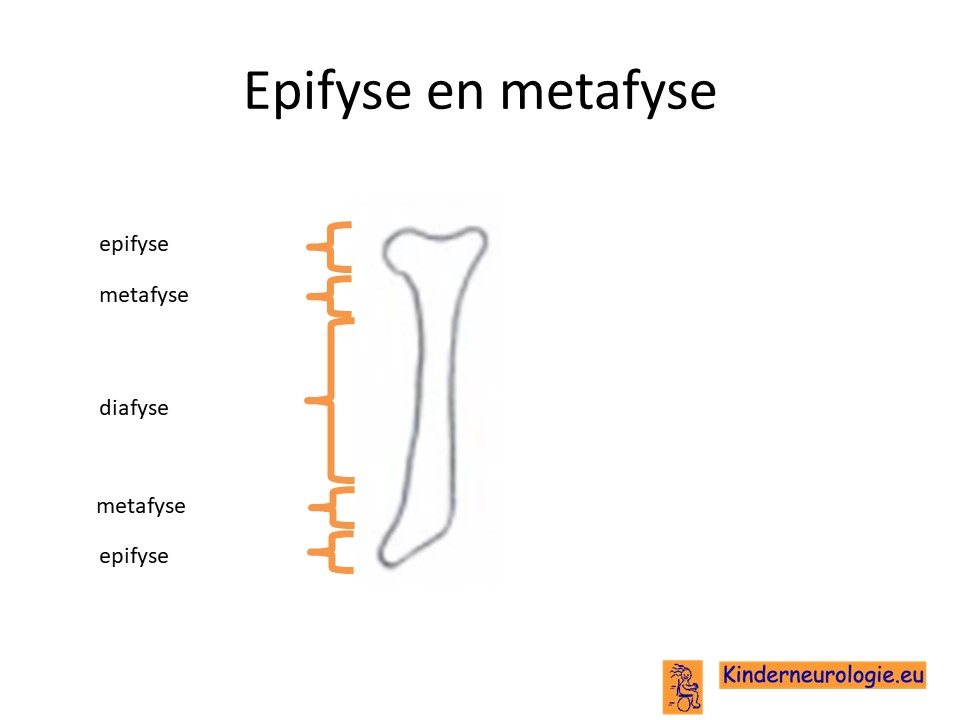
Botten
Vooral de het uiteinde van de botten, de zogenaamde epifyse en metafyse worden niet goed aangelegd bij kinderen met het NANS-deficiëntie syndroom. Op deze plaats in de botten ligt ook de groeischijf. Deze werkt ook niet goed bij kinderen met dit syndroom. Daardoor groeien de botten niet goed in de lengte en zijn de botten kort en breed van vorm.
Wat zijn de symptomen van het NANS-deficiëntie syndroom?
Variatie
Er bestaat variatie tussen de hoeveelheid en de ernst van de onderstaande symptomen die verschillende kinderen met het NANS-deficiëntie syndroom hebben. Het valt van te voren niet te voorspellen welke symptomen een kind zal krijgen. Dat betekent dat onderstaande kenmerken kunnen voorkomen, maar niet hoeven voor te komen.
Mogelijk speelt de mate waarin er nog werkend NANS-eiwit aanwezig is een rol bij de ernst van de symptomen. Kinderen die nauwelijks nog werkend NANS-eiwit hebben, blijken meer symptomen te hebben dan kinderen die nog wel werkend NANS-eiwit hebben.

Laag geboortegewicht
Een groot deel van de kinderen met het NANS-deficiëntie syndroom heeft een lager geboortegewicht dan gemiddeld. Een ander deel van de kinderen heeft een normaal geboortegewicht.
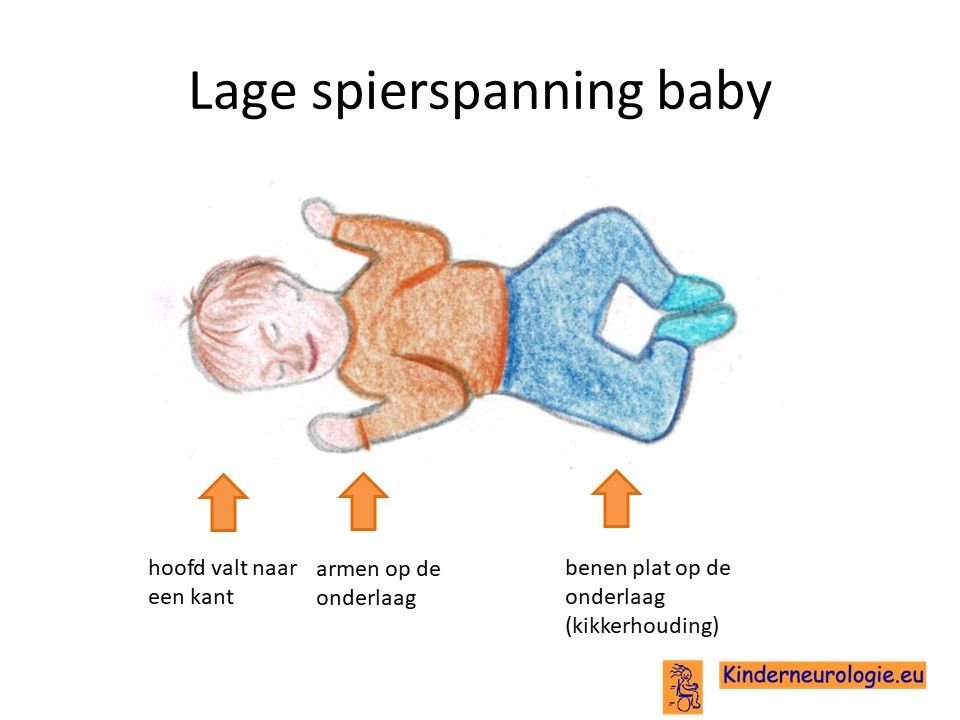
Lage spierspanning
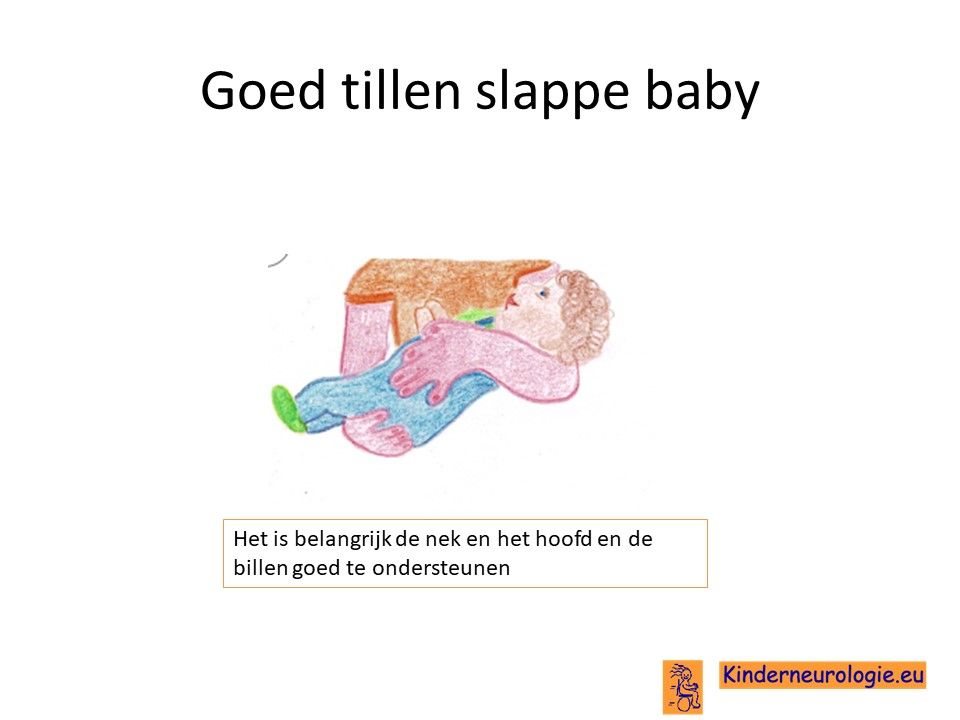
Kinderen met het NANS-deficiëntie syndroom hebben meestal een lage spierspanning. Kinderen voelen slap en niet stevig aan. Hoofd, armen en benen moeten goed ondersteund worden, wanneer kinderen opgetild worden. Door de lage spierspanning kunnen kinderen hun gewrichten overstrekken. Ook is het voor kinderen vanwege de lage spierspanning in de nek veel moeilijker om hun hoofd op te tillen. Veel kinderen met deze aandoening hebben platvoetjes.
Problemen met drinken
Kinderen met deze aandoening hebben vaak problemen met drinken. Kinderen pakken de borst of de speen niet goed vast en laten deze gemakkelijk weer los. Het voeden van baby’s met deze aandoening kost vaak veel tijd. Op een gegeven moment zijn baby’s te moe om te kunnen drinken terwijl zij nog niet voldoende voeding hebben binnen gekregen. Daardoor zijn baby’s met deze aandoening vaak licht van gewicht. Dit wordt ook wel failure to thrive genoemd. Ook spugen kinderen met deze aandoening gemakkelijker.
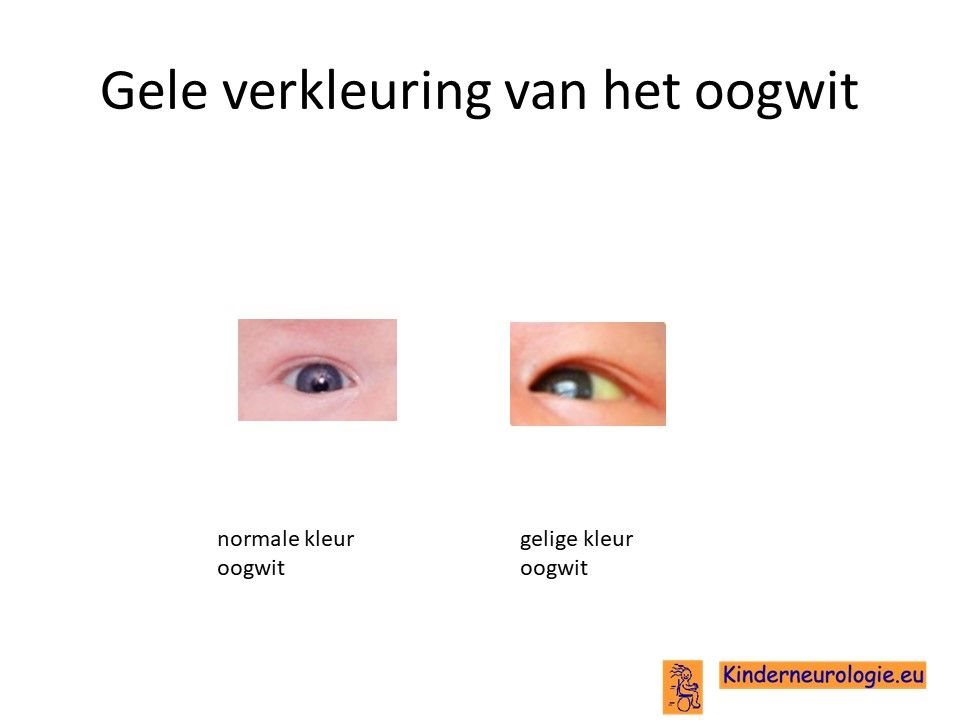
Geelzucht
Een groot deel van de kinderen ziet geel na de geboorte. Dit is vaak het best te zien aan het oogwit wat een gele kleur heeft. Vaak zien kinderen dusdanig geel dat ze behandeling met blauw licht (fototherapie) nodig hebben.
Ontwikkelingsachterstand
Kinderen met deze aandoening ontwikkelen zich langzamer dan kinderen zonder deze aandoening. Kinderen gaan later rollen, zitten, staan en lopen dan andere kinderen. Een klein deel van de kinderen is in staat om zelfstandig te leren lopen. De rest van de kinderen heeft een rolstoel nodig om zich te kunnen verplaatsen.
Ook hebben kinderen vaak moeite met de fijne motoriek. Het leren tekenen, schrijven en knippen kost meer tijd en gaat minder soepel. Dit wordt dyspraxie genoemd. Voor sommige kinderen is het te moeilijk om deze fijn motorische vaardigheden te leren.
Problemen met praten
Ook het leren praten is erg moeilijk voor kinderen met het NANS-deficiëntie syndroom. Kinderen zijn vaak wel in staat om klanken te maken, maar voor de kinderen die tot nu toe bekend zijn met dit syndroom is het te moeilijk om woorden te vormen en uit te spreken. Dit is maar voor een klein deel van de kinderen haalbaar. Een deel van de kinderen is wel in staat om met gebaren duidelijk te maken wat zij bedoelen. Wellicht worden in de toekomst kinderen ontdekt die een mildere vorm van dit syndroom hebben en wel in staat zijn om woorden en zinnen te leren uitspreken.
Problemen met leren
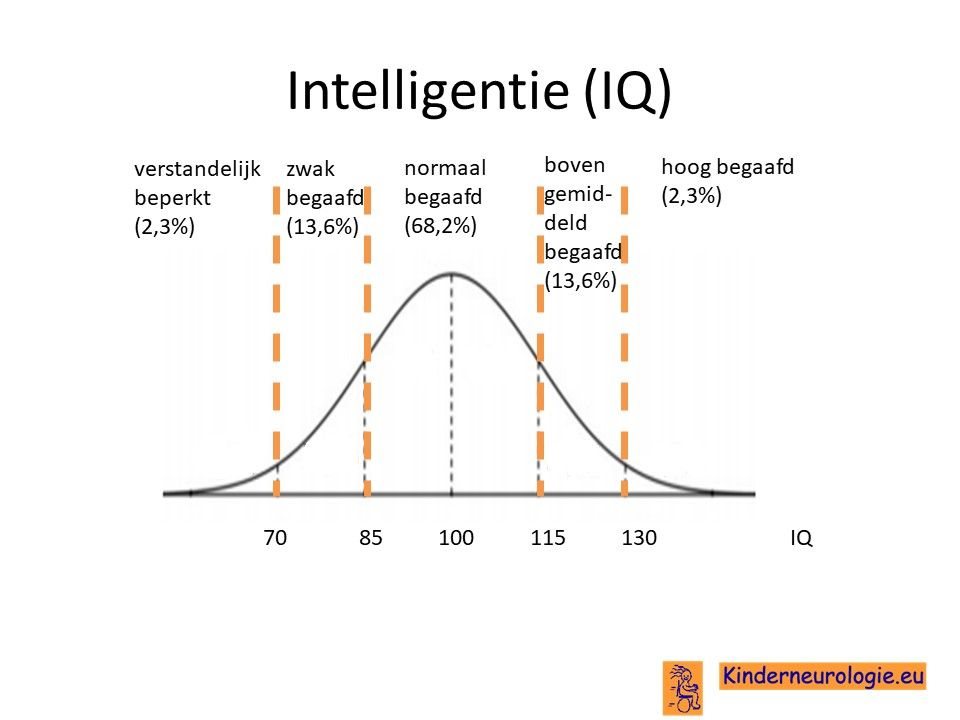
De meeste kinderen met NANS-deficiëntie syndroom hebben matig ernstige tot ernstige problemen met leren. Een deel van de kinderen is nauwelijks leerbaar. Veel kinderen hebben een IQ onder de 70, de grens waaronder in Nederland wordt gesproken van een verstandelijke beperking.
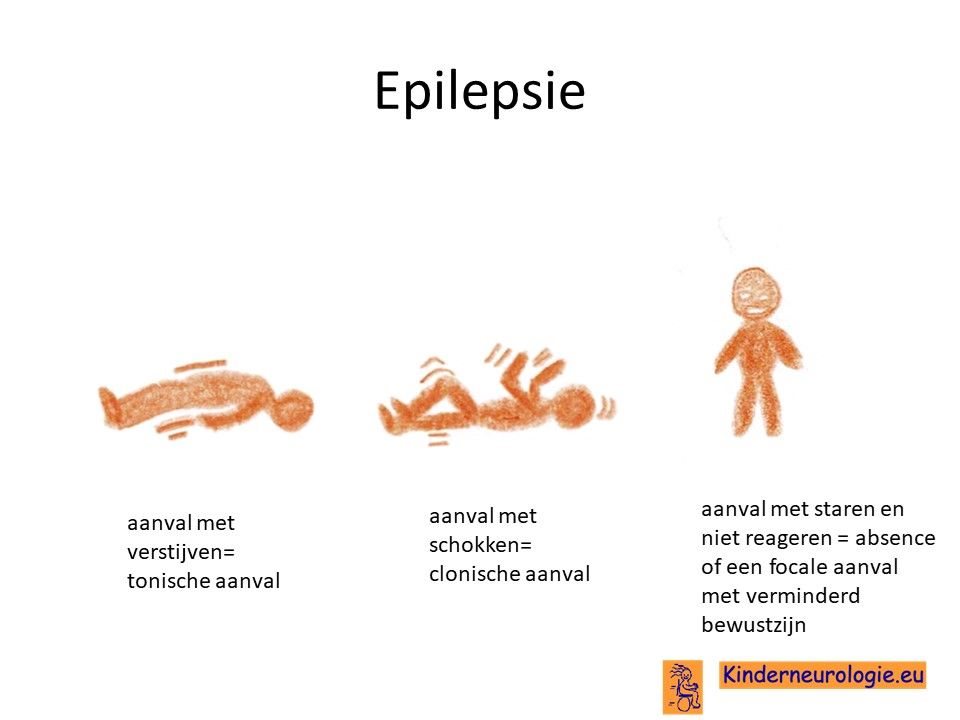
Epilepsie
Een deel van de kinderen met het NANS-deficiëntie syndroom heeft last van epilepsieaanvallen. De aanvallen ontstaan meestal al voor de leeftijd van één jaar. Een deel van de kinderen heeft aanvallen met schokjes op verschillende plaatsen in het lichaam (myoclonieën), een ander deel van de jonge kinderen heeft aanvallen waarbij de armen en benen naar elkaar toe bewegen en kinderen een in elkaar duikende beweging maken (salaamkrampen). Deze typische aanvallen horen bij een specifiek epilepsiesyndroom, wat syndroom van West wordt genoemd.
Wanneer kinderen ouder worden kunnen ook ander soort epilepsie aanvallen ontstaan, aanvallen met bijvoorbeeld verstijven van armen en/of benen (tonische aanvallen) of aanvallen met schokken van de armen en benen (clonische aanvallen).
Problemen met het evenwicht
Het bewaren van het evenwicht is moeilijker voor kinderen met deze aandoening. De helft van de kinderen met deze aandoening heeft hier problemen mee. Hierdoor is zelf leren zitten voor kinderen met deze aandoening erg moeilijk. Kinderen vallen gemakkelijker doordat zij hun evenwicht verliezen. Kinderen die kunnen staan en lopen, zetten hun voeten vaak verder uit elkaar om de balans te bewaren. Kinderen zetten de ene keer een grote stap en de andere keer een kleine stap, waardoor ze onstabiel lopen. De problemen met het bewaren van het evenwicht worden door dokters ataxie genoemd.
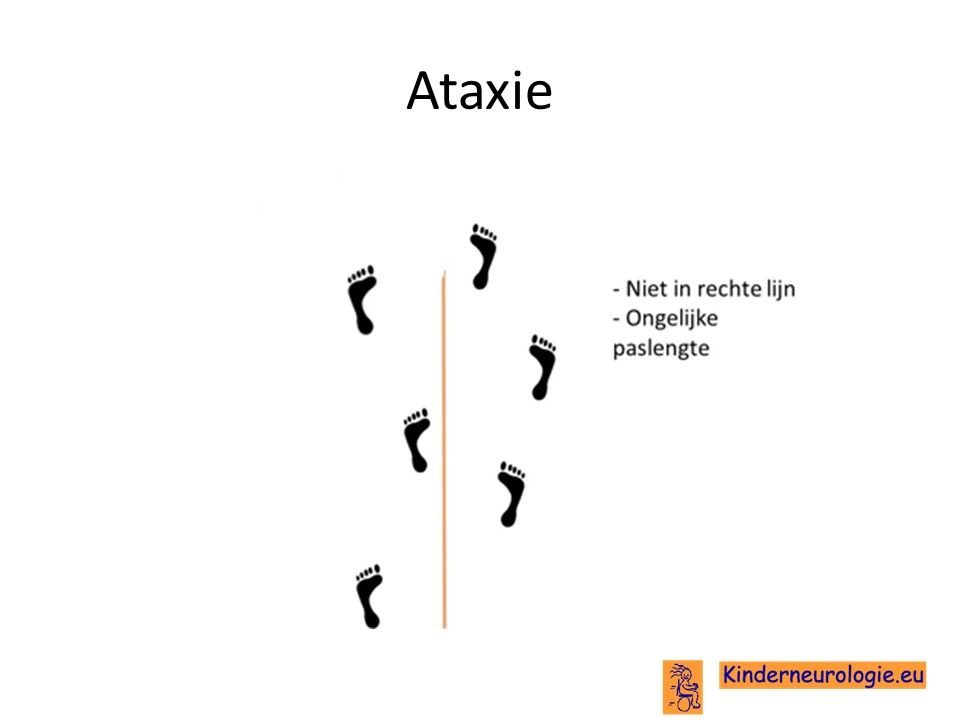
Trillen van de handen
Trillen van de handen komt vaker voor bij kinderen met deze aandoening. De handen trillen vooral wanneer kinderen iets met hun handen moeten doen. Door dit trillen, is het moeilijker om bijvoorbeeld te schrijven, de lepel naar de mond te brengen of de knoop door het knoopsgat te doen.
Spasticiteit
Met het ouder worden krijgt een klein deel van de kinderen een verhoogde spierspanning, met name in de benen, in de mindere mate in de armen. Een te hoge spierspanning wordt spasticiteit genoemd. Hierdoor wordt het bewegen van de armen en benen lastiger. De benen kunnen de neiging krijgen voor elkaar langs te kruizen, waardoor verschonen moeilijk wordt. Aanvallen met plostelinge toename van spierspanning kunnen voorkomen, dit wordt een spasme genoemd. Spasmes komen vooral voor bij vermoeidheid, ziek zijn, schrik of stress.

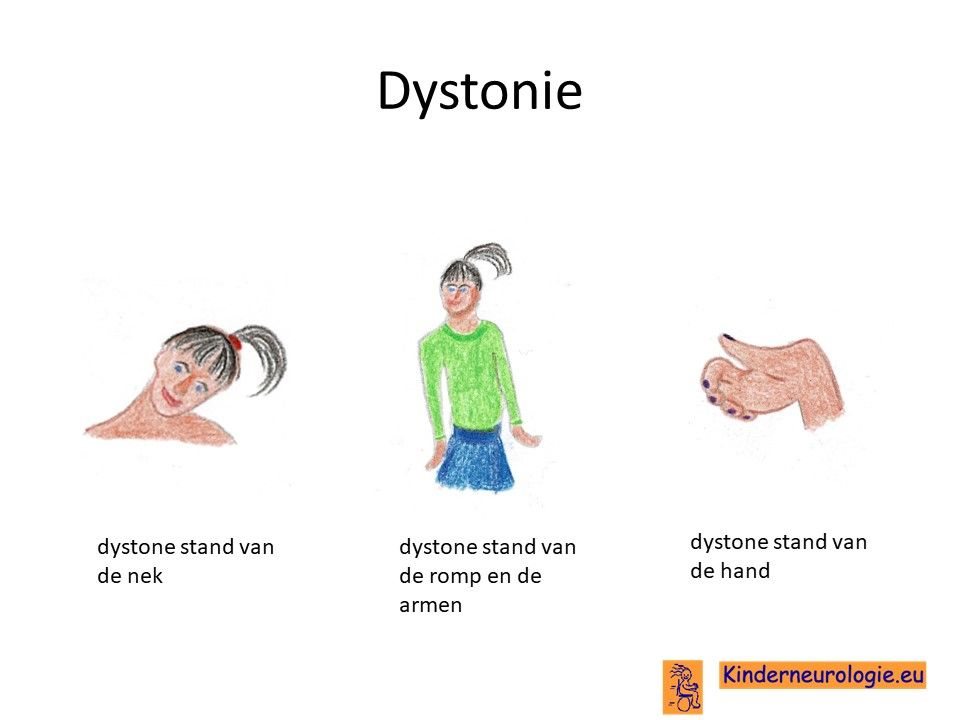
Dystonie
Naast spasticiteit kunnen kinderen met het NANS-deficiëntie syndroom ook last krijgen van dystonie. Dystonie is een afwijkende stand van een lichaamsdeel doordat strekkers en buigers tegelijkertijd onbedoeld aanspannen. Hierdoor gaat een lichaamsdeel onbedoeld in een vreemde stand staan. Een arm of een been kan in een gestrekte stand komen te staan, zonder dat kinderen in staat zijn om deze stand te veranderen. Dystonie aan de romp kan zorgen voor een afwijkende stand van de romp, bijvoorbeeld voorover of juist achterover gebogen. Dystonie van de nek kan zorgen dat het hoofd onbedoeld gedraaid staat of achter over gekanteld staat. Dit wordt een torticollis genoemd.
Autistiforme kenmerken
Een deel van de kinderen met deze aandoening heeft autistiforme kenmerken. Kinderen zijn meer in zichzelf gekeerd en hebben niet zo’n behoefte aan contact met andere mensen. Het maken van oogcontact vinden kinderen lastig. Vaak hebben kinderen voorkeur voor bepaald speelgoed of een bepaalde hobby waar zij het liefst de hele tijd mee bezig zijn. Kinderen hebben weinig interesse in ander speelgoed of andere hobby. Ook houden kinderen met autistiforme kenmerken vaak van een vast voorspelbaar ritme in de dag. Zij vinden het heel moeilijk wanneer er onverwachte gebeurtenissen plaats vinden of wanneer er afgeweken wordt van dit ritme. Hierdoor kunnen kinderen erg overstuur raken en verdrietig of boos worden.

Stereotypieën
Veel kinderen met dit syndroom maken graag bewegingen met hun armen en hun handen die vaak terug keren. Zulke bewegingen worden stereotypieën genoemd. Sommige kinderen gaan wapperen met hun handen, anderen maken draaiende bewegingen of wrijvende bewegingen over de borst heen. Deze bewegingen komen vaak voor wanneer kinderen iets heel leuks of iets spannends gaan doen. Kinderen hebben zelf geen last van deze bewegingen.

Problemen met slapen
Slaapproblemen komen vaak voor bij kinderen met dit syndroom. Sommige kinderen hebben moeite met het inslapen. Een groot deel van de kinderen wordt ’s nachts regelmatig wakker en komt dan maar moeilijk weer in slaap. Ook zijn kinderen vaak vroeg in de ochtend wakker.
Bij een deel van de kinderen worden deze slaapproblemen veroorzaakt door epilepsie gedurende de nacht.

Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.
Kinderen met het NANS-deficiëntie syndroom hebben vaak een kleine hoofdomtrek. Het achterhoofd is vaak plat. Het voorhoofd kan hoog zijn en wat naar voren toe bollen. De wenkbrauwen kunnen ver midden op het gezicht doorlopen, soms hebben de wenkbrauwen de neiging om elkaar bijna te raken. Naast de ogen aan de kant van de neus kunnen extra huidplooien zichtbaar zijn. De neusbrug ligt vaak diep en is breed, de neuspunt is vaak stevig. De lippen zijn vaak vol, waarbij de onderlip naar buiten gedraaid kan staan. De oren kunnen minder windingen bevatten dan gebruikelijk. De haren groeien vaak door tot ver op het voorhoofd en tot ver in de nek. Dit wordt een lage haargrens genoemd. De nek is vaak kort.Naarmate kinderen ouder worden kunnen kinderen groffere gelaatstreken krijgen.
Klein hoofd
Het hoofd van kinderen met het NANS-deficiëntie syndroom groeit ook niet zo hard als bij leeftijdsgenoten, hierdoor hebben zij een kleinere hoofdomtrek. Een te klein hoofd wordt een microcefalie genoemd. Een ander deel van de kinderen heeft een normale hoofdgrootte.
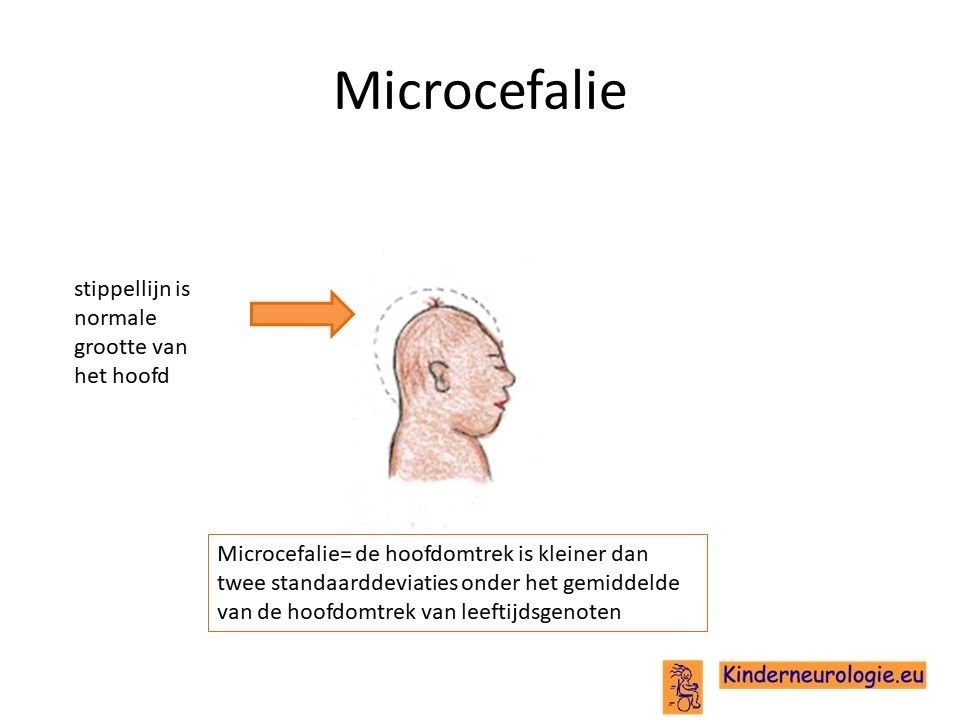
Kleine lengte
Kinderen met het NANS-deficiëntie syndroom groeien meestal minder hard dan hun leeftijdsgenoten, ze zijn kleiner en lichter dan hun leeftijdsgenoten. Vaak zijn de armen en benen korter dan gebruikelijk.
Toegenomen beharing
Een deel van de kinderen heeft meer beharing dan gebruikelijk op de rug en op de benen. Dit wordt hirsuitisme genoemd.
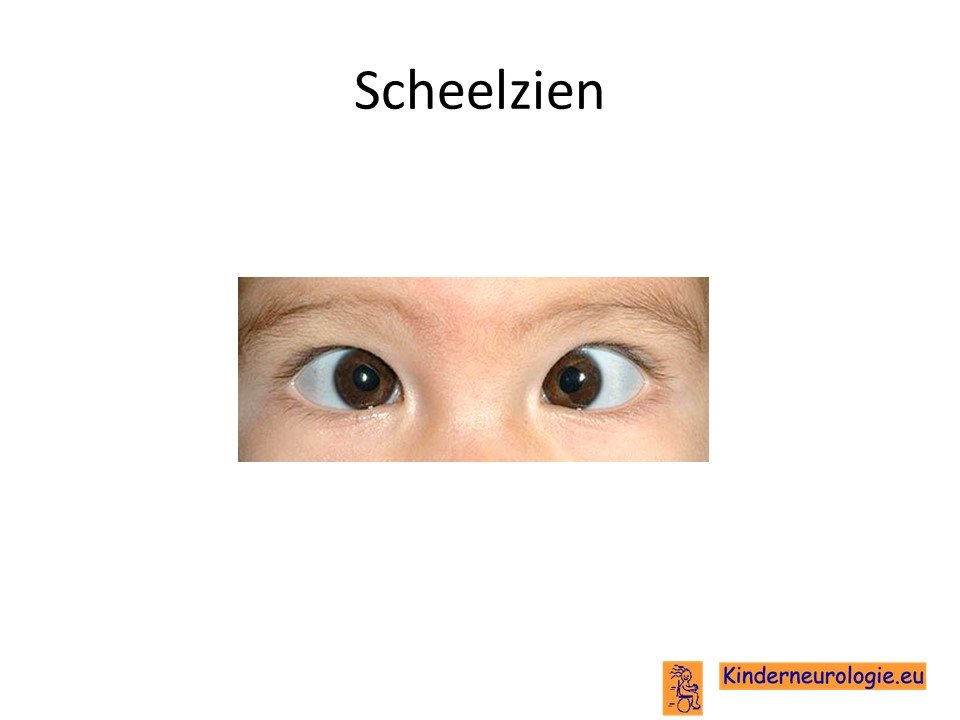
Problemen met zien
Scheelzien komt vaak voor bij kinderen met deze aandoening. Bij een deel van de kinderen maken de ogen schokkende bewegingen. Dit wordt nystagmus genoemd. Kinderen hebben hier zelf geen last van, de hersenen zorgen dat kinderen gewoon een stilstand beeld krijgen te zien. Bij een deel van de kinderen is het netvlies anders aangelegd, wat ook problemen kan geven met zien.
Bij een deel van de kinderen zit het probleem met zien niet in de ogen, maar in de hersenen. De hersenen verwerken de prikkel die de ogen doorgeven niet of niet goed. Kinderen zijn daardoor slechtziend of soms zelfs blind, terwijl er met hun ogen niets aan de hand is. Dit wordt daarom een cerebrale visusstoornis genoemd, het probleem zit in de hersenen (cerebrum). Het wordt ook wel afgekort als CVI ( naar de Engelse termen cerebral visual impairment, impairment is beperking).
Problemen met horen
Een deel van de kinderen met deze aandoening heeft problemen met horen omdat de gehoorzenuw niet goed werkt. Ook kunnen kinderen vocht achter het trommelvlies hebben, waardoor zij slechter horen.
Gebit
Vaak staan de tanden en kiezen niet netjes op een rij, maar staan sommige tanden en kiezen meer naar achteren en anderen meer naar voren toe. Dit kan problemen geven met afbijten en kauwen.
Kwijlen
Kinderen met dit syndroom hebben gemakkelijk last van kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond, waardoor het speeksel gemakkelijk uit de mond loopt. Dit is namelijk de gemakkelijkste weg voor het speeksel, de andere optie van het doorslikken van speeksel kost bewuste aandacht van het kind totdat doorslikken van speelsel geautomatiseerd is. Dit is voor kinderen met dit syndroom moeilijk om aan te leren.
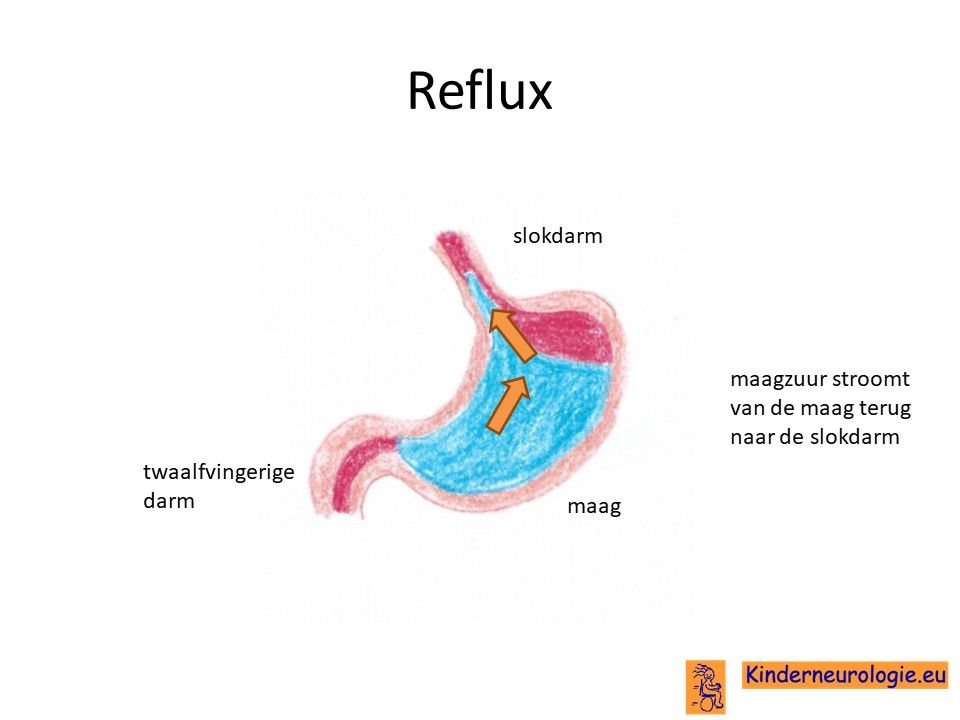
Reflux
Kinderen met dit syndroom hebben vaker last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Aangeboren hartafwijking
Bij een deel van kinderen blijkt de grote lichaamsslagader (aorta) wijder te zijn dan gebruikelijk. De meeste kinderen hebben hier zelf geen last van.
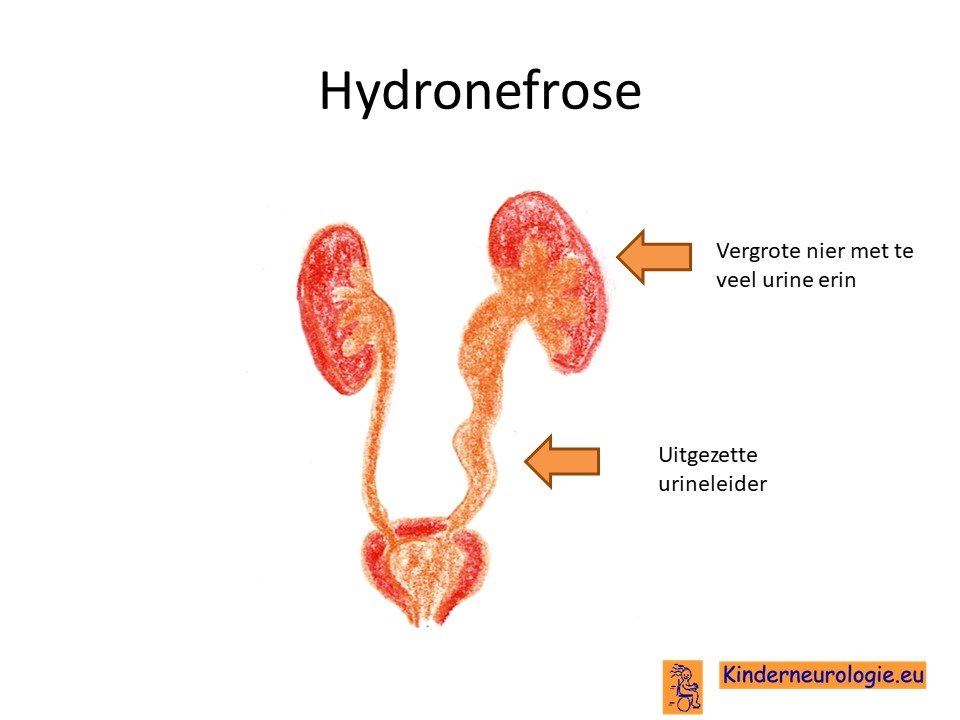
Aangeboren afwijkingen van de nieren
Bij een deel van de kinderen zijn de nieren niet goed aangelegd. De urine kan van de blaas terugstromen naar de nieren. Hierdoor kan de urineleider verwijd raken en de nieren te veel water bevatten. Dit maakt kinderen gevoeliger voor een nierbekken ontsteking.
Vertraagde werking van de darmen
Bij een deel van de kinderen werken de darmen veel trager dan gebruikelijk. Daardoor komt het voedsel minder snel uit de maag, wat kan maken dat kinderen gemakkelijker moeten spugen. Ook beweegt het voedsel langzaam door de darmen heen. De darmen kunnen uitgezet zijn doordat er veel lucht in de darmen zit. Dit kan zorgen voor buikklachten en een bolle buik. Soms bewegen de darmen zo traag dat er vermoed wordt dat er sprake is van een vernauwing in de darmen, terwijl hier geen sprake van blijkt te zijn. Dit wordt een pseudoobstructie genoemd.
Verstopping van de darmen
Verstopping van de darmen komt vaak voor bij kinderen met dit syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen. Dit kan buikpijnklachten geven en zorgen voor een bolle buik. Ook kan de eetlust hierdoor minder worden.
Zindelijkheid
De meeste kinderen met dit syndroom worden op latere leeftijd zindelijk dan gebruikelijk. Voor een groot deel van de kinderen is het niet haalbaar om zindelijk te worden.

Gevoeligheid voor infecties
Kinderen met deze aandoening zin gevoeliger voor het krijgen van infecties, zoals luchtweginfectie of oorontsteking.
Armen en benen
Vaak hebben kinderen met deze aandoening korte armen en benen.
Wervels
De wervels kunnen een andere vorm hebben dan gebruikelijk. Met het ouder worden verbeteren deze wervelafwijkingen vaak spontaan.
Scoliose
Kinderen met deze aandoening hebben een verhoogde kans op het krijgen van een zijwaartse verkromming van de wervelkolom. Zo’n zijwaartse verkromming wordt een scoliose genoemd. Een milde scoliose zal geen klachten geven. Toename van de scoliose kan zorgen voor rugpijnklachten, problemen met lang zitten of staan of in ernstige gevallen problemen met ademhalen. Ook kan een toegenomen achterwaartse verkromming van de borstwervelkolom voorkomen. Kinderen krijgen hierdoor een voorover gebogen houding. Dit wordt ook wel kyfose of bochel genoemd.
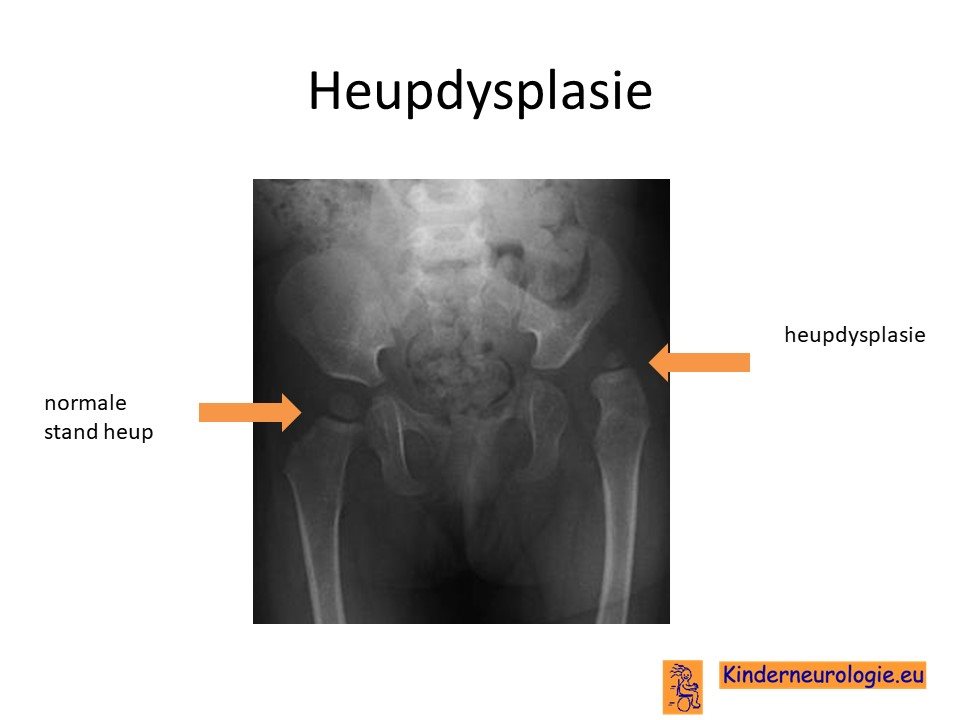
Heupdysplasie
Heupdysplasie komt vaker voor bij kinderen met dit syndroom. Hierbij is de heupkom niet goed ontwikkeld, waardoor de heupkop gemakkelijker uit de heupkom schiet.
Tekort aan bloedplaatjes
Een deel van de kinderen heeft een tekort aan bloedplaatjes. Hierdoor kunnen kinderen gemakkelijker blauwe plekken krijgen of kleine rode plekjes op de huid. Dit worden petechien genoemd. Wondjes kunnen langer nabloeden. Er ontstaat gemakkelijker bloedend tandvlees na het tanden poetsen.
Hoe wordt de diagnose NANS-deficiëntie syndroom gesteld?
Verhaal en onderzoek
Aan de hand van het verhaal van kind met een ontwikkelingsachterstand en korte armen en benen kan gedacht worden aan een stofwisselingsziekte als oorzaak van de ontwikkelingsachterstand. Er bestaan echter zeer veel verschillende aandoeningen die allemaal soortgelijke klachten kunnen veroorzaken. Er zal aanvullend onderzoek nodig zijn om de juiste diagnose te stellen.
Stofwisselingsonderzoek
Aan de hand van een buisje bloed en urine kan stofwisselingsonderzoek worden verricht. Bij stofwisselingsonderzoek kan gezien worden dat de waarde van N-acetyl-D-mannosamine in bloed en urine verhoogd is. Er lijken aanwijzingen te zijn dat de hoogte van de waarde van deze stof een verband heeft met de ernst van de aandoening, maar dit moet nog verder onderzocht worden.
DNA-onderzoek.
Met behulp van een buisje bloed kan DNA onderzoek worden verricht. Bij dit onderzoek kan een fout worden aangetoond op het 9e chromosoom in het NANS-gen. Hiermee kan de diagnose bevestigd worden.
Tegenwoordig kan de diagnose ook gesteld worden wanneer op grond van het hebben van een ontwikkelingsachterstand uitgebreid genetische onderzoek gedaan wordt in de vorm van whole exome sequencing onderzoek. Op die manier kan de diagnose ook gesteld worden zonder dat er specifiek aan deze aandoening gedacht is.

Bloedonderzoek
Routinebloedonderzoek laat vaak weinig bijzonderheden zien die aan deze aandoening doen denken. Een deel van de kinderen heeft een tekort aan bloedplaatjes (trombocytopenie). Ook kan de waarde van het LDL-cholesterol verlaagd zijn.
MRI-scan van de hersenen
Kinderen met een ontwikkelingsachterstand zullen vaak een MRI scan krijgen om te kijken of op deze manier de oorzaak van de ontwikkelingsachterstand te achterhalen is. Op deze MRI scan kan te zien zijn dat de grote hersenen en kleine hersenen kleiner zijn dan gebruikelijk. De hersenholtes zijn groter dan gebruikelijk. De hersenbalk is vaak onderontwikkeld. Het septum pellucidum ontbreekt bij een deel van de kinderen. Bij een deel van de kinderen zijn de basale kernen kleiner dan gebruikelijk. De hersenschors kan anders aangelegd zijn en het beeld van een polymicrogyrie laten zien. In de loop van de tijd kan het hersenvolume verder afnemen en de hersenholtes geleidelijk aan groter worden.
EEG
Kinderen met epilepsie krijgen vaak een EEG om te kijken van welk soort epilepsie er sprake is. Op het EEG worden vaak epileptiforme afwijkingen gezien. Deze afwijkingen zijn niet kenmerkend voor dit syndroom, maar kunnen bij veel andere syndromen met epilepsie ook gezien worden.
Oogarts
Kinderen met NANS-deficiëntie syndroom worden ook altijd gezien door de oogarts. De oogarts kan beoordelen of er problemen zijn met zien.
KNO-arts
De KNO-arts kan beoordelen of er sprake is van gehoorverlies. Vaak wordt een BERA onderzoek verricht.
Kindercardioloog
De kindercardioloog kan door middel van een ECHO onderzoek van het hart beoordelen of er aanwijzingen zijn voor een aangeboren hartafwijking. Bij een deel van de kinderen is de aorta verbreed.
Röntgenfoto
Door middel van een röntgenfoto kan opgespoord worden of er aanwijzingen zijn voor afwijkingen aan de botten. Vaak zijn de botten van de armen en benen kort en breed. De wervels zijn vaak kort en plat met onregelmatig oppervlak, waardoor er sprake kan zijn van een scheefstand van de wervelkolom.
Hoe wordt NANS-deficiëntie syndroom behandeld?
Geen genezing
Er bestaan geen behandeling die het NANS-deficiëntie syndroom kan genezen. De behandeling bestaat uit het zo goed mogelijk behandelen van bijkomende problemen en het leren omgaan met de gevolgen die het hebben van deze aandoening heeft.
Arts metabole ziekten
Kinderen met het NANS-deficiëntie syndroom zullen vaak begeleid worden door een kinderarts met veel ervaring met stofwisselingsziekten. Stofwisselingsziekten worden ook wel metabole ziekten genoemd. Daarom wordt deze kinderarts, kinderarts metabole ziekten genoemd.
Fysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kind zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt.
Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Sommige kinderen hebben baat bij een speciale speen (special need speen) waardoor het drinken uit de fles beter verloopt. Moeders kunnen borstvoeding kolven, zodat kinderen op deze manier toch borstvoeding als voeding kunnen krijgen via de fles.De logopediste kan ook adviezen geven hoe de mondspieren getraind kunnen worden, waardoor kinderen minder last hebben van kwijlen.
Ook kan de logopediste helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze nog geen woorden kunnen gebruiken. Sommige kinderen hebben baat bij een spraakcomputer.

Diëtiste
Wanneer kinderen onvoldoende groeien, kan een diëtiste kijken hoe met energieverrijkte voeding toch voor een voldoende groei kan worden gezorgd. De diëtiste kan ook adviezen geven over sondevoeding. Kinderen met darmproblemen kunnen baat hebben bij een speciaal dieet met weinig vet en met voorverteerde eiwitten.

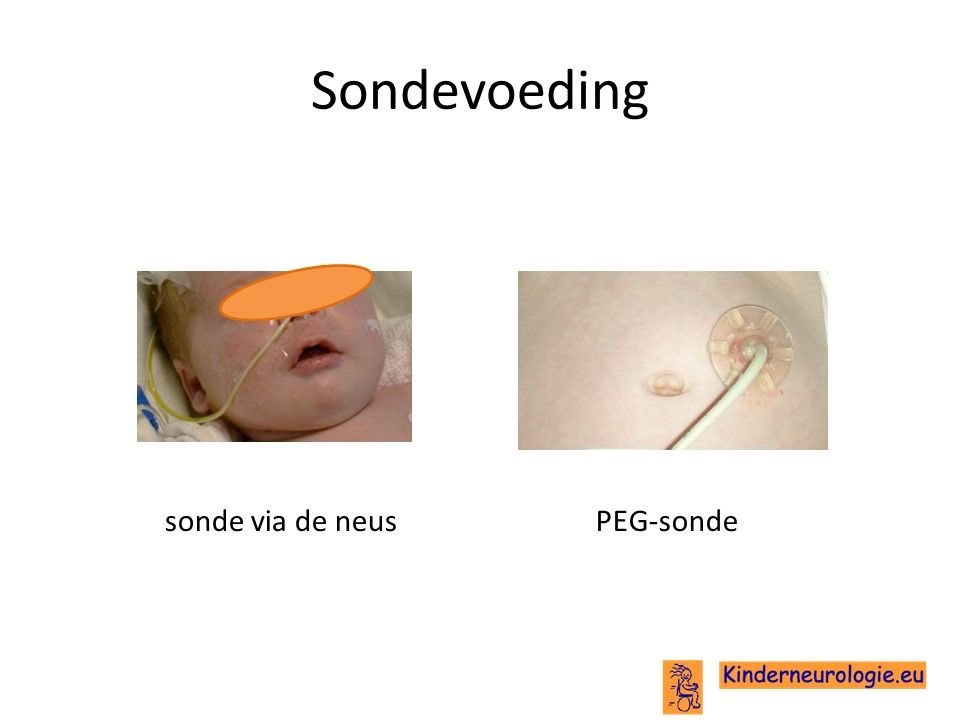
Sondevoeding
Veel kinderen met dit syndroom hebben moeite met het drinken van voeding uit de borst of uit de fles. Wanneer kinderen onvoldoende groeien, kan het nodig zijn om kinderen voeding via een sonde te gaan geven, zodat kinderen wel voldoende voeding binnen krijgen om te kunnen groeien. De sonde loopt via de neus en de keel naar de maag toe. Wanneer langere tijd een sonde nodig is, kan er voor gekozen worden om door middel van een kleine operatie een sonde via de buikwand rechtstreeks in de maag aan te brengen. Zo’n sonde wordt een PEG-sonde genoemd. Later kan deze vervangen worden door een zogenaamde mickeybutton.
Ergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. Ook kan de ergotherapeut advies geven over materialen die de ontwikkeling van een kind kunnen stimuleren. Een ergotherapeut kan adviezen geven wanneer kinderen problemen hebben met de fijne motoriek zoals met schrijven, knippen, plakken of zelf eten en drinken. Er bestaan speciale hulpmiddelen die bijvoorbeeld zelf eten of schrijven gemakkelijker kunnen maken.

Revalidatiearts
Een revalidatiearts begeleidt kinderen met een ontwikkelingsachterstand en kijkt hoe kinderen zich zo optimaal mogelijk kunnen ontwikkelen.Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy, steunzolen of aangepaste schoenen.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later op dezelfde manier onderwijs te gaan volgen.
School
De meeste kinderen met het NANS-deficiëntie syndroom volgen speciaal onderwijs. Hier zijn de klassen kleiner en kan het lesprogramma meer afgestemd worden op de mogelijkheden van het kind. Vaak volgen kinderen MLK (moeilijk lerend) of ZMLK (zeer moeilijk lerend) onderwijs.
Voor een deel van de kinderen is het niet haalbaar om onderwijs te volgen. Zij gaan naar een dagcentrum waar kinderen een dagprogramma volgen.
Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 3-5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet en vertonen kinderen juist druk gedrag na geven van deze medicatie.

Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen. Soms lukt dit vrij gemakkelijk met een medicijn, maar bij een deel van de kinderen is het niet zo eenvoudig en zijn combinaties van medicijnen nodig om de epilepsie aanvallen zo min mogelijk of helemaal niet meer te laten voorkomen.
Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaat geen duidelijk voorkeursmedicijn. Medicijnen die vaak gebruikt worden zijn natriumvalproaat (Depakine ®), levetiracetam (Keppra ®), clobazam (Frisium ®) en zonisamide (Zonegran®).
Bij een deel van de kinderen zal het niet lukken om de epilepsieaanvallen met medicijnen onder controle te krijgen. Er bestaan ook andere behandelingen die een goed effect kunnen hebben op de epilepsie, zoals een ketogeen dieet, een nervus vagusstimulator, of een behandeling met methylprednisolon. Ook een combinatie van deze behandelingen met medicijnen die epilepsie onderdrukken is goed mogelijk.

Behandeling slaapproblemen
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen. Soms wordt het medicijn promethazine gebruikt om kinderen beter te kunnen laten slapen. Het is altijd belangrijk om uit te sluiten dat epilepsie de oorzaak is van de slaapproblemen, in geval van epilepsie is epilepsie behandeling nodig.
Orthopedagoog
Een orthopedagoog kan ouders tips en adviezen geven hoe om gaan met problemen met bijvoorbeeld boos worden of contact maken.
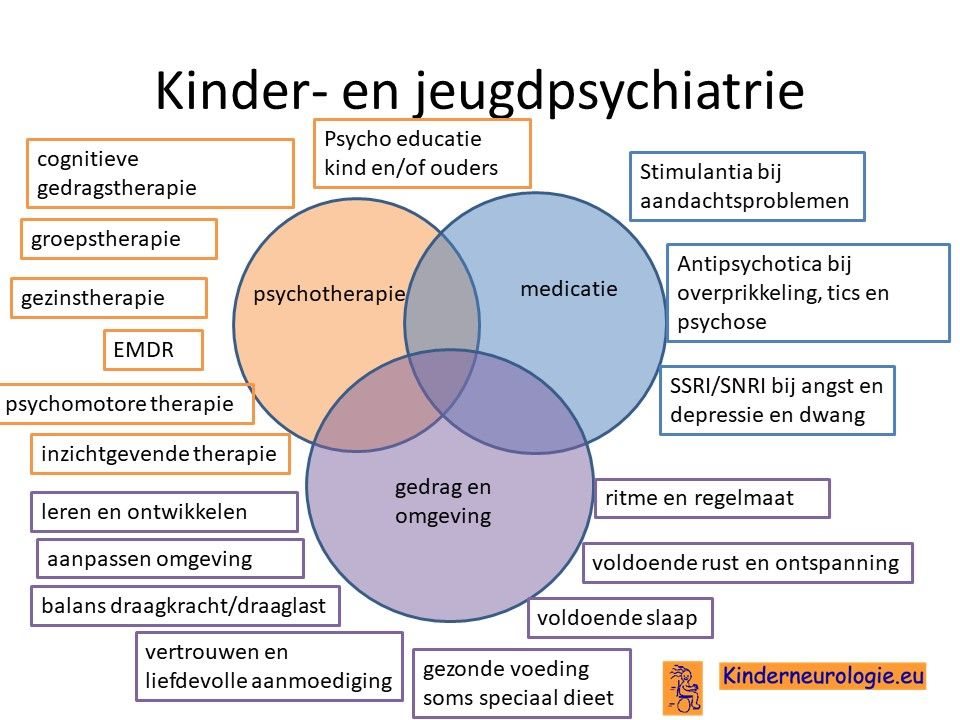
Kinder- en jeugdpsychiater
Een kinder-en jeugdpsychiater kan advies geven hoe om te gaan met gedragsproblemen zoals autisme. Soms is het nodig om gedragsregulerende medicatie zoals risperidon of aripiprazol voor prikkelovergevoeligheid in het kader van autisme te geven. Per kind moeten de eventuele voordelen van het gebruik van deze medicijnen worden afgewogen tegen de nadelen ervan.
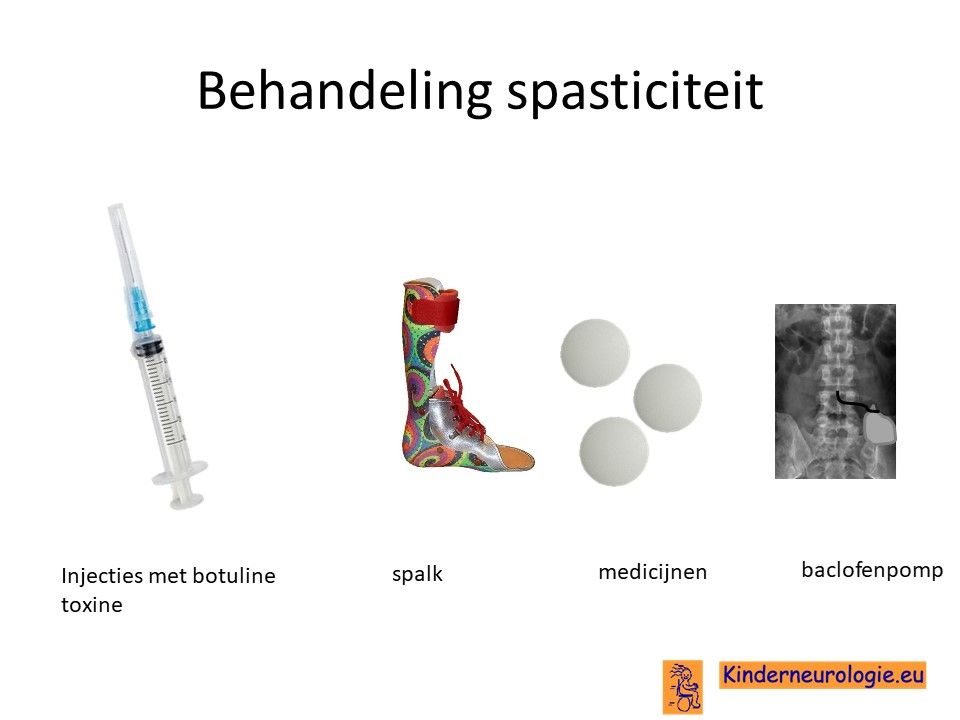
Behandeling spasticiteit
Injecties met botulinetoxine in een spastische spier kan de spasticiteit voor een aantal maanden verminderen. Met behulp van spalken en fysiotherapie kan op deze manier het looppatroon verbeterd worden. Vaak moeten deze injecties na een aantal maanden weer herhaald worden.
Ook kan met behulp van medicijnen geprobeerd worden om de spasticiteit van de benen te verminderen. Nadeel van al deze medicijnen is vaak dat ze de spierzwakte verergeren en in het hele lichaam effect hebben, niet alleen in de benen. Veel gebruikte medicijnen zijn baclofen (Lioresal ®) en trihexyfenidyl (Artane®). Baclofen kan ook in de vorm van een baclofenpomp worden toegediend.
Bij ernstige spasticiteit kan het nodig zijn om met behulp van een operatie te zorgen dat kinderen minder last hebben van hun spasticiteit. Een veelvoorkomende operatie is het doornemen van de pezen van de spieren die er voor zorgen dat de bovenbenen strak tegen elkaar gedrukt worden. Dit belemmerd het lopen en de verzorging vaak ernstig. Na het doornemen van deze pezen verbeteren deze problemen vaak.
Spasticiteit kan ook verminderen door middel van een operatie aan de zenuwen die uit het ruggenmerg komen. Deze operatie wordt selectieve dorsale rhizotomie genoemd. Deze behandeling wordt ook wel afgekort met de letters SDR. Bij deze operatie wordt een deel van de gevoelszenuwen onder het ruggenmerg laag in de rug doorgeknipt. Het effect van deze behandeling houdt levenslang aan. Kinderen moeten tussen de 4 en 10 jaar oud zijn om voor deze behandeling in aanmerking te komen.
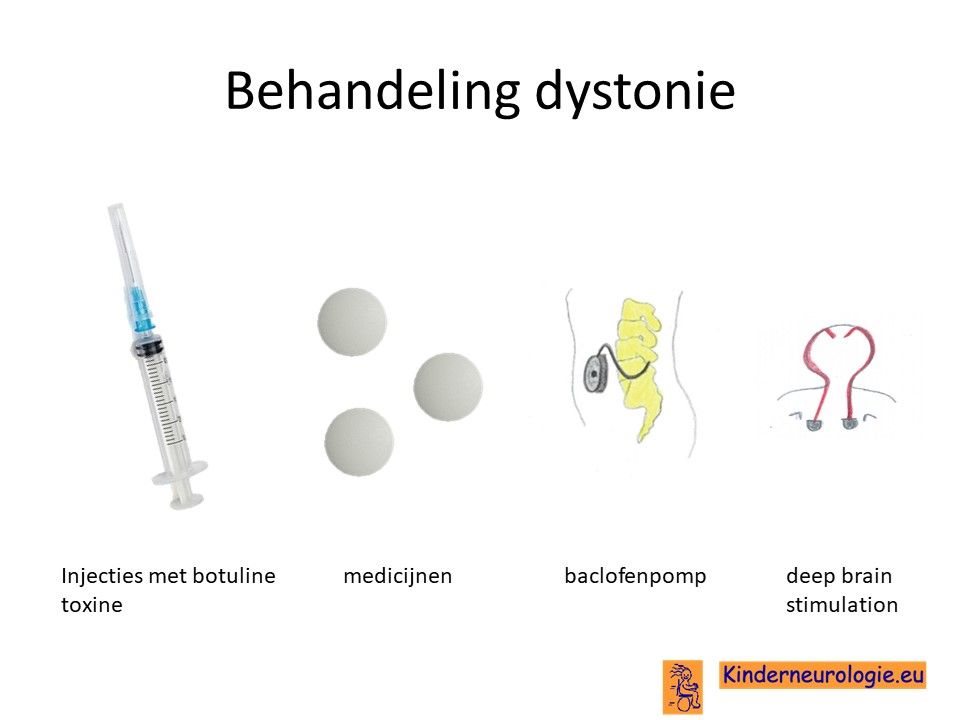
Behandeling dystonie
Er bestaan verschillende medicijnen die van invloed zijn op de dystonie en de dystonie kunnen verminderen. Het gaat dan om medicijnen als Baclofen (Lioresal®), Trihexyfenidyl (Artane®), clonazepam (Rivotril®) , L-Dopa of gabapentine (Neurontin®) of tetrabenazine (Tetmodis®). Er moet gezocht worden naar een juiste dosis van de medicijnen waarin er zoveel mogelijk effect is en er zo weinig mogelijk bijwerkingen zijn. Baclofen kan ook door middel van een baclofenpomp worden toegediend.
Medicijnen die bij het ene kind wel werken, kunnen bij het andere kind geen effect hebben. Het blijft dus een kwestie van uitproberen wat het effect van een medicijn is en dit af te wegen tegen de bijwerkingen die het medicijn heeft.
Ook kunnen injecties met botuline toxine helpen wanneer de dystonie in een lichaamsdeel aanwezig is. Bij kinderen met een ernstige vorm van dystonie kan een deep-brain-stimulator worden overwogen.
Oogarts
Een deel van de kinderen heeft een bril nodig om goed te kunnen zien. Wanneer kinderen scheel kijken, dan kan het nodig zijn om een oog een aantal uur per dag af te plakken, om op die manier te voorkomen dat kinderen een lui oog ontwikkelen.

VISIO/Bartimeus
VISIO en Bartimeus zijn instellingen die kinderen en volwassenen die slechtziend of blind zijn begeleiden. Zij kunnen vaak tips hebben hoe kinderen die slecht kunnen zien het best kunnen spelen of benaderd kunnen worden.
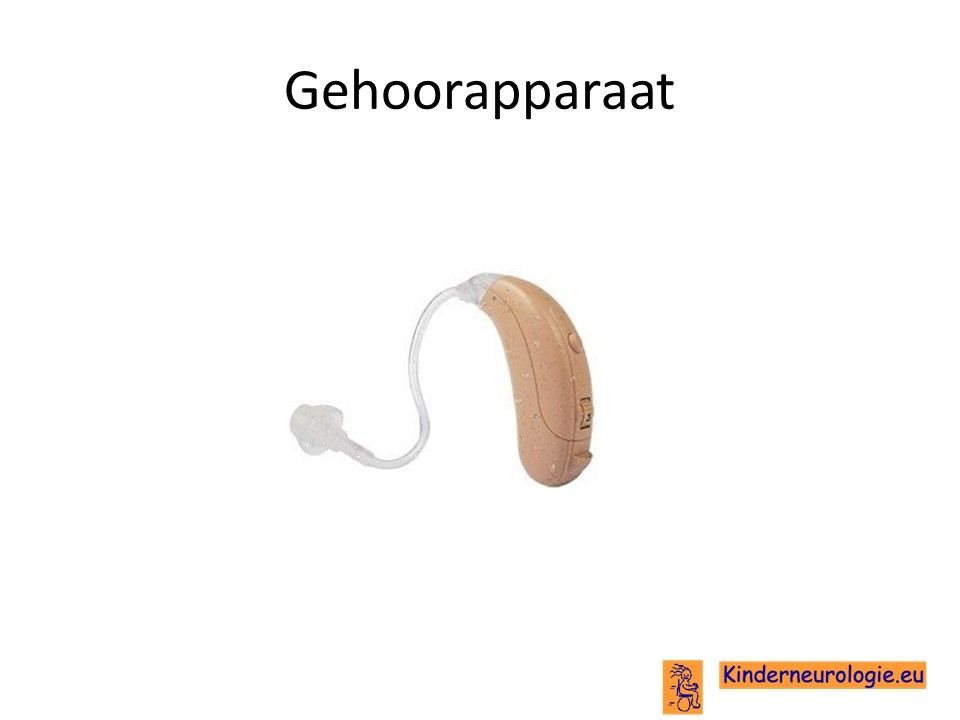
Gehoorhulpmiddelen
Kinderen die slechthorend zijn, kunnen soms baat hebben bij een gehoorapparaat om op deze manier beter te kunnen horen. Kinderen die volledig doof zijn, hebben meestal geen baat bij een gehoorapparaat. Een KNO-arts en een audioloog kunnen vaststellen of een kind baat zal hebben bij een gehoorapparaat en bij welk type gehoorapparaat. Ook kunnen zij adviezen geven voor hulpmiddelen die er voor kunnen zorgen dat kinderen met slechthorend of doofheid zich zo goed mogelijk zelfstandig kunnen redden (speciale deurbel, speciale wekker etc.)
Kwijlen
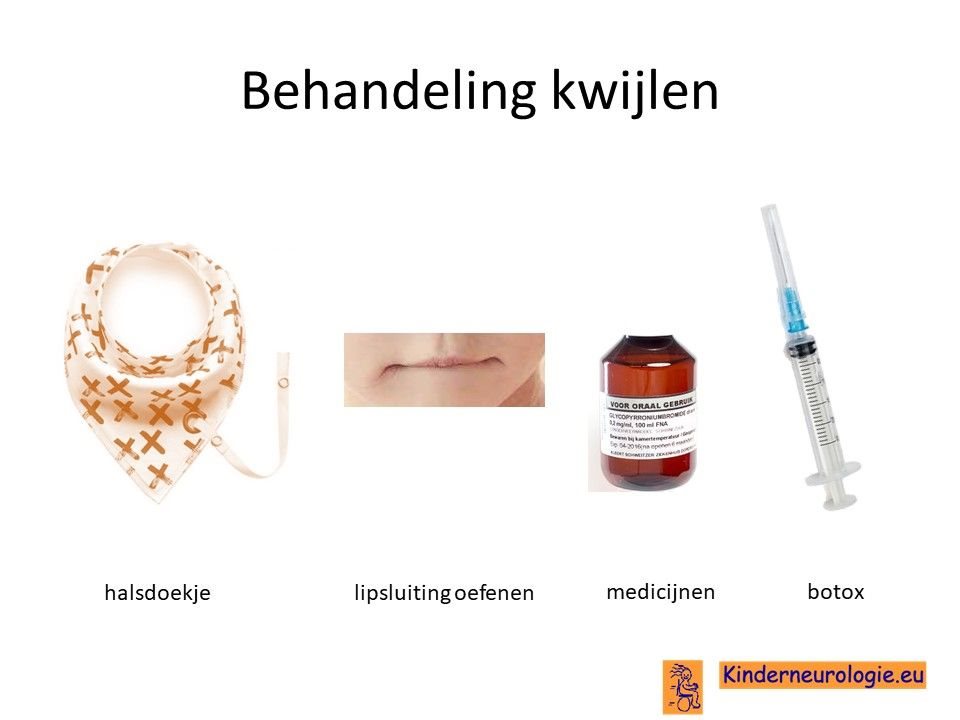
Kwijlen kan verminderen door kinderen er bewust van te maken dat ze hun speeksel moeten doorslikken. Ook kunnen oefeningen waarbij geoefend wordt om de mond te sluiten helpen. Er bestaan moderne halsdoekjes die kwijl kunnen opvangen, zodat de kleding niet vies en nat wordt.
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie nodig zijn om er voor zorgen dat kinderen minder kwijlen. Per kind zullen de voor- en nadelen van elke behandeling moeten worden afgewogen.
Reflux
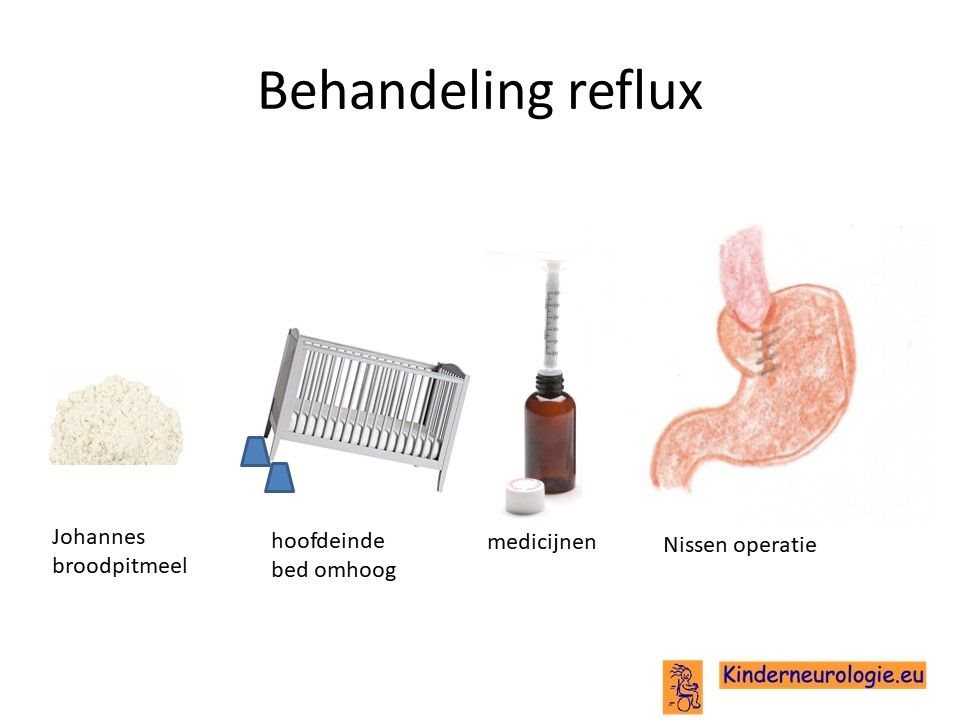
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine, omeprazol of esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen. Dit wordt een Nissen-operatie genoemd.
Tandarts
Kinderen met deze aandoening worden vaak extra gecontroleerd een speciale tandarts die zich gespecialiseerd hebben in de tandheelkundige zorg van kinderen met een ontwikkelingsachterstand omdat dit vaak speciale aanpak en extra tijd vraagt. De tandarts bekijkt of een fluor behandeling nodig is om gaatjes in de tanden en kiezen te voorkomen. Sommige kinderen hebben een beugel nodig om te zorgen dat de tanden recht in de kaak komen te staan. Een mondhygiëniste kan adviezen geven hoe de mondverzorging het beste kan verlopen.

Kindernefroloog
De kindernefroloog kan beoordelen of een behandeling gegeven moet worden voor afwijkingen aan de nieren. De bloeddruk moet goed in de gaten gehouden worden. Soms zijn medicijnen nodig om de bloeddruk te verlagen.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Regelmatig zijn zetpillen (bisacodyl) of clysma's nodig om de ontlasting op gang te krijgen. Wanneer dit onvoldoende helpt kan darmspoelen een optie zijn. Soms zijn medicijnen nodig die de darmen kunnen stimuleren in hun werking.

Zindelijkheid
Er kan met zindelijkheidstraining worden begonnen wanneer het kind zelf kan zitten op een potje en interesse begint te krijgen in het potje. Voor een groot deel van de kinderen met dit syndroom is het niet haalbaar om zindelijk te worden. Voor een klein deel van de kinderen wel, maar dan op latere leeftijd dan gebruikelijk. Tips die kunnen helpen bij het zindelijk worden vindt u in de folder zindelijkheid.

Scoliose
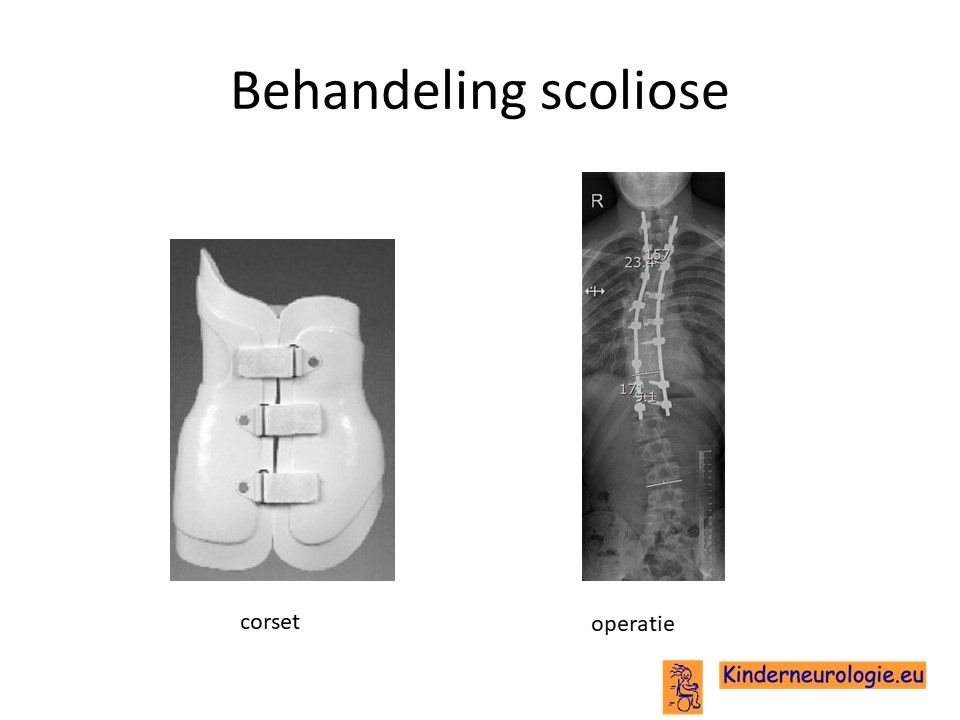
De mate van zijwaartse kromming van de wervelkolom moet goed in de gaten gehouden worden. Wanneer de kromming te erg wordt, kan dit problemen geven voor het goed kunnen staan en zitten en de ademhaling beïnvloeden. Wanneer de verkromming te erg wordt, kan verdere verkromming tegengegaan worden door een korset. Indien een korset onvoldoende werkt, is soms een operatie nodig waarbij de wervelkolom wordt vastgezet zodat de verkromming niet meer toe zal kunnen nemen.
Behandeling heupdysplasie
Heupdysplasie wordt vaak behandel door middel van een spreidbroek. In deze houding drukken de heupkoppen goed op de heupkom, waardoor de heupkom zich gaat ontwikkelen.

Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen).
Onderzoek
Er wordt in het Radboudumc in Nijmegen onderzoek gedaan om te kijken of kinderen met deze aandoening baat hebben bij een behandeling met de stof siaalzuur die zij zelf niet goed aan kunnen maken. Kinderen moeten dit medicijn 4 tot 6 keer per dag innemen via de mond of via de sonde. De komende tijd moet duidelijk worden wat dit voor kinderen kan betekenen. Nadeel blijkt wel te zijn dat de nieren dit medicijn weer snel via de urine uit het lichaam laten gaan. Eenmaal is ook een moeder tijdens de zwangerschap al behandeld met siaalzuur om zo te zorgen dat er bij dit kind al voldoende siaalzuur tijdens de ontwikkeling in de baarmoeder aanwezig is.
Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Wat kun je als ouder zelf doen om de ontwikkeling van je kind optimaal te laten verlopen?
Bedenk dat wanneer je samen met je kind speelt, stoeit, danst, zingt, kletst, lacht en/of boekjes leest, dit ook allemaal manieren zijn waarop je kind zijn of haar hersenen traint om stappen voorwaarts te maken in de ontwikkeling. Het is dus niet zo dat alleen momenten van therapie, momenten van training zijn, wat veel ouders denken. Het is daarnaast goed om inspanning af te wisselen met ontspanning, dit is nodig om het geleerde te laten opslaan in de hersenen. De hele dag door training zonder rustmomenten, werkt juist averechts.
Daarnaast is het van onschatbare waarde je kind laten voelen dat je van hem of haar houdt, dat hij/zij geliefd is en zich mag ontwikkelen in een tempo die bij hem of haar past. Dit is extra van belang voor kinderen die zich anders ontwikkelen dan de "norm". "Goed zijn zoals je bent en gesteund te worden door mensen die van je houden is, heel belangrijk voor de ontwikkeling van een kind. Juist de ouders en de andere kinderen in het gezin die dichtbij het kind staan zijn daarin heel belangrijk om het kind daarin dit gevoel te geven. Het is goed dat ouders beseffen wat de waarde hiervan is voor het kind en welke rol zij hierin hebben.
Ook is het belangrijk om te bedenken wat goed voelt voor jullie als gezin en voor jou als ouder en waar jullie energie uithalen. Zorg ervoor dat er bewust ruimte is voor momenten die dit goede gevoel geven. Tot slot is het belangrijk dat je als ouders ook goed voor jezelf zorgt, de zorg voor een kind die zich anders ontwikkelt vraagt nog meer van ouders dan de zorg voor een kind die zich zonder problemen ontwikkelt. Het is goed om voor jezelf te zorgen of te laten zorgen, zodat je als ouder ook de energie houdt, om jouw kind te blijven begeleiden op een manier die bij jou past. Besef dat bij opvoeden hoort om te leren los laten. Veel ouders vinden dit lastig, zeker wanneer hun kind zich anders ontwikkelt dan andere kinderen. Maar dhet kan toch nodig zijn een deel van de zorg op bepaalde momenten uit handen te geven, ook als die ander het anders doet dan jij, je kind leert van deze verschillen en het geeft jou de mogelijk om zelf uit te rusten of nieuwe energie op te doen.

Wat kun je als gezin zelf doen om om te gaan met het hebben van een aandoening bij een gezinslid?
Als gezin van een kind waarbij er sprake is van een aandoening, is het goed om te zorgen dat jullie in de je kracht komen staan. Het is goed om te beseffen over welke denk-, emotionele-, innerlijke- en fysieke kracht jullie als gezin beschikken en hoe jullie deze kracht kunnen inzetten om goed voor ieder lid van het gezin te zorgen. Bekijk wat bij jullie als gezin past. Bekijk wat je kunt doen (of kunt laten) om deze kracht zo optimaal mogelijk in te zetten. En bedenk ook dat ieder lid van het gezin verschillende kwaliteiten heeft waarmee jullie elkaar kunnen aanvullen en kunnen versterken.
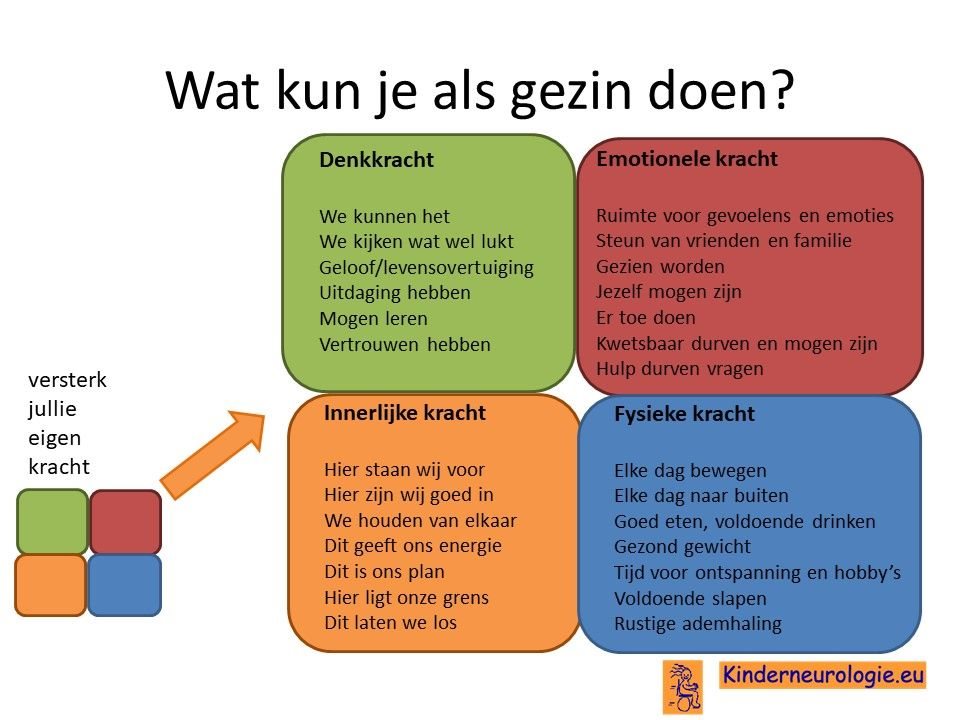
Kwaliteit van leven
Centraal in de behandeling van kinderen met deze aandoening staat het behouden van zo veel mogelijk kwaliteit van leven. Het is goed als ouders samen met hun andere kinderen en familie al in een vroeg stadium nadenken op wat voor manier zij hun kind met deze aandoening willen begeleiden. Wat is belangrijk voor het kind en het gezin? Waar kunnen kind en gezin plezier aan beleven?
Een maatschappelijk werkende, een psycholoog en verpleegkundigen van de kinderthuiszorg kunnen ouders hierbij helpen. In Nederland zijn ook meerdere kindercomfortteams die gezinnen kunnen ondersteunen bij het vinden van een zo optimaal mogelijke kwaliteit van leven.

Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is. Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met NANS-deficiëntie syndroom. Ook is lotgenotencontact mogelijk via vereniging voor volwassen en kinderen met een stofwisselingsziekte.
Wat betekent het hebben van NANS-deficiëntie syndroom voor de toekomst?
Stabiliseren
De meeste kinderen met deze aandoening hebben vooral op jonge leeftijd last van het ontstaan van nieuwe problemen. Vanaf de lagere schoolleeftijd blijven de problemen vaak min of meer stabiel. Kinderen gaan op hun tempo vooruit in hun ontwikkeling, maar hebben wel een duidelijke achterstand ten opzichte van leeftijdsgenoten.
De meeste kinderen met deze aandoening hebben op volwassen leeftijd de begeleiding van een andere volwassene nodig in het dagelijks leven.
Pyschose
Tijdens de puberteit hebben kinderen met deze aandoening een vergrote kans op het ontwikkelen van een psychose. Tijdens een psychose zijn kinderen verward en vaak angstig. Kinderen kunnen beelden zien of geluiden horen die er in werkelijkheid niet zijn en kinderen erg angstig maken. Het is goed om dit beeld te herkennen omdat vaak behandeling met medicatie nodig zal zijn.
Weinig bekend
Omdat het NANS-deficiëntie syndroom een zeldzame aandoening is, is er nog weinig bekend over volwassen met deze aandoening. De oudste volwassene heeft inmiddels de leeftijd van 40 jaar bereikt.
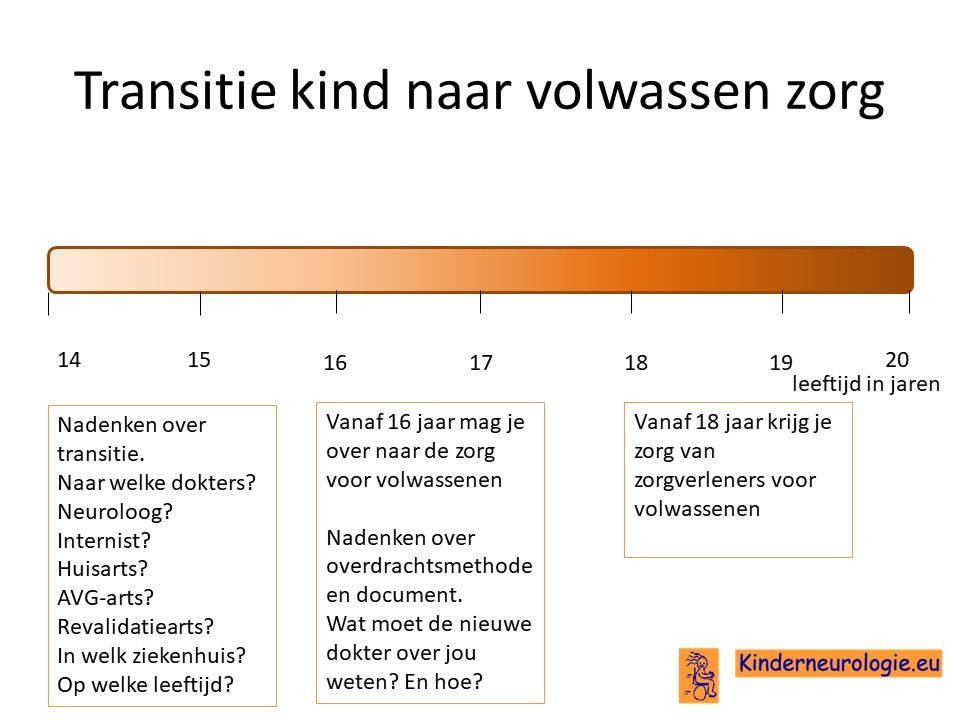
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belangrijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
AVG
Een AVG is een arts die zich gespecialiseerd heeft in de zorg voor mensen met een verstandelijke beperking. De AVG richt zich op het voorkomen, behandelen en beperken van lichamelijke en psychische problemen die te maken hebben met een verstandelijke of lichamelijke beperking. De AVG werkt hiervoor samen met de huisarts, de medische specialist, de gedragsdeskundige en/of andere therapeuten (zoals een fysiotherapeut of een logopedist). Er zijn steeds meer poliklinieken in Nederland waar AVG werken en waar kinderen en volwassenen met een verstandelijke beperking terecht kunnen met hun hulpvragen die te maken hebben met hun beperking. Daarnaast werken AVG ook in instellingen en zijn ze betrokken bij gespecialiseerde kinderdagcentra. Op de website van de NVAVG (Nederlandse Vereniging van Artsen voor Verstandelijk Gehandicapten) is een lijst met poliklinieken te vinden.

Levensverwachting
De levensverwachting van kinderen met deze aandoening is niet goed bekend. Er zijn inmiddels volwassenen met deze aandoening bekend die 40 jaar zijn geworden. Een moeilijk behandelbare vorm van epilepsie kan van invloed zijn op de levensverwachting.
Kinderen krijgen
Er is weinig bekend of het hebben van deze aandoening van invloed is op de vruchtbaarheid. In theorie kunnen volwassenen met deze aandoening zelf kinderen krijgen. Kinderen van een volwassene met NANS-deficiëntie syndroom hebben nauwelijks kans om zelf ook deze aandoening te krijgen. Dit kan alleen als de partner drager is van een foutje in het erfelijk materiaal van chromosoom 9 of wanneer de partner zelf ook NANS-deficiëntie syndroom heeft. De kans hierop is klein.
Hebben broertjes en zusjes een vergrote kans om het NANS-deficiëntiesyndroom te krijgen?
Erfelijke ziekte
Het NANS-deficiëntie syndroom is een erfelijke ziekte. Meestal blijken beide ouders drager te zijn van een fout in het NANS-gen. Broertjes en zusjes hebben dan 25% kans om zelf ook het NANS-deficiëntiesyndroom te krijgen.
Een klinisch geneticus kan daar meer informatie over geven.

Prenatale diagnostiek
Wanneer het foutje in het erfelijk materiaal wat verantwoordelijk is voor het ontstaan van het NANS-deficiëntie syndroom bekend is, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica.

Preïmplantatie Genetische Test (PGT)
Stellen die eerder een kindje hebben gehad met NANS-deficiëntiesyndroom kunnen naast prenatale diagnostiek ook in aanmerking voor een preïmplantatie genetische test (PGT.) Bij PGT wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van NANS-deficiëntie syndroom. Alleen embryo’s zonder de aanleg voor NANS-deficiëntie syndroom, komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgtnederland.nl.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links
www.stofwisselingsziekten.nl
(Nederlandse vereniging voor stofwisselingsziekten)
Referenties
- NANS-mediated synthesis of sialic acid is required for brain and skeletal development. van Karnebeek CD, Bonafé L, Wen XY, Tarailo-Graovac M, Balzano S, Royer-Bertrand B, Ashikov A, Garavelli L, Mammi I, Turolla L, Breen C, Donnai D, Cormier-Daire V, Heron D, Nishimura G, Uchikawa S, Campos-Xavier B, Rossi A, Hennet T, Brand-Arzamendi K, Rozmus J, Harshman K, Stevenson BJ, Girardi E, Superti-Furga G, Dewan T, Collingridge A, Halparin J, Ross CJ, Van Allen MI, Rossi A, Engelke UF, Kluijtmans LA, van der Heeft E, Renkema H, de Brouwer A, Huijben K, Zijlstra F, Heise T, Boltje T, Wasserman WW, Rivolta C, Unger S, Lefeber DJ, Wevers RA, Superti-Furga A. Nat Genet. 2016;48:777-84
- The fate of orally administered sialic acid: First insights from patients with N-acetylneuraminic acid synthase deficiency and control subjects. Tran C, Turolla L, Ballhausen D, Buros SC, Teav T, Gallart-Ayala H, Ivanisevic J, Faouzi M, Lefeber DJ, Ivanovski I, Giangiobbe S, Caraffi SG, Garavelli L, Superti-Furga A. Mol Genet Metab Rep. 2021;28:100777
- NANS-CDG: Delineation of the Genetic, Biochemical, and Clinical Spectrum. den Hollander B, Rasing A, Post MA, Klein WM, Oud MM, Brands MM, de Boer L, Engelke UFH, van Essen P, Fuchs SA, Haaxma CA, Jensson BO, Kluijtmans LAJ, Lengyel A, Lichtenbelt KD, Østergaard E, Peters G, Salvarinova R, Simon MEH, Stefansson K, Thorarensen Ó, Ulmen U, Coene KLM, Willemsen MA, Lefeber DJ, van Karnebeek CDM. Front Neurol. 2021;12:668640.
Laatst bijgewerkt: 23 juli 2021
Auteur: JH Schieving
