 kinderneurologie
kinderneurologie
Wat is het DEE84-syndroom?
Het DEE84-syndroom is een epilepsiesyndroom waarbij kinderen vanaf de babyleeftijd een moeilijk behandelbare vorm van epilepsie hebben waardoor kinderen nauwelijks vooruit gaan in hun ontwikkeling.
Hoe wordt het DEE84-syndroom ook wel genoemd?
DEE is een afkorting voor de Engelse woorden Developmental Epileptic Encephalopathy. Het woord developmental betekent ontwikkeling. Het woord epileptic verwijst naar het voorkomen van epilepsie. Het woord encefalopathy naar het niet goed functioneren van de hersenen als oorzaak en als gevolg van de epilepsie. Er bestaan veel verschillende vormen van DEE. Dit type is als 84e type beschreven vandaar de naam DEE84-syndroom.
UGDH-gerelateerd syndroom
Een andere naam die ook gebruikt wordt is het UGHD-gerelateerd syndroom. UGHD is de naam van de plaats in het erfelijk materiaal (het DNA) waar kinderen met dit syndroom een fout hebben zitten die verantwoordelijk is voor het ontstaan van de symptomen die horen bij dit syndroom. Door deze naam te gebruiken is het voor iedereen duidelijk dat er sprake is van deze fout.
Hoe vaak komt het DEE84-syndroom voor bij kinderen?
Het DEE84-syndroom is een hele zeldzame aandoening. Er is niet goed bekend hoe vaak het DEE84-syndroom voorkomt bij kinderen. Geschat wordt dat deze aandoening bij minder dan één op de 1.000.000 kinderen voorkomt.
Het syndroom is ook nog maar korte tijd sinds 2020 bekend als syndroom.

Bij wie komt het DEE84-syndroom voor?
De eerste klachten als gevolg van het DEE84-syndroom ontstaan meestal tijdens de eerste drie levensmaanden.
Zowel jongens als meisjes kunnen het DEE84-syndroom krijgen.
Wat is de oorzaak van het DEE84-syndroom?
Fout in erfelijk materiaal
Het DEE84-syndroom wordt veroorzaakt door een fout op een stukje materiaal op het 4e-chromosoom. Om nog preciezer te zijn op het stukje van chromosoom 4 wat 94p14 wordt genoemd. De plaats van dit foutje wordt het UGHD-gen genoemd.
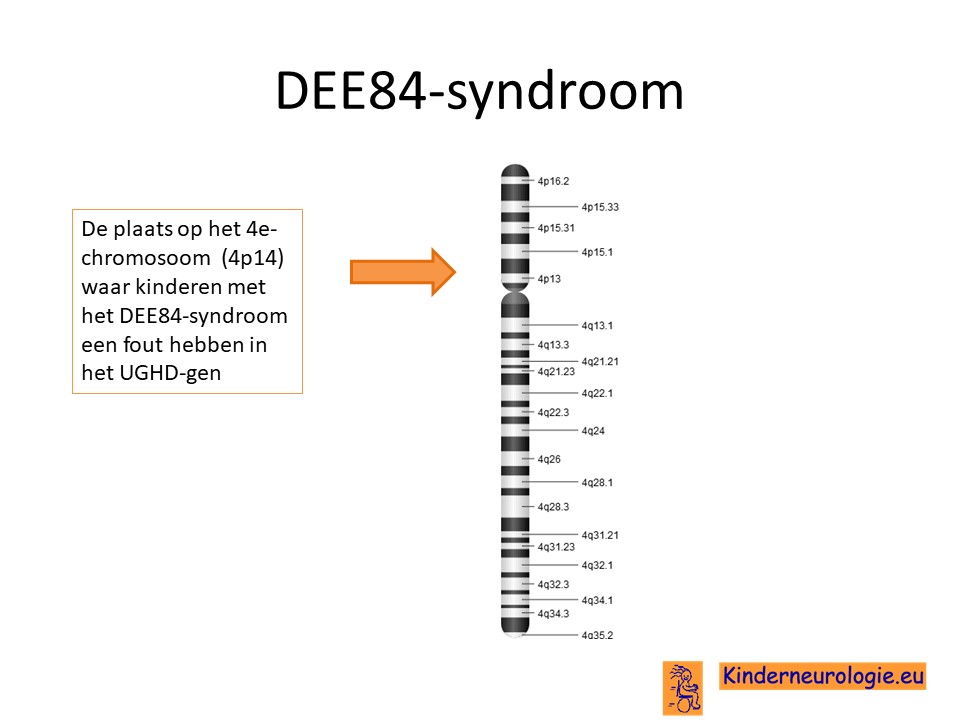
Autosomaal recessief
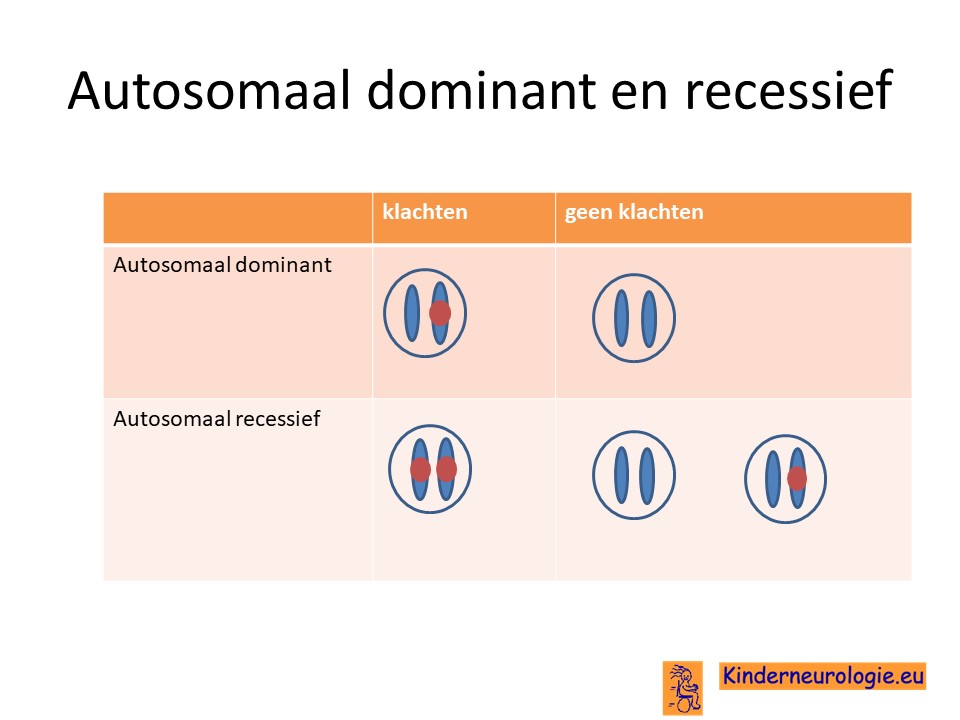
Het DEE84-syndroom is een zogenaamd autosomaal recessieve ziekte. Dit houdt in dat kinderen twee foutjes moeten hebben op beide chromosomen 4 in het UGHD-gen om de aandoening te krijgen. Dit in tegenstelling tot een autosomaal dominante aandoening waarbij een foutje op een van de twee chromosomen al voldoende is om de ziekte te krijgen.
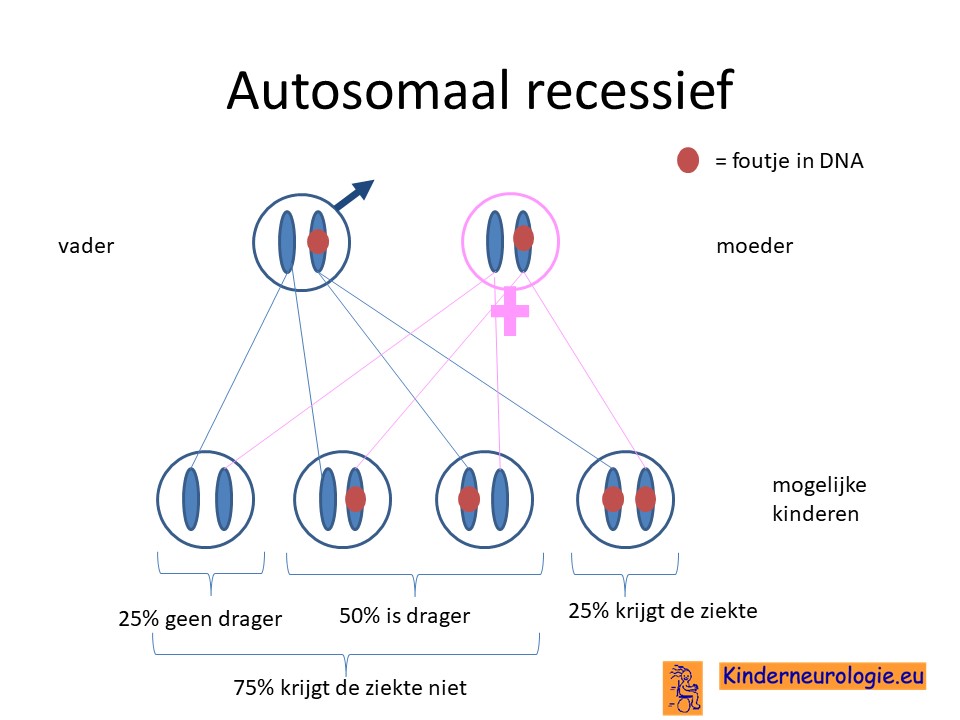
Ouders drager
Vaak zijn ouders drager van een foutje in het erfelijk materiaal. Zij hebben zelf geen klachten omdat ze nog een ander chromosoom 4 hebben zonder fout. Wanneer een kind van beide ouders het chromosoom 4 met de fout krijgt zal het kind het DEE84-syndroom krijgen. Het DEE84-syndroom komt vaker voor bij ouders die (in de verte) familie van elkaar zijn.
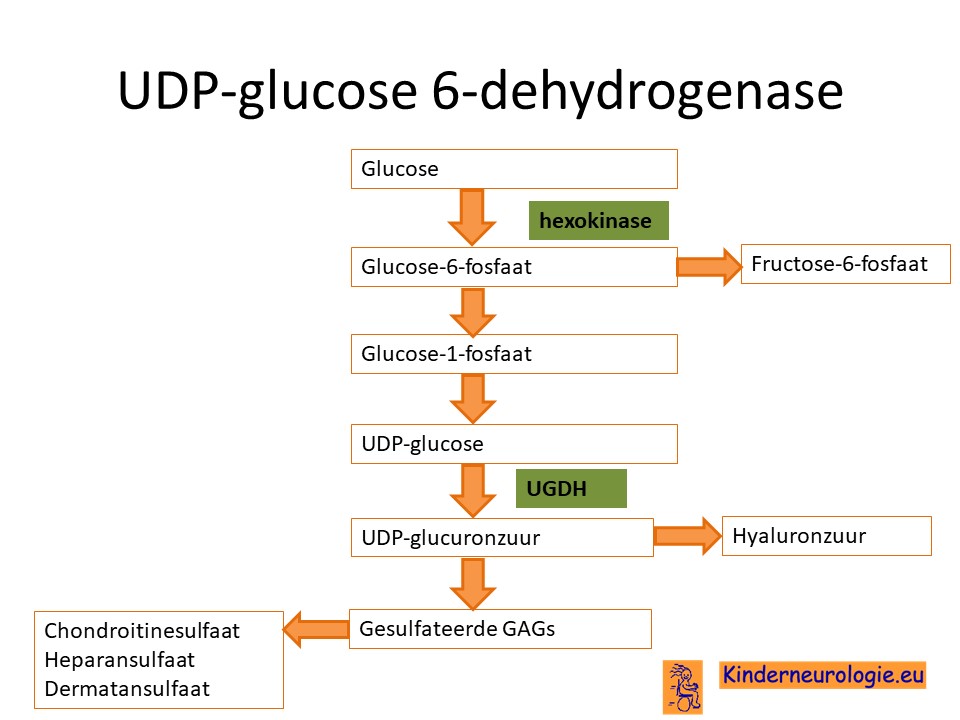
Afwijkend eiwit
Als gevolg van de fout in het erfelijk materiaal van het UGHD-gen wordt een bepaald eiwit niet goed aangemaakt. Dit eiwit heeft UDP-glucose 6 dehydrogenase, ook wel afgekort met de letters UGHD-eiwit. Dit eiwit zet UDP-glucose om in UDP-glucuronate. Dit UDP-glucorunate is een belangrijk onderdeel van allerlei verschillende stoffen in het lichaam zoals glycolipiden en glycosaminoglycanen, hyaluronzuur, chondroitine sulfaat. Deze eiwitten spelen een belangrijke rol bij het geven van stevigheid en vorm aan verschillende organen in het lichaam, waaronder de hersenen.
Wat zijn de verschijnselen van het DEE84-syndroom?
Nieuw syndroom
Het DEE84-syndroom is een nieuw syndroom die sinds 2020 beschreven is als syndroom. Het is goed mogelijk dat er in de loop van de tijd andere symptomen ontdekt worden die ook bij dit syndroom horen, maar hier nog niet beschreven staan. Ook is goed mogelijk dat er kinderen ontdekt worden die mildere vormen van dit syndroom hebben als hieronder beschreven staat.

Zwangerschap en bevalling
Tijdens de zwangerschap en de bevalling zijn er meestal geen bijzonderheden. Baby’s die DEE84-syndroom blijken te hebben, laten na de geboorte meestal geen bijzonderheden zien.
Klachten kort na de geboorte
Bij de meeste kinderen met het DEE84-syndroom ontstaan de eerste klachten in de eerste weken na de geboorte, soms ontstaan de eerste klachten pas na enkele maanden.
Epilepsie
Kinderen met DEE84-syndroom hebben last van epilepsieaanvallen. Verschillende type aanvallen kunnen voorkomen, zoals aanvallen met schokjes op verschillende plaatsen in het lichaam (ook wel myoclonieën genoemd), aanvallen met knipperen van de oogleden, aanvallen met verstijven van een arm of een been (tonische aanvallen) of aanvallen waarbij kinderen niet reageren en stoppen met ademhalen (apneus genoemd). De meeste kinderen hebben verschillende type epilepsie aanvallen voor elkaar heen. Vaak komen vele aanvallen per dag voor. Het is heel moeilijk om de epilepsie met behulp van behandeling onder controle te krijgen. De epilepsie die voorkomt bij baby's wordt ook wel syndroom van Otahara genoemd, de epilepsie bij dreumessen syndroom van West en die bij peuters Lennox-Gastaut syndroom. Het is vaak erg moeilijk om de epilepsie onder controle te krijgen met behulp van een behandeling.
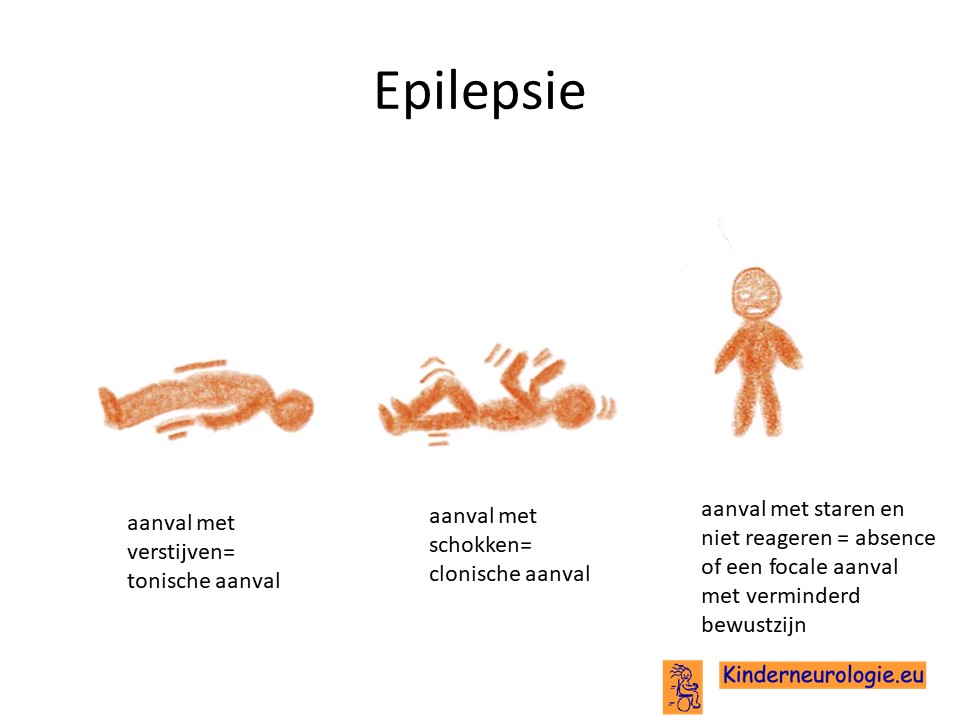
Stilstand en teruggang ontwikkeling
Kinderen met het syndroom DEE84-syndroom zijn vaak trager in hun ontwikkeling vanaf de geboorte in vergelijking met andere kinderen zonder dit syndroom. Omdat baby’s in hun eerste levensweken nog niet heel veel hoeven te doen, valt dit lang niet altijd op. Vanaf het optreden van de eerste epilepsie aanvallen staat de ontwikkeling stil en leren de baby’s moeilijk nieuwe vaardigheden aan. Ook kunnen kinderen vaardigheden die ze al beheersten, zoals het maken van oogcontact, lachen en slikken weer verliezen.
Wanneer het lukt om de epilepsie-aanvallen onder controle te krijgen kan de ontwikkeling verder gaan, maar loopt deze vaak erg vertraagd. De meeste kinderen zullen niet zelfstandig kunnen zitten, lopen of leren praten. Ook is het voor de meeste kinderen met het DEE84-syndroom niet mogelijk om te kunnen praten.

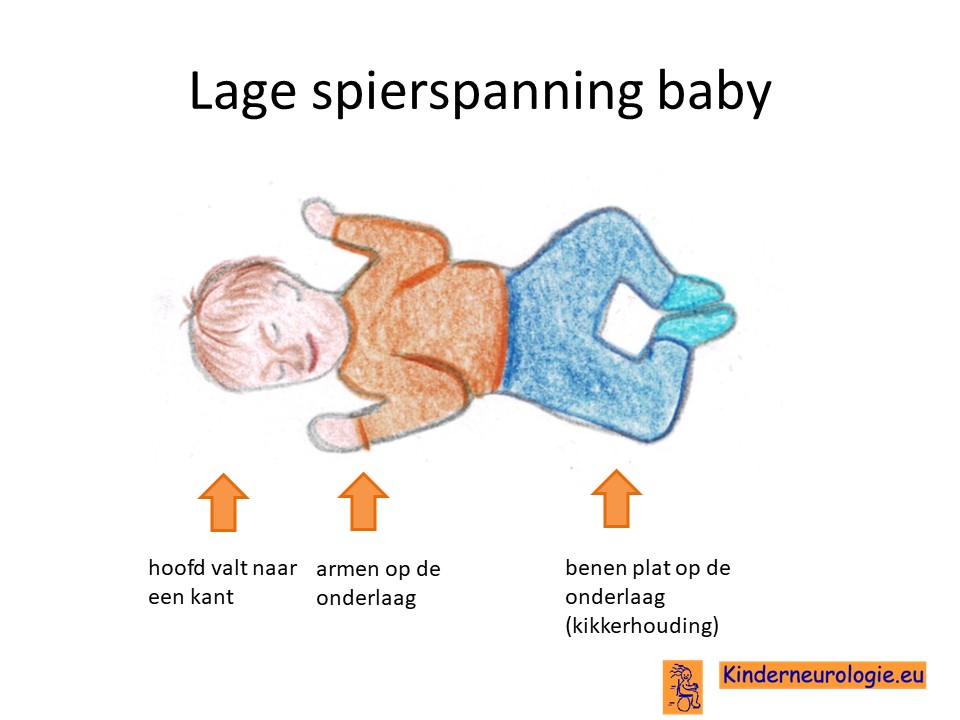
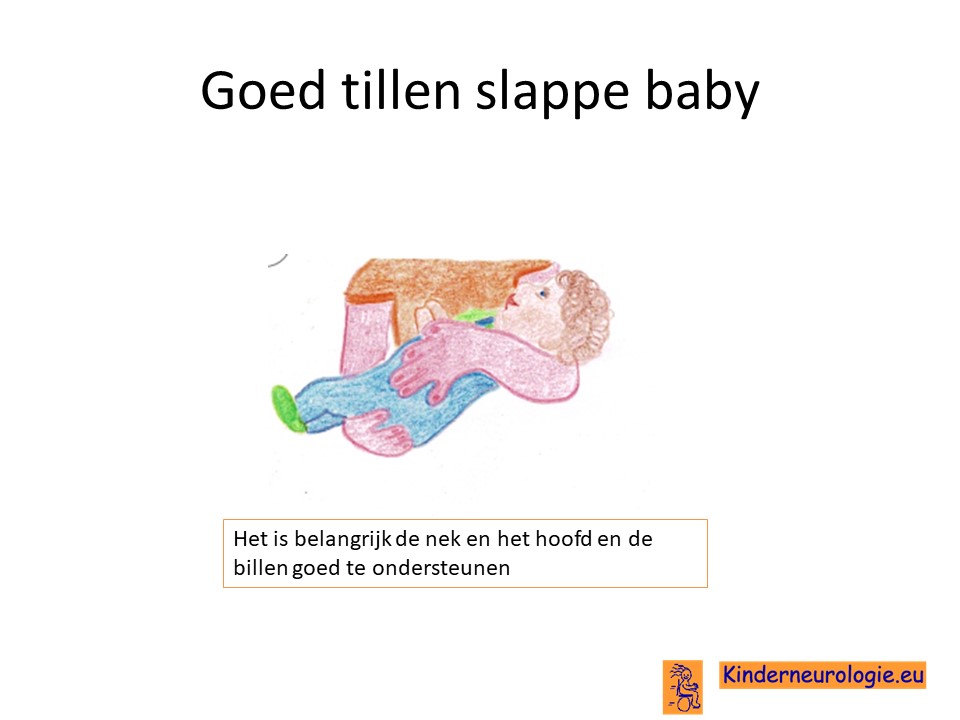
Lage spierspanning
Baby’s met DEE84-syndroom hebben een lage spierspanning. Het hoofdje en de armen en benen moeten goed ondersteund worden wanneer kinderen opgetild worden. Wanneer kinderen in bed liggen dan liggen de armpjes en beentjes vaak plat op de onderlaag.
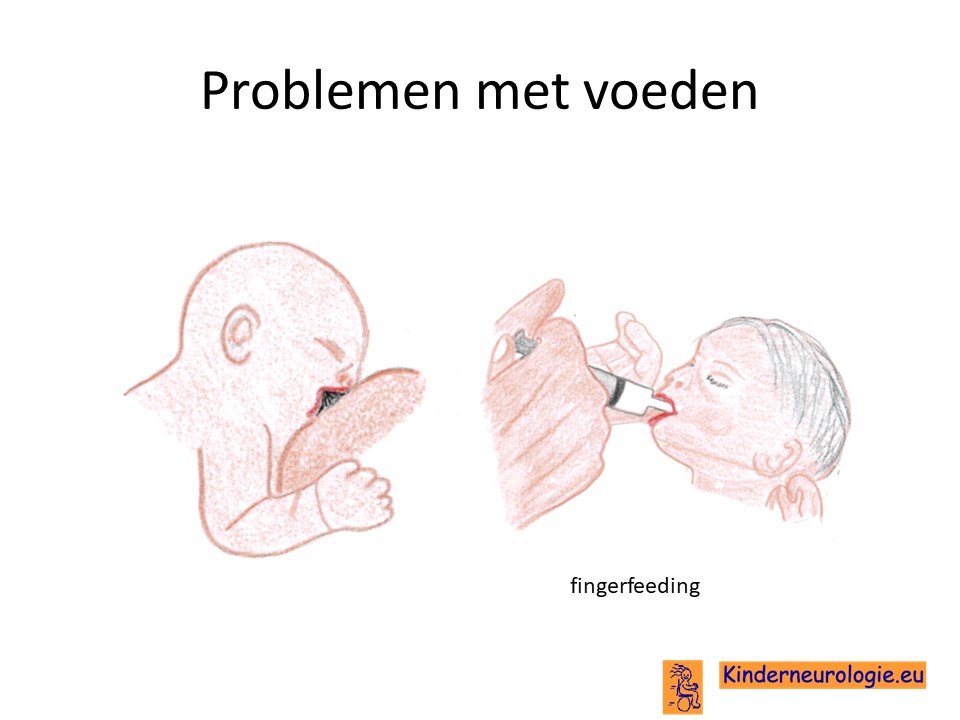
Problemen met drinken
Baby’s met het DEE84-syndroom hebben vaak veel problemen met drinken. Baby’s hebben moeite om goed te drinken, ze weten niet goed hoe ze de borst moeten aanhappen of uit de fles moeten drinken. Ook verslikken baby’s zich gemakkelijk. Vaak zullen baby’s sondevoeding nodig hebben om voldoende voeding binnen te krijgen.
Hoge spierspanning
Bij oudere kinderen kan de spierspanning in de benen of in de armen geleidelijk aan toenemen. Hierdoor kunnen de armen en benen moeilijk gebogen of gestrekt worden. Deze verhoogde spierspanning wordt spasticiteit genoemd. Deze verhoogde spierspanning kan aan- en uitkleden en de verzorging moeilijker maken.
Dystonie
Naast spasticiteit kunnen kinderen met DEE84 ook last krijgen van dystonie. Dystonie is een afwijkende stand van een lichaamsdeel doordat strekkers en buigers tegelijkertijd onbedoeld aanspannen. Hierdoor gaat een lichaamsdeel onbedoeld in een vreemde stand staan. Een arm of een been kan in een gestrekte stand komen te staan, zonder dat kinderen in staat zijn om deze stand te veranderen. Dystonie aan de romp kan zorgen voor een afwijkende stand van de romp, bijvoorbeeld voorover of juist achterover gebogen. Dystonie van de nek kan zorgen dat het hoofd onbedoeld gedraaid staat of achter over gekanteld staat. Dit wordt een torticollis genoemd.
Chorea
Kinderen met deze aandoening krijgen ook last van chorea. Chorea zijn kleine abrupte sierlijke schokkerige bewegingen, die meestal aan het gezicht en aan de armen voorkomen. Maar ze kunnen ook voorkomen in de nek, de romp of aan de benen. Deze bewegingen gebeuren onbewust. Vaak verspringen de bewegingen van de ene plek naar de andere. Kinderen kunnen schrikken of vallen door zo’n onverwacht schok in hun lichaam.
De choreatische bewegingen verergeren tijdens emoties, spanning en stress. In slaap zijn deze bewegingen vaak afwezig.
Tremor
Ook kunnen kinderen last hebben van trillen van een arm of een been. Dit wordt tremor genoemd.
Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak enkele veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar kunnen lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.Per kind kan verschillen welke uiterlijke kenmerken aanwezig zijn, ook hier geldt dat geen kind alle uiterlijke kenmerken tegelijkertijd zal hebben.
Kinderen met DEE-syndroom kunnen enkele bijzondere uiterlijke kenmerken hebbe, maar die erg verschillen per kind. Vaak hangen de oogleden een beetje naar beneden, de ogen liggen vaak diep in het hoofd. Naast de ogen aan de kant van de neus kunnen extra huidplooien voorkomt. De afstand tussen de neus en de mond is vaak kort en bevat geen groef. De bovenlip is vaak dikker dan de onderlip. De kin is vaak puntig en wijst iets naar voren toe. De oren staan vaak een stukje van het hoofd af.
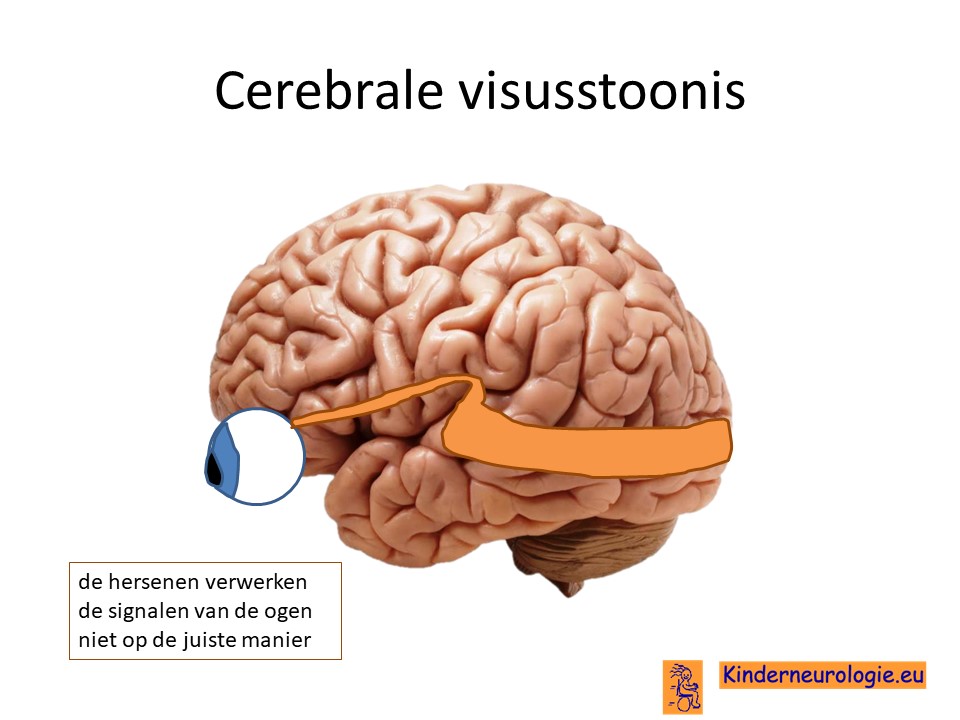
Cerebrale visusstoornis
Kinderen met het DEE84-syndroom hebben vaak een cerebrale visusstoornis. Zij zijn zeer slechtziend of blind. Dit komt omdat de hersenen de signalen van de ogen niet verwerken. Kinderen met dit syndroom maken meestal geen oogcontact en volgen niet met hun ogen.
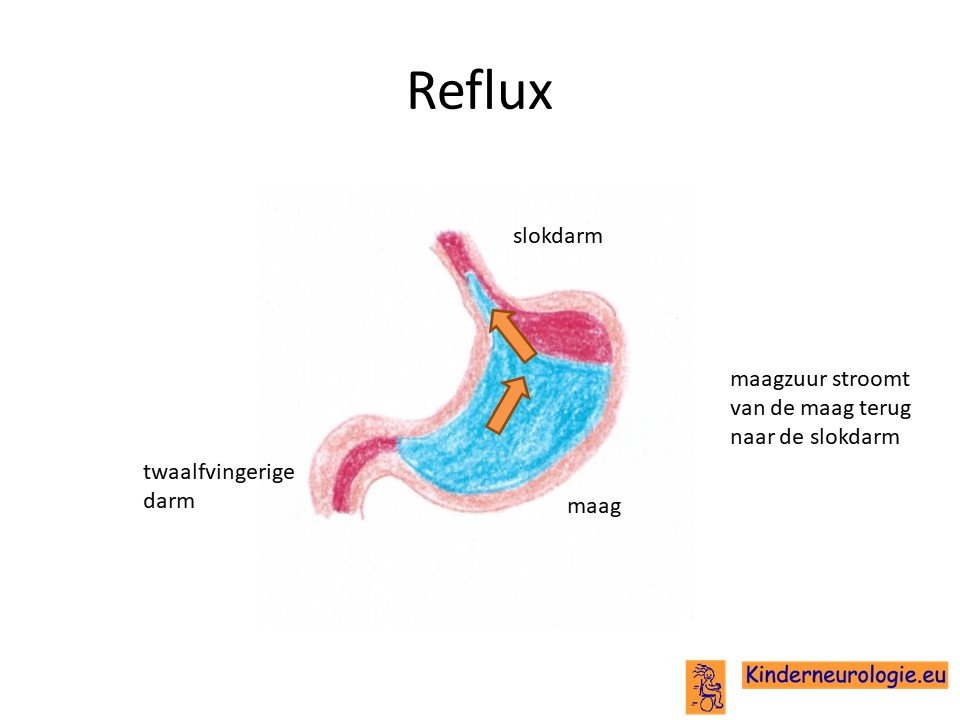
Reflux
Kinderen met dit syndroom hebben vaak last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Door het zuur kan de slokdarm geïrriteerd en ontstoken raken. Wanneer dit niet tijdige ontdekt en behandeld wordt, kan dit zorgen voor het spuug met daarin bloedsliertjes.
Kwijlen
Kinderen met dit syndroom hebben gemakkelijk last van kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond, waardoor het speeksel gemakkelijk uit de mond loopt.
Verstopping van de darmen
Verstopping van de darmen komt vaak voor bij kinderen met dit syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen. Dit kan buikpijnklachten geven en zorgen voor een bolle buik. Ook kan de eetlust hierdoor minder worden.
Zindelijkheid
De meeste kinderen met dit syndroom worden niet zindelijk. Een klein deel van de kinderen wordt zindelijk op latere leeftijd dan gebruikelijk.

Scoliose
Een deel van de kinderen met dit syndroom krijgt een zijwaartse verkromming van de rug. Dit wordt een scoliose genoemd. Van een milde scoliose zullen kinderen zelf geen last hebben. Toename van de scoliose kan zorgen voor het ontstaan van pijnklachten in de rug en problemen met zitten en staan.
Gevoeligheid voor infecties
Kinderen met het DEE84-syndroom zijn gevoelig voor het ontwikkelen van infecties. Vooral luchtweginfecties en oorinfecties door verslikken komen vaak voor bij kinderen met dit syndroom.
Hoe wordt de diagnose DEE84-syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met frequente epilepsieaanvallen vanaf jonge leeftijd kan worden vermoed dat er sprake is van een vorm van DEE. Er bestaan veel verschillende fouten in het DNA die allemaal kunnen zorgen voor het ontstaan van DEE, daarom zal aanvullend onderzoek nodig zijn om te achterhalen van welke vorm van DEE er sprake is.
DNA-onderzoek
Door middel van DNA onderzoek kan vastgesteld worden van welke vorm van DEE er sprake is. Tegenwoordig wordt dat gedaan via een techniek die exome sequencing wordt genoemd. Op deze manier kunnen tegelijkertijd een heleboel mogelijk veranderingen in het DNA in een keer worden onderzocht op de aanwezigheid van een fout.
Stofwisselingsonderzoek
Bij kinderen met een ernstige vorm van epilepsie zal vaak stofwisselingsonderzoek op bloed en urine worden verricht. Meestal worden bij kinderen met het DEE84-syndroom hierin geen bijzonderheden gevonden.
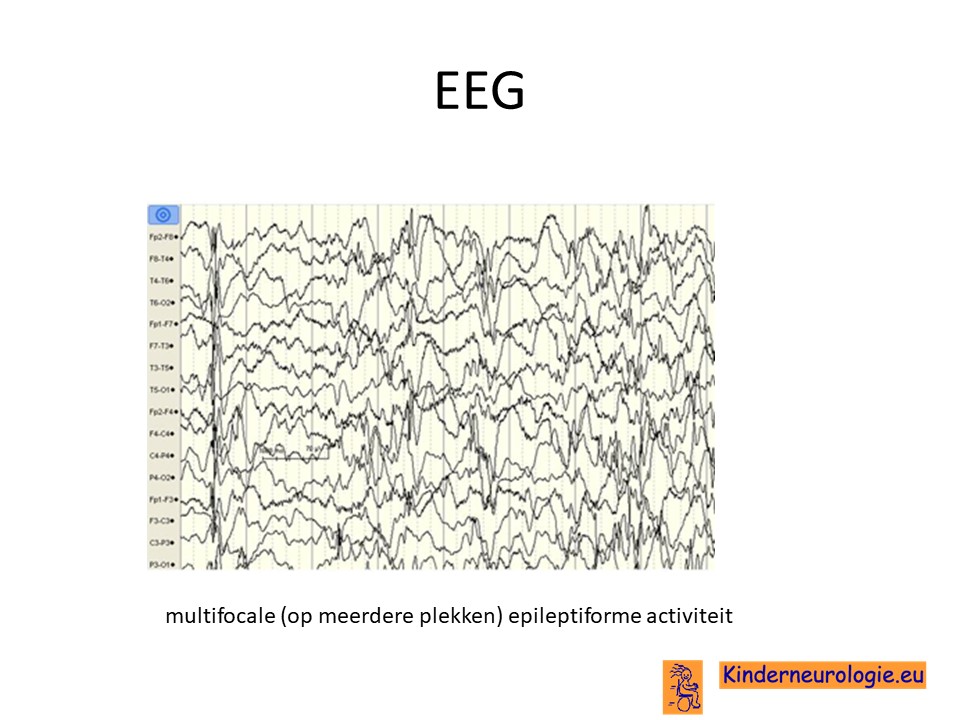
EEG
Het EEG laat bij kinderen met het DEE84-syndroom ernstige afwijkingen zien. Vaak is er veel epileptiforme activiteit te zien en nauwelijks normale hersenactiviteit. De epileptische activiteit komt vaak tegelijkertijd op verschillende plaatsen in de hersenen voor en wordt afgewisseld met periodes waarin de hersenen geen epileptiforme activiteit maken. Dit beeld wordt hypsaritmie genoemd. Dit beeld is niet specifiek voor het DEE84-syndroom, maar kan bij veel vormen van DEE worden gezien.
MRI scan
Om de oorzaak van het syndroom DEE84-syndroom te achterhalen zal vaak een MRI-scan van de hersenen gemaakt worden. Op de MRI-scan die op de leeftijd van een paar maanden wordt gemaakt zijn bij kinderen met het DEE84-syndroom meestal nog geen afwijkingen te zien.
Wanneer de MRI enkele maanden later herhaald wordt is vaak te zien dat de grote en kleine hersenen kleiner geworden zijn doordat er hersencellen verloren zijn gegaan. De hersenholtes zijn daardoor groter geworden. De hersenbalk is vaak dun. De aanleg van het geleidingslaagje in de hersenen (myeline) loopt vaak achter bij wat gebruikelijk is op de leeftijd van het kind. Het is voor de diagnose overigens niet nodig om de MRI scan te herhalen.
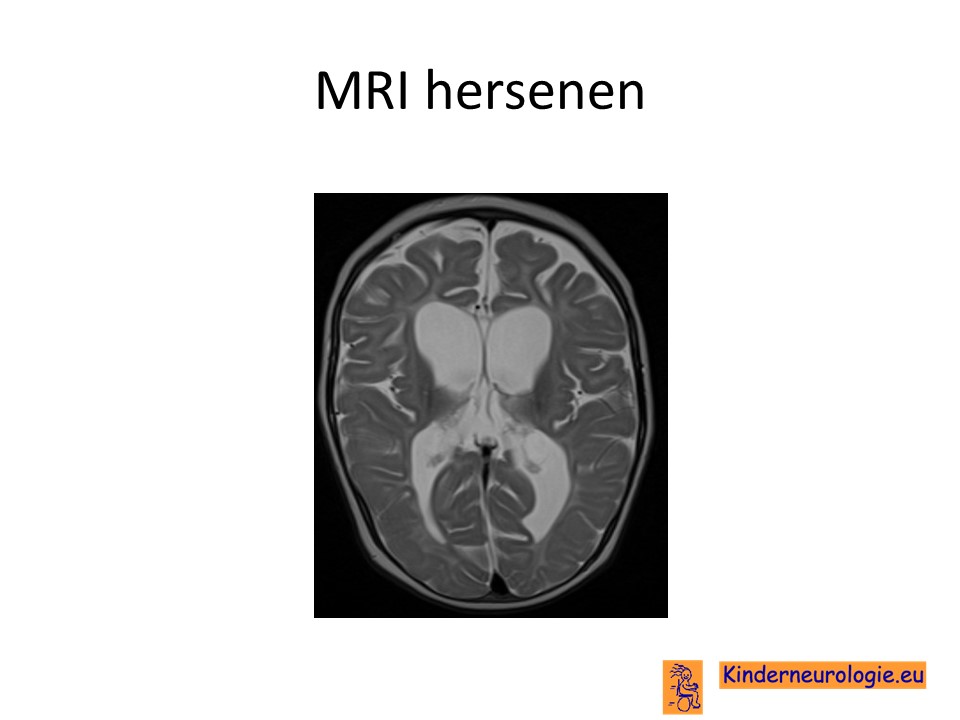
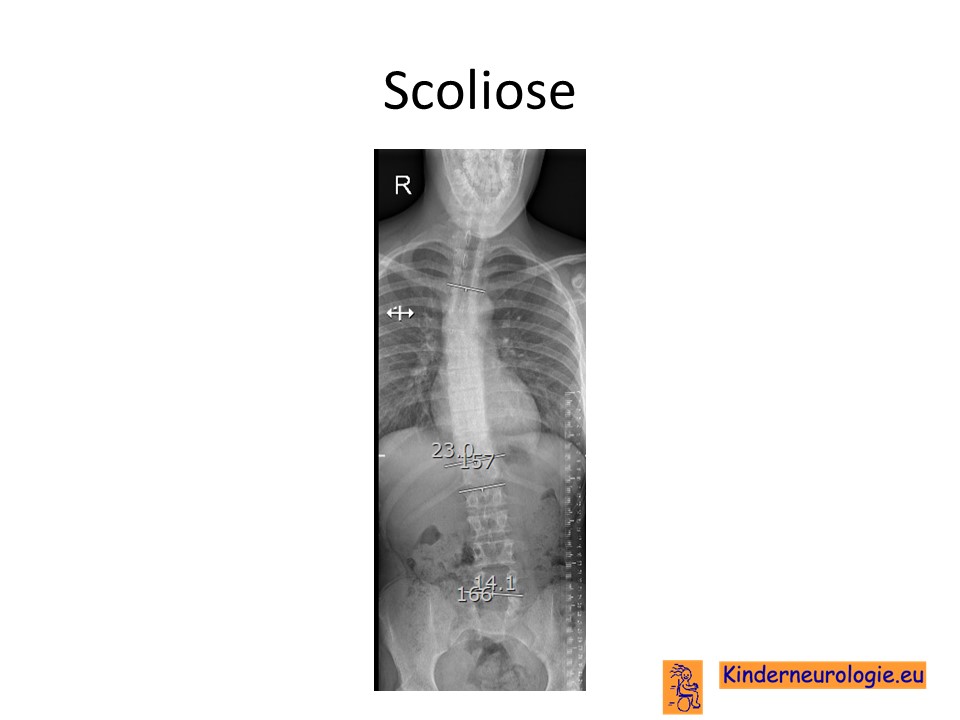
Foto van de rug
Door middel van een röntgenfoto van de rug kan beoordeeld worden of er sprake is van een scoliose. Door het meten van de zogenaamde Cobbse hoek wordt de ernst van de scoliose weer gegeven.
Hoe wordt het DEE84-syndroom behandeld?
Geen genezing
Er bestaat geen behandeling die het DEE84-syndroom kan genezen. De behandeling is er op gericht om de epilepsie zo veel mogelijk te onderdrukken en te zorgen dat kinderen zich comfortabel voelen.
Kinderarts
In Nederland wordt door de zorg voor kinderen met een zeldzaam syndroom vaak gecoordineerd door de kinderarts in de eigen woonomgeving. Daarnaast kunnen kinderen ook begeleid worden door een speciale kinderarts die zich gespecialiseerd heeft in de zorg voor kinderen met een aangeboren en vaak zeldzame aandoeningen. Deze kinderarts heet kinderarts EAA: kinderarts voor erfelijke en aangeboren aandoeningen. In steeds meer ziekenhuizen in Nederland werken kinderartsen EAA. De kinderarts EAA stemt met de eigen kinderarts in de woonomgeving van het kind af hoe de zorg voor het kind zo optimaal mogelijk kan verlopen.

Kwaliteit van leven
Centraal in de behandeling van kinderen met deze aandoening staat het behouden van zo veel mogelijk kwaliteit van leven. Het is goed als ouders samen met hun andere kinderen en familie al in een vroeg stadium nadenken op wat voor manier zij hun kind met deze aandoening willen begeleiden. Wat is belangrijk voor het kind en het gezin? Waar kunnen kind en gezin plezier aan beleven?
Een maatschappelijk werkende, een psycholoog en verpleegkundigen van de kinderthuiszorg kunnen ouders hierbij helpen. In Nederland zijn ook meerdere kindercomfortteams die gezinnen kunnen ondersteunen bij het vinden van een zo optimaal mogelijke kwaliteit van leven.

Behandeling epilepsie
Met behulp van medicijnen die de epileptische activiteit onderdrukken wordt geprobeerd om de epileptische aanvallen die bij het syndroom DEE84-syndroomhoren te verminderen. Verschillende medicijnen kunnen gebruikt worden zoals fenobarbital (Luminal ®), levetiracetam (Keppra®), vigabatrine (Sabril ®), zonisamide (Zonegran ®) of clobazam (Frisium ®). Het lukt vaak niet goed om de epilepsie onder controle te krijgen met behulp van medicijnen. Het doel van de behandeling wordt dan zo min mogelijk aanvallen, met tegelijkertijd ook zo min mogelijk bijwerkingen van de medicatie.
Naast deze specifieke behandeling met medicijnen wordt ook vaak gebruik gemaakt van een ketogeen dieet, een nervus vagusstimulator, of een behandeling met methylprednisolon. Combinaties van deze behandeling met specifieke medicijnen om epilepsieaanvallen te voorkomen worden ook vaak toegepast.

Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet.

Behandeling slaapproblemen
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen. Soms wordt het medicijn promethazine gebruikt om kinderen beter te kunnen laten slapen. Het is altijd belangrijk om uit te sluiten dat epilepsie de oorzaak is van de slaapproblemen, in geval van epilepsie is epilepsie behandeling nodig.

Fysiotherapie
Een fysiotherapeut probeert kinderen te helpen hoe zij zo comfortabel mogelijk in bed kunnen liggen. Ook zal de fysiotherapeut proberen kinderen te stimuleren om te gaan rollen of te leren om hun hoofd op te tillen. Vanwege de vele epilepsieaanvallen is dit voor veel baby’s met het DEE84-syndroom te moeilijk om te leren.
Ergotherapie
Een ergotherapeut kan advies geven over hulpmiddelen die de verzorging van een kindje met het DEE84-syndroom gemakkelijker kunnen maken. Zoals bijvoorbeeld een speciaal badsteun zodat kinderen gesteund in bad kunnen liggen of een speciale stoel waar kinderen gesteund in kunnen zitten.

Logopedie
De logopediste kan adviezen geven hoe kinderen met het DEE84-syndroom zo goed mogelijk kunnen drinken. Een special-need speen op een fles kan het drinken gemakkelijker maken. Voor baby’s met dit syndroom is het vaak te moeilijk om uit de borst te leren drinken.
Vaak zullen kinderen een sonde nodig hebben om voldoende voedingsstoffen binnen te krijgen. Het is goed mogelijk om afgekolfde borstvoeding via de sonde of fles te geven.

Revalidatiearts
Een revalidatiearts begeleidt kinderen met een ontwikkelingsachterstand en hun ouders. De revalidatiearts geeft adviezen over therapie en kan adviezen geven over spalken, speciale buggy of een aangepaste rolstoel.
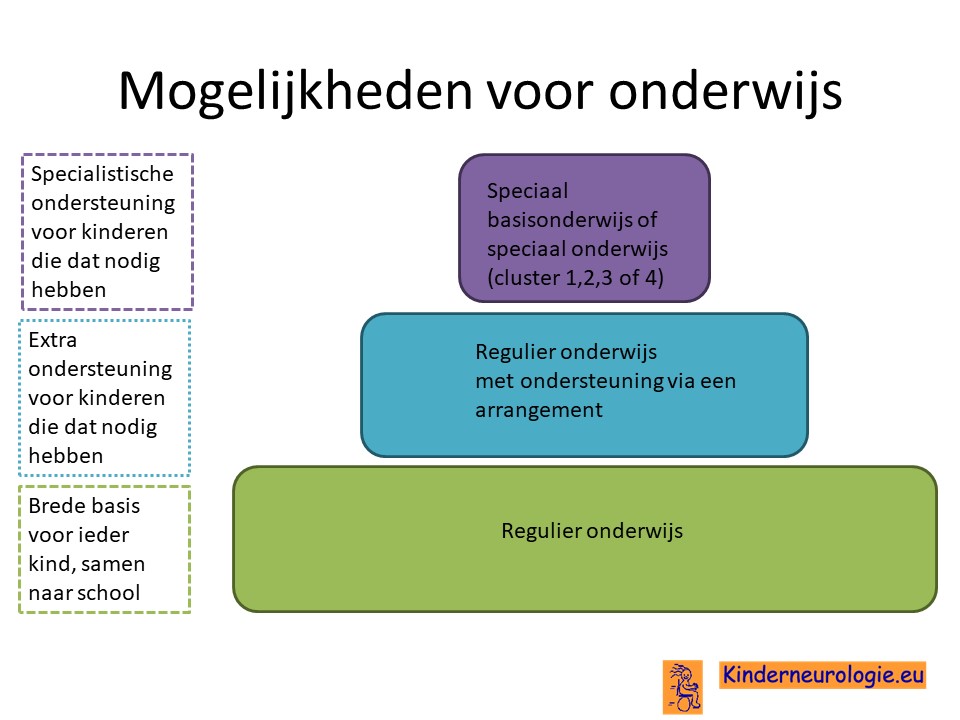
School
De meeste kinderen met het DEE84-syndroom volgen speciaal onderwijs. Hier zijn de klassen kleiner en kan het lesprogramma meer afgestemd worden op de mogelijkheden van het kind. Vaak volgen kinderen MLK (moeilijk lerend) of ZMLK (zeer moeilijk lerend) onderwijs.
Voor een deel van de kinderen is het niet haalbaar om onderwijs te volgen. Zij gaan naar een dagcentrum waar kinderen een dagprogramma volgen.
VISIO/Bartimeus
VISIO en Bartimeus zijn instellingen die kinderen en volwassenen die slechtziend of blind zijn begeleiden. Zij kunnen vaak tips hebben hoe kinderen die slecht kunnen zien het best kunnen spelen of benaderd kunnen worden.
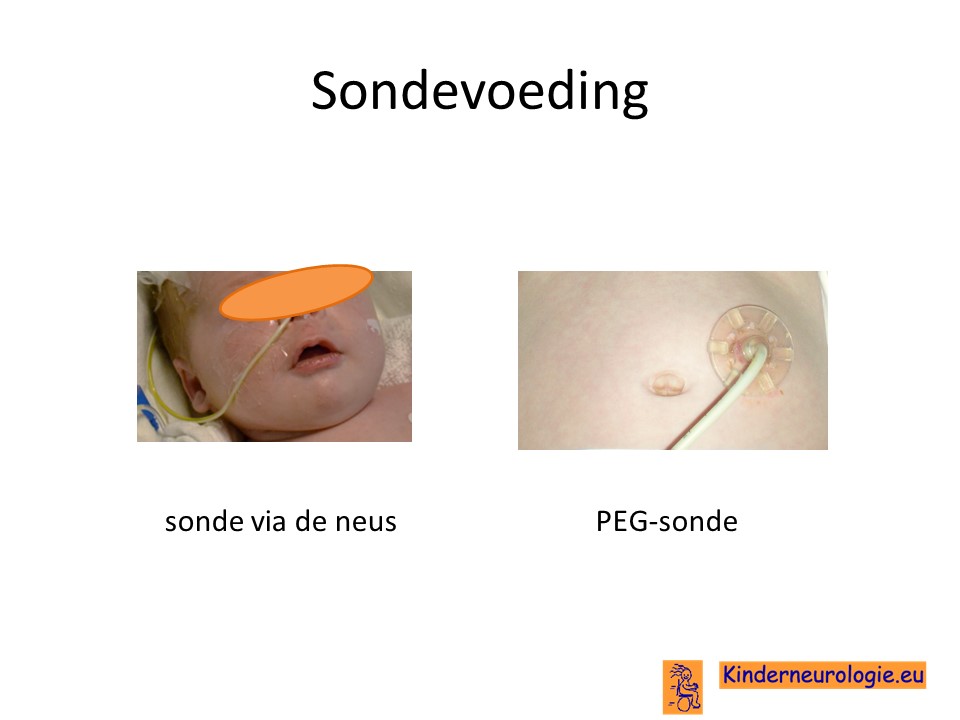
Sondevoeding
Veel kinderen met dit syndroom hebben moeite met het drinken van voeding uit de borst of uit de fles. Daarom is het vaak nodig om kinderen voeding via een sonde te gaan geven, zodat kinderen wel voldoende voeding binnen krijgen om te groeien. De sonde loopt via de neus en de keel naar de maag toe. Wanneer langere tijd een sonde nodig is, kan er voor gekozen worden om door middel van een kleine operatie een sonde via de buikwand rechtstreeks in de maag aan te brengen. Zo’n sonde wordt een PEG-sonde genoemd.Later kan deze vervangen worden door een zogenaamde mickeybutton.
Er bestaan verschillende soorten kant-en-klare sondevoeding die door de sonde gegeven kan worden.
Een deel van de ouders kiest er voor om fijn gepureerde voeding via de sonde te geven. Dit wordt een blended diet genoemd.
Diëtiste
Een diëtiste kan adviezen geven hoe kinderen voldoende voeding binnen kunnen krijgen om zich goed te voelen en voldoende te kunnen groeien. Soms is het nodig om kinderen (aanvullend) energieverrijkte voeding of sondevoeding te geven om te zorgen dat zij voldoende voedingsstoffen binnen krijgen.

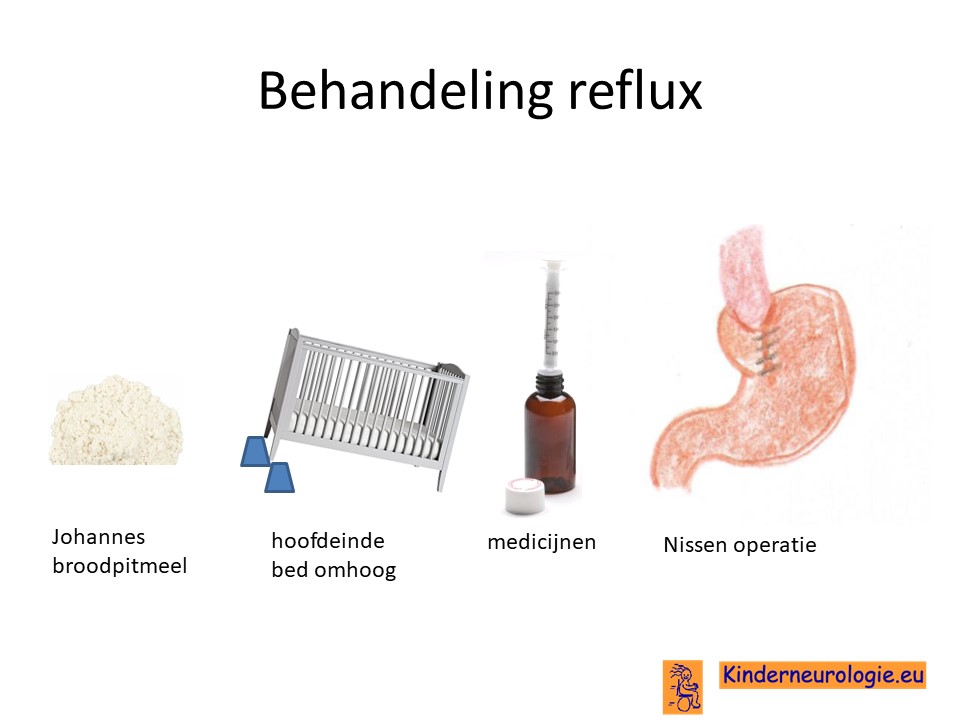
Reflux
Reflux kan verminderd worden door de voeding in te dikken met johannesbroodpitmeel. Hierdoor kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine, omeprazol of esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen. Dit wordt een Nissen-operatie genoemd.
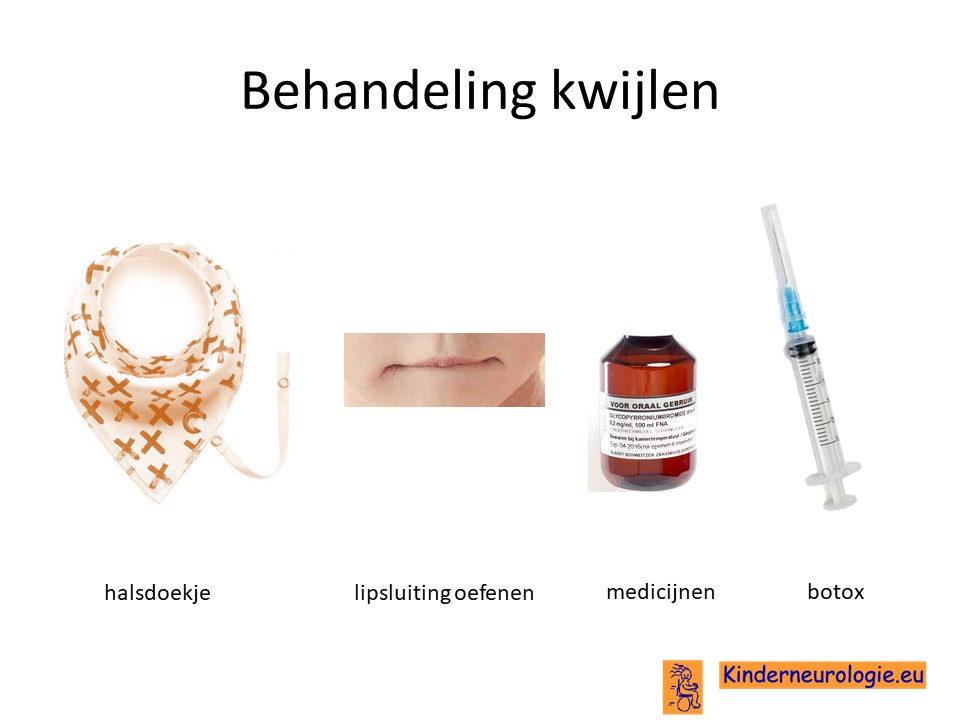
Kwijlen
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie nodig zijn om er voor zorgen dat kinderen minder kwijlen. Per kind zullen de voor- en nadelen van elke behandeling moeten worden afgewogen.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen. Regelmatig zijn zetpillen (bisacodyl) of clysma's nodig om de ontlasting op gang te krijgen. Wanneer dit onvoldoende helpt kan darmspoelen een optie zijn.

Spasticiteit
Met behulp van medicijn kan geprobeerd worden spasticiteit waar kinderen last van hebben te verminderen. Veel gebruikte medicijnen zijn baclofen (Lioresal®), tizanidine (Sirdalud®) en dantroleen (Dantrium®). Baclofen kan ook in de vorm van een baclofenpomp worden toegediend.
Injecties met botulinetoxine in een spastische spier kan de spasticiteit voor een aantal maanden verminderen. Met behulp van spalken en fysiotherapie kan op deze manier de stand van een lichaamsdeel verbeterd worden. Vaak moeten deze injecties na een aantal maanden weer herhaald worden.
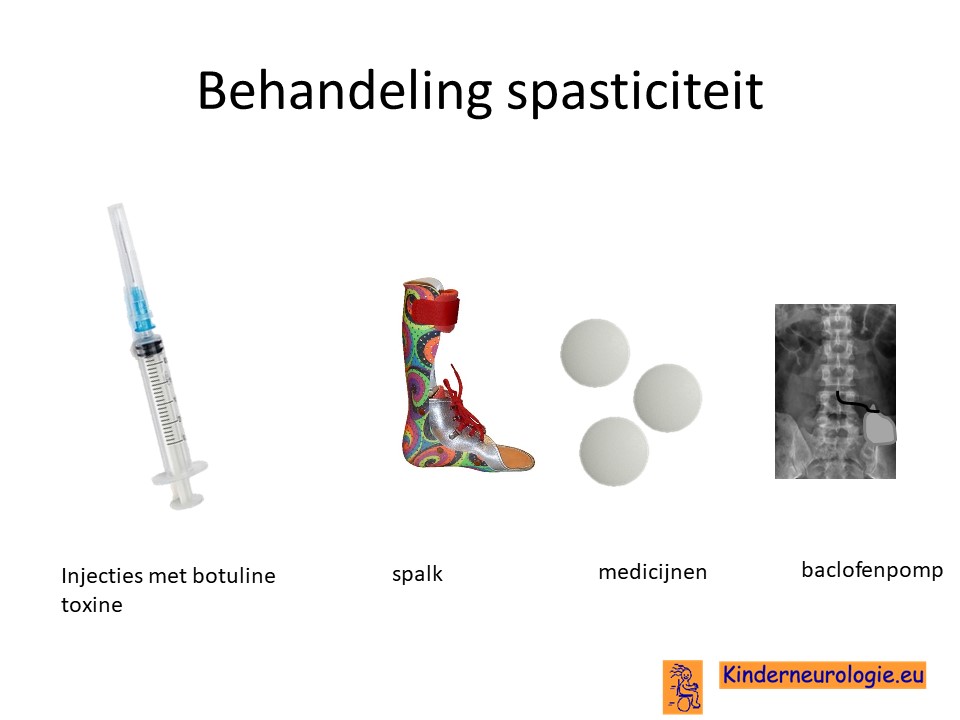
Behandeling dystonie
Er bestaan verschillende medicijnen die van invloed zijn op de dystonie en de dystonie kunnen verminderen. Het gaat dan om medicijnen als Baclofen (Lioresal®), Trihexyfenidyl (Artane®), clonazepam (Rivotril®) , L-Dopa of gabapentine (Neurontin®) of tetrabenazine (Tetmodis®). Er moet gezocht worden naar een juiste dosis van de medicijnen waarin er zoveel mogelijk effect is en er zo weinig mogelijk bijwerkingen zijn. Baclofen kan ook door middel van een baclofenpomp worden toegediend.
Medicijnen die bij het ene kind wel werken, kunnen bij het andere kind geen effect hebben. Het blijft dus een kwestie van uitproberen wat het effect van een medicijn is en dit af te wegen tegen de bijwerkingen die het medicijn heeft.
Ook kunnen injecties met botuline toxine helpen wanneer de dystonie in een lichaamsdeel aanwezig is. Bij kinderen met een ernstige vorm van dystonie kan een deep-brain-stimulator worden overwogen.

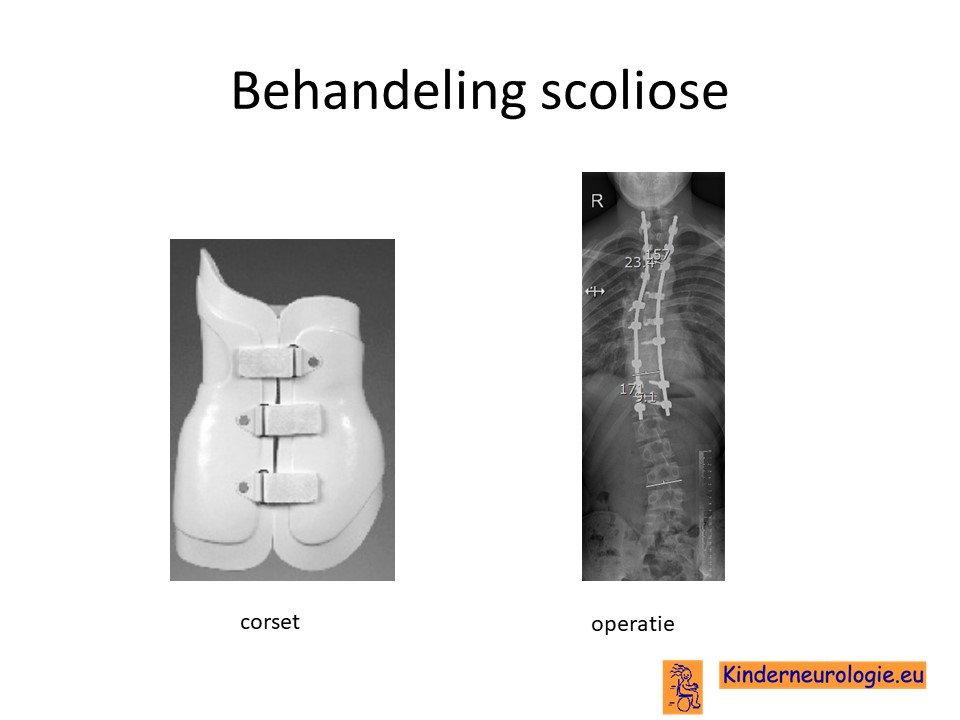
Scoliose
Lichte vormen van verkromming van de wervelkolom hebben meestal geen behandeling nodig en alleen controle om te kijken of de verkromming toeneemt. Bij toename kan een behandeling met een gipscorset nodig zijn om verdergaande verkromming van de wervelkolom te voorkomen. Wanneer een gipscorset onvoldoende effect heeft, kan een operatie nodig zijn waarbij de wervels vastgezet. Deze behandeling wordt uitgevoerd door een orthopeed.
Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen).
Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Kindercomfortteam
In Nederland zijn in de academische ziekenhuizen speciale kindercomfortteams. Dit zijn teams bestaande uit meerdere hulpverleners (verpleegkundigen, pedagogisch medewerkers, maatschappelijk werkenden, psychologen, geestelijke verzorgging, artsen) die ervaring hebben met de zorg voor kinderen met een aandoening die niet te genezen is. Dit team kijkt samen met kind en ouders hoe het kind een zo goed mogelijke kwaliteit van leven kan krijgen en hoe kind en ouders hierin zo goed mogelijk ondersteund kunnen worden. Dit kan per kind en ouders verschillen.

Begeleiding
Een maatschappelijk werkende of een psycholoog kunnen ouders helpen om het horen van deze ernstige diagnose een plaats te geven in hun dagelijks leven. Het kost voor ouders vaak tijd om te verwerken dat de toekomstverwachtingen van hun kind er heel anders uit zien dan verwacht was. Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Contact met andere ouders
Door het plaatsen van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders met het DEE84-syndroom.
Wat betekent het hebben van het DEE84-syndroom voor de toekomst?
Ernstig epilepsiesyndroom
Het DEE84-syndroom is een ernstig epilepsiesyndroom die meestal erg moeizaam te behandelen is. Meestal lukt het niet om de epilepsie onder controle te krijgen. De vele epilepsie aanvallen zijn van grote invloed op de ontwikkelmogelijkheden en kwaliteit van het leven van een kind met dit syndroom.
Ernstige ontwikkelingsachterstand
Door de vele epilepsie aanvallen, zijn kinderen ernstig belemmerd in hun ontwikkelingsmogelijkheden. De meeste kinderen blijven functioneren op het niveau van een pasgeboren baby.
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belangrijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
AVG
Een AVG is een arts die zich gespecialiseerd heeft in de zorg voor mensen met een verstandelijke beperking. De AVG richt zich op het voorkomen, behandelen en beperken van lichamelijke en psychische problemen die te maken hebben met een verstandelijke of lichamelijke beperking. De AVG werkt hiervoor samen met de huisarts, de medische specialist, de gedragsdeskundige en/of andere therapeuten (zoals een fysiotherapeut of een logopedist). Er zijn steeds meer poliklinieken in Nederland waar AVG werken en waar kinderen en volwassenen met een verstandelijke beperking terecht kunnen met hun hulpvragen die te maken hebben met hun beperking. Daarnaast werken AVG ook in instellingen en zijn ze betrokken bij gespecialiseerde kinderdagcentra. Op de website van de NVAVG (Nederlandse Vereniging van Artsen voor Verstandelijk Gehandicapten) is een lijst met poliklinieken te vinden.

Levensverwachting
Een ernstig epilepsiesyndroom kan gevolgen hebben voor de levensverwachting. Een langaanhoudende epilepsieaanval of steeds terugkerende longontstekingen kan zorgen voor overlijden op de kinderleeftijd.
Kinderen krijgen
De meeste volwassenen met DEE84-syndroom hebben zelf dusdanig veel beperkingen dat zij zelf geen kinderen zullen gaan krijgen.
Hebben broertjes en zusjes een verhoogde kans op het krijgen van het DEE84-syndroom?
Erfelijke ziekte
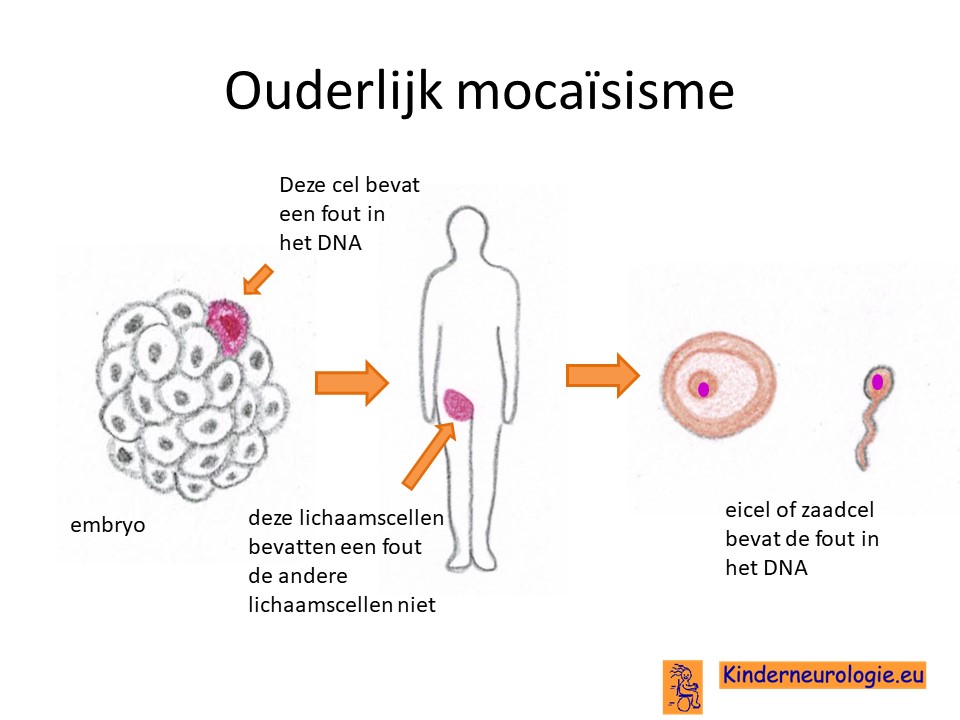
Het DEE84-syndroom is een erfelijke ziekte. Meestal blijkt de fout bij het kind zelf te zijn ontstaan bij de bevruchting van de eicel door de zaadcel. De kans dat broertjes of zusjes dezelfde aandoening krijgen is dan klein, ongeveer 1%. Soms blijkt de vader de fout namelijk in de zaadcellen of de moeder de fout in de eicellen te hebben zitten, zonder dat een van de ouders de fout in de andere lichaamscellen heeft zitten. Dit wordt ouderlijk mocaïsisme genoemd. In deze situatie zouden broertjes en zusjes zelf ook een verhoogde kans hebben om DEE84-syndroom te krijgen.
Een klinisch geneticus kan daar meer informatie over geven.
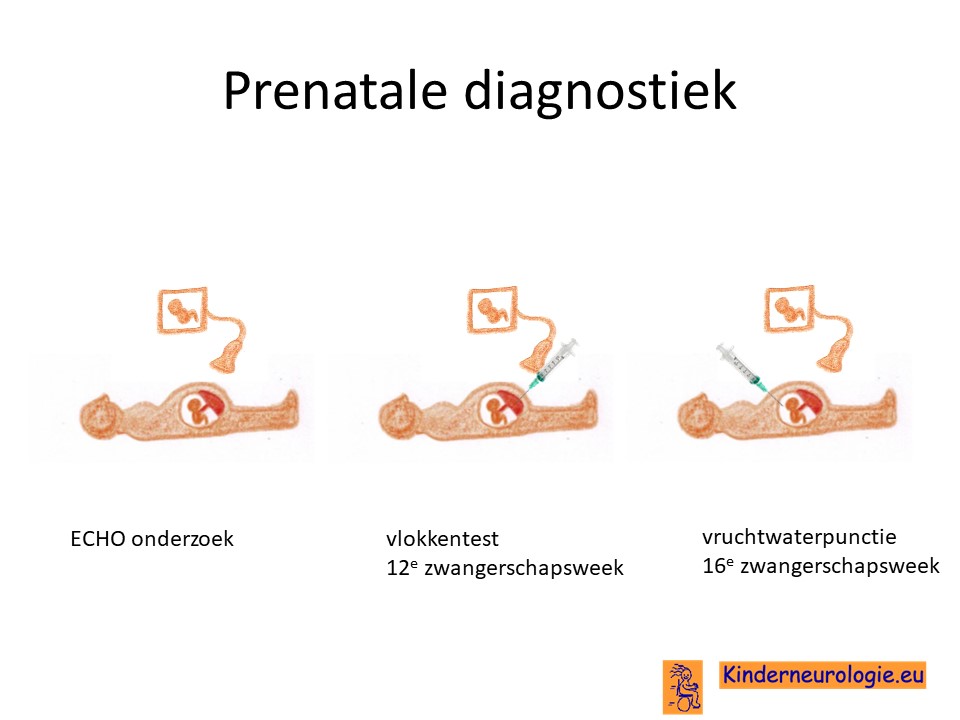
Prenatale diagnostiek
Wanneer ouders kinderwens hebben en eerder een kind met het DEE84-syndroom hebben gekregen, dan bestaat er de mogelijkheid om tijdens een volgende zwangerschap door middel van een vlokkentest of een vruchtwaterpunctie te kijken of dit kindje ook deze aandoening heeft. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.npdn.nl.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Links en verwijzingen
www.epilepsievereniging.nl
(Nederlandse vereniging voor epilepsie)
Referenties
Laatst bijgewerkt op 8 maart 2021
Auteur: JH Schieving
Heeft uw kind nog andere symptomen, laat het ons weten.