 kinderneurologie
kinderneurologie
Wat is het ARHGEF9-syndroom?
Het ARHGEF9 syndroom is een aandoening waarbij jongens meer dan meisjes een achterstand hebben in hun ontwikkeling al dan niet in combinatie met epilepsie.
Hoe wordt het ARHGEF9 syndroom ook wel genoemd?
ARHGEF9 is de plaats waar in het erfelijk materiaal een foutje zit bij kinderen met dit syndroom. Vroeger kregen syndromen vaak de naam van een dokter de dit syndroom voor het eerst beschreven had, lange tijd gebeurde dat niet meer, maar tegenwoordig weer wel omdat een naam als ARHGEF9-syndroom een niet uitspreekbare naam is. Het ARHGEF9-syndroom heeft nog geen andere naam gekregen op dit moment.
DEE8
Toen deze aandoening net ontdekt werd in 2004 heeft deze aandoening de naam EIEE8 gekregen. EIEE is een afkorting voor de Engelse woorden Early Infantile Epileptic Encephalopathy. Het woord early infantile geeft aan dat de eerste klachten als gevolg van dit syndroom ontstaan op de babyleeftijd. Het woord epileptic verwijst naar het voorkomen van epilepsie. Het woord encefalopathy naar het niet goed functioneren van de hersenen als oorzaak en als gevolg van de epilepsie. Er bestaan veel verschillende vormen van EIEE. Dit type is als 8e type beschreven vandaar de naam EIEE53-syndroom. Inmiddels zijn er ook kinderen bekend die een ontwikkelingsachterstand hebben zonder dat zij ooit last hebben gekregen van epilepsie aanvallen. Daarom is deze naam niet geschikt voor alle kinderen met dit syndroom. Ook wordt tegenwoordig in plaats van EIEE gesproken van DEE: developmental epileptic encephalopathy.
Xq11.1-11.2 deletie syndroom
Er is ook een groep kinderen die een klein stukje van het X-chromosoom mist. Het stukje wat mist wordt q11.1 en q11.2 genoemd. Op dit stukje erfelijke informatie ligt het ARHGEF9-gen. Daarnaast liggen er ook andere stukjes informatie op dit stukje van het X-chromosoom die kinderen ook missen. Daarom kunnen kinderen met het Xq11.1-11.2 deletie syndroom meer symptomen dan kinderen met het ARHGEF9-syndroom.
XLID
Het ARHGEF9-syndroom behoort tot een groep aandoeningen die XLID wordt genoemd. XLID staat voor X-linked intellectual disability. X-linked geeft aan dat er bij deze kinderen sprake is van een foutje op het zogenaamde X-chromosoom. Het woord intellectual disability is het Engelse woord voor een ontwikkelingsachterstand.
Hoe vaak komt het ARHGEF9-syndroom voor?
Het ARHGEF9-syndroom is een zeldzame ziekte. Het is niet precies bekend hoe vaak het ARHGEF9-syndroom voorkomt. Deze aandoening is sinds 2004 bekend als aandoening, inmiddels zijn er meerdere kinderen, maar ook volwassenen met dit syndroom ontdekt. Waarschijnlijk is bij een deel van de kinderen die ARHGEF9-syndroom heeft, de juiste diagnose ook niet gesteld, omdat het syndroom niet herkend is.
Door nieuwe genetische technieken zoals exome sequencing zal deze diagnose waarschijnlijk vaker gesteld gaan worden bij kinderen en volwassenen met dit syndroom. Dan zal ook pas duidelijk worden hoe vaak dit syndroom nu werkelijk voorkomt.

Bij wie komt het ARHGEF9 syndroom voor?
Het ARHGEF9 syndroom komt vooral bij jongens voor. Dit komt omdat jongens maar één X-chromosoom hebben. Als dit X-chromosoom een afwijking bevat, dan heeft deze jongen het ARHGEF9 syndroom. Meisjes hebben twee X-chromosomen. Wanneer één van deze X-chromosomen afwijkend is, kunnen meisjes wel enkele kenmerken van het ARHGEF9-syndroom krijgen. Vaak zijn de symptomen veel mild omdat meisjes ook nog een normaal X-chromosoom hebben wat voor een deel kan compenseren. Dit is echter niet altijd het geval, er zijn ook meisjes bekend die evenveel klachten hebben als jongend met dit syndroom.
Het ARHGEF9 syndroom is al voorde geboorte aanwezig, maar vaak duurt het wel enige tijd voordat deze diagnose gesteld wordt. Meestal wordt tijdens het eerste of het tweede jaar duidelijk dat de ontwikkeling van kinderen met dit syndroom anders verloopt dan van andere kinderen.
Wat is de oorzaak van het ARHGEF9 syndroom?
Fout in het erfelijk materiaal
Het ARHGEF9 syndroom wordt veroorzaakt door een foutje op een stukje materiaal op het
X-chromosoom. Om nog preciezer te zijn op het stukje van het X-chromosoom wat Xq11.1 wordt genoemd.
De plaats van dit foutje wordt het ARHGEF9-gen genoemd.

Afwijking op het X-chromosoom.
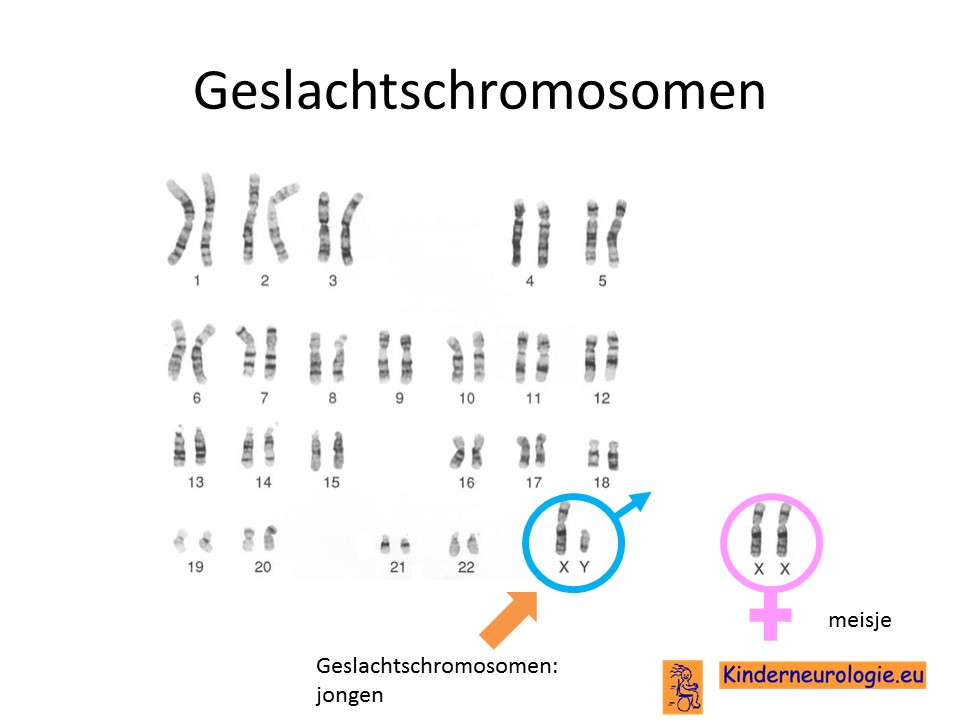
Ieder mens heeft 22 paar chromosomen en twee zogenaamde geslachtschromosomen.
Er bestaan twee typen geslachtschromosomen, een X en een Y chromosoom. Meisjes hebben normaal gesproken twee X-chromosomen, jongens hebben een X en een Y-chromosoom.
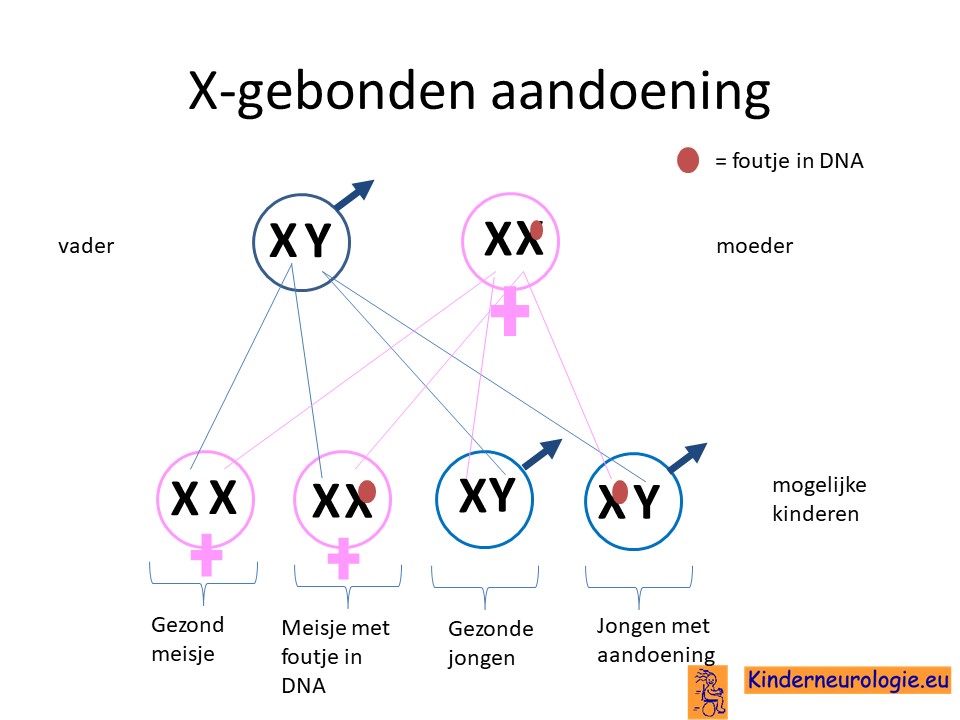
Het ARHGEF9-syndroom wordt veroorzaakt door een fout op het X-chromosoom. Jongens hebben maar één X-chromosoom, een fout op het X-chromosoom in het ARHGEF9-gen betekent dat zij de klachten zullen krijgen van het ARHGEF9 syndroom.
Meisjes met het ARHGEF9 syndroom hebben vaak één afwijkend X-chromosoom en een normaal X-chromosoom. Dit maakt dat zij helemaal geen of veel minder en minder ernstige klachten hebben in vergelijking met jongens.
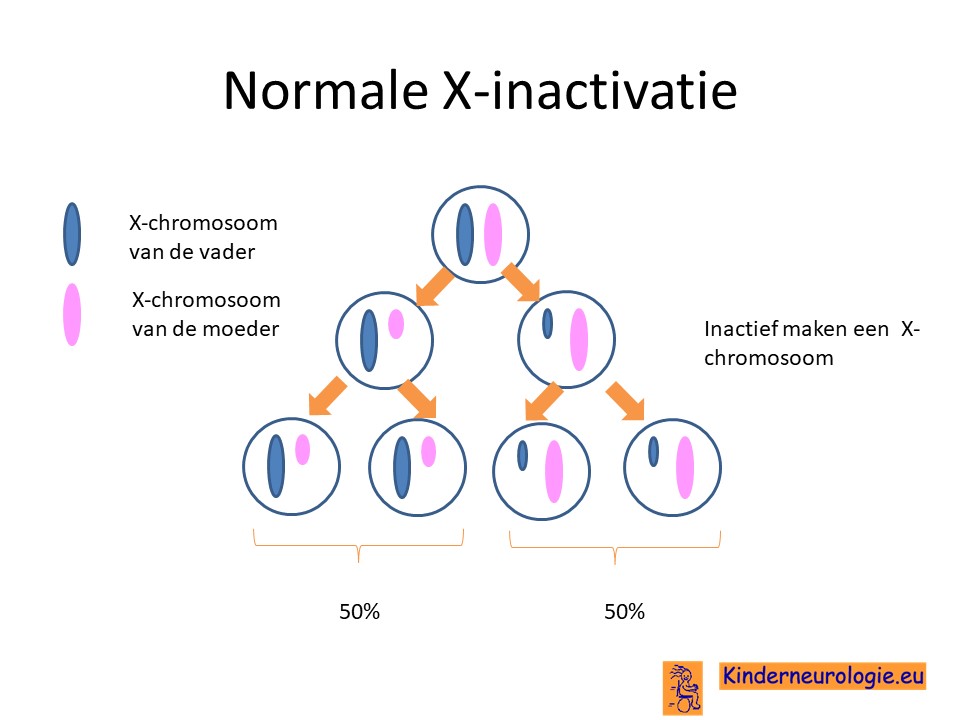
Scheve X-inactivatie
Meisjes hebben 2 X-chromosomen. In elke cel wordt maar een X-chromosoom gebruikt om af te lezen. Het andere X-chromosoom wordt actief gemaakt. Normaal gesproken is in 50% van de cellen het ene X-chromosoom actief en in de andere 50% van de cellen het ander X-chromosoom. Wanneer een van beide X-chromosomen een foutje bevat, dan zal dit X-chromosoom vaker uitgeschakeld worden. In de meeste cellen is het dan normale X-chromosoom actief. Kinderen waarbij in 90% van de cellen het normale X-chromosoom actief is en in 10% van de cellen het afwijkende X-chromosoom zullen nauwelijks klachten hebben als gevolg van het hebben van een foutje in het X-chromosoom in het ARHGEF9-gen. Dit wordt scheve X-inactivatie genoemd.
Bij een deel van de meisjes wordt wel in 50% van de cellen het X-chromosoom met het foutje afgelezen. Deze meisjes zullen dan wel dus wel klachten hebben als gevolg van het hebben van een foutje in het ARHGEF9-gen. Het is mogelijk te onderzoeken hoe de verhouding is tussen cellen waarbij het normale X-chromosoom wordt afgelezen en cellen waarbij het X-chromosoom met de fout wordt afgelezen.
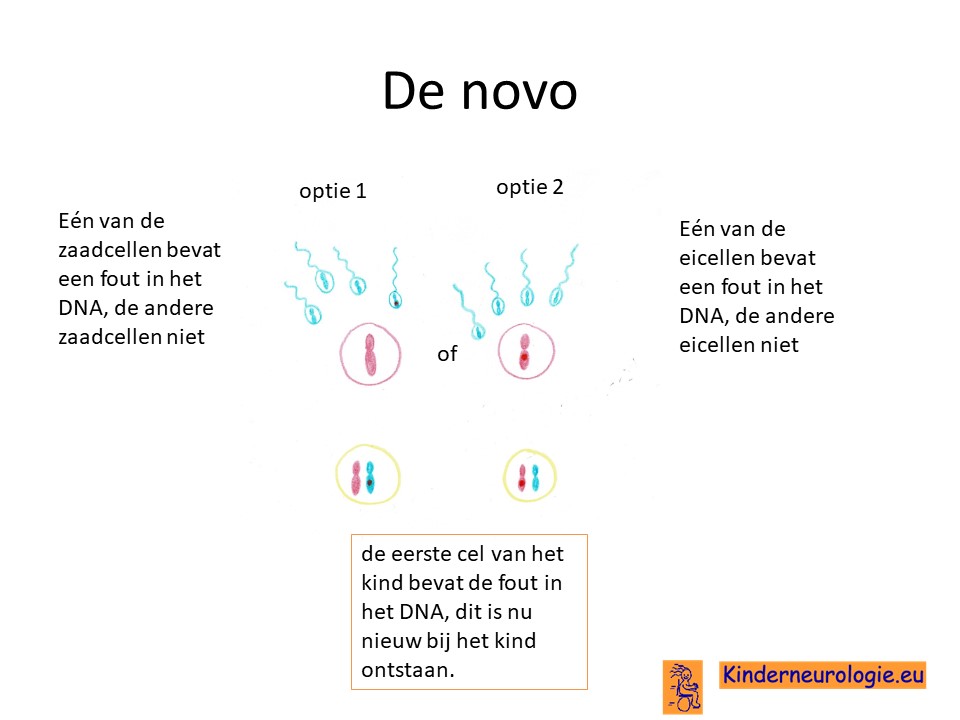
Bij het kind zelf ontstaan
Bij een deel van de kinderen is het foutje in het ARHGEF9-gen bij het kind zelf ontstaan na de bevruchting van de eicel door de zaadcel en niet overgeërfd van een van de ouders. Dit wordt ook wel “de novo” genoemd wordt nieuw betekend.
Geërfd van een ouder
Een ander deel van de kinderen heeft het foutje geërfd van een van de ouders. Meestal van de moeder, omdat vrouwen geen of weinig last hebben van dit foutje op het X-chromosoom. Vaak wist de moeder zelf niet dat zij dit foutje had op het X-chromosoom.
Afwijkend eiwit
Als gevolg van het foutje in het erfelijk materiaal wordt een bepaald eiwit met de ingewikkelde naam Rho Guanine Nucleotide Exchange factor 9 (afgekort als ARHGEF9) niet goed aangemaakt. Dit eiwit speelt een belangrijke rol bij de aanleg van zogenaamde glycine en GABA receptoren op de hersencellen. Hersencellen “praten” met elkaar door middel van boodschapper stofjes. Het boodschapper stofje bindt aan een receptor (ontvangststation) en geeft op die manier een signaal door aan de volgende zenuw. Glycine en GABA zijn belangrijke boodschapperstofjes in de hersenen. Zij spelen op verschillende plaatsen in de hersenen een belangrijke rol. Glycine en GABA brengen de hersenen tot rust. Wanneer het foutje in het DNA er voor zorgt dat de boodschapperstofjes niet op een receptor terecht kunnen, dan kunnen deze boodschapperstofjes de hersenen niet tot rust brengen. Dit verstoort de aanleg van de hersenen. Ook kan hierdoor bijvoorbeeld gemakkelijker epilepsie ontstaan.

Wat zijn de symptomen van het ARHGEF9-syndroom?
Variatie in ernst
Er bestaat een grote variatie in de hoeveelheid en de ernst van de symptomen die kinderen met het ARHGEF9-syndroom hebben. Jongens hebben meestal meer klachten dan meisjes zoals hier boven uitgelegd is, dit is echter niet altijd het geval.
Geen kind heeft alle onderstaande symptomen tegelijkertijd. Hieronder staat weer gegeven welke symptomen zouden kunnen voorkomen.

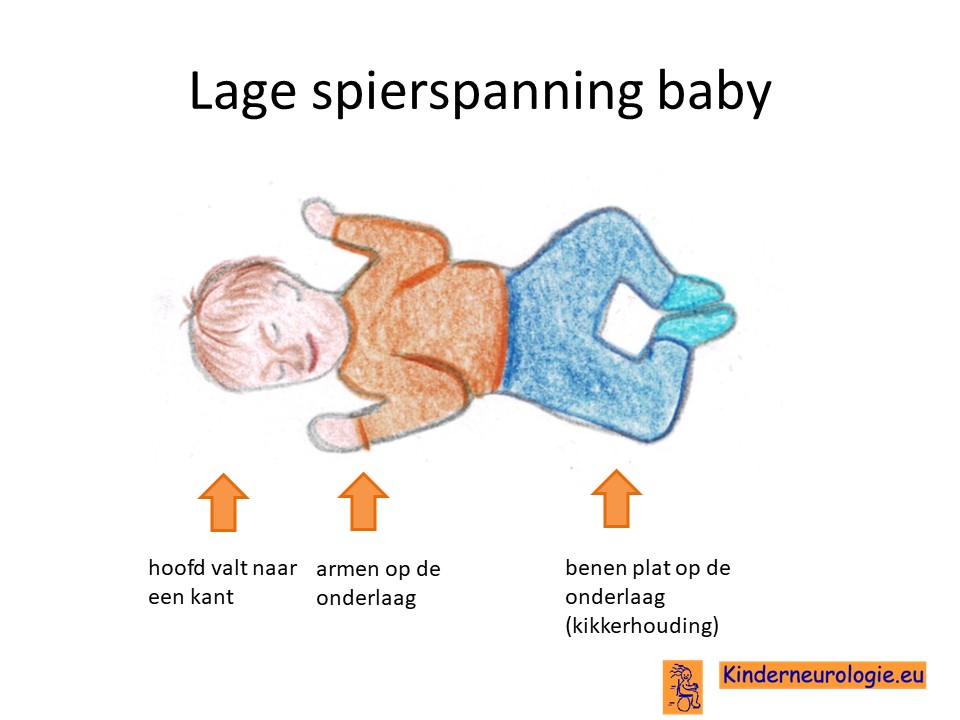
Lage spierspanning
Jonge kinderen met het ARHGEF9-syndroom hebben vaak een lage spierspanning waardoor ze slapper aanvoelen. Baby’s moeten goed vastgehouden en ondersteund worden wanneer ze worden opgetild. Gewrichtjes kunnen gemakkelijk overstrekt worden. Door de lagere spierspanning is het voor kinderen lastig om hun hoofd op te tillen. Dit is een van de redenen waarom het langer duurt voordat kinderen goed kunnen rollen, zitten en staan.
Epilepsie
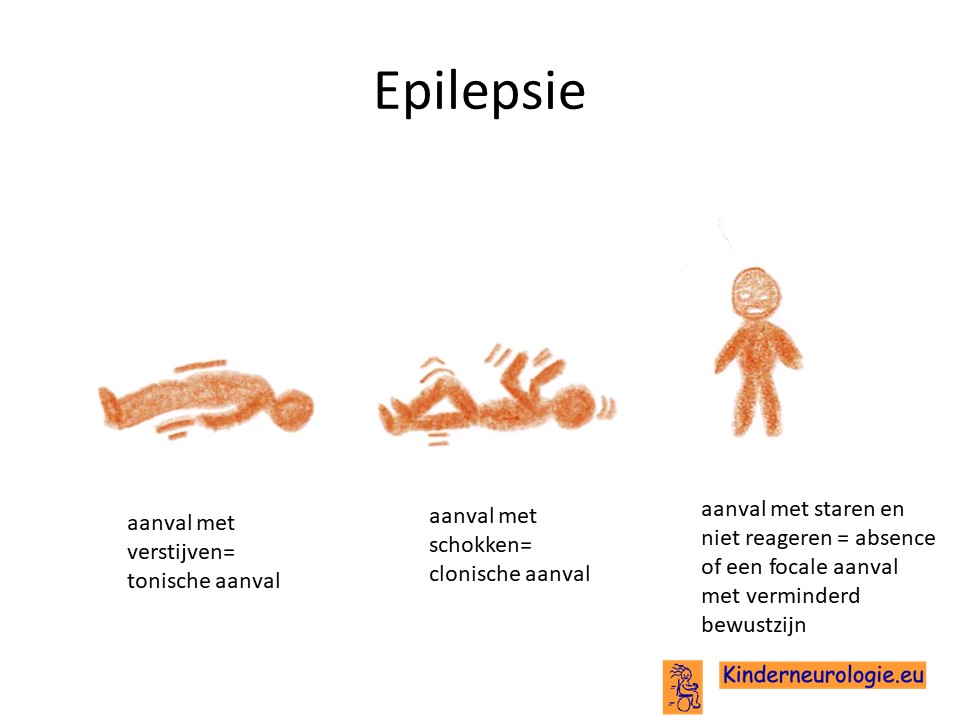
Een groot deel van de kinderen met het ARHGEF9-syndroom heeft epilepsie. De epilepsie kan op verschillende leeftijden ontstaan. Bij een deel van de kinderen ontstaat de epilepsie al in de eerste levensmaanden. Er kan dan sprake zijn van een zogenaamde epilepsiesyndroom zoals het syndroom van Otahara of het syndroom van West. Epilepsie kan na de eerste levensmaanden ontstaan. Verschillende soorten aanvallen kunnen voorkomen zoals aanvallen met verstijven van de armen en benen (tonische aanvallen), aanvallen met schokken in de armen en benen (clonische aanvallen), aanvallen waarbij de armen en benen verslappen (atone aanvallen), aanvallen met kleine schokjes in het lichaam (myoclonieën), aanvallen met schokken of verstijven van een arm of been (focale aanvallen) of aanvallen met staren en niet reageren (focale aanvallen met verlaagd bewustzijn). Een kind kan verschillende soorten aanvallen hebben. Koortsstuipen komen vaker voor bij kinderen met het het ARHGEF9-syndroom.
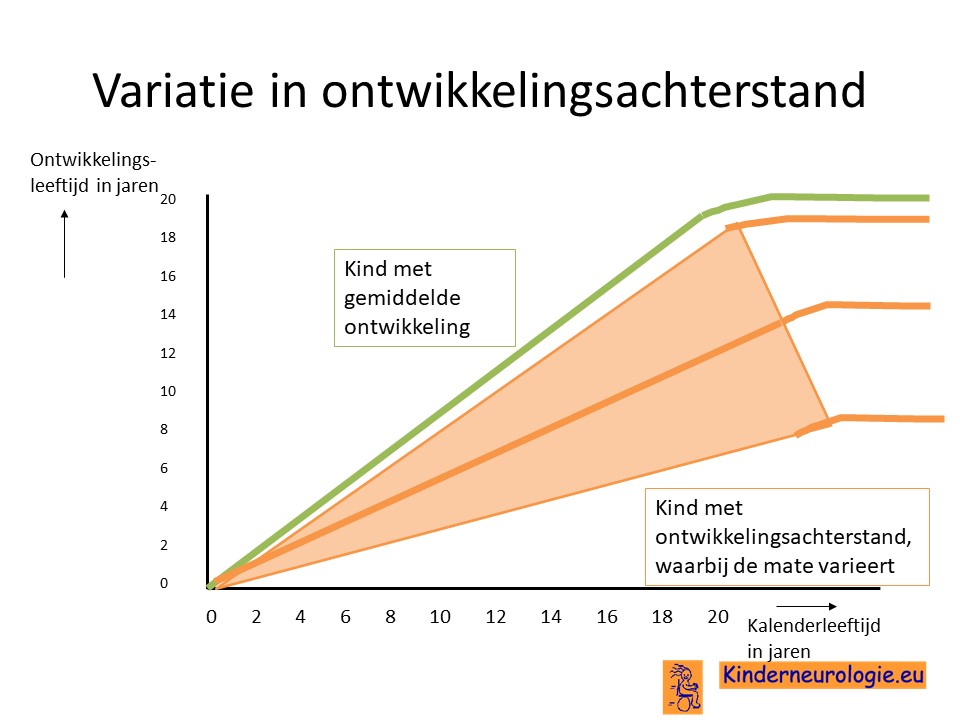
Ontwikkelingsachterstand
Kinderen met het ARHGEF9-syndroom ontwikkelen zich langzamer dan hun leeftijdsgenoten. Ze gaan later rollen, zitten en staan dan hun leeftijdsgenoten. Een deel van de kinderen is in staat om zelfstandig te leren lopen, voor andere kinderen is dit te moeilijk om te leren. Bij kinderen die lopen gaat het lopen gaat vaak houterig. Kinderen kunnen gemakkelijk vallen. Het kost kinderen met dit syndroom vaak meer tijd om vaardigheden zoals knippen en schrijven onder de knie te krijgen. Kinderen met epilepsie hebben vaker een ernstiger achterstand in hun ontwikkeling dan kinderen zonder epilepsie.
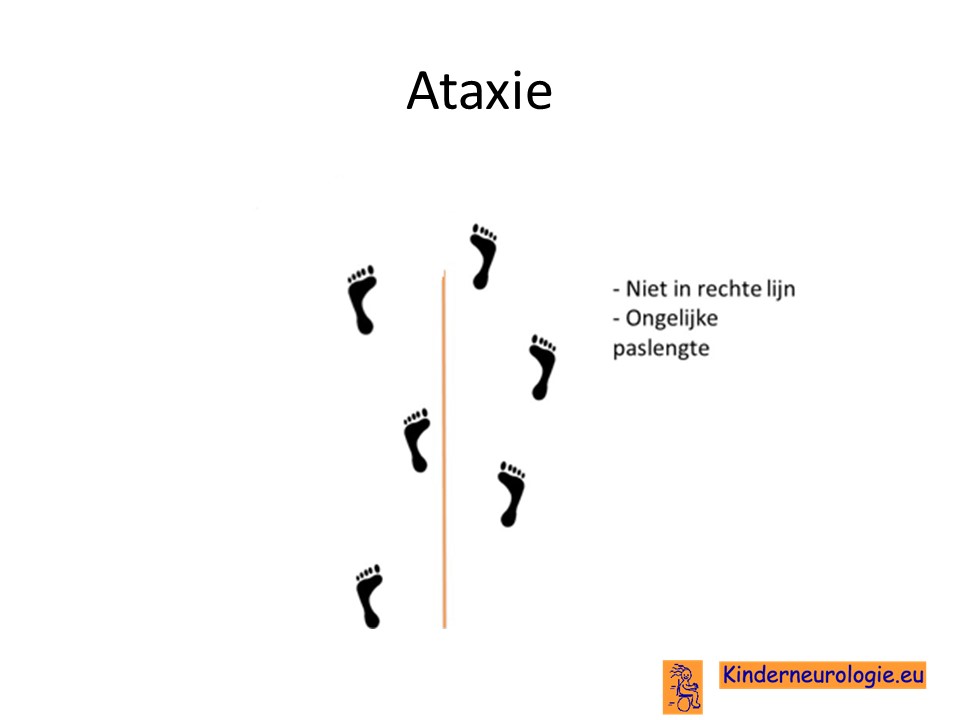
Problemen met het evenwicht
Een deel van de kinderen heeft ook last van evenwichtsproblemen waardoor zij gemakkelijker vallen. Om dit te voorkomen zetten kinderen hun voeten verder uit elkaar, waardoor zij minder snel vallen. Kinderen kunnen last hebben van trillen van de handen, vooral wanneer zij een voorwerp willen pakken. Daardoor wordt het bijvoorbeeld moeilijker om te schrijven, een kopje naar de mond te brengen of knoopjes dicht te maken.
Deze evenwichtsproblemen worden door dokters ataxie genoemd.
Taalontwikkeling
Ook het leren praten, verloopt bij kinderen met het ARHGEF9-syndroom vaak langzamer dan bij anderen kinderen. De eerste woordjes en zinnetjes komen op latere leeftijd dan bij leeftijdsgenoten. Voor een deel van de kinderen is het te moeilijk om te leren praten.
Kinderen met dit syndroom hebben ook vaak een lagere spierspanning in het gezicht, waardoor ze de woorden en zinnen minder duidelijk uitspraken en voor onbekende soms moeilijker verstaanbaar zijn.
Problemen met leren
Kinderen met het ARHGEF9-syndroom hebben allemaal problemen met leren. Deze problemen met leren kunnen variëren van mild tot ernstig. Bij een groot deel van de jongens ligt het IQ onder de 50. Kinderen met epilepsie hebben meer problemen met leren dan kinderen zonder epilepsie.
Aandachts- en concentratieproblemen
Problemen met de aandacht- en concentratie komen vaak voor bij kinderen met dit syndroom. Vaak kunnen zijn kinderen snel afgeleid en vinden ze het moeilijk om lang stil te zitten en meteen een werkje bezig te zijn. Kinderen kunnen heel impulsief zijn, eerst doen en dan pas nadenken. Veel kinderen met het ARHGEF9-syndroom krijgen ook de diagnose AD(H)D.

Autistiforme kenmerken
Kinderen met het ARHGEF9-syndroom hebben vaker autistiforme kenmerken. Een deel van de kinderen is meer in zich zelf gekeerd en heeft niet zo’n behoefte aan contact met andere mensen. Het maken van oogcontact vinden kinderen vaak moeilijk.
Kinderen met autistiforme kenmerken houden vaak van een vaste voorspelbare structuur in de dag. Zij vinden het lastig wanneer hiervan wordt afgeweken. Ook onverwachte gebeurtenissen zijn moeilijk. Kinderen kunnen door onverwachte gebeurtenissen heel boos of juist heel verdrietig worden, omdat ze niet goed weten hoe ze hier mee om moeten gaan.
Ook hebben kinderen vaak voorkeur voor bepaald speelgoed of een bepaalde hobby waar ze zich heel lang mee kunnen vermaken.

Stereotypieën
Veel kinderen met dit syndroom maken graag bewegingen met hun armen en hun handen die vaak terug keren. Zulke bewegingen worden stereotypieën genoemd. Sommige kinderen gaan wapperen met hun handen, anderen maken draaiende bewegingen of wrijvende bewegingen over de borst heen. Deze bewegingen komen vaak voor wanneer kinderen iets heel leuks of iets spannends gaan doen.
Omgaan met emoties
Kinderen met het ARHGEF9-syndroom hebben vaak moeite in het omgaan met emoties. Ze vinden het moeilijk om aan te geven dat ze verdriet hebben en waarom ze verdrietig zijn
Ook vinden veel kinderen het moeilijk om met boosheid om te gaan. Kinderen kunnen ineens heel boos worden en vinden het moeilijk om dan weer kalm te worden.

Slaapproblemen
Slaapproblemen komen vaak voor bij kinderen met dit syndroom. Sommige kinderen hebben moeite met het inslapen. Een groot deel van de kinderen wordt ’s nachts regelmatig wakker en komt dan maar moeilijk weer in slaap. Ook zijn kinderen vaak vroeg in de ochtend wakker.
Bij een deel van de kinderen worden deze slaapproblemen veroorzaakt door epilepsie gedurende de nacht.

Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.
Jongens met het ARHGEF9-syndroom hebben vaak een vlak gezicht. De oren zijn vaak wat groter en hebben grote oorlellen, de kin staat vaak wat naar voren toe. Bij sommige kinderen loopt in de hand een lijn dwars van de rechter naar de linkerkant, een zogenaamde viervingerhandlijn. Een deel van de kinderen heeft zogenaamde kussentjes (fetal pads) op de vingertoppen. Bij een deel van de kinderen staat het borstbeen wat naar binnen toe, dit wordt een pectus excavatum genoemd.
Lengte en gewicht
Een deel van de jongens met het ARHGEF9-syndroom is langer en zwaarder dan leeftijdsgenoten. Een klein deel van de jongens is juist kleiner dan leeftijdsgenoten en bij een ander deel is er geen verschil.
Hoofdgrootte
Kinderen met het ARHGEF9-syndroom hebben vaker een grotere hoofdomtrek dan gemiddeld. Meestal zit de hoofdomtrek boven in de curve, zonder dat het hoofd daadwerkelijk te groot is.
Hoge pijngrens
Kinderen met dit syndroom hebben vaker een hoge pijngrens. Ze reageren niet of nauwelijks wanneer kinderen zich toch echt duidelijk pijn gedaan hebben.

Kwijlen
Kinderen met het ARHGEF9-syndroom hebben gemakkelijk last van kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond, waardoor het speeksel gemakkelijk uit de mond loopt.
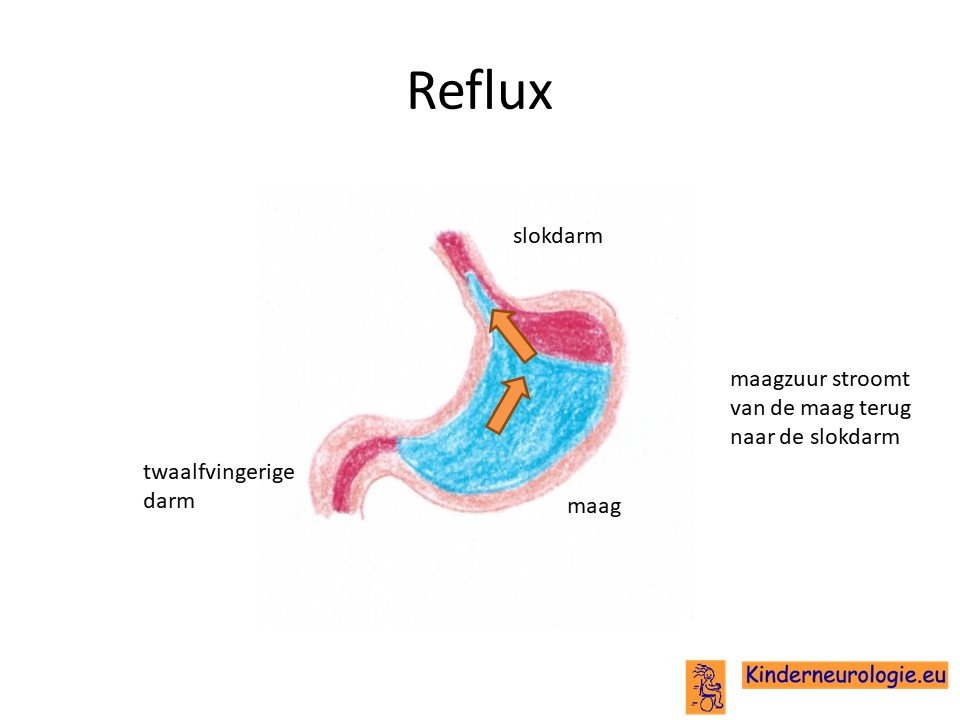
Reflux
Kinderen met dit syndroom hebben vaak last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Door het zuur kan de slokdarm geïrriteerd en ontstoken raken. Wanneer dit niet tijdige ontdekt en behandeld wordt, kan dit zorgen voor het spuug met daarin bloedsliertjes.
Snelle ademhaling
Een klein deel van de kinderen met dit syndroom heeft een versnelde ademhaling. Dit wordt tachypneu genoemd. De kinderen hebben hier zelf geen last van.
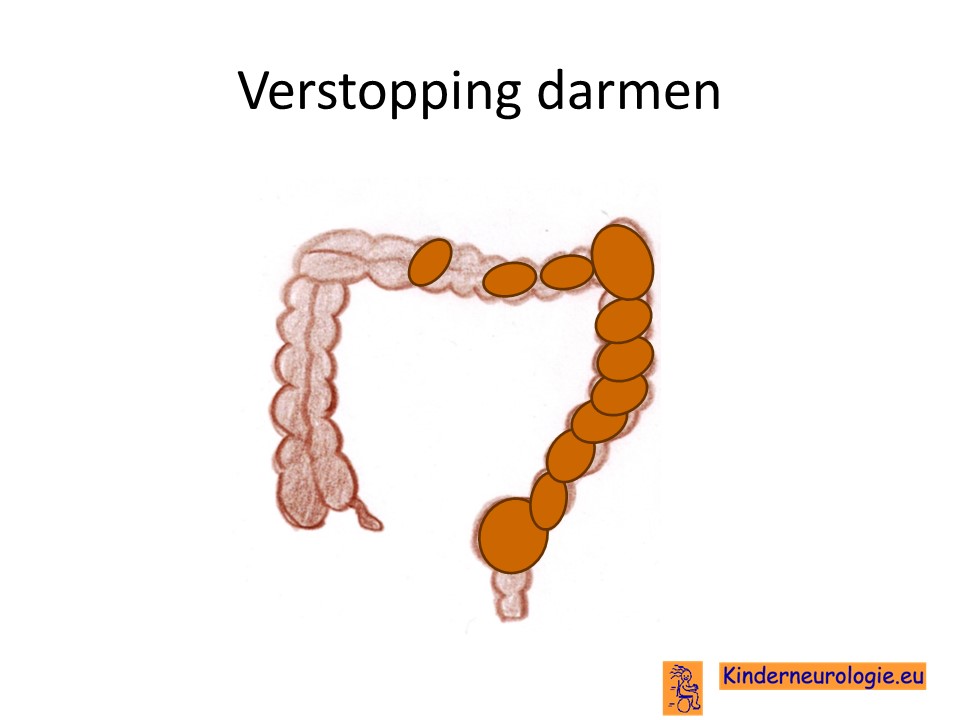
Verstopping
Verstopping van de darmen komt vaak voor bij kinderen met het ARHGEF9-syndroom De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen. Dit kan buikpijnklachten geven en zorgen voor een bolle buik. Ook kan de eetlust hierdoor minder worden.
Zindelijkheid
De meeste kinderen met dit syndroom worden op latere leeftijd zindelijk dan gebruikelijk.

Niet ingedaalde zaadballen
Bij een groot deel van de jongens zitten de zaadballen niet in de balzak. Dit wordt cryptorchisme genoemd. Dit kan gevolgen hebben voor de vruchtbaarheid op latere leeftijd.

Scoliose
Een deel van de kinderen met het ARHGEF9-syndroom krijgt een zijwaartse verkromming van de rug. Dit wordt een scoliose genoemd. Een scoliose kan zorgen voor problemen met zitten en staan en zorgen voor het ontstaan van rugklachten.
Gevoeligheid voor infecties
Kinderen met het ARHGEF9-syndroom zijn gevoeliger voor het krijgen van infecties. Vooral oorontstekingen en luchtweginfecties komen vaker voor.
Bruine verkleuring van de huid
Bij een klein deel van de kinderen komen bruine verkleurde plekken op de huid voor. De huid bevat op deze plaats meer pigment. Kinderen hebben hier geen last van.
Hoe wordt de diagnose ARHGEF9-syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met een ontwikkelingsachterstand en enkele opvallende uiterlijke kenmerken kan vermoed worden dat er sprake is van een syndroom. Er zijn echter veel verschillende syndromen die allemaal voor deze symptomen kunnen zorgen. Wanneer dit syndroom voorkomt in de familie, dan zal het gemakkelijk zijn om de diagnose te stellen. Vaak zal aanvullend onderzoek nodig zijn om aan de diagnose ARHGEF9-syndroom te stellen.
Genetisch onderzoek
Wanneer aan de diagnose gedacht wordt omdat deze aandoening in de familie voorkomt, kan door middel van gericht genetisch onderzoek (DNA-onderzoek) op bloed naar het voorkomen van een foutje op het X-chromosoom in het ARHGEF9-gen. Soms wordt de diagnose gesteld door een onderzoek waarbij alle chromosomen in een keer worden bekeken (Array onderzoek), vaak wordt dan opgemerkt dat er een stukje van het X-chromosoom mist waarop het ARHGEF9-gen ligt. Het missen van een stukje van het X-chromosoom wordt het Xq11.1-11.2 deletie syndroom genoemd.
Tegenwoordig zal steeds vaker door middel van een nieuwe genetische techniek (exome sequencing genoemd) deze diagnose gesteld gaan worden zonder dat er specifiek aan gedacht was of naar gezocht is.
MRI-scan
Bij kinderen met een ontwikkelingsachterstand zal vaak een MRI-scan van de hersenen worden gemaakt om te kijken wat de oorzaak is van de ontwikkelingsachterstand. Op de MRI-scan bij kinderen met dit syndroom worden geen specifiek kenmerkende afwijkingen gezien. Soms zijn er wel kleine afwijkingen zichtbaar, maar deze kunnen ook bij allerlei andere syndromen worden gezien. Afwijkingen die gezien zijn, zijn een kleiner hersenvolume dan gebruikelijk, een vertraagde aanleg van het geleidingslaagje rondom de zenuwcellen (vertraagde myelinisatie), een te veel aan windingen in de hersenschors (polymicrogyrie) en wijde ruimtes rondom kleine bloedvaten in de hersenen (verwijde Virchow Robin-ruimte).

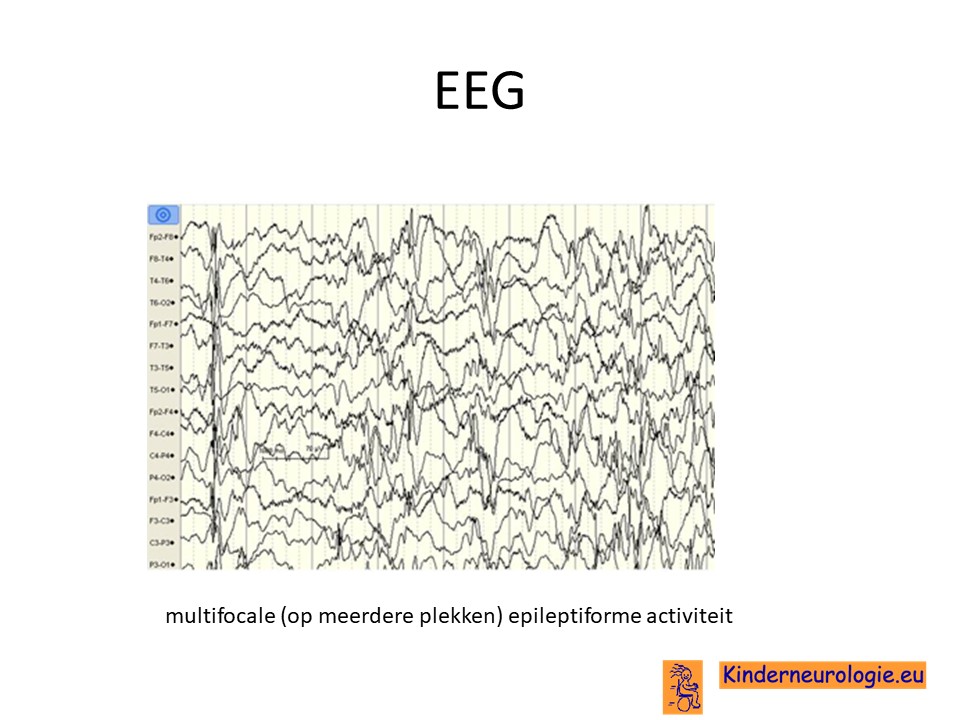
EEG
Bij kinderen met de verdenking op epilepsie zal vaak een EEG gemaakt worden. Op dit EEG kunnen epileptiforme afwijkingen worden gezien. Deze afwijkingen zijn niet specifiek voor dit syndroom en kunnen bij heel veel andere vormen van epilepsie ook worden gezien. Soms kan aan de hand van het EEG een specifiek epilepsie syndroom worden herkend zoals het syndroom van Otahara of het syndroom van West.
Kinderen jeugdpsychiater
Een kinderen jeugdpsychiater kan vast stellen of er sprake is van ADHD of van autistiforme kenmerken.
Foto van de botten
Wanneer er sprake is van een verkromming van de wervelkolom zal vaak een foto van de botten gemaakt worden om de mate van verkromming vast te leggen en om te kijken hoe de wervels van de rug zijn aangelegd.

Hoe wordt het ARHGEF9-syndroom behandeld?
Geen genezing
Er is geen behandeling die het ARHGEF9-syndroom kan genezen. De behandeling is er op gericht kinderen zo goed mogelijk te stimuleren in hun ontwikkeling en te leren omgaan met de problemen die bij dit syndroom horen.
Kinderarts
In Nederland wordt door de zorg voor kinderen met een zeldzaam syndroom vaak gecoordineerd door de kinderarts in de eigen woonomgeving. Daarnaast kunnen kinderen ook begeleid worden door een speciale kinderarts die zich gespecialiseerd heeft in de zorg voor kinderen met een aangeboren en vaak zeldzame aandoeningen. Deze kinderarts heet kinderarts EAA: kinderarts voor erfelijke en aangeboren aandoeningen. In steeds meer ziekenhuizen in Nederland werken kinderartsen EAA. De kinderarts EAA stemt met de eigen kinderarts in de woonomgeving van het kind af hoe de zorg voor het kind zo optimaal mogelijk kan verlopen. Ook kan de kinderarts EAA gespecialiseerde kinderartsen om hulp vragen zoals een kinderMDL-arts of kinderchirurg voor darmproblemen, een kindernefroloog of een kinderneuroloog voor kinderen met epilepsie of bewegingsstoornissen.

Fysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kindje zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt. Een fysiotherapeut kan ook adviseren over hulpmiddelen die bewegen gemakkelijker kunnen maken.

Logopedie
De logopediste kan advies geven wanneer er problemen zijn met drinken, slikken of eten. Soms kan een speciale speen (special need speen) helpen om drinken gemakkelijker te maken. Een logopediste kan helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze geen woorden kunnen gebruiken.

Ergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. Ook kan de ergotherapeut advies geven over materialen die de ontwikkeling van een kind kunnen stimuleren.

Revalidatiearts
De revalidatiearts coördineert de verschillende behandelingen en vervolgt de ontwikkeling van kinderen met een ontwikkelingsachterstand. Bij problemen wordt gekeken wat voor oplossing er voor deze problemen te bedenken is. Vaak doet de revalidatiearts dit aan de hand van ICF-CY model. Er wordt gekeken wat het effect is van de aandoening op de verschillende lichaamsfuncties van het kind, de mogelijkheid om activiteit te ondernemen (bijvoorbeeld eten, aankleden, spelen) en de mogelijkheden om deel te nemen aan het dagelijks leven. De revalidatiearts denkt samen met een team mee welke oplossingen er te bedenken zijn voor een bepaald probleem.
De revalidatiearts geeft ook adviezen voor aangepaste schoenen of het gebruik van bijvoorbeeld spalken.
De revalidatiearts geeft ook adviezen voor het juiste onderwijs van het kind. Sommige kinderen gaan naar de school die verbonden is aan het revalidatiecentrum.
Ook voor jongere kinderen bestaan op het revalidatiecentrum vaak groepjes waarin de kinderen gedurende een dagdeel therapie krijgen waarin hun ontwikkeling gestimuleerd wordt.
Dagopvang
Vanaf de leeftijd van 2 maanden kunnen kinderen die niet naar een reguliere kinderdagopvang kunnen, naar een speciale kinderdagopvang toe gaan. Er bestaat speciale therapeutische peutergroepen in revalidatiecentra, of dagopvang in een orthopedagogisch dagcentrum (ODC) of in een medische kinderdagcentrum (MKD). Het hangt van de problemen die het kind ervaart af (zoals epilepsie of gedragsproblemen), welke vorm van dagopvang het meest geschikt is. Aanmelding voor een ODC of een MKD verloopt via de gemeente (vaak cia het centrum jeugd en gezin, via het jeugdteam of via het sociaal wijkteam). Aanmelding voor een therapeutische peutergroep in een revalidatiecentrum verloopt via de revalidatiearts.

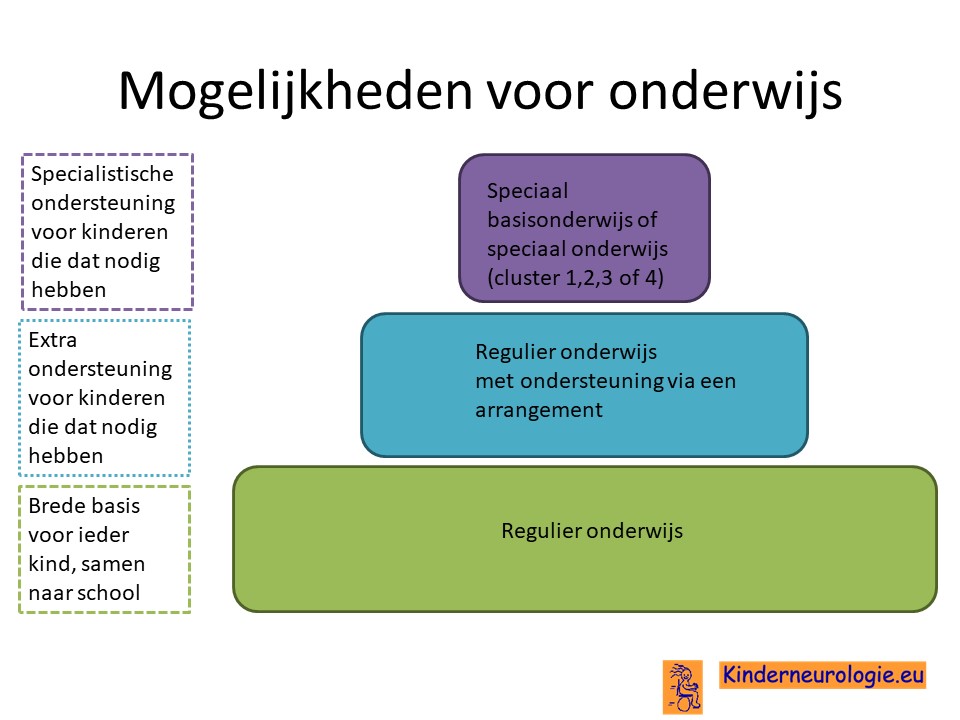
Onderwijs
Een deel van de kinderen met het ARHGEF9-syndroom kan normaal onderwijs volgen. Vaak is er wel wat extra begeleiding nodig in de vorm van remedial teaching of ambulante begeleiding. Een ander deel van de kinderen volgt speciaal onderwijs. Het is belangrijk om goed te kijken naar de sterke kanten van het kind en het kind extra te helpen bij kanten waarmee het meer moeite heeft (zoals onthouden, werktempo). Het LWOE kan leerkrachten adviezen geven hoe kinderen met epilepsie op school het beste begeleid kunnen worden.
Orthopedagoog
Een orthopedagoog kan adviezen geven hoe ouders hun kinderen kunnen helpen bij frustratie, boosheid en driftbuien. Het zorgen voor andere manieren van communiceren dan praten (plaatjes, gebaren, spraakcomputer) kan helpen om frustratie te verminderen. Ook door middel van spel of tekenen kunnen kinderen leren hun emoties te uiten (speltherapie). Er bestaan speciale manier van aanpak zoals de ABA-methode (aplied behaviour analysis) en de triple C-methode (client, coach en competentie) die kijken hoe kinderen met autisme of een verstandelijke beperking het beste benaderd of ondersteund kunnen worden zodat zij gedrag kunnen laten zien die een positieve ervaring oplevert voor iedereen.

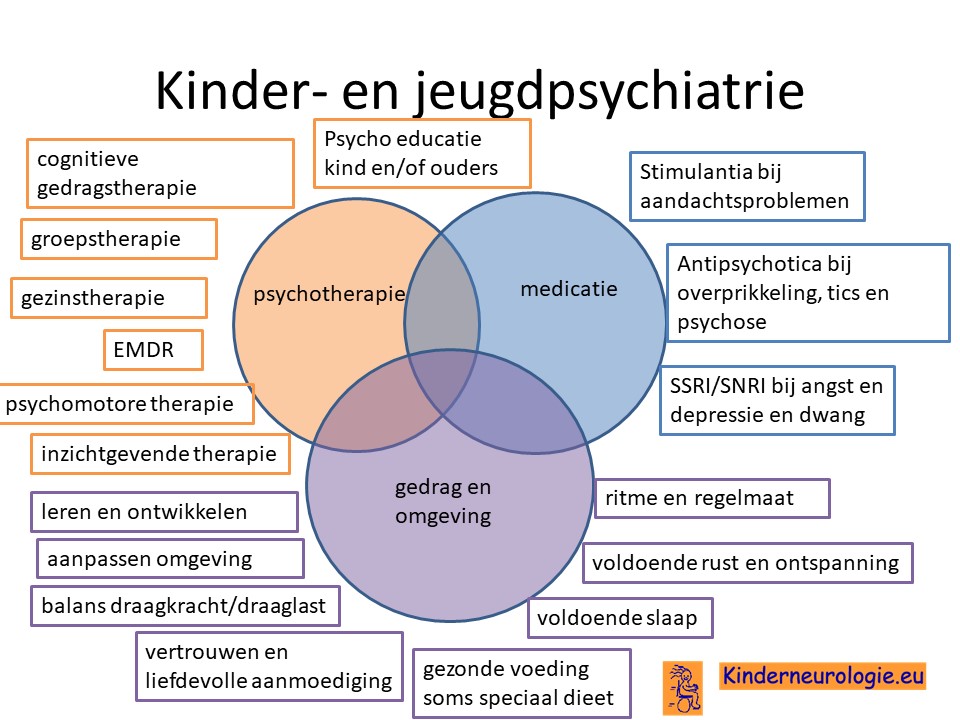
Kinder- en jeugdpsychiater
Een kinder-en jeugdpsychiater kan advies geven hoe om te gaan met gedragsproblemen zoals ADHD en/of autisme. Soms is het nodig om gedragsregulerende medicatie zoals methylfenidaat voor ADHD of risperidon of aripiprazol voor autisme te geven. Per kind moeten de eventuele voordelen van het gebruik van deze medicijnen worden afgewogen tegen de nadelen ervan. Wanneer uw kind het lastig vindt om medicijnen in te nemen, vindt u hier tips voor innemen medicijnen.
Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet.

Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen. Meestal is het niet eenvoudig om de epilepsie onder controle te krijgen en zijn combinaties van medicijnen nodig om de epilepsie aanvallen zo goed als te onderdrukken. Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaan geen speciaal voorkeursmedicijn voor dit syndroom. Medicijnen die veel gebruikt worden zijn levetiracetam (Keppra®, valproaat (Depakine®) of zonisamide (Zonegran ®. Het is de vraag of medicijnen zoals clobazam en vigabatrine wel werken bij kinderen met deze aandoening, omdat zij vaak de receptor missen waarop deze medicijnen aangrijpen om effect te hebben (de GABA receptor).
Bij een deel van de kinderen zal het niet lukken om de epilepsieaanvallen met medicijnen onder controle te krijgen. Er bestaan ook andere behandelingen die een goed effect kunnen hebben op de epilepsie, zoals een ketogeen dieet, een nervus vagusstimulator, of een behandeling met methylprednisolon. Ook een combinatie van deze behandelingen met medicijnen die epilepsie onderdrukken is goed mogelijk.

Behandeling slaapproblemen
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen. Soms wordt het medicijn promethazine gebruikt om kinderen beter te kunnen laten slapen. Het is altijd belangrijk om uit te sluiten dat epilepsie de oorzaak is van de slaapproblemen, in geval van epilepsie is epilepsie behandeling nodig.

Tandarts
Kinderen met het ARHGEF9- syndroom worden vaak extra gecontroleerd een speciale tandarts die zich gespecialiseerd hebben in de tandheelkundige zorg van kinderen met een ontwikkelingsachterstand omdat dit vaak speciale aanpak en extra tijd vraagt. De tandarts bekijkt of een fluor behandeling nodig is om gaatjes in de tanden en kiezen te voorkomen.

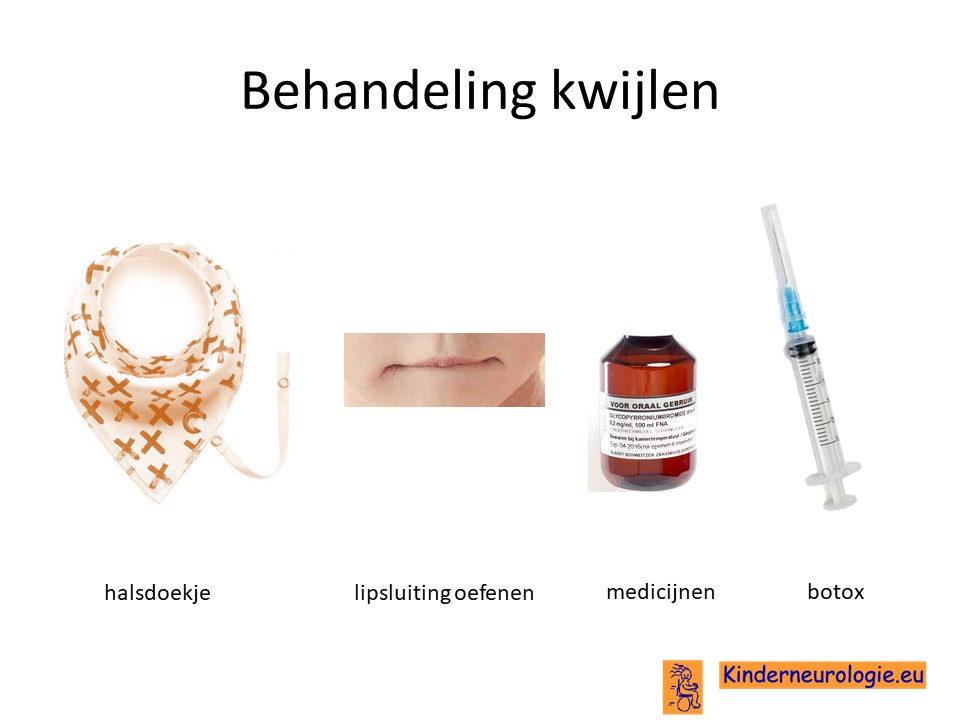
Kwijlen
Kwijlen kan verminderen door kinderen er bewust van te maken dat ze hun speeksel moeten doorslikken. Ook kunnen oefeningen waarbij geoefend wordt om de mond te sluiten helpen.
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie nodig zijn om er voor zorgen dat kinderen minder kwijlen. Per kind zullen de voor- en nadelen van elke behandeling moeten worden afgewogen.
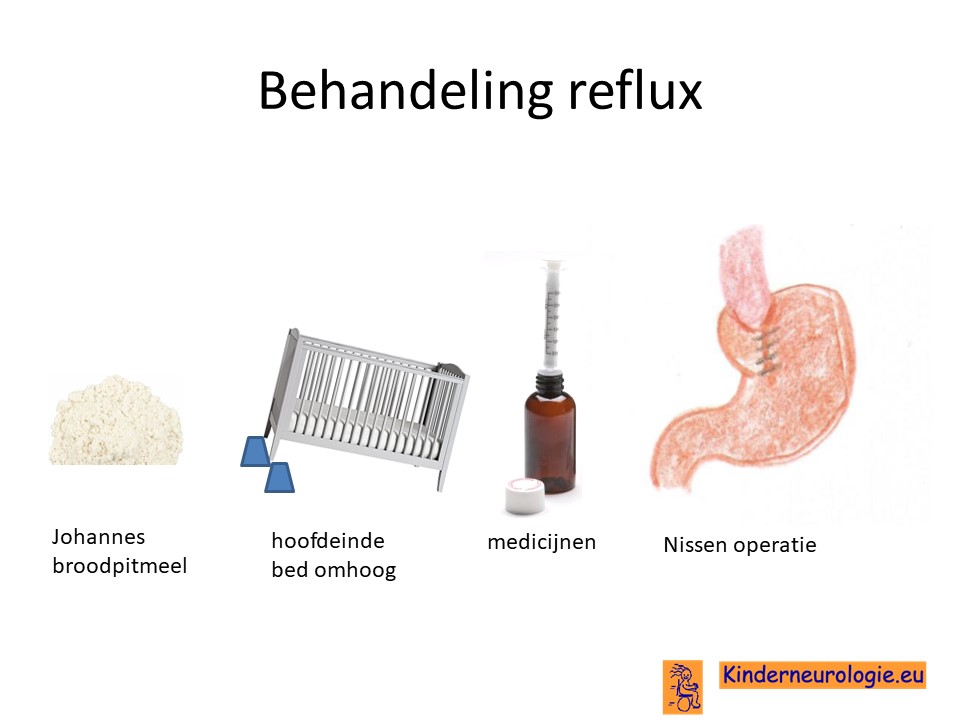
Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine, omeprazol of esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen. Dit wordt een Nissen-operatie genoemd.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

Uroloog
Wanneer de balletjes niet goed in het balzakje zijn ingedaald, dan kan de uroloog door middel van een operatie zorgen dat de balletjes wel in het balzakje komen te liggen.
Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen).
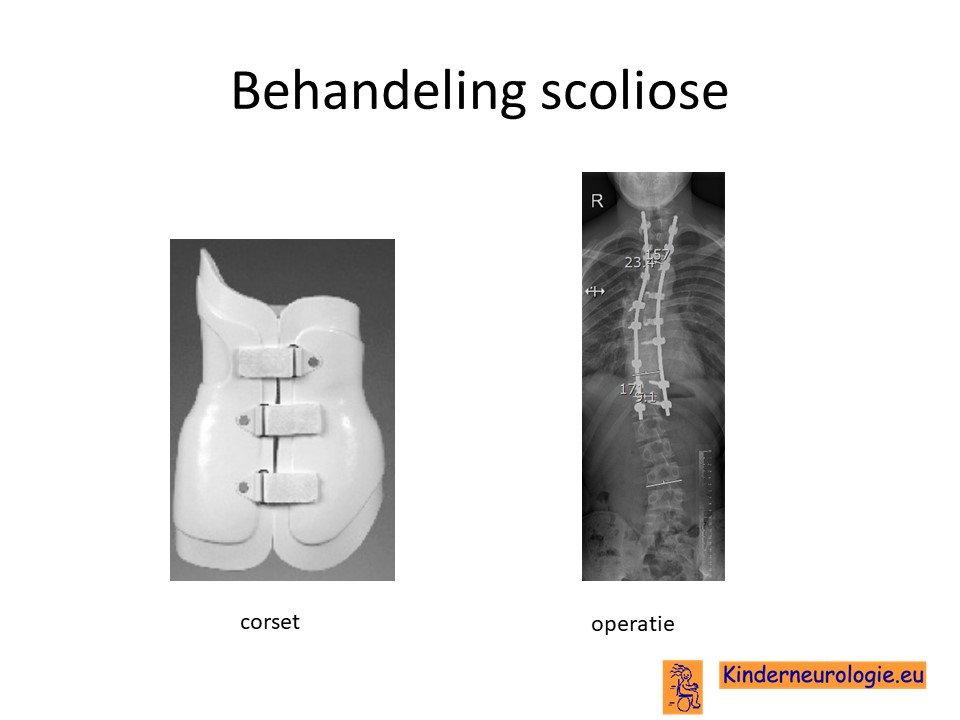
Scoliose
De mate van zijwaartse kromming van de wervelkolom moet goed in de gaten gehouden worden. Wanneer de kromming te erg wordt, kan dit problemen geven voor het goed kunnen staan en zitten en de ademhaling beïnvloeden. Wanneer de verkromming te erg wordt, kan verdere verkromming tegengegaan worden door een korset. Indien een korset onvoldoende werkt, is soms een operatie nodig waarbij de wervelkolom wordt vastgezet zodat de verkromming niet meer toe zal kunnen nemen.
Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Wat kun je als ouder zelf doen om de ontwikkeling van je kind optimaal te laten verlopen?
Bedenk dat wanneer je samen met je kind speelt, stoeit, danst, zingt, kletst, lacht en/of boekjes leest, dit ook allemaal manieren zijn waarop je kind zijn of haar hersenen traint om stappen voorwaarts te maken in de ontwikkeling. Het is dus niet zo dat alleen momenten van therapie, momenten van training zijn, wat veel ouders denken. Het is daarnaast goed om inspanning af te wisselen met ontspanning, dit is nodig om het geleerde te laten opslaan in de hersenen. De hele dag door training zonder rustmomenten, werkt juist averechts.
Daarnaast is het van onschatbare waarde je kind laten voelen dat je van hem of haar houdt, dat hij/zij geliefd is en zich mag ontwikkelen in een tempo die bij hem of haar past. Dit is extra van belang voor kinderen die zich anders ontwikkelen dan de "norm". "Goed zijn zoals je bent en gesteund te worden door mensen die van je houden is, heel belangrijk voor de ontwikkeling van een kind. Juist de ouders en de andere kinderen in het gezin die dichtbij het kind staan zijn daarin heel belangrijk om het kind daarin dit gevoel te geven. Het is goed dat ouders beseffen wat de waarde hiervan is voor het kind en welke rol zij hierin hebben.
Ook is het belangrijk om te bedenken wat goed voelt voor jullie als gezin en voor jou als ouder en waar jullie energie uithalen. Zorg ervoor dat er bewust ruimte is voor momenten die dit goede gevoel geven. Tot slot is het belangrijk dat je als ouders ook goed voor jezelf zorgt, de zorg voor een kind die zich anders ontwikkelt vraagt nog meer van ouders dan de zorg voor een kind die zich zonder problemen ontwikkelt. Het is goed om voor jezelf te zorgen of te laten zorgen, zodat je als ouder ook de energie houdt, om jouw kind te blijven begeleiden op een manier die bij jou past. Besef dat bij opvoeden hoort om te leren los laten. Veel ouders vinden dit lastig, zeker wanneer hun kind zich anders ontwikkelt dan andere kinderen. Maar dhet kan toch nodig zijn een deel van de zorg op bepaalde momenten uit handen te geven, ook als die ander het anders doet dan jij, je kind leert van deze verschillen en het geeft jou de mogelijk om zelf uit te rusten of nieuwe energie op te doen.

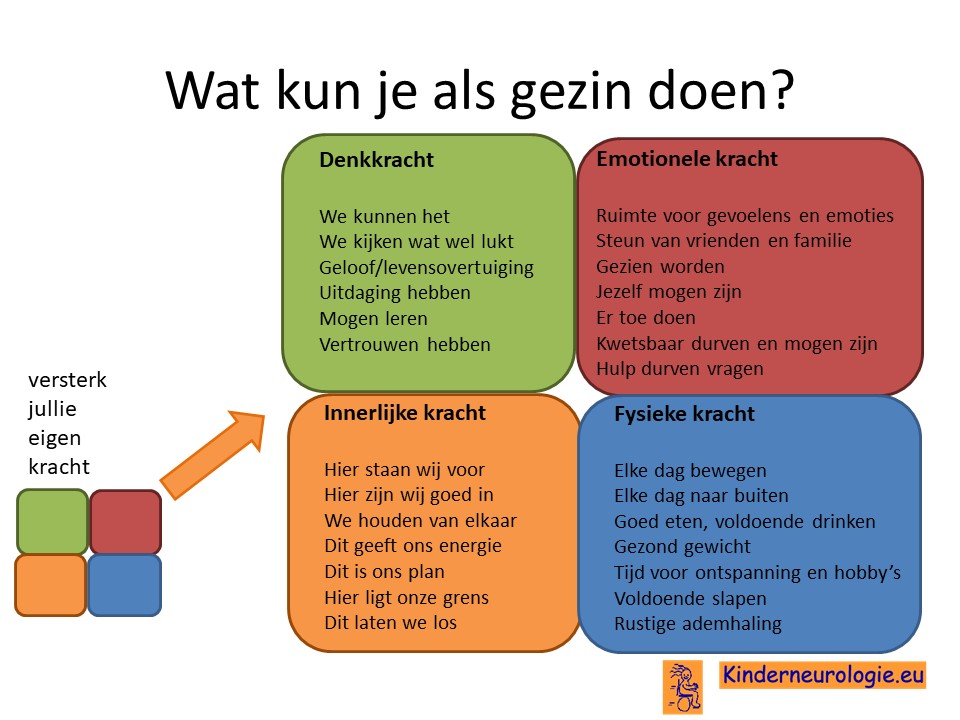
Wat kun je als gezin zelf doen om om te gaan met het hebben van een aandoening bij een gezinslid?
Als gezin van een kind waarbij er sprake is van een aandoening, is het goed om te zorgen dat jullie in de je kracht komen staan. Het is goed om te beseffen over welke denk-, emotionele-, innerlijke- en fysieke kracht jullie als gezin beschikken en hoe jullie deze kracht kunnen inzetten om goed voor ieder lid van het gezin te zorgen. Bekijk wat bij jullie als gezin past. Bekijk wat je kunt doen (of kunt laten) om deze kracht zo optimaal mogelijk in te zetten. En bedenk ook dat ieder lid van het gezin verschillende kwaliteiten heeft waarmee jullie elkaar kunnen aanvullen en kunnen versterken.
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is.

Contact met andere ouders
Door het plaatsen van een oproepje op het forum van deze site kunt u in contact proberen te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het ARHGEF9-syndroom.
Wat betekent het hebben van het ARHGEF9-syndroom voor de toekomst?
Blijvende beperking
Kinderen met een ontwikkelingsachterstand blijven vaak beperkingen houden in het dagelijks leven. De meeste jongeren zullen op volwassen leeftijd de hulp en ondersteuning van anderen nodig hebben voor dagelijkse begeleiding en ondersteuning.
Ontwikkelingsmogelijkheden
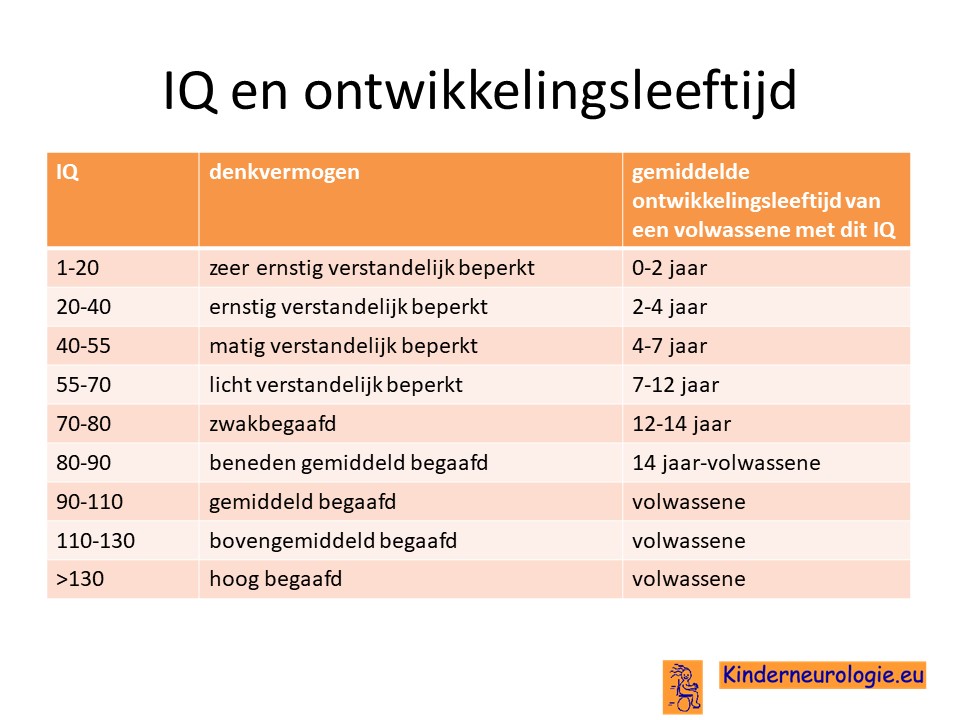
Ouders willen vaak graag weten welke ontwikkelingsmogelijkheden hun kind heeft wanneer er sprake is van een verstandelijke beperking en of hun kind later in staat zal zijn een zelfstandig leven te leiden. Dit is heel moeilijk te voorspellen, zeker wanneer kinderen nog jong zijn, maar ook wanneer kinderen ouder zijn. Een van de factoren die een rol speelt bij de ontwikkelingsmogelijkheden is het IQ van het kind, maar daarnaast spelen ook andere factoren, zoals het wel of niet hebben van epilepsie, autisme, ADHD een rol. Het IQ zegt dus zeker niet alles, maar kan wel een bepaalde richting aangeven welke ontwikkelingsmogelijkheden reeel zijn om te verwachten. Dit is overigens wel een gemiddelde verwachting en dat betekent dat er altijd kinderen zijn die deze verwachting zullen behalen, maar dat dit voor anderen toch niet het geval blijkt te zijn of dat er juist meer ontwikkelingsmogelijkheden zijn dan er op grond van het IQ werd verwacht. Het blijft dus belangrijk naar het kind zelf te kijken en te bedenken dat pas op een bepaalde leeftijd duidelijk zal zijn wat het kind uiteindelijk allemaal in staat zal zijn om te leren.
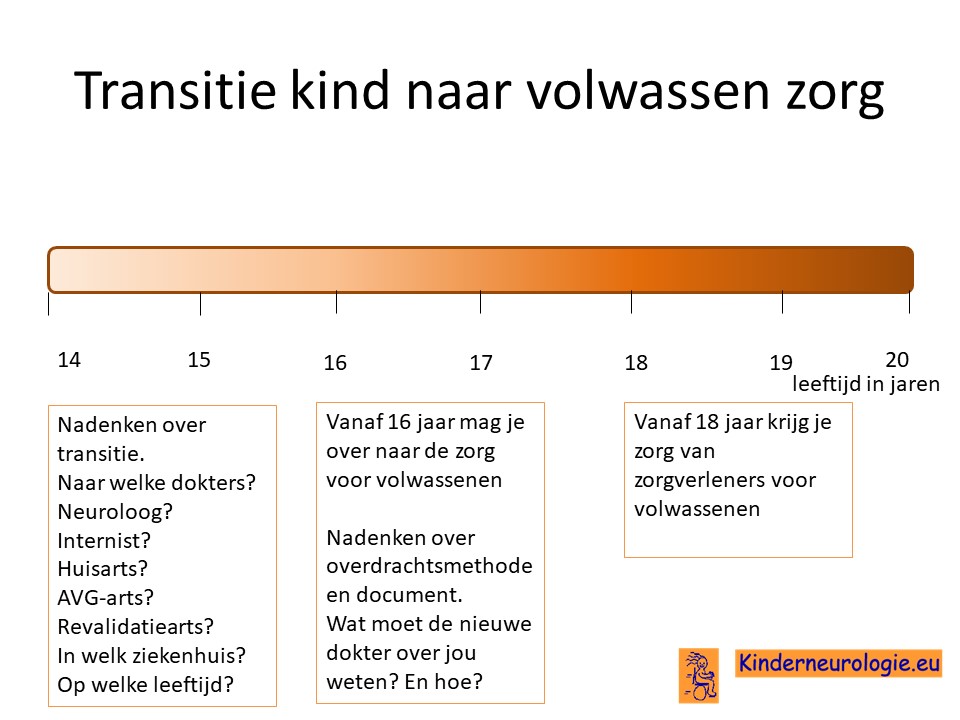
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belangrijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook is het belangrijk om te gaan werken aan zelfstandigheid van de jongere. Op de kinderleeftijd zorgen ouders dat de zorg rondom de jongere goed geregeld wordt, op volwassen leeftijd wordt dit steeds meer van de jongeren zelf verwacht. Het is goed om tijdig na te gaan op welke vlakken de jongere al zelfstandig is en op welke vlakken er getraind moet worden voor meer zelfstandigheid. De groeiwijzer kan hierin behulpzaam zijn.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
Arts VG
Een Arts VG is een arts die zich gespecialiseerd heeft in de zorg voor mensen met een verstandelijke beperking. De Arts VG richt zich op het voorkomen, behandelen en beperken van lichamelijke en psychische problemen die te maken hebben met een verstandelijke of lichamelijke beperking. De Arts VG werkt hiervoor samen met de huisarts, de medische specialist, de gedragsdeskundige en/of andere therapeuten (zoals een fysiotherapeut of een logopedist). Er zijn steeds meer poliklinieken in Nederland waar een Arts VG werken en waar kinderen en volwassenen met een verstandelijke beperking terecht kunnen met hun hulpvragen die te maken hebben met hun beperking. Daarnaast werken Artsen VG ook in instellingen en zijn ze betrokken bij gespecialiseerde kinderdagcentra. Op de website van de VGN is een lijst met poliklinieken te vinden waar Artsen VG werken.

Levensverwachting
Er is weinig bekend over de levensverwachting van kinderen en volwassenen met dit syndroom. De levensverwachting zou verkort kunnen worden indien er sprake is van een moeilijk behandelbare vorm van epilepsie of terugkerende longontstekingen.
Er zijn inmiddels volwassenen bekend die de leeftijd van 60 jaar hebben bereikt.
Kinderen krijgen
Wanneer een volwassen vrouw met het ARHGEF9-syndroom zelf kinderen krijgt, dan hebben haar zoons en dochters 50% kans zelf ook het ARHGEF9 syndroom te krijgen. Het valt van te voren niet goed te voorspellen hoeveel klachten een kind hiervan zal gaan krijgen. Dit kunnen even goed minder als meer klachten zijn dan de ouder zelf heeft. Jongens hebben meestal meer klachten dan meisjes, die zelfs geen klachten kunnen hebben.
Wanneer een volwassen man met het ARHGEF9 syndroom zelf kinderen krijgt, dan zullen de zoons dit syndroom niet krijgen en de dochters allemaal wel. Maar ook hier geldt dat dochters er geen of maar heel weinig last van hoeven te hebben.
Het is niet bekend of het hebben van dit syndroom van invloed is op de vruchtbaarheid. Indien de volwassene geen kinderen wil of kan krijgen, moet wellicht nagedacht moeten worden over anticonceptie, waarover u in deze folder meer informatie vindt.
Hebben broertjes en zusjes ook een verhoogde kans om ook het ARHGEF9-syndroom te krijgen?
Het ARHGEF9-syndroom wordt veroorzaakt door een fout in het erfelijke materiaal van het X-chromosoom. Een vader met het ARHGEF9-syndroom kan deze fout doorgeven aan zijn dochters, maar niet aan zijn zoons omdat een zoon van zijn vader het Y-chromosoom krijgt.
Een moeder met het ARHGEF9-syndroom kan deze fout doorgeven aan haar zoons of aan haar dochters. Haar zoons en dochters hebben 50% kans om het afwijkend X-chromosoom en daarmee het ARHGEF9 syndroom te krijgen.
Broertjes of zusjes van een kind met het ARHGEF9 syndroom waarbij een van de ouders ook het ARHGEF9 syndroom heeft hebben 50% kans om zelf ook het ARHGEF9 syndroom te krijgen. In welke mate zij hier last van zullen hebben, valt niet te voorspellen.
Wanneer het foutje in het erfelijk materiaal bij het kind zelf ontstaan is, dan is de kans klein dat broertjes en zusjes ook het ARHGEF9 syndroom krijgen. Dit zou alleen kunnen wanneer het foutje in het ARHGEF9 -gen in de eicel van de moeder of de zaadcel van de vader aanwezig is zonder dat het in de andere lichaamscellen wordt terug gevonden. De kans hierop is klein, ongeveer 2-3%.
Een klinisch geneticus kan hier meer informatie over geven.

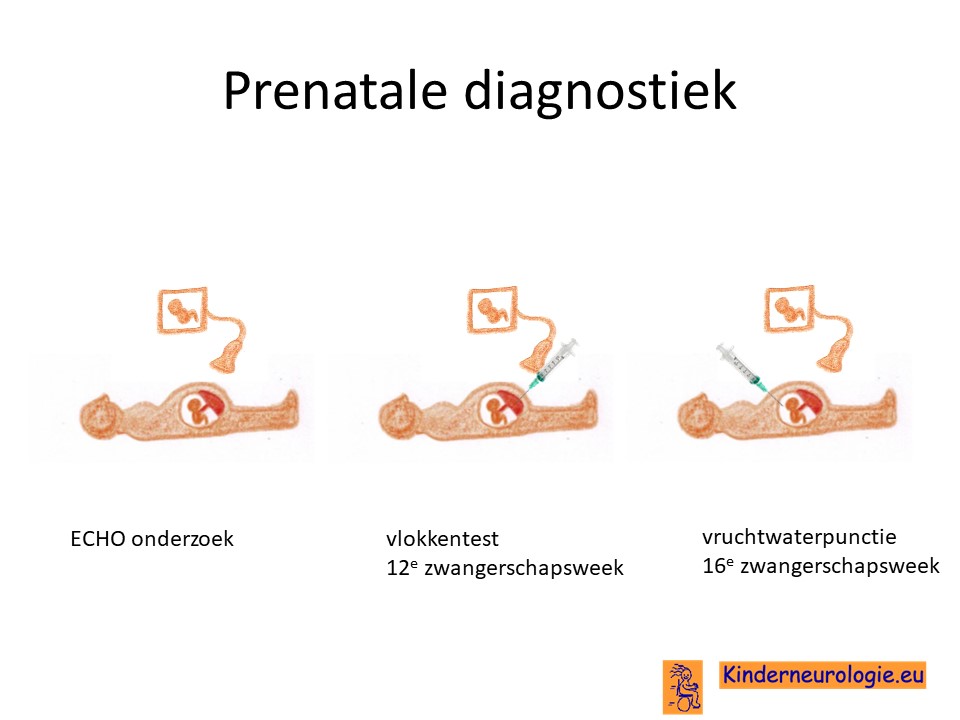
Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van ARHGEF9- syndroom, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest of een vruchtwaterpunctie om te kijken of dit kindje ook ARHGEF9-syndroom heeft. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica. Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.pns.nl
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Referenties
Laatst bijgewerkt: 12 juli 2023 voorheen: 16 juni 2019, 5 februari 2019 en 23 december 2018 en 1 november 2017
Auteur: JH Schieving
Heeft uw kind nog andere symptomen, laat het ons weten.