 kinderneurologie
kinderneurologie
Wat is het Legius syndroom?
Het Legius syndroom is een erfelijke aangeboren aandoening waarbij kinderen en volwassenen meerdere lichtbruine vlekken (zogenaamde cafe-au-lait vlekken) op de huid hebben in combinatie met vaak een groter hoofd, een lagere spierspanning en een wat vertraagd verlopende ontwikkeling.
Hoe wordt het Legius syndroom ook wel genoemd?
Het Legius syndroom is genoemd naar de arts Prof. Dr. Legius uit Leuven die dit syndroom beschreven heeft in 2007. Het wordt soms afgekort met de letters LGSS.
Neurofibromatose-1-like syndroom
Een andere naam die wel gebruikt wordt, is neurofibromatose-1-like syndroom (afgekort als NFLS). Dit geeft aan dat het Legius syndroom veel lijkt op een andere aandoening met lichtbruine vlekken namelijk neurofibromatose type 1.
Neurofibromatose type 1
Het Legius syndroom lijkt veel op neurofibromatose type 1 syndroom wat betreft de lichtbruine vlekken op de huid en de sproetjes in de oksels. Kinderen en volwassenen met neurofibromatose type 1 hebben daarnaast ook neurofibromen in of onder de huid, plexiforme neurofibromen en kans op het ontstaan van tumoren op verschillende plaatsen in het lichaam. Kinderen en volwassenen met het Legius syndroom hebben deze neurofibromen niet en lijken ook geen verhoogde kans te hebben op het krijgen van tumoren.
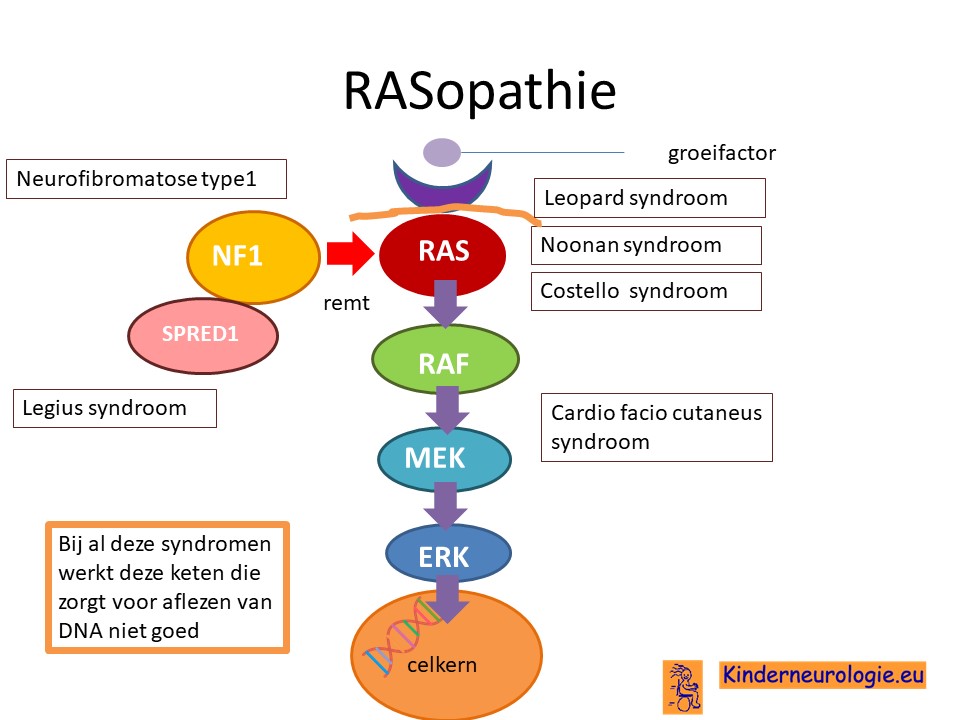
Rasopathie
Het Legius syndroom behoort tot de zogenaamde rasopathieën. Dit zijn aandoeningen waarbij een heel belangrijk eiwit het RAS-eiwit niet goed functioneert. Andere aandoeningen die dit doen zijn behalve neurofibromatose type 1, het Noonan-syndroom, cardiofaciocutaneous syndroom, Costello syndroom en het Leopard syndroom.
Hoe vaak komt het Legius syndroom voor bij kinderen?
Het is niet goed bekend hoe vaak het Legius syndroom bij kinderen voorkomt. Geschat wordt dat het bij de 1 op de 150.000 mensen voorkomt. Waarschijnlijk is de diagnose ook bij veel mensen die het Legius syndroom hebben nooit gesteld, omdat zij nooit een dokter bezocht hebben die hier onderzoek naar gedaan heeft. In werkelijkheid zou het syndroom dus nog vaker voor kunnen komen.
Ongeveer 1 op de 50 mensen met meer dan vijf cafe-au-lait vlekken op de huid heeft het Legius syndroom.

Bij wie komt het Legius syndroom voor?
Het Legius syndroom is al vanaf de geboorte aanwezig. Het kan wel enige tijd duren voordat duidelijk is dat er sprake is van het Legius syndroom, omdat de vlekken vaak in de loop van de eerste levensjaren ontstaan en lang niet altijd al bij de geboorte aanwezig zijn.
Zowel jongens als meisjes kunnen het Legius syndroom krijgen.
Wat is de oorzaak van het Legius syndroom?
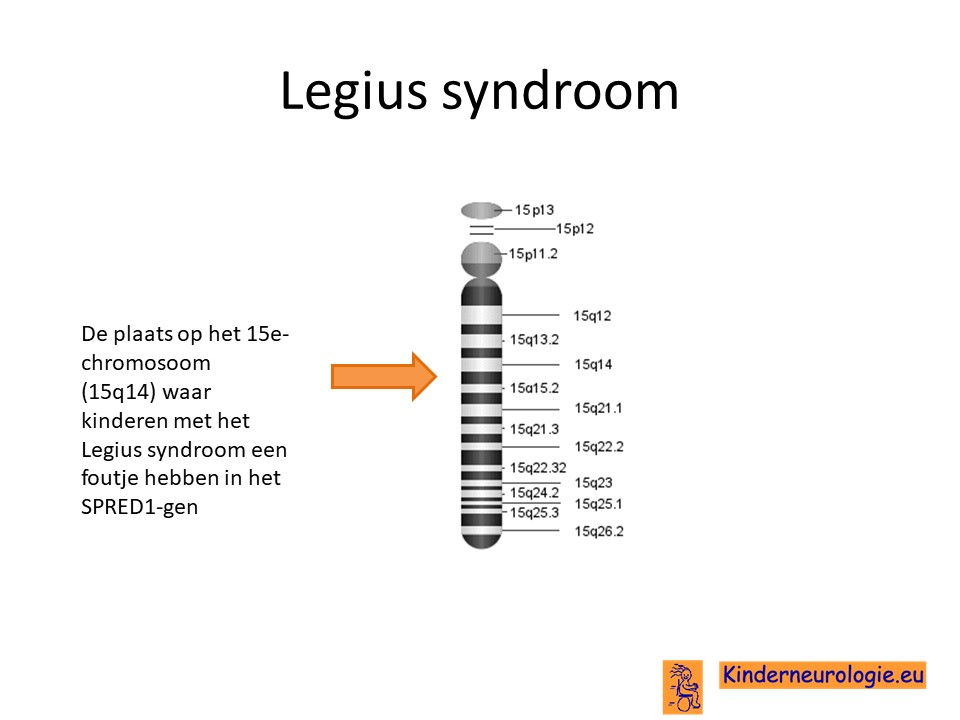
Fout in het erfelijk materiaal
Het Legius syndroom wordt veroorzaakt door een fout in het erfelijk materiaal van chromosoom 15. De plaats van deze fout wordt het SPRED1-gen genoemd.
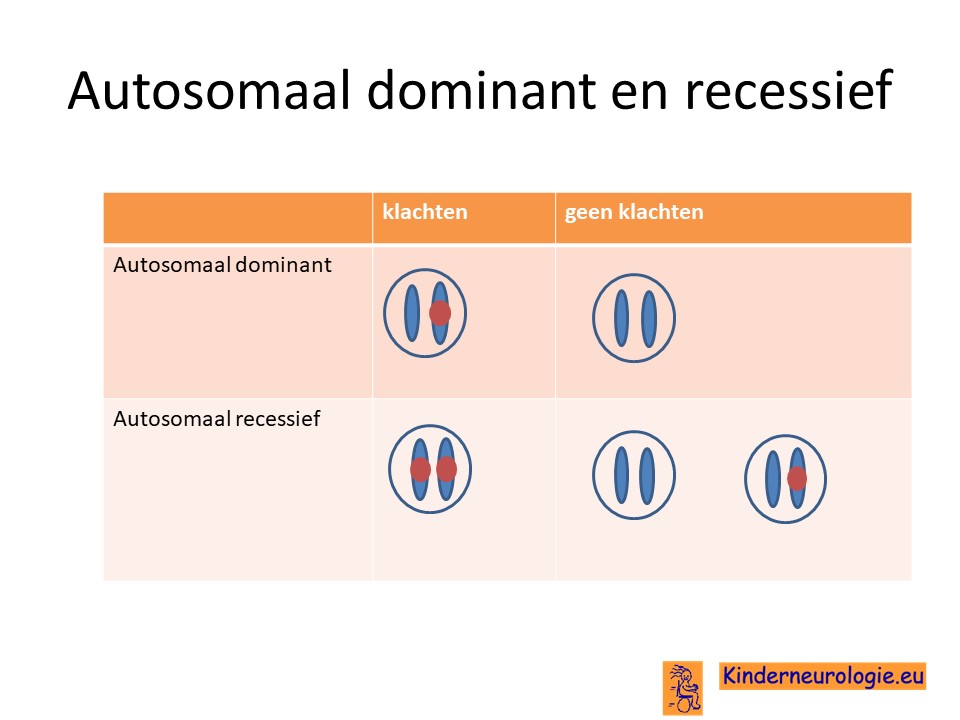
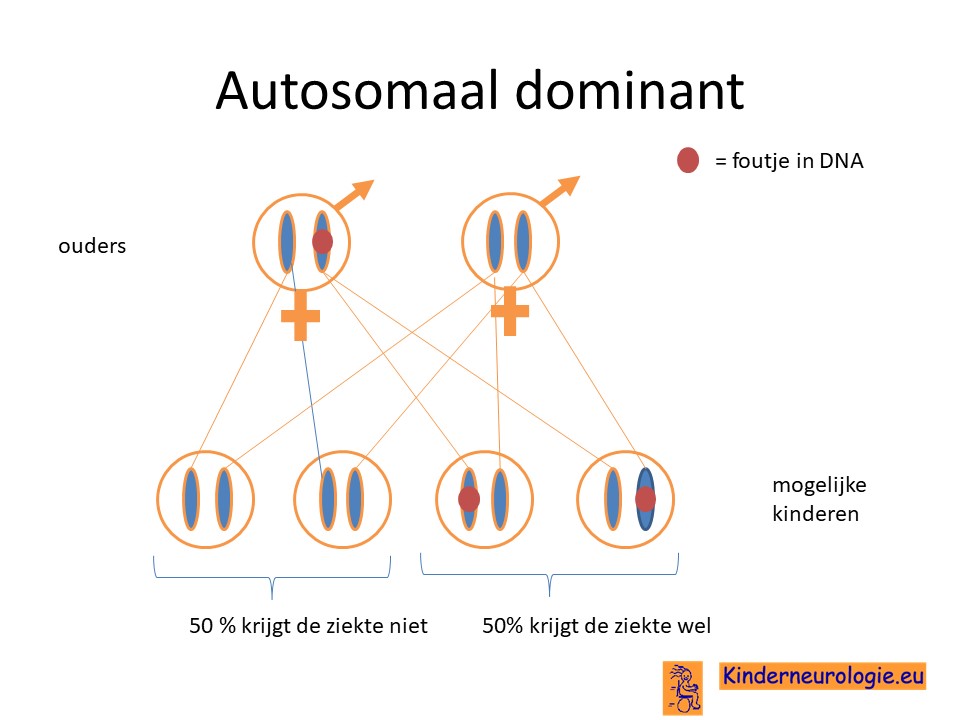
Autosomaal dominant
Het Legius syndroom is een zogenaamd autosomaal dominant overervende aandoening. Dit houdt in dat een fout in het SPRED-1 gen op één van de twee chromosomen 15 al voldoende is om het Legius syndroom te krijgen. Dit in tegenstelling tot een autosomaal recessief overervende aandoening. Dan krijgt een kind pas klachten wanneer beide chromosomen een fout op dezelfde plek bevatten.
Overgeërfd van een ouder
Een deel van de kinderen met het Legius syndroom heeft het foutje geërfd van een vader of moeder die zelf ook het Legius syndroom heeft. Soms wordt dit pas duidelijk wanneer de diagnose bij het kind gesteld wordt.
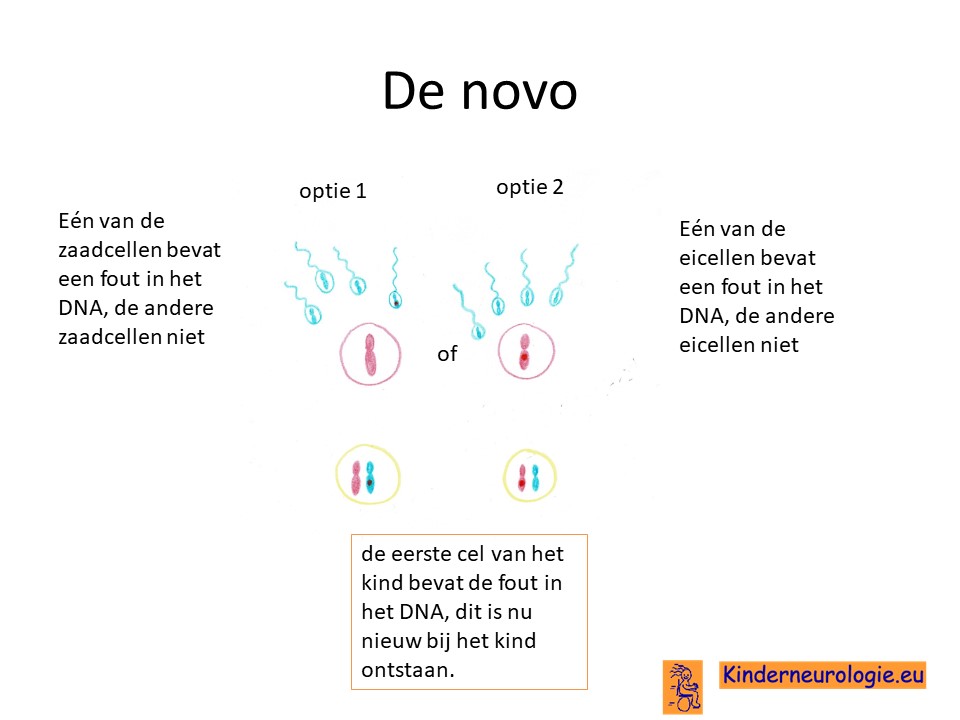
Bij het kind zelf ontstaan
Bij een ander deel van de kinderen (ongeveer 30%) is het Legius syndroom bij het kind zelf ontstaan na dat de eicel en de zaadcel met elkaar de eerste cel van het kind gevormd hebben. Dit wordt de novo genoemd, wat nieuw bij het kind ontstaan betekent. Het kind is dan de eerste in de familie met dit syndroom.
Afwijkend eiwit
Door de fout in het erfelijk materiaal wordt er onvoldoende van het SPRED-1 eiwit aangemaakt. SPRED-1 staat voor Sprouty-related, EVH1 domain-containing protein 1.
Dit eiwit speelt een belangrijke rol bij de aanleg van de hersenen en bij het wel of niet delen van lichaamscellen. Het SPRED1-eiwit werkt samen met het NF1-eiwit door het afremmen van het eiwit RAS. Het eiwit RAS zorgt door middel van een keten van eiwitten voor groei van cellen en aanmaak van pigment in de huid. SPRED1 en NF1 remmen beide het RAS-eiwit, maar het NF1-eiwit heeft een sterker remmend effect dan het SPRED1-eiwit.
Wanneer SPRED1 niet goed werkt, is er minder rem op de groei van cellen en minder rem op de aanmaak van pigment. Dit heeft gevolgen voor de aanleg van de hersenen, de groei van cellen in het lichaam en de hoeveelheid pigment in het lichaam. Omdat bij kinderen met het Legius syndroom het NF1-eiwit, die een grotere rol speelt in het remmen van RAS, wel goed werkt, hebben kinderen met het Legius syndroom meestal minder symptomen dan kinderen met neurofibromatose type 1.
Er bestaan meerdere syndromen die er voor zorgen dat dit RAS-eiwit niet goed werkt. Deze syndromen worden ook wel RAS-o-pathieën genoemd.

Wat zijn de symptomen van het Legius syndroom?
Variatie
Niet alle kinderen met het Legius syndroom hebben alle onderstaande kenmerken. Ook de hoeveelheid en de ernst van de symptomen kunnen per kind verschillen. Het valt van te voren niet te voorspellen welke symptomen een kind zal krijgen. Dat betekent dat onderstaande kenmerken kunnen voorkomen, maar niet hoeven voor te komen.

Jouw kind is uniek
Bedenk dat onderstaande symptomen kunnen voorkomen bij jouw kind, maar ook niet allemaal zullen voorkomen. Jouw kind is uniek en veel meer dan een kind met deze aandoening. Het lezen van mogelijke symptomen die kunnen voorkomen, kan ouders het gevoel geven dat er alleen maar aandacht is voor de beperkingen van het kind. Dat is zeer zeker niet de bedoeling. Jouw kind is bijvoorbeeld lief, grappig, gevoelig, gezellig,sociaal, vindingrijk, nieuwsgierig, ondeugend, enthousiast,een zonnestraaltje, creatief en/of innemend en dat vind je niet terug in onderstaande symptomen die kunnen horen bij dit syndroom. Dat kan ook niet, want die eigenschappen maken jouw kind nu eenmaal uniek. Blijf daar vooral naar kijken en zie deze symptomen meer als achtergrondinformatie die je kunnen helpen om te begrijpen wat er met je kind aan de hand zou kunnen zijn wanneer jouw kind zich anders ontwikkelt of ergens last van heeft. Deze informatie kan jullie als ouders en hulpverleners een handvat geven wat hiervoor een mogelijke verklaring kan zijn.

Cafe-au-lait vlekken
Kinderen met het Legius syndroom hebben meerdere lichtbruine vlekken op de huid. De lichtbruine kleur lijkt op de kleur van koffie met melk, in het Frans cafe-au-lait, vandaar dat deze vlekken cafe-au-lait vlekken worden genoemd. De vlekken liggen in de huid, je kunt ze niet voelen. Op kinderleeftijd kunnen er geleidelijk aan steeds meer vlekken ontstaan. Kinderen hebben zelf geen last van deze vlekken. Een deel van de kinderen met Legius syndroom heeft heel weinig cafe-au-lait vlekken, soms maar 2 of 3.

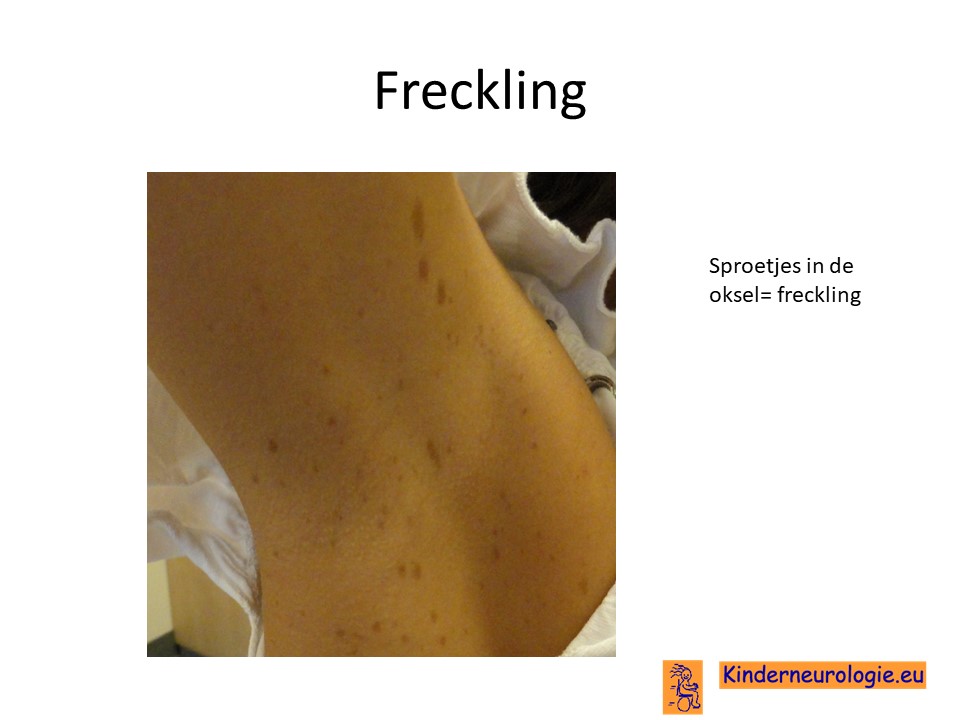
Sproetjes
Kinderen met het Legius syndroom hebben vaak sproetjes op hun lichaam. Meestal zitten deze sproetjes in de oksels en/of de liezen. Deze sproetjes worden freckling genoemd. Dit komt bij één op de twee tot drie kinderen met het Legius syndroom voor. Ook van deze sproetjes hebben kinderen geen last.
Vetbultjes
Kinderen en volwassenen met het Legius syndroom hebben vaak kleine vetbultjes op de huid. Deze voelen vaak zacht en glad aan en zitten onder de huid. Ze kunnen geleidelijk aan groter worden. Meestal geven ze geen klachten. Vetbultjes worden ook wel lipoom genoemd. Een op de vijf kinderen heeft meerdere vetbultjes verspreid over het lichaam.

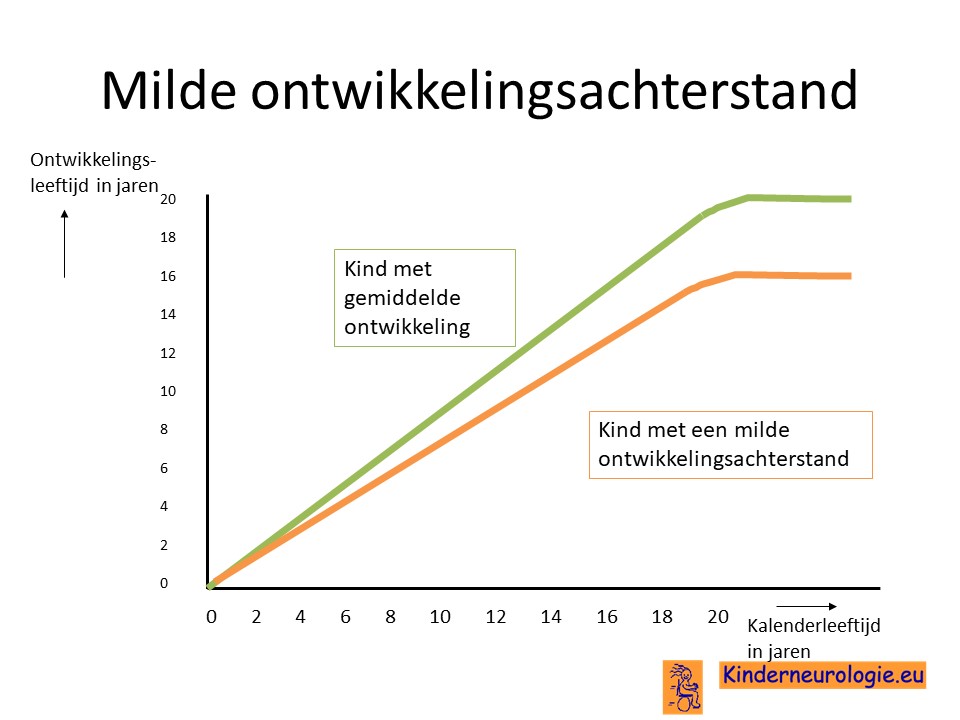
Tragere ontwikkeling
Een deel van de kinderen met het Legius syndroom ontwikkelt zich langzamer dan hun leeftijdsgenoten zonder het Legius syndroom. Kinderen gaan later rollen, zitten, staan, lopen en praten, maar leren dit allemaal wel.
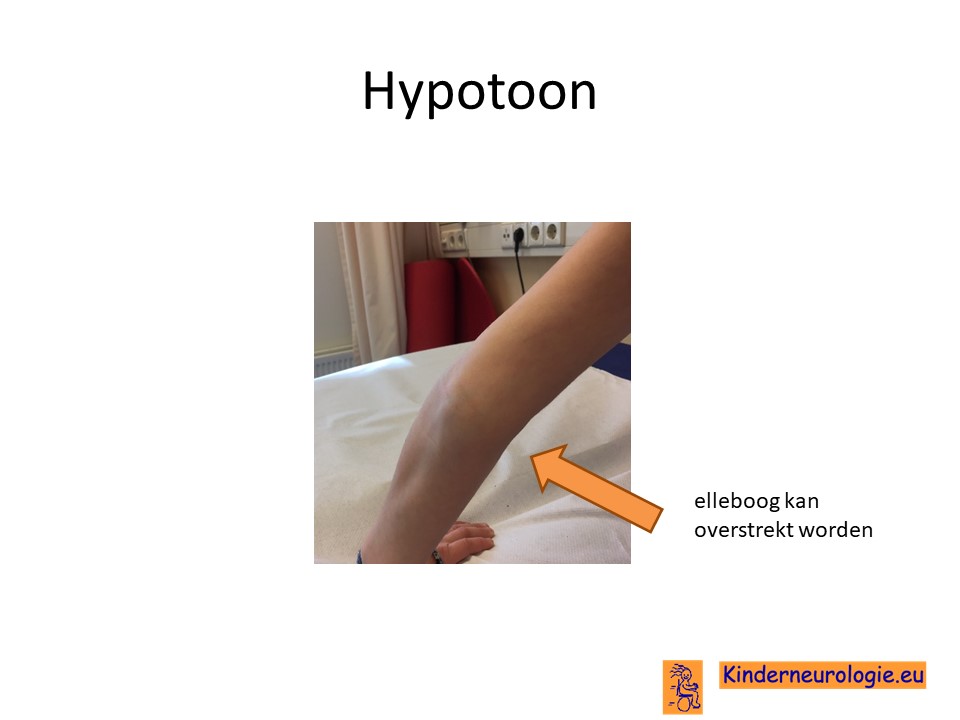
Lage spierspanning
Kinderen met het Legius syndroom voelen vaak wat slapper aan in hun spieren. Hierdoor zijn hun gewrichten soepeler en kunnen deze makkelijker overstrekt worden. Het kost ook meer spierkracht om de gewrichten stabiel te houden. Dit kan maken dat kinderen sneller vermoeid zijn.
Bewegen
Kinderen met het Legius syndroom bewegen vaak minder soepel dan hun leeftijdsgenoten. Het bewegen ziet er wat houteriger uit. Kinderen vallen gemakkelijker.
Praten
Kinderen met het Legius syndroom gaan vaak later praten dan hun leeftijdsgenoten. Ook hebben ze de neiging om minder duidelijk te praten en meer binnensmonds te praten, waardoor andere meer moeite hebben om kinderen met het Legius syndroom te verstaan.
Aandacht en concentratie
Een op de drie kinderen vmet legius syndroom heeft moeite om zich langere tijd te concentreren. Kinderen zijn snel afgeleid en hebben daardoor op school moeite om hun schoolwerk op tijd af te krijgen. Wanneer de problemen met de aandacht en concentratie erg hinderlijk zijn kan de diagnose AD(H)D worden gesteld. Kinderen met ADHD zijn ook overbeweeglijk en kunnen niet goed stil zitten. Kinderen met ADD hebben hier geen last van.

Autistiforme kenmerken
Een op de drie kinderen met Legius syndroom heeft autistiforme kenmerken. Kinderen hebben bijvoorbeeld alleen voorkeur voor bepaald speelgoed en spelen niet met het andere speelgoed waarover ze ook kunnen beschikken. Vaak houden kinderen van een vast en voorspelbaar ritme en vinden ze het heel moeilijk wanneer er onverwachte gebeurtenissen plaats vinden. Hierdoor kunnen kinderen heel boos of verdrietig worden. Sommige kinderen vinden het moeilijk om oogcontact te maken. Een deel van de kinderen heeft niet zo’n behoefte om te praten, terwijl ze wel in staat zijn om te kunnen praten.

Problemen met leren
Een deel van de kinderen met het Legius syndroom heeft problemen met leren. Vaak ligt het leertempo lager dan gebruikelijk. Ook de problemen met de aandacht en concentratie kunnen er voor zorgen dat het leren lastiger gaat. Problemen met rekenen, begrijpend lezen en ruimtelijk inzicht komen vaker voor. Vaak hebben kinderen moeite met het bewaren van het overzicht en met het plannen van het werk.
Sociaal-emotionele problemen
Kinderen met het Legius syndroom hebben vaker problemen in hun sociaal-emotionele ontwikkeling. Ze vinden het lastiger om vriendjes of vriendinnetjes te maken of om met vreemde mensen te praten. Angst om alleen te zijn, angst om niet bij de moeder te zijn of angst voor enge beesten of donkerte komt vaker voor bij kinderen met het Legius syndroom. Ook is het vaak lastiger om met gevoelens van boosheid of verdriet om te gaan. Hierbij is het vaak alles of niets, of heel meegaand zijn en nooit boos zijn of heel boos worden en niet meer weten hoe rustig te worden.

Epilepsie
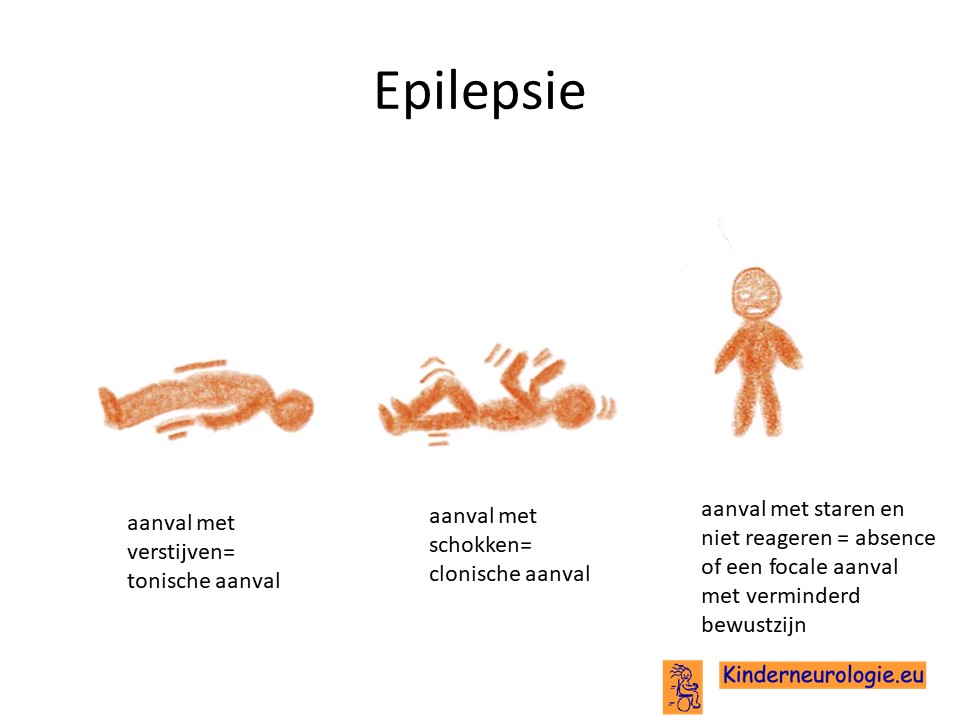
Een klein deel van de kinderen heeft last van epilepsie aanvallen. Verschillende type aanvallen kunnen voorkomen. Dit hangt sterk samen met de leeftijd waarop het kind last krijgt van epilepsie. Veel voorkomende aanvallen zijn aanvallen met verstijven (tonische aanvallen genoemd), aanvallen met herhaalde schokken (clonische aanvallen genoemd), aanvallen met kleine schokjes op verschillende plaatsen in het lichaam (myoclonieën) of aanvallen met staren (focale aanvallen met verminderd bewustzijn genoemd).
Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn. Een deel van de kinderen heeft een groter hoofd. Vaak is het hoofd aan de bovenkant breder dan aan de onderkant bij de kind, dit wordt ook wel een driehoekige vorm van het hoofd genoemd.
Bij een deel van de kinderen staan de ogen wat verder uit elkaar dan gebruikelijk. Dit wordt hypertelorisme genoemd. Soms hangen de oogleden een klein beetje naar beneden toe. Een klein deel van de kinderen heeft een extra plooitje naast de ogen aan de kant van de neus, dit wordt epicanthus genoemd. Het groefje in het stukje huid tussen neus en lippen is vaak dieper. Het gehemelte kan hoog zijn, de onderkaak is vaak kleiner. De nek is vaak iets korter. De oren kunnen wat lager op het hoofd staan en naar achteren gedraaid staan. Op de achterkant van het hoofd loopt de haargrens tot in de nek.
Sommige kinderen hebben een uiterlijk wat lijkt op het uiterlijk van kinderen met het Noonan-syndroom, dit wordt een Noonan-like uiterlijk genoemd. Soms staat het borstbeen iets meer naar buiten of naar binnen toe.
Groter hoofd
Kinderen en volwassenen met het Legius syndroom hebben vaker een groter hoofd dan gebruikelijk. Bij jonge kinderen zorgt dit er voor dat het voor kinderen lastiger is om hun hoofd op te tillen. Oudere kinderen en volwassenen hebben hier geen last van. Hooguit is het voor hen lastig om kleding met een nauw halsopening aan te krijgen. Bij één op de 5 kinderen is het hoofd te groot (boven de bovenste lijn in de groeicurve), dit wordt een macrocefalie genoemd.
Kleine lengte
Een op de acht kinderen met het Legius syndroom is kleiner dan op grond van de lengte van de ouders mag worden verwacht. Bij een groot deel van de kinderen is dit ook niet het geval.
Noonan-uiterlijk
Eén op de zeven kinderen met Legius syndroom heeft uiterlijke kenmerken die doen denken aan het Noonan syndroom. De ogen staan verder uit elkaar dan gebruikelijk, de ogen lopen in de richting van de oren naar beneden toe, de oren staan lager op het hoofd, de nek waait breed uit in de richting van de schouders (webbed neck genoemd).
Problemen met horen
Een klein deel van de kinderen heeft problemen met horen. Soms komt dit omdat er vocht achter het trommelvlies zit, soms omdat de gehoorzenuw minder goed werkt.

Aangeboren hartafwijking
Bij een heel klein deel van de kinderen is er sprake van een vernauwing van de zogenaamde pulmonaalklep in het hart. Meestal veroorzaakt dit geen klachten.
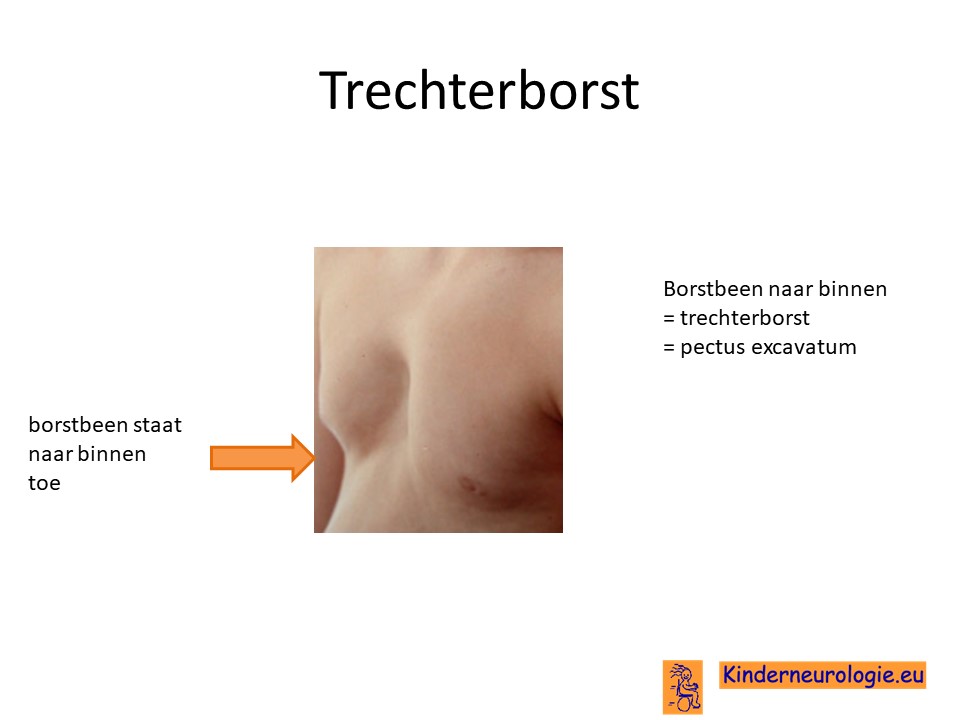
Afwijkende stand borstbeen
Bij een op de acht kinderen komt een afwijkende stand van het borstbeen voor. Het borstbeen staat dan meer naar binnen gericht, dit wordt ook wel trechterborst genoemd. Ook kan het borstbeen meer naar buiten toe staan, dit wordt een kippenborst genoemd. Kinderen hebben hier zelf verder geen last van.
Extra vingers
Er zijn een paar kinderen met het Legius syndroom bekend die geboren zijn met zes vingers in plaats van met vijf vingers.

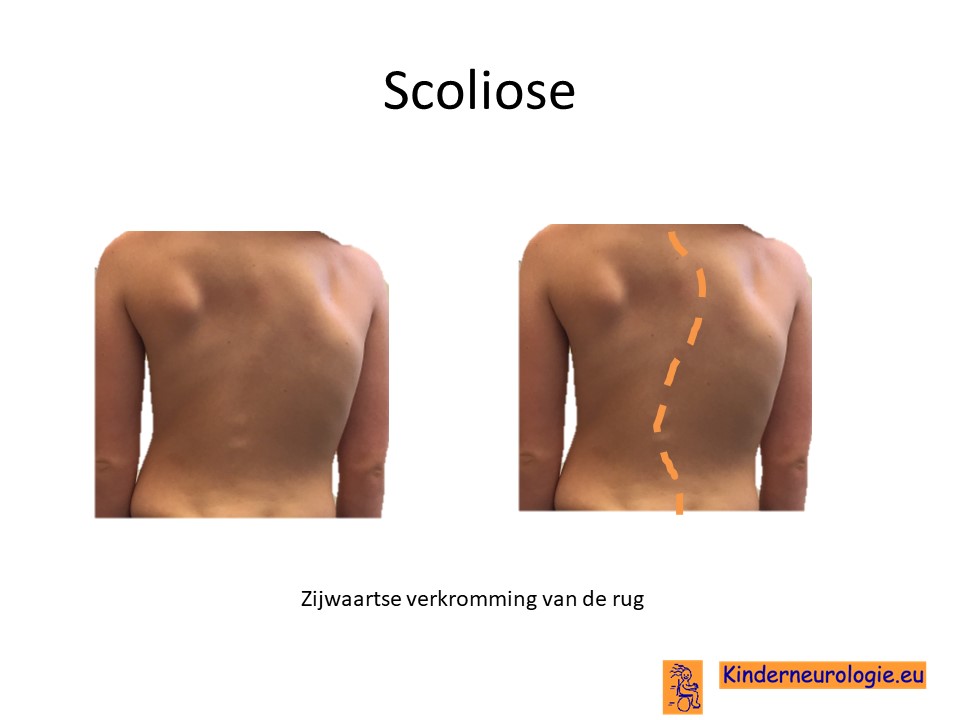
Verkromming van de rug
Een klein deel van de kinderen met het Legius syndroom heeft een zijwaartse verkromming van de rug. Dit wordt een scoliose genoemd. Van een milde scoliose zullen kinderen zelf geen last hebben. Toename van de scoliose kan zorgen voor het ontstaan van pijnklachten in de rug en problemen met zitten en staan.
Vaatafwijkingen
Kinderen en volwassenen met het Legius syndroom hebben een licht verhoogde kans op het krijgen van afwijkende bloedvaatjes (zoals hemangiomen) op verschillende plaatsen in het lichaam, zoals bijvoorbeeld op het been, een arm of de romp. Een enkele keer komen deze ook voor in de hersenen. Dit wordt moya moya syndroom genoemd. Meestal hebben kinderen en volwassenen er zelf geen last van.

Geen tumoren
Bij kinderen met het Legius syndroom komen tumoren niet vaker voor, zoals wel geldt voor kinderen met neurofibromatose type 1 die veel kan lijken op het Legius syndroom.
Hoe wordt de diagnose Legius syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met meerdere cafe-au-lait vlekken wordt vaak aan de diagnose neurofibromatose gedacht, maar moet ook aan het Legius syndroom worden gedacht. Door middel van DNA-onderzoek kan onderscheid gemaakt worden tussen deze syndromen. Kinderen met neurofibromatose krijgen ook neurofibromen, maar omdat deze vaak tijdens de puberteit ontstaan, is het op jonge leeftijd lastig om op grond van uiterlijke kenmerken onderscheid te maken tussen neurofibromatose type 1 en het Legius syndroom.
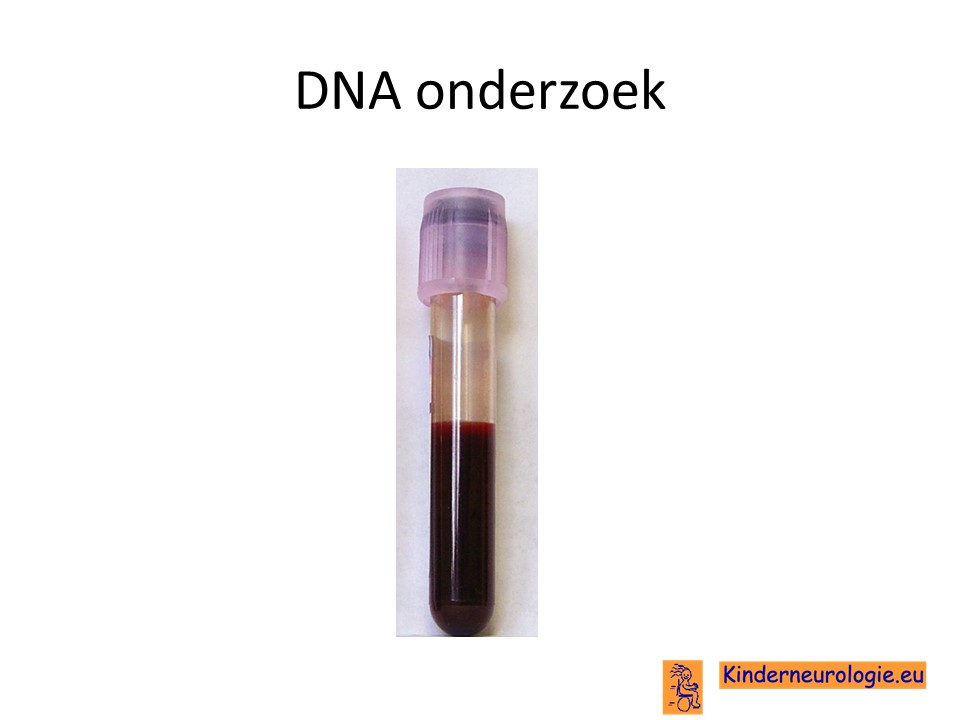
DNA-onderzoek
De diagnose Legius syndroom kan gesteld worden door middel van DNA-onderzoek uit een buisje bloed. Er wordt dan gekeken of op chromosoom 15 een fout gevonden kan worden in het SPRED-1 gen.
Criteria
Er zijn criteria vastgesteld wanneer er gesproken mag worden van het Legius syndroom.

MRI hersenen
Wanneer een MRI van de hersenen wordt gemaakt kunnen hierop lichte afwijkingen te zien zijn die ook bij veel kinderen met andere syndromen voorkomen. Deze afwijkingen zijn niet specifiek voor het Legius syndroom. De MRI kan ook helemaal normaal zijn.

Oogarts
Bij kinderen met het Legius syndroom worden geen afwijkingen aan de ogen gevonden, zoals wel gevonden worden bij kinderen met NF1. Zogenaamde Lisch noduli of afwijkingen aan het vaatvlies (choroid) pleiten voor de diagnose NF1 en tegen de diagnose Legius syndroom.

Neuropsychologisch onderzoek
Wanneer er op school leerproblemen zijn, dan kan het zinvol zijn om een keer een neuropsychologisch onderzoek te verrichten om zo de sterke en de wat zwakkere kanten van het kind qua leren in kaart te brengen. De school kan hiermee het kan dan heel gericht gaan begeleiden.
Hoe wordt het Legius syndroom behandeld?
Geen genezing
Er bestaat geen behandeling die het Legius syndroom kan genezen. De behandeling is er op gericht om zo goed mogelijk om te gaan met de symptomen als gevolg van dit syndroom.
Fysiotherapie
Een fysiotherapeut kan kind en ouders advies en oefeningen geven om de ontwikkeling zo goed mogelijk te stimuleren. Doel is om te kijken waar het kind moeite mee heeft en om daar het kind mee te helpen.

Ergotherapie
Een ergotherapeut kan adviezen geven hoe allerlei dagelijks activiteiten, zoals aankleden, eten, spelen enzovoort zo goed mogelijk kunnen worden uitgevoerd. Soms kan een hulpmiddel ervoor zorgen dat een kind iets makkelijker zelf kan doen.

Logopedie
Een logopediste kan tips en adviezen geven wanneer er problemen zijn met kauwen of met slikken. Ook kan de logopediste adviezen geven wanneer er problemen zijn met het uitspreken van bepaalde letters of woorden.

Revalidatiearts
Een revalidatiearts geeft ook adviezen hoe de ontwikkeling zo goed mogelijk kan verlopen. Ook kijkt de revalidatiearts of er bijvoorbeeld steunzolen nodig zijn wanneer kinderen door de lage spierspanning bijvoorbeeld last hebben van platvoeten.
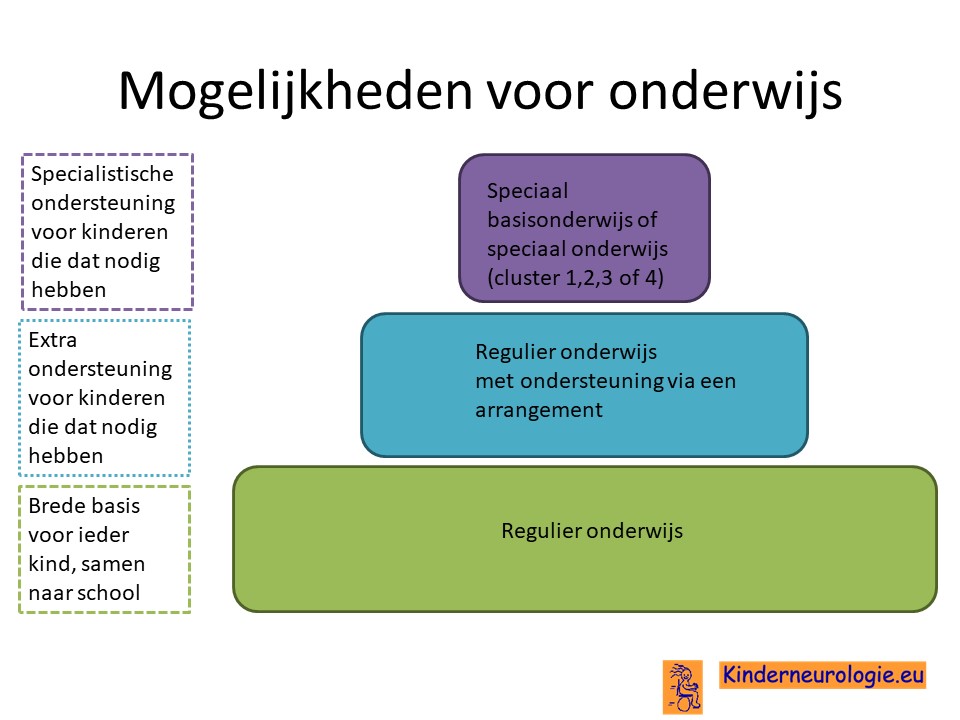
School
Een deel van de kinderen kan regulier onderwijs volgen met extra ondersteuning. Een ander deel van de kinderen gaat naar het speciaal onderwijs waar de klassen kleiner zijn en er meer ondersteuning is om kinderen in hun eigen leertempo vooruit te laten gaan. Vaak hebben kinderen hebben kinderen meer oefening en meer herhaling nodig om een vaardigheid te leren.
Aandacht- en concentratie
Wanneer er problemen zijn met de aandacht en concentratie dan wordt eerst vaak geprobeerd met adviezen om de omgeving van het kind rustig en overzichtelijk te maken, om zo te zorgen dat het kind minder snel afgeleid wordt. Wanneer dit onvoldoende effect heeft kunnen medicijnen helpen om de aandacht en concentratie beter te maken. Medicijnen die gebruikt kunnen worden zijn kort- of langerwerkend methylfenidaat of atomoxetine.
Orthopedagoog of kinderpsycholoog
Een orthopedagoog of een kinderpsycholoog of speltherapeut kunnen kinderen helpen hoe om te gaan met andere kinderen, met verlegenheid, met angsten en met gevoelens.
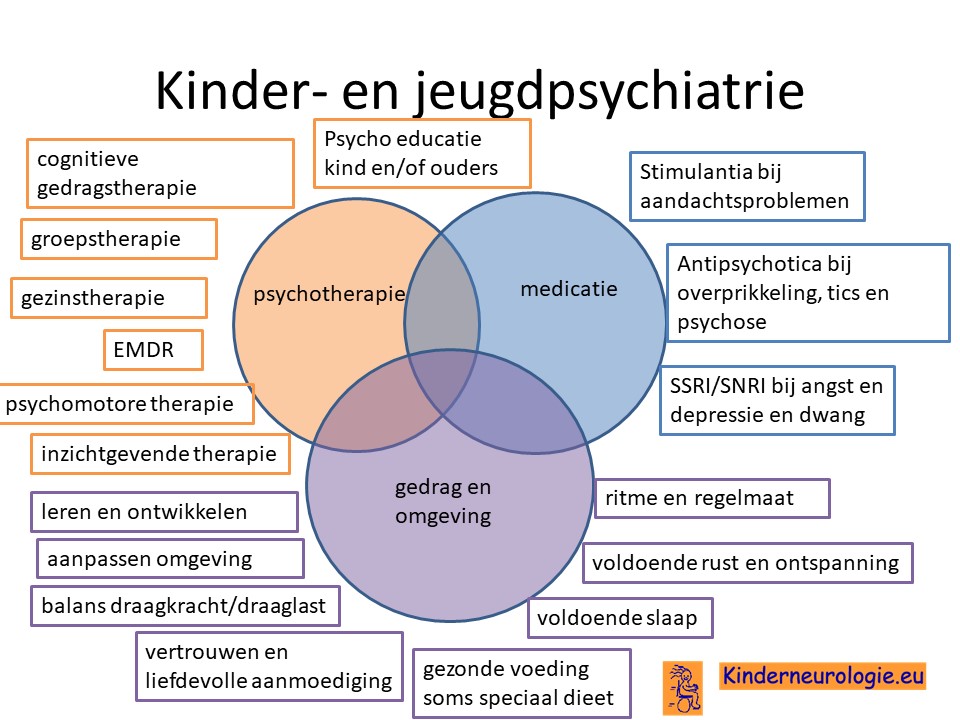
Kinder- en jeugdpsychiater
Een kinder- en jeugdpsychiater kan advies geven hoe om te gaan met gedragsproblemen zoals ADHD of autisme. Soms is het nodig om gedragsregulerende medicatie zoals methylfenidaat voor ADHD of risperidon voor prikkelovergevoeligheid te geven. Per kind zullen de voordelen van medicijnen moeten worden afgewogen tegen de nadelen ervan. Wanneer uw kind het lastig vindt om medicijnen in te nemen, vindt u hier tips voor innemen medicijnen.
Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet.

Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen.
Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaat geen duidelijk voorkeursmedicijn voor kinderen met deze aandoening.Medicijnen die vaak gebruikt worden zijn natriumvalproaat (Depakine ®), levetiracetam (Keppra ®), clobazam (Frisium ®) en zonisamide (Zonegran®). Wanneer uw kind het lastig vindt om medicijnen in te nemen, vindt u hier tips voor innemen medicijnen.

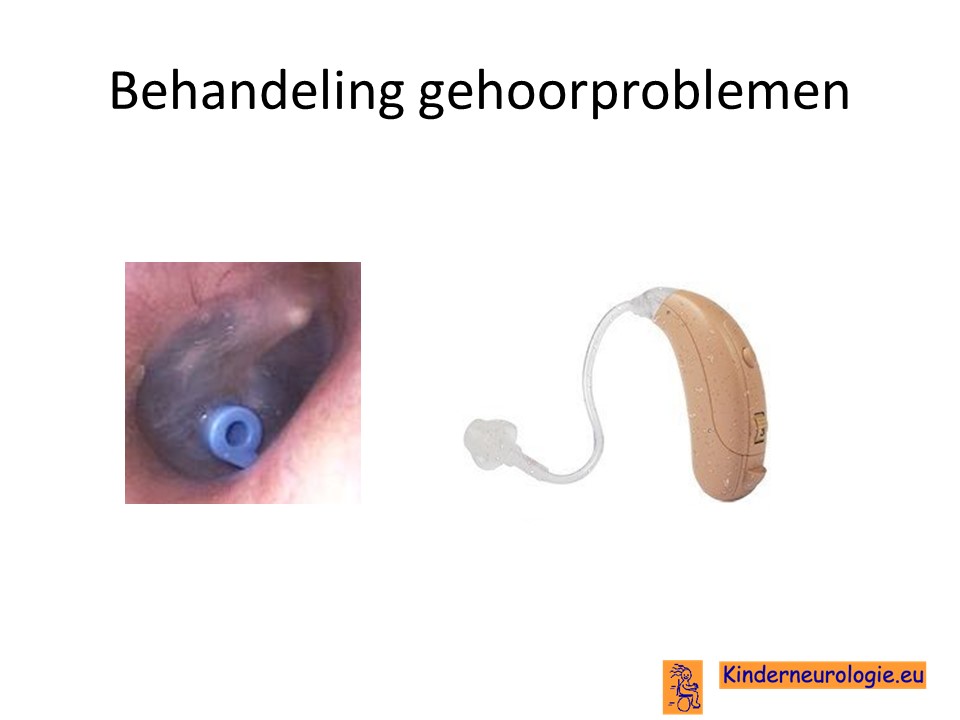
KNO-arts
Bij kinderen met frequente middenoorinfecties kunnen buisjes nodig zijn om nieuwe middenoorontstekingen te voorkomen.
Een gehoorapparaat kan behulpzaam zijn, wanneer kinderen slechter horen.
Chirurg
Wanneer vetbultjes veel hinder geven, kan een chirurg deze vetbultjes verwijderen. Dit zelfde geldt voor een hinderlijke vaatafwijking zoals een hemangioom.
Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Wat kun je als ouder zelf doen om de ontwikkeling van je kind optimaal te laten verlopen?
Bedenk dat wanneer je samen met je kind speelt, stoeit, danst, zingt, kletst, lacht en/of boekjes leest, dit ook allemaal manieren zijn waarop je kind zijn of haar hersenen traint om stappen voorwaarts te maken in de ontwikkeling. Het is dus niet zo dat alleen momenten van therapie, momenten van training zijn, wat veel ouders denken. Het is daarnaast goed om inspanning af te wisselen met ontspanning, dit is nodig om het geleerde te laten opslaan in de hersenen. De hele dag door training zonder rustmomenten, werkt juist averechts.
Daarnaast is het van onschatbare waarde je kind laten voelen dat je van hem of haar houdt, dat hij/zij geliefd is en zich mag ontwikkelen in een tempo die bij hem of haar past. Dit is extra van belang voor kinderen die zich anders ontwikkelen dan de "norm". "Goed zijn zoals je bent en gesteund te worden door mensen die van je houden is, heel belangrijk voor de ontwikkeling van een kind. Juist de ouders en de andere kinderen in het gezin die dichtbij het kind staan zijn daarin heel belangrijk om het kind daarin dit gevoel te geven. Het is goed dat ouders beseffen wat de waarde hiervan is voor het kind en welke rol zij hierin hebben.
Ook is het belangrijk om te bedenken wat goed voelt voor jullie als gezin en voor jou als ouder en waar jullie energie uithalen. Zorg ervoor dat er bewust ruimte is voor momenten die dit goede gevoel geven. Tot slot is het belangrijk dat je als ouders ook goed voor jezelf zorgt, de zorg voor een kind die zich anders ontwikkelt vraagt nog meer van ouders dan de zorg voor een kind die zich zonder problemen ontwikkelt. Het is goed om voor jezelf te zorgen of te laten zorgen, zodat je als ouder ook de energie houdt, om jouw kind te blijven begeleiden op een manier die bij jou past. Besef dat bij opvoeden hoort om te leren los laten. Veel ouders vinden dit lastig, zeker wanneer hun kind zich anders ontwikkelt dan andere kinderen. Maar dhet kan toch nodig zijn een deel van de zorg op bepaalde momenten uit handen te geven, ook als die ander het anders doet dan jij, je kind leert van deze verschillen en het geeft jou de mogelijk om zelf uit te rusten of nieuwe energie op te doen.

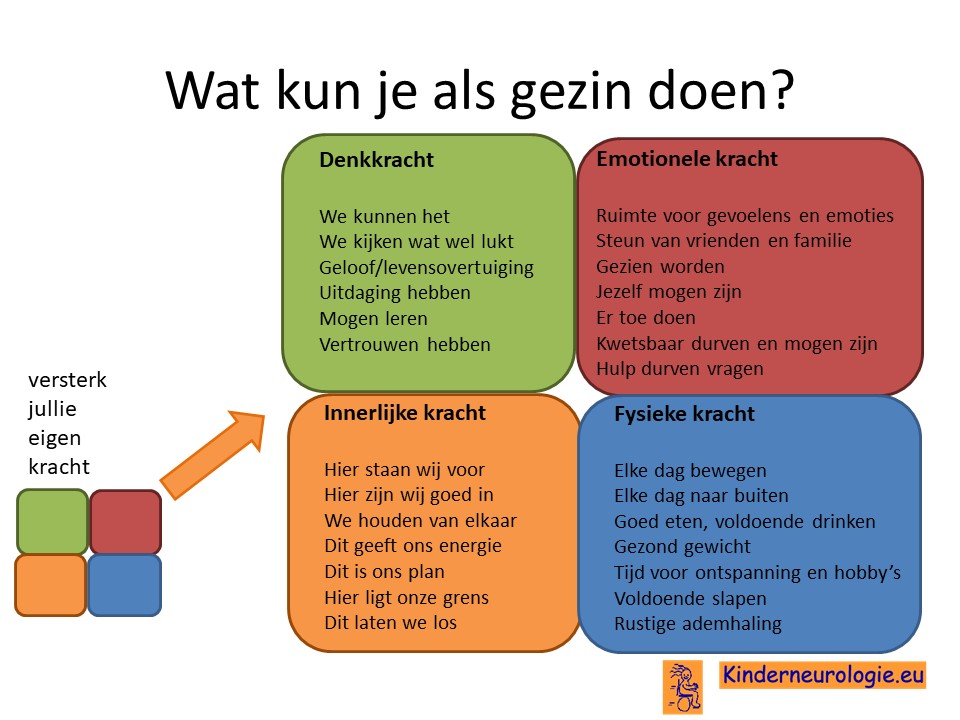
Wat kun je als gezin zelf doen om om te gaan met het hebben van een aandoening bij een gezinslid?
Als gezin van een kind waarbij er sprake is van een aandoening, is het goed om te zorgen dat jullie in de je kracht komen staan. Het is goed om te beseffen over welke denk-, emotionele-, innerlijke- en fysieke kracht jullie als gezin beschikken en hoe jullie deze kracht kunnen inzetten om goed voor ieder lid van het gezin te zorgen. Bekijk wat bij jullie als gezin past. Bekijk wat je kunt doen (of kunt laten) om deze kracht zo optimaal mogelijk in te zetten. En bedenk ook dat ieder lid van het gezin verschillende kwaliteiten heeft waarmee jullie elkaar kunnen aanvullen en kunnen versterken.
Hoe vertel ik mijn kind over zijn of haar aandoening
Ouders kunnen het lastig vinden hoe en wanneer ze met hun kind over de aandoening van het kind moeten en kunnen praten. In deze informatiefolder vindt u tips die u hierbij kunnen helpen om dit gesprek te doen op de manier die bij uw kind en uw gezin past.
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan waarschijnlijk verwacht was. Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Contact met andere ouders
Door het plaats van een oproepje op het forum van deze site kunt u in contact komen met andere kinderen en hun ouders die ook te maken hebben met het Legius syndroom. Ook via de neurofibromatose vereniging kunt u in contact komen met andere mensen met het Legius syndroom.
Wat betekent het hebben van het Legius syndroom voor de toekomst?
Niet goed bekend
Het Legius syndroom is nog maar een aantal jaar geleden beschreven. Het is dus nog niet goed bekend wat het hebben van het Legius syndroom voor de toekomst betekent.
Geen extra kans op tumoren
Kinderen en volwassenen met neurofibromatose type 1 hebben een vergrote kans op het krijgen van tumoren op verschillende plaatsen in het lichaam. Dit lijkt niet te gelden voor kinderen en volwassenen met het Legius syndroom. Er zijn wel enkele volwassenen bekend met een tumor, maar ook bij volwassenen zonder het Legius syndroom komen tumoren regelmatig voor. Bij volwassenen met het Legius syndroom komen niet vaker tumoren voor dan bij volwassenen zonder het Legius syndroom. Er lijkt dus geen verhoogde kans te zijn voor een volwassene met het Legius syndroom om een tumor te krijgen.
Vetbulten
Op volwassen leeftijd kunnen nieuwe vetbulten ontstaan. Deze voelen aan als zachte verdikkingen onder de huid. De meeste volwassenen hebben geen klachten van deze vetbulten of lipomen. Soms kan een vetbult in de verdrukking komen (bijvoorbeeld onder de broekriem of een bh-bandje) en dan pijnklachten veroorzaken.
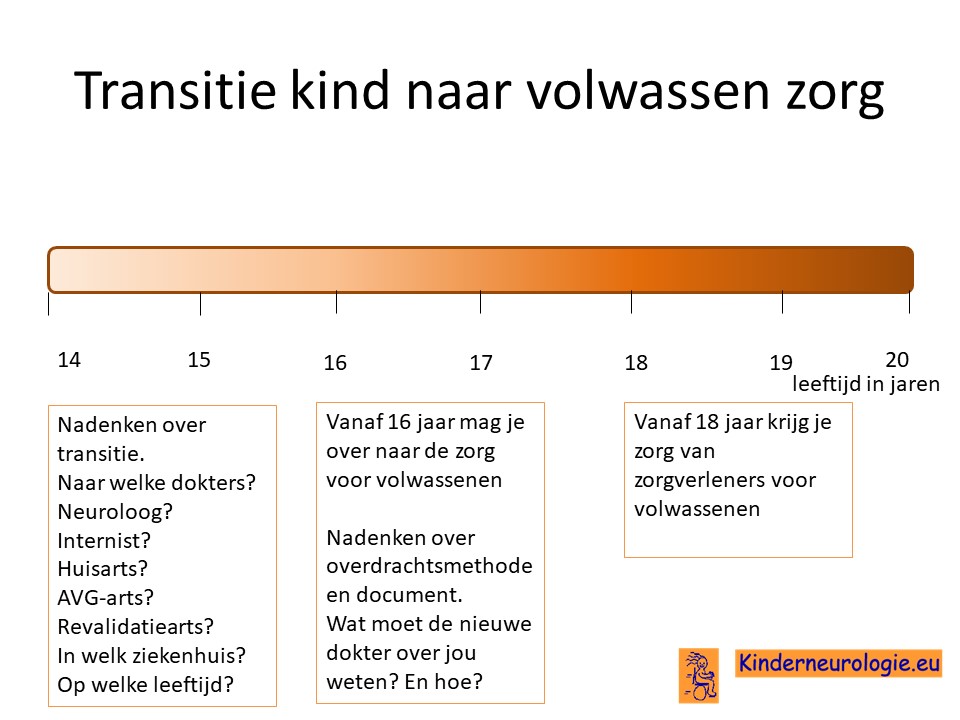
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belangrijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
Relaties
Voor volwassenen met een beperking kan het leggen en behouden van een vriendschap of een relatie met een ander meer moeite kosten dan voor volwassenen zonder beperking. Het gaat minder vanzelfsprekend omdat de volwassene bijvoorbeeld minder energie heeft, het lastiger vindt om zelf contacten te leggen, onzeker is, andere volwassenen niet goed weten hoe met een volwassene met een beperking om te gaan of omdat uitgaansgelegenheden minder goed toegankelijk zijn voor een volwassene met een beperking. Vaak ronden volwassenen hun opleiding af, zodat contact die voorheen via school met klasgenoten plaats vonden, niet meer vanzelfsprekend zijn. Voor een deel van de volwassenen verlopen nieuwe vriendschappen daarna via werk of de buurt waarin ze wonen. Sport is vaak een mooie manier om nieuwe vriendschappen op te doen. Via de website van uniek sporten, zijn adressen te vinden van sportmogelijkheden voor mensen met een beperking. Ook een hobby kan een mooie manier zijn om nieuwe contacten te leggen. Een ander deel van de volwassen vindt nieuwe vrienden via social media.
Werk
Een deel van de volwassenen met het Legius syndroom kan op volwassen leeftijd regulier werk uitvoeren. Het is niet verplicht de werkgever op de hoogte te stellen dat de diagnose Legius syndroom is gesteld. Het kan wel fijn zijn dat de werkgever op de hoogte is, zodat er bijvoorbeeld aanpassingen aan de werkplek worden gedaan of een mogelijkheid om een rustmoment gedurende de dag te nemen. De bedrijfsarts kan behulpzaam zijn bij het adviseren voor aanpassingen waardoor de volwassene met het Legius syndroom op een goede en gezonde manier zijn werk kan doen.
Voor een ander deel van de volwassenen zal het niet mogelijk zijn om regulier werk te vinden. Zij kunnen een beroep doen op de participatiewet. Hiervoor kunnen volwassenen contact opnemen met de gemeente van de plaats waar zij wonen. De gemeente kijkt samen met de volwassene welke ondersteuning de volwassene nodig heeft om passend werk te vinden. Jobcoaches kunnen helpen bij het vinden van passend werk.

Rijbewijs
Jongeren met het Legius syndroom kunnen net als jongeren zonder het Legius syndroom hun rijbewijs behalen. De beperkingen die een jongeren met het Legius syndroom heeft kunnen wel van invloed zijn op de rijvaardigheid. Op de eigen verklaring van het CBR moet ingevuld worden dat er sprake is van het Legius syndroom. Dit zal er vaak voor zorgen dat er een medische keuring nodig zal zijn. Soms wordt er ook een rijvaardigheidstest afgenomen. Het is mogelijk dat de geldigheidsduur van het rijbewijs korter is dan gebruikelijk wanneer er sprake is van medische problemen die kunnen toenemen in de loop van de tijd. Meer informatie over het rijbewijs is te vinden op de website van het CBR.

Vermoeidheid
Volwassenen met het Legius syndroomzijn vaak sneller vermoeid dan volwassenen zonder het Legius syndroom. Dit vraagt vaak aanpassing in het dagelijks leven. Zorgen voor een vast dagritme waarin activiteiteiten worden afgewisseld met momenten van rust en ontspanning helpt om de energie goed over de dag te verdelen. Ook is het belangrijk elke dag lichamelijk actief te zijn en te zorgen voor een goede conditie. Daarnaast zijn vaste tijden van gaan slapen in een koele donker kamer en vaste tijden van wakker worden belangrijk om te zorgen voor voldoende goede slaap.
Vaak moet er een keuze gemaakt worden welke activiteiten op een dag ingepland gaan worden. Het is goed om te kijken of deze activiteiten noodzakelijk zijn om zelf te doen of niet(wellicht kan iemand anders deze taak overnemen?) en of ze wel of geen energie geven. Op deze manier kan bepaald worden welke activiteiten op een dag het beste ingepland kunnen worden.
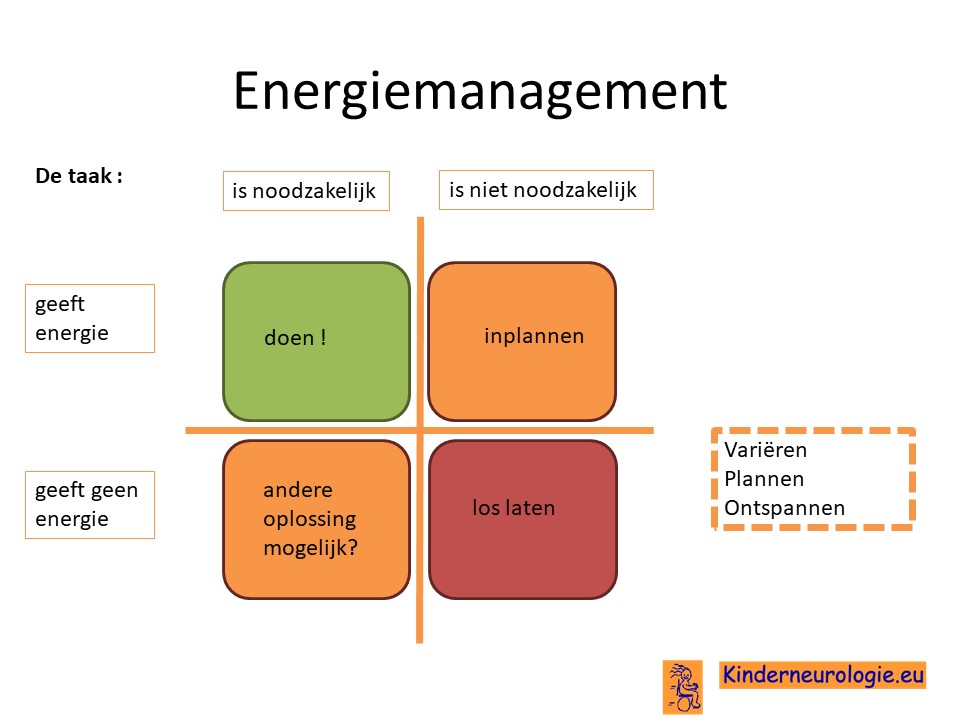
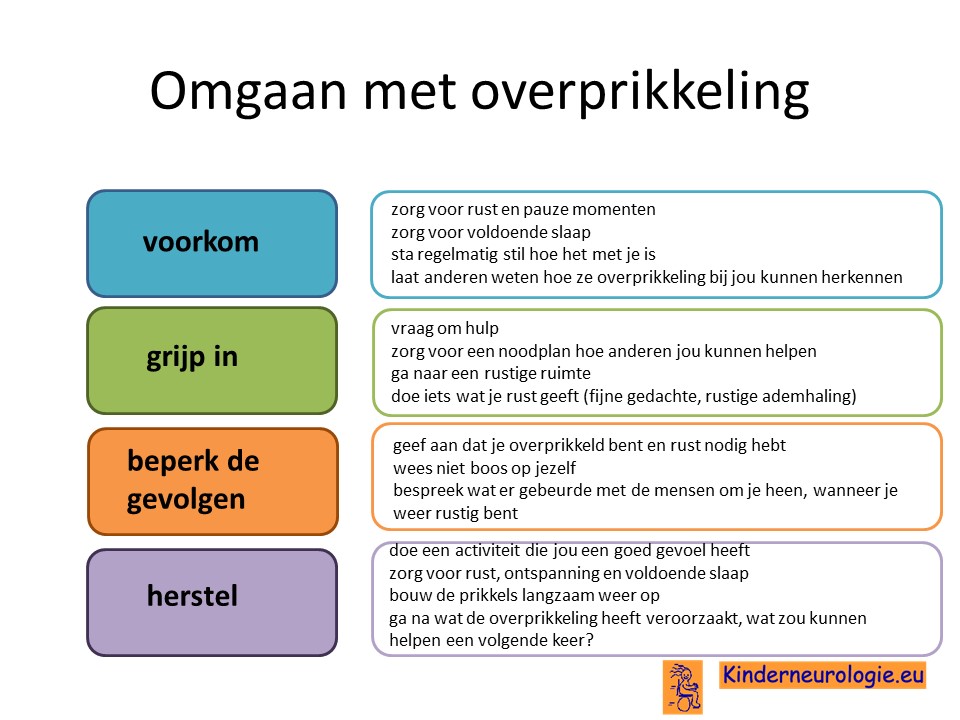
Overprikkeling
Jongeren met het Legius syndroom hebben sneller last van overprikkeling. De hersenen krijgen dan te veel prikkels te verwerken, waardoor de hersenen tijdelijk niet meer goed kunnen functioneren. Op de kinderleeftijd zijn er vaak ouders of andere begeleiders die meedenken wanneer overprikkeling dreigt te ontstaan en helpt om overprikkeling te voorkomen, maar op latere leeftijd tijdens het zelfstandig worden is dit veel minder het geval en moet de jongere hier zelf alert op zijn. Het is goed dat de jongere bij zich zelf leert herkennen wanneer overprikkeling dreigt te ontstaan en een plan heeft hoe verder gaande overprikkeling kan worden voorkomen. Een orthopedagoog of ergotherapeut kunnen een jongere daarbij helpen.
Levensverwachting
Het is niet goed bekend wat de levensverwachting is van mensen met het Legius syndroom. Er is tot nu toe geen enkele reden om aan te nemen dat mensen met het Legius syndroom een andere levensverwachting zouden hebben dan mensen zonder dit syndroom.
Kinderen krijgen
Er zijn geen aanwijzingen dat het hebben van deze aandoening van invloed is op de vruchtbaarheid. Kinderen van een volwassene met deze aandoening hebben 50% kans om zelf ook deze aandoening te krijgen. Het valt niet te voorspellen in welke mate kinderen last van deze aandoening zullen krijgen. Dit kan in dezelfde mate, in mindere mate of in ernstige mate zijn. Indien de volwassene geen kinderen wil of kan krijgen, moet wellicht nagedacht moeten worden over anticonceptie, waarover u in deze folder meer informatie vindt.

Hebben broertjes en zusjes een vergrote kans om het Legius syndroom te krijgen?
Het Legius syndroom is een erfelijke aandoening. Wanneer een van de ouders het Legius syndroom heeft, dan hebben broertjes en zusjes 50% kans om zelf ook het Legius syndroom te krijgen.
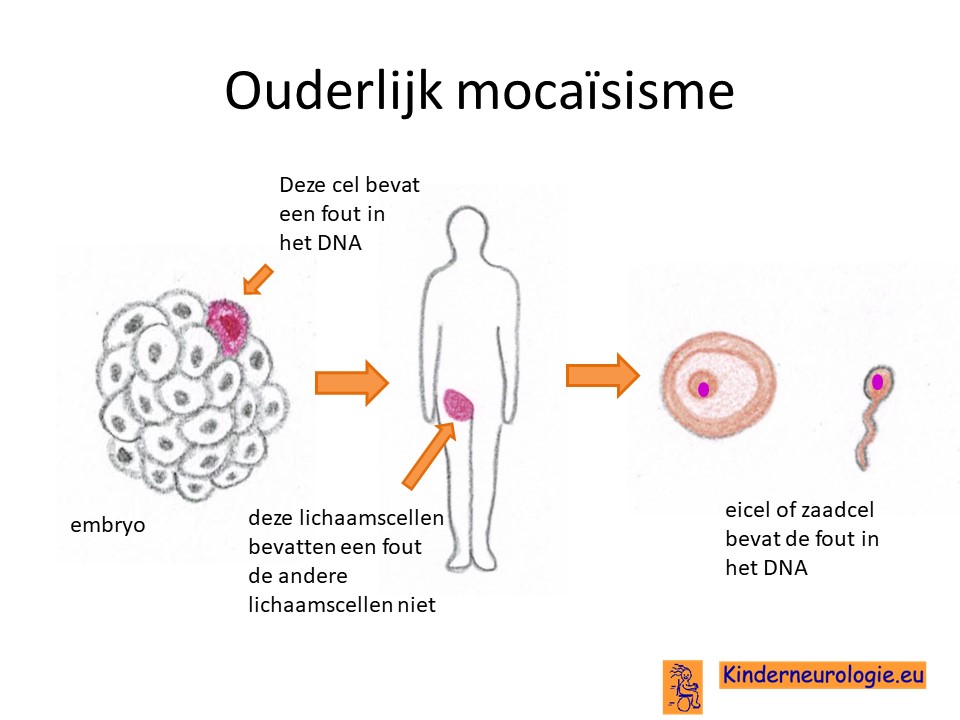
Wanneer het syndroom bij het kind zelf is ontstaan, dan is de kans klein dat een broertje of zusje ook dit syndroom zal krijgen. Dit zou alleen kunnen wanneer een vader of moeder het foutje in de zaadcel of eicel heeft zonder dat de vader of moeder dit in de andere lichaamscellen heeft zitten. Dit wordt ouderlijke mocaisisme genoemd.
Een klinisch geneticus kan hier meer informatie over geven.
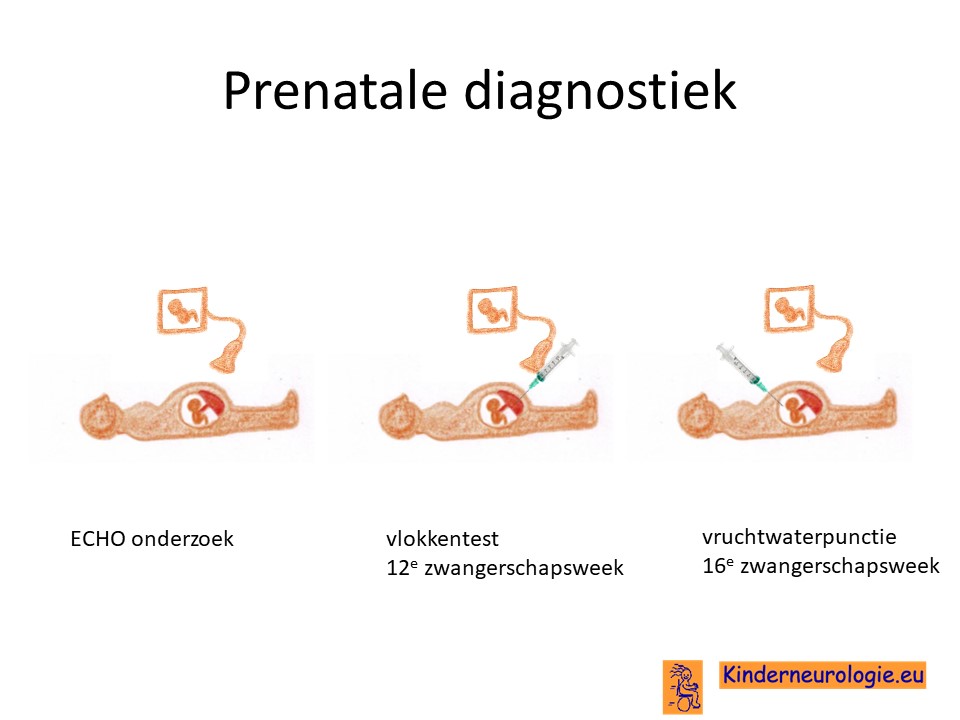
Prenatale diagnostiek
Wanneer het foutje in het erfelijk materiaal bekend is, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica.Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.pns.nl
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
| 12 december 2020 landelijke online bijeenkomst voor patienten en betrokken over neurofibromatose en Legius syndroom |
Links
www.neurofibromatose.nl
(Nederlandse vereniging over neurofibromatose en Legius syndroom)
Referenties
1. Review and update of SPRED1 mutations causing Legius syndrome. Brems H, Pasmant E, Van Minkelen R, Wimmer K, Upadhyaya M, Legius E, Messiaen L. Hum Mutat. 2012;33:1538-46.
2. Café-au-lait macules and intertriginous freckling in piebaldism: clinical overlap with neurofibromatosis type 1 and Legius syndrome. Stevens CA, Chiang PW, Messiaen LM. Am J Med Genet A. 2012;158A:1195-9.
3. The RASopathy Family: Consequences of Germline Activation of the RAS/MAPK Pathway. Tajan M, Paccoud R, Branka S, Edouard T, Yart A. Endocr Rev. 2018;39:676-700
4. Pathogenic Mutations Associated with Legius Syndrome Modify the Spred1 Surface and Are Involved in Direct Binding to the Ras Inactivator Neurofibromin. Führer S, Tollinger M, Dunzendorfer-Matt T. J Mol Biol. 2019;431:3889-3899.
5. Clinical and Genetic Findings in Children with Neurofibromatosis Type 1, Legius Syndrome, and Other Related Neurocutaneous Disorders. Giugliano T, Santoro C, Torella A, Del Vecchio Blanco F, Grandone A, Onore ME, Melone MAB, Straccia G, Melis D, Piccolo V, Limongelli G, Buono S, Perrotta S, Nigro V, Piluso G. Genes (Basel). 2019;10 E580.
6. Mutational spectrum by phenotype: panel-based NGS testing of patients with clinical suspicion of RASopathy and children with multiple café-au-lait macules. Castellanos E, Rosas I, Negro A, Gel B, Alibés A, Baena N, Pineda M, Pi G, Pintos G, Salvador H, Lázaro C, Blanco I, Vilageliu L, Brems H, Grinberg D, Legius E, Serra E. Clin Genet. 2020;97:264-275.
7.
Moyamoya syndrome in a child with Legius syndrome: Introducing a cerebral vasculopathy to the SPRED1 phenotype? Pabst L, Carroll J, Lo W, Truxal KV. Am J Med Genet A. 2021;185:223-227
8. Revised diagnostic criteria for neurofibromatosis type 1 and Legius syndrome: an international consensus recommendation. Legius E, Messiaen L, Wolkenstein P, Pancza P, Avery RA, Berman Y, Blakeley J, Babovic-Vuksanovic D, Cunha KS, Ferner R, Fisher MJ, Friedman JM, Gutmann DH, Kehrer-Sawatzki H, Korf BR, Mautner VF, Peltonen S, Rauen KA, Riccardi V, Schorry E, Stemmer-Rachamimov A, Stevenson DA, Tadini G, Ullrich NJ, Viskochil D, Wimmer K, Yohay K; International Consensus Group on Neurofibromatosis Diagnostic Criteria (I-NF-DC), Huson SM, Evans DG, Plotkin SR. Genet Med. 2021;23:1506-1513.
Auteur: JH Schieving
Laatst bijgewerkt: 12 juli 2022 voorheen: 8 september 2021, 9 juni 2021, 12 december 2020, 20 oktober 2020, 10 juni 2020, 20 februari 2020, 15 mei 2019, 30 mei 2018 en 14 juni 2014
Heeft uw kind nog andere symptomen, laat het ons weten.