Wat is het OPHN1-syndroom?
Het OPHN1-syndroom is een syndroom waardoor kinderen, vooral jongens, een ontwikkelingsachterstand krijgen vaak in combinatie met problemen met lopen en bewegen.
Hoe wordt het OPHN1-syndroom ook wel genoemd?
Het OPHN1-syndroom is genoemd naar de plaats waar in het erfelijk materiaal een foutje aanwezig is. Deze plaats heet het OPHN1-gen
MRX60
Een ander woord wat ook wel gebruikt wordt voor het OPHN1-syndroom is MRX60. De letters MR staat voor mentale retardatie het medische woord voor een ontwikkelingsachterstand. Het woord X geeft aan dat de fout in het erfelijk materiaal die verantwoordelijk is voor het ontstaan van dit syndroom ligt op het zogenaamde X-chromosoom. Er zijn inmiddels heel veel verschillende syndromen die zorgen voor het ontstaan van een ontwikkelingsachterstand als gevolg van een foutje op het X-chromosoom, deze vorm wordt daarom type 60 genoemd. Vandaar dat de combinatie letters MRX60.
Ook wordt wel de Nederlandse naam X-gebonden verstandelijke beperking gebruikt.
Mentale retardatie X-geboden met cerebellaire hypoplasie en bijzondere uiterlijke kenmerken
Soms wordt de term mentale retardatie X-geboden met cerebellaire hypoplasie en bijzondere uiterlijke kenmerken. Dit is meer een beschrijving van een deel van de problemen die bij dit syndroom kunnen voorkomen. Cerebellaire hypoplasie wijst naar een aanlegstoornis van de kleine hersenen die vaak voorkomt bij kinderen met deze aandoening.
Hoe vaak komt het OPHN1-syndroom voor?
Het OPHN1-syndroom is een zeldzame ziekte. Het is niet precies bekend hoe vaak het OPHN1-syndroom voorkomt. Er zijn wereldwijd nog maar een paar kinderen bekend met dit syndroom.
Waarschijnlijk is bij een deel van de kinderen die het OPHN1-syndroom heeft, de juiste diagnose ook niet gesteld, omdat het syndroom niet herkend is. Door nieuwe genetische technieken zoals exome sequencing zal deze diagnose waarschijnlijk vaker gesteld gaan worden bij kinderen en volwassenen met dit syndroom.

Bij wie komt het OPHN1-syndroom voor?
Het OPHN1-syndroom is al voor de geboorte aanwezig. Het kan wel enige tijd duren voordat duidelijk is dat er sprake is van het OPHN1-syndroom.
Zowel jongens als meisjes kunnen het OPHN1-syndroom krijgen.
Waar wordt het OPHN1-syndroom door veroorzaakt?
Fout in het erfelijk materiaal
Het OPHN1-syndroom wordt veroorzaakt door een fout op een stukje materiaal op het X-chromosoom. De plaats waar deze fout zit, wordt het OPHN1-gen genoemd.
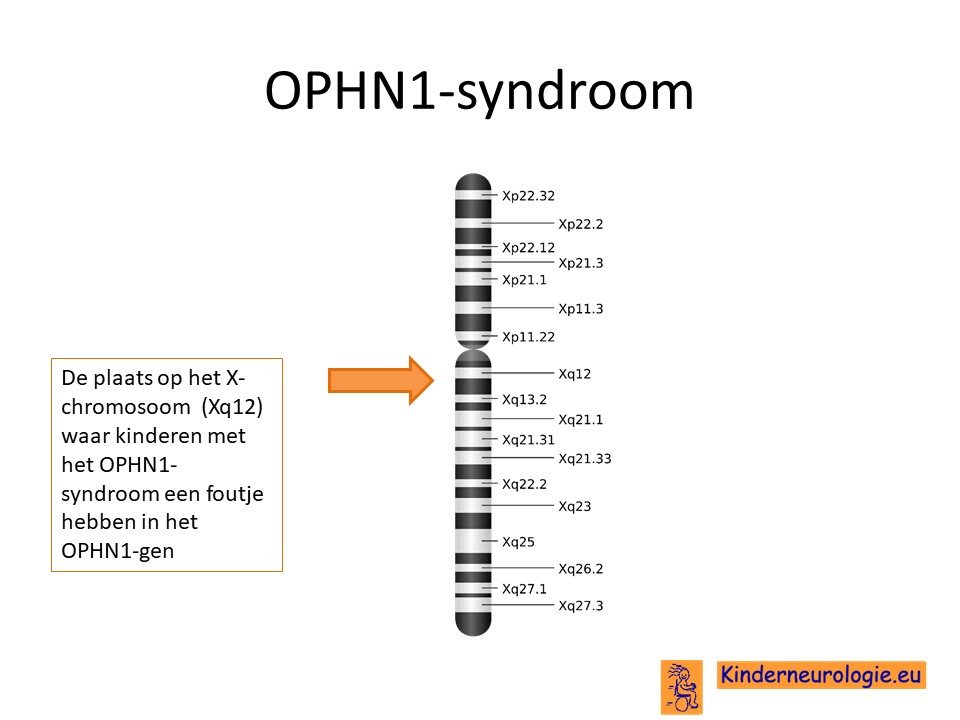
X-gebonden
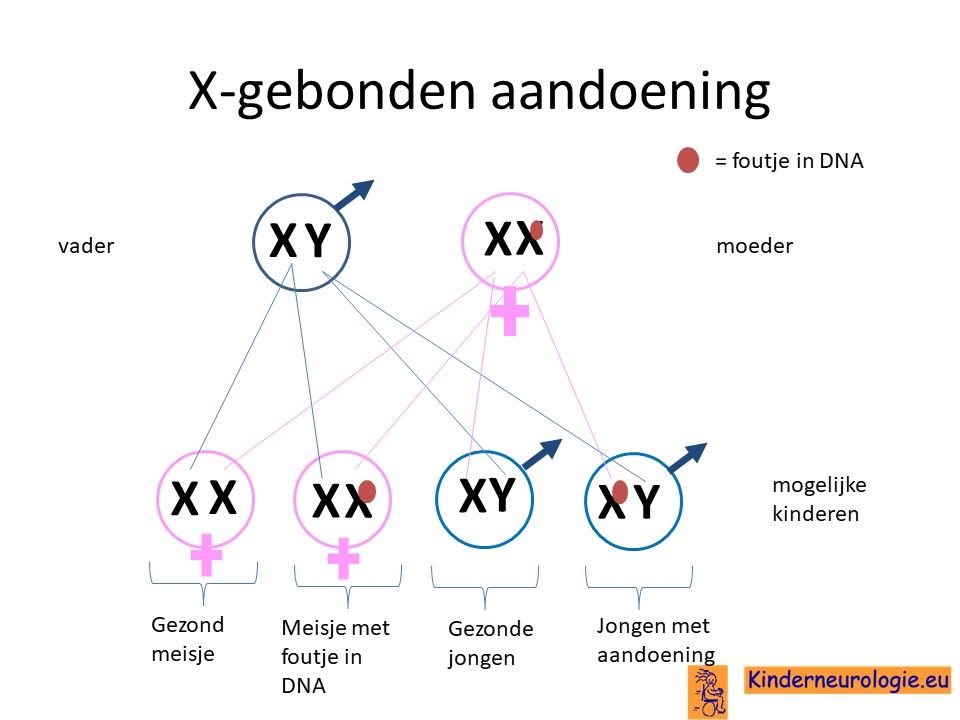
Het OPHN1-syndroom wordt veroorzaakt door een zogenaamde X-gebonden fout. Dit houdt in dat jongens, die maar één X-chromosoom hebben, klachten krijgen wanneer zij een fout hebben in dit OPHN1-gen. Meisjes hebben twee X-chromosomen. Wanneer meisjes een fout heeft op het X-chromosoom, dan hebben meisjes nog een ander X-chromosoom zonder fout. Hierdoor hebben meisjes meestal geen of in veel mindere mate problemen dan jongens.
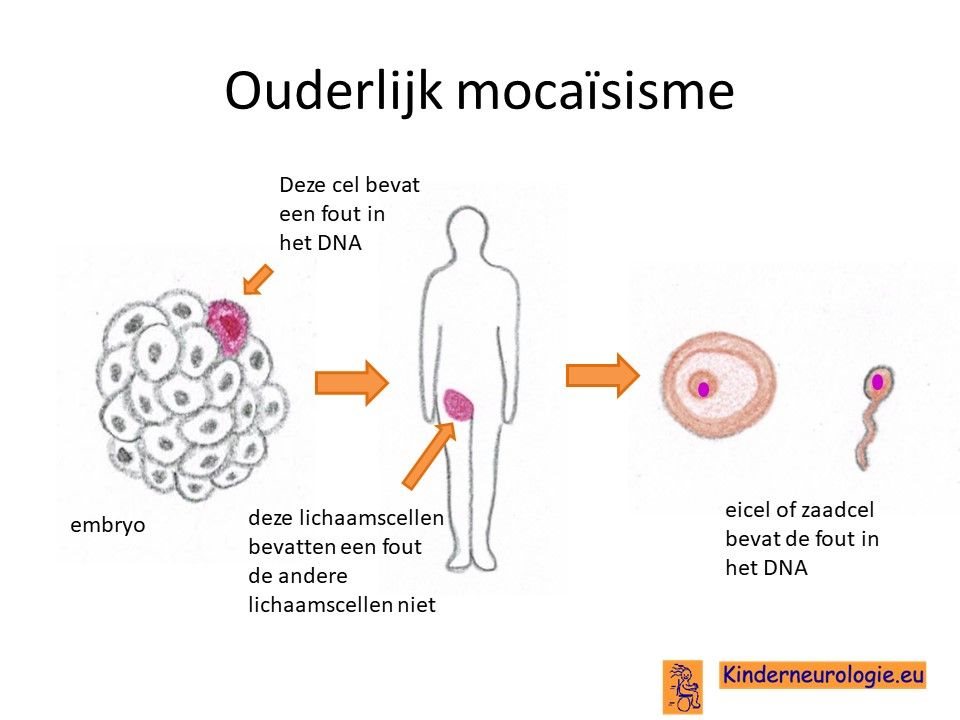
Bij het kind zelf ontstaan
Bij een deel van de kinderen met een OPHN1-syndroom is het foutje bij het kind zelf ontstaan na de bevruchting van de eicel door de zaadcel en niet overgeërfd van een van de ouders. Dit wordt de novo genoemd, wat nieuw ontstaan betekent.
Geërfd van een ouder
Een deel van de kinderen heeft het foutje in het OPHN1-gen geërfd van een ouder, meestal van de moeder. Dit omdat vrouwen vaak geen of weinig klachten als gevolg van het hebben van deze fout krijgen en dus niet weten dat zij een fout in hun erfelijk materiaal hebben.
Afwijkend eiwit
Dit stukje chromosoom bevat informatie voor de aanmaak van een eiwit, oligophrenine 1 genoemd. Dit wordt ook wel afgekort met de letters OPHN1. Dit eiwit speelt een belangrijke rol tijdens de aanleg van de hersenen. Het zorgt voor bewegen van de hersencellen naar de juiste plaats in de hersenen en voor groei van de lange uitlopers van de hersencellen. Zonder dit eiwit worden de hersenen anders aangelegd, waardoor ze minder goed hun werk kunnen doen. Ook speelt dit eiwit een belangrijke rol bij de aanmaak van netwerken in de hersenen waarbij hersencellen snel aan elkaar signalen door kunnen geven. Ook dit is lastig voor kinderen met deze aandoening.

Wat zijn de symptomen van het OPHN1-syndroom?
Variatie
Er bestaat een variatie in de hoeveelheid en de ernst van de symptomen die verschillende kinderen met het OPHN1-syndroom hebben. Dit valt van te voren niet goed te voorspellen van welke symptomen een kind last zal krijgen. Geen kind zal alle onderstaande symptomen tegelijkertijd hebben.

Nieuw syndroom
Omdat dit een nieuw syndroom is, kunnen er ook symptomen horen bij dit syndroom die hieronder nog niet beschreven staan.
Lage spierspanning
Jonge kinderen met het OPHN1-syndroom hebben vaak een lage spierspanning waardoor ze slap aanvoelen. Baby’s moeten goed vastgehouden en ondersteund worden wanneer ze worden opgetild. Gewrichtjes kunnen gemakkelijk overstrekt worden. Door de lagere spierspanning is het voor kinderen lastig om hun hoofd op te tillen. Veel kinderen hebben platvoeten als gevolg van deze lage spierspanning.
Problemen met drinken
Een deel van de baby’s met het OPHN1-syndroom heeft problemen met drinken. Ze drinken langzaam en laten de borst of speen vaak los. Het kost vaak veel tijd om baby’s met dit syndroom de borst of de fles te geven. Met het ouder worden, verloopt het drinken bij de meeste kinderen wel beter.
Ontwikkelingsachterstand
Kinderen met het OPHN1-syndroom ontwikkelen zich langzamer dan hun leeftijdsgenoten. Ze gaan later rollen, zitten en staan dan hun leeftijdsgenoten. De meeste kinderen leren dit allemaal wel, maar op een latere leeftijd dan hun leeftijdsgenoten. Vaak hebben kinderen met dit syndroom problemen met de fijne motoriek, zoals met schrijven, tekenen of knippen. Dit is voor hen veel lastiger dan voor leeftijdsgenoten.
Problemen met praten
Voor kinderen met het OPHN1-syndroom is het moeilijker om te leren praten. De eerste woordjes komen vaak later dan gebruikelijk. Voor een deel van de kinderen met dit syndroom is het niet haalbaar om te leren praten. De meeste kinderen hebben op oudere leeftijd een beperkte woordenschat en vinden het lastiger om goedlopende zinnen te maken. De zinnen die ze maken zijn vaak kort en bevatten weinig woorden. Het begrijpen van taal van anderen gaat kinderen met dit syndroom vaak beter af dan het zelf spreken.
Problemen met leren
Kinderen met het OPHN1-syndroom hebben bijna allemaal problemen met leren. De mate van problemen met leren verschilt, sommige kinderen zijn moeilijk leren of zeer moeilijk lerend.
Vaak hebben kinderen meer tijd en meer herhaling nodig om informatie aan te leren.
Autistiforme kenmerken
Kinderen met het OPHN1-syndroom hebben vaker autistiforme kenmerken. Ze zijn meer in zich zelf gekeerd en hebben niet zo’n behoefte aan contact met andere mensen.
Kinderen met autistiforme kenmerken houden vaak van een vaste voorspelbare structuur in de dag. Kinderen vinden het lastig wanneer hier vanaf geweken wordt of wanneer er onverwachte gebeurtenissen plaats vinden. Kinderen kunnen door onverwachte gebeurtenissen heel boos of juist heel verdrietig worden, omdat ze niet goed weten hoe ze hier mee om moeten gaan.
Ook hebben kinderen vaak voorkeur voor bepaald speelgoed of een bepaalde hobby waar ze zich heel lang mee kunnen vermaken, terwijl ze weinig interesse hebben in ander speelgoed.
AD(H)D
AD(H)D komt vaker voor bij kinderen met dit syndroom. Kinderen hebben moeite om langer ergens de aandacht bij te houden. Ze spelen maar kort met een bepaalde speelgoed en dan weer met een ander stukje speelgoed. Kinderen zijn snel afgeleid door een geluid of een beweging in de kamer.
Kinderen kunnen moeite hebben met stil zitten en bewegen het liefst de hele dag. Op school hebben kinderen moeite langer tijd hun aandacht bij het schoolwerk te houden.
Epilepsie
Een deel van de kinderen met het OPHN1-syndroom krijgt last van epilepsie aanvallen. Verschillende type epilepsie aanvallen kunnen voorkomen.
Dit hangt sterk samen met de leeftijd waarop het kind last krijgt van epilepsie. Ook komen koortsstuipen vaker voor bij kinderen met dit syndroom.
Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.
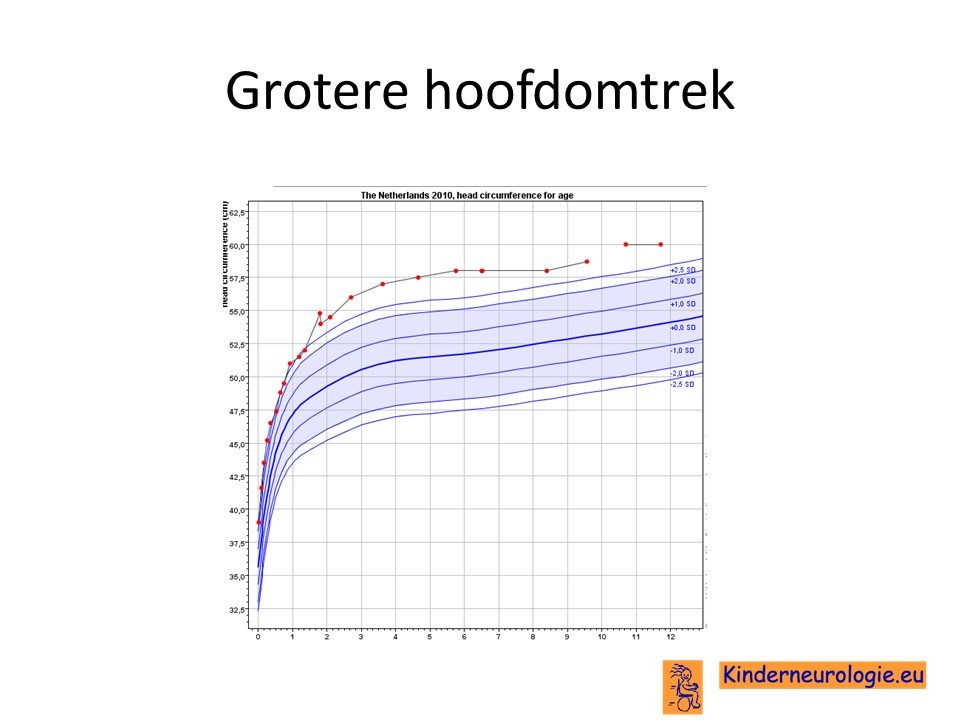
Kinderen met het OPHN1-syndroom hebben vaak een grotere hoofdomtrek. Het voorhoofd is hoog en kan wat naar voren bollen. Het gezicht is vaak langgerekt. Ter hoogte van de wenkbrauwen kan een verdikking van het schedelbot voelbaar zijn. De ogen staan vaak wat dichter bij elkaar dan gebruikelijk. Ook kunnen de ogen diep liggen. Onder de ogen kunnen huidgroeven zichtbaar zijn. De neus is vaal lang en smal. De afstand tussen neus en bovenlip is vaak kort. De bovenlip kan dun zijn. De kin steekt vaak wat naar voren toe. De oren zijn vaak groot.
Groter hoofd
Een groot deel van de kinderen heeft een grotere hoofdomtrek. Een te grote hoofdomtrek wordt een macrocefalie genoemd. Jonge kinderen hebben meer moeite om dit grotere hoofd op te tillen. Ook kan het lastig zijn kleren over het hoofd aan te trekken. Met het ouder worden valt het grotere hoofd vaak minder op, omdat het hele lijf dan groter en langer wordt.
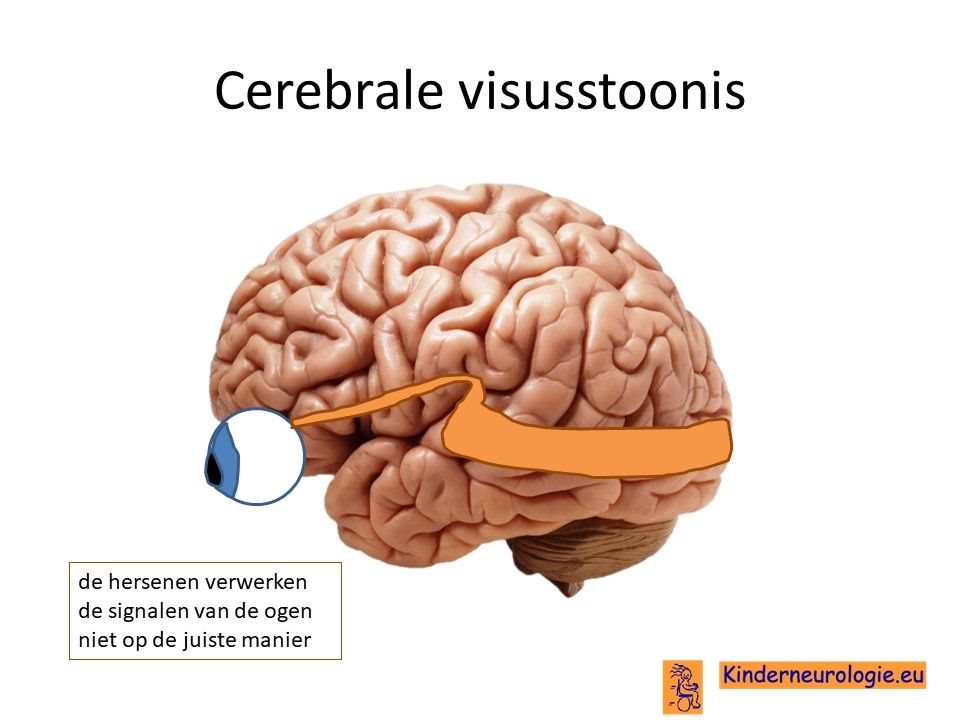
Problemen met zien
Een deel van de kinderen met het OPHN1-syndroom is slechtziend, zij zien wazig. Soms komt dit door een probleem van de ogen. Een deel van de kinderen is bijziend en heeft een bril nodig. Ook kan een zogenaamde cerebrale visusstoornis voorkomen. Kinderen zijn dan slechtziend doordat de hersenen moeite hebben de signalen van de ogen te verwerken.
Soms maken de ogen schokkerige bewegingen, dit wordt nystagmus genoemd.
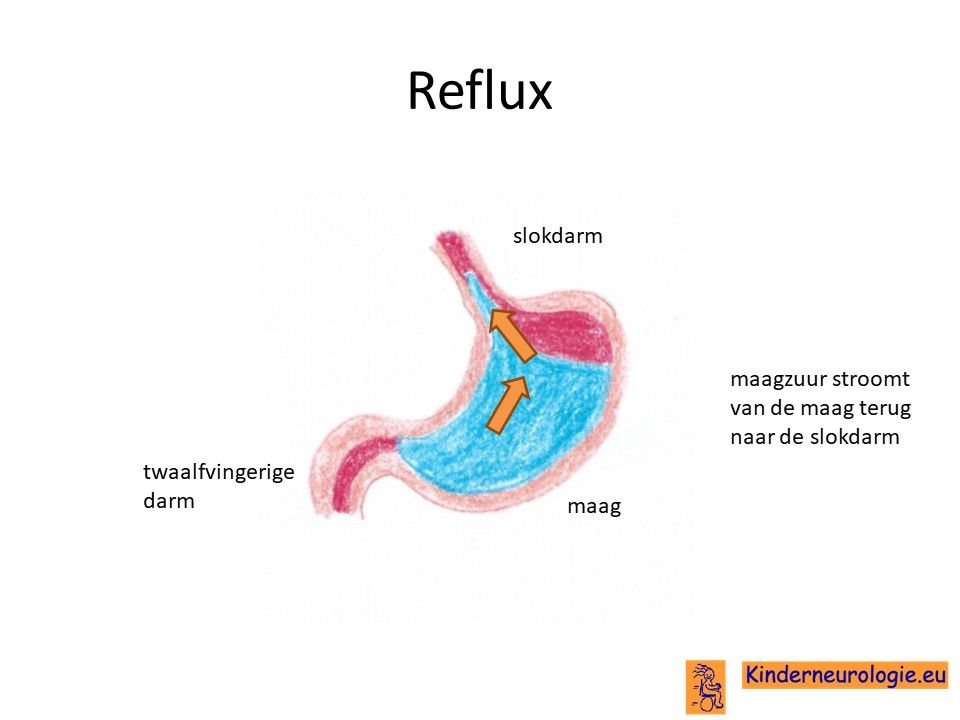
Reflux
Kinderen met dit syndroom hebben vaak last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Door het zuur kan de slokdarm geïrriteerd en ontstoken raken. Wanneer dit niet tijdige ontdekt en behandeld wordt, kan dit zorgen voor het spuug met daarin bloedsliertjes.
Kwijlen
Kinderen met dit syndroom hebben gemakkelijk last van kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond, waardoor het speeksel gemakkelijk uit de mond loopt.
Verstopping
Verstopping van de darmen komt vaak voor bij kinderen met dit syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen. Dit kan buikpijnklachten geven.
Zindelijkheid
De meeste kinderen met het OPHN1-syndroom worden op latere leeftijd zindelijk dan gebruikelijk.

Plasser
Vaak hebben jongens een kleine plasser. Ook de balzak kan klein zijn. De balletjes zitten vaak niet in de balzak maar in het lieskanaal.

Meisjes
Meisjes die een fout hebben op het X-chromosoom in het OPHN1 gen hebben nog een ander X-chromosoom zonder fout. Hierdoor hoeven meisjes geen klachten te hebben als gevolg van het hebben van de fout. Een deel van de meisjes heeft wel problemen met leren, maar in veel mindere mate dan jongens. Ook komt angst vaker voor bij meisjes en hebben pubermeisjes de neiging om wat gemakkelijker verdrietig en somber te zijn.
Hoe wordt de diagnose OPHN1-syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met een ontwikkelingsachterstand en enkele opvallende uiterlijke kenmerken kan vermoed worden dat er sprake is van een syndroom. Er zijn echter veel verschillende syndromen die allemaal voor deze symptomen kunnen zorgen. Vaak zal aanvullend onderzoek nodig zijn om aan de diagnose OPHN1syndroom te stellen.
Bloedonderzoek
Bij routine bloedonderzoek worden bij kinderen met het OPHN1-syndroom geen bijzonderheden gevonden.
Genetisch onderzoek
Wanneer aan de diagnose gedacht wordt omdat deze aandoening in de familie voorkomt, kan door middel van gericht genetisch onderzoek op bloed naar het voorkomen van een foutje op het X-chromosoom in het OPHN1-gen.
Vaak worden ook alle chromosomen tegelijkertijd onderzocht (zogenaamd Array onderzoek), soms kan op deze manier de diagnose OPHN1-syndroom worden gesteld omdat ontdekt wordt dat er een stukje van het X-chromosoom mist waarop het OPHN1-gen ligt.
In de toekomst zal door middel van een nieuwe genetische techniek (exome sequencing genoemd) mogelijk ook deze diagnose gesteld kunnen worden zonder dat er specifiek aan gedacht was of naar gezocht is.

MRI-scan
Bij kinderen met een ontwikkelingsachterstand zal vaak een MRI scan gemaakt worden om te kijken of er bijzonderheden aan de hersenen te zien zijn. Bij een groot deel van de kinderen is te zien dat de kleine hersenen kleiner zijn dan gebruikelijk. De holtes in de hersenen en de ruimte achter onder de kleine hersenen bevatten meer vocht dan gebruikelijk. Ook het volume van de kleine hersenen kan kleiner zijn dan gebruikelijk. Bij een deel van de kinderen passen de MRI afwijkingen bij de diagnose Dandy Walker syndroom.
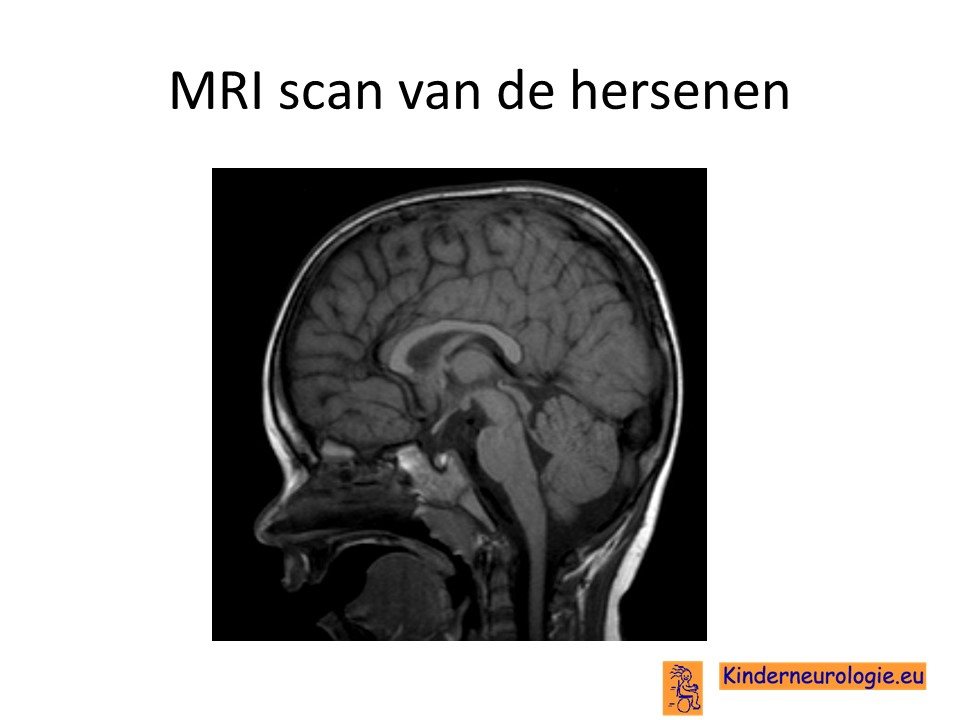
Stofwisselingsonderzoek
Kinderen met een ontwikkelingsachterstand krijgen vaak stofwisselingsonderzoek van bloed en urine om te kijken of er sprake is van een stofwisselingsziekte die verklarend is voor de ontwikkelingsachterstand. Bij kinderen met het OPHN1-syndroom worden hierbij geen bijzonderheden gezien in routinematig verricht onderzoek.
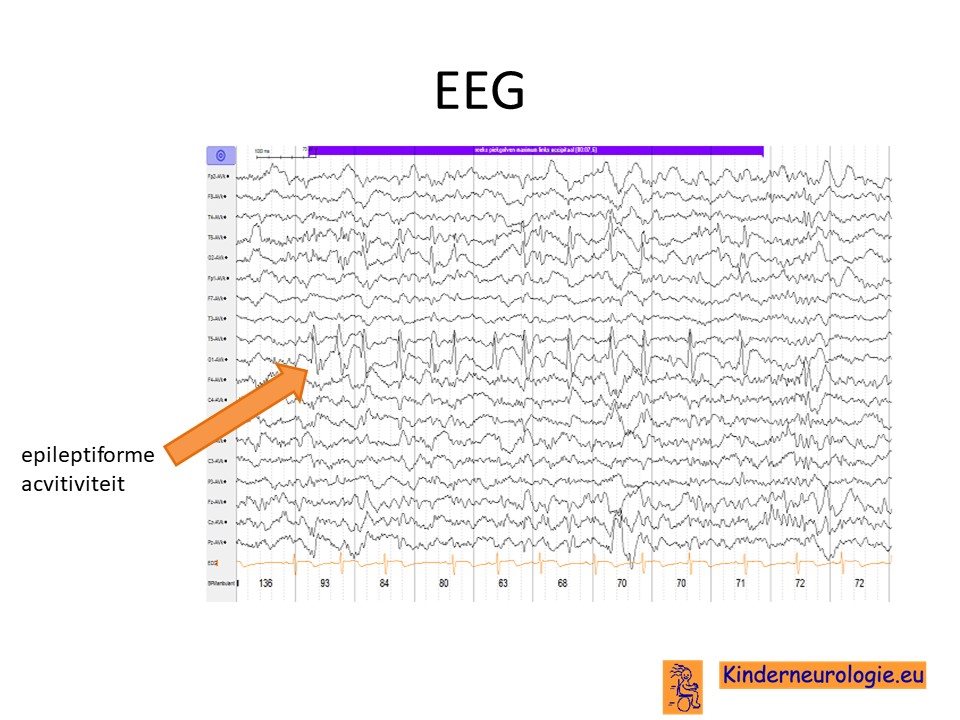
EEG
Kinderen met epilepsie krijgen vaak een EEG om te kijken van welk soort epilepsie er sprake is. Op het EEG worden vaak epileptiforme afwijkingen gezien. Deze afwijkingen zijn niet kenmerkend voor het OPHN1-syndroom, maar kunnen bij veel andere syndromen met epilepsie ook gezien worden.
Hoe wordt het OPHN1-syndroom behandeld?
Geen genezing
Er is geen behandeling die het OPHN1-syndroom kan genezen. De behandeling is er op gericht om het kind en het gezin zo goed mogelijk mee te leren om gaan met de gevolgen van het hebben van het OPHN1-syndroom.
Fysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kindje zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt.
Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Ook kan de logopediste helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze nog geen woorden kunnen gebruiken. Sommige kinderen hebben baat bij een spraakcomputer.
Ergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. Ook kan de ergotherapeut advies geven over materialen die de ontwikkeling van een kind kunnen stimuleren.
Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy, een rolstoel, steunzolen of aangepaste schoenen.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later op dezelfde manier onderwijs te gaan volgen.
School
De meeste kinderen met het OPHN1-syndroom hebben extra begeleiding bij het leren nodig. Veel kinderen zijn moeilijk of zeer moeilijk lerend. Een deel van de kinderen kan regulier onderwijs volgen met behulp van een aangepast leerprogramma en extra ondersteuning. Dit is volgens het plan van de minister dat alle kinderen naar het reguliere onderwijs toe moeten. Een ander deel van de kinderen gaat uiteindelijk toch naar het speciaal onderwijs van cluster 3 of 4 omdat zij daar in kleinere klassen zitten en meer hulp en ook therapie kunnen krijgen.
Orthopedagoog
Een orthopedagoog kan ouders tips en adviezen geven hoe om gaan met problemen met bijvoorbeeld snel angstig zijn of het maken van contacten met andere kinderen.
Kinder- en jeugdpsychiater
Een kinder- en jeugdpsychiater kan advies geven hoe om te gaan met gedragsproblemen zoals ADHD, snel angstig of somber worden of autisme. Soms is het nodig om gedrag regulerende medicatie zoals methylfenidaat voor ADHD of risperidon voor prikkelovergevoeligheid te geven.
Aanvalsbehandeling
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet.

Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen. Soms lukt dit vrij gemakkelijk met een medicijn, maar bij een deel van de kinderen is het niet zo eenvoudig en zijn combinaties van medicijnen nodig om de epilepsie aanvallen zo veel mogelijk of helemaal niet meer te laten voorkomen.
Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaat geen duidelijk voorkeursmedicijn. Medicijnen die vaak gebruikt worden zijn natriumvalproaat (Depakine ®), levetiracetam (Keppra ®), clobazam (Frisium ®) en zonisamide (Zonegran®).
Bij een deel van de kinderen zal het niet lukken om de epilepsieaanvallen met medicijnen onder controle te krijgen. Er bestaan ook andere behandelingen die een goed effect kunnen hebben op de epilepsie, zoals een ketogeen dieet, een nervus vagusstimulator, of een behandeling met methylprednisolon. Ook een combinatie van deze behandelingen met medicijnen die epilepsie onderdrukken is goed mogelijk.

Slaap
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen. Soms wordt het medicijn promethazine gebruikt om kinderen beter te kunnen laten slapen. Het is altijd belangrijk om uit te sluiten dat epilepsie de oorzaak is van de slaapproblemen, in geval van epilepsie is epilepsie behandeling nodig.

Oogarts
De oogarts kan een bril voorschrijven zodat kinderen beter kunnen zien. In geval van scheelzien kan afplakken van een oog nodig zijn om te voorkomen dat een lui oog ontstaat. Bartimeus en VISIO kunnen tips geven hoe ouders kinderen met een cerebrale visusstoornis het beste kunnen begeleiden.

Financiele kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financien kind met een beperking.

Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is.

Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het OPHN1-syndroom.
Wat is de prognose van het OPHN1-syndroom?
Blijvende problemen
Kinderen die een ontwikkelingsachterstand hebben als gevolg van het OPHN1-syndroom, blijven deze problemen vaak houden op volwassen leeftijd. Jong volwassenen kunnen vaak de hulp van anderen nodig hebben om te kunnen functioneren.
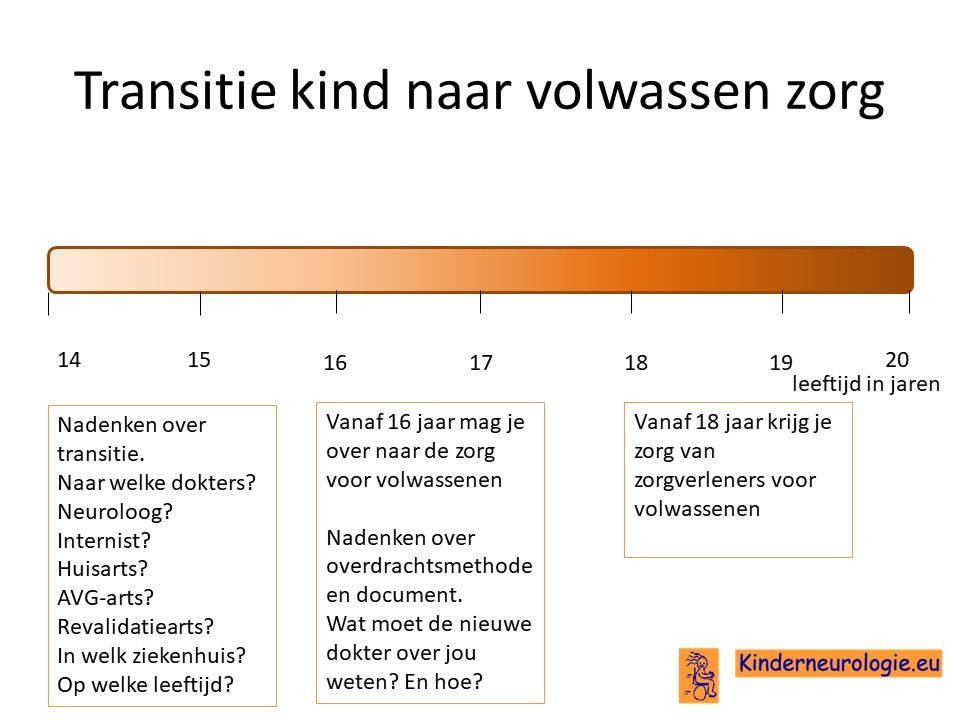
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belanrgijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
Volwassenen
Omdat over deze ziekte nog maar weinig bekend is, is er niet heel veel bekend over volwassenen met deze aandoening.
Het valt dus lastig aan te geven wat het hebben van OPHN1-syndroom voor de toekomst betekent.
Levensverwachting
Er is weinig bekend over de levensverwachting van kinderen met het OPHN1-syndroom. Het is niet aannemelijk dat de levensverwachting van kinderen met dit syndroom anders zal zijn dan dit van kinderen zonder dit syndroom.
Kinderen krijgen
Kinderen van een volwassene man met het OPHN1-syndroom hebben nauwelijks kans om zelf ook dit syndroom te krijgen. Zoons van een man met dit syndroom krijgen het Y-chromosoom van hun vader en zullen dus geen klachten hebben. Dochters kunnen van hun vader het X-chromosoom met de fout krijgen, maar hebben dan nog een X-chromosoom zonder fout van de moeder, waardoor dochters meestal geen of weinig klachten krijgen.
Een groot deel van de mannen met dit syndroom zal vanwege hun verstandelijke beperking geen kinderen krijgen.
Kinderen van een volwassen vrouw met een foutje in het OPHN1-gen hebben wel kans om dit syndroom te krijgen. Zoons hebben 50% kans om dit syndroom te krijgen, dochters hebben 50% kans om het foutje te krijgen, maar hebben daar meestal weinig klachten van.

Hebben broertjes en zusjes ook een verhoogde kans om ook het OPHN1-syndroom te krijgen?
Het OPHN1-syndroom wordt veroorzaakt door een fout in het erfelijke materiaal van het X-chromosoom. Wanneer de moeder een foutje heeft op het X-chromosoom dan hebben broertjes tot 50% kans om het OPHN1-syndroom te krijgen. Zusjes hebben tot 50% kans op de fout te krijgen, maar hebben dus meestal weinig klachten als gevolg van het hebben van dit syndroom.
Wanneer het foutje in het OPHN1-gen bij het kind zelf ontstaan is, dan hebben broertjes en zusjes nauwelijks (1-2%) een verhoogde kans om het OPHN1-syndroom te krijgen.
Een klinisch geneticus kan hier meer informatie over geven.
Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van het OPHN1-syndroom, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest of een vruchtwaterpunctie om te kijken of dit kindje ook het OPHN1-syndroom heeft.Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).

Wilt u dit document printen dan kunt u hiervoor de printbutton bovenaan de pagina gebruiken
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links
www.hersenstichting.nl
(stichting die bekendheid geeft aan verschillende hersenaandoeningen)
Referenties
- Expanding the phenotypic spectrum associated with OPHN1 mutations: Report of 17 individuals with intellectual disability but no cerebellar hypoplasia. Moortgat S, Lederer D, Deprez M, Buzatu M, Clapuyt P, Boulanger S, Benoit V, Mary S, Guichet A, Ziegler A, Colin E, Bonneau D, Maystadt I. Eur J Med Genet. 2018: S1769-7212
- Oligophrenin-1 (OPHN1), a gene involved in X-linked intellectual disability, undergoes RNA editing and alternative splicing during human brain development. Barresi S, Tomaselli S, Athanasiadis A, Galeano F, Locatelli F, Bertini E, Zanni G, Gallo A. PLoS One. 2014;9:e91351
Laatst bijgewerkt: 7 december 2019 voorheen: 15 mei 2019 en 1 februari 2019
Auteur: JH Schieving
