Wat is spastische paraplegie type 50?
Spastische paraplegie type 50 is een erfelijke aangeboren aandoening waarbij kinderen een ontwikkelingsachterstand hebben in combinatie met verhoogde spierspanning in de benen en/of epilepsie aanvallen.
Hoe wordt spastische paraplegie type 50 ook wel genoemd?
Het woord spastisch in spastische paraplegie type 50 wijst op de stijfheid van de spieren. Paraplegie is het medische woord voor krachtsverlies van beide benen. Er zijn inmiddels veel verschillende vormen van spastische paraplegie bekend, dit type is als 50e type beschreven, vandaar de toevoeging type 50. De aandoening wordt ook wel afgekort met de letters en cijfers SPG50.
AP4-geassocieerde spastische paraplegie
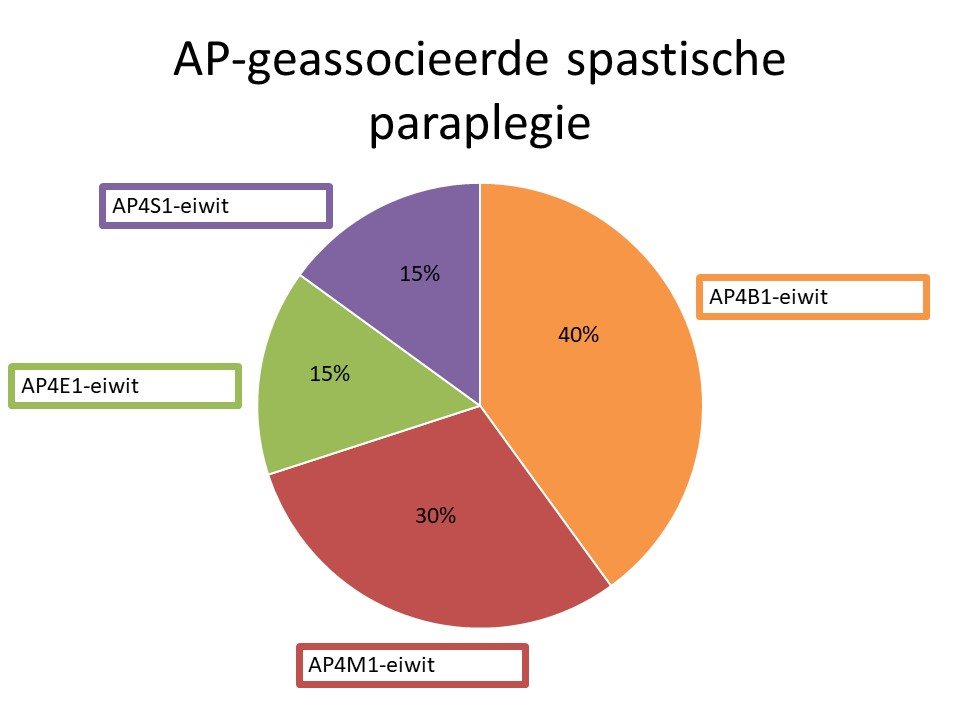
SPG50 is een van de vier vormen van AP4-geassocieerde spastische paraplegie. Er bestaan namelijk nog drie andere vorm van spastische paraplegie die worden veroorzaakt door andere foutjes waardoor het AP4-eiwit niet goed zijn werk kan doen. De andere vormen worden SPG47, SPG 51 en SPG52 genoemd. Deze vier vormen lijken heel veel op elkaar. Van al deze vormen is SPG47 de meest voorkomende, gevolgd door SPG50.
Ziekte van Strümpell
Een andere naam is de ziekte van Strümpell. Strümpell is een van de artsen die deze groep aandoeningen voor het eerst beschreven heeft.
Hereditaire spastische paraparese
Ook wordt de term hereditaire spastische paraparese wel gebruikt. Het woord hereditair geeft aan dat deze aandoening ontstaat door een foutje in het erfelijk materiaal. In plaats van hereditair wordt ook wel het woord erfelijke spastische paraparese gebruikt. Hereditaire spastische paraparese wordt afgekort met de letters HSP.
Spastische tetraplege cerebrale parese
Vroeger werd SPG50 ook wel spastische tetraplege cerebrale parese genoemd, maar deze term wordt tegenwoordig eigenlijk niet meer gebruikt. Cerebrale parese is het medische woord voor problemen met bewegen die zijn ontstaan voor de leeftijd van 1 jaar. De spierstijfheid wordt ook wel spasticiteit genoemd. Tetrapleeg geeft aan dat de spasticiteit in alle vier de ledematen, dus beide benen en beide armen aanwezig is.
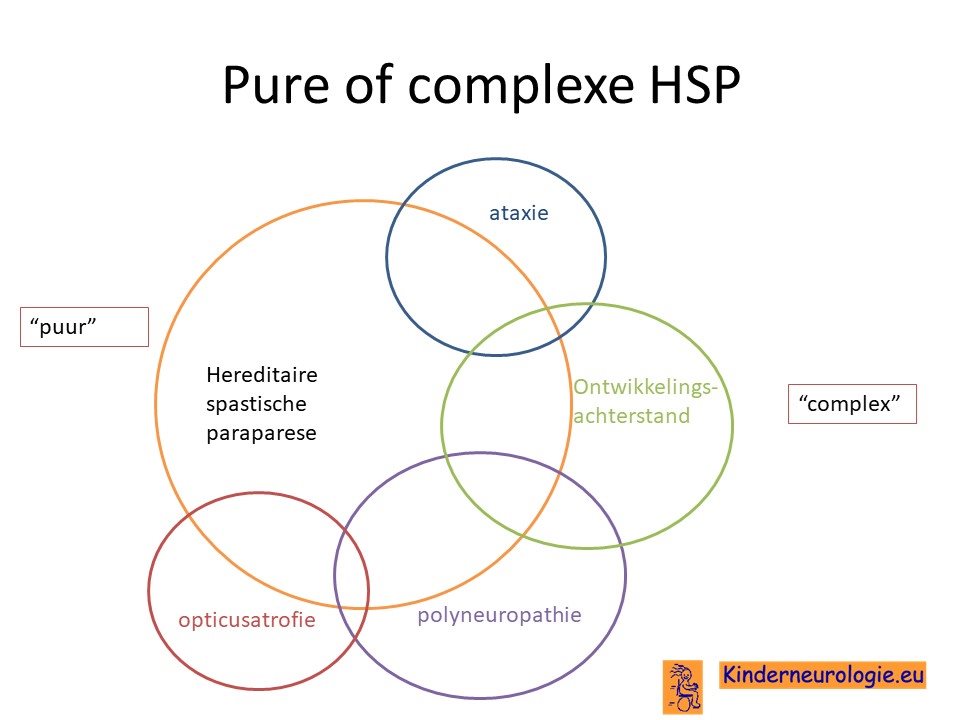
Pure of gecompliceerde vorm
Er wordt onderscheid gemaakt in pure vormen van spastische paraplegie en gecompliceerde vormen van spastische paraplegie. Bij de pure vormen is er alleen sprake van een spastische paraplegie en zijn er nauwelijks andere klachten. Bij de gecompliceerde vormen van spastische paraplegie zijn er naast de spastische paraplegie ook problemen met zien, horen, denken of andere problemen met bewegen. Spastische paraplegie type 50 hoort tot de groep van de gecompliceerde spastische paraplegie.
Hoe vaak komt spastische paraplegie type 50 voor bij kinderen?
Spastische paraplegie type 50 is een hele zeldzame ziekte. Het is niet goed bekend hoe vaak deze aandoening bij kinderen of bij volwassenen voorkomt. Geschat wordt dat deze aandoening bij minder dan één op de 100.000 mensen in Nederland voorkomt. Er worden jaarlijks in Nederland naar schatting 1-2 kinderen met deze aandoening geboren.
Waarschijnlijk zijn veel kinderen en volwassenen met een lichte vorm van spastische paraplegie type 50 niet bekend bij de kinderneuroloog of neuroloog. Het daadwerkelijke getal hoe vaak spastische paraplegie type 50 voorkomt kan dus hoger zijn.

Bij wie komt spastische paraplegie type 50 voor?
Spastische paraplegie type 50 geeft meestal al vanaf de babyleeftijd klachten.
Spastische paraplegie type 50 komt zowel bij jongens/mannen als bij meisjes/vrouwen voor.
Wat is de oorzaak van het ontstaan van spastische paraplegie type 50?
Fout in het erfelijk materiaal
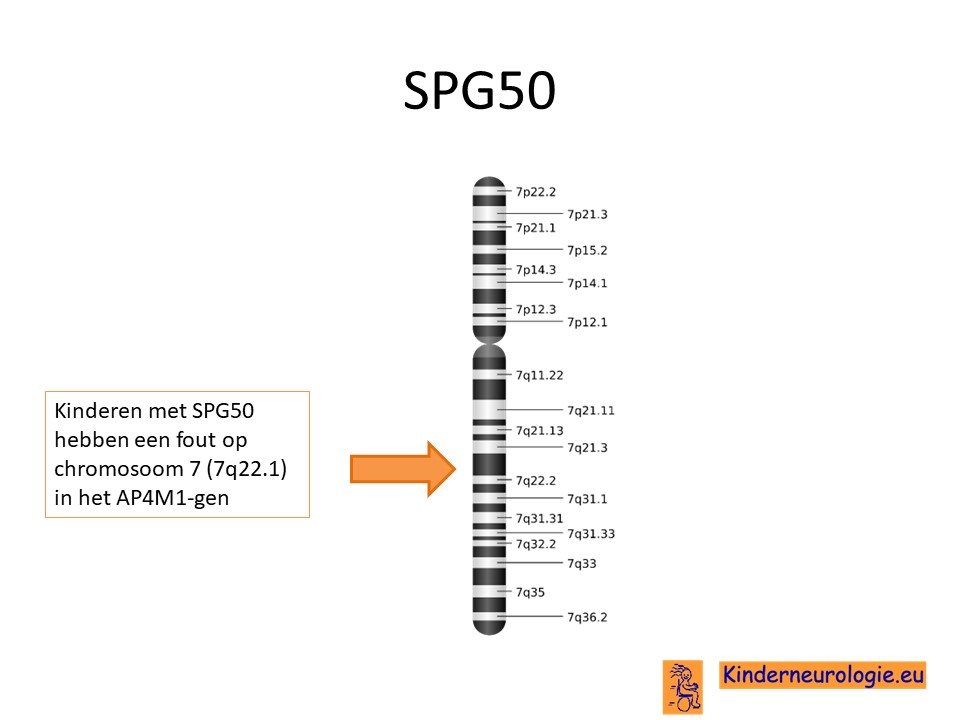
Spastische paraplegie type 50 wordt veroorzaakt door een fout op een stukje materiaal op het 7e-chromosoom. Om nog preciezer te zijn op het stukje van chromosoom 7 wat 7q22.2 wordt genoemd. De plaats van deze fout wordt het AP4M1-gen genoemd.
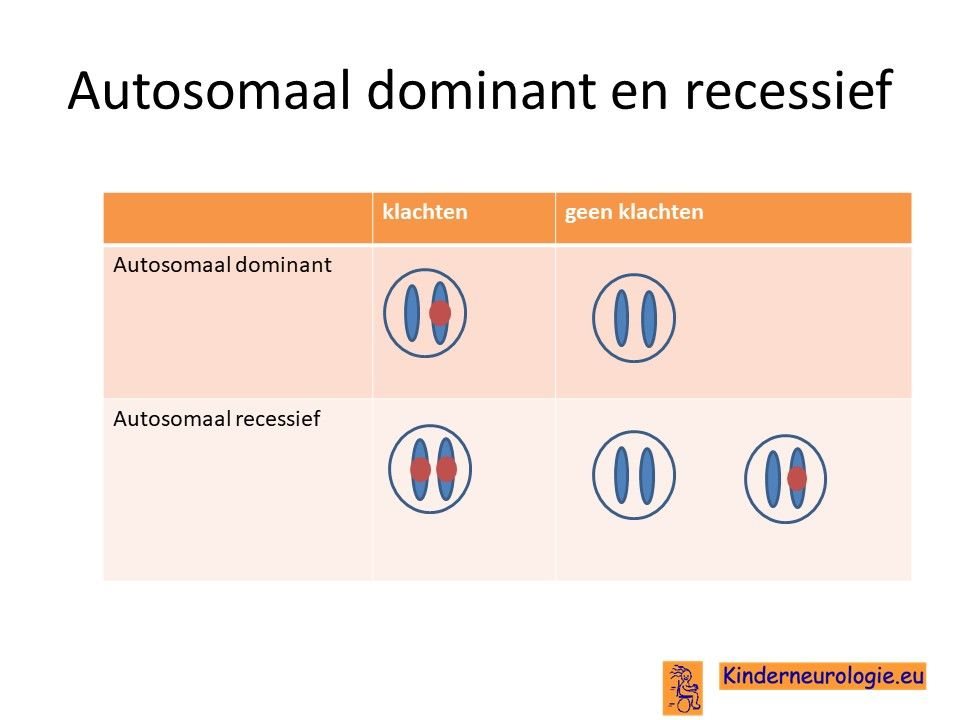
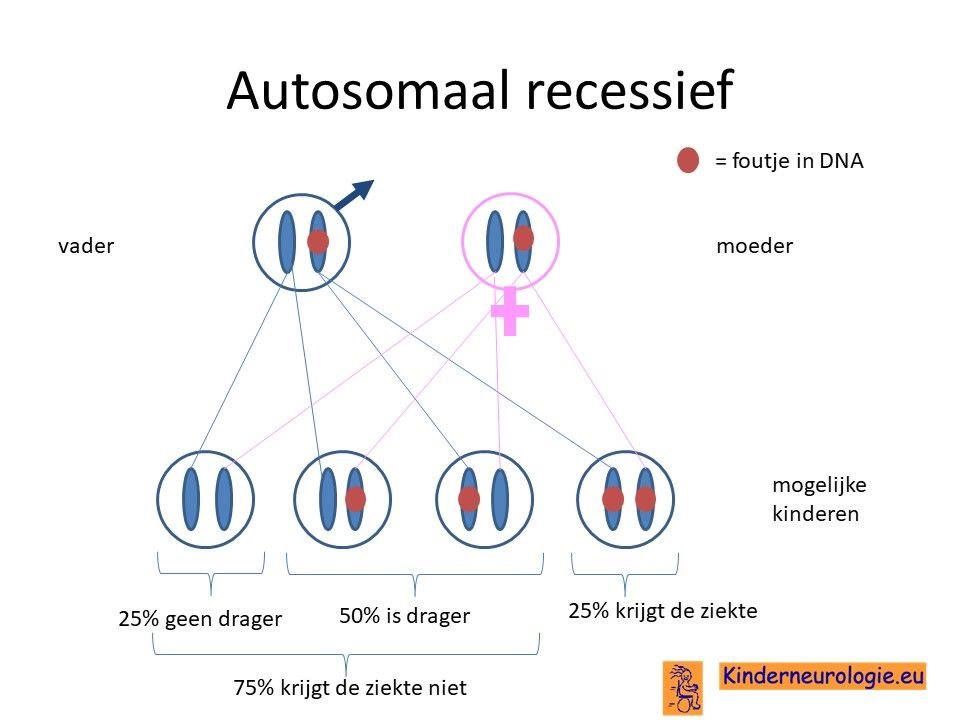
Autosomaal recessief
Spastische paraplegie type 50 is een zogenaamd autosomaal recessieve ziekte. Dit houdt in dat kinderen twee fouten moeten hebben op beide chromosomen 7 in het AP4M1-gen om de aandoening te krijgen. Dit in tegenstelling tot een autosomaal dominante aandoening waarbij een fout op een van de twee chromosomen al voldoende is om de ziekte te krijgen.
Ouders drager
Vaak zijn ouders drager van een fout in het erfelijk materiaal. Zij hebben zelf geen klachten omdat ze nog een ander chromosoom hebben zonder fout. Wanneer een kind van beide ouders het chromosoom met de fout krijgt zal het kind spastische paraplegie type 50 krijgen. Spastische paraplegie type 50 komt vaker voor bij ouders die (in de verte) familie van elkaar zijn.
Afwijkend eiwit
Het stukje chromosoom op de plaats van het AP4M1-gen bevat informatie voor de aanmaak van een eiwit. Dit eiwit wordt adaptor-related protein complex 4 MU-1 subunit genoemd, ook wel afgekort als AP4M1. AP4M1 vormt samen met AP4E1, AP4B1 en AP4S1 het AP4-eiwit. Dit AP4-eiwit speelt een belangrijk bij het vervoer van belangrijke eiwitten in de zenuw die er voor zorgen dat de zenuwen goed kunnen functioneren. Zonder dit eiwit worden de zenuwen niet goed aangelegd. Ook kunnen de zenuwen niet goed werken, waardoor ze gemakkelijk beschadigd kunnen raken en kunnen afsterven.
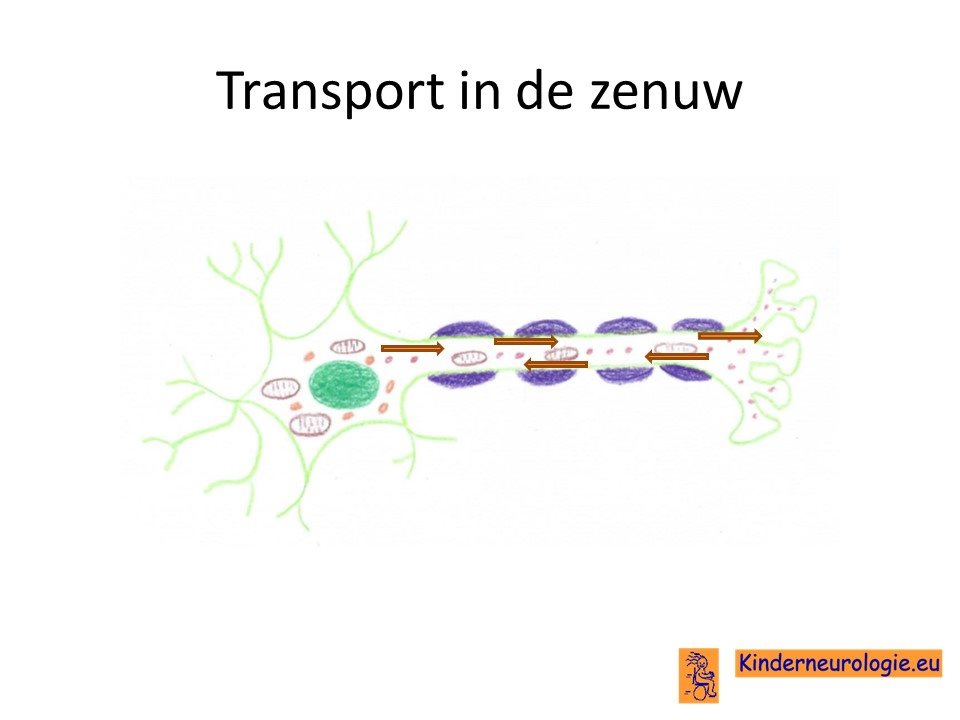
ApoER2-receptor
Het AP4M1-eiwit zorgt voor het vervoer van een belangrijke receptor in de hersenen, namelijk de ApoER2-receptor. De APoER2-receptor komt veel voor in de hippocampus in de hersenen, een gebied van de hersenen die belangrijk is bij leren, onthouden en het verwerken van emoties. Dit verklaart waarom kinderen met SPG 50 vaker problemen met leren en onthouden hebben. De ApoEr2-receptor speelt ook een belangrijke rol bij zogenaamde Reelin-signaleringsroute. Deze route werkt ook niet goed bij kinderen met SPG50 en is belangrijk voor een goede aanleg en werking van de hersenen.

Wat zijn de verschijnselen van spastische paraplegie type 50?
Grote variatie
Er bestaat variatie tussen de klachten die verschillende kinderen en volwassenen met een spastische paraplegie type 50 hebben. Het valt van te voren niet goed te voorspellen hoeveel klachten een kind of volwassene zal krijgen. Dat betekent dat onderstaande kenmerken kunnen voorkomen, maar niet hoeven voor te komen.

Jouw kind is uniek
Bedenk dat onderstaande symptomen kunnen voorkomen bij jouw kind, maar ook niet allemaal zullen voorkomen. Jouw kind is uniek en veel meer dan een kind met deze aandoening. Het lezen van mogelijke symptomen die kunnen voorkomen, kan ouders het gevoel geven dat er alleen maar aandacht is voor de beperkingen van het kind. Dat is zeer zeker niet de bedoeling. Jouw kind is bijvoorbeeld lief, grappig, gevoelig, gezellig,sociaal, vindingrijk, nieuwsgierig, ondeugend, enthousiast,een zonnestraaltje, creatief en/of innemend en dat vind je niet terug in onderstaande symptomen die kunnen horen bij dit syndroom. Dat kan ook niet, want die eigenschappen maken jouw kind nu eenmaal uniek. Blijf daar vooral naar kijken en zie deze symptomen meer als achtergrondinformatie die je kunnen helpen om te begrijpen wat er met je kind aan de hand zou kunnen zijn wanneer jouw kind zich anders ontwikkelt of ergens last van heeft. Deze informatie kan jullie als ouders en hulpverleners een handvat geven wat hiervoor een mogelijke verklaring kan zijn.

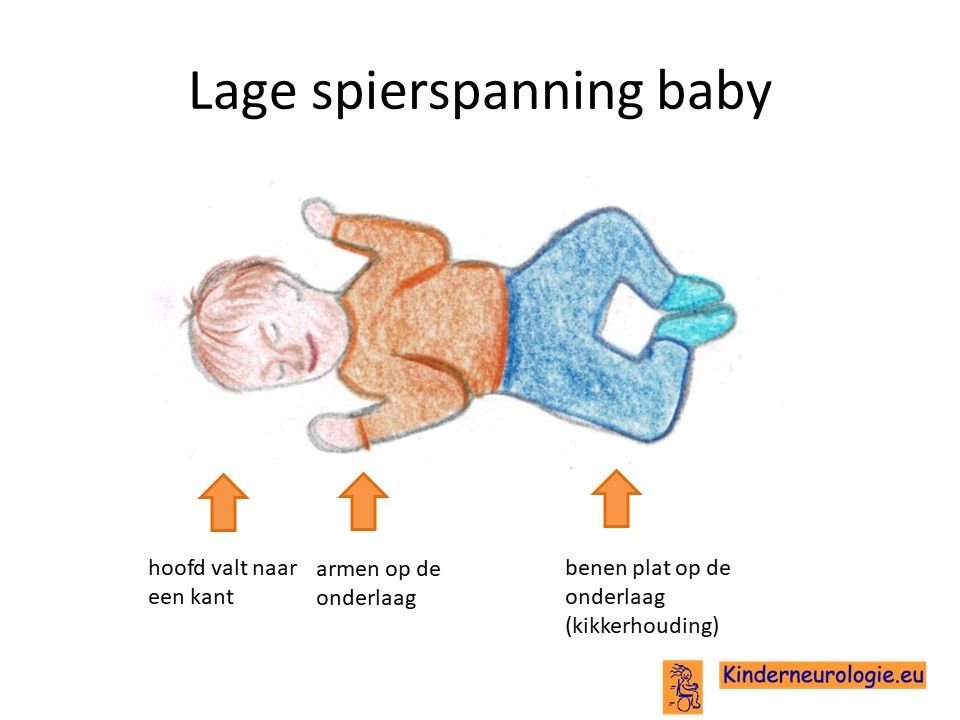
Lage spierspanning
Baby’s met SPG50 hebben vaak een lage spierspanning. Ze voelen slap aan wanneer ze opgetild worden. De armen en benen liggen veel op de ondergrond. Ellebogen en knieën kunnen gemakkelijk overstrekt worden. Kinderen moeten goed gesteund worden wanneer ze opgetild worden. Veel kinderen hebben op jonge leeftijd platvoetjes als gevolg van deze lage spierspanning.
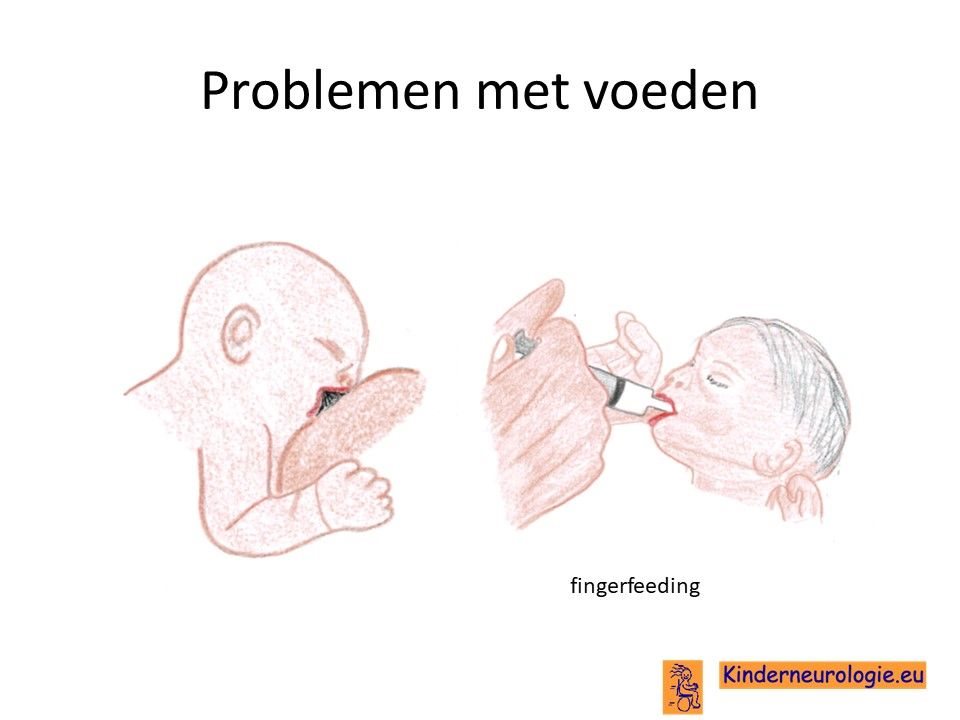
Problemen met drinken
Baby’s met SPG50 hebben vaak problemen met drinken uit de borst of uit de fles. Deze baby’s hebben moeite de speen of tepel te pakken en laten deze gemakkelijk weer los. Het kost vaak veel tijd op baby’s met SPG50 de borst of de fles te geven.
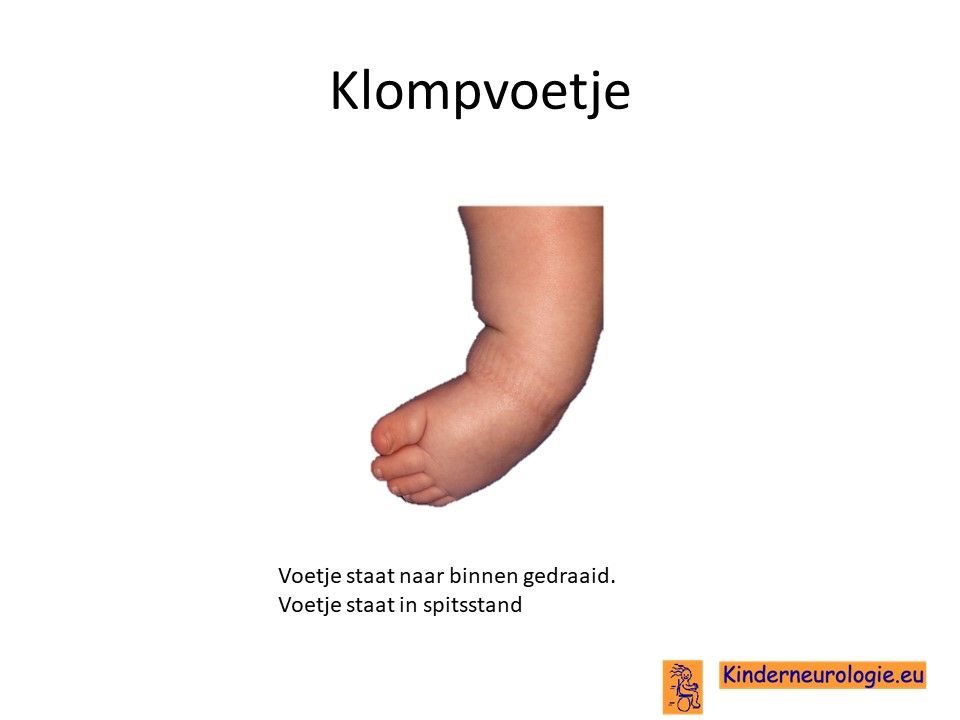
Klompvoet
Een deel van de kinderen wordt geboren met een klompvoetje.
Ontwikkelingsachterstand
Kinderen met SPG50 ontwikkelen zich vanaf de babyleeftijd langzamer dan andere kinderen. Zij gaan later rollen, zitten, staan en lopen dan andere kinderen. Een deel van de kinderen is in staat om te leren lopen, voor een ander deel van de kinderen is dit te moeilijk om te leren.
Problemen met praten
Het is voor kinderen met SPG50 heel moeilijk om te leren praten. Een deel van de kinderen is in staat om losse woorden of korte zinnen te maken. Voor een ander deel van de kinderen is dit te moeilijk. De spieren die betrokken zijn bij het praten, worden ook spastisch. Daardoor kan de stem van een kind veranderen. Het geluid van de stem klinkt wat meer “geknepen”. Kinderen kunnen hierdoor moeilijker verstaanbaar zijn. Dit wordt dysartrie genoemd.
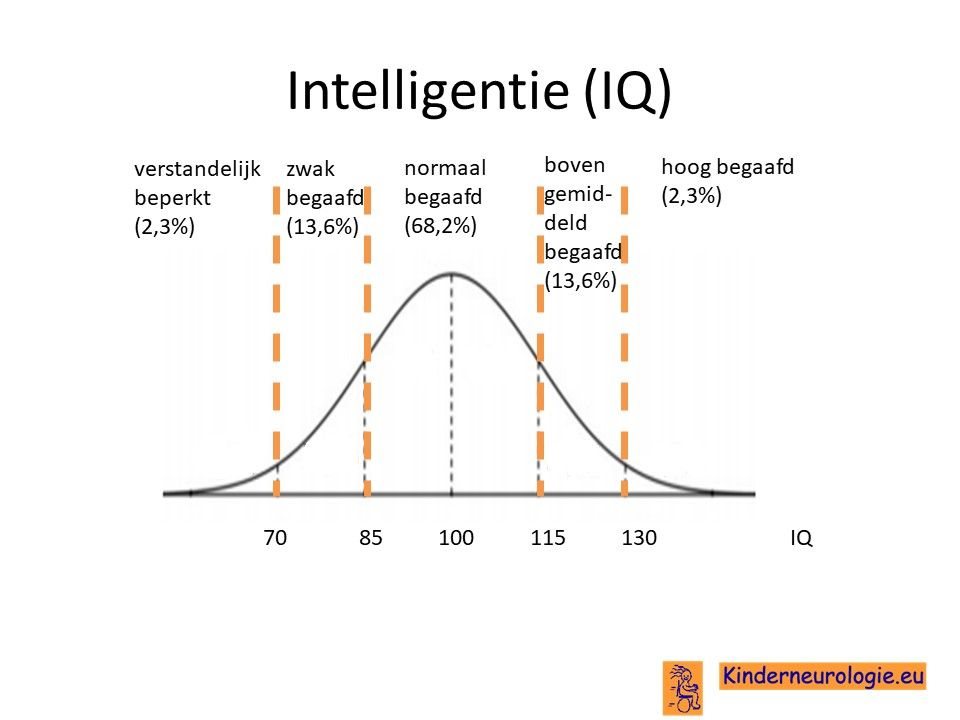
Problemen met leren
Kinderen met SPG50 hebben vaak problemen met leren.De mate van problemen met leren kan varieren van mild tot ernstig. Het kost kinderen met deze aandoening meer tijd om te leren. Vaak hebben ze ook meer herhaling nodig om informatie te kunnen onthouden. Een deel van de kinderen heeft een IQ onder de 70, de grens waaronder in Nederland wordt gesproken van een verstandelijke beperking.
Spasticiteit
Kinderen met een spastische paraplegie type 50 krijgen in toenemende mate last van stijfheid van de spieren van de benen. Deze stijfheid van de spieren wordt spasticiteit genoemd. De stijfheid van de spieren zorgt er voor dat het lopen minder soepel gaat. Optillen van de voeten van de grond gaat lastiger, waardoor kinderen gemakkelijk kunnen vallen. Veel kinderen hebben de neiging om op hun tenen te gaan lopen. Kinderen krijgen de neiging om de benen voor elkaar te kruizen tijdens het lopen. Dit maakt lopen erg moeilijk. Een groot deel van de kinderen heeft een rolstoel nodig om zich te kunnen verplaatsen over grotere afstanden. Op latere leeftijd kan ook spasticiteit aan de armen ontstaan.

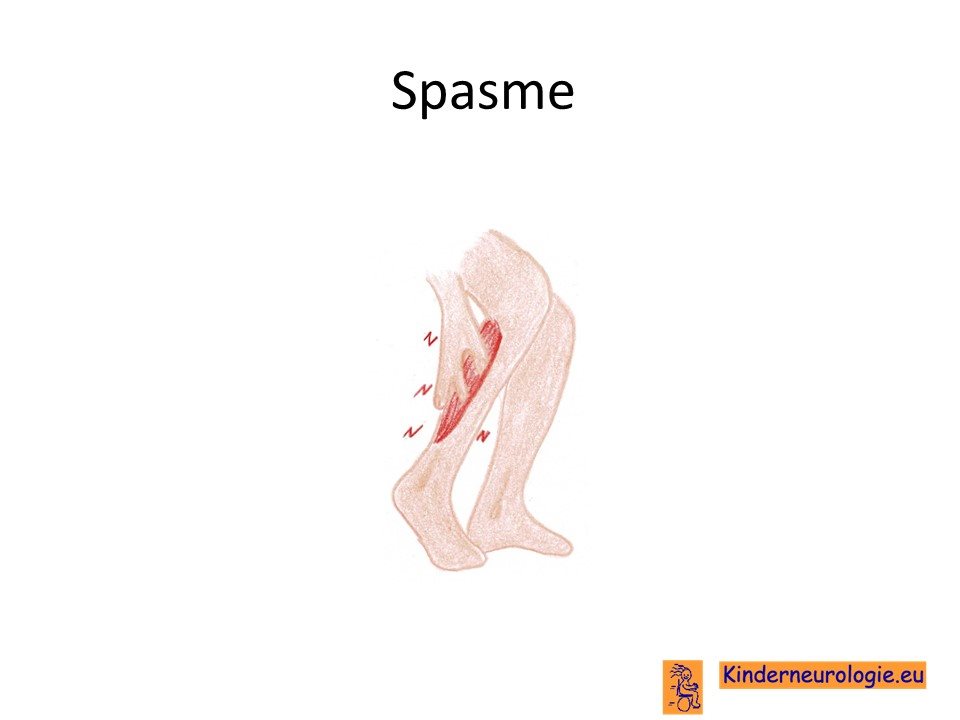
Spasme
Kinderen met een spastische paraplegie type 50 krijgen gemakkelijk aanvallen met plostelinge toename van spierspanning, dit wordt een spasme genoemd. Spasmes komen vooral voor bij vermoeidheid, ziek zijn, schrik of stress.
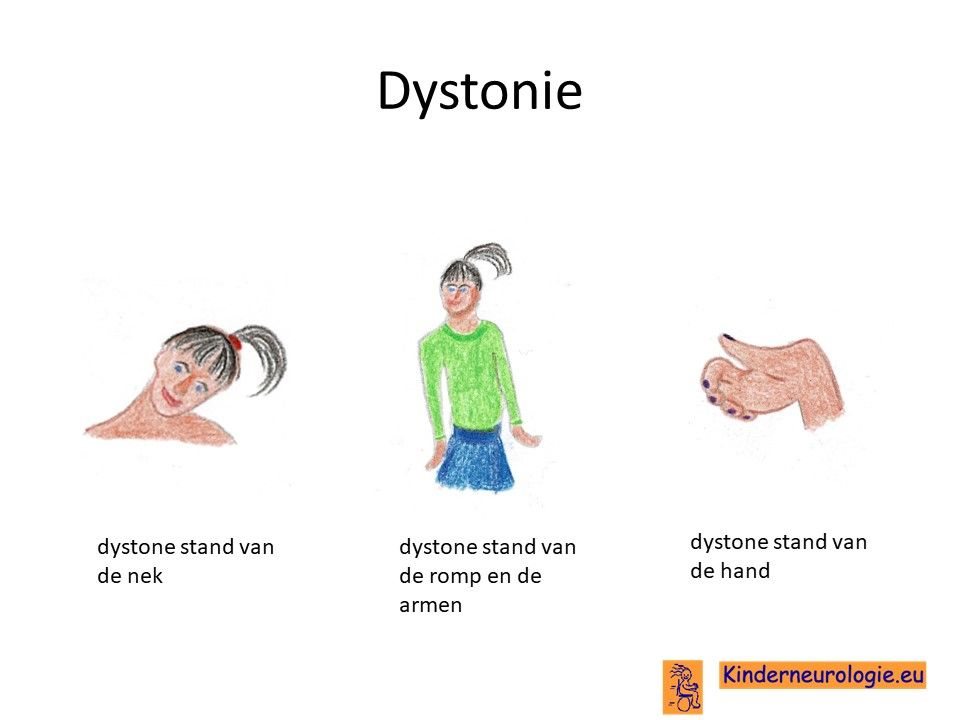
Dystonie
Bij een klein deel van de kinderen komt dystonie voor. Dystonie is een onbedoeld afwijkende stand van een lichaamsdeel. Sommige kinderen hebben de neiging hun hoofd achterover gebogen te houden. Dit kan ook berusten op een dystonie.
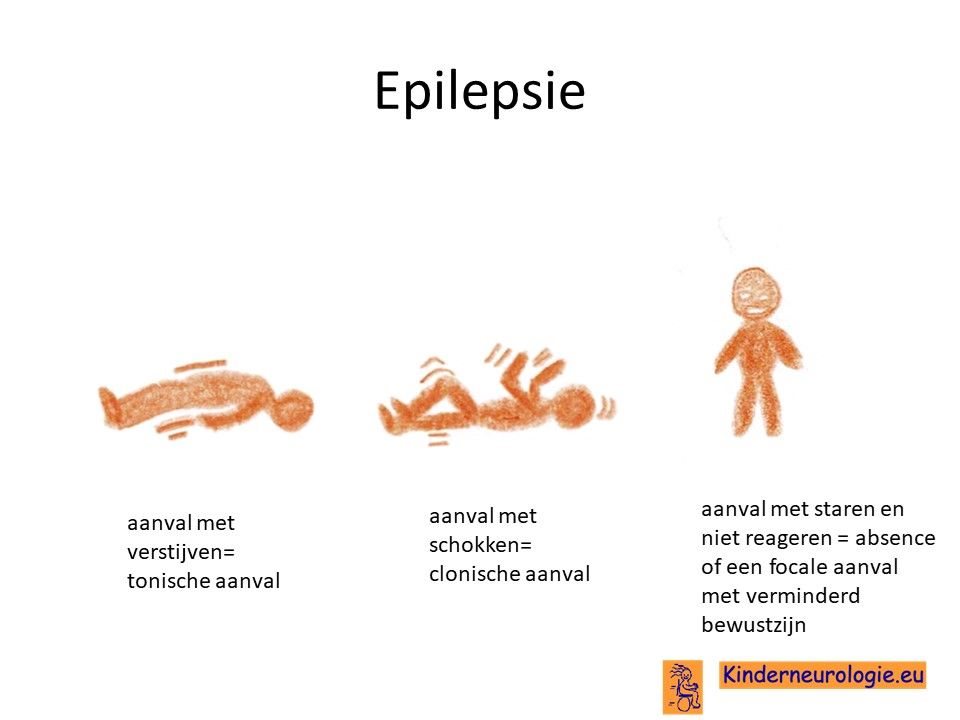
Epilepsie
Een deel van de kinderen met SPG50 krijgt last van epilepsieaanvallen. De epilepsie ontstaat meestal in de eerste twee levensjaren. Verschillende soorten epilepsieaanvallen kunnen voorkomen. Zoals aanvallen met schokken (clonische aanvallen) als aanvallen met verstijven (tonische aanvallen), als combinaties kunnen voorkomen. Ook komen koortsstuipen vaker voor bij kinderen met SPG50.
Slaapproblemen
Slaapproblemen komen vaker voor bij kinderen en volwassenen met spastische paraplegie type 50. Dit komt omdat kinderen en volwassenen minder gemakkelijk een goede houding kunnen vinden in bed. Ook kunnen spasmes in de benen of epilepsieaanvallen er voor zorgen dat kinderen en volwassenen wakker worden uit hun slaap.

Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.
Kinderen met SPG50 hebben vaak een klein hoofdje. Het gezicht je is vaak wat grof gebouwd. Ter hoogte van de slapen is het gezicht vaak nog wat smaller. De neusrug is vaak breed, de neuspunt is vaak stevig. De afstand tussen neus en mond is vaak kort. De mond kan breed zijn en hangt vaak een stukje open. De bovenlip kan naar buiten toe krullen. Het gehemelte is vaak wat hoger dan normaal. De duimen kunnen naar de handpalm toegericht staan, dit worden adducted thumbs genoemd.

Kleine lengte
Kinderen met SPG50 zijn vaak kleiner dan hun leeftijdsgenoten.
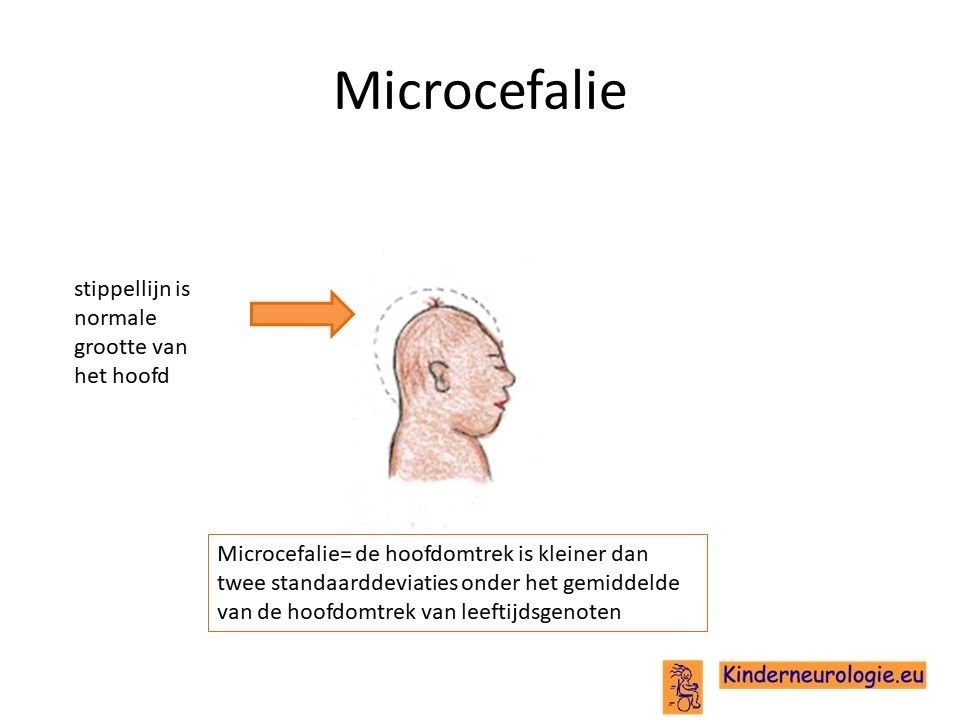
Kleine hoofdomtrek
Kinderen met SPG50 hebben vaak een kleine hoofdomtrek. Een te kleine hoofdomtrek wordt microcefalie genoemd.
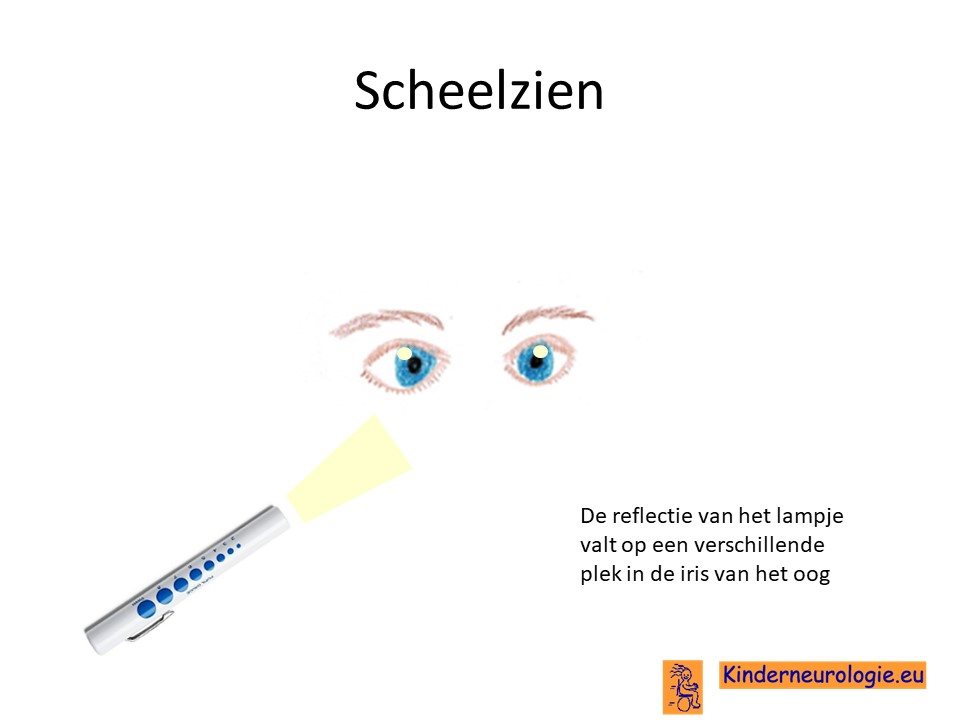
Problemen met zien
Scheelzien komt vaak voor bij kinderen met dit syndroom. Als gevolg van dit scheelzien kan gemakkelijk een lui oog ontstaan, een oog waarmee kinderen niet goed kunnen zien.
Problemen met kauwen en slikken
Een deel van de kinderen die problemen met praten heeft, heeft ook problemen met kauwen en met slikken. De spieren die hierbij betrokken zijn, zijn ook slapper of stijver en kunnen daardoor minder goed hun werk doen. Het kauwen van eten kost meer tijd. Er kan gemakkelijker pijn in de kauwspieren ontstaan. Ook kunnen kinderen zich gemakkelijker verslikken in het eten.

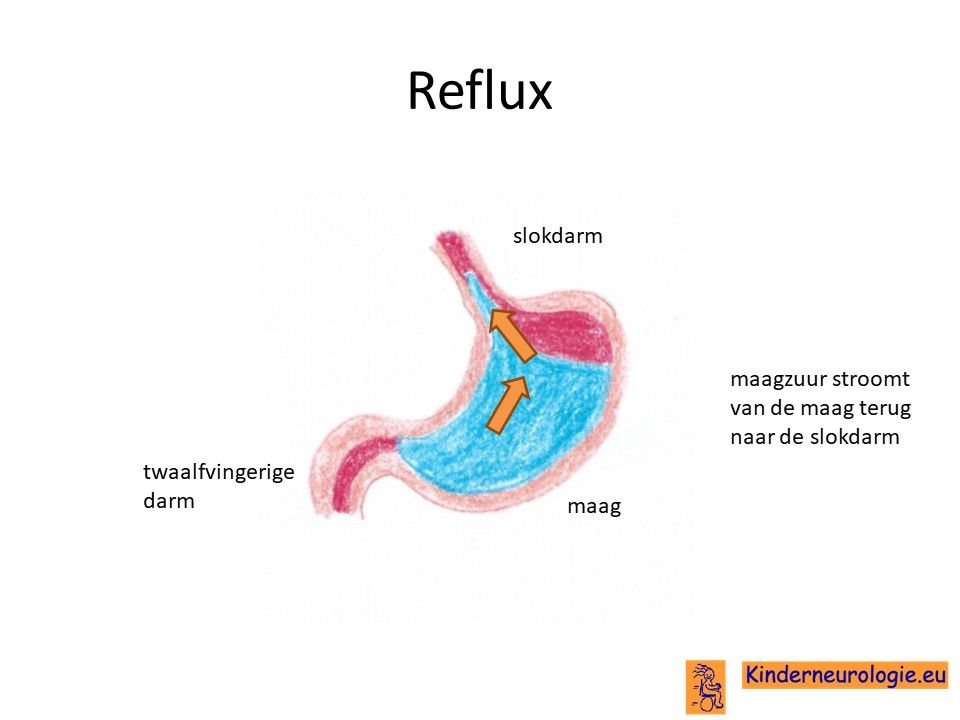
Reflux
Kinderen met dit syndroom hebben vaak last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Door het zuur kan de slokdarm geïrriteerd en ontstoken raken. Wanneer dit niet tijdige ontdekt en behandeld wordt, kan dit zorgen voor het spuug met daarin bloedsliertjes.
Kwijlen
Kinderen met dit syndroom hebben gemakkelijk last van kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond, waardoor het speeksel gemakkelijk uit de mond loopt.
Incontinentie
Een groot deel van de kinderen met een spastische paraplegie type 50 krijgt last van ongewild urineverlies. Dit komt omdat de spieren van de blaaswand net als de spieren van de benen ook spastisch worden. Door de spasticiteit wordt de blaas als het ware veel te actief. De blaas wordt daardoor voortdurend leeggemaakt, waardoor kinderen steeds kleine beetjes moeten plassen en dit maar moeilijk kunnen ophouden. Door de problemen met lopen zijn kinderen vaak te laat bij het toilet op moment dat ze voelen dat ze moeten gaan plassen.
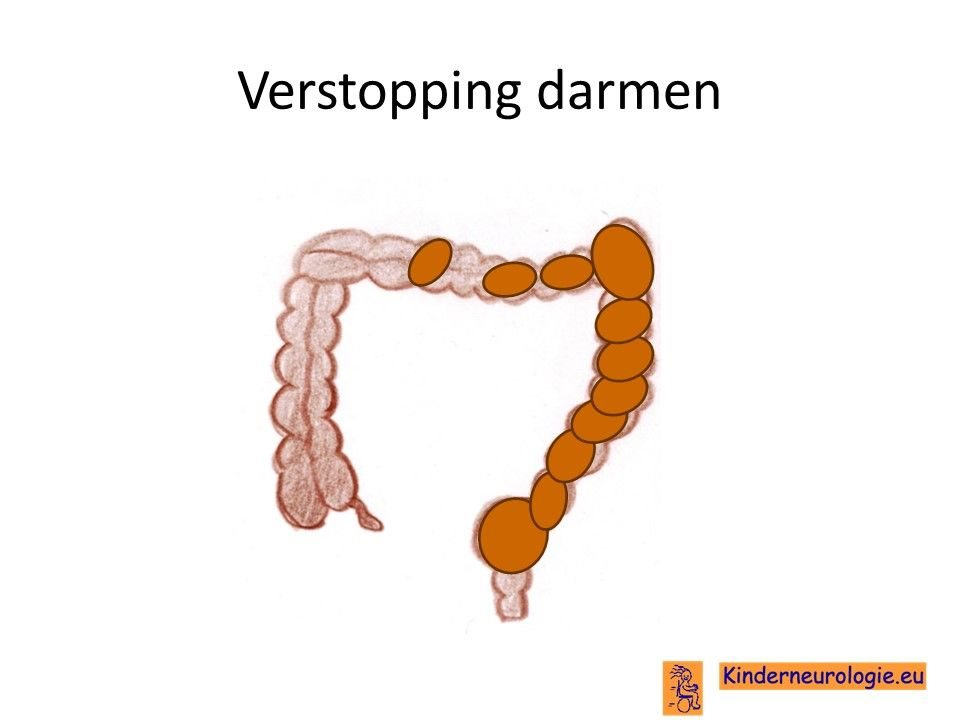
Verstopping van de darmen
Verstopping van de darmen komt vaak voor bij kinderen en volwassenen met spastische paraplegie type 50. De ontlasting komt niet elke dag, vaak minder dan drie keer per week. De ontlasting is vaak hard en kinderen moeten moeite doen om de ontlasting kwijt te raken. Dit kan zorgen voor een bolle buik en minder eetlust.
Rugpijn
Kinderen en volwassenen met spastische paraplegie type 50 hebben gemakkelijker last van pijn onder in de rug. Dit komt door de verhoogde spierspanning in de rug en de problemen met zitten en met staan.
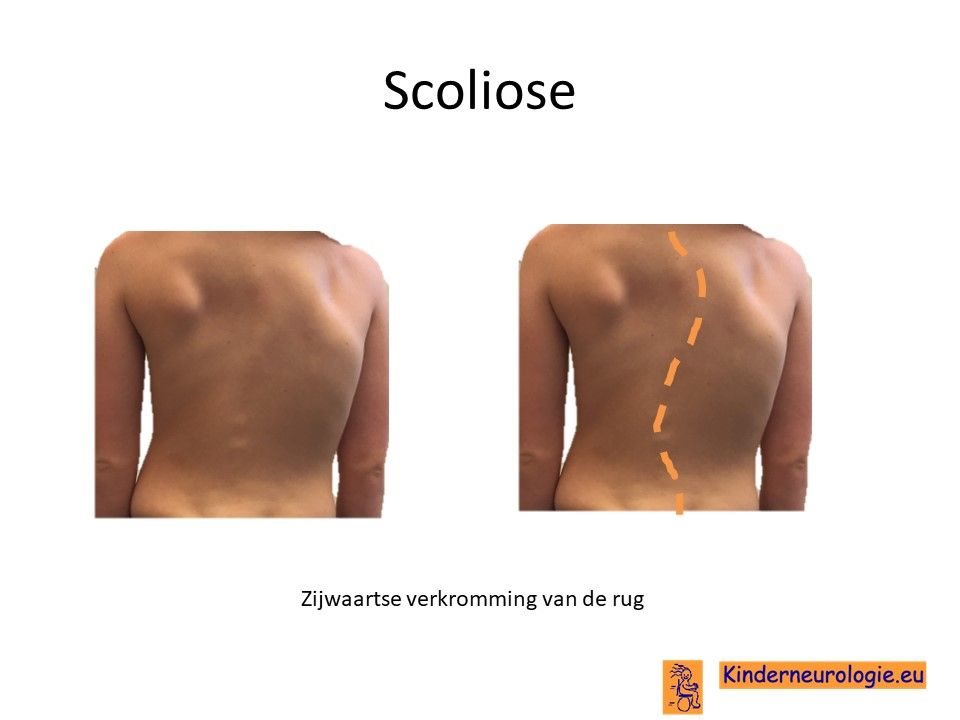
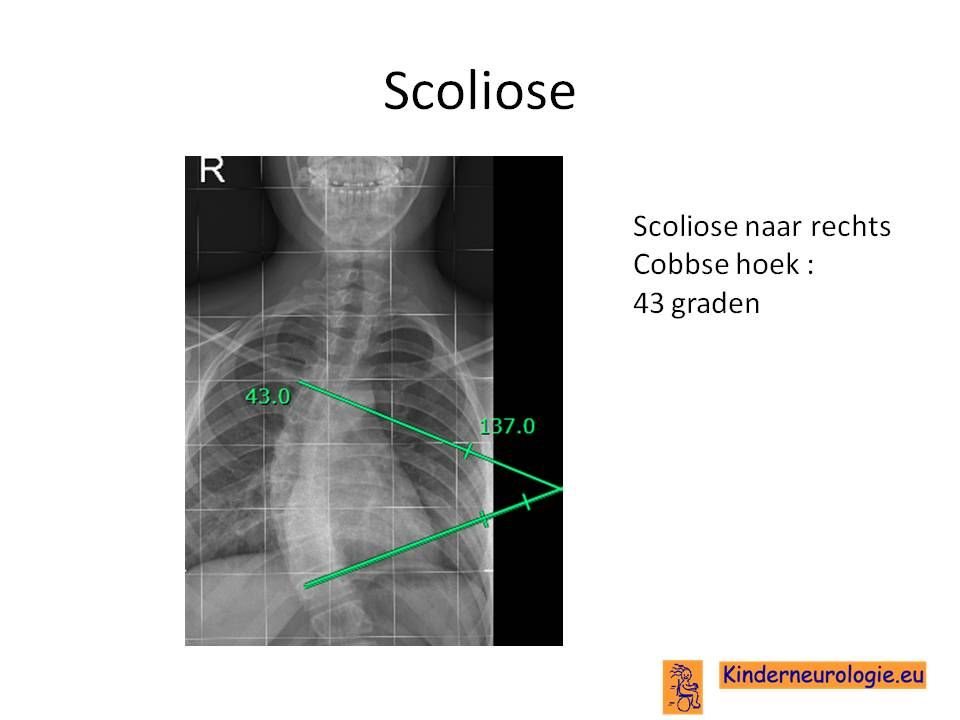
Scoliose
Een deel van de kinderen krijgt tijdens de puberteit last van een zijwaartse verkromming van de wervelkolom. Deze verkromming wordt een scoliose genoemd. Een scoliose kan zorgen voor rugpijnklachten en voor problemen met zitten en liggen. Een ernstige scoliose kan zorgen voor het ontstaan van ademhalingsproblemen.
Een toegenomen holling onder in de rug (toegenomen lendenlordose) komt ook vaker voor bij kinderen en volwassenen met spastische paraplegie type 50.
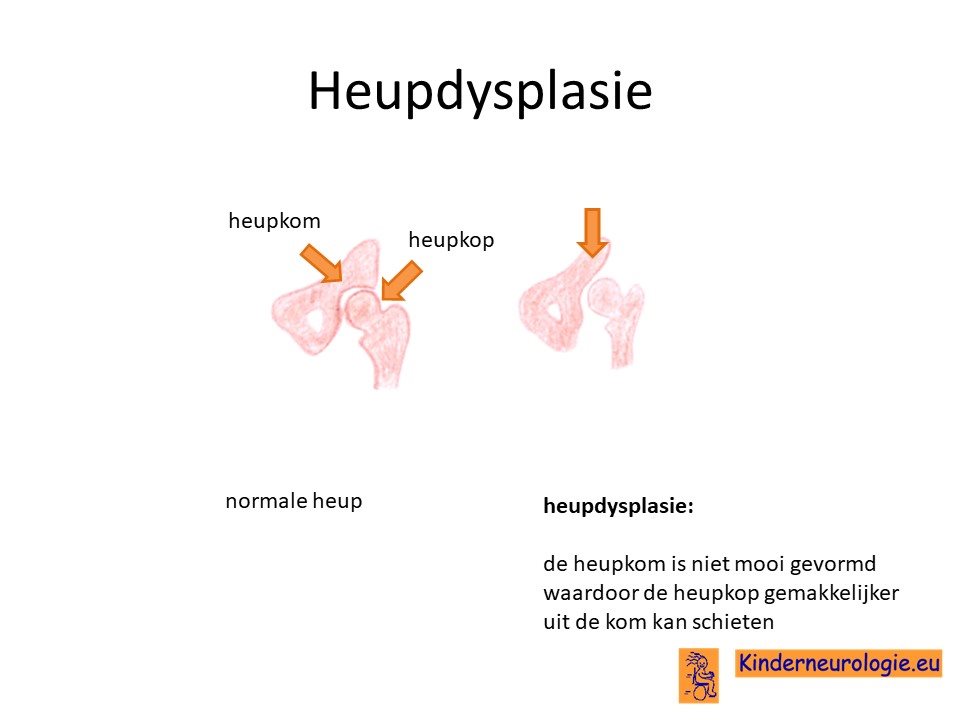
Heupdysplasie
Heypdysplasie komt vaker voor bij kinderen met SPG50. De heupkom is dan onvoldoende ontwikkeld, waardoor de heup gemakkelijker uit de kom kan schieten.
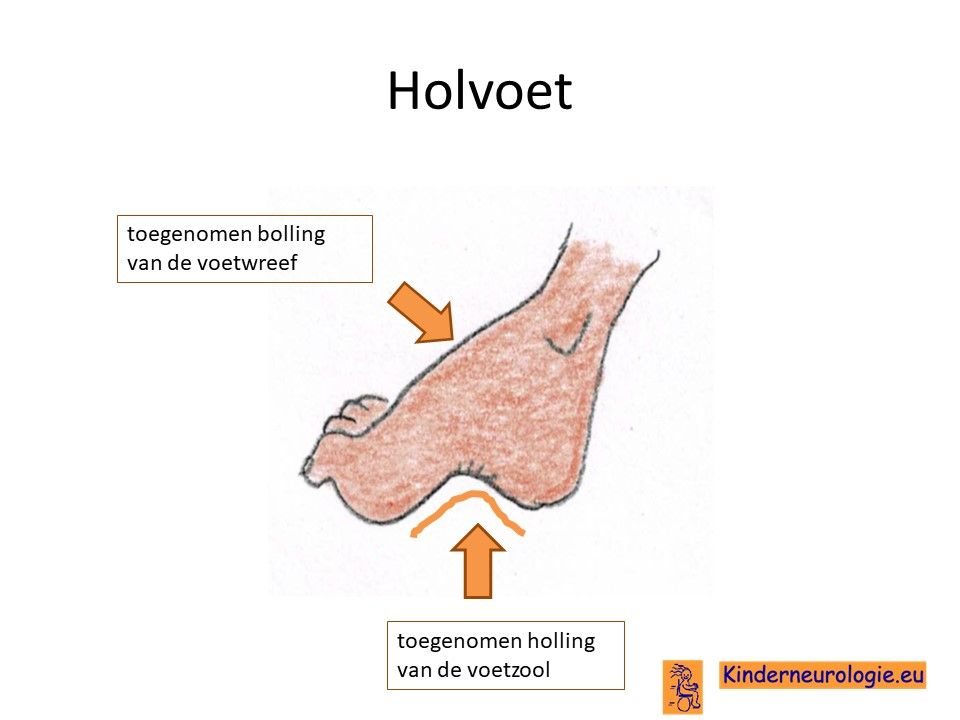
Vergroeiingen
Als gevolg van de spasticiteit zijn de spieren nooit meer helemaal ontspannen. Hierdoor staan de gewrichten vaak in een vaste stand waardoor vergroeiing van de gewrichten kan gaan optreden. Dit wordt het meest gezien aan de voeten, in de vorm van holvoeten. Maar ook vergroeiingen van enkel- knie of heupgewrichten kunnen voorkomen. Zo’n vergroeiing van een gewricht wordt een contractuur genoemd.
Vermoeidheid
Kinderen met een spastische paraplegie type 50 hebben vaak last van vermoeidheid. De spasticiteit van de spieren en het bewust moeten lopen kosten veel energie, waardoor de hoeveelheid energie sneller op is en kinderen rust nodig hebben.
Hoe wordt de diagnose spastische paraplegie type 50 gesteld?
Verhaal en onderzoek
Op grond van het verhaal en de bevindingen bij het lichamelijk onderzoek van spierstijfheid en hoge reflexen kan de diagnose spastische paraplegie worden vermoed. Er bestaan zeer veel verschillende foutjes in het erfelijk materiaal die allemaal kunnen zorgen voor het ontstaan van spastische paraplegie. Er zal DNA onderzoek nodig zijn om te achterhalen welk foutje in het DNA zorgt voor het ontstaan van spastische paraplegie en welk type dus sprake is.
DNA onderzoek
Door middel van een buisje bloed kan gekeken worden of er een fout in het erfelijk materiaal gevonden kan worden in het SPG50-gen. Wanneer de aandoening al in de familie voorkomt, dan zal heel gericht naar deze fout gezocht kunnen worden.
Wanneer deze aandoening niet in de familie voorkomt, dan wordt vaak gekozen voor een genenpannel waarmee in een keer alle fouten waarvan bekend is dat ze een spastische paraplegie kunnen veroorzaken, onderzocht worden. Tegenwoordig kan deze diagnose ook gesteld worden dankzij nieuwe genetische technieken (exome sequencing) zonder dat er specifiek aan deze diagnose gedacht is.

MRI-scan
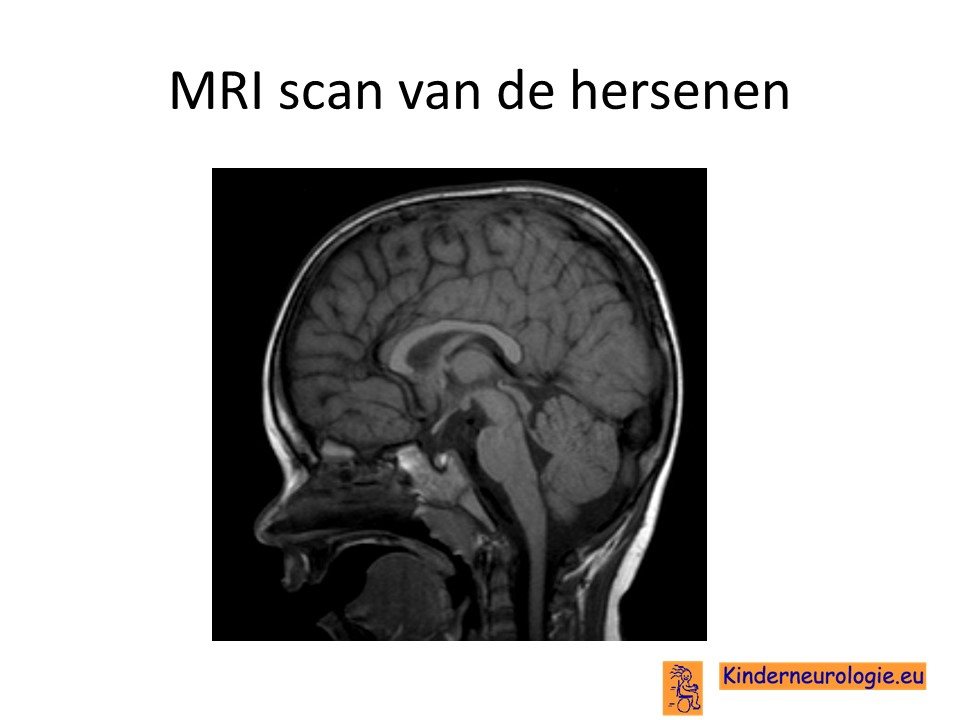
Wanneer nog onduidelijk is, wat de oorzaak is van het ontstaan van spasticiteit aan de benen kan een MRI scan van de hersenen of van ruggenmerg gemaakt worden om te kijken of op die manier een oorzaak voor de spasticiteit aan de benen gevonden kan worden.
Bij kinderen met een spastische paraplegie type 50 wordt op de MRI scan van de hersenen vaak gezien dat het volume van de grote en de kleine hersenen kleiner is dan gebruikelijk is. De hersenholtes zijn vaak groter dan gebruikelijk. De hersenbalk kan onderontwikkeld zijn (vooral het achterste deel het splenium) Ook kan een andere rechts-links verbinding de commisura anterior ontbreken. Dit laatste is vrij kenmerkend voor AP-HSP. Een rechts-links verbinding aan de voorkant van de hersenen (forceps minor)kan er anders uit zien en wordt ook wel de ears of grizzly sign genoemd, omdat dit lijkt op de oren van een grizzly beer. In de witte stof rondom de hersenholtes kan een toegenomen witheid gezien worden, dit komt door afwijkingen van het geleidingslaagje (myeline) rondom de zenuwen. Dit maakt dat soms wordt gedacht aan zuurstofgebrek in de hersenen als oorzaak voor de stijfheid van de spieren. Op de MRI scan van het ruggenmerg kan te zien zijn dat het ruggenmerg dunner is dan gebruikelijk.
Wanneer de diagnose al bekend is, dan zal het ook niet nodig zijn om alsnog een MRI scan van hersenen of van het ruggenmerg te maken.
EEG
Kinderen met epilepsie krijgen vaak een EEG om te kijken van welk soort epilepsie er sprake is. Op het EEG worden vaak epileptiforme afwijkingen gezien. Deze afwijkingen zijn niet kenmerkend voor SPG50, maar kunnen bij veel andere syndromen met epilepsie ook gezien worden.
Oogarts
Kinderen en volwassenen met spastische paraplegie type 50 worden een keer gezien door de oogarts om te kijken of er problemen zijn met zien.

Uroloog
Een uroloog kan door middel van een urodynamisch onderzoek bekijken of er sprake is van een spastische of overactieve blaas.
Foto van de botten
Door middel van een foto van de rug kan vastgelegd worden of er sprake is van een scoliose.
Hoe wordt spastische paraplegie type 50 behandeld?
Geen genezing
Er bestaat geen behandeling die spastische paraplegie type 50 kan genezen. De behandeling is er op gericht om zo min mogelijk last te hebben van de symptomen en zo goed mogelijk te kunnen omgaan met de gevolgen van het hebben van deze aandoening.
Op lengte houden van de spieren
Door de spierstijfheid en de spierzwakte hebben de spieren de neiging om steeds korter te worden. Hierdoor wordt lopen en bewegen nog lastiger. Het is dus belangrijk om te proberen de spieren van de benen op hun normale lengte te houden. Het regelmatig rekken van de spieren kan helpen om de spieren op de juiste lengte te houden. Spalken kunnen ook behulpzaam zijn om de spieren te rekken en daarmee op lengte te houden.

Blijven bewegen
Bewegen is niet gemakkelijk voor kinderen met een spastische paraplegie type 50. Veel kinderen vinden bewegen daarom niet zo leuk en doen het niet graag. Terwijl het juist heel goed is voor kinderen met een spastische paraplegie om regelmatig te bewegen. Door de spieren te trainen gaat lopen en bewegen gemakkelijker, dan wanneer er niet bewogen wordt. Het loont dus om te zoeken naar een sport die bij een kind past en die een kind leuk vindt. Zwemmen kan heel goed zijn.

Fysiotherapie
Met behulp van een fysiotherapeut kunnen de spieren in een zo goed mogelijk conditie worden gehouden. Ook kan een zo min mogelijk belastend looppatroon worden aangeleerd waardoor problemen als spierkrampen zo veel mogelijk voorkomen kunnen worden.
De fysiotherapeut kan een kind of een volwassene leren hoe de spieren zo goed mogelijk op lengte gehouden kunnen worden.

Ergotherapie
De ergotherapeut kan adviezen geven hoe allerlei dagelijkse bezigheden zoals aankleden en naar school gaan zo gemakkelijk mogelijk kunnen verlopen. De ergotherapeut kan adviezen geven hoe deze handelingen uit te voeren. Ook kan de ergotherapeut adviezen geven hoe om te gaan met de snellere vermoeibaarheid.
Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Sommige kinderen hebben baat bij een speciale speen (special need speen) waardoor het drinken uit de fles beter verloopt. Moeders kunnen borstvoeding kolven, zodat kinderen op deze manier toch borstvoeding als voeding kunnen krijgen via de fles.
Ook kan de logopediste helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze nog geen woorden kunnen gebruiken. Sommige kinderen hebben baat bij een spraakcomputer.

Revalidatiearts
De revalidatiearts coördineert de verschillende behandelingen en vervolgt de ontwikkeling van kinderen met een ontwikkelingsachterstand. Bij problemen wordt gekeken wat voor oplossing er voor deze problemen te bedenken is. Vaak doet de revalidatiearts dit aan de hand van ICF-CY model. Er wordt gekeken wat het effect is van de aandoening op de verschillende lichaamsfuncties van het kind, de mogelijkheid om activiteit te ondernemen (bijvoorbeeld eten, aankleden, spelen) en de mogelijkheden om deel te nemen aan het dagelijks leven. De revalidatiearts denkt samen met een team mee welke oplossingen er te bedenken zijn voor een bepaald probleem.
De revalidatiearts geeft ook adviezen voor aangepaste schoenen of het gebruik van bijvoorbeeld spalken.
De revalidatiearts geeft ook adviezen voor het juiste onderwijs van het kind. Sommige kinderen gaan naar de school die verbonden is aan het revalidatiecentrum.
Ook voor jongere kinderen bestaan op het revalidatiecentrum vaak groepjes waarin de kinderen gedurende een dagdeel therapie krijgen waarin hun ontwikkeling gestimuleerd wordt.

Dagopvang
Vanaf de leeftijd van 2 jaar kunnen kinderen die niet naar een reguliere kinderdagopvang kunnen, naar een speciale kinderdagopvang toe gaan. Er bestaat speciale therapeutische peutergroepen in revalidatiecentra, of dagopvang in een orthopedagogisch dagcentrum (ODC) of in een medische kinderdagcentrum (MKD). Het hangt van de problemen die het kind ervaart af (zoals epilepsie of gedragsproblemen), welke vorm van dagopvang het meest geschikt is. Aanmelding voor een ODC of een MKD verloopt via de gemeente (vaak cia het centrum jeugd en gezin, via het jeugdteam of via het sociaal wijkteam). Aanmelding voor een therapeutische peutergroep in een revalidatiecentrum verloopt via de revalidatiearts.

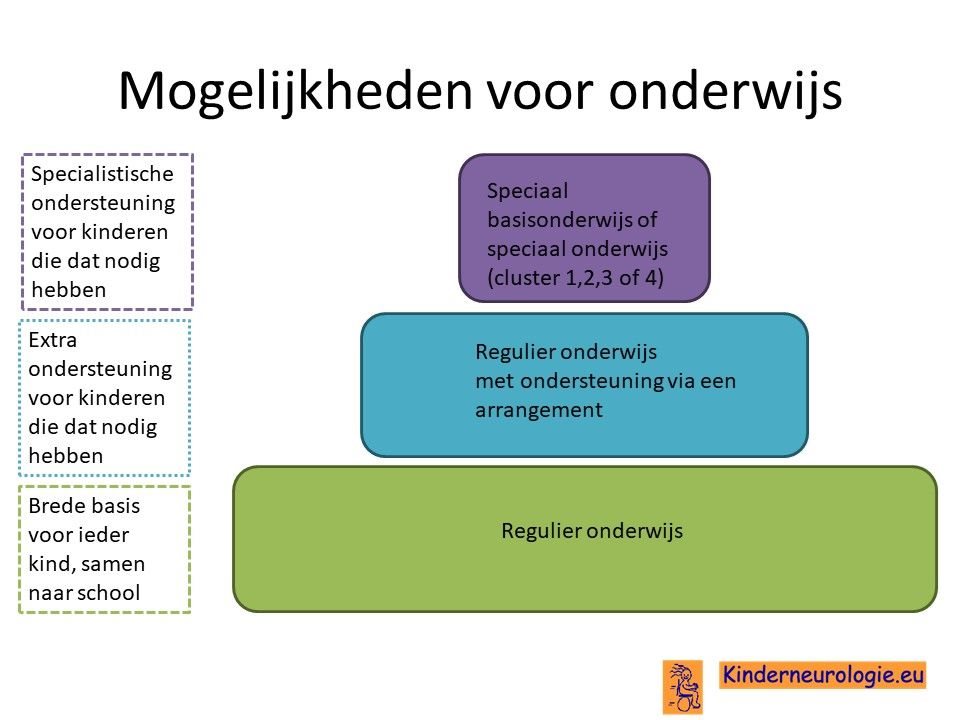
School
Kinderen met SPG type 50 volgen meestal speciaal onderwijs binnen cluster 3 vanwege hun lichamelijke beperking in combinatie met de problemen met leren. Een deel van de kinderen met een mildere vorm van SPG50 kan regulier onderwijs volgen met extra ondersteuning vanuit een arrangement.
Het LWOE kan leerkrachten adviezen geven hoe kinderen met epilepsie op school het beste begeleid kunnen worden.
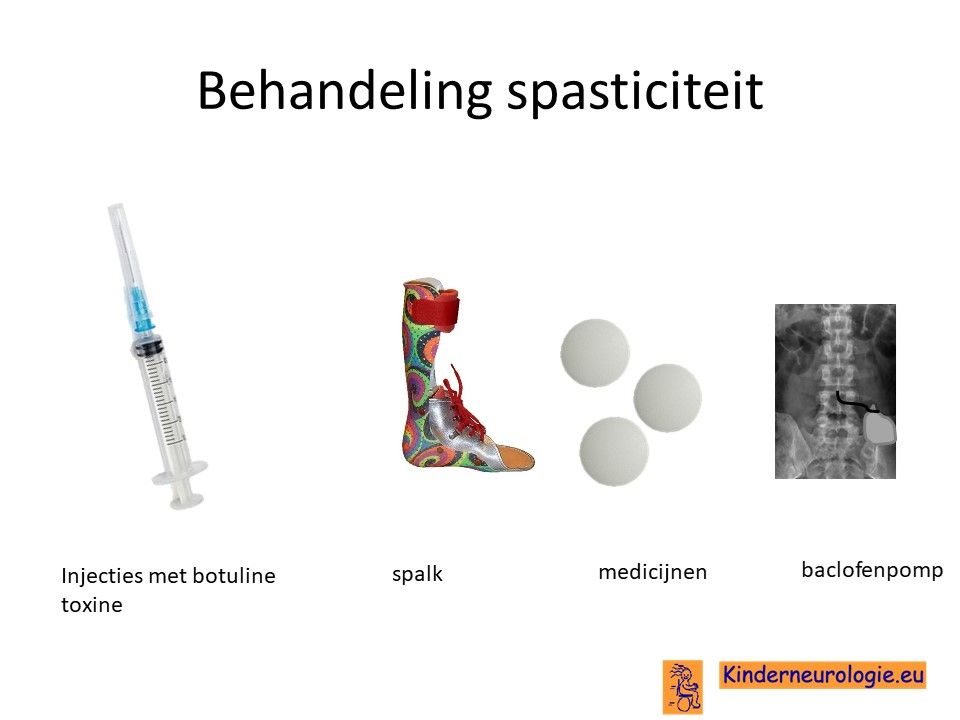
Behandeling spasticiteit
Injecties met botulinetoxine in een spastische spier kan de spasticiteit voor een aantal maanden verminderen. Met behulp van spalken en fysiotherapie kan op deze manier het looppatroon verbeterd worden. Vaak moeten deze injecties na een aantal maanden weer herhaald worden.
Ook kan met behulp van medicijnen geprobeerd worden om de spasticiteit van de benen te verminderen. Nadeel van al deze medicijnen is vaak dat ze de spierzwakte verergeren en in het hele lichaam effect hebben, niet alleen in de benen. Veel gebruikte medicijnen zijn baclofen (Lioresal ®) en trihexyfenidyl (Artane®).Wanneer uw kind het lastig vindt om medicijnen in te nemen, vindt u hier tips voor innemen medicijnen. Baclofen kan ook in de vorm van een baclofenpomp worden toegediend.
Bij ernstige spasticiteit kan het nodig zijn om met behulp van een operatie te zorgen dat kinderen minder last hebben van hun spasticiteit. Een veelvoorkomende operatie is het doornemen van de pezen van de spieren die er voor zorgen dat de bovenbenen strak tegen elkaar gedrukt worden. Dit belemmerd het lopen en de verzorging vaak ernstig. Na het doornemen van deze pezen verbeteren deze problemen vaak.
Spasticiteit kan ook verminderen door middel van een operatie aan de zenuwen die uit het ruggenmerg komen. Deze operatie wordt selectieve dorsale rhizotomie genoemd. Deze behandeling wordt ook wel afgekort met de letters SDR. Bij deze operatie wordt een deel van de gevoelszenuwen onder het ruggenmerg laag in de rug doorgeknipt. Het effect van deze behandeling houdt levenslang aan. Kinderen moeten tussen de 4 en 10 jaar oud zijn om voor deze behandeling in aanmerking te komen.
Incontinentie
Ook voor incontinentie als gevolg van een spastische blaas bestaan medicijnen die er voor zorgen dat de spieren van de blaas minder spastisch reageren. Een veel gebruikt medicijn is oxybutinine (Dridase®). Deze medicijnen worden vaak door een uroloog voorgeschreven.
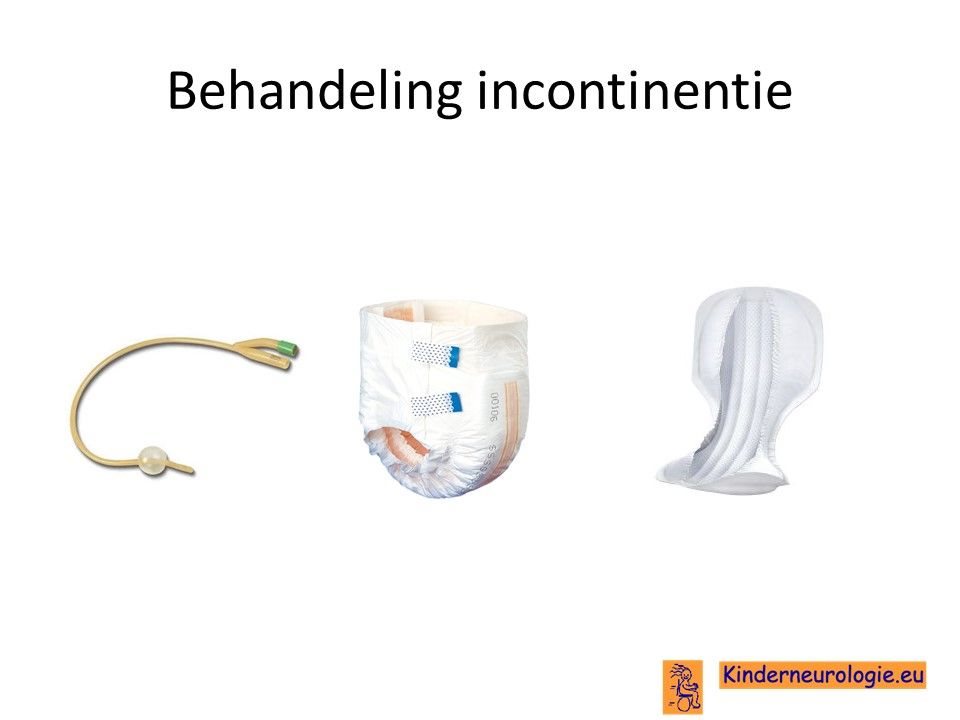
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet.

Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen. Soms lukt dit vrij gemakkelijk met een medicijn, maar bij een deel van de kinderen is het niet zo eenvoudig en zijn combinaties van medicijnen nodig om de epilepsie aanvallen zo veel mogelijk of helemaal niet meer te laten voorkomen.
Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaat geen duidelijk voorkeursmedicijn voor de behandeling van epilepsie bij kinderen met SPG50. Medicijnen die vaak gebruikt worden zijn natriumvalproaat (Depakine ®), levetiracetam (Keppra ®), clobazam (Frisium ®) en zonisamide (Zonegran®).
Bij een deel van de kinderen zal het niet lukken om de epilepsieaanvallen met medicijnen onder controle te krijgen. Er bestaan ook andere behandelingen die een goed effect kunnen hebben op de epilepsie, zoals een ketogeen dieet, een nervus vagusstimulator, of een behandeling met methylprednisolon. Ook een combinatie van deze behandelingen met medicijnen die epilepsie onderdrukken is goed mogelijk.

Behandeling slaapproblemen
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen. Soms wordt het medicijn promethazine gebruikt om kinderen beter te kunnen laten slapen. Het is altijd belangrijk om uit te sluiten dat epilepsie de oorzaak is van de slaapproblemen, in geval van epilepsie is epilepsie behandeling nodig.

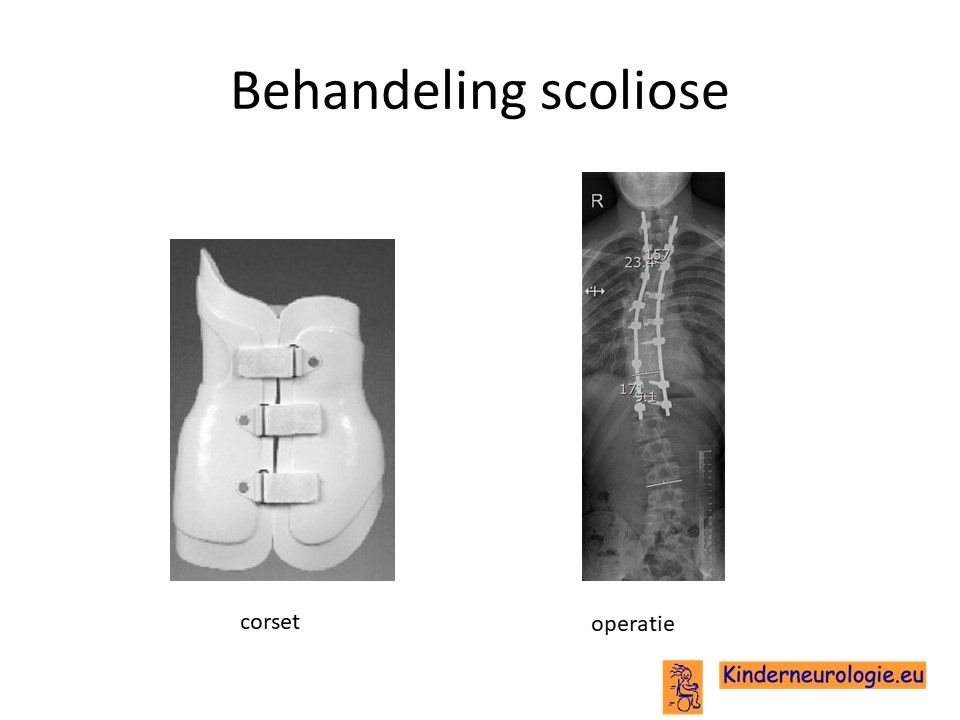
Scoliose
De mate van zijwaartse kromming van de wervelkolom moet goed in de gaten gehouden worden. Wanneer de kromming te erg wordt, kan dit problemen geven voor het goed kunnen staan en zitten en de ademhaling beïnvloeden. Wanneer de verkromming te erg wordt, kan verdere verkromming tegengegaan worden door een korset. Indien een korset onvoldoende werkt, is soms een operatie nodig waarbij de wervelkolom wordt vastgezet zodat de verkromming niet meer toe zal kunnen nemen.
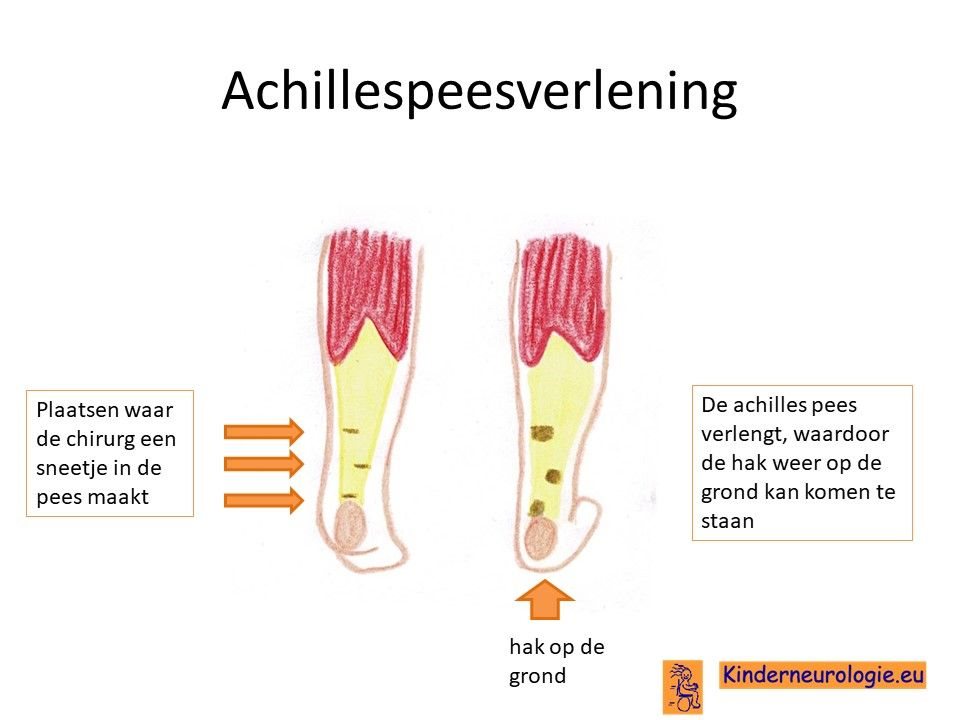
Voetcorrectie
De orthopeed kan ook in geval van een sterk afwijkende voetstand die niet meer met een steunzool gecorrigeerd kan worden, de voet opereren en in een meer neutrale stand vast zetten. Tenenloop kan verminderd worden door de achillespezen te verlengen.
Onderzoek
Er wordt onderzoek gedaan naar nieuwe behandelvormen voor SPG50. Bij muizen en ratten en apen wordt onderzocht of gentherapie een mogelijke behandelvorm zou kunnen zijn met behulp van een adeno-geassocieerd virus. Bij deze dieren blijkt het mogelijk te zijn om te zorgen dat er deels weer werkzaam AP4-eiwit aanwezig is. Of dit bij mensen ook haalbaar is en wat de bijwerkingen van deze behandeling zijn, moet nog worden uitgezocht.
Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Wat kun je als ouder zelf doen om de ontwikkeling van je kind optimaal te laten verlopen?
Bedenk dat wanneer je samen met je kind speelt, stoeit, danst, zingt, kletst, lacht en/of boekjes leest, dit ook allemaal manieren zijn waarop je kind zijn of haar hersenen traint om stappen voorwaarts te maken in de ontwikkeling. Het is dus niet zo dat alleen momenten van therapie, momenten van training zijn, wat veel ouders denken. Het is daarnaast goed om inspanning af te wisselen met ontspanning, dit is nodig om het geleerde te laten opslaan in de hersenen. De hele dag door training zonder rustmomenten, werkt juist averechts.
Daarnaast is het van onschatbare waarde je kind laten voelen dat je van hem of haar houdt, dat hij/zij geliefd is en zich mag ontwikkelen in een tempo die bij hem of haar past. Dit is extra van belang voor kinderen die zich anders ontwikkelen dan de "norm". "Goed zijn zoals je bent en gesteund te worden door mensen die van je houden is, heel belangrijk voor de ontwikkeling van een kind. Juist de ouders en de andere kinderen in het gezin die dichtbij het kind staan zijn daarin heel belangrijk om het kind daarin dit gevoel te geven. Het is goed dat ouders beseffen wat de waarde hiervan is voor het kind en welke rol zij hierin hebben.
Ook is het belangrijk om te bedenken wat goed voelt voor jullie als gezin en voor jou als ouder en waar jullie energie uithalen. Zorg ervoor dat er bewust ruimte is voor momenten die dit goede gevoel geven. Tot slot is het belangrijk dat je als ouders ook goed voor jezelf zorgt, de zorg voor een kind die zich anders ontwikkelt vraagt nog meer van ouders dan de zorg voor een kind die zich zonder problemen ontwikkelt. Het is goed om voor jezelf te zorgen of te laten zorgen, zodat je als ouder ook de energie houdt, om jouw kind te blijven begeleiden op een manier die bij jou past. Besef dat bij opvoeden hoort om te leren los laten. Veel ouders vinden dit lastig, zeker wanneer hun kind zich anders ontwikkelt dan andere kinderen. Maar het kan toch nodig zijn een deel van de zorg op bepaalde momenten uit handen te geven, ook als die ander het anders doet dan jij, je kind leert van deze verschillen en het geeft jou de mogelijk om zelf uit te rusten of nieuwe energie op te doen.

Wat kun je als gezin zelf doen om om te gaan met het hebben van een aandoening bij een gezinslid?
Als gezin van een kind waarbij er sprake is van een aandoening, is het goed om te zorgen dat jullie in de je kracht komen staan. Het is goed om te beseffen over welke denk-, emotionele-, innerlijke- en fysieke kracht jullie als gezin beschikken en hoe jullie deze kracht kunnen inzetten om goed voor ieder lid van het gezin te zorgen. Bekijk wat bij jullie als gezin past. Bekijk wat je kunt doen (of kunt laten) om deze kracht zo optimaal mogelijk in te zetten. En bedenk ook dat ieder lid van het gezin verschillende kwaliteiten heeft waarmee jullie elkaar kunnen aanvullen en kunnen versterken.
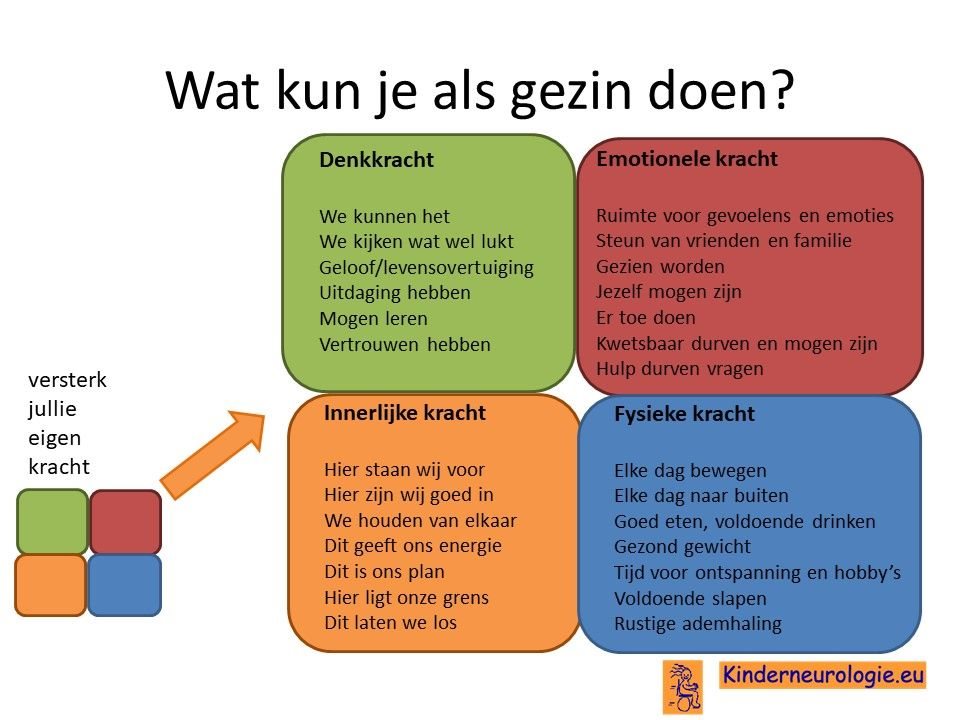
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor kinderen en hun ouders om te verwerken dat de toekomstverwachtingen er anders uit zien dan mogelijk verwacht is. Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met spastische paraplegie type 50.
Wat betekent het hebben van spastische paraplegie type 50 voor de toekomst?
Geleidelijk toename spierzwakte en spierstijfheid
Bij kinderen met spastische paraplegie type 50 nemen de spierstijfheid en de spierzwakte geleidelijk aan toe met het ouder worden. Lopen zal steeds moeilijker gaan en steeds meer kinderen en volwassenen zullen een rolstoel nodig hebben om zich te verplaatsen.

Weinig bekend over volwassenen
Er is nog weinig bekend over volwassenen met spastische paraplegie type 50. Er zijn een paar jong volwassen patiënt bekend met SPG50.
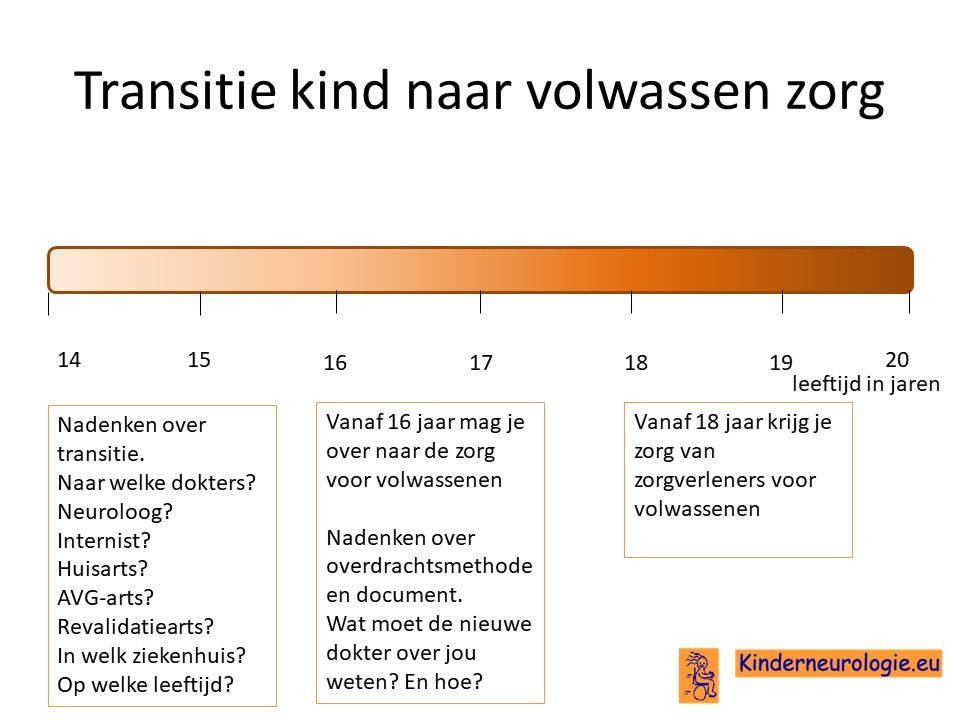
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belanrgijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
Levensverwachting
Er is weinig bekend over de levensverwachting van kinderen en volwassenen met SPG50. De levensverwachting kan normaal zijn.
Kinderen krijgen
Het hebben van SPG50 heeft voor zover bekend geen effect op de vruchtbaarheid. De kans is klein dat een van de kinderen ook spastische paraplegie type 50 zal krijgen. Dit kan alleen wanneer de partner drager is van een fout in het AP4M1-gen of zelf SPG50 heeft, de kans hierop is klein.
Wanneer beide partners SPG50 hebben, dan hebben kinderen 100% kans om zelf ook SPG50 te krijgen.
Hebben broertjes en zusjes ook een verhoogde kans op het krijgen van spastische paraplegie type 50?
Erfelijke ziekte
Spastische paraplegie type 50is een erfelijke ziekte. Meestal blijken beide ouders drager te zijn van een foutje in het AP4M1-gen. Broertjes en zusjes hebben dan 25% kans om zelf ook SPG50 te krijgen. Of broertjes en zusjes hier in dezelfde, in minder mate of in ernstigere mate last van krijgen valt van te voren niet goed te voorspellen.
Een klinisch geneticus kan daar meer informatie over geven.

Familiebrief
Het hebben van een genetische aandoening kan soms ook consequenties hebben voor andere familieleden dan alleen de jongere en zijn gezin. Er kan een kans bestaan dat deze aandoening bij meerdere familieleden voorkomt. Een klinisch geneticus maakt meestal een familiebrief. Hierin wordt uitgelegd wat de aandoening inhoudt, waar meer informatie te vinden is over de aandoening en waarin vermeld staat of familieleden een verhoogde kans hebben om ook zelf deze aandoening te hebben. Met deze brief kunnen familieleden die dat willen via de huisarts verwezen worden naar een klinisch geneticus.
Prenatale diagnostiek
Wanneer ouders kinderwens hebben en eerder een kind met een spastische paraplegie type 50 hebben gekregen, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). Hoeveel last een kind daarvan zal hebben, valt van te voren niet te voorspellen. De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica. Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.pns.nl

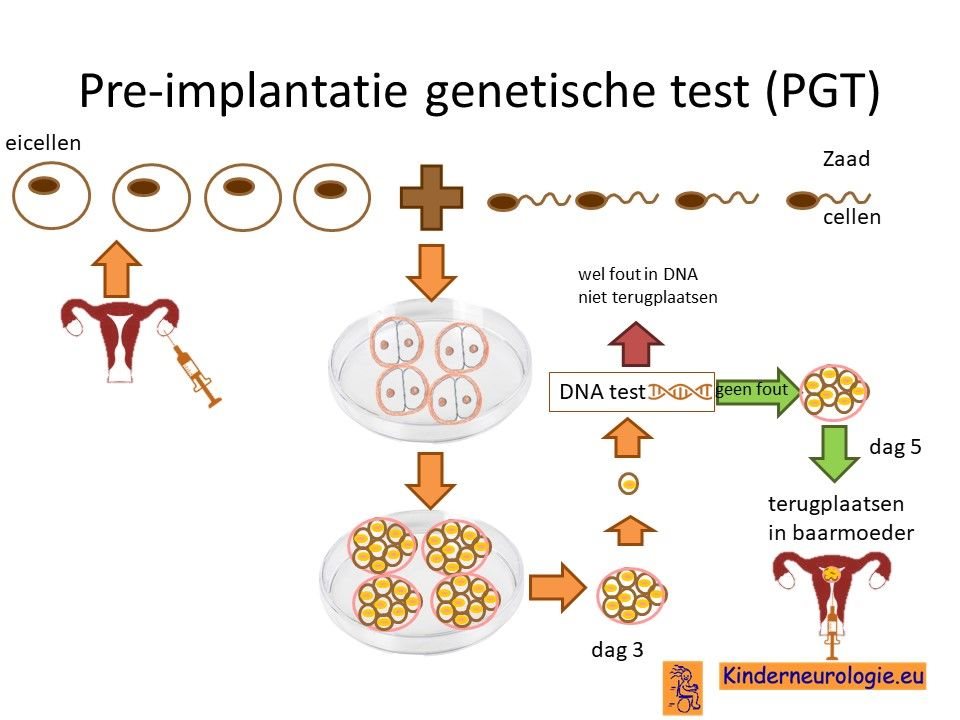
Preïmplantatie Genetische Test (PGT)
Stellen die eerder een kindje hebben gehad met SPG50 kunnen naast prenatale diagnostiek ook in aanmerking voor een preïmplantatie genetische test (PGT.) Bij PGT wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van SPG50. Alleen embryo’s zonder de aanleg voor SPG50, komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgtnederland.nl.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links en verwijzingen
www.hersenstichting.nl
(stichting die bekendheid geeft aan verschillende hersenaandoeningen)
(website die zich inzet voor mensen met HSP)
Referenties
- Adaptor protein complex 4 deficiency causes severe autosomal-recessive intellectual disability, progressive spastic paraplegia, shy character, and short stature. Abou Jamra R, Philippe O, Raas-Rothschild A, Eck SH, Graf E, Buchert R, Borck G, Ekici A, Brockschmidt FF, Nöthen MM, Munnich A, Strom TM, Reis A, Colleaux L. Am J Hum Genet. 2011 Jun 10;88(6):788-795
- Adaptor protein complex-4 (AP-4) deficiency causes a novel autosomal recessive cerebral palsy syndrome with microcephaly and intellectual disability. Moreno-De-Luca A, Helmers SL, Mao H, Burns TG, Melton AM, Schmidt KR, Fernhoff PM, Ledbetter DH, Martin CL. J Med Genet. 2011;48:141-4.
- Adaptor protein complex 4 deficiency: a paradigm of childhood-onset hereditary spastic paraplegia caused by defective protein trafficking. Behne R, Teinert J, Wimmer M, D'Amore A, Davies AK, Scarrott JM, Eberhardt K, Brechmann B, Chen IP, Buttermore ED, Barrett L, Dwyer S, Chen T, Hirst J, Wiesener A, Segal D, Martinuzzi A, Duarte ST, Bennett JT, Bourinaris T, Houlden H, Roubertie A, Santorelli FM, Robinson M, Azzouz M, Lipton JO, Borner GHH, Sahin M, Ebrahimi-Fakhari D. Hum Mol Genet. 2020;29:320-334
- Defining the clinical, molecular and imaging spectrum of adaptor protein complex 4-associated hereditary spastic paraplegia. Ebrahimi-Fakhari D, Teinert J, Behne R, Wimmer M, D'Amore A, Eberhardt K, Brechmann B, Ziegler M, Jensen DM, Nagabhyrava P, Geisel G, Carmody E, Shamshad U, Dies KA, Yuskaitis CJ, Salussolia CL, Ebrahimi-Fakhari D, Pearson TS, Saffari A, Ziegler A, Kölker S, Volkmann J, Wiesener A, Bearden DR, Lakhani S, Segal D, Udwadia-Hegde A, Martinuzzi A, Hirst J, Perlman S, Takiyama Y, Xiromerisiou G, Vill K, Walker WO, Shukla A, Dubey Gupta R, Dahl N, Aksoy A, Verhelst H, Delgado MR, Kremlikova Pourova R, Sadek AA, Elkhateeb NM, Blumkin L, Brea-Fernández AJ, Dacruz-Álvarez D, Smol T, Ghoumid J, Miguel D, Heine C, Schlump JU, Langen H, Baets J, Bulk S, Darvish H, Bakhtiari S, Kruer MC, Lim-Melia E, Aydinli N, Alanay Y, El-Rashidy O, Nampoothiri S, Patel C, Beetz C, Bauer P, Yoon G, Guillot M, Miller SP, Bourinaris T, Houlden H, Robelin L, Anheim M, Alamri AS, Mahmoud AAH, Inaloo S, Habibzadeh P, Faghihi MA, Jansen AC, Brock S, Roubertie A, Darras BT, Agrawal PB, Santorelli FM, Gleeson J, Zaki MS, Sheikh SI, Bennett JT, Sahin M. Brain. 2020;143:2929-2944
- Systematic Analysis of Brain MRI Findings in Adaptor Protein Complex 4-Associated Hereditary Spastic Paraplegia. Ebrahimi-Fakhari D, Alecu JE, Ziegler M, Geisel G, Jordan C, D'Amore A, Yeh RC, Akula SK, Saffari A, Prabhu SP, Sahin M, Yang E; International AP-4-HSP Registry and Natural History Study. Neurology. 2021;97:e194
- Putative founder effect of Arg338* AP4M1 (SPG50) variant causing severe intellectual disability, epilepsy and spastic paraplegia: Report of three families. Becker A, Felici C, Lambert L, de Saint Martin A, Abi-Warde MT, Schaefer E, Zix C, Zamani M, Sadeghian S, Zeighami J, Seifi T, Azizimalamiri R, Shariati G, Galehdari H, Selig M, Ding C, Duerinckx S, Pirson I, Abramowicz M, Clément G, Leheup B, Jonveaux P, Lefort G, Bronner M, Renaud M, Bonnet C. Clin Genet. 2023;103:346-351
- Intrathecal AAV9/AP4M1 gene therapy for hereditary spastic paraplegia 50 shows safety and efficacy in preclinical studies. Chen X, Dong T, Hu Y, De Pace R, Mattera R, Eberhardt K, Ziegler M, Pirovolakis T, Sahin M, Bonifacino JS, Ebrahimi-Fakhari D, Gray SJ. J Clin Invest. 2023 May;133:e164575.
- The Reelin receptor ApoER2 is a cargo for the adaptor protein complex AP-4: Implications for Hereditary Spastic Paraplegia. Caracci MO, Pizarro H, Alarcón-Godoy C, Fuentealba LM, Farfán P, De Pace R, Santibañez N, Cavieres VA, Pástor TP, Bonifacino JS, Mardones GA, Marzolo MP. Prog Neurobiol. 2024;234:102575
- High-content screening identifies a small molecule that restores AP-4-dependent protein trafficking in neuronal models of AP-4-associated hereditary spastic paraplegia. Saffari A, Brechmann B, Böger C, Saber WA, Jumo H, Whye D, Wood D, Wahlster L, Alecu JE, Ziegler M, Scheffold M, Winden K, Hubbs J, Buttermore ED, Barrett L, Borner GHH, Davies AK, Ebrahimi-Fakhari D, Sahin M. Nat Commun. 2024;15:584.
Laatst bijgewerkt: 4 maart 2026 voorheen: 26 juni 2024, 31 mei 2023, 2 november 2022 en 5 februari 2022
Auteur: JH Schieving
