Wat is het velocardiofaciaal syndroom?
Het velocardiofaciaal syndroom is een erfelijke aangeboren aandoening veroorzaakt door een specifieke fout in het erfelijk materiaal van chromosoom 22. Kinderen met het velocardiofaciaal syndroom hebben een typisch uiterlijk, vaak een gespleten lip of gehemelte (schisis) in combinatie met een aangeboren hartafwijking.
Hoe wordt het velocardiofaciaal syndroom ook wel genoemd?
De term velocardiofaciaal verwijst naar de meest in het oogspringende afwijkingen bij dit syndroom, namelijk een gespleten lip en gehemelte (hier verwijst de term velo naar), een hartafwijking (hier verwijst de term cardio naar) en typische gezichtsvorm (hier verwijst de term faciaal naar)
Het velocardiofaciaal syndroom wordt ook wel afgekort met de letters VCF-syndroom of VCFS.
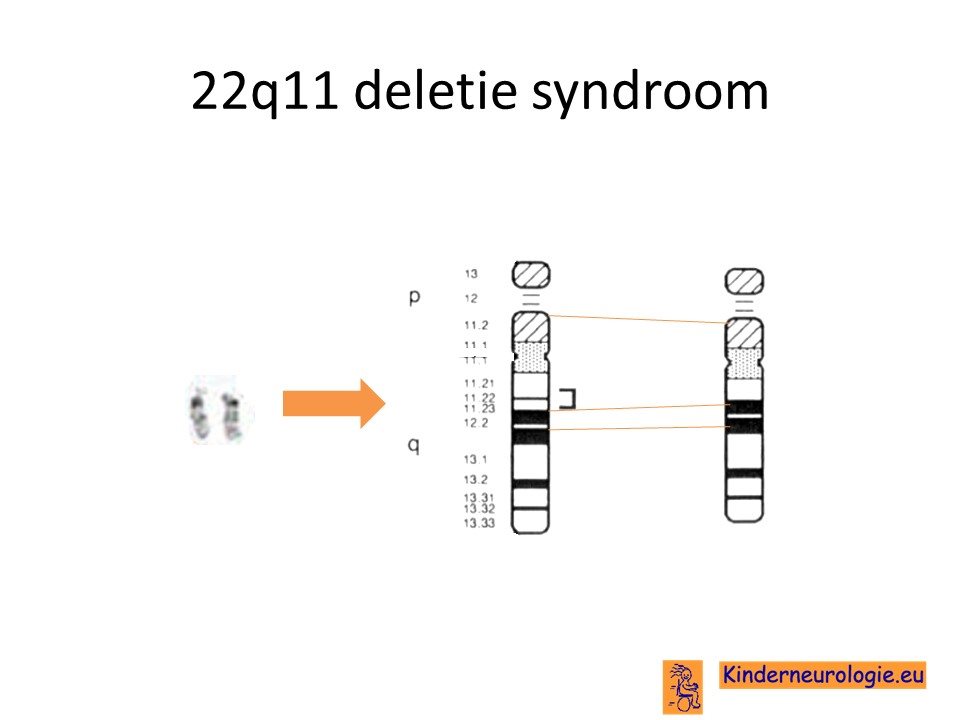
22q11 deletie syndroom
Het velocardiofaciaal syndroom wordt ook wel het 22q11 micodeletiesyndroom genoemd. Op het 22e chromosoom ontbreekt namelijk op een specifieke plek een klein stukje erfelijk materiaal. Deze specifiek plek wordt 22q11 genoemd. Het ontbreken van een klein stukje erfelijk materiaal wordt een microdeletie genoemd.
Sprintzen syndroom
Een oude naam voor het velocardiofaciaal syndroom is het Sprintzen syndroom, genoemd naar een KNO-arts die dit syndroom beschreven heeft.
DiGeorge syndroom
Het DiGeorge syndroom vertoont veel kenmerken van het velocardiofaciaal syndroom en wordt nu als variant van dit syndroom beschouwd worden.
Hoe vaak komt het velocardiofaciaal syndroom voor?
Het velocardiofaciaal syndroom komt ongeveer bij één op de 4000-5000 pasgeboren kinderen voor. Een deel van de kinderen heeft zo weinig symptomen dat bij hen de diagnose niet eens gesteld zal zijn. Geschat wordt er jaarlijks in Nederland 50 kinderen met het 22q11 deletie syndroom geboren worden.

Bij wie komt het velocardiofaciaal syndroom voor?
Het velocardiofaciaal syndroom is al voor de geboorte aanwezig. Soms wordt de diagnose al kort na de geboorte gesteld, bijvoorbeeld wanneer kinderen een aangeboren hartafwijking hebben in combinatie met een lip- en gehemeltespleet. Wanneer er geen sprake is van deze afwijkingen, kan het soms vele jaren duren voordat de diagnose gesteld wordt.
Het velocardiofaciaal syndroom komt zowel bij jongens als bij meisjes voor.
Wat is de oorzaak van het velocardiofaciaal syndroom?
Fout in erfelijk materiaal
Het velocardiofaciaal syndroom wordt veroorzaakt door een fout in het erfelijk materiaal, het DNA. De fout in het DNA ligt bij het velocardiofaciaal syndroom op het 22 e chromosoom.
De plaats waar deze fout op het DNA zit wordt 22q11 genoemd. Op deze plaats ontbreekt een klein stukje van het erfelijk materiaal.
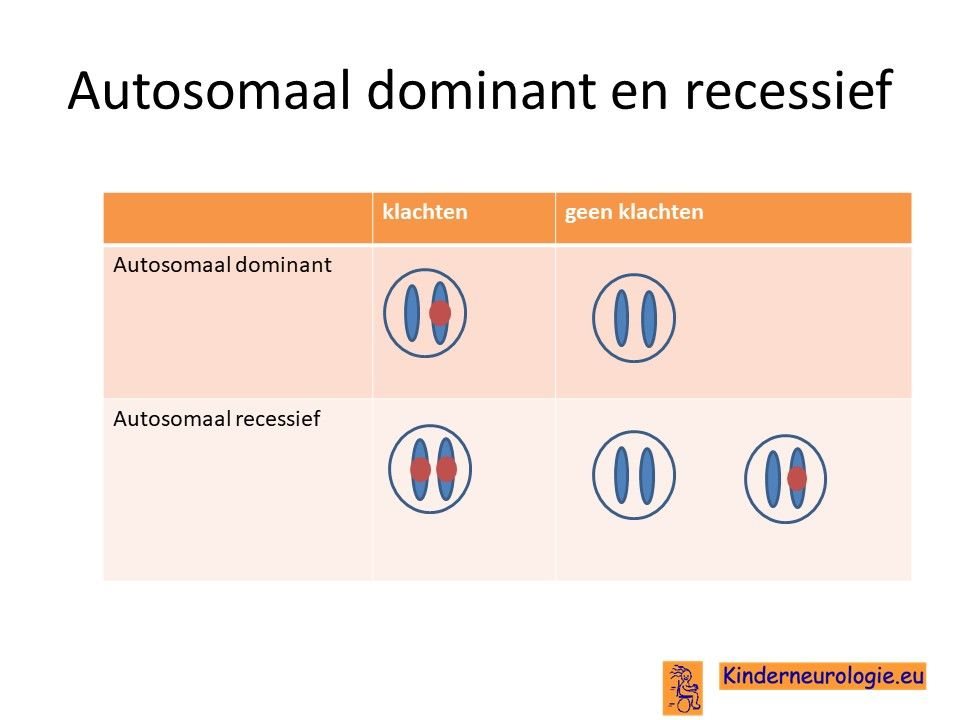
Autosomaal dominant
22q11deletie syndroom is een zogenaamd autosomaal dominant overervend syndroom. Dit houdt in dat het missen van het stukje 22q11 op één van de twee chromosomen 22 al zorgt voor het ontstaan van klachten. Dit in tegenstelling tot een zogenaamd autosomaal recessieve aandoening, hierbij kinderen pas klachten wanneer beide chromosomen op dezelfde plaats een fout bevatten.
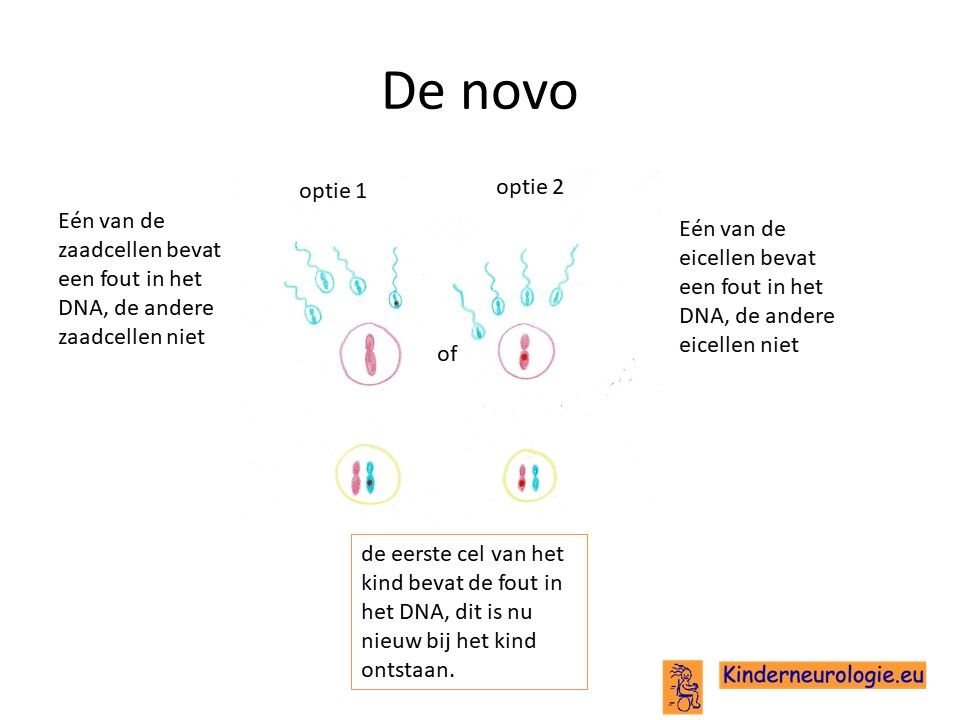
Bij het kind zelf ontstaan
Bij een groot deel van de kinderen met 22q11deletie is de fout op chromosoom 22 bij het kind zelf ontstaan. De ouders hebben dan zelf geen 22q11 deletie syndroom. Dit wordt ook wel de novo genoemd, wat nieuw ontstaan betekend.
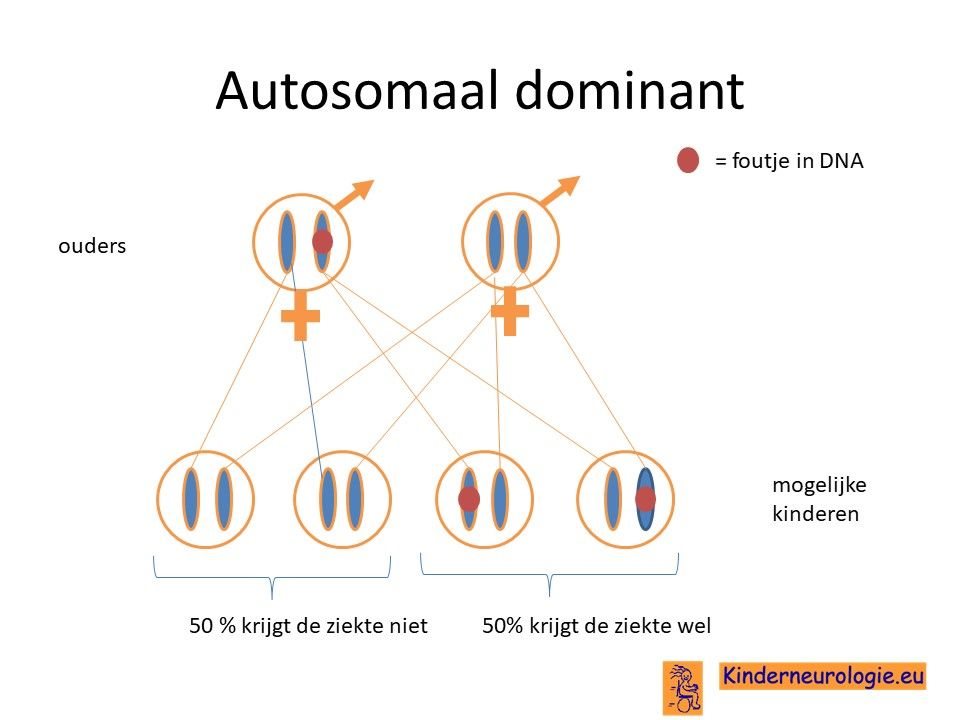
Overgeërfd van een ouder
Een op de tien kinderen heeft de fout in het erfelijk materiaal geërfd van een van de ouders die zelf ook een fout in het op chromosoom 22 heeft. Soms was dit al bekend, maar soms wordt de diagnose bij de ouder pas gesteld wanneer de diagnose bij het kind gesteld wordt.
Ontwikkeling
Door de fout op de plaats 22q11 verloopt de ontwikkeling van het embryo vroeg in de zwangerschap anders dan zou moeten. De derde en vierde kieuwboog wordt minder goed aangelegd. Uit deze derde kieuwboog ontstaat normaal het hart en de grote bloedvaten, de zwezerik, de bijschildklieren en het gezicht. Vandaar dat dit leidt tot de specifieke symptomen van het velocardiofaciaal syndroom.
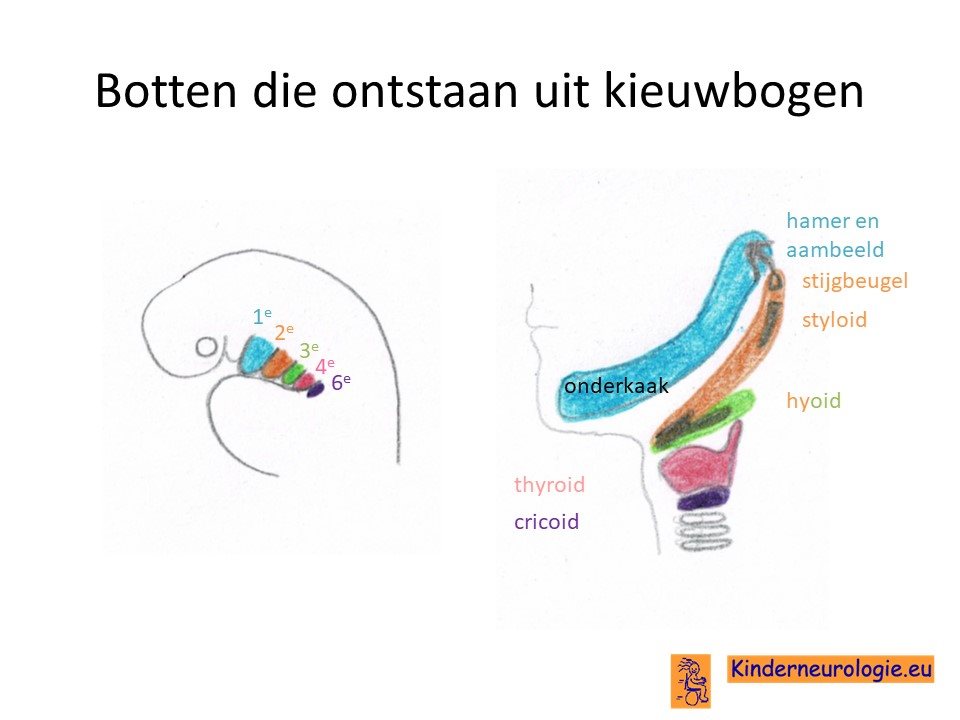
Thymus
Bij een groot deel van de kinderen met het 22q11 deletie syndroom is de thymus niet goed aangelegd. De thymus is belangrijk voor het ontwikkelen van afweer tegen infecties. Dit maakt kinderen met het 22q11 deletie syndroom gevoeliger voor het krijgen van infecties.
Wat zijn de symptomen van het velocardiofaciaal syndroom?
Variatie in ernst
Er bestaat een grote variatie in klachten tussen verschillende kinderen met het velocardiofaciaal syndroom. Niet alle kinderen met het velocardiofaciaal syndroom hebben alle onderstaande klachten, ook komen de kenmerkende klachten zoals een gespleten gehemelte of een hartafwijking niet altijd voor.
De ernst van de symptomen kan variëren van kind tot kind.

Jouw kind is uniek
Bedenk dat onderstaande symptomen kunnen voorkomen bij jouw kind, maar ook niet allemaal zullen voorkomen. Jouw kind is uniek en veel meer dan een kind met deze aandoening. Het lezen van mogelijke symptomen die kunnen voorkomen, kan ouders het gevoel geven dat er alleen maar aandacht is voor de beperkingen van het kind. Dat is zeer zeker niet de bedoeling. Jouw kind is bijvoorbeeld lief, grappig, gevoelig, gezellig,sociaal, vindingrijk, nieuwsgierig, ondeugend, enthousiast,een zonnestraaltje, creatief en/of innemend en dat vind je niet terug in onderstaande symptomen die kunnen horen bij dit syndroom. Dat kan ook niet, want die eigenschappen maken jouw kind nu eenmaal uniek. Blijf daar vooral naar kijken en zie deze symptomen meer als achtergrondinformatie die je kunnen helpen om te begrijpen wat er met je kind aan de hand zou kunnen zijn wanneer jouw kind zich anders ontwikkelt of ergens last van heeft. Deze informatie kan jullie als ouders en hulpverleners een handvat geven wat hiervoor een mogelijke verklaring kan zijn.

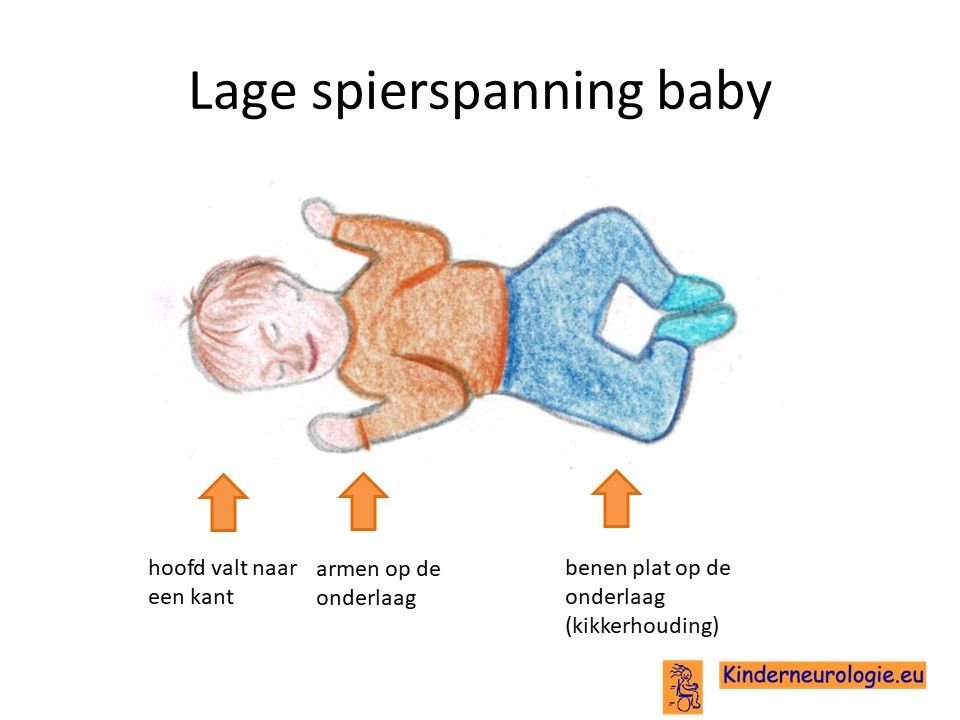
Lage spierspanning
Jonge kinderen met het 22q11deletie syndroom zijn vaak slap in hun spieren. Ze moeten goed vastgehouden en ondersteund worden wanneer ze opgetild worden. Door de lagere spierspanning is het voor kinderen lastiger om hun hoofdje op te tillen. Het duurt vaak langer voordat kinderen dit kunnen. Hierdoor kost het leren zitten, kruipen en staan ook meer tijd. Ook hebben kinderen door de lage spierspanning vaak platvoeten.
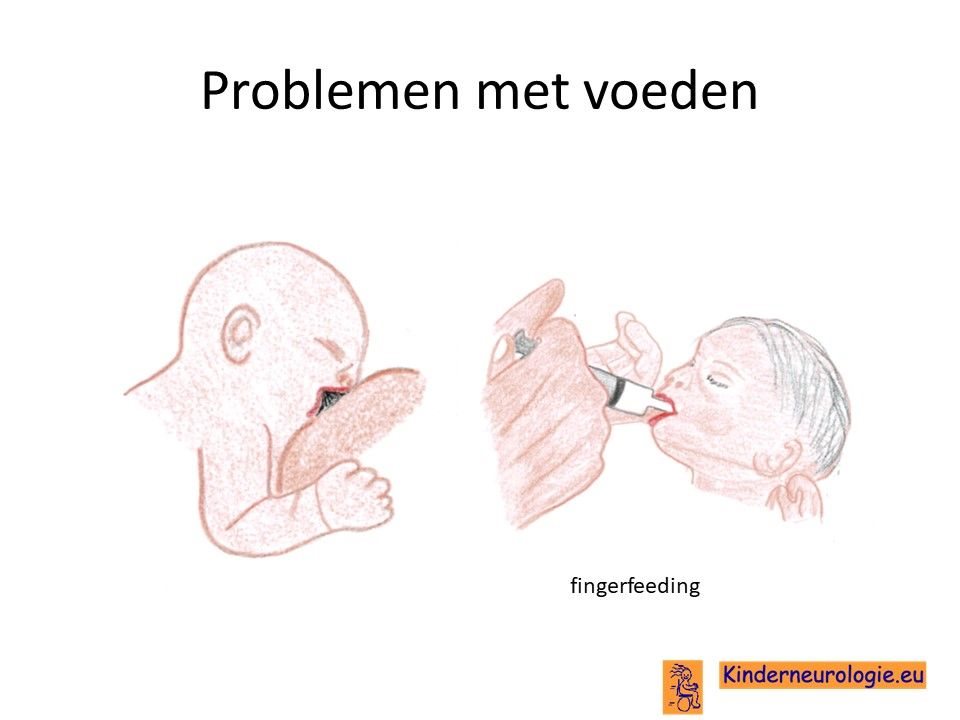
Problemen met drinken
Baby’s met het 22q11deletie syndroom hebben vaak problemen met drinken. Ze pakken de borst of de speen van de fles maar moeilijk. Vaak laten kinderen na korte tijd drinken de borst of de speen al weer los. Het kost vaak veel tijd om kinderen met deze aandoening voeding te geven. Met het ouder worden gaat het eten en drinken steeds beter en hebben de meeste kinderen hier geen problemen meer mee.
Ontwikkelingsachterstand
Kinderen met het 22q11deletie syndroom ontwikkelen zich langzamer dan hun leeftijdsgenoten. Ze gaan later rollen, zitten en staan dan hun leeftijdsgenoten. De meeste kinderen met het velocardiofaciaal syndroom zijn uiteindelijk in staat om zelfstandig te lopen vlak voor hun tweede levensjaar. Het lopen gaat vaak houterig, kinderen vallen gemakkelijker dan andere kinderen. Ook hebben kinderen vaak de neiging om op hun tenen te lopen.
Kinderen met deze aandoening hebben vaak ook moeite met het leren van tekenen, plakken, knippen en schrijven. Zij zijn vaak wat onhandig hierin. Deze onhandigheid wordt ook wel dyspraxie genoemd.
Problemen met praten
Voor kinderen met het 22q11deletie syndroom is het moeilijker om te leren praten. De eerste woordjes komen vaak later dan gebruikelijk. De meeste kinderen gaan pas rond hun tweede-derde levensjaar praten. De meeste kinderen zijn in staat om te leren in korte zinnen te praten. Kinderen vinden het vaak moeilijk om te vertellen wat ze hebben mee gemaakt of hoe ze zich voelen. Het begrijpen van taal van anderen gaat kinderen met dit syndroom vaak beter af dan het zelf spreken. Vaak hebben kinderen met het velocardiofaciaal syndroom een goed geheugen voor taal.
Kinderen met dit syndroom hebben ook vaak een lagere spierspanning in het gezicht, waardoor ze de woorden en zinnen minder duidelijk uitspreken en voor onbekende soms moeilijker verstaanbaar zijn. De spraak klinkt erg nasaal. Een deel van de kinderen heeft een spraakapraxie, zij vinden het heel moeilijk om de juiste klanken te vormen.
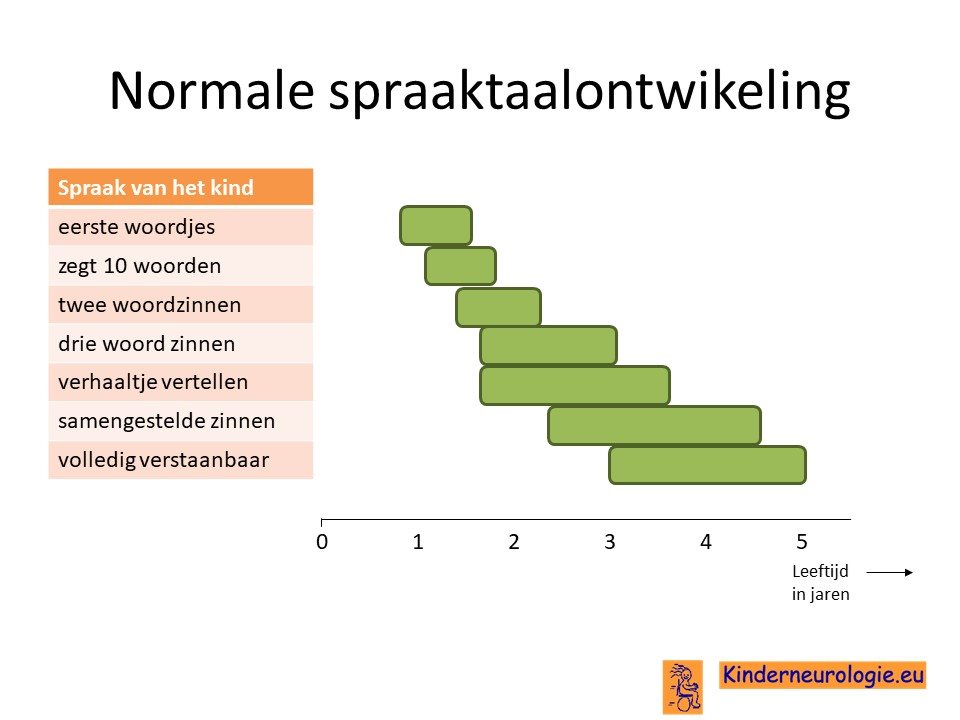
Problemen met leren
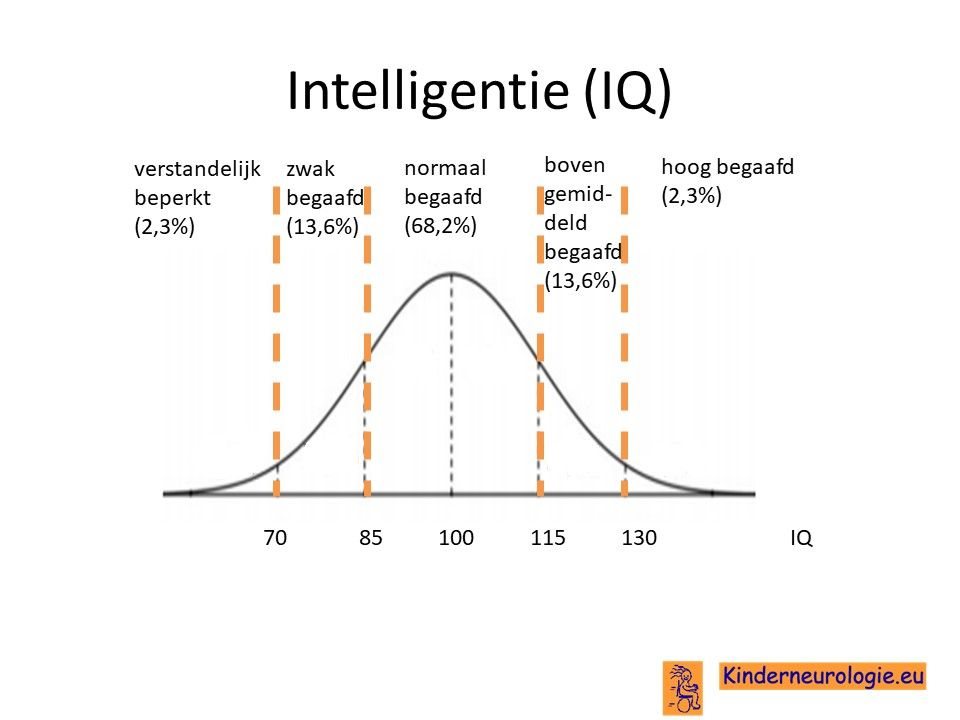
Kinderen met het 22q11deletie syndroom hebben vaak problemen met leren. De ernst van deze leerproblemen varieert van licht, kinderen die normaal onderwijs met ondersteuning kunnen volgen, tot zeer ernstig, kinderen die nauwelijks in staat zijn om iets te leren. Bij een deel van de kinderen is het IQ lager dan 70, de grens waaronder wordt gesproken van een verstandelijke beperking. Een ander deel van de kinderen heeft een IQ tussen de 70 en 85, bij hen wordt er gesproken van zwakbegaafdheid. Er zijn ook kinderen die een normaal IQ hebben.
Gedragsproblemen
Gedragsproblemen komen vaak voor bij kinderen met het velocardiofaciaal syndroom. Meestal gaat het om aandachts-en concentratiestoornissen in combinatie met hyperactiviteit en impulsiviteit (ADHD). Kinderen flapperen vaak met hun handen wanneer ze opgewonden of enthousiast zijn, sommige kinderen bijten op hun handen of vingers van opwinding.
Een deel van de kinderen heeft autistiforme kenmerken: ze maken weinig oogcontact en ze houden van vaste rituelen en hebben moeite met veranderingen. Vaak verloopt het contact met volwassen beter dan het contact met leeftijdsgenoten.
Emotionele uitbarstingen en stemmingswisselingen komen vaak voor bij kinderen met het velocardiofaciaal syndroom. Kinderen met het velocardiofaciaal syndroom zijn vaak wat angstiger aangelegd, ze zijn bijvoorbeeld bang in het donker of bang om alleen gelaten te worden. Problemen met het zelfvertrouwen komen regelmatig voor.
Oudere kinderen kunnen last hebben van het horen van stemmen. Een op de tien kinderen met het velocardiofaciaal syndroom krijgt op volwassen leeftijd last van psychoses, obsessief-compulsieve stoornis of van manisch-depressiviteit.
Laag calcium
Kinderen met het velocardiofaciaal syndroom hebben vaak een laag calcium gehalte in het bloed. Dit komt omdat de bijschildklieren die normaal gesproken het calciumgehalte in het bloed op peil houden, niet goed functioneren.
Dit hoeft verder geen betekenis te hebben, maar kan de oorzaak zijn van epileptische aanvallen met name tijdens het eerste levensjaar.
Meestal normaliseert het calciumgehalte na het eerste levensjaar.
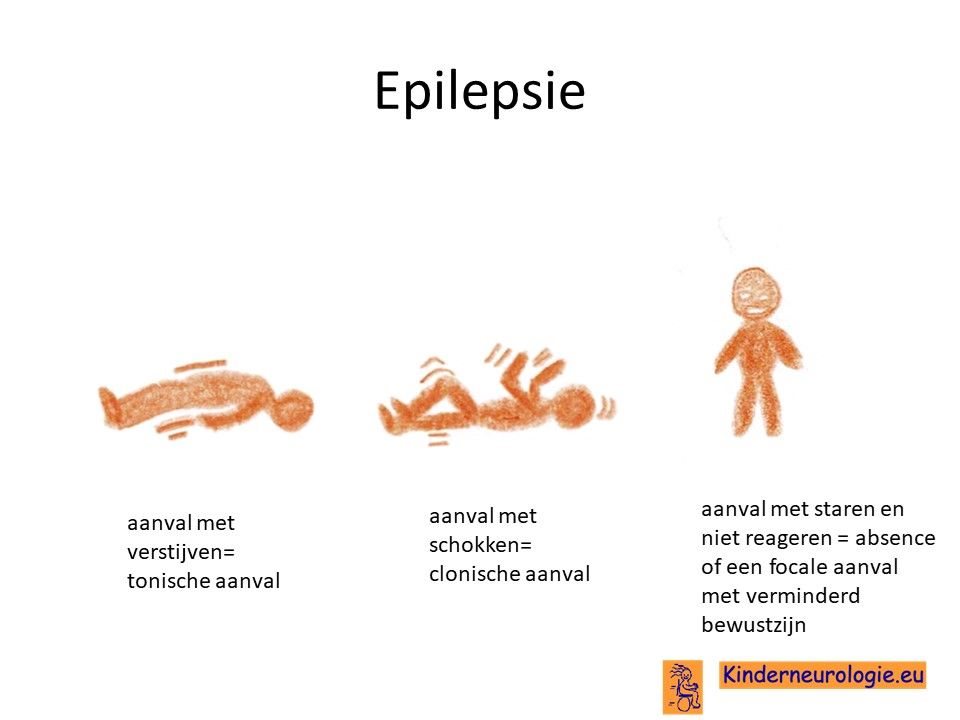
Epilepsie
Vier op de tien jonge kinderen met het velocardiofaciaal syndroom heeft last van epilepsie aanvallen. Meestal worden deze veroorzaakt door een verlaagd calciumgehalte in het bloed.
Bij één op de twintig kinderen met het velocardiofaciaal syndroom komt epilepsie voor.
Problemen met slapen
Bij kinderen met het velocardiofaciaal syndroom komen vaker slaapproblemen voor. Het kan gaan om problemen met inslapen en/of problemen met doorslapen. Een deel van de kinderen heeft last van snurken of zelfs van OSAS.

Uiterlijke kenmerken
Kinderen met het velocardiofaciaal syndroom hebben vaak een typisch uiterlijk. De hoofdomvang kan klein zijn. Het gezicht is vaak lang en smal. De wenkbrauwen zijn smal. De oogspleet is klein en de ogen hebben een amandelvormige vorm. De oren staan vaak laag op het hoofd en zijn wat afstaand. De neus is recht en de neusbrug is breed zodat het lijkt alsof de ogen wat verder uit elkaar staan. Bij oudere kinderen is neuspunt breed en vierkant, de neusvleugels zijn juist erg dun. Bij kleine kinderen hangt het mondje vaak wat open. De onderkaak is klein en staat wat naar achteren.
De meeste kinderen hebben opvallend lange fijngevormde vingers. Kinderen met het velocardiofaciaal syndroom zijn vaak fijn gebouwd en zijn gemiddeld wat kleiner van lengte dan kinderen zonder dit syndroom.
Problemen met zien
Kinderen met het velocardiofaciaalsyndroom hebben vaker last van scheelzien. Een deel van de kinderen heeft een bril nodig om goed te kunnen zien. Ook is het risico op het krijgen van de oogaandoening glaucoom (verhoogde oogboldruk) en staar (cataract) verhoogd.
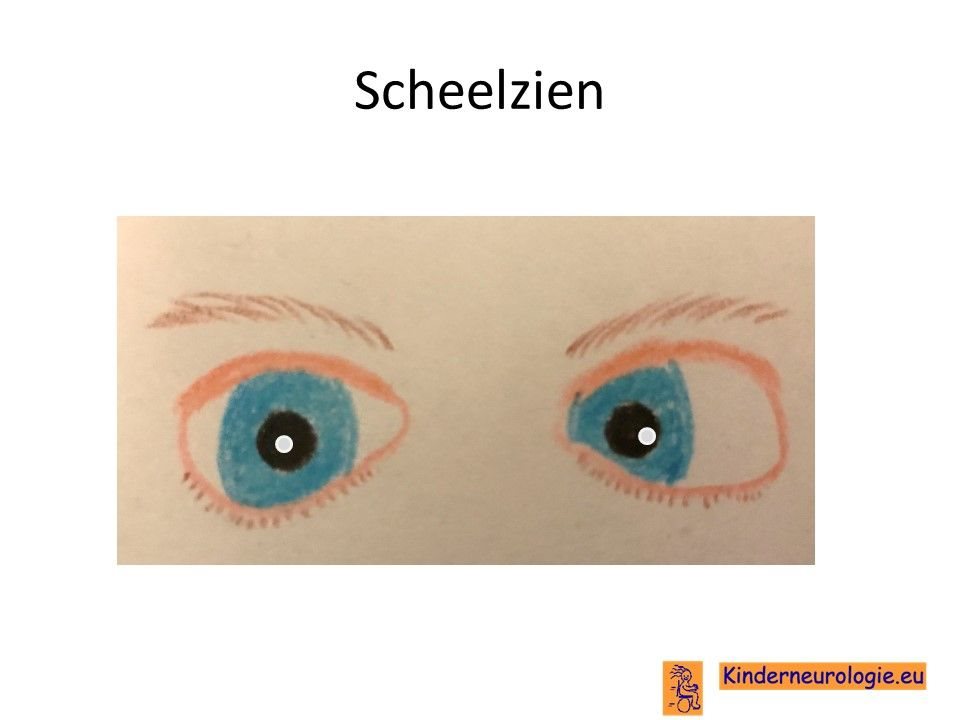
Problemen met horen
Kinderen met het 22q11 deletie syndroom zijn gevoelig voor het krijgen van een oorontsteking of van vocht achter het trommelvlies waardoor zij slechter kunnen horen.

Problemen met praten
Kinderen met het 22q11 deletie syndroom met een schisis kunnen een zogenaamde nasale spraak hebben. Hun stem klinkt dan als die van iemand die verkouden is, zonder dat er sprake is van verkoudheid.
Voedingsproblemen
Bij pasgeboren kinderen met het velocardiofaciaal syndroom komen vaker voedingsproblemen voor. Ze hebben moeite met drinken en verslikken zich gemakkelijk.
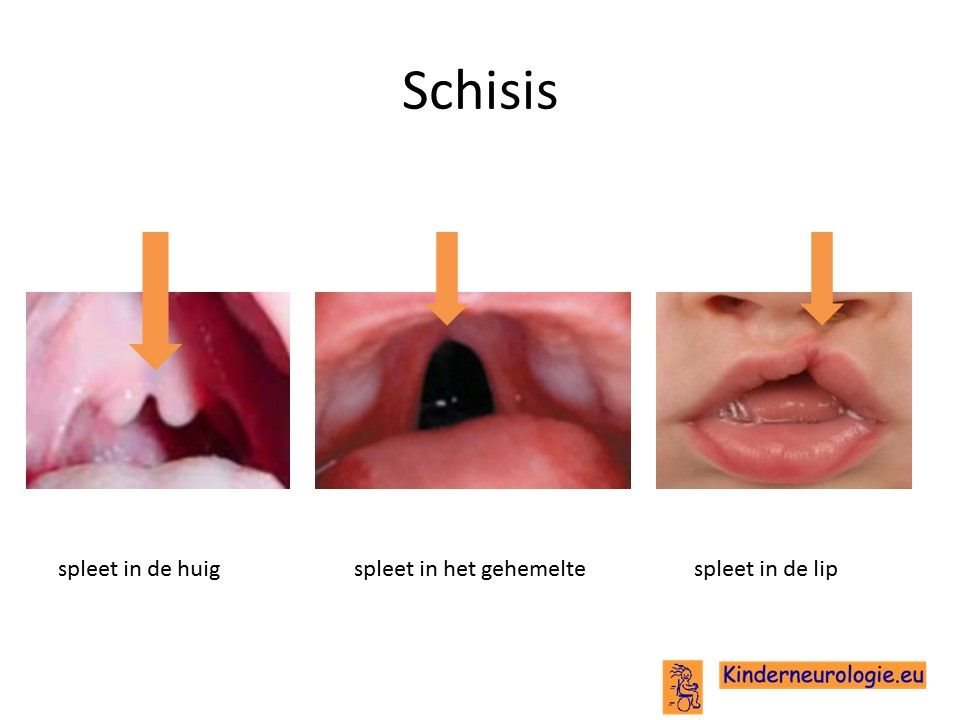
Gespleten gehemelte
Bij twee op de drie kinderen met het velocardiofaciaal syndroom komt regelmatig een gespleten lip of gehemelte voor. Dit wordt een schisis genoemd. Een schisis kan aan een of twee kanten voorkomen. Soms is alleen de lipgespleten, meestal doen ook de kaak en het gehemelte mee.
Bij een groot deel van de kinderen met een velocardiofaciaal syndroom zijn er aan de lip geen afwijkingen te zien die wijzen op een schisis, maar worden er in de mond wel afwijkingen gezien die daar bij passen. Een schisis kan zorgen voor problemen met praten, problemen met eten en drinken en frequente infecties van de keel, neus en oren.
Een schisis in combinatie met een kleine terugwijkende onderkaak en een naar buiten staande tong wordt ook wel een Robin-Sequentie genoemd.
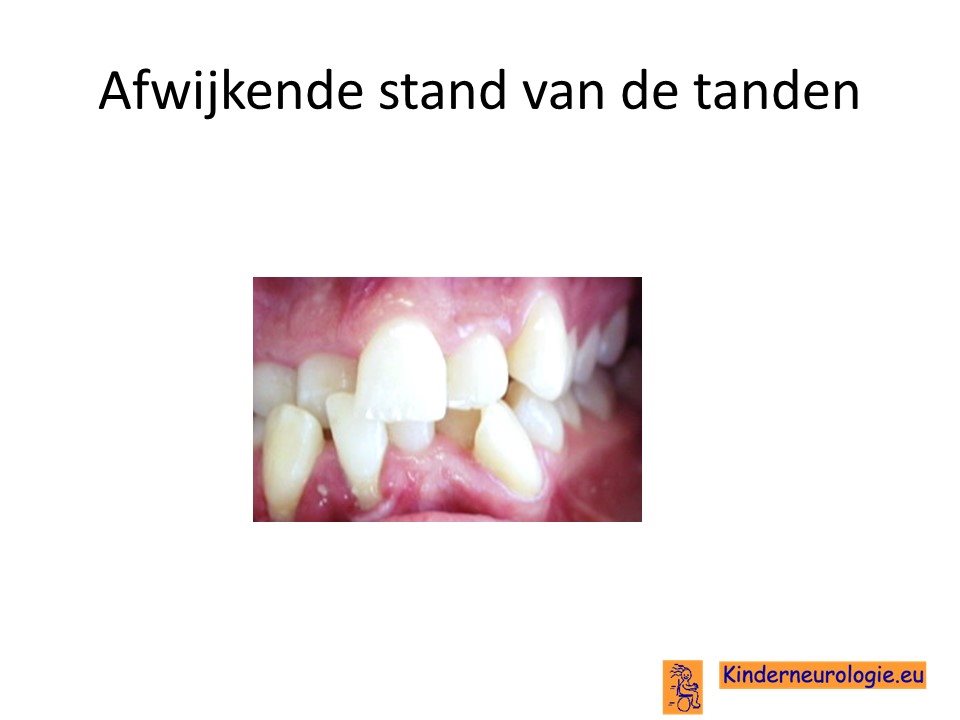
Gebit
Een groot deel van de kinderen heeft een slecht gebit waarin gemakkelijk gaatjes ontstaan. Vaak staan de tanden en kiezen niet netjes op een rij, waardoor afbijten en kauwen lastiger is. Er kunnenntanden en kiezen ontbreken.
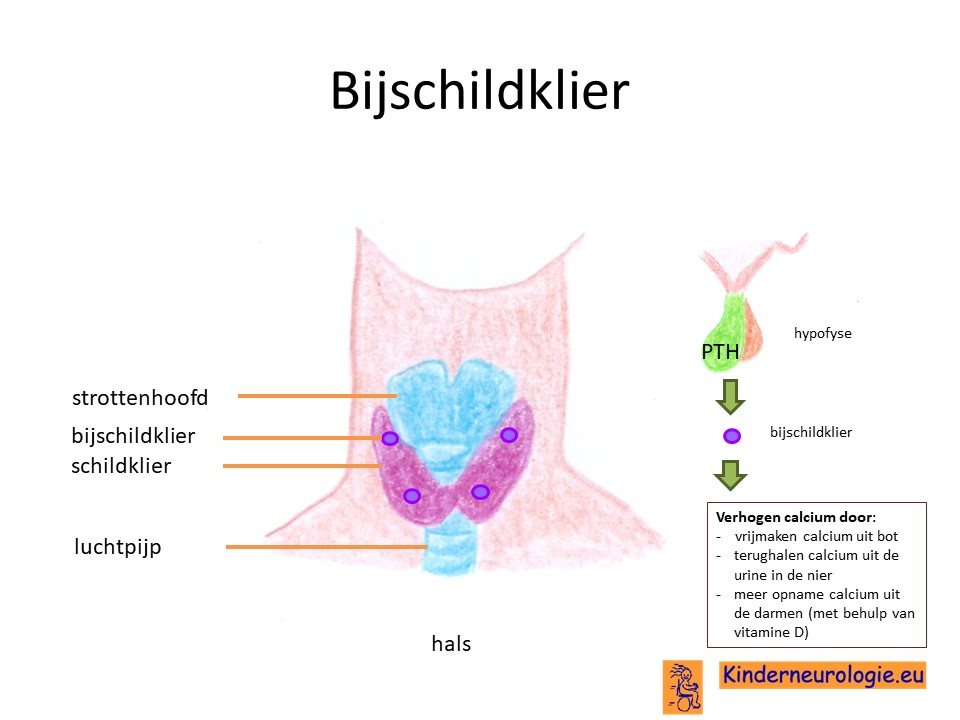
Bijschildklier
Bij een deel van de kinderen is de bijschildklier niet goed aangelegd. De bijschildklier speelt een belangrijke rol bij het op peil houden van de hoeveelheid calcium in het bloed. Bij een op de 100 kinderen werkt de schildklier ook te traag.
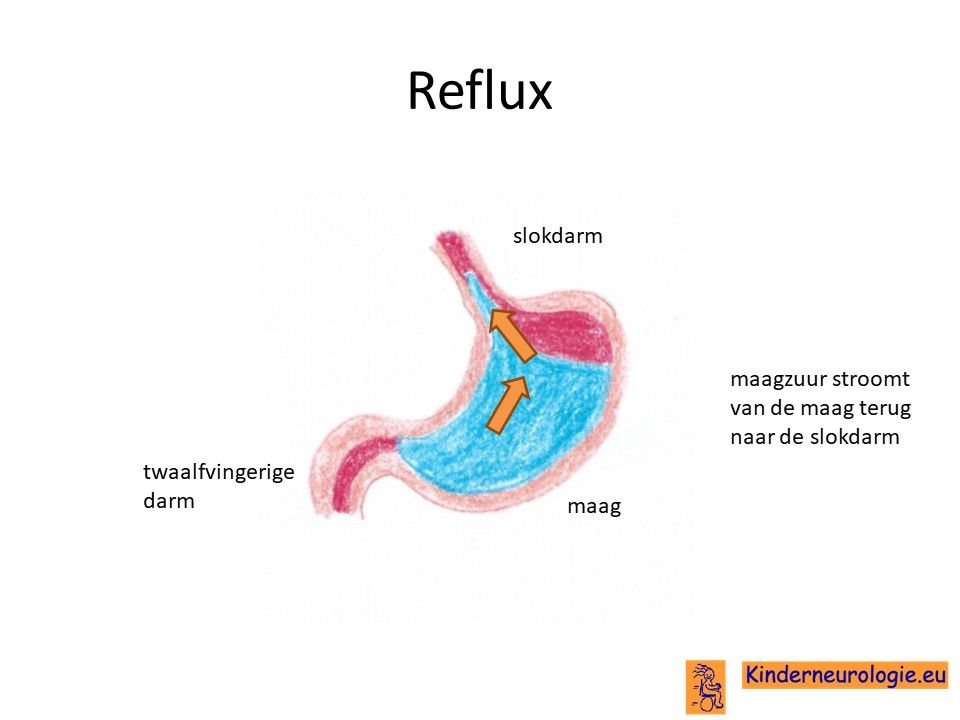
Reflux
Kinderen met 22q11 deletie syndroom hebben vaker last van reflux. Reflux is het terugstromen van de maaginhoud naar de slokdarm of de mondkeelholte. Dit kan leiden tot irritatie van de slokdarm. Wanneer de maaginhoud in de luchtpijp terecht komt, kan dit een longontsteking veroorzaken.
Astma
Kinderen met dit syndroom zijn gevoeliger om astma te ontwikkelen. Kinderen met astma hebben sneller last van kortademigheid en een piepende ademhaling.
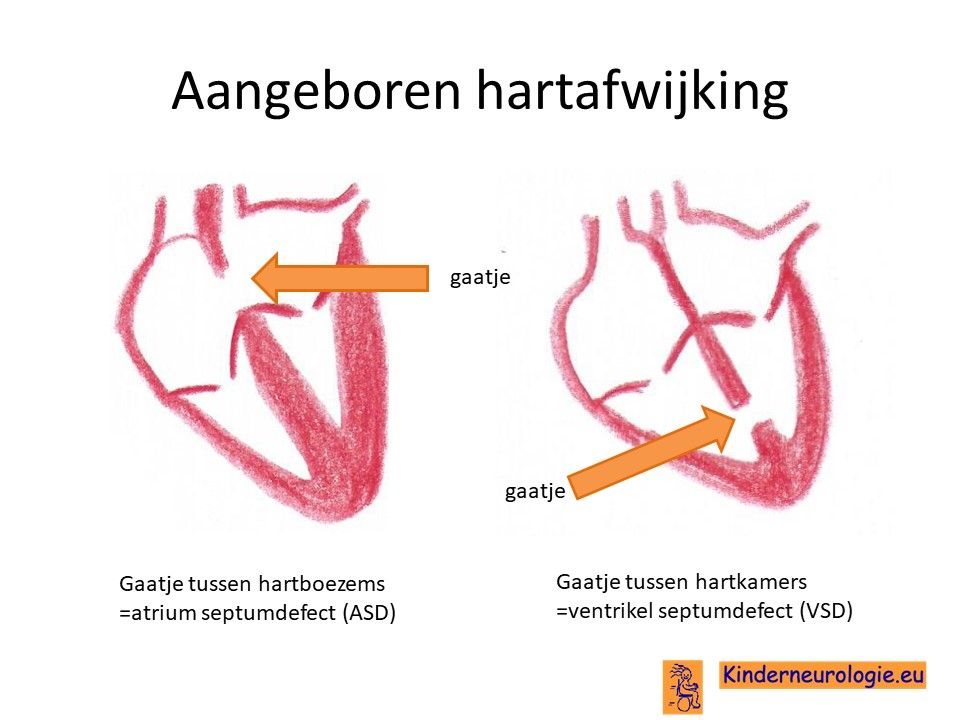
Hartafwijking
Bij 2-3 van de vier kinderen met het velocardiofaciaal syndroom komt een aangeboren hartafwijking voor. Veel voorkomende hartafwijkingen bij het velocardiofaciaal syndroom zijn een verbinding tussen de grote lichaamsslagader (aorta) en de longslagader (arteria pulmonalis). Hierdoor wordt het zuurstofarme bloed van de longslagader vermengt met het zuurstofrijke bloed in de grote lichaamsslagader. Het zuurstofgehalte in het lichaam wordt hierdoor te laag. Soms geeft dit in het geheel geen klachten, vaak hebben kinderen met deze hartafwijking blauwe lippen en een bleke kleur. Zij hebben moeite hun flessen op te drinken en zijn snel vermoeid en slapen veel.
De verbinding tussen de aorta en de longslagader wordt een truncus arteriosus genoemd. Deze afwijking gaat vaak samen met een gat tussen de beide hartkamers: een zogenaamd verntrikelseptumdefect (VSD). Andere hartafwijkingen die kunnen voorkomen zijn een tetralogie van Fallot, het ontbreken van de longslager (pulmonalisatresie), het ontbreken van de longslagaderklep, het niet goed ontwikkeld zijn van de grote lichaamsslagader, het ontstaan van een vernauwing in de grote lichaamsslagader of anders aangelegde halsslagaders.
Overgewicht
Oudere kinderen met het velocardiofaciaal syndroom hebben een vergrote kans om overgewicht te krijgen.

Nieren
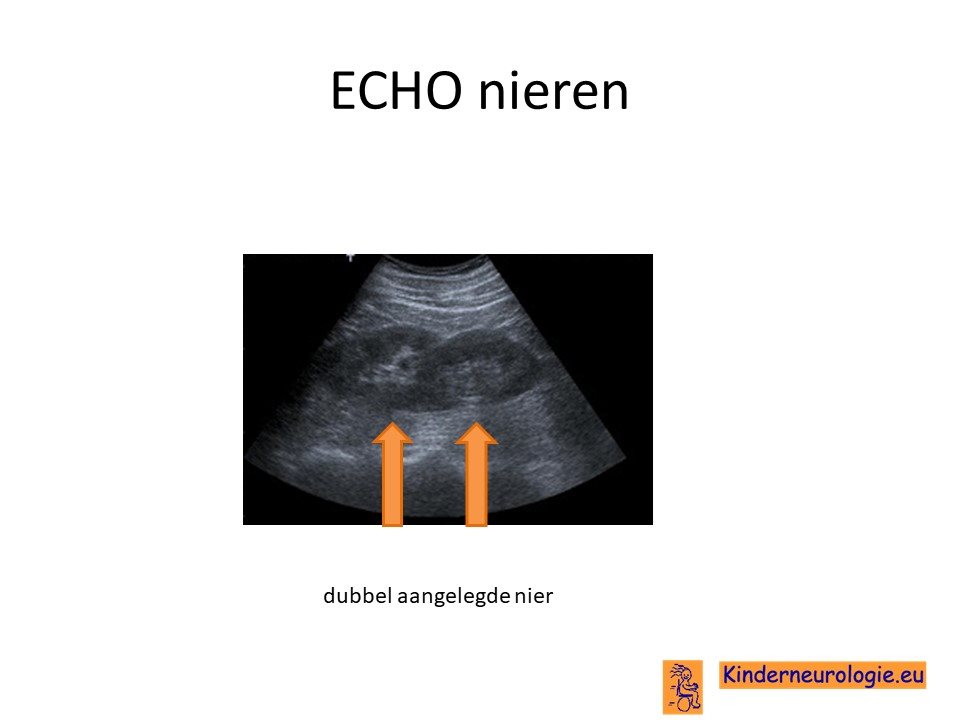
Bij één op de vier kinderen met het velocardiofaciaal syndroom komen afwijkingen aan de nieren voor. Soms ontbreekt een nier. Wanneer de andere nier goed functioneert zal dit niet tot problemen leiden. Bij sommige kinderen stroomt de urine van de blaas terug in de richting van de nieren. Dit kan zorgen voor infecties van het nierbekken.

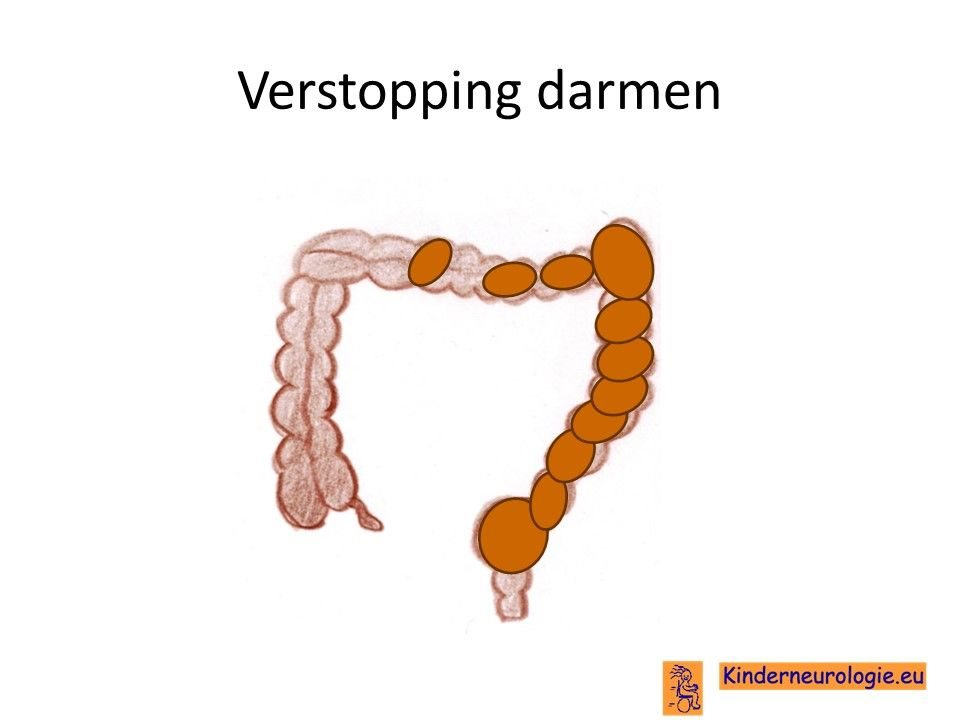
Verstopping van de darmen
Kinderen met het velocardiofaciaal syndroom hebben vaker last van een verstopping van de darmen met ontlasting, dit wordt obstipatie genoemd.
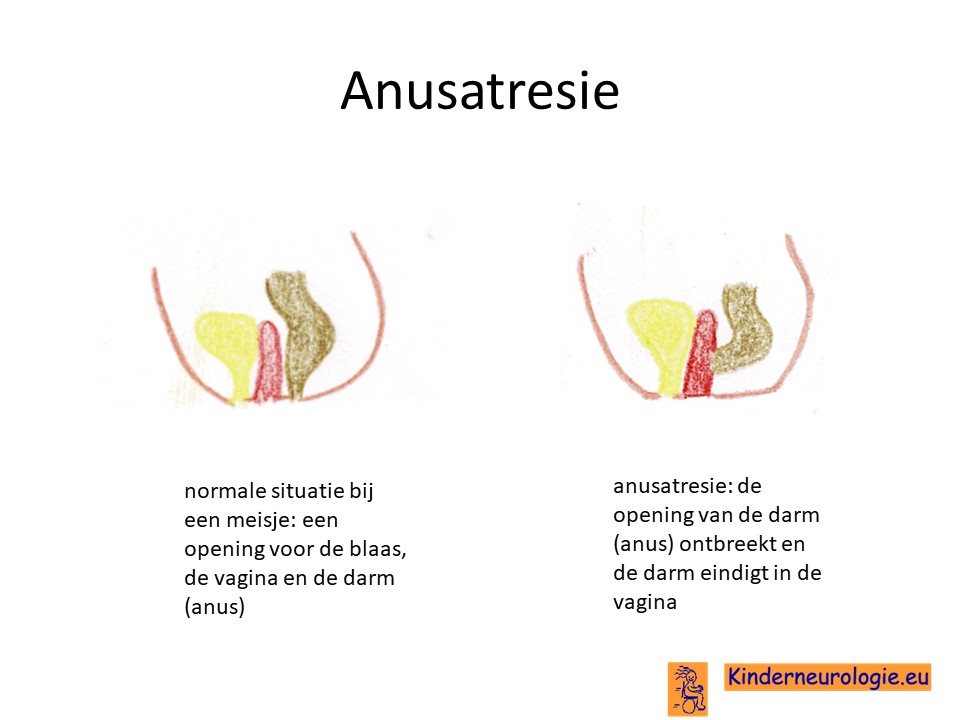
Niet aangelegde anus
Bij een deel van de kinderen met het velocardiofaciaal syndroom is er geen anus aangelegd.
Plasbuis
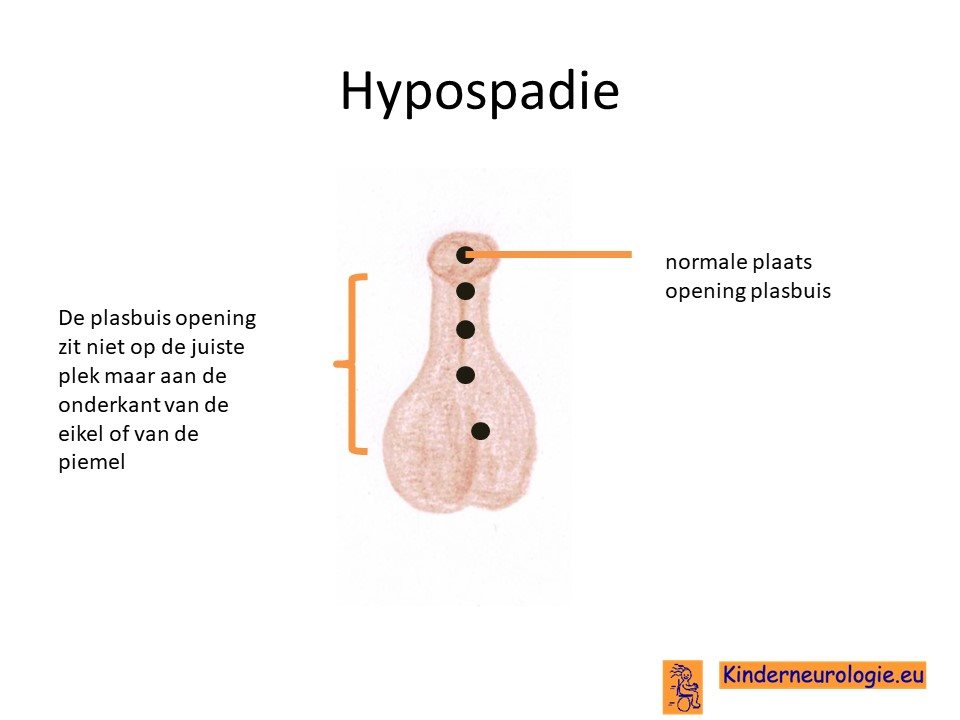
Bij jongens kan de uitgang van de plasbuis niet eindigen op de top van de plasser, maar juist aan de onderkant. Dit wordt hypospadie genoemd.
Niet ingedaalde zaadbal
Bij jongens komen vaker niet ingedaald balletjes voor. De medische term hiervoor is cryptorchisme. Ook komt de plasbuis vaak niet op de normale plaats aan de top van de penis voor, maar aan de onderkant van de penis. Dit wordt hypospadie genoemd.

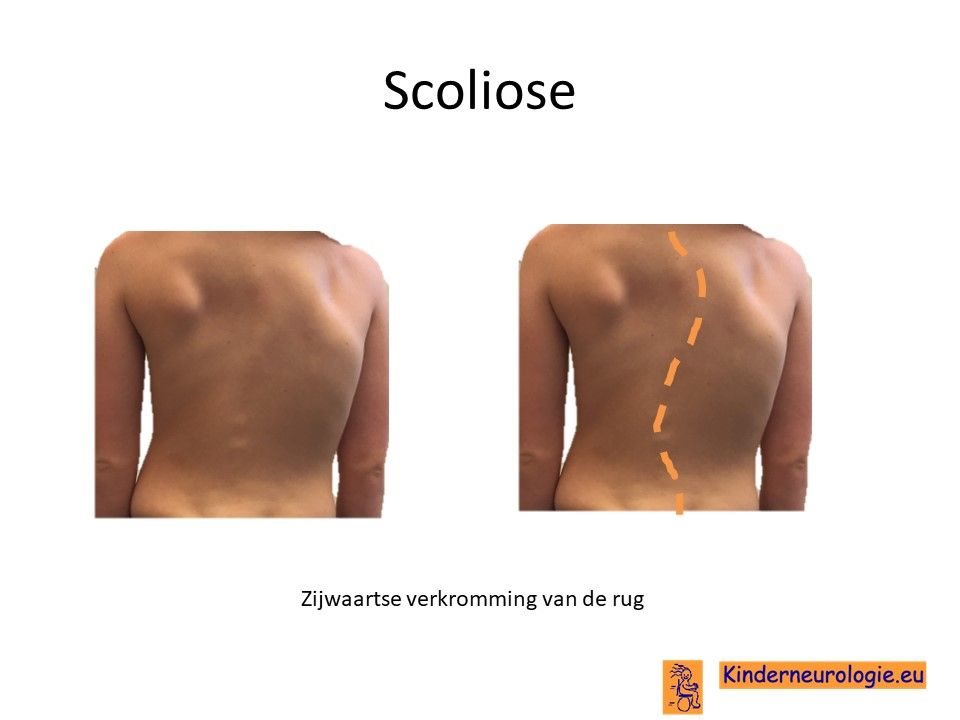
Scoliose
Een op de drie tot zes kinderen krijgt een zijwaartse verkromming van de rug. Dit wordt een scoliose genoemd. Een scoliose kan zorgen voor problemen met zitten en staan en zorgen voor rugklachten. Een ernstige scoliose kan zorgen voor problemen met ademhalen. Soms is een deel van de wervels niet goed aangelegd en is dit de reden voor het ontstaan van de scoliose.
Huidafwijking
Kinderen met het velocardiofaciaal syndroom hebben vaker last van eczeem en van een ernstige vorm van acne.
Verhoogde gevoeligheid voor infecties
Kinderen met het velocardiofaciaal syndroom zijn gevoelig voor infecties. Dit komt omdat de zwezerik of thymus niet goed is aangelegd. De zwezerik speelt een belangrijke rol bij het verzorgen van de afweer tegen bacteriën en virussen. Kinderen met het velocardiofaciaal syndroom zijn met name gevoelig voor infecties van de luchtwegen en van de oren. Bij een heel klein deel van de kinderen met het velocardiaal syndroom zijn de afweerproblemen dusdanig ernstig dat deze afweerstoornis SCID (Severe combined immunodeficiency disorder) wordt genoemd.
Hoe wordt de diagnose velocardiofaciaal syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van het kind met een hartafwijking, een gespleten lip en/of gehemelte en met een typisch uiterlijk in combinatie met de bevindingen bij het onderzoek kan de diagnose velocardiofaciaalsyndroom worden vermoed.
Chromosomenonderzoek
Door middel van bloedonderzoek kunnen de chromosomen worden onderzocht. Wanneer gewoon naar de chromosomen wordt gekeken zullen er geen afwijkingen te zien zijn. Om de afwijkingen die horen bij het velocardiofaciaal syndroom te zien moeten de chromosomen op een speciale manier bekeken worden. Deze techniek wordt de FISH-techniek genoemd. Met de FISH techniek kan bij negen van de tien kinderen aangetoond worden dat er een stukje erfelijk materiaal ontbreekt op chromosoom 22.
MRI-scan
Bij kinderen met een ontwikkelingsachterstand zal vaak een MRI-scan van de hersenen worden gemaakt. Zeker wanneer nog niet vermoedt wordt dat er sprake is van het velocardiofaciaal syndroom Op de MRI-scan worden geen typische afwijkingen gezien. Vaak valt op dat er iets minder hersenweefsel is als gebruikelijk voor de leeftijd en dat de hersenholtes hierdoor iets wijder zijn dan normaal.
Bloedonderzoek
Bij jonge kinderen wordt vaak bloedonderzoek verricht om te kijken of er sprake is van een verlaagd calciumgehalte. De schildklier en bijschildklierfuncties zullen meestal worden gecontroleerd. Ook kan er bij frequente infecties onderzoek gedaan worden naar het functioneren van het afweersysteem.
KNO-arts
Bij kinderen met het velocardiofaciaal syndroom met frequentie oorinfecties is het belangrijk om het gehoor te laten onderzoeken door een KNO-arts. Soms is het bij frequente oorinfecties noodzakelijk om buisjes in de oren te plaatsen.
Schisisteam
Kinderen met een schisis worden vaak gezien door het schisisteam en behandeld door dit team. In het schisisteam zitten vaak een kaakchirurg, een plastische chirurg, een KNO-arts, een logopediste en een maatschappelijk werkende.
Kindercardioloog
Kinderen met een velocardiofaciaal syndroom zullen allemaal onderzocht worden door een kindercardioloog om te kijken of er sprake is van een aangeboren afwijking van het hart of van de grote bloedvaten. Vaak zal er een echo van het hart gemaakt worden.
Kinder-en jeugdpsychiater
De kinder-en jeugdpsychiater kan vaststellen of er sprake is van gedragsproblemen.
De oogarts
Kinderen die scheelzien worden vaak gezien door de oogarts.

ECHO van de nieren
Er wordt meestal eenmaal een echo van de nieren gemaakt om te kijken of de nieren normaal aangelegd zijn en om te kijken of er wel twee nieren aanwezig zijn.
Hielprik
Bij een klein deel van de kinderen met het 22q11deletie syndroom wordt de diagnose tegenwoordig aan de hand van de hielprik gesteld. Sinds 2021 wordt via de hielprik namelijk gescreend voor een ernstige afweerstoornis die SCID woirdt genoemd. Een klein deel van de kinderen met het 22q11 deletie syndroom heeft ook een stoornis van de afweer die door middel van deze screening wordt opgespoord. Nader onderzoek wijst dan uit dat er sprake is van het 22q11 deletie syndroom. Dit betrof in 2021 6 kinderen. Dit is dus maar een klein deel van de kinderen met het 22q11 deletie syndroom.

Hoe wordt het velocardiofaciaal syndroom behandeld?
Geen genezing
Er is geen behandeling die het velocardiofaciaal syndroom kan genezen. De behandeling is er op gericht de symptomen van de ziekte zo veel mogelijk te behandelen of om het kind er zo goed mogelijk mee te leren om gaan.
Kinderarts
In Nederland wordt door de zorg voor kinderen met een zeldzaam syndroom vaak gecoordineerd door de kinderarts in de eigen woonomgeving. Daarnaast kunnen kinderen ook begeleid worden door een speciale kinderarts die zich gespecialiseerd heeft in de zorg voor kinderen met een aangeboren en vaak zeldzame aandoeningen. Deze kinderarts heet kinderarts EAA: kinderarts voor erfelijke en aangeboren aandoeningen. In steeds meer ziekenhuizen in Nederland werken kinderartsen EAA. De kinderarts EAA stemt met de eigen kinderarts in de woonomgeving van het kind af hoe de zorg voor het kind zo optimaal mogelijk kan verlopen. Ook kan de kinderarts EAA gespecialiseerde kinderartsen om hulp vragen zoals een kindercardioloog bij hartproblemen, een kinderlongarts voor longproblemen, een kinderMDL-arts of kinderchirurg voor darmproblemen, een kindernefroloog of kinderuroloog voor problemen met de nieren en/of plassen, een kinderneuroloog voor kinderen met epilepsie of bewegingsstoornissen, een kinderorthopeed voor kinderen met afwijkingen van de botten, een kinderendocrinoloog voor kinderen met afwijkingen van de hormonen en/of een kinderdermatoloog voor kinderen met huidafwijkingen.

Schisis
Wanneer er sprake is van een lipspleet zal deze vaak op jonge leeftijd gesloten worden. Een kaak- en gehemelte spleet worden vaak op latere leeftijd gesloten door middel van een operatie. Wanneer er niet sprake is van een duidelijke schisis, maar het gehemelte toch niet goed functioneert en dit toch hinderlijke problemen met praten en eten leidt, wordt er soms een operatie uitgevoerd om deze problemen te verbeteren.
Hartoperatie
Bij kinderen met een aangeboren hartafwijking is het vaak nodig een operatie uit te voeren om deze hartafwijking te corrigeren. Het hangt van de ernst van de hartafwijking af op welke leeftijd deze operatie uitgevoerd gaat worden. Vaak zijn meerdere operaties op verschillende leeftijden nodig. Deze operatie wordt uitgevoerd door een thoraxchirurg.
Fysiotherapie, Ergotherapie, Revalidatiearts
Een fysiotherapeut kan helpen om de ontwikkeling zo veel mogelijk te stimuleren.
De ergotherapeut en/of revalidatiearts kunnen behulpzaam zijn bij hulpmiddelen thuis die de verzorging van het kind vergemakkelijken.
Logopedie
De logopediste kan advies geven wanneer er problemen zijn met drinken, slikken of eten. Soms kan een speciale speen (special need speen) helpen om drinken gemakkelijker te maken.
Het kan helpen om voeding fijn te snijden of fijn te malen. Een goede houding aan tafel kan slikken makkelijker maken.
Een logopediste kan helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Door middel van oefeningen kunnen de spieren rondom de mond getraind worden.
Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze geen woorden kunnen gebruiken of moeilijk verstaanbaar zijn. Sommige kinderen hebben baat bij een spraakcomputer.

Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 3-5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet en vertonen kinderen juist druk gedrag na geven van deze medicatie.

Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen. Soms lukt dit vrij gemakkelijk met een medicijn, maar bij een deel van de kinderen is het niet zo eenvoudig en zijn combinaties van medicijnen nodig om de epilepsie aanvallen zo veel mogelijk of helemaal niet meer te laten voorkomen.
Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaat geen duidelijk voorkeursmedicijn. Medicijnen die vaak gebruikt worden zijn natriumvalproaat (Depakine ®), levetiracetam (Keppra ®), clobazam (Frisium ®) en zonisamide (Zonegran®).
Bij een deel van de kinderen zal het niet lukken om de epilepsieaanvallen met medicijnen onder controle te krijgen. Er bestaan ook andere behandelingen die een goed effect kunnen hebben op de epilepsie, zoals een ketogeen dieet, een nervus vagusstimulator, of een behandeling met methylprednisolon. Ook een combinatie van deze behandelingen met medicijnen die epilepsie onderdrukken is goed mogelijk.

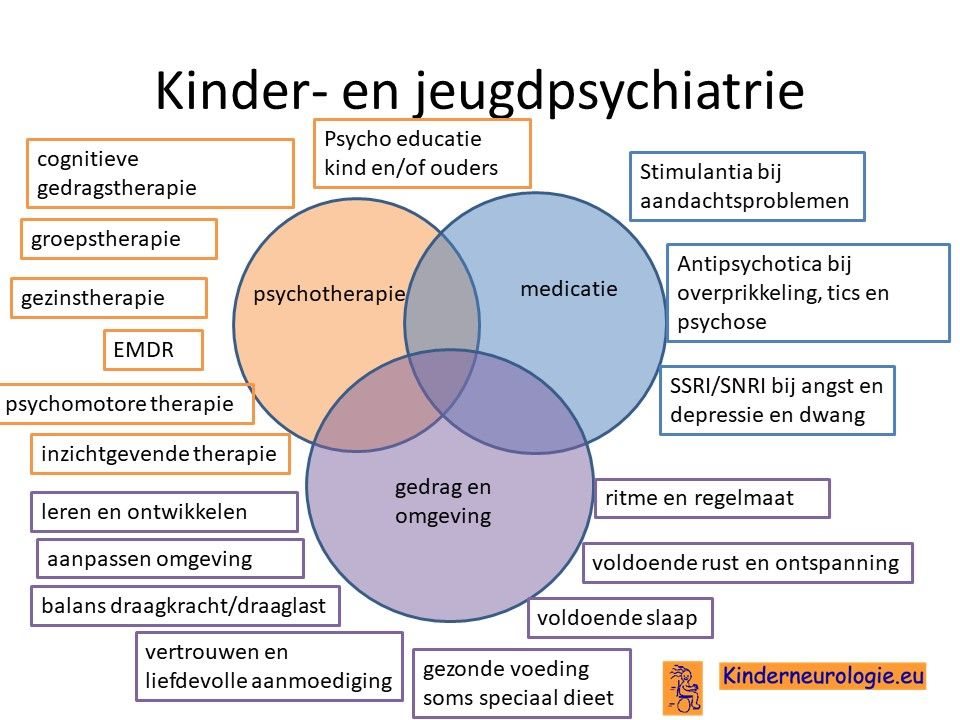
Kinder- en jeugdpsychiater
Een kinder-en jeugdpsychiater kan advies geven hoe om te gaan met gedragsproblemen zoals ADHD en/of autisme. Soms is het nodig om gedragsregulerende medicatie zoals methylfenidaat voor ADHD of risperidon of aripiprazol voor autisme te geven. Per kind moeten de eventuele voordelen van het gebruik van deze medicijnen worden afgewogen tegen de nadelen ervan. Wanneer uw kind het lastig vindt om medicijnen in te nemen, vindt u hier tips voor innemen medicijnen.
Behandeling slaapproblemen
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen. Soms wordt het medicijn promethazine gebruikt om kinderen beter te kunnen laten slapen. Het is altijd belangrijk om uit te sluiten dat epilepsie de oorzaak is van de slaapproblemen, in geval van epilepsie is epilepsie behandeling nodig.

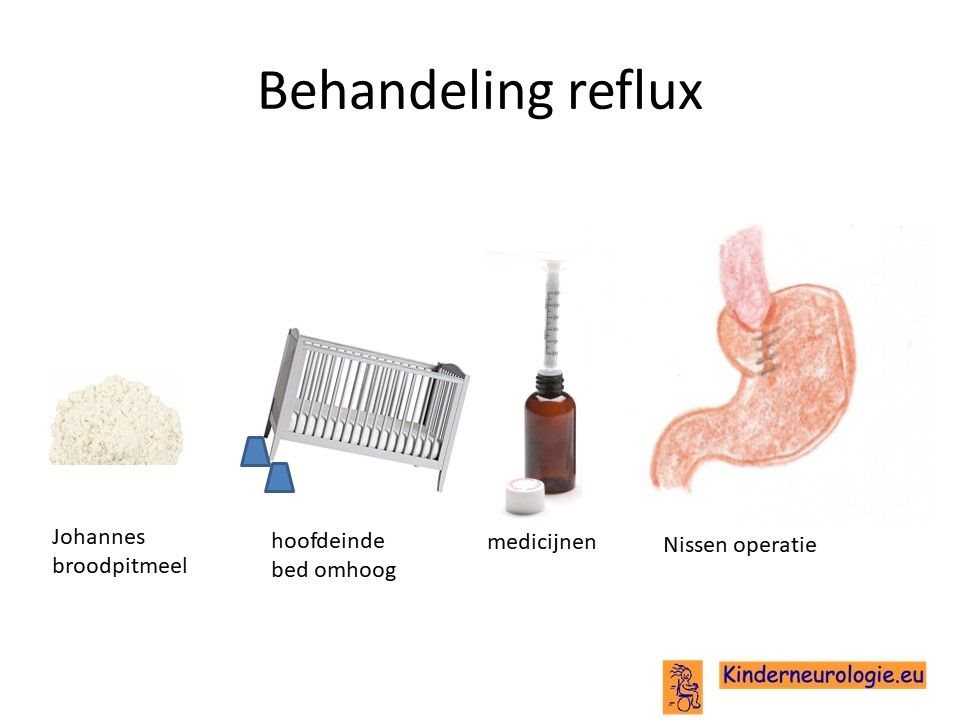
Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine, omeprazol of esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen. Dit wordt een Nissen-operatie genoemd.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

Infecties
Infecties kunnen behandeld worden met antibiotica, soms kan dagelijks een lage dosis antibiotica helpen om infecties te voorkomen. Bij kinderen met een hartafwijking kan het nodig zijn in bepaalde situaties zoals een behandeling door de tandarts om antibiotica te gebruiken om een ontsteking van het hartzakje te voorkomen.
Financiele kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financien kind met een beperking.

Wat kun je als ouder zelf doen om de ontwikkeling van je kind optimaal te laten verlopen?
Bedenk dat wanneer je samen met je kind speelt, stoeit, danst, zingt, kletst, lacht en/of boekjes leest, dit ook allemaal manieren zijn waarop je kind zijn of haar hersenen traint om stappen voorwaarts te maken in de ontwikkeling. Het is dus niet zo dat alleen momenten van therapie, momenten van training zijn, wat veel ouders denken. Het is daarnaast goed om inspanning af te wisselen met ontspanning, dit is nodig om het geleerde te laten opslaan in de hersenen. De hele dag door training zonder rustmomenten, werkt juist averechts.
Daarnaast is het van onschatbare waarde je kind laten voelen dat je van hem of haar houdt, dat hij/zij geliefd is en zich mag ontwikkelen in een tempo die bij hem of haar past. Dit is extra van belang voor kinderen die zich anders ontwikkelen dan de "norm". "Goed zijn zoals je bent en gesteund te worden door mensen die van je houden is, heel belangrijk voor de ontwikkeling van een kind. Juist de ouders en de andere kinderen in het gezin die dichtbij het kind staan zijn daarin heel belangrijk om het kind daarin dit gevoel te geven. Het is goed dat ouders beseffen wat de waarde hiervan is voor het kind en welke rol zij hierin hebben.
Ook is het belangrijk om te bedenken wat goed voelt voor jullie als gezin en voor jou als ouder en waar jullie energie uithalen. Zorg ervoor dat er bewust ruimte is voor momenten die dit goede gevoel geven. Tot slot is het belangrijk dat je als ouders ook goed voor jezelf zorgt, de zorg voor een kind die zich anders ontwikkelt vraagt nog meer van ouders dan de zorg voor een kind die zich zonder problemen ontwikkelt. Het is goed om voor jezelf te zorgen of te laten zorgen, zodat je als ouder ook de energie houdt, om jouw kind te blijven begeleiden op een manier die bij jou past. Besef dat bij opvoeden hoort om te leren los laten. Veel ouders vinden dit lastig, zeker wanneer hun kind zich anders ontwikkelt dan andere kinderen. Maar dhet kan toch nodig zijn een deel van de zorg op bepaalde momenten uit handen te geven, ook als die ander het anders doet dan jij, je kind leert van deze verschillen en het geeft jou de mogelijk om zelf uit te rusten of nieuwe energie op te doen.

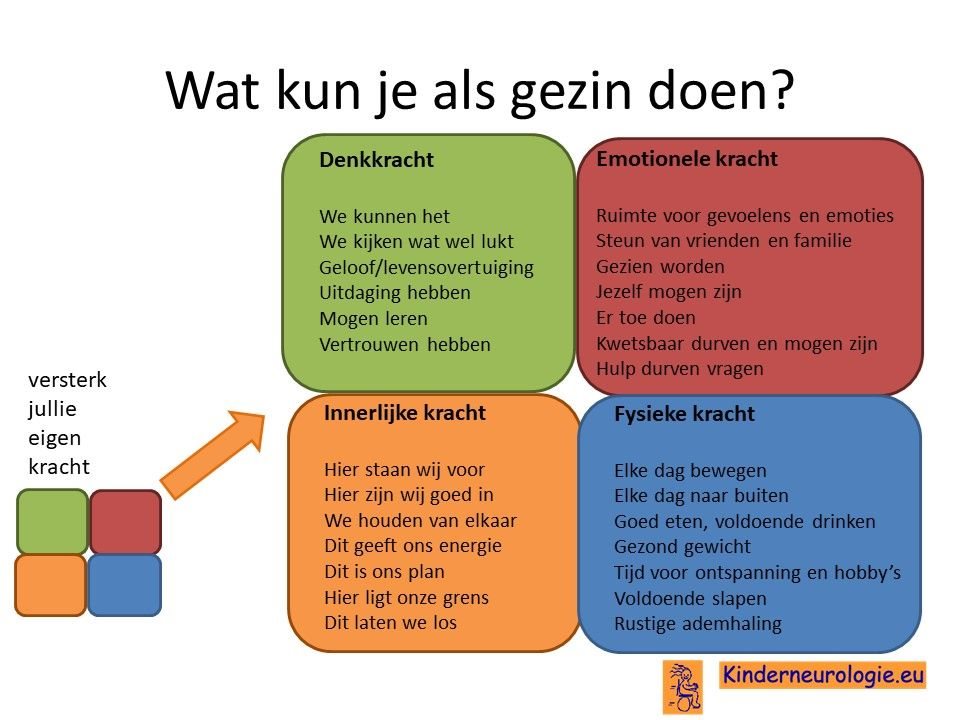
Wat kun je als gezin zelf doen om om te gaan met het hebben van een aandoening bij een gezinslid?
Als gezin van een kind waarbij er sprake is van een aandoening, is het goed om te zorgen dat jullie in de je kracht komen staan. Het is goed om te beseffen over welke denk-, emotionele-, innerlijke- en fysieke kracht jullie als gezin beschikken en hoe jullie deze kracht kunnen inzetten om goed voor ieder lid van het gezin te zorgen. Bekijk wat bij jullie als gezin past. Bekijk wat je kunt doen (of kunt laten) om deze kracht zo optimaal mogelijk in te zetten. En bedenk ook dat ieder lid van het gezin verschillende kwaliteiten heeft waarmee jullie elkaar kunnen aanvullen en kunnen versterken.
Begeleiding
Begeleiding en ondersteuning van ouders van een kind met het velocardiofaciaal syndroom is belangrijk.
Een maatschappelijk werkende of een psycholoog kan begeleiding geven bij het verwerken van de diagnose en om de ziekte een plaats te geven in het leven. Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Via de patiëntenvereniging kunnen ouders in contact komen met andere ouders met dezelfde aandoening. Ook via het forum van deze site kunt u een oproepje plaatsen om in contact te komen met ouders met dezelfde aandoening of met andere aandoeningen die vergelijkbare problemen geven.
Wat betekent het velocardiofaciaal syndroom voor de toekomst?
Blijvende problemen
Het velocardiofaciaal syndroom is een syndroom waarbij een groot deel van de kinderen een ontwikkelingsachterstand heeft. De mate van ontwikkelingsachterstand verschilt van kind tot kind. Sommige kinderen hebben een normaal IQ, andere kinderen hebben een verstandelijk beperking. Een groot deel van de kinderen gaat naar het speciaal onderwijs.
Psychiatrische problemen
Bijna de helft van de kinderen met het velocardiofaciaal syndroom heeft ADHD en/of autisme.
Bij een op de vijf tot tien oudere kinderen en volwassenen met dit syndroom komt schizofrenie voor. Ook manisch-depressiviteit (bipolaire stoornis) en obsessief-compulsieve stoornis met dwanghandelingen en dwanggedachten (OCD) komen regelmatig voor.
Pyschose
Een deel van de volwassenen met dit syndroom krijgt tijdens de puberteit of op jong volwassen leeftijd een psychose. Een psychose is een verwardheidstoestand waarbij jongeren beelden kunnen zien of geluiden kunnen horen die er in werkelijkheid niet zijn. Hier kunnen jongeren heel verward en angstig van worden.
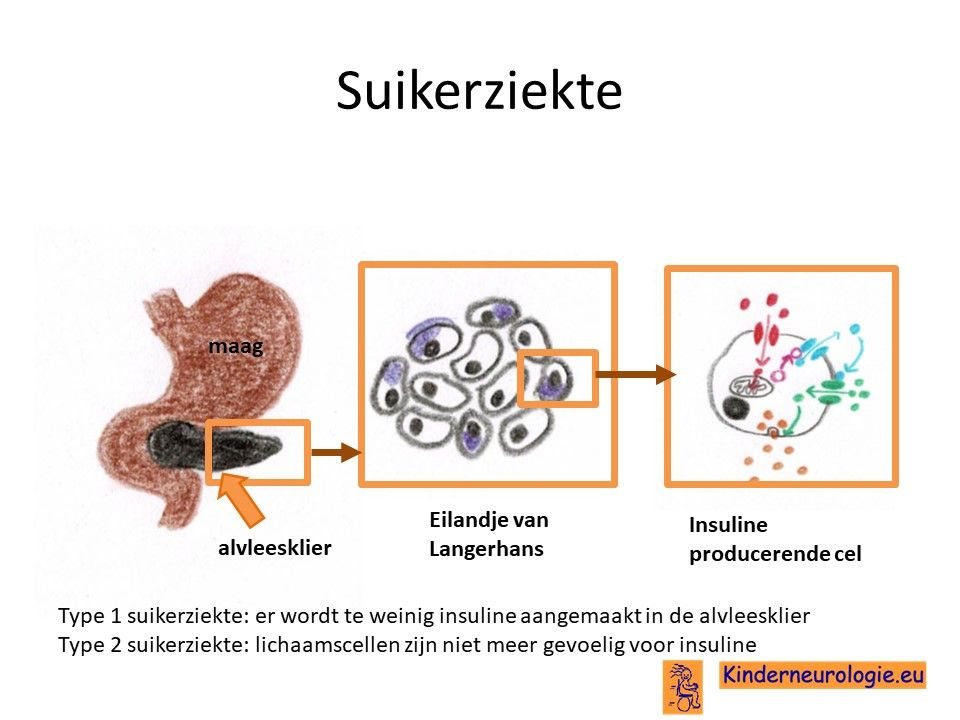
Suikerziekte
Volwassenen met het 22q11 deletie syndroom blijken gevoeliger te zijn voor het ontwikkelen van suikerziekte type 2.
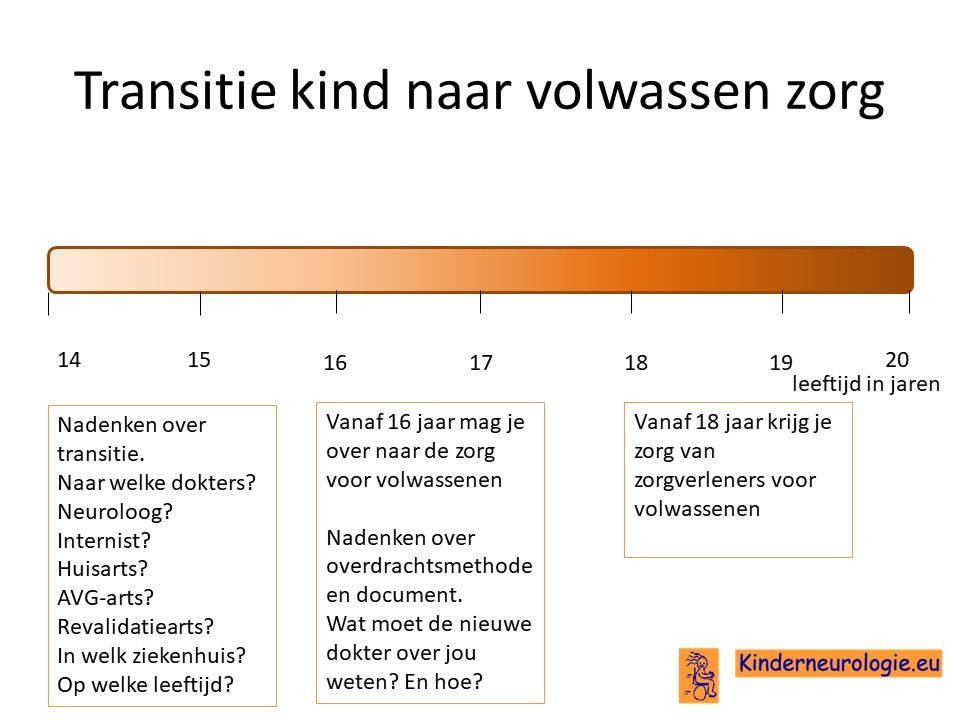
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belanrgijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
AVG
Een AVG is een arts die zich gespecialiseerd heeft in de zorg voor mensen met een verstandelijke beperking. De AVG richt zich op het voorkomen, behandelen en beperken van lichamelijke en psychische problemen die te maken hebben met een verstandelijke of lichamelijke beperking. De AVG werkt hiervoor samen met de huisarts, de medische specialist, de gedragsdeskundige en/of andere therapeuten (zoals een fysiotherapeut of een logopedist). Er zijn steeds meer poliklinieken in Nederland waar AVG werken en waar kinderen en volwassenen met een verstandelijke beperking terecht kunnen met hun hulpvragen die te maken hebben met hun beperking. Daarnaast werken AVG ook in instellingen en zijn ze betrokken bij gespecialiseerde kinderdagcentra. Op de website van de NVAVG (Nederlandse Vereniging van Artsen voor Verstandelijk Gehandicapten) is een lijst met poliklinieken te vinden.

Levensverwachting
De levensverwachting van kinderen met het velocardiofaciaal syndroom zonder hartafwijking is normaal. Bij kinderen met een hartafwijking zal de ernst en de behandelbaarheid van de hartafwijking van invloed zijn op de levensverwachting. Dit geldt ook voor kinderen met ernstige problemen met de afweer.
Kinderen krijgen
Het velocardiofaciaal syndroom is een erfelijke aandoening. Het is niet bekend of het hebben van deze aandoening van invloed is op de vruchtbaarheid. Kinderen van een volwassene met deze aandoening hebben 50% kans om zelf ook deze aandoening te krijgen. Het valt niet te voorspellen in welke mate kinderen last van deze aandoening zullen krijgen. Dit kan in dezelfde mate, in mindere mate of in ernstige mate zijn. Indien de volwassene geen kinderen wil of kan krijgen, zal nagedacht moeten worden over anticonceptie, waarover u in deze folder meer informatie vindt.

Hebben broertjes en zusjes ook een verhoogde kans om ook het velocardiofaciaal syndroom te krijgen?
Het velocardiofaciaal syndroom wordt veroorzaakt door een fout in het erfelijke materiaal van het 22e chromosoom. Deze fout is meestal niet overgeërfd van de ouders maar ontstaan vroeg tijdens de zwangerschap. Ook is het mogelijk dat de fout in een eicel of in een zaadcel is ontstaan.
Wanneer de fout vroeg tijdens de zwangerschap is ontstaan, hebben broertjes en zusjes geen vergrote kans om ook het velocardiofaciaal syndroom te krijgen.
Wanneer de fout in een eicel of zaadcel aanwezig was, bestaat er wel een kans dat zij ook het velocardiofaciaal syndroom krijgen. Dit komt niet zo heel vaak voor, ongeveer bij één op de tien kinderen met het velocardiofaciaal syndroom.
In de praktijk blijken broertjes en zusjes een licht verhoogde kans te hebben om ook het velocardiofaciaal syndroom te krijgen. Een klinisch geneticus kan hier meer informatie over geven.
Prenatale diagnostiek
Door middel van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek bestaat de mogelijkheid om tijdens een zwangerschap na te gaan of een broertje of zusje ook de aandoening 22q11 deletie syndroom heeft. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica.

Wilt u dit document printen dan kunt u hiervoor de printbutton bovenaan de pagina gebruiken
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links en verwijzingen
www.zeldsamen.nl
(netwerken voor zeldzame genetische syndromen)
www.steun22q11.nl
Referenties
- Hay BN. Deletion 22q11: spectrum of associated disorders. Semin Pediatr Neurol. 2007;14:136-9
- Kobrynski LJ, Sullivan KE. Velocardiofacial syndrome, DiGeorge syndrome: the chromosome 22q11.2 deletion syndromes. Lancet. 2007;370:1443-52.
- Neurobiological perspective of 22q11.2 deletion syndrome. Zinkstok JR, Boot E, Bassett AS, Hiroi N, Butcher NJ, Vingerhoets C, Vorstman JAS, van Amelsvoort TAMJ. Lancet Psychiatry. 2019;6:951-960
- The Genetics and Epigenetics of 22q11.2 Deletion Syndrome. Du Q, de la Morena MT, van Oers NSC. Front Genet. 2020;10:1365
- Long-Term Follow-Up of Newborns with 22q11 Deletion Syndrome and Low TRECs. Framme JL, Lundqvist C, Lundell AC, van Schouwenburg PA, Lemarquis AL, Thörn K, Lindgren S, Gudmundsdottir J, Lundberg V, Degerman S, Zetterström RH, Borte S, Hammarström L, Telemo E, Hultdin M, van der Burg M, Fasth A, Oskarsdóttir S, Ekwall O. J Clin Immunol. 2022;42:618-633
Laatst bijgewerkt: 24 december 2022 voorheen: 27 april 2021. 27 november 2019, 27 maart 2017en 12 maart 2008
Auteur: JH Schieving
