Wat is het TCF20 syndroom?
Het TCF20 syndroom is een erfelijke aangeboren syndroom waarbij kinderen een ontwikkelingsachterstand hebben vaak in combinatie met autistiforme kenmerken en problemen met leren.
Hoe wordt het TCF20 syndroom ook wel genoemd?
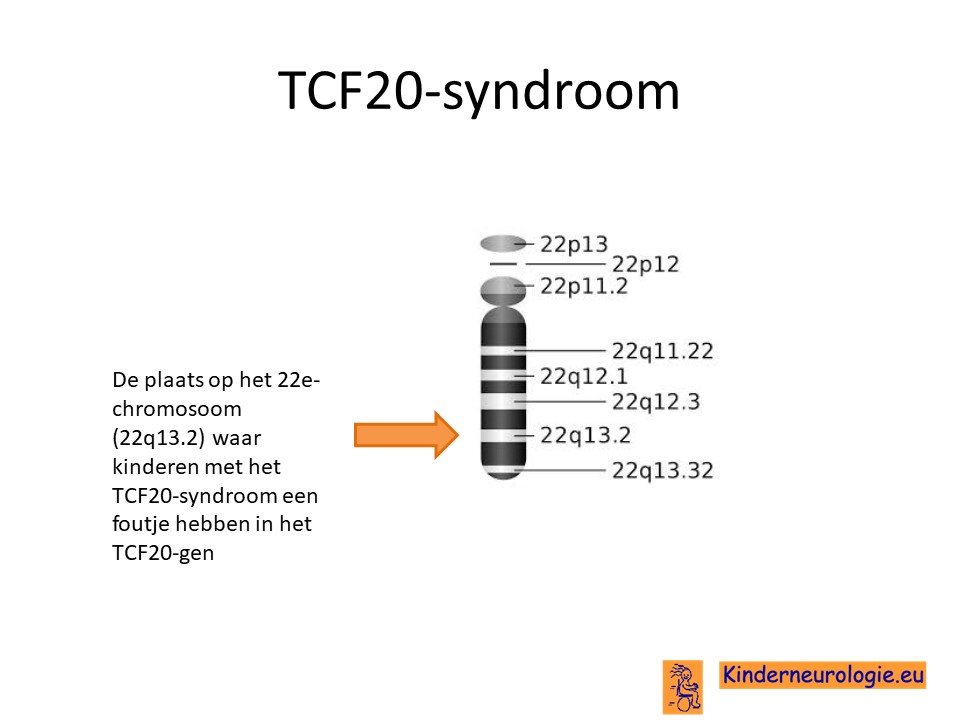
Het TCF20 syndroom is genoemd naar de plaats waar in het erfelijk materiaal een foutje is aangetoond bij kinderen en volwassenen met dit syndroom.
DDVIBA
Een nieuwe naam voor dit syndroom is de afkorting DDVIBA. DD staat voor developmental delay wat ontwikkelingsachterstand betekent. VI staat voor variable intellectual impairment en geeft aan dat kinderen met dit syndroom in wisselende mate problemen met leren hebben.BA staat voor behavioral abnormalities wat gedragsproblemen betekent. Gedragsproblemen zoals autistiforme kenmerken en ADHD komen vaker voor bij kinderen met dit syndroom.
TAND
Een andere naam die gebruikt wordt voor het TCF20-syndroom is TAND. De T staat voor TCF20. De A staat voor associated wat betekent verband houdend met. ND staat voor neurodevelopmental geeft aan dat er problemen zijn met de ontwikkeling als gevolg van een veranderde werking van de hersenen.
22q13.2microdeletie syndroom
22q13.2 microdeletie syndroom is een andere erfelijke aandoening waarbij kinderen een stukje van chromosoom 22 missen (namelijk het stukje 22q13.2). Op dit stukje DNA ligt het TCF20-gen. Kinderen met het 22q13.2 microdeletie syndroom hebben daarom kenmerken die overeenkomen met het TCF20-syndroom. Omdat kinderen met het 22q13.2 microdeletie syndroom meer informatie missen dan alleen het TCF20-gen, hebben zij vaak meer symptomen en ook nog andere symptomen dan kinderen met het TCF20-syndroom.
Hoe vaak komt het TCF20 syndroom voor?
Het TCF20 syndroom is een zeldzame ziekte. Het is niet precies bekend hoe vaak het TCF20 syndroom voorkomt. Pas onlangs (2014) is het foutje in het erfelijk materiaal dat de oorzaak is van het ontstaan van dit syndroom ontdekt.
Door nieuwe genetische technieken zoals exome sequencing zal deze diagnose waarschijnlijk vaker gesteld gaan worden bij kinderen en volwassenen met dit syndroom. Dan zal ook pas duidelijk worden hoe vaak dit syndroom daadwerkelijk voorkomt bij kinderen en volwassenen.

Bij wie komt het TCF20 syndroom voor?
Het TCF20 syndroom is al voorTCF20 de geboorte aanwezig. Het kan wel enige tijd duren voordat duidelijk is dat er sprake is van het TCF20 syndroom.
Zowel jongens als meisjes kunnen het TCF20 syndroom krijgen.
Waar wordt het TCF20 syndroom door veroorzaakt?
Fout in het erfelijk materiaal
Het TCF20 syndroom wordt veroorzaakt door een fout op een stukje materiaal op het 22e-chromosoom. De plaats van deze fout wordt het TCF20-gen genoemd.
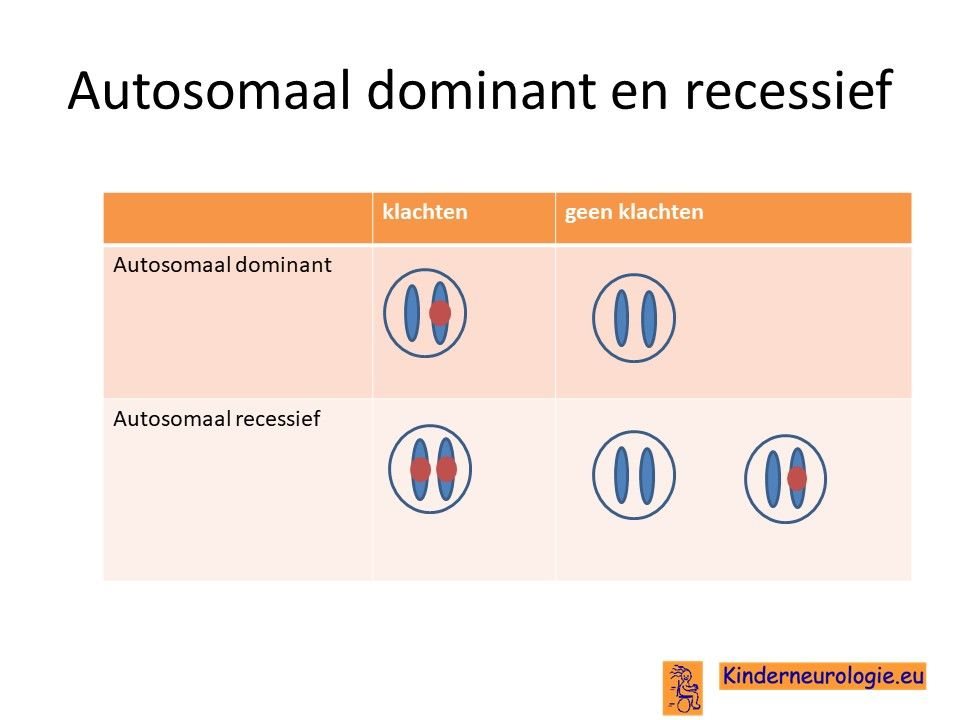
Autosomaal dominant
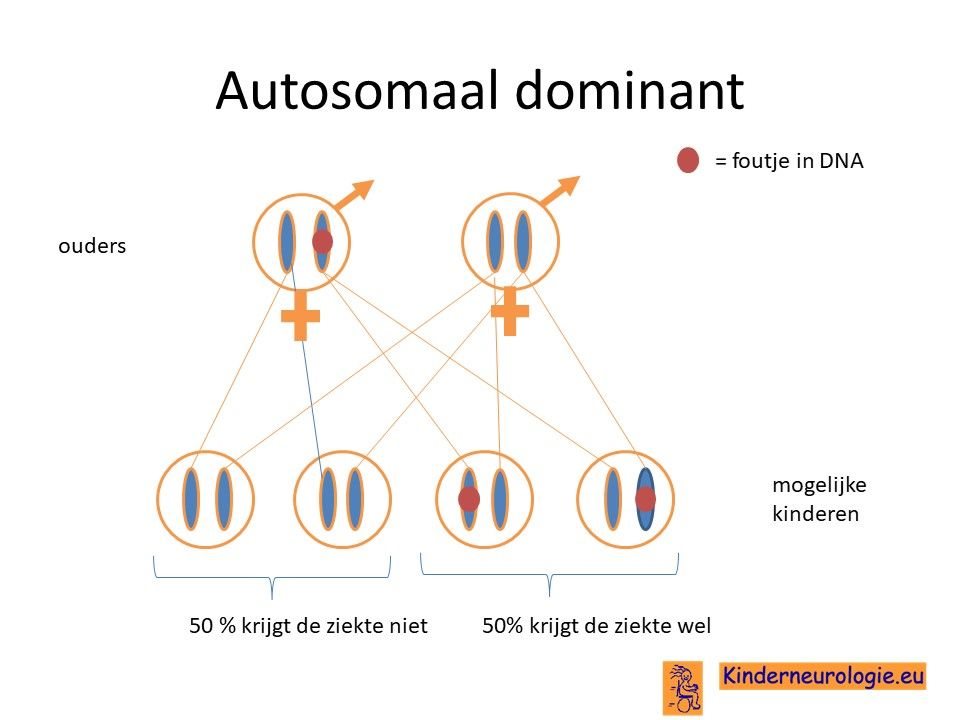
Het TCF20 syndroom wordt veroorzaakt door een zogenaamde autosomaal dominant fout. Dit houdt in dat een fout op een van de twee chromosomen 22 die een kind heeft in het TCF20-gen al voldoende is om de aandoening te krijgen. Dit in tegenstelling tot een autosomaal recessief fout waarbij kinderen pas klachten krijgen wanneer beide chromosomen een fout bevatten.
Bij het kind zelf ontstaan
Bij een groot deel van de kinderen met een TCF20-syndroom is de fout bij het kind zelf ontstaan na de bevruchting van de eicel door de zaadcel en niet overgeërfd van een van de ouders.
Geërfd van een ouder
Een klein deel van de kinderen heeft de fout in het TCF20-gen geërfd van een ouder. Soms was al bekend dat deze ouder ook problemen met leren en/of een vertraagde ontwikkeling heeft gehad, soms wordt dat pas duidelijk wanneer bij het kind de diagnose wordt gesteld.
Afwijkend eiwit
Dit stukje chromosoom bevat informatie voor de aanmaak van een eiwit, TCF20 eiwit genoemd. Dit eiwit speelt een belangrijk rol bij de aanleg van de hersenen bij het nog ongeboren kind. Het eiwit is vooral actief in de kleine hersenen en in de hippocampus, gebieden in de hersenen die belangrijk zijn voor leren en ontwikkelen.

Wat zijn de symptomen van het TCF20-syndroom?
Variatie
Er bestaat variatie in de hoeveelheid en de ernst van de symptomen die verschillende kinderen met het TCF20-syndroom hebben. Het valt van te voren niet goed te voorspellen van welke symptomen een kind last zal krijgen. Geen kind zal alle onderstaande symptomen tegelijkertijd hebben.

Nieuw syndroom
Omdat dit een nieuw syndroom is, kunnen er ook symptomen horen bij dit syndroom die hieronder nog niet beschreven staan.
Problemen met drinken
Een deel van de baby’s met het TCF20-syndroom heeft problemen met drinken. Ze drinken langzaam en laten de borst of speen vaak los. Het kost vaak veel tijd om baby’s met dit syndroom de borst of de fles te geven. Vaak is het nodig om kinderen tijdelijk sondevoeding te geven omdat zij anders niet genoeg voeding binnen krijgen. Met het ouder worden, verloopt het drinken bij de meeste kinderen wel beter.
Lage spierspanning
Een groot deel van de kinderen heeft een lage spierspanning. De gewrichten van de ellebogen en de knieen kunnen gemakkelijk overstrekt worden. Door de lage spierspanning moeten kinderen meer energie steken in het stabiel houden van hun gewrichten. Kinderen met het TCF20-syndroom verzwikken makkelijker een gewricht, bijvoorbeeld hun enkel. Ook komen platvoeten vaker voor bij kinderen met het TCF20-syndroom.
Ontwikkelingsachterstand
Kinderen met het TCF20 syndroom ontwikkelen zich langzamer dan hun leeftijdsgenoten. Ze gaan later rollen, zitten en staan dan hun leeftijdsgenoten.
De meeste kinderen leren dit allemaal wel, maar op een latere leeftijd dan hun leeftijdsgenoten. Het bewegen van kinderen met dit syndroom ziet er vaak wat houteriger uit dan het bewegen van leeftijdsgenoten. Ook vallen kinderen met het TCF20-syndroom gemakkelijker dan andere kinderen.
Fijne motoriek
Vaak hebben kinderen met dit syndroom problemen met de fijne motoriek, zoals met schrijven, tekenen of knippen. Dit is voor hen veel lastiger dan voor leeftijdsgenoten. Dit wordt ook wel dyspraxie genoemd. Een deel van de kinderen heeft last van trillen van de handen.
Problemen met het evenwicht
Het is voor kinderen met TCF20-syndroom vaak lastiger om hun evenwicht te bewaren. Ze vallen gemakkelijker dan andere kinderen. Vaak zetten kinderen hun voeten wat verder uit elkaar om zo meer steun te hebben en minder snel om te vallen.
De handen kunnen een trillende beweging maken wanneer kinderen wat willen pakken.
Daardoor wordt het bijvoorbeeld moeilijker om te schrijven, een kopje naar de mond te brengen of knoopjes dicht te maken.
Hoge spierspanning
Een deel van de kinderen met het TCF20-syndroom krijgt met het ouder worden een hogere spierspanning in de benen. Een licht verhoogde spierspanning helpt kinderen vaak om beter te kunnen staan en lopen. Een te hoge spierspanning kan juist weer belemmerend zijn voor het lopen. Kinderen krijgen dan de neiging om op hun tenen te gaan lopen en de benen voor elkaar langs te kruizen. Dit kan maken dat kinderen makkelijker kunnen vallen tijdens het lopen. Een te hoge spierspanning wordt spasticiteit genoemd.
Problemen met praten
Kinderen met het TCF20 syndroom hebben ook meer moeite om te leren praten. De eerste woordjes komen vaak later dan gebruikelijk, maar komen uiteindelijk wel. De meeste kinderen vinden het lastiger om goedlopende zinnen te maken en om de lijn in een verhaal te houden.
Problemen met leren
Kinderen met het TCF20-syndroom hebben bijna allemaal problemen met leren. De mate van problemen met leren verschilt, sommige kinderen kunnen naar regulier onderwijs, andere zijn moeilijk lerend of zeer moeilijk lerend. Het intelligentiequotiënt (IQ) is een maat voor de mogelijkheden van kinderen om te kunnen leren. Deze varieerde van 45 tot 110 bij kinderen die tot nu toe bekend zijn met dit syndroom. Omdat er nog maar weinig kinderen bekend zijn met dit syndroom, is het goed mogelijk dat lagere of hogere IQ-waardes ook voorkomen bij kinderen met dit syndroom.
Autistiforme kenmerken
Een groot deel van de kinderen (geschat 7 van de 10 kinderen) met het TCF20 syndroom heeft autistiforme kenmerken. Kinderen met autistiforme kenmerken vinden het lastiger om contact te leggen met leeftijdsgenoten. Ook houden kinderen vaak van een vaste structuur in de dag en vinden ze het heel lastig wanneer deze structuur plotseling veranderd. Hierdoor kunnen kinderen erg van slag raken en boos of verdrietig worden.
Kinderen met autistiforme kenmerken houden vaak van een soort spel en hebben weinig interesse in andere manieren van spelen.
ADHD
AD(H)D komt voor bij kinderen twee op de drie kinderen met dit syndroom. Kinderen met ADHD hebben moeite om ergens lang de aandacht bij te houden. Ze spelen maar kort met een bepaalde speelgoed en dan weer met een ander stukje speelgoed. Kinderen zijn snel afgeleid door een geluid of een beweging in de kamer. Op school hebben kinderen moeite langer tijd hun aandacht bij het schoolwerk te houden.
Kinderen kunnen moeite hebben met stil zitten en bewegen het liefst de hele dag.
Angst
Kinderen met het TCF20-syndroom hebben gemakkelijker last van angsten. Bijvoorbeeld angst om alleen zonder de ouders te zijn, angst voor het donker of angst voor onbekende en vreemde situaties.
Dwang
Kinderen met dit syndroom hebben vaker last van dwang. Zij moeten bepaalde handelingen op een bepaalde manier uitvoeren, bijvoorbeeld allerlei voorwerpen netjes op een rij zetten, anders worden kinderen erg onrustig, verdrietig of boos.

Epilepsie
Een op de vier tot acht kinderen met het TCF20-syndroom heeft last van epilepsieaanvallen. Verschillende soorten epilepsieaanvallen kunnen voorkomen. Vaak gaat het om een focale vorm van epilepsie. Ook komen koortsstuipen vaker voor bij kinderen met dit syndroom.
Problemen met slapen
Slaapproblemen komen vaak voor bij kinderen met dit syndroom. Sommige kinderen hebben moeite met het inslapen. Een groot deel van de kinderen wordt ’s nachts regelmatig wakker en komt dan maar moeilijk weer in slaap. Ook zijn kinderen vaak vroeg in de ochtend wakker. Sommige kinderen draaien hun slaapwaakritme om, ze slapen overdag en zijn ’s nachts wakker.
Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.Ook hiervoor geldt dat er veel variatie zit in de uiterlijke kenmerken die verschillende kinderen met het TCF20-syndroom hebben.
Kinderen met het TCF20- syndroom hebben vaker een langgerekt gezicht, terwijl het hoofd in voorachterwaartse richting juist wat platter is. Hert voorhoofd is vaak hoog en kan wat naar voren toe bollen. De ogen kunnen wat dieper liggen. naast de ogen aan de kant van de neus kunnen extra plooitjes voorkomen, zogenaamde epicanthus plooien. De neusbrug ligt vaak diep. De neus zelf is vaker kort met een stevige neuspunt. De bovenlip is vaker dunner dan de bovenlip. De bovenlip kan in het midden een beetje opgewipt staan, dit wordt een tentmond genoemd. De mondhoeken kunnen naar beneden gedraaid staan. De oren staan vaak wat lager op het hoofd dan gebruikelijk. De oren staan vaak wat naar achteren toe gedraaid. De tepels kunnen naar binnen toe gericht staan. De vingers kunnen spits van vorm zijn. De pink kan een lichte kromming vertonen.
Grote lengte
Kinderen met het TCF20-syndroom zijn vaak groter dan hun leeftijdsgenoten.
Groot hoofd
Een deel van de kinderen met het TCF20-syndroom heeft een groter hoofd dan gebruikelijk. Hier hebben kinderen zelf weinig last van. Het levert vaak het meeste hinder op bij het aantrekken van kleding met een smalle hals.
Grote eetlust
Een deel van de kinderen heeft vanaf de kleuterleeftijd een grote eetlust. Zij willen het liefst de hele dag door eten en gaan ook zelf op zoek in kastjes en laatjes naar eten.
Gewicht
Kinderen met het TCF20-syndroom ontwikkelen gemakkelijker overgewicht dan kinderen zonder deze aandoening.
Problemen met zien
Scheelzien komt vaker voor bij kinderen met het TCF20-syndroom. Een deel van de kinderen is bijziend en kan niet goed in de verte kijken.
Open mond
Kinderen met dit syndroom hebben de neiging om door hun mond te ademen in plaats van door hun neus. Dit komt door zwakte van de spieren in het gezicht waardoor kinderen meer moeite moeten doen om hun mond dicht te houden. Wanneer ze hier niet aan denken, dan valt hun mond open.
Kwijlen
Kinderen met dit syndroom hebben gemakkelijk last van kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond, waardoor het speeksel gemakkelijk uit de mond loopt.
Verstopping van de darmen
Verstopping van de darmen komt vaak voor bij kinderen met dit syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen. Dit kan buikpijnklachten geven en zorgen voor een bolle buik. Ook kan de eetlust hierdoor minder worden.
Verkromming van de rug
Kinderen met hetTCF20-syndroom krijgen gemakkelijker een verkromming van de rug. Er kan sprake zijn van een zijwaartse verkromming (scoliose) of een toegenomen kromming van de rug naar voren in de nek (kyfose) of een toegenomen holling van de lage rug (lordose). Deze afwijkende stand van de rug kan zorgen voor problemen met zitten of staan en rugklachten geven.
Hoe wordt de diagnose TCF20 syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met een ontwikkelingsachterstand en enkele opvallende uiterlijke kenmerken kan vermoed worden dat er sprake is van een syndroom. Er zijn echter veel verschillende syndromen die allemaal voor deze symptomen kunnen zorgen. Vaak zal aanvullend onderzoek nodig zijn om aan de diagnose TCF20 syndroom te stellen.
Bloedonderzoek
Bij routine bloedonderzoek worden bij kinderen met het TCF20 syndroom geen bijzonderheden gevonden.
Genetisch onderzoek
Wanneer aan de diagnose gedacht wordt, kan door middel van gericht genetisch onderzoek op bloed naar het voorkomen van een foutje op het 22e-chromosoom in het TCF20-gen, maar dit zal meestal niet het geval zijn.
In de toekomst zal door middel van een nieuwe genetische techniek (exome sequencing genoemd) deze diagnose gemakkelijker gesteld kunnen worden zonder dat er specifiek aan gedacht was of naar gezocht is.

MRI-scan
Bij kinderen met een ontwikkelingsachterstand zal vaak een MRI scan gemaakt worden om te kijken of er bijzonderheden aan de hersenen te zien zijn. Bij een groot deel van de kinderen ziet deze MRI-scan er helemaal normaal uit. Bij een klein deel van de kinderen worden wel afwijkingen gezien, maar deze afwijkingen komen ook voor bij kinderen met andere syndromen en zijn niet specifiek voor het TCF20 syndroom.
Stofwisselingsonderzoek
Kinderen met een ontwikkelingsachterstand krijgen vaak stofwisselingsonderzoek van bloed en urine om te kijken of er sprake is van een stofwisselingsziekte die verklarend is voor de ontwikkelingsachterstand. Bij kinderen met het TCF20 syndroom worden hierbij geen bijzonderheden gezien.
EEG
Bij kinderen met verdenking op epilepsie zal vaak een EEG gemaakt worden om te kijken van wat voor soort epilepsie er sprake is. De afwijkingen die gevonden worden op het EEG zijn niet specifiek voor het TCF20-syndroom.
Oogarts
De oogarts kan beoordelen of er aanwijzingen zijn voor bijziendheid.

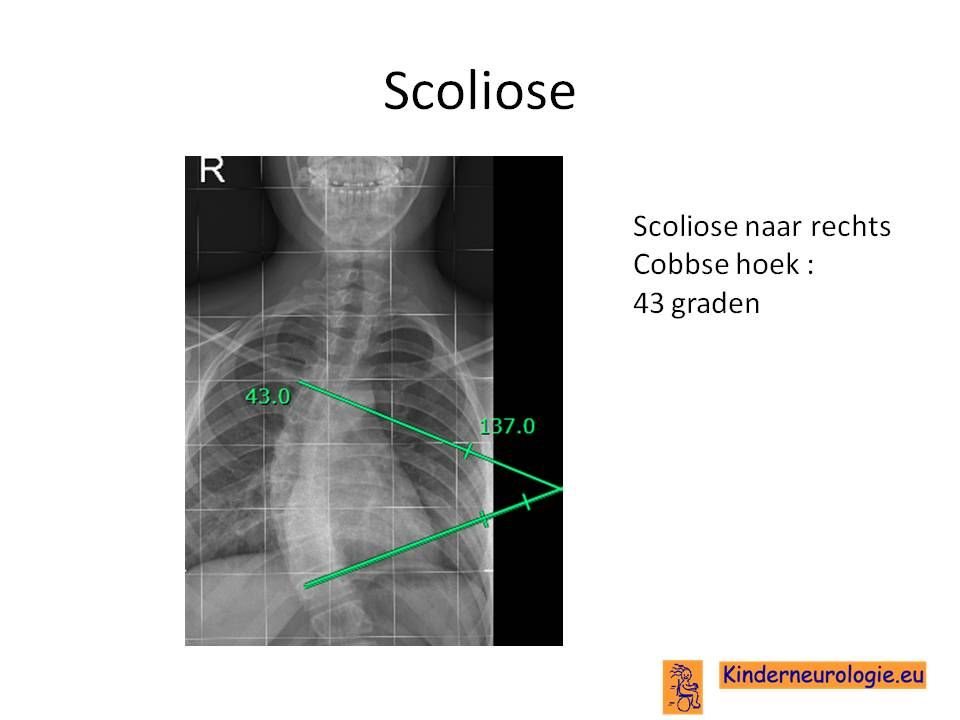
Foto van de rug
Wanneer er sprake is van een verkromming van de rug, kan de mate van verkromming worden vastgelegd door middel van een rontgenfoto
Hoe wordt het TCF20 syndroom behandeld?
Geen genezing
Er is geen behandeling die het TCF20 syndroom kan genezen. De behandeling is er op gericht de symptomen van de ziekte zo veel mogelijk te onderdrukken of om het kind er zo goed mogelijk mee te leren om gaan.
Kinderfysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kindje zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt.

Kinderlogopedie
Een logopediste kan tips en adviezen geven om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook tijdelijk ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze nog geen woorden kunnen gebruiken.
Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy, steunzolen of aangepaste schoenen.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later op dezelfde manier onderwijs te gaan volgen.
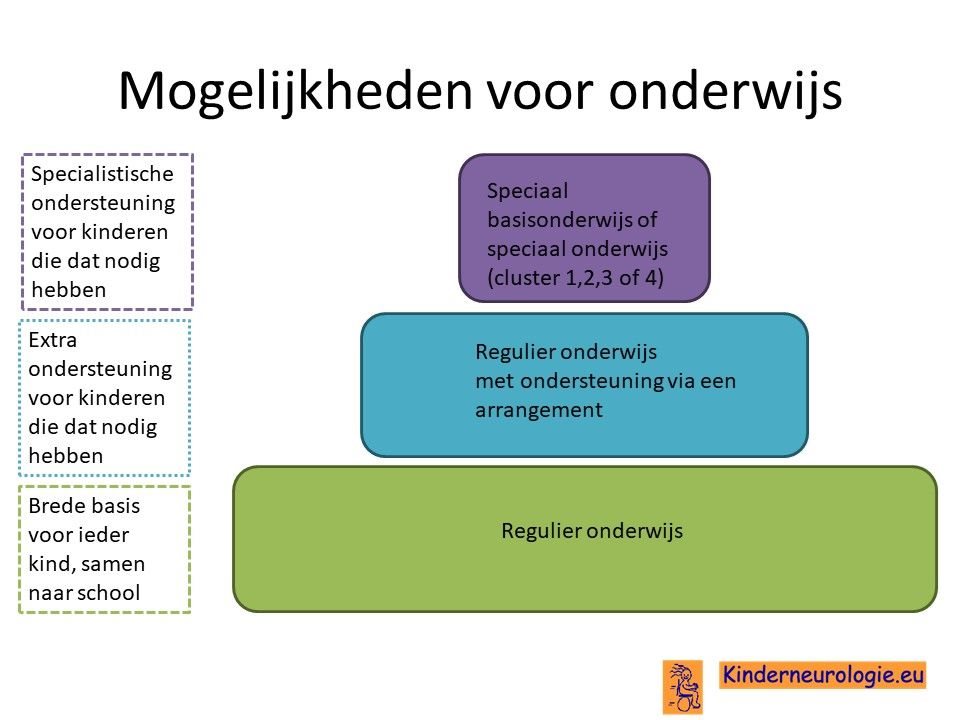
School
De meeste kinderen met het TCF20 syndroom hebben extra begeleiding bij het leren nodig. Een deel van de kinderen kan regulier onderwijs volgen met behulp van ondersteuning. Een ander deel van de kinderen gaat uiteindelijk toch naar het speciaal onderwijs van cluster 3 of 4 omdat zij daar in kleinere klassen zitten en meer hulp en ook therapie kunnen krijgen.
Orthopedagoog
Een orthopedagoog kan ouders tips en adviezen geven hoe om gaan met problemen met bijvoorbeeld boos worden of het maken van contacten met andere kinderen.
Kinder- en jeugdpsychiater
Een kinder- en jeugdpsychiater kan advies geven hoe om te gaan met gedragsproblemen zoals ADHD, snel boos worden of autisme. Soms is het nodig om gedrag regulerende medicatie zoals methylfenidaat voor ADHD of risperidon of aripiprazol voor prikkelovergevoeligheid te geven.
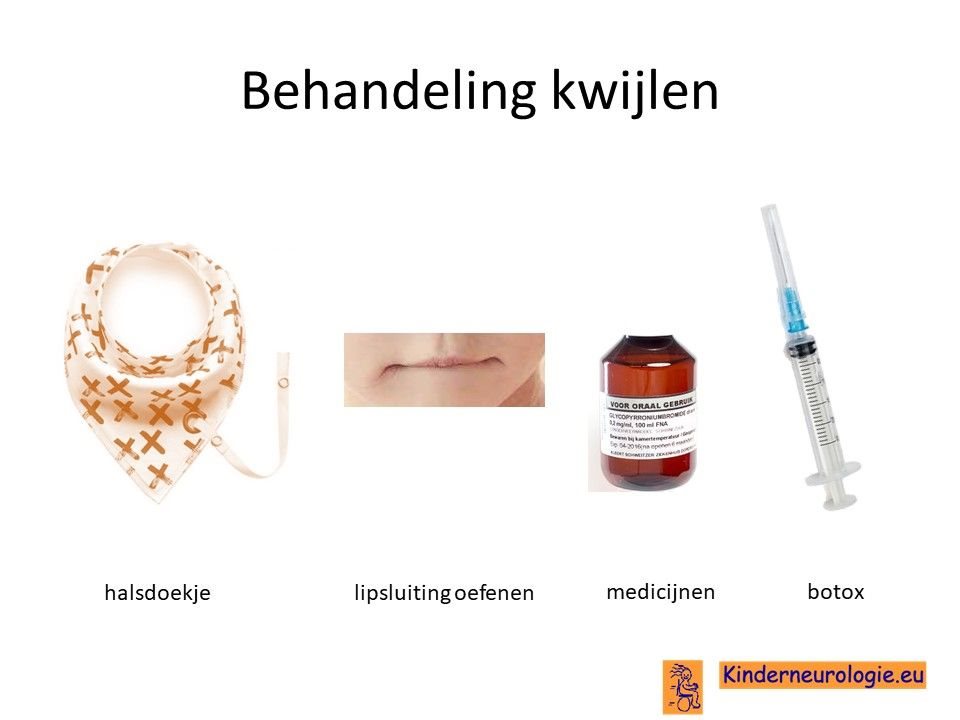
Kwijlen
Kwijlen kan verminderen door kinderen er bewust van te maken dat ze hun speeksel moeten doorslikken. Ook kunnen oefeningen waarbij geoefend wordt om de mond te sluiten helpen. Er bestaan moderne halsdoekjes die kwijl kunnen opvangen, zodat de kleding niet vies en nat wordt.
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie nodig zijn om er voor zorgen dat kinderen minder kwijlen. Per kind zullen de voor- en nadelen van elke behandeling moeten worden afgewogen.
Diëtiste
Een dietiste kan adviezen geven over een gezond voedingspatroon waarbij de kans op overgewicht zo klein mogelijk wordt gemaakt.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet.

Behandeling epilepsie
Wanneer kinderen regelmatig last hebben van epilepsieaanvallen kan met medicijnen geprobeerd worden nieuwe epilepsieaanvallen te voorkomen. Er bestaan verschillende medicijnen. Er bestaat geen voorkeursmedicijn voor deze aandoening. Per kind zullen de voordelen van het gebruik van medicijnen moeten worden afgewogen tegen eventuele bijwerkingen als gevolg van gebruik van medicijnen.

Behandeling slaapproblemen
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen. Soms wordt het medicijn promethazine gebruikt om kinderen beter te kunnen laten slapen. Het is altijd belangrijk om uit te sluiten dat epilepsie de oorzaak is van de slaapproblemen, in geval van epilepsie is epilepsie behandeling nodig.

Problemen met zien
Een bril kan kinderen die bijziend zijn helpen om beter te kunnen zien. Voor kinderen die scheelzien kan het nodig zijn het goed ziende oog een aantal uren per dag af te plakken, om het ontstaan van een lui oog te voorkomen.

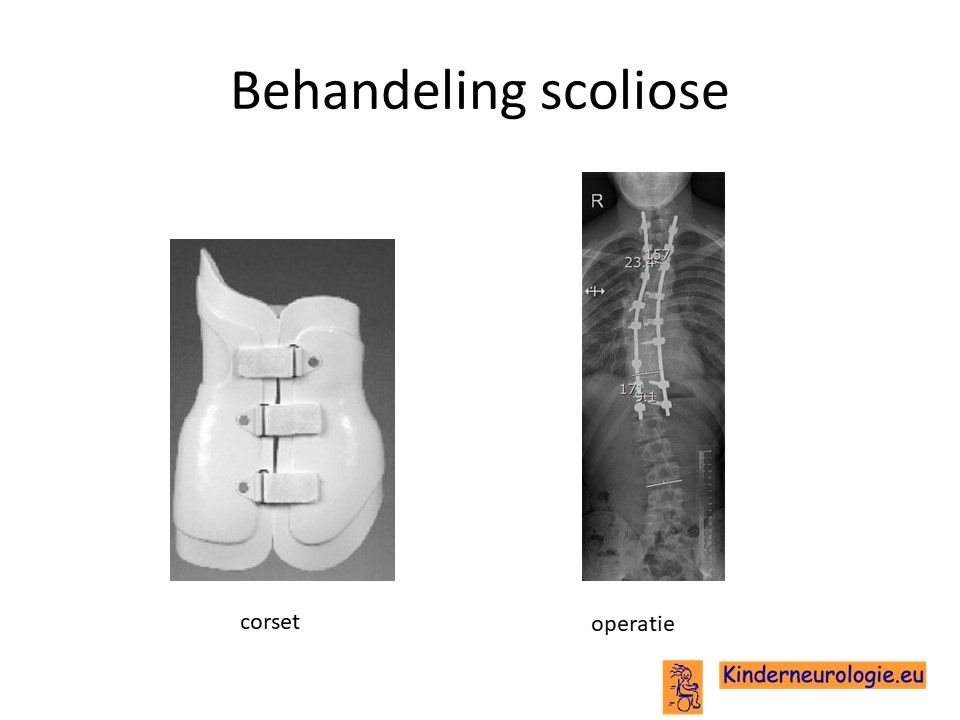
Scoliose
Lichte vormen van verkromming van de wervelkolom hebben meestal geen behandeling nodig en alleen controle om te kijken of de verkromming toeneemt. Bij toename kan een behandeling met een gipscorset nodig zijn om verdergaande verkromming van de wervelkolom te voorkomen. Wanneer een gipscorset onvoldoende effect heeft, kan een operatie nodig zijn waarbij de wervels vastgezet. Deze behandeling wordt uitgevoerd door een orthopeed.
Financiele kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financien kind met een beperking.

Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is.

Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het TCF20 syndroom.
Wat is de prognose van het TCF20 syndroom?
Blijvende problemen
Kinderen die een ontwikkelingsachterstand hebben als gevolg van het TCF20 syndroom, blijven deze problemen vaak houden op volwassen leeftijd. Een deel van de jong volwassenen kan zelfstandig functioneren een ander deel van de jong volwassenen heeft de hulp van anderen nodig hebben om te kunnen functioneren (bijvoorbeeld bij het omgaan met geld).
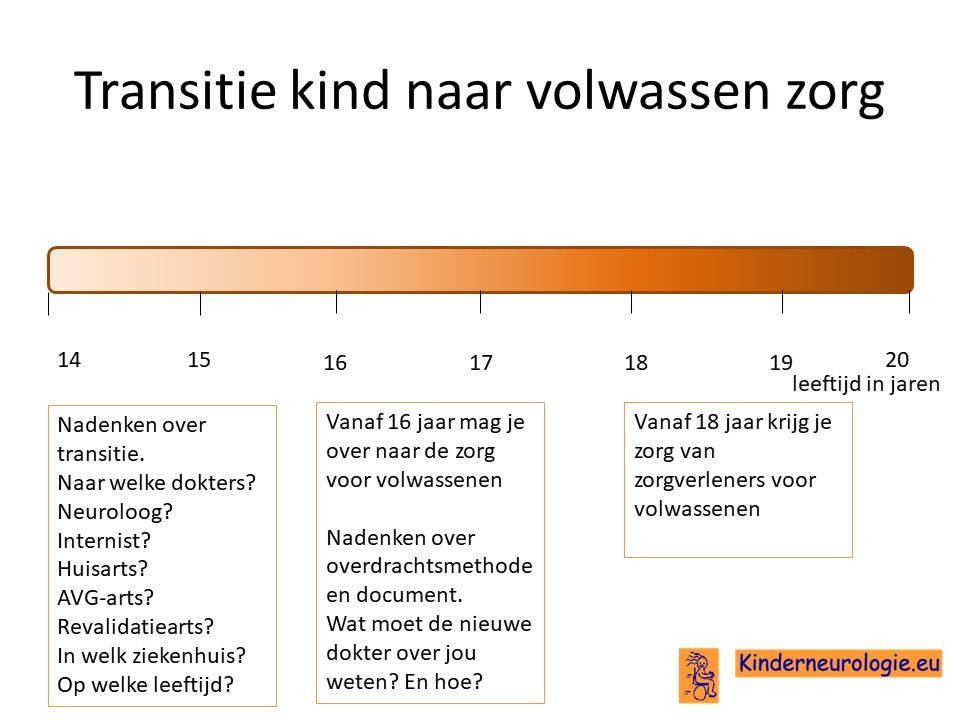
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belanrgijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd. Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+
Volwassenen
Omdat deze ziekte nog niet heel lang bekend is, is er niet heel veel bekend over volwassenen met deze aandoening.
Het valt dus lastig aan te geven wat het hebben van TCF20 syndroom voor de toekomst betekent.
Levensverwachting
De levensverwachting van kinderen en volwassenen met het TCF20 syndroom zal naar alle waarschijnlijkheid niet anders zijn dan van kinderen en volwassenen zonder dit syndroom.
Kinderen
Kinderen van een volwassene met het TCF20 syndroom zelf 50% kans om zelf ook het TCF20 syndroom te krijgen.

Hebben broertjes en zusjes ook een verhoogde kans om ook het TCF20 syndroom te krijgen?
Het TCF20 syndroom wordt veroorzaakt door een fout in het erfelijke materiaal van het 22e chromosoom. Vaak is dit foutje bij het kind zelf ontstaan en niet overgeërfd van een van de ouders. Broertjes en zusjes hebben daarom een nauwelijks verhoogde kans om zelf ook het TCF20 syndroom te krijgen. Dit zou alleen kunnen indien een van de ouders het foutje in een eicel of zaadcel heeft zitten zonder dat dit foutje ergens anders in de lichaamscellen voorkomt. De kans hierop is heel klein.
Wanneer een van de ouders zelf het TCF20 syndroom heeft, dan hebben broertjes en zusjes 50% kans om ook zelf dit syndroom te krijgen.
Een klinisch geneticus kan hier meer informatie over geven.
Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van het TCF20 syndroom, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest of een vruchtwaterpunctie om te kijken of dit kindje ook het TCF20 syndroom heeft. Of dit kind dan evenveel of juist minder of meer klachten zal hebben als de oudere broer of zus valt niet goed te voorspellen. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).

Wilt u dit document printen dan kunt u hiervoor de printbutton bovenaan de pagina gebruiken
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Referenties
- De novo and rare inherited mutations implicate the transcriptional coregulator TCF20/SPBP in autism spectrum disorder. Babbs C, Lloyd D, Pagnamenta AT, Twigg SR, Green J, McGowan SJ, Mirza G, Naples R, Sharma VP, Volpi EV, Buckle VJ, Wall SA, Knight SJ; International Molecular Genetic Study of Autism Consortium (IMGSAC), Parr JR, Wilkie AO. J Med Genet. 2014;51:737-47
- A phylogenetic study of SPBP and RAI1: evolutionary conservation of chromatin binding modules. Darvekar S, Rekdal C, Johansen T, Sjøttem E. PLoS One. 2013;8:e78907
- Meta-analysis of 2,104 trios provides support for 10 new genes for intellectual disability. Lelieveld SH, Reijnders MR, Pfundt R, Yntema HG, Kamsteeg EJ, de Vries P, de Vries BB, Willemsen MH, Kleefstra T, Löhner K, Vreeburg M, Stevens SJ, van der Burgt I, Bongers EM, Stegmann AP, Rump P, Rinne T, Nelen MR, Veltman JA, Vissers LE, Brunner HG, Gilissen C. Nat Neurosci. 2016;19:1194-6.
- De novo nonsense and frameshift variants of TCF20 in individuals with intellectual disability and postnatal overgrowth. Schäfgen J, Cremer K, Becker J, Wieland T, Zink AM, Kim S, Windheuser IC, Kreiß M, Aretz S, Strom TM, Wieczorek D, Engels H. Eur J Hum Genet. 2016;24:1739-1745
- Variants in TCF20 in neurodevelopmental disability: description of 27 new patients and review of literature. Torti E, Keren B, Palmer EE, Zhu Z, Afenjar A, Anderson IJ, Andrews MV, Atkinson C, Au M, Berry SA, Bowling KM, Boyle J, Buratti J, Cathey SS, Charles P, Cogne B, Courtin T, Escobar LF, Finley SL, Graham JM Jr, Grange DK, Heron D, Hewson S, Hiatt SM, Hibbs KA, Jayakar P, Kalsner L, Larcher L, Lesca G, Mark PR, Miller K, Nava C, Nizon M, Pai GS, Pappas J, Parsons G, Payne K, Putoux A, Rabin R, Sabatier I, Shinawi M, Shur N, Skinner SA, Valence S, Warren H, Whalen S, Crunk A, Douglas G, Monaghan KG, Person RE, Willaert R, Solomon BD, Juusola J. Genet Med. 2019;21:2036-2042
Laatst bijgewerkt: 21 december 2019 voorheen: 2 maart 2019, 19 januari 2019, 11 juli 2018 en 28 februari 2016
Auteur: JH Schieving
