Wat is het Kleefstra-syndroom?
Het Kleefstra-syndroom is een erfelijke aangeboren aandoening waarbij kinderen een ontwikkelingsachterstand hebben in combinatie met bepaalde typische uiterlijke kenmerken zoals een klein hoofd en in elkaar overlopende wenkbrauwen
Hoe wordt het Kleefstra-syndroom ook wel genoemd?
Het Kleefstra-syndroom is genoemd naar de arts Kleefstra die als klinisch geneticus (een specialist die veel weet van erfelijke aandoeningen) werkt in het RadboudUMC in Nijmegen. Het syndroom wordt ook wel afgekort met de letters KLEFS of KS.
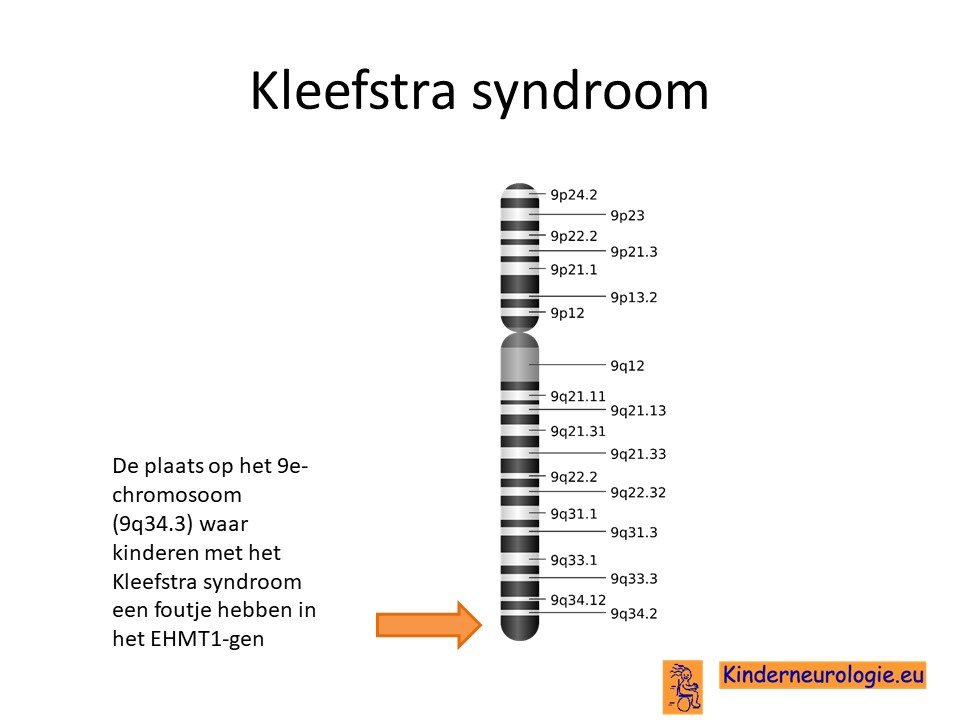
9q34.3microdeletiesyndroom
Het Kleefstra-syndroom wordt ook wel het 9q34.3-deletie syndroom genoemd. Dit syndroom is ontdekt door een genetische techniek Array-CGH waarbij kleine stukjes chromosoom die missen of die extra aanwezig zijn kunnen worden opgespoord. Met deze techniek is ontdekt dat kinderen met een aantal kinderen met een ontwikkelingsachterstand en typische uiterlijke kenmerken een stukje erfelijk materiaal misten van chromosoom 9. Deletie is de medische term voor het missen van een stukje erfelijke materiaal. Om preciezer aan te geven welk stukje van chromosoom 9 mist, staat het cijfer q en de getallen 34.3 achter chromosoom 9. Op het stukje chromosoom 9 wat mist bij deze kinderen ligt een stukje informatie die EHMT1 wordt genoemd. Het ontbreken van dit stukje erfelijk materiaal lijkt te zorgen voor het ontstaan van de ontwikkelingsachterstand en de typische uiterlijke kenmerken.
Een andere naam die vroeger wel gebruikt werd is het 9q subtelomeren deletie syndroom. Deze term geeft aan dat het stukje van chromosoom 9 wat mist, bijna aan het uiteinde van chromosoom 9 ligt. Dit werd ook wel afgekort met de letters 9qSTDS.
Type 1 en type 2
Inmiddels is er een tweede fout in het DNA ontdekt, die een beeld geeft wat veel lijkt op het Kleefstra syndroom. Het gaat om een fout op chromosoom 7 in het KMT2C-gen. Dit wordt tegenwoordig Kleefstra syndroom type 2 genoemd. Het Kleefstra syndroom als gevolg van een fout op chromosoom 9 in het EHMT1-gen wordt type 1 genoemd. Ook worden afkorting KLEFS1 en KLEFS2 gebruikt. Een deel van de artsen vindt het niet verstandig om het later ontdekte syndroom ook Kleefstra syndroom te noemen en zou liever een aparte naam aan dit syndroom geven om verwarring te voorkomen.
Hoe vaak komt het Kleefstra-syndroom voor bij kinderen?
Het is niet goed bekend hoe vaak het Kleefstra-syndroom bij kinderen voorkomt. Dit omdat nog maar kort geleden (in 2009) ontdekt is dat een fout op deze plek in het erfelijk materiaal kan zorgen voor het ontstaan van dit syndroom. De fout in bij type 2 is in 2012 ontdekt. Waarschijnlijk is bij maar een klein deel van de kinderen die dit syndroom hebben de diagnose gesteld.

Bij wie komt het Kleefstra-syndroom voor?
Het Kleefstra-syndroom is al voor de geboorte aanwezig. Het kan even duren voordat duidelijk wordt dat er sprake is van een syndroom.Zowel jongens als meisjes kunnen het Kleefstra-syndroom krijgen.
Wat is de oorzaak van het Kleefstra-syndroom?
Fout in het erfelijk materiaal
Het Kleefstra-syndroom wordt veroorzaakt door een fout in het erfelijk materiaal van chromosoom 9. De plaats van dit foutje wordt het EHMT1-gen genoemd.
Bij het merendeel van de kinderen die bekend is met het Kleefstra syndroom mist de erfelijke informatie van het EHMT1-gen helemaal omdat zij een stukje van chromosoom 9 missen. Bij een kleiner deel van de kinderen zit er een foutje in het erfelijk materiaal van het EHMT1-gen waardoor de informatie niet meer goed leesbaar is.
Bij Kleefstra syndroom type 2 is er sprake van een fout op chromosoom 7 in het KMT2C-gen.
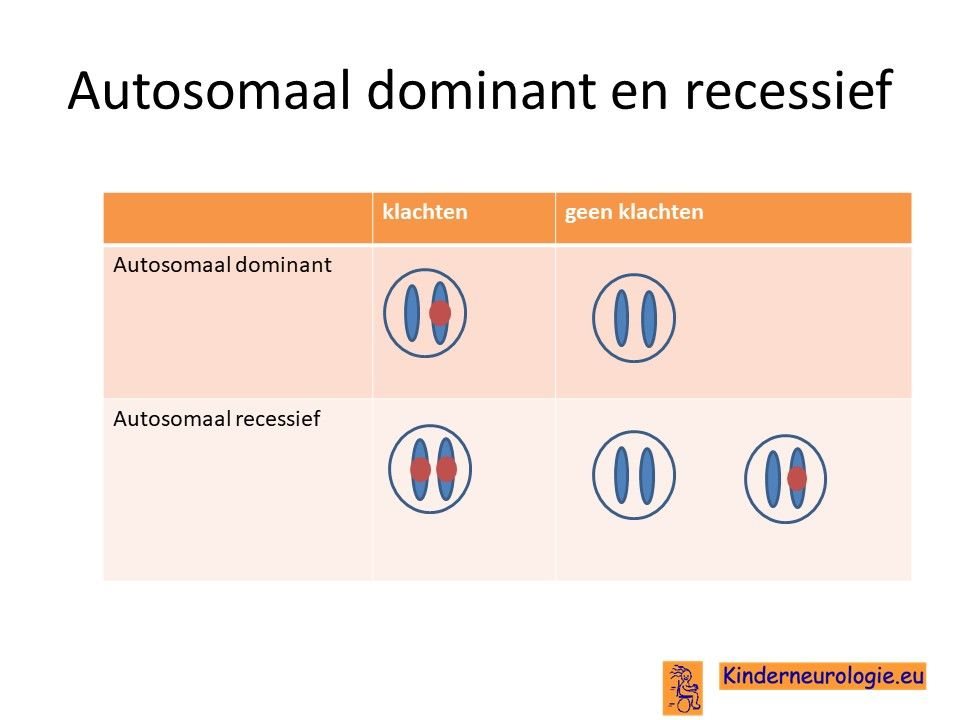
Autosomaal dominant
De fout in het EHMT1-gen of de fout in het KMT2C-gen zijn zogenaamd autosomaal dominant fouten. Dit houdt in dat een fout op een van de twee chromosomen 7 of 9 die een kind heeft al voldoende is om het syndroom te krijgen. Dit in tegenstelling tot een autosomaal recessieve aandoening waarbij een kind pas klachten krijgt wanneer beide chromosomen 7 of 9 een foutje bevatten.
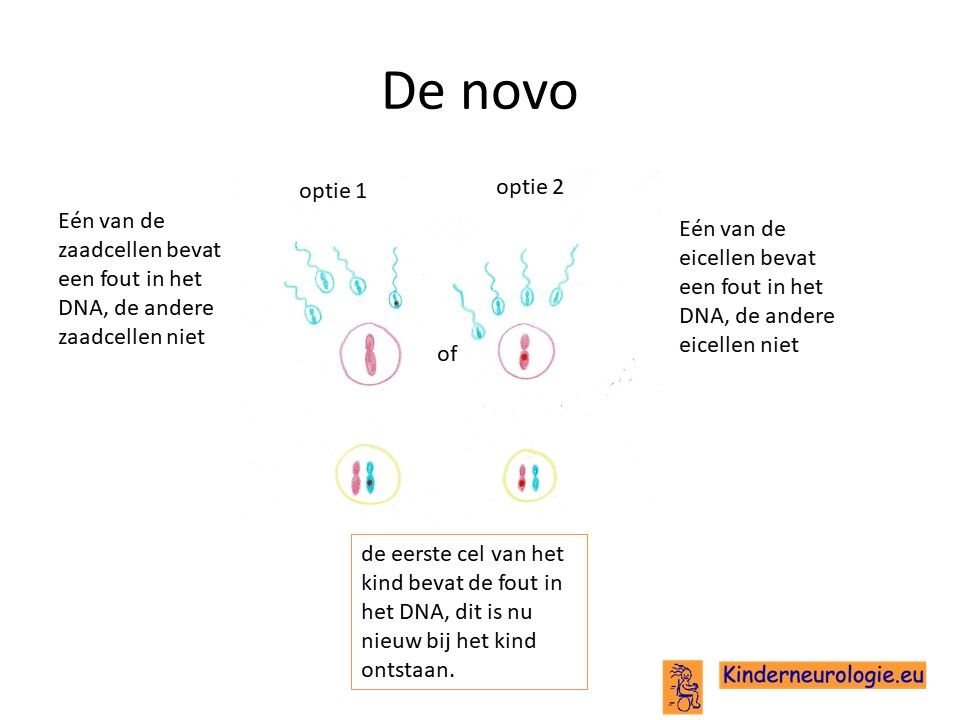
Bij het kind zelf ontstaan
Vaak is het foutje in het EHMT1-gen of het KMT2C-gen bij het kind zelf ontstaan en niet overgeërfd van de vader of van de moeder.Dit wordt ook wel de novo genoemd, wat nieuw ontstaan betekent.
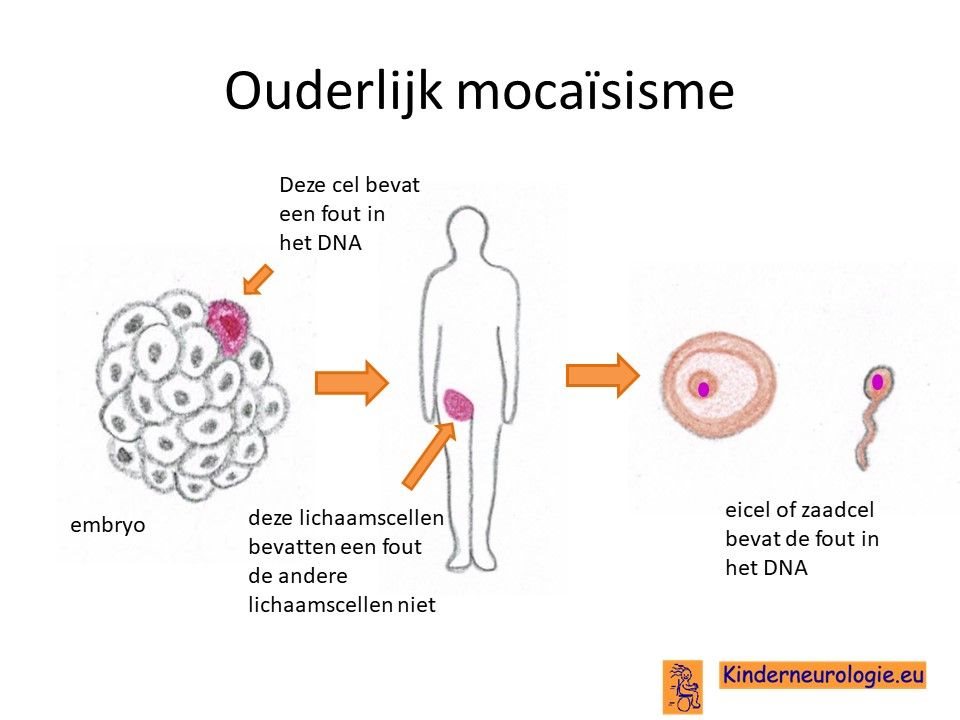
Overgeërfd van een ouder
Een heel klein deel van de kinderen heeft de fout in het DNA geerfd van een ouder die zelf ook het Kleefstra syndroom heeft.
Een ander klein deel van de kinderen heeft de vader in zijn zaadcellen of de moeder in haar eicellen de fout in het EHMT1-gen of het KMT2C-gen, terwijl deze fout niet in de andere lichaamscellen aanwezig is. In die situatie zou de fout ook overgeërfd kunnen zijn van de vader of de moeder zonder dat deze zelf het Kleefstra-syndroom hebben.
Afwijkend eiwit
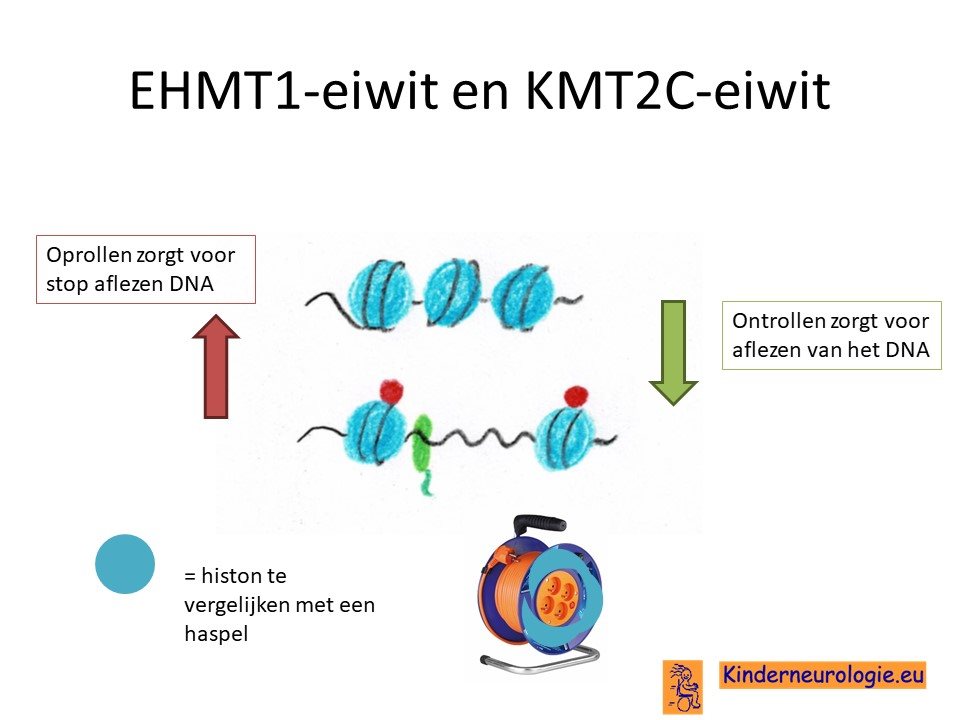
Als gevolg van de verandering in het erfelijk materiaal van het EHMT1-gen wordt een bepaald eiwit niet goed aangemaakt. Dit eiwit heet histone H3 Lys 9 methyltransferase. Dit eiwit speelt een belangrijke rol bij het oprollen van het erfelijk materiaal rondom zogenaamde histonen. Een histon is te vergelijken met een haspel waar een snoer om kan worden opgerold. Dit oprollen en afrollen van het DNA is belangrijk voor het aflezen van het DNA of het stoppen van het aflezen van het DNA. Het DNA bevat informatie voor de aanleg van het lichaam en is belangrijk voor een goede aanleg van de hersenen. Wanneer deze oprol en afrolfunctie niet goed werkt, wordt het DNA niet op de juiste momenten afgelezen waardoor de hersenen anders worden aangelegd dan gebruikelijk.
Als gevolg van de fout in het KMT2C-gen wordt het lysine-specific methyltransferase 2C niet goed aangemaakt. Ook dit speelt een belangrijke rol bij de aanmaak van histonen wat nodig is om het DNA af te rollen of om te rollen.
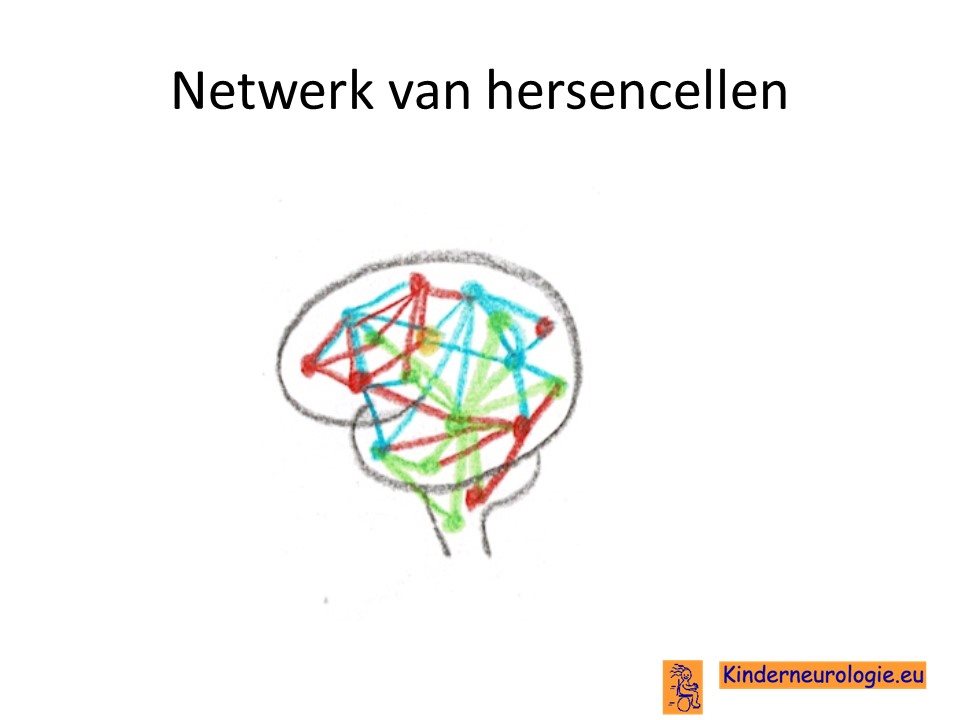
Netwerk
Hersencellen werken met elkaar samen in netwerken. Het blijkt dat de netwerken bij kinderen met het Kleefstra syndroom anders zijn aangelegd dan bij kinderen zonder dit syndroom. Het blijkt dat bepaalde zenuwcellen in dit netwerk meer NMDA-receptoren bevatten dan gebruikelijk.
Het blijkt dat de netwerken in de hersenen bij kinderen met het Kleefstra syndroom minder snel actief worden, maar wanneer ze actief worden, dit ook langer dan gebruikelijk doen.
Wat zijn de symptomen van het Kleefstra-syndroom?
Variatie
Er bestaat een grote variatie in hoeveelheid en in ernst van de symptomen die verschillende kinderen met het Kleefstra-syndroom hebben. Geen kind zal alle onderstaande symptomen hebben.

Zwangerschap en bevalling
Meestal zijn er geen bijzonderheden tijdens de zwangerschap of tijdens de bevalling. De meeste kinderen met dit syndroom hebben een normaal geboortegewicht en een normale lengte en grootte van het hoofdje. Een klein deel van de kinderen is bij de geboorte wat zwaarder dan gebruikelijk.
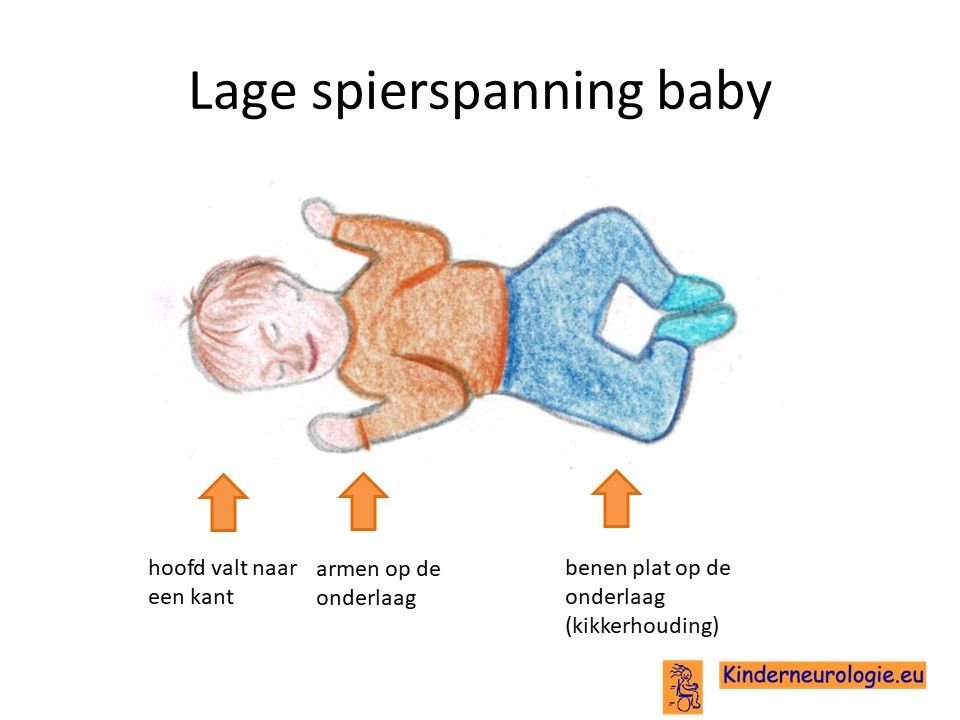
Lage spierspanning
Kinderen met het Kleefstra-syndroom hebben een lage spanning in hun spieren. Ze voelen daarom slapper aan en moeten goed gesteund worden wanneer ze opgetild worden. Door de slappere spieren is het moeilijk om het hoofdje op te tillen en verloopt de ontwikkeling van kinderen met het Kleefstra- syndroom ook langzamer. Ook kunnen de gewrichten gemakkelijk overstrekt worden door de lagere spierspanning. Veel kinderen hebben platvoetjes.
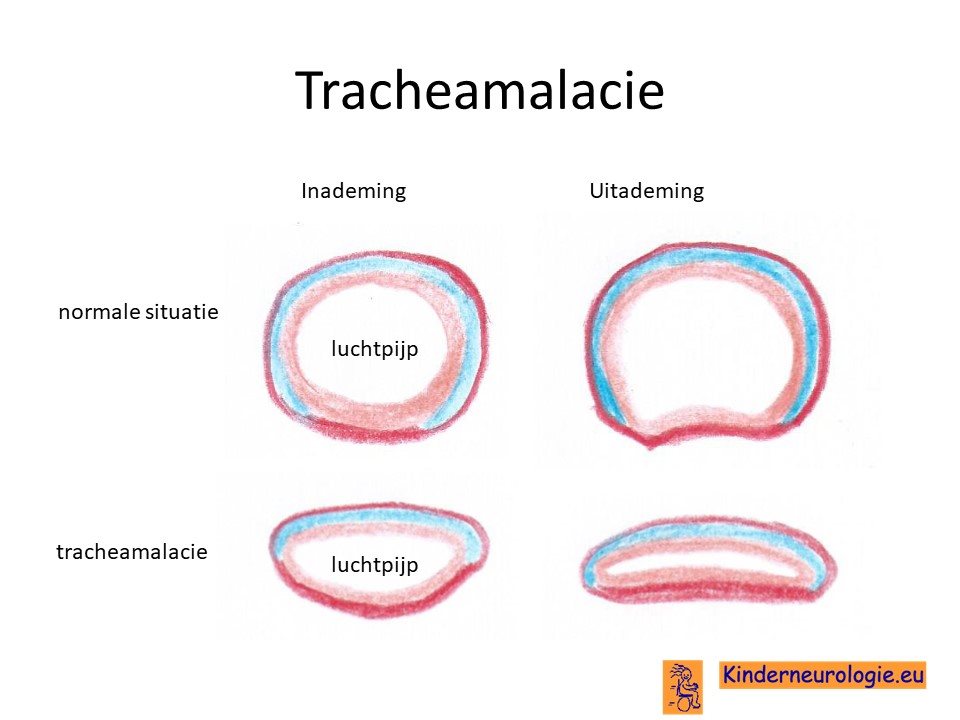
Tracheamalacie
Een deel van de kinderen heeft een tracheamalacie waardoor kinderen tijdens het ademhalen een soort kakelend geluid maken.
Ontwikkelingsachterstand
Kinderen met het Kleefstra-syndroom ontwikkelen zich langzamer dan hun leeftijdsgenoten. Ze gaan later rollen, zitten, staan en lopen dan hun leeftijdsgenoten. Het grootste deel van de kinderen leert wel los lopen, maar vaak op latere leeftijd dan gebruikelijk (tussen de leeftijd van 2 en 3 jaar). Voor een klein deel van de kinderen is het te moeilijk om te leren om zelfstandig te lopen. Vier op de tien kinderen gebruikt voor het lopen over langere afstanden een hulpmiddelen.
Problemen met praten
Veel kinderen met het Kleefstra syndroom hebben grote moeite met praten. Een derde van de kinderen met het Kleefstra syndroom is niet in staat om te leren praten, de helft van de kinderen is in staat enkele woorden te zeggen en een op de zes kinderen is in staat om in eenvoudige zinnen te praten.
Kinderen met een foutje in het erfelijk materiaal van het EHMT1-gen hebben vaak meer mogelijkheden om te leren praten dan kinderen die het erfelijk materiaal van het EHMT1-gen helemaal missen. Het begrijpen van wat anderen zeggen, gaat kinderen beter af dan het zelf leren praten.
Problemen met leren
Kinderen met het Kleefstra syndroom hebben allemaal problemen met leren. Vaak zijn deze problemen ernstig. Kinderen zijn dan niet in staat om te leren lezen en schrijven. Een klein deel van de kinderen is wel in staat om dit te leren. Een heel klein deel van de kinderen heeft geen verstandelijke beperking.
Ook hier geldt dat kinderen die de informatie van het EHMT1-gen helemaal missen meer problemen hebben dan kinderen die een verandering hebben in het erfelijk materiaal van het EHMT1-gen.
Vrolijk
De meeste kinderen met het Kleefstra syndroom hebben een vrolijk karakter en lachen graag. Vaak houden ze van contact met andere mensen.
Autistiforme kenmerken
Twee op de vijf kinderen met het Kleefstra-syndroom heeft autistiforme kenmerken. Vaak vinden kinderen het moeilijk om oogcontact te maken met andere mensen. Veel kinderen houden van een vaste routine en vinden het moeilijk wanneer hier vanaf geweken wordt. Dan kunnen ze daardoor erg van slag raken en heel boos of verdrietig worden. Vaak kunnen kinderen deze boosheid niet goed reguleren, ze worden dan heel boos en zijn hier moeilijk uit te halen.

Stereotypieën
Kinderen met het Kleefstra syndroom maken vaak telkens terugkerende bewegingen met hun handen of armen. Dit worden stereotypieën genoemd. Kinderen hebben hier zelf geen last van. De stereotypieën vallen vaak meer op wanneer kinderen iets heel leuks of iets spannends moeten doen.

Aandacht en concentratie
Kinderen met het Kleefstra syndroom kunnen vaak maar kort de aandacht en concentratie bij iets houden. Ze zijn snel afgeleid en spelen dan hier mee en dan weer daar mee. Ook zijn kinderen vaak beweeglijk en vinden ze het lastig om stil te zitten. Veel kinderen krijgen ook de diagnose ADHD.
Zichzelf verwonden
Bij zes van de tien kinderen met het Kleefstra syndroom komt zelfverwonding voor. Kinderen verwonden zichzelf door te krabben, te slaan of te bijten. Vaak ontstaat dit gedrag uit frustratie.
Moeite met omgaan met boosheid
Een deel van de kinderen heeft moeite hoe om te gaan met boosheid. Kinderen kunnen heel boos worden. Ze kunnen dan ook andere kinderen verwonden zonder dat ze zelf door hebben dat dit gedrag niet kan.

Epilepsie
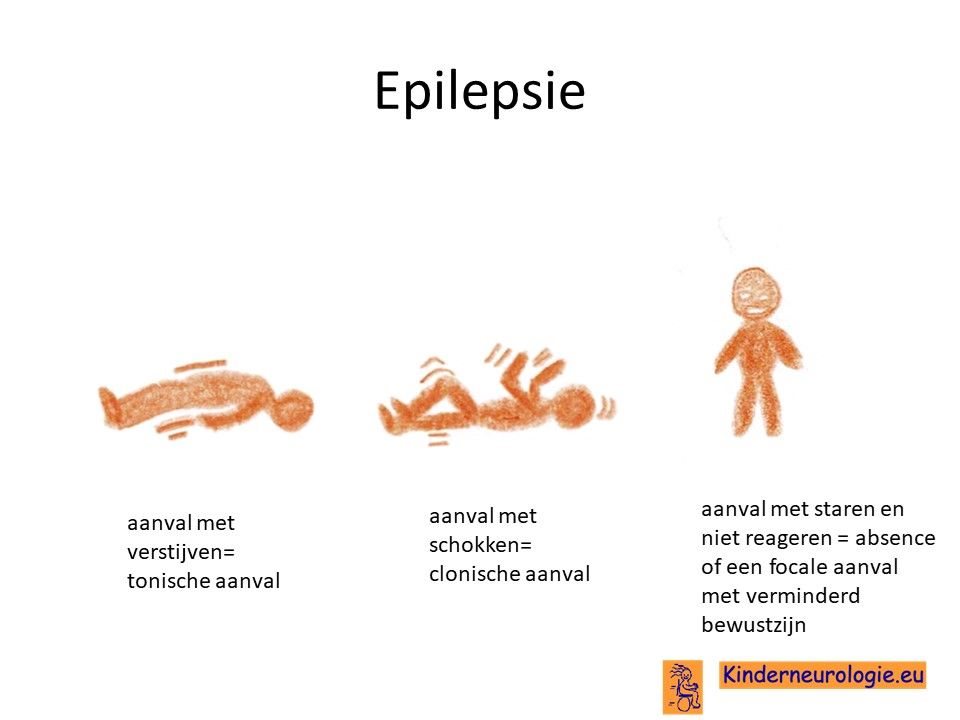
Een op de drie kinderen met het Kleefstra syndroom krijgt last van epilepsie aanvallen. Verschillende type epilepsie aanvallen kunnen voorkomen. Zoals aanvallen met verstijven (tonische aanvallen), aanvallen met schokken (clonische aanvallen) of aanvallen met staren (absences). Ook koortsstuipen komen vaker voor bij kinderen met het Kleefstra syndroom.
Problemen met slapen
Kinderen met het Kleefstra syndroom hebben vaak problemen met slapen. Het kan gaan om problemen met inslaapvallen, met vaak wakker worden of met vroeg wakker worden. Door een infectie of door epilepsie aanvallen kunnen de problemen met slapen tijdelijk verergeren. Ook verergert bij een deel van de kinderen de slaapproblemen tijdens op de puberteit.

Typische uiterlijke kenmerken
Kinderen met het Kleefstra syndroom hebben een aantal typische uiterlijke kenmerken. Zoals boven beschreven hebben kinderen een kleiner en korter hoofd. De wenkbrauwen staan dicht bij de ogen. Ook lopen de wenkbrauwen vaak in elkaar over alsof er sprake is van een grote wenkbrauw in plaats van twee losse wenkbrauwen (synophrys genoemd). Ogen, neus en mond staan vaak dichter bij elkaar dan bij kinderen zonder dit syndroom. Vaak staan de ogen een beetje schuin, waarbij de ooghoek aan de kant van de oren hoger staat dan de ooghoek aan de kant van de neus. De ogen staan vaak ook iets verder van elkaar dan gebruikelijk. De neus is vaak een beetje opgewipt. In de bovenlip loopt meestal mooi rond en in het midden van de bovenlip zit meestal een mooie inkeping (cupido lip genoemd), de onderlip is vaak naar buiten gekruld. De onderkaak staat vaak verder naar voren dan de bovenkaak (dit wordt prognathie genoemd). Vaak houden jonge kinderen de tong uit hun mond, oudere kinderen doen dit meestal niet meer.
Sommige kinderen hebben korte brede vingers, anderen een lijn in die hand die van de ene kant van de hand naar de andere kant loopt.
Klein hoofdje
Een groot deel van de kinderen met het Kleefstra syndroom heeft een kleine hoofdomvang. Ook is de afstand tussen neus en achterhoofd vaak kleiner dan bij andere kinderen en het gezicht juist breder en vlakker dan gebruikelijk. Het kleinere hoofd wordt een microcefalie genoemd, het kortere bredere hoofd een brachycefalie. Dit geldt dus niet voor alle kinderen met het Kleefstra syndroom. Een heel klein deel van de kinderen heeft juist een grotere hoofdomtrek dan gebruikelijk.
Klein lengte
Een deel van de kinderen met dit syndroom heeft een kleinere lengte dan verwacht voor de leeftijd en de lengte van de ouders. Een ander deel van de kinderen heeft een normale lengte.
Overgewicht
Kinderen met het Kleefstra syndroom hebben een grotere kans om last te krijgen van overgewicht. De helft van de tieners met het Kleefstra syndroom blijkt overgewicht te hebben.

Problemen met zien
Scheelzien komt vaker voor bij kinderen met het Kleefstra-syndroom. Een deel van de kinderen kan dichtbij niet goed zien, terwijl zij in de verte wel goed kunnen zien. Dit wordt verziendheid genoemd.
Slechthorendheid
Een op de drie tot vijf kinderen met het Kleefstra syndroom is slechthorend. Dit komt of door vocht achter het trommelvlies, afwijkende vorm van de gehoorsbeentjes of door een minder goede werking van de gehoorzenuw.

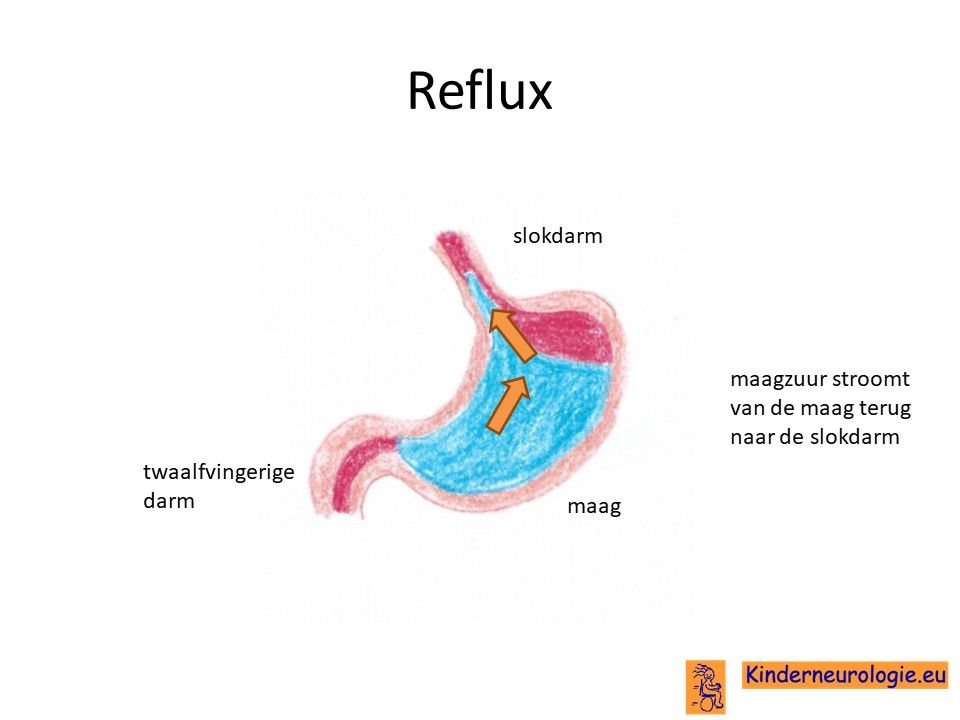
Reflux
Kinderen met het Kleefstra syndroom hebben vaker last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Cyclisch braken
Een deel van de kinderen met het Kleefstra syndroom heeft regelmatig periodes waarin zij meerdere dagen achter elkar moeten braken. Deze periodes worden afgewisseld met periodes waarin dit braken niet voorkomt.
Kwijlen
Kinderen met het Kleefstra syndroom hebben gemakkelijk last van kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond en door problemen met slikken.
Vatbaar voor infecties
Kinderen met het Kleefstra syndroom zijn op jonge leeftijd vatbaar voor het krijgen van infecties. Regelmatig komen oorontsteking of infecties van de luchtwegen voor. Reflux kan de oorzaak zijn van terugkerende infecties, het is belangrijk om hier alert op te zijn. Met het ouder worden, worden de infecties minder frequent.
Problemen met de ademhaling
Er zijn een paar kinderen bekend die af en toe een pauze namen tijdens het ademhalen (centrale apneu). Een verhoogde druk in de longvaten (pulmonale hypertensie) kan ook zorgen voor problemen met ademhalen.
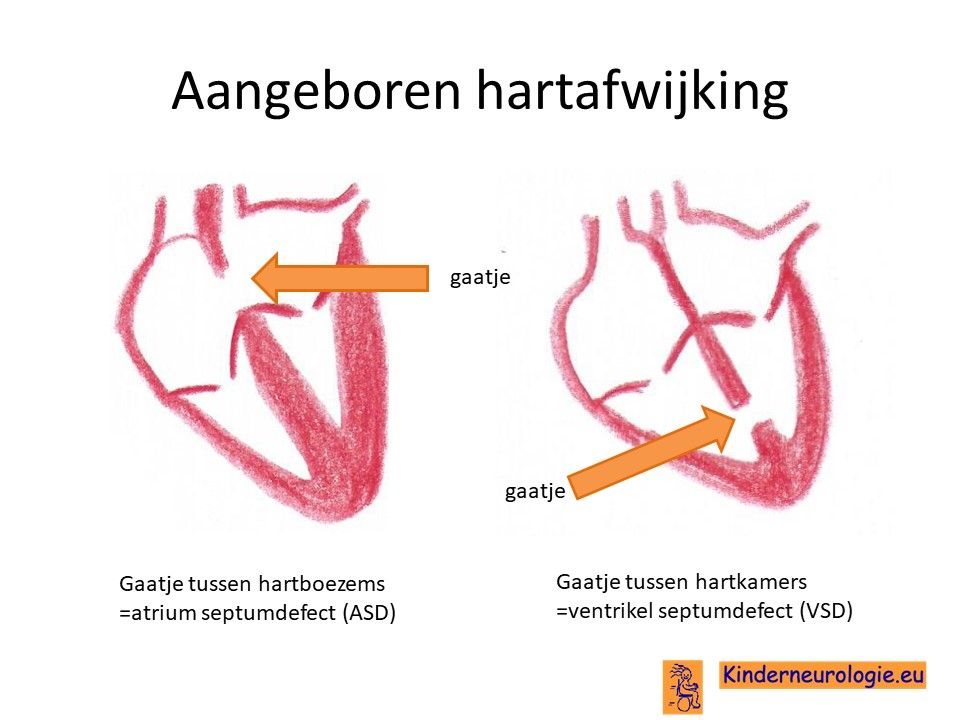
Aangeboren hartafwijking
De helft van de kinderen met het Kleefstra syndroom heeft een aangeboren hartafwijking. Vaak gaat het om een gaatje tussen de beide boezems of beide kamers van het hart, dit wordt een ASD of een VSD genoemd. Ook komen afwijkingen aan de hartkleppen zoals een vernauwing van de longslagaderklep (pulmonaalstenose) of een afwijkende grotelichaamsslagaderklep (bicuspidale aortaklep) vaker voor. Net als het open blijven van een verbinding tussen de grote lichaamsslagader en de longslagader (persisterende ductus van botalli).
Een klein deel van de kinderen heeft last van hartritme stoornissen. Vooral de hartritmestoornis atriumflutter komt vaker voor.
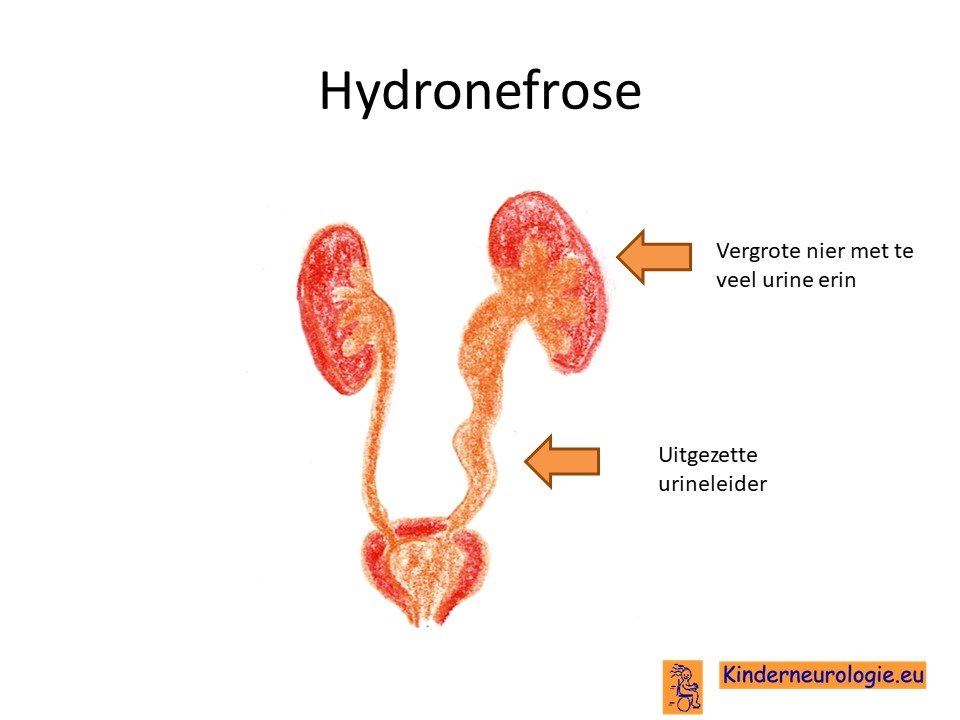
Afwijking aan de nieren
Een deel van de kinderen heeft afwijkingen aan de nieren of aan de plasbuis. Soms is er te veel vocht in de nieren aanwezig (hydronefrose) of stroomt de urine vanuit de plasbuis terug naar de nieren (vesicourethrale reflux). Dit kan zorgen voor urineweginfecties en blaasontstekingen.
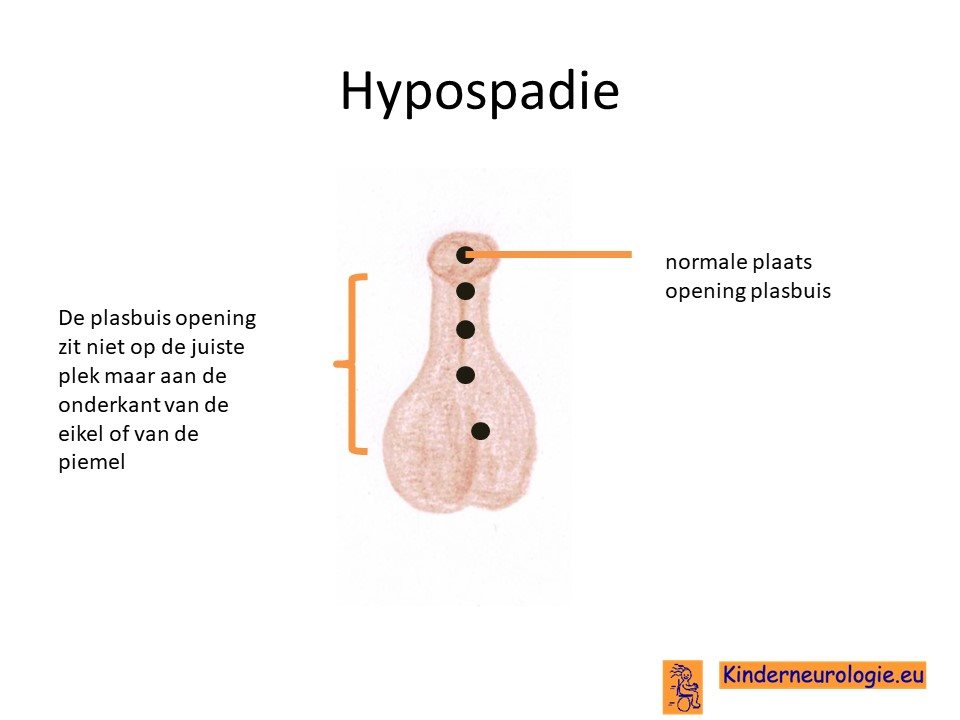
Afwijkingen aan de plasbuis.
Jongens hebben vaak een kleine plasser. De uitgang van de plasbuis eindigt niet op de top van de plasser maar juist aan de onderkant. Dit kan problemen geven met plassen. Bij een deel van de jongens zijn de balletjes niet goed ingedaald. De plasser kan kleiner zijn dan gebruikelijk.
Zindelijkheid
De meeste kinderen met dit syndroom worden op latere leeftijd zindelijk dan gebruikelijk. Voor ongeveer de helft van de kinderen is het niet haalbaar om zindelijk te worden. Zij blijven ook op oudere leeftijd luiers of inleggers nodig hebben.

Verstopping van de darmen
Verstopping van de darmen komt vaak voor bij kinderen met dit syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen. Dit kan buikpijnklachten geven. Dit kan buikpijnklachten geven en zorgen voor een bolle buik. Ook kan de eetlust hierdoor minder worden
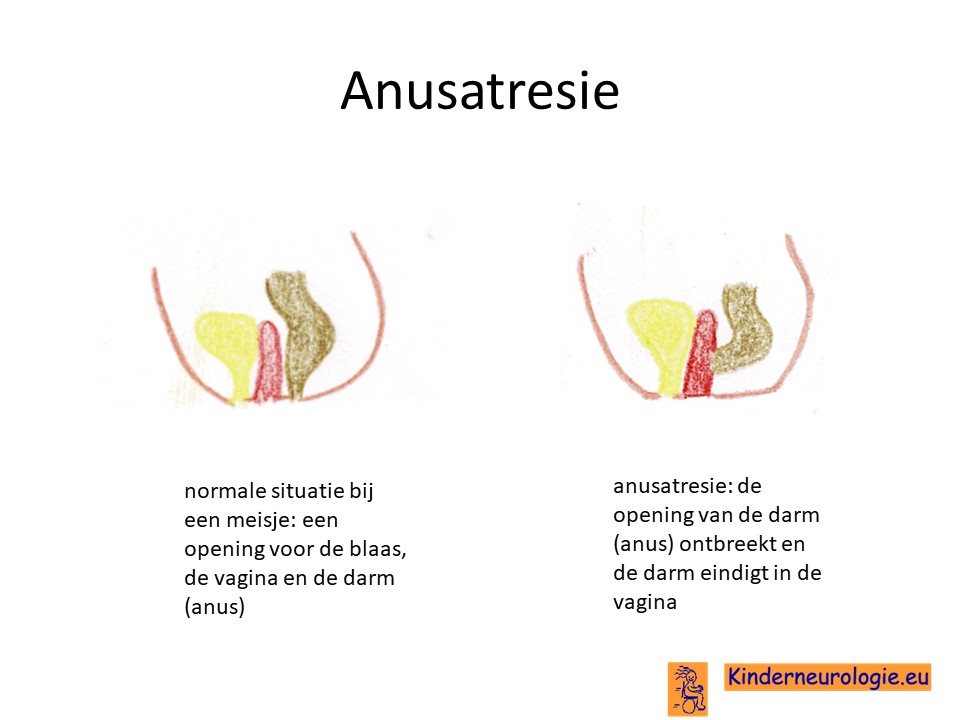
Ontbreken van de anus
Bij een klein deel van de kinderen met het Kleefstra syndroom blijkt het poepgaatje (de anus) niet aangelegd te zijn waardoor kinderen vanaf babyleeftijd niet in staat zijn om te poepen.
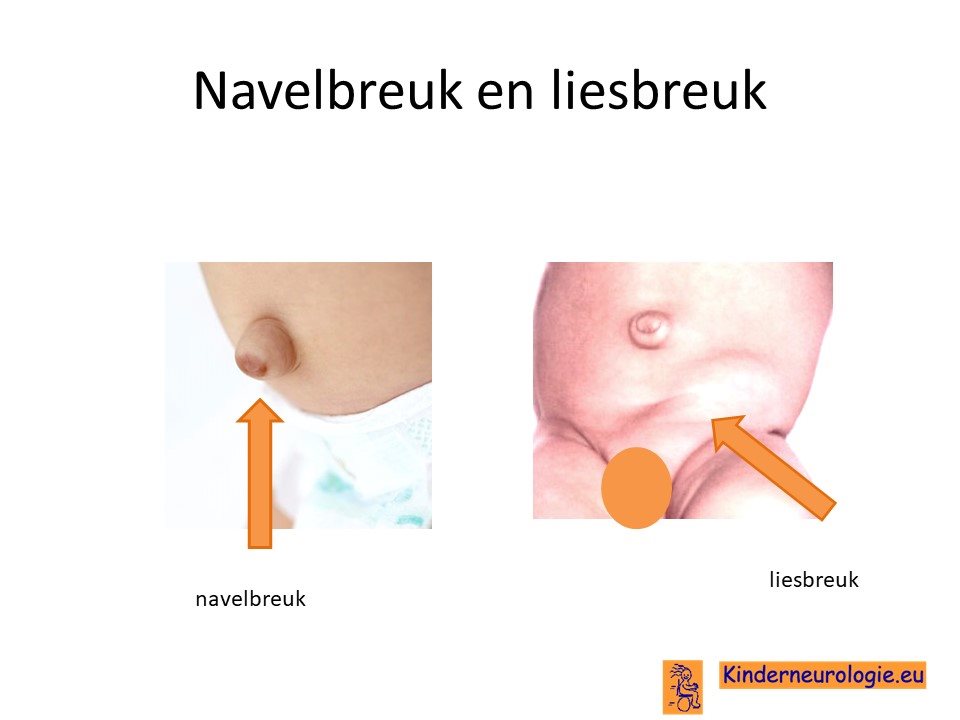
Liesbreuk en navelbreuk
Er zijn een paar kinderen bekend die een navelbreuk en/of een liesbreuk hebben.
Scoliose
Een deel van de kinderen heeft een zijwaartse verkromming van de rug. Dit wordt een scoliose genoemd.
Klompvoetjes
Sommige kinderen met het Kleefstra syndroom hebben klompvoetjes.
Hypermobiel
Een groot deel van de kinderen is erg soepel in de gewrichten, zij kunnen deze gemakkelijk overstrekken, dit wordt ook wel hypermobiel genoemd.
Een deel van de kinderen heeft platvoeten.
Minder sterke botopbouw
Kinderen met dit syndroom hebben grotere kans op een minder goede botopbouw. Dit komt vooral voor bij kinderen die niet in staat zijn om te lopen, bij kinderen die veel binnen zitten en bij kinderen die medicijnen gebruiken (bijvoorbeeld medicijnen die gebruikt worden bij de behandeling van epilepsie). Deze minder sterke botopbouw kan er voor zorgen dat kinderen gemakkelijker een botbreuk oplopen, wanneer zij vallen.
Lichaamstemperatuur
Kinderen met het Kleefstra syndroom hebben vaker een lagere lichaamstemperatuur dan gebruikelijk, bijvoorbeeld 36 graden. Hierdoor kan het minder snel opvallen wanneer er sprake is van koorts.
Hoge pijngrens
Kinderen met het Kleefstra syndroom ervaren vaak minder snel pijn, dan kinderen zonder dit syndroom. Zij hoeven minder snel te huilen. Dit heeft ook een risico dat kinderen bijvoorbeeld een botbreuk kunnen oplopen, zonder dat dit voor de mensen om het kind heen duidelijk is.
Hoe wordt de diagnose Kleefstra-syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met een ontwikkelingsachterstand, een klein hoofd en typische uiterlijke kenmerken kan vermoed worden dat er sprake is van een syndroom. Er zijn echter veel verschillende syndromen die allemaal voor deze symptomen kunnen zorgen, zodat niet altijd gemakkelijk is om vast te stellen dat er sprake is van het Kleefstra syndroom.
Bloedonderzoek
Bij routine bloedonderzoek worden bij kinderen met het Kleefstra-syndroom geen afwijkingen gevonden.
Genetisch onderzoek
Wanneer aan de diagnose gedacht wordt, kan door middel van gericht genetisch onderzoek op bloed naar het voorkomen van een fout in het EHMT1-gen of het KMT2C-gen. Vaak worden ook alle chromosomen tegelijkertijd onderzocht (zogenaamd Array onderzoek) soms kan hierbij ontdekt worden dat er sprake is van het 9q34.3 microdeletie syndroom.
In de toekomst zal door middel van een nieuwe genetische techniek (exome sequencing genoemd) mogelijk ook deze diagnose gesteld kunnen worden zonder dat er specifiek aan gedacht was of naar gezocht is.

MRI van de hersenen
Bij kinderen met een ontwikkelingsachterstand zal vaak een MRI scan gemaakt worden om te kijken of er bijzonderheden aan de hersenen te zien zijn. Vaak worden op deze MRI scan wel afwijkingen gezien, maar deze afwijkingen worden bij veel kinderen met een syndroom gezien en zijn niet kenmerkend voor het Kleefstra-syndroom. Afwijkingen die gezien zijn: zijn een dunne hersenbalk, een onderontwikkeling van de kleine hersenen en het vertraagd aanleggen van het geleidingslaagje rondom de hersenen (vertraagde myelinisatie).
Stofwisselingsonderzoek
Kinderen met een ontwikkelingsachterstand krijgen vaan stofwisselingsonderzoek om te kijken of er sprake is van een stofwisselingsziekte die verklarend is voor de ontwikkelingsachterstand. Bij kinderen met het Kleefstra syndroom worden hierbij geen bijzonderheden gezien.
EEG
Kinderen met epilepsie krijgen vaak een EEG om te kijken van welk soort epilepsie er sprake is. Op het EEG worden vaak epileptiforme afwijkingen gezien. Deze afwijkingen zijn niet kenmerkend voor het Kleefstra-syndroom, maar kunnen bij veel andere syndromen met epilepsie ook gezien worden.
Kinder- en jeugdpsychiater
Een kinder- en jeugdpsychiater kan vaststellen of er sprake is van een vorm van autisme, van ADHD, een angst of een stemmingsprobleem.
Kindercardioloog
Kinderen met het Kleefstra- syndroom hebben een vergrote kans op het hebben van een aangeboren hartafwijking, waarvoor ze meestal een keer door de kindercardioloog worden gezien. Vaak zal deze naast lichamelijk onderzoek een ECHO van het hart maken om zo te beoordelen of er sprake is van een aangeboren hartafwijking. Ook zal de kindercardioloog kijken of er aanwijzingen zijn voor het ontstaan van hartritmestoornissen.
Kinderuroloog
Kinderen met afwijking aan de nieren of plasbuis worden meestal gezien door de kinderuroloog die kan bekijken of hiervoor een behandeling nodig is.
Kinderorthopeed
Een kinderorthopeed kan beoordelen of er een behandeling voor een verkromming van de wervelkolom (scoliose) of van klompvoetjes nodig is.
KNO-arts
Kinderen met het Kleefstra-syndroom worden vaak gezien door de KNO-arts. Dit is aan de ene kant vanwege de terugkerende oorinfecties en aan de andere kant om te kijken of er sprake is van slechthorendheid wat vaak voorkomt bij kinderen met het Kleefstra-syndroom.
Afwijkingen aan de oren die voorkomen bij kinderen met Kleefstra syndroom zijn een afwijkende vorm of ligging van de gehoorbeentjes (vooral van de stijgbeugel), vergroot vestibulair aquaduct (EVA), veranderde aanleg van het slakkenhuis en/of het evenwichtsorgaan.
Dexa-scan
Door middel van een dexa-scan kan de botdichtheid van het bot worden gemeten.
Hoe worden kinderen met het Kleefstra-syndroom behandeld?
Leren omgaan met de gevolgen
Er bestaat geen behandeling die het Kleefstra-syndroom kan genezen. De behandeling is er op gericht om kinderen en hun ouders zo goed mogelijk te leren omgaan met de gevolgen van het hebben van het Kleefstra-syndroom.
Kinderarts
In Nederland wordt door de zorg voor kinderen met een zeldzaam syndroom vaak gecoordineerd door de kinderarts in de eigen woonomgeving. Daarnaast kunnen kinderen ook begeleid worden door een speciale kinderarts die zich gespecialiseerd heeft in de zorg voor kinderen met een aangeboren en vaak zeldzame aandoeningen. Deze kinderarts heet kinderarts EAA: kinderarts voor erfelijke en aangeboren aandoeningen. In steeds meer ziekenhuizen in Nederland werken kinderartsen EAA. De kinderarts EAA stemt met de eigen kinderarts in de woonomgeving van het kind af hoe de zorg voor het kind zo optimaal mogelijk kan verlopen.

Problemen met zien
Een deel van de kinderen heeft een bril nodig om goed te kunnen zien. Vaak gaat het om een bril met plus glazen. Wanneer kinderen scheel kijken, dan kan het nodig zijn om een oog een aantal uur per dag af te plakken, om op die manier te voorkomen dat kinderen een lui oog ontwikkelen.

KNO-arts
Bij kinderen met frequente middenoorinfecties kunnen buisjes nodig zijn om nieuwe middenoorontstekingen te voorkomen. Ook kan de KNO-arts de amandelen verwijderen bij kinderen die ’s nachts problemen hebben met ademhalen.
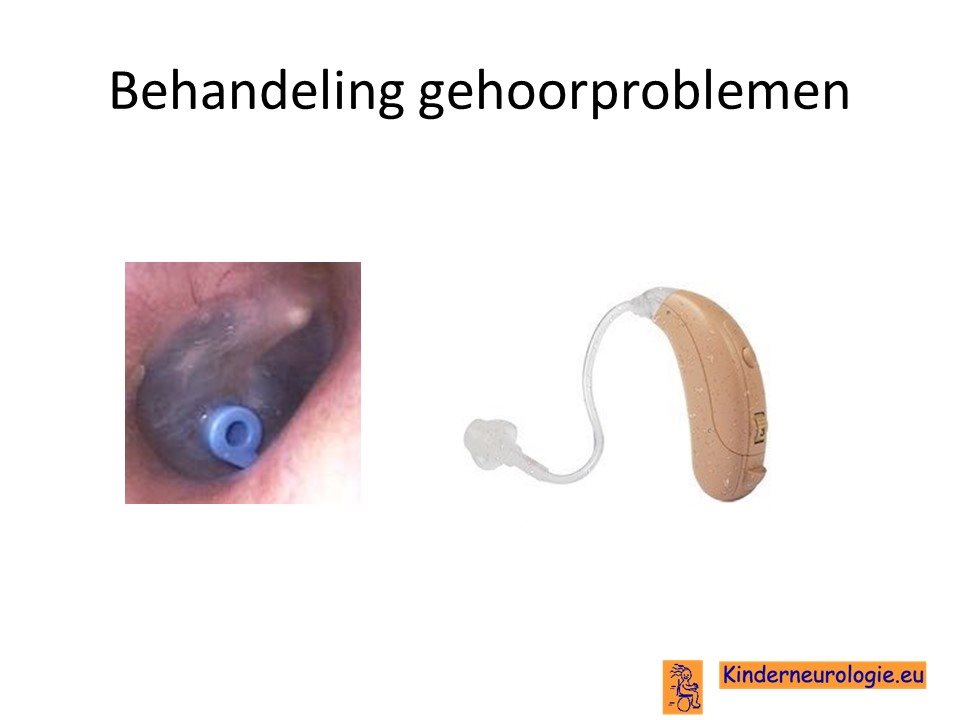
Een gehoorapparaat kan behulpzaam zijn, wanneer kinderen slechter horen
Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet.

Behandeling epilepsie
Er bestaan verschillende soorten medicijnen die er voor kunnen zorgen dat kinderen met het Kleefstra- syndroom minder last hebben van epilepsie aanvallen. Er bestaat geen duidelijk voorkeursmedicijn. Medicijnen die vaak gebruikt worden zijn natriumvalproaat (depakine ®), lamotrigine (Lamictal ®) levetiracetam (Keppra ®), clobazam (Frisium ®) en topiramaat (Topamax®). Vaak lukt het redelijk goed om de epilepsie aanvallen onder controle te krijgen met een of twee medicijnen. Valproaat, lamotrigine en het minder vaak gebruikte felbamaat remmen de NMDA-receptor en zouden wellicht op deze manier een gunstig effect kunnen hebben op de epilepsie bij kinderen met het Kleefstra syndroom, omdat bij hen de NMDA receptor vaak overactief is. Of dit in praktijk ook zo is, moet nog onderzocht worden.
Bij een deel van de kinderen lukt het niet om nieuwe epilepsie-aanvallen te voorkomen met medicijnen. Vaak worden dan andere behandeling ingezet zoals het ketogeen dieet, een nervus vagus stimulator of een behandeling met methylprednisolon.

Behandeling slaapproblemen
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen. Soms wordt het medicijn promethazine gebruikt om kinderen beter te kunnen laten slapen. Het is altijd belangrijk om uit te sluiten dat epilepsie de oorzaak is van de slaapproblemen, in geval van epilepsie is epilepsie behandeling nodig.

Kinderfysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kindje zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt.
Andere therapieën
Kinderen kunnen ook baat hebben bij andere therapieen zoals muziektherapie of therapeutische paardrijden.
Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Sommige kinderen hebben baat bij een speciale speen (special need speen) waardoor het drinken uit de fles beter verloopt. Moeders kunnen borstvoeding kolven, zodat kinderen op deze manier toch borstvoeding als voeding kunnen krijgen via de fles.
Ook kan de logopediste helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze nog geen woorden kunnen gebruiken. Sommige kinderen hebben baat bij een spraakcomputer.

Diëtiste
Een diëtiste kan adviezen geven over gezonde en gevarieerde voeding waarbij de kans op overgewicht zo klein mogelijk wordt gehouden.

Kinderergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. De ergotherapeut kan ook advies geven over hulpmiddelen.

Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy, een rolstoel, steunzolen of aangepaste schoenen.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later op dezelfde manier onderwijs te gaan volgen.
School
De meeste kinderen met het Kleefstra-syndroom volgen speciaal onderwijs. In het speciaal onderwijs zijn de klassen kleiner en kan het lesprogramma meer afgestemd worden op de mogelijkheden van het kind. Vaak volgen kinderen MLK (moeilijk lerend) of ZMLK (zeer moeilijk lerend) onderwijs.
Voor een deel van de kinderen is het niet haalbaar om onderwijs te volgen. Zij gaan naar een dagcentrum waar kinderen een dagprogramma volgen.
Orthopedagoog
Een orthopedagoog kan ouders tips en adviezen geven hoe om gaan met problemen met angst, boos worden, moeilijk kunnen spelen en het over eten. Ook kan een orthopedagoog ouders helpen hoe ze hun kinderen kunnen helpen in het leggen van contacten met andere kinderen of volwassenen.
Kinder- en jeugdpsychiater
Een kinder- en jeugdpsychiater kan advies en begeleiding geven hoe om te gaan met autisme, ADHD, angst, sombere gevoelens of gevoelens van boosheid.
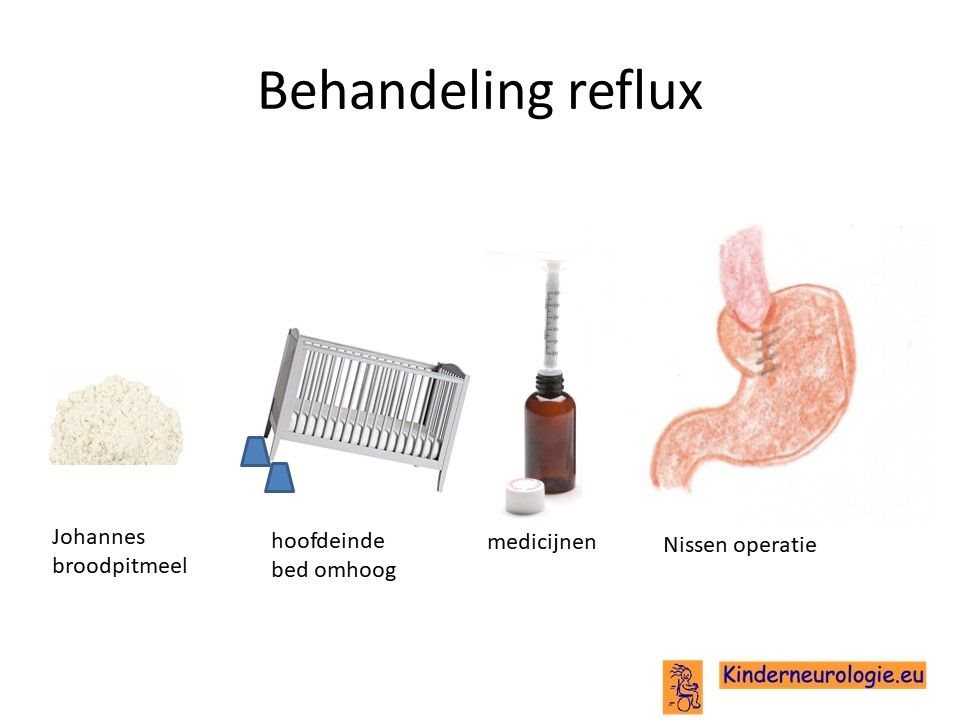
Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine en omeprazol, soms esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen. Dit wordt een Nissen-operatie genoemd. Het medicijn erytromycine of azitromycine kan helpen om de maag en darmen sneller te laten werken.
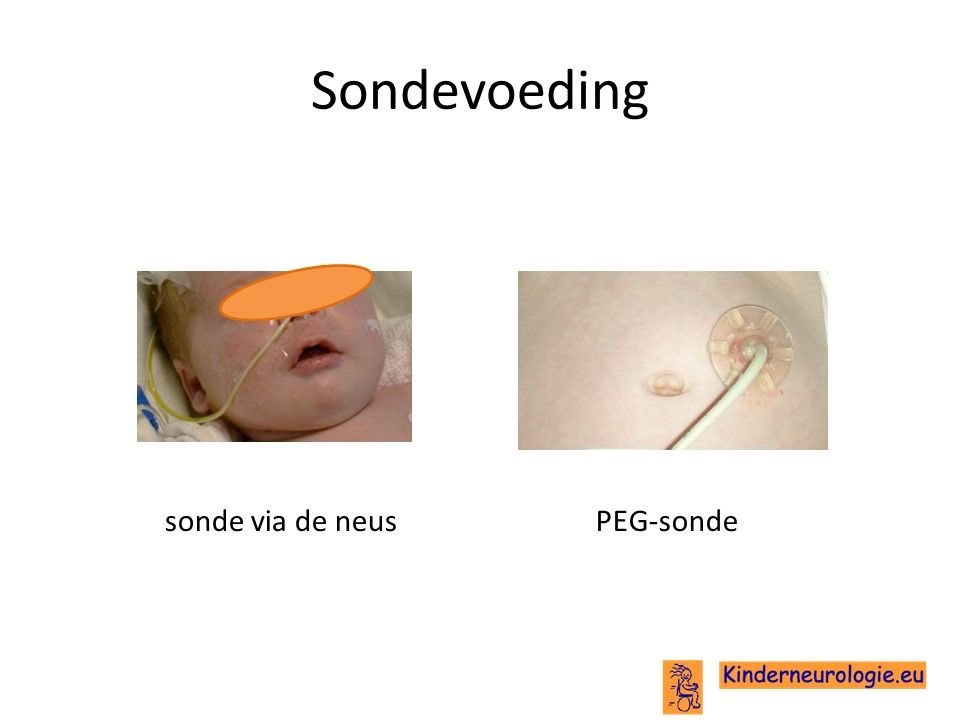
Sondevoeding
Veel kinderen met dit syndroom hebben moeite met het drinken van voeding uit de borst of uit de fles. Daarom is het vaak nodig om kinderen voeding via een sonde te gaan geven, zodat kinderen wel voldoende voeding binnen krijgen om te groeien. De sonde loopt via de neus en de keel naar de maag toe. Wanneer langere tijd een sonde nodig is, kan er voor gekozen worden om door middel van een kleine operatie een sonde via de buikwand rechtstreeks in de maag aan te brengen. Zo’n sonde wordt een PEG-sonde genoemd.Later kan deze vervangen worden door een zogenaamde mickeybutton.
Er bestaan verschillende soorten kant-en-klare sondevoeding die door de sonde gegeven kan worden.
Een deel van de ouders kiest er voor om fijn gepureerde voeding via de sonde te geven. Dit wordt een blended diet genoemd.
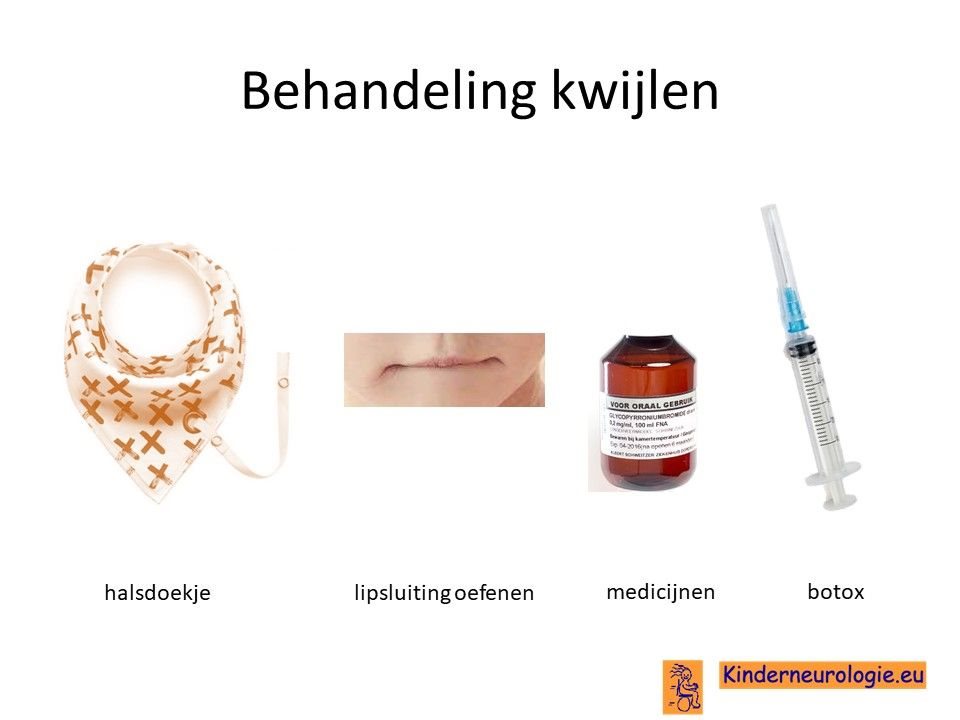
Kwijlen
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Ook kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie er voor zorgen dat kinderen minder kwijlen.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Regelmatig zijn zetpillen (bisacodyl) of clysma's nodig om de ontlasting op gang te krijgen. Wanneer dit onvoldoende helpt kan darmspoelen een optie zijn.

Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen).
Verbeteren botdichtheid
Dagelijks bewegen tijdens daglicht helpt om de botdichtheid te verbeteren. Ook is het belangrijk om voldoende calciumhoudende produkten te eten en gezonde vetten om zelf voldoende vitamine D te kunnen aan te maken. Wanneer dit niet voldoende is wordt geadviseerd om dagelijks 400IE vitamine D te geven en 500 mg calcium. Soms is het nodig om zogenaamde bisfosfonaten te geven om de botdichtheid te verbeteren.

Onderzoek
Er wordt onderzoek gedaan om meer kennis te krijgen over de kenmerken die horen bij het Kleefstra syndroom. Een van de onderzoeken die nu loopt is de ProMiSe studie. Dit is een onderzoek waarin gekeken wordt wat het effect van verandering in het DNA is op het gedrag en de werking van de hersenen. Het onderzoek duurt twee halve dagen en kan zowel thuis als in het Radboudumc of het Vincent van Gogh instituut worden uitgevoerd. Voor meer informatie over dit onderzoek en eventuele deelname kan gemaild worden naar promise.gen@radboudumc.nl
Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Wat kun je als ouder zelf doen om de ontwikkeling van je kind optimaal te laten verlopen?
Bedenk dat wanneer je samen met je kind speelt, stoeit, danst, zingt, kletst, lacht en/of boekjes leest, dit ook allemaal manieren zijn waarop je kind zijn of haar hersenen traint om stappen voorwaarts te maken in de ontwikkeling. Het is dus niet zo dat alleen momenten van therapie, momenten van training zijn, wat veel ouders denken. Het is daarnaast goed om inspanning af te wisselen met ontspanning, dit is nodig om het geleerde te laten opslaan in de hersenen. De hele dag door training zonder rustmomenten, werkt juist averechts.
Daarnaast is het van onschatbare waarde je kind laten voelen dat je van hem of haar houdt, dat hij/zij geliefd is en zich mag ontwikkelen in een tempo die bij hem of haar past. Dit is extra van belang voor kinderen die zich anders ontwikkelen dan de "norm". "Goed zijn zoals je bent en gesteund te worden door mensen die van je houden is, heel belangrijk voor de ontwikkeling van een kind. Juist de ouders en de andere kinderen in het gezin die dichtbij het kind staan zijn daarin heel belangrijk om het kind daarin dit gevoel te geven. Het is goed dat ouders beseffen wat de waarde hiervan is voor het kind en welke rol zij hierin hebben.
Ook is het belangrijk om te bedenken wat goed voelt voor jullie als gezin en voor jou als ouder en waar jullie energie uithalen. Zorg ervoor dat er bewust ruimte is voor momenten die dit goede gevoel geven. Tot slot is het belangrijk dat je als ouders ook goed voor jezelf zorgt, de zorg voor een kind die zich anders ontwikkelt vraagt nog meer van ouders dan de zorg voor een kind die zich zonder problemen ontwikkelt. Het is goed om voor jezelf te zorgen of te laten zorgen, zodat je als ouder ook de energie houdt, om jouw kind te blijven begeleiden op een manier die bij jou past. Besef dat bij opvoeden hoort om te leren los laten. Veel ouders vinden dit lastig, zeker wanneer hun kind zich anders ontwikkelt dan andere kinderen. Maar dhet kan toch nodig zijn een deel van de zorg op bepaalde momenten uit handen te geven, ook als die ander het anders doet dan jij, je kind leert van deze verschillen en het geeft jou de mogelijk om zelf uit te rusten of nieuwe energie op te doen.

Wat kun je als gezin zelf doen om om te gaan met het hebben van een aandoening bij een gezinslid?
Als gezin van een kind waarbij er sprake is van een aandoening, is het goed om te zorgen dat jullie in de je kracht komen staan. Het is goed om te beseffen over welke denk-, emotionele-, innerlijke- en fysieke kracht jullie als gezin beschikken en hoe jullie deze kracht kunnen inzetten om goed voor ieder lid van het gezin te zorgen. Bekijk wat bij jullie als gezin past. Bekijk wat je kunt doen (of kunt laten) om deze kracht zo optimaal mogelijk in te zetten. En bedenk ook dat ieder lid van het gezin verschillende kwaliteiten heeft waarmee jullie elkaar kunnen aanvullen en kunnen versterken.
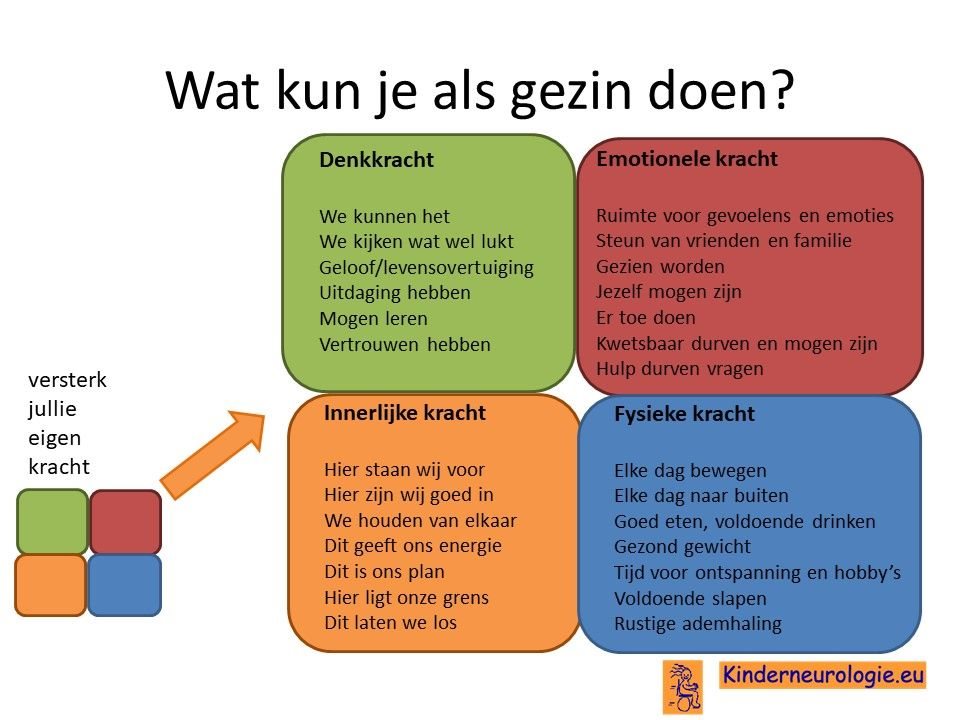
Begeleiding
Begeleiding en ondersteuning van ouders van een kind met het Kleefstra syndroom is heel belangrijk. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is.
Een maatschappelijk werkende of een psycholoog kan begeleiding geven bij het verwerken van de diagnose en om de ziekte een plaats te geven in het leven. Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het Kleefstra-syndroom.
Wat betekent het hebben van het Kleefstra syndroom voor de toekomst?
Blijvende beperking
De meeste kinderen houden last van beperkingen in het dagelijks leven als gevolg van het hebben van het Kleefstra-syndroom. Zij zijn afhankelijk van de hulp van anderen bij allerlei dagelijkse activiteiten. De meeste volwassenen wonen begeleid of in een woongroep.
Ontwikkelingsmogelijkheden
Ouders willen vaak graag weten welke ontwikkelingsmogelijkheden hun kind heeft wanneer er sprake is van een verstandelijke beperking en of hun kind later in staat zal zijn een zelfstandig leven te leiden. Dit is heel moeilijk te voorspellen, zeker wanneer kinderen nog jong zijn, maar ook wanneer kinderen ouder zijn. Een van de factoren die een rol speelt bij de ontwikkelingsmogelijkheden is het IQ van het kind, maar daarnaast spelen ook andere factoren, zoals het wel of niet hebben van epilepsie, autisme, ADHD een rol. Het IQ zegt dus zeker niet alles, maar kan wel een bepaalde richting aangeven welke ontwikkelingsmogelijkheden reeel zijn om te verwachten. Dit is overigens wel een gemiddelde verwachting en dat betekent dat er altijd kinderen zijn die deze verwachting zullen behalen, maar dat dit voor anderen toch niet het geval blijkt te zijn of dat er juist meer ontwikkelingsmogelijkheden zijn dan er op grond van het IQ werd verwacht. Het blijft dus belangrijk naar het kind zelf te kijken en te bedenken dat pas op een bepaalde leeftijd duidelijk zal zijn wat het kind uiteindelijk allemaal in staat zal zijn om te leren.

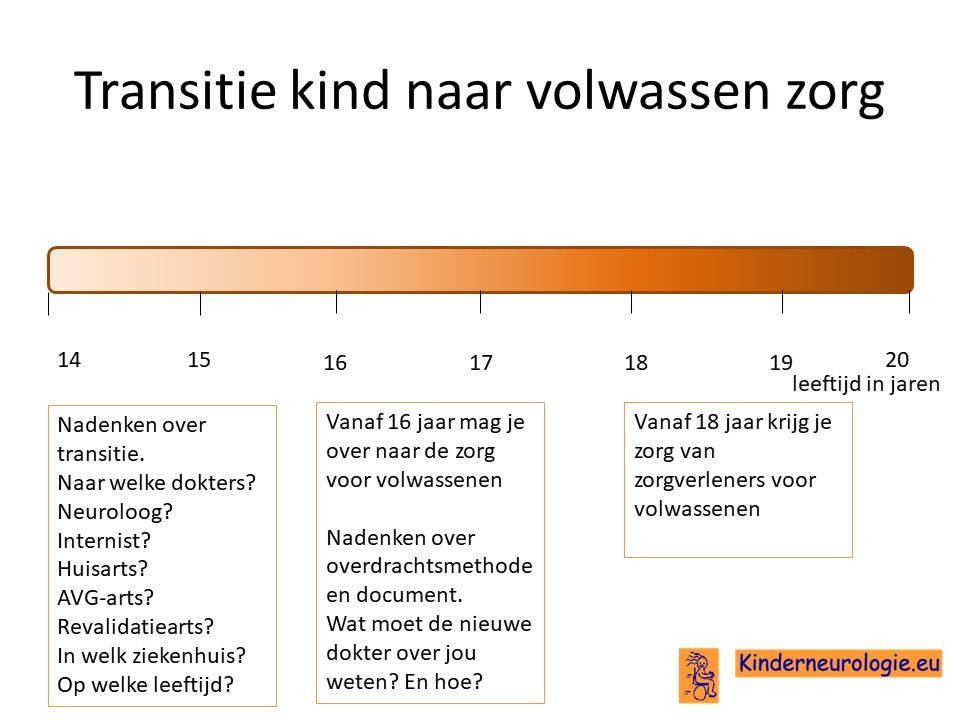
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belangrijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook is het belangrijk om te gaan werken aan zelfstandigheid van de jongere. Op de kinderleeftijd zorgen ouders dat de zorg rondom de jongere goed geregeld wordt, op volwassen leeftijd wordt dit steeds meer van de jongeren zelf verwacht. Het is goed om tijdig na te gaan op welke vlakken de jongere al zelfstandig is en op welke vlakken er getraind moet worden voor meer zelfstandigheid. De groeiwijzer kan hierin behulpzaam zijn.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
AVG-arts
Een AVG-arts is een arts die zich gespecialiseerd heeft in de zorg voor mensen (voornamelijk pubers en volwassenen) met een verstandelijke beperking. De AVG-arts richt zich op het voorkomen, behandelen en beperken van lichamelijke en psychische problemen en is daarmee een dokter met hele brede kennis. Voor volwassenen met een verstandelijke beperking is een AVG-arts vaak de coördinerende dokter voor de zorg die volwassenen met een verstandelijke beperking nodig hebben. De AVG-arts beschikt over een netwerk van andere artsen en behandelaars waarmee samengewerkt kan worden wanneer dit nodig is. Er zijn steeds meer poliklinieken in Nederland waar AVG-artsen werken en waar pubers en volwassenen met een verstandelijke beperking terecht kunnen met hun hulpvragen. Daarnaast werken AVG-artsen ook in instellingen en in gespecialiseerde kinderdagcentra. Op de website van de AVG-artsen is te zien waar pubers en volwassenen terecht kunnen voor een afspraak met een AVG-arts.

Osteoperose
Volwassenen met dit syndroom hebben een vergrote kans om last te krijgen van botontkalking ook wel osteoperose genoemd.
Sombere stemming
Volwassenen met het Kleefstra syndroom hebben een vergote kans op het krijgen van een sombere stemming of een depressie.
Pyschose
Een deel van de volwassenen met dit syndroom krijgt tijdens de puberteit of op jong volwassen leeftijd een psychose. Een psychose is een verwardheidstoestand waarbij jongeren beelden kunnen zien of geluiden kunnen horen die er in werkelijkheid niet zijn. Hier kunnen jongeren heel verward en angstig van worden.
Achteruitgang in functioneren
Er zijn een paar volwassenen die bekend zijn met dit syndroom die op volwassen leeftijd zonder duidelijke aanleiding of bekende verklaring ineens een gedragsverandering lieten zien. Deze volwassenen werd ineens passief en hadden weinig interesse meer in hun omgeving. Sommige volwassen hielden hun lichaam urenlang in een vreemde onnatuurlijke stand (katatonie).
Levensverwachting
Er is nog weinig bekend over de levensverwachting van kinderen met dit syndroom. Terugekerende longontstekingen kunnen van invloed zijn op de levensverwachting. Een moeilijk behandelbare vorm van epilepsie kan van invloed zijn op de levensverwachting.
Bij volwassenen (en zelden ook bij kinderen) met een moeilijk behandelbare epilepsie komt SUDEP voor. SUDEP staat voor Sudden Unexpected Death in Epilepsy Patients. Dit is het onverwacht en onverklaard overlijden van een patiënt met epilepsie gedurende de slaap.
Kinderen krijgen
Het Kleefstra syndroom is een erfelijke aandoening. Het is niet bekend of het hebben van deze aandoening van invloed is op de vruchtbaarheid. Kinderen van een volwassene met deze aandoening hebben 50% kans om zelf ook deze aandoening te krijgen. Het valt niet te voorspellen in welke mate kinderen last van deze aandoening zullen krijgen. Dit kan in dezelfde mate, in mindere mate of in ernstige mate zijn. Indien de volwassene geen kinderen wil of kan krijgen, moet wellicht nagedacht moeten worden over anticonceptie, waarover u in deze folder meer informatie vindt.
Hebben broertjes en zusjes een verhoogde kans om ook het Kleefstra syndroom te krijgen?
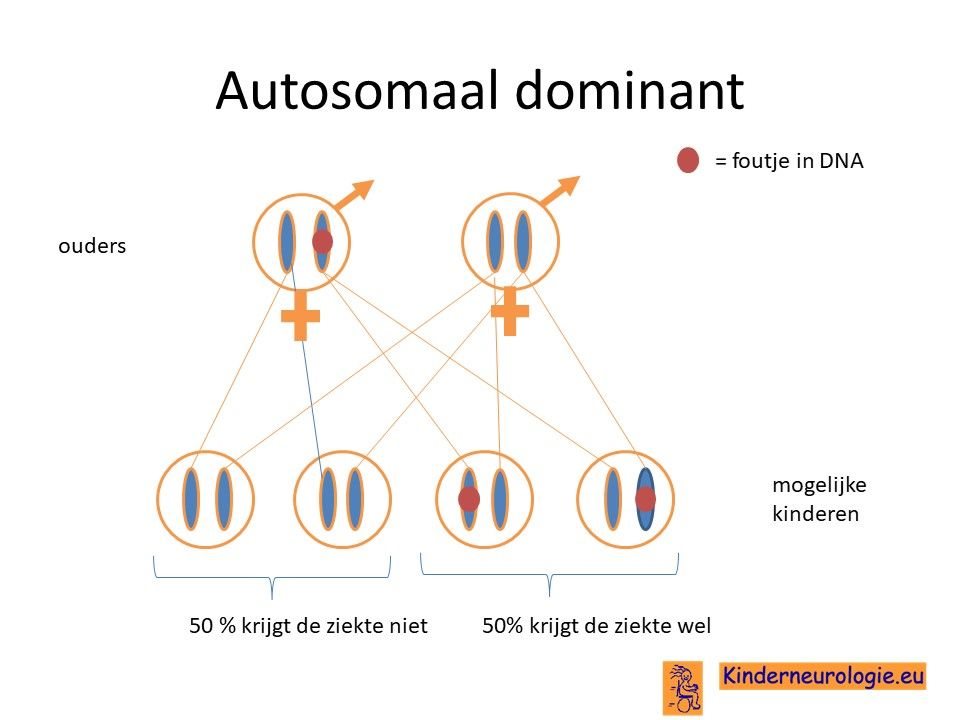
Het Kleefstra-syndroom is een erfelijke aandoening die op zogenaamd autosomaal dominante manier overerft. Vaak is de aandoening bij het kind zelf ontstaan. Broertjes en zusjes hebben dan nauwelijks een verhoogde kans om zelf ook dit syndroom te krijgen. Dit kan alleen wanneer de ouder zelf het Kleefstra-syndroom heeft of wanneer het foutje bij de ouder in de eicel of de zaadcel aanwezig is. Dit wordt ouderlijke mocaisisme genoemd.
In praktijk hebben broertjes en zusjes daarom een licht verhoogde kans (ongeveer 1%) om zelf ook het Kleefstra-syndroom te krijgen.
Een klinisch geneticus kan hier meer informatie over geven.

Familiebrief
Het hebben van een genetische aandoening kan soms ook consequenties hebben voor andere familieleden dan alleen de jongere en zijn gezin. Er kan een kans bestaan dat deze aandoening bij meerdere familieleden voorkomt. Een klinisch geneticus maakt meestal een familiebrief. Hierin wordt uitgelegd wat de aandoening inhoudt, en kliwaar meer informatie te vinden is over de aandoening en waarin vermeld staat of familieleden een verhoogde kans hebben om ook zelf deze aandoening te hebben. Met deze brief kunnen familieleden die dat willen via de huisarts verwezen worden naar enisch geneticus.
Prenatale diagnostiek
Door middel van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek bestaat de mogelijkheid om tijdens een zwangerschap na te gaan of een broertje of zusje ook deze aandoening heeft. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica. Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.pns.nl

Wilt u dit document printen dan kunt u hiervoor de printbutton bovenaan de pagina gebruiken
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
|
Wilt u meedoen aan een onderzoek over het effect van verandering in het DNA op gedrag en de werking van de hersenen bij mensen met het Kleefstra syndroom uitgevoerd door het Radboudumc en het Vincent van Gogh instituut, mail dan voor meer informatie naar promise.gen@radboudumc.nl Juni 2023 |
Referenties
- Update on Kleefstra Syndrome. Willemsen MH, Vulto-van Silfhout AT, Nillesen WM, Wissink-Lindhout WM, van Bokhoven H, et al. Mol Syndromol. 2012;2:202-212
- Kleefstra syndrome in three adult patients: further delineation of the behavioral and neurological phenotype shows aspects of a neurodegenerative course. Verhoeven WM, Egger JI, Vermeulen K, van de Warrenburg BP, Kleefstra T. Am J Med Genet A. 2011;155A:2409-15
- Characterization of a novel transcript of the EHMT1 gene reveals important diagnostic implications for Kleefstra syndrome. Nillesen WM, Yntema HG, Moscarda M, Verbeek NE, Wilson LC et al. Hum Mutat. 2011;32:853-9
- EHMT1 mosaicism in apparently unaffected parents is associated with autism spectrum disorder and neurocognitive dysfunction. de Boer A, Vermeulen K, Egger JIM, Janzing JGE, de Leeuw N, Veenstra-Knol HE, den Hollander NS, van Bokhoven H, Staal W, Kleefstra T. Mol Autism. 2018;9:5.
- Pulmonary hypertension in patients with 9q34.3 microdeletion-associated Kleefstra syndrome. Okur V, Nees S, Chung WK, Krishnan U. Am J Med Genet A. 2018;176:1773-1777
- New Insights into Kleefstra Syndrome: Report of Two Novel Cases with Previously Unreported Features and Literature Review. Ciaccio C, Scuvera G, Tucci A, Gentilin B, Baccarin M, Marchisio P, Avignone S, Milani D. Cytogenet Genome Res. 2018;156:127-133
- Otopathology in Kleefstra Syndrome: A Case Report. Okayasu T, Quesnel AM, Reinshagen KL, Nadol JB Jr,. Laryngoscope. 2020;130:2028-2033
Links
www.kleefstrasyndrome.org
(Engelstalige website over het Kleefstra syndroom)
www.erfelijkheid.nl
(site met informatie over erfelijke aandoeningen)
www.zeldsamen.nl
(netwerken voor zeldzame genetische syndromen)
Laatst bijgewerkt: 10 juni 2023 voorheen: 23 januari 2021,18 april 2020, 9 maart 2019 en 4 februari 2014
Auteur: JH Schieving
