Wat is het PDE10A-syndroom?
Het PDE10A-syndroom is een erfelijke aangeboren aandoening waarbij kinderen onbewust allerlei onwillekeurige bewegingen maken als gevolg van een fout in een stuk van het DNA wat het PDE10A-gen wordt genoemd.
Hoe wordt het PDE10A-syndroom ook wel genoemd?
Het PDE10A-syndroom is genoemd naar de plaats van de fout in het erfelijk materiaal die gevonden wordt bij kinderen met dit syndroom. De plaats van deze fout in het erfelijk materiaal wordt het PDE10A-gen genoemd.
Infantile onset limb and orofacial dyskinesia
Soms wordt deze beschrijvende Engelse term gebruikt. De woorden infantile onset geven aan dat kinderen al vanaf jonge leeftijd (baby- of peuterleeftijd) klachten hebben als gevolg van dit syndroom. Dyskinesia is het medische woord voor onwillekeurige bewegingen. Deze bewegingen zitten in de armen en benen (limb) en in het gezicht vooral rond de mond (orofacial).
Autosomal dominant striatal degeneration
Een deel van de kinderen met het PDE10A syndroom heeft op de MRI scan afwijkingen in een deel van de hersenen die het striatum wordt genoemd. Het blijkt dat deze kinderen een fout hebben op een van de twee chromosomen 6 die een kind heeft in het PDE10A-gen, vandaar de term autosomal dominant (dit wordt verderop in deze informatiefolder nader uitgelegd).
Neurodevelopmental disorder with involuntary movements
Ook wordt de naam neurodevelopmental disorder with involuntary movements wel gebruikt. Het woord neurodevelopmental disorder geeft aan dat kinderen met deze aandoening zich langzamer ontwikkelen dan kinderen zonder dit syndroom. Involuntary movements is de naam voor onbedoelde bewegingen die kinderen met dit syndroom kunnen maken. Dit wordt ook wel afgekort met de letters NEDIM. Er bestaan verschillende fouten in het DNA die allemaal kunnen zorgen dat een NEDIM ontstaat, waar PDE10A er een van is.
Hoe vaak komt het PDE10A-syndroom voor?
Het PDE10A-syndroom is een zeldzame ziekte. Het is niet precies bekend hoe vaak het PDE10A-syndroom voorkomt. Pas sinds 2016 is de fout in het erfelijk materiaal die verantwoordelijk is voor dit syndroom ontdekt. Dit maakt het gemakkelijker om deze diagnose te stellen.
Waarschijnlijk is bij een deel van de kinderen die het PDE10A-syndroom heeft, de juiste diagnose niet gesteld, omdat het syndroom niet herkend is.
Door nieuwe genetische technieken zoals exome sequencing zal deze diagnose waarschijnlijk vaker gesteld gaan worden bij kinderen en volwassenen met dit syndroom. Geschat wordt momenteel dat deze aandoening bij minder dan één op de 100.000 mensen voorkomt.

Bij wie komt het PDE10A-syndroom voor?
Het PDE10A-syndroom is al voor de geboorte aanwezig. Meestal ontstaan de eerste klachten al op de baby- of peuterleeftijd, maar er zijn ook kinderen die pas op latere leeftijd voor het eerst klachten krijgen.
Zowel jongens als meisjes kunnen het PDE10A-syndroom krijgen.
Waar wordt het PDE10A-syndroom door veroorzaakt?
Fout in het erfelijk materiaal
Het PDE10A-syndroom wordt veroorzaakt door een fout op een stukje materiaal op het 6e chromosoom. De plaats van deze fout wordt het PDE10A-gen genoemd.
Autosomaal recessief
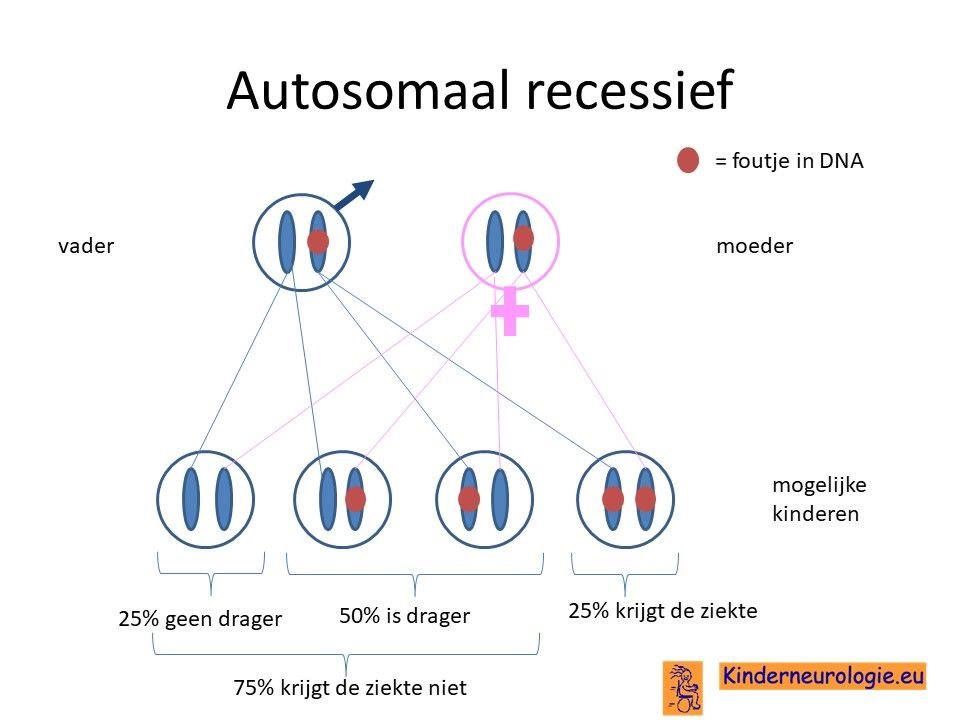
Bij een groot deel van de kinderen erft het PDE10A-syndroom zogenaamd autosomaal recessieve manier over. Dat wil zeggen dat een kind pas klachten krijgt wanneer beide chromosomen 6 een fout bevatten op plaats van het PDE10A-gen. Dit in tegenstelling tot een autosomaal dominante aandoening, waarbij een fout op één van de twee chromosomen al voldoende is om een ziekte te krijgen.
Autosomaal dominant
Bij een ander deel van de kinderen erft de aandoening op autosomaal dominante wijze over. Dit houdt in dat deze kinderen al klachten krijgen wanneer een van de twee chromosomen 6 een fout bevat in het PDE10A-gen.
Ouders drager
Bij de autosomaal recessieve vorm van het PDE10A-syndroom zijn beide ouders meestal drager van deze aandoening. Zij hebben zelf een chromosoom 6 met fout en een chromosoom 6 zonder fout. Doordat de ouders zelf ook een chromosoom 6 zonder fout hebben, hebben de ouders zelf geen klachten.
Wanneer een kind van beide ouders het chromosoom 6 met de fout krijgt, dan krijgt dit kind PDE10A-syndroom. De kans hierop bedraagt 25%.

Bij het kind zelf ontstaan
Bij een groot deel van de kinderen met de autosomaal dominante vorm van het PDE10A-syndroom is de fout in het DNA bij het kind zelf ontstaan na de bevruchting van de eicel door de zaadcel en niet overgeërfd van een van de ouders. Dit wordt ook wel de novo genoemd, wat nieuw ontstaan betekent.
Geërfd van een ouder
Een klein deel van de kinderen met de autosomaal dominante vorm van het PDE10A-syndroom heeft de fout in het DNA geërfd van een ouder. Soms was dit al bekend, soms wordt deze diagnose pas bij de ouder gesteld, wanneer de diagnose bij het kind gesteld wordt.
Afwijkend eiwit
Dit stukje chromosoom bevat informatie voor de aanmaak van een eiwit. Dit eiwit wordt phosphodiesterase 10A genoemd, ook wel afgekort als PDE10A-eiwit. Dit eiwit komt vooral veel in de zogenaamde basale kernen in de hersenen voor. Dit eiwit zorgt er voor dat een belangrijke stof in hersencellen cAMP of cGMP genoemd, wordt afgebroken waardoor de werking van cAMP of cGMP verloren gaat. Bij kinderen met een fout in het PDE10A-eiwit verloopt deze afbraak niet goed, waardoor allerlei processen in de zenuwcellen te actief of te weinig actief verlopen. De hersencellen kunnen hierdoor hun werk niet goed
Andere aandoeningen die ook overeenkomsten hebben met het PDE10A-syndroom zoals het ADCY5-syndroom en het GNAO1-syndroom zorgen ook voor een veranderde hoeveelheid cAMP. Dit verklaart waarschijnlijk voor een deel de overeenkomsten tussen deze syndromen.

Wat zijn de symptomen van het PDE10A-syndroom?
Variatie
Er bestaat variatie in de hoeveelheid en de ernst van de symptomen die verschillende kinderen met het PDE10A-syndroom hebben. Het valt van te voren niet goed te voorspellen van welke symptomen een kind last zal krijgen. Geen kind zal alle onderstaande symptomen tegelijkertijd hebben.
Omdat het PDE10A-syndroom nog maar korte tijd bekend is, is het mogelijk dat ook andere klachten het gevolg zijn van dit syndroom, zonder dat dit op dit moment nu bekend is.
Ook is het goed mogelijk dat er in de loop van de tijd bij kinderen met dit syndroom gediagnosticeerd worden, die een mildere vorm van dit syndroom hebben, dan de kinderen die tot nu toe met dit syndroom bekend zijn.

Zwangerschap en bevalling
Meestal zijn er geen bijzonderheden tijdens de zwangerschap. Omdat baby’s met deze aandoening vaak een lage spierspanning hebben, kan de bevalling moeizamer verlopen.
Lage spierspanning
Jonge kinderen met het PDE10A-syndroom zijn vaak slap in hun spieren. Ze moeten goed vastgehouden en ondersteund worden wanneer ze opgetild worden. Door de lagere spierspanning is het voor kinderen lastig om hun hoofd op te tillen en overeind te houden. Hierdoor is het voor kinderen veel moeilijker om zich te gaan ontwikkelen.
Problemen met drinken
Een groot deel van de baby’s met het PDE10A-syndroom heeft problemen met drinken. Baby's drinken langzaam en laten de borst of speen vaak los. Het kost vaak veel tijd om baby’s met dit syndroom de borst of de fles te geven.
Bewegingsstoornis
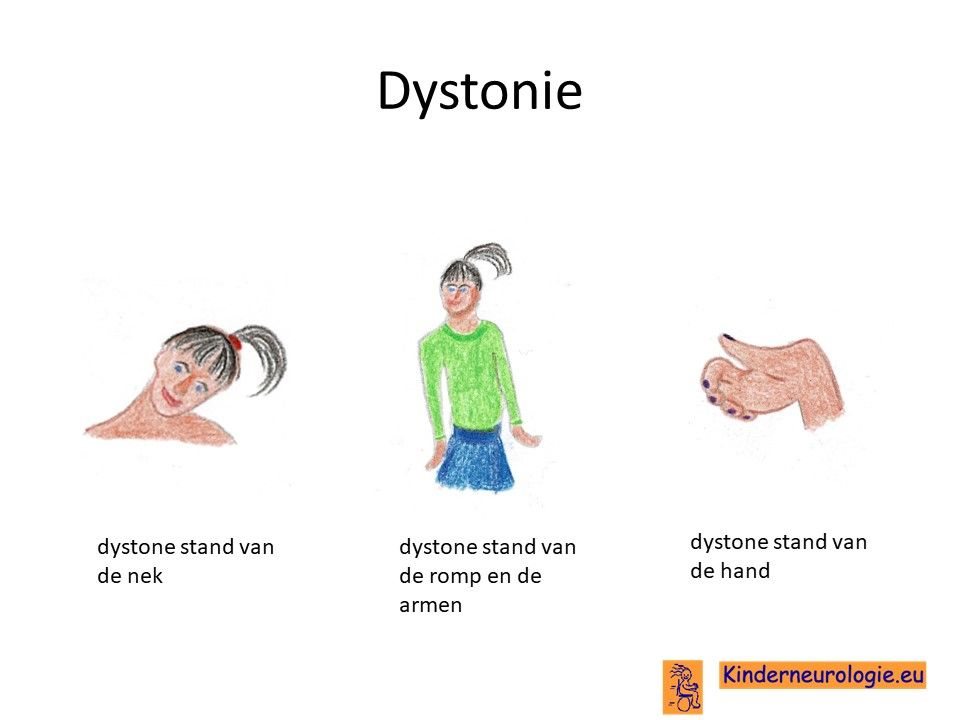
Vanaf de peuterleeftijd (autosomaal recessieve vorm) of lagere schoolleeftijd (autosomaal dominante vorm)krijgt een deel van de kinderen te maken met bewegingsonrust in hun lijf. Armen, benen, tong, nek of romp gaan in een vreemde stand staan of maken voortdurend onbedoelde bewegingen. Zulke bewegingen worden dystonie of chorea genoemd. Ook wordt de term dyskinesie gebruikt. Ook kunnen ongecontroleerde bewegingen van de spieren van de mond en de tong ontstaan. Dit wordt orofaciale dyskinesie genoemd. De ernst van de bewegingsstoornissen kan sterk wisselen door de dag heen, soms zijn de bewegingsstoornissen meer aanwezig en soms ook in mindere mate. Het maken van deze bewegingen kost veel energie en is daardoor vermoeiend voor het kind.
Langzamere ontwikkeling
Door de lagere spierspanning en de onbedoelde bewegingen ontwikkelen kinderen met deze aandoening zich langzamer dan andere kinderen. Het duurt langer voordat kinderen hun hoofd kunnen optillen, gaan zitten, kruipen en staan, maar eigenlijk alle kinderen leren dit wel. Het lopen blijft wel vaak houterig en minder soepel. De meeste kinderen blijven in staat om zelfstandig te lopen. Een klein deel van de kinderen heeft op latere leeftijd een rollator of een rolstoel nodig om zich te verplaatsen.
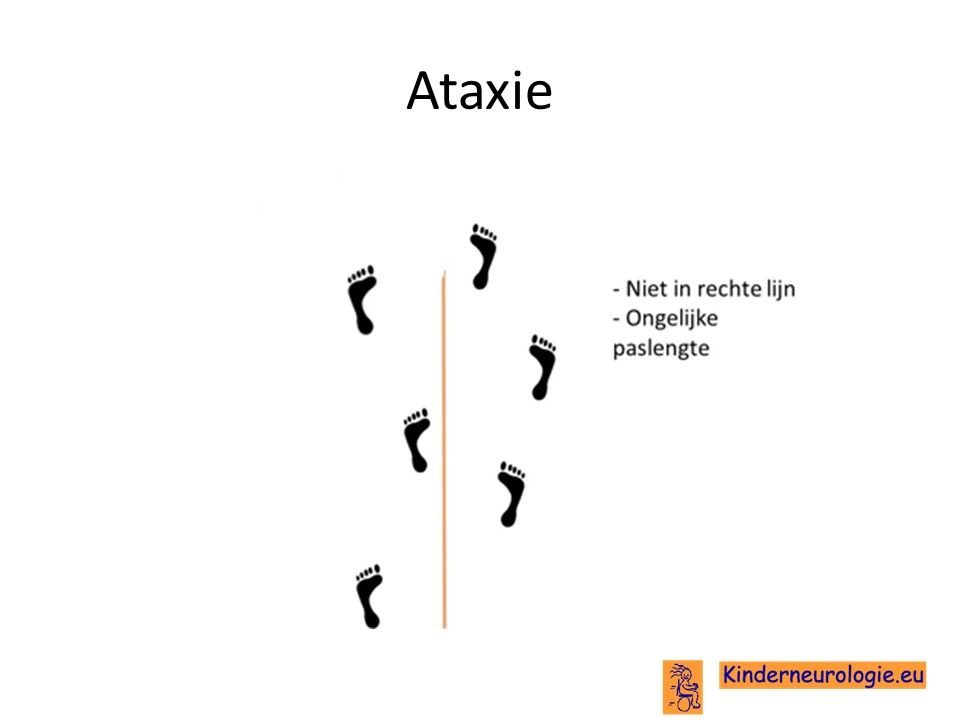
Problemen met het evenwicht
Het is voor kinderen met PDE10A-syndroom vaak lastiger om hun evenwicht te bewaren. Ze vallen gemakkelijker dan andere kinderen. Vaak zetten kinderen hun voeten wat verder uit elkaar om zo meer steun te hebben en minder snel om te vallen.
De handen kunnen een trillende beweging maken wanneer kinderen wat willen pakken.
Daardoor wordt het bijvoorbeeld moeilijker om te schrijven, een kopje naar de mond te brengen of knoopjes dicht te maken.
Ontwikkelingsachterstand
Kinderen met de autosomaal recessieve vorm PDE10A-syndroom ontwikkelen zich langzamer dan hun leeftijdsgenoten. Ze gaan op latere leeftijd rollen, zitten, staan en lopen dan hun leeftijdsgenoten.
Kinderen met de autosomaal dominante vorm van PDE10A hebben meestal geen of slechts een lichte ontwikkelingsachterstand.
Problemen met praten
De onbedoelde bewegingen maken dat praten voor kinderen met het PDE10A-syndroom lastiger is. De woorden kunnen door de onbedoelde bewegingen anders klinken, waardoor kinderen moeilijker verstaanbaar zijn voor anderen. Kinderen met de autosomaal dominante vorm hebben een normale woordenschat en geen problemen met de zinsopbouw. Kinderen met de autosomaal recessieve vorm hebben hier vaak meer moeite mee.
Intelligentie
Kinderen met de autosomaal dominante vorm van het PDE10A syndroom hebben een normale intelligentie. Bij kinderen met de autosomaal recessieve vorm is de intelligentie meestal verminderd en zijn er problemen met leren.
Problemen met eten
Door de afwijkende spierspanning in de spieren van het gezicht, hebben kinderen met het PDE10A-syndroom vaker problemen met eten. Het afhappen en het kauwen van eten gaat lastig. Kinderen kunnen minder goed overweg met stukjes in het eten. Kinderen verslikken zich ook gemakkelijker tijdens het eten, waardoor ze moeten hoesten.
Slikken
Ook bij het slikken zijn veel verschillende spieren nodig. Een deel van de kinderen heeft problemen met slikken. Het slikken gaat langzamer en kost daardoor meer tijd. Kinderen kunnen zich verslikken en daarom moeten hoesten tijdens eten of drinken. Dit kan gevaarlijk zijn, omdat er tijdens verslikken eten of drinken in de longen terecht kan komen, waardoor een longontsteking kan ontstaan. Het kan daarom nodig zijn om kinderen via een sonde voeding te geven. Ook kan een aanval van dystonie in de tong of kaakspieren zorgen voor problemen met slikken.
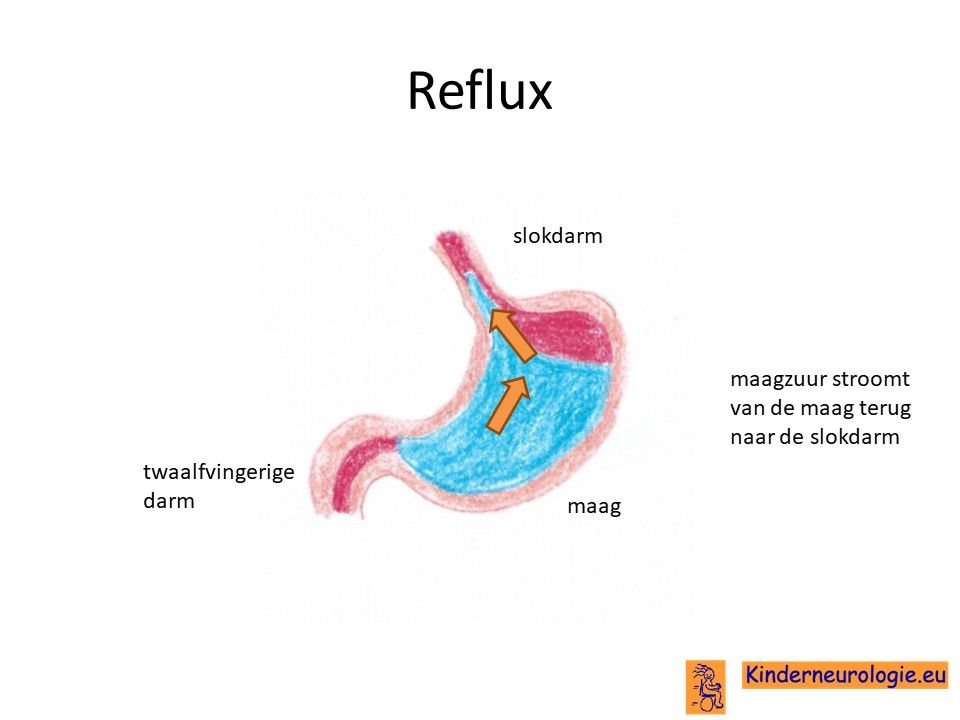
Reflux
Kinderen met het PDE10A-syndroom hebben heel vaak last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Door het zuur kan de slokdarm geïrriteerd en ontstoken raken. Wanneer dit niet tijdige ontdekt en behandeld wordt, kan dit zorgen voor het spuug met daarin bloedsliertjes.
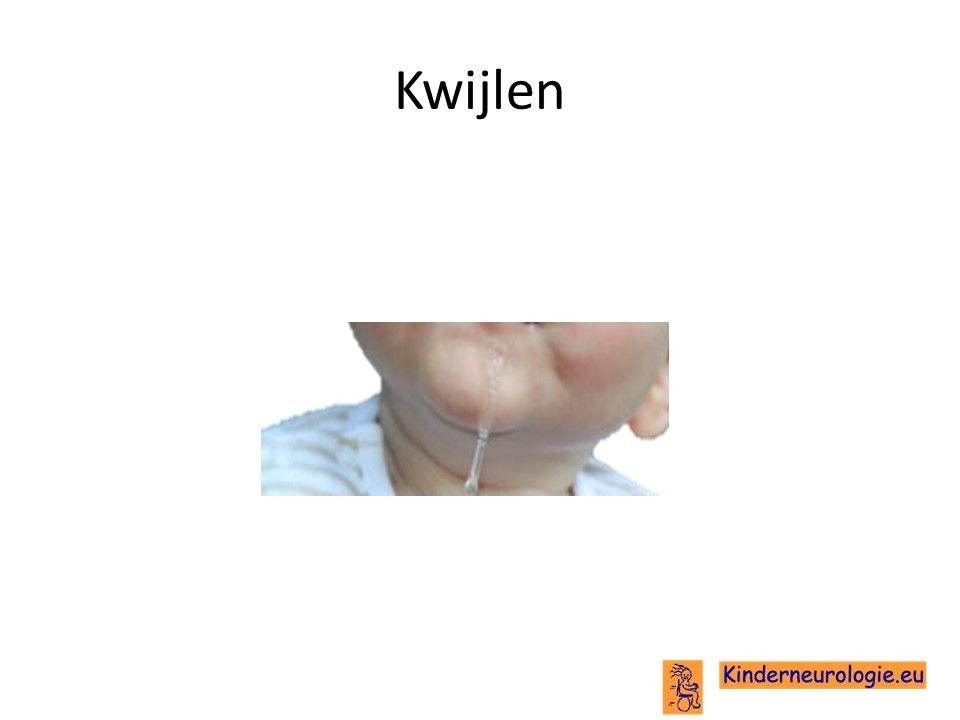
Kwijlen
Kinderen met het PDE10A-syndroom hebben gemakkelijk last van kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond, waardoor het speeksel gemakkelijk uit de mond loopt.
Verstopping
Verstopping van de darmen komt vaak voor bij kinderen met het PDE10A-syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen. Dit kan zorgen voor het ontstaan van buikpijnklachten en bolle opgezette buik.
Zindelijkheid
Het is voor de meeste kinderen met het PDE10A-syndroom moeilijker om zindelijk te worden. Als dit lukt, dan is dit op latere leeftijd dan gebruikelijk.

Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.
Kinderen met het PDE10A- syndroom hebben meestal niet veel opvallende uiterlijke kenmerken.
Vatbaarder voor infecties
Kinderen met het PDE10A-syndroom zijn op jonge leeftijd vatbaarder voor het krijgen van infecties. Regelmatig komen luchtweginfecties of oorontstekingen voor. Verborgen reflux kan de oorzaak zijn van het ontstaan van deze infecties.
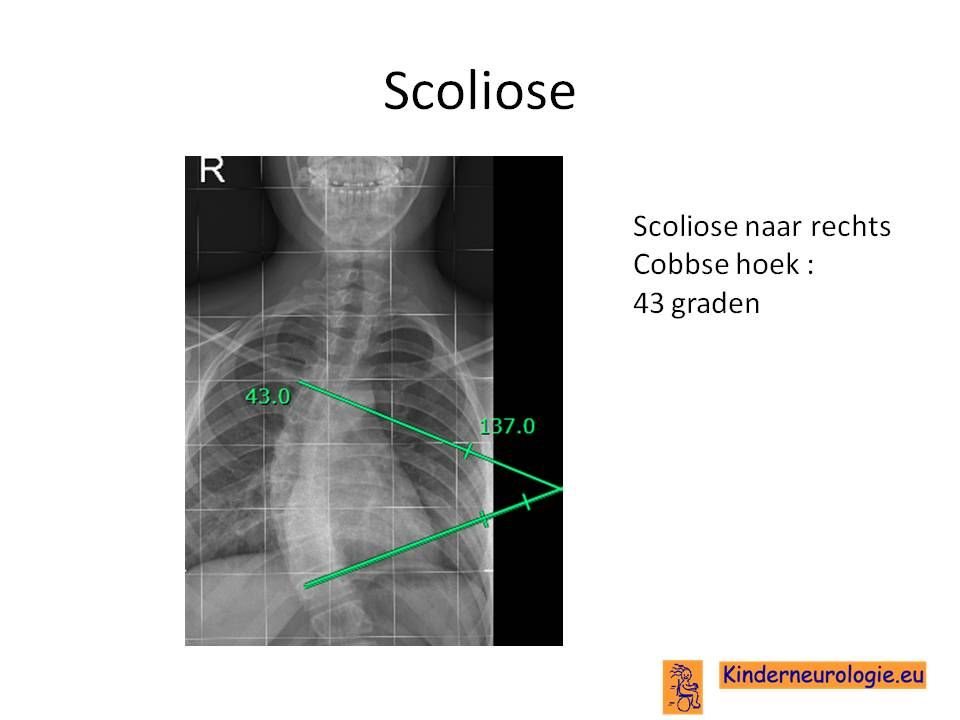
Scoliose
Een deel van de kinderen met het PDE10A-syndroom krijgt een zijwaartse verkromming van de rug. Dit wordt een scoliose genoemd. Van een milde scoliose zullen kinderen zelf geen last hebben. Toename van de scoliose kan zorgen voor het ontstaan van pijnklachten in de rug en problemen met zitten en staan.
Problemen met slapen
Slaapproblemen komen vaak voor bij kinderen met het PDE10A- syndroom. Sommige kinderen hebben moeite met het inslapen. Een groot deel van de kinderen wordt ’s nachts regelmatig wakker en komt dan maar moeilijk weer in slaap. Ook zijn kinderen vaak vroeg in de ochtend wakker.

Vermoeidheid
Het maken van de verschillende onbedoelde bewegingen kost veel energie. Ook kost het kinderen met deze aandoening veel meer energie om er voor te zorgen dat hun gewrichten stabiel blijven. De energie zal dus sneller op zijn, zodat kinderen met het PDE10A-syndroom sneller vermoeid zijn dan hun leeftijdsgenoten. Ook kan een verstoorde slaap zorgen voor vermoeidheid overdag.
Hoe wordt de diagnose PDE10A-syndroom gesteld?
Verhaal en onderzoek
Aan de hand van het verhaal van een kind en de ouders en de bevindingen bij lichamelijk onderzoek, kan de kinderneuroloog zien dat er sprake is van overtollige bewegingen die chorea of dyskinesie worden genoemd. Er bestaan veel verschillende aandoeningen die veel op het PDE10A-syndroom kunnen lijken zoals benigne hereditaire chorea, ataxia telangiectasia, dopa-responsieve dystonie, myoclonus dystonia, GLUT-1 deficiëntie syndroom, neuroacanthose, PKAN, mitochondriële stofwisselingziekten of de ziekte van Wilson. Er zal dus nader onderzoek nodig zijn om de diagnose te stellen.
Bloedonderzoek
Bij routine bloedonderzoek worden bij kinderen met het PDE10A-syndroom geen bijzonderheden gevonden.
Genetisch onderzoek
Wanneer aan de diagnose gedacht wordt, kan door middel van gericht genetisch onderzoek op bloed naar het voorkomen van een foutje op het 6e-chromosoom in het PDE10A-gen
Vaak worden ook alle chromosomen tegelijkertijd onderzocht (zogenaamd Array onderzoek), maar op deze manier kan meestal niet de diagnose PDE10A-syndroom worden gesteld. Soms mist een stuk van chromosoom 6 (een 6q-deletie syndroom) waar het PDE10A-gen op ligt.
Tegenwoordig zal door middel van een nieuwe genetische techniek (exome sequencing genoemd) deze diagnose gesteld kunnen worden zonder dat er specifiek aan gedacht was of naar gezocht is.

MRI-scan
Bij kinderen met een bewegingsstoornis zal vaak een MRI scan van de hersenen gemaakt worden om te achterhalen wat de oorzaak van deze bewegingsstoornis is. Bij kinderen met de autosomaal recessieve vorm van het PDE10A-syndroom worden meestal geen afwijkingen op de MRI scan gezien. Bij kinderen met de autosomaal dominante vorm is vaak te zien dat het striatum (vooral het putamen) een te witte kleur heeft en gezwollen is. Later in het ziektebeloop wordt het striatum kleiner van volume. Dit wordt atrofie genoemd.
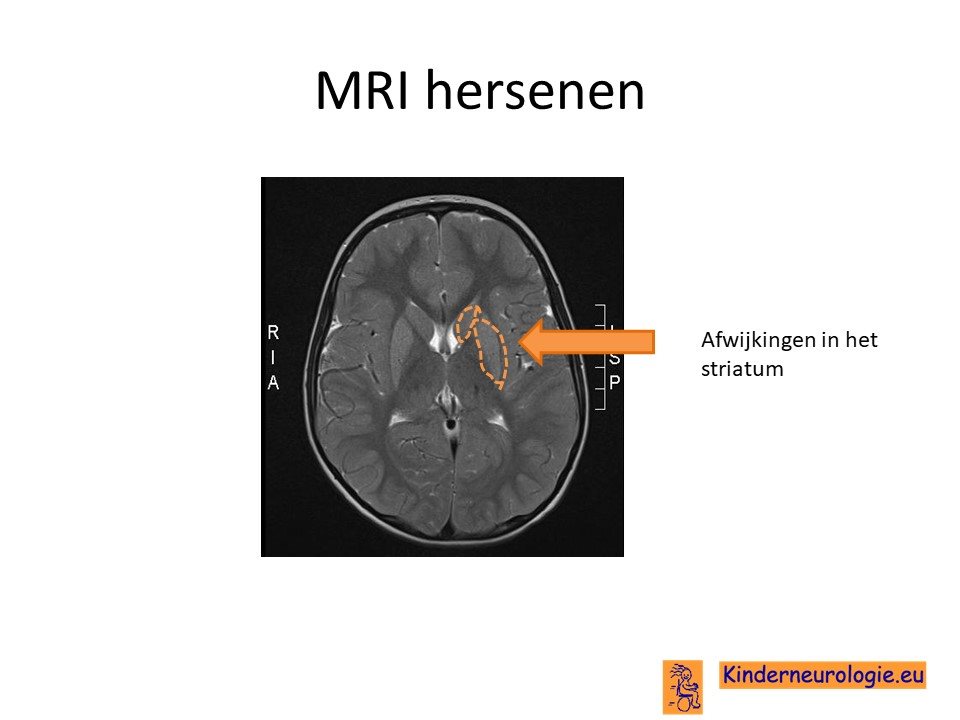
Stofwisselingsonderzoek
Kinderen met een ontwikkelingsachterstand krijgen vaak stofwisselingsonderzoek van bloed en urine om te kijken of er sprake is van een stofwisselingsziekte die verklarend is voor de ontwikkelingsachterstand. Bij kinderen met het PDE10A-syndroom worden hierbij geen bijzonderheden gezien.
Foto van de botten
Wanneer er sprake is van een verkromming van de wervelkolom zal vaak een foto van de botten gemaakt worden om de mate van verkromming vast te leggen en om te kijken hoe de wervels van de rug zijn aangelegd.
Hoe wordt het PDE10A-syndroom behandeld?
Geen genezing
Er is geen behandeling die het PDE10A-syndroom kan genezen. De behandeling is er op gericht om het kind en ouders zo goed mogelijk mee te leren om gaan met de gevolgen die dit syndroom heeft.
Medicijnen bij bewegingsstoornissen
Er bestaan ook medicijnen die kunnen maken dat kinderen minder last hebben van bewegingsstoornissen. Per kind zal gekeken moeten worden of de voordelen van het effect van het medicijn opwegen tegen het nadeel van eventuele bijwerkingen als gevolg van het medicijn. Het type bewegingsstoornis bepaalt welk medicijn het meest geschikt is. Voor dystonie kunnen baclofen (Lioresal ®), trihexyfenidyl (Artane ®), tetrabenazine (Xenazine ®), clonazepam (Rivotril ®), gabapentine (Neurontin®), botuline toxine injecties of L-dopa (Sinemet ®)behulpzaam zijn. Voor chorea haloperidol (Haldol ®), tetrabenazine (Xenazine ®) of carbamazepine (Tegretol ®). Voordeel van het gebruik van tetrabenazine is het dat dit medicijn zowel effect op de dystonie als de chorea kan hebben, daarom is het een van de voorkeurs middelen geworden voor kinderen met het PDE10A-syndroom die last hebben van bewegingsstoornissen. Ook kunnen de anti-epileptica levetiracetam en topiramaat effect hebben op de bewegingsstoornissen.
Er bestaat ook een mogelijkheid om het medicijn baclofen via een pompje toe te dienen, een baclofenpomp.
Helaas hebben medicijnen vaak ook bijwerkingen en kan het effect van het gebruik van deze medicijnen bij de aandoening PDE10A-syndroom tegen vallen. Per kind zal dan ook gekeken moeten worden of de voordelen van het gebruik van medicijnen opweegt tegen de nadelen van het gebruik van deze medicijnen.
Deep brain stimulation
Bewegingsstoornissen kunnen ook verbeteren door middel van een operatie die deep-brain-stimulatie in de globus pallidus internus wordt genoemd. Hier komt langzaam aan ook meer ervaring mee bij kinderen met bewegingsstoornissen.
Behandeling slaapproblemen
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen.

Kinderfysiotherapie
Een kinderfysiotherapeut kan ouders tips en adviezen geven hoe ze hun kindje zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt.
Een kinderfysiotherapeut kan kinderen helpen hoe zij zich zo goed mogelijk kunnen bewegen ondanks de problemen die zij met bewegen hebben. Ook werkt de fysiotherapeut vaak aan balansoefeningen.

Kinderlogopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Sommige kinderen hebben baat bij een speciale speen (special need speen) waardoor het drinken uit de fles beter verloopt. Moeders kunnen borstvoeding kolven, zodat kinderen op deze manier toch borstvoeding als voeding kunnen krijgen via de fles.
Ook kan de logopediste helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze nog geen woorden kunnen gebruiken. Sommige kinderen hebben baat bij een spraakcomputer.

Kinderergotherapie
Een ergotherapeut kan adviezen geven over hulpmiddelen die er voor kunnen zorgen dat kinderen en volwassen zo veel mogelijk alle activiteiten die ze willen doen, kunnen uitvoeren.
Zo kan het gemakkelijker zijn om met een dikkere pen of potlood te schrijven.

Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy, een rolstoel, steunzolen of aangepaste schoenen.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later op dezelfde manier onderwijs te gaan volgen.
School
Een deel van de kinderen met het PDE10A syndroom volgt regulier onderwijs. Wanneer schrijven te lastig is, werken veel kinderen op een laptop. Vaak hebben kinderen behoefte aan een rustige plek in de klas, eventueel met een koptelefoon op, om op deze manier minder afgeleid te worden tijdens het werken. Kinderen hebben vaak behoefte aan extra ondersteuning bij het houden van overzicht, het verdelen van het werk in behapbare stukjes en bij het plannen van het werk. Ook is het belangrijk om rekening te houden met het langzamere werktempo en kinderen de tijd te geven om hun werk af te kunnen maken en te zorgen voor rustpauzes over de dag heen.
Een ander deel van de kinderen (vaak de kinderen met de autosomaal recessieve vorm) gaat naar cluster 3 onderwijs, onderwijs voor kinderen met een beperking omdat hier het schoolprogramma meer aangepast kan worden aan hun werktempo en behoefte aan rustpauze tussen het werken door.
Diëtiste
Wanneer kinderen onvoldoende groeien, kan een diëtiste kijken hoe met energieverrijkte voeding toch voor een voldoende groei kan worden gezorgd.
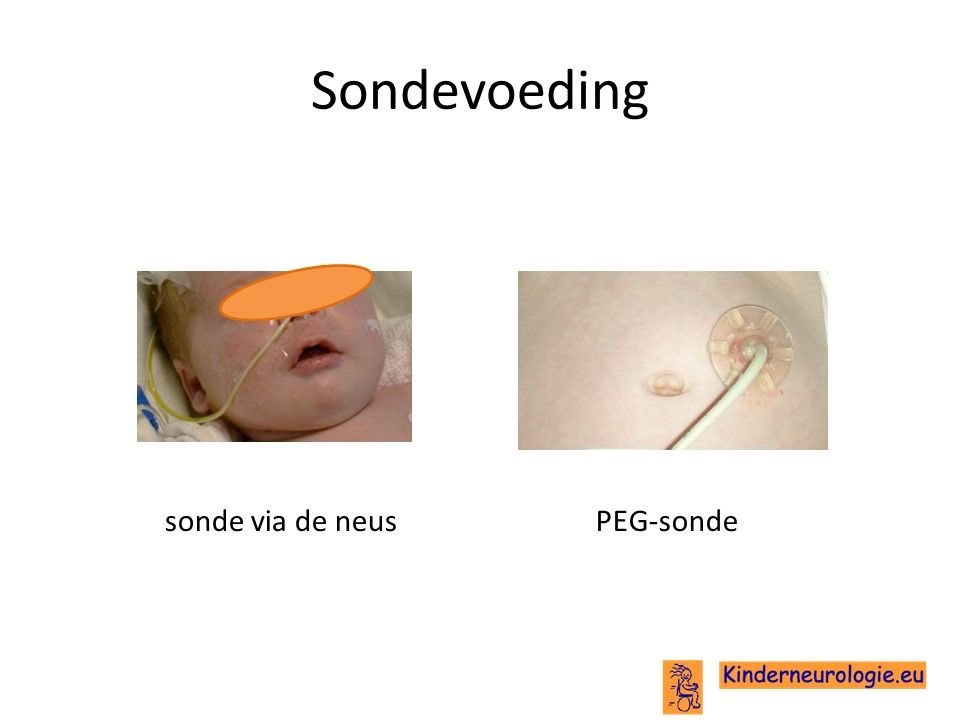
Sondevoeding
Veel kinderen met dit syndroom hebben moeite met het drinken van voeding uit de borst of uit de fles. Daarom is het vaak nodig om kinderen voeding via een sonde te gaan geven, zodat kinderen wel voldoende voeding binnen krijgen om te groeien. De sonde loopt via de neus en de keel naar de maag toe. Wanneer langere tijd een sonde nodig is, kan er voor gekozen worden om door middel van een kleine operatie een sonde via de buikwand rechtstreeks in de maag aan te brengen. Zo’n sonde wordt een PEG-sonde genoemd. Later kan deze vervangen worden door een zogenaamde mickeybutton.
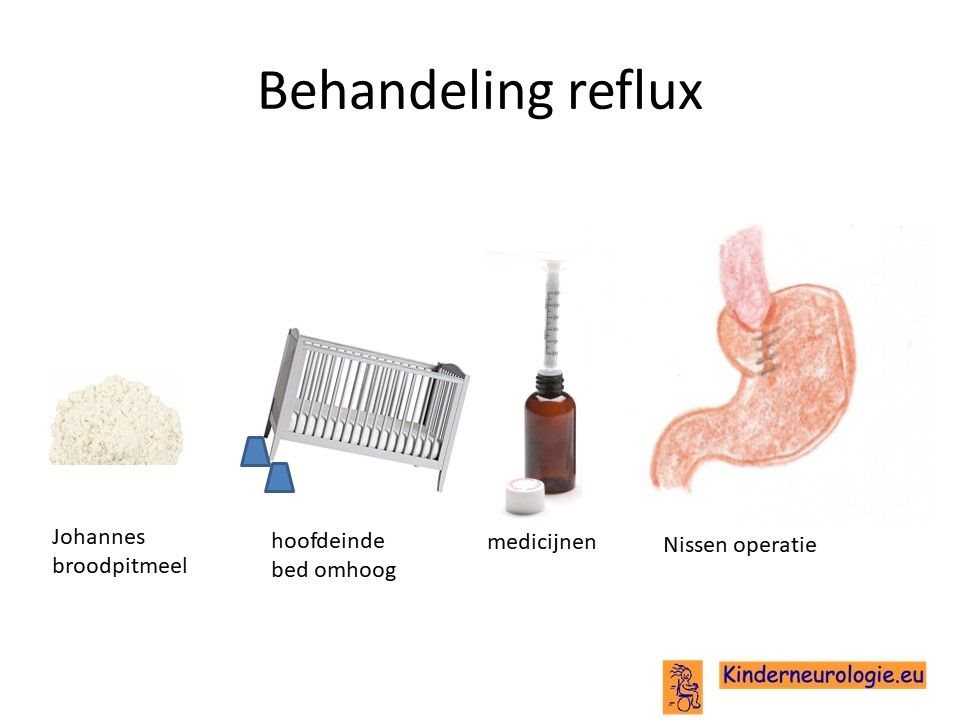
Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine en omeprazol of esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen (een zogenaamde Nissen-operatie).
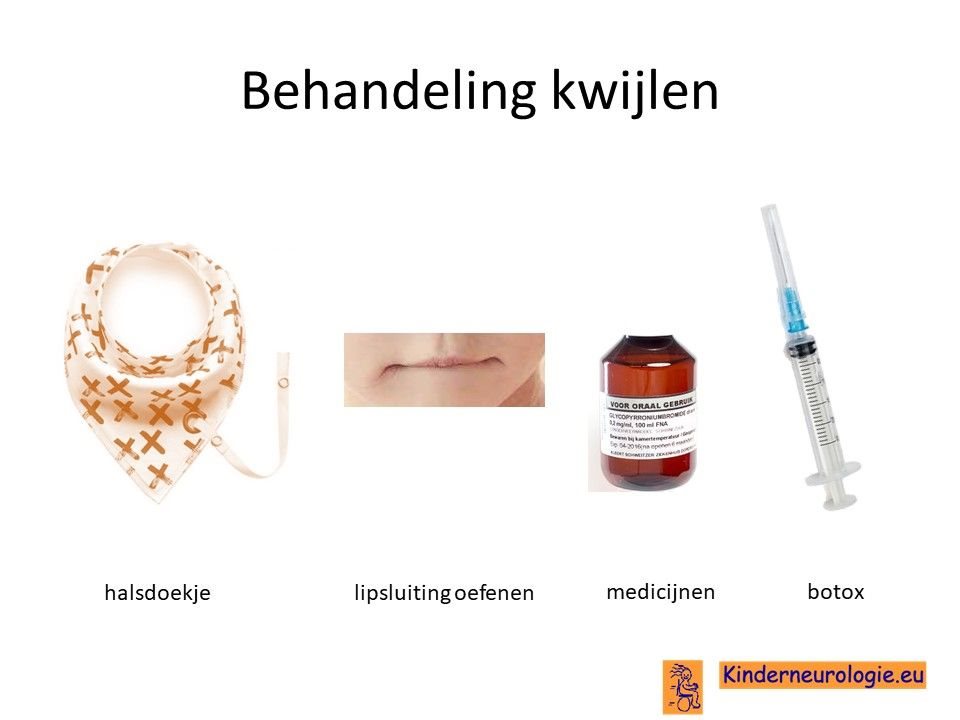
Kwijlen
Kwijlen kan verminderen door kinderen er bewust van te maken dat ze hun speeksel moeten doorslikken. Ook kunnen oefeningen waarbij geoefend wordt om de mond te sluiten helpen. Er bestaan moderne halsdoekjes die kwijl kunnen opvangen, zodat de kleding niet vies en nat wordt.
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie nodig zijn om er voor zorgen dat kinderen minder kwijlen. Per kind zullen de voor- en nadelen van elke behandeling moeten worden afgewogen.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

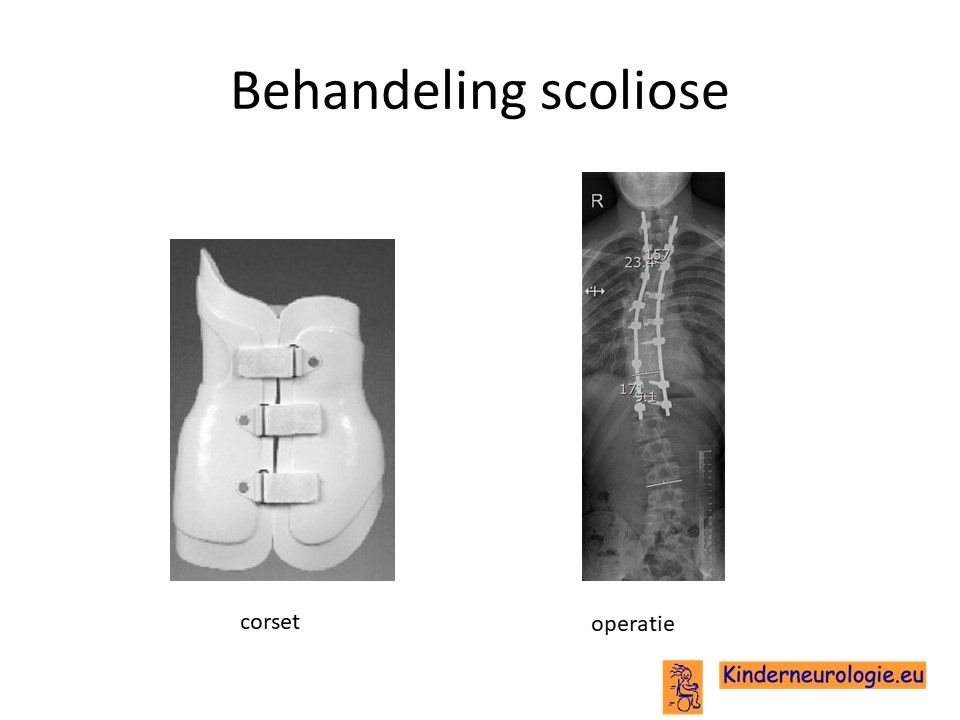
Scoliose
Lichte vormen van verkromming van de wervelkolom hoeft niet behandeld te worden. Een al wat ernstigere verkromming van de wervelkolom kan worden behandeld met een gipscorset om verdergaande verkromming van de wervelkolom te voorkomen. Wanneer een gipscorset onvoldoende effect heeft en de verkromming toeneemt, kan een operatie nodig zijn waarbij de wervels vastgezet. Deze behandeling wordt uitgevoerd door een orthopeed.
Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen).
Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking. .

Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan waarschijnlijk verwacht is. Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het PDE10A-syndroom.
Wat is de prognose van het PDE10A-syndroom?
Blijvende problemen
De bewegingsstoornissen als gevolg van het PDE10A-syndroom blijven vaak aanwezig gedurende het leven. Ze nemen niet toe in ernst, maar ook niet af. Volwassenen met de autosomaal dominante vorm van het PDE10A-syndroom kunnen meestal een zelfstandig leven leiden al dan niet met aanpassingen. Volwassenen met de autosomaal recessive vorm van het PDE10A-syndroom hebben meestal de ondersteuning van een andere volwassene nodig op volwassen leeftijd omdat er bij hen vaak ook sprake is van een verstandelijke beperking.
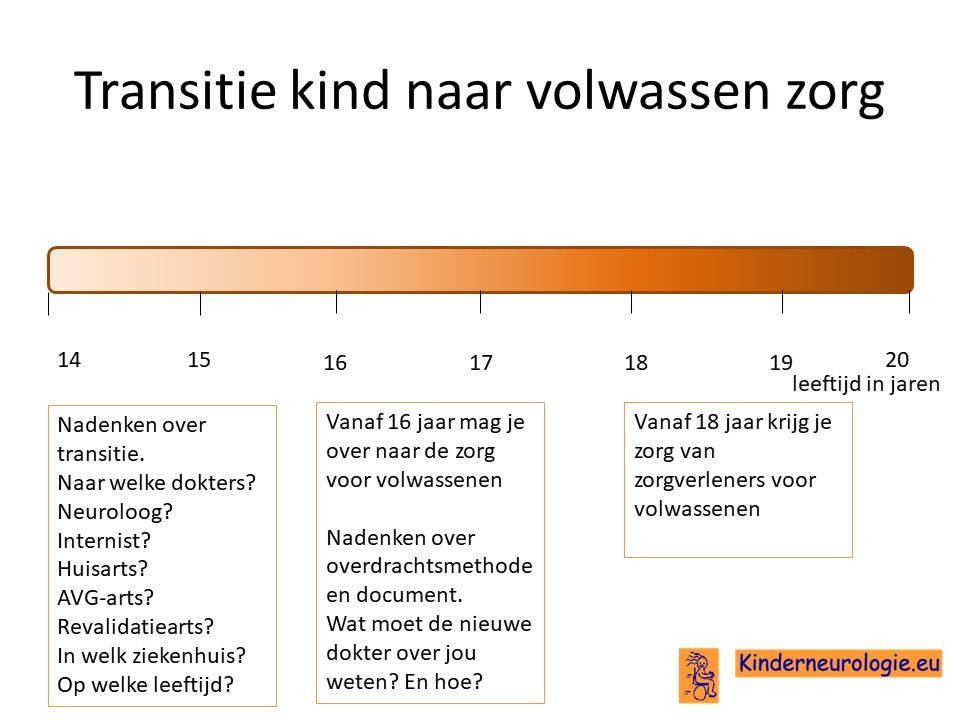
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belangrijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
Volwassenen
Omdat deze ziekte nog niet heel lang bekend is, is er niet heel veel bekend over volwassenen met deze aandoening.
Het valt dus lastig aan te geven wat het hebben van PDE10A-syndroom voor de toekomst betekent.
Levensverwachting
De levensverwachting van kinderen en volwassenen met het PDE10A-syndroom is waarschijnlijk niet veel anders dan van kinderen en volwassenen zonder deze aandoening.
Kinderen krijgen
Er is niets bekend van het effect van het hebben van het PDE10A-syndroom op de vruchtbaarheid.
Kinderen van een volwassene met de autosomaal dominante vorm van het PDE10A-syndroom hebben zelf 50% kans om zelf ook het PDE10A-syndroom te krijgen. Het valt niet te voorspellen in welke mate deze kinderen hiervan last zullen hebben, dit kan in even ernstige mate, in minder, maar ook in meer ernstige mate zijn.
Kinderen van een volwassene met de autosomaal recessieve vorm van het PDE10A-syndroom hebben nauwelijks kan zelf dit syndroom te krijgen. Dit kan alleen wanneer de partner drager is van een fout in het PDE10A-gen of wanneer de partner zelf ook het PDE10A-syndroom heeft. De kans hierop is klein.
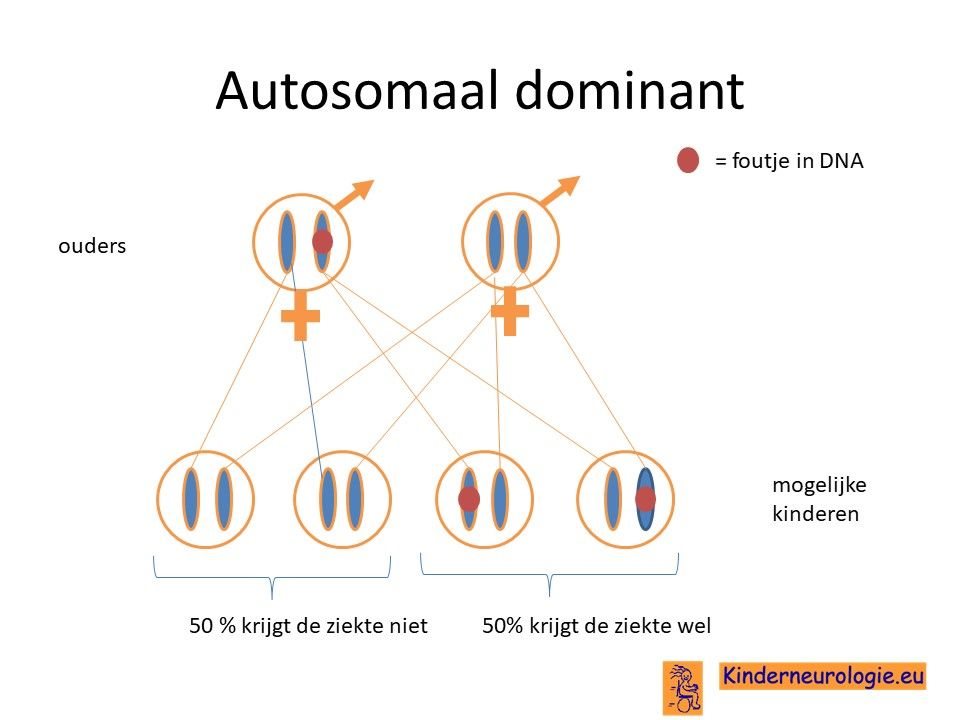
Hebben broertjes en zusjes ook een verhoogde kans om ook het PDE10A-syndroom te krijgen?
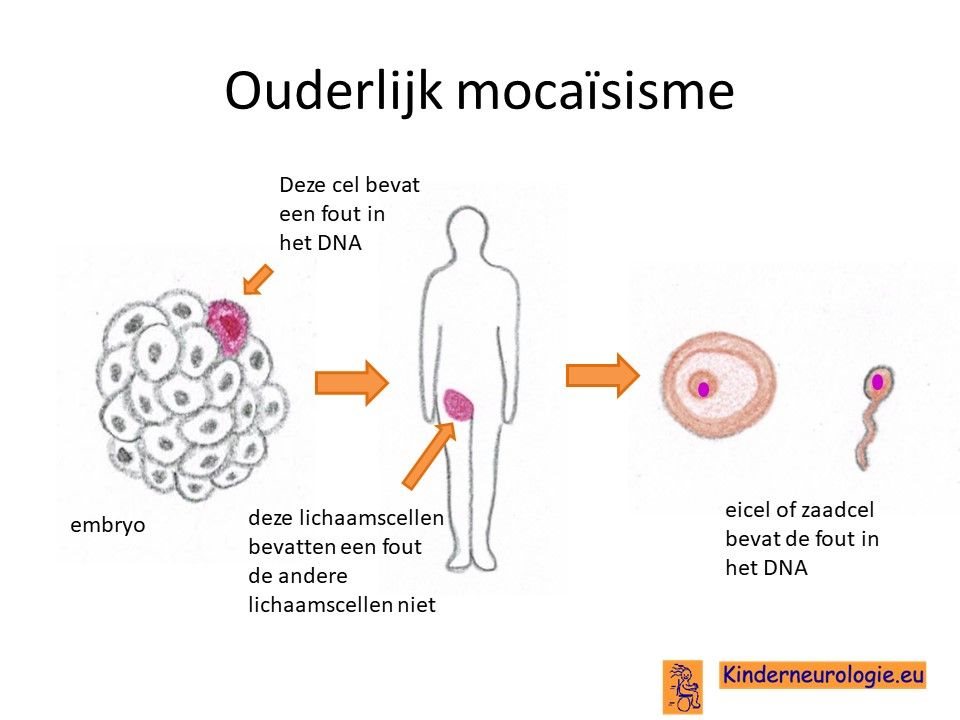
Bij de meeste kinderen met de autosomaal domiante vorm is de fout in het erfelijk materiaal bij het kind zelf ontstaan en niet overgeërfd van de vader of van de moeder. Broertjes en zusjes hebben dan nauwelijks een verhoogde kans om zelf het PDE10A-syndroom te krijgen. Dit zou alleen kunnen als het foutje in de eicellen of zaadcellen aanwezig is, zonder dat het in de andere lichaamscellen van de ouder aanwezig is. Dit wordt ouderlijke mocaisisme genoemd. De kans hierop is klein, ongeveer 1-2%
Een klinisch geneticus kan hier meer informatie over geven.
Wanneer een van de ouders zelf de autosomaal dominante vorm heeft, dan hebben broertjes en zusjes 50% kans om zelf ook het PDE10A-syndroom te krijgen.

In geval van de autosomaal recessieve vorm hebben broertjes en zusjes 25% kans om ook het PDE10A-syndroom te krijgen.

Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van het PDE10A- syndroom, dan is het mogelijk om tijdens een volgende zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest of een vruchtwaterpunctie. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie)

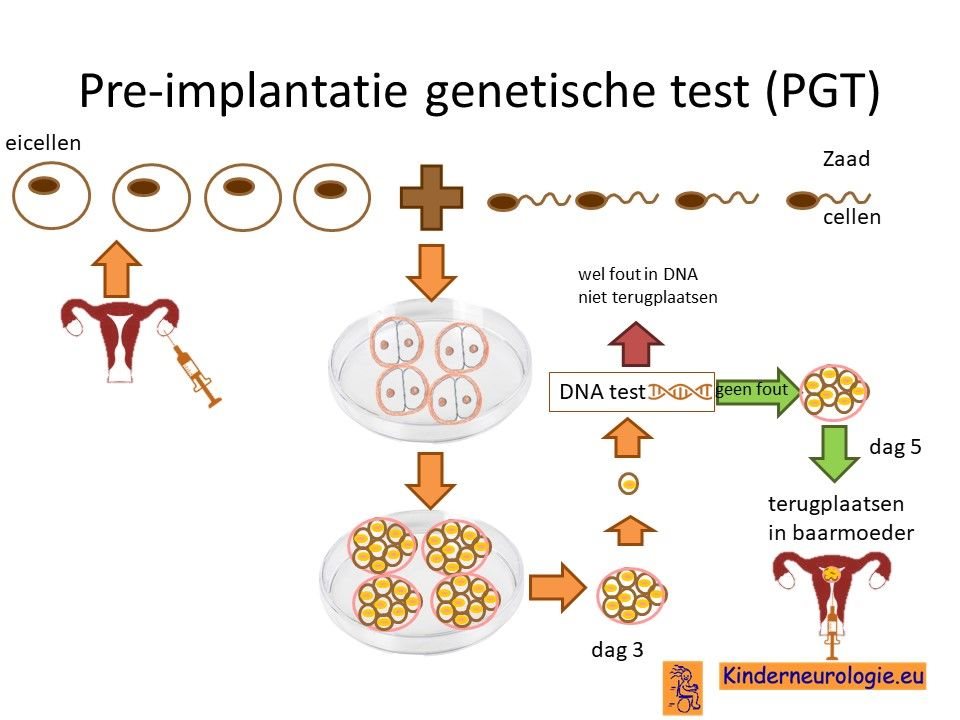
Preïmplantatie Genetische Diagnostiek (PGD)
Stellen die eerder een kindje hebben gehad met het PDE10A-syndroom kunnen naast prenatale diagnostiek ook in aanmerking voor preïmplantatie genetische diagnostiek (PGD) Bij PGD wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van het PDE10A-syndroom. Alleen embryo’s zonder de aanleg voor PDE10A-syndroom komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgdnederland.nl.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Referenties
- A PDE10A de novo mutation causes childhood-onset chorea with diurnal fluctuations. Esposito S, Carecchio M, Tonduti D, Saletti V, Panteghini C, Chiapparini L, Zorzi G, Pantaleoni C, Garavaglia B, Krainc D, Lubbe SJ, Nardocci N, Mencacci NE. Mov Disord. 2017;32:1646-1647
- PDE10A and ADCY5 mutations linked to molecular and microstructural basal ganglia pathology. Niccolini F, Mencacci NE, Yousaf T, Rabiner EA, Salpietro V, Pagano G, Balint B, Efthymiou S, Houlden H, Gunn RN, Wood N, Bhatia KP, Politis M. Mov Disord. 2018;33:1961-1965
- PDE10A and ADCY5 mutations linked to molecular and microstructural basal ganglia pathology. Niccolini F, Mencacci NE, Yousaf T, Rabiner EA, Salpietro V, Pagano G, Balint B, Efthymiou S, Houlden H, Gunn RN, Wood N, Bhatia KP, Politis M. Mov Disord. 2018;33:1961-1965
- Familial choreoathetosis due to novel heterozygous mutation in PDE10A. Narayanan DL, Deshpande D, Das Bhowmik A, Varma DR, Dalal A. Am J Med Genet A. 2018;176:146-150
- PDE10A mutation in two sisters with a hyperkinetic movement disorder - Response to levodopa. Knopp C, Häusler M, Müller B, Damen R, Stoppe A, Mull M, Elbracht M, Kurth I, Begemann M. Parkinsonism Relat Disord. 2019;63:240-242
Laatst bijgewerkt: 8 februari 2020
Auteur: JH Schieving
