Wat is het Prader-Willi syndroom?
Het Prader-Willi syndroom is een syndroom waarbij kinderen een ontwikkelingsachterstand hebben in combinatie met een kleine lengte, voedingsproblemen en neiging tot ontwikkelen van overgewicht.
Hoe wordt het Prader-Willi syndroom ook wel genoemd?
Het Prader-Willi syndroom is genoemd naar twee artsen die dit syndroom beschreven hebben. Soms wordt ook wel gesproken van het Prader-Labhart-Willi syndroom, omdat ook de arts Labhart betrokken was bij het beschrijven van dit syndroom.
Het Prader-Willi syndroom wordt wel afgekort met de letters PWS.
15q11.2microdeletie syndroom
Bij de helft van de kinderen met het Prader-Willi syndroom ontbreekt een stukje van chromosoom 15. Om precies aan te geven welk stukje van chromosoom 15 mist worden er letter en cijfers aan toegevoegd, kinderen met het Prader-Willi syndroom missen om precies te zijn een stukje van chromosoom 15 wat 15q11.2 wordt genoemd. Het missen van dat kleine stukje van chromosoom wordt microdeletie genoemd. Het Prader-Willi syndroom wordt ook wel het 15q11.2 microdeletie syndroom genoemd.
Uniparenterale disomie chromosoom 15q11.2
Bij vier van de tien kinderen met het Prader-Willi syndroom zijn beide stukjes 15q11.2 afkomstig zijn van de moeder en niet zoals gebruikelijk één chromosoom 15 van de moeder en één chromosoom15 van de vader. Het Prader-Willi syndroom wordt ook wel het uniparenterale disomie chromosoom 15q11.2syndroom genoemd. De afkorting UPD15q11.2 wordt ook wel gebruikt.
Angelman syndroom
Het Prader-Willi syndroom is verwant aan het Angelman syndroom. Bij dit syndroom mist hetzelfde stukje erfelijk materiaal, maar dan mist juist het stukje erfelijk materiaal van de moeder en niet van de vader.
Hoe vaak komt het Prader-Willi syndroom voor?
Het Prader-Willi syndroom is een zeldzame ziekte. Het Prader-Willi syndroom komt bij één op de 10.000-30.000 kinderen voor. In Nederland worden elk jaar gemiddeld 12 kinderen geboren met het Prader-Willi syndroom.

Bij wie komt het Prader-Willi syndroom voor?
Het Prader-Willi syndroom is al vanaf de geboorte aanwezig. Het kan wel enige tijd duren voordat duidelijk is dat er sprake is van het Prader-Willi syndroom.
Zowel jongens als meisjes kunnen het Prader-Willi syndroom krijgen.
Waar wordt het Prader-Willi syndroom door veroorzaakt?
Fout in erfelijk materiaal
Het Prader-Willi syndroom wordt veroorzaakt door een fout op een stukje materiaal op het 15e-chromosoom, om precies te zijn op 15q11.2 van het 15e chromosoom. Het blijkt dat kinderen dit stukje 15q11.2 alleen van de moeder hebben gekregen en niet van de vader. Er zijn verschillende manieren mogelijk die er voor zorgen dat kinderen dit stukje van chromosoom 15 alleen van de moeder krijgen.

Ontbreken deel vaderlijke chromosoom 15
Bij de helft van de kinderen ontstaat het Prader-Willi syndroom omdat er een stukje van chromosoom 15 mist van het chromosoom15 wat het kind van de vader heeft gekregen. Het missen van en stukje van het erfelijk materiaal wordt een deletie genoemd. Er wordt onderscheid gemaakt in 2 soorten deleties: deletie type 1 en deletie type 2. Deletie type 1 is groter dan deletie type 2. Kinderen met een type 1 deletie hebben meestal meer problemen dan kinderen met een type 2 deletie. Kinderen met een deletie hebben in het algemeen weer meer problemen dan kinderen met een uniparenterale disomie.
Uniparenterale disomie chromosoom 15
Bij zo’n 40% van de kinderen met het Prader-Willi syndroom is er sprake van een zogenaamde uniparenterale disomie van chromosoom 15. Beide chromosomen 15 zijn dan afkomstig van de moeder en niet zoals gebruikelijk één chromosoom 15van de moeder en één chromosoom 15 van de vader. Voor een goede aanleg van de hersenen is zowel de informatie van het chromosoom van de moeder als van het chromosoom van de vader nodig. Bij kinderen met het Prader-Willi syndroom door uniparenterale disomie mist de informatie die afgelezen wordt van het vaderlijke chromosoom.
.jpg)
Methylatiestoornis
Om er voor te zorgen dat de informatie die op chromosoom 15 ligt goed kan worden afgelezen worden er zogenaamde hulpstukken aan het chromosoom 15 gehangen. Dit wordt methylatie genoemd. Bij een klein deel van de kinderen met het Prader-Willi syndroom zit de oorzaak van het ontstaan van dit syndroom in het ontbreken van de methylatie. Hierdoor kan de informatie niet goed afgelezen worden. Informatie voor het juist regelen van de methylatie ligt op chromosoom 15 van de vader.
Translocatie
Bij een klein deel van de kinderen is chromosoom 15 die het kind van de vader krijgt per ongeluk door midden gebroken en vervolgens op de verkeerde manier aan elkaar geplakt. De breuk in chromosoom 15 zit dan net op de plek 15q11.2 waardoor deze informatie verloren gaat en het Prader-Willi syndroom ontstaat.
Informatie op 15q11.2
Inmiddels is bekend dat er twee genen op chromosoom 15q11.2 liggen, mogelijk nog meerdere. De genen die waarschijnlijk een belangrijke rol spelen bij het ontstaan van het Prader-Willi syndroom zijn het NDN-gen en het SNPRN-gen. Ook spelen de SNORD-genen waarschijnlijk een rol bij het ontstaan van de symptomen van het Prader-Willi syndroom. Deze genen zijn betrokken bij de aanmaak van bepaalde eiwitten die nodig zijn voor de aanmaak van ribosomaal RNA.
Hypothalamus
Bij het syndroom van Prader-Willi blijkt de hypothalamus in de hersenen niet goed te werken. De hypothalamus is de thermostaat van het lichaam. De hypothalamus speelt een belangrijke rol bij het regelen van de lichaamstemperatuur, de eetlust, de ademhaling en het slapen. Vandaar dat kinderen met dit syndroom hiermee vaak problemen hebben.

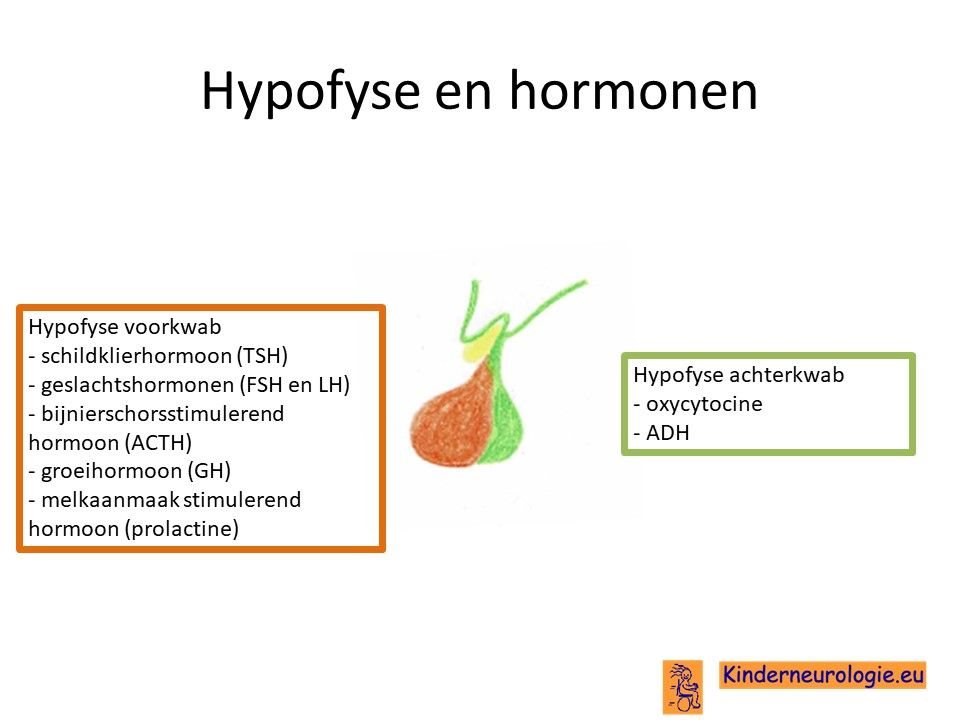
Hypofyse
De hypothalamus stuurt ook de hypofyse aan, een belangrijke hormoonklier in het lichaam. Omdat de hypothalamus niet goed functioneert, kan de hypofyse ook niet goed werken. De hypofyse geeft hierdoor te weinig hormonen af. Het gaat hierbij om groeihormoon, geslachtshormoon, bijnier stimulerend hormoon en schildklierhormoon.
Ademhaling
Problemen met de ademhaling komen vaak voor bij kinderen en volwassenen met het Prader-Willi syndroom. Kinderen en volwassenen hebben vaker last van tijdelijk minder goed door ademen of ademstops (apneu's). Het blijkt dat de hersenen van kinderen en volwassenen minder gevoelig zijn voor verandering in het zuurstofgehalte (pO2) en koolzuurgehalte (pCO2) in het bloed. Het zogenaamde pre-butsinger gebied onder in de hersenstam blijkt minder goed te werken. De reactie van het lichaam op verlagen van het zuurstofgehalte en verhogen van het koolzuurgehalte komt te laat op gang, ook schiet de reactie vaak door. Hierdoor is de mate van ademhaling niet goed afgesteld op de behoefte van het lichaam.

Wat zijn de symptomen van het Prader-Willi syndroom?
Variatie
Er bestaat een grote variatie in de hoeveelheid en de ernst van de symptomen die verschillende kinderen met het Prader-Willi syndroom hebben.
Dit valt van te voren niet goed te voorspellen van welke symptomen een kind last zal krijgen. Geen kind zal alle onderstaande symptomen tegelijkertijd hebben.

Jouw kind is uniek
Bedenk dat onderstaande symptomen kunnen voorkomen bij jouw kind, maar ook niet allemaal zullen voorkomen. Jouw kind is uniek en veel meer dan een kind met deze aandoening. Het lezen van mogelijke symptomen die kunnen voorkomen, kan ouders het gevoel geven dat er alleen maar aandacht is voor de beperkingen van het kind. Dat is zeer zeker niet de bedoeling. Jouw kind is bijvoorbeeld lief, grappig, gevoelig, gezellig,sociaal, vindingrijk, nieuwsgierig, ondeugend, enthousiast,een zonnestraaltje, creatief en/of innemend en dat vind je niet terug in onderstaande symptomen die kunnen horen bij dit syndroom. Dat kan ook niet, want die eigenschappen maken jouw kind nu eenmaal uniek. Blijf daar vooral naar kijken en zie deze symptomen meer als achtergrondinformatie die je kunnen helpen om te begrijpen wat er met je kind aan de hand zou kunnen zijn wanneer jouw kind zich anders ontwikkelt of ergens last van heeft. Deze informatie kan jullie als ouders en hulpverleners een handvat geven wat hiervoor een mogelijke verklaring kan zijn.
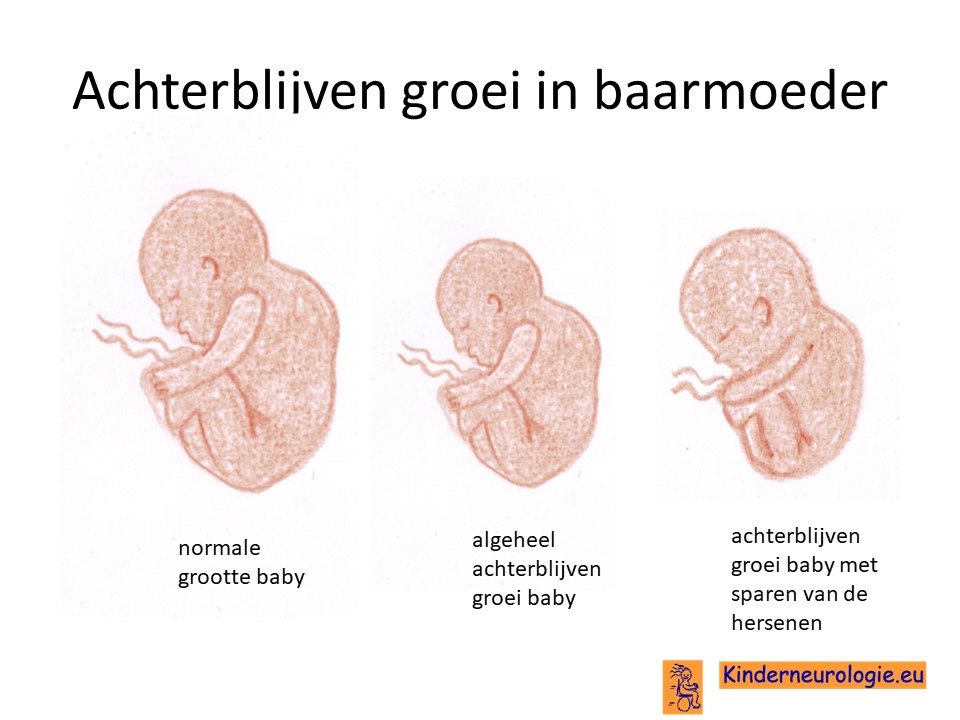
Achterblijven groei in de baarmoeder
Een groot deel van de kinderen met het Prader-Willi syndroom groeit tijdens de zwangerschap al niet goed. Tijdens controles valt dan op dat het kindje te klein is voor de zwangerschapsduur. Dit wordt intra-uteriene groeivertraging genoemd, afgekort als IUGR.
Weinig kindsbewegingen
Moeders van een kindje met het Prader-Willi syndroom voelen hun kindje vaak weinig bewegen tijdens de zwangerschap/Vooral moeders die al eerder zwanger en bevallen zijn geweest merken dit verschil.
Bevalling
Baby’s met het Prader-Willi syndroom hebben een lage spierspanning. Hierdoor verloopt de geboorte minder gemakkelijk. Bij de geboorte van kinderen met het Prader-Willi syndroom is vaker een keizersnede nodig. Ook liggen kinderen met het Prader-Willi syndroom vaker in stuitligging waardoor dit ook een reden kan zijn om een keizersnede te verrichten.
Laag geboortegewicht
Kinderen met het Prader-Willi syndroom hebben vaak een laag geboortegewicht. De geboorte lengte is meestal wel normaal.
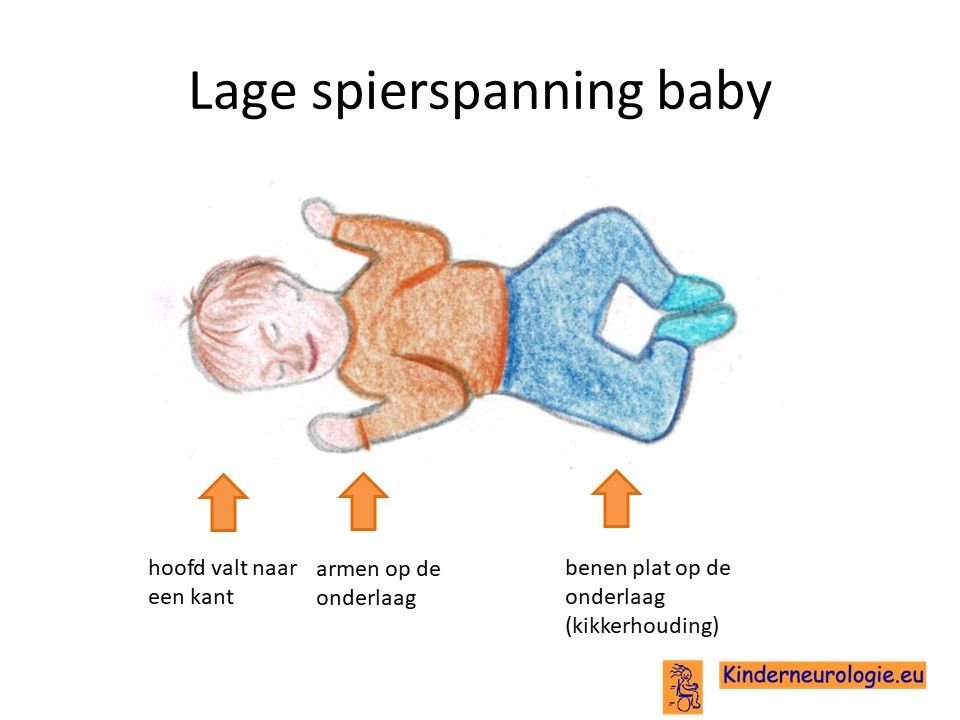
Lage spierspanning
Jonge kinderen met het Prader-Willi syndroom zijn vaak erg slap in hun spieren. Ze moeten goed vastgehouden en ondersteund worden wanneer ze opgetild worden en moeten goed ondersteund worden. Door de lagere spierspanning is het voor kinderen lastig om hun hoofd op te tillen, te gaan zitten en te gaan staan. De meeste kinderen leren deze vaardigheden daarom pas op latere leeftijd dan kinderen zonder een Prader-Willi syndroom. Met het ouder worden verbeterd de spierspanning in lichte mate, kinderen zijn dan minder slap, maar hebben wel en lagere spierspanning ten opzichte van kinderen zonder dit syndroom. Veel kinderen hebben platvoetjes.
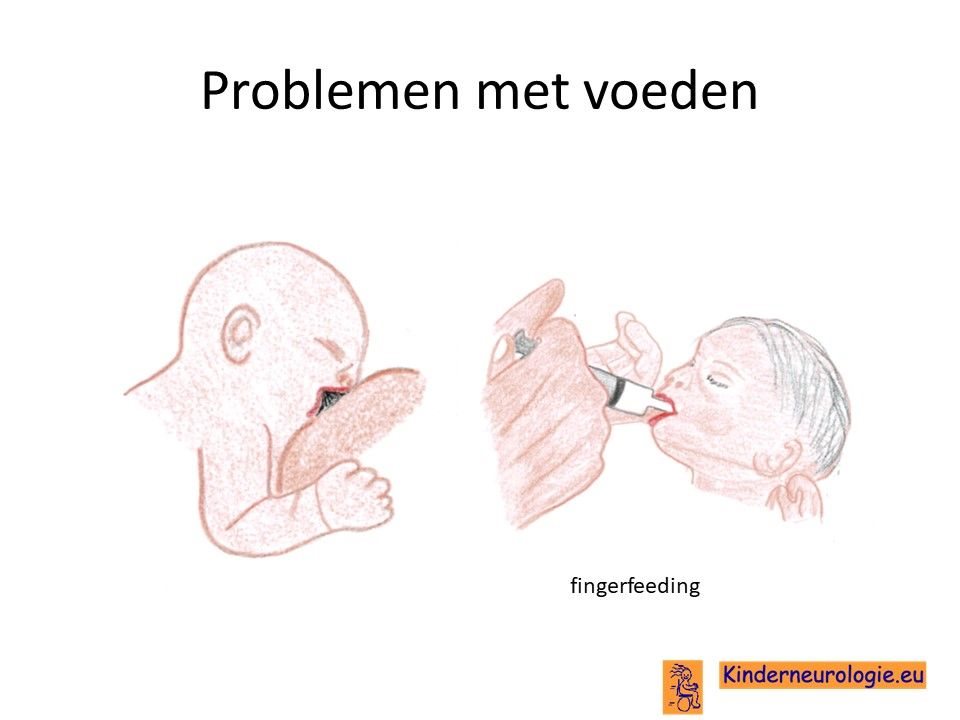
Problemen met drinken
Een groot deel van de baby’s met het Prader-Willi syndroom heeft problemen met drinken. Ze drinken langzaam en laten de borst of speen vaak los. Kinderen vallen tijdens het voeden vaak weer in slaap. Het kost vaak veel tijd om baby’s met dit syndroom de borst of de fles te geven. Vaak is het nodig om kinderen tijdelijk sondevoeding te geven omdat zij anders niet genoeg voeding binnen krijgen en te weinig aankomen in gewicht.
Met het ouder worden, verloopt het drinken bij de meeste kinderen steeds beter. Het drinken uit een beker gaat kinderen vaak beter af dan het drinken uit de borst of de fles. De meeste kinderen hebben na de leeftijd van 6-9 maanden geen sonde meer nodig.
Lichaamstemperatuur
Baby’s met het Prader-Willi syndroom hebben vaak moeite met het zichzelf op temperatuur houden. Ze raken gemakkelijk onderkoeld. Wanneer zij kruikjes in hun bed krijgen, dan kunnen baby’s met dit syndroom ook weer gemakkelijker oververhit raken.
Veel slapen
Baby’s met het Prader-Willi syndroom slapen vaak veel op een dag. Ze zijn weinig wakker en worden ook niet wakker omdat ze dorst hebben.
Zwak huilen
Baby’s met het Prader-Willi syndroom huilen weinig. Wanneer ze huilen, doen ze dit vaak zachtjes zodat het gemakkelijk niet opgemerkt kan worden.
Centrale apneu’s
Baby’s met het Prader-Willi syndroom hebben vaak apneu’s tijdens de slaap. Dit houdt in dat ze gedurende meerdere seconden niet ademhalen. Dit kan verschillende oorzaken hebben. Het kan zijn dat de hersenen niet het signaal afgeven om opnieuw te gaan ademhalen, dit wordt een centrale apneu genoemd. Dit wordt vaak gezien bij jonge kinderen onder de leeftijd van 1-2 jaar. Soms is epilepsie de oorzaak van het ontstaan van centrale apneu's.
Spierzwakte
Een groot deel van de kinderen met het Prader-Willi syndroom heeft last van spierzwakte. Zij hebben minder kracht in hun spieren en de spieren zijn sneller vermoeid dan bij mensen zonder dit syndroom.
Ontwikkelingsachterstand
Kinderen met het Prader-Willi syndroom ontwikkelen zich langzamer dan hun leeftijdsgenoten. Ze gaan later rollen, zitten en staan dan hun leeftijdsgenoten.
De meeste kinderen leren dit allemaal wel, maar op een latere leeftijd dan hun leeftijdsgenoten. Gemiddeld gaan kinderen met het Prader-Willi syndroom rond de leeftijd van 1 jaar zelfstandig zitten en rond de leeftijd van 2-2,5 jaar zelfstandig lopen.
Vaak hebben kinderen met dit syndroom problemen met de fijne motoriek, zoals met schrijven, tekenen of knippen. Dit is voor hen veel lastiger dan voor leeftijdsgenoten. Dit geldt meestal niet voor het leggen van puzzels. De meeste kinderen met het Prader-Willi syndroom zijn hier opmerkelijk goed in.
Problemen met praten
Kinderen met het Prader-Willi syndroom gaan vaak op latere leeftijd dan gebruikelijk praten. Uiteindelijk leren alle kinderen wel goed praten. Kinderen hebben op jonge leeftijd de neiging om heel veel te praten. Ook hebben kinderen de neiging om heel veel vragen te stellen, dit wordt repetatief vragen stellen genoemd. In periodes van onzekerheid en spanning neemt dit repetatief vragen stellen toe.
Door de lage spierspanning in het gezicht zijn kinderen niet altijd even goed verstaanbaar. Ook hebben kinderen vaak een nasale klank alsof ze altijd verkouden zijn. Soms komt dit door een vergrote neusamandel.
Problemen met leren
Kinderen met het Prader-Willi syndroom hebben bijna allemaal problemen met leren. De mate van problemen met leren verschilt, sommige kinderen zijn moeilijk leren of zeer moeilijk lerend. Het IQ ligt bij de meeste kinderen tussen de 50 en 85. Bij IQ-testen wordt onderscheid gemaakt tussen het talige IQ (VIQ genoemd) en het redeneer IQ (PIQ genoemd). Bij kinderen met dit syndroom is het talige IQ hoger dan het redeneer IQ. Dit kan maken dat kinderen overschat worden in hun leermogelijkheden. Kinderen met het Prader-Willi syndroom als gevolg van een uniparenterale disomie hebben vaker een hoger IQ dan kinderen met een deletie als oorzaak.
Overgewicht
Op de peuter- en kleuterleeftijd hebben kinderen met het Prader-Willi syndroom de neiging om gemakkelijk dikker te worden. De stofwisseling van kinderen met het Prader-Willi syndroom verloopt veel trager dan bij leeftijdsgenoten. Daarom hebben kinderen met het Prader-Willi gemiddeld maar zo’n 60% van de hoeveelheid eten die leeftijdsgenoten eten nodig. Alles wat kinderen meer eten, wordt omgezet in vet. Kinderen met het Prader-Willi syndroom hebben een verhoogd vetpercentage. Zijn hebben vaak veel vet rondom hun middel, billen en dijen zitten waardoor ze een dikke buik en stevige bovenbenen krijgen.

Grote behoefte aan eten
Vanaf de peuter/kleuterleeftijd gaat de eetlust van kinderen met het Prader-Willi syndroom enorm toenemen. Kinderen met het Prader-Willi syndroom voelen niet goed aan dat hun maag vol zit en blijven door eten. Kinderen kunnen de hele dag op zoek zijn naar eten en ook uit hun bed komen om eten te gaan zoeken in huis. Eten kan een obsessie worden voor kinderen met het Prader-Willi syndroom.
Soms ontstaat dit symptoom niet op de peuter/kleuterleeftijd, maar pas tijdens de tienerleeftijd. De behoefte aan eten neemt aan het eind van de puberteit weer af.
Weinig dorst
In tegenstelling tot de toegenomen eetlust, hebben kinderen met het Prader-Willi syndroom meestal weinig dorst en drinken ze weinig uit zichzelf. Vooral bij warm weer ontstaat hierdoor een kans op uitdroging.
Weinig speeksel
Kinderen met het Prader-Willi syndroom hebben minder speeksel dan kinderen zonder dit syndroom. Hierdoor kan de mond droger aanvoelen. Ook zorgt dit tekort aan speeksel er voor dat slikken van vooral droog voedsel een stuk lastiger gaat.
Gaatjes in het gebit
Speeksel beschermt ook het gebit, vanwege het tekort aan speeksel zijn kinderen met dit syndroom gevoeliger voor het ontwikkelen van gaatjes in de tanden en kiezen.
Moeilijk spugen
Kinderen met het Prader-Willi syndroom kunnen moeilijk spugen. Dit kan lastig zijn wanneer ze een buikgriep hebben.
Gedrag
Jonge kinderen met het Prader-Willi syndroom zijn vaak heel rustig, vrolijk en meegaand van karakter. Ze hebben veel behoefte aan knuffelen en contact met bekende personen.
Vanaf de peuterleeftijd kan het gedrag van kinderen veranderen, ze worden pittiger en gaan grenzen op zoeken. Ook hebben ze veel behoefte aan structuur en duidelijkheid.
Vanaf de lagere schoolleeftijd ontstaat vaak de dwangmatige behoefte aan eten. Ze zijn de hele dag op zoek naar eten en eten van alles ook bijvoorbeeld voedsel wat weggegooid is omdat het bedorven is. Oudere kinderen kunnen geld stelen om zelf eten te kopen.
Ook kunnen andere dwanggedachtes en dwanghandelingen ontstaan. Kinderen hebben de neiging om de hele tijd door te praten tegen een andere persoon en hebben niet door dat die andere persoon daar geen behoefte aan heeft.
Bij een groot deel van de kinderen ontstaan rond de leeftijd van 8 jaar woede-uitbarstingen. Deze worden ook wel temper-tantrums genoemd. Dit kan heel lastig zijn voor ouders. Kinderen kunnen heel koppig worden en niets van een ander aannemen. Kinderen kunnen plotseling van stemming verandering van heel vrolijk naar heel boos of heel verdrietig. Vaak is het lastig voor kinderen met het Prader-Willi syndroom om vriendjes en vriendinnetjes te maken, ze weten niet goed hoe dit moet. Hierdoor kunnen kinderen zich alleen voelen en weinig zelfvertrouwen hebben. Kinderen zijn hierdoor vatbaarder om een depressie te ontwikkelen.
Kinderen met het Prader-Willi syndroom hebben vaak angsten, bijvoorbeeld angst om alleen gelaten te worden.

Hoge pijngrens
Kinderen met het Prader-Willi syndroom hebben vaak een hoge pijngrens. Kinderen hoeven niet te huilen wanneer zij zich pijn hebben gedaan.

AD(H)D
AD(H)D komt vaker voor bij kinderen met dit syndroom. Kinderen hebben moeite om langer ergens de aandacht bij te houden. Ze spelen maar kort met een bepaalde speelgoed en dan weer met een ander stukje speelgoed. Kinderen zijn snel afgeleid door een geluid of een beweging in de kamer.
Kinderen kunnen moeite hebben met stil zitten en bewegen het liefst de hele dag. Op school hebben kinderen moeite langer tijd hun aandacht bij het schoolwerk te houden.
Autistiforme kenmerken
Een deel van de kinderen met een Prader-Willi syndroom heeft autistiforme kenmerken. Ze zijn meer in zich zelf gekeerd en hebben niet zo’n behoefte aan contact met andere mensen.
Kinderen met autistiforme kenmerken houden vaak van een vaste voorspelbare structuur in de dag en vinden het lastig wanneer hiervan af geweken wordt of wanneer er onverwachte gebeurtenissen zijn. Kinderen kunnen door onverwachte gebeurtenissen heel boos of juist heel verdrietig worden, omdat ze niet goed weten hoe ze hier mee om moeten gaan.
Ook hebben kinderen vaak voorkeur voor bepaald speelgoed of een bepaalde hobby waar ze zich heel lang mee kunnen vermaken.

Dwanggedachten en dwanghandelingen
Dwanggedachtes en bijbehorende dwanghandelingen komen vaak voor bij kinderen met het Prader-Willi syndroom. Een dwanghandeling die vaak voorkomt bij kinderen is het plukken aan de huid. Dit wordt skinpicking genoemd. De huid kan hierdoor kapot gaan waardoor lelijke wonden kunnen ontstaan. Andere dwanghandelingen die kunnen voorkomen zijn vaak handenwassen, het uittrekken van haren of het verzamelen van allemaal dezelfde voorwerpen of het voortdurend vragen stellen of willen vertellen.

Skin picking
Een groot deel van de kinderen krabt of pulkt vaak aan de huid, waardoor de huid kapot gaat en een wondje ontstaat. Kinderen laten dit gedrag vaak zien op momenten van stress, spanning, angst of verveling. Dit is ook een vorm van dwang. Het is voor kinderen met het Prader-Willi syndroom vaak lastig om hier mee te stoppen.
Pyschose
Een deel van de kinderen met het Prader-Willi syndroom krijgt tijdens de puberteit een psychose. Kinderen horen geluiden of zien beelden die er in werkelijkheid niet zijn. Hierdoor raken kinderen erg angstig. Psychose komt vaker voor bij kinderen met een uniparenterale disomie als oorzaak van het Prader-Willi syndroom.
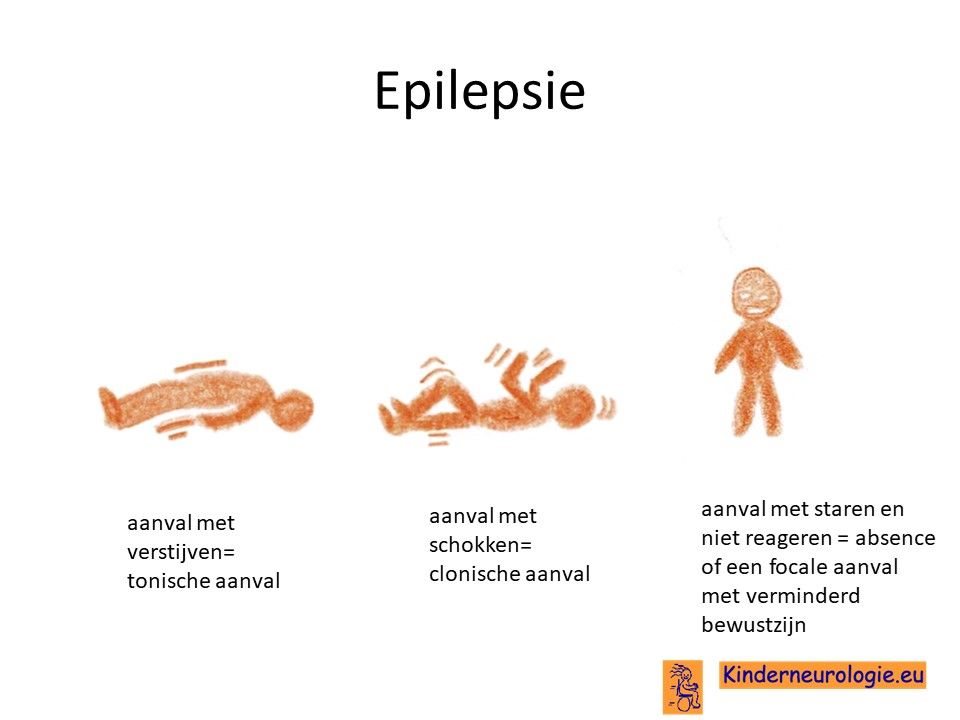
Epilepsie
Een klein deel van de kinderen met het Prader-Willi syndroom krijgt last van epilepsie aanvallen. Verschillende type epilepsie aanvallen kunnen voorkomen.
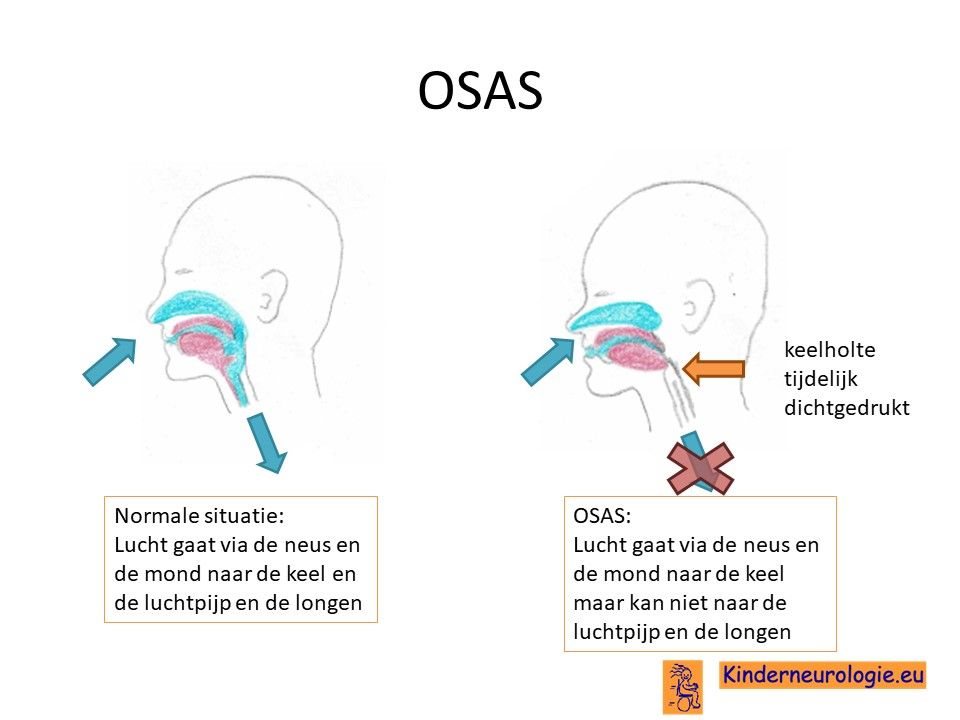
OSAS
Kinderen met het Prader-Willi syndroom hebben vaker last van OSAS. Dit komt bij vier op de vijf kinderen met het Prader-Willi syndroom voor. Tijdens de slaap wordt de luchtweg afgesloten waardoor het kind tijdelijk even niet goed kan ademen. Hierdoor worden kinderen wakker waarna ze wel weer goed gaan ademen. Door de ademstops en het wakker worden zorgt de OSAS er voor dat kinderen niet goed aan hun nachtrust toe komen. Vaak worden kinderen moe en met hoofdpijnklachten wakker. OSAS is niet goed voor het functioneren van het hart. Hierdoor kunnen kinderen op volwassen leeftijd last van een hoge bloeddruk krijgen.
Kinderen met overgewicht hebben vaker last van OSAS. Ook hebben kinderen met grote amandelen vaker last van OSAS.
Toegenomen slaapbehoefte
Ook zonder dat er sprake is van OSAS, hebben kinderen met het Prader-Willi syndroom een toegenomen slaapbehoefte. Hun nachtslaap verloopt minder goed dan kinderen zonder dit syndroom. Kinderen met het Prader-Willi syndroom komen ook sneller in REM-slaap dan kinderen zonder dit syndroom.
Narcolepsie
Een klein deel van de kinderen ontwikkelt de slaapaandoening narcolepsie.
Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.
Kinderen met het Prader-Willi syndroom hebben vaak een lang smal hoofd. Bij de slapen is het hoofd smaller. Vaak zit er een kruin in het haar van het voorhoofd waardoor dit haar uit zich achterover valt. De ogen van kinderen met dit syndroom hebben de vorm van een amandel en worden daarom ook wel amandelvormig genoemd. De neusbrug is vaak smal. De mond is vaak klein, de bovenlip dun. De mondhoeken krullen vaak omlaag. De handen en voeten zijn vaak klein en smal. De pink kan in plaats van recht krom staan.
Deze uiterlijke kenmerken komen minder vaak voor bij kinderen waarbij het Prader-Willi syndroom wordt veroorzaakt door een uniparenterale disomie.
Groei
Kinderen met het Prader-Willi syndroom groeien meestal maar matig, ze zijn vanaf de dreumesleeftijd kleiner en dan hun leeftijdsgenoten. Op kinderleeftijd groeien ze vaak langs hun eigen groeilijn, in de puberteit blijft de groeispurt die leeftijdsgenoten doormaken uit. Zonder groeihormoonbehandeling worden jongens gemiddeld 155 tot 160 cm lang en meisjes 145 tot 150 cm lang. Inmiddels krijgt een groot deel van de kinderen met het Prader-Willi syndroom groeihormoon behandeling waardoor kinderen een grotere eindlengte bereiken.
Huid
Kinderen met dit syndroom hebben vaak een lichte en gevoelige huid. De huid is gevoelig voor verbranden door zonlicht. Een deel van de kinderen heeft witte vlekken op de huid. De haren hebben ook vaak een lichte kleur.
Vocht vasthouden
Kinderen met overgewicht hebben vaker last van het vasthouden van vocht in de benen. De benen zijn hierdoor opgezet. Wanneer er met een vinger op de enkel gedrukt wordt, ontstaat een kuiltje in de huid.
Problemen met zien
Kinderen met het Prader-Willi probleem hebben vaak ene bril nodig om goed te kunnen zien. Zowel verziendheid als bijziendheid komen voor. Scheelzien komt ook vaak voor bij kinderen met het Prader-Willi syndroom.
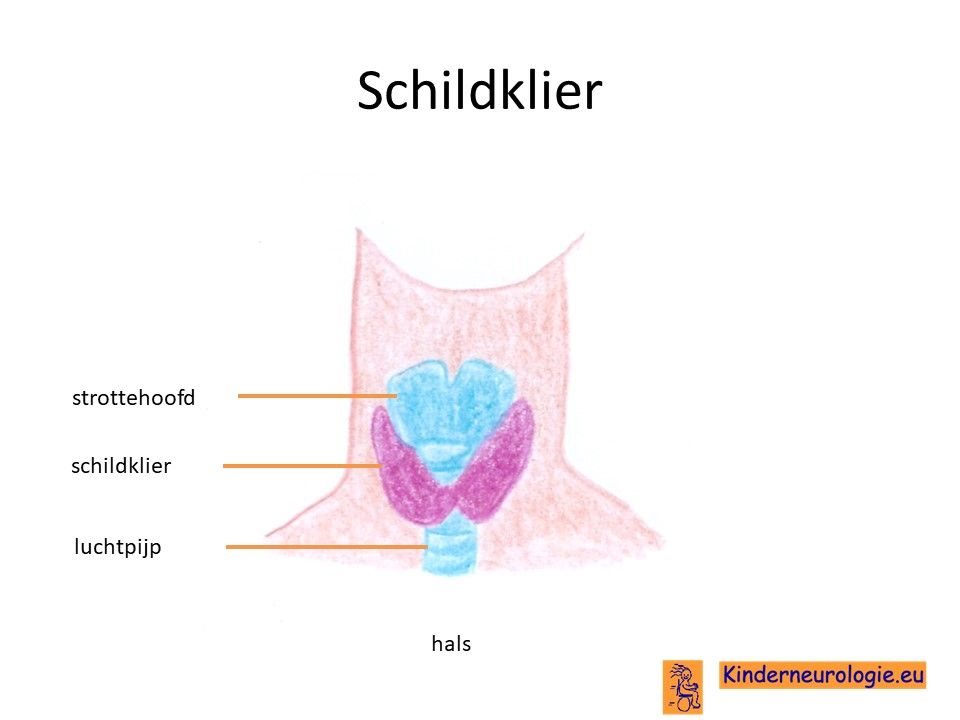
Schildklier
Een klein deel van de kinderen met het Prader-Willi syndroom heeft een te traag werkende schildklier.
Hartafwijking
Tijdens de puberteit komt bij een klein deel van de kinderen met het Prader-Willi syndroom een hartritmestoornis voor. Als gevolg van ademstops tijdens de nacht, kan de hartspier verdikt raken.

Bijnieren
Vaak zijn de bijnieren van kinderen met het Prader-Willi syndroom kleiner dan gebruikelijk. Ook is bijnier minder goed in staat om het bijnierschorshormoon cortisol af te geven. Het lichaam heeft dit hormoon nodig om tijdens ziek zijn, koorts of stress er voor te zorgen dat het lichaam sneller gaat werken omdat het lichaam meer energie nodig heeft tijdens ziekte, koorts of stress. Kinderen met het Prader-Willi syndroom kunnen een tekort hebben aan dit bijnierschorshormoon cortisol. Hierdoor kunnen zijn in situaties van ziek zijn, koorts of stress nog zieker worden dan gebruikelijk. Dit wordt een bijnierinsufficiëntie genoemd, het tekort schieten van de bijnier. Dit komt bij drie op de vijf kinderen met het Prader-Willi syndroom voor. Bij een klein deel van de kinderen kan de bijnierinsufficiëntie levensbedreigend worden. Kinderen met een bijnierinsufficientie blijken ook vaker last te hebben van apneu's.

Verstopping van de darmen
Verstopping van de darmen komt vaak voor bij kinderen met het Prader-Willi syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen.
Zindelijkheid
Het duurt vaak langer dan gebruikelijk voordat kinderen met dit syndroom zindelijk worden. De meeste kinderen worden dit uiteindelijk wel uit zichzelf.

Klein piemeltje
Jongens met het Prader-Willi syndroom hebben vaak een klein piemeltje. Ook is het balzakje vaak klein en is de huid van het balzakje glad. Bij meisjes zijn de schaamlippen vaak weinig ontwikkeld.
Niet ingedaalde balletjes
Bij een groot deel van de jongens zijn de balletjes niet ingedaald. Dit wordt cryptorchisme genoemd. Ook zijn de balletjes vaak klein van volume.

Vroege puberteit
Bij kinderen met het Prader-Willi syndroom kunnen al op jonge leeftijd lichamelijk kenmerken van puberteit ontstaan, zoals jeugdpuistjes, beharing in de oksels en het veranderen van de zweetgeur naar en ruikende geur. Vaak blijft het hierbij en kan het vele jaren duren voordat de andere kenmerken van de puberteit ontstaan. Bij een groot deel van de kinderen is de puberteitsbehandeling onvolledig. Jongens krijgen dan niet het uiterlijk van een man met een lage stem, groei van de piemel en toename van spiermassa. Meisjes hebben vaak wel borstontwikkeling, maar worden niet ongesteld.
Vatbaarder voor infecties
Kinderen met het Prader-Willi-syndroom zijn op jonge leeftijd vatbaarder voor het krijgen van infecties. Regelmatig komen luchtweginfecties of oorontstekingen voor. De neus- en keelholte blijkt bij kinderen met het Prader-Willi syndroom smaller te zijn dan gebruikelijk. Het blijkt dat kinderen met het Prader-Willie syndroom moeilijker zelf het slijm in de luchtgwegen kunnen ophoesten en zo kwijt kunnen raken. Problemen met slikken kunnen zorgen dat er voedselresten in de luchtwegen komen waardoor kinderen ook gevoeliger zijn voor het krijgen van luchtweginfecties.
Vermoeidheid
Kinderen met het Prader-Willi syndroom voelen zich vaak moe. Ze hebben dan weinig energie om iets te ondernemen.
Scoliose
Een groot deel van de kinderen met het Prader-Willi syndroom krijgt een zijwaartse verkromming van de rug. Dit wordt een scoliose genoemd. Deze scoliose is vaak in lichte mate al op jonge leeftijd aanwezig en neemt toe tijdens de puberteit.
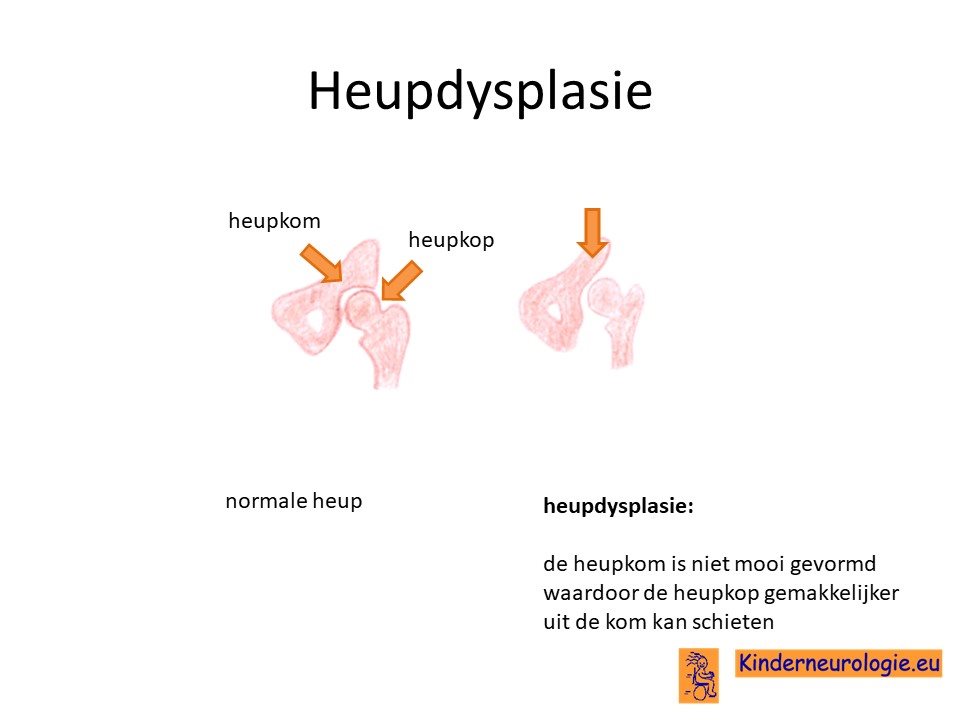
Heupdysplasie
Heupdysplasie komt vaker voor bij kinderen met dit syndroom. Hierbij is de heupkom niet goed ontwikkeld, waardoor de heupkop gemakkelijker uit de heupkom schiet.
Botleeftijd
De rijping van de botten kan langzamer dan bij leeftijdsgenootjes. Hier hebben kinderen zelf geen last van. Wel hebben kinderen met dit syndroom een grotere kans op het krijgen van botontkalking. Dit kan maken dat zij gemakkelijker een botbreuk oplopen wanneer ze vallen.
Hoe wordt de diagnose Prader-Willi syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met een ontwikkelingsachterstand, een lage spierspanning en problemen met drinken op babyleeftijd kan worden vermoed dat er sprake is van het Prader-Willi syndroom. Er zijn echter ook andere syndromen die voor deze symptomen kunnen zorgen, zoals het Temple syndroom, het 16p11.2 deletie syndroom, het Bardet-Biedl syndroom of het AUTS2-syndroom.
Genetisch onderzoek
Wanneer aan de diagnose gedacht wordt, kan door middel van gericht genetisch onderzoek op bloed naar het voorkomen van het Prader-Willi syndroom. Hiervoor moet een speciale methylatietest worden aangevraagd. Deze test is bij 99 van de 100 kinderen met het Prader-Willi syndroom afwijkend.
Wanneer de methylatietest afwijkend is zal het laboratorium met behulp van een zogenaamde MLPA test kunnen achterhalen welke fout in het erfelijk materiaal de oorzaak is van het Prader-Willi syndroom (deletie, uniparenterale disomie, methylatiedefect of transloacatie).
Vaak worden ook alle chromosomen tegelijkertijd onderzocht (zogenaamd Array onderzoek). Wanneer er sprake is van een deletie kan soms op deze manier de diagnose Prader-Willi syndroom worden gesteld, de andere vormen kunnen worden gemist.
In de toekomst zal door middel van een nieuwe genetische techniek (exome sequencing genoemd) mogelijk ook deze diagnose gesteld kunnen worden zonder dat er specifiek aan gedacht was of naar gezocht is. Er worden dan bijvoorbeeld veranderingen gevonden in het NDN-gen en/of het SNPRN-gen.

MRI-scan
Bij kinderen met een ontwikkelingsachterstand zal vaak een MRI scan gemaakt worden om te kijken of er bijzonderheden aan de hersenen te zien zijn. Bij een groot deel van de kinderen kinderen worden wel afwijkingen gezien, maar deze afwijkingen komen ook voor bij kinderen met andere syndromen en zijn niet specifiek voor het Prader-Willi syndroom. Afwijkingen die gezien worden zijn vergrote hersenholtes, het niet afgedekt zijn van de fissuur van Sylvius en een aanlegstoornis van de fissuur van Sylvius.
Stofwisselingsonderzoek
Kinderen met een ontwikkelingsachterstand krijgen vaak stofwisselingsonderzoek van bloed en urine om te kijken of er sprake is van een stofwisselingsziekte die verklarend is voor de ontwikkelingsachterstand. Bij kinderen met het Prader-Willi syndroom worden hierbij geen bijzonderheden gezien.
Bloedonderzoek
Kinderen met het Prader-Willi syndroom krijgen jaarlijks bloedonderzoek om te kijken of zij te kort hebben aan bepaalde hormonen. De waarde van groeihormoon (GH) en IGF1 zijn vaak verlaagd.
Ook wordt gekeken of er aanwijzingen zijn voor het ontstaan van suikerziekte.
Metyrapontest
Door middel van de metyrapontest kan gekeken worden of kinderen met dit syndroom een probleem dat de bijnier te weinig bijnierschorshormoon aanmaakt in tijden van ziek zijn, koorts of stress. Andere testen zoals de synactentest zijn bij kinderen met het Prader-Willi syndroom minder gevoelig om een probleem met de bijnier op te sporen. Kinderen met een afwijkende metyrapontest krijgen hydrocortison toegediend op momenten van koorts, ziek zijn of tijdens stress en operaties.
ECHO van de spieren
Vanwege de lage spierspanning wordt vaak een ECHO van de spieren gemaakt omdat wordt gedacht aan een spierziekte. Bij kinderen met het Prader-Willi syndroom worden geen bijzonderheden gezien op de ECHO van de spieren.
Spierbiopt
Wanneer niet herkend is dat er sprake is van het Prader-Willi syndroom en sterk gedacht wordt aan een spierziekte, kan een spierbiopt verricht zijn. Het spierbiopt laat bij kinderen met het Prader-Willi syndroom wel afwijkingen zien. In het spierbiopt zijn met name de type II vezels afwijkend. Een deel van de vezels is te klein van grootte, ook is er vaak een tekort aan type IIb vezels en een overmaat aan type IIc vezels.
Polysomnografie
Bij kinderen met dit syndroom wordt laagdrempelig een polysomnografie (PSG) verricht wanneer er sprake is van slaperigheid overdag. Dit is een onderzoek waarbij gedurende slaap allerlei metingen worden verrichten qua ademhaling, hartslag, bloeddruk, zuurstofgehalte in het bloed, bewegingen van de borstkas en de buikwand en de activiteit van de hersenen. Op die manier kan gekeken worden of kinderen ’s nachts tijdelijk stoppen met ademhalen(apneu) en of dit nadelige gevolgen heeft voor het zuurstofgehalte in het bloed.
Een polysomnografie moet ook altijd worden verricht voordat groeihormoonbehandeling wordt gestart. Dit omdat groeihormoonbehandeling het voorkomen van ademstops (apneu’s) kan doen verergeren.
Een van de maten van dit onderzoek is de zogenaamde AHI-index; apneu-hypopnoe-index, de mate waarin kinderen tijdelijk minder goed niet ademhalen gedurende een aantal seconden. Deze waarde is bij kinderen zonder het Prader-Willi syndroom < 1, maar bij kinderen met het Prader-Willi syndroom vaak verhoogd. Een AHI-index < 4,7 wordt geaccepteerd bij kinderen met Prader-Willi syndroom.
Oogarts
Kinderen met het Prader-Willi syndroom worden altijd een keer door een oogarts gezien om te kijken of er problemen zijn met zien.

KNO-arts
Wanneer er sprake is van OSAS zullen kinderen naar de KNO-arts worden verwezen om te kijken of er sprake is van vergrote tonsillen die bijdragen aan het ontstaan van OSAS.
Kinderendocrinoloog
Alle kinderen met dit syndroom staan onder controle van een kinderendocrinoloog. De kinderendocrinoloog controleert regelmatig de hormoonspiegels in het bloed.
Foto van de botten
Bij kinderen met het Prader-Willi syndroom wordt jaarlijks een foto van de wervelkolom gemaakt worden om te kijken of er sprake is van een verkromming van de rug en in welke mate hier sprake van is.
Wanneer er aanwijzingen zijn voor heupdysplasie kan een foto van het bekken gemaakt worden.
Kinderorthopeed
Een kinderorthopeed kan beoordelen of er een behandeling voor heupdysplasie of voor een verkromming van de wervelkolom (scoliose) nodig is. Kinderen met dit syndroom worden naar de kinderorthopeed verwezen wanneer de verkromming van de rug meer is dan 15 graden.
Kindercardioloog
Kinderen met dit syndroom worden altijd een keer door een cardioloog gezien wanneer ze uitgegroeid zijn.
DEXA-scan
Door middel van en dexa-scan kan de botdichtheid worden gemeten.
NIPT
De NIPT is een test die tijdens de zwangerschap kan worden gedaan aan de hand van bloedonderzoek van de zwangere en waarmee bepaalde chromosoomafwijkingen (zoals het syndroom van Down) kunnen worden opgespoord. Soms, maar zeker niet altijd, kan hiermee ook de diagnose Prader-Willi syndroom gesteld worden.
Hoe wordt het Prader-Willi syndroom behandeld?
Geen genezing
Er is geen behandeling die het Prader-Willi syndroom kan genezen. De behandeling is er op om het kind er zo goed mogelijk te leren om gaan met de symptomen die horen bij het Prader-Willi syndroom en om problemen zoals overgewicht te voorkomen.
Kinderarts
In Nederland wordt door de zorg voor kinderen met een zeldzaam syndroom vaak gecoordineerd door de kinderarts in de eigen woonomgeving. Daarnaast kunnen kinderen ook begeleid worden door een speciale kinderarts die zich gespecialiseerd heeft in de zorg voor kinderen met een aangeboren en vaak zeldzame aandoeningen. Deze kinderarts heet kinderarts EAA: kinderarts voor erfelijke en aangeboren aandoeningen. In steeds meer ziekenhuizen in Nederland werken kinderartsen EAA. De kinderarts EAA stemt met de eigen kinderarts in de woonomgeving van het kind af hoe de zorg voor het kind zo optimaal mogelijk kan verlopen.

Voorkomen overgewicht
Kinderen met het Prader-Willi syndroom krijgen gemakkelijk last van overgewicht. Het is daarom belangrijk om al vanaf jonge leeftijd kinderen te leren niet te veel te eten. Lagere schoolkinderen krijgen vaak een onbedwingbare behoefte om alles wat maar eetbaar is te gaan eten. Vaak is het nodig om sloten op de kastjes met voedsel, de koelkast en de diepvries te plaatsen om te voorkomen dat kinderen hier eten uit gaan halen.
Diëtiste
Een diëtiste kan berekenen hoeveel calorieën een kind met het Prader-Willi syndroom per dag nodig heeft. Op deze manier kan voorkomen worden dat kinderen overgewicht ontwikkelen. Helaas kunnen kinderen met het Prader-Willi syndroom maar weinig op een dag eten. Gemiddeld mogen zij 60% eten van wat leeftijdsgenoten mogen eten.
Stimuleren van drinken
Kinderen met het Prader-Willi syndroom drinken uit zich zelf te weinig. Het is daarom goed dat ouders en anderen hen stimuleren om regelmatig water te drinken.
Voldoende lichaamsbeweging
Het is heel belangrijk dat kinderen met het Prader-Willi syndroom voldoende lichaamsbeweging krijgen. Dit helpt om spiermassa te ontwikkelen en om overgewicht te voorkomen. Ouders zullen kinderen hierbij moeten helpen, de meeste kinderen met het Prader-Willi syndroom hebben uit zichzelf niet de neiging om te gaan bewegen. Het is belangrijk om met regelmaat te bewegen, liever vaker en korter dan een keer en lang.

Fysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kindje zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt. Ook kan de fysiotherapeut tips geven hoe ouders hun kind kunnen stimuleren om te bewegen. Het is belangrijk dat kinderen regelmatig bewegen om zo de spierkracht van kinderen te verbeteren. Zwemmen is heel goed voor kinderen met het Prader-Willi syndroom.
Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken of slikken op de babyleeftijd. Een zogenaamde special need speen kan helpen om het drinken te verbeteren.

Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy, steunzolen of aangepaste schoenen.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later op dezelfde manier onderwijs te gaan volgen.
School
Een deel van de kinderen waarbij de ontwikkeling normaal verloopt, volgt vaak regulier onderwijs. Kinderen met een ontwikkelingsachterstand volgen vaak speciaal onderwijs. In het speciaal onderwijs zijn de klassen kleiner en kan het lesprogramma meer afgestemd worden op de mogelijkheden van het kind. Vaak volgen kinderen MLK (moeilijk lerend) of ZMLK (zeer moeilijk lerend) onderwijs.
Behoefte aan structuur
Kinderen met het Prader-Willi syndroom hebben vaak veel behoefte aan structuur in een dag. Het kan helpen om met dagritme kaarten te werken, zodat kinderen zien welke activiteiten op een dag op het programma staan. Ook helpt het kinderen wanneer ouders heel consequent zijn en telkens op dezelfde manier reageren.
Orthopedagoog
Een orthopedagoog kan ouders tips en adviezen geven hoe om gaan met problemen met bijvoorbeeld boos worden of zich zelf verwonden. Ook kan een orthopedagoog meekijken en -denken wat de aanleiding is voor het ontstaan van skinpicking en helpen zoeken naar andere manieren om met stress, angst, frustratie of verveling om te gaan.

Kinder- en jeugdpsychiater
Een kinder- en jeugdpsychiater kan advies geven hoe om te gaan met gedragsproblemen zoals dwanggedachtes en dwanghandelingen, plotse woede-uitbarstingen en autisme. Soms is het nodig om gedragsregulerende medicatie zoals antidepressiva voor sombere stemming te geven. Het medicijn topiramaat kan het plukken aan de huid verminderen. Per kind zullen de voordelen van medicijnen moeten worden afgewogen tegen de nadelen ervan. Wanneer uw kind het lastig vindt om medicijnen in te nemen, vindt u hier tips voor innemen medicijnen.
Kinderendocrinoloog
Kinderen met het Prader-Willi syndroom zullen altijd onder controle staan van een kinderendocrinoloog om te controleren of er een tekort ontstaat aan bepaalde hormonen en om deze tekorten aan te vullen.
Een groot deel van de kinderen blijkt een tekort te hebben aan groeihormoon en krijgt een groeihormoonbehandeling. Deze behandeling wordt meestal gestart vanaf de leeftijd van 6 maanden en doorgezet totdat kinderen zijn uitgegroeid. De behandeling bestaat uit spuitjes die elke avond voor het slapen gaan gegeven moeten worden onder de huid. Door de groeihormoon behandeling verbeterd de eindlengte en hebben kinderen minder de neiging om overgewicht te ontwikkelen. Ook zorgt groeihormoon behandeling voor meer spiermassa, een betere verlopende ontwikkeling en voor het verminderen van leerproblemen.
Ook zijn vaak geslachtshormonen nodig om te zorgen dat kinderen de puberteitsontwikkeling voltooien. Soms is een behandeling met schildklierhormoon nodig. Kinderen met het Prader-Willi syndroom hebben extra hormonen nodig tijdens ziekte, koorts of stress. Daarom moeten ze in tijden van stress extra van het hormoon hydrocortison krijgen om er voor te zorgen dat het lichaam optimaal kan blijven functioneren. Wanneer de balletjes bij jongens niet goed indalen, kan het ook helpen om geslachtshormonen te geven om te zorgen dat ze wel goed indalen.
Operatie
Tijdens een operatie hebben kinderen ook altijd een extra hoeveelheid van het stresshormoon hydrocortison nodig. Het is daarom altijd belangrijk om dit te melden bij elke operatie. Ook kunnen de suikerspiegels erg wisselen tijdens een operatie, kinderen krijgen daarom tijdens een operatie een glucose infuus om dit te voorkomen.
Het is belangrijk dat een operatie plaats vindt een centrum waar de operateurs en de anesthesisten bekend zijn met de verschillende aspecten van het Prader-Willi syndroom.
Slaperigheid overdag
Wanneer slaperigheid overdag een groot probleem is en de nachtslaap niet verder verbeterd kan worden, dan kunnen medicijnen zoals methylfenidaat of modafinil helpen om overdag beter wakker te kunnen blijven.
Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 3-5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet.

Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen. Soms lukt dit vrij gemakkelijk met een medicijn, maar bij een deel van de kinderen is het niet zo eenvoudig en zijn combinaties van medicijnen nodig om de epilepsie aanvallen zo veel mogelijk of helemaal niet meer te laten voorkomen.
Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaat een voorkeur voor de medicijnen lamotrigine (Lamictal ®), oxcarbazepine (Trileptal ®), zonisamide (Zonegran ® en topiramaat (Topamax ®). Dit omdat deze medicijnen meestal niet zorgen voor toename van het gewicht (wat een medicijn als natriumvalproaat (Depakine ®) juist wel geeft) of voor toename van gedragsproblemen (wat medicijnen zoals levetiracetam (Keppra ®), clobazam (Frisium ®) en natriumvalproaat (Depakine ®) vaak wel doen).

Oogarts
Een deel van de kinderen heeft een bril nodig om goed te kunnen zien. Wanneer kinderen scheel kijken, dan kan het nodig zijn om een oog een aantal uur per dag af te plakken, om op die manier te voorkomen dat kinderen een lui oog ontwikkelen.

KNO-arts
Een KNO-arts kan bij kinderen met OSAS de keel- en/of neus amandelen verwijderen waardoor kinderen minder last van OSAS kunnen hebben.
CPAP
Wanneer OSAS ondanks verwijderen van de keel-en/of neusamandelen nog blijft bestaan kan het nodig zijn om tijdens de slaap een CPAP behandeling te geven. Via een kapje wordt lucht onder druk in de longen geblazen. De druk van de lucht zorgt er voor dat de luchtpijp open blijft en niet kan samenvallen.

Kindercardioloog
Kinderen met het Prader-Willie syndroom worden altijd een keer door een kindercardioloog gezien om te kijken of er problemen zijn met het functioneren van het hart. Soms zijn medicijnen nodig om de hartfunctie te ondersteunen.
Kinderuroloog
Wanneer de balletjes niet goed indalen, dan kan de kinderuroloog door middel van een operatie er voor zorgen dat de balletjes wel in het balzakje komen te liggen.
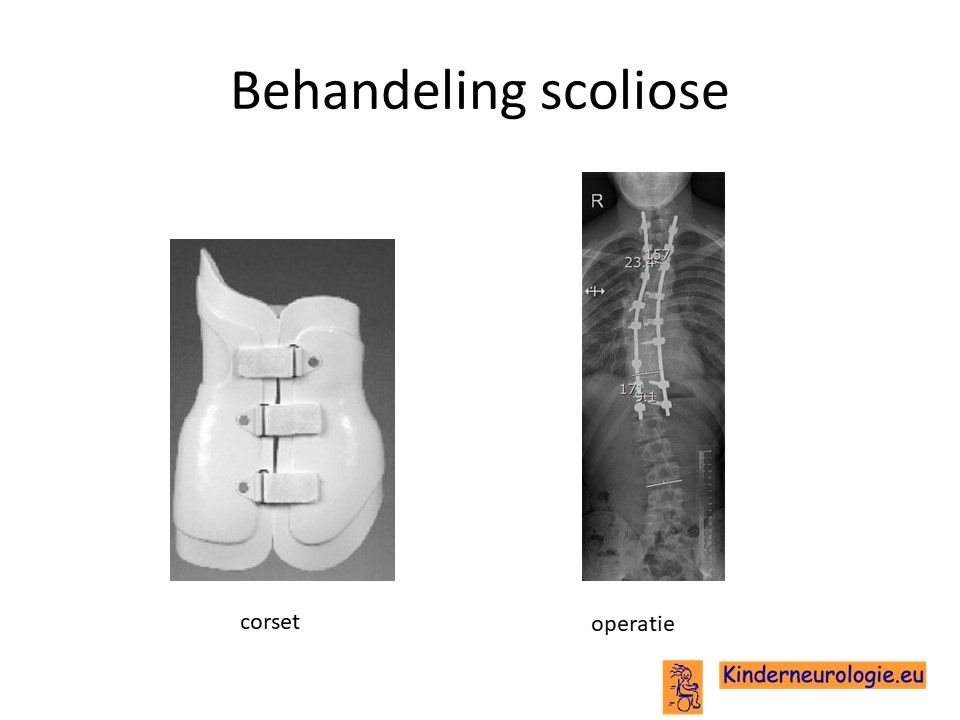
Scoliose
Lichte vormen van verkromming van de wervelkolom kunnen worden behandeld met ene gipscorset om verdergaande verkromming van de wervelkolom te voorkomen. wanneer een gipscorset onvoldoende effect heeft, kan een operatie nodig zijn waarbij de wervels vastgezet. Deze behandeling wordt uitgevoerd door een orthopeed.
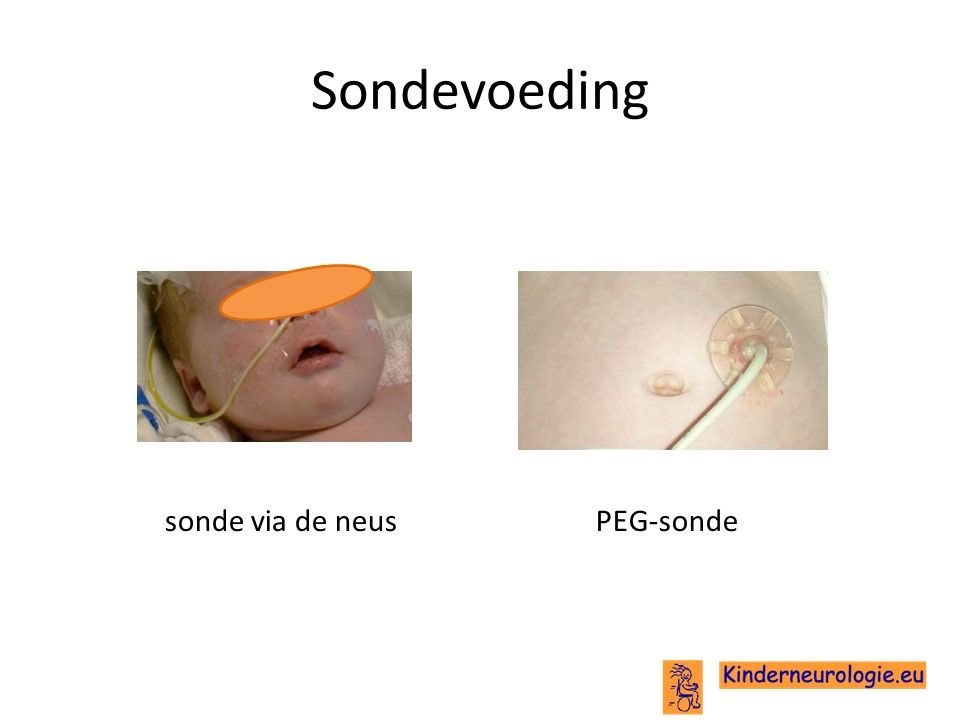
Sondevoeding
Veel kinderen met dit syndroom hebben op babyleeftijd moeite met het drinken van voeding uit de borst of uit de fles. Daarom is het vaak nodig om kinderen voeding via een sonde te gaan geven, zodat kinderen wel voldoende voeding binnen krijgen om te groeien. De sonde loopt via de neus en de keel naar de maag toe. Meestal is de sonde na de eerste levensmaanden niet meer nodig en kunnen kinderen zelf gaan eten en drinken.
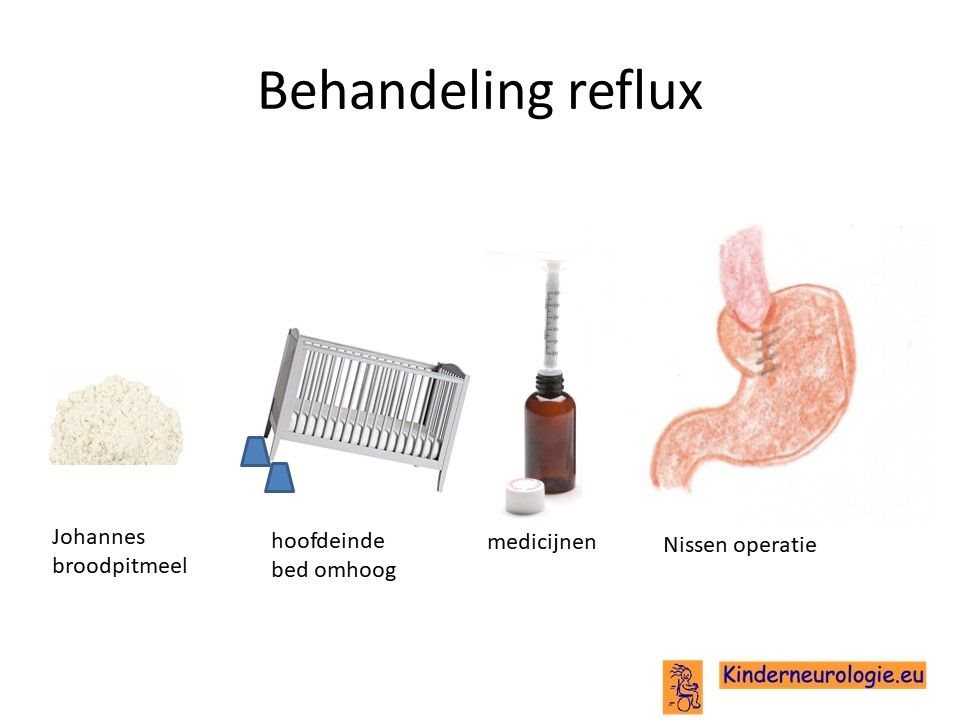
Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine en omeprazol, soms esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen.
Droge mond
Het kauwen van suikervrije kauwgom kan een goed middel zijn tegen droge mond. Daarnaast is het van belang dat kinderen regelmatig gestimuleerd worden om water te drinken.

Tandenpoetsen
Regelmatig poetsen van de tanden en het gebruik van mondwater kan helpen om gaatjes te voorkomen.

Tandarts
Het is belangrijk dat kinderen met het Prader-Willi syndroom vanaf jonge leeftijd regelmatig gezien worden door de tandarts. Er bestaan speciale tandartsen die zich gespecialiseerd hebben in de tandheelkundige zorg van kinderen met een ontwikkelingsachterstand omdat dit vaak speciale aanpak en extra tijd vraagt.
De tandarts bekijkt of een fluor behandeling nodig is om gaatjes in de tanden en kiezen te voorkomen.

Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt.

Botontkalking
Om botontkalking te voorkomen wordt geadviseerd om kinderen met dit syndroom dagelijks 400IE vitamine D te geven en 500 mg calcium.

Narcose
Het is belangrijk dat kinderen met het Prader-Willi syndroom narcose krijgen van een anaesthesist met kennis en ervaring met het Prader-Willi syndroom. Vaak hebben kinderen smallere luchtwegen, waardoor het moeilijker kan zijn om een beademingsbuisje in te brengen. Rondom een operatie of narcose hebben veel kinderen met het Prader-Willie syndroom hydrocortison nodig, omdat een narcose of operatie stress me zich meebrengt en de bijnier vaak niet voldoende in staat is om extra stresshormoon (cortisol) aan te maken. De anaesthesist zal rondom de narcose goed de suikerwaarde in het bloed in de gaten houden.

Onderzoek
Er wordt onderzoek gedaan of het mogelijk is met zogenaamde epigenome modifiers er voor te zorgen dat genen op chromosoom 15 toch afgelezen gaan worden. Dit is een vorm van gentherapie. Ook wordt onderzoek gedaan naar medicijnen die kunnen helpen voorkomen dat kinderen te veel gaan eten en overgewicht krijgen.
Financiele kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financien kind met een beperking.

Wat kun je als ouder zelf doen om de ontwikkeling van je kind optimaal te laten verlopen?
Bedenk dat wanneer je samen met je kind speelt, stoeit, danst, zingt, kletst, lacht en/of boekjes leest, dit ook allemaal manieren zijn waarop je kind zijn of haar hersenen traint om stappen voorwaarts te maken in de ontwikkeling. Het is dus niet zo dat alleen momenten van therapie, momenten van training zijn, wat veel ouders denken. Het is daarnaast goed om inspanning af te wisselen met ontspanning, dit is nodig om het geleerde te laten opslaan in de hersenen. De hele dag door training zonder rustmomenten, werkt juist averechts.
Daarnaast is het van onschatbare waarde je kind laten voelen dat je van hem of haar houdt, dat hij/zij geliefd is en zich mag ontwikkelen in een tempo die bij hem of haar past. Dit is extra van belang voor kinderen die zich anders ontwikkelen dan de "norm". "Goed zijn zoals je bent en gesteund te worden door mensen die van je houden is, heel belangrijk voor de ontwikkeling van een kind. Juist de ouders en de andere kinderen in het gezin die dichtbij het kind staan zijn daarin heel belangrijk om het kind daarin dit gevoel te geven. Het is goed dat ouders beseffen wat de waarde hiervan is voor het kind en welke rol zij hierin hebben.
Ook is het belangrijk om te bedenken wat goed voelt voor jullie als gezin en voor jou als ouder en waar jullie energie uithalen. Zorg ervoor dat er bewust ruimte is voor momenten die dit goede gevoel geven. Tot slot is het belangrijk dat je als ouders ook goed voor jezelf zorgt, de zorg voor een kind die zich anders ontwikkelt vraagt nog meer van ouders dan de zorg voor een kind die zich zonder problemen ontwikkelt. Het is goed om voor jezelf te zorgen of te laten zorgen, zodat je als ouder ook de energie houdt, om jouw kind te blijven begeleiden op een manier die bij jou past. Besef dat bij opvoeden hoort om te leren los laten. Veel ouders vinden dit lastig, zeker wanneer hun kind zich anders ontwikkelt dan andere kinderen. Maar het kan toch nodig zijn een deel van de zorg op bepaalde momenten uit handen te geven, ook als die ander het anders doet dan jij, je kind leert van deze verschillen en het geeft jou de mogelijk om zelf uit te rusten of nieuwe energie op te doen.
Wat kun je als gezin zelf doen om om te gaan met het hebben van een aandoening bij een gezinslid?
Als gezin van een kind waarbij er sprake is van een aandoening, is het goed om te zorgen dat jullie in de je kracht komen staan. Het is goed om te beseffen over welke denk-, emotionele-, innerlijke- en fysieke kracht jullie als gezin beschikken en hoe jullie deze kracht kunnen inzetten om goed voor ieder lid van het gezin te zorgen. Bekijk wat bij jullie als gezin past. Bekijk wat je kunt doen (of kunt laten) om deze kracht zo optimaal mogelijk in te zetten. En bedenk ook dat ieder lid van het gezin verschillende kwaliteiten heeft waarmee jullie elkaar kunnen aanvullen en kunnen versterken.
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is.Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het Prader-Willi syndroom.
Wat is de prognose van het Prader-Willi syndroom?
Blijvende problemen
Kinderen die een ontwikkelingsachterstand hebben als gevolg van het Prader-Willi syndroom, blijven deze problemen vaak houden op volwassen leeftijd. Jong volwassenen kunnen dan de hulp van anderen nodig hebben om te kunnen functioneren. De meeste jong volwassenen gaan begeleid wonen.
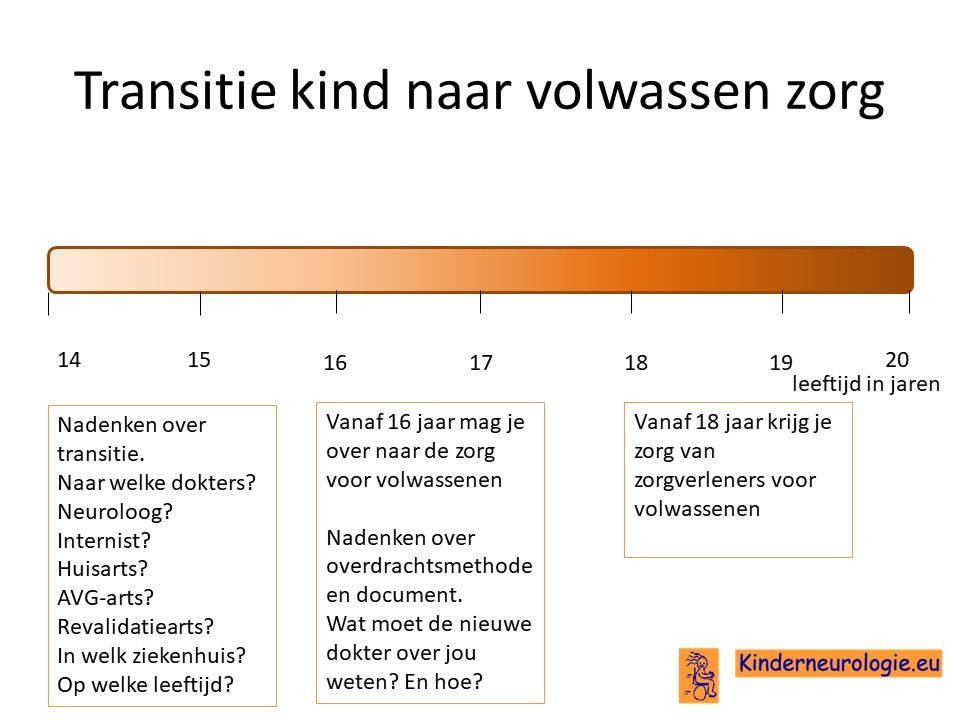
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belanrgijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
AVG
Een AVG is een arts die zich gespecialiseerd heeft in de zorg voor mensen met een verstandelijke beperking. De AVG richt zich op het voorkomen, behandelen en beperken van lichamelijke en psychische problemen die te maken hebben met een verstandelijke of lichamelijke beperking. De AVG werkt hiervoor samen met de huisarts, de medische specialist, de gedragsdeskundige en/of andere therapeuten (zoals een fysiotherapeut of een logopedist). Er zijn steeds meer poliklinieken in Nederland waar AVG werken en waar kinderen en volwassenen met een verstandelijke beperking terecht kunnen met hun hulpvragen die te maken hebben met hun beperking. Daarnaast werken AVG ook in instellingen en zijn ze betrokken bij gespecialiseerde kinderdagcentra. Op de website van de NVAVG (Nederlandse Vereniging van Artsen voor Verstandelijk Gehandicapten) is een lijst met poliklinieken te vinden.

Afname eetlust
Op volwassen leeftijd neemt de eetlust af en zijn jongeren beter te instrueren om niet te veel te gaan eten.
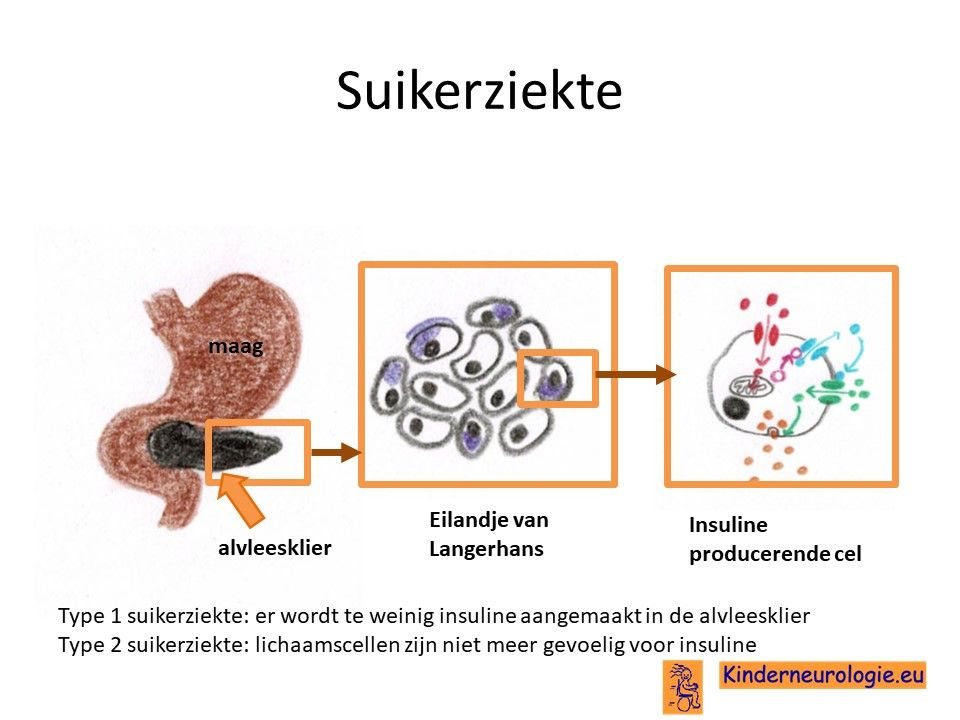
Diabetes type II
Volwassenen met het Prader-Willi syndroom hebben een verhoogde kans om suikerziekte te krijgen. Vaak gaat het om de vorm diabetes mellitus type II.
Botontkalking
Volwassenen met het Prader-Willi syndroom hebben vaker last van botontkalking. Het kan nodig zijn om medicatie te geven om de botdichtheid weer te verbeteren (bisfosfonaat).
Levensverwachting
De levensverwachting van kinderen met het Prader-Willi syndroom kan verkort zijn indien er sprake is van ernstig overgewicht en de daarbij behorende hoge bloeddruk en suikerziekte. Waarschijnlijk is de levensverwachting van kinderen met het Prader-Willi syndroom zonder overgewicht niet anders dan van kinderen zonder dit syndroom.
Ook kunnen kinderen op jonge leeftijd overlijden tijdens de slaap aan apneu. Dit komt vooral voor tijdens periodes van ziek zijn, waarschijnlijk door te kort schieten van de hoeveelheid stresshormoon. Nu hier meer aandacht voor is en kinderen hydrocortison krijgen toegediend bij ziekte of koorts, is de verwachting dat dit minder vaak voor gaat komen.
Kinderen krijgen
De meeste kinderen die het Prader-Willi syndroom hebben, zullen later zelf als volwassene geen kinderen krijgen. Dit vanwege hun verstandelijke beperking. Ook zijn mannen en vrouwen met het Prader-Willi syndroom verminderd vruchtbaar. Toch is het wel mogelijk dat volwassenen met het Prader-Willi syndroom, vooral vrouwen, zelf kinderen krijgen. Vaak hebben volwassenen met het Prader-Willi syndroom grote moeite met het opvoeden van hun kinderen en kunnen zij dit niet zonder intensieve begeleiding.
Wanneer een volwassen vrouw met het Prader-Willi syndroom als gevolg van een deletie kinderen krijgt dan hebben deze kinderen 50% kans om het Angelman syndroom te krijgen. In theorie hebben kinderen van een man met het Prader-Willi syndroom 50% kans om zelf ook het Prader-Willi syndroom te krijgen.
Wanneer de vrouw het Prader-Willi syndroom heeft als gevolg van een uniparenterale disomie dan is de kans uiterst klein dat de kinderen dit ook zullen krijgen. Indien de volwassene geen kinderen wil of kan krijgen, moet wellicht nagedacht moeten worden over anticonceptie, waarover u in deze folder meer informatie vindt.
Hebben broertjes en zusjes ook een verhoogde kans om ook het Prader-Willi syndroom te krijgen?
Het Prader-Willi syndroom wordt veroorzaakt door een fout in het erfelijke materiaal van het 15e-chromosoom. Er zijn vier verschillende veranderingen die kunnen zorgen voor het ontstaan van het Prader-Willi syndroom. Elke verandering heeft een eigen kans op herhaling.
Wanneer het Prader-Willi syndroom wordt veroorzaakt door het missen van een stukje van het vaderlijke chromosoom 15 (deletie) of doordat beide chromosoom 15 van de moeder afkomstige zijn (uniparenterale disomie) dan is de herhalingskans erg laag. Broertjes en zusjes hebben dan minder dan 1% kans om zelf ook het Prader-Willi syndroom te krijgen.
Wanneer er sprake is van een methylatiestoornis dan is de herhalingskans 50%. Broertjes en zusjes hebben dan 50% kans om zelf ook het Prader-Willi syndroom te krijgen.
Wanneer er sprake is van een zogenaamde translocatie, dan is de herhalingskans ongeveer 10%.
Een klinisch geneticus kan hier meer informatie over geven.
Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van het Prader-Willi syndroom, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest of een vruchtwaterpunctie om te kijken of dit kindje ook het Prader-Willi syndroom heeft. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica.

Preïmplantatie Genetische Test (PGT)
Vrouwen die eerder een kindje met het Prader-Willi syndroom hebben gehad als gevolg van een methylatiestoornis of als gevolg van een translocatie kunnen in aanmerking komen voor een preïmplantatie genetische test (PGT.) Bij PGT wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van het Prader-Willi-syndroom. Alleen embryo’s zonder de aanleg voor Prader-Willi-syndroom, komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgtnederland.nl.

Wilt u dit document printen dan kunt u hiervoor de printbutton bovenaan de pagina gebruiken
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links
www.praderwillisyndroom.nl
(Nederlandse vereniging Prader-Willi syndroom)
www.expertisecentrumpws.nl
(expertisecentrum voor PWS)
www.prader-willi-fonds.nl
(fonds dat zich inzet om onderzoek naar beste behandeling en begeleiding van kinderen met dit syndroom te stimuleren)
Referenties
- Autism spectrum disorder in Prader-Willi syndrome: A systematic review. Bennett JA, Germani T, Haqq AM, Zwaigenbaum L.Am J Med Genet A. 2015
- Prader-Willi syndrome: a review of clinical, genetic, and endocrine findings. Angulo MA, Butler MG, Cataletto ME. J Endocrinol Invest. 2015;38:1249-63
- Cognitive and behavioural aspects of Prader-Willi syndrome. Rice LJ, Einfeld SL.Curr Opin Psychiatry. 2015;28:102-6
- Requirements for improving health and well-being of children with Prader-Willi syndrome and their families. Mackay J, McCallum Z, Ambler GR, Vora K, Nixon G, Bergman P, Shields N, Milner K, Kapur N, Crock P, Caudri D, Curran J, Verge C, Seton C, Tai A, Tham E, Musthaffa Y, Lafferty AR, Blecher G, Harper J, Schofield C, Nielsen A, Wilson A, Leonard H, Choong CS, Downs J. J Paediatr Child Health. 2019;55:1029-1037
- Dietary Management for Adolescents with Prader-Willi Syndrome. Miller JL, Tan M. Adolesc Health Med Ther. 2020;11:113-118
- Obesity in Prader-Willi syndrome: physiopathological mechanisms, nutritional and pharmacological approaches. Muscogiuri G, Barrea L, Faggiano F, Maiorino MI, Parrillo M, Pugliese G, Ruggeri RM, Scarano E, Savastano S, Colao A; RESTARE. J Endocrinol Invest. 2021;44:2057-2070
- Behavioral features in Prader-Willi syndrome (PWS): consensus paper from the International PWS Clinical Trial Consortium. Schwartz L, Caixàs A, Dimitropoulos A, Dykens E, Duis J, Einfeld S, Gallagher L, Holland A, Rice L, Roof E, Salehi P, Strong T, Taylor B, Woodcock K. J Neurodev Disord. 2021;13:25
Laatst bijgewerkt: 3 april 2022 voorheen: 7 februari 2021, 28 juli 2020, 5 mei 2020, 18 oktober 2019, 22 december 2018 en 21 december 2015
Auteur: JH Schieving
