Wat is het CTNNB1- syndroom?
Het CTNNB1-syndroom is een erfelijke aangeboren aandoening waarbij kinderen een ontwikkelingsachterstand hebben als gevolg van het hebben van een fout in een stuk erfelijk materiaal wat CTNNB1-gen wordt genoemd.
Hoe wordt het CTNNB1-syndroom ook wel genoemd?
Het CTNNB1-syndroom is genoemd naar de plaats van het foutje in het erfelijk materiaal wat het CTNNB1-gen wordt genoemd. Vaak worden syndromen genoemd naar bijvoorbeeld de onderzoeker die dit syndroom voor het eerst beschreven heeft.
Dat is bij het CTNNB1-syndroom (nog) niet gebeurd. Het heeft nog geen andere naam gekregen. Misschien gebeurt dat nog wel omdat CTNNB1-syndroom een moeilijk uitspreekbare naam is.
Soms wordt ook gesproken van het CTNNB1-gerelateerd syndroom. Gerelateerd betekent verband houdend met.
NEDSDV
Inmiddels is er een nieuwe naam gekomen voor het CTNNB1-syndroom namelijk het NEDSDV-syndroom. Deze naam is helaas niet beter uitspreekbaar en wordt daardoor niet vaak gebruikt. NEDSDV staat voor neurodevelopmental disorder with spastic diplegia and visual defects. Neurodevelopmental disorder geeft aan dat de hersenen van kinderen met deze aandoening anders werken dan gebruikelijk waardoor kinderen een ontwikkelingsachterstand hebben. Het woord spastic diplegia geeft aan dat kinderen met dit syndroom vaak last krijgen van stijfheid (spasticiteit) aan de benen. Visual defects geeft aan dat kinderen met dit syndroom vaker problemen hebben met zien.
MRD19
Het medische woord voor ontwikkelingsachterstand is mentale retardatie. Er worden de laatste tijd steeds meer foutjes in het erfelijk materiaal ontdekt die verantwoordelijk kunnen zijn voor het ontstaan van deze ontwikkelingsachterstand. Deze foutjes hebben een nummer gekregen. Het CTNNB1-syndroom is het 19e foutje wat ontdekt is en derhalve wordt dit syndroom ook wel het MRD19-syndroom genoemd.
Hoe vaak komt het CTNNB1-syndroom voor bij kinderen?
Het is niet goed bekend hoe vaak het CTNNB1-syndroom bij kinderen voorkomt. Het is een aandoening die tot voor korte tijd ook nog niet als syndroom bekend was. Waarschijnlijk is bij een deel van de kinderen die het CTNNB1-syndroom hebben, de juiste diagnose ook (nog) niet gesteld. Pas sinds 2012 is de fout in het erfelijk materiaal welke verantwoordelijk is voor dit syndroom ontdekt.
Door nieuwe genetische technieken (zoals exome sequencing) zal deze diagnose waarschijnlijk vaker gesteld gaan worden.

Bij wie komt het CTNNB1-syndroom voor?
Het CTNNB1-syndroom is al voor de geboorte aanwezig. Het kan wel enige tijd duren voordat duidelijk is dat er sprake is van het CTNNB1-syndroom.
Zowel jongens als meisjes kunnen dit CTNNB1 syndroom krijgen.
Wat is de oorzaak van het CTNNB1-syndroom?
Fout in het erfelijk materiaal
Het CTNNB1-syndroom wordt veroorzaakt door een fout in het erfelijk materiaal van het 3e-chromosoom (om preciezer te zijn op 3p22.1). De plaats van dit foutje wordt het CTNNB1-gen genoemd.

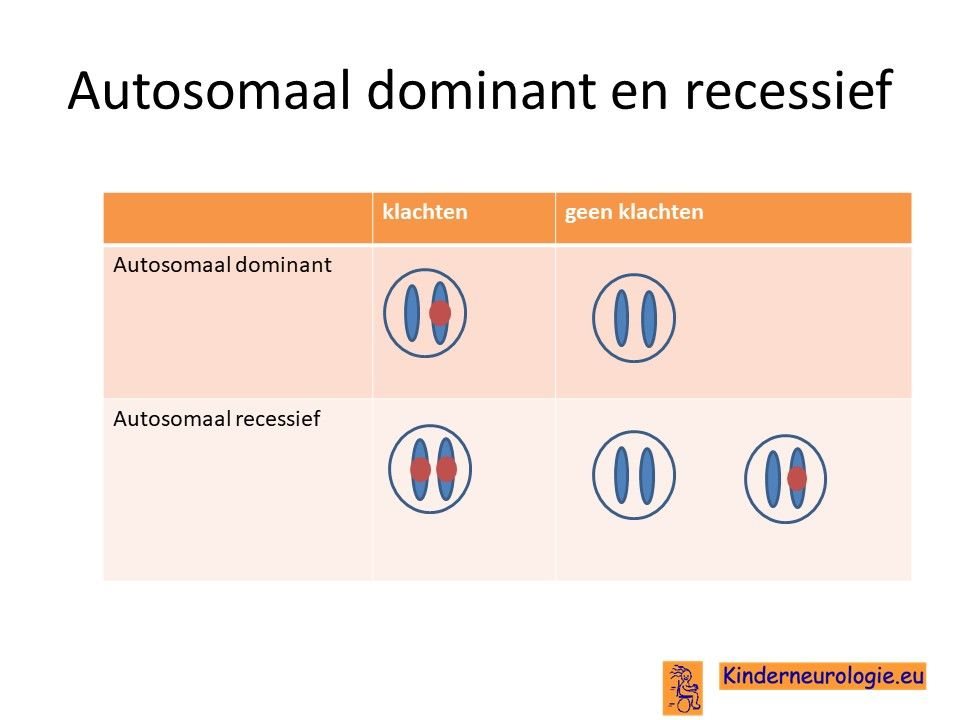
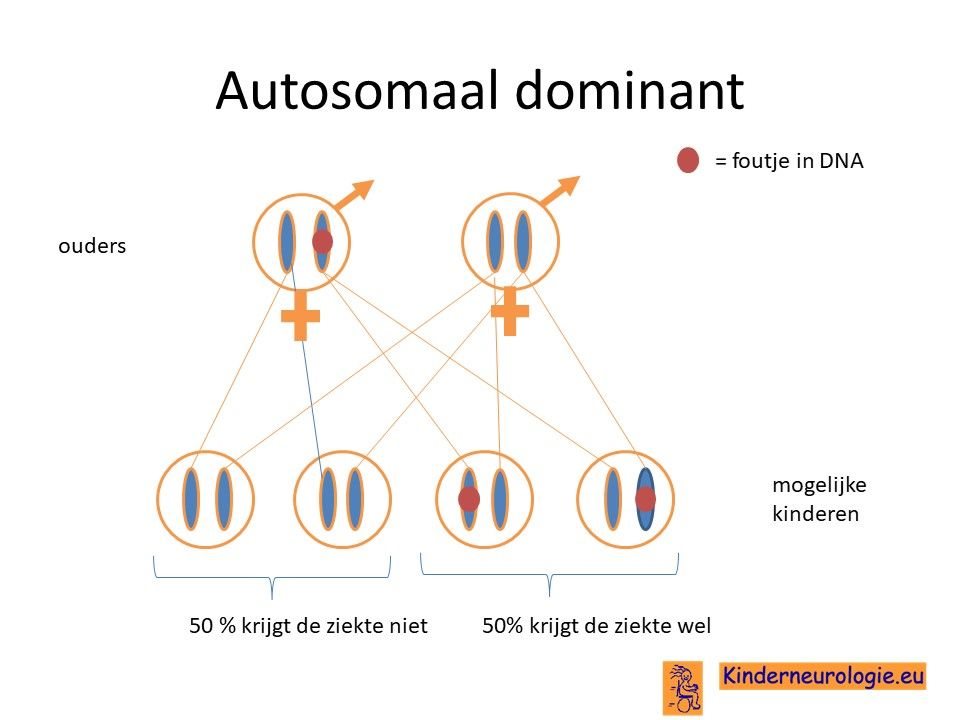
Autosomaal dominant
Het foutje in het CTNNB1-gen is een zogenaamd autosomaal dominant overervend foutje. Dit houdt in dat een kind al klachten krijgt wanneer een van de twee chromosomen 3 dit foutje bevat.
Dit in tegenstelling tot een autosomaal recessieve aandoening. Hierbij krijgen kinderen pas klachten wanneer beide chromosomen een foutje bevatten op dezelfde plaats.
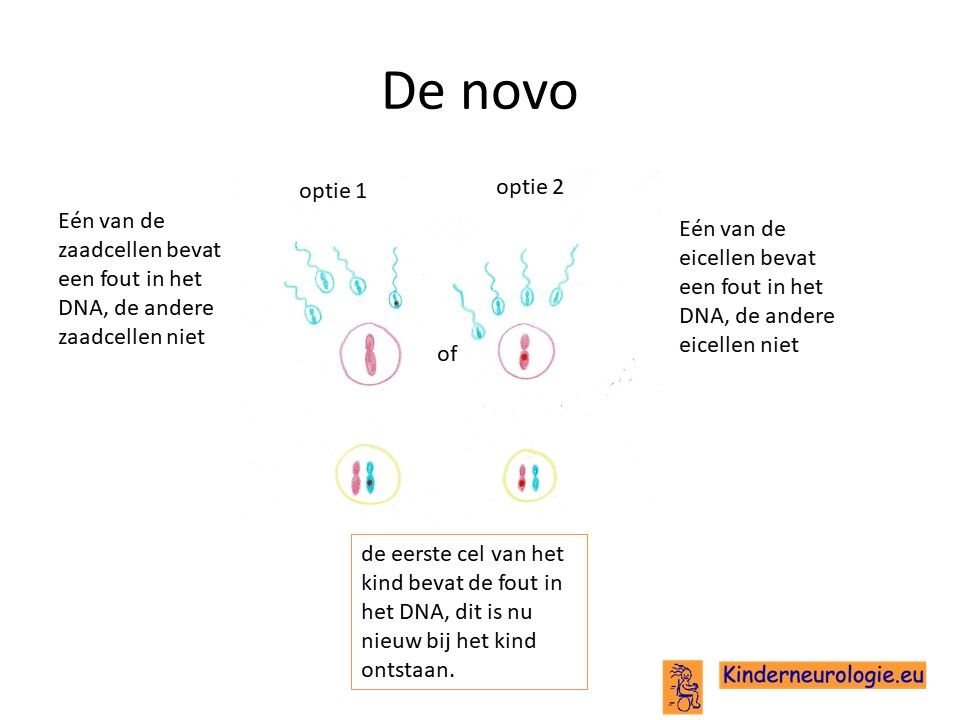
Bij het kind zelf ontstaan
Bij een groot deel van de kinderen is het foutje in het CTNNB1-gen bij het kind zelf ontstaan na de bevruchting van de eicel met de zaadcel en niet overgeërfd van een van de ouders. Dit wordt ook wel de novo genoemd, wat nieuw ontstaan bij het kind betekent.
Overgeërfd van een ouder
Een klein deel van de kinderen heeft het foutje in het CTNNB1-gen geërfd van een van de ouders die dan zelf ook het CTNNB1-syndroom heeft.
Afwijkend eiwit
Als gevolg van de verandering in het erfelijk materiaal zal een bepaald eiwit, het Cadherin Associated Protein beta- eiwit ook wel beta-catenine-eiwit genoemd (afgekort als CTNNB1-eiwit), niet goed aangemaakt worden. Dit eiwit speelt een belangrijke rol bij het aan elkaar koppelen van cellen die naast elkaar gelegen zijn. Het speelt dus een belangrijke rol bij aanleg van de hersenen. Ook speelt het een rol bij de uitgroei van de uitlopers van hersencellen (axon en dendrieten).Als gevolg van een fout in het CTNNB1-gen wordt dit beta-catanine eiwit niet goed aangemaakt waardoor de hersenen minder goed worden aangelegd dan gebruikelijk. Hierdoor verloopt de ontwikkeling van kinderen met dit syndroom langzamer en kost het aanleren van vaardigheden hen meer moeite.

Netwerken
In de hersenen bevinden zich allerlei netwerken van hersencellen die nodig zijn om een bepaalde taak goed te kunnen uitvoeren. Door de fout in het CTNNB1-gen worden deze netwerken minder goed aangelegd en kunnen de hersencellen minder goed met elkaar samen werken. Dit veroorzaakt de symptomen die horen bij dit syndroom.
Wat zijn de symptomen van het CTNNB1-syndroom?
Variatie
Er bestaat een grote variatie in hoeveelheid en in ernst van de symptomen die verschillende kinderen met het CTNNB1-syndroom hebben. Het valt van te voren niet voorspellen van welke symptomen een kind last zal gaan krijgen.

Jouw kind is uniek
Bedenk dat onderstaande symptomen kunnen voorkomen bij jouw kind, maar ook niet allemaal zullen voorkomen. Jouw kind is uniek en veel meer dan een kind met deze aandoening. Het lezen van mogelijke symptomen die kunnen voorkomen, kan ouders het gevoel geven dat er alleen maar aandacht is voor de beperkingen van het kind. Dat is zeer zeker niet de bedoeling. Jouw kind is bijvoorbeeld lief, grappig, gevoelig, gezellig, sociaal, vindingrijk, nieuwsgierig, ondeugend, enthousiast, een zonnestraaltje, creatief en/of innemend en dat vind je niet terug in onderstaande symptomen die kunnen horen bij dit syndroom. Dat kan ook niet, want die eigenschappen maken jouw kind nu eenmaal uniek. Blijf daar vooral naar kijken en zie deze symptomen meer als achtergrondinformatie die je kunnen helpen om te begrijpen wat er met je kind aan de hand zou kunnen zijn wanneer jouw kind zich anders ontwikkelt of ergens last van heeft. Deze informatie kan jullie als ouders en hulpverleners een handvat geven wat hiervoor een mogelijke verklaring kan zijn.

Zwangerschap en bevalling
Meestal zijn er geen bijzonderheden tijdens de zwangerschap of tijdens de bevalling. De meeste kinderen met dit syndroom hebben een normaal geboortegewicht en een normale lengte.
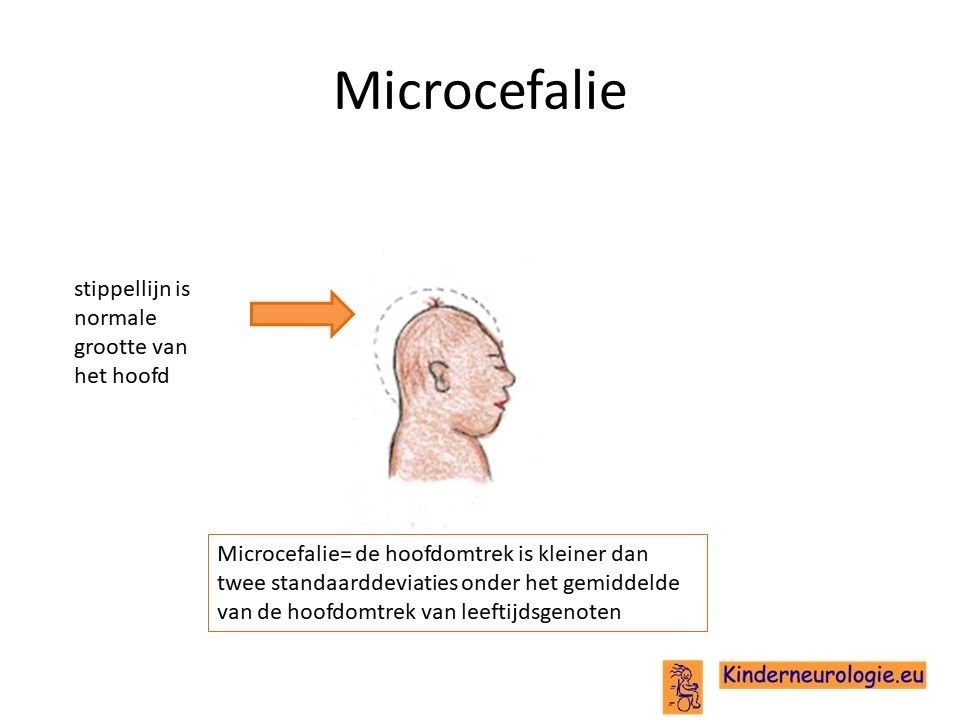
Klein hoofd
Ongeveer de helft van de kinderen heeft vanaf de geboorte al een kleiner hoofdje dan gebruikelijk. Het medische woord voor een kleiner hoofdje is microcefalie. Omdat dit kleine hoofdje al vanaf de geboorte aanwezig is wordt gesproken van een primaire microcefalie. Bij een ander deel van de kinderen valt pas op latere leeftijd op dat het hoofdje minder goed groeit en daardoor te klein wordt. Omdat het kleine hoofdje pas op latere leeftijd ontstaat wordt dat secundaire microcefalie genoemd. Een op de vijf kinderen heeft en houdt een normale hoofdgrootte.
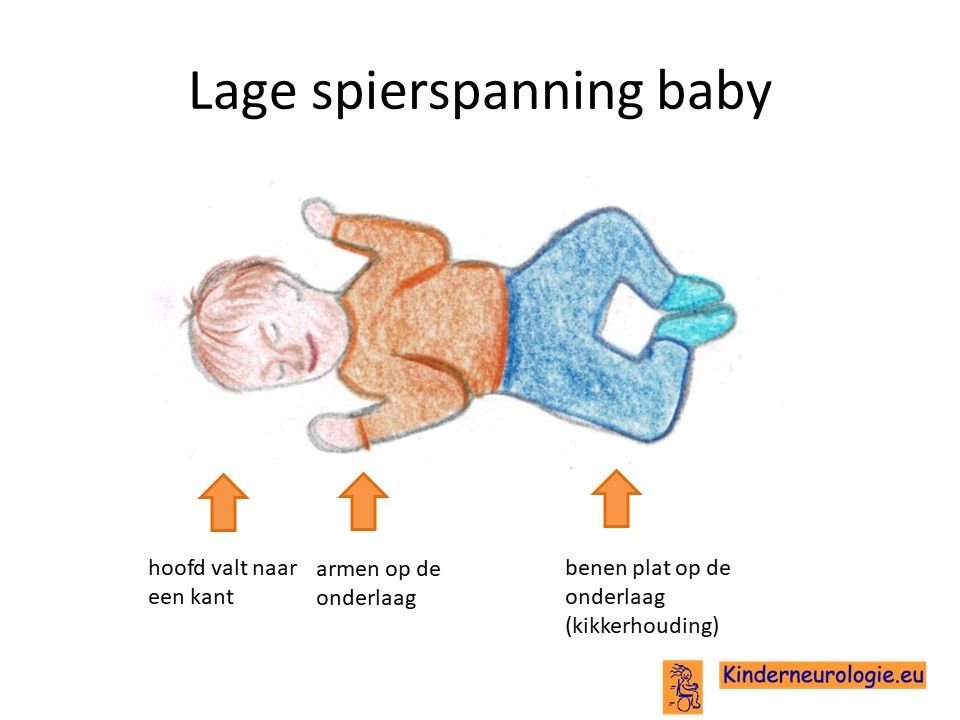
Lage spierspanning
Kinderen met het CTNNB1-syndroom hebben een lage spanning in hun spieren. Ze voelen daarom slapper aan en moeten goed gesteund worden wanneer ze opgetild worden. Door de slappere spieren is het moeilijk om het hoofdje op te tillen en verloopt de ontwikkeling van kinderen met het CTNNB1- syndroom ook langzamer. Ook kunnen de gewrichten gemakkelijk overstrekt worden door de lagere spierspanning. Veel kinderen hebben platvoetjes.
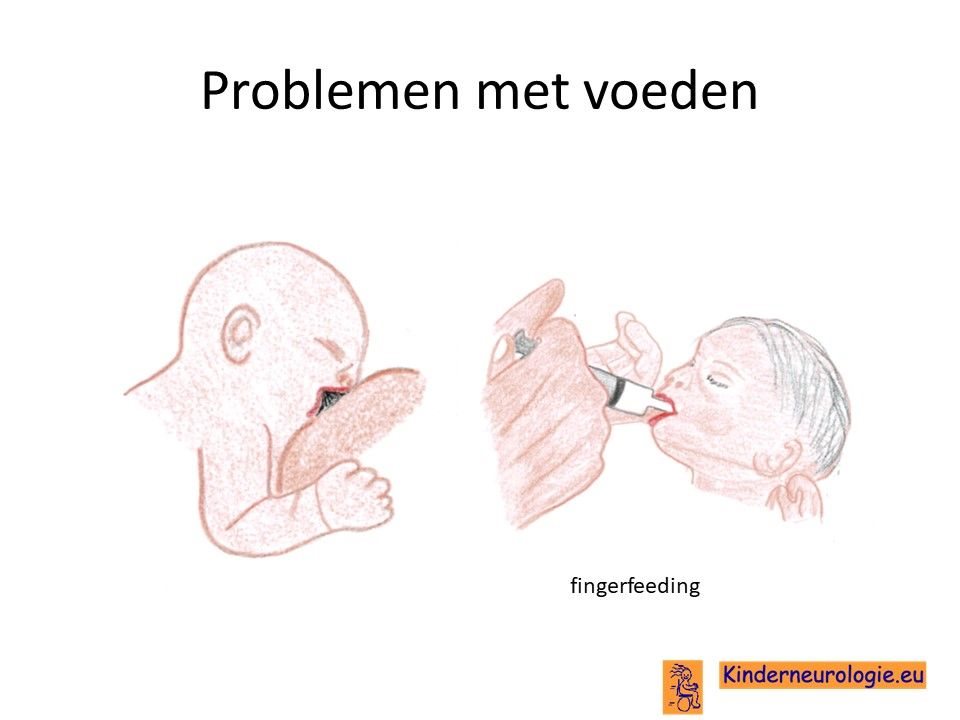
Problemen met drinken
Baby’s met het CTNNB1-syndroom hebben vaak problemen met drinken. Ze pakken de borst of speen niet goed, drinken onregelmatig en stoppen snel met drinken. Het kost vaak veel tijd om baby’s met dit syndroom de borst of de fles te geven. Met het ouder worden, verloopt het eten en drinken wel beter. Sommige kinderen blijven altijd slechte eters en drinkers. Wanneer zij niets aangeboden krijgen, pakken ze niet uit zich zelf eten of drinken.
Ontwikkelingsachterstand
Kinderen met het CTNNB1-syndroom ontwikkelen zich langzamer dan hun leeftijdsgenoten. Ze gaan later rollen, zitten, staan en lopen dan hun leeftijdsgenoten. Een deel van de kinderen is in staat om zelfstandig te gaan lopen. Voor een ander deel van de kinderen is dat te moeilijk, sommige kinderen kunnen wel een kort stukje lopen wanneer ze ondersteund worden, voor een deel van de kinderen is dat te moeilijk. Van de kinderen die tot nu toe bekend zijn met dit syndroom zijn vier van de tien kinderen in staat om zelfstandig te lopen. De meeste kinderen zijn dit gaan doen rond de leeftijd van vier-vijf jaar oud, anderen zelf op nog latere leeftijd.
Problemen met praten
Voor veel kinderen met het CTNNB1 syndroom is het heel moeilijk om te leren praten. De eerste woordjes komen vaak later dan gebruikelijk, pas op de leeftijd van een paar jaar oud. Ongeveer de helft van de kinderen is alleen in staat om een paar woorden te zeggen. De andere helft van de kinderen is in staat om korte zinnetjes te maken.
Het begrijpen van wat andere mensen zeggen is voor kinderen met dit syndroom vaak gemakkelijker dan het zelf praten.
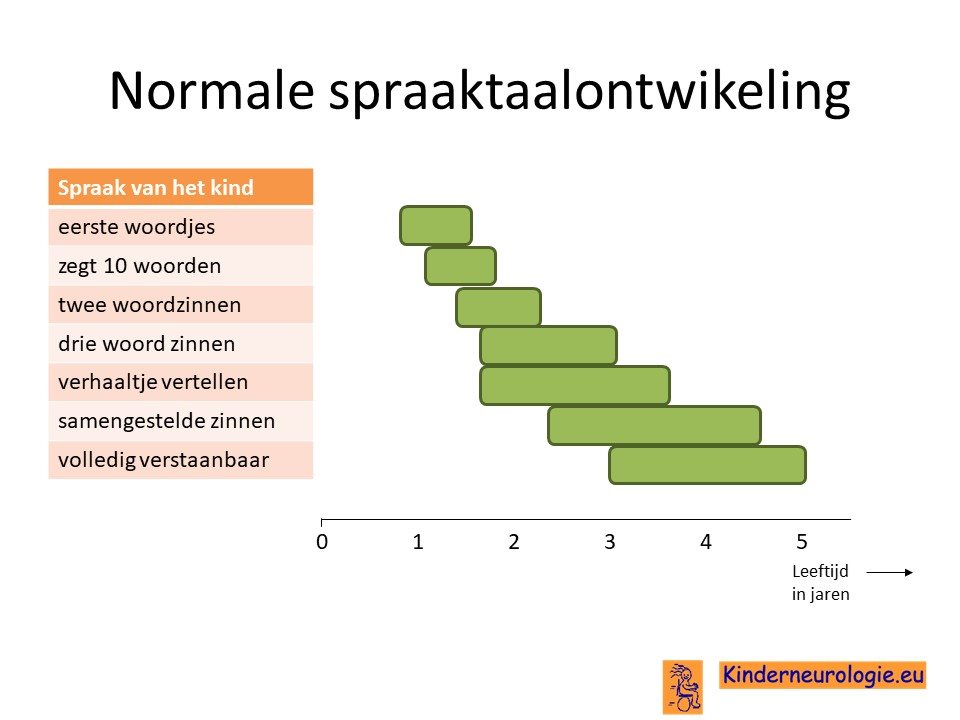
Problemen met leren
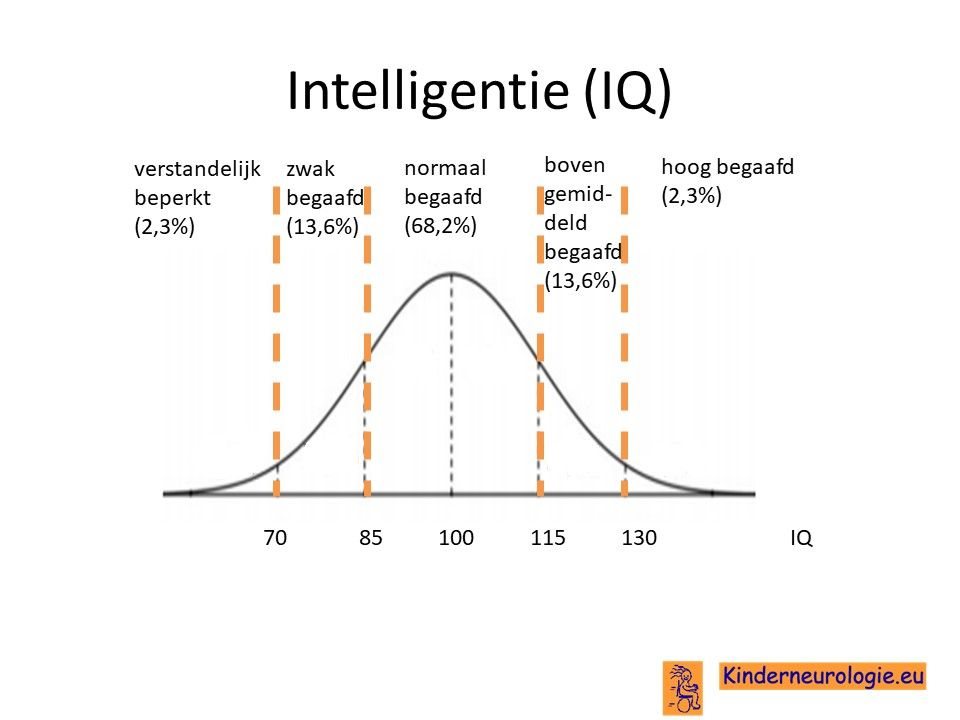
Kinderen met het CTNNB1 syndroom hebben bijna allemaal problemen met leren. De meeste kinderen zijn moeilijk (IQ 60-80) tot zeer moeilijk lerend (IQ kleiner dan 60). Een op de 16 kinderen heeft een IQ boven de 70.
Spasticiteit
Geleidelijk aan kunnen de spieren die eerst een hele lage spierspanning hadden een hogere spierspanning krijgen. Deze verhoogde spierspanning kan overgaan in spasticiteit. Deze spasticiteit zit vooral in de benen en in mindere mate in de armen. Door de spasticiteit wordt het lastiger om te leren lopen wanneer kinderen dat nog niet al hadden geleerd. Ook voor kinderen die al wel hadden leren lopen, kan het lopen steeds moeilijker gaan als gevolg van de spasticiteit. Kinderen gaan op hun tenen lopen, zijn daardoor minder stabiel en vallen gemakkelijker om. Ook gaan de benen vaak dicht tegen elkaar aan staan of kan het ene been zelfs voor het andere been kruizen, wat lopen natuurlijk heel moeilijk maakt.

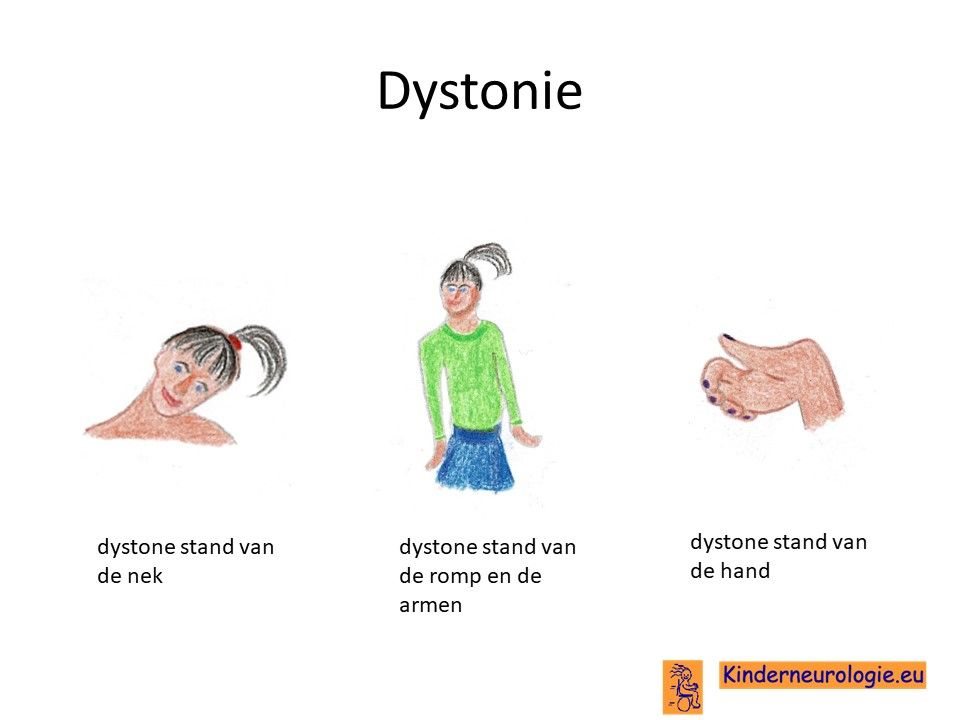
Dystonie
Een deel van de kinderen met het CTNNB1-syndroom heeft last van dystonie.
Dystonie is een afwijkende stand van een lichaamsdeel doordat strekkers en buigers tegelijkertijd onbedoeld aanspannen. Hierdoor gaat een lichaamsdeel onbedoeld in een vreemde stand staan. Vaak draait de voet en/of het been naar binnen toe, waardoor lopen heel moeizaam gaat. Kinderen kunnen gemakkelijker vallen door de dystonie. Dystonie aan de handen zorgt voor problemen met schrijven. Dystonie aan de romp kan zorgen voor een afwijkende stand van de romp, bijvoorbeeld voorover gebogen waardoor lopen en staan erg moeilijk gaan. Dystonie van de nek kan zorgen dat het hoofd onbedoeld gedraaid staat of achter over gekanteld staat. Dit wordt een torticollis genoemd.
Hevige schrikreactie
Een deel van de kinderen met het CTNNB1-syndroom laat een hevige schrikreactie zien wanneer zij een onverwacht geluid horen of onverwacht worden aangeraakt. Dit wordt ook een startle reactie of atypische hypereplexia genoemd. Kinderen kunnen door deze hevige schrikreactie vallen.
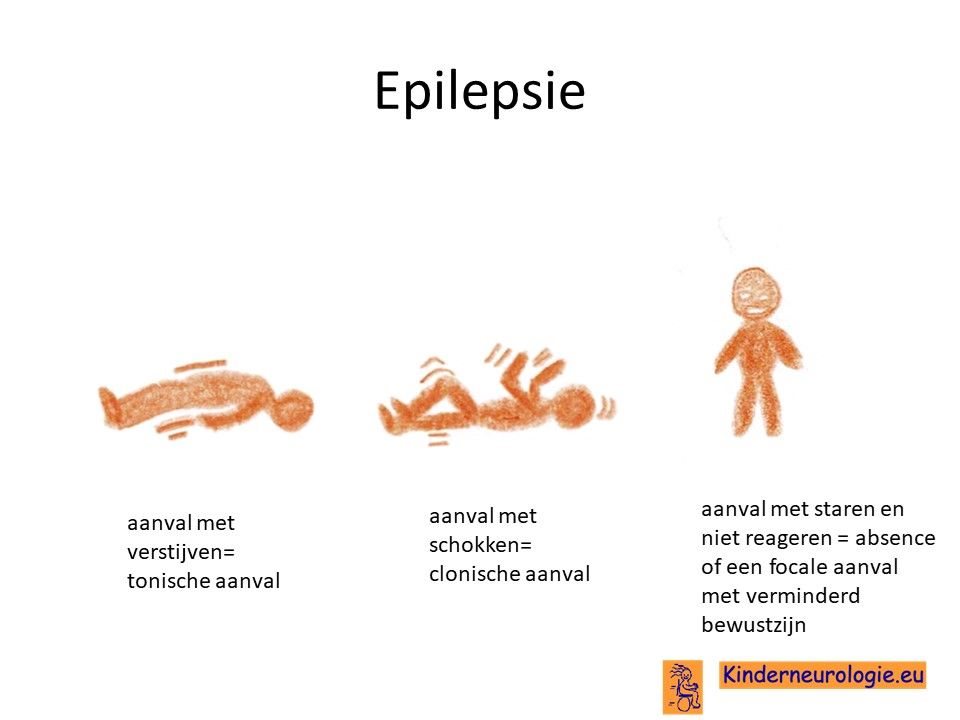
Epilepsie
Vaak hebben kinderen met een syndroom een vergrote kans om last te krijgen van epilepsie. De kans op het krijgen van epilepsie bij kinderen met het CTNNB1-syndroom blijkt niet vergroot te zijn.
Problemen met slapen
Een deel van de kinderen met het CTNNB1 syndroom heeft problemen met slapen. Een deel van de kinderen heeft moeite om in slaap te vallen, andere kinderen worden ’s nachts vaak wakker of zijn in de ochtend vroeg wakker.

AD(H)D
AD(H)D komt vaker voor bij kinderen met dit syndroom. Kinderen hebben moeite om langer ergens de aandacht bij te houden. Ze spelen maar kort met een bepaalde speelgoed en dan weer met een ander stukje speelgoed. Kinderen zijn snel afgeleid door een geluid of een beweging in de kamer.
Kinderen kunnen moeite hebben met stil zitten en bewegen het liefst de hele dag. Op school hebben kinderen moeite langer tijd hun aandacht bij het schoolwerk te houden.
Emoties
Kinderen met het CTNNB1-syndroom hebben vaak moeite met het omgaan met emoties. Vaak worden zij hier helemaal door overspoeld. Kinderen kunnen bijvoorbeeld heel boos worden en het moeilijk vinden om zelf weer uit deze boosheid te komen. Vaak hebben ze een volwassene nodig om weer rust in hun lijfje te vinden.
Plotse stemmingswisselingen kunnen voorkomen. Zo maar ineens zijn kinderen boos en een ander moment zo maar ineens ook weer vrolijk. Sommige kinderen gaan zichzelf bijten of slaan als uiting van frustratie.
Kinderen kunnen het ook lastiger vinden om de gevoelens van iemand anders aan te voelen. Ze vinden het lastig om te zien dat een ouder boos of verdrietig is en weten niet goed wat ze hiermee moeten doen.
Sociale vaardigheden
Kinderen met het CTNNB1-syndroom hebben vaak meer moeite met het leggen van contacten met andere kinderen. Ze weten niet goed hoe dat moet en daardoor is het voor hen lastiger om vriendjes en vriendinnetjes te maken. Dit heeft voor een deel ook te maken met de problemen met praten waar deze kinderen mee te maken hebben.
Autistiforme kenmerken
Een deel van de kinderen met het CTNNB1-syndroom heeft autistiforme kenmerken. Ze zijn meer in zich zelf gekeerd en hebben niet zo’n behoefte aan contact met andere mensen. Vaak vinden kinderen het ook moeilijk om contact te maken met andere kinderen, ze weten niet zo goed hoe dit moet.
Kinderen met autistiforme kenmerken houden vaak van een vaste voorspelbare structuur in de dag en vinden het lastig wanneer hiervan af geweken wordt of wanneer er onverwachte gebeurtenissen zijn. Ook hebben kinderen vaak voorkeur voor bepaald speelgoed of een bepaalde hobby waar ze zich heel lang mee kunnen vermaken. Bij jongens vallen autistiforme kenmerken vaak meer op dan bij meisjes.

In de mond stoppen
Een deel van de kinderen met het CTNNB1 syndroom stopt regelmatig allerlei voorwerpen in de mond. Soms eten kinderen deze niet eetbare voorwerpen ook op. Het opeten van niet eetbare voorwerpen wordt pica genoemd. Ouders geven aan dat kinderen hier moeilijk vanaf te brengen zijn, het lijkt dwangmatig gedrag te zijn.

Angst
Angst komt ook vaker voor bij kinderen met het CTNNB1-syndroom. Kinderen zijn bijvoorbeeld bang om alleen te moeten gaan slapen of bang wanneer ze zonder vader of moeder zijn.
Stereotypieën
Veel kinderen maken graag bewegingen met hun armen en hun handen die vaak terug keren. Zulke bewegingen worden stereotypieën genoemd. Sommige kinderen gaan wapperen met hun handen, anderen maken draaiende bewegingen of wrijvende bewegingen over de borst heen. Deze bewegingen komen vaak voor wanneer kinderen iets heel leuks of iets spannends gaan doen.

Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Kinderen met het CTNNB1 syndroom hebben vaak een stevige neuspunt met smalle neusvleugels, de afstand tussen de neus en de mond (het zogenaamde philtrum) kan groter zijn dan gebruikelijk. De bovenlip is vaak dun.
Een deel van de kinderen heeft een kleinere hoofdomtrek dan gebruikelijk. De neuspunt is vaak stevig, terwijl de neusvleugels smal zijn. De afstand tussen de neus en de bovenlip is vaak groter dan gebruikelijk. De bovenlip is vaak dun. Het gehemelte kan hoog zijn.
Haren
Kinderen met dit syndroom hebben vaak wat dunne haren. De haren zijn vaak licht van kleur. Een deel van de kinderen heeft toegenomen beharing op het lichaam.
Lichte huid
Kinderen met het CTNNB1-syndroom hebben vaak een lichte huidskleur.
Normale lengte en gewicht
Kinderen met het CTNNB1-syndroom hebben een normale lengte en een normaal gewicht.
Horen
De meeste kinderen met dit syndroom hebben geen problemen met horen. Zij horen gewoon normaal.
Zien
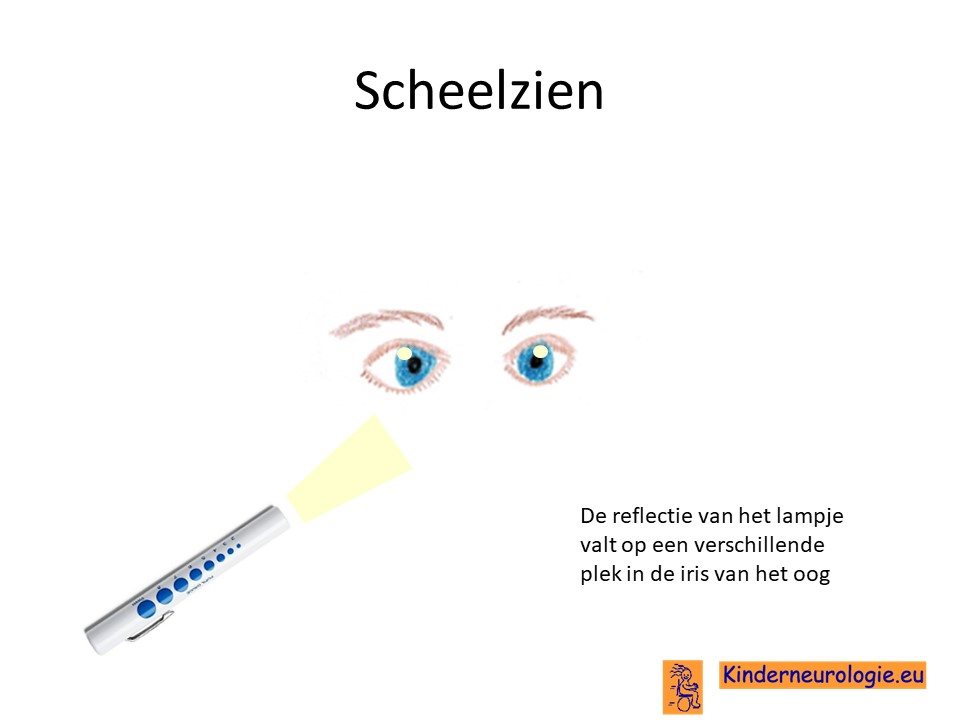
Drie van de vier kinderen met dit syndroom is verziend of bijziend en heeft een bril nodig om goed te kunnen zien. Scheelzien komt vaak voor bij kinderen met het CTNNB1-syndroom. Hierdoor kunnen kinderen een lui oog ontwikkelen. De oogzenuw kan onderontwikkeld zijn waardoor kinderen slecht kunnen zien. Bij een deel van de kinderen komt een afwijkingen van het glasvocht en het netvlies voor die zorgt voor slechtziendheid (exudatieve vitreoretinopathie).
Open mond
Kinderen met dit syndroom hebben de neiging om door hun mond te ademen in plaats van door hun neus. Dit komt door zwakte van de spieren in het gezicht waardoor kinderen meer moeite moeten doen om hun mond dicht te houden. Wanneer ze hier niet aan denken, dan valt hun mond open. Door de open mond loopt het speeksel gemakkelijker uit de mond, waardoor kinderen sneller last hebben van kwijlen.

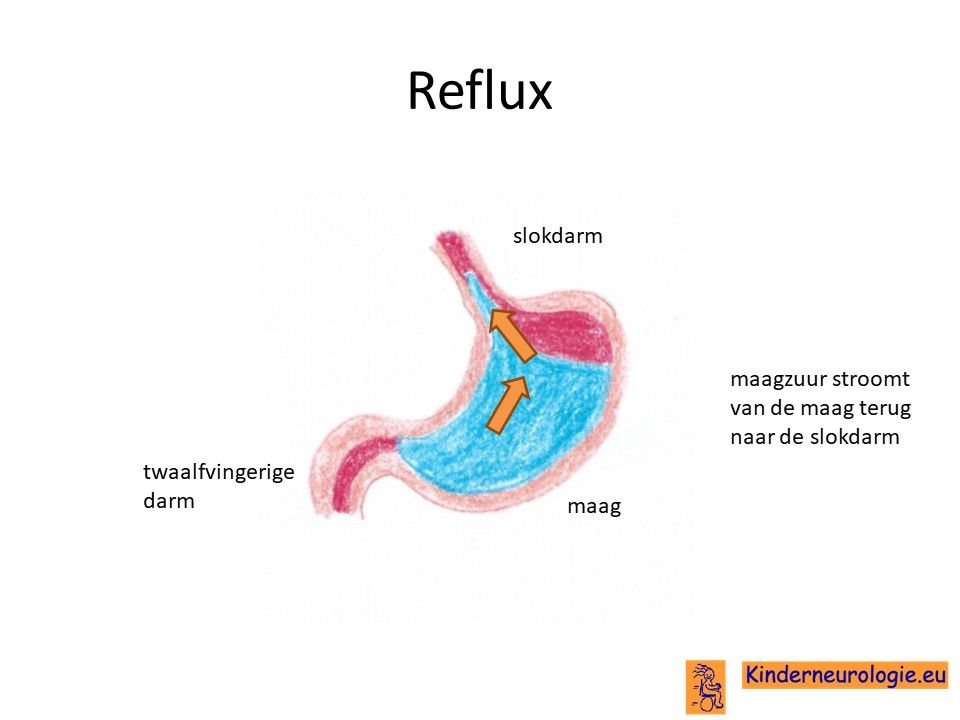
Reflux
Kinderen met het CTNNB1 syndroom hebben heel vaak last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Door het zuur kan de slokdarm geïrriteerd en ontstoken raken. Wanneer dit niet tijdige ontdekt en behandeld wordt, kan dit zorgen voor het spuug met daarin bloedsliertjes.
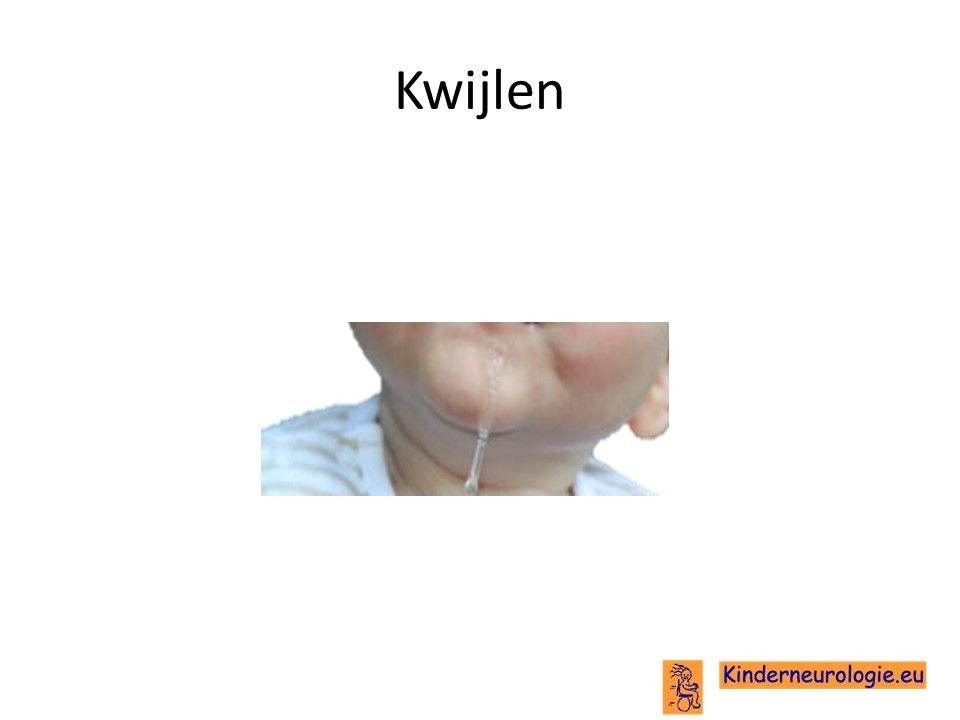
Kwijlen
Kinderen met het CTNNB1 syndroom hebben gemakkelijk last van overmatig kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond en door problemen met slikken.
Afwijking aan het borstbeen
Een deel van de kinderen heeft een afwijkende stand van het borstbeen. Het borstbeen staat wat meer naar binnen toe waardoor een zogenaamde trechterborst ontstaat. Ook kan het borstbeen meer naar buiten toe staan, waardoor een zogenaamde kippenborst ontstaat. Kinderen hebben hier zelf geen klachten van.

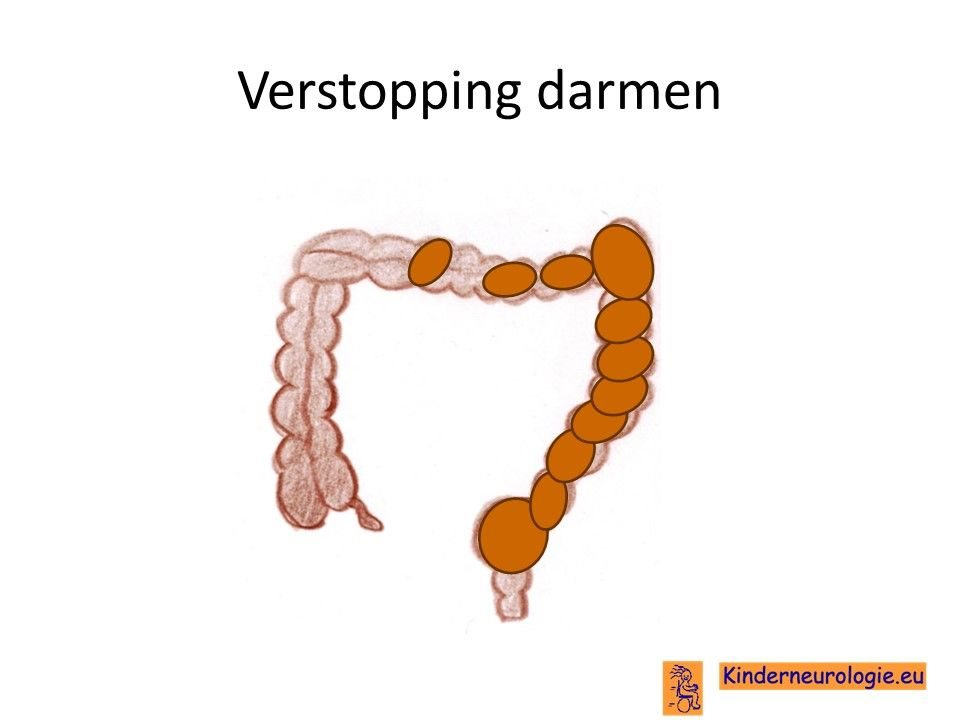
Verstopping van de darmen
Verstopping van de darmen komt vaak voor bij kinderen met het CTNNB1-syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen.
Zindelijkheid
De meeste kinderen met het CTNNB1 syndroom worden op latere leeftijd zindelijk dan gebruikelijk.

Vatbaarder voor infecties
Kinderen met het CTNNB1 syndroom zijn op jonge leeftijd vatbaarder voor het krijgen van infecties. Regelmatig komen oorontsteking of infecties van de luchtwegen voor.
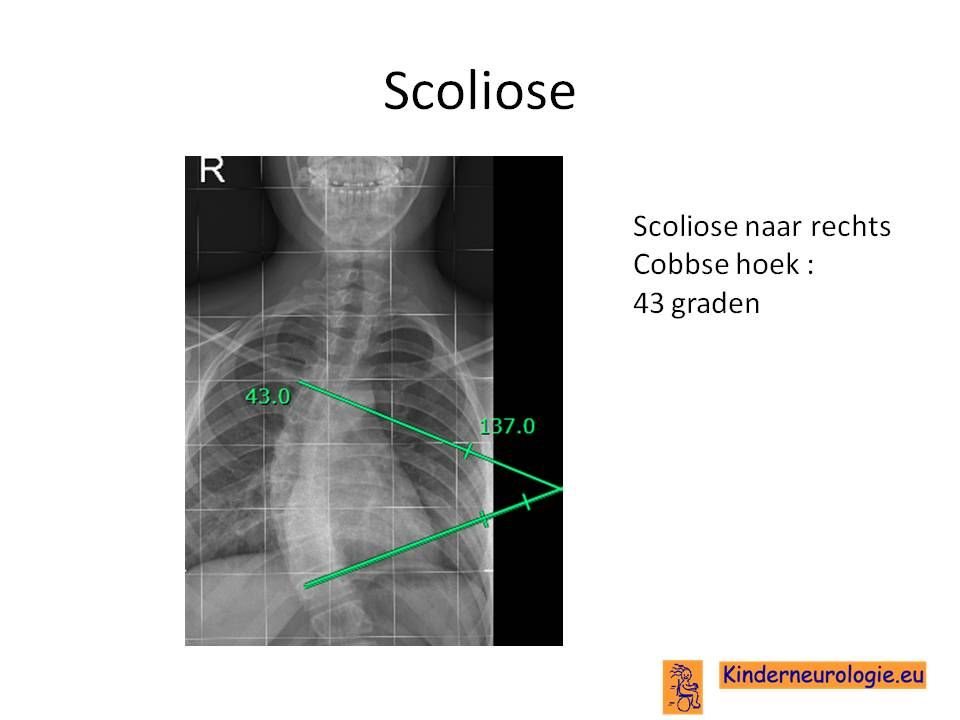
Rug
Een deel van de kinderen heeft een zijwaartse verkromming van de rug. Dit wordt een scoliose genoemd.
Tethered cord
Kinderen met het CTNNB1-syndroom hebben een grotere kans om een tethered cord te krijgen. Een tethered cord kan zorgen voor problemen met de zindelijkheid of van pijnklachten in de benen en in de rug. Ook kan het zorgen voor een toename van problemen met lopen en bewegen. Laag op de huid kan bijvoorbeeld een putje (sacrale dimple) te zien zijn als aanwijzing dat er sprake is van een tethered cord.

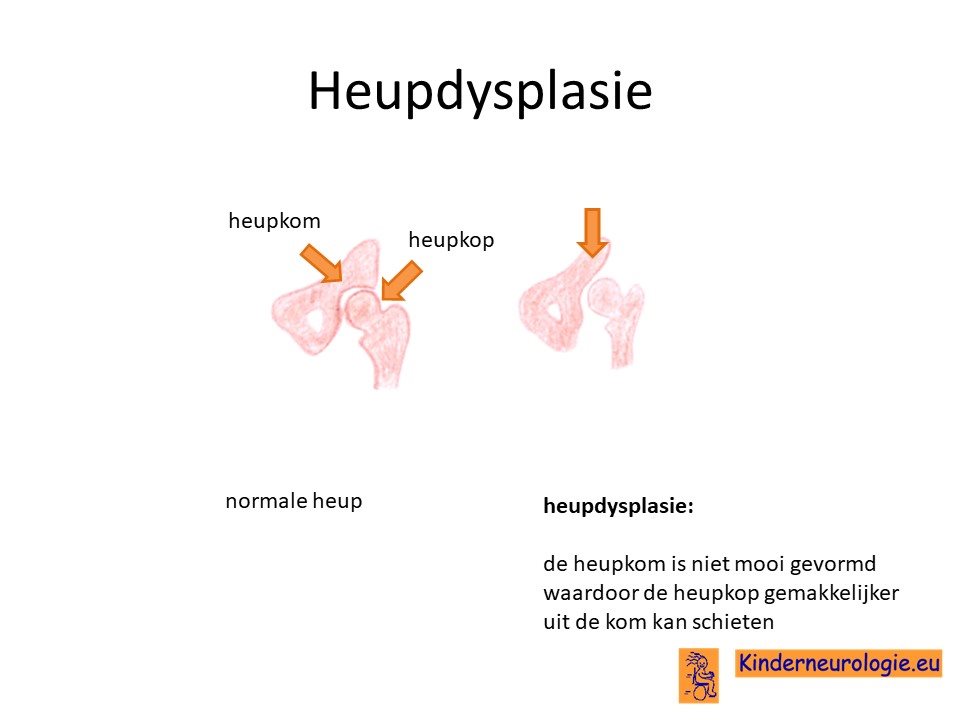
Heupdysplasie
Heupdysplasie komt vaker voor bij kinderen met het CTNNB1-syndroom. Hierbij is de heupkom niet goed ontwikkeld, waardoor de heupkop gemakkelijker uit de heupkom schiet.
Hoe wordt de diagnose CTNNB1-syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met een ontwikkelingsachterstand en enkele opvallende uiterlijke kenmerken kan vermoed worden dat er sprake is van een syndroom. Er zijn echter veel verschillende syndromen die allemaal voor deze symptomen kunnen zorgen. Het is vaak niet makkelijk om op grond van uiterlijke kenmerken het CTNNB1-syndroom te herkennen.
Bloedonderzoek
Bij routine bloedonderzoek worden bij kinderen met het CTNNB1-syndroom geen bijzonderheden gevonden.
Genetisch onderzoek
Wanneer aan de diagnose gedacht wordt, kan door middel van gericht genetisch onderzoek op bloed naar het voorkomen van een foutje in het CTNNB1-gen.
Vaak worden ook alle chromosomen tegelijkertijd onderzocht (zogenaamd Array onderzoek), maar dit onderzoek kan gemakkelijk de diagnose CTNNB1-syndroom missen.
In de toekomst zal door middel van een nieuwe genetische techniek (exome sequencing genoemd) mogelijk ook deze diagnose gesteld kunnen worden zonder dat er specifiek aan gedacht was of naar gezocht is.

MRI van de hersenen
Bij kinderen met een ontwikkelingsachterstand zal vaak een MRI scan gemaakt worden om te kijken of er bijzonderheden aan de hersenen te zien zijn. Bij drie van de vier kinderen met het CTNNB1-syndroom worden geen afwijkingen gezien op de MRI-scan.
Soms worden wel afwijkingen gezien, maar deze afwijkingen worden bij veel kinderen met een syndroom gezien en zijn niet alleen kenmerkend voor het CTNNB1-syndroom.
Op de MRI scan kan te zien zijn dat de hersenbalk tussen de rechter- en linker hersenhelft kleiner is dan gebruikelijk. Ook kunnen de holtes in de hersenen groter zijn dan gebruikelijk. Soms wordt gezien dat de rijping van de hersenen (myelinisatie genoemd) trager verloopt dan normaal.
MRI van de rug
Bij een klein deel van de kinderen worden er afwijkingen gezien in het ruggenmerg zoals een syringomyelie of een tethered cord

Stofwisselingsonderzoek
Kinderen met een ontwikkelingsachterstand krijgen vaak stofwisselingsonderzoek om te kijken of er sprake is van een stofwisselingsziekte die verklarend is voor de ontwikkelingsachterstand. Bij kinderen met het CTNNB1 syndroom worden hierbij geen bijzonderheden gezien.
Oogarts
De oogarts kan vaststellen of er sprake is van een probleem met zien en van welke problemen er sprake is. Omdat problemen met zien vaak voorkomen bij kinderen met dit syndroom worden zij altijd een keer door een oogarts gezien om te kijken of hier aanwijzingen voor zijn.

Kinderorthopeed
Een kinderorthopeed kan beoordelen of er een behandeling voor heupdysplasie of voor een verkromming van de wervelkolom (scoliose) nodig is.
Hoe worden kinderen met het CTNNB1-syndroom behandeld?
Geen genezing
Er bestaat geen behandeling die het CTNNB1-syndroom kan genezen. De behandeling is er op gericht om kinderen en hun ouders zo goed mogelijk te leren omgaan met de gevolgen van het hebben van het CTNNB1-syndroom.
Kinderarts
In Nederland wordt door de zorg voor kinderen met een zeldzaam syndroom vaak gecoordineerd door de kinderarts in de eigen woonomgeving. Daarnaast kunnen kinderen ook begeleid worden door een speciale kinderarts die zich gespecialiseerd heeft in de zorg voor kinderen met een aangeboren en vaak zeldzame aandoeningen. Deze kinderarts heet kinderarts EAA: kinderarts voor erfelijke en aangeboren aandoeningen. In steeds meer ziekenhuizen in Nederland werken kinderartsen EAA. De kinderarts EAA stemt met de eigen kinderarts in de woonomgeving van het kind af hoe de zorg voor het kind zo optimaal mogelijk kan verlopen.

Kinderfysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kindje zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt.
Met behulp van een fysiotherapeut kunnen de spieren in een zo goed mogelijk conditie worden gehouden. Ook kan een zo min mogelijk belastend looppatroon worden aangeleerd waardoor problemen als spierkrampen zo veel mogelijk voorkomen kunnen worden. Het is belangrijk er voor te zorgen dat de spieren zo veel mogelijk op lengte blijven.

Kinderlogopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Ook kan de logopediste helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze nog geen woorden kunnen gebruiken.

Kinderergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. De ergotherapeut kan ook advies geven over hulpmiddelen.

Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy, een rolstoel, steunzolen , beugels of aangepaste schoenen.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later op dezelfde manier onderwijs te gaan volgen.
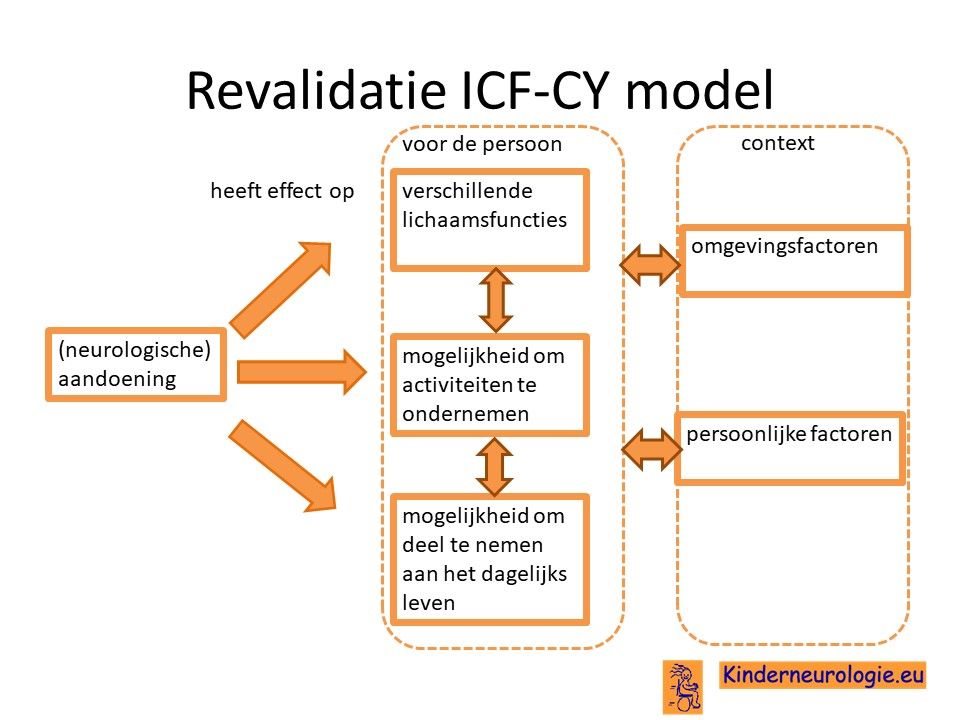
Dagopvang
Vanaf de leeftijd van 2 maanden kunnen kinderen die niet naar een reguliere kinderdagopvang kunnen, naar een speciale kinderdagopvang toe gaan. Er bestaat speciale therapeutische peutergroepen in revalidatiecentra, of dagopvang in een orthopedagogisch dagcentrum (ODC) of in een medische kinderdagcentrum (MKD). Het hangt van de problemen die het kind ervaart af (zoals epilepsie of gedragsproblemen), welke vorm van dagopvang het meest geschikt is. Aanmelding voor een ODC of een MKD verloopt via de gemeente (vaak cia het centrum jeugd en gezin, via het jeugdteam of via het sociaal wijkteam). Aanmelding voor een therapeutische peutergroep in een revalidatiecentrum verloopt via de revalidatiearts.

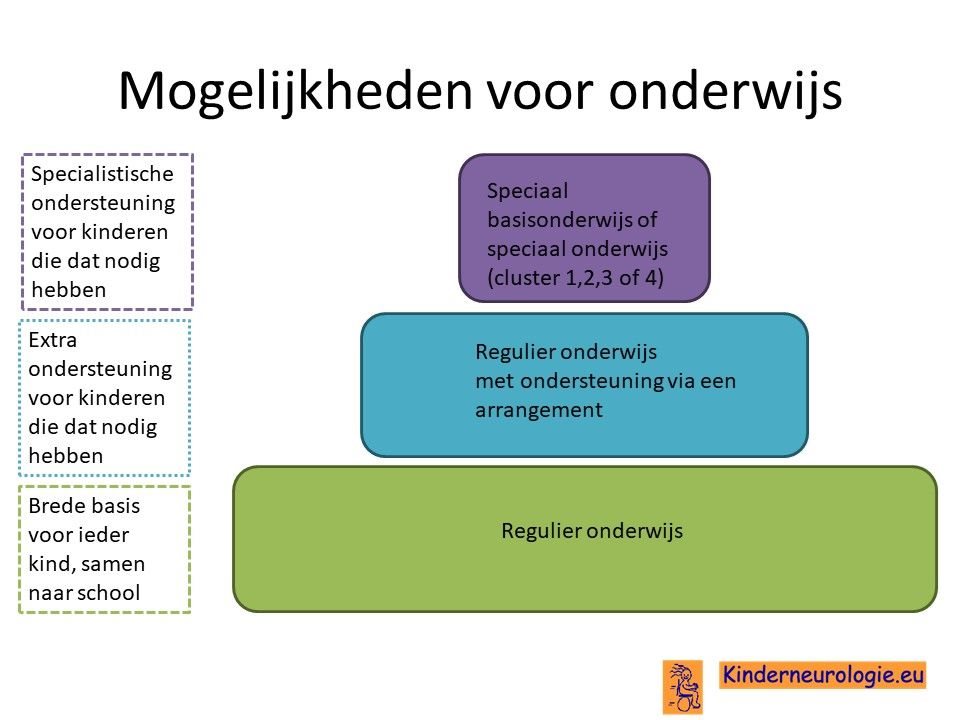
School
De meeste kinderen met het CTNNB1-syndroom volgen speciaal onderwijs. In het speciaal onderwijs zijn de klassen kleiner en kan het lesprogramma meer afgestemd worden op de mogelijkheden van het kind. Vaak volgen kinderen SBO (speciaal basisonderwijs), MLK (moeilijk lerend) of ZMLK (zeer moeilijk lerend) onderwijs.
Voor een deel van de kinderen is het niet haalbaar om onderwijs te volgen. Zij gaan naar een dagcentrum waar kinderen een dagprogramma volgen.
Orthopedagoog
Een orthopedagoog kan ouders tips en adviezen geven hoe om gaan met problemen met bijvoorbeeld boos worden of zich zelf verwonden.
Kinder- en jeugdpsychiater
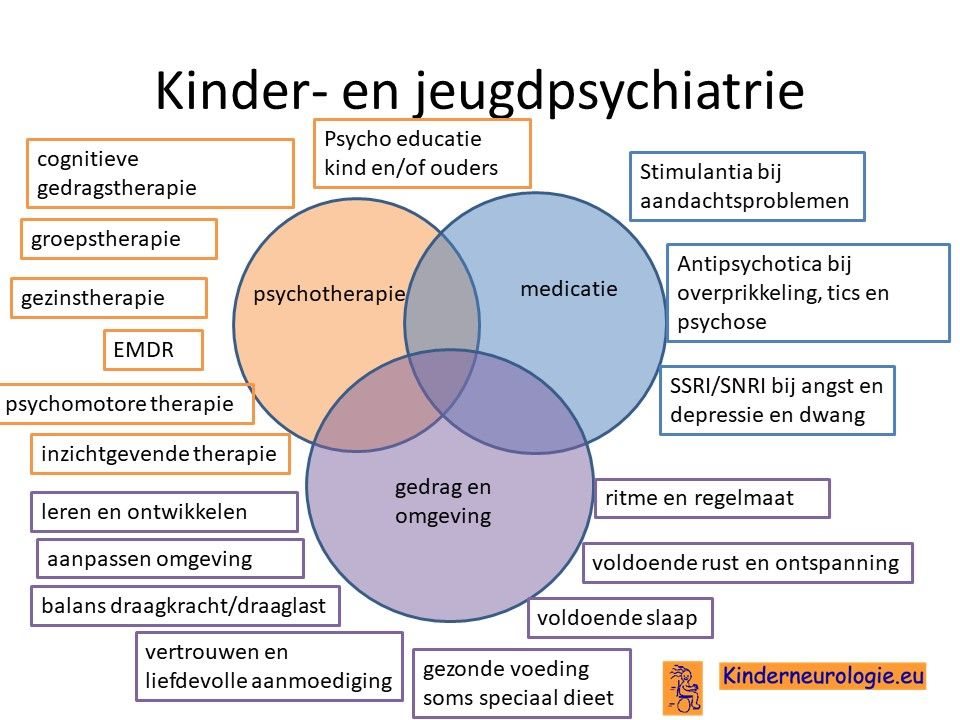
Een kinder- en jeugdpsychiater kan advies geven hoe om te gaan met gedragsproblemen zoals ADHD of autisme. Soms is het nodig om gedragsregulerende medicatie zoals methylfenidaat voor ADHD of risperidon voor prikkelovergevoeligheid te geven.
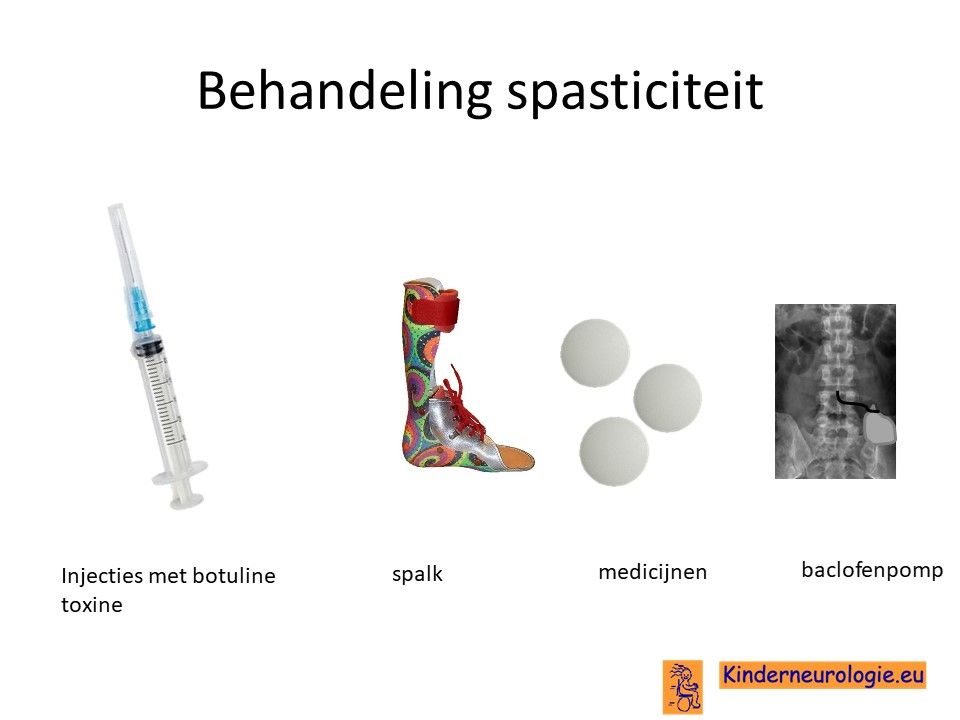
Behandeling spasticiteit
Injecties met botulinetoxine in een spastische spier kan de spasticiteit voor een aantal maanden verminderen. Met behulp van spalken en fysiotherapie kan op deze manier het looppatroon verbeterd worden. Vaak moeten deze injecties na een aantal maanden weer herhaald worden.
Ook kan met behulp van medicijnen geprobeerd worden om de spasticiteit van de benen te verminderen. Nadeel van al deze medicijnen is vaak dat ze de spierzwakte verergeren en in het hele lichaam effect hebben, niet alleen in de benen.
Veel gebruikte medicijnen zijn baclofen (Lioresal ®) en trihexyfenidyl (Artane®). Baclofen kan ook in de vorm van een baclofenpomp worden toegediend.
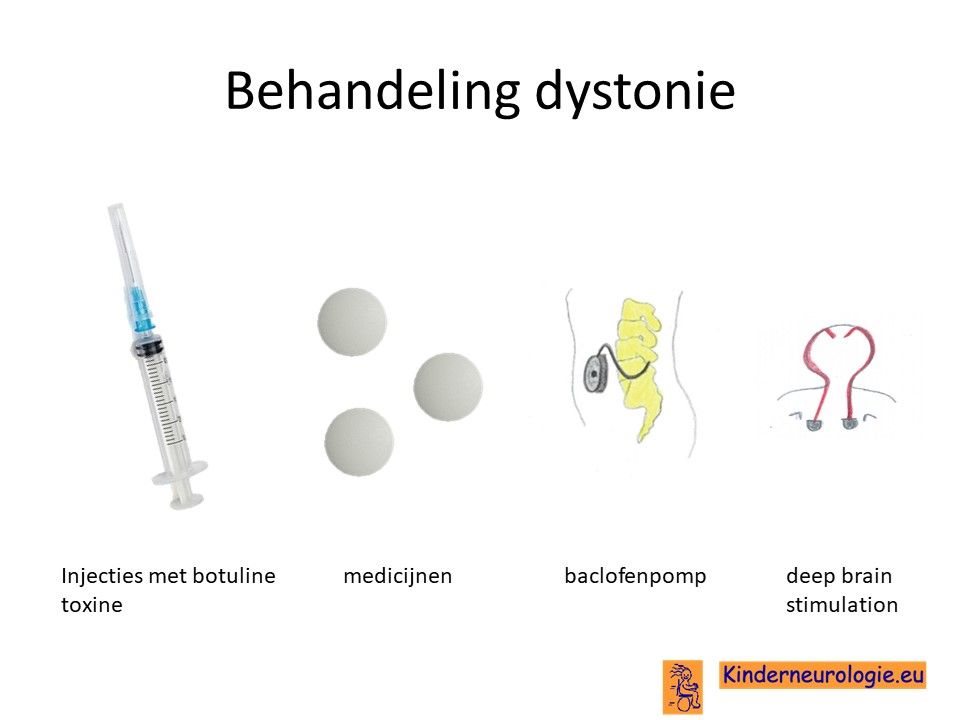
Behandeling dystonie
Er bestaan verschillende medicijnen die van invloed zijn op de dystonie en de dystonie kunnen verminderen. Het gaat dan om medicijnen als Baclofen (Lioresal®), Trihexyfenidyl (Artane®), clonazepam (Rivotril®) , L-Dopa of gabapentine (Neurontin®) of tetrabenazine (Tetmodis®). Er moet gezocht worden naar een juiste dosis van de medicijnen waarin er zoveel mogelijk effect is en er zo weinig mogelijk bijwerkingen zijn. Baclofen kan ook door middel van een baclofenpomp worden toegediend.
Medicijnen die bij het ene kind wel werken, kunnen bij het andere kind geen effect hebben. Het blijft dus een kwestie van uitproberen wat het effect van een medicijn is en dit af te wegen tegen de bijwerkingen die het medicijn heeft.
Ook kunnen injecties met botuline toxine helpen wanneer de dystonie in een lichaamsdeel aanwezig is. Bij kinderen met een ernstige vorm van dystonie kan een deep-brain-stimulator worden overwogen.
Hevige schikreactie
De hevige schrikreactie kan verminderen door middel van een behandeling met clonazepam (Rivotril (R)).
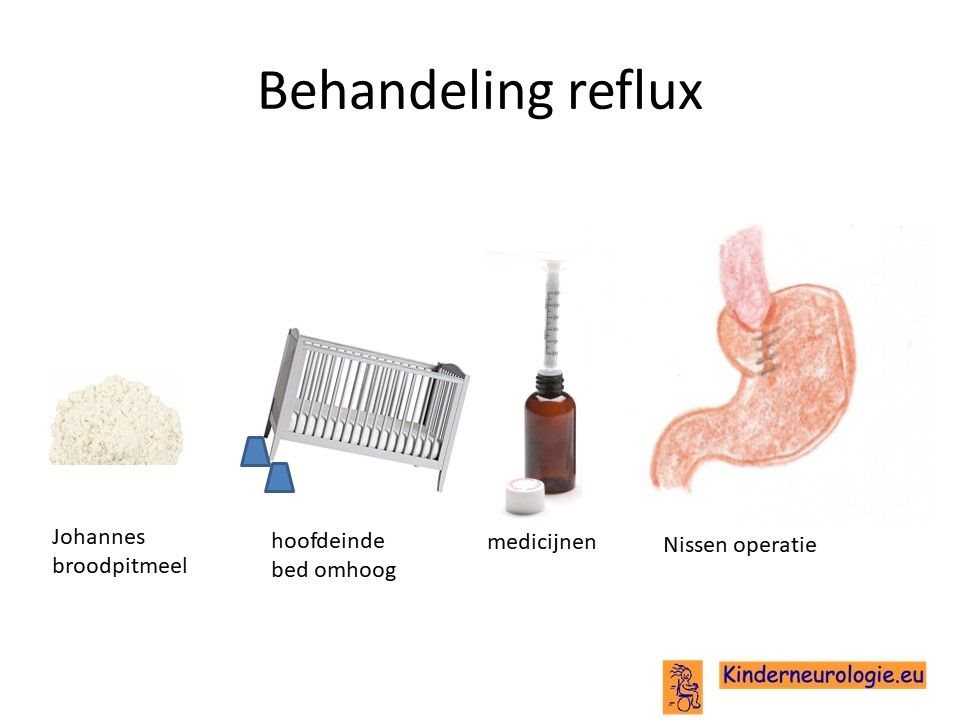
Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine en omeprazol, soms esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Regelmatig zijn zetpillen (bisacodyl) of clysma's nodig om de ontlasting op gang te krijgen. Wanneer dit onvoldoende helpt kan darmspoelen een optie zijn.

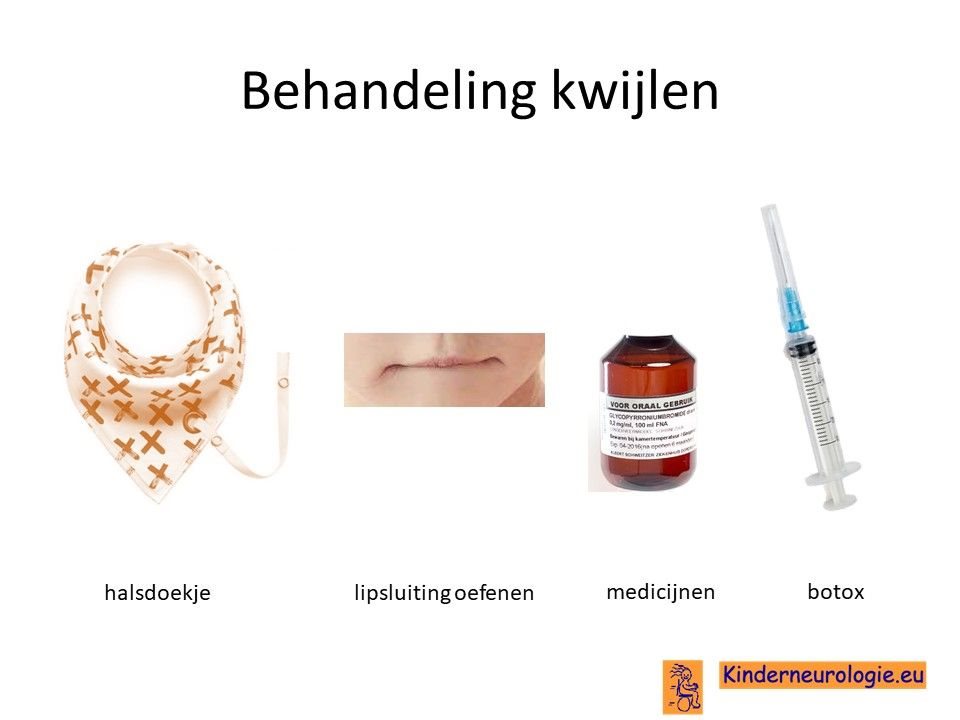
Kwijlen
Kwijlen kan verminderen door kinderen er bewust van te maken dat ze hun speeksel moeten doorslikken. Ook kunnen oefeningen waarbij geoefend wordt om de mond te sluiten helpen. Er bestaan moderne halsdoekjes die kwijl kunnen opvangen, zodat de kleding niet vies en nat wordt.
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie nodig zijn om er voor zorgen dat kinderen minder kwijlen. Per kind zullen de voor- en nadelen van elke behandeling moeten worden afgewogen.
Oogarts
Een deel van de kinderen heeft een bril nodig om goed te kunnen zien. Wanneer kinderen scheel kijken, dan kan het nodig zijn om een oog een aantal uur per dag af te plakken, om op die manier te voorkomen dat kinderen een lui oog ontwikkelen.

Neurochirurg
Wanneer er sprake is van een tethered cord syndroom, dan kan de neurochirurg door middel van een operatie zorgen dat het ruggenmerg niet meer vast zit aan de wervels en daardoor weer vrij kan bewegen.
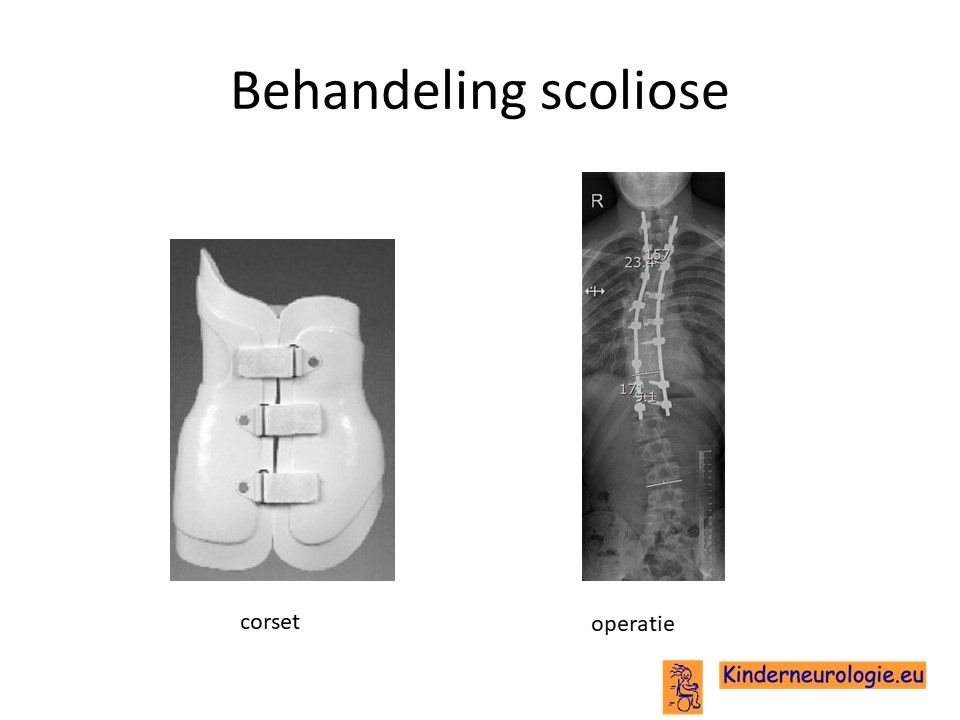
Scoliose
Lichte vormen van verkromming van de wervelkolom hebben meestal geen behandeling nodig en alleen controle om te kijken of de verkromming toeneemt. Bij toename kan een behandeling met een gipscorset nodig zijn om verdergaande verkromming van de wervelkolom te voorkomen. Wanneer een gipscorset onvoldoende effect heeft, kan een operatie nodig zijn waarbij de wervels vastgezet. Deze behandeling wordt uitgevoerd door een orthopeed.
Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen).
Behandeling slaapproblemen
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen. Soms wordt het medicijn promethazine gebruikt om kinderen beter te kunnen laten slapen. Het is altijd belangrijk om uit te sluiten dat epilepsie de oorzaak is van de slaapproblemen, in geval van epilepsie is epilepsie behandeling nodig.

Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Wat kun je als ouder zelf doen om de ontwikkeling van je kind optimaal te laten verlopen?
Bedenk dat wanneer je samen met je kind speelt, stoeit, danst, zingt, kletst, lacht en/of boekjes leest, dit ook allemaal manieren zijn waarop je kind zijn of haar hersenen traint om stappen voorwaarts te maken in de ontwikkeling. Het is dus niet zo dat alleen momenten van therapie, momenten van training zijn, wat veel ouders denken. Het is daarnaast goed om inspanning af te wisselen met ontspanning, dit is nodig om het geleerde te laten opslaan in de hersenen. De hele dag door training zonder rustmomenten, werkt juist averechts.
Daarnaast is het van onschatbare waarde je kind laten voelen dat je van hem of haar houdt, dat hij/zij geliefd is en zich mag ontwikkelen in een tempo die bij hem of haar past. Dit is extra van belang voor kinderen die zich anders ontwikkelen dan de "norm". "Goed zijn zoals je bent en gesteund te worden door mensen die van je houden is, heel belangrijk voor de ontwikkeling van een kind. Juist de ouders en de andere kinderen in het gezin die dichtbij het kind staan zijn daarin heel belangrijk om het kind daarin dit gevoel te geven. Het is goed dat ouders beseffen wat de waarde hiervan is voor het kind en welke rol zij hierin hebben.
Ook is het belangrijk om te bedenken wat goed voelt voor jullie als gezin en voor jou als ouder en waar jullie energie uithalen. Zorg ervoor dat er bewust ruimte is voor momenten die dit goede gevoel geven. Tot slot is het belangrijk dat je als ouders ook goed voor jezelf zorgt, de zorg voor een kind die zich anders ontwikkelt vraagt nog meer van ouders dan de zorg voor een kind die zich zonder problemen ontwikkelt. Het is goed om voor jezelf te zorgen of te laten zorgen, zodat je als ouder ook de energie houdt, om jouw kind te blijven begeleiden op een manier die bij jou past. Besef dat bij opvoeden hoort om te leren los laten. Veel ouders vinden dit lastig, zeker wanneer hun kind zich anders ontwikkelt dan andere kinderen. Maar het kan toch nodig zijn een deel van de zorg op bepaalde momenten uit handen te geven, ook als die ander het anders doet dan jij, je kind leert van deze verschillen en het geeft jou de mogelijk om zelf uit te rusten of nieuwe energie op te doen.

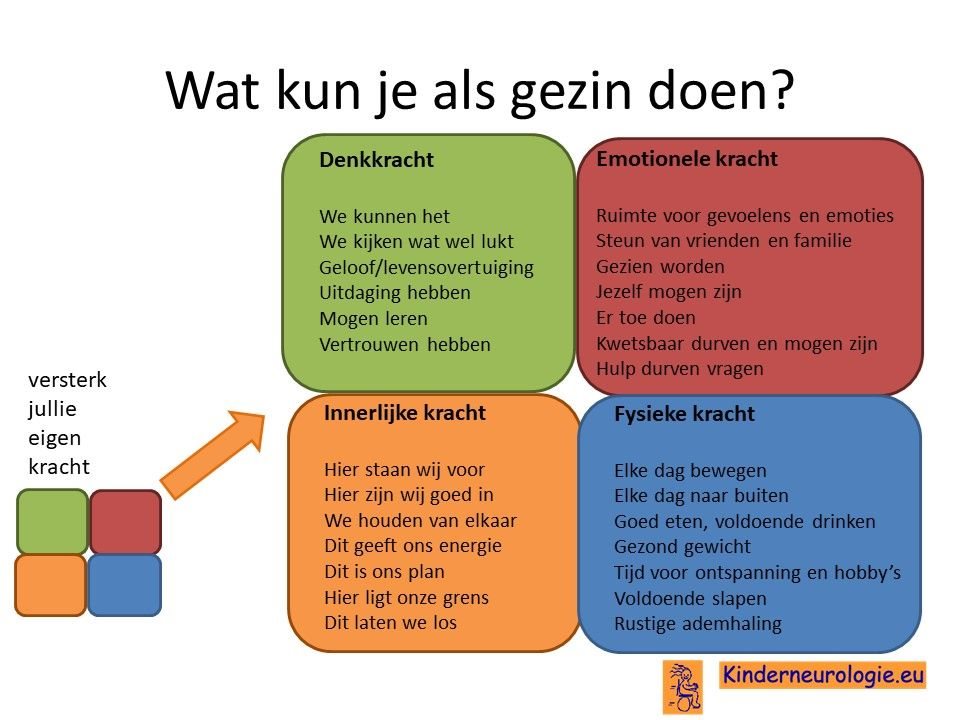
Wat kun je als gezin zelf doen om om te gaan met het hebben van een aandoening bij een gezinslid?
Als gezin van een kind waarbij er sprake is van een aandoening, is het goed om te zorgen dat jullie in de je kracht komen staan. Het is goed om te beseffen over welke denk-, emotionele-, innerlijke- en fysieke kracht jullie als gezin beschikken en hoe jullie deze kracht kunnen inzetten om goed voor ieder lid van het gezin te zorgen. Bekijk wat bij jullie als gezin past. Bekijk wat je kunt doen (of kunt laten) om deze kracht zo optimaal mogelijk in te zetten. En bedenk ook dat ieder lid van het gezin verschillende kwaliteiten heeft waarmee jullie elkaar kunnen aanvullen en kunnen versterken.
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak even tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is. Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het CTNNB1-syndroom.
Wat betekent het hebben van het CTNNB1-syndroom voor de toekomst?
Blijvende beperking
Kinderen en volwassenen blijven last houden van beperkingen in het dagelijks leven als gevolg van het hebben van het CTNNB1-syndroom. Zij kunnen een deel van de taken zelf, maar zijn bij andere taken afhankelijk van de hulp van anderen. De meeste volwassenen zullen begeleid gaan wonen in een woonvoorziening.
Ontwikkelingsmogelijkheden
Ouders willen vaak graag weten welke ontwikkelingsmogelijkheden hun kind heeft wanneer er sprake is van een verstandelijke beperking en of hun kind later in staat zal zijn een zelfstandig leven te leiden. Dit is heel moeilijk te voorspellen, zeker wanneer kinderen nog jong zijn, maar ook wanneer kinderen ouder zijn. Een van de factoren die een rol speelt bij de ontwikkelingsmogelijkheden is het IQ van het kind, maar daarnaast spelen ook andere factoren, zoals het wel of niet hebben van ADHD een rol. Het IQ zegt dus zeker niet alles, maar kan wel een bepaalde richting aangeven welke ontwikkelingsmogelijkheden reeel zijn om te verwachten. Dit is overigens wel een gemiddelde verwachting en dat betekent dat er altijd kinderen zijn die deze verwachting zullen behalen, maar dat dit voor anderen toch niet het geval blijkt te zijn of dat er juist meer ontwikkelingsmogelijkheden zijn dan er op grond van het IQ werd verwacht. Het blijft dus belangrijk naar het kind zelf te kijken en te bedenken dat pas op een bepaalde leeftijd duidelijk zal zijn wat het kind uiteindelijk allemaal in staat zal zijn om te leren.

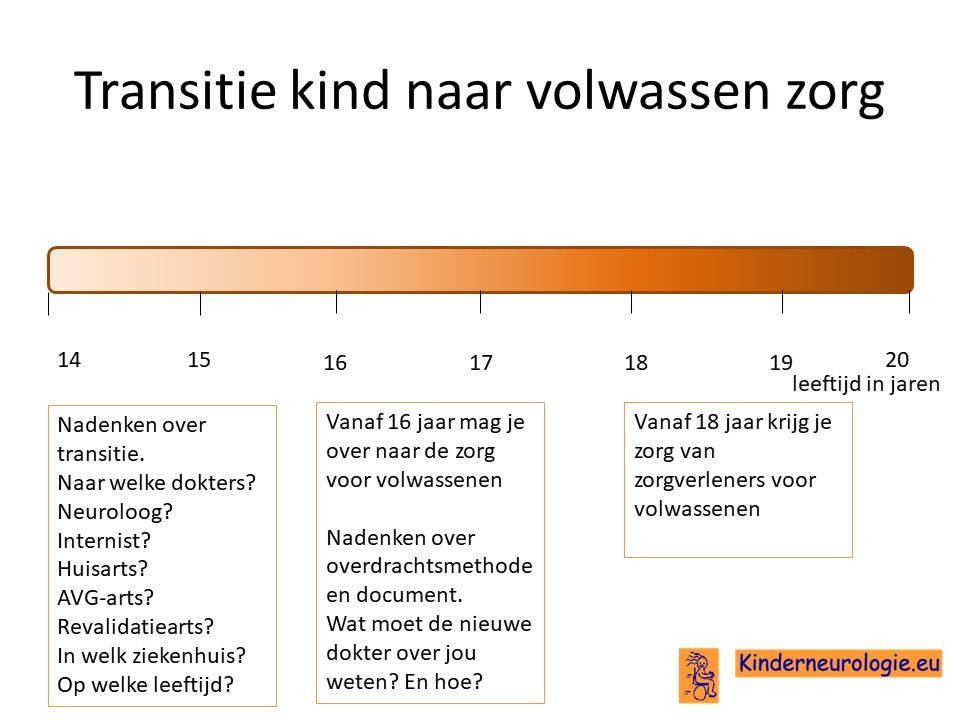
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belangrijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook is het belangrijk om te gaan werken aan zelfstandigheid van de jongere. Op de kinderleeftijd zorgen ouders dat de zorg rondom de jongere goed geregeld wordt, op volwassen leeftijd wordt dit steeds meer van de jongeren zelf verwacht. Het is goed om tijdig na te gaan op welke vlakken de jongere al zelfstandig is en op welke vlakken er getraind moet worden voor meer zelfstandigheid. De groeiwijzer kan hierin behulpzaam zijn.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
Arts VG
Een Arts VG is een arts die zich gespecialiseerd heeft in de zorg voor mensen met een verstandelijke beperking. De Arts VG richt zich op het voorkomen, behandelen en beperken van lichamelijke en psychische problemen die te maken hebben met een verstandelijke of lichamelijke beperking. De Arts VG werkt hiervoor samen met de huisarts, de medische specialist, de gedragsdeskundige en/of andere therapeuten (zoals een fysiotherapeut of een logopedist). Er zijn steeds meer poliklinieken in Nederland waar een Arts VG werken en waar kinderen en volwassenen met een verstandelijke beperking terecht kunnen met hun hulpvragen die te maken hebben met hun beperking. Daarnaast werken Artsen VG ook in instellingen en zijn ze betrokken bij gespecialiseerde kinderdagcentra. Op de website van de VGN is een lijst met poliklinieken te vinden waar Artsen VG werken.

Pyschose
Een deel van de volwassenen met dit syndroom krijgt tijdens de puberteit of op jong volwassen leeftijd een psychose. Een psychose is een verwardheidstoestand waarbij jongeren beelden kunnen zien of geluiden kunnen horen die er in werkelijkheid niet zijn. Hier kunnen jongeren heel verward en angstig van worden. Een psychose komt vaker voor bij jongeren en volwassenen die autistiforme kenmerken hebben.
Levensverwachting
Het is niet goed bekend of de levensverwachting van kinderen met dit syndroom anders is dan van kinderen zonder dit syndroom. Bij kinderen met weinig problemen is dit ook niet waarschijnlijk. Naarmate er meer volwassenen met dit syndroom bekend zullen zijn, zal hier ook meer over mede te delen zijn.
Kinderen krijgen
Er bestaat ook nog geen duidelijkheid of volwassenen met dit syndroom een normale vruchtbaarheid hebben of niet. Kinderen van een volwassene met het CTNNB1-syndroom hebben 50% kans om zelf ook het CTNNB1-syndroom te krijgen. Indien de volwassene geen kinderen wil of kan krijgen, moet wellicht nagedacht moeten worden over anticonceptie, waarover u in deze folder meer informatie vindt.

Hebben broertjes en zusjes een verhoogde kans om ook het CTNNB1 syndroom te krijgen?
Het CTNNB1 syndroom is een erfelijke aandoening. Vaak is de aandoening bij het kind zelf ontstaan. Broertjes en zusjes hebben dan nauwelijks een verhoogde kans om zelf ook dit syndroom te krijgen.
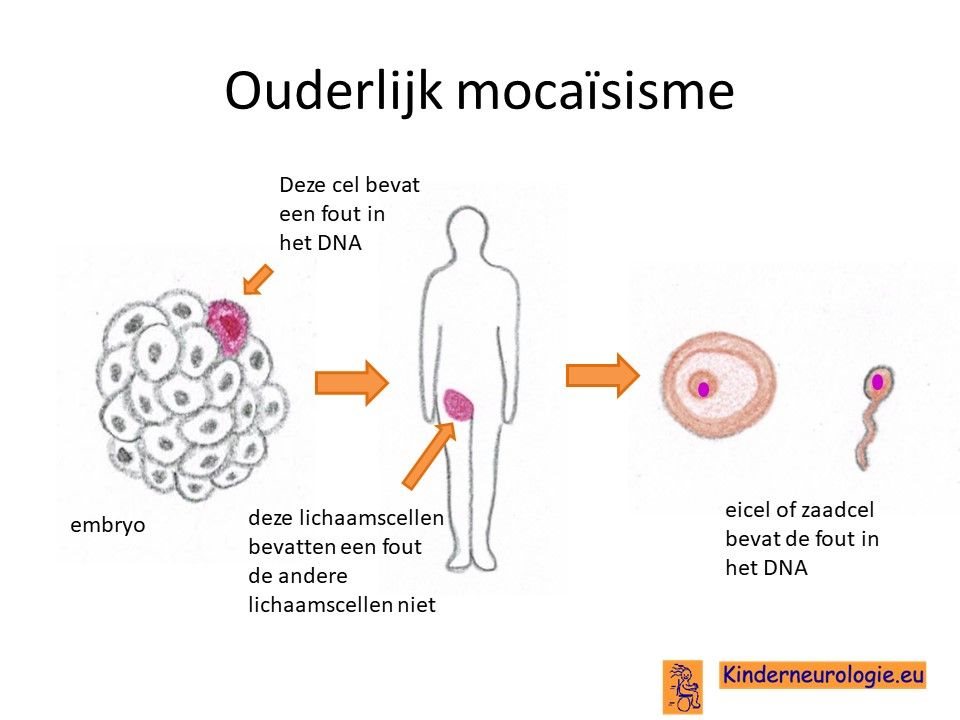
Dit zou alleen kunnen wanneer de ouder het foutje in de eicel of in de zaadcel heeft zonder dat dit in andere lichaamscellen voorkomt. Dit maakt dat de kans dat een broertje of zusje ook het CTNNB1-syndroom krijgt licht verhoogd is. Dit wordt ouderlijk mocaisisme genoemd, de kans hierop is klein rond de 1%.
Wanneer de ouder zelf het CTNNB1-syndroom heeft dan hebben broertjes en zusjes tot 50% kans om zelf ook dit syndroom te krijgen.
Een klinisch geneticus kan hier meer informatie over geven.
Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van het CTNNB1 syndroom, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest of een vruchtwaterpunctie. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica. Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.pns.nl

Wilt u dit document printen dan kunt u hiervoor de printbutton bovenaan de pagina gebruiken
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links
www.hersenstichting.nl
(stichting die bekendheid geeft aan verschillende hersenaandoeningen)
www.2cu.nu
(sichting complex care united, een stichting die zich inzet om gezinnen met een zeer ernstig verstandelijk en meervoudig beperkt kind een betere kwaliteit van leven te geven middels concrete hulp en ondersteuning)
Referenties
- De novo mutations in beta-catenin (CTNNB1) appear to be a frequent cause of intellectual disability: expanding the mutational and clinical spectrum. Kuechler A, Willemsen MH, Albrecht B, Bacino CA, Bartholomew DW et al. Hum Genet. 2014
- A new intellectual disability syndrome caused by CTNNB1 haploinsufficiency. Dubruc E, Putoux A, Labalme A, Rougeot C, Sanlaville D, Edery P. Am J Med Genet A. 2014;164A:1571-5
- Dominant β-catenin mutations cause intellectual disability with recognizable syndromic features. Tucci V, Kleefstra T, Hardy A, Heise I, Maggi S, et al J Clin Invest. 2014;124:1468-82
- Clinical features associated with CTNNB1 de novo loss of function mutations in ten individuals. Kharbanda M, Pilz DT, Tomkins S, Chandler K, Saggar A, Fryer A, McKay V, Louro P, Smith JC, Burn J, Kini U, De Burca A, FitzPatrick DR, Kinning E; DDD Study. Eur J Med Genet. 2017;60:130-135
- Learning impairments and molecular changes in the brain caused by β-catenin loss. Wickham RJ, Alexander JM, Eden LW, Valencia-Yang M, Llamas J, Aubrey JR, Jacob MH. Hum Mol Genet. 2019;28:2965-2975.
- Increased diagnostic yield in complex dystonia through exome sequencing. Wirth T, Tranchant C, Drouot N, Keren B, Mignot C, Cif L, Lefaucheur R, Lion-François L, Méneret A, Gras D, Roze E, Laroche C, Burbaud P, Bannier S, Lagha-Boukbiza O, Spitz MA, Laugel V, Bereau M, Ollivier E, Nitschke P, Doummar D, Rudolf G, Anheim M, Chelly J. Parkinsonism Relat Disord. 2020;74:50-56.
- A de novo CTNNB1 Novel Splice Variant in an Adult Female with Severe Intellectual Disability. Verhoeven WMA, Egger JIM, Jongbloed RE, van Putten MM, de Bruin-van Zandwijk M, Zwemer AS, Pfundt R, Willemsen MH. Int Med Case Rep J. 2020;13:487-492
- Startle Disease: An Overlooked Symptom of CTNNB1-Related Neurodevelopmental Disorder With Spastic Diplegia and Visual Defects. Bulot V, Ramond F, Mauguière F, Mazzola L. Neurol Genet. 2022;8:e200039
- Genomic and phenotypic characterization of 404 individuals with neurodevelopmental disorders caused by CTNNB1 variants. Kayumi S, Pérez-Jurado LA, Palomares M, Rangu S, Sheppard SE, Chung WK, Kruer MC, Kharbanda M, Amor DJ, McGillivray G, Cohen JS, García-Miñaúr S, van Eyk CL, Harper K, Jolly LA, Webber DL, Barnett CP, Santos-Simarro F, Pacio-Míguez M, Pozo AD, Bakhtiari S, Deardorff M, Dubbs HA, Izumi K, Grand K, Gray C, Mark PR, Bhoj EJ, Li D, Ortiz-Gonzalez XR, Keena B, Zackai EH, Goldberg EM, Perez de Nanclares G, Pereda A, Llano-Rivas I, Arroyo I, Fernández-Cuesta MÁ, Thauvin-Robinet C, Faivre L, Garde A, Mazel B, Bruel AL, Tress ML, Brilstra E, Fine AS, Crompton KE, Stegmann APA, Sinnema M, Stevens SCJ, Nicolai J, Lesca G, Lion-François L, Haye D, Chatron N, Piton A, Nizon M, Cogne B, Srivastava S, Bassetti J, Muss C, Gripp KW, Procopio RA, Millan F, Morrow MM, Assaf M, Moreno-De-Luca A, Joss S, Hamilton MJ, Bertoli M, Foulds N, McKee S, MacLennan AH, Gecz J, Corbett MA. Genet Med. 2022;24:2351-2366.
- CTNNB1 in neurodevelopmental disorders. Zhuang W, Ye T, Wang W, Song W, Tan T. Front Psychiatry. 2023;14:1143328
- Clinical phenotypic spectrum of CTNNB1 neurodevelopmental disorder. Sudnawa KK, Garber A, Cohen R, Calamia S, Kanner CH, Montes J, Bain JM, Fee RJ, Chung WK. Clin Genet. 2024;105:523-532.
Laatst bijgewerkt: 20 mei 2026 voorheen: 12 juli 2023, 24 december 2022, 20 januari 2021, 30 september 2020, 16 mei 2020, 25 september 2019, 14 mei 2019, 29 september 2018 en 27 oktober 2014
Auteur:JH Schieving
