Wat is het Lowe syndroom?
Het Lowe syndroom is een erfelijke aangeboren aandoening waarbij kinderen, vooral jongens een ontwikkelingsachterstand hebben in combinatie met problemen met zien en afwijkingen van de nieren.
Hoe wordt het Lowe syndroom ook wel genoemd?
Het Lowe syndroom is vernoemd naar een arts Lowe die dit syndroom als eerste beschreven heeft.
Oculocereborenaal syndroom
Het Lowe syndroom wordt ook wel het oculocerebrorenaal syndroom genoemd. Oculo is het medische woord voor oog en verwijst naar de oogproblemen die horen bij dit syndroom. Cerebro is het medische woord voor hersenen en renaal verwijst naar de problemen met de nieren. Ook wordt de afkorting OCRL wel gebruikt.
Fosfatidylinositol 4,5 bifosfaat-5-fosfatase deficiëntie
Een derde naam voor dit syndroom is bovenstaande lange naam, die daarom weinig gebruikt wordt. Kinderen met het Lowe syndroom hebben een tekort aan een bepaald eiwit. Deficiëntie is het medische woord voor een tekort aan een bepaalde stof. De naam van de stof waar kinderen met dit syndroom een tekort aan hebben is fosfatidylinositol 4,5 bifosfaat-5-fosfatase.
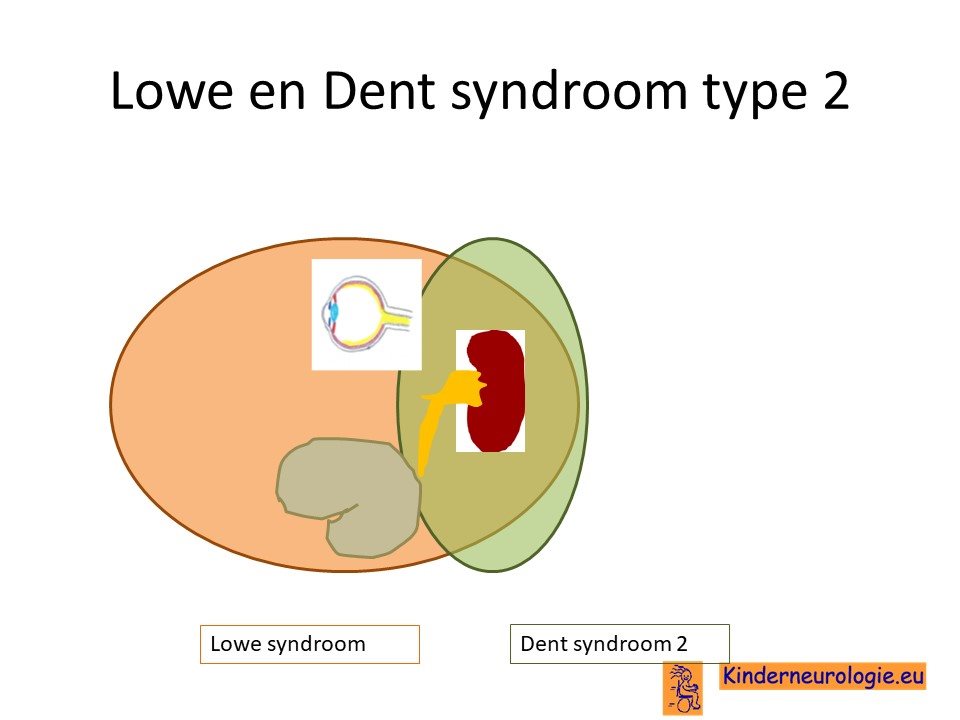
Dent syndroom
Kinderen met het Lowe syndroom hebben een fout op een bepaalde plaats in het DNA. Deze plaats wordt het OCRL-gen genoemd. Een fout in het OCRL-gen kan ook zorgen voor het ontstaan van een ander syndroom namelijk het Dent syndroom. Er wordt ook wel gesproken van Dent syndroom type 2, omdat er ook nog een andere fout in het DNA bestaat die ook in staat is om het Dent syndroom te veroorzaken. Dit wordt Dent syndroom type 1 genoemd.
Kinderen met het Dent syndroom hebben voornamelijk problemen met de nieren en veel minder problemen met zien en met de ontwikkeling.
Hoe vaak komt het Lowe syndroom voor?
Het Lowe syndroom is een zeldzame aandoening. Het is niet goed bekend hoe vaak het Lowe syndroom voorkomt bij kinderen. Geschat wordt dat één op de 500.000 kinderen in Nederland dit syndroom heeft. Mogelijk komen niet typische vormen van het syndroom vaker voor. Deze worden tegenwoordig door middel van een nieuwe genetische technieken opgespoord.

Bij wie komt het Lowe syndroom voor?
Het Lowe syndroom is al voor de geboorte aanwezig. De eerste klachten ontstaan meestal op de kinderleeftijd.
Het Lowe syndroom komt vooral bij jongens voor.
Waar wordt het Lowe syndroom door veroorzaakt?
Foutje in erfelijk materiaal
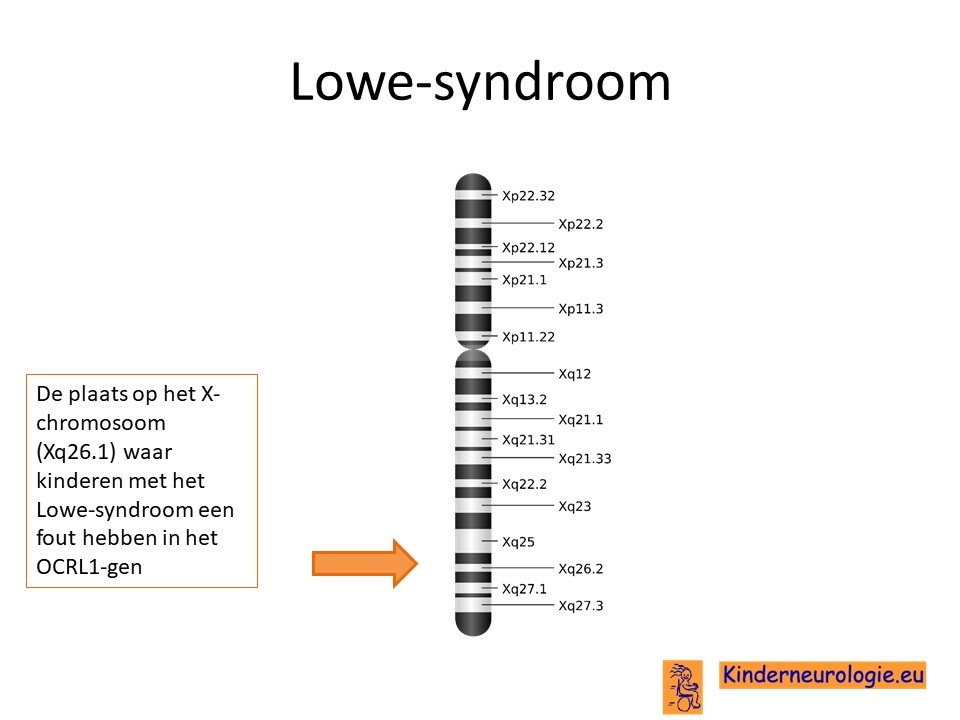
Het Lowe syndroom wordt veroorzaakt door een fout op een stukje materiaal op het
X-chromosoom. Om nog preciezer te zijn op het stukje van het X-chromosoom wat Xq26.1wordt genoemd.
De plaats van deze fout wordt het OCRL-gen genoemd. Soms wordt ook gesproken van OCRL1-gen.
Afwijking op het X-chromosoom.
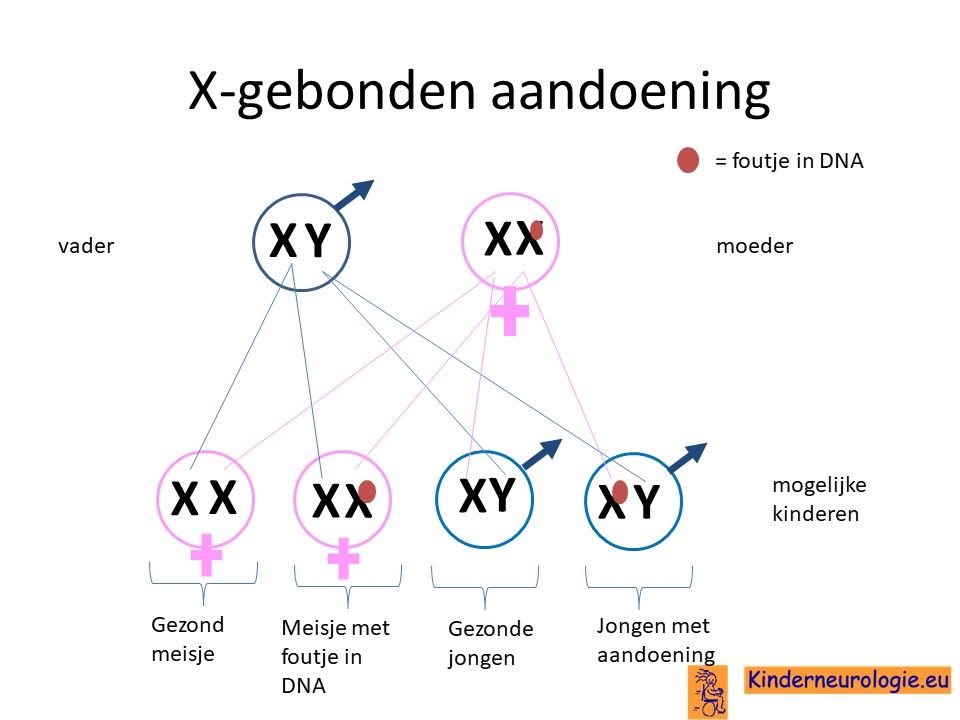
Ieder mens heeft 22 paar chromosomen en twee zogenaamde geslachtschromosomen.
Er bestaan twee typen geslachtschromosomen, een X en een Y chromosoom. Meisjes hebben normaal gesproken twee X-chromosomen, jongens hebben een X en een Y-chromosoom.
Het Lowe syndroom wordt veroorzaakt door een fout op het X-chromosoom. Jongens hebben maar één X-chromosoom, een fout op het X-chromosoom in het OCRL-gen betekent dat zij de klachten zullen krijgen van het Lowe syndroom.
Meisjes met het Lowe syndroom hebben vaak één afwijkend X-chromosoom en een normaal X-chromosoom. Dit maakt dat zij helemaal geen of veel minder en minder ernstige klachten hebben in vergelijking met jongens.
Scheve X-inactivatie
Meisjes hebben 2 X-chromosomen. In elke cel wordt maar een X-chromosoom gebruikt om af te lezen. Het andere X-chromosoom wordt actief gemaakt. Normaal gesproken is in 50% van de cellen het ene X-chromosoom actief en in de andere 50% van de cellen het ander X-chromosoom. Wanneer een van beide X-chromosomen een foutje bevat, dan zal dit X-chromosoom vaker uitgeschakeld worden. In de meeste cellen is het dan normale X-chromosoom actief. Kinderen waarbij in 90% van de cellen het normale X-chromosoom actief is en in 10% van de cellen het afwijkende X-chromosoom zullen nauwelijks klachten hebben als gevolg van het hebben van een foutje in het X-chromosoom in het OCRL-gen. Dit wordt scheve X-inactivatie genoemd.
Bij een deel van de meisjes wordt wel in 50% van de cellen het X-chromosoom met het foutje afgelezen. Deze meisjes zullen dan wel dus wel klachten hebben als gevolg van het hebben van een foutje in het OCRL-gen. Het is mogelijk te onderzoeken hoe de verhouding is tussen cellen waarbij het normale X-chromosoom wordt afgelezen en cellen waarbij het X-chromosoom met de fout wordt afgelezen.
Bij het kind zelf ontstaan
Bij een op de drie kinderen met het Lowe syndroom is de fout in het OCRL-gen bij het kind zelf ontstaan na de bevruchting van de eicel door de zaadcel en niet overgeërfd van een van de ouders. Dit wordt ook wel “de novo” genoemd wordt nieuw betekend.
Geërfd van een ouder
Een ander deel van de kinderen heeft het foutje geërfd van een van de ouders. Meestal van de moeder, omdat vrouwen geen of weinig last hebben van deze fout op het X-chromosoom. Vaak wist de moeder zelf niet dat zij deze fout had op het X-chromosoom.
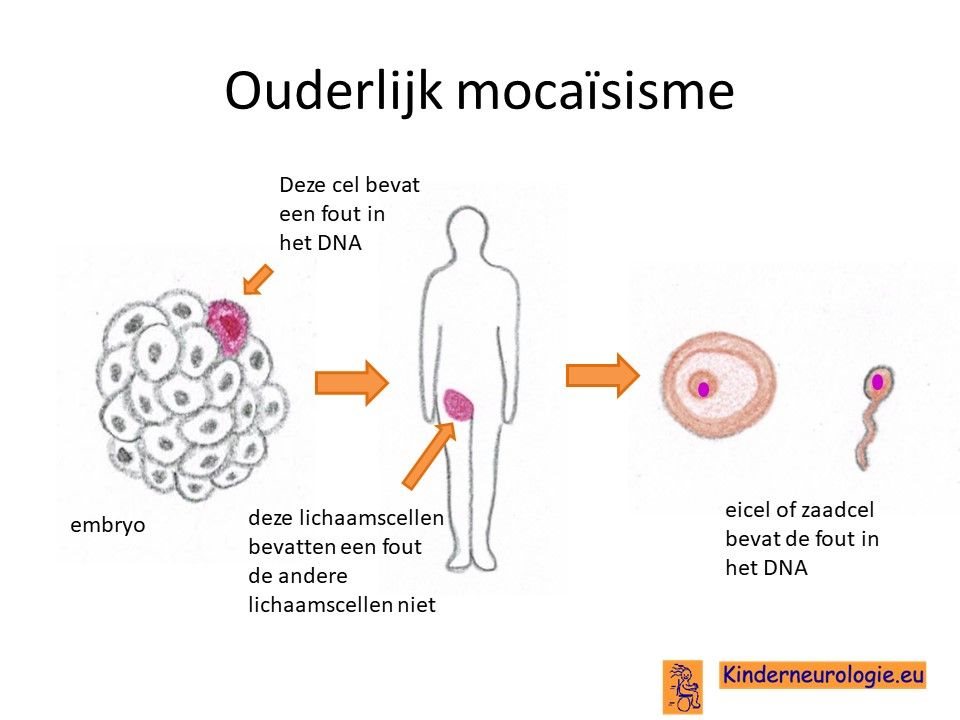
Mocaïsisme
Het kan ook zijn dat er bij een van de ouders sprake is geweest van mocaïsisme. Een deel van de lichaamscellen van de ouder bevat ook de fout in het OCRL-gen, een ander deel van de cellen niet, waardoor de ouder zelf geen klachten heeft. Wanneer de cellen in de eierstok of in de zaadbal de fout bevatten, kan een ouder zonder klachten de aandoening doorgeven aan het kind.
Afwijkend eiwit
Als gevolg van de fout in het DNA wordt een bepaald eiwit niet goed aangemaakt. Dit eiwit wordt het OCRL-eiwit genoemd. Dit eiwit is een enzym (fosfatidylinositol 4,5 bifosfaat-5-fosfatase) genoemd. Dit enzym zet fosfatidylinositol 4,5 bifosfaat (PIP2) om in fosfatidylinositol 4-fosfaat (PIP). Beide zijn belangrijke eiwitten voor het goed werken van actine-polymeren die zorgen voor stevigheid en samenhang tussen verschillende cellen. Ook speelt dit eiwit een belangrijke rol bij het op de juiste plek komen te liggen van lichaamscellen tijdens de prille ontwikkeling van het embryo. Dit proces verloopt bij kinderen met het Lowe syndroom niet goed, waardoor de symptomen horend bij dit syndroom ontstaan. Het OCRL eiwit speelt ook een belangrijke rol bij het vormen van endosomen.
Ogen
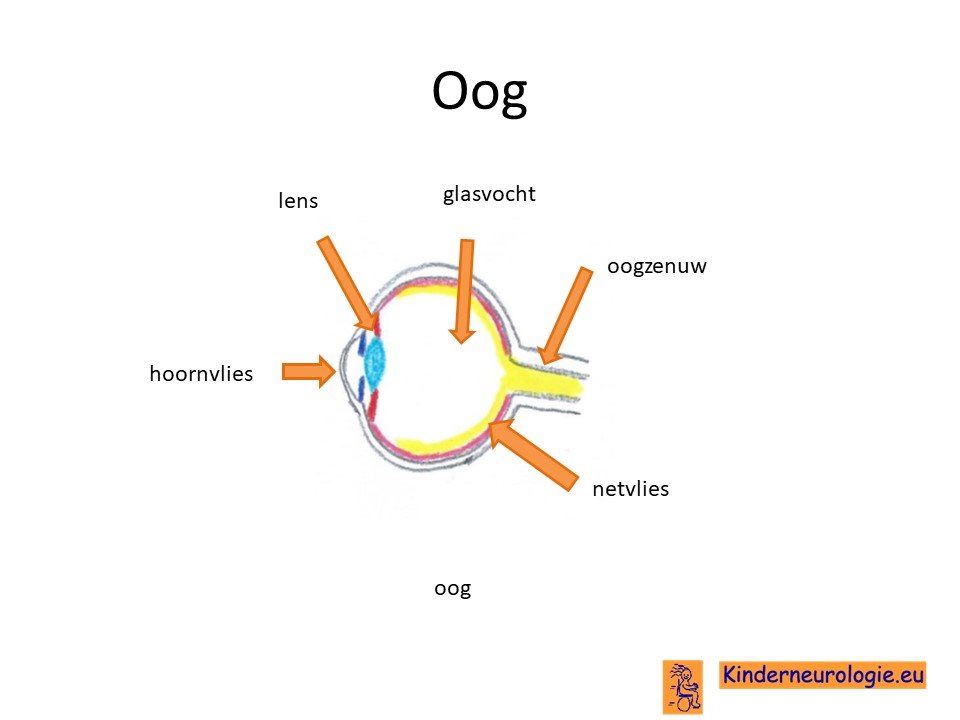
Bijna alle jongens met het Lowe syndroom hebben afwijkingen aan de ogen. De meest voorkomende afwijking is troebeling van de ooglens, ook wel staar genoemd. Dit staar wordt veroorzaakt door afwijkend bewegen van epitheelcellen rondom de lens van het oog.
Ook bij vrouwen die zelf geen klachten hebben kan de oogarts vaak afwijkingen aan de ooglens zien.
Nieren
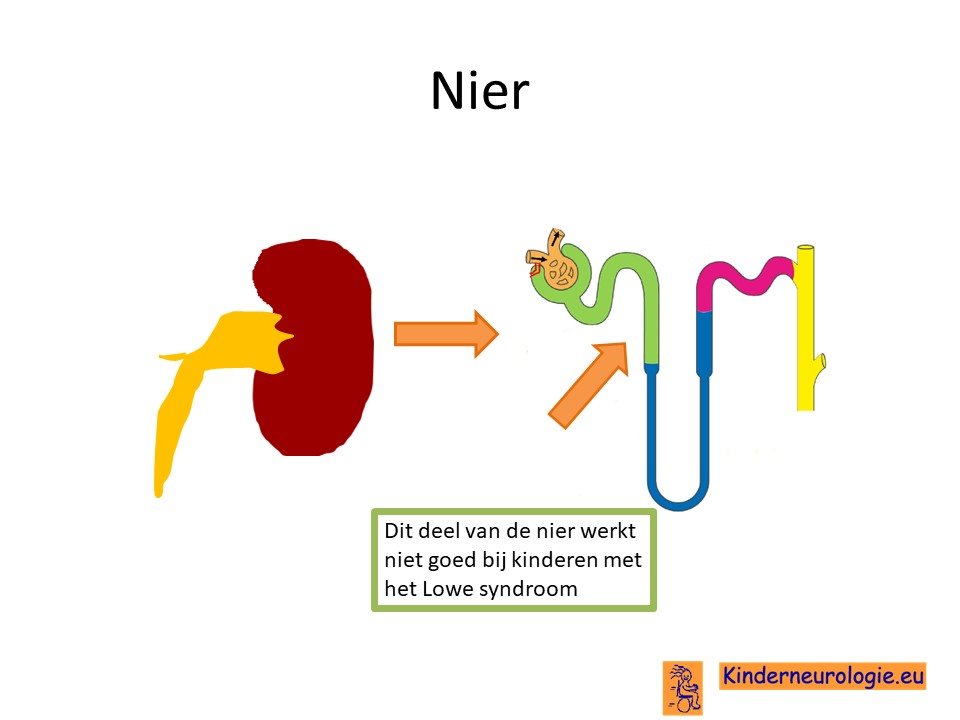
Als gevolg van het hebben van deze aandoening werkt een bepaald onderdeel van de nieren niet goed. Dit deel wordt de proximale niertubulus genoemd. Dit deel van de nier is heel belangrijk om bepaalde stoffen die in de urine terecht zijn gekomen, weer uit de urine te halen en terug te geven aan het lichaam. Dit lukt bij kinderen met het Lowe syndroom niet goed, waardoor zijn belangrijke stoffen via de urine verliezen zoals bicarbonaat, fosfaat, natrium, kalium, calcium, suiker of kleine eiwitten. In het lichaam ontstaat zo een tekort aan deze eiwitten.
Wat zijn de symptomen van het Lowe syndroom?
Variatie in ernst
De hoeveelheid en de ernst van de symptomen die kinderen hebben als gevolg van het hebben van dit syndroom kan erg variëren. Sommige kinderen hebben weinig symptomen, anderen hebben veel meer symptomen. Het valt van te voren niet goed te voorspellen van welke symptomen een kind last zal gaan krijgen.

Lage spierspanning
Kinderen met het Lowe syndroom hebben vaak een lagere spierspanning. Zij voelen slapper aan wanneer ze opgetild worden. Gewrichten kunnen gemakkelijk overstrekt worden. Veel kinderen hebben platvoeten als gevolg van deze lager spierspanning. Met het ouder wordt de spierspanning geleidelijk aan minder laag, maar deze wordt nooit helemaal normaal.
Problemen met drinken
Een deel van de baby’s met het Lowe syndroom heeft problemen met drinken. Ze drinken langzaam en laten de borst of speen vaak los. Het kost vaak veel tijd om baby’s met dit syndroom de borst of de fles te geven. Soms is het nodig om kinderen tijdelijk sondevoeding te geven omdat zij anders niet genoeg voeding binnen krijgen. Met het ouder worden, verloopt het drinken bij de meeste kinderen wel beter.
Ontwikkelingsachterstand
Jongens met het Lowe syndroom ontwikkelen zich langzamer dan kinderen zonder dit syndroom. Kinderen leren later rollen, zitten, staan en lopen dan hun leeftijdsgenoten. De meeste kinderen leren dit allemaal wel, maar op latere leeftijd dan gebruikelijk. Een op de vier jongens leert zelfstandig lopen tussen de leeftijd van 3 en 6 jaar en drie op de vier tussen de is op de leeftijd van 12 jaar in staat om zelfstandig te kunnen lopen. Het lopen gaat vaak houterig. Voor een deel van de kinderen is het te moeilijk om zelfstandig te leren lopen, zij hebben een rolstoel nodig om zich te verplaatsen.
Ook het aanleren van zogenaamde fijn motorische taken zoals tekenen, schrijven, knippen plakken kost vaak meer tijd.
Weinig spierkracht
Jongens met dit syndroom hebben vaak weinig ontwikkelde spieren. Ook kunnen jongens weinig spierkracht ontwikkelen waardoor zij niet sterk zijn.
Geen opwerkbare reflexen
Bij jongens met het Lowe syndroom is het vaak heel moeilijk om reflexen op te wekken tijdens neurologisch onderzoek.
Problemen met praten
Voor veel kinderen met het Lowe syndroom is het moeilijk om te leren praten. De eerste woordjes komen vaak later dan gebruikelijk. Voor een deel van de kinderen met dit syndroom is het niet haalbaar om te leren praten. De meeste kinderen hebben op oudere leeftijd een beperkte woordenschat en vinden het lastiger om goedlopende zinnen te maken. De zinnen die ze maken zijn vaak kort en bevatten weinig woorden. Het begrijpen van taal van anderen gaat kinderen met dit syndroom vaak beter af dan het zelf spreken.
Problemen met leren
Een groot deel van de kinderen met het Lowe syndroom heeft problemen met leren. De mate van problemen met leren kan erg verschillen. Een op de vier kinderen heeft een normale tot laag normale intelligentie met een IQ tussen de 70 en 100. Een op de vier jongens heeft een IQ tussen de 40 en 70 en de helft van de kinderen heeft een IQ onder de 40. De laatste jaren worden dankzij genetische technieken kinderen met mildere vormen van het Lowe syndroom ontdekt die hogere IQ waardes hebben. Kinderen met het Lowe syndroom leren in een langzamer tempo en hebben meer oefening en herhaling nodig om nieuwe kennis te leren.
Epilepsie
De helft van de kinderen met het Lowe syndroom heeft last van epilepsie. De eerste aanvallen ontstaan vaak in de eerste zes levensjaren. Verschillende soorten aanvallen kunnen voorkomen zoals aanvallen met verstijven (tonische aanvallen), aanvallen met schokken (clonische aanvallen) of aanvallen met staren.
Stereotypieën
Veel kinderen met dit syndroom maken graag bewegingen met hun armen en hun handen die vaak terug keren. Zulke bewegingen worden stereotypieën genoemd. Sommige kinderen gaan wapperen met hun handen, anderen maken heen en weer gaande bewegingen met hun lijf, wrijven hun benen tegen elkaar aan (zelfstimulatie) of wrijven voortdurend in hun ogen. Deze bewegingen komen vaak voor wanneer kinderen iets heel leuks of iets spannends gaan doen. Kinderen hebben hier zelf geen last van.
Woedeaanvallen
Jongens met het Lowe syndroom vinden het vaak moeilijk om met boosheid om te gaan. Wanneer ze boos worden, dan worden ze ook heel boos en vinden ze het heel moeilijk om zelf weer uit deze boosheid te komen. Vaak hebben ze de hulp van een volwassene nodig om de boosheid weer kwijt te raken. Tijdens een woedeaanval weten kinderen niet goed wat ze doen, waardoor ze zichzelf of anderen pijn kunnen doen.
Zelfverwonding
Een deel van de kinderen met het Lowe syndroom heeft de neiging zich zelf te verwonden. Kinderen bijten bijvoorbeeld in hun handen of trekken haren uit hun hoofd. Dit gedrag is vaak uiting van frustratie en/of boosheid bij kinderen.
OCD
Jongens met dit syndroom hebben vaker last van dwang. Bepaalde activiteiten moeten in een bepaalde volgorde worden gedaan volgens een vast ritueel. Wanneer dit niet gebeurd kunnen kinderen heel angstig, boos of onrustig worden.
Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.
Kinderen met het Lowe syndroom hebben vaak weinig bijzondere uiterlijke kenmerken.
Kleine lengte
Kinderen met het Lowe syndroom groeien minder hard dan hun leeftijdsgenoten. Hierdoor zijn ze kleiner. Volwassen mannen met het Lowe syndroom hebben een gemiddelde lengte van 1 meter en 55 centimeter.
Laag gewicht
Jongens met het Lowe syndroom hebben vaak een laag gewicht. Ook wanneer ze goed eten, komen ze vaak maar weinig aan in gewicht.
Problemen met zien
Een groot deel van de jongens met het Lowe syndroom heeft last van staar. De lens is dan niet helder, maar troebel waardoor jongens met dit syndroom slecht kunnen zien. Staar wordt ook wel cataract genoemd. Een groot deel van de jongens is door de staar in staat 20% te zien van andere kinderen kunnen zien. Een klein deel van de jongens heeft minder last van de staar en een beter gezichtsvermogen.
De helft van de kinderen heeft daarnaast ook nog een verhoogde oogboldruk, dit wordt glaucoom genoemd. Ook dit glaucoom kan zorgen voor problemen met zien. Als gevolg van de verhoogde oogboldruk kunnen de ogen groter worden dan gebruikelijk. Scheelzien komt vaker voor bij jongens met dit syndroom. Ook maken de ogen vaak schokkende bewegingen, dit wordt nystagmus genoemd.
Daarnaast heeft een klein deel van de kinderen nog andere oogafwijkingen: te kleine ogen, te diep liggende ogen, netvliesafwijking of onregelmatigheden van het hoornvlies (keloïd) die ook kunnen zorgen voor problemen met zien.

Gebit
De tanden en kiezen van jongens met het Lowe syndroom zijn vaak minder mooi ontwikkeld. De tanden en kiezen gaan gemakkelijk los zitten in de kaak. De kwaliteit van de tanden is vaak minder goed, waardoor gemakkelijker gaatjes in de tanden en kiezen ontstaan. In de kaak kunnen cystes voorkomen.
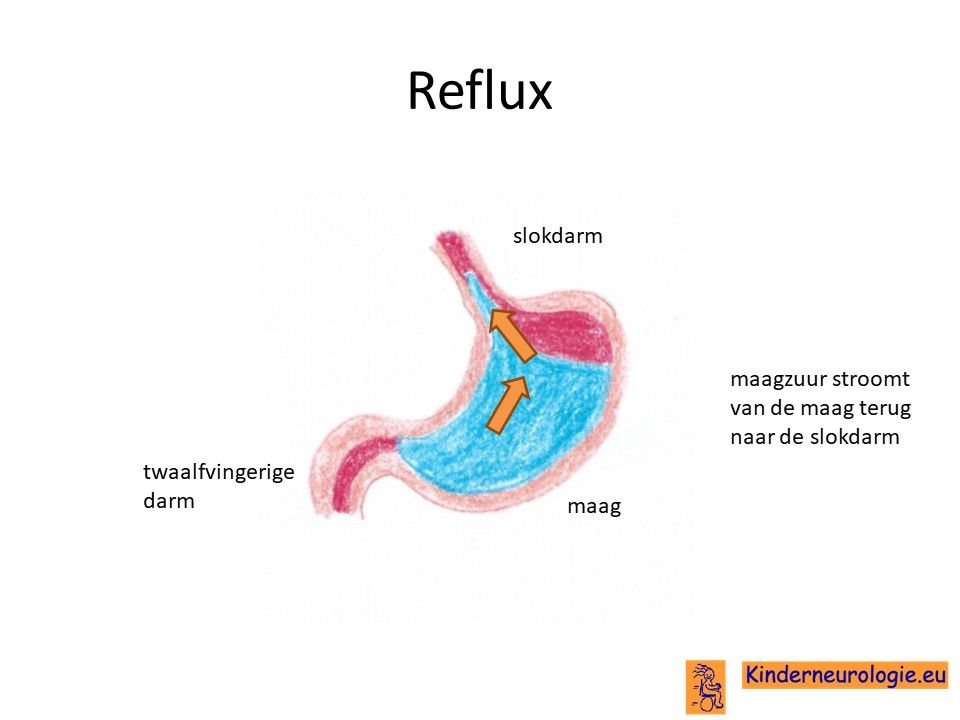
Reflux
Kinderen met dit syndroom hebben vaak last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Door het zuur kan de slokdarm geïrriteerd en ontstoken raken. Wanneer dit niet tijdige ontdekt en behandeld wordt, kan dit zorgen voor het spuug met daarin bloedsliertjes.
Kwijlen
Kinderen met dit syndroom hebben gemakkelijk last van kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond, waardoor het speeksel gemakkelijk uit de mond loopt.
Problemen met de nieren
Bij een groot deel van de jongens werken de nieren niet goed. De nieren zijn niet goed in staat om bepaalde stoffen te filteren en terug te halen uit de gevormde urine. Daardoor verliezen kinderen met het Lowe syndroom belangrijke eiwitten in de urine en krijgen zij een tekort aan bepaalde eiwitten in het lichaam. Deze nieraandoening wordt Fanconi anemie genoemd.
Ook raakt de nier geleidelijk aan steeds meer beschadigd waardoor nier steeds slechter zijn ontgiftende werking kan doen. Jongens met dit syndroom hebben een verhoogde kans op het ontstaan van nierstenen. Nierstenen kunnen zorgen voor bloed in de urine en hevige buikpijnaanvallen.

Verstopping van de darmen
Verstopping van de darmen komt vaak voor bij kinderen met dit syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen. Dit kan buikpijnklachten geven.
Niet ingedaald balletjes
Bij een groot deel van de jongentjes zitten de balletjes niet in het balzakje maar bijvoorbeeld in de lies of nog in de buikholte. Dit wordt cryptorchisme genoemd.

Puberteit
De puberteitsontwikeling kan wat later op gang komen bij jongens met het Lowe syndroom, maar verloopt verder net als bij kinderen zonder dit syndroom.
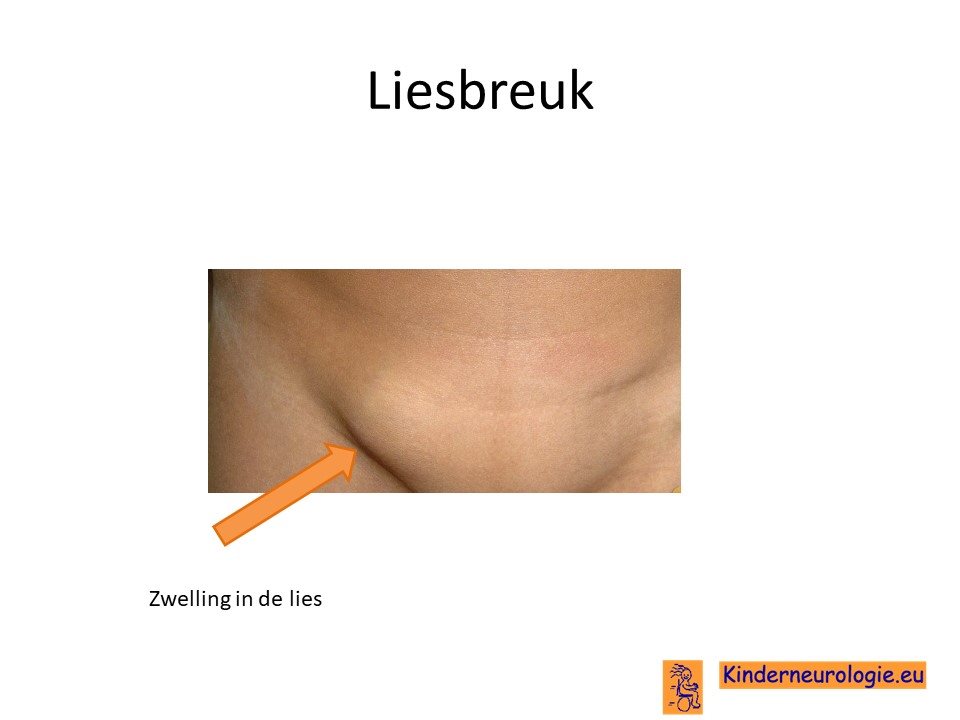
Liesbreuk
Een deel van de kinderen met het Lowe syndroom heeft een liesbreuk. Dit is te zien en te voelen als een bult in de lies. Vaak hebben kinderen hier geen last van, soms zorgt de liesbreuk voor pijnklachten.
Scoliose
De helft van de kinderen met het Lowe syndroom krijgt een zijwaartse verkromming van de rug. Dit wordt een scoliose genoemd. Van een milde scoliose zullen kinderen zelf geen last hebben. Toename van de scoliose kan zorgen voor het ontstaan van pijnklachten in de rug en problemen met zitten en staan. Naast scoliose kan ook een versterkte voorwaartse verkromming boven in de rug voorkomen. Hierdoor krijgen kinderen een voorovergebogen houding. Dit wordt ook wel kyfose of bochel genoemd. De wervels van jongens met het Lowe syndroom zijn vaak platter dan gebruikelijk.
Lage botdichtheid
Als gevolg van de afwijkingen aan de nieren en het verlies van calcium en fosfaat hebben jongens met het Lowe syndroom vaak een lage botdichtheid. Hierdoor krijgen jongens gemakkelijker een botbreuk die vaak moeilijk weer wil genezen.
X-benen
Een groot deel van de jongens heeft zogenaamde X-benen. De knieën zijn naar elkaar toe. Dit kan problemen geven met lopen.
Gewricht uit de kom
Bij jongens met het Lowe syndroom schieten de gewrichten vaak gemakkelijker uit de kom. Dit wordt bij jongens met dit syndroom nog al eens gezien bij de heupen en de knieën.
Gewrichtsontsteking
Ook hebben jongens met dit syndroom gemakkelijker last van dikke gezwollen gewrichten. Dit kan zorgen voor pijnklachten. Dit wordt vaak gezien in de vingers en handen. Door de gezwollen gewrichten kan het moeilijk zijn de vingers te strekken. Ook kunnen bultjes onder huid voorkomen.
Cystes in de huid
Jongens met het Lowe syndroom kunnen last krijgen zachte zwellingen als gevolg van cystes in de huid. Dit wordt vaak gezien op het hoofd, in de mond, laag op de rug of bij de billen. Deze cystes kunnen zorgen voor pijnklachten. Soms raken ze ontstoken, ze zien er dan rood uit en voelen extra pijnlijk aan.
Problemen met de bloedstolling
Bij jongens met het Lowe syndroom komen problemen met de bloedplaatjes voor. Dit kan maken dat jongens langer blijven bloeden wanneer zij een wond of bloedneus hebben of een operatie hebben ondergaan.
Infecties
Kinderen met het Lowe syndroom zijn gevoelig voor infecties van de luchtwegen en van de oren.
Meisjes
Meisjes hebben meestal niet of nauwelijks last van bovenstaande symptomen. Wel kan de oogarts bij meisjes met dit syndroom zien dat de lens minder helder is dan gebruikelijk. Meisjes hebben ook een milde vorm van staar, ook wel grijze staar genoemd. De afwijkingen zitten vooral aan de achterzijde van de lens, Soms hebben meisjes daar last van, maar vaak ook niet.
Hoe wordt de diagnose Lowe syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van het kind met een ontwikkelingsachterstand, staar aan de ogen en nierproblemen kan aan de diagnose Lowe syndroom worden gedacht. Meestal zal aanvullend onderzoek nodig zijn om de juiste diagnose te stellen.
Bloedonderzoek
Bij routine bloedonderzoek worden bij kinderen met het Lowe syndroom vaak bijzonderheden gevonden. Vaak zijn de waardes van de stoffen LDH, CK, AF, totaal eiwit en ASAT verhoogd. De waardes van natrium, kalium, calcium, fosfaat, vit D en carnitine kunnen verlaagd zijn. Bij een op de vijf jongens is er sprake van een tekort aan bloedplaatjes en of een verminderde werking van de bloedplaatjes.
Urineonderzoek
In de urine worden te veel eiwitten (oa albumine en aminozuren) gevonden. Dit kan door middel van een stickje worden aangetoond en ook met urine onderzoek. Ook wordt in de urine te veel bicarbonaat en fosfaat gevonden.
Genetisch onderzoek
Wanneer aan de diagnose gedacht wordt, kan door middel van gericht genetisch onderzoek op bloed naar het voorkomen van een de bekende fouten in het DNA die het Lowe syndroom kan veroorzaken.
Vaak worden ook alle chromosomen tegelijkertijd onderzocht (zogenaamd Array onderzoek), soms kan op deze manier de diagnose Lowe syndroom worden gesteld wanneer er een stuk van het X-chromosoom mist precies op de plek waar een van de betrokken genen ligt.
Tegenwoordig zal door middel van een nieuwe genetische techniek (exome sequencing genoemd) ook de juiste diagnose gesteld kunnen worden zonder dat er specifiek aan gedacht was of naar gezocht is.

MRI-scan
Bij kinderen met een ontwikkelingsachterstand zal vaak een MRI scan gemaakt worden om te kijken of er bijzonderheden aan de hersenen te zien zijn. Bij kinderen het Lowe syndroom zijn de hersenholtes vaak groter dan gebruikelijk. De witte stof kan een te witte kleur hebben. In de hersenen kunnen cystes gezien worden rondom de hersenholtes.
Stofwisselingsonderzoek
Bij kinderen met een ontwikkelingsachterstand wordt ook vaak onderzoek gedaan naar het voorkomen van stofwisselingsziekten. Meestal gebeurt dit door onderzoek van de urine of door onderzoek van het bloed. Bij kinderen met het Lowe syndroom worden hierbij vaak afwijkingen gevonden in de vorm van verhoogde hoeveelheid aminozuren en kleine eiwitten in de urine.
EEG
Wanneer kinderen met het Lowe syndroom epilepsieaanvallen krijgen zal er meestal een hersenfilm (EEG) gemaakt gaan worden. Op deze hersenfilm kan epileptiforme activiteit te zien zijn, dit is niet specifiek voor dit syndroom. Vaak is ook op het EEG te zien dat de hersenen te traag werken, maar dit wordt ook bij andere aandoeningen gezien.
Oogarts
Kinderen met het Lowe syndroom worden gezien door de oogarts. De oogarts kan zien dat er sprake is van staar. Ook zal de oogarts regelmatig de oogboldruk meten. De oogarts kan ook vast stellen of er aanwijzingen zijn voor afwijkingen van het hoornvlies of het netvlies.

ECHO buik
Door middel van ECHO onderzoek van de buik kan gekeken worden of er aanwijzingen zijn voor cystes of stenen in de nieren.
ECHO/foto heupen
Door middel van een ECHO van de heupen bij jonge kinderen of een foto van de heupen bij kinderen vanaf de leeftijd van twee jaar kan beoordeeld worden of er sprake is van heupdysplasie.
Foto van de botten
Op een foto van de botten kunnen zogenaamde rickets te zien zijn. Ook kan een foto gebruikt worden wanneer er gedacht wordt aan een botbreuk.
DEXA-scan
Door middel van een DEXA-scan kan de botdichtheid worden gemeten.
Hoe wordt het Lowe syndroom behandeld?
Geen genezing
Er is geen behandeling die het Lowe syndroom kan genezen. De behandeling is er op gericht om het kind er zo goed mogelijk leren omgaan met de gevolgen die het hebben van dit syndroom heeft.
Ogen
Bij de meeste jongens is het nodig om de ooglens door middel van een operatie te verwijderen. Vaak moet deze operatie al op de leeftijd van een paar maanden plaats vinden. Jongens krijgen dan een sterke bril om de functie van de lens over te nemen. Lenzen worden ontraden, omdat deze vaak zorgen voor beschadiging van het kwetsbare hoornvlies.
Het plaatsen van kunstlenzen pakt vaak niet goed uit bij jongens met dit syndroom, vanwege de verhoogde oogboldruk die ze vaak na verwijderen van de eigen lens ontwikkelen.
Verhoogde oogboldruk kan behandeld worden met medicijnen. Vaak helpt dit ook niet voldoende en is ook hiervoor een operatie nodig om de druk in het oog te verlagen.

Aangepaste voeding
Jongens met het Lowe syndroom verliezen via de nieren vaak belangrijke voedingsstoffen waardoor ze gemakkelijk een tekort aan bepaalde voedingsstoffen kunnen krijgen. Vaak moeten deze stoffen in medicijn vorm worden toegediend om tekorten aan te vullen. Zo hebben veel kinderen extra natrium en kalium nodig, bicarbonaat, fosfaat en vitamine D. Ook kunnen kinderen extra calorieën nodig hebben om voldoende aan te komen in gewicht. Een diëtiste kan dit precies berekenen. Soms hebben kinderen tijdelijk sondevoeding nodig om voldoende voeding binnen te krijgen.
Kindernefroloog
Kinderen met het Lowe syndroom worden regelmatig gezien door de kindernefroloog die de werking van de nieren controleert.
Kinderendocrinoloog
Een deel van de kinderen heeft baat bij een behandeling met groeihormoon. Dit wordt gegeven door een kinderendocrinoloog.
Fysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kindje zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt.
Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Sommige kinderen hebben baat bij een speciale speen (special need speen) waardoor het drinken uit de fles beter verloopt. Moeders kunnen borstvoeding kolven, zodat kinderen op deze manier toch borstvoeding als voeding kunnen krijgen via de fles.
Ook kan de logopediste helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze nog geen woorden kunnen gebruiken. Sommige kinderen hebben baat bij een spraakcomputer.
Ergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. Ook kan de ergotherapeut advies geven over materialen die de ontwikkeling van een kind kunnen stimuleren.
Wanneer schrijven lastig wordt, kan het bijvoorbeeld helpen om te schrijven met een dikkere pen. Ook bestaat er bestek met dikkere handvaten die gemakkelijker vast te houden zijn en zijn er hulpmiddelen om kleding zelf aan te kunnen trekken als dat lastig gaat.
Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy, een rolstoel, steunzolen of aangepaste schoenen.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later op dezelfde manier onderwijs te gaan volgen.
School
Een deel van de kinderen waarbij de ontwikkeling normaal verloopt, volgt vaak regulier onderwijs. Kinderen met een ontwikkelingsachterstand volgen vaak speciaal onderwijs. In het speciaal onderwijs zijn de klassen kleiner en kan het lesprogramma meer afgestemd worden op de mogelijkheden van het kind. Vaak volgen kinderen MLK (moeilijk lerend) of ZMLK (zeer moeilijk lerend) onderwijs.
Voor een deel van de kinderen is het niet haalbaar om onderwijs te volgen. Zij gaan naar een dagcentrum waar kinderen een dagprogramma volgen.
Orthopedagoog
Een orthopedagoog kan ouders tips en adviezen geven hoe om gaan met problemen met bijvoorbeeld boos worden of zich zelf verwonden.
Kinder- en jeugdpsychiater
Een kinder- en jeugdpsychiater kan advies geven hoe om te gaan met gedragsproblemen zoals woede aanvallen of dwangklachten. Soms is het nodig om gedrag regulerende medicatie zoals risperidon of aripiprazol voor prikkelovergevoeligheid te geven.
Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet.
Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen. Soms lukt dit vrij gemakkelijk met een medicijn, maar bij een deel van de kinderen is het niet zo eenvoudig en zijn combinaties van medicijnen nodig om de epilepsie aanvallen zo veel mogelijk of helemaal niet meer te laten voorkomen.
Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaat geen duidelijk voorkeursmedicijn. Medicijnen die vaak gebruikt worden zijn natriumvalproaat (Depakine ®), levetiracetam (Keppra ®), clobazam (Frisium ®) en zonisamide (Zonegran®).
Bij een deel van de kinderen zal het niet lukken om de epilepsieaanvallen met medicijnen onder controle te krijgen. Dit komt vaker voor bij kinderen met type 2 Lowe syndroom. Er bestaan ook andere behandelingen die een goed effect kunnen hebben op de epilepsie, zoals een ketogeen dieet, een nervus vagusstimulator, of een behandeling met methylprednisolon Ook een combinatie van deze behandelingen met medicijnen die epilepsie onderdrukken is goed mogelijk.

Behandeling slaapproblemen
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen. Soms wordt het medicijn promethazine gebruikt om kinderen beter te kunnen laten slapen. Het is altijd belangrijk om uit te sluiten dat epilepsie de oorzaak is van de slaapproblemen, in geval van epilepsie is epilepsie behandeling nodig.

Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine, omeprazol of esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen. Dit wordt een Nissen-operatie genoemd.
Kwijlen
Kwijlen kan verminderen door kinderen er bewust van te maken dat ze hun speeksel moeten doorslikken. Ook kunnen oefeningen waarbij geoefend wordt om de mond te sluiten helpen.
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie nodig zijn om er voor zorgen dat kinderen minder kwijlen. Per kind zullen de voor- en nadelen van elke behandeling moeten worden afgewogen.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

Kinderuroloog
Wanneer de balletjes niet goed indalen, dan kan de kinderuroloog door middel van een operatie er voor zorgen dat de balletjes wel in het balzakje komen te liggen. Deze operatie wordt meestal uitgevoerd tussen de leeftijd van 9 en 18 maanden.
Scoliose
De mate van zijwaartse kromming van de wervelkolom moet goed in de gaten gehouden worden. Wanneer de kromming te erg wordt, kan dit problemen geven voor het goed kunnen staan en zitten en de ademhaling beïnvloeden. Wanneer de verkromming te erg wordt, kan verdere verkromming tegengegaan worden door een korset. Indien een korset onvoldoende werkt, is soms een operatie nodig waarbij de wervelkolom wordt vastgezet zodat de verkromming niet meer toe zal kunnen nemen.
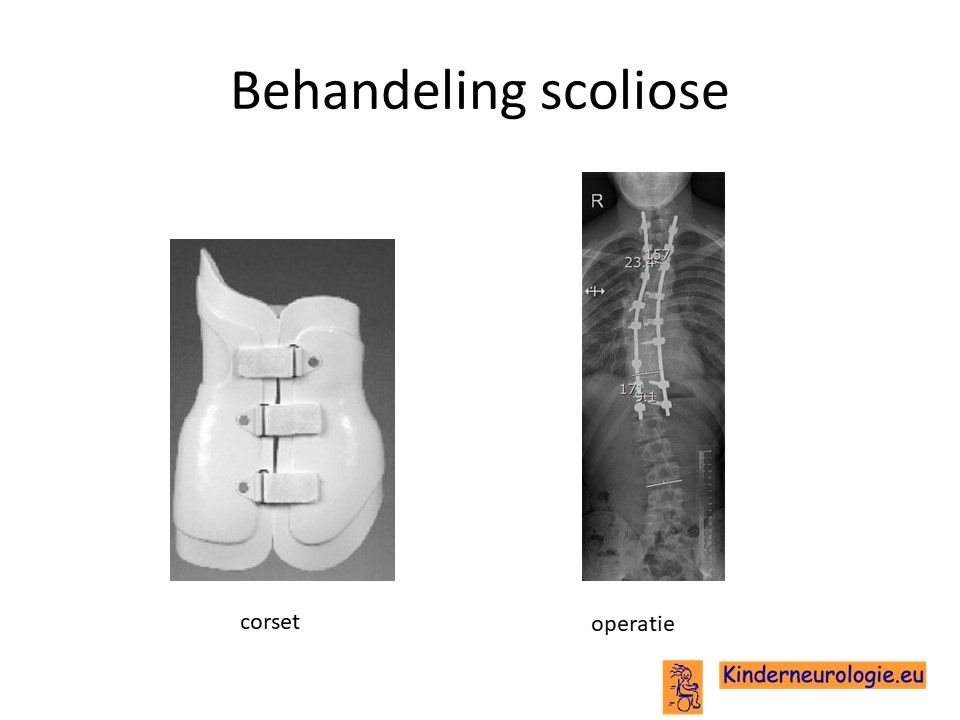
Verbeteren botdichtheid
Kinderen met het Lowe syndroom kunnen extra calcium, fosfaat en/of vitamine D nodig hebben om hun botdichtheid te verbeteren. Wanneer dit onvoldoende effect heeft kunnen ook andere medicijnen nodig zijn om de botdichtheid op peil te houden.

Tandarts
Kinderen met het Lowe syndroom worden vaak extra gecontroleerd door de tandarts. Er bestaan speciale tandartsen die zich gespecialiseerd hebben in de tandheelkundige zorg van kinderen met een ontwikkelingsachterstand omdat dit vaak speciale aanpak en extra tijd vraagt.
De tandarts bekijkt of een fluor behandeling nodig is om gaatjes in de tanden en kiezen te voorkomen.
Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen).
Alert op verhoogd bloedingsrisico
Het is belangrijk dat de behandelaar in geval van een operatie of tandheelkundige behandeling op de hoogte is van het verhoogde risico op aanhoudend bloedverlies na de operatie of behandeling.
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is.

Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het Lowe syndroom.
Wat betekent het hebben van het Lowe syndroom voor de toekomst?
Blijvende problemen
Het Lowe syndroom is een ziekte waarbij kinderen beperkt zijn in hun ontwikkelingsmogelijkheden. De mate van ontwikkelingsachterstand verschilt van kind tot kind. Dit bepaalt ook de mate waarin kinderen later in staat zijn om zelfstandig te functioneren. Voor sommige kinderen is dit haalbaar, anderen zullen in meer of mindere mate begeleiding nodig hebben in het dagelijks leven.
Nieren
De problemen met de nieren nemen vaak geleidelijk aan toe met het ouder worden. Op een gegeven moment vaak tussen de puberteit en de leeftijd van 40 jaar werken de nieren helemaal niet meer en zal niervervangende therapie nodig zijn, zoals bijvoorbeeld dialyse om de functie van de nieren over te nemen. Ook een niertransplantatie is een optie.
Levensverwachting
De levensverwachting van kinderen met het Lowe syndroom is beperkt. Gemiddeld worden mannen met dit syndroom 40 jaar. Dat is een gemiddelde en betekent dat sommige mannen minder oud en andere ouder worden. De laatste jaren zijn er kinderen ontdekt met mildere vormen van het Lowe syndroom die naar verwachting ouder kunnen worden.
Reden van overlijden zijn vaak nierfalen of een levensbedreigende longontsteking.
Kinderen krijgen
De meeste mannen met het Lowe syndroom zullen gezien hun ontwikkelingsmogelijkheden en medische problemen zelf geen kinderen krijgen. Wanneer een man met het Lowe syndroom kinderen krijgt dan hebben zijn zoons 0% kans om het Lowe syndroom te krijgen (zij krijgen van hun vader het Y-chromosoom) en zal 100% van de dochters draagster zijn van het Lowe syndroom.
Wanneer een vrouw die draagster is, kinderen krijgt dan hebben haar zoons 50% kans om het Lowe syndroom te krijgen en haar dochters 50% kans om draagster te zijn.
Hebben broertjes en zusjes ook een verhoogde kans om ook het Lowe syndroom te krijgen?
Hoewel het Lowe syndroom wordt veroorzaakt door een fout in het erfelijke materiaal, heeft maar een klein deel van de kinderen dit foutje overgeërfd van de ouders. Bij het merendeel van de kinderen is het foutje ontstaan na de bevruchting van eicel en zaadcel. Broertjes en zusjes zullen nauwelijks verhoogde kans hebben om zelf ook het Lowe syndroom te krijgen.
Een enkele keer is het foutje in het erfelijk materiaal wel overgeërfd, meestal van de moeder omdat moeders geen of weinig klachten hebben als gevolg van het hebben van deze fout. In dat geval hebben broertjes van kinderen met het syndroom van Lowe een vergrote kans tot maximaal 50% om ook het syndroom te krijgen. Meisjes hebben 50% kans om draagster te zijn en milde klachten te krijgen.
Een klinisch geneticus kan hier mee informatie over geven.
Prenatale diagnostiek
Wanneer het foutje in het erfelijk materiaal bekend is, is het mogelijk tijdens een volgende zwangerschap prenatale diagnostiek te verrichten naar het voorkomen van het Lowe syndroom door middel van een vlokkentest of een vruchtwaterpunctie. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).

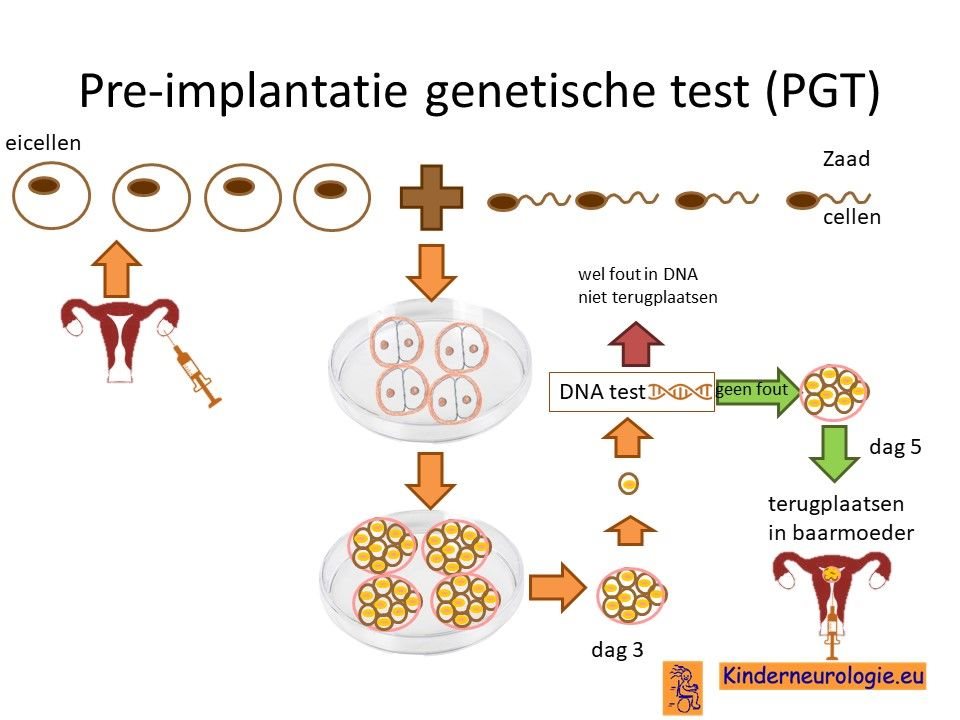
Preïmplantatie Genetische Diagnostiek (PGD)
Stellen die eerder een kindje hebben gehad met het Lowe syndroom en waarbij de moeder draagster is, kunnen naast prenatale diagnostiek ook in aanmerking voor preïmplantatie genetische diagnostiek(PGD.) Bij PGD wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van het Lowe syndroom. Alleen embryo’s zonder de aanleg voor het Lowe syndroom, komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgdnederland.nl.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links en verwijzingen
www.erfelijkheid.nl
(site met informatie over erfelijke aandoeningen)
Referenties
- The 5-phosphatase OCRL in Lowe syndrome and Dent disease 2. De Matteis MA, Staiano L, Emma F, Devuyst O. Nat Rev Nephrol. 2017;13:455-470
- The oculocerebrorenal syndrome of Lowe: an update. Bökenkamp A, Ludwig M. Pediatr Nephrol. 2016;31:2201-2212
- Lowe syndrome/Dent-2 disease: A comprehensive review of known and novel aspects. Recker F, Reutter H, Ludwig M. J Pediatr Genet. 2013;2:53-68.
Laatst bijgewerkt 11 september 2019
auteur: JH Schieving
