Wat is het Cowden syndroom?
Het Cowden syndroom is een erfelijke aangeboren aandoening waarbij kinderen en volwassenen een combinatie aan problemen kunnen krijgen zoals een groot hoofd en een grote lengte, lage spierspanning en een verhoogd risico hebben op het krijgen van goedaardige en kwaadaardige celwoekeringen op diverse plaatsen in het lichaam.
Hoe wordt het Cowden syndroom ook wel genoemd?
Het Cowden syndroom is genoemd naar de eerste patiënt die met dit syndroom beschreven is.
PTEN hamartoom-tumor syndroom
Op dit moment is de officiële naam voor het Cowden syndroom PTEN hamartoom-tumor syndroom afgekort als PHTS. PTEN-gen is de plaats waar in het erfelijk materiaal een foutje zit bij kinderen en volwassenen met dit syndroom. Hamartoom is het medische woord voor een goedaardige woekering van cellen en tumor voor een kwaadaardige woekering van cellen.
Omdat veel patiënten dit een lange naam vinden, wordt in de praktijk toch het meest de term Cowden syndroom genoemd.
PTEN-opathie
Soms wordt de tegenwoordig ook de term PTEN-opathie gebruikt. Pathie betekent ziekte. PTEN-opathie betekent ziektes die veroorzaakt worden door een veranderde werking van het PTEN-gen.
Multiple hamartoom syndroom
Het Cowden syndroom wordt ook wel multipele hamartomen syndroom genoemd. De term multipele betekent meerdere, hamartomen is de medische term voor celwoekeringen. Dit wordt ook wel afgekort als MHAM.
Bannayan-Riley-Ruvalcaba syndroom
Vroeger werd dit syndroom als een apart syndroom beschreven. Later bleek dat dit syndroom ook veroorzaakt wordt door een foutje in het PTEN-gen, het meest voorkomende foutje bij kinderen en volwassenen met het Cowden syndroom. Tegenwoordig wordt deze term, die ook moeilijk uitspreekbaar is, dan ook niet meer gebruikt en krijgen kinderen en volwassenen met dit syndroom ook de naam Cowden syndroom.
Overgrowth syndroom
Het Cowden syndroom behoort tot een groep aandoeningen die overgrowth syndroom wordt genoemd. Dit is een groep aandoeningen waarbij kinderen een hoog geboortegewicht hebben en harder groeien in lengte, gewicht en/of schedelomtrek dan hun leeftijdsgenoten. Andere overgrowth syndromen zijn bijvoorbeeld het Beckwith Wiedemann syndroom , het CHD8-syndroom, het Sotos syndroom of het PIK3C1-syndroom.
10q23 microdeletie syndroom
Het Cowden syndroom kan ook het gevolg zijn van het 10q23 microdeletie syndroom genoemd. Deze kinderen missen een stukje van chromosoom 10 die 10q23 wordt genoemd.
Kinderen met het 10q23 microdeletie syndroom hebben vaak meer symptomen dan kinderen met alleen een verandering in het PTEN-gen, omdat kinderen met het microdeletie syndroom ook nog andere genen kunnen missen die een rol spelen bij de ontwikkeling. Een van de genen die ook kan missen is het BMPR1A-gen. Kinderen die dit stukje DNA missen zijn extra gevoelig voor het krijgen van poliepen in de darmen, bij de kinderen kunnen de poliepen al op kinderleeftijd ontstaan. Het missen van het BMPR1A-gen zorgt namelijk voor een aandoening die juveniele polyposis coli wordt genoemd.
Hoe vaak komt Cowden syndroom voor?
Cowden syndroom is een zeldzame ziekte en komt ongeveer bij één op de 200.000 mensen voor in Nederland. Omdat het Cowden syndroom relatief onbekend is, zal de diagnose bij een deel van de mensen die dit syndroom wel hebben nog niet gesteld zijn. Naar alle waarschijnlijkheid komt het Cowden syndroom dus vaker voor. Vooral mensen met het Cowden die syndroom die nauwelijks klachten hebben, zullen geen dokter bezoeken en bij hen zal de diagnose dan ook niet gesteld worden.
Het Cowden syndroom komt even vaak bij jongens als bij meisjes voor.

Bij wie komt het Cowden syndroom voor?
Het Cowden syndroom is al voor de geboorte aanwezig. Het grotere hoofd en de lagere spierspanning, vallen al op tijdens het eerste levensjaar. Toch duurt het vaak wel een paar jaar voordat de juiste diagnose wordt gesteld.
Wat is de oorzaak van het Cowden syndroom?
Fout in erfelijk materiaal
Cowden syndroom wordt veroorzaakt door een fout in het erfelijk materiaal. Dit erfelijk materiaal wordt DNA genoemd. Bij het Cowden syndroom is er sprake van een fout op het zogenaamde 10e chromosoom in het PTEN-gen.

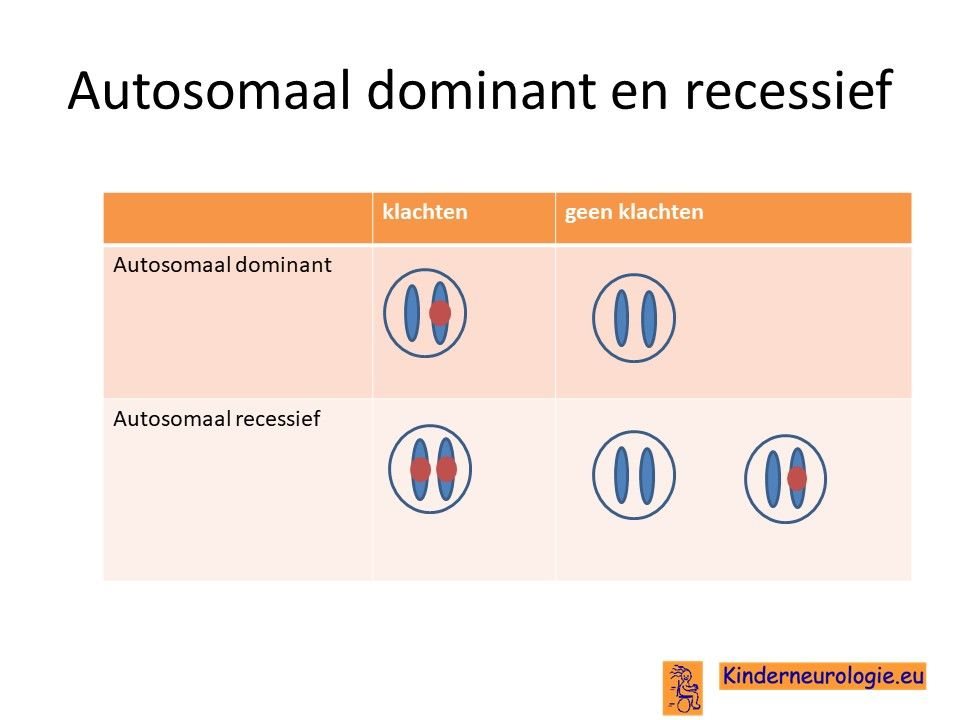
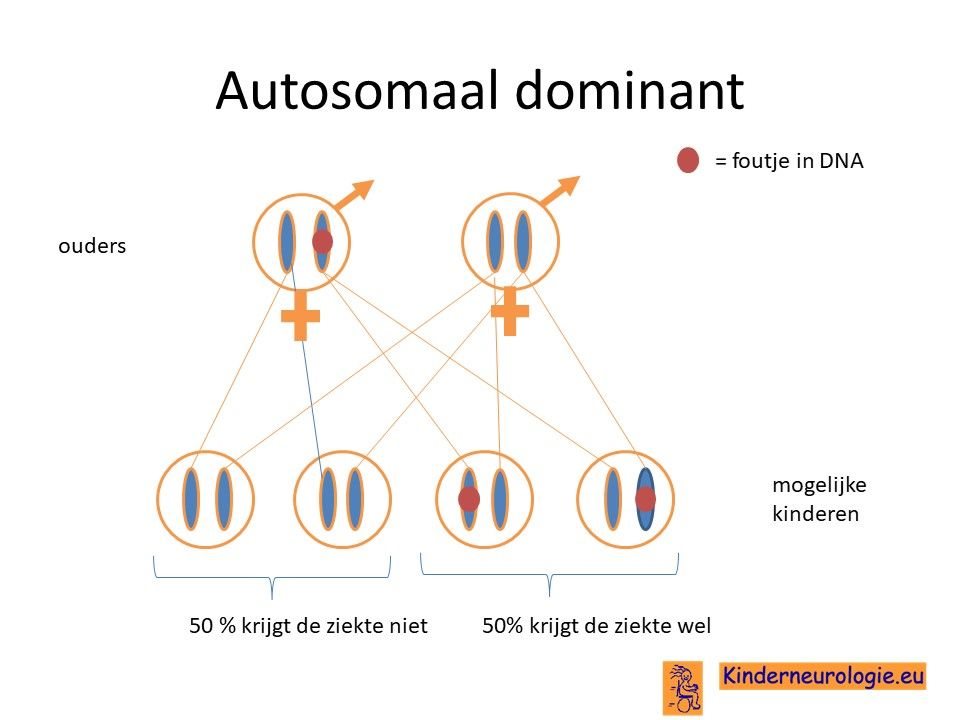
Autosomaal dominant
Het foutje in het DNA is een zogenaamd autosomaal dominante fout. Dat wil zeggen dat een fout op een van de twee chromosomen die een kind heeft in een gen al voldoende is om de aandoening te krijgen. Dit in tegenstelling tot een autosomaal recessief foutje waarbij kinderen pas klachten krijgen wanneer beide chromosomen een foutje bevatten.
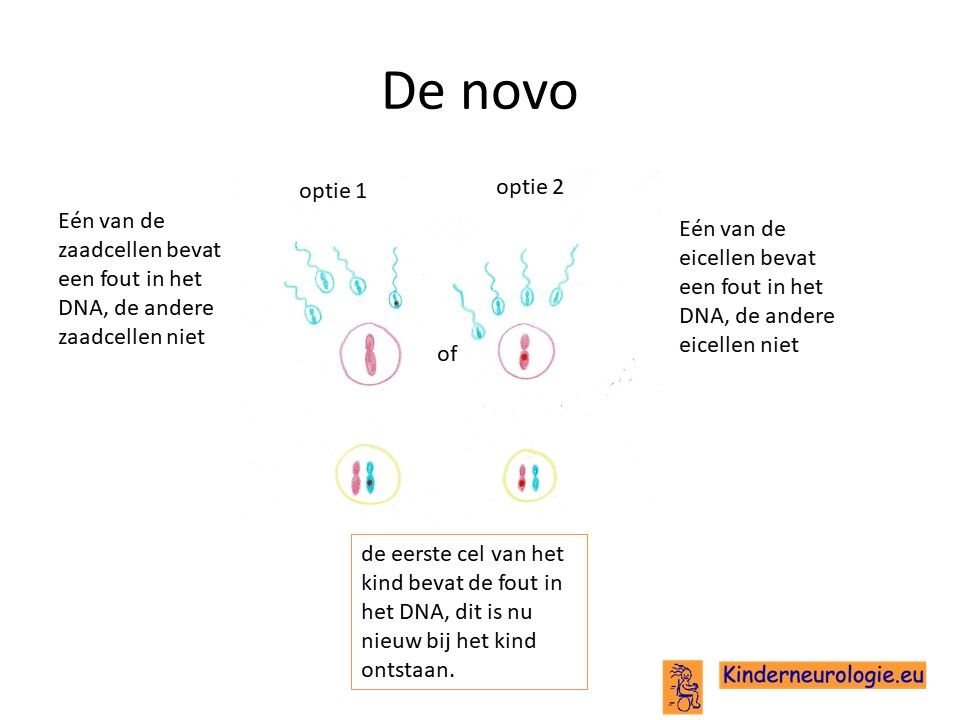
Bij het kind zelf ontstaan
Bij de helft van de kinderen met het Cowden syndroom is het foutje bij het kind zelf ontstaan na de bevruchting van de eicel door de zaadcel. Dit wordt de novo genoemd, wat nieuw ontstaan bij het kind betekent.
Geërfd van een ouder
De andere helft van de kinderen heeft het foutje in het gen geërfd van een ouder die zelf ook het foutje in dat gen heeft Soms was al bekend dat de ouder zelf ook het Cowden syndroom heeft, soms wordt de diagnose bij de ouder pas gesteld wanneer de aandoening bij het kind wordt gesteld.
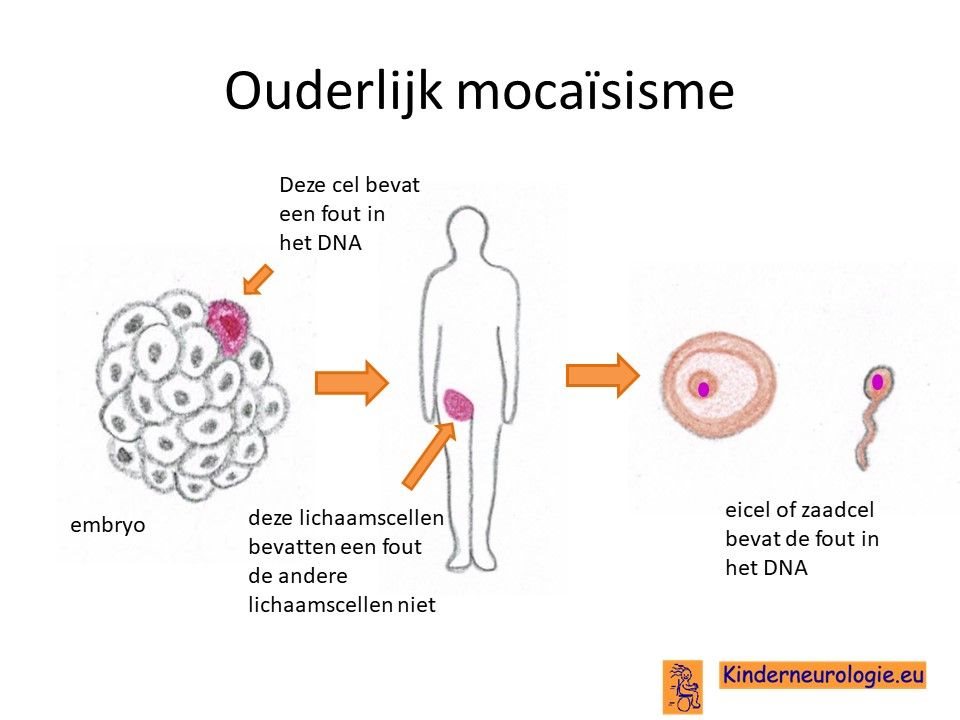
Mocaïsisme
Bij een klein deel van de kinderen is er sprake van mocaïsisme. Dit houdt in dat een deel van de lichaamscellen een fout bevat in het DNA en een ander deel van de lichaamscellen niet. Hoe meer lichaamscellen een fout bevatten, hoe meer klachten kinderen kunnen hebben. Bij kinderen met mocaïsisme kan de fout in het DNA niet in bloedcellen aanwezig zijn, waardoor het lastig is om deze aandoening op te sporen.

Type fout in het DNA
Het type fout in het DNA bepaalt ook hoeveel en welke klachten een kind zal gaan krijgen. Bepaalde fouten zorgen er voor dat er helemaal geen werkzaam eiwit meer wordt gemaakt, deze fouten hebben de grootste gevolgen voor een kind. Bij ander type fouten wordt er een afwijkend maar nog wel werkzaam eiwit gemaakt of is er minder goed werkzaam eiwit dan gebruikelijk. Deze kinderen zullen minder klachten hebben dan kinderen die helemaal geen werkend eiwit meer hebben.

Wegvallen rem op celdeling
Als gevolg van de fout in het PTEN-gen verloopt het proces van het delen van cellen anders dan zou moeten. Door de fout in het PTEN-gen valt de rem op het delen van cellen weg. Daardoor kunnen cellen ongeremd door blijven delen, terwijl dat niet wenselijk is. Op deze manier ontstaan celwoekeringen op diverse plaatsen van het lichaam. Een groot deel van deze celwoekeringen is goedaardig, maar deze celwoekeringen kunnen kwaadaardig worden waardoor een kankergezwel ook wel tumor genoemd ontstaat.

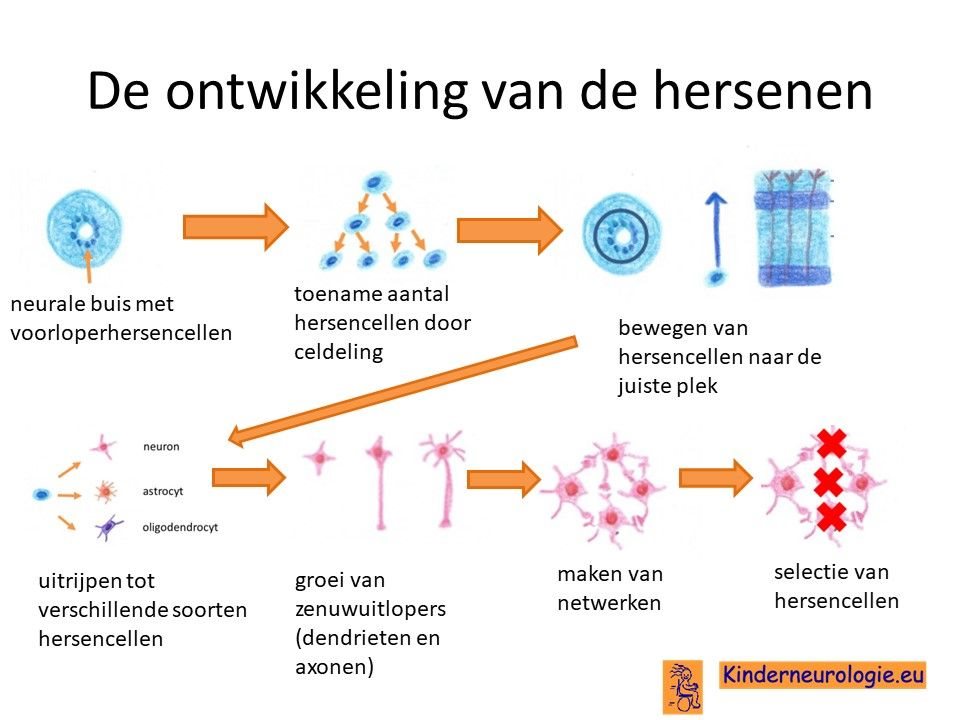
Aanleg van de hersenen
Deze eiwitten zijn ook nauw betrokken bij de aanleg van de hersenen. Bij kinderen met Cowden syndroom zijn er meer hersencellen aanwezig dan gebruikelijk. Dit is echter niet handig, zoals misschien zou lijken, maar dit te veel aan hersencellen vertraagd de functie van de hersencellen die bepaalde functies moeten uitoefenen.
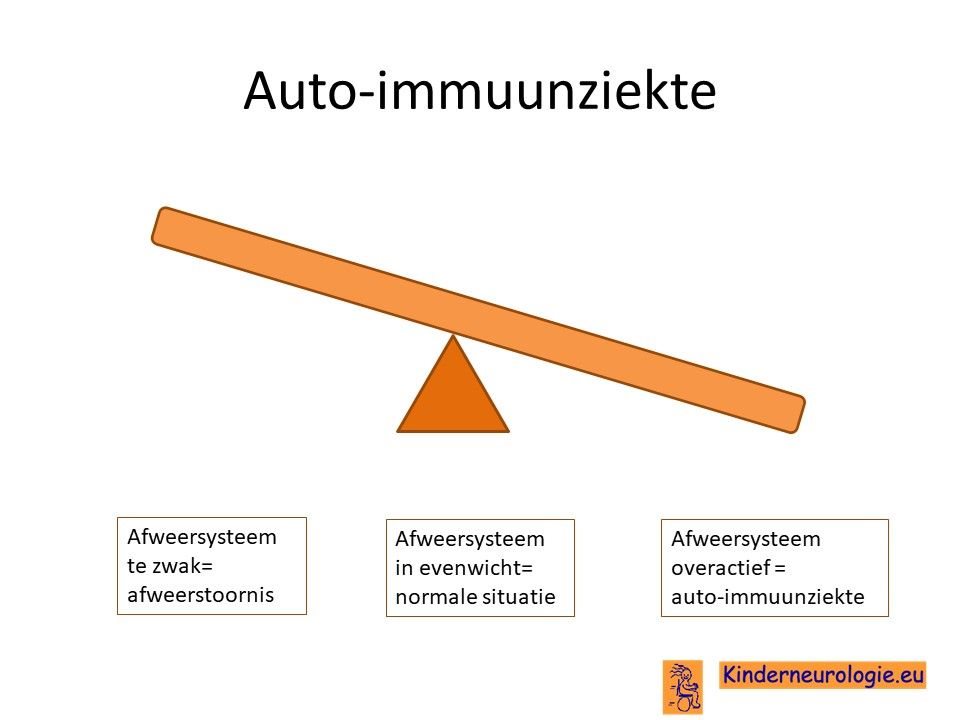
Afweersysteem
Bij kinderen en volwassenen met het Cowden syndroom werkt het afweersysteem anders dan bij kinderen en volwassenen zonder dit syndroom. Op jonge leeftijd zijn kinderen hierdoor vatbaar voor infecties. Vanaf de tienerleeftijd bestaat er een verhoogde kans op het krijgen van auto-immuunaandoeningen. Auto-immuunaandoeningen die vaker voorkomen bij mensen met Cowden syndroom zijn Hashimoto-thyreoiditis (een ontsteking van de schildklier) en psoriasis. Ook zijn er aanwijzingen dat vaccinaties bij mensen met Cowden syndroom mogelijk minder effectief zijn dan bij mensen zonder dit syndroom.
Wat zijn de symptomen van Cowden syndroom?
Grote variatie
De symptomen die voorkomen bij Cowden syndroom kunnen sterk uiteenlopen. Sommige kinderen en volwassenen hebben alle verschijnselen, andere maar enkele. Het valt vooraf niet te voorspellen hoeveel en welke symptomen kinderen zullen krijgen.
Er zijn wel afspraken gemaakt dat een persoon een minimaal aantal symptomen moet hebben om de diagnose Cowden syndroom te stellen.

Jouw kind is uniek
Bedenk dat onderstaande symptomen kunnen voorkomen bij jouw kind, maar ook niet allemaal zullen voorkomen. Jouw kind is uniek en veel meer dan een kind met deze aandoening. Het lezen van mogelijke symptomen die kunnen voorkomen, kan ouders het gevoel geven dat er alleen maar aandacht is voor de beperkingen van het kind. Dat is zeer zeker niet de bedoeling. Jouw kind is bijvoorbeeld lief, grappig, gevoelig, gezellig, sociaal, vindingrijk, nieuwsgierig, ondeugend, enthousiast, een zonnestraaltje, creatief en/of innemend en dat vind je niet terug in onderstaande symptomen die kunnen horen bij dit syndroom. Dat kan ook niet, want die eigenschappen maken jouw kind nu eenmaal uniek. Blijf daar vooral naar kijken en zie deze symptomen meer als achtergrondinformatie die je kunnen helpen om te begrijpen wat er met je kind aan de hand zou kunnen zijn wanneer jouw kind zich anders ontwikkelt of ergens last van heeft. Deze informatie kan jullie als ouders en hulpverleners een handvat geven wat hiervoor een mogelijke verklaring kan zijn.

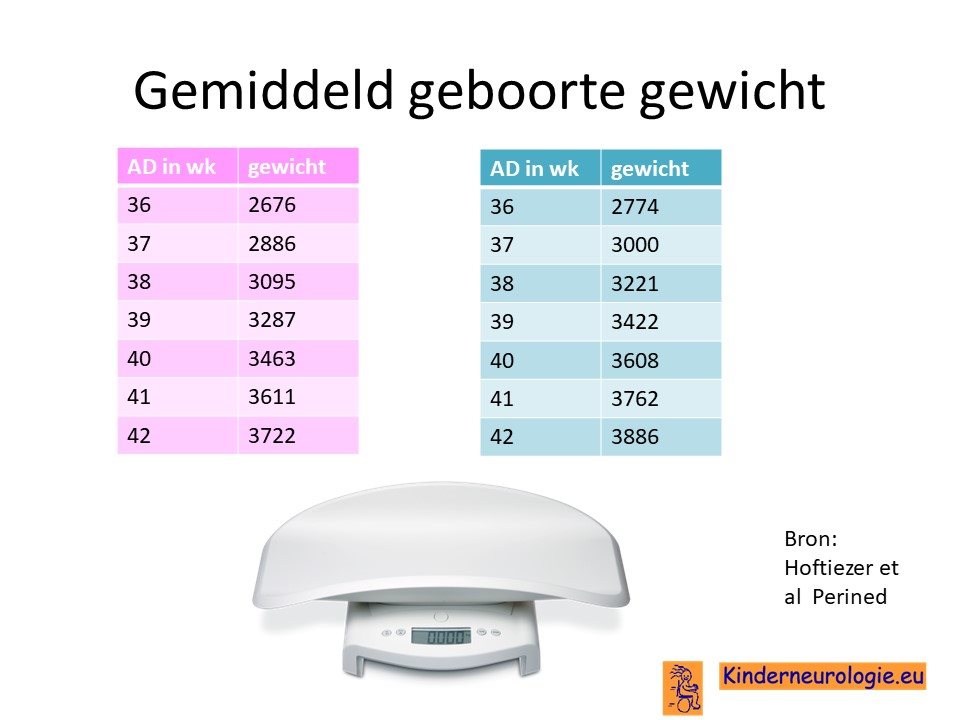
Hoog geboortegewicht
De meeste baby’s worden geboren met een hoger geboortegewicht dan gebruikelijk. Voldragen baby’s wegen vaak meer dan 4 kilo. Een hoog geboorte gewicht wordt ook wel macrosomie genoemd.
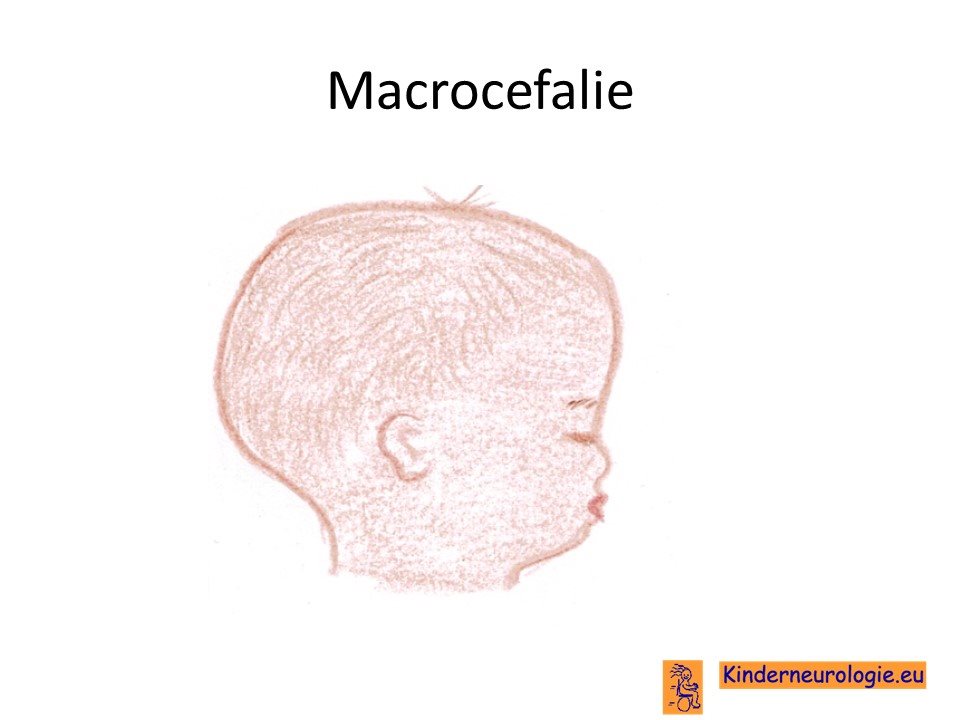
Groot hoofd
Vier van de vijf kinderen en volwassenen met het Cowden syndroom krijgt een groter hoofd dan kinderen en volwassenen zonder dit syndroom. Dit grote hoofd ontstaat tijdens het eerste levensjaar. Hierdoor is het voor jongere kinderen moeilijker om te leren hun hoofd overeind te houden. Dit maakt dat het vaak langer duurt doordat kinderen kunnen gaan zitten en staan. Daarvoor is het immers nodig om voldoende lang je hoofd overeind te kunnen houden. Het grote hoofd kan problemen geven bij het aantrekken van kleding, kleding met een wijde hals is vaak het prettigst.
Wanneer kinderen groter worden, dan groeit hun hoofd minder hard dan het lichaam. Het wordt dus steeds makkelijker om het hoofd overeind te houden. Grote kinderen en volwassenen hebben meestal geen moeite meer om hun hoofd overeind te houden.

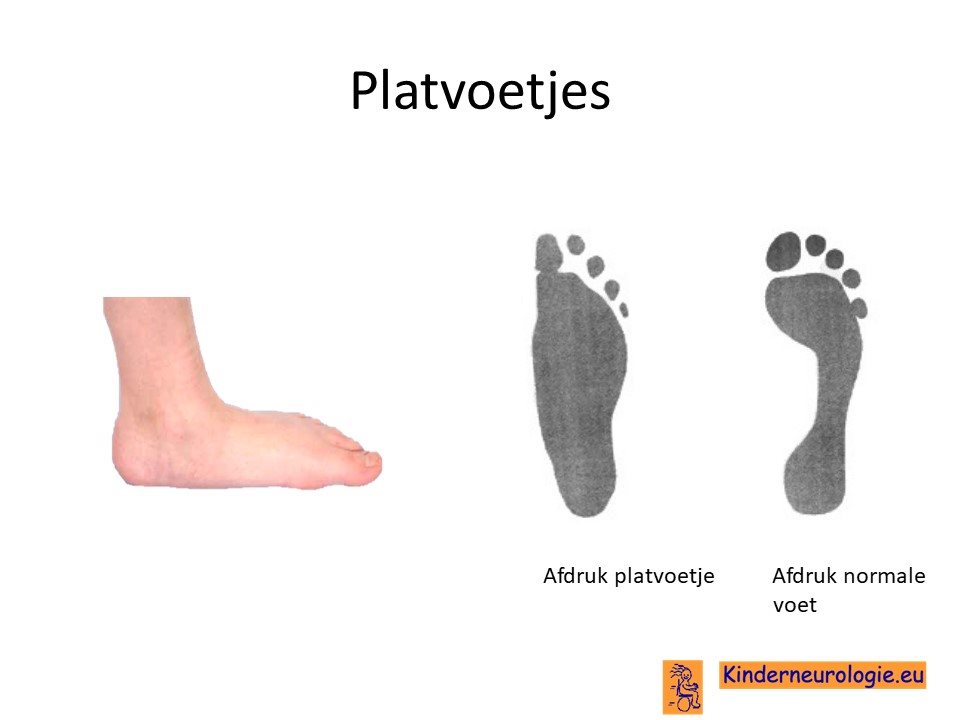
Lage spierspanning
Jonge kinderen met het Cowden syndroom hebben vaker een lagere spierspanning. De armen en benen voelen wat slapper aan, gewrichtjes kunnen gemakkelijker overstrekt worden. Kinderen zullen meer spierkracht nodig hebben om deze gewrichten stabiel te houden. Daarom gaat een groot deel van de kinderen met het Cowden syndroom ook later kruipen, staan en lopen dan andere kinderen. Op grotere leeftijd hebben kinderen vaak platvoetjes, de onderkant van de voet is niet hol, maar plat.
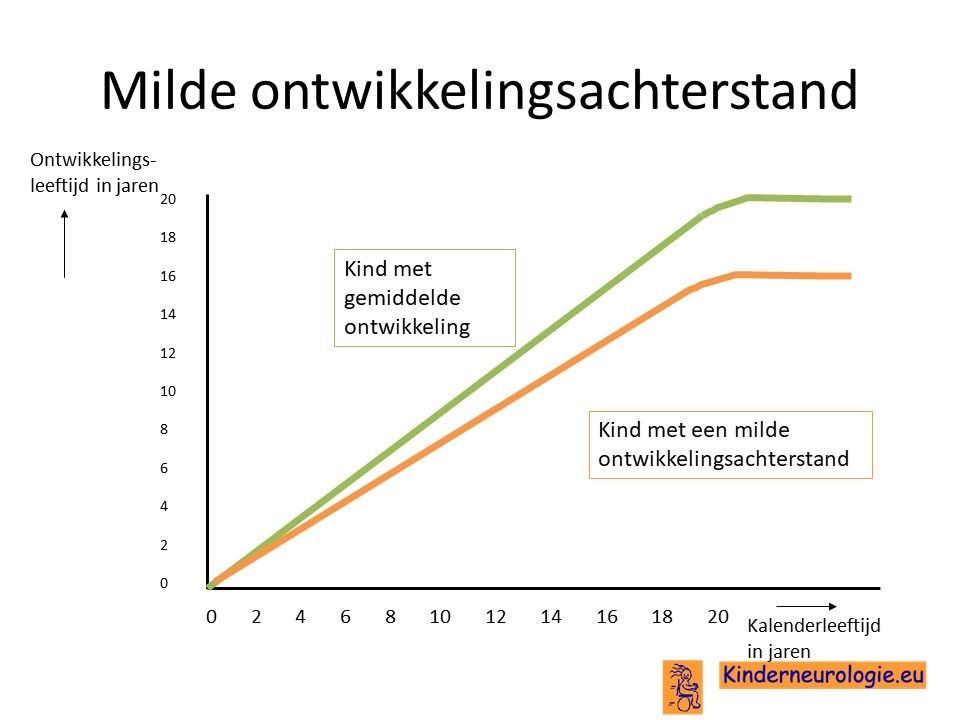
Vertraagde ontwikkeling
Door de combinatie van het grotere hoofd, de lagere spierspanning en de hersencellen die langzamer werken dan gebruikelijk ontwikkelen kinderen met het Cowden syndroom zich langzamer dan andere kinderen. Zij gaan later zitten, kruipen en lopen dan andere kinderen maar ze leren dit allemaal wel. Ook het leren van fietsen en zwemmen is voor kinderen met het Cowden syndroom lastiger dan voor andere kinderen. Het bewegen gaat vaak wat houteriger en minder soepel.
Veel kinderen hebben ook meer moeite met het leren van schrijven en knippen. Dit kost voor hen ook meer tijd om dit te leren.
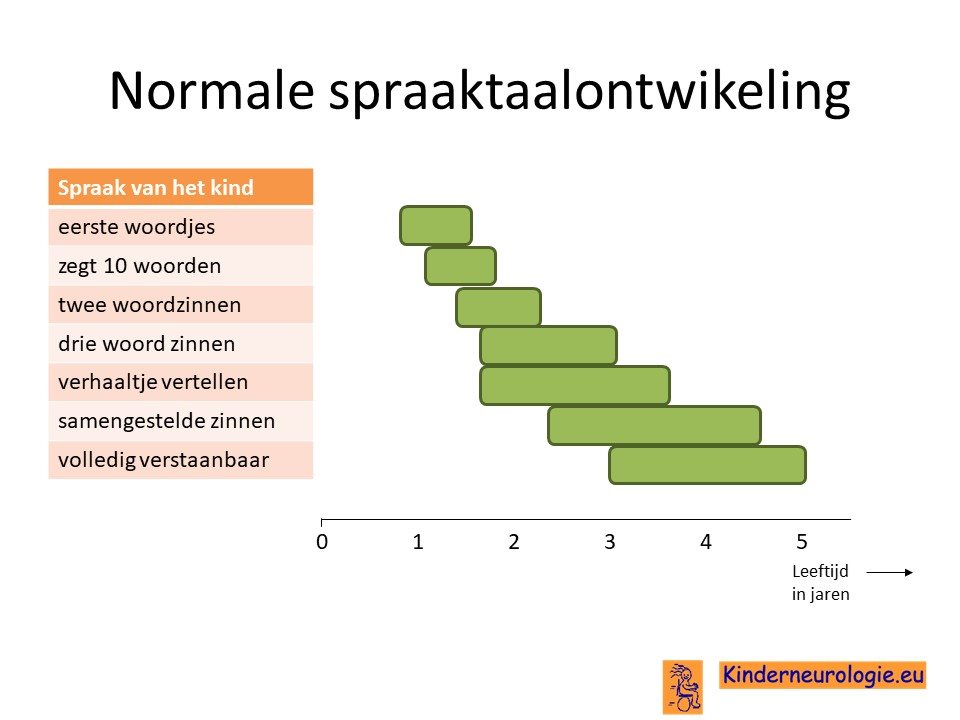
Spraaktaalontwikkeling
Bij een deel van de kinderen komen ook de eerste woorden en zinnen later dan bij kinderen zonder dit syndroom, bij andere kinderen is dit niet zo. Ook dit leren kinderen allemaal wel. Op grotere leeftijd is taal vaak de sterke kant van kinderen met het Cowden syndroom. Zij zijn vaak in staat hele mooi zinnen te maken en gebruiken hierbij ook woorden die zij van volwassenen gehoord hebben. Omdat de spieren van de mond vaak slapper zijn dan gebruikelijk, zijn sommige kinderen lastiger te verstaan dan andere kinderen.
Problemen met slikken
Baby’s met het Cowden syndroom blijken zich gemakkelijker te verslikken dan kinderen zonder dit syndroom. Dit heeft waarschijnlijk te maken met het hoge gehemelte wat deze kinderen hebben. Met het ouder worden verdwijnt dit probleem.
Problemen met leren
Kinderen met het Cowden syndroom hebben vaker problemen met leren. Bij een groot deel van de kinderen blijken begrijpend lezen, rekenen en dan vooral rekenen met ruimtelijk inzicht lastiger te zijn om aan te leren dan technisch lezen en taal. Ook heeft een deel van de kinderen moeite om te automatiseren, om dat wat ze geleerd hebben, bijvoorbeeld de tafels, zonder nadenken te kunnen opnoemen.
Aandacht en concentratie
Een deel van de kinderen heeft moeite met het langer vast houden van de aandacht en de concentratie. Kinderen kunnen sneller afgeleid zijn en moeite hebben om langere tijd stil te zitten om een taakje (vooral als deze wat minder interessant is) uit te voeren. Een deel van de kinderen krijgt ook de diagnose AD(H)D.
Sociaal-emotionele ontwikkeling
Kinderen met Cowden syndroom zijn vaak rustige, tevreden baby’s die zich zelf goed kunnen vermaken. Ook wanneer kinderen ouder worden zijn ze vaak tevreden kinderen die zichzelf heel goed kunnen vermaken.
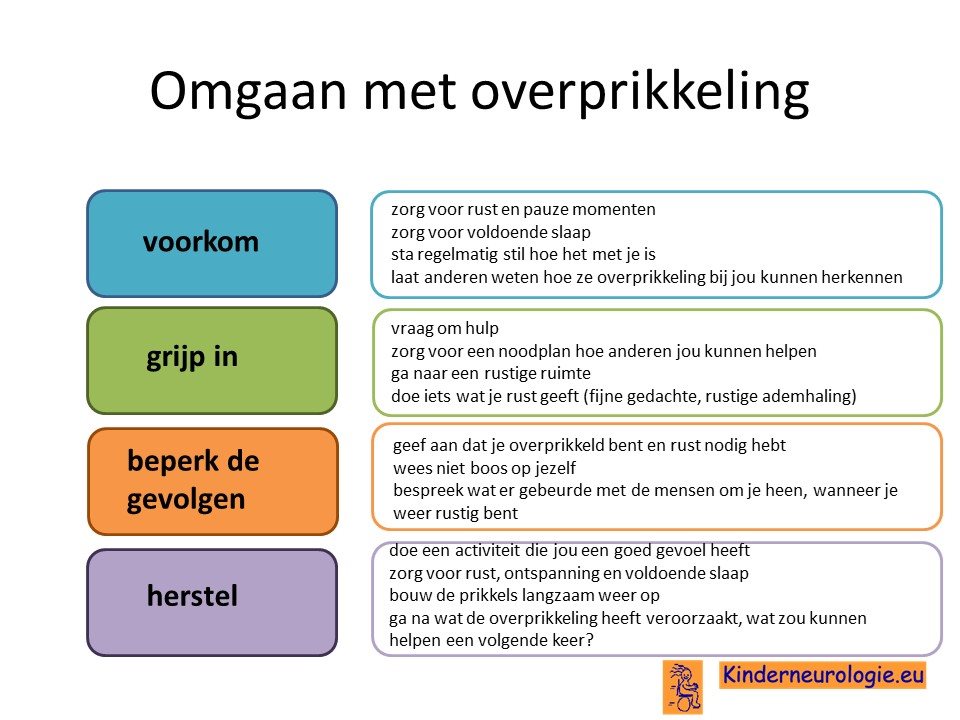
Overprikkeling
Jongeren met het Cowden syndroom zijn gevoeliger om last te krijgen van overprikkeling. De hersenen krijgen dan te veel prikkels te verwerken, waardoor de hersenen niet meer goed kunnen functioneren en het een jongere niet meer lukt om goed te functioneren en/of te komen tot leren. Allerlei verschillende soorten prikkels kunnen zorgen voor overpikkeling, het kan gaan om sensore prikkels (licht, beelden, geluiden, smaak, geur, aanraking, pijn), cognitieve prikkels (gedachten, informatieverwerking) of emotionele overprikkeling (verdriet, angst).

Autistiforme kenmerken
Een deel van de kinderen met Cowden syndroom heeft autistiforme kenmerken. Kinderen vinden het dan bijvoorbeeld moeilijk om oogcontact te maken of om contact te maken met leeftijdsgenootjes. Contact maken met volwassenen gaat vaak wel goed.
Sommige kinderen houden van een vast dagschema en vinden het heel moeilijk om te gaan met onverwachte gebeurtenissen hierin. Deze onverwachte gebeurtenissen kunnen kinderen heel boos of heel angstig maken. Zij hebben dan vaak de hulp van een volwassene nodig om hier weer uit te komen.

Epilepsie
Een klein deel van de kinderen met Cowden syndroom heeft epilepsie aanvallen, geschat een op de 20 kinderen. Verschillende type aanvallen kunnen voorkomen, aanvallen met schokken, of aanvallen met verstijven van een arm of been of aanvallen met staren waarbij er geen contact te maken is met de kinderen. Epilepsie komt vaker voor bij kinderen die een autismespectrumstoornis hebben.
Trillen van de handen
Pubers met Cowden syndroom kunnen last krijgen van trillende handen wanneer ze met hun handen werken. Soms komen ook kleine schokjes aan de handen voor. Deze schokjes worden myoclonieën genoemd.

Slapen
Kinderen met het Cowden syndroom hebben vaak een grote slaapbehoefte. Zij zijn vaak van baby af aan al goede slapers, die goed kunnen inslapen en doorslapen. Zij hebben meer slaap nodig dan hun leeftijdsgenoten. Ook slaaptekort kan bijdragen aan vermoeidheid overdag.
Kinderen met Cowden syndroom hebben de neiging om veel te zweten tijdens de slaap. Kleine kinderen kunnen afkoelen als gevolg van dit vele zweten.
Snurken komt vaker voor bij kinderen met Cowden syndroom.
Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.
Kinderen met het Cowden syndroom hebben een groot hoofd, dit wordt ook wel macrocefalie genoemd. Vaak is het hoofd ook lang en smal, dit wordt een scafocefalie genoemd. Het voorhoofd is vaak lang en kan wat naar voren toe bollen. De ogen kunnen in de richting van de oren een beetje omlaag lopen, vaak staan de ogen iets verder uit elkaar dan gebruikelijk. Veel kinderen hebben een mooie boogvorm in hun bovenlip. Het gehemelte is vaak wat hoger. De handen en voeten kunnen groot zijn, de vingertoppen zijn vaak net zo breed als de rest van de vingers.
Lengte
Kinderen met het Cowden syndroom groeien vaak sneller dan hun leeftijdsgenoten. Zij zijn vaak langer dan hun leeftijdsgenoten. Dit kan maken dat kinderen overschat worden in hun leeftijd.
Gewicht
Vanaf de puberteit hebben kinderen met het Cowden syndroom de neiging om zwaarder te worden dan hun leeftijdsgenoten. Zij komen gemakkelijker aan in gewicht. Dit extra gewicht raken ze niet zo maar meer kwijt. Kinderen en volwassenen met het Cowden syndroom hebben een verhoogde kans om overgewicht te krijgen.
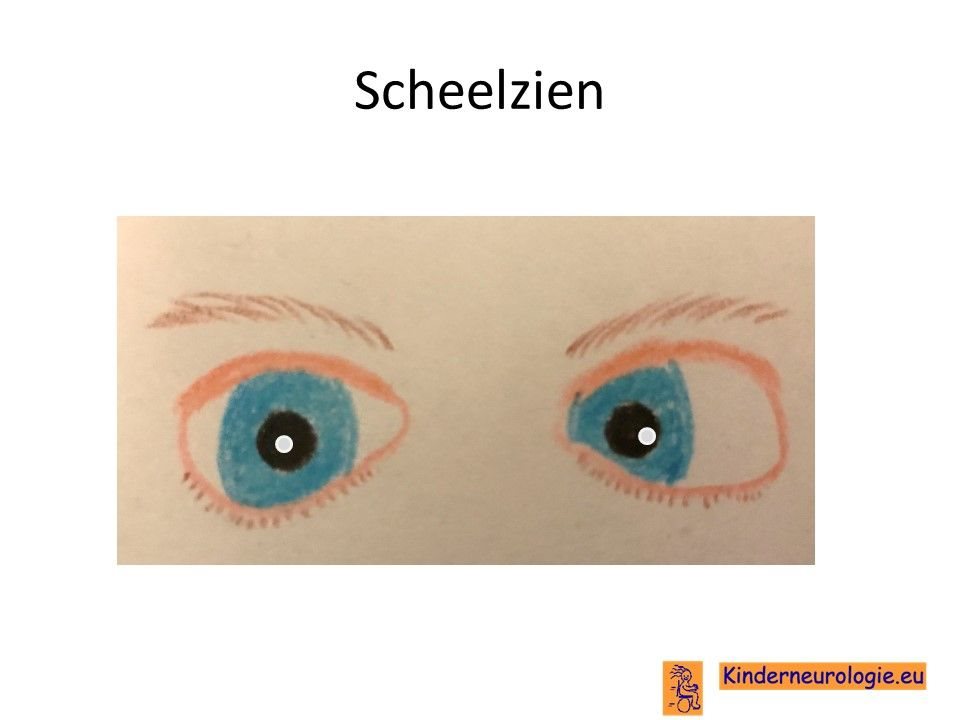
Zien
Een klein deel van de kinderen met het Cowden syndroom is bijziend. Zij hebben een bril nodig om in de verte goed te kunnen zien. Scheelzien komt vaker voor bij kinderen met Cowden syndroom. Een heel klein deel van de kinderen heeft last van staar aan de ogen.
Horen
Kinderen met Cowden syndroom zijn vaak gevoelig voor harde geluiden. Zij kunnen hun trommelvlies minder goed dempen waardoor harde geluiden hard binnen komen.
Tanden
Het tandglazuur van kinderen met het Cowden syndroom is vaak van minder mooie kwaliteit. De tanden kunnen hierdoor geler lijken en er kunnen verkleuringen in de tanden ontstaan. Kinderen met Cowden syndroom krijgen gemakkelijker gaatjes.
Verdikkingen van het tandvlees komen vaker voor bij kinderen met dit syndroom. Ook bestaat er een verhoogd risico op tandvleesontsteking (peridontitis) doordat er bacterieen onder dit dikkere tandvlees een ontsteking veroorzaken.

Tong
Een groot deel van de kinderen met het Cowden syndroom heeft grotere smaakpapillen op de tong. Daardoor ziet de tong er hobbeliger uit dan bij andere kinderen. Dit wordt papillomatose van de tong genoemd.
Een heel klein deel van de kinderen heeft diepe groeven in de tong.

Amandelen
Kinderen met het Cowden syndroom hebben vaak grotere amandelen dan kinderen zonder het Cowden syndroom. Dit hoeft geen klachten te geven. Wanneer er wel klachten zijn, gaat het vaak om een open mond ademhaling, snurken in de slaap, ruiken uit de mond of terugkerende infecties van de keel.

Schildklier
Bij een deel van de kinderen raakt de schildklier vanaf de puberteit vergroot. Soms is dit zichtbaar in de hals als een toename van dikte van de hals. In de schildklier kunnen knobbeltjes (cystes en noduli) ontstaan.Dit ontstaat bij vrijwel alle kinderen tijdens de puberteit en is dus voor kinderen met Cowden syndroom " normaal". De kans dat er schildklierkanker ontstaat in de schildklier is op de kinderleeftijd heel klein, maar wel de reden dat er regelmatig ECHO's van de schildklier worden gemaakt. Een deel van de kinderen krijgt een zogenaamde Hashimoto thyreoiditis, dit komt vaker voor bij meisjes dan bij jongens. De schildklier is dan helemaal vergroot, dit wordt een struma genoemd. Ook een grote nodus kan zorgen voor een vergroting van de schildklier. Heel zelden geeft dit klachten zoals een vol gevoel in de hals.

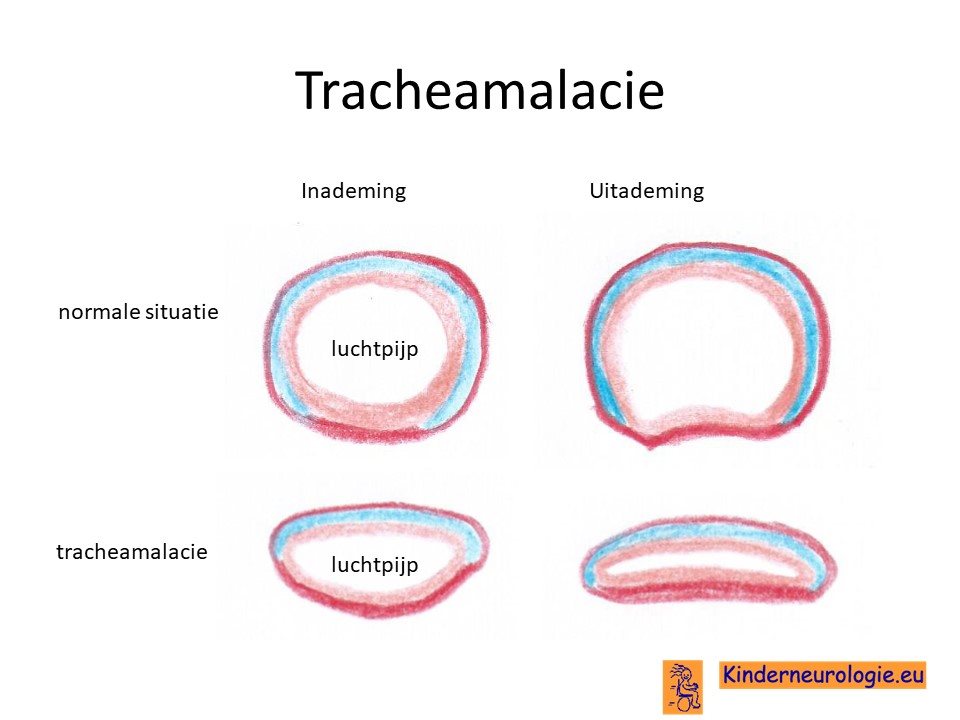
Tracheamalacie
Een klein deel van de jonge kinderen met het Cowden syndroom heeft een tracheamalacie. De luchtpijp is minder stevig, waardoor de wand van de luchtpijp bijna dichtkan vallen tijdens de uitademing. Hierdoor ontstaat een typisch kakelend geluid. Met het ouder worden verdwijnt deze tracheamalacie meestal hebben kinderen hier geen last meer van.
Borsten
Meisjes met Cowden syndroom krijgen op dezelfde leeftijd als meisjes zonder Cowden syndroom borsten. Meisjes met Cowden syndroom hebben vaker een groteren cupmaat dan meisjes zonder Cowden syndroom. Ook kunnen de borsten onregelmatig aanvoelen met bobbeltjes en knobbeltjes er in.

Menstruatie
Meisjes met Cowden syndroom worden op dezelfde leeftijd ongesteld als meisjes zonder Cowden syndroom. De menstruatie kan bij meisjes met het Cowden syndroom wel wat heviger verlopen met meer bloedverlies, al blijft dit uiteraard altijd lastig te vergelijken van meisje tot meisje. Gemiddeld is het bloedverlies bij een menstruatie tussen de 25 en 40 ml, bij een hevige menstruatie kan dit oplopen tot 80 ml. Ook kunnen meisje met Cowden syndroom meer last hebben van buikkrampen, maar dit hoeft niet het geval te zijn.

Plasser
Een deel van de jongentjes heeft op het uiteinde van de plasser kleine bruine stipjes zitten. Dit hoort bij het Cowden syndroom. Jongens hebben hier geen last van.
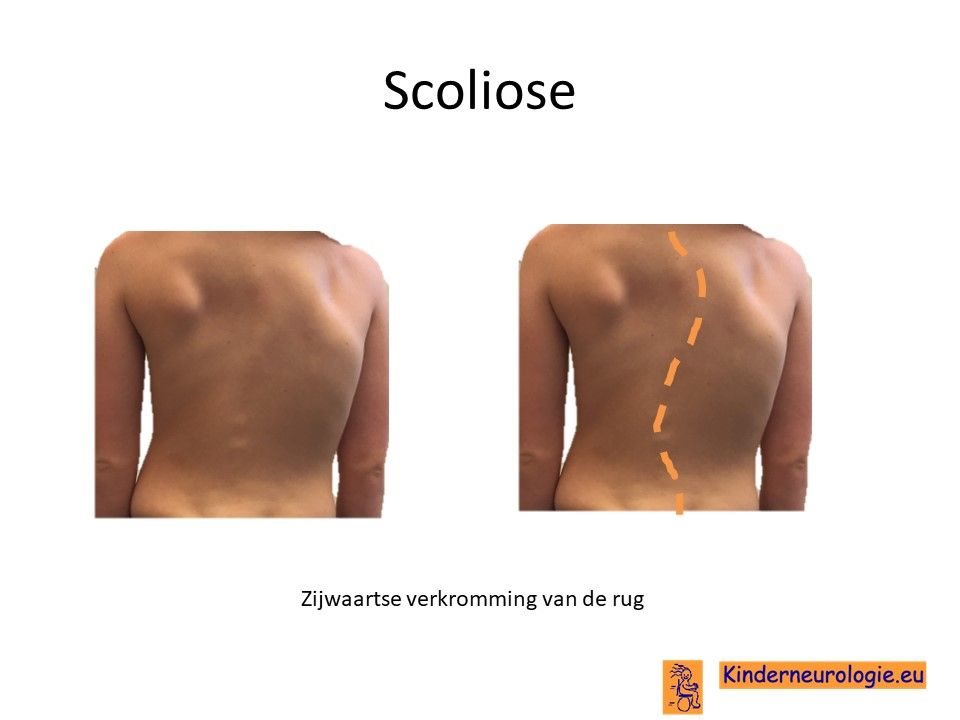
Scoliose
Een klein deel van de kinderen krijgt een milde verkromming van de wervelkolom. Een dergelijke verkromming wordt scoliose genoemd. Meestal hebben kinderen met Cowden syndroom hier geen last van.
Huidafwijkingen
Kinderen met Cowden syndroom hebben vaak een wat gevoeligere droge huid.
Vanaf de puberteit kunnen andere huidafwijkingen ontstaan. De meest voorkomende zijn kleine platte wratachtige verdikkingen op de huid van de handen, voeten, armen en benen. Ze worden vooral vaak op de handpalmen en voetzolen gezien. Dit wordt acrale keratose genoemd. Kinderen en volwassenen hebben hier geen last van.
Op de huid rondom de neus, mond en oren komen lichtrode “minipuistjes” ontstaan, die na de puberteit vaak huidskleur krijgen. Deze huidafwijkingen worden faciale tricholemmoma’s genoemd. Tijdens de puberteit zijn ze niet gemakkelijk te onderscheiden van jeugdpuistjes, na de puberteit worden ze vaak huidkleurig en zijn ze weinig opvallend.
Een deel van de kinderen heeft ook enkele lichtbruine vlekken op de huid. Ook zichtbare uitgezette bloedvaatjes in de huid (hemangioom) kunnen voorkomen. Ook zijn er kinderen die een plek hebben met een verdikte huid, dit wordt een lineaire epidermale naevus genoemd.

Lipomen
Een deel van de kinderen met Cowden syndroom heeft een lipoom. Dit is een goedaardige woekering van vetcellen. Een lipoom is voelbaar als een zachte weke bult. Lipomen zijn vaak al vanaf de geboorte aanwezig en kunnen meegroeien met het kind. De meeste kinderen hebben er weinig last van. Soms kan een lipoom zo groot worden, dat het lipoom in de weg zit en zo hinder veroorzaakt.

Spataderen
Kinderen met Cowden syndroom hebben een verhoogde kans om last te krijgen van spataderen vooral op de voeten, de enkels en de kuiten. Deze spataderen kunnen vanaf de tienerleeftijd ontstaan. Zij kunnen klachten geven zoals een zwaar gevoel in de benen, zwelling van de benen of jeuk op de plaats van de spataderen.
Ook op andere plekken in het lichaam kunnen afwijkend aangelegd bloedvaatjes aanwezig zijn.

Vatbaarheid voor infecties
Jonge kinderen met Cowden syndroom zijn vatbaarder voor het krijgen van luchtweg- en oorinfecties. Vanaf de leeftijd van 4-5 jaar verdwijnt deze verhoogde vatbaarheid voor infecties. Tieners kunnen gevoeliger zijn voor het krijgen van schimmelinfecties, bijvoorbeeld zwemmers eczeem.

Pijngrens
Kinderen met het Cowden syndroom hebben vaak een hogere pijngrens. Zij hebben minder snel last van pijn wanneer zij zich gestoten hebben of gevallen zijn.

Vermoeidheid
Kinderen met het Cowden syndroom zijn vaak sneller vermoeid dan andere kinderen. Dit komt dat zij vaak meer tijd nodig hebben om alle informatie om hen heen te verwerken. Daarnaast zorgt de lagere spierspanning er voor dat kinderen meer energie moeten steken in het stabiel houden van hun gewrichten. Dit kost allemaal energie en energie kan maar een keer worden uitgegeven.
Hoe wordt de diagnose Cowden syndroom gesteld?
Verhaal en onderzoek
Aan de hand van het verhaal van een kind met een groot hoofd en een lagere spierspanning kan de diagnose Cowden syndroom worden vermoed.
Er zal aanvullend onderzoek nodig zijn om de diagnose te stellen.
DNA-onderzoek
Door middel van bloedonderzoek kan gekeken worden of er een fout in het erfelijk gevonden kan worden. Dit kan gericht gebeuren wanneer er gedacht wordt aan het Cowden syndroom. Tegenwoordig bestaat ook een genetische techniek, whole exome sequencing (WES) genoemd die in een keer allerlei fouten in het DNA kan onderzoeken die de oorzaak zijn van een ontwikkelingsachterstand. Ook op deze manier kan de diagnose Cowden syndroom worden gesteld zonder dat er gericht aan gedacht wordt. Wanneer bloedonderzoek geen fout in het PTEN-gen aantoont en er toch verdenking is op de diagnose Cowden syndroom, maar dan bijvoorbeeld als mocaisisme kan DNA onderzoek op een wangslijmvlies soms toch een fout in het PTEN-gen aantonen.

MRI van de hersenen
Kinderen met een groot hoofd zullen een MRI scan van de hersenen krijgen om te kijken wat de oorzaak is van het grote hoofd. Bij kinderen met Cowden syndroom is vaker te zien dat de hersenholtes iets groter zijn dan gebruikelijk, zonder dat er aanwijzingen zijn voor een waterhoofd. Ook kan er extra vocht aan de buitenkant van de hersenen zichtbaar zijn, dit wordt een benigne externe hydrocefalus genoemd. De hersenbalk kan dikker zijn dan gebruikelijk. Soms is te zien dat de hersenen op een bepaalde plek anders zijn aangelegd dan gebruikelijk, dit wordt een corticale dysplasie genoemd. Bij een klein deel van de kinderen zijn zogenaamde witte vlekken in de witte stof te zien. Ter plaatse is het geleidingslaagje rondom de zenuwen waarschijnlijk niet goed aangelegd. Op de MRI scan gekeken worden of er aanwijzingen voor het zogenaamde Lhermite-Duclos syndroom, een aanlegstoornis van de kleine hersenen die toe kan nemen in grootte. Ook kan op de MRI scan gezien worden of er anders aangelegde bloedvaten in de hersenen aanwezig zijn.

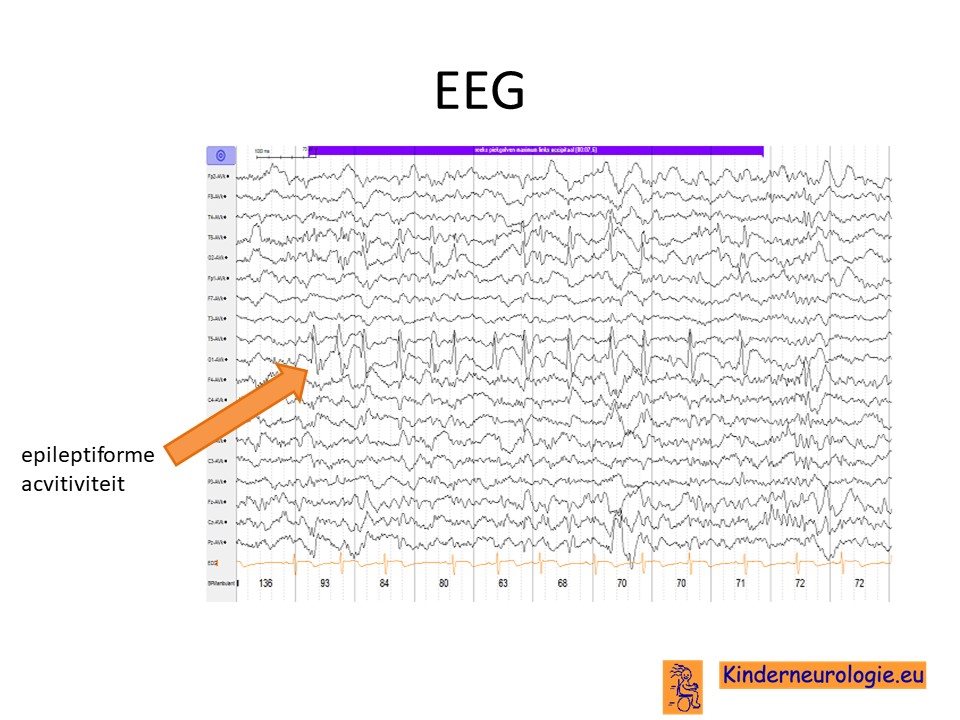
EEG
Kinderen met verdenking op epilepsie-aanvallen krijgen vaak een EEG om te kijken van welk soort epilepsie er sprake is. Op het EEG worden vaak epileptiforme afwijkingen gezien. Deze afwijkingen zijn niet kenmerkend voor het Cowden syndroom, maar kunnen bij veel andere syndromen met epilepsie ook gezien worden.
MRI scan voor vaatafwijkingen
Vaatafwijkingen in de benen of in de armen kunnen aangetoond worden met behulp van een MRI scan.

Bloedonderzoek
Er wordt geadviseerd om vanaf de leeftijd van 12 jaar een keer per bloedonderzoek te verrichten naar de werking van de schildklier (TSH en vT4).
ECHO schildklier
Vanaf de leeftijd van 12 jaar wordt geadviseerd om een keer per jaar een ECHO van de schildklier te maken om te kijken of er bobbeltjes (cystes) in de schildklier ontstaan.

Kinderendocrinoloog
Wanneer er afwijkingen zijn bij bloedonderzoek of bij de ECHO van de schildklier dan zal een kinderendocrinoloog adviseren welke vervolgstappen hiervoor nodig zijn.
Oogarts
Wanneer er problemen of twijfels zijn over het zien, kan de oogarts beoordelen of er afwijkingen gezien worden aan de ogen. Afwijkingen die vaker voorkomen bij kinderen met Cowden syndroom zijn een te sterk werkende ooglens (bijziendheid), troebeling van de ooglens (cataract).

ECHO spieren
Een klein deel van de kinderen heeft afwijkingen op de ECHO van de spieren. In de spieren wordt een vetneerslag gezien.
Tandarts
De tandarts kan door middel van een speciale foto beoordelen of de tanden en kiezen goed doorkomen in het gebit.

Longarts
Bij verdenking op een tracheamalacie kan de longarts door middel van een kijkonderzoek (bronchoscopie) beoordelen of hier inderdaad sprake van is.

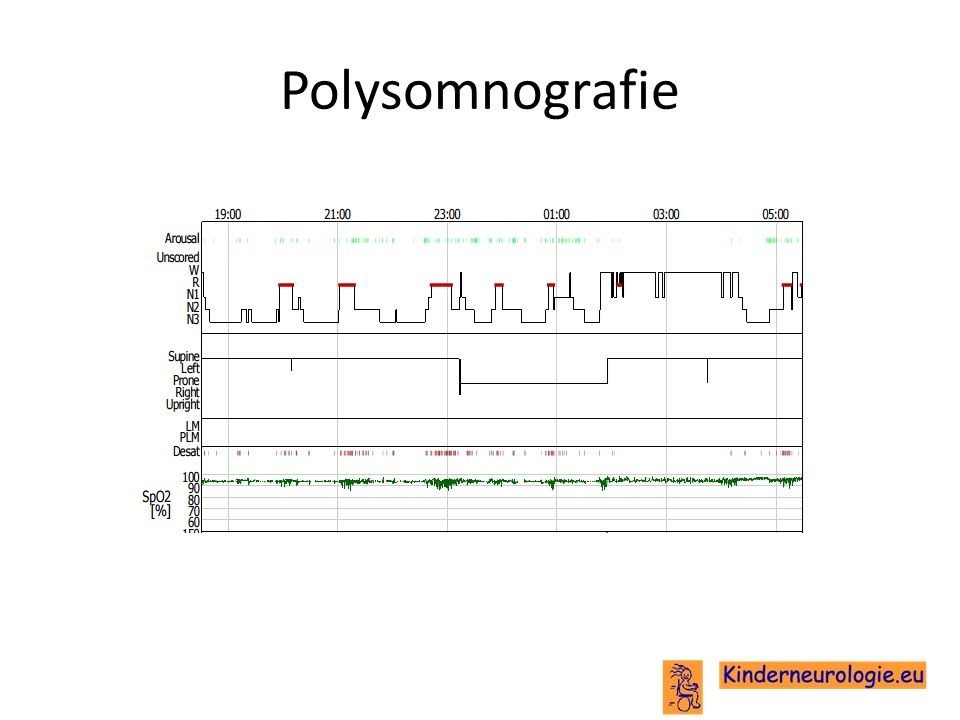
Polysomnografie
Wanneer er aanwijzingen zijn dat er sprake is van OSAS, dan kan een slaaponderzoek (polysomnografie) helpen om te beoordelen of er sprake is van OSAS en in welke mate.
Hoe wordt Cowden syndroom behandeld?
Geen genezing
Er bestaat geen behandeling die het Cowden syndroom kan genezen. De behandeling is er op gericht om de ontwikkeling van kinderen met Cowden syndroom zo goed mogelijk te laten verlopen en om eventueel complicaties van de ziekte zo vroeg mogelijk op te sporen en te behandelen.
Voorkomen overgewicht
Kinderen met het Cowden syndroom krijgen tijdens de tienerleeftijd gemakkelijk last van overgewicht. Het is daarom belangrijk om al vanaf jonge leeftijd kinderen te leren niet te veel te snoepen. Een diëtiste kan adviezen geven voor goede voeding om overgewicht te voorkomen. En daarnaast te zorgen dat kinderen voldoende lichaamsbeweging krijgen.

Fysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kindje zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt. Ook kan oefenen van de balans helpen om beter te kunnen bewegen in het dagelijks leven.

Ergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. Ook kan de ergotherapeut advies geven over materialen die de ontwikkeling van een kind kunnen stimuleren.
Een ergotherapeut kan adviezen geven hoe om te gaan met beperkte energie.

Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Ook kan de logopediste helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Het trainen van de lipspieren helpt in geval van uitspraakproblemen.

Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld steunzolen of aangepaste schoenen.
Dagopvang
Vanaf de leeftijd van 2 jaar kunnen kinderen die niet naar een reguliere kinderdagopvang kunnen, naar een speciale kinderdagopvang toe gaan. Er bestaat speciale therapeutische peutergroepen in revalidatiecentra, of dagopvang in een orthopedagogisch dagcentrum (ODC) of in een medische kinderdagcentrum (MKD). Het hangt van de problemen die het kind ervaart af (zoals epilepsie of gedragsproblemen), welke vorm van dagopvang het meest geschikt is. Aanmelding voor een ODC of een MKD verloopt via de gemeente (vaak cia het centrum jeugd en gezin, via het jeugdteam of via het sociaal wijkteam). Aanmelding voor een therapeutische peutergroep in een revalidatiecentrum verloopt via de revalidatiearts.

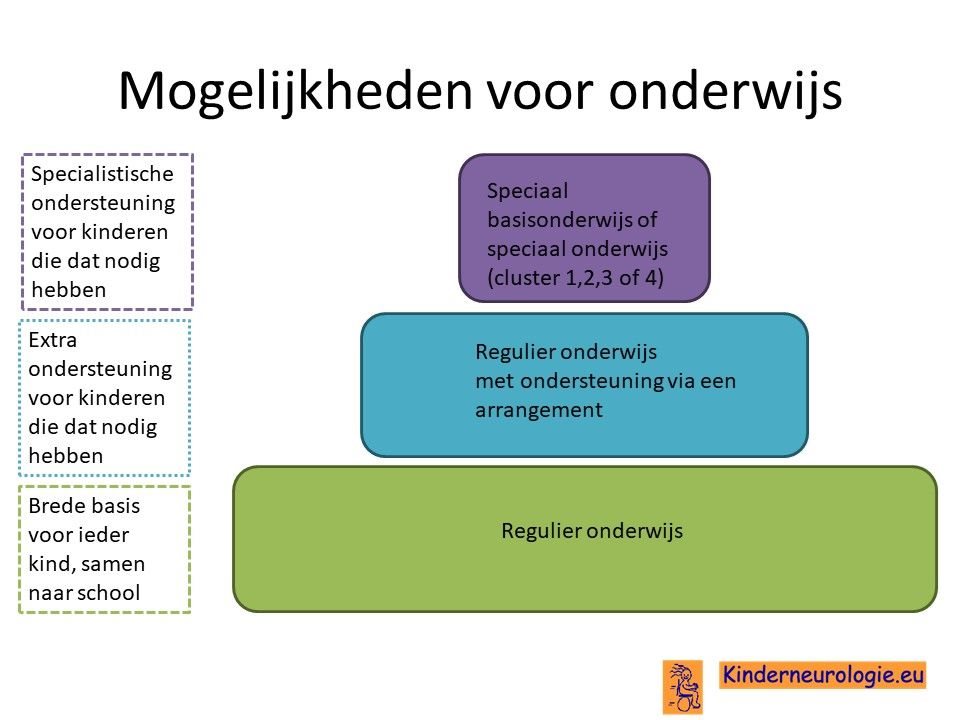
School
Het merendeel van de kinderen met Cowden syndroom volgt regulier onderwijs. Het is wel belangrijk om te kijken of kinderen op technisch lezen en taal meer aan kunnen dan bijvoorbeeld op gebied van rekenen en begrijpend lezen. Het is dan goed om kinderen op niveau van taal meer uit te dagen en op het niveau van begrijpend lezen meer ondersteuning te geven. Een deel van de kinderen heeft een kortere aandachtsboog en een lager werktempo. Het helpt om de lesstof in kleinere onderdelen te verdelen en kinderen tussendoor even te laten bewegen, voordat ze weer geconcentreerd verder gaan werken.
Een deel van de kinderen volgt speciaal basisonderwijs. Kinderen met duidelijke autistiforme kenmerken volgen vaker cluster 4 onderwijs.
Orthopedagoog
Een orthopedagoog kan adviezen geven hoe ouders hun kinderen kunnen helpen bij frustratie, boosheid en driftbuien. Het zorgen voor andere manieren van communiceren dan praten (plaatjes, gebaren, spraakcomputer) kan helpen om frustratie te verminderen. Ook door middel van spel of tekenen kunnen kinderen leren hun emoties te uiten (speltherapie). Er bestaan speciale manier van aanpak zoals de ABA-methode (aplied behaviour analysis) en de triple C-methode (client, coach en competentie) die kijken hoe kinderen met autisme of een verstandelijke beperking het beste benaderd of ondersteund kunnen worden zodat zij gedrag kunnen laten zien die een positieve ervaring oplevert voor iedereen.
Kinder- en jeugdpsychiater
Een kinder- en jeugdpsychiater kan advies geven hoe om te gaan met gedragsproblemen zoals AD(H)D of autistiforme kenmerken. Soms is het nodig om gedragsregulerende medicatie zoals methylfenidaat voor ADHD of risperidon of aripiprazol voor prikkelovergevoeligheid te geven. Per kind moeten de eventuele voordelen van het gebruik van deze medicijnen worden afgewogen tegen de nadelen ervan.
Regelmatige controles
Om problemen die kunnen ontstaan bij het Cowden syndroom vroegtijdig op te sporen worden regelmatige controles geadviseerd.
Anno 2018 wordt het volgende controles schema geadviseerd:
- Vanaf 0 jaar, 1/jaar controle door kinderneuroloog
- Vanaf 12 jaar, idem, met een keer per jaar ECHO van de schildklier en bloedonderzoek van de schildklierfunctie
- Vanaf 18 jaar 1/ jaar controle medisch oncoloog op indicatie controle door de neuroloog
- Vanaf 25 jaar, voor vrouwen jaarlijks onderzoek van de borsten door de medisch oncoloog en een MRI van de borsten
- Vanaf 30 jaar, voor vrouwen jaarlijks onderzoek van de baarmoeder door de gyneacoloog (transvaginale ECHO)
- Vanaf 30 jaar voor mannen en vrouwen consult door de dermatoloog op voorkomen melanoom
- Vanaf 35 jaar voor mannen en vrouwen, een keer per 5 jaar een colonscopie van de darmen
- Vanaf 40 jaar voor mannen en vrouwe, een keer per 2 jaar ECHO van de nieren
In Nederland zit in Radboudumc in Nijmegen het expertise centrum voor kinderen en volwassenen met het Cowden syndroom. Het team daar heeft zich gespecialiseerd in de controles en behandeling van kinderen en volwassenen met Cowden syndroom.
Er bestaat een Europese richtlijn en een Nederlandse richtlijn vanaf welke leeftijd controles moeten plaats vinden, beide richtlijnen verschillen enigzins van elkaar. In de Nederlandse richtlijn wordt op iets latere leeftijd gescreend dan in de Europese richtlijn.

Oordopjes
Kinderen die gevoelig zijn voor harde geluiden, kunnen baat hebben bij oordoppen om de geluiden minder hard te horen.

Schildklierafwijkingen
Het is belangrijk dat schildklierafwijkingen goed in de gaten gehouden worden. Vaak is geen behandeling nodig. Wanneer er twijfel bestaat of een cyste wellicht kwaadaardige kenmerkenlaat zien, zal er vaak voor gekozen worden om een biopt te nemen. Zo kan een stukje weefsel onder de microscoop bekeken worden. Soms is het nodig om een cyste weg te halen door middel van een operatie. Deze operatie wordt uitgevoerd door een kinderchirurg.
Wanneer er veel cystes in de schildklier zitten en deze toenemen in grootte, kan een behandeling met jodiumtabletten helpen om deze cystes minder snel te laten groeien.

Behandeling huidafwijkingen
Wanneer de huidafwijkingen bij het Cowden syndroom als ontsierend worden ervaren, bestaan er verschillende behandelingen die de huidafwijkingen minder zichtbaar kunnen maken. De behandelingen lopen uiteen van camoufleren, tot het slikken van medicijnen afgeleid van vitamine A, het laseren van de huid (met een CO2-laser) tot het operatief weghalen van verdikkingen.

Spataderen
Spataderen in de benen kunnen worden behandeld door een (kinder)chirurg. Soms helpt een steunkous of een sportcompressiesok om minder last te hebben van spataderen. De spataderen kunnen worden dichtgeplakt met een soort lijmstof of door middel van een operatie verwijderd worden.

Lipoom
Omdat de meeste lipomen geen klachten geven, wordt hier meestal geen behandeling voor gegeven. Wanneer kinderen er hinder van hebben, kan de kinderchirurg het lipoom verwijderen door middel van een operatie. Er bestaat een risico dat het lipoom toch weer terug komt.
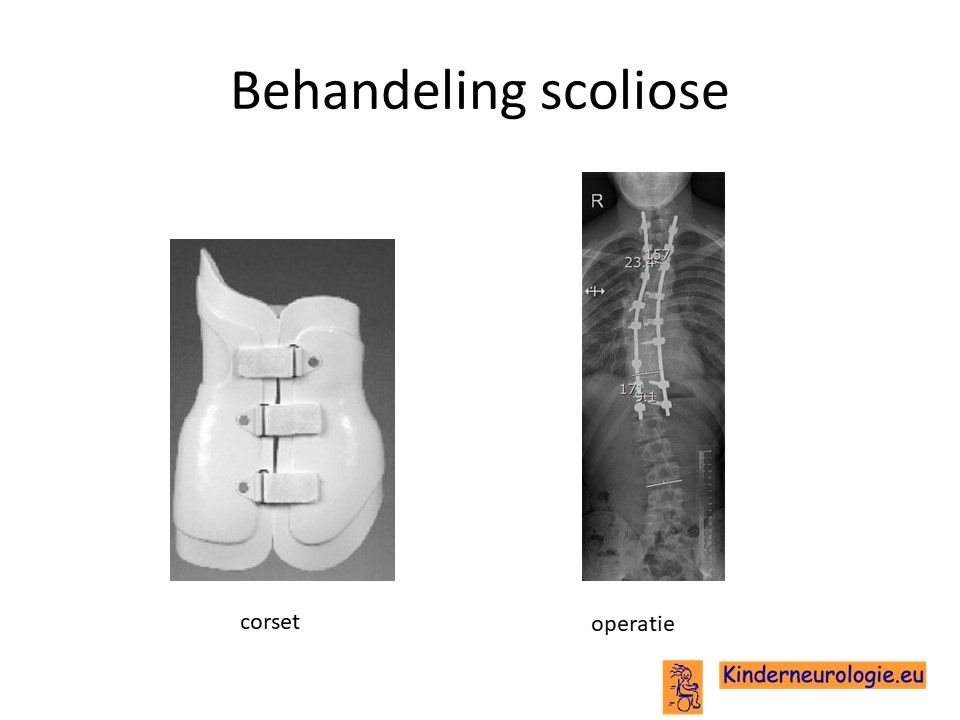
Scoliose
Wanneer er een te sterke verkromming van de rug ontstaat die klachten gaat geven is ook hiervoor een behandeling nodig. In het begin gaat het om fysiotherapie, eventueel in combinatie met een corrigeren corset. Omdat de scoliose bij kinderen met het Cowden syndroom meestal mild is, is een operatieve behandeling van de scoliose in de regel niet nodig.
Tandarts
Kinderen met het Cowden syndroom worden vaak extra gecontroleerd door de tandarts. De tandarts bekijkt of een fluor behandeling nodig is om gaatjes in de tanden en kiezen te voorkomen, dit omdat kinderen met Cowden syndroom vaak een slechtere kwaliteit tandglazuur hebben. Goed poetsen is belangrijk. Een mondhygieniste kan adviezen geven hoe het dikkere tandvlees wat voorkomt bij kinderen met het Cowden syndroom goed schoon gehouden kan worden.
Er bestaan speciale tandartsen die zich gespecialiseerd hebben in de tandheelkundige zorg van kinderen met een ontwikkelingsachterstand omdat dit vaak speciale aanpak en extra tijd vraagt.

Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet.

Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen. Soms lukt dit vrij gemakkelijk met een medicijn, maar bij een deel van de kinderen is het niet zo eenvoudig en zijn combinaties van medicijnen nodig om de epilepsie aanvallen zo veel mogelijk of helemaal niet meer te laten voorkomen.
Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen, er bestaat geen voorkeursmedicijn voor de behandeling van epilepsie bij kinderen met Cowden syndroom. Wanneer uw kind het lastig vindt om medicijnen in te nemen, vindt u hier tips voor innemen medicijnen.

Behandeling OSAS
De eerste stap in de behandeling van slaapapneu is vaak het verwijderend van de keel en/of neusamandelen door de KNO-arts. Op deze manier ontstaat er meer ruimte in de keel, waardoor de slaapapneu kan verdwijnen. Wanneer slaapapneu ondanks verwijderen van de keel-en/of neusamandelen nog blijft bestaan kan het nodig zijn om tijdens de slaap een CPAP behandeling te geven. Via een kapje wordt lucht onder druk in de longen geblazen. De druk van de lucht zorgt er voor dat de luchtpijp open blijft en niet kan samenvallen.

Zelfvertrouwen
Kinderen die te weinig zelfvertrouwen hebben, kunnen baat hebben bij een zogenaamde rots en watertraining om meer zelfvertrouwen te krijgen. Ook bestaan er verschillende SOFA-trainingen die hierbij kunnen helpen.

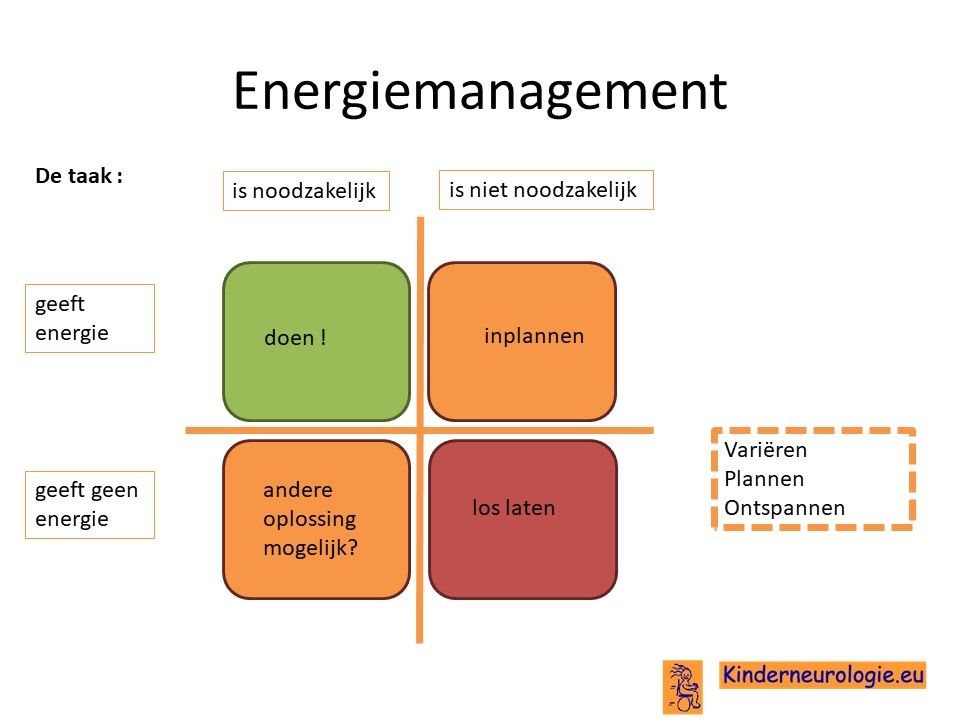
Omgaan met vermoeidheid
Het hebben van het Cowden syndroom kost het lichaam bij alle dagelijkse activiteiten meer energie. Daardoor is de energie op een dag sneller op. Het goed verdelen van de energie over de dag helpt om vermoeidheid te voorkomen. Het kan helpen goed naar de taken die voor een dag ingepland staan te kijken en te beoordelen of deze taken noodzakelijk zijn of niet en of ze energie geven of niet. Aan de hand daarvan kan ingepland worden welke taken wel op het programma komen te staan en welke niet. Het maken van een planning kan helpen. Het is belangrijk om te zorgen voor variatie in taken en om ook voldoende momenten van ontspanning in te plannen.
Onderzoek
Er wordt onderzoek gedaan naar nieuwe behandelmogelijkheden voor volwassenen met een tumor met het Cowden syndroom. Er wordt dan gekeken naar medicijnen die in staat zijn om overactief MTOR af te remmen.

Wat kun je als ouder zelf doen om de ontwikkeling van je kind optimaal te laten verlopen?
Bedenk dat wanneer je samen met je kind speelt, stoeit, danst, zingt, kletst, lacht en/of boekjes leest, dit ook allemaal manieren zijn waarop je kind zijn of haar hersenen traint om stappen voorwaarts te maken in de ontwikkeling. Het is dus niet zo dat alleen momenten van therapie, momenten van training zijn, wat veel ouders denken. Het is daarnaast goed om inspanning af te wisselen met ontspanning, dit is nodig om het geleerde te laten opslaan in de hersenen. De hele dag door training zonder rustmomenten, werkt juist averechts.
Daarnaast is het van onschatbare waarde je kind laten voelen dat je van hem of haar houdt, dat hij/zij geliefd is en zich mag ontwikkelen in een tempo die bij hem of haar past. Dit is extra van belang voor kinderen die zich anders ontwikkelen dan de "norm". "Goed zijn zoals je bent en gesteund te worden door mensen die van je houden is, heel belangrijk voor de ontwikkeling van een kind. Juist de ouders en de andere kinderen in het gezin die dichtbij het kind staan zijn daarin heel belangrijk om het kind daarin dit gevoel te geven. Het is goed dat ouders beseffen wat de waarde hiervan is voor het kind en welke rol zij hierin hebben.
Ook is het belangrijk om te bedenken wat goed voelt voor jullie als gezin en voor jou als ouder en waar jullie energie uithalen. Zorg ervoor dat er bewust ruimte is voor momenten die dit goede gevoel geven. Tot slot is het belangrijk dat je als ouders ook goed voor jezelf zorgt, de zorg voor een kind die zich anders ontwikkelt vraagt nog meer van ouders dan de zorg voor een kind die zich zonder problemen ontwikkelt. Het is goed om voor jezelf te zorgen of te laten zorgen, zodat je als ouder ook de energie houdt, om jouw kind te blijven begeleiden op een manier die bij jou past. Besef dat bij opvoeden hoort om te leren los laten. Veel ouders vinden dit lastig, zeker wanneer hun kind zich anders ontwikkelt dan andere kinderen. Maar dhet kan toch nodig zijn een deel van de zorg op bepaalde momenten uit handen te geven, ook als die ander het anders doet dan jij, je kind leert van deze verschillen en het geeft jou de mogelijk om zelf uit te rusten of nieuwe energie op te doen.

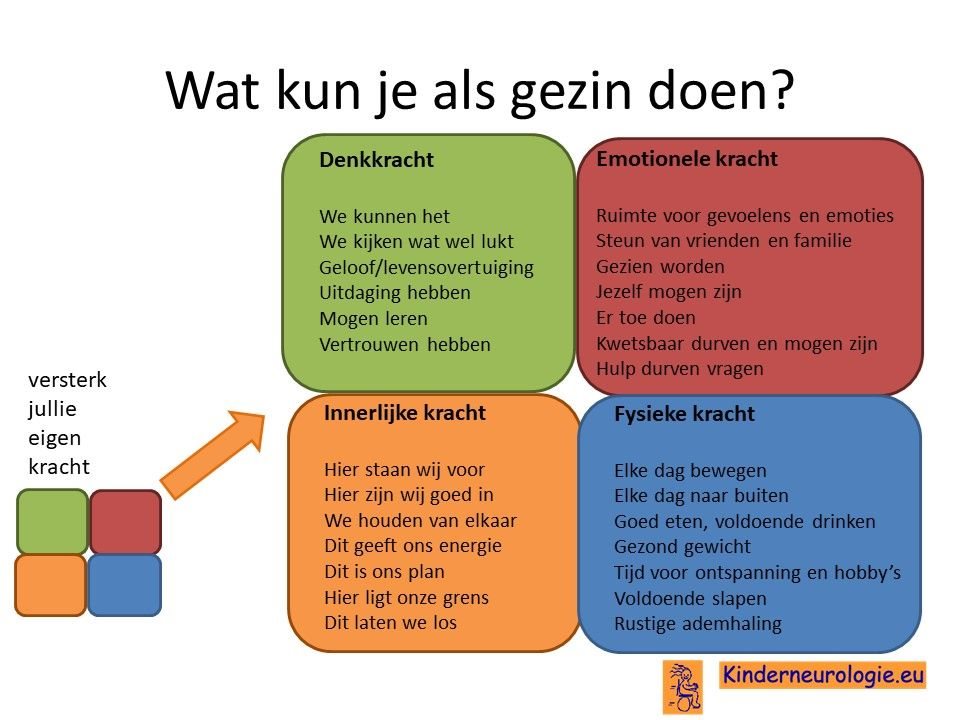
Wat kun je als gezin zelf doen om om te gaan met het hebben van een aandoening bij een gezinslid?
Als gezin van een kind waarbij er sprake is van een aandoening, is het goed om te zorgen dat jullie in de je kracht komen staan. Het is goed om te beseffen over welke denk-, emotionele-, innerlijke- en fysieke kracht jullie als gezin beschikken en hoe jullie deze kracht kunnen inzetten om goed voor ieder lid van het gezin te zorgen. Bekijk wat bij jullie als gezin past. Bekijk wat je kunt doen (of kunt laten) om deze kracht zo optimaal mogelijk in te zetten. En bedenk ook dat ieder lid van het gezin verschillende kwaliteiten heeft waarmee jullie elkaar kunnen aanvullen en kunnen versterken.
Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Hoe vertel ik mijn kind over zijn of haar aandoening
Ouders kunnen het lastig vinden hoe en wanneer ze met hun kind over de aandoening van het kind moeten en kunnen praten. In deze informatiefolder vindt u tips die u hierbij kunnen helpen om dit gesprek te doen op de manier die bij uw kind en uw gezin past.
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat hun kind een syndroom heeft en om te gaan met de onzekerheden die horen bij het hebben van dit syndroom. Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het Cowden syndroom.
Wat is de prognose van kinderen met Cowden syndroom?
Zelfstandig leven
Het merendeel van de volwassenen met Cowden syndroom kan zelfstandig zijn of haar leven leiden zonder de hulp van anderen. Een deel van de volwassenen, met autistiforme kenmerken, heeft op volwassen leeftijd wel de hulp van een andere volwassene nodig tijdens het dagelijks leven.
Focus op sterke punten
Het Cowden syndroom is een chronische aandoening die aanwezig blijft gedurende het hele leven. Ook kunnen er gedurende het hele leven nieuwe problemen ontstaan. Dit kan zorgen voor onzekerheid en zorgen over de toekomst. Het is belangrijk dat een volwassene beseft dat hij/zij veel meer is dan het Cowden syndroom. Het is goed om te kijken wat de sterke kanten van een volwassene zijn en van welke acitiviteiten een persoon energie en plezier geven.

Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belangrijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook is het belangrijk om te gaan werken aan zelfstandigheid van de jongere. Op de kinderleeftijd zorgen ouders dat de zorg rondom de jongere goed geregeld wordt, op volwassen leeftijd wordt dit steeds meer van de jongeren zelf verwacht. Het is goed om tijdig na te gaan op welke vlakken de jongere al zelfstandig is en op welke vlakken er getraind moet worden voor meer zelfstandigheid. De groeiwijzer kan hierin behulpzaam zijn.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
Overprikkeling
Jongeren met Cowden-syndroom hebben sneller last van overprikkeling. De hersenen krijgen dan te veel prikkels te verwerken, waardoor de hersenen tijdelijk niet meer goed kunnen functioneren. Op de kinderleeftijd zijn er vaak ouders of andere begeleiders die meedenken wanneer overprikkeling dreigt te ontstaan en helpt om overprikkeling te voorkomen, maar op latere leeftijd tijdens het zelfstandig worden is dit veel minder het geval en moet de jongere hier zelf alert op zijn. Het is goed dat de jongere bij zich zelf leert herkennen wanneer overprikkeling dreigt te ontstaan en een plan heeft hoe verder gaande overprikkeling kan worden voorkomen. Een orthopedagoog of ergotherapeut kunnen een jongere daarbij helpen.
Relaties
Voor volwassenen met een beperking kan het leggen en behouden van een vriendschap of een relatie met een ander meer moeite kosten dan voor volwassenen zonder beperking. Het gaat minder vanzelfsprekend omdat de volwassene bijvoorbeeld minder energie heeft, het lastiger vindt om zelf contacten te leggen, onzeker is, andere volwassenen niet goed weten hoe met een volwassene met een beperking om te gaan of omdat uitgaansgelegenheden minder goed toegankelijk zijn voor een volwassene met een beperking. Vaak ronden volwassenen hun opleiding af, zodat contact die voorheen via school met klasgenoten plaats vonden, niet meer vanzelfsprekend zijn. Voor een deel van de volwassenen verlopen nieuwe vriendschappen daarna via werk of de buurt waarin ze wonen. Sport is vaak een mooie manier om nieuwe vriendschappen op te doen. Via de website van uniek sporten, zijn adressen te vinden van sportmogelijkheden voor mensen met een beperking. Ook veen hobby kan een mooie manier zijn om nieuwe contacten te leggen. Een ander deel van de volwassen vindt nieuwe vrienden via social media.
Werk
Een groot deel van de volwassenen met het Cowden syndroom kan op volwassen leeftijd regulier werk uitvoeren. Het is niet verplicht de werkgever op de hoogte te stellen dat de diagnose Cowden syndroom is gesteld. Het kan wel fijn zijn dat de werkgever op de hoogte is, zodat er bijvoorbeeld aanpassingen aan de werkplek worden gedaan of een mogelijkheid om een rustmoment gedurende de dag te nemen. De bedrijfsarts kan behulpzaam zijn bij het adviseren voor aanpassingen waardoor de volwassene met het Cowden syndroom op een goede en gezonde manier zijn werk kan doen.
Voor een ander deel van de volwassenen zal het niet mogelijk zijn om regulier werk te vinden. Zij kunnen een beroep doen op de participatiewet. Hiervoor kunnen volwassenen contact opnemen met de gemeente van de plaats waar zij wonen. De gemeente kijkt samen met de volwassene welke ondersteuning de volwassene nodig heeft om passend werk te vinden.

Rijbewijs
Het hebben van een lichamelijke en/of verstandelijke beperking kan van invloed zijn op de rijvaardigheid. Er zijn regels bij welke beperkingen een volwassene wel een auto mag besturen en bij welke beperkingen niet. Aanpassingen in de auto kan maken dat een volwassene wel een auto mag besturen. Op de eigen verklaring van het CBR moet ingevuld worden dat er sprake is van het Cowden syndroom. Dit zal er vaak voor zorgen dat er een medische keuring nodig zal zijn. Soms wordt er ook een rijvaardigheidstest afgenomen. Het is mogelijk dat de geldigheidsduur van het rijbewijs korter is dan gebruikelijk vooral wanneer er sprake is van medische problemen die kunnen toenemen in de loop van de tijd. Meer informatie over het rijbewijs is te vinden op de website van het CBR.

Vermoeidheid
Volwassenen met het Cowden syndroom zijn vaak sneller vermoeid dan volwassenen zonder het Cowden syndroom. Dit vraagt vaak aanpassing in het dagelijks leven. Zorgen voor een vast dagritme waarin activiteiteiten worden afgewisseld met momenten van rust en ontspanning helpt om de energie goed over de dag te verdelen. Ook is het belangrijk elke dag lichamelijk actief te zijn en te zorgen voor een goede conditie. Daarnaast zijn vaste tijden van gaan slapen in een koele donker kamer en vaste tijden van wakker worden belangrijk om te zorgen voor voldoende goede slaap.
Vaak moet er een keuze gemaakt worden welke activiteiten op een dag ingepland gaan worden. Het is goed om te kijken of deze activiteiten noodzakelijk zijn om zelf te doen of niet(wellicht kan iemand anders deze taak overnemen?) en of ze wel of geen energie geven. Op deze manier kan bepaald worden welke activiteiten op een dag het beste ingepland kunnen worden.
Risico op goedaardige en kwaadaardige afwijkingen
Volwassenen met Cowden syndroom hebben een verhoogd risico op het krijgen van goedaardige en kwaadaardige gezwellen van de schildklier, borsten, baarmoeder, darmen, de nieren, de hersenen en op het krijgen van melanoom. Het is moeilijk om aan te geven hoe groot de kans is dat er kanker zal ontstaan. Dit is omdat we niet alle mensen met het Cowden syndroom kennen en eigenlijk alleen de mensen met Cowden syndroom die een bijkomend probleem hebben, bekend zijn bij een arts.

Controle op ontstaan kanker
Door frequente controles kunnen problemen tegenwoordig vroegtijdig worden opgespoord waarna een passende behandeling kan worden gegeven. De behandeling van goedaardige of kwaadaardige woekeringen van cellen bij Cowden syndroom verschilt niet van de behandeling van dezelfde aandoening bij mensen zonder Cowden syndroom.

Omgaan met angst voor kanker
De onzekerheid dat er een verhoogde kans bestaat op het krijgen van kanker kan zorgen voor het ontstaan van angst. Deze angst kan er voor zorgen dat jongeren of volwassenen zich verdrietig en eenzaam voelen. Daarom is het belangrijk om aandacht te hebben voor deze angst, deze angst niet weg te stoppen maar te verweven in het dagelijks leven zodat de angst niet het dagelijks leven gaat beinvloeden. Er zijn verschillende manieren om met deze angst om te gaan. Elke jongere of volwassene kan zelf bekijken welke manier of manieren het beste passend zijn. Dit kan ook verschillen per leeftijdsfase.

Metabool syndroom
Volwassenen met het Cowden syndroom hebben een verhoogd risico op het hebben van overgewicht. Als gevolg van overgewicht kunnen andere problemen ontstaan zoals hart- en vaatziekten en een verhoogd risico op het krijgen van suikerziekte (diabetes). De problemen die kunnen ontstaan als gevolg van overgewicht worden metabool syndroom genoemd. Door te voorkomen dat overgewicht ontstaat, kan ook voorkomen worden dat het metaboo syndroom ontstaat. Overgewicht kan voorkomen worden door te letten op de hoeveelheid en de samenstelling van het eten in combinatie met voldoende lichaamsbeweging en krachttraining. Een diëtiste kan adviezen geven over gezonde voeding.

Onderzoek
Er bestaan inmiddels medicijnen die specifiek kunnen aangrijpen op bepaalde eiwitten die bij mensen met het Cowden syndroom te actief zijn. Er is onderzoek nodig om te weten of en wanneer er plaats is voor het inzetten van deze medicijnen bij mensen met het Cowden syndroom.

Hersentumoren
Volwassenen met Cowden syndroom hebben een licht verhoogde kans om een specifieke hersentumor te krijgen Lhermite Duclos syndroom. Dit is een aanlegstoornis van de kleine hersenen die al op kinderleeftijd aanwezig is en op volwassen leeftijd de neiging heeft om groter te worden en zo de kleine hersenen aan de kant te drukken. Dit geeft klachten zoals hoofdpijn, braken, wazig toen en balansproblemen. Een ander type hersentumor die iets vaker voorkomt bij volwassenen met het Cowden syndroom is een tumor die ontstaat in de hersenvliezen, een meningeoom.
Auto-immuunziekten
Volwassenen met het Cowden syndroom zijn iets kwetsbaarder voor het krijgen van auto-immuunziekten zoals psoriasis en de ziekte van Hashimoto.

Levensverwachting
De levensverwachting van kinderen en volwassen met het Cowden syndroom kan volledig normaal zijn. Dit zal ook samen hangen met bijkomende problemen die een persoon krijgt. Het krijgen van kanker kan van invloed zijn op de levensverwachting. Door nu frequent te screenen en zo kanker in een vroegtijdig stadium op te sporen en te behandelen, wordt geprobeerd volwassenen te laten genezen van deze vormen van kanker.
Kinderen krijgen
Het hebben van het Cowden syndroom heeft geen invloed op de vruchtbaarheid. Deze kinderen hebben 50% kans om zelf ook het Cowden syndroom te krijgen. Of deze kinderen evenveel, minder of meer symptomen zullen krijgen dan hun ouder valt van te voren niet te voorspellen. Indien de volwassene geen kinderen wil of kan krijgen, zal nagedacht moeten worden over anticonceptie, waarover u in deze folder meer informatie vindt.

Hebben broertjes of zusjes ook kans Cowden syndroom te krijgen?
Erfelijke ziekte
Het Cowden syndroom wordt veroorzaakt door een fout in het erfelijke materiaal. Wanneer een van de ouders zelf het Cowden syndroom heeft, dan hebben broertjes en zusjes 50% kan om zelf ook het Cowden syndroom te krijgen.
Wanneer het foutje bij het kind zelf is ontstaan, dan is de kans erg klein dat een broertje of zusjes ook zelf het Cowden syndroom krijgt. Dit zou alleen kunnen wanneer het foutje bij de vader in de zaadcellen of bij de moeder in de eicellen zit zonder dat zij dit in de andere lichaamscellen hebben. De kans hierop is 1-2%.
Een klinisch geneticus kan hier meer informatie over geven.
Familiebrief
Het hebben van een genetische aandoening kan soms ook consequenties hebben voor andere familieleden dan alleen de jongere en zijn gezin. Er kan een kans bestaan dat deze aandoening bij meerdere familieleden voorkomt. Een klinisch geneticus maakt meestal een familiebrief. Hierin wordt uitgelegd wat de aandoening inhoudt, waar meer informatie te vinden is over de aandoening en waarin vermeld staat of familieleden een verhoogde kans hebben om ook zelf deze aandoening te hebben. Met deze brief kunnen familieleden die dat willen via de huisarts verwezen worden naar een klinisch geneticus.
Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van het Cowden syndroom, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica. Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.pns.nl

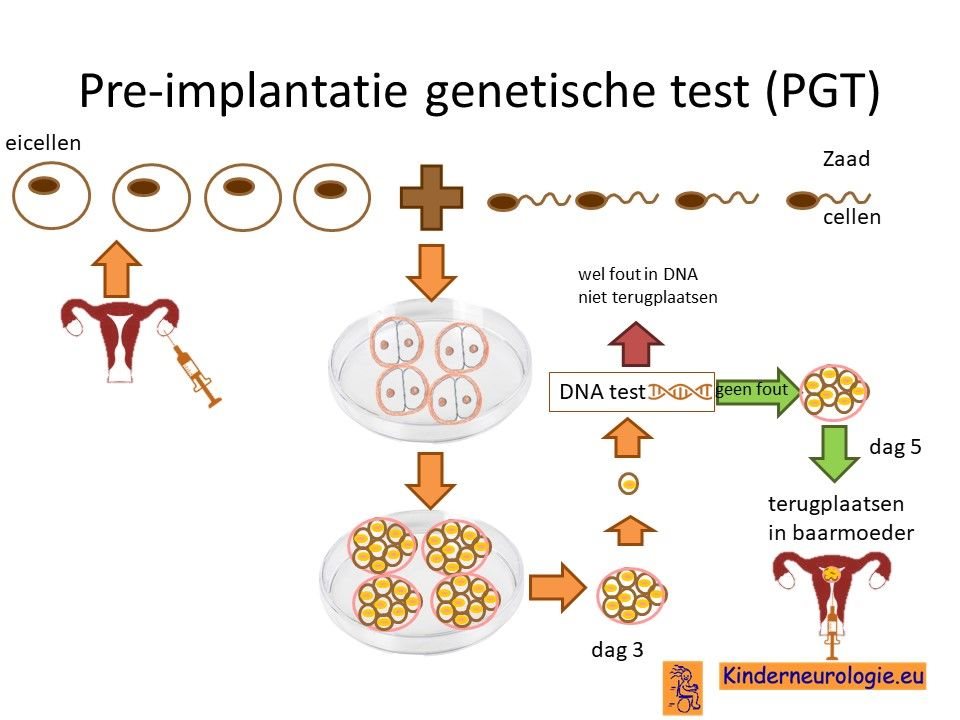
Preïmplantatie Genetische Test (PGT)
Stellen die eerder een kindje hebben gehad met het Cowden syndroom, kunnen naast prenatale diagnostiek ook in aanmerking voor een preïmplantatie genetische test (PGT.) Bij PGT wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van het Cowden syndroom. Alleen embryo’s zonder de aanleg voor het Cowden syndroom, komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgtnederland.nl.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Meer lezen
Lees het verhaal van een volwassen vrouw die het Cowden syndroom heeft.
Events
21 juni 2025 kinderdag, Attractiepark DippieDoe (Ekkersweijer 1, 5681 RZ Best, Nederland), een gratis dag voor kinderen met het Cowden syndroom en hun gezinnen, aanmelden via https://ptenbelgienederland.nl/agenda/pten-kinderdag-2025/
27 september 2025 patienteninformatiedag van de Valk Amersfoort A1 hotel
Links
www.ptenbelgienederland.nl
Stichting PTEN Belgie en Nederland voor en door patienten
Referenties
- Gustafson S, Zbuk KM, Scacheri C, Eng C. Cowden syndrome.Semin Oncol. 2007;34:428-34.
- Robinson S, Cohen AR. Cowden disease and Lhermitte-Duclos disease: an update. Case report and review of the literature. Neurosurg Focus. 2006;20:E6.
- Cowden syndrome and the PTEN hamartoma tumor syndrome: systematic review and revised diagnostic criteria. Pilarski R, Burt R, Kohlman W, Pho L, Shannon KM, Swisher E. J Natl Cancer Inst. 2013;105:1607-16
- Cowden syndrome: recognizing and managing a not-so-rare hereditary cancer syndrome. Mester J, Eng C. J Surg Oncol. 2015;111:125-30
- Cowden Syndrome Associated with Severe Periodontal Disease: A Short Literature Review and a Case Report. Perić M, Toma S, Lasserre JF, Brecx M. Oral Health Prev Dent. 2018;16:225-232
- PTEN Hamartoma Tumor Syndrome: A Clinical Overview. Pilarski R. Cancers (Basel). 2019;11:6
- PTEN-opathies: from biological insights to evidence-based precision medicine. Yehia L, Ngeow J, Eng C. J Clin Invest. 2019;129:452-464
- A review on age-related cancer risks in PTEN hamartoma tumor syndrome. Hendricks LAJ, Hoogerbrugge N, Schuurs-Hoeijmakers JHM, Vos JR. Clin Genet. 2021;99:219-225
- Red flags for early recognition of adult patients with PTEN Hamartoma Tumour Syndrome. Drissen MMCM, Schieving JH, Schuurs-Hoeijmakers JHM, Vos JR, Hoogerbrugge N. Eur J Med Genet. 2021:104364.
- A review on age-related cancer risks in PTEN hamartoma tumor syndrome. Hendricks LAJ, Hoogerbrugge N, Schuurs-Hoeijmakers JHM, Vos JR. Clin Genet. 2021;99:219-225.
- Catch them if you are aware: PTEN postzygotic mosaicism in clinically suspicious patients with PTEN Hamartoma Tumour Syndrome and literature review. Hendricks LAJ, Schuurs-Hoeijmakers J, Spier I, Haadsma ML, Eijkelenboom A, Cremer K, Mensenkamp AR, Aretz S, Vos JR, Hoogerbrugge N. Eur J Med Genet. 2022;65:104533.
- Genotype-phenotype associations in a large PTEN Hamartoma Tumor Syndrome (PHTS) patient cohort. Hendricks LAJ, Hoogerbrugge N, Venselaar H, Aretz S, Spier I, Legius E, Brems H, de Putter R, Claes KBM, Evans DG, Woodward ER, Genuardi M, Brugnoletti F, van Ierland Y, Dijke K, Tham E, Tesi B, Schuurs-Hoeijmakers JHM, Branchaud M, Salvador H, Jahn A, Schnaiter S, Anastasiadou VC, Brunet J, Oliveira C, Roht L, Blatnik A, Irmejs A, Mensenkamp AR, Vos JR; PTEN Study Group. Eur J Med Genet. 2022;65:104632.
- Lhermitte-Duclos disease (dysplastic cerebellar gangliocytoma) in the setting of cowden syndrome: a case report and literature review on COLD syndrome. McMahon ME, Murray D, MacNally S, O'Brien DF. Br J Neurosurg. 2022:1-4
- CO2 Laser Treatment of Multiple Oral Hamartomas in Cowden's Syndrome: A Review and Case Study. Possick Z, Alster TS. Clin Cosmet Investig Dermatol. 2022;15:823-827
- Thyroid findings in pediatric and adult patients with PTEN hamartoma tumor syndrome: A retrospective analysis, and literature review. Milani D, Dolci A, Muller I, Pavesi MA, Runza L, Kuhn E, Natacci F, Peissel B, Ricci MT, Despini L, Tomasello G, Grossi F, Garrone O, Gambini D. Endocrine. 2023;81:98-106
-
Histopathological phenotyping of cancers in PTEN Hamartoma Tumor Syndrome for improved recognition: A single-center study. Schei-Andersen AJ, Hendricks LAJ, van der Post RS, Mensenkamp AR, Schieving J; PTEN Study Group; Schuurs-Hoeijmakers JHM, Hoogerbrugge N, Vos JR. Int J Cancer. 2024;155:1567-1576
-
Exploring the Prevalence of Oral Features for Early Detection of PTEN Hamartoma Tumour Syndrome. Schei-Andersen AJ, van Oirschot B, Drissen MMCM, Schieving J, Schuurs-Hoeijmakers JHM, Vos JR, Barton CM, Hoogerbrugge N.Int Dent J. 2024;74:1424-1431
-
Increased frequency of infections and autoimmune disease in adults with PTEN Hamartoma Tumour Syndrome. Drissen MMCM, Vos JR, Collado Camps E, Schuurs-Hoeijmakers JHM, Schieving JH, Hoogerbrugge N.Eur J Med Genet. 2024;70:104960
-
Experience in a PHTS Expertise Centre: Yield of Thyroid Ultrasound Surveillance in Children with PTEN Hamartoma Tumor Syndrome. Bormans EMG, Schuurs-Hoeijmakers JHM, van Setten P, Hendricks LAJ, Drissen MMCM, Gotthardt M, Claahsen-van der Grinten HL, Hoogerbrugge N, Schieving JH. J Clin Res Pediatr Endocrinol. 2024
-
Atypical Manifestations of Cowden Syndrome in Pediatric Patients. Zelenova E, Belysheva T, Sharapova E, Barinova I, Fedorova A, Semenova V, Vishnevskaya Y, Kletskaya I, Mitrofanova A, Sofronov D, Karasev I, Romanov D, Valiev T, Nasedkina T. Diagnostics (Basel). 2025;15:1456.
Laatst bijgewerkt: 14 januari 2026 voorheen: 11 maart 2025, 21 januari 2025, 8 januari 2025, 3 januari 2024, 8 februari 2023, 23 november 2022, 27 juli 2022, 30 maart 2022, 23 maart 2022, 16 januari 2022, 29 december 2021, 13 oktober 2021, 7 april 2021, 23 december 2020, 14 oktober 2020, 10 juni 2020, 4 januari 2020, 3 juli 2019, 25 februari 2019, 29 augustus 2018 en 8 april 2017
auteur: JH Schieving
