Wat is het Greig syndroom?
Het Greig syndroom is een erfelijke aangeboren aandoening waarbij kinderen een combinatie van verschillende aangeboren afwijkingen hebben zoals extra vingers aan handen en of voeten, aan elkaar vastzittende vingers of tenen, een groot hoofd en/of een afwijkende schedelvorm.
Hoe wordt het Greig syndroom ook wel genoemd?
Greig is een arts die dit syndroom beschreven heeft.
Cefalopolysyndactylie syndroom
Het Greig syndroom wordt ook wel Greig cefalopolysyndactylie syndroom genoemd.De term cefalo betekent hoofd en wijst naar de afwijkende vorm van het hoofd. De term poly betekent meer, de term syn betekent aan elkaar vastzittend en dactylie verwijst naar vingers. Dit geeft aan dat kinderen met dit syndroom vaak meer dan vijf vingers en tenen hebben en dat vaak meerdere vingers en tenen aan elkaar vast zitten.
Soms wordt de afkorting GCPS gebruikt.
Pallister-Hall syndroom
Een fout in het zelfde gen (het GLI3-gen) maar dan op een andere plaats in het gen kan een ander syndroom veroorzaken die het Pallister-Hall syndroom wordt genoemd. Dit is dus een andere aandoening dan het Greig syndroom.
Hoe vaak komt het Greig syndroom voor bij kinderen?
Het Greig syndroom is een zeldzame aandoening. Geschat wordt dat een op de 100.000 tot 1.000.000 mensen dit syndroom heeft. Waarschijnlijk is de diagnose bij een deel van de kinderen met een lichte vorm van dit syndroom ook niet gesteld.

Bij wie komt het Greig syndroom voor?
Het Greig syndroom is al voor de geboorte aanwezig. Vaak vallen de aangeboren afwijkingen kort na de geboorte al op.
Zowel jongens als meisjes kunnen het Greig syndroom krijgen.
Wat is de oorzaak van het Greig syndroom?
Fout in het erfelijk materiaal
Het Greig syndroom wordt bij drie van de vier kinderen veroorzaakt door een fout in het erfelijk materiaal van chromosoom 7 op een plaats die GLI3-gen genoemd.
Waarschijnlijk bestaan er ook nog andere fouten die kunnen zorgen voor het ontstaan van het Greig syndroom. Deze fouten zijn nu nog niet bekend.
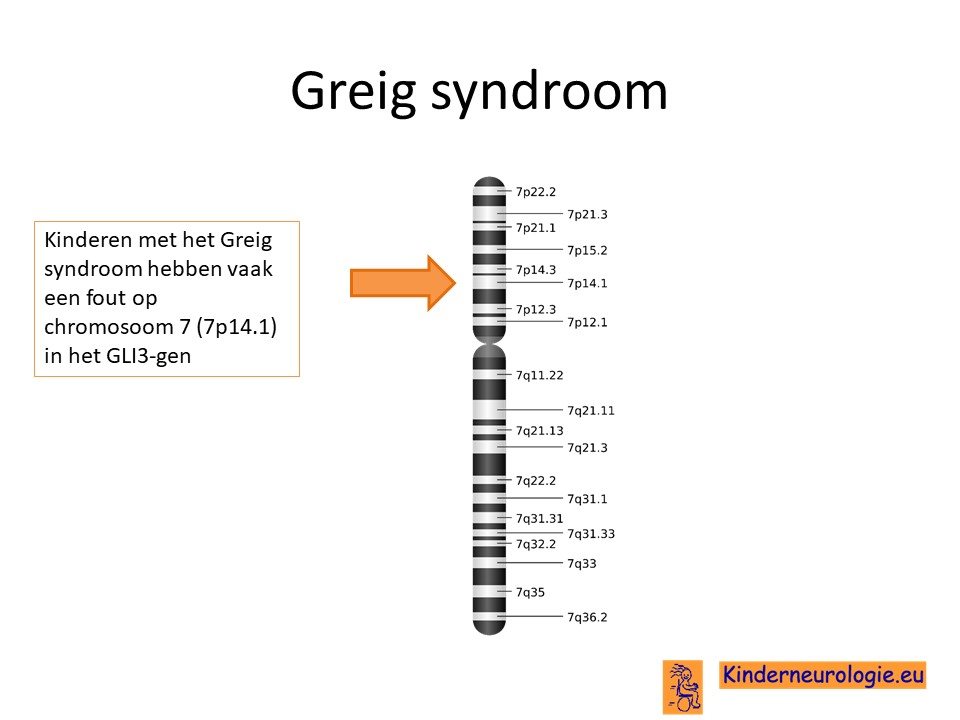
Grootte van de fout
De grootte van de fout op chromosoom 7 in het GLI3-gen bepaald voor een belangrijk deel hoeveel klachten een kind van dit syndroom zal krijgen. Kinderen waarbij een klein stukje erfelijk materiaal mist, hebben minder klachten dan kinderen waarbij een groot deel van het erfelijk materiaal mist. Wanneer kinderen het hele GLI-3 gen missen wordt dit vaak het GCPS-continous gene syndroom genoemd. Deze kinderen hebben in tegenstelling tot kinderen met het Greig syndroom vaak ook een ontwikkelingsachterstand en epilepsie.
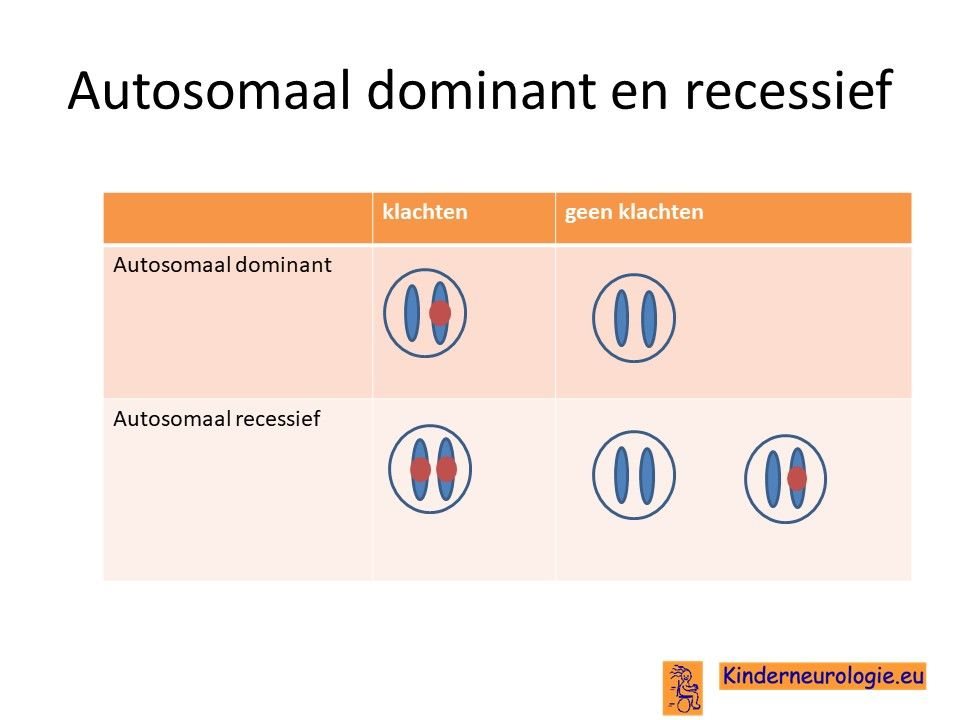
Autosomaal dominant
Het Greig syndroom erft op zogenaamd autosomaal dominante wijze over. Dat houdt in dat een fout op een chromosoom 7 op de plaats van het GLI-3 gen al voldoende is om het Greig syndroom te veroorzaken. Dit in tegenstelling tot een autosomaal recessieve ziekte, waarbij kinderen pas klachten krijgen wanneer beide chromosomen 7 op de plaats van het GLI-3 gen een fout bevatten.
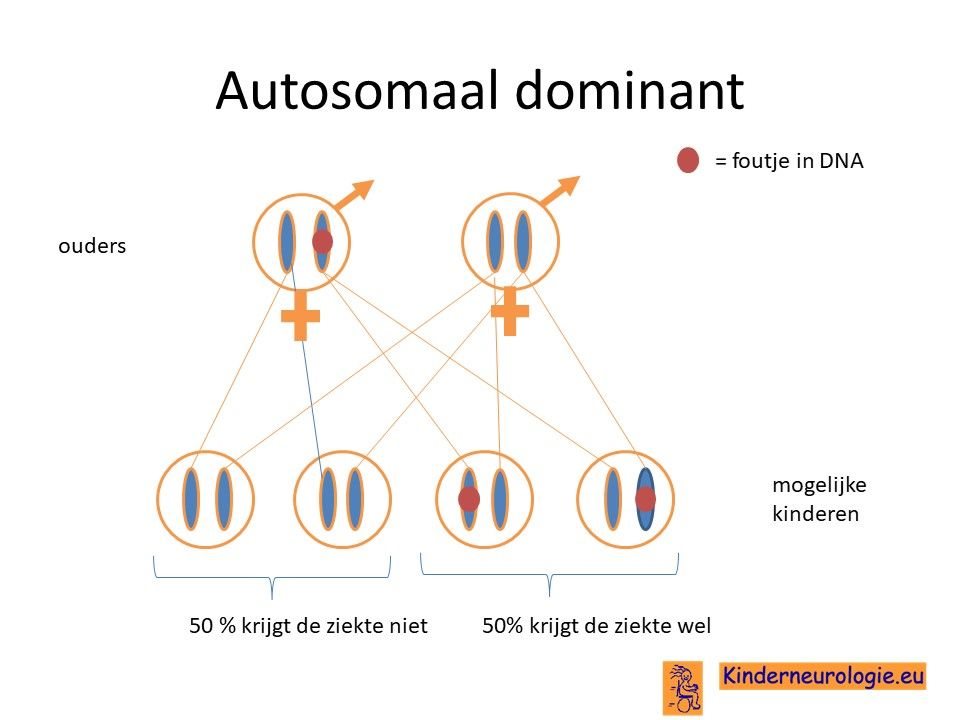
Overerving
Het Greig syndroom is een erfelijke ziekte. Een deel van de kinderen heeft de fout geërfd van de vader of de moeder die zelf ook het Greig syndroom heeft. Omdat het Greig syndroom ook heel weinig symptomen kan geven, is lang niet altijd bekend dat de vader of moeder het Greig syndroom heeft.
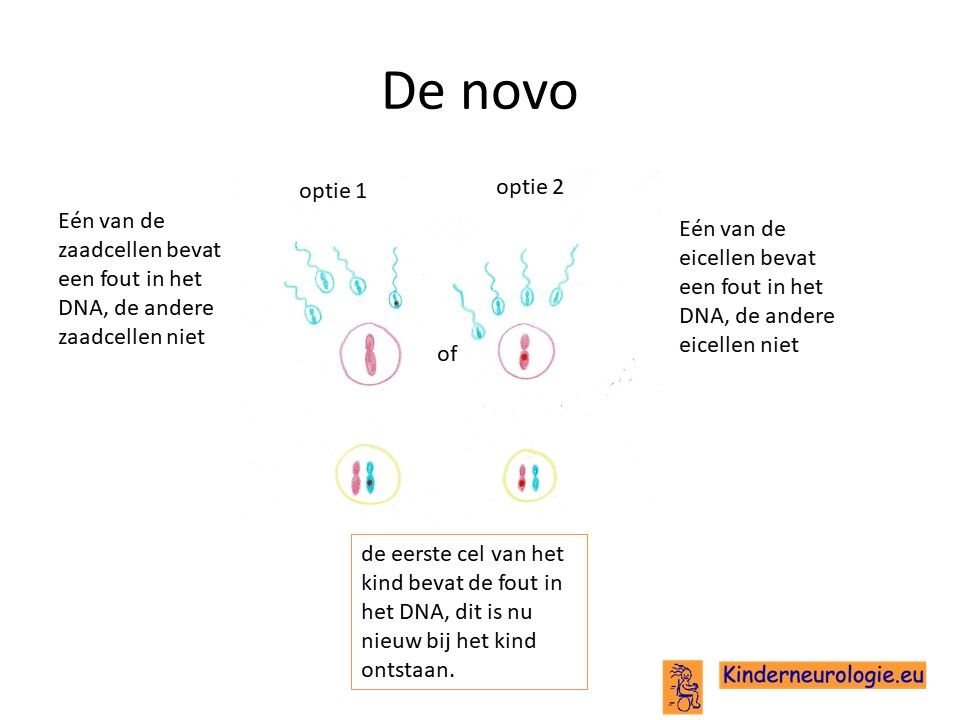
Bij het kind zelf ontstaan
Een ander deel van de kinderen heeft de fout niet overgeërfd van vader of van moeder. De fout is dan bij het kind zelf ontstaan na de samensmelting van de eicel met de zaadcel. Dit wordt de novo genoemd. De novo betekent nieuw ontstaan bij het kind.
Pallister-Hall syndroom
Een foutje in het GLI3-gen kan ook een heel ander syndroom geven. Dit syndroom wordt het Pallister-Hall syndroom genoemd. Kinderen met dit syndroom hebben ook extra vingers of tenen, maar daarnaast afwijkingen aan een belangrijke gebied in de hersenen wat hypothalamus wordt genoemd, hormoonafwijkingen, een gespleten strotteklepje en vaak het ontbreken van een anus.
De plaats van het foutje in het GLI-3 gen bepaald of er sprake is van het Greig syndroom of van het Pallister-Hall syndroom.
Wat zijn de symptomen van het Greig syndroom?
Variatie
Er bestaat variatie in ernst en hoeveelheid symptomen die kinderen met het Greig syndroom hebben. Sommige kinderen hebben alle symptomen, andere hebben maar een paar van onderstaande symptomen. Het valt van te voren niet te voorspellen welke symptomen een kind zal krijgen. Dat betekent dat onderstaande kenmerken kunnen voorkomen, maar niet hoeven voor te komen.

Meer vingers en tenen
Kinderen met het Greig syndroom hebben vaak extra vingers en tenen aan hun handen en voeten. Soms is dit heel subtiel en hebben kinderen alleen een bredere duim of een extra aanhangseltje aan een vinger of aan een teen. Een ander deel van de kinderen heeft alleen een extra vingertopje of een extra nagel. Een deel van de kinderen heeft echt meer dan vijf vingers of tenen, bijvoorbeeld zes vingers of zes tenen. Met een medisch woord wordt dit polydactylie genoemd.
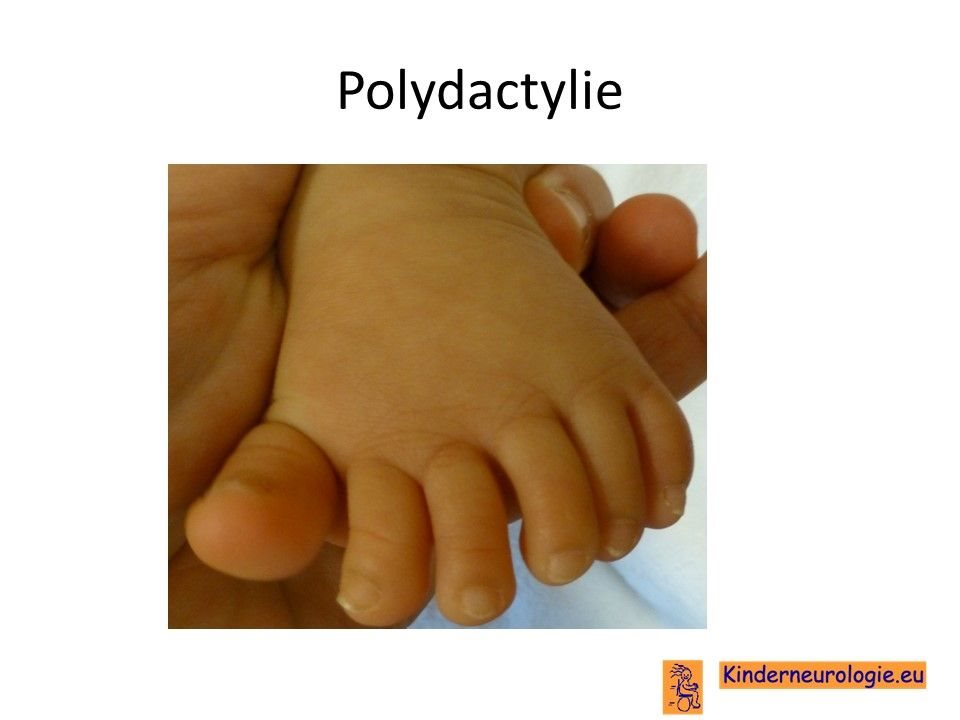
Vingers die aan elkaar vast zitten
Vaak zitten twee of meer vingers van een hand, of tenen aan een voet aan elkaar vast. De vingers kunnen niet los van elkaar bewogen worden. Dit wordt syndactylie genoemd.

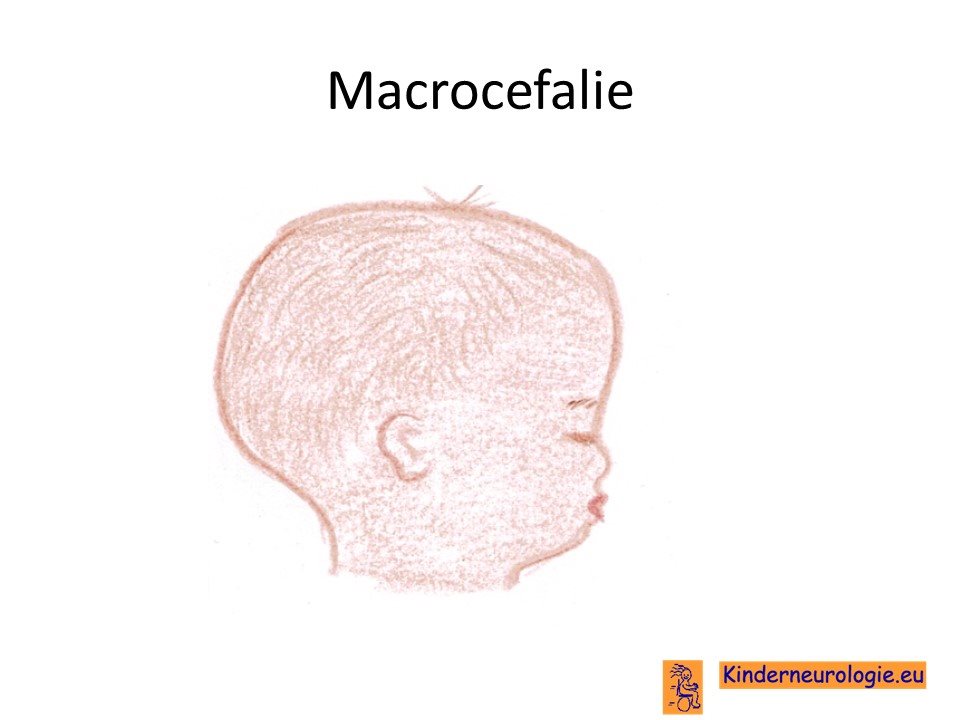
Groot hoofd
Kinderen met het Greig syndroom hebben vaker een groter hoofd dan hun leeftijdsgenoten. Een te groot hoofd (boven de bovenste groei lijn in de curve) wordt een macrocefalie genoemd.
Kinderen met het GCPS-continous gene syndroom kunnen juist een kleinere hoofdomvang hebben dan leeftijdsgenoten.
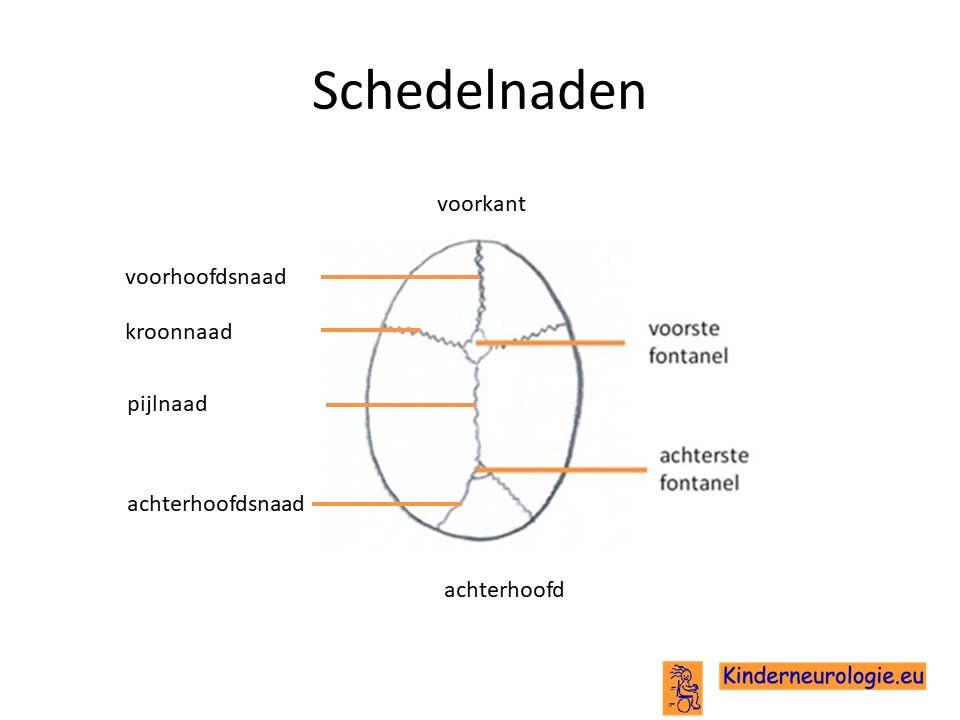
Afwijkende hoofdvorm
Een deel van de kinderen met het Greig syndroom heeft een afwijkende vorm van het hoofd. Dit komt omdat een bepaalde schedelnaad van het hoofd te snel aan elkaar groeit. Het hoofd kan daardoor niet op de normale manier groeien. Vaak is het hoofd lang en smal. Het te vroeg aan elkaar groeien van een schedelnaad waardoor de hoofdvorm anders wordt, wordt craniosynosthose genoemd. De lange en smalle vorm van het hoofd wordt scafocefalie genoemd. Soms is het hoofd juist driehoekig van vorm. Dit wordt een trigonocefalie genoemd.
Typisch uiterlijk
Door de afwijkende vorm van het hoofd hebben kinderen met het Greig syndroom vaak een typisch uiterlijk. Vaak is het voorhoofd hoog en wat bol. De ogen staan vaak wat verder uit elkaar dan gebruikelijk. Ook staan de ogen vaak wat naar beneden gericht. De neusbrug is breed.
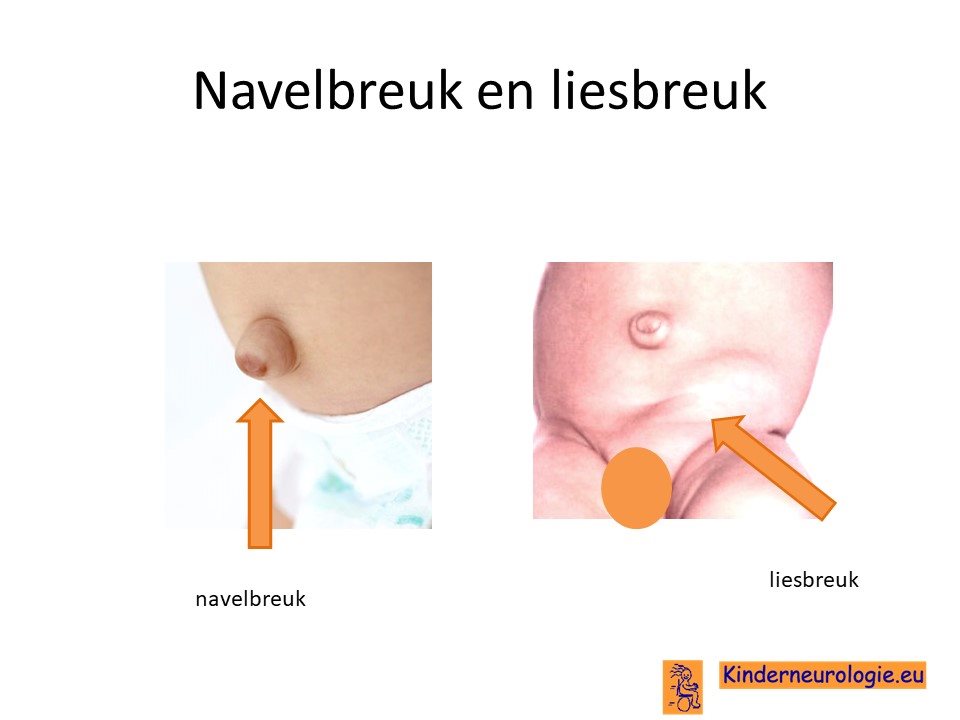
Liesbreuk of navelbreuk
Een deel van de kinderen met het Greig syndroom heeft een navelbreukje. De navel is niet naar binnen getrokken, maar zit juist als een bolletje op de buik.
Ook komen liesbreuken wat vaker voor bij kinderen met het Greig syndroom.
Ontwikkelingsachterstand
Een klein deel van de kinderen met het Greig syndroom ontwikkelt zich trager dan leeftijdsgenoten. Deze kinderen leren later zitten, staan, lopen en praten dan andere kinderen. Dit wordt vaak gezien bij kinderen waarbij het hele GLI3-gen mist en minder vaak bij kinderen waarbij maar een deel van het GLI3 gen mist.
Epilepsie
Bij kinderen waarbij het hele GLI-3 gen mist, komt vaak epilepsie voor. Deze kinderen kunnen last hebben van verschillende soorten epileptische aanvallen.
Problemen met leren
Een deel van de kinderen met het Greig syndroom heeft problemen met leren.
Hoe wordt de diagnose Greig syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal en lichamelijk onderzoek van een kind kan vermoed worden dat er sprake is van een syndroom. Er bestaan verschillende syndromen waarbij kinderen meer dan de gebruikelijke vijf vingers hebben. Dit wordt bijvoorbeeld ook gezien bij kinderen met het acrocallosole syndroom, het Gorlin syndroom, het Carpenter syndroom of het Teebi syndroom. Aanvullend onderzoek kan nodig zijn om na te gaan van welk syndroom er sprake is.
DNA onderzoek
Door middel van bloed onderzoek kan bij drie van de vier kinderen het foutje in het erfelijk materiaal op de plaats van het GLI-3 gen worden aangetoond. Hiermee kan met zekerheid de diagnose Greig syndroom gesteld worden.

Röntgenfoto’s
Op een röntgenfoto is te zien dat kinderen met het Greig syndroom vaak extra botjes aan een vinger of teen hebben. Dit wordt het vaakst gezien bij de duim. Met een medisch woord wordt dit wel pre-axiale polydactylie genoemd. Soms zit het extra botje juist aan de kant van de pink. Dit wordt een post-axiale polydactylie genoemd.
Ook kan op röntgenfoto’s opvallen dat de botleeftijd voor loopt bij de daadwerkelijke leeftijd.
MRI scan
Wanneer bij kinderen met het Greig syndroom een MRI scan van het hoofd gemaakt wordt, zullen hier bij de meeste kinderen geen afwijkingen op te zien zijn. Soms is er sprake van een waterhoofd.
Een deel van de kinderen blijkt de hersenbalk te missen. De hersenbalk is een deel van de hersenen wat zorgt dat de informatie van de rechter naar de linkerhersenhelft toe gaat en andersom. Het missen van de hersenbalk wordt met een medische term corpus callosum agenesie genoemd.
EEG
Wanneer kinderen last hebben van epilepsie, zal vaak een hersenfilmpje (EEG) worden gemaakt. Op het EEG kan epileptische activiteit worden gezien. Dit is niet specifiek voor het Greig syndroom, maar kan bij allerlei verschillende syndromen ook worden gezien.
Hoe worden kinderen met het Greig syndroom behandeld?
Operatie
Vaak wordt er voor gekozen om de extra vingers en/of tenen weg te halen door middel van een operatie. Met name bij extra vingers aan de duimkant is dit belangrijk, om er voor te zorgen dat kinderen hun handen normaal kunnen gaan gebruiken. Deze operatie wordt meestal uitgevoerd door een plastisch chirurg. Doel van de operatie is er voor te zorgen dat kinderen de handen zo goed mogelijk kunnen gebruiken en zo min mogelijk klachten hebben als gevolg van de extra (delen) van vingers en tenen.
Operatie aan het hoofd
Bij de meeste kinderen met het Greig syndroom is het niet nodig om een operatie aan het hoofd te verrichten om er voor te zorgen dat het hoofd weer normaal kan groeien. Deze operatie wordt uitgevoerd door de neurochirurg.
Wanneer er sprake is van een waterhoofd, dan kan het soms nodig zijn om kinderen een slangetje (drain) te geven die overtollig vocht vanuit de hersenkamers afvoert naar de buik, zodat het daar opgeruimd kan worden.
Ergotherapie
Vaak kijkt de ergotherapeut mee om adviezen te geven zodat kinderen hun handen en voeten normaal kunnen gebruiken.
Fysiotherapie
Een fysiotherapeut kan adviezen geven hoe de ontwikkeling van kinderen met een ontwikkelingsachterstand te stimuleren.
Revalidatiearts
Een revalidatiearts coördineert vaak de verschillende therapievormen die kinderen met een ontwikkelingsachterstand hebben. Ook kan de revalidatiearts adviezen geven voor bijvoorbeeld een steunzool in de schoenen waardoor kinderen net wat beter kunnen lopen.
Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 3-5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet en vertonen kinderen juist druk gedrag na geven van deze medicatie.

Epilepsie
Wanneer kinderen met het Greig syndroom epilepsie hebben, dan zullen deze kinderen vaak behandeld worden met medicijnen die nieuwe epileptische aanvallen kunnen voorkomen. Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaat geen duidelijk voorkeursmedicijn voor kinderen met deze aandoening.Medicijnen die vaak gebruikt worden zijn natriumvalproaat (Depakine ®), levetiracetam (Keppra ®), clobazam (Frisium ®) en zonisamide (Zonegran®).

Begeleiding
Een maatschappelijk werkende of psycholoog kunnen kind en ouders begeleiden in het omgaan met de gevolgen van het hebben van dit syndroom.

Door het plaatsen van een oproepje op het forum van deze site kunt u in contact proberen te komen met andere ouders die een kind met het Greig syndroom hebben.
Wat betekent het hebben van het Greig syndroom voor de toekomst?
Normaal leven
De meeste kinderen met het Greig syndroom kunnen een normaal leven leiden met weinig tot geen beperkingen.
Levensverwachting
De meeste kinderen met het Greig syndroom hebben een normale levensverwachting.
Ontwikkelingsachterstand
Een deel van de kinderen met het Greig syndroom heeft een ontwikkelingsachterstand. Een deel van deze kinderen blijft op volwassen leeftijd de steun en begeleiding van anderen nodig hebben.
Kinderen krijgen
Voor zover bekend heeft het hebben van het Greig syndroom geen invloed op de vruchtbaarheid. Wanneer een volwassene met het Greig syndroom zelf kinderen krijgt, dan hebben deze kinderen 50% kans om zelf ook het Greig syndroom te krijgen.

Hebben broertjes en zusjes een vergrote kans om het Greig syndroom te krijgen?
Wanneer een ouder van het kind met het Greig syndroom ook zelf het Greig syndroom heeft, dan is de kans dat broertjes en zusjes ook het Greig syndroom krijgen 50%.
Wanneer geen van beide ouders het Greig syndroom hebben, dan is de kans dat broertjes en zusjes ook het Greig syndroom krijgen maar licht verhoogd.
Een klinisch geneticus kan hier meer informatie over geven.
Prenatale diagnostiek
Door middel van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek bestaat de mogelijkheid om tijdens een zwangerschap na te gaan of een broertje of zusje ook het Greig syndroom heeft. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica. Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.pns.nl
Wanneer de fout in het erfelijk materiaal niet bekend is, kan bij een 20 weken ECHO gezocht worden naar het voorkomen van extra vingers of tenen als teken dat dit kindje het Greig syndroom heeft. Vaak hebben alle familieleden ongeveer dezelfde mate van ernst van het Greig syndroom. Wanneer een kind alleen maar dubbele nageltjes heeft, dan zal dit heel lastig zijn om op te sporen door middel van ECHO-onderzoek. Dit kan gemakkelijk gemist worden.

Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links
www.laposa.nl
(Landelijke vereniging van ouders en patiënten met schedel- en aangezichtsafwijkingen)
www.vaga.be
(Vereniging voor aangeboren gelaatsafwijkingen)
www.erfelijkheid.nl
(site met informatie over erfelijke aandoeningen)
Referenties
- Greig cephalopolysyndactyly syndrome. Biesecker LG. Orphanet J Rare Dis. 2008;3:10.
- The clinical atlas of Greig cephalopolysyndactyly syndrome. Balk K, Biesecker LG. Am J Med Genet A. 2008;146A:548-57
- Greig cephalopolysyndactyly syndrome: diagnosis based on prenatal sonographic features coupled with comparative genomic hybridization. Timor-Tritsch IE, Kapp S, Berg R, Bejjani BA, Adams SA, Monteagudo A, Divon M, Pappas JG. J Ultrasound Med. 2009;28:1735-42
- Hedgehog signaling update. Cohen MM Jr. Am J Med Genet A. 2010;152A:1875-914
- Novel GLI3 pathogenic variants in complex pre- and postaxial polysyndactyly and Greig cephalopolysyndactyly syndrome. Patel R, Singh SK, Bhattacharya V, Ali A. Am J Med Genet A. 2021;185:97-104
Auteur: JH Schieving
Laatst bijgewerkt: 24 december 2021 voorheen: 9 maart 2019 en 1 maart 2011
