Wat is het mitochondrieel DNA depletie syndroom 13?
Het mitochondrieel DNA depletie syndroom 13 is een ernstige aangeboren stofwisselingsziekte waarbij belangrijke organen in het lichaam zoals de hersenen en de spieren een tekort hebben aan energie waardoor kinderen problemen hebben zich normaal te ontwikkelen en weinig spierkracht hebben.
Hoe wordt het mitochondrieel DNA depletie syndroom 13 ook wel genoemd?
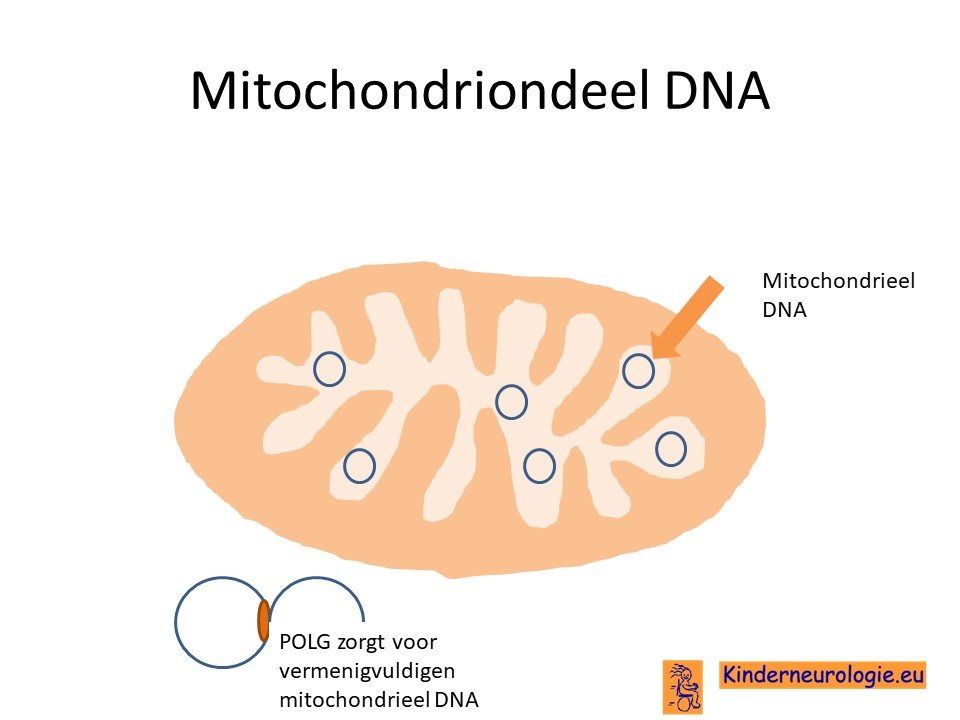
Mitochondriën zijn de naam van kleine onderdelen in alle lichaamscellen die zorgen voor de aanmaak van energie. Ze worden ook wel de energiefabriekjes van de cellen genoemd. In deze mitochondriën zit DNA. Dit DNA bevat informatie die er nodig is om de mitochondriën goed hun werk te laten doen. Bij kinderen met deze aandoening is er sprake van een tekort aan mitochondrieel DNA, waardoor de mitochondriën niet in staat zijn om voldoende energie aan te maken.
Er zijn inmiddels verschillende foutjes in het DNA bekend die er allemaal voor kunnen zorgen dat er een probleem is met het vermenigvuldigen van het mitochondriële DNA. Deze aandoening heeft nummer 13 gekregen. Soms wordt de afkorting MTDPS13 of MDS13 gebruikt.
FBXL4-gerelateerd encefalomyopathie
Ook wordt de term FBXL4-gerelateerd encefalomyopathie wel gebruikt. FBXL4 is de naam van de plaats in het erfelijk materiaal waar een foutje aanwezig is. De term encefalomyopathie betekent dat de hersenen (encefalo) en de spieren (myo) niet goed functioneren omdat de energiefabriekjes onvoldoende energie kunnen aanmaken.
Mitochondriële ziekte
Het mitochondrieel DNA depletie syndroom 13 behoort tot de groep stofwisselingsziektes die mitochondriële ziekte worden genoemd. Dit is een grote groep aandoeningen waarbij de energiefabriekjes in de cellen niet goed functioneren, waardoor verschillende onderdelen van de cellen een tekort krijgen aan energie. Voorbeelden van andere mitochondriele aandoeningen zijn MELAS, NARP, Alpers syndroom.
Hoe vaak komt het mitochondrieel DNA depletie syndroom 13 voor?
Het mitochondrieel DNA depletie syndroom 13 is een erg zeldzame ziekte.
Hoe vaak deze aandoening precies voorkomt is niet bekend.
Waarschijnlijk komt deze ziekte minder vaak dan bij één op de 100.000 mensen voor.

Bij wie komt het mitochondrieel DNA depletie syndroom 13 voor?
Het mitochondrieel DNA depletie syndroom 13 geeft meestal al klachten vanaf de baby en peuterleeftijd, soms pas op latere leeftijd.
Deze ziekte komt even vaak voor bij jongens als bij meisjes
Wat is de oorzaak van het ontstaan van het mitochondrieel DNA depletie syndroom 13?
Fout in erfelijk materiaal
Het mitochondrieel DNA depletie syndroom 13 wordt veroorzaakt door een fout in het erfelijk materiaal. De fout bevindt zich op het zogenaamde 6e chromosoom. De plaats van de fout in het erfelijk materiaal wordt het FBXL4-gen genoemd.
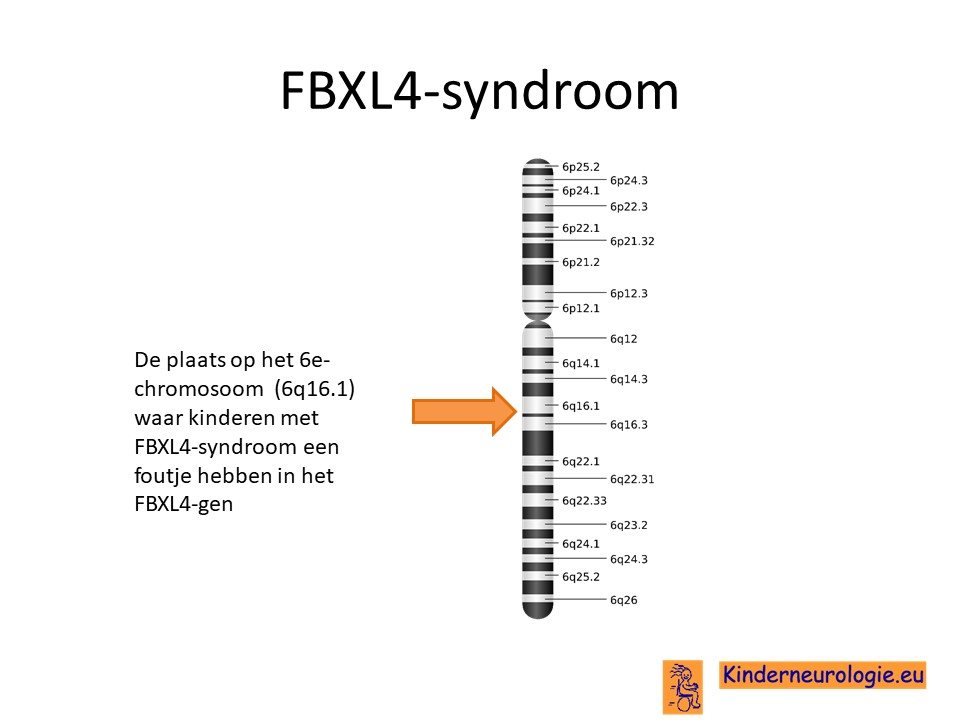
Autosomaal recessief
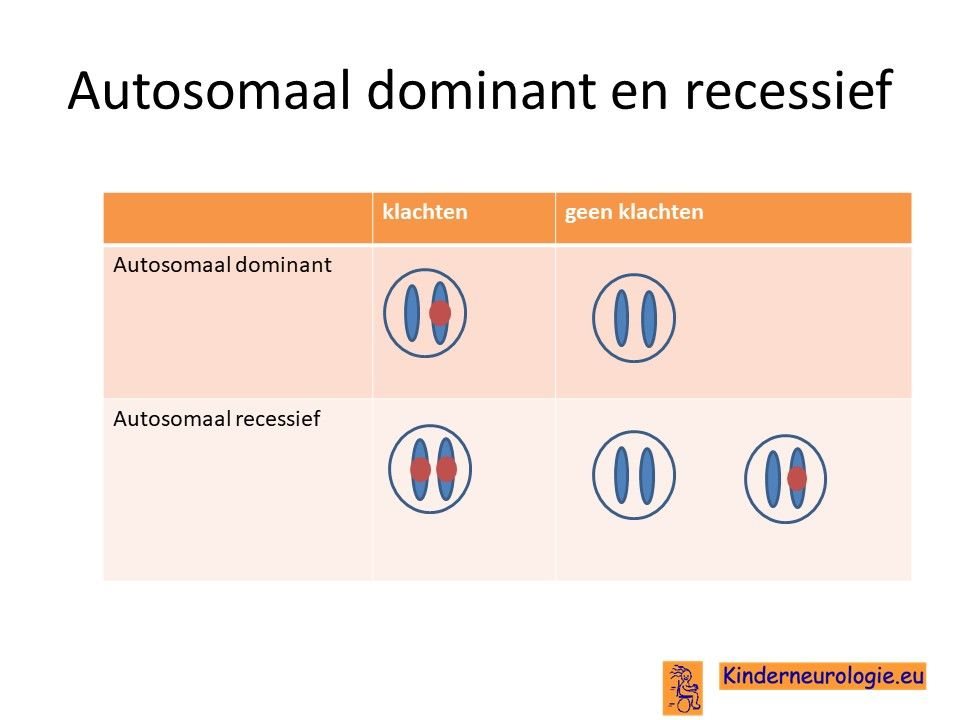
Het mitochondrieel DNA depletie syndroom 13 erft op zogenaamd autosomaal recessieve manier over. Dat wil zeggen dat een kind pas klachten krijgt wanneer beide chromosomen 6 allebei een fout bevatten op plaats van het FBXL4-gen.
Dit in tegenstelling tot een autosomaal dominante aandoening, waarbij een fout op één van de twee chromosomen al voldoende is om een ziekte te krijgen.
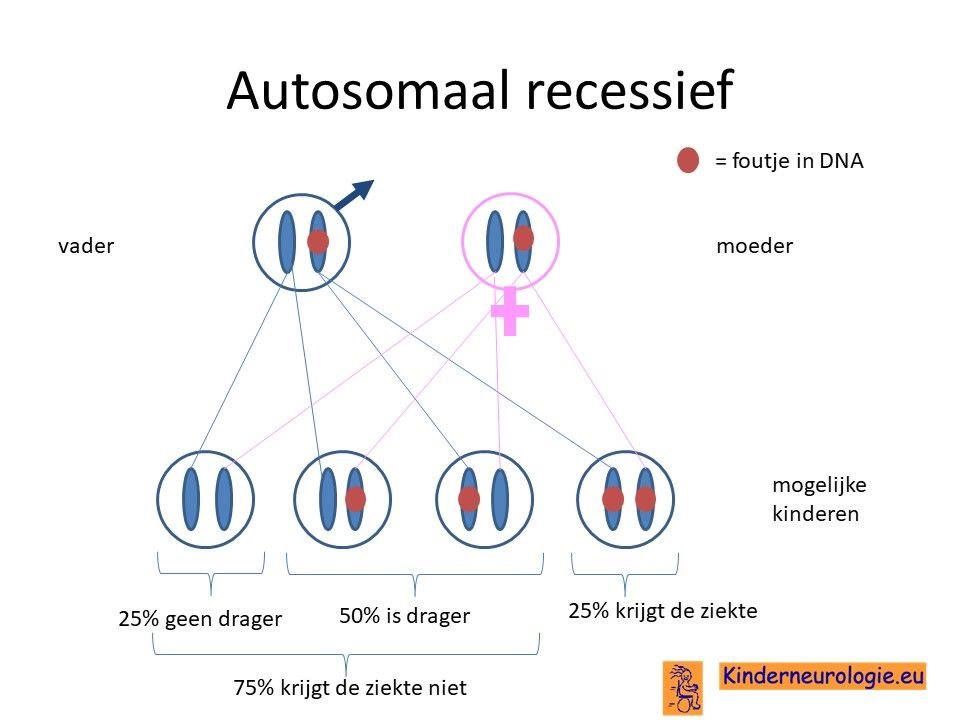
Ouders drager
Vaak zijn beide ouders drager van deze aandoening. Zij hebben zelf een chromosoom 6 met fout en een chromosoom 6 zonder fout. Doordat ze zelf ook een chromosoom 6 zonder fout hebben, hebben de ouders zelf geen klachten.
Wanneer een kind van beide ouders het chromosoom 6 met de fout krijgt, dan krijgt dit kind Het mitochondrieel DNA depletie syndroom 13. De kans dat beide ouders drager zijn van een foutje op dezelfde plek in een chromosoom is groter wanneer beide ouders (in de verte) familie van elkaar zijn.
Afwijkend eiwit
Als gevolg van de fout in het erfelijk materiaal wordt een bepaald eiwit op een afwijkende manier aangemaakt. Dit eiwit wordt F-Box and Leucine-Rich repeat Protein 4 genoemd, afgekort als FBXL4. Dit eiwit zit binnen in de mitochondriën en zorgt ervoor dat het mitochondrieel DNA beschermd wordt tegen beschadiging. Zonder dit eiwit raakt het mitochondrieel DNA beschadigd en ontstaat er een tekort aan mitochondrieel DNA. Hierdoor kunnen de mitochondriën hun werk kunnen niet goed doen.
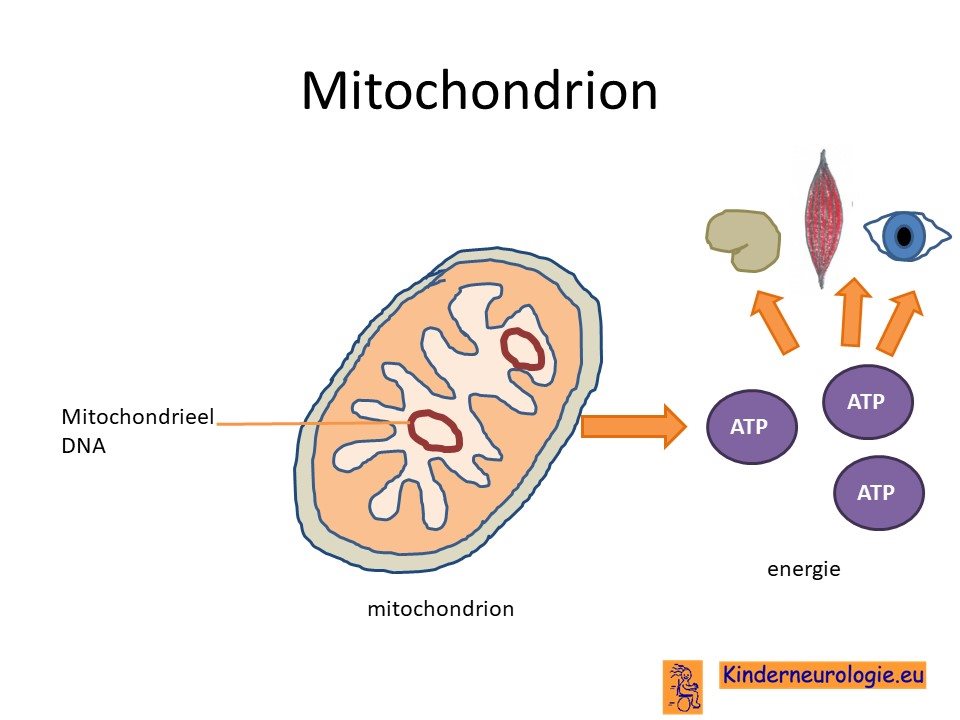
Organen die veel energie nodig hebben
De mitochondriën spelen een belangrijke rol bij de aanmaak van energie voor alle lichaamscellen. Wanneer de mitochondriën minder energie kunnen aanmaken, dan krijgen vooral organen die continu veel energie nodig hebben problemen. Organen die continu veel energie nodig hebben zijn de hersenen, de spieren en de ogen. Dit verklaart waarom kinderen met deze ziekte voornamelijk van deze organen de meeste problemen hebben.
Wat zijn de symptomen van het mitochondrieel DNA depletie syndroom 13?
Variatie
Het aantal symptomen en de mate van ernst kan van kind tot kind met het mitochondrieel DNA depletie syndroom verschillen. Dit hangt samen met de hoeveelheid mitochondriën die aangedaan zijn. Kinderen waarbij de ziekte al op jonge leeftijd klachten geeft, hebben vaak meer en ernstiger klachten dan bij kinderen waarbij de ziekte pas op latere leeftijd klachten geeft.

Laag geboortegewicht
Kinderen met het mitochondrieel DNA depletie syndroom 13 hebben vaak een laag geboortegewicht. Vaak valt tijdens de zwangerschap al op dat kinderen achterblijven qua gewicht. Dit wordt ook wel intra-uteriene groeiretardatie genoemd, afgekort als IUGR.
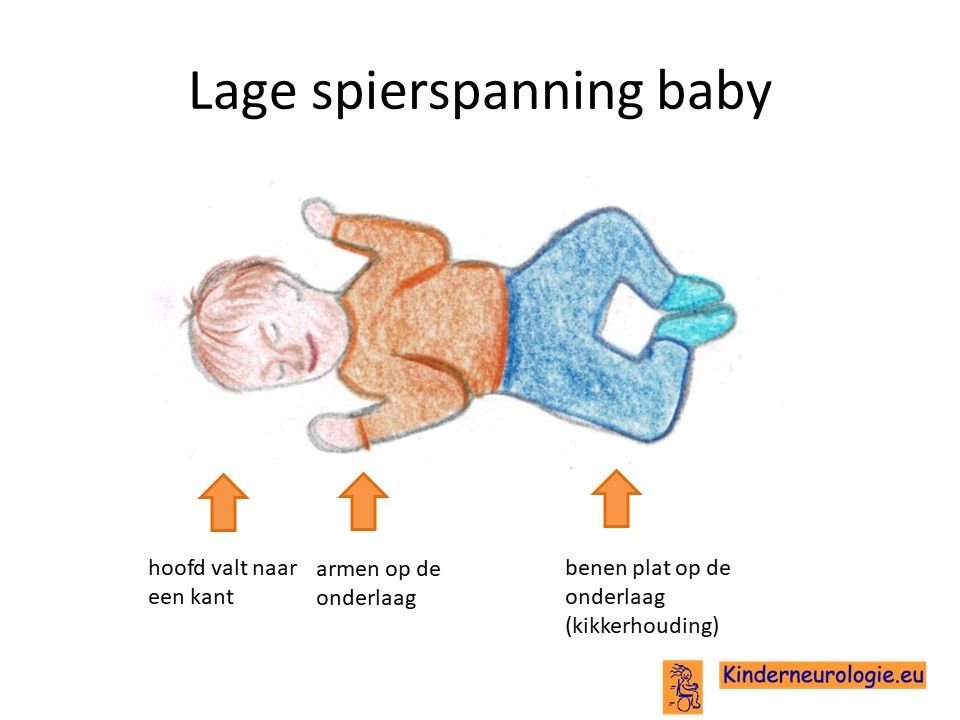
Lage spierspanning
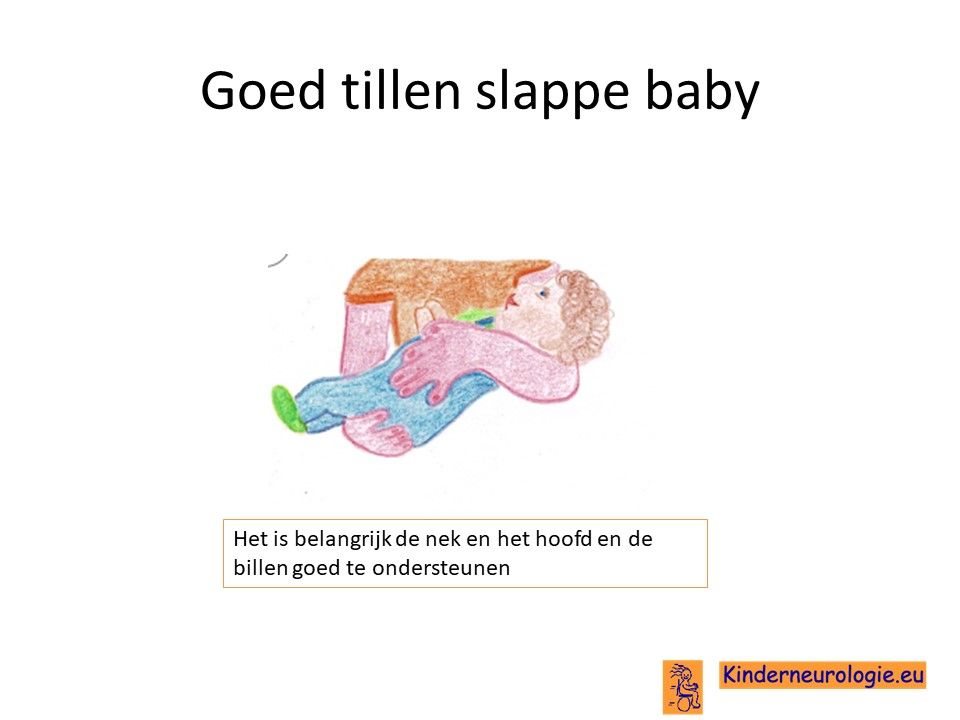
Baby’s met het mitochondrieel DNA depletie syndroom 13 zijn vaak erg slap in hun spieren. Ze moeten goed vastgehouden en ondersteund worden wanneer ze opgetild worden en moeten goed ondersteund worden. Door de lagere spierspanning is het voor kinderen lastig om hun hoofd op te tillen. Ook kunnen gewrichtjes zoals van de knie en de elleboog gemakkelijk worden overstrekt.
Problemen met drinken
Baby’s met het mitochondrieel DNA depletie syndroom 13 hebben vaan problemen met drinken. Baby’s drinken langzaam en laten de borst of speen vaak los. Het kost vaak veel tijd om baby’s met dit syndroom de borst of de fles te geven. Ook zijn kinderen vaak moe voordat ze voldoende gedronken hebben Vaak is het nodig om kinderen sondevoeding te gaan geven omdat zij anders niet genoeg voeding binnen krijgen.
Kinderen met deze aandoening spugen gemakkelijker dan andere kinderen.
Beperkte ontwikkelingsmogelijkheden
Door de lage spierspanning is het voor kinderen met deze aandoening heel moeilijk om te leren hun hoofd op te tillen. Hierdoor is het voor kinderen ook heel moeilijk om te leren rollen, zitten, kruipen en staan. Voor de meeste kinderen is het te moeilijk om te leren zitten en staan.
Ook leren praten is moeilijk voor kinderen met deze aandoening. De meeste kinderen zijn niet in staat om woorden of zinnen te maken. Vaak zijn kinderen wel in staat om verschillende klanken te maken.
Verminderde spierkracht
Kinderen met deze aandoening hebben weinig kracht in hun spieren. Voor deze kinderen is het heel moeilijk om hun armen en benen op te tillen van de ondergrond. Daardoor is spelen voor deze kinderen vaak heel lastig. De spieren die kinderen hebben zijn vaak dun, waardoor de armen en benen dun zijn.
Weinig mimiek
Ook hebben de spieren van het gezicht weinig kracht. Hierdoor hebben kinderen een slap gezichtje, vaak met een open mond. De gezichtsuitdrukking van een kindje met deze aandoening verandert vaak weinig. Hierdoor is het moeilijk aan de gezichtsuitdrukking te zien hoe kinderen zich voelen.
Bewegingsonrust
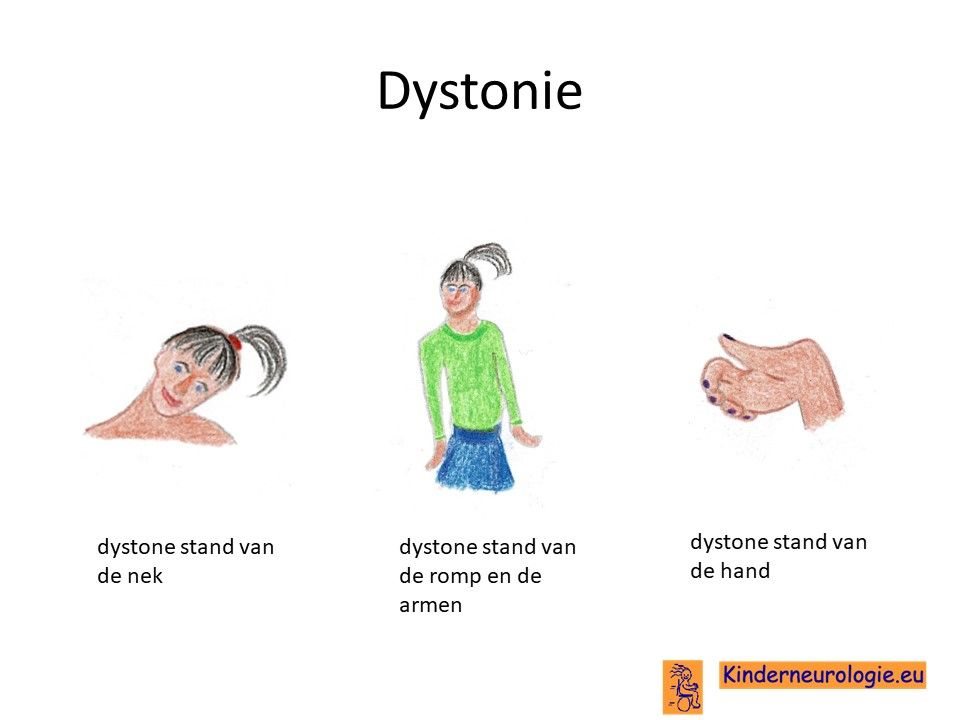
Bij een deel van de kinderen zijn de armen en benen voortdurend in beweging zonder dat het kind dit zelf wil. Vaak zijn de bewegingen wat schokkerig of meer draaiend. Deze bewegingen worden chorea of myoclonieën genoemd. Deze bewegingen maken dat kinderen moeilijk hun rust kunnen vinden. Ook kan trillen van de handen voorkomen, dit wordt tremor genoemd. Soms staat een lichaamsdeel, zoals een nek, een arm of een been onbedoeld in een vreemde stand, dit wordt dystonie genoemd.
Epilepsie
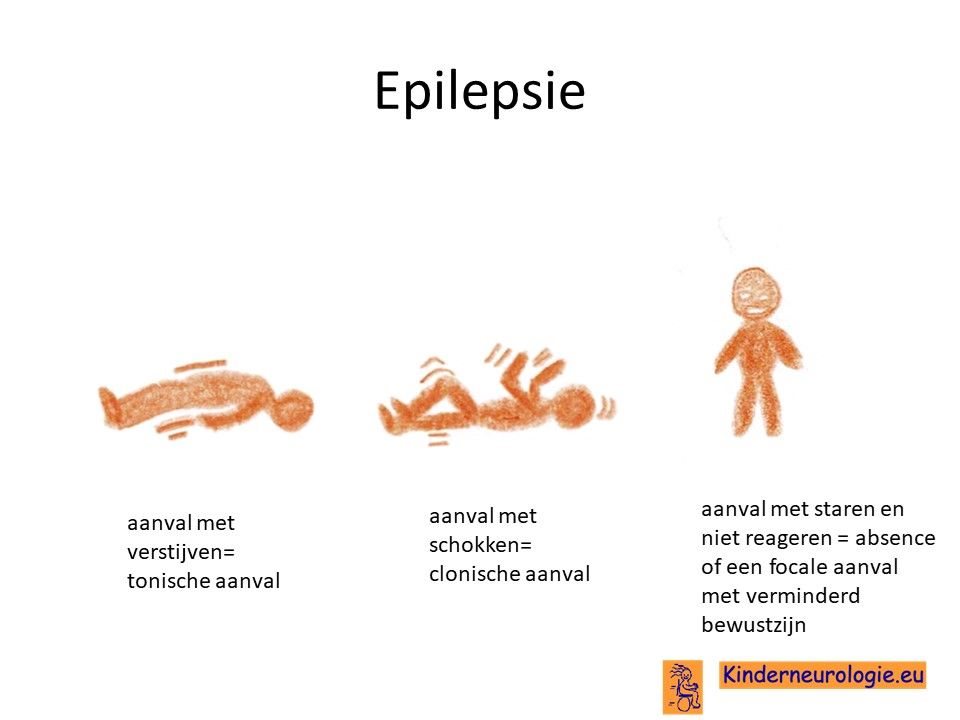
Een groot deel van de kinderen met het mitochondrieel DNA depletie syndroom 13 heeft last van epilepsie aanvallen. Verschillende soorten aanvallen kunnen voorkomen, zoals aanvallen met verstijven (tonische aanvallen), aanvallen met groffe schokken (clonische aanvallen) of aanvallen met kleine schokjes op verschillende plaatsen in het lichaam (myoclonieën).
Slaapproblemen
Kinderen met deze aandoening vallen vaak moeilijk in slaap. Door de bewegingsonrust worden zij gemakkelijk weer wakker. Vaak slapen kinderen licht en maar korte tijd achter elkaar. Dit maakt dat kinderen maar moeilijk kunnen uitrusten.
Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.
Kinderen met het mitochondrieel DNA depletie syndroom 13 hebben vaak een lang en smal gezicht. De ogen lopen vaak wat omlaag in de richting van de oren. Naast de ogen aan de kant van de neus kunnen extra huidplooitjes zichtbaar zijn, deze worden ook wel epicanthus genoemd. De wenkbrauwen zijn vaak dik. De neus rug is vaak ingezakt, terwijl de neuspunt wat naar boven gewipt staat. De onderlip is vaak wat naar buiten gekruld. De oren kunnen minder of andere windingen hebben dan gebruikelijk.
Een deel van de kinderen heeft kleine handen en kleine voeten.
Licht van gewicht
Kinderen met deze aandoening zijn vaak licht van gewicht en komen maar moeilijk aan. De meeste kinderen hebben dunne armen en benen. Dit niet aankomen in gewicht wordt ook wel failure to thrive genoemd.
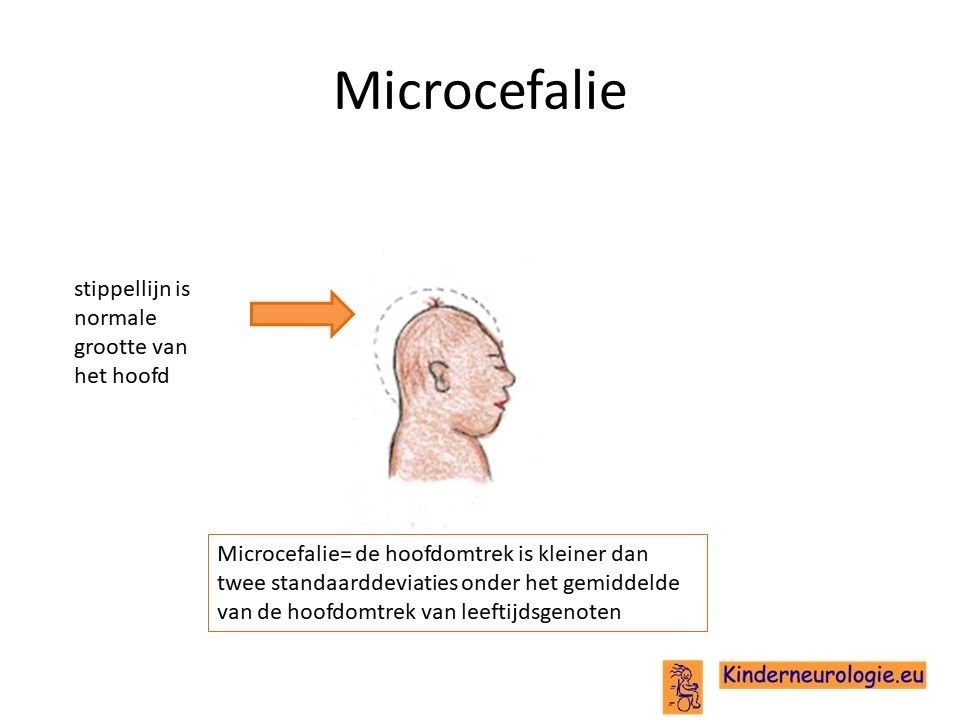
Klein hoofd
Vaak hebben kinderen met deze aandoening een kleinere hoofdomtrek dan gebruikelijk. Deze kleinere hoofdomtrek wordt ook wel microcefalie genoemd.
Omdat kinderen met deze aandoening veel liggen, krijgen ze gemakkelijker een afgeplat achterhoofdje. Dit wordt een plagiocefalie genoemd.
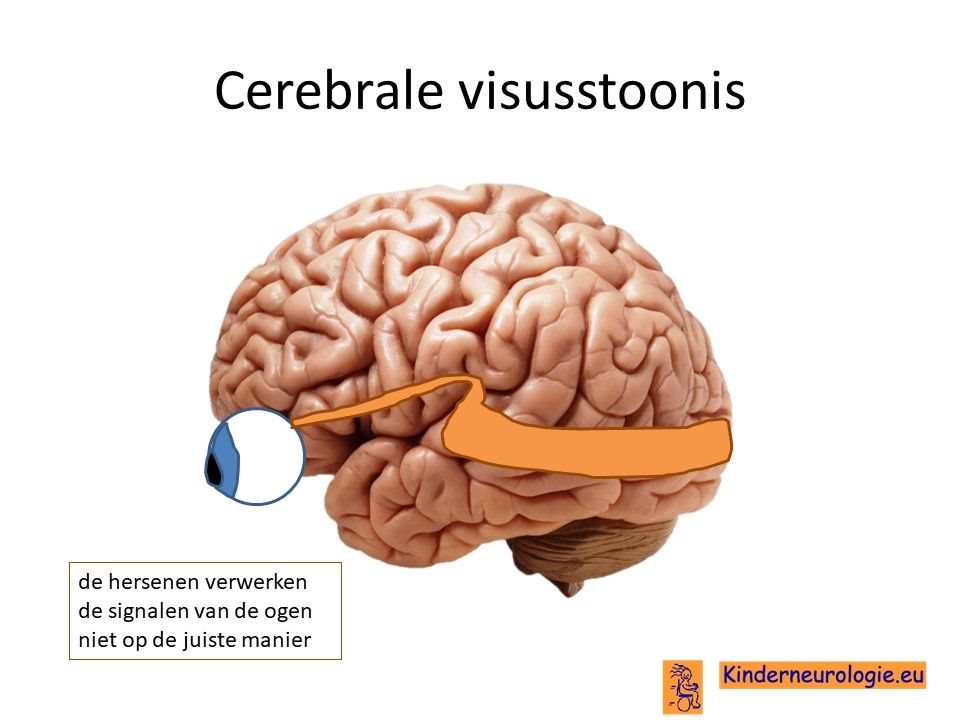
Problemen met zien
Scheelzien komt vaak voor bij kinderen met deze aandoening. Dit komt omdat de ogen niet goed kunnen bewegen. Een groot deel van de kinderen is slechtziend, omdat de oogzenuw niet goed werkt. Dit wordt een cerebrale visusstoornis genoemd. Het troebel worden van de ooglens (staar of cataract genoemd) kan ook zorgen voor problemen met zien. Bij een deel van de kinderen maken de ogen schokkende bewegingen. Dit wordt nystagmus genoemd. Hier hebben kinderen zelf geen last van.
Problemen met horen
Een deel van de kinderen met dit syndroom is slechthorend.

Problemen met slikken
Kinderen met deze aandoening hebben vaak problemen met slikken. Zij verslikken zich in drinken of eten en moeten dan hoesten tijdens het eten of drinken. Dit kan gevaarlijk zijn, omdat er tijdens verslikken eten of drinken in de longen terecht kan komen, waardoor een longontsteking kan ontstaan. Het kan daarom nodig zijn om kinderen via een sondevoeding te geven.
Kwijlen
Kinderen met dit syndroom hebben gemakkelijk last van kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond, waardoor het speeksel gemakkelijk uit de mond loopt.
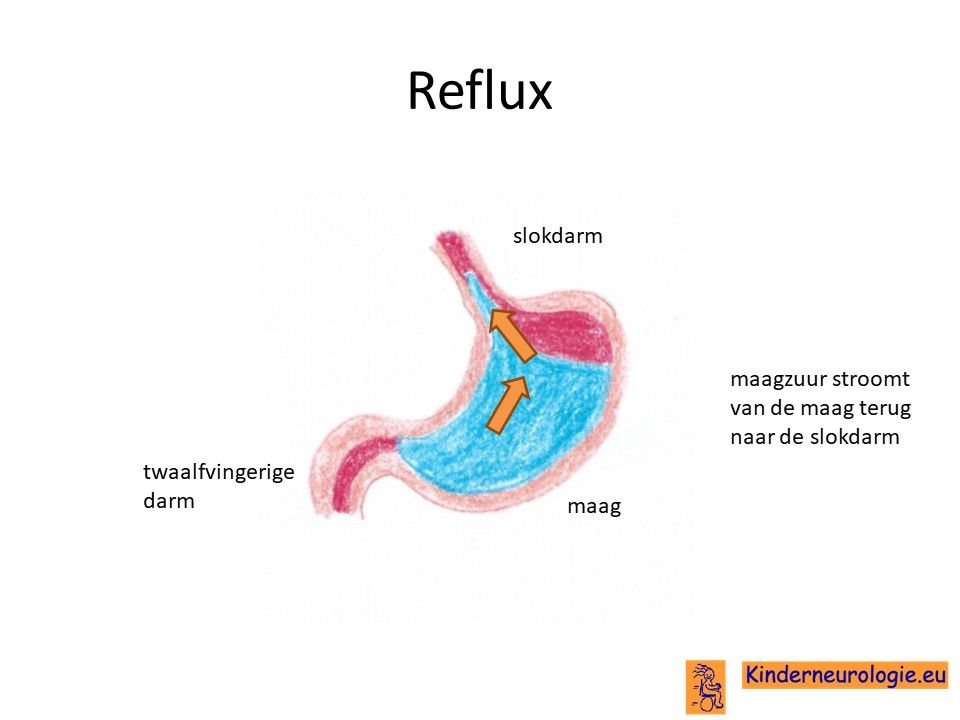
Reflux
Kinderen met dit syndroom hebben vaak last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Door het zuur kan de slokdarm geïrriteerd en ontstoken raken. Wanneer dit niet tijdige ontdekt en behandeld wordt, kan dit zorgen voor het spuug met daarin bloedsliertjes.
Hartafwijking
Een deel van de kinderen heeft een onregelmatige hartslag. Bij een ander deel van de kinderen is de hartspier verdikt. Ook kunnen aangeboren hartafwijkingen zoals een gaatje in het hart voorkomen. Dit kan zorgen voor vermoeidheidsklachten en kortademigheid.
Nierafwijking
Een klein deel van de kinderen heeft een afwijking aan de nieren. Deze afwijking wordt renale tubulaire acidose genoemd.
Verstopping van de darmen
Verstopping van de darmen komt vaak voor bij kinderen met het mitochondrieel DNA depletie syndroom 13. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen.
Niet zindelijk
Het is voor de meeste kinderen met deze aandoening niet haalbaar om zindelijk te worden en te plassen en te poepen op de wc. Kinderen zullen luiers nodig blijven hebben om de plas en de ontlasting op te vangen.

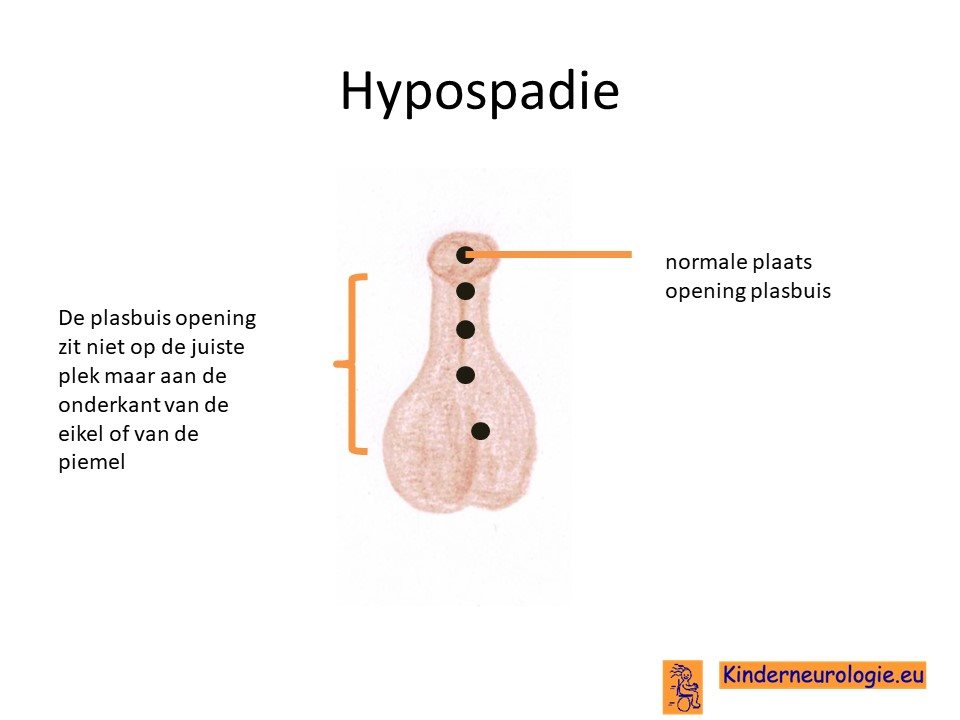
Plasbuis
Bij een deel van de jongens eindigt de plasbuis niet op de top van de plasser. Dit wordt een hypospadie genoemd. Dit kan problemen geven met plassen.
Scoliose
Een deel van de kinderen met deze aandoening krijgt een zijwaartse verkromming van de rug. Dit wordt een scoliose genoemd. Van een milde scoliose zullen kinderen zelf geen last hebben. Toename van de scoliose kan zorgen voor het ontstaan van pijnklachten in de rug en problemen met zitten.
Vastgroeien gewrichten
Doordat kinderen met deze aandoening moeite hebben met het bewegen van hun armen en benen, hebben de gewrichten in de armen en de benen de neiging om vast te gaan groeien. Dit wordt een contractuur genoemd. Hierdoor kunnen de gewrichten minder of helemaal niet meer bewogen worden.
Vatbaar voor infecties
Kinderen met deze ziekte zijn vatbaar voor het krijgen van infecties. Vooral luchtweginfecties komen vaker voor bij kinderen met deze aandoening.
Tijdens koorts en ziek zijn hebben kinderen vaak veel meer symptomen van hun ziekte dan in periodes waarin kinderen geen koorts hebben en niet ziek zijn.
Vermoeidheid
Kinderen met deze aandoening hebben weinig energie. Ook kosten alle dagelijkse activiteiten veel energie. Tel hierbij de problemen met slapen op. Dit maakt dat kinderen met deze aandoening erg vermoeid zijn en weinig energie hebben om de dag door te komen.
Hoe wordt de diagnose mitochondrieel DNA depletie syndroom 13 gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met een lage spierspanning en weinig energie kan een mitochondriële stofwisselingsziekte worden vermoed. Er zijn echter nog veel andere aandoeningen die ook dergelijke klachten kunnen geven. Nader onderzoek zal dus nodig zijn om de juiste diagnose te stellen.
Bloedonderzoek
Bloedonderzoek laat bij het merendeel van de kinderen een verhoogde waarde van het stofje lactaat zien. Dit is een belangrijke aanwijzing dat er sprake is van een mitochondriële ziekte. Ook kan de waarde van het stofje ammoniak verhoogd zijn. Bij een klein deel van de kinderen zijn de waardes voor de leverfunctie (ALAT en ASAT) verhoogd. Soms is er sprake van een tekort aan een bepaalde type witte bloedcellen, zogenaamde neutrofiele granulocyten of lymfocyten.
Urineonderzoek
Urineonderzoek kan informatie geven over de werking van de nieren.
Stofwisselingsonderzoek
Vaak zal dit bloedonderzoek reden zijn om stofwisselingsonderzoek te verrichten op bloed en op urine. Bij een deel van de kinderen is het stofje alanine verhoogd. Ook wordt in de urine vaak een overmaat aan aminozuren gezien.
Genetisch onderzoek
Door middel van bloedonderzoek kan gekeken worden of er een foutje in het erfelijk materiaal van het FBXL4-gen gevonden kan worden. Dit kan gericht gebeuren wanneer er aan gedacht wordt omdat de ziekte in de familie voorkomt, maar meestal is dat niet het geval. Tegenwoordig zal door middel van een nieuwe genetische techniek (exome sequencing genoemd) deze diagnose gesteld kunnen worden zonder dat er specifiek aan gedacht was of naar gezocht is.

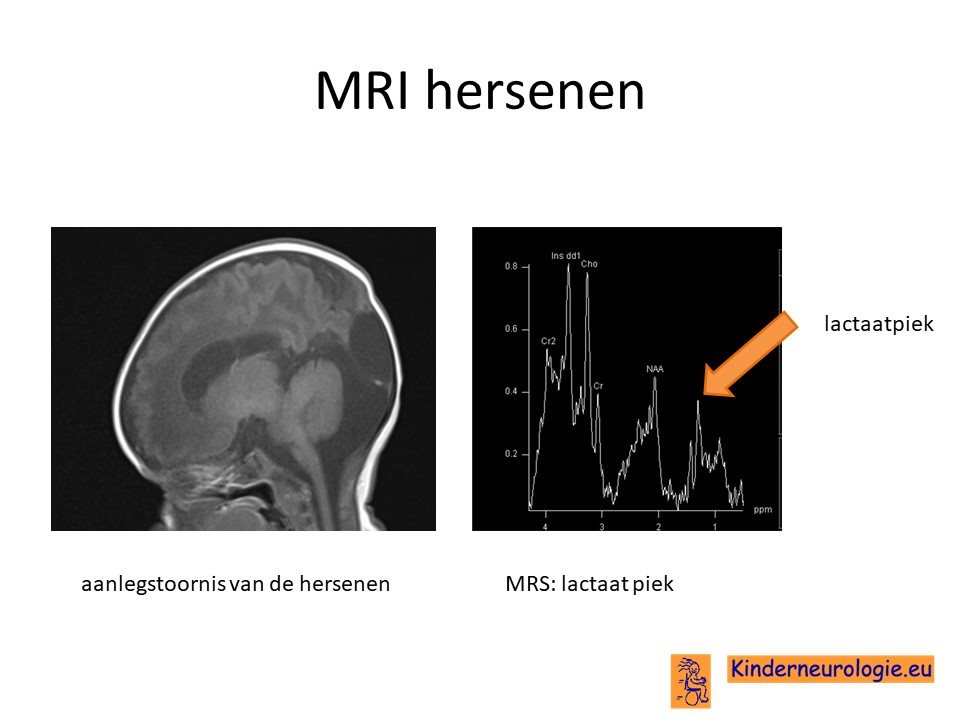
MRI-scan
Wanneer nog onduidelijk is wat de oorzaak is van de problemen, wordt vaak een MRI-scan van de hersenen gemaakt. Op deze MRI-scan is vaak te zien dat de grote en de kleine hersenen kleiner zijn van volume dan gebruikelijk. Dit wordt cerebrale atrofie genoemd. Vaak is te zien dat de zogenaamde basale kernen en de hersenstam op bepaalde opnames een te witte kleur hebben. Dit wordt leuko-encefalopathie genoemd. De hersenbalk is vaak dun. In de hersenen kunnen holtes gevuld met vocht, zogenaamde cystes voorkomen.
Wanneer met een speciale techniek wordt gekeken naar de MRI scan, een zogenaamde MR-spectroscopie techniek, dan kan gezien worden dat er sprake is van een verhoogde hoeveelheid lactaat in de hersenen.
Spierbiopt
Wanneer de diagnose onduidelijk is, kan het nodig zijn om een spierbiopt te verrichten. Ook in een spierbiopt kunnen afwijkingen aangetoond worden die passen bij het niet goed functioneren van de mitochondriën. In het spierbiopt kan gemeten worden hoe goede de spiercellen in staat zijn om energie aan te maken. Dit is verminderd bij kinderen met deze aandoening.
Liquoronderzoek
Door middel van een ruggenprik kan vocht verkregen worden dat normaal rondom de hersenen en het ruggenmerg stroomt. Bij een groot deel van de kinderen is het melkzuur (lactaat) gehalte in dit hersenvocht verhoogd.

Oogarts
Kinderen met deze aandoening worden vaak een keer door de oogarts gezien. De oogarts kan beoordelen of er sprake is van vertroebeling van de ooglens of een dunne oogzenuw (opticusatrofie).

KNO-arts
De KNO-arts kan samen met de audioloog vast stellen of er sprake is van slechthorendheid.
Kindercardioloog
Wanneer er aanwijzingen zijn voor hartritmestoornissen of van een verminderde pompfunctie van het hart, kan de kindercardioloog door middel van een hartfilmpje(ECG) en een ECHO van het hart beoordelen of hier sprake van is.
EEG
Kinderen met epilepsieaanvallen krijgen vaak een EEG om te kijken van wat voor soort epilepsie er sprake is. Bij kinderen met deze aandoening worden vaak epileptiforme afwijkingen gezien op het EEG. Deze afwijkingen zijn niet specifiek voor deze aandoening en kunnen bij allerlei andere oorzaken van epilepsie ook gezien worden.
EMG
Wanneer de zenuwen van kinderen en volwassenen met deze aandoening worden doorgemeten, dan valt vaak op dat de zenuwen in de armen en benen minder goed werken dan gebruikelijk. Dit wordt een axonale polyneuropathie genoemd. Omdat dit een belastend onderzoek is, zal het meestal niet nodig zijn om dit onderzoek te verrichten.
Foto van de botten
Wanneer er sprake is van een verkromming van de wervelkolom zal vaak een foto van de rug gemaakt worden om de mate van verkromming vast te leggen.
Hoe wordt het mitochondrieel DNA depletie syndroom 13 behandeld?
Geen genezing
Er bestaat helaas geen behandeling die het mitochondrieel DNA depletie syndroom 13 kan genezen. De behandeling is er op gericht om kinderen zo goed mogelijk te ondersteunen in het omgaan met de toenemende klachten als gevolg van het hebben van deze aandoening.
Kwaliteit van leven
Centraal in de behandeling van kinderen met deze aandoening staat het behouden van zo veel mogelijk kwaliteit van leven. Het is goed als ouders samen met hun andere kinderen en familie al in een vroeg stadium nadenken op wat voor manier zij hun kindje met deze aandoening willen begeleiden. Een maatschappelijk werkende, een psycholoog en verpleegkundigen van de kinderthuiszorg kunnen ouders hierbij helpen. In Nederland zijn ook meerdere kindercomfortteams die gezinnen kunnen ondersteunen bij het vinden van een zo optimaal mogelijke kwaliteit van leven.

Tijd voor samenzijn
De zorg voor een kindje met het mitochondrieel DNA depletie syndroom 13 zal veel vragen van ouders. Ouders zullen veel tijd kwijt zijn met verzorging van hun kind of zelfs met medische handelingen zoals het geven van medicijnen of sondevoeding. Het is ook heel belangrijk om er ook voor te waken dat er tijd blijft voor samen zijn als gezin of even als ouders onder elkaar, voor samen knuffelen waar kinderen met deze aandoening vaak van kunnen genieten en te zoeken naar manieren van contact waar iedereen plezier aan beleefd.
Hulp vragen aan anderen (bekenden of onbekenden) is voor veel ouders lastig, maar het is wel belangrijk om in een vroeg stadium na te denken over het vragen en organiseren van hulp. Dit om te voorkomen dat ouders de hele dag bezig zijn met zorgen en er geen tijd meer over is over fijne momenten samen met het kind met het mitochondrieel DNA depletie syndroom 13 de andere kinderen in het gezin en de ouders onderling.
Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 3-5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet en vertonen kinderen juist druk gedrag na geven van deze medicatie.

Behandeling epilepsie
Kinderen die last hebben van epilepsie kunnen behandeld worden met medicijnen die nieuwe epilepsieaanvallen kunnen voorkomen. Vaak wordt gekozen voor medicijnen zoals levetiracetam, clonazepam, clobazam of lamotrigine. Kinderen met een mitochondriële aandoening moeten niet behandeld worden met de medicijnen valproaat of fenobarbital omdat deze medicijnen de klachten juist kunnen doen verergeren.

Behandeling slaapproblemen
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen. Soms wordt het medicijn promethazine gebruikt om kinderen beter te kunnen laten slapen. Ook wordt het medicijn chloralhydrat wel gebruikt in geval van slaapproblemen.

Fysiotherapie
Een kinderfysiotherapeut kan kinderen helpen hoe zij zich zo goed mogelijk kunnen bewegen ondanks de problemen die zij met bewegen hebben. Ook probeert de fysiotherapeut er voor te zorgen dat kinderen geen vergroeiing van hun gewrichten krijgen omdat ze zelf onvoldoende bewegen. De fysiotherapeut kan ook adviezen geven hoe kinderen zo goed mogelijk in een rolstoel of in bed kunnen zitten of liggen.
Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Jonge kinderen kunnen baat hebben bij een speciale speen op een fles om zo zelf veilig te kunnen drinken. Indikken van drinken kan soms ook helpen om verslikken in drinken te voorkomen, soms werkt het ook juist averechts. Ook is de houding waarin kinderen eten en drinken belangrijk om verslikken zo veel mogelijk te voorkomen. Veel kinderen met dit syndroom hebben (ondersteunende) sondevoeding nodig om voldoende voeding binnen te krijgen.
Wanneer praten moeilijk wordt, kan communicatie ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken zonder woorden te gebruiken.

Ergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. Ook kan de ergotherapeut advies geven over materialen waarmee het kind kan spelen.

Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy, een rolstoel of een speciale matras in bed.
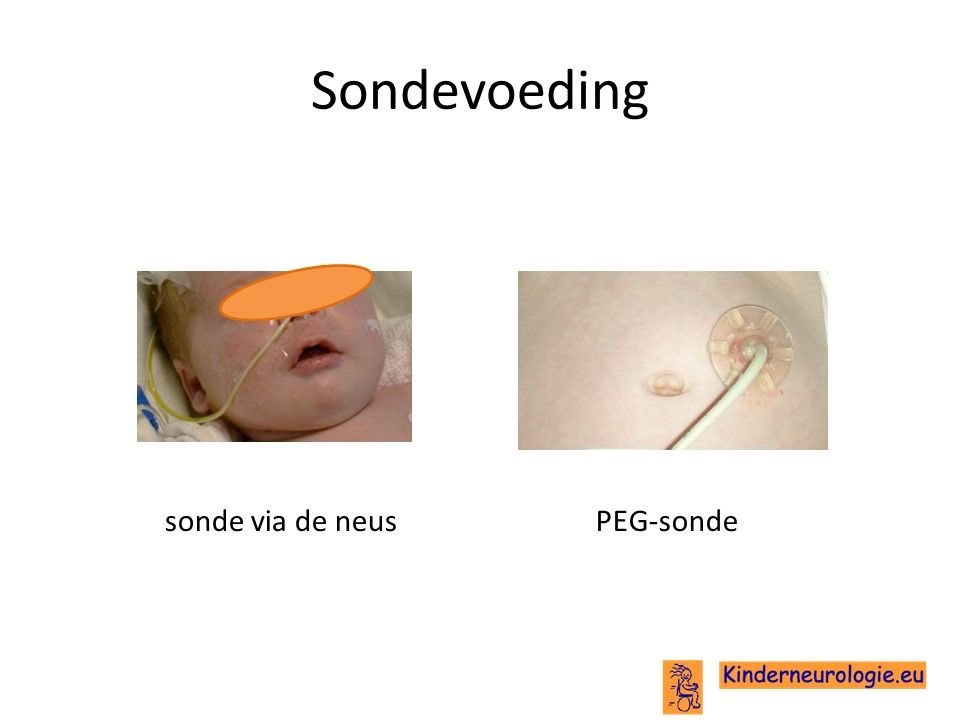
Sondevoeding
Wanneer slikken niet meer veilig verloopt, zal moeten worden besloten of het kind sondevoeding gaat krijgen. Sondevoeding wordt in eerste instantie via een neussonde gegeven. De sonde loopt via de neus en de keel naar de maag toe. Wanneer langere tijd een sonde nodig is, kan er voor gekozen worden om door middel van een kleine operatie een sonde via de buikwand rechtstreeks in de maag aan te brengen. Zo’n sonde wordt een PEG-sonde genoemd. Later kan deze vervangen worden door een zogenaamde mickeybutton.
Deze operatie kan alleen uitgevoerd worden als kinderen nog in een redelijke lichamelijke conditie zijn.
Diëtiste
Een diëtiste kan bekijken of kinderen die problemen hebben met eten of met drinken voldoende calorieën en vocht op een dag binnen krijgen. Zo nodig kan de diëtiste adviseren over speciale voeding of een vitamine preparaat om te zorgen dat kinderen wel voldoende binnen krijgen.

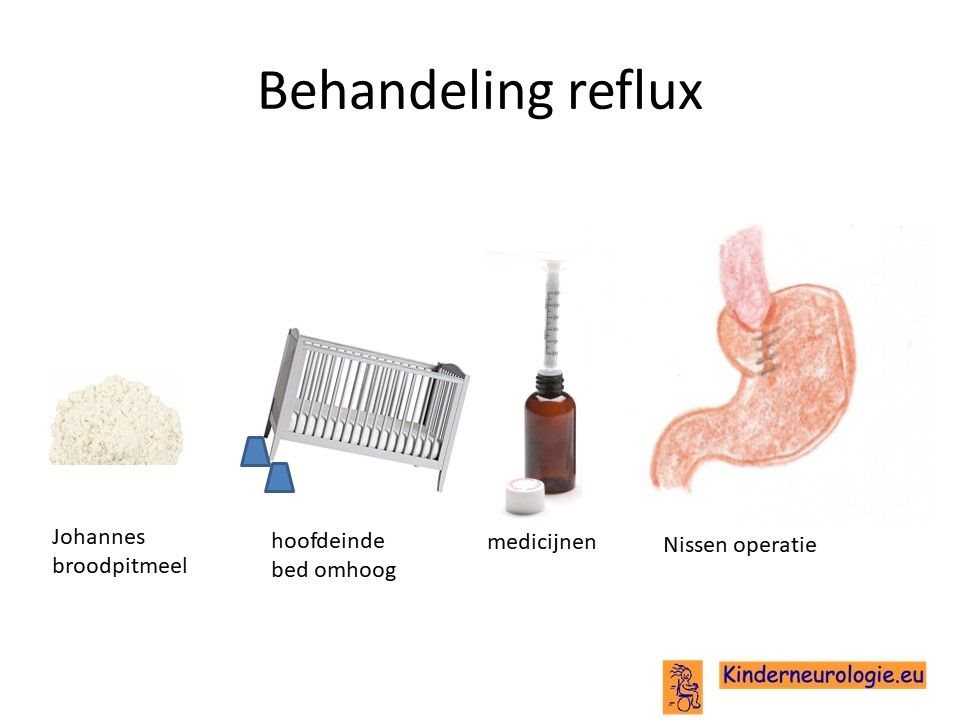
Reflux
Door een lage spierspanning of later juist door een hoge spierspanning kan de zure maaginhoud terugstromen naar de slokdarm, keel of mond wat vervelend is voor kinderen. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine en omeprazol, soms esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen. Het zal van de conditie van het kind afhangen of een dergelijke operatie een zinvolle behandeloptie is.
Kwijlen
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms wordt gekozen voor het medicijn trihexyfenidyl omdat dit zowel spasticiteit/dystonie als kwijlen kan verminderen.
Ook kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie er voor zorgen dat kinderen minder kwijlen.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen).
Griepprik
Het valt te overwegen kinderen met deze aandoening de griepprik te geven om zo te voorkomen dat ze griep krijgen en daar ernstig ziek van worden.
Thuiszorg
De zorg voor kinderen met het mitochondrieel DNA depletie syndroom 13 zal steeds meer gaan vragen van ouders en andere familieleden omdat kinderen steeds minder zelf zullen kunnen. De thuiszorg kan ouders helpen bij het uitvoeren van deze zorg. Het helpt vaak om in een vroeg stadium van de ziekte al contact te hebben met de thuiszorg zodat deze een team van mensen kunnen vormen die de hulp in de toekomst kunnen gaan bieden. Er bestaat gespecialiseerde kinderthuiszorg met kinderverpleegkundigen die ervaring hebben met de zorg voor ernstig zieke kinderen.
Financiele kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financien kind met een beperking.

Begeleiding
Een maatschappelijk werkende of psycholoog kan ouders en andere kinderen in het gezin begeleiding geven hoe om te gaan met het nieuws dat hun kind deze ernstige aandoening heeft. Samen met hen kunnen ouders kijken welke manier van begeleiden van hun kind met deze ernstige ziekte het beste bij de ouders past.

Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het mitochondrieel DNA depletie syndroom 13. Ook is lotgenotencontact mogelijk via de Nederlandse vereniging voor volwassen en kinderen met een stofwisselingsziekte.
Wat betekent het hebben van het mitochondrieel DNA depletie syndroom 13 voor de toekomst?
Blijvende beperking
Kinderen met het mitochondrieel DNA depletie syndroom 13 houden tijdens hun leven beperkingen. Zij hebben de hulp van een volwassene nodig om in het dagelijks leven te kunnen functioneren.
Levensverwachting
De levensverwachting van kinderen met het mitochondrieel DNA depletie syndroom 13 hangt sterk samen met de problemen die deze kinderen tegen komen in hun leven. Terugkerende infecties of een moeilijk behandelbare vorm van epilepsie kunnen zorgen voor een verkorting van de levensverwachting. Een deel van de kinderen komt op kinderleeftijd te overlijden.
Er zijn inmiddels volwassenen bekend die ouder dan 30 jaar zijn.
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belanrgijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd. Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+
Kinderen krijgen
Volwassenen met deze aandoening zullen vanwege de handicaps die zij hebben waarschijnlijk zelf geen kinderen krijgen.
Hebben broertjes en zusjes ook een verhoogde kans om het mitochondrieel DNA depletie syndroom 13 te krijgen?
Erfelijke ziekte
Het mitochondrieel DNA depletie syndroom 13 is een erfelijke ziekte. Meestal blijken beide ouders drager te zijn van een foutje in het FBXL4-gen. Broertjes en zusjes hebben dan 25% kans om zelf ook het mitochondrieel DNA depletie syndroom 13 te krijgen.
Een klinisch geneticus kan daar meer informatie over geven.

Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van deze aandoening, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,13% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).

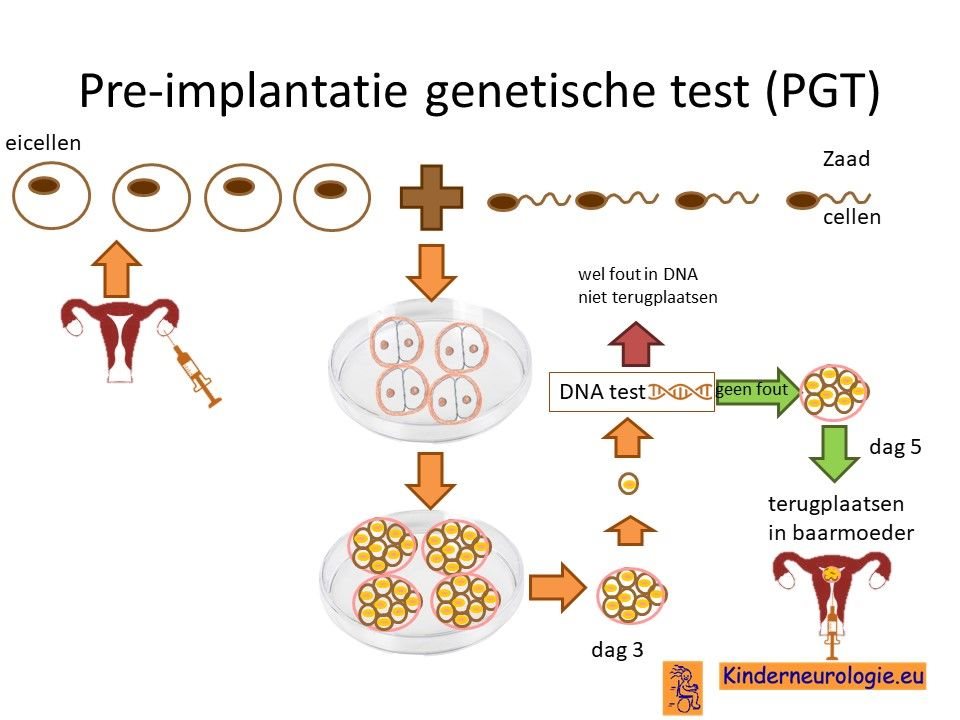
Preïmplantatie Genetische Diagnostiek (PGD)
Stellen die eerder een kindje hebben gehad met het mitochondrieel DNA depletie syndroom 13 kunnen naast prenatale diagnostiek ook in aanmerking voor Preïmplantatie genetische diagnostiek(PGD.) Bij PGD wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van het mitochondrieel DNA depletie syndroom 13. Alleen embryo’s zonder de aanleg voor het mitochondrieel DNA depletie syndroom 13, komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgdnederland.nl.
Wilt u dit document printen dan kunt u hiervoor de printbutton bovenaan de pagina gebruiken
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links
www.stofwisselingsziekten.nl
(Nederlandse vereniging voor volwassenen en kinderen met een stofwisselingsziekte)
Referenties
- Molecular and clinical spectra of FBXL4 deficiency. El-Hattab AW, Dai H, Almannai M, Wang J, Faqeih EA, Al Asmari A, Saleh MAM, Elamin MAO, Alfadhel M, Alkuraya FS, Hashem M, Aldosary MS, Almass R, Almutairi FB, Alsagob M, Al-Owain M, Al-Sharfa S, Al-Hassnan ZN, Rahbeeni Z, Al-Muhaizea MA, Makhseed N, Foskett GK, Stevenson DA, Gomez-Ospina N, Lee C, Boles RG, Schrier Vergano SA, Wortmann SB, Sperl W, Opladen T, Hoffmann GF, Hempel M, Prokisch H, Alhaddad B, Mayr JA, Chan W, Kaya N, Wong LC. Hum Mutat. 2017;38:1649-1659
- FBXL4 defects are common in patients with congenital lactic acidemia and encephalomyopathic mitochondrial DNA depletion syndrome. Dai H, Zhang VW, El-Hattab AW, Ficicioglu C, Shinawi M, Lines M, Schulze A, McNutt M, Gotway G, Tian X, Chen S, Wang J, Craigen WJ, Wong LJ. Clin Genet. 2017;91:634-639
- FBXL4-Related Mitochondrial DNA Depletion Syndrome 13 (MTDPS13): A Case Report With a Comprehensive Mutation Review. Ballout RA, Al Alam C, Bonnen PE, Huemer M, El-Hattab AW, Shbarou R. Front Genet. 2019;10:39.
Laatst bijgewerkt: 27 januari 2022 voorheen: 1 janauri 2020 voorheen: 23 december 2018
Auteur: JH Schieving
