Wat isTBC1D24-syndroom?
TBC1D24-syndroom is een erfelijke aangeboren aandoening waarbij kinderen last kunnen hebben van epilepsie, slechthorendheid en/of problemen met bewegen als gevolg van een fout in een stukje DNA dat het TBC1D24-gen wordt genoemd.
Hoe wordt het TBC1D24-syndroom ook wel genoemd?
TBC1D24-syndroom is genoemd naar de plaats in het erfelijk materiaal, het TBC1D24-gen waar kinderen met deze aandoening een fout hebben zitten die verantwoordelijk is voor het ontstaan van de klachten horend bij dit syndroom.
Soms wordt ook gesproken van het TBC1D24-gerelateerd syndroom.
Autosomaal recessieve doofheid type 86
Een deel van de kinderen en volwassenen met dit syndroom is doof. Dit syndroom is een van de mogelijke oorzaken van het ontstaan van doofheid. Het is als 86e type doofheid beschreven vandaar de toevoeging type 86. Deze doofheid ontstaat wanneer beide chromosomen 16 een fout bevatten in het TBC1D24-gen.
Autosomaal dominante doofheid type 65
Er bestaat ook een vorm van doofheid die ontstaat wanneer een van de twee chromosomen 16 een fout bevat in het TBC1D24-gen, dit wordt autosomaal dominante doofheid genoemd. Ook hiervan bestaan verschillende types, waarbij dit type nummer 65 heeft gekregen.
DOORS-syndroom
Ook kan het zogenaamde DOORS-syndroom ontstaan. DOORS staat voor Deafness, Onychodystrophy, Osteodystrophy, mental Retardation and Seizures. Deafness betekent doofheid. Onychodystrophy geeft aan dat de nagels van minder goed kwaliteit zijn en gemakkelijk afbrokkelen. Osteodystrophy geeft aan dat de van minder goed kwaliteit zijn en anders van vorm kunnen zijn. Mental retardation geeft aan dat kinderen met deze aandoening in meer of mindere mate een verstandelijke beperking hebbe. Seizures is het Engelse woord voor epilepsie.
EIEE16
EIEE is een afkorting voor de Engelse woorden Early Infantile Epileptic Encephalopathy. Het woord early infantile geeft aan dat de eerste klachten als gevolg van dit syndroom ontstaan op de babyleeftijd. Het woord epileptic verwijst naar het voorkomen van epilepsie. Het woord encefalopathy naar het niet goed functioneren van de hersenen als oorzaak en als gevolg van de epilepsie. Er bestaan veel verschillende vormen van EIEE. Dit type is als 16e type beschreven vandaar de naam EIEE16-syndroom.
Familaire infantiele myoclonus epilepsie
Een fout in het TBC1D24-gen kan ook een mildere vorm van epilepsie veroorzaken die vaak bij meerdere mensen in de familie voorkomt. Het gaat om aanvallen met kleine schokjes (myoclonus) die op de dreumesleeftijd ontstaan. Dit wordt familaire infantiele myoclonus epilepsie genoemd. Soms wordt de afkorting IFME of FIME gebruikt.
Rolandische epilepsie met paroxysmale exercise induced dystonia
Een andere vorm van epilepsie die ook veroorzaakt kan worden door een fout in het TBC1D24-gen is rolandische epilepsie. Een epilepsie vorm waarbij lagere schoolkinderen in de nacht aanvallen hebben waarbij ze erg kwijlen en niet goed kunnen praten. Daarnaast krijgen deze kinderen na enige tijd rennen last van een verstijving en een vreemde stand van een lichaamsdeel, dit wordt dystonie genoem.
Progressieve myoclonus epilepsie
Een deel van de kinderen heeft in het begin van hun leven geen epilepsie, maar krijgt op een bepaald moment last van kleine schokjes (myoclonus) als uiting van epilepsie. De hoeveelheid van deze schokjes kan in korte tijd erg toenemen. Vaak heeft dit grote gevolgen voor de ontwikkeling die hierdoor stil gaat staan. Kinderen kunnen ook vaardigheden gaan verliezen als gevolg van deze ernstige vorm van epilepsie.
Spectrum
Kinderen kunnen ook mengvormen van deze verschillende bovengenoemde beelden hebben. Waarschijnlijk is er sprake van een spectrum waarbij kinderen een combinatie kunnen hebben van epilepsie en/of doofheid en/of problemen met bewegen. De plaats van de fout in het TBC1D24-gen bepaalt welke symptomen aanwezig zijn en de mate van ernst van deze symptomen.
Hoe vaak komt TBC1D24-syndroom voor bij kinderen?
TBC1D24-syndroom is een hele zeldzame aandoening. Het is niet goed bekend hoe vaak TBC1D24-syndroom bij kinderen voorkomt. Geschat wordt dat TBC1D24-syndroom bij één op de 1.000.000 mensen voorkomt. Deze aandoening is sinds 2010 bekend als aandoening.
Dankzij nieuwe genetische technieken wordt het gemakkelijker om de diagnose TBC1D24-syndroom te stellen, dan zal ook pas duidelijk worden hoe vaak TBC1D24-syndroom daadwerkelijk voorkomt.

Bij wie komt TBC1D24-syndroom voor?
TBC1D24-syndroom is al voor de geboorte aanwezig. De eerste klachten kunnen kort na de geboorte al aanwezig zijn of pas later tijdens de kinderleeftijd ontstaan.
TBC1D24-syndroom komt vaker voor bij ouders die (in de verte) familie van elkaar zijn.
Zowel jongens/mannen als meisjes/vrouwen kunnen TBC1D24-syndroom krijgen.
Wat is de oorzaak van het TBC1D24-syndroom?
Fout in erfelijk materiaal
TBC1D24-syndroom wordt veroorzaakt door een fout in het erfelijk materiaal (DNA) op 16e-chromosoom. De plaats van deze fout in het erfelijk materiaal wordt TBC1D24-gen genoemd.
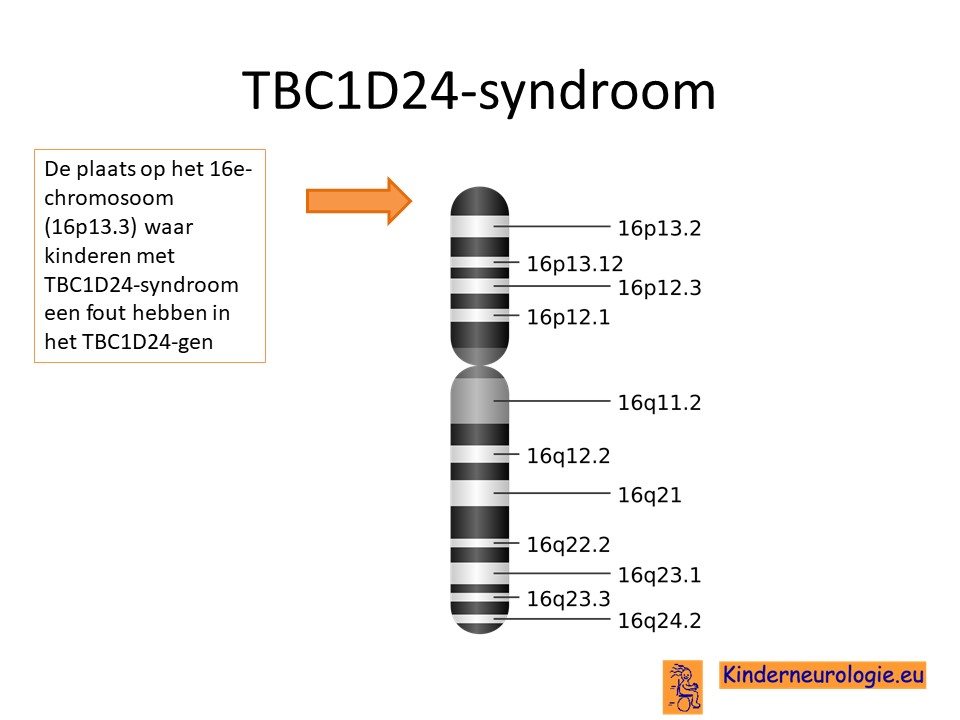
Autosomaal recessief
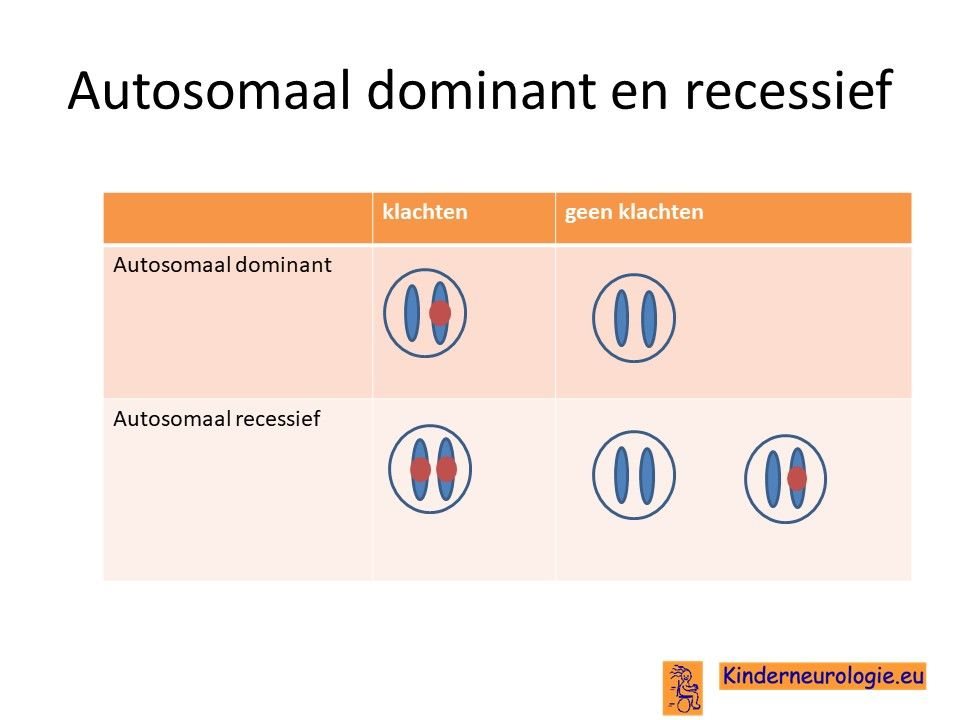
TBC1D24-syndroom erft op zogenaamd autosomaal recessieve manier over. Dat wil zeggen dat een kind pas klachten krijgt wanneer beide chromosomen 16 een fout bevatten op plaats van het TBC1D24-gen. Dit in tegenstelling tot een autosomaal dominante aandoening, waarbij een fout op één van de twee chromosomen al voldoende is om een ziekte te krijgen.
Alleen bij de autosomaal dominante doofheid kan ook ook een fout op een van de twee chromosomen 16 al voldoende zijn om doofheid te veroorzaken.
Ouders drager
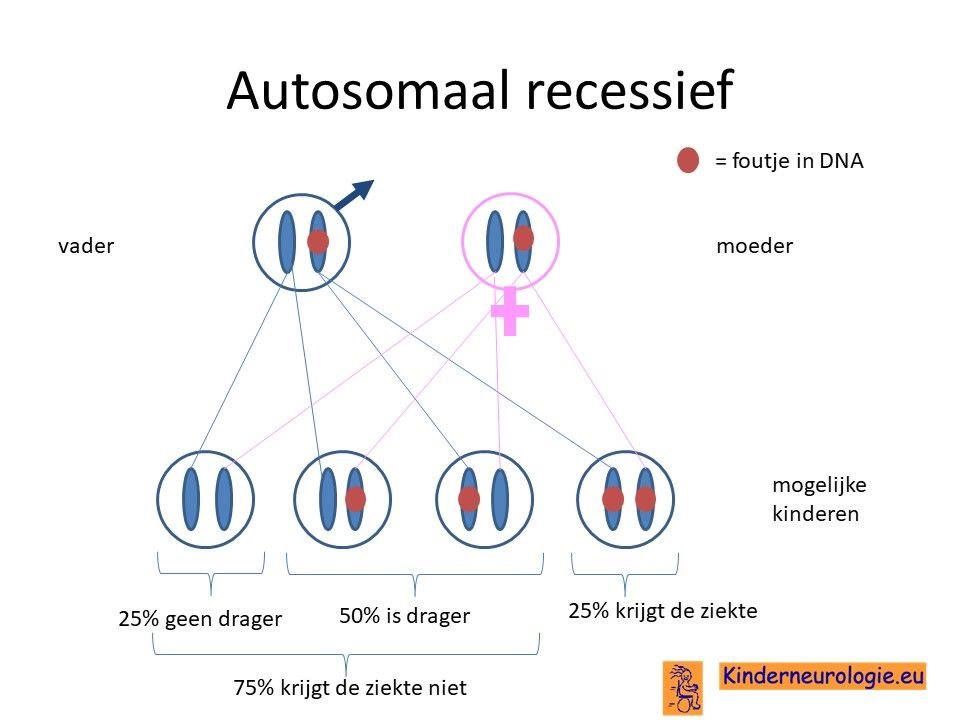
Vaak zijn beide ouders drager van deze aandoening. Zij hebben zelf een chromosoom 16 met fout en een chromosoom 16 zonder fout. Doordat de ouders zelf ook een chromosoom 16 zonder fout hebben, hebben de ouders zelf geen klachten. Een deel van de ouders merkt op volwassen leeftijd dat zij steeds slechter gaan horen.
Wanneer een kind van beide ouders het chromosoom 16 met de fout krijgt, dan krijgt dit kind TBC1D24-syndroom. De kans hierop bedraagt 25%.
Ouders familie van elkaar
De kans dat beide ouders drager zijn van een fout in het zelfde stukje DNA is groter wanneer beide ouders (in de verte) familie van elkaar zijn.
Afwijkend eiwit
Als gevolg van de fout in het erfelijk materiaal wordt een bepaald eiwit niet goed aangemaakt. Dit eiwit heet TBC1 domain family member 24, afgekort als TBC1D24-eiwit. Dit eiwit speelt een belangrijke rol bij het goed laten werken van een ander eiwit ARF6-eiwit. Het ARF6-eiwit regelt de vorming van blaasjes (vesicles) in zenuwcellen waardoor stoffen kunnen worden afgegeven door de zenuwcel (exocytose) of worden opgenomen in de zenuwcel (endocytose).
Te veel boodschapperstofjes
Bij bepaalde type fouten in het TBC1D24-eiwit geven de zenuwcellen te veel boodschapperstofjes af waardoor gemakkelijk epilepsie kan ontstaan.
Zenuwuitlopers
Ook speelt dit eiwit een belangrijke rol bij de uitgroei van zenuwuitlopers (axonen en dendrieten) die nodig zijn om verschillende hersencellen met elkaar samen te laten werken. De uitlopers van de zenuwcellen blijken vaak langer te zijn dan gebruikelijk, ook hebben de zenuwcellen minder dendrieten dan gebruikelijk.
Oxidatieve stress
Ook speelt het TBC1D24-eiwit een rol bij het beschermen van het lichaam tegen te veel stress. Kinderen met het TBC1D24-syndroom zijn minder goed beschermd tegen stress door koorts, ziek zijn of vermoeidheid. Daarom kunnen koorts, ziek zijn of vermoeidheid zorgen voor toename van klachten.
Wat zijn de symptomen van TBC1D24-syndroom?
Variatie
Er bestaat variatie in de hoeveelheid en in de ernst van de symptomen die verschillende kinderen met het TBC1D24-syndroom hebben. Het valt van te voren niet te voorspellen van welke symptomen en in welke mate kinderen hier last van hebben. Mogelijk worden in de toekomst ook kinderen ontdekt die een mildere vorm van het TBC1D24-syndroom hebben dan de kinderen die daar tot nu toe mee bekend zijn.

Epilepsie
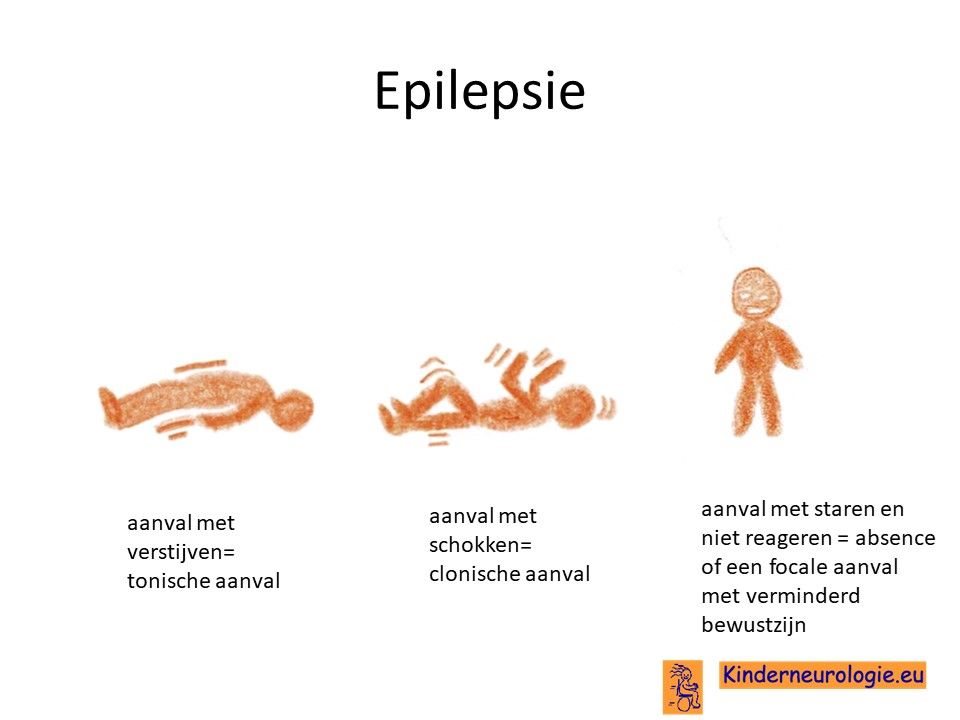
Een deel van de kinderen met het TBC1D24-syndroom krijgt last van epilepsie aanvallen. Soms ontstaan deze aanvallen al in de eerste weken na de geboorte. Het gaat dan vaak om aanvallen met kleine schokjes (myoclonieën) of aanvallen met verstijven van een lichaamsdeel (tonische aanval). Met het ouder worden kunnen ook ander type aanvallen ontstaan. Epilepsie die al kort na de geboorte ontstaat is vaak moeilijk onder controle te krijgen met medicijnen.Dit wordt EIEE genoemd. Dit komt bij een op de vier kinderen met het TBC1D24-syndroom voor.
De epilepsie kan ook op de dreumesleeftijd ontstaan. Ook dan komen vaak korte schokjes voor myoclonieën genoemd.
Op de lagere school leeftijd kunnen ook aanvallen in de nacht voorkomen waarbij kinderen erg moeten kwijlen, niet goed kunnen praten en/of schokken hebben in het gezicht en de arm aan een kant van het lichaam. Dit wordt Rolandische epilepsie genoemd. Ook andere vorm van epilepsie met verstijven en schokken (tonisch-clonische aanval) of aanvallen met ritmische schokken (clonische aanvallen) of aanvallen met schokken in een arm of been (focale aanvallen) kunnen voorkomen bij kinderen met TBC1D24-syndroom. Ook komen koortsstuipen vaker voor bij kinderen met dit syndroom. Epilepsie die op latere leeftijd ontstaat is vaak beter behandelbaar dan epilepsie die al op de babyleeftijd ontstaat.
Doofheid
Een deel van de kinderen met het TBC1D24-syndroom is doof of ernstige slechthorend. Het niet goed kunnen horen heeft vaak gevolgen voor het leren praten.
Problemen met zien
Bij een klein deel van de kinderen maken de ogen schokkende bewegingen. Dit wordt een nystagmus genoemd. Kinderen hoeven hier geen last van te hebben. Een deel van de kinderen is slechtziend. Bijziendheid komt vaker voor bij kinderen met dit syndroom. Een klein deel van de kinderen heeft staar op de ooglens waardoor zij wazig zien.
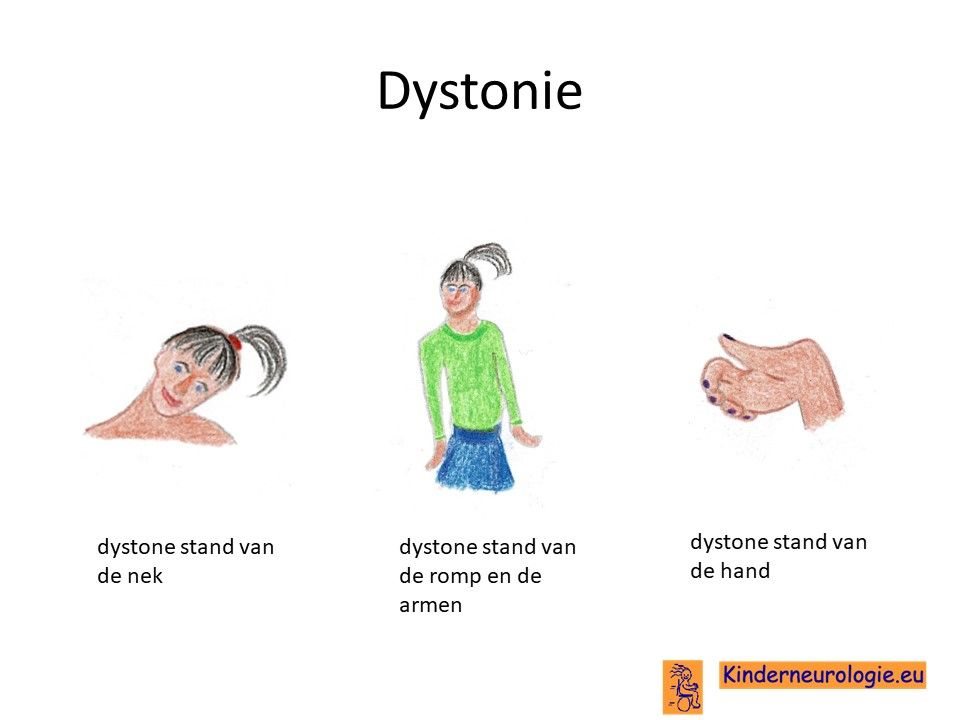
Dystonie
Ook kunnen aanvallen met dystonie voorkomen. Dystonie is een onbedoeld afwijkende stand van een lichaamsdeel. De dystonie komt met name voor bij oudere kinderen nadat zij zich enige tijd ingespannen hebben. Een bijzondere vorm van dystonie is schrijfkramp, waarbij een de vingers na enige tijd schrijven in een verkrampte stand gaan staan waardoor schrijven erg moeilijk wordt. Een deel van de kinderen heeft last van dystonie in de rug spieren na enige tijd lopen, waardoor de rug in een afwijkende stand gaat staan.
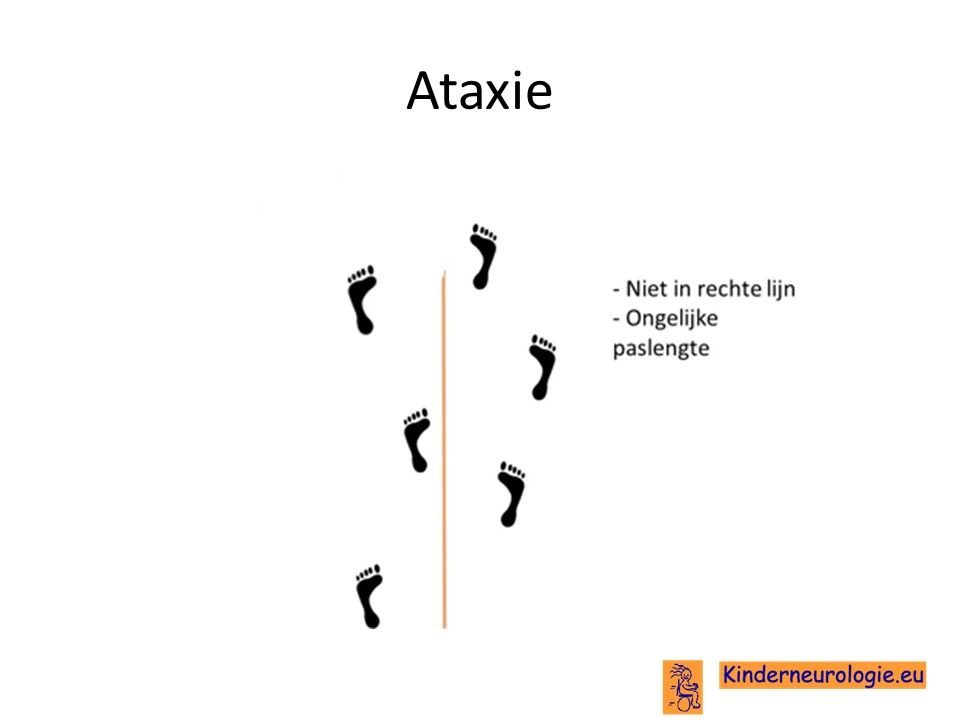
Problemen met het evenwicht
Het is voor een deel van de kinderen met TBC1D24-syndroom vaak lastiger om hun evenwicht te bewaren. Ze vallen gemakkelijker dan andere kinderen. Vaak zetten kinderen hun voeten wat verder uit elkaar om zo meer steun te hebben en minder snel om te vallen.
Trillen
Een deel van de kinderen heeft last van trillen van de handen. Dit wordt ook wel tremor genoemd. Door het trillen kan schrijven, het dichtmaken van knoopjes of het drinken uit een glas lastig zijn.

Halfzijdige verlamming
Een deel van de kinderen krijgt plotseling last van een halfzijdige verlamming van arm of been. Dit kan in de loop van enkele uren of dagen weer bijtrekken.
Toename klachten bij koorts
Vaak nemen de aanvallen van epilepsie, dystonie of halfzijdige verlamming toe wanneer kinderen koorts hebben, ziek zijn of erg vermoeid zijn.
Ontwikkelingsachterstand
Een deel van de kinderen met het TBC1D24-syndroom heeft een vertraagd verlopende ontwikkeling. Kinderen leren op latere leeftijd kruipen, zitten, staan en lopen dan andere kinderen. Dit geldt vooral voor kinderen die veel en vaak last hebben van epilepsieaanvallen. Deze epilepsieaanvallen kosten energie en deze energie kunnen kinderen niet in hun ontwikkeling steken.
Ook kunnen problemen met leren praten voorkomen bij kinderen met het TBC1D24-syndroom. Ook dit komt vaker voor bij kinderen die een moeilijk behandelbare vorm van epilepsie hebben, maar kan ook het gevolg zijn van doofheid of slechthorendheid. Door de doofheid kan de stem anders klinken dan gebruikelijk.
Lage spierspanning
Kinderen met het TBC1D24-syndroom hebben vaak een lagere spierspanning. De gewrichten van de ellebogen, vingers en knieen en kunnen gemakkelijk overstrekt worden. Platvoeten komen vaker voor bij
Kleine hoofdomtrek
Bij kinderen met een ernstige vorm van epilepsie groeit het hoofd vaak minder goed. Hierdoor is het hoofd van kinderen vaak kleiner dan dat van leeftijdsgenoten. Een te klein hoofd wordt een microcefalie genoemd.
Autistiforme kenmerken
Kinderen met dit syndroom hebben vaker autistiforme kenmerken. Ze zijn meer op zichzelf en hebben niet zo’n behoefte aan contact met andere mensen. Het maken van oogcontact vinden kinderen vaak moeilijk.
Kinderen met autistiforme kenmerken houden vaak van een vaste voorspelbare structuur in de dag. Zij vinden het lastig wanneer hiervan wordt afgeweken. Ook onverwachte gebeurtenissen zijn moeilijk. Kinderen kunnen door onverwachte gebeurtenissen heel boos of juist heel verdrietig worden, omdat ze niet goed weten hoe ze hier mee om moeten gaan.
Ook hebben kinderen vaak voorkeur voor bepaald speelgoed of een bepaalde hobby waar ze zich heel lang mee kunnen vermaken.

AD(H)D
AD(H)D komt vaker voor bij kinderen met dit syndroom. Kinderen met ADHD hebben moeite om bij een taakje langere tijd de aandacht te houden. Ze spelen maar kort met een bepaald speelgoed en gaan dan weer naar een ander stukje speelgoed. Kinderen zijn snel afgeleid door een geluid of een beweging in de kamer. Op school hebben kinderen moeite langer tijd hun aandacht bij het schoolwerk te houden.
Kinderen kunnen moeite hebben met stil zitten en bewegen het liefst de hele dag.
Handen
De vingers van de handen en de tenen worden vaak smal in de richting van het topje van de vinger. Soms ontbreekt het laatste vinger of teenkootje. De duim bestaat een deel van de kinderen juist uit drie in plaats van de gebruikelijk twee vingerkootjes.
Nagels
Een deel van de kinderen heeft kleine nagels die gemakkelijk afbreken.
Gebit
De tanden en kiezen kunnen op latere leeftijd doorkomen dan gebruikelijk. Ook kunnen de tanden en kiezen een andere vorm hebben dan gebruikelijk of verder uit elkaar staan dan gebruikelijk. Soms ontbreken tanden of kiezen.
Problemen met eten en drinken
Een deel van de kinderen met het TBC1D24-syndroom heeft problemen met drinken en/of eten. Kinderen verslikken zich gemakkelijk in drinken of eten. Een deel van de kinderen heeft sondevoeding nodig om voldoende voedingsstoffen binnen te krijgen.
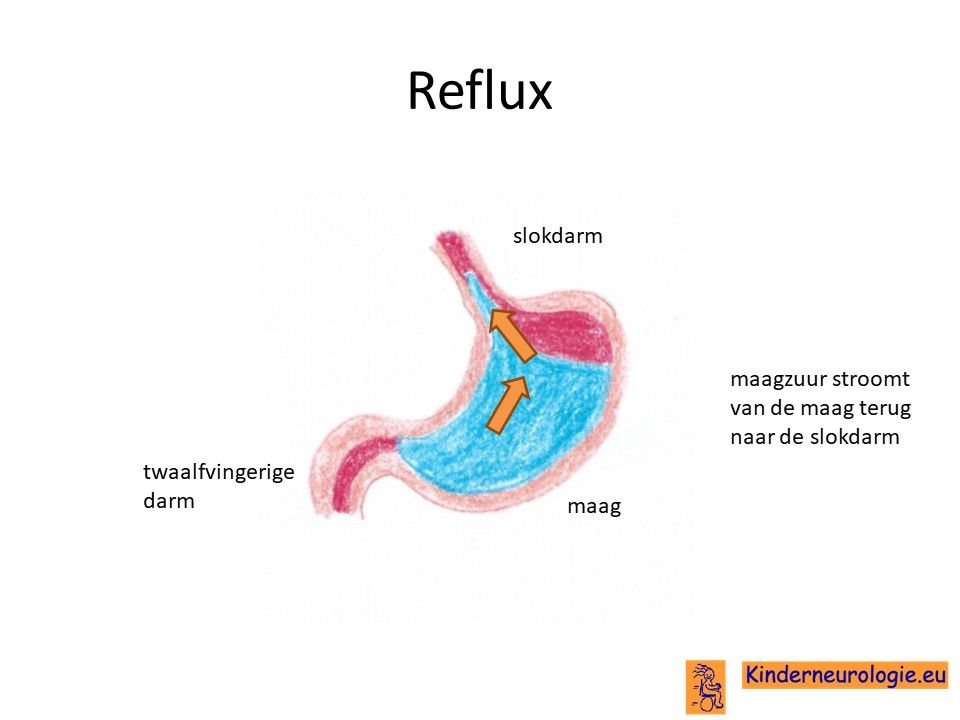
Reflux
Kinderen met het TBC1D24-syndroom hebben vaker last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Door het zuur kan de slokdarm geïrriteerd en ontstoken raken. Wanneer dit niet tijdige ontdekt en behandeld wordt, kan dit zorgen voor het spuug met daarin bloedsliertjes.
Kwijlen
Kinderen met het TBC1D24-syndroom hebben gemakkelijk last van kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond, waardoor het speeksel gemakkelijk uit de mond loopt.
Hart
Een klein deel van de kinderen heeft een aangeboren hartafwijking.
Nieren
Bij een deel van de kinderen werken de nieren niet goed. Soms zijn de nieren te klein en onderontwikkeld. In de nieren kunnen cystes voorkomen. De nieren kunnen te veel vocht bevatten. Ook kan er kalk neerslaan in de nieren waardoor de nieren hun werk niet goed kunnen doen.
Verstopping van de darmen
Verstopping van de darmen komt vaak voor bij kinderen met het TBC1D24-syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen.
Zindelijkheid
Het is voor kinderen met het TBC1D24-syndroom moeilijker om te leren zindelijk te worden. Voor kinderen met een ernstige vorm van epilepsie en/of ontwikkelingsachterstand kan het te moeilijk zijn om zindelijk te worden.

Problemen met slapen
Een deel van de kinderen heeft problemen met slapen. Kinderen kunnen moeite hebben met het in slaap vallen. Een deel van de kinderen slaapt licht en wordt gemakkelijk wakker in de nacht. Slaapproblemen kunnen het gevolg zijn van epilepsie tijdens de slaap.
Vatbaar voor infecties
Kinderen met het ATP8A2-syndroomzijn vatbaarder voor het krijgen van infecties, vooral luchtweginfecties en oorontsteking komen regelmatig voor bij kinderen met het ATP8A2-syndroom.
Hoe wordt de diagnose TBC1D24-syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met een lage spierspanning in combinatie met een ontwikkelingsachterstand, epilepsie en/of doofheid kan worden vermoed dat er sprake is van een syndroom. Er bestaan echter veel verschillende syndromen die allemaal deze klachten kunnen veroorzaken. Aanvullend onderzoek zal nodig zijn om de juiste diagnose te stellen.
Bloedonderzoek
Bloedonderzoek laat bij kinderen met het TBC1D24-syndroom geen bijzonderheden zien. Een klein deel van de kinderen heeft een te traag werkende schildklier. Door middel van bloedonderzoek kan gekeken worden of de nieren goed werken.
DNA-onderzoek
Wanneer aan de diagnose gedacht wordt, kan door middel van gericht DNA- onderzoek op bloed naar het voorkomen van een foutje op het 16e-chromosoom in het TBC1D24-gen
Vaak worden ook alle chromosomen tegelijkertijd onderzocht (zogenaamd Array onderzoek), zelden kan op deze manier de diagnose TBC1D24-syndroom worden gesteld. Tegenwoordig kan door middel van een nieuwe genetische techniek (exome sequencing genoemd) deze diagnose gesteld worden zonder dat er specifiek aan gedacht was of naar gezocht is.

MRI van de hersenen
Kinderen met een ontwikkelingsachterstand krijgen van een MRI scan van de hersenen om te kijken of op die manier de oorzaak van de ontwikkelingsachterstand gevonden kan worden. Bij een groot deel van de kinderen met het TBC1D24-syndroom worden geen afwijkingen op deze MRI scan gezien. Bij een deel van de kinderen is het volume van de grote en/of kleine hersenen kleiner dan gebruikelijk, de hersenbalk kan dun zijn. Soms wordt een focale corticale dysplasie gezien op de MRI scan. Door speciale opnames te maken kan gezien worden dat de oogzenuwen dun zijn bij een klein deel van de kinderen.
Stofwisselingsonderzoek
Kinderen met doofheid, epilepsie en/of een ontwikkelingsachterstand wordt vaak stofwisselingsonderzoek van bloed en urine gedaan. Hierin worden bij kinderen met TBC1D24-syndroom meestal geen afwijkingen gevonden. Bij een klein deel van de kinderen is het sotfje 2-oxoglutaarzuur verhoogd.
EEG
Bij kinderen met epileptische aanvallen zal een EEG gemaakt worden om te kijken van wat voor soort epilepsie er sprake is. Op het EEG worden vaak epileptiforme afwijkingen gezien. De EEG-afwijkingen zijn niet specifiek voor het TBC1D24-syndroom.
EMG
EMG onderzoek is in staat de zenuwen van de armen en benen door te meten. Dit onderzoek kan laten zien dat de zenuwen van de armen en benen minder goed werken dan gebruikelijk.
Gehooronderzoek
Kinderen met het TBC1D24-syndroom hebben vaak een afwijkende gehoortest. Bij ernstige vormen van doofheid kan dit al ontdekt worden bij de gehoortest die kort na de geboorte wordt verricht. De doofheid kan ook pas op latere leeftijd duidelijk worden. Er is sprake van een zogenaamde perceptiedoofheid, de gehoorzenuw werkt niet goed.
Oogarts
Kinderen met TBC1D24-syndroom worden altijd een keer gezien door de oogarts. De oogarts beoordeeld of er sprake is van een probleem met de oogzenuw (opticusatrofie). Ook kan de oogarts zien of kinderen een bril nodig hebben en beoordelen of er sprake is van staar van de ooglens.
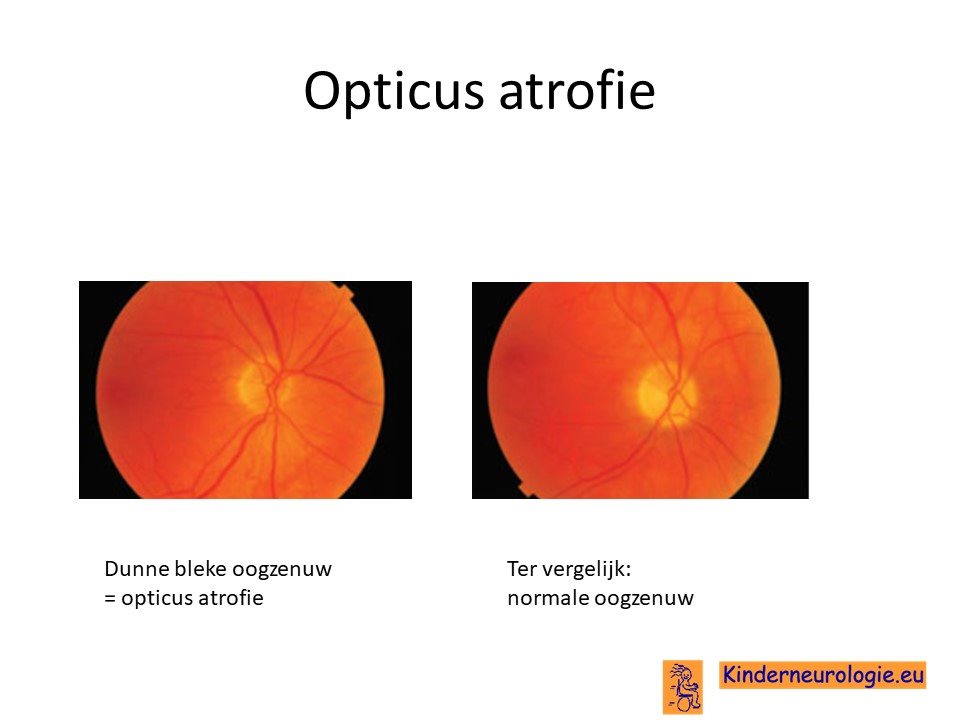
VEP
Een VEP onderzoek is een onderzoek om te kijken hoe de hersenen omgaan met signalen van de ogen. Bij een deel van de kinderen laat het VEP-onderzoek zien dat de oogzenuw en/of de hersenen het signaal te traag doorgeven aan de hersenen. Ook is de hoogte van het signaal verminderd.
ECHO hart
De kindercardioloog kan door middel van een ECHO van het hart beoordelen of er sprake is van een aangeboren hartafwijking.
ECHO buik
Door middel van een ECHO van de buik kan gekeken worden of er afwijkingen te zien zijn aan de nieren.
Foto van de botten
Een foto van de handen en voeten kan laten zien dat de botten van de vingertopjes en teentopjes anders aangeleged zijn dan gebruikelijk.
Hoe worden kinderen met TBC1D24-syndroom behandeld?
Geen genezing
Er bestaat helaas geen behandeling die kinderen met TBC1D24-syndroom kan genezen. De behandeling is er op gericht om kinderen te helpen in het omgaan met de gevolgen van deze aandoening en om bepaalde symptomen zo veel mogelijk te onderdrukken indien dit mogelijk is.
Voldoende rust
Vermoeidheid kan zorgen voor toename van klachten. Het is daarom belangrijk dat kinderen met het TBC1D24-syndroom voldoende slaap krijgen. Wanneer kinderen moe zijn, is het verstandig even rust te nemen om daarna weer verder te gaan.
Koorts
Koorts kan zorgen voor toename van klachten. Het is niet goed bekend of het onderdrukken van koorts door middel van paracetamol helpt om te zorgen dat kinderen minder toename van klachten krijgen. Vaak voelen kinderen zich wel beter wanneer zij minder last van koorts hebben.
Gehoorapparaat
Een deel van de kinderen heeft baat bij een gehoorapparaat om beter te kunnen horen. Dit helpt niet bij alle kinderen.
Bril
Een deel van de kinderen heeft baat bij een bril om beter te kunnen zien.

Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen.
Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaat geen duidelijk voorkeursmedicijn. Medicijnen die vaak gebruikt worden zijn vigabatrin (Sabril ®), natriumvalproaat (Depakine ®), levetiracetam (Keppra ®), clobazam (Frisium ®) en zonisamide (Zonegran®).
Bij een deel van de kinderen zal het niet lukken om de epilepsieaanvallen met medicijnen onder controle te krijgen. Er bestaan ook andere behandelingen die een goed effect kunnen hebben op de epilepsie, zoals een ketogeen dieet, een nervus vagusstimulator, of een behandeling met methylprednisolon. Ook een combinatie van deze behandelingen met medicijnen die epilepsie onderdrukken is goed mogelijk.

Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet.

Dystonie
Dystonie is vaak lastig te behandelen. Er bestaan verschillende medicijnen die dystonie kunnen verminderen zoals baclofen (Lioresal ®), trihexyfenidyl (Artane®), clonazepam (rivotril®) of levodopa (sinemet ® of madopar ®). Deze medicijnen hebben ook bijwerkingen, per kind zal moeten worden bekeken welk medicijn werkt en de minste bijwerkingen heeft. Soms wordt ook gekozen voor een combinatie van deze medicijnen in een lage dosering. Baclofen kan ook continue via een pompje worden gegeven.
Wanneer dystonie op een bepaalde plaats in het lichaam veel belemmering oplevert, dan kunnen injecties met botuline toxine ook helpen om de dystonie te verminderen.
Het plaatsen van een neuro-stimulator (deep brain stimulation) kan ook behulpzaam zijn bij kinderen met een ernstige vorm van dystonie.
Fysiotherapie
Een fysiotherapeut kan kind en ouders tips en adviezen geven hoe zij hun kind zo goed mogelijk kunnen stimuleren in de ontwikkeling.
Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Een goede zithouding helpt vaak om beter te kunnen eten. Indikken van drinken kan helpen om verslikken te voorkomen.
Ook kan de logopediste helpen om te zorgen dat kinderen zich zo goed mogelijk verstaanbaar kunnen maken. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken, ook als kinderen geen woorden kunnen gebruiken. Een deel van de kinderen heeft baat bij een spraakcomputer.

Ergotherapie
Een ergotherapeut kan tips en adviezen geven over hulpmiddelen die dagelijks bezigheden gemakkelijker kunnen maken. Een dikkere pen of zwaarder bestek kunnen helpen om minder last te hebben van trillen van de handen. Een goede zithouding kan helpen minder snel last te hebben van dystonie.
Revalidatiearts
Een revalidatiearts adviseert ook over therapieen en hulpmiddelen zoals bijvoorbeeld een aangepaste buggy, een rolstoel of spalken. De revalidatiearts kijk hoe kinderen zo goed mogelijk kunnen deelnemen aan activiteiten waar kinderen aan willen deelnemen.
Tandarts
Kinderen met het TBC1D24- syndroom worden vaak extra gecontroleerd door de tandarts. Er bestaan speciale tandartsen die zich gespecialiseerd hebben in de tandheelkundige zorg van kinderen met een ontwikkelingsachterstand omdat dit vaak speciale aanpak en extra tijd vraagt.
De tandarts bekijkt of een fluor behandeling nodig is om gaatjes in de tanden en kiezen te voorkomen.
School
Een deel van de kinderen gaat naar regulier onderwijs al dan niet met extra begeleiding. Een ander deel van de kinderen gaat naar speciaal onderwijs, bijvoorbeeld van cluster 2 onderwijs voor kinderen met gehoor en spraakproblemen of naar cluster 3 onderwijs voor kinderen met een chronische ziekte.
Slaap
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen. Soms wordt het medicijn promethazine gebruikt om kinderen beter te kunnen laten slapen. Het is altijd belangrijk om uit te sluiten dat epilepsie de oorzaak is van de slaapproblemen, in geval van epilepsie is epilepsie behandeling nodig.

Kinder- en jeugdpsychiater
Een kinder- en jeugdpsychiater kan advies geven hoe om te gaan met gedragsproblemen zoals ADHD of autisme. Soms is het nodig om gedragsregulerende medicatie zoals methylfenidaat voor ADHD of risperidon voor prikkelovergevoeligheid te geven.
Sondevoeding
Indien er meer problemen zijn met slikken en kinderen onvoldoende zelf kunnen eten dan is het vaak nodig om voeding te geven via een sonde. Deze sonde kan ingebracht worden via de neus en via de keel naar de maag toe lopen. Vaak zal deze sonde voor langere tijd nodig zijn, dan zal er voor gekozen worden om de sonde via een kleine operatie direct via de huid naar de maag te laten lopen. Zo’n sonde wordt een PEG-sonde genoemd. Later kan deze vervangen worden door een mickeybutton, een sonde ook via de maag die afgesloten kan worden door middel van een dopje.
Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine, omeprazol of esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen. Dit wordt een Nissen-operatie genoemd.
Kwijlen
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Ook kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie er voor zorgen dat kinderen minder kwijlen. Per kind zullen de voor- en nadelen van elke behandeling moeten worden afgewogen om te kijken wat de beste behandeling is.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen).
 .
.
Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Begeleiding
Het kost vaak tijd voor kind en ouders om het hebben van het TBC1D24-syndroom een plaats te geven in het dagelijks leven. Veel ouders vinden de onzekerheid over de toekomst moeilijk. Een maatschappelijk werkende of psycholoog kunnen ouders ondersteuning en begeleiding geven hoe ouders, broertjes of zusjes hiermee om kunnen gaan.

Contact met anders ouders
Door het plaatsen van een oproepje op het forum van deze site kunt u in contact proberen te komen met andere kinderen en hun ouders/begeleiders die ook met TBC1D24-syndroom te maken hebben.
Wat betekent het hebben van TBC1D24-syndroomvoor de toekomst?
Blijvende beperking
Kinderen met het TBC1D24-syndroom blijven beperkingen houden in het dagelijks leven. Een deel van de jongeren met weinig beperkingen is in staat om een zelfstandig leven te leiden. Anderen zullen in meer of mindere mate ondersteuning nodig hebben bij dagelijkse activiteiten.
Afname epilepsie
Vaak neemt de hoeveelheid epilepsieaanvallen en de ernst van de epilepsieaanvallen af met het ouder worden.
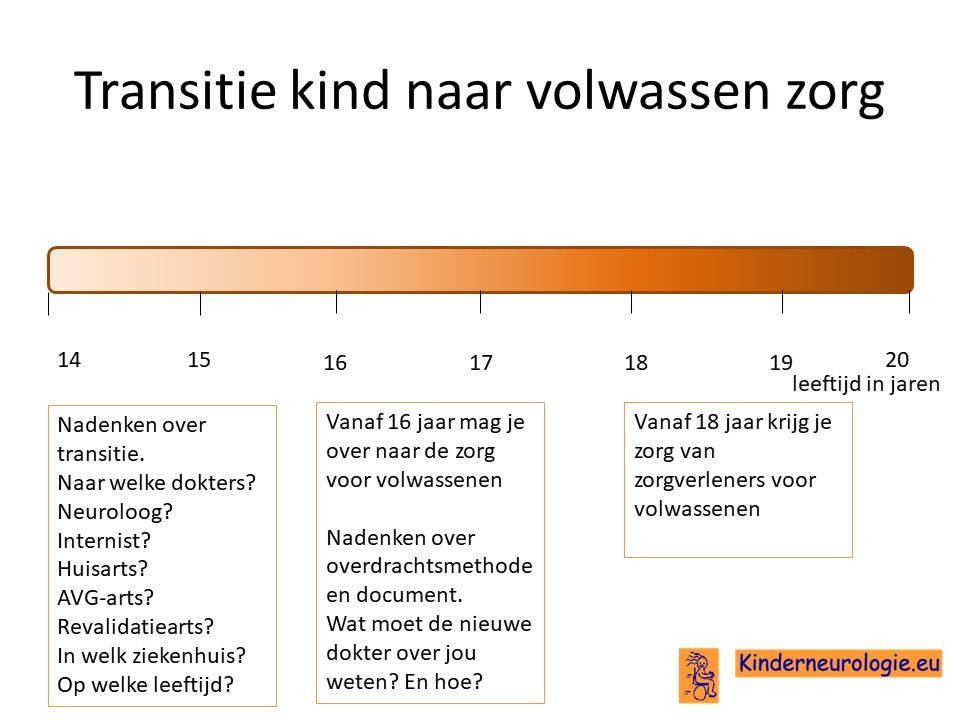
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belanrgijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
Levensverwaching
Er is weinig bekend over de levensverwachting van kinderen met dit syndroom. Er zijn inmiddels volwassenen bekend met dit syndroom die de leeftijd van 30 jaar hebben bereikt. De levensverwachting kan verkort raken door een moeilijk behandelbare vorm van epilepsie of ernstige terugkerende infecties.
Kinderen krijgen
Het is niet bekend of het hebben van het TBC1D24-syndroom van invloed is op de vruchtbaarheid. Wanneer een volwassene met het TBC1D24-syndroom kinderen krijgt, dan is de kans erg klein dat deze kinderen ook het TBC1D24-syndroom krijgen. Dat is alleen het geval wanneer de partner drager is van hetzelfde foutje in het DNA of zelf ook TBC1D24-syndroom heeft. De kans hierop is erg klein.
Hebben broertjes en zusjes een vergrote kans om zelf ook TBC1D24-syndroom te krijgen?
Erfelijke ziekte
TBC1D24-syndroom is een erfelijke ziekte. Meestal blijken beide ouders drager te zijn van een foutje in het TBC1D24-gen. Broertjes en zusjes hebben dan 25% kans om zelf ook TBC1D24-syndroom te krijgen.
Een klinisch geneticus kan daar meer informatie over geven.

Prenatale diagnostiek
Door middel van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek bestaat de mogelijkheid om tijdens een zwangerschap na te gaan of een broertje of zusje ook de aandoening heeft. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica.

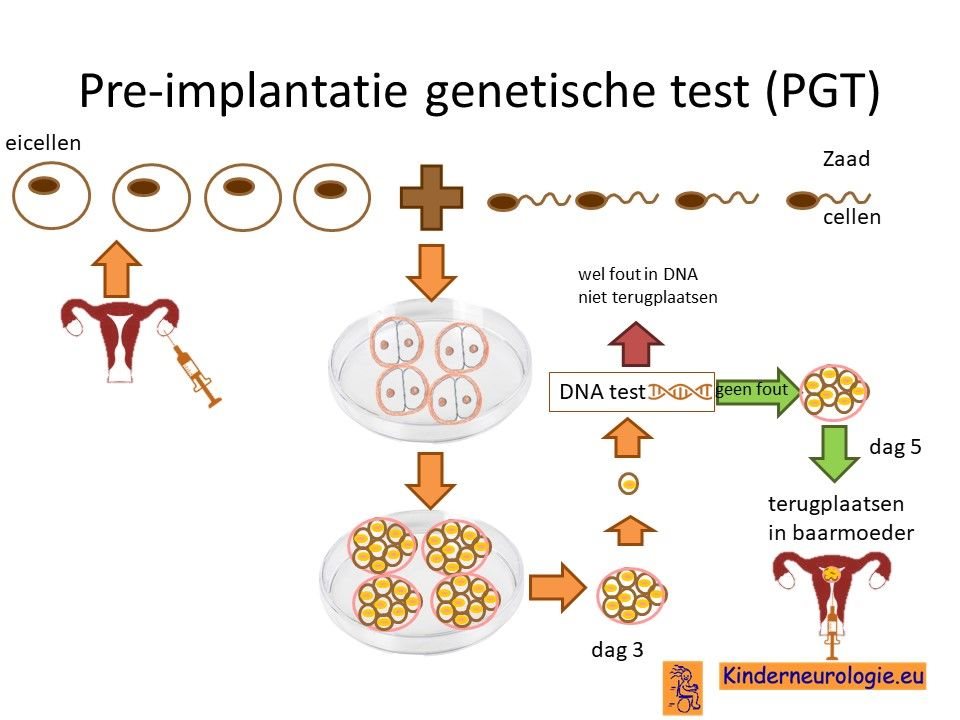
Preïmplantatie Genetische Diagnostiek (PGD)
Stellen die eerder een kindje hebben gehad met het TBC1D24-syndroom kunnen naast prenatale diagnostiek ook in aanmerking voor preïmplantatie genetische diagnostiek (PGD) Bij PGD wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van het TBC1D24-syndroom. Alleen embryo’s zonder de aanleg voor TBC1D24-syndroom komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgdnederland.nl.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Referenties
- Alternating Hemiplegia and Epilepsia Partialis Continua: A new phenotype for a novel compound TBC1D24 mutation. Ragona F, Castellotti B, Salis B, Magri S, DiFrancesco JC, Nardocci N, Franceschetti S, Gellera C, Granata T. Seizure. 2017;47:71-73.
- A new microdeletion syndrome involving TBC1D24, ATP6V0C, and PDPK1 causes epilepsy, microcephaly, and developmental delay. Mucha BE, Banka S, Ajeawung NF, Molidperee S, Chen GG, Koenig MK, Adejumo RB, Till M, Harbord M, Perrier R, Lemyre E, Boucher RM, Skotko BG, Waxler JL, Thomas MA, Hodge JC, Gecz J, Nicholl J, McGregor L, Linden T, Sisodiya SM, Sanlaville D, Cheung SW, Ernst C, Campeau PM. Genet Med. 2019;21:1058-1064.
- TBC1D24-TLDc-related epilepsy exercise-induced dystonia: rescue by antioxidants in a disease model. Lüthy K, Mei D, Fischer B, De Fusco M, Swerts J, Paesmans J, Parrini E, Lubarr N, Meijer IA, Mackenzie KM, Lee WT, Cittaro D, Aridon P, Schoovaerts N, Versées W, Verstreken P, Casari G, Guerrini R. Brain. 2019;142:2319-2335
- Infantile-Onset Paroxysmal Movement Disorder and Episodic Ataxia Associated with a TBC1D24 Mutation. Zimmern V, Riant F, Roze E, Ranza E, Lehmann-Horn F, de Bellescize J, Ville D, Lesca G, Korff CM. Neuropediatrics. 2019;50:308-312
Laatst bijgewerkt: 1 februari 2020
auteur: JH Schieving
