Wat is het PTCHD1-syndroom?
Het PTCHD1-syndroom is een syndroom waarbij kinderen of volwassenen een ontwikkelingsachterstand hebben vaak in combinatie met autistiforme kenmerken.
Hoe wordt het PTCHD1-syndroom ook wel genoemd?
PTCHD1 is de plaats in het erfelijk materiaal waar kinderen met dit syndroom een fout hebben zitten. Soms krijgen syndromen de naam van een arts die dit syndroom ontdekt heeft, of de naam van een patient of woonplaats. Dit syndroom heeft tot nu toe nog geen andere naam gekregen.
AUTSX4-syndroom
Een andere naam die soms gebruikt wordt is het AUTSX-4 syndroom. AUTS verwijst naar autisme wat veel voorkomt bij kinderen met dit syndroom. De X verwijst naar het X-chromosoom, het chromosoom waar de fout zit bij kinderen met dit syndroom. Er zijn meerdere syndromen die autisme geven als gevolg van een fout op het X-chromosoom. Dit syndroom is als 4e beschreven vandaar de toevoeging van het cijfer 4.
Xp22.11 microdeletie syndroom
Een deel van de kinderen mist een stukje van het X-chromosoom waarop de informatie van het PTCHD1-gen ligt. Dit wordt ook wel het Xp22.11 microdeletie syndroom genoemd. Kinderen met dit microdeletie syndroom hebben vaak meer en ernstigere symptomen dan kinderen die alleen een fout hebben in het PTCHD1-gen.
Hoe vaak komt het PTCHD1-syndroom voor?
Het PTCHD1-syndroom is een zeldzame ziekte. Het is niet precies bekend hoe vaak het PTCHD1-syndroom voorkomt bij kinderen. De aandoening is sinds 2008 bekend als aandoening.
Waarschijnlijk is bij een deel van de kinderen die het PTCHD1-syndroom heeft, de juiste diagnose ook niet gesteld, omdat het syndroom niet herkend is.
Door nieuwe genetische technieken zoals exome sequencing zal deze diagnose waarschijnlijk vaker gesteld gaan worden bij kinderen en volwassenen met dit syndroom. Dan zal ook pas duidelijk worden hoe vaak dit syndroom voorkomt bij kinderen en volwassenen.

Bij wie komt het PTCHD1-syndroom voor?
Het PTCHD1-syndroom is al voor de geboorte aanwezig. Het kan wel enige tijd duren voordat duidelijk is dat er sprake is van het PTCHD1-syndroom.
Het PTCHD1-syndroom komt voornamelijk bij jongens voor.
Waar wordt het PTCHD1-syndroom door veroorzaakt?
Fout in erfelijk materiaal
Het PTCHD1-syndroom wordt veroorzaakt door een fout op een stukje erfelijk materiaal (DNA) op het X-chromosoom. De plaats van dit fout wordt het PTCHD1-gen genoemd.
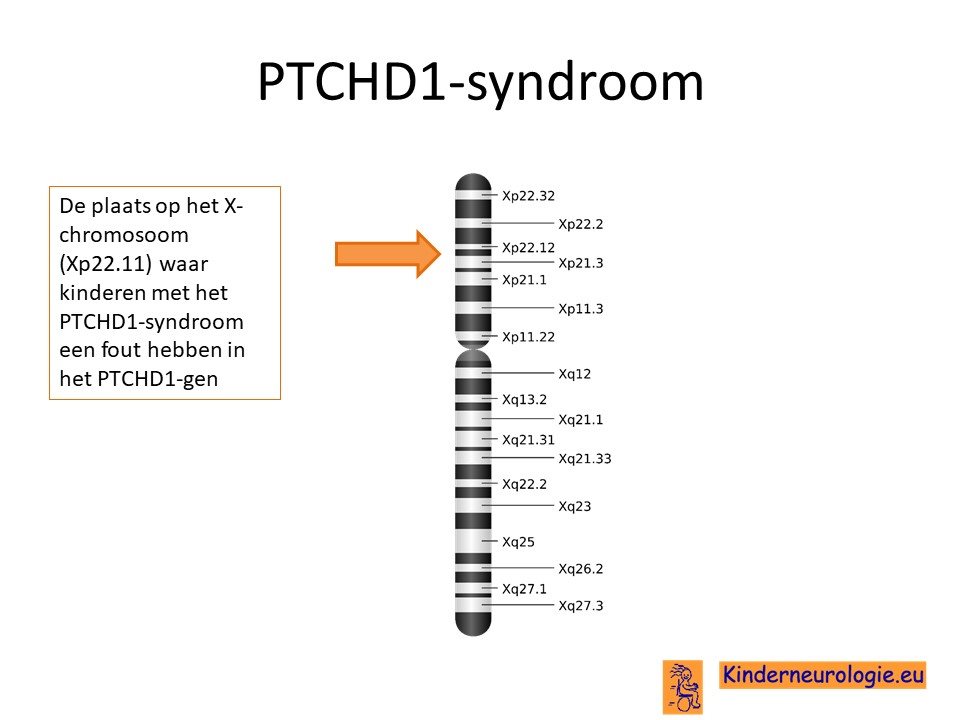
X-gebonden recessief
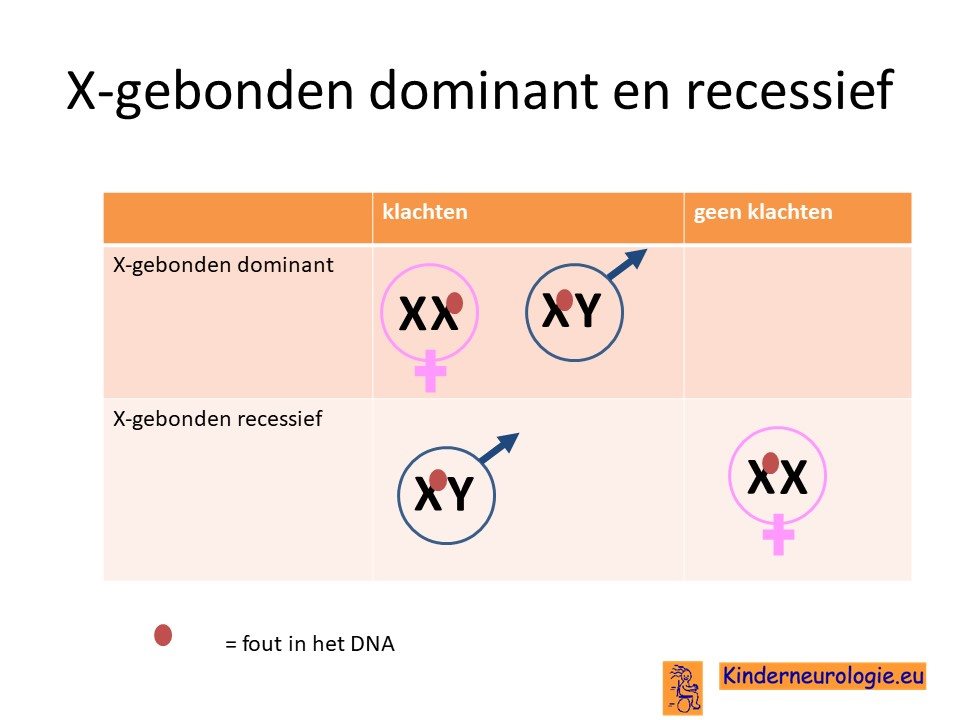
De fout in het PTCHD1-gen is een zogenaamd X-gebonden recessieve fout. Dit houdt in dat kinderen pas klachten krijgen van dit syndroom wanneer alle X-chromosomen de fout bevatten. Dit verklaart ook waarom dit syndroom vaker bij jongens voorkomt. Jongens hebben een X-chromosoom en een Y-chromosoom. Wanneer dit X-chromosoom een fout bevat, dan zal een jongen het PTCHD1-syndroom krijgen. Meisjes hebben twee X-chromosomen, wanneer een X-chromosoom de fout bevat, dan heeft het meisje nog een X-chromosoom zonder fout. Hierdoor hebben meisjes meestal geen klachten.
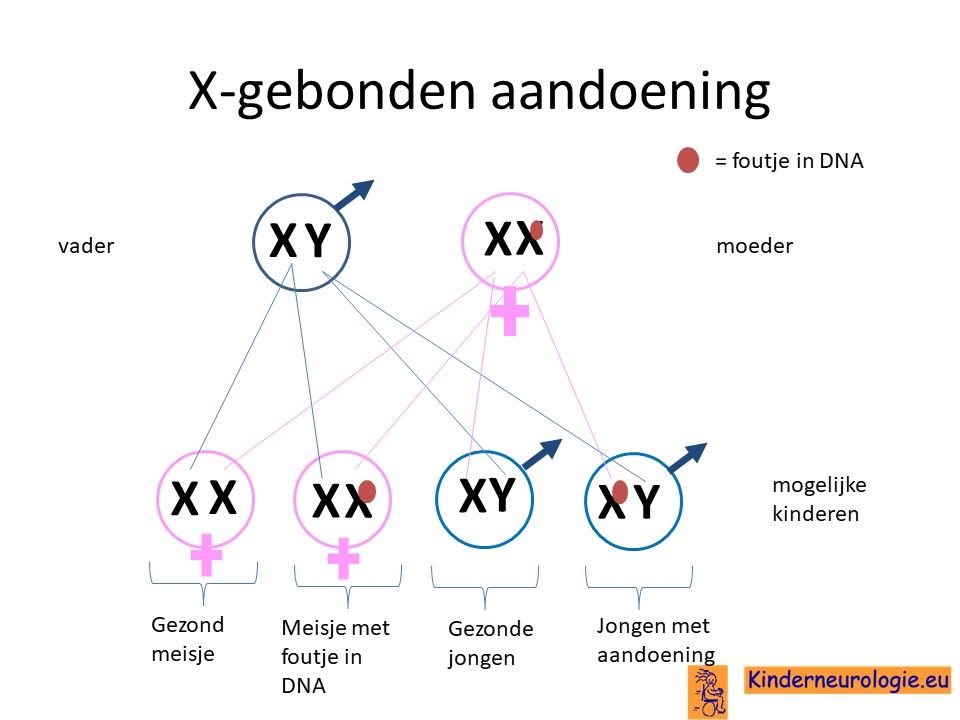
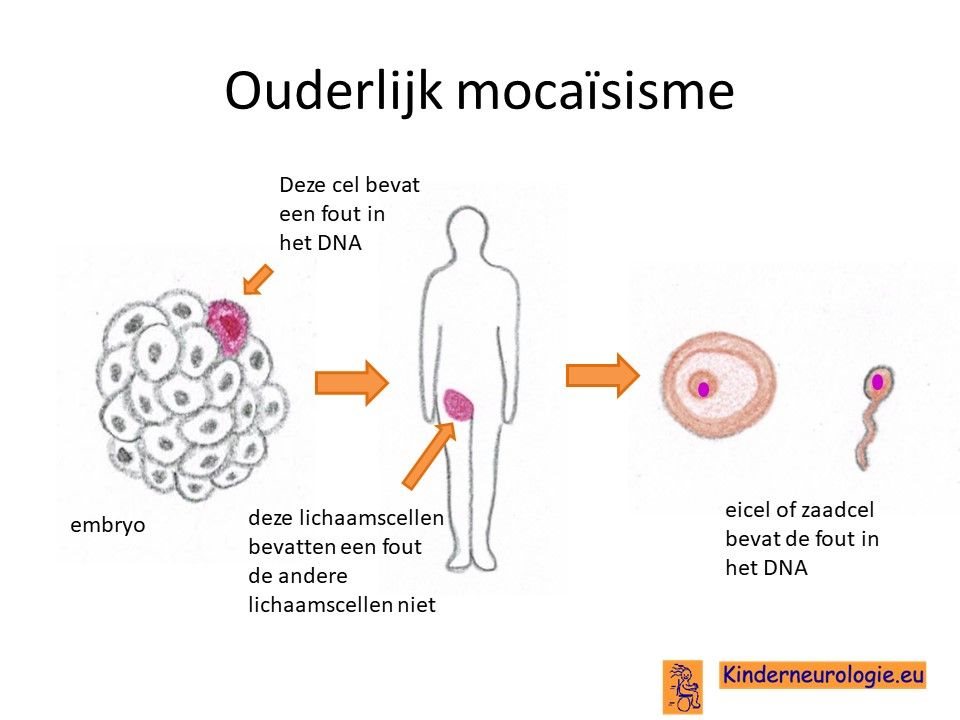
Bij het kind zelf ontstaan
Bij een groot deel van de kinderen met het PTCHD1-syndroom is de fout in het erfelijk materiaal bij het kind zelf ontstaan tijdens de bevruchting van de eicel door de zaadcel en niet overgeërfd van een van de ouders. Dit wordt ook wel de novo genoemd, wat nieuw bij het kind ontstaan betekend.
Geërfd van een ouder
Een ander deel van de kinderen heeft het foutje geërfd van een van de ouders. Meestal van de moeder, omdat vrouwen geen of weinig last hebben van dit foutje op het X-chromosoom. Vaak wist de moeder niet dat zij zelf dit foutje had op het X-chromosoom.
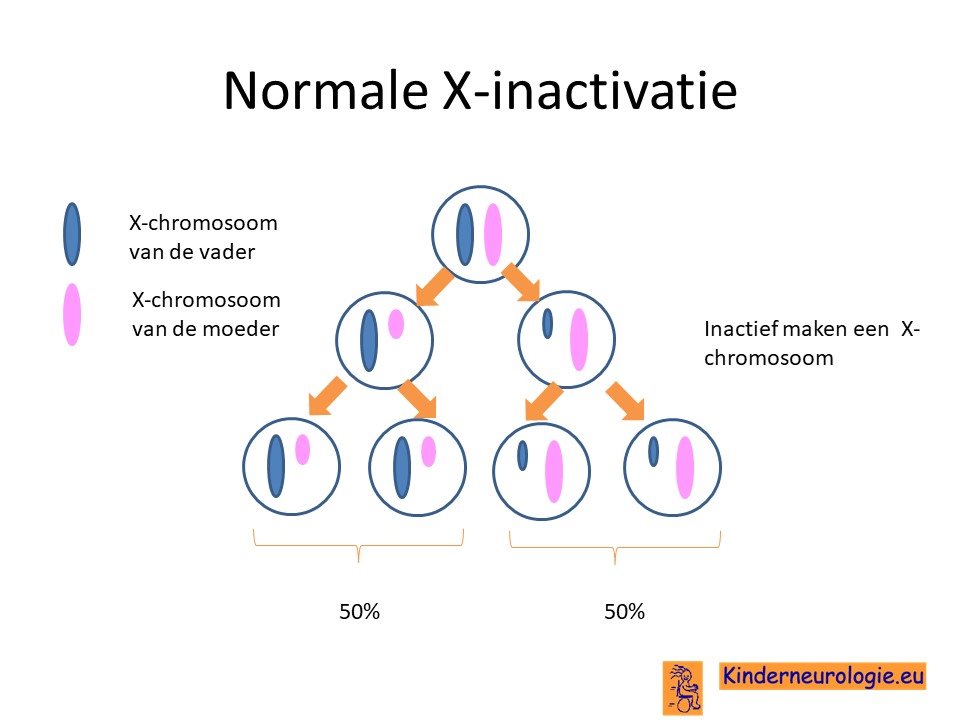
Scheve inactivatie
Vrouwen hebben 2X-chromosomen per lichaamscel. In elke lichaamscel wordt de informatie van een X-chromosoom gebruikt, het andere X-chromosoom wordt uitgeschakeld. Normaal gesproken wordt in 50% van de cellen het ene X-chromosoom uitgeschakeld en in 50% van de gevallen het andere X-chromosoom. Wanneer een van de twee X-chromosomen een fout bevat, dan wordt dit X-chromosoom veel vaker uitgeschakeld. Dan wordt bijvoorbeeld in 90% van de cellen het X-chromosoom zonder de fout gebruikt en in 10% van de gevallen het X-chromosoom met de fout. Vrouwen
hebben hierdoor geen klachten. Soms is dit niet het geval en wordt toch in 50% van de cellen het X-chromosoom met de fout gebruikt, of soms zelf in 80% van de cellen. Dit maakt dat ook vrouwen, hoewel zeldzaam, klachten kunnen hebben als gevolg van het hebben van een fout in het PTCHD1-gen.
Afwijkend eiwit
Als gevolg van de fout in het erfelijk materiaal wordt een bepaald eiwit niet goed aangemaakt. Dit eiwit heet Patched Domain-Containing Protein 1, ook wel afgekort als PTCHD1-eiwit. Dit eiwit speelt een belangrijke rol bij het stoppen van het aflezen van het DNA. In het DNA ligt allerlei belangrijke informatie voor een goede aanleg van de hersenen. Het is belangrijk dat het DNA op juiste momenten tijdens de aanleg van de hersenen wordt afgelezen en op andere momenten niet. Dit proces is verstoord bij kinderen met het PTCHD1-syndroom. Hierdoor worden de hersenen anders aangelegd dan gebruikelijk. De hersenen werken hierdoor minder optimaal waardoor de symptomen van dit syndroom ontstaan.
Daarnaast lijkt het eiwit ook een belangrijke rol te spelen bij de aanleg van verbindingen tussen zenuwcellen (synapsen) genoemd. Met name verbindingen waarbij de ene zenuwcel de andere stimuleert blijken minder goed te werken. Dit wordt een zogenaamde excitatoire synaps genoemd. Zenuwcellen geven signalen aan elkaar door door middel van boodschapperstofjes (neurotransmitters).
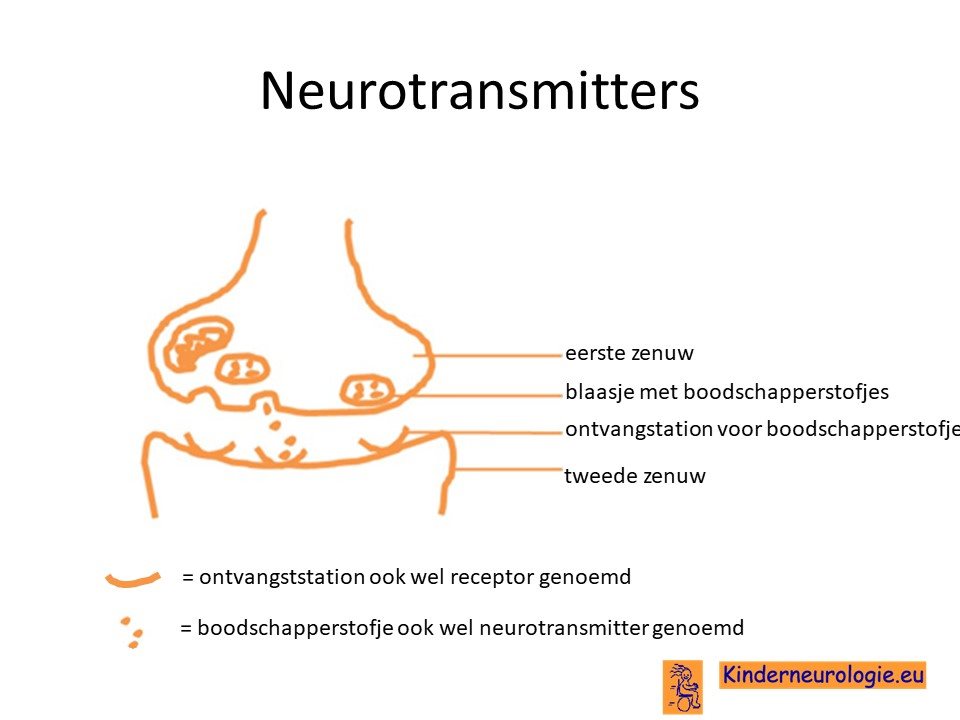
Kleine hersenen
Het PTCHD-1-eiwit speelt een belangrijke rol bij de aanleg van de kleine hersenen.

Hippocampus
Ook speelt het PTCHD1-eiwit een belangrijke rol in de hippocampus. Een structuur in de hersenen die belangrijk is voor het geheugen, ruimtelijk inzicht en emotieregulatie.

Thalamus
Ook in de thalamus, een kerncomplex diep in de hersenen, speelt het PTCHD1-eiwit een belangrijke rol. Ontbreken van het eiwit hier zorgt waarschijnlijk voor de slaapproblemen.
Wat zijn de symptomen van het PTCHD1-syndroom?
Variatie
Er bestaat een grote variatie in de hoeveelheid en de ernst van de symptomen die verschillende kinderen of volwassenen met het PTCHD1-syndroom hebben.
Het valt van te voren niet goed te voorspellen van welke symptomen een kind last zal krijgen.

Lage spierspanning
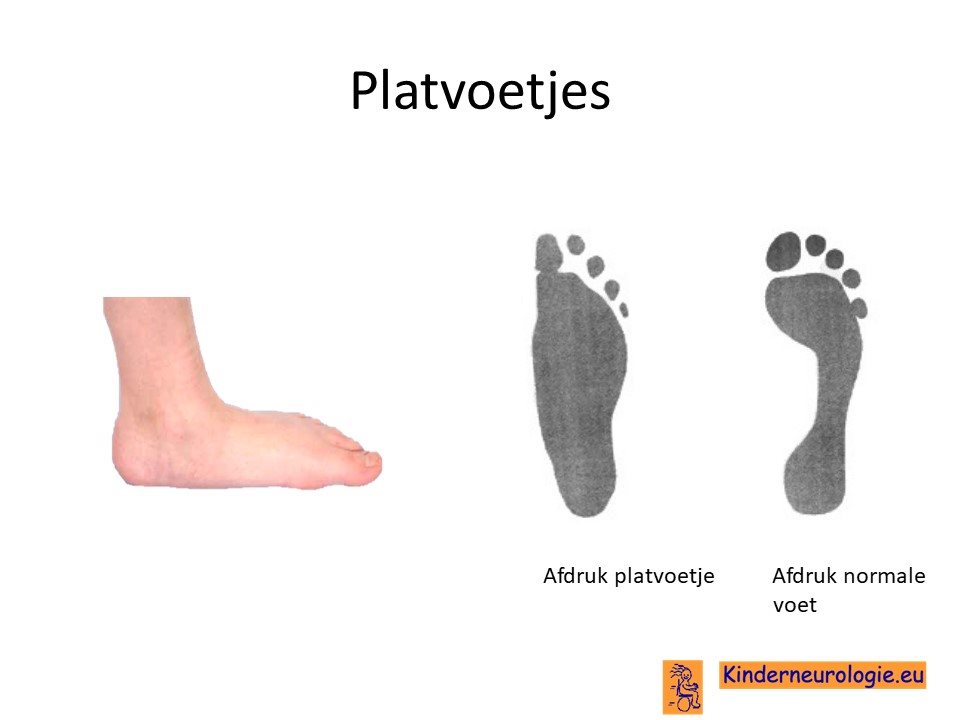
Jonge kinderen met het PTCHD1 syndroom hebben vaak een lage spierspanning, waardoor ze slapper aanvoelen. Baby's moeten goed vastgehouden en ondersteund worden wanneer ze opgetild worden. Door de lagere spierspanning is het voor kinderen lastiger om hun hoofdje op te tillen. Het duurt vaak langer voordat kinderen dit kunnen. Hierdoor kost het leren zitten, kruipen en staan ook meer tijd. Ook hebben kinderen door de lage spierspanning vaak platvoeten.
Problemen met drinken
Baby’s met het PTCHD1-syndroom hebben vaak problemen met drinken. Ze pakken de borst of de speen van de fles maar moeilijk. Vaak laten kinderen na korte tijd drinken de borst of de speen al weer los. Het kost vaak veel tijd om kinderen met deze aandoening voeding te geven. Met het ouder worden gaat het eten en drinken steeds beter en hebben de meeste kinderen hier geen problemen meer mee.
Ontwikkelingsachterstand
Kinderen met het PTCHD1-syndroom ontwikkelen zich langzamer dan hun leeftijdsgenoten. Ze gaan later rollen, zitten en staan, lopen, rennen en fietsen dan hun leeftijdsgenoten. Uiteindelijke leren kinderen deze vaardigheden allemaal. Het lopen gaat vaak houterig, kinderen vallen gemakkelijker dan andere kinderen.
Kinderen met deze aandoening hebben vaak ook moeite met het leren van tekenen, plakken, knippen en schrijven. Zij zijn vaak wat onhandig hierin. Deze onhandigheid wordt ook wel dyspraxie genoemd.
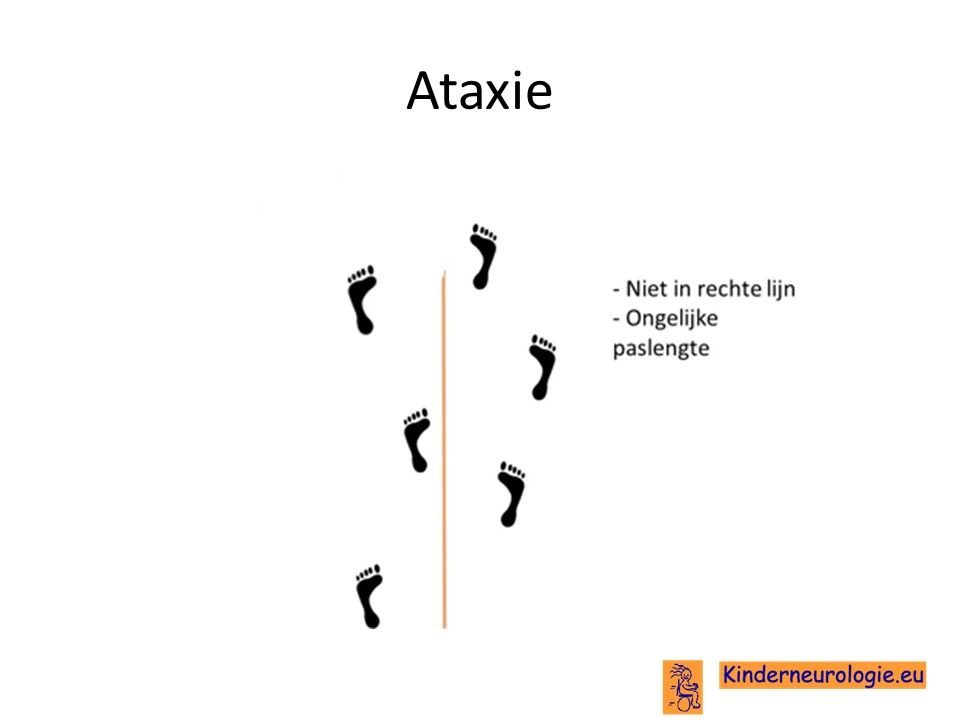
Problemen met de balans
Een deel van de kinderen met het PTCHD1-syndroom heeft balansproblemen. Om te voorkomen dat kinderen vallen, zetten zij hun voeten verder uit elkaar. Dit wordt een breedbasisch looppatroon genoemd. De handen kunnen een trillende beweging maken wanneer kinderen iets willen pakken.
Problemen met praten
Voor kinderen met het PTCHD1-syndroom is het moeilijker om te leren praten. De eerste woordjes komen vaak later dan gebruikelijk. Een deel van de kinderen heeft op oudere leeftijd een beperkte woordenschat en vindt het lastig om goedlopende zinnen te maken. De zinnen die ze maken zijn vaak kort en bevatten weinig woorden. Het begrijpen van taal van anderen gaat kinderen met dit syndroom vaak beter af dan het zelf spreken.
Problemen met leren
Kinderen met het PTCHD1-syndroom hebben vaak problemen met leren. De problemen met leren kunnen variëren van licht tot matig ernstig. Er zijn ook kinderen die niet leerbaar zijn.
Problemen met slapen
Slaapproblemen komen vaak voor bij kinderen met dit syndroom. Sommige kinderen hebben moeite met het inslapen. Een groot deel van de kinderen wordt ’s nachts regelmatig wakker en komt dan maar moeilijk weer in slaap. . Ook zijn kinderen vaak vroeg in de ochtend wakker.
Slaapproblemen kunnen zorgen voor vermoeidheid overdag.

Omgaan met boosheid
Op kinderleeftijd moeten kinderen leren hoe om te gaan met boosheid. Kinderen met het PTCHD1-syndroom vinden dit vaak lastig. Zij kunnen heel boos worden en vinden het heel moeilijk om weer uit deze boosheid te komen. Ze overzien niet waartoe ze in hun boze bui allemaal in staat zijn en wat dit betekent voor de ander. Vaak hebben ze hier de hulp van een volwassene bij nodig om weer rust te vinden en het boze gevoel los te laten.
AD(H)D
AD(H)D komt vaker voor bij kinderen met dit syndroom. Kinderen met AD(H)D hebben moeite om bij een taakje langere tijd de aandacht te houden. Ze spelen maar kort met een bepaald speelgoed en gaan dan weer naar een ander stukje speelgoed. Kinderen zijn snel afgeleid door een geluid of een beweging in de kamer. Op school hebben kinderen moeite langer tijd hun aandacht bij het schoolwerk te houden. Vaak hebben kinderen moeite met stil zitten en zijn zij voortdurend in beweging. Daarnaast zijn kinderen vaker impulsief, ze hebben al iets gedaan voordat ze hier goed over nagedacht hebben.
Autistiforme kenmerken
Kinderen met een PTCHD1-syndroom hebben vaker autistiforme kenmerken. Geschat wordt dat dit bij twee op de vijf kinderen met het PTCHD1-syndroom voorkomt. Kinderen zijn vaak op zichzelf en hebben niet zo’n behoefte aan contact met andere mensen. Het maken van oogcontact vinden kinderen vaak moeilijk.
Kinderen met autistiforme kenmerken houden vaak van een vaste voorspelbare structuur in de dag. Zij vinden het lastig wanneer hiervan wordt afgeweken. Onverwachte gebeurtenissen zijn vaak moeilijk voor kinderen. Kinderen kunnen door onverwachte gebeurtenissen heel boos of juist heel verdrietig worden, omdat ze niet goed weten hoe ze hier mee om moeten gaan. In hun boosheid of verdriet kunnen kinderen zich zelf verwonden.
Ook hebben kinderen vaak voorkeur voor bepaald speelgoed of een bepaalde hobby waar ze zich heel lang mee kunnen vermaken. Ander speelgoed vinden zij niet interessant.
Stereotypieën
Veel kinderen met dit syndroom maken graag bewegingen met hun armen en hun handen die vaak terug keren. Zulke bewegingen worden stereotypieën genoemd. Sommige kinderen gaan wapperen met hun handen, anderen maken draaiende bewegingen of wrijvende bewegingen over de borst heen. Deze bewegingen komen vaak voor wanneer kinderen iets heel leuks of iets spannends gaan doen.
Tics
Ook komen tics vaker voor bij kinderen met het PTCHD1-syndroom. Tics zijn onbedoelde snelle bewegingen vaak in het gezicht, de nek of de armen of onbedoelde geluidjes.
Uiterlijke kenmerken
Bij veel syndromen hebben kinderen veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.
Kinderen met het PTCHD1- syndroom hebben vaak weinig opvallende uiterlijke kenmerken. Een deel van de kinderen heeft een hoog voorhoofd en een lang gerekt gezicht. De oogleden zijn vaak dik. De bovenlip is vaak dun.
Problemen met zien
Een deel van de kinderen is slechtziend en heeft een bril nodig om goed te kunnen zien. Zowel verziendheid als bijziendheid komt voor. Scheelzien komt vaker voor bij kinderen met het PTCHD1-syndroom. Door het scheelzien kunnen kinderen een lui oog ontwikkelen.

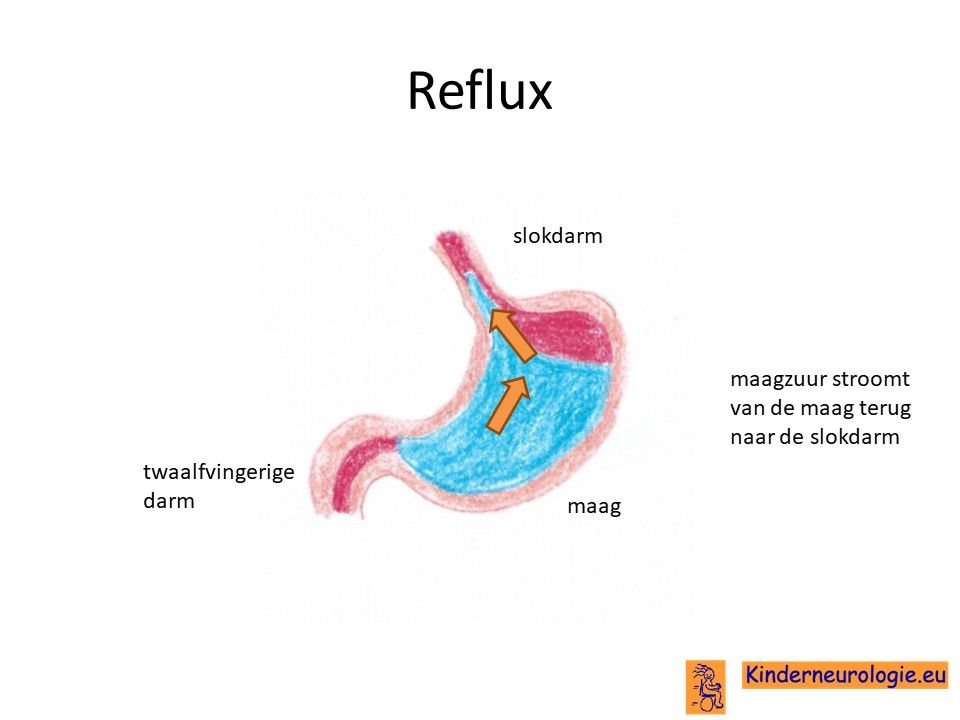
Reflux
Kinderen met dit syndroom hebben vaak last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Door het zuur kan de slokdarm geïrriteerd en ontstoken raken. Wanneer dit niet tijdige ontdekt en behandeld wordt, kan dit zorgen voor het spuug met daarin bloedsliertjes.
Kwijlen
Kinderen met dit syndroom hebben gemakkelijk last van kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond, waardoor het speeksel gemakkelijk uit de mond loopt.
Verstopping
Verstopping van de darmen komt vaak voor bij kinderen met dit syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen. Dit kan buikpijnklachten geven.
Zindelijkheid
De meeste kinderen met dit syndroom worden op latere leeftijd zindelijk dan gebruikelijk.

Hoe wordt de diagnose PTCHD1-syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met een ontwikkelingsachterstand en enkele opvallende uiterlijke kenmerken kan vermoed worden dat er sprake is van een syndroom. Er zijn echter veel verschillende syndromen die allemaal voor deze symptomen kunnen zorgen. Vaak zal aanvullend onderzoek nodig zijn om aan de diagnose PTCHD1-syndroom te stellen.
Bloedonderzoek
Bij routine bloedonderzoek worden bij kinderen met PTCHD1-syndroom geen bijzonderheden gevonden.
Genetisch onderzoek
Wanneer aan de diagnose gedacht wordt, kan door middel van gericht genetisch onderzoek op bloed naar het voorkomen van een fout op het X-chromosoom in het PTCHD1-gen
Vaak worden ook alle chromosomen tegelijkertijd onderzocht (zogenaamd Array onderzoek), soms kan op deze manier de diagnose PTCHD1 syndroom worden gesteld omdat een stuk van het X-chromosoom mist waarop het PTCHD1-gen ligt. Dit wordt een XP22.11 microdeletie syndroom genoemd.
Tegenwoordig zal de diagnose vaak gesteld worden door middel van een nieuwe genetische techniek (exome sequencing genoemd) zonder dat er specifiek aan gedacht was of naar gezocht is.

MRI-scan
Bij kinderen met een ontwikkelingsachterstand zal vaak een MRI scan gemaakt worden om te kijken of er bijzonderheden aan de hersenen te zien zijn. Vaak worden bij kinderen met dit syndroom geen afwijkingen gezien op de MRI-scan van de hersenen.
Stofwisselingsonderzoek
Kinderen met een ontwikkelingsachterstand krijgen vaak stofwisselingsonderzoek van bloed en urine om te kijken of er sprake is van een stofwisselingsziekte die verklarend is voor de ontwikkelingsachterstand. Bij kinderen met het PTCHD1-syndroom worden hierbij geen bijzonderheden gezien.
Oogarts
De oogarts kan beoordelen of er problemen zijn met zien.

Hoe wordt het PTCHD1-syndroom behandeld?
Geen genezing
Er is geen behandeling die het PTCHD1-syndroom kan genezen. De behandeling is er op gericht om het kind en ouders zo goed mogelijk mee te leren om gaan met de gevolgen die dit syndroom heeft en de ontwikkeling van het kind zo goed mogelijk te stimuleren.
Bril
Een deel van de kinderen heeft een bril nodig om goed te kunnen zien. Zowel een bril met plus-glazen als een bril met min-glazen is mogelijk. Wanneer kinderen scheel kijken, dan kan het nodig zijn om een oog een aantal uur per dag af te plakken, om op die manier te voorkomen dat kinderen een lui oog ontwikkelen.

Fysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kindje zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt.

Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Jonge kinderen kunnen baat hebben bij een special-need speen die drinken gemakkelijker maakt. Ook kan de logopediste helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken, ook als kinderen (nog) geen woorden kunnen gebruiken.

Ergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. Ook kan de ergotherapeut advies geven over materialen die de ontwikkeling van een kind kunnen stimuleren.
Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy, steunzolen of aangepaste schoenen.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later op dezelfde manier onderwijs te gaan volgen.

School
De meeste kinderen met het PTCHD1-syndroom hebben vaker problemen met leren. Een deel van de kinderen kan regulier onderwijs volgen, al dan niet met extra begeleiding. De meeste kinderen gaan naar speciaal onderwijs van cluster 3 of 4 omdat zij daar in kleinere klassen zitten en meer hulp en ook therapie kunnen krijgen.
Orthopedagoog
Een orthopedagoog kan adviezen geven hoe kinderen kunnen leren om beter contact te maken met anderen, omgaan met boosheid en frustratie en hoe zij beter tegen veranderingen kunnen.
Kinder- en jeugdpsychiater
Een kinder- en jeugdpsychiater kan advies geven hoe om te gaan met gedragsproblemen zoals ADHD of autisme. Soms is het nodig om gedragsregulerende medicatie zoals methylfenidaat voor ADHD of risperidon of aripiprazol voor prikkelovergevoeligheid te geven.
Behandeling slaapproblemen
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen. Soms wordt het medicijn promethazine gebruikt om kinderen beter te kunnen laten slapen.

Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine, omeprazol of esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen. Dit wordt een Nissen-operatie genoemd.
Kwijlen
Kwijlen kan verminderen door kinderen er bewust van te maken dat ze hun speeksel moeten doorslikken. Ook kunnen oefeningen waarbij geoefend wordt om de mond te sluiten helpen. Er bestaan moderne halsdoekjes die kwijl kunnen opvangen, zodat de kleding niet vies en nat wordt.
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie nodig zijn om er voor zorgen dat kinderen minder kwijlen. Per kind zullen de voor- en nadelen van elke behandeling moeten worden afgewogen.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan waarschijnlijk verwacht was.

Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het PTCHD1-syndroom.
Wat betekent het hebben van het PTCHD1-syndroom voor de toekomst?
Blijvende problemen
Kinderen die een ontwikkelingsachterstand hebben als gevolg van het PTCHD1-syndroom, gaan in hun eigen tempo vooruit in hun ontwikkeling. Een deel van de volwassenen kan zelfstandig functioneren. Een ander deel van de volwassenen heeft in meer of mindere mate de hulp van anderen nodig hebben om te kunnen functioneren in het dagelijks leven.
Volwassenen
Er is nog maar weinig bekend over volwassenen met het PTCHD1-syndroom. Het valt dus lastig aan te geven wat het hebben van het PTCHD1-syndroom voor de toekomst betekent.
Levensverwachting
Er zijn geen redenen om aan te nemen dat de levensverwachting van kinderen met het PTCHD1-syndroom anders is dan van kinderen zonder dit syndroom
Kinderen krijgen
Volwassenen met het PTCHD1-syndroom kunnen kinderen krijgen. Het is niet bekend of het hebben van dit syndroom van invloed is op de vruchtbaarheid. Een volwassen man kan de aandoening doorgeven zijn dochters. De dochters zullen meestal zelf geen klachten hebben omdat zij nog een tweede X-chromosoom hebben zonder fout. Een volwassen man kan de aandoening niet doorgeven aan zijn zoons, omdat een volwassen man aan een zoon het Y-chromosoom doorgeeft en niet het X-chromosoom.
Zeer zelden heeft een vrouw het PTCHD1-syndroom. In die situatie krijgen al haar zoons het PTCHD1-syndroom, al valt niet te voorspellen in welke mate zij daar last van zullen krijgen. Dochters hebben 50% kans het X-chromosoom met de fout te krijgen. Ook voor dochters valt niet goed te voorspellen hoeveel klachten zij daarvan zullen krijgen.
Hebben broertjes en zusjes ook een verhoogde kans om ook het PTCHD1-syndroom te krijgen?
Het PTCHD1-syndroom wordt veroorzaakt door een fout in het erfelijke materiaal van het X-chromosoom. Vaak is deze fout bij het kind zelf ontstaan en niet overgeërfd van een van de ouders. Broertjes en zusjes hebben dan een nauwelijks verhoogde kans om zelf ook het PTCHD1-syndroom te krijgen. Dit zou alleen kunnen indien een van de ouders het foutje in een eicel of zaadcel heeft zitten zonder dat dit foutje ergens anders in de lichaamscellen voorkomt. De kans hierop is heel klein, ongeveer 1-2%.
Wanneer de vader zelf het PTCHD1-syndroom heeft, dan zullen zijn zoons niet dit syndroom van de vader erven. Dochters hebben 50% kans om een X-chromosoom met fout te krijgen, maar hebben hier meestal geen last van omdat zij nog een tweede X-chromosoom zonder fout hebben.
Een klinisch geneticus kan hier meer informatie over geven.
Prenatale diagnostiek
Het is mogelijk om tijdens een volgende zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek. Zo kan gekeken worden of dit kindje ook het PTCHD1-syndroom heeft. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).

Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Referenties
- Contribution of common and rare variants of the PTCHD1 gene to autism spectrum disorders and intellectual disability. Torrico B, Fernàndez-Castillo N, Hervás A, Milà M, Salgado M, Rueda I, Buitelaar JK, Rommelse N, Oerlemans AM, Bralten J, Freitag CM, Reif A, Battaglia A, Mazzone L, Maestrini E, Cormand B, Toma C. Eur J Hum Genet. 2015 Dec;23(12):1694-701
- Phenotypic spectrum associated with PTCHD1 deletions and truncating mutations includes intellectual disability and autism spectrum disorder. Chaudhry A, Noor A, Degagne B, Baker K, Bok LA, Brady AF, Chitayat D, Chung BH, Cytrynbaum C, Dyment D, Filges I, Helm B, Hutchison HT, Jeng LJ, Laumonnier F, Marshall CR, Menzel M, Parkash S, Parker MJ; DDD Study, Raymond LF, Rideout AL, Roberts W, Rupps R, Schanze I, Schrander-Stumpel CT, Speevak MD, Stavropoulos DJ, Stevens SJ, Thomas ER, Toutain A, Vergano S, Weksberg R, Scherer SW, Vincent JB, Carter MT. Clin Genet. 2015;88:224-33
- Ptchd1 deficiency induces excitatory synaptic and cognitive dysfunctions in mouse. Ung DC, Iacono G, Méziane H, Blanchard E, Papon MA, Selten M, van Rhijn JR, Montjean R, Rucci J, Martin S, Fleet A, Birling MC, Marouillat S, Roepman R, Selloum M, Lux A, Thépault RA, Hamel P, Mittal K, Vincent JB, Dorseuil O, Stunnenberg HG, Billuart P, Nadif Kasri N, Hérault Y, Laumonnier F. Mol Psychiatry. 2018;23:1356-1367
Laatst bijgewerkt: 7 juli 2019
Auteur: JH Schieving
