Wat is myotone dystrofie?
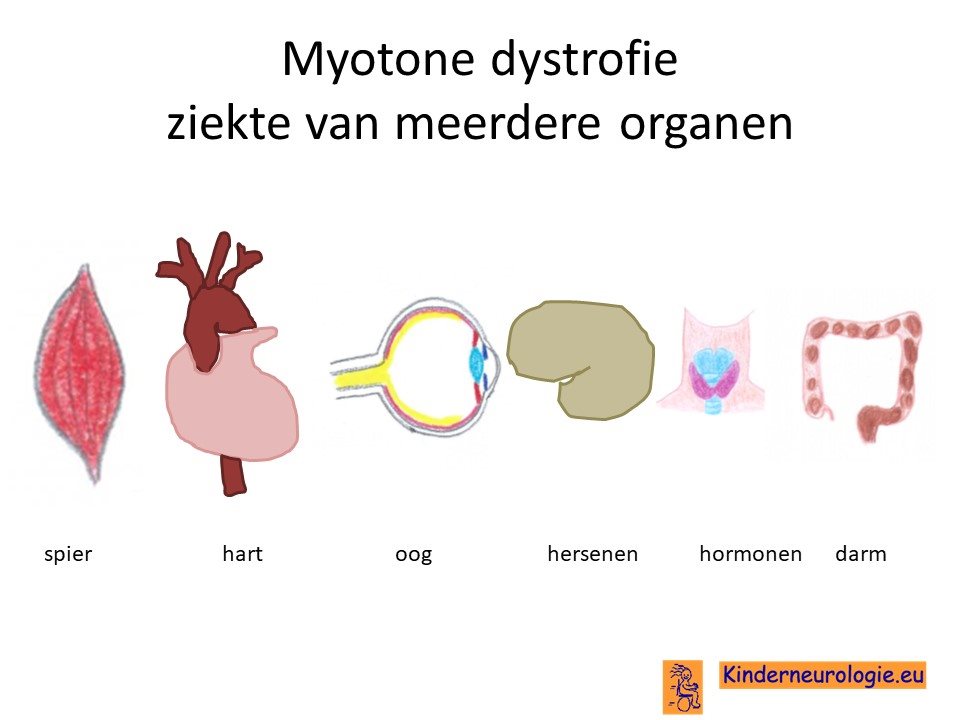
Myotone dystrofie is een aangeboren erfelijke ziekte waarbij er problemen kunnen ontstaan met diverse onderdelen van het lichaam waaronder de spieren, het hart, de hersenen, de ogen en de hormonen.
Hoe wordt myotone dystrofie ook wel genoemd?
Myotone dystrofie wordt ook wel dystrofica myotonica genoemd. De term dystrofie geeft aan dat de spieren onvoldoende sterk zijn en gemakkelijk kapot gaan. De term myotonie geeft aan dat de spieren moeilijk kunnen ontspannen, nadat ze aangespannen zijn.
Ziekte van Steinert
Myotone dystrofie wordt ook wel de ziekte van Steinert genoemd. Steinert is een arts die dit syndroom beschreven heeft.
Type 1 en 2
Er bestaan twee typen myotone dystrofie, namelijk type 1 en type 2. Deze informatiefolder gaat over type 1, de meest voorkomende vorm van myotone dystrofie.
De eerste klachten bij myotone dystrofie type 2 ontstaan eigenlijk altijd op volwassen leeftijd.
Beginleeftijd
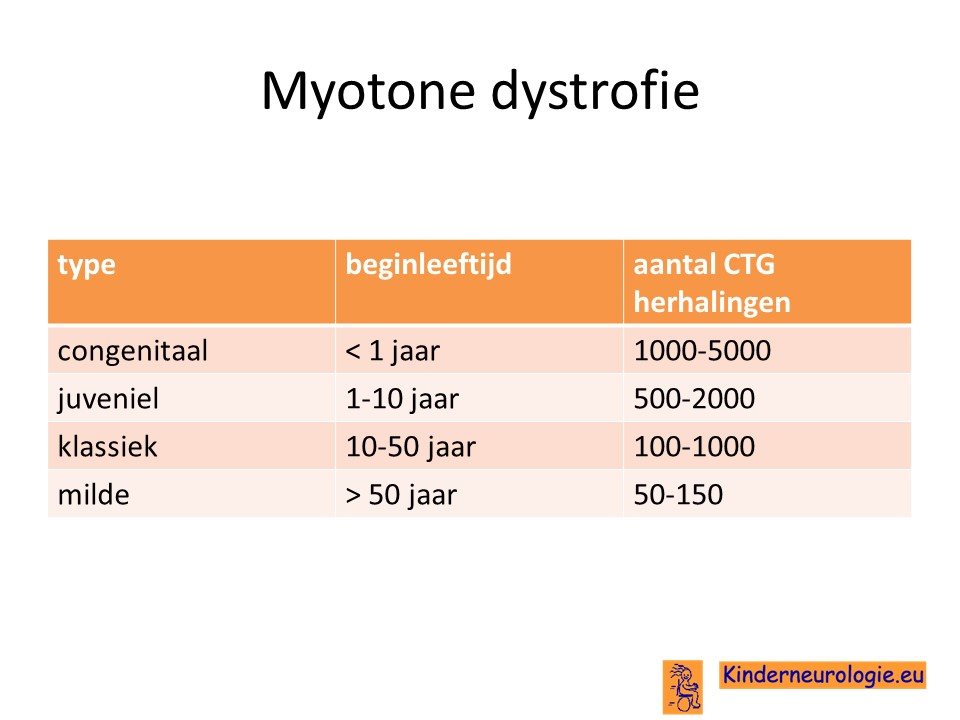
De eerste klachten van myotone dystrofie kunnen op verschillende leeftijd beginnen. Soms hebben kinderen al bij de geboorte klachten, dit wordt de congenitale vorm van myotone dystrofie genoemd. Wanneer de eerste klachten ontstaan op de kinderleeftijd wordt dit de infantiele of juveniele vorm van myotone dystrofie genoemd. Wanneer de eerste klachten pas op volwassen leeftijd ontstaan wordt gesproken van de adulte vorm van myotone dystrofie.
In deze folder wordt met name de congenitale, infantiele en juveniele vorm van myotone dystrofie besproken. De andere vormen van myotone dystrofie worden kort besproken.
Milde, klassieke en congenitale vorm
Een andere indeling die wel gebruikt wordt, is een indeling waarbij gekeken wordt naar de hoeveelheid klachten die een persoon heeft. Er wordt dan onderscheid gemaakt in de milde vorm, de klassieke vorm en de congenitale vorm.
Bij de milde vorm hebben mensen weinig klachten, hun levensverwachting is normaal. Bij de klassieke vorm hebben mensen meer klachten en bestaat er een kans op plotselinge hartdood, waardoor de levensverwachting verkort kan zijn. Kinderen krijgen de congenitale vorm wanneer hun moeder een klassieke vorm van myotone dystrofie had. Het beeld van de congenitale vorm is in het begin van de ziekte anders, dan die van de klassieke vorm. Na enkele jaren ontstaan ook steeds meer klachten van de klassieke vorm.
Hoe vaak komt myotone dystrofie voor bij kinderen?
Myotone dystrofie komt in Nederland ongeveer bij één op de 10.000 tot 20.000 mensen voor.
Bij 95% van de patienten is er sprake van type 1, bij 5% van de mensen van type 2.

Bij wie komt myotone dystrofie voor?
Myotone dystrofie kan op iedere leeftijd voorkomen, van babyleeftijd tot op volwassen leeftijd. Kinderen die op jongere leeftijd de eerste klachten hebben, hebben vaak meer problemen dan volwassenen die op latere leeftijd klachten krijgen.
Bij de congenitale vorm krijgen kinderen hun eerste klachten tussen de leeftijd van 0 en 1 jaar. Bij de juveniele vorm tussen de leeftijd van 1 en 10 jaar. In geval van de klassieke vorm ontstaan de klachten tussen de leeftijd van 10 en 50 jaar.
Zowel jongens als meisjes kunnen myotone dystrofie krijgen.
Wat is de oorzaak van myotone dystrofie?
Fout in erfelijk materiaal
Myotone dystrofie type 1 wordt veroorzaakt door een fout in het erfelijk materiaal van chromosoom 19 op de plaats van het DMPK-gen.
Bij type 2 is er sprake van een fout in het CNBP-gen op chromosoom 3.
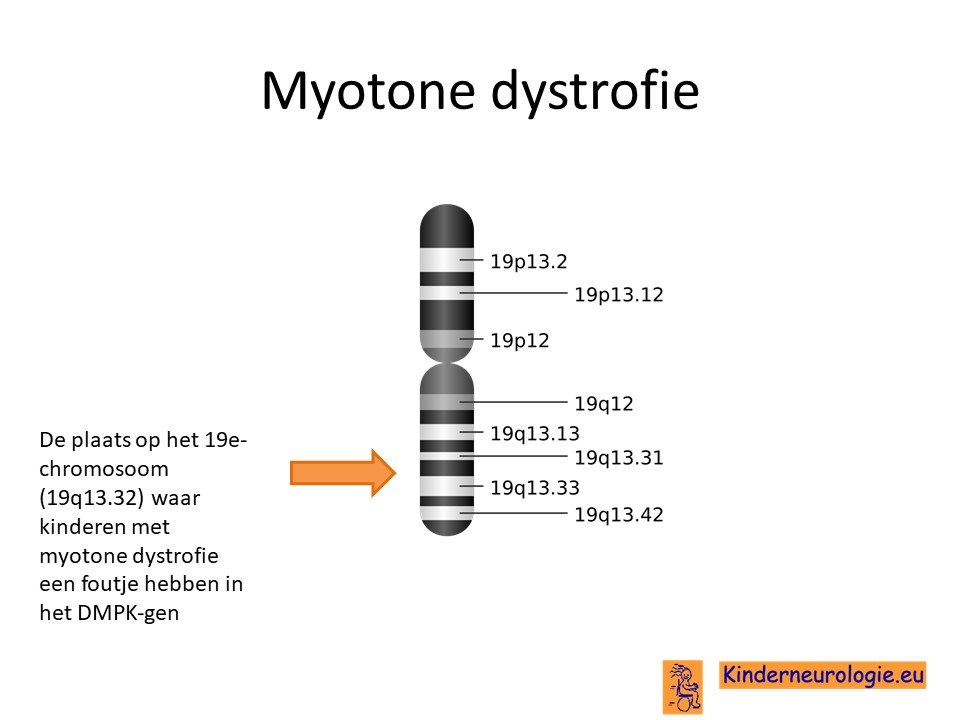
CTG-herhaling
In het DMPK-gen komt de lettercombinatie CTG een aantal achter elkaar voor. Bij mensen zonder de ziekte komt deze letter combinaties tussen de 5 en 34 keer achter elkaar voor.
Bij mensen met myotone dystrofie komt deze lettercombinatie veel vaker voor. Daardoor staat er in het erfelijk materiaal foute informatie. Hoe vaker de CTG combinatie voorkomt, hoe ernstiger de fout in het erfelijk materiaal. Bij mensen met de milde vorm komt de letter combinatie CTG 50 tot 150 keer voor. Bij mensen met de klassieke vorm komt de lettercombinatie CTG tussen ongeveer 100 en 1000 keer voor. Bij kinderen met de juveniele vorm vaak tussen de 500 en 2000 keer. Bij kinderen met de congenitale (aangeboren vorm) komt de lettercombinatie meer dan 2000 (soms tot wel 5000 keer) keer achter elkaar voor.
Mensen die tussen de 35 en 50 keer achterelkaar de letters CTG hebben, krijgen zelf geen klachten, maar hun kinderen hebben wel kans om myotone dystrofie te krijgen.
Bij type 2 is er sprake van een toegenomen herhaling van CCTG-combinatie.

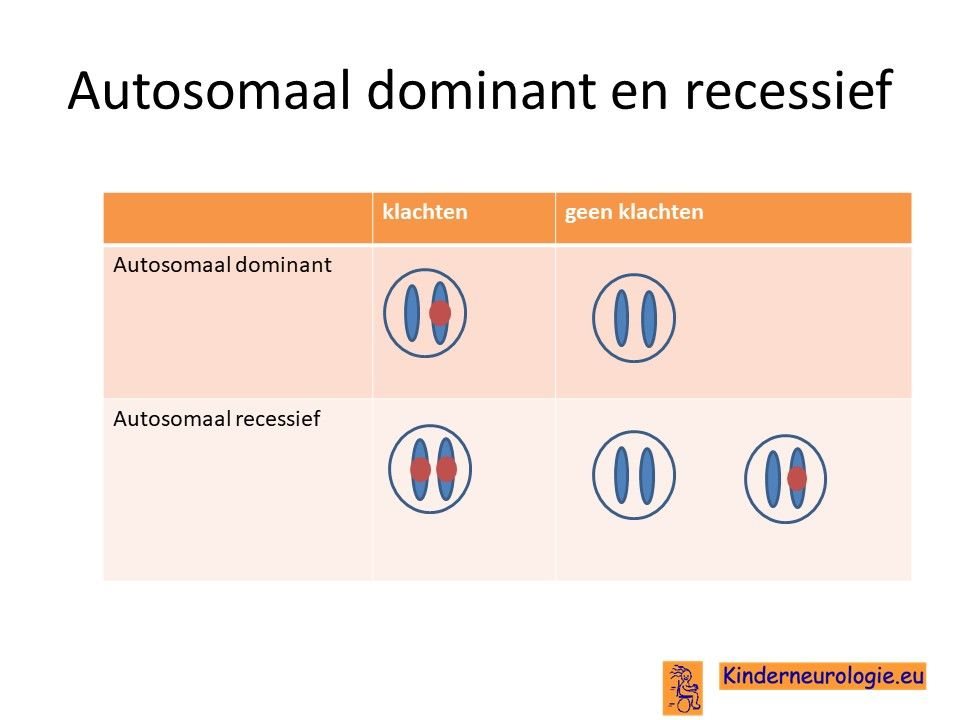
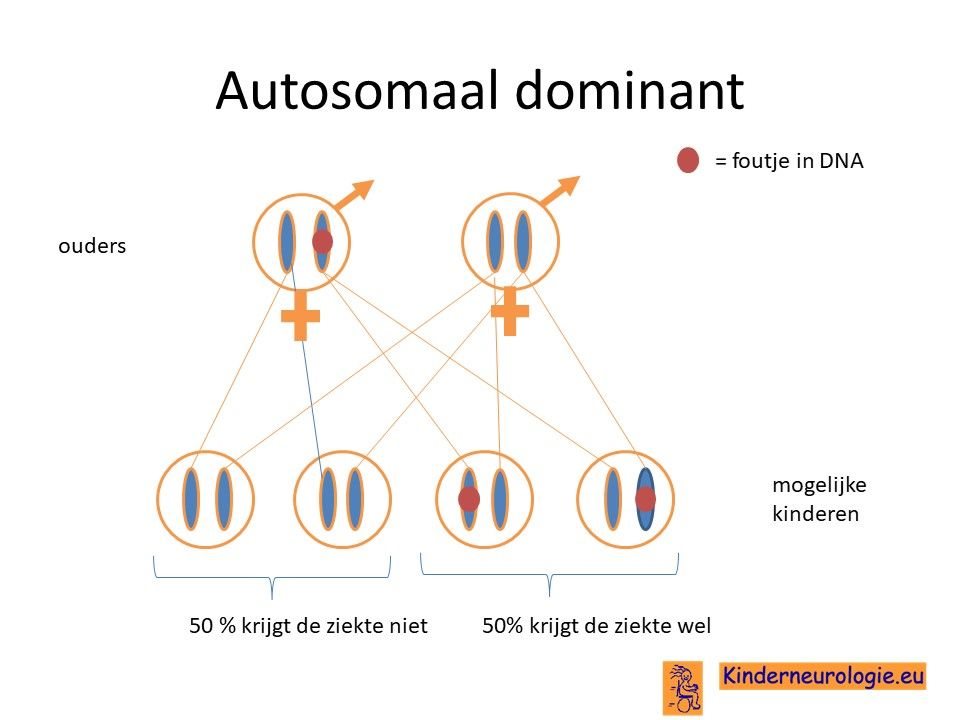
Autosomaal dominant
Myotone dystrofie erft autosomaal dominant over. Dit houdt in dat een fout op één van de twee chromosomen 19 al voldoende is om de ziekte te krijgen. Dit in tegenstelling tot een autosomaal recessieve aandoening waarbij iemand pas de ziekte krijgt, wanneer beide chromosomen een fout hebben.
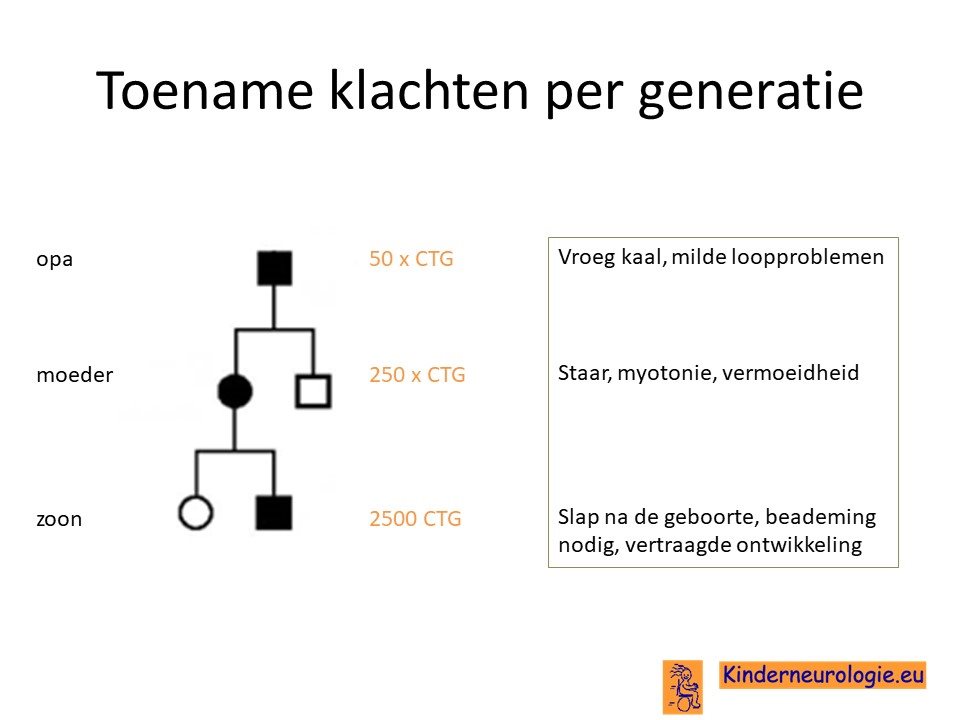
Toename per generatie
Per generatie blijkt de ernst van de ziekte vaak toe te nemen. Dit komt omdat kinderen vaker de combinatie CTG achter elkaar krijgen. De hoeveelheid CTG achterelkaar neemt van generatie op generatie toe. Dit wordt de instabiliteit van het gen genoemd. Opa kan een milde vorm hebben, terwijl moeder de klassieke vorm heeft en het kind de congenitale vorm. Het aantal CTG herhalingen neemt vaak meer toe, wanneer het kind de ziekte heeft gekregen van de moeder dan via de vader. Dit proces van toename van klachten per generatie wordt anticipatie genoemd.
Congenitale myotone dystrofie
Wanneer een kind congenitale myotone dystrofie heeft, is de fout in het DNA bij 99 van de 100 kinderen overgeerfd van de moeder.
Tekort aan eiwit
Als gevolg van de fout in het erfelijk materiaal ontstaat er een afwijkend eiwit. Dit eiwit wordt dystrofica myotonica proteïne kinase genoemd, afgekort als DMPK-eiwit. Dit is een eiwit wat een belangrijke rol speelt in verschillende onderdelen van het lichaam zoals de spieren, het hart, de ogen en de hersenen. Door het ontbreken van goed eiwit functioneren deze organen niet goed waardoor de klachten van myotone dystrofie ontstaan.
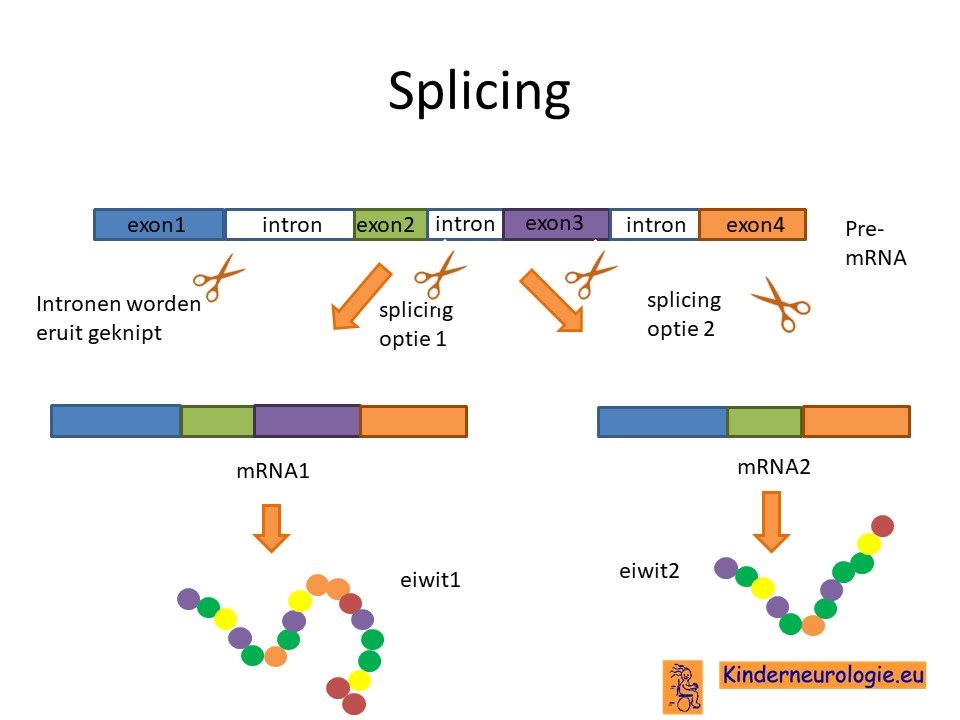
Splicing
Het DMPK-eiwit regelt de werking van twee andere eiwitten, namelijk MBNL1 en CUG-BP. Deze eiwitten spelen een belangrijke rol bij een proces in cellen die splicing wordt genoemd. Als gevolg van de fout in het DMPK-gen ontstaat er een tekort aan het MBNL1-eiwit en een overmaat aan het CUG-BP-eiwit. Hierdoor verloopt het proces van splicing in allerlei lichaamscellen niet goed. Het splicing-proces is erg belangrijk om te zorgen dat aan de hand van DNA-code eiwitten worden aangemaakt. Doordat dit splicing proces niet goed verloopt, kunnen ook veel andere stukken DNA niet op de juiste manier worden omgezet in eiwitten die nodig zijn voor een goede werking van het lichaam. Dit maakt dat kinderen en volwassenen met myotone dystrofie problemen hebben in veel verschillende organen.
Wat zijn de symptomen van myotone dystrofie?
Variatie
Er bestaat variatie tussen de ernst en de hoeveelheid symptomen tussen verschillende kinderen met myotone dystrofie. Het valt van te voren niet te voorspellen welke symptomen een kind zal krijgen. Dat betekent dat onderstaande kenmerken kunnen voorkomen, maar niet hoeven voor te komen.

Congenitale vorm
Zwangerschap
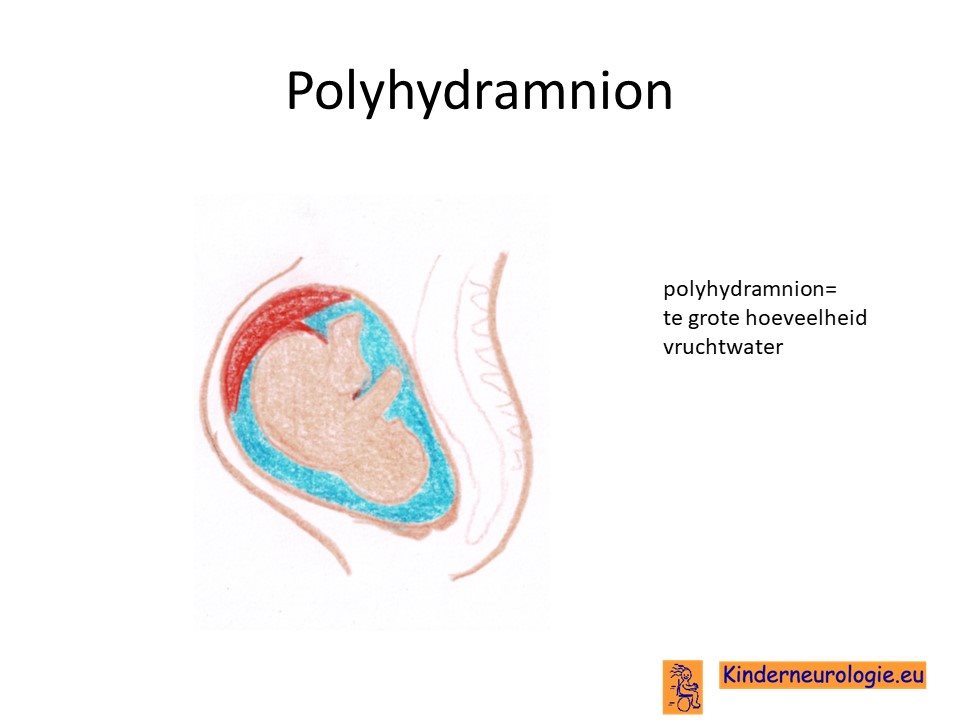
Tijdens de zwangerschap van kinderen die uiteindelijk met een congenitale vorm van myotone dystrofie geboren worden, valt vaak op dat deze kinderen in de buik weinig bewegen. Omdat kinderen ook weinig slikken, krijgen moeders een te grote hoeveelheid vruchtwater, waardoor hun buik sneller groeit dan gebruikelijk.
Lage spierspanning
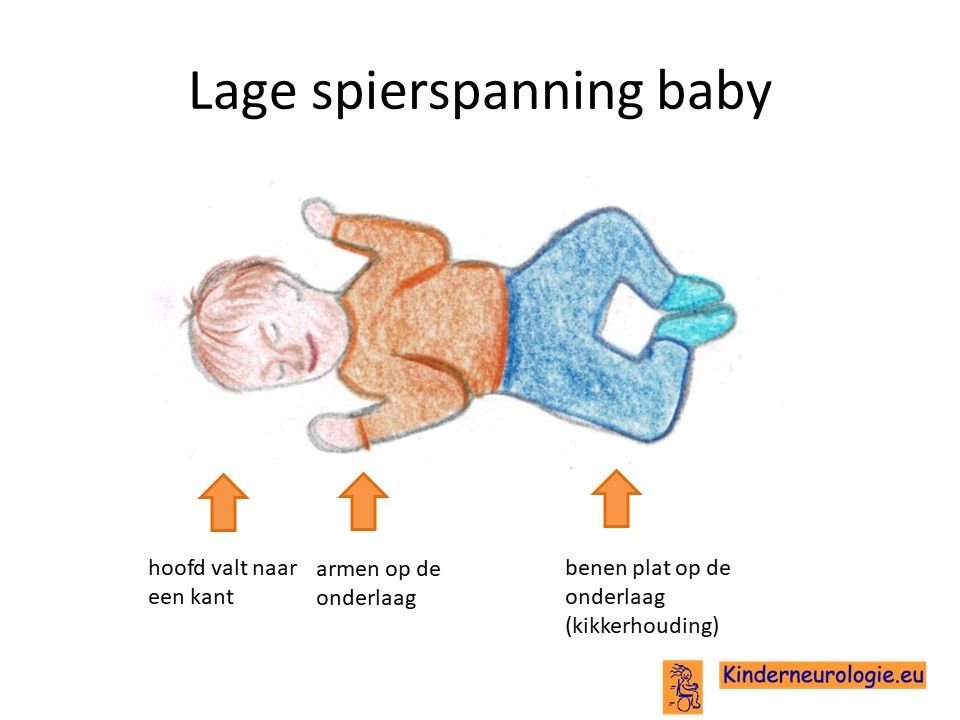
Kinderen met de congenitale vorm van myotone dystrofie zijn helemaal slap wanneer zij geboren worden. Ze hebben weinig spanning in hun spieren en moeite goed ondersteund worden wanneer ze opgetild worden. Ook beweegt hun gezicht weinig en hangt de mond vaak open. Het mondje heeft vaak een typische tentvorm, de bovenlip ziet er uit als een omgekeerd v-tje. Het drinken gaat vaak niet of heel moeilijk, kinderen met deze vorm van myotone dystrofie hebben weinig kracht om te drinken en verslikken zich gemakkelijk.
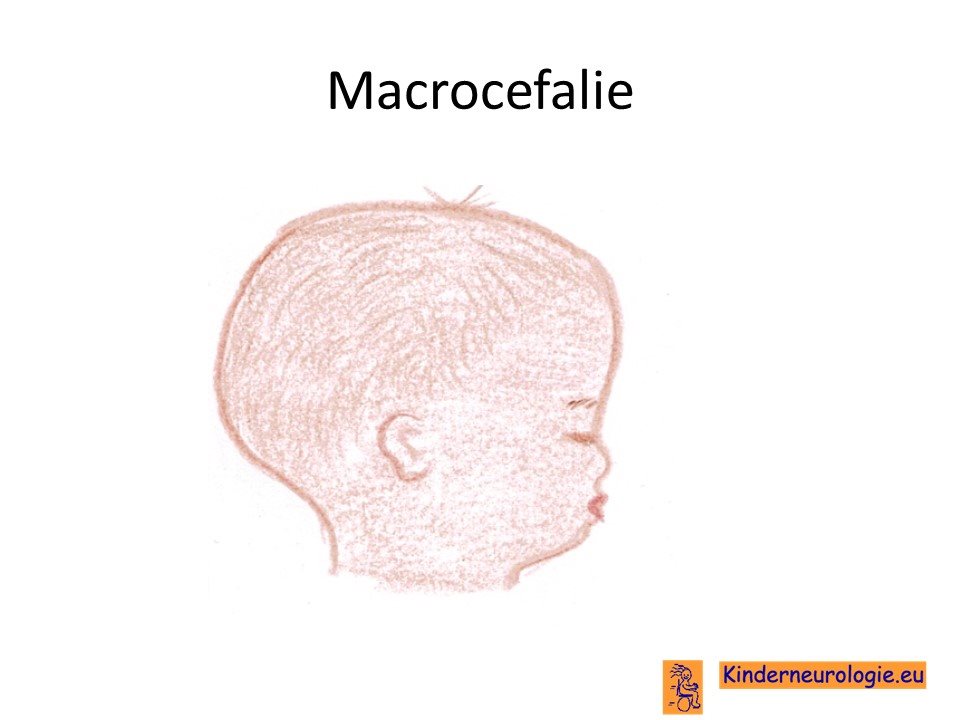
Groot hoofd
Een deel van de kinderen met de congenitale vorm van myotone dystrofie heeft een te groot hoofd. Een te groot hoofd wordt een macrocefalie genoemd.
Ademhalingsproblemen
Vaak hebben kinderen met de congenitale vorm van myotone dystrofie te weinig kracht om zelfstandig adem te halen en hebben zij ondersteuning van een ademhalingsmachine nodig.
De ademhalingsproblemen die kinderen met deze vorm van myotone dystrofie hebben, kunnen dusdanig ernstig zijn dat ze levensbedreigend worden.
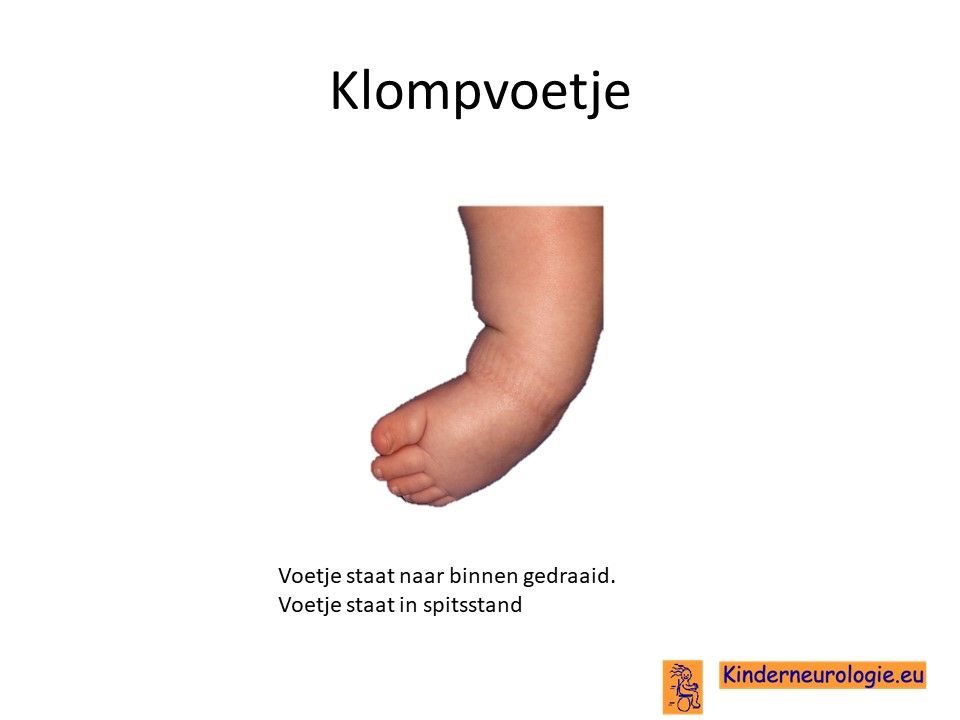
Klompvoeten
Kinderen met deze vorm van myotone dystrofie hebben vaak een afwijkende stand van de voeten, deze staan bijvoorbeeld naar binnen gedraaid. Klompvoeten komen vaak voor.
Ook kunnen er vergroeiingen van de heupen of de knieën bestaan. Deze vergroeiingen van de gewrichten worden contracturen genoemd.
Verbetering van de spierspanning
Wanneer kinderen de eerste weken overleefd hebben, neemt de spierspanning vaak geleidelijk toe. Kinderen kunnen hierdoor steeds meer bewegen. De ontwikkeling is wel vertraagd, kinderen met de congenitale vorm van myotone dystrofie leren later rollen, zitten, staan en lopen dan hun leeftijdsgenoten. De meeste kinderen leren wel lopen.
Op latere leeftijd gaat de spierkracht net als bij kinderen met de klassieke vorm weer achteruit.
Intelligentie
Iets meer dan de helft van de kinderen met een myotone dystrofie heeft een verminderde intelligentie. Leren lezen en schrijven is voor hen moeilijk en meestal volgen ze speciaal onderwijs.
Overgang naar klassieke vorm
Wanneer kinderen met de congenitale vorm de eerste levensjaren overleven, zal het verloop van de ziekte bij hen hetzelfde zijn als bij kinderen met de klassieke vorm waarbij de eerste klachten op kinderleeftijd ontstaan.
Klassieke vorm
Trage ontwikkeling
Kinderen met een myotone dystrofie die al op jonge leeftijd klachten krijgen, kunnen zich wat trager ontwikkelen dan hun leeftijdsgenoten. Ze gaan later staan, zitten en lopen, maar leren dit allemaal wel. Het bewegen ziet er vaak wat houterig uit, kinderen hebben moeite met rennen en vallen gemakkelijk.
Bij kinderen waarop pas op tienerleeftijd de eerste klachten ontstaan, kan de ontwikkeling ook helemaal normaal zijn.
Praten
Bij het praten zijn veel verschillende spieren betrokken. Kinderen met myotone dystrofie hebben vaan problemen met praten, ze praten onduidelijk en spreken de woorden niet altijd goed uit. Geleidelijk aan zullen de spieren van het gezicht zwakker worden, waardoor het praten steeds onduidelijker wordt. De stem wordt zacht en de letters en woorden worden minder duidelijk uitgesproken. Ook kan de stem klinken alsof iemand voortdurend verkouden is, omdat er tijdens het praten lucht uit de neus ontsnapt. Deze spraakproblemen worden dysatrie genoemd.
Leerproblemen
Een van de eerste kenmerken van myotone dystrofie zijn leerproblemen. Kinderen kunnen op school niet meekomen met hun leeftijdsgenoten. Het zogenaamde performale IQ is vaak duidelijk lager dan het verbale IQ. Vaak zijn er aandacht- en concentratieproblemen. Het werkgeheugen is vaak beperkt. Kinderen hebben vaak moeite met ruimtelijke inzicht. Een op de drie kinderen voldoet aan de criteria voor ADHD.
Spierzwakte
Kinderen met myotone dystrofie krijgen geleidelijk aan steeds minder kracht in hun spieren. Dit gebeurt meestal eerst in de handen (vooral de buigers van de vingers) en pas later in de spieren van de voeten. Kinderen krijgen moeite om met hun handen fijne werkjes uit te voeren, zoals schrijven, het pakken van bijvoorbeeld een rozijntje of een kraaltje. Later worden ook de spieren van de voeten steeds zwakker. Kinderen gaan dan met klapvoeten lopen. Ook struikelen ze gemakkelijker. Geleidelijk aan gaat ook het lopen steeds moeilijker en ontstaat ook zwakte van de bovenarmen en de bovenbenen.
Ook krijgen jongeren en volwassenen moeite om hun hoofd goed overeind te houden. De spieren van de nek worden ook steeds zwakker. Wanneer kinderen op bed liggen, kunnen ze maar moeilijk hun hoofd van de onderlaag tillen.

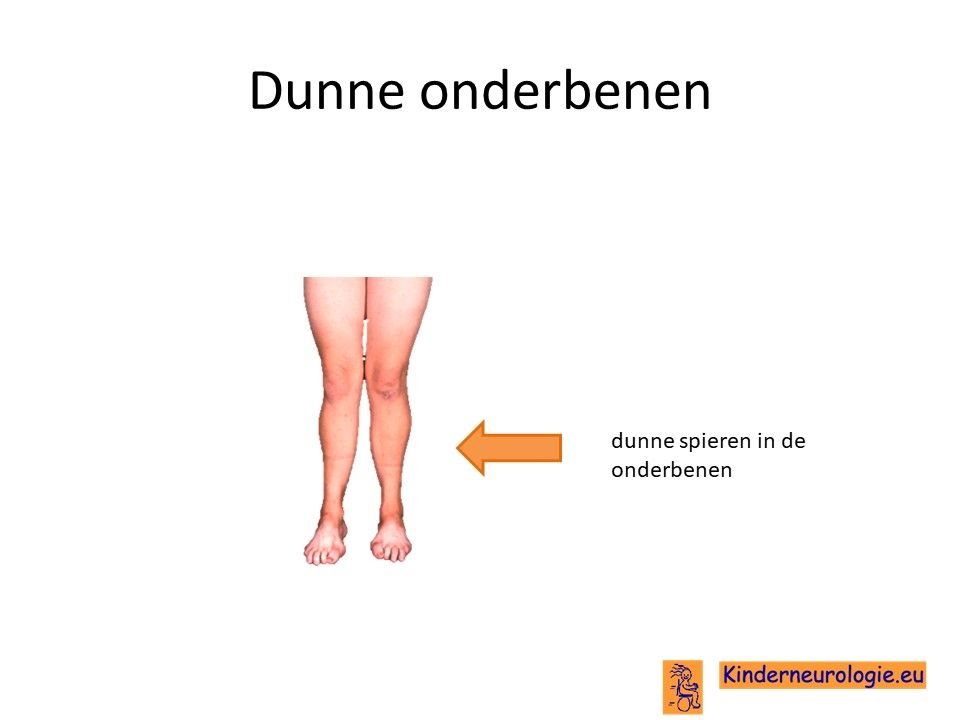
Dunne armen en benen
Als gevolg van de spierzwakte kunnen de spieren van de handen en voeten dun worden.
Gezicht
Kinderen met myotone dystrofie hebben vaak weinig mimiek in hun gezicht. Hierdoor hebben kinderen een wat droeve uitdrukking. Hun gezicht lijkt hetzelfde of ze nu huilen of lachen. Tijdens het lachen kunnen kinderen met myotone dystrofie geen brede lachmond maken. Daardoor ziet het lachen er vreemd en wat gemaakt uit. Ook hebben ze moeite om hun wenkbrauwen op te trekken, de oogleden hangen een beetje voor de ogen. Dit wordt ptosis genoemd.
De kauwspieren worden steeds dunner, daardoor verandert de vorm van het hoofd bij de slapen, daar lijkt de schedel een beetje ingevallen. Kauwen kan hierdoor lastiger worden.
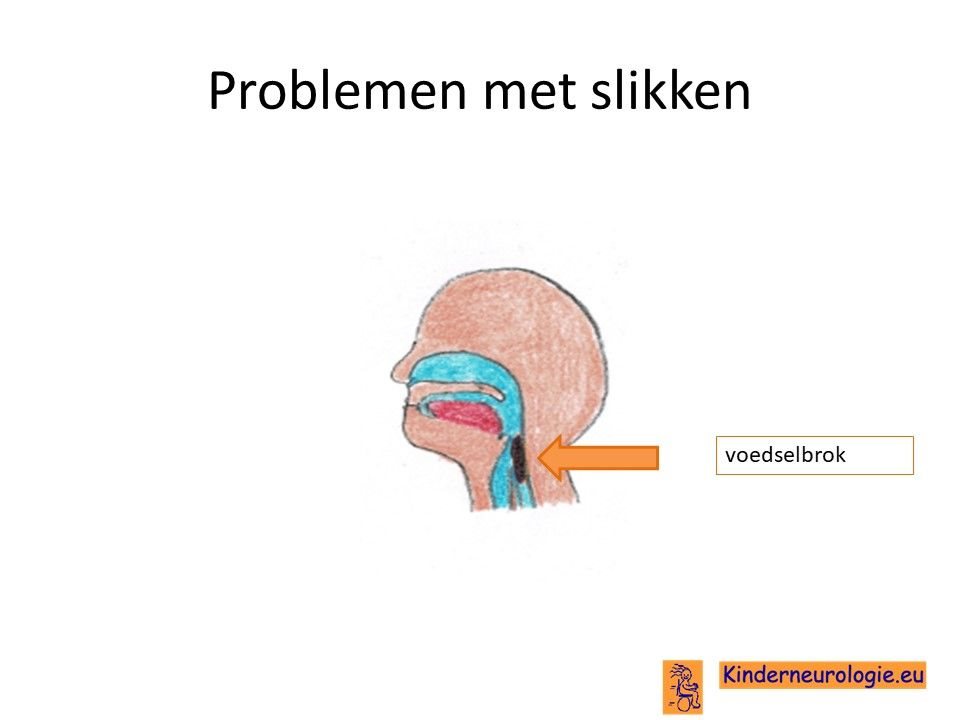
Slikken
Ook bij het slikken zijn veel verschillende spieren nodig. Kinderen met myotone dystrofie krijgen steeds meer problemen met slikken. Het slikken gaat moeizamer en kinderen verslikken zich gemakkelijker. Ook kan een voedselbrokje in de keel blijven hangen en maar moeizaam in de richting van de maag zakken. Op volwassen leeftijd kan het slikken dusdanig moeizaam gaan, dat het slikken niet meer veilig is. Volwassenen verslikken zich dan zodat de voeding in de luchtpijp komt en een longontsteking veroorzaakt.
Myotonie
De myotonie ontstaat vaak pas na de puberteit of op volwassen leeftijd. Myotonie betekent dat de spieren niet goed ontspannen kunnen worden, nadat ze een tijd aangespannen zijn geweest.
Myotonie komt vaak voor in de hand, in het gezicht, de kaak of in de tong. Wanneer volwassenen met myotone dystrofie iemand een hand geven, hebben zij moeite om deze hand weer los te laten en de vingers weer te strekken. De hand blijft in een soort krampstand staan. Myotonie is niet pijnlijk. Door de myotonie van de tong gaat praten en slikken moeilijk.
De myotonie neemt vaak toe door koude en door stress.

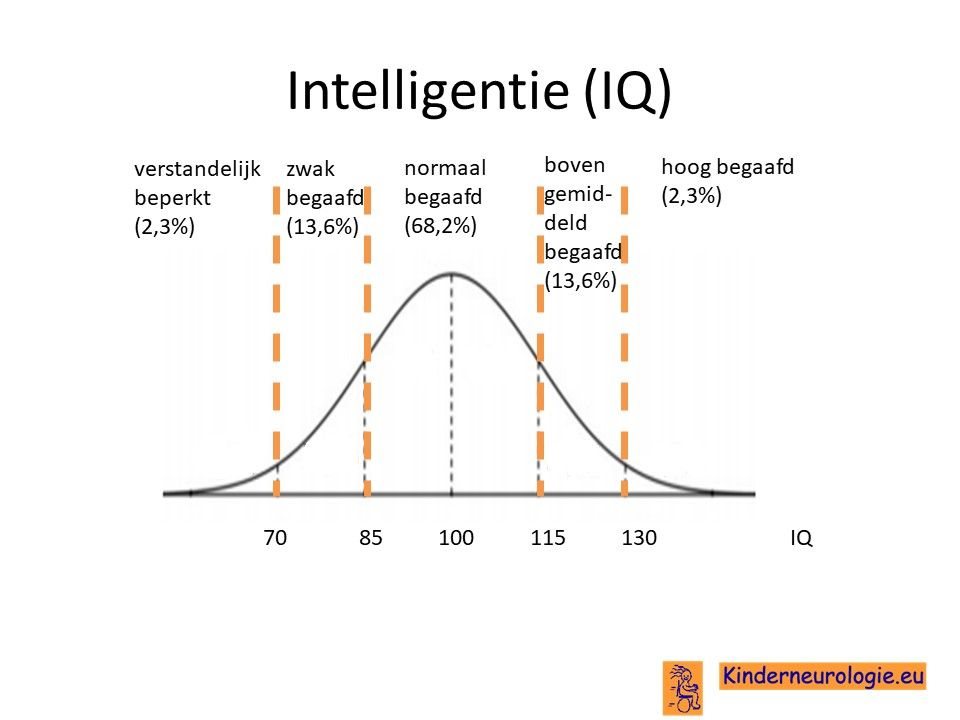
Intelligentie
Kinderen waarbij op jonge leeftijd de eerste klachten van myotone dystrofie ontstaan, kunnen een verlaagde intelligentie hebben. Gemiddeld hebben zij een IQ rond de 60. Wanneer pas na de puberteit de eerste klachten ontstaan is er meestal sprake van een normale intelligentie. Opvallend is dat ook kinderen met een normale intelligentie moeite hebben met het ruimtelijk inzicht en met het vasthouden van de aandacht en concentratie.
Volwassenen worden nog als eens onderschat in hun intelligentie, omdat ze weinig mimiek in hun gezicht hebben en hun mond open hangt. Dit geeft een wat domme indruk, terwijl dit dus niet het geval is.
Kinderen met de congenitale vorm van myotone dystrofie hebben wel een verminderde intelligentie. Zij zijn vaak licht zwakbegaafd en hebben vaak grote moeite om te leren lezen en schrijven.
Gedrag
Een deel van de kinderen en volwassenen heeft gedragsproblemen. Veel kinderen en volwassenen zijn inactief en hebben moeite een activiteit te beginnen. Ze zijn niet snel enthousiast of gemotiveerd te krijgen. Sommige houden niet van contact met anderen. Een deel van de mensen heeft last van dwanggedachten en dwanghandelingen. Angst en depressie komt vaker voor bij volwassenen met myotone dystrofie. Een groot deel van de kinderen met myotone dystrofie heeft autistiforme kenmerken.

Tics
Een deel van de kinderen met myotone dystrofie heeft ook last van tics. Tics komen regelmatig voor op de kinderleeftijd, maar lijken nog wat vaker voor te komen bij kinderen met myotone dystrofie.
Slaapproblemen
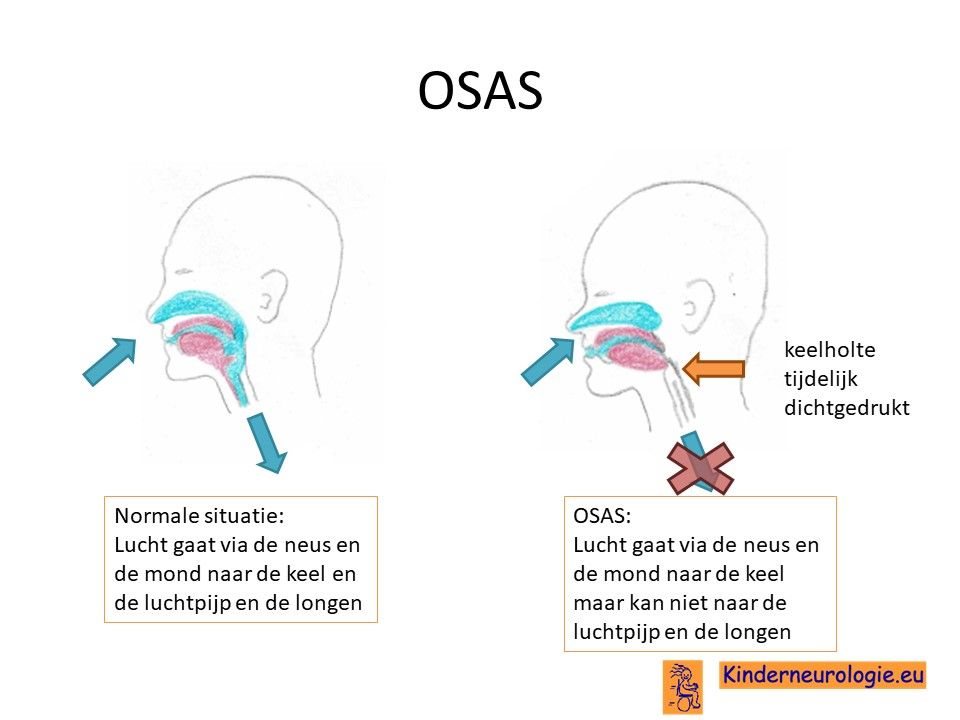
Kinderen met myotone dystrofie hebben vaak een hoge slaapbehoefte. Ze slapen veel en lang. Overdag kunnen ze zomaar in slaap vallen. Ook kunnen adempauzes tijdens de slaap ontstaan. Dit worden slaapapneu’s of OSAS genoemd.
Wanneer deze slaapapneu’s te vaak en te lang duren, zullen mensen steeds even wakker worden als gevolg van deze slaapapneu’s. Hierdoor slapen mensen slechter en neemt de vermoeidheid overdag toe.
Het middenrif kan zwakker zijn dan gebruikelijk.
Tijdens de slaap kunnen kinderen zich verslikken in hun eigen speeksel. Dit maakt dat ze gaan hoesten om dit speeksel weer omhoog te krijgen. De nachtslaap kan ook door dit hoesten worden verstoord.

Problemen met zien
Kinderen met myotone dystrofie gaan geleidelijk aan steeds slechter zien. Dit komt omdat de ooglens steeds troebeler wordt. Hierdoor ontstaat staar aan de ogen. Staar wordt ook wel cataract genoemd. Staar ontstaat eigenlijk nooit voor de puberteit.
Bij een deel van de kinderen kunnen de ogen minder goed bewegen, zo kan er dubbelzien ontstaan.

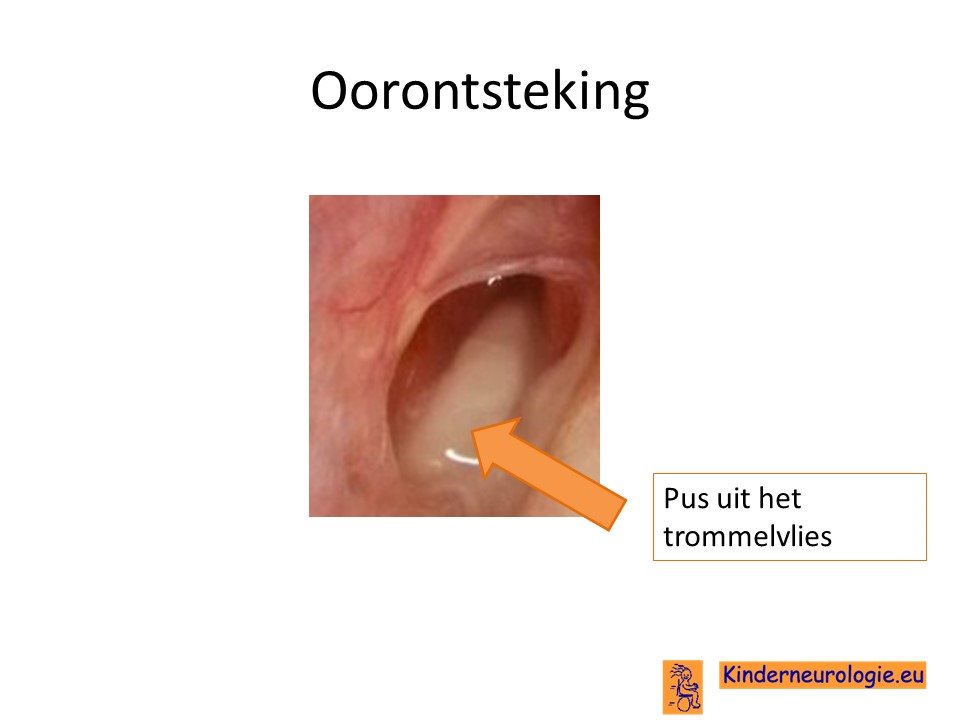
Oorontsteking
Kinderen met myotone dystrofie zijn gevoelig voor het krijgen van oorontsteking. Zij hebben vaak frequent oorontstekingen. Deze oorontstekingen kunnen zorgen voor gehoorsverlies.
Ook kan de gehoorszenuw geleidelijk aan minder goed gaan functioneren, waardoor ook slechthorendheid ontstaat.
Gebit
Kinderen met myotone dystrofie hebben vaak een slecht gebit waarin gemakkelijk gaatjes ontstaan. Ook kan de kaak een afwijkende vorm hebben waardoor de boven-en onderkaak niet goed op elkaar passen. Dit maakt het goed eten en kauwen nog moeilijker.
Hart
Negen op de tien kinderen met de myotone dystrofie krijgt last van hartritmestoornissen. Het hart klopt onregelmatig. De een heeft hier meer last van dan de ander. Duizeligheid of een plotselinge wegraking kunnen het gevolg zijn.
Ook ontstaat bij een deel van de mensen met myotone dystrofie problemen met het functioneren van het hart. Het hart is niet meer goed in staat om het bloed rond te pompen omdat de hartspier verdikt raakt of omdat de hartkamers te wijd zijn geworden. Lage bloeddruk komt nogal eens voor.
Ademhalingsproblemen
Ademhalingsproblemen kunnen in een laat stadium van de ziekte voorkomen, wanneer de ademhalingsspieren verzwakt raken. Vaak ontstaan de ademhalingsproblemen eerst in de nacht. Volwassen worden dan niet uitgerust wakker in de ochtend en hebben last van hoofdpijnklachten in de ochtend, die verdwijnen in de loop van de ochtend. Bij een deel van de kinderen is er sprake van OSAS.
Ook bestaat er een vergrote kans op het ontstaan van een longontsteking, omdat ophoesten van slijm steeds moeilijker gaat.
Buikpijn
De darmen functioneren bij mensen met myotone dystrofie minder goed dan zou moeten. Kinderen hebben daarom vaak last van buikpijnklachten. Soms hebben kinderen last van diarree op een ander moment juist last van verstopping. De buik kan gemakkelijk opzetten, een stukje darm kan zo weinig bewegen dat het lijkt of er sprake is van een totale verstopping. Bij een deel van de kinderen en volwassenen komt bacteriele overgroei in de darmen voor. Volwassenen hebben een vergrote kans op het ontstaan van galstenen. Ook komt zuurbranden of het terugstomen van zuur en voeding vanuit de maag naar de slokdarm (reflux) regelmatig voor.
Verstopping van de darmen
Verstopping van de darmen komt vaak voor bij kinderen met dit syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen. Dit kan buikpijnklachten geven en zorgen voor een bolle buik. Ook kan de eetlust hierdoor minder worden.
Zindelijkheid
Kinderen met myotone dystrofie hebben vaak meer moeite dan andere kinderen met het zindelijk worden. Dit komt omdat de sluitspieren van blaas en de darm ook minder sterk zijn. Incontinentie voor urine of voor ontlasting kan voorkomen.

Kleine zaadballen
Een deel van de jongens met myotone dystrofie heeft kleine zaadballen en een kleine plasser.
Verkromming van de rug
Bij een groot deel van de kinderen met myotone dystrofie ontstaat een verkromming van de rug. Deze verkromming wordt scoliose genoemd. Deze verkromming van de rug kan problemen geven met zitten, staan, lopen of ademhalen. Ook kan het zorgen voor pijnklachten in de rug.
Hormonen
Ontregeling van de aanmaak van hormonen komt vaak voor bij volwassenen met myotone dystrofie. Zo ontstaat er vaak suikerziekte. Tekort aan schildklierhormoon wordt nogal eens gezien. Er kan een tekort zijn aan geslachtshormonen, waardoor de zaadbellen klein en dun zijn en er een vergrote kans is op verminderde vruchtbaarheid. Bij vrouwen kunnen de menstruaties onregelmatig zijn. Ook ontregelingen van het groeihormoon komen voor.
Haargroei
Als gevolg van het tekort aan bepaalde hormonen hebben volwassen met myotone dystrofie vaak last van kaalheid. Deze kaalheid begint vaak bij de slapen.
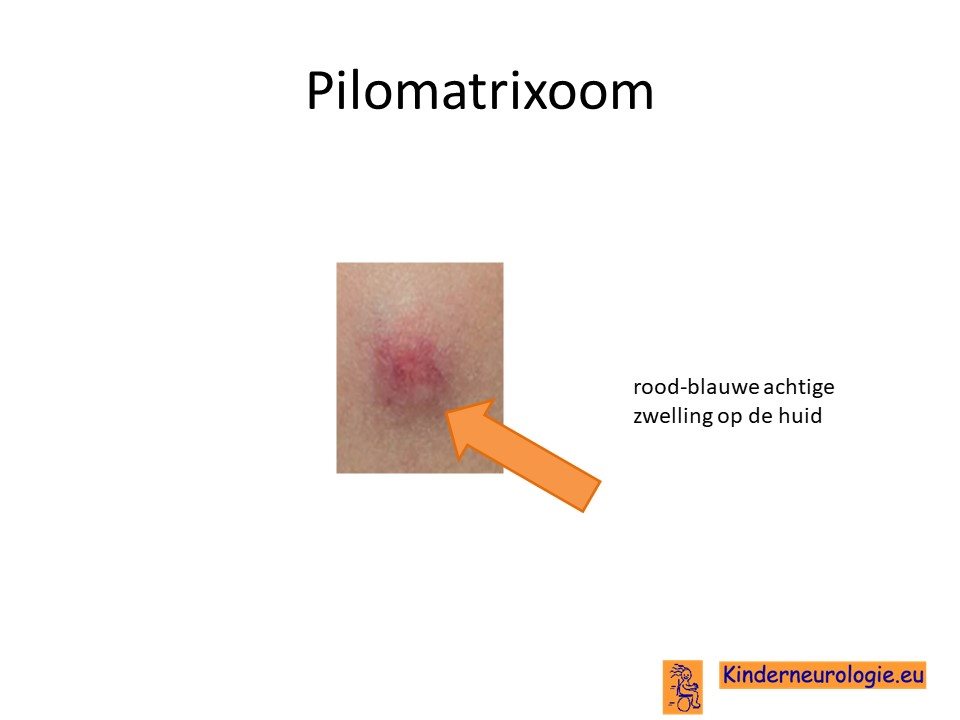
Huidtumor
Bij volwassenen bestaat en vergrote kans op het ontstaan van een huidtumor, die pilomatrixoom wordt genoemd. Deze huidtumor zit vaak op het hoofd en begint in de buurt van een haar.
Pijnklachten
Volwassenen met myotone dystrofie hebben vaak last van pijnklachten. Dit hangt samen met de spierzwakte en de verminderde bewegingsmogelijkheden. De pijn zit meestal in de benen.
Vermoeidheid
Kinderen en volwassenen met myotone dystrofie hebben vaak last van vermoeidheid. Ze zijn sneller moe dan hun leeftijdsgenoten en hebben weinig energie en fut.
Milde vorm
Weinig klachten
Volwassenen met de milde vorm van myotone dystrofie hebben vaak weinig klachten. Vaak is de myotonie zo mild, dat de volwassenen er in het dagelijks leven niet door gehinderd wordt.
Kaalheid
Volwassen mannen met myotone dystrofie worden vaak op vroegere leeftijd kaal dan hun leeftijdsgenoten.
Toegenomen slaapbehoefte
Volwassenen met de milde vorm hebben vaak meer behoefte aan slaap dan hun leeftijdsgenoten.
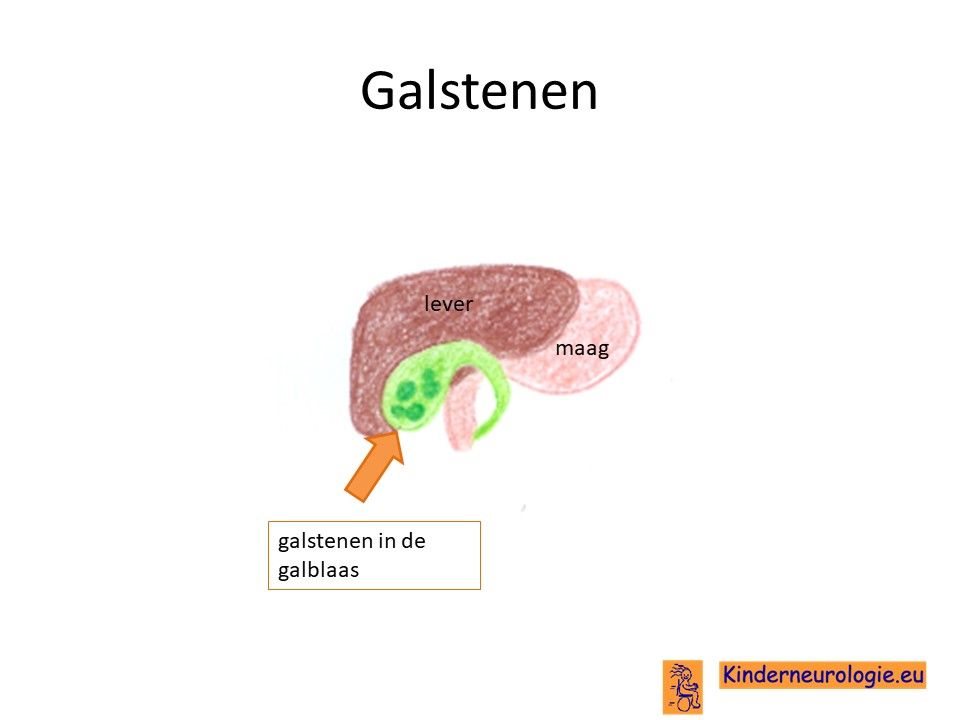
Galstenen
Volwassenen met myotone dystrofie hebben vaker galstenen. Dit kan zorgen voor aanvallen van hevige buikpijn.
Hoe wordt de diagnose myotone dystrofie gesteld?
Verhaal en onderzoek
Aan de hand van het verhaal van een kind en zijn ouders en de bevindingen bij lichamelijk onderzoek kan de diagnose myotone dystrofie worden vermoed. Wanneer al bekend is dat de ziekte in de familie voorkomt, is het niet moeilijk om deze diagnose te stellen.
Wanneer nog niet bekend is, dat de ziekte in de familie voorkomt kan het vooral op de kinderleeftijd lastig zijn om de diagnose te stellen. Het kenmerkende symptoom myotonie is op vaak op de kinderleeftijd nog niet aanwezig, ontstaat vaak tijdens de puberteit. Op de kinderleeftijd staan juist buikklachten en gedragsproblemen op de voorgrond, waardoor niet aan de diagnose myotone dystrofie wordt gedacht.
Erfelijkheidsonderzoek
Wanneer gedacht wordt aan de diagnose myotone dystrofie kan deze diagnose bevestigd worden door middel van erfelijkheidsonderzoek. In het bloed zitten witte bloedcellen. Uit deze witte bloedcellen kan DNA gehaald worden. In het DNA, het erfelijk materiaal, kan gekeken worden hoe vaak de combinatie CAG in het DMPK-gen voorkomt op chromosoom 19. Wanneer deze CAG combinatie vaker dan 50 maal voorkomt, is er sprake van myotone dystrofie. Het is moeilijk om aan de hand van het aantal CAG combinaties te voorspellen welk type myotone dystrofie iemand zal krijgen. Er bestaat namelijk overlap tussen de verschillende combinaties.

Bloedonderzoek
Bij kinderen met myotone dystrofie waarbij de diagnose nog niet gesteld wordt, wordt vaak onderzoek gedaan naar het voorkomen van spierziektes. Het spierenzym CK is vaak licht verhoogd bij kinderen met spierzwakte.
Bij kinderen met myotone dystrofie zal het suikergehalte in het bloed geregeld gecontroleerd worden. Kinderen met myotone dystrofie hebben namelijk een verhoogde kans om suikerziekte te ontwikkelen. Meestal ontstaat dit pas op volwassen leeftijd.
Ook kunnen kinderen met myotone dystrofie een tekort hebben aan bepaalde hormonen. Dit kan door middel van bloedonderzoek bepaald worden. Met name alertheid op een tekort aan schildklierhormoon is belangrijk.
Kinderen met een myotone dystrofie hebben vaak een tekort aan de afweerstoffen IgG en IgM daardoor zijn ze gevoeliger om infecties te krijgen.
Kindercardioloog
Hartritmeproblemen en een verminderde werking van de hartspier zijn veel voorkomende problemen bij dystrofica myotonica. Daarom zullen alle kinderen gezien worden door de kindercardioloog al vanaf jonge leeftijd. Deze zal de kinderen onderzoeken en vaak een hartfilmpje (ECG) maken om zo te kijken hoe het hart functioneert. Het ECG kan een verbreed QRS-complex laten zien en/of een verlengde PQ-tijd of een 1e graads AV-blok. Op de ECHO van het hart worden vaak milde klepafwijkingen gezien. Deze onderzoeken worden elk jaar herhaald. Soms worden een 24-uurs hartfilmpje (Holteronderzoek) en een ECHO van het hart gemaakt.
Het voorkomen van afwijkingen aan het hart staat los van de mate van spierklachten en ook los van de repeatlengte.
Oogarts
Oogproblemen zijn ook vaak voorkomend bij myotone dystrofie. Met name staar, vertroebeling van de ooglens komt voor. Hierop zullen kinderen en volwassenen met myotone dystrofie regelmatig gecontroleerd worden.

EMG
Door middel van kleine stoomstootjes kunnen de zenuwen in de armen en benen worden door gemeten. Dit wordt een EMG genoemd. Ook worden de spieren onderzocht door middel van een dun naaldje. Bij volwassenen kan de myotonie worden aangetoond met behulp van een EMG. Wanneer er een naaldje in de spier wordt gestoken, is te horen dat de spier voortdurend aangespannen blijkt. Dit klinkt als het geluid van een knetterende brommer. Bij kinderen is deze myotonie nog niet aanwezig, deze ontwikkelt zicht geleidelijk aan.
Bij kinderen en volwassenen met myotone dystrofie kunnen de zenuwen te traag functioneren, wat ook zorgt voor problemen met lopen en bewegen, problemen met het ervaren van gevoel in de armen en of benen en problemen met de haar- en nagelgroei, de kleur van de huid, de warmte van de huid en de mogelijkheid om te zweten.
Röntgenfoto
De mate van verkromming van de wervelkolom (scoliose) kan vastgelegd worden met behulp van röntgenfoto’s.
MRI-scan
Wanneer nog onduidelijk is wat de oorzaak is van de problemen, wordt vaak een MRI-scan van de hersenen. Hierop worden geen specifieke afwijkingen gezien. Vaak zijn de hersenholtes iets wijder dan normaal en zijn de hersenen iets kleiner van volume dan normaal. Met name het gedeelte van de hersenen aan de voorkant en de slaapkwabben zijn vaak iets kleiner dan gebruikelijk.
Slaaponderzoek
Wanneer er aanwijzingen zijn voor een gestoorde nachtslaap met slaapapneu’s kan een slaaponderzoek gedaan worden om de nachtslaap in kaart te brengen. Tijdens de slaap wordt dan de activiteit van de hersenen, de adembewegingen van de neus, de borstkas en de buik, het zuurstofgehalte in het bloed, de hartfrequentie en de bloeddruk gemeten. Op deze manier kunnen verstoringen van de nachtslaap worden opgespoord.
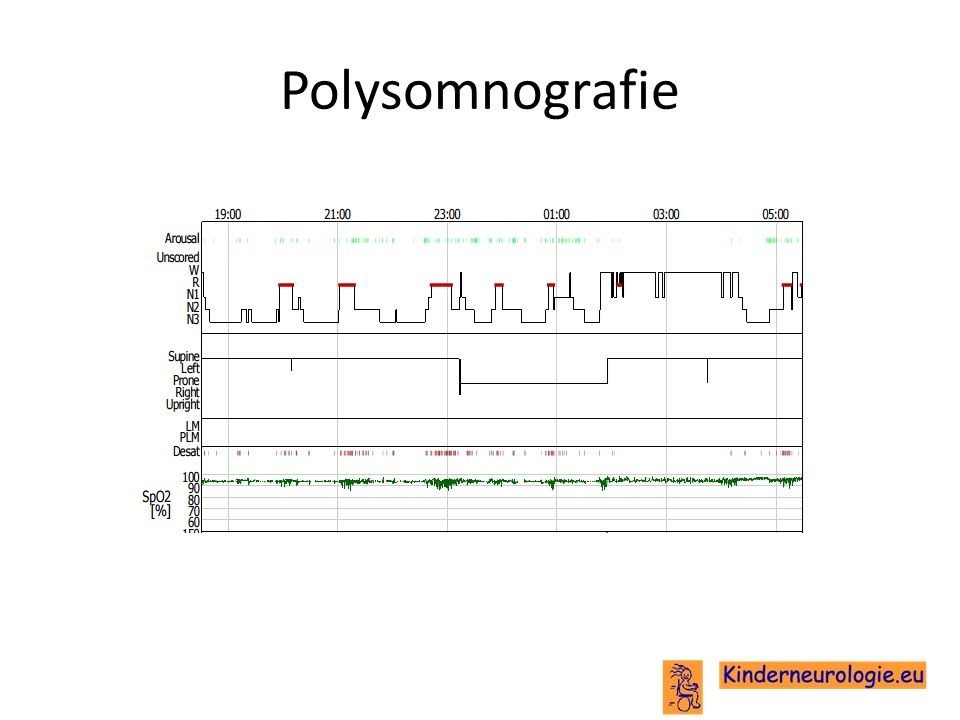
Hoe worden kinderen met myotone dystrofie behandeld?
Geen genezing
Er bestaat geen behandeling die myotone dystrofie kan genezen. De behandeling is er op gericht zo goed mogelijk om te gaan met de gevolgen van myotone dystrofie.
Blijf bewegen
Wanneer jongeren of volwassenen minder goed zijn in bewegen dan hun leeftijdsgenoten, dan is de kans groot dat zij bewegen en sporten niet zo leuk zullen vinden. Hierdoor zullen jongeren of volwassenen met myotone dystrofie minder gaan bewegen, wat juist niet goed voor hen is. Door juist veel te bewegen en te oefenen hebben jongeren en volwassenen minder problemen met bewegen. Ook zorgt bewegen voor een betere conditie, waardoor kinderen minder last hebben van vermoeidheid. Via de website van uniek sporten, zijn adressen te vinden van sportmogelijkheden voor mensen met een beperking, wanneer gewoon sporten voor kinderen niet haalbaar is.

Fysiotherapie
De fysiotherapeut zorgt dat kinderen met een myotone dystrofie zo goed mogelijk kunnen bewegen en in een goede conditie kunnen blijven. Ook kan de fysiotherapeut advies geven hoe de ontwikkeling van kinderen met een myotone dystrofie zo goed mogelijk gestimuleerd kan worden. Het is belangrijk om vergroeiingen van de gewrichten zo veel mogelijk te voorkomen.
De fysiotherapeut advies geven bij ademhalingsproblemen en bij problemen met het ophoesten van slijm.
Ergotherapie
Een ergotherapeut kan adviezen geven welke hulpmiddelen gebruikt kunnen worden om zo zelfstandig mogelijk te kunnen blijven functioneren. Wanneer het lopen moeilijker gaat, kan een rollator zorgen dat zelfstandig lopen mogelijk blijft. In een later stadium kan een rolstoel nodig zijn.

Logopedie
Een logopedist kan adviezen geven hoe kinderen met myotone dystrofie zo goed mogelijk kunnen praten. Of hoe op andere manieren gecommuniceerd kan worden als praten niet meer zo goed lukt of te vermoeiend is. De logopedist geeft ook adviezen bij slik- en eetproblemen.

Revalidatiearts
Een revalidatiearts begeleidt kinderen met myotone dystrofie en geeft adviezen over therapie mogelijkheden en hulpmiddelen, zoals aangepaste schoenen of spalken om beter te kunnen lopen. Daarnaast geeft de revalidatiearts ook advies voor een geschikte schoolkeuze.
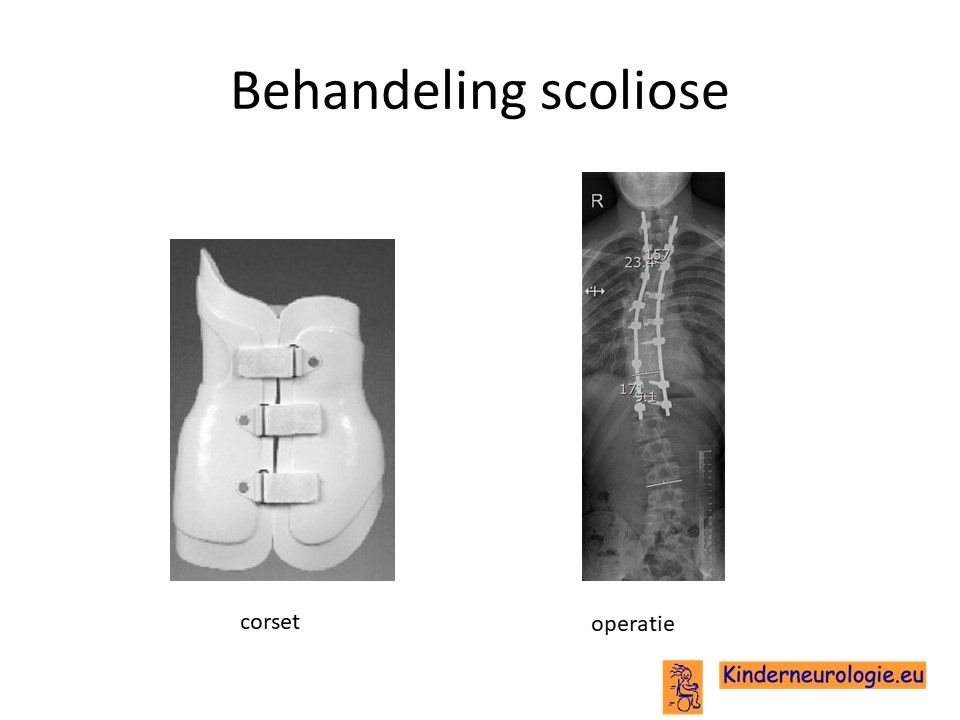
Scoliose
Lichte vormen van verkromming van de wervelkolom hebben meestal geen behandeling nodig en alleen controle om te kijken of de verkromming toeneemt. Bij toename kan een behandeling met een gipscorset nodig zijn om verdergaande verkromming van de wervelkolom te voorkomen. Wanneer een gipscorset onvoldoende effect heeft, kan een operatie nodig zijn waarbij de wervels vastgezet. Deze behandeling wordt uitgevoerd door een orthopeed. Een orthopeed kan ook een operatie verrichten om een afwijkende voetstand te verbeteren.
Myotonie
De myotonie is meestal niet dusdanig ernstig dat hiervoor een behandeling nodig is. Wanneer de myotonie wel vervelend is, kunnen medicijnen zoals mexilitine, fenytonine of carbamazepine goed effect hebben.
Pijnklachten
Pijnklachten bij myotone dystrofie zijn niet altijd gemakkelijk te behandelen. Er kunnen verschillende medicijnen worden gebruikt, zoals paracetamol, de zogenaamde NSAID’s, een lage dosering van het medicijn amytriptiline of gabapentine. Ook schildklierhormoon of een lage dosering van het stresshormoon kunnen effect hebben op de pijnklachten.

Cardioloog
Bij ernstige hartritme problemen kan de kindercardioloog medicijnen voorschrijven om deze problemen te voorkomen. Soms is het nodig een pacemaker te plaatsen. Wanneer er hartritmestoornissen ontstaan in de hartkamers, kan het nodig zijn een interne defibrillator (ICD) te plaatsen. Soms bestaan er medicijnen die de pompfunctie van het hart wat kunnen ondersteunen.
Kinderendocrinoloog
Wanneer kinderen met myotone dystrofie een tekort krijgen aan bepaalde hormonen, kunnen deze hormonen worden aangevuld met behulp van medicijnen. Zo kan een tekort aan schildklierhormoon worden aangevuld met tabletten. Een tekort aan geslachtshormonen kan ook aangevuld worden met tabletten.
Oogarts
De oogarts zal bij kinderen met myotone dystrofie regelmatig de ogen controleren. Wanneer er problemen ontstaan met zien, kan de oogarts adviezen geven hoe hier mee om te gaan. Bij ernstige vorm van staar kan de ooglens verwijderd worden en vervangen worden door kunstlens. Wanneer de oogleden erg hangen en dit het zien belemmerd, kan een ooglidcorrectie plaats vinden.
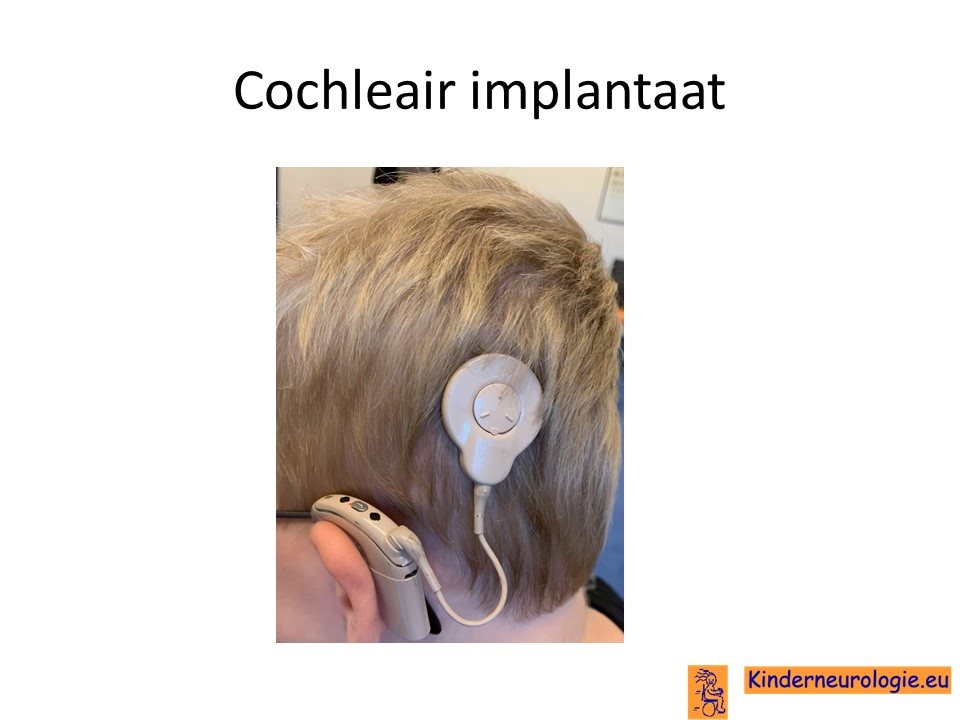
KNO-arts
De KNO-arts beoordeelt kinderen met myotone dystrofie regelmatig op het voorkomen van gehoorsverlies. Sommige kinderen met ernstig gehoorsverlies komen in aanmerking voor een cochleaire implantatie om weer enige gehoorsfunctie te hebben.
Longarts
Bij ademhalingsproblemen, benauwdheid of ochtendhoofdpijn zullen mensen met myotone dystrofie gezien worden door een (kinder)longarts. Deze kan een longfunctiemeting verrichten. Bij nachtelijke adempauzes (apneu’s) kan een neusmondkapje met druk (BiPAP) uitkomst bieden. Ook neuskapbeademing ’s nachts kan een optie zijn.

Diëtiste
Kinderen en volwassenen met slikproblemen als gevolg van de myotone dystrofie raken gemakkelijk ondervoed. Dit zorgt voor een verslechtering van hun conditie. Daarom is zorgen voor een goede gebalanceerde voeding van belang. Een diëtiste kan hier adviezen voor geven. Vaak helpt het om regelmatig kleine beetjes te eten. Koude dranken kunnen myotonie van de tong en kaak verergeren en het drinken moeilijker maken. Het verwarmen van het drinken kan dan een oplossing zijn.
Soms kan aanvulling van de voeding met behulp van calorierijke drinkvoeding een oplossing zijn. Wanneer het niet meer lukt om voldoende te eten, kan sondevoeding nodig zijn.

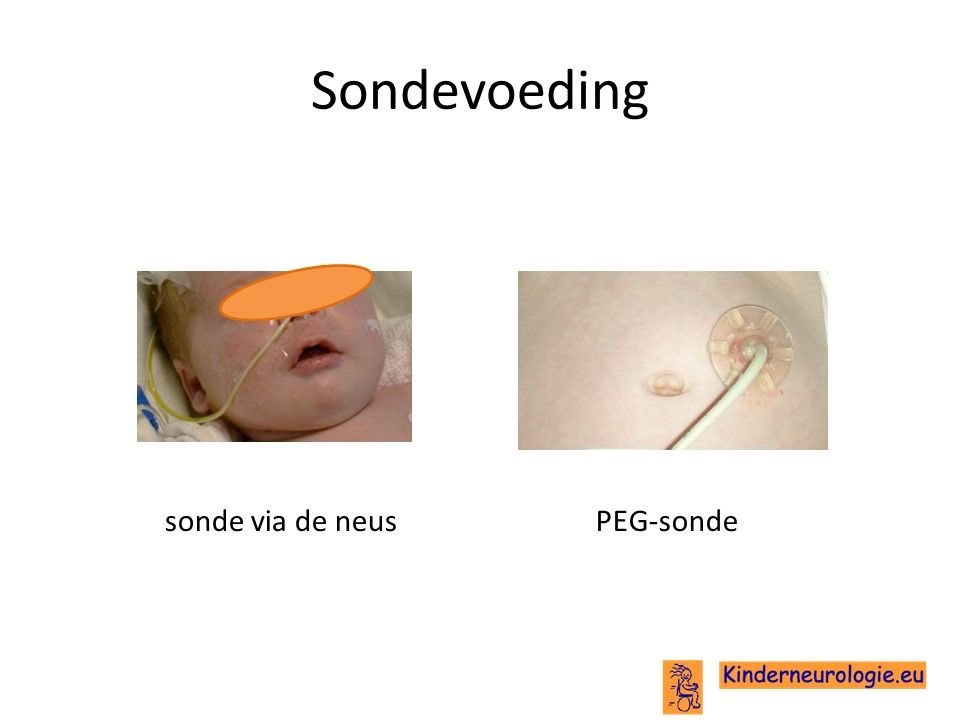
Sondevoeding
Wanneer slikken niet meer veilig is of wanneer het niet meer mogelijk is om voldoende zelfstandig te eten, kan sondevoeding een uitkomst zijn. De sonde kan via de neus en de keel naar de maag lopen. Via de sonde kan voeding gegeven worden. Wanneer voor langere tijd sondevoeding nodig is, wordt vaak gekozen voor een sonde die via de buik rechtstreeks naar de maag toe gaat. Dit wordt een PEG-sonde genoemd. Op deze manier zit er niet meer voortdurend een slangetje in de neus en in de keel wat irritatie kan veroorzaken. Het aanbrengen van de PEG-sonde gebeurd via een kleine operatie.
Reflux
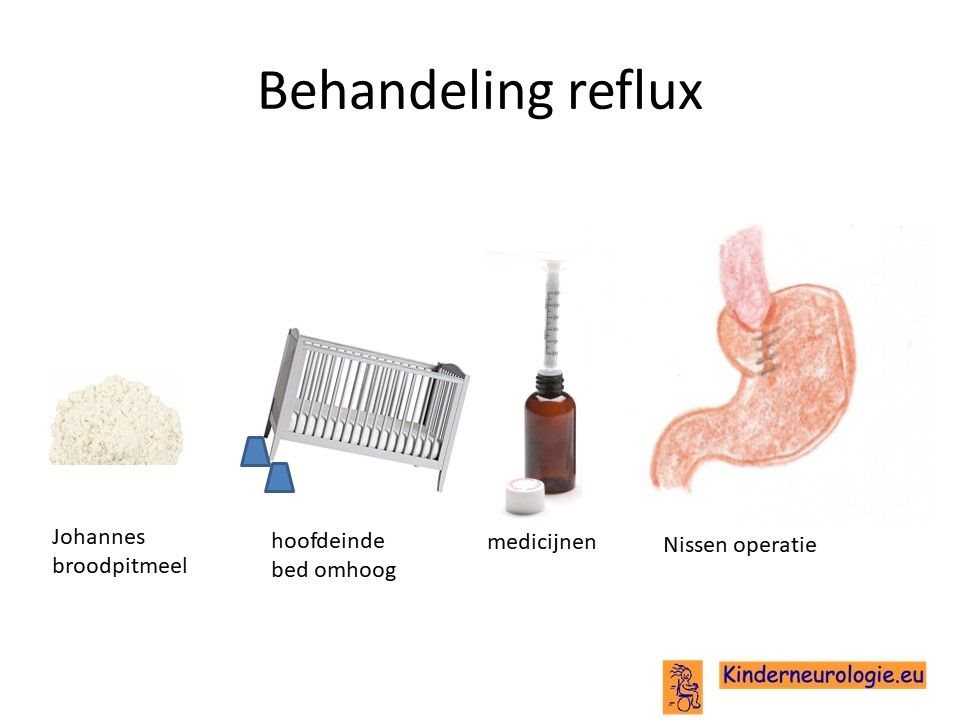
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine, omeprazol of esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen. Dit wordt een Nissen-operatie genoemd.
Kinderen met myotone dystrofie mogen niet het medicijn cisapride krijgen, omdat dit ernstige hartritmestoornissen kan veroorzaken.
Buikpijnklachten
Aanpassen van de voeding kan zorgen voor afname van buikpijnklachten. De dietiste kan hiervoor adviezen geven. Soms is behandeling van bacteriele overgroei nodig.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

Zindelijkheid
Er kan met zindelijkheidstraining worden begonnen wanneer het kind zelf kan zitten op een potje en interesse begint te krijgen in het potje. Vaak is dit bij kinderen met dit syndroom op latere leeftijd dan gebruikelijk. Tips die kunnen helpen bij het zindelijk worden vindt u in de folder zindelijkheid.

Suikerziekte
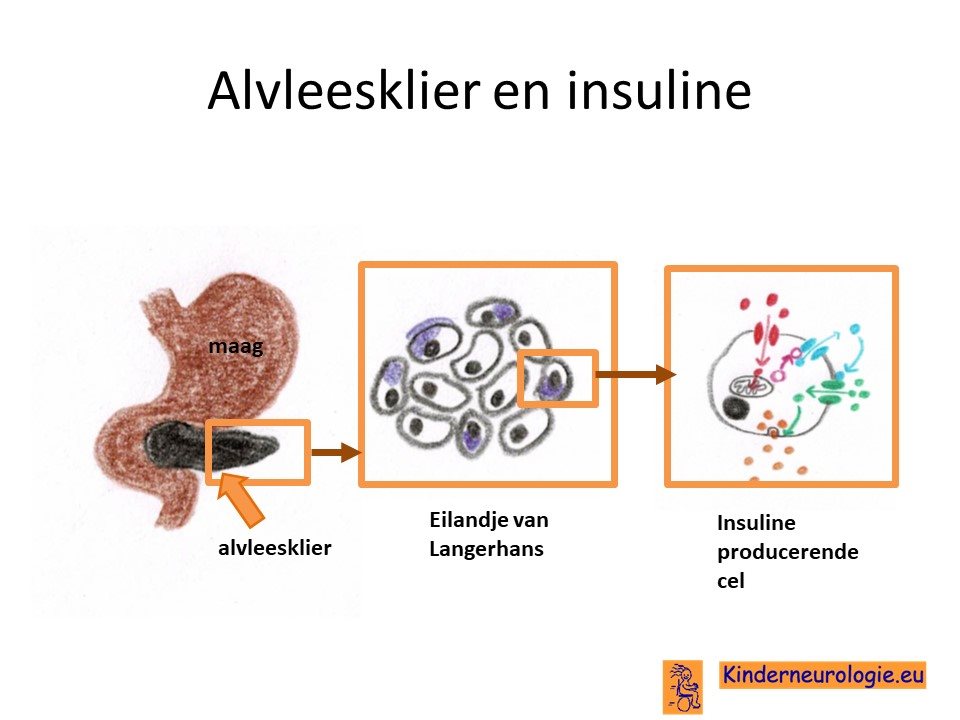
De suikerziekte die kan ontstaan bij myotone dystrofie kan eerst vaak behandeld worden door middel van medicijnen die er voor zorgen dat het suiker gehalte in het bloed gaat dalen. Wanneer deze medicijnen onvoldoende helpen is het vaak nodig om een vorm van insuline te gaan spuiten.
Behandeling slaapproblemen
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen.
Het medicijn modafinil kan de slaapbehoefte overdag verminderen, zodat mensen met myotone dystrofie overdag wakkerder en alerter zijn.

Beademing
Kinderen met de congenitale vorm van myotone dystrofie hebben vaak ernstige ademhalingsproblemen waarvoor zij beademing nodig hebben. Soms zijn zij maanden afhankelijk van deze beademingsmachine en een opname op een intensive care unit.
Operatie
Tijdens de narcose die nodig is voor een operatie, kunnen bij jongeren met myotone dystrofie levensbedreigende ritmestoornissen ontstaan. Het is daarom belangrijk dat kinderen en jongeren tijdens een operatie extra bewaakt worden. Ook kunnen bepaalde spierverslappers die gebruikt kunnen worden tijdens de narcose beter niet gebruikt worden.
Volwassenen hebben tijdens een operatie naast het risico op hartritmestoornissen ook een verhoogde kans op ademhalingsproblemen en longontsteking. Jongeren en volwassenen kunnen heftig reageren op gebruik van morfine-achtige pijnstillers.

Onderzoek
Er wordt onderzoek gedaan naar behandelingen die het beloop van myotone dystrofie kunnen beinvloeden. Er wordt onderzoek gedaan of het mogelijk is om het toegenomen aantal herhalingen in het DNA eruit te knippen met behulp van de CRISPR/Cas9-techniek. Ook wordt er onderzoek gedaan naar antisense therapie om te blokkeren dat het toegenomen aantal herhalingen in het DNA wordt afgelezen.
Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Wat kun je als ouder zelf doen om de ontwikkeling van je kind optimaal te laten verlopen?
Bedenk dat wanneer je samen met je kind speelt, stoeit, danst, zingt, kletst, lacht en/of boekjes leest, dit ook allemaal manieren zijn waarop je kind zijn of haar hersenen traint om stappen voorwaarts te maken in de ontwikkeling. Het is dus niet zo dat alleen momenten van therapie, momenten van training zijn, wat veel ouders denken. Het is daarnaast goed om inspanning af te wisselen met ontspanning, dit is nodig om het geleerde te laten opslaan in de hersenen. De hele dag door training zonder rustmomenten, werkt juist averechts.
Daarnaast is het van onschatbare waarde je kind laten voelen dat je van hem of haar houdt, dat hij/zij geliefd is en zich mag ontwikkelen in een tempo die bij hem of haar past. Dit is extra van belang voor kinderen die zich anders ontwikkelen dan de "norm". "Goed zijn zoals je bent en gesteund te worden door mensen die van je houden is, heel belangrijk voor de ontwikkeling van een kind. Juist de ouders en de andere kinderen in het gezin die dichtbij het kind staan zijn daarin heel belangrijk om het kind daarin dit gevoel te geven. Het is goed dat ouders beseffen wat de waarde hiervan is voor het kind en welke rol zij hierin hebben.
Ook is het belangrijk om te bedenken wat goed voelt voor jullie als gezin en voor jou als ouder en waar jullie energie uithalen. Zorg ervoor dat er bewust ruimte is voor momenten die dit goede gevoel geven. Tot slot is het belangrijk dat je als ouders ook goed voor jezelf zorgt, de zorg voor een kind die zich anders ontwikkelt vraagt nog meer van ouders dan de zorg voor een kind die zich zonder problemen ontwikkelt. Het is goed om voor jezelf te zorgen of te laten zorgen, zodat je als ouder ook de energie houdt, om jouw kind te blijven begeleiden op een manier die bij jou past. Besef dat bij opvoeden hoort om te leren los laten. Veel ouders vinden dit lastig, zeker wanneer hun kind zich anders ontwikkelt dan andere kinderen. Maar het kan toch nodig zijn een deel van de zorg op bepaalde momenten uit handen te geven, ook als die ander het anders doet dan jij, je kind leert van deze verschillen en het geeft jou de mogelijk om zelf uit te rusten of nieuwe energie op te doen.

Wat kun je als gezin zelf doen om om te gaan met het hebben van een aandoening bij een gezinslid?
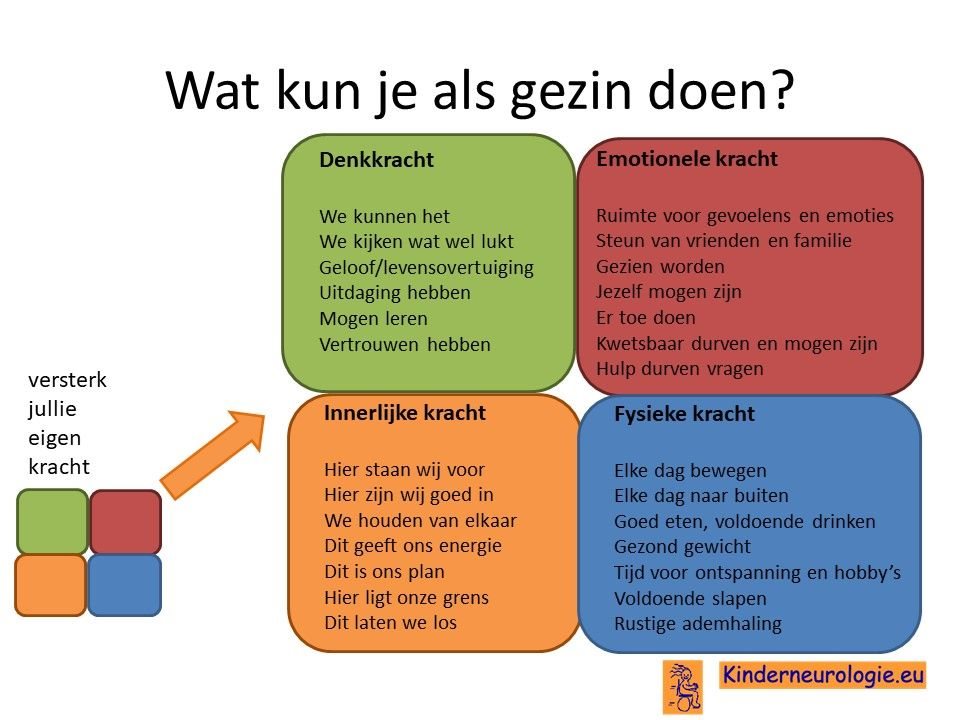
Als gezin van een kind waarbij er sprake is van een aandoening, is het goed om te zorgen dat jullie in de je kracht komen staan. Het is goed om te beseffen over welke denk-, emotionele-, innerlijke- en fysieke kracht jullie als gezin beschikken en hoe jullie deze kracht kunnen inzetten om goed voor ieder lid van het gezin te zorgen. Bekijk wat bij jullie als gezin past. Bekijk wat je kunt doen (of kunt laten) om deze kracht zo optimaal mogelijk in te zetten. En bedenk ook dat ieder lid van het gezin verschillende kwaliteiten heeft waarmee jullie elkaar kunnen aanvullen en kunnen versterken.
Begeleiding
Begeleiding en ondersteuning van ouders van een kind met myotone dystrofie is heel belangrijk. Een maatschappelijk werkende of een psycholoog kan begeleiding geven bij het verwerken van de diagnose en om de ziekte een plaats te geven in het leven. Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Via het forum van deze site bestaat de mogelijkheid om een oproep te plaatsen om in contact te komen met andere ouders met een kind met myotone dystrofie. Contact krijgen kan ook via de patientenvereniging spierziekten Nederland
Wat betekent het hebben van myotone dystrofie voor de toekomst?
Toenemende problemen
Kinderen en volwassenen met myotone dystrofie krijgen vaak in toenemende mate problemen. Het lopen en bewegen gaat steeds moeilijker. De helft van de kinderen wordt op volwassen leeftijd afhankelijk van een rolstoel. Meestal is dit vanaf de leeftijd van 30 tot 40 jaar. De rolstoel geeft dan weer vrijheid om makkelijker te kunnen bewegen. Het blijft desondanks belangrijk om daar waar mogelijk zo veel mogelijk te blijven oefenen met lopen en de spieren te blijven trainen.

Hartproblemen
Ook de kans op ernstige hartproblemen neemt toe met de leeftijd.
Medicijnen
Volwassenen met suikerziekte hebben een vergrote kans op het ontstaan van problemen met de bloedvaten (zoals hoge bloeddruk, hartinfarct of beroerte). Om dit te voorkomen, worden vaak cholesterolverlagende medicijnen gegeven. Deze medicijnen kunnen bij volwassenen met myotone dystrofie extra spierzwakte en pijnklachten veroorzaken.
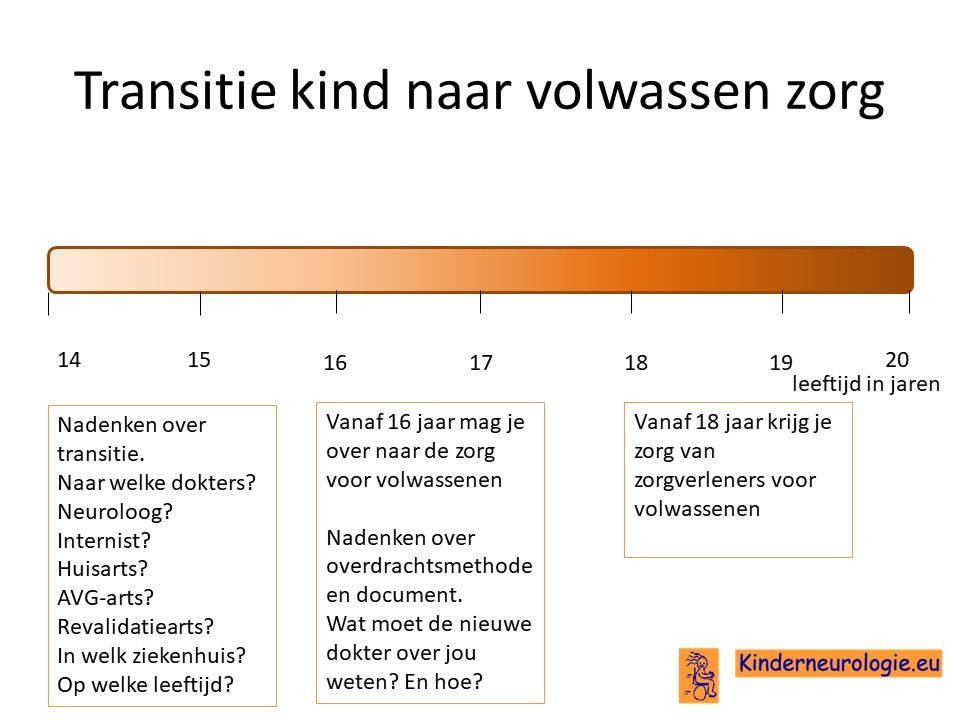
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belangrijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
Zelfstandigheid
De meeste kinderen die op kinderleeftijd de eerste klachten van myotone dystrofie krijgen, zullen op volwassen leeftijd afhankelijk blijven van de hulp van andere mensen. Slechts een klein deel van de kinderen is in staat om een zelfstandig leven te lijden, de meesten zullen op volwassen leeftijd in meer of mindere mate ondersteuning van een andere volwassene nodig hebben. Wanneer de eerste problemen pas tijdens de puberteit of op volwassen leeftijd ontstaan, is het vaak wel mogelijk om een zelfstandig leven te leiden. Volwassenen hebben wel vaak meer moeite met het nemen van initiatief of het vragen van hulp.
Levensverwachting
De levensverwachting van kinderen met myotone dystrofie kan verkort zijn, dit geldt vooral voor kinderen waarbij de eerste klachten al op de babyleeftijd ontstaan. Bij volwassenen met de milde vorm is de levensverwachting meestal normaal. Bij kinderen en volwassenen met de klassieke vorm kan de levensverwachting verkort zijn. Deze kinderen en volwassenen hebben een vergrote kans op levensbedreigende hartritmestoornissen,hartfalen of een ernstige longontsteking. Ook suikerziekte kan voor allerlei problemen zorgen. Met de steeds betere medische zorg stijgt de levensverwachting van mensen met de klassieke myotone dystrofie nog steeds. Gemiddeld worden mensen met de klassieke vorm van myotone dystrofie tussen de 45 en 65 jaar oud. Een op de vijf tot tien kinderen met de congenitale vorm komt kort na de geboorte of in de eerste levensmaanden te overlijden als gevolg van ademhalingsproblemen. Voor kinderen die dit eerste jaar overleven, is de gemiddelde levensverwachting 40-50 jaar. Dit is een gemiddelde, dat wil zeggen dat een deel van de kinderen deze leeftijd niet al halen en een andere deel behoorlijk ouder dan 50 jaar zal worden.
Kinderen krijgen
Volwassenen met myotone dystrofie kunnen kinderen krijgen. Een deel van de mannen is wel verminderd vruchtbaar door ontregeling van hormonen. Vrouwen hebben een vergrote kans op miskramen en problemen tijdens de zwangerschap en de bevalling (vroeggeboorte, liggingsafwijkingen van de placenta, zwakke weeën, moeizame uitdrijving, nabloedingen, niet loslatende placenta). Kinderen van een volwassene met myotone dystrofie hebben vaak ernstiger problemen dan de ouder zelf.
Kinderen van een moeder met klassieke myotone dystrofie kunnen de congenitale vorm van myotone dystrofie krijgen. De nog ongeboren baby’s met de congenitale vorm van myotone dystrofie bewegen en slikken vaak minder goed. Hierdoor heeft de moeder veel vruchtwater.
Zwangeren met myotone dystrofie zullen moeten bevallen onder leiding van een gynaecoloog in een ziekenhuis met intensive care mogelijkheden voor zowel moeder als kind.
Wanneer de moeder degene is met de myotone dystrofie hebben de kinderen vaak meer en ernstiger klachten, dan wanneer de vader degene is met de myotone dystrofie. Indien de volwassene geen kinderen wil of kan krijgen, moet wellicht nagedacht moeten worden over anticonceptie, waarover u in deze folder meer informatie vindt.

Hebben broertjes en zusjes een kans om myotone dystrofie te krijgen?
Erfelijke ziekte
Myotone dystrofie is een erfelijke ziekte. De ziekte erft zogenaamd autosomaal dominant over. Dat wil zeggen dat een fout op een chromosoom al voldoende is om de ziekte te krijgen. Broertjes en zusjes hebben daarom tot 50% kans om zelf ook de ziekte te krijgen. Een klinisch geneticus kan hier meer informatie over geven.
Prenatale diagnostiek
Tijdens de zwangerschap is het mogelijk om onderzoek te doen naar het voorkomen van myotone dystrofie bij het nog ongeboren kind. Door middel van vruchtwaterpunctie of een vlokkentest kan het erfelijk materiaal van het nog ongeboren kind onderzocht worden. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica.

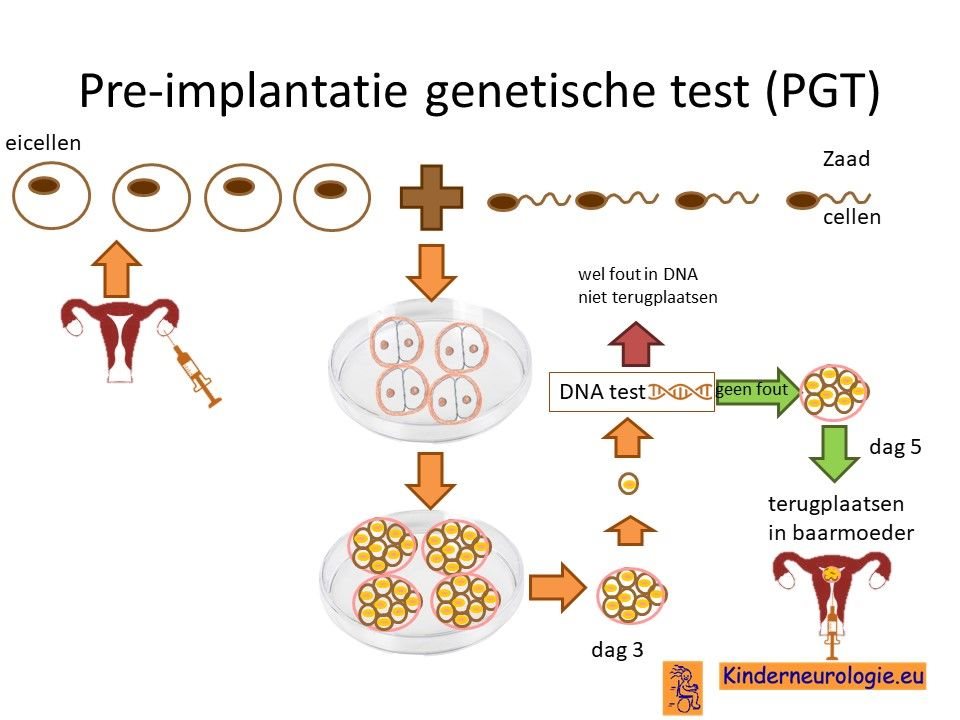
Preïmplantatie Genetische Test (PGT)
Er bestaat in Maastricht de mogelijkheid tot pre-implantiediagnostiek. Dit is alleen mogelijk indien de man myotone dystrofie heeft. Het wordt niet gedaan bij vrouwen met myotone dystrofie omdat de IVF-ingreep bij hen te veel risico’s heeft. Door middel van een IVF-behandeling wordt een zwangerschap tot stand gebracht. Wanneer het embryo uit een aantal cellen bestaat, worden een of twee cellen weggenomen. In deze cellen wordt gekeken of de fout in het erfelijk materiaal die hoort bij myotone dystrofie wordt gevonden. Op deze manier kan gekeken worden of het toekomstige kind myotone dystrofie zal krijgen of niet. De ernst van de myotone dystrofie is op deze manier niet te bepalen.
Preïmplantatie genetische test is een ingrijpende behandeling waarmee de kans dat ouders, waarvan de man myotone dystrofie heeft, om een kind met myotone dystrofie te krijgen een stuk lager wordt dan de gebruikelijke 50%. Klik hier voor meer informatie.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links
Spierziekten
(Nederlandse vereniging voor mensen met een spierziekte)
Referenties
- Myotonic dystrophy type I in childhood Long-term evolution in patients surviving the neonatal period. Echenne B, Rideau A, Roubertie A, Sébire G, Rivier F, Lemieux B. Eur J Paediatr Neurol. 2008;12:210-23
- Autism spectrum conditions in myotonic dystrophy type 1: a study on 57 individuals with congenital and childhood forms. Ekström AB, Hakenäs-Plate L, Samuelsson L, Tulinius M, Wentz E. Am J Med Genet B Neuropsychiatr Genet. 2008;147B:918-26
- Oral health in children and adolescents with myotonic dystrophy. Engvall M, Sjögreen L, Kjellberg H, Robertson A, Sundell S, Kiliaridis S. Eur J Oral Sci. 2007;115:192-7.
- Cognitive profile in childhood myotonic dystrophy type 1: is there a global impairment? Angeard N, Gargiulo M, Jacquette A, Radvanyi H, Eymard B, Héron D. Neuromuscul Disord. 2007;17:451-8.
- Orofacial dysfunction in children and adolescents with myotonic dystrophy. Sjögreen L, Engvall M, Ekström AB, Lohmander A, Kiliaridis S, Tulinius M. Dev Med Child Neurol. 2007;49:18-22.
- Brain imaging in myotonic dystrophy type 1: A systematic review. Okkersen K, Monckton DG, Le N, Tuladhar AM, Raaphorst J, van Engelen BGM. Neurology. 2017;89:960-969
- A Review of Psychopathology Features, Personality, and Coping in Myotonic Dystrophy Type 1. Minier L, Lignier B, Bouvet C, Gallais B, Camart N. J Neuromuscul Dis. 2018;5:279-294
- Fetal Macrocephaly: A Novel Sonographic Finding in Congenital Myotonic Dystrophy. Shinar S, Balakumar P, Shah V, Chong K, Uster T, Chitayat D. AJP Rep. 2020;10:e294-e29
Laatst bijgewerkt: 7 december 2021 voorheen: 16 november 2021, 15 september 2021, 24 mei 2020, 22 augustus 2018 en 1 juni 2009
Auteur: JH Schieving
