Wat is het TANGO2 syndroom?
Het TANGO2 syndroom is een erfelijke aangeboren stofwisselingsziekte waarbij kinderen aanvallen hebben van krachtsverlies, evenwichtsproblemen, hartritmestoornissen en/of verminderd bewustzijn en daarnaast last kunnen hebben van epilepsie aanvallen en terugval in ontwikkelingsmogelijkheden.
Hoe wordt het TANGO2 syndroom ook wel genoemd?
TANGO2 is de naam van de plaats in het erfelijk materiaal waar kinderen met dit syndroom een foutje hebben zitten.
TANGO2-gerelateerde metabole encefalopathie en hartritmestoornissen
Ook wordt de langere naam TANGO2-gerelateerde metabole encefalopathie en hartritmestoornissen wel gebruikt. Metabool is het medische woord voor een stofwisselingsziekte. Encefalopathie is het medische woord voor een verstoorde werking van de hersenen.
MERCN
Een andere naam die ook wel gebruikt wordt is MERCN. Dit is een afkorting voor de Engelse woorden Metabolic Encephalomyopathic crisis recurrent with Rhabdomyolysis, Cardiac arrhytmias and Neurodegeneration. Metabolic Encephalomyopathy geeft aan dat de hersenen en de spieren als gevolg van een probleem in de stofwisseling niet goed hun werk kunnen doen. Rhabdomyolysis is het medische woord voor een probleem van de spieren waarbij de spiercellen versneld kapot gaan. Cardiac Arrhytmias betekent hartritmestoornissen. Neurodegeneration is het medische woord voor geleidelijk aan verslechteren van de werking van de hersenen en de zenuwen in het lichaam.
Hoe vaak komt het TANGO2 syndroom voor?
Het TANGO2 syndroom is een erg zeldzame ziekte. Het is niet precies bekend hoe vaak het TANGO2-syndroom voorkomt bij kinderen. Deze aandoening is ook nog maar sinds korte tijd (2016) bekend.
Bij wie komt het TANGO2-syndroom voor?
Het TANGO2 syndroom is al voor de geboorte aanwezig. Meestal ontstaan de eerste klachten op jonge leeftijd tussen de leeftijd van een half jaar en acht jaar.
Zowel jongens als meisjes kunnen het TANGO2 syndroom krijgen.
Waar wordt het TANGO2 syndroom door veroorzaakt?
Fout in erfelijk materiaal
Het TANGO2 syndroom wordt veroorzaakt door een foutje op een stukje materiaal op het 22e-chromosoom. De plaats van dit foutje wordt het TANGO2-gen genoemd.

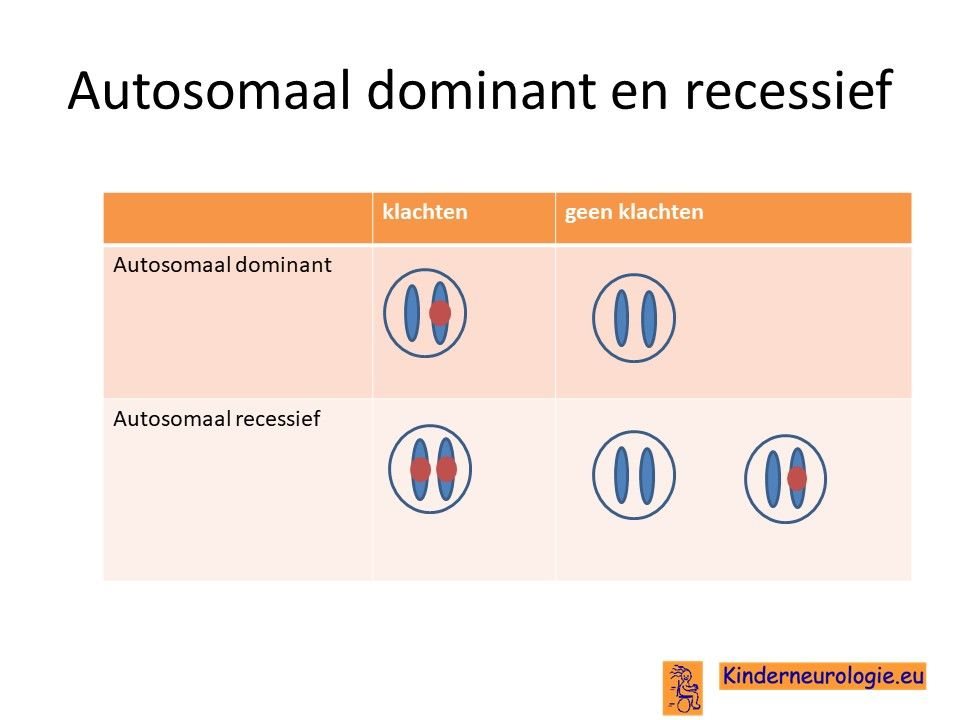
Autosomaal recessief
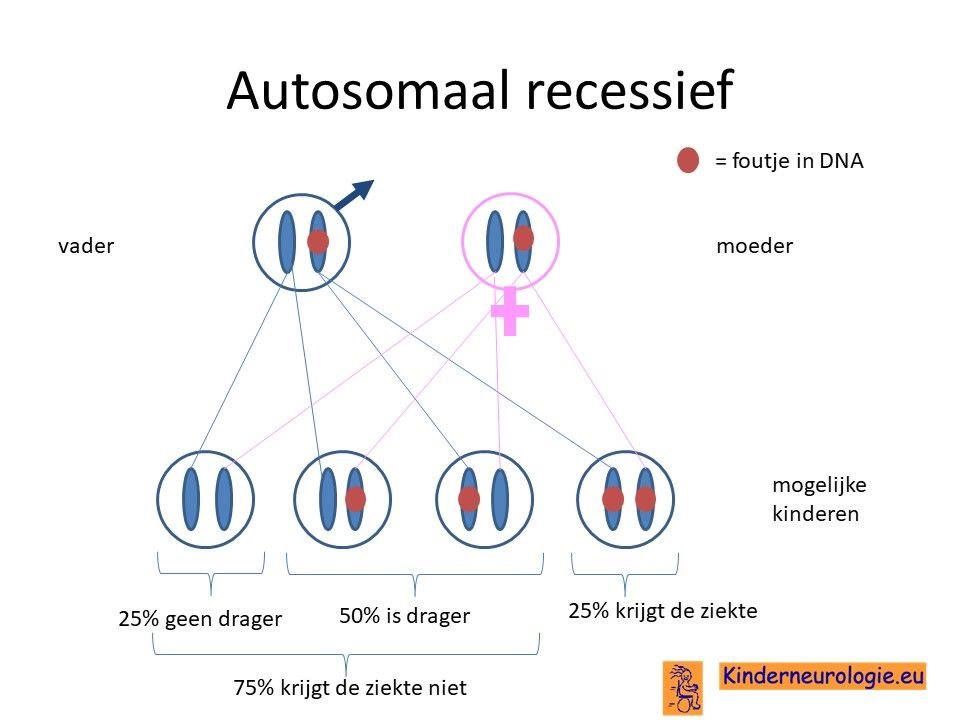
Het TANGO2 syndroom erft op zogenaamd autosomaal recessieve manier over. Dat wil zeggen dat een kind pas klachten krijgt wanneer beide chromosomen 22 allebei een fout bevatten op plaats van het TANGO2-gen. Vaak zijn beide ouders drager van deze aandoening.
Wanneer een kind van beide ouders het chromosoom 22 met de fout krijgt, dan krijgt dit kind het TANGO2 syndroom. Dit in tegenstelling tot een autosomaal dominante aandoening, waarbij een fout op één van de twee chromosomen 22 al voldoende is om een ziekte te krijgen.
Ouders drager
Bij een autosomaal recessieve aandoening zijn beide ouders vaak drager van een afwijkend gen. Ze hebben dus een gen met afwijking en een gen zonder afwijking. Omdat ze zelf ook een gen zonder afwijking hebben, hebben de ouders zelf geen klachten.
Wanneer beide ouders drager zijn, dan hebben zij 25 % kans om een kindje te krijgen met het TANGO2 syndroom.
Afwijkend eiwit
Dit stukje chromosoom bevat informatie voor de aanmaak van een eiwit, TANGO2- eiwit genoemd. TANGO2 staat voor Transport and Golgi Organization 2. Dit eiwit speelt een belangrijke rol bij het vervoeren van net aangemaakte eiwitten naar andere plaatsen in het zenuwstelsel waar deze eiwitten nodig zijn. Door een foutje in het DNA werkt dit eiwit minder goed, waardoor belangrijke eiwitten niet op hun juiste plek terecht komen. Verschillende cellen in het lichaam komen hierdoor in de problemen. Vooral zenuwcellen en hartspiercellen zijn gevoelig voor het ontbreken van dit eiwit.

Wat zijn de symptomen van het TANGO2 syndroom?
Variatie
Er bestaat een grote variatie in de hoeveelheid en de ernst van de symptomen die verschillende kinderen met het TANGO2 syndroom hebben.
Het valt van te voren niet goed te voorspellen van welke symptomen een kind last zal krijgen. Geen kind zal alle onderstaande symptomen tegelijkertijd hebben.
Ook is dit nog een heel nieuw syndroom. Het is goed mogelijk dat er nog andere symptomen horen bij deze aandoening, die nu nog niet bekend zijn. Bij nieuwe syndromen is het vaak zo dat eerst kinderen met een ernstige vorm van deze aandoening de diagnose krijgen. Later worden vaak kinderen met een milder verlopende vorm van deze aandoening ontdekt. Het is goed mogelijk dat dit ook voor het TANGO2-syndroom geldt.
Zwangerschap en bevalling
Meestal zijn er geen bijzonderheden tijdens de zwangerschap of tijdens de bevalling.
Lage bloedsuikers
Een deel van de baby’s heeft na de geboorte last van lage bloedsuikers. Hierdoor kunnen kinderen trillerig worden.
Aanvallen van krachtsverlies en problemen met het evenwicht
Kinderen met deze aandoening krijgen last van aanvallen waarbij zij plotseling minder kracht hebben in de benen en/of armen. Ook kunnen er problemen zijn met het bewaren van het evenwicht. Kinderen kunnen bijvoorbeeld niet meer goed zitten of staan en zomaar omvallen.
Deze problemen ontstaan vaak wanneer kinderen ziek zijn geweest. De klachten kunnen meerdere uren of dagen aanhouden en verbeteren dan vaak weer geleidelijk aan.
Aanvallen met veranderd gedrag
Tegelijkertijd of los van bovenstaande aanvallen kan het gedrag van kinderen veranderen. Kinderen kunnen heel stil worden of juist heel huilerig. Oudere kinderen kunnen verward raken en niet meer weten waar ze zijn. Kinderen kunnen slaperig worden en minder goed op de omgeving reageren. Een deel van de kinderen raakt zelfs bewusteloos, tijdens zo’n aanval.
Rhabdomyolyse
Naast bovengenoemde aanvallen, kunnen kinderen ook aanvallen hebben van rhabdomyolyse. Hierbij krijgen kinderen in korte tijd last van erg spierpijn in de spieren. De spieren voelen gespannen en gezwollen aan. Kinderen hebben erg weinig kracht in de spieren die aangedaan zijn. Vaak verandert de kleur van de urine van geel naar een rood bruine kleur, die doet denken aan cola. Dit komt omdat de urine een te veel aan het stofje myoglobuline bevat. Dit myoglobuline is schadelijk voor de nieren en kan maken dat kinderen steeds minder hoeven te plassen.
Ontwikkeling
Kinderen die op jonge leeftijd al klachten hebben als gevolg van dit syndroom ontwikkelen zich vaak langzamer dan andere kinderen. Zij gaan op latere leeftijd tijd rollen, zitten, staan, lopen en praten dan andere kinderen. Na het doormaken van een aanval vallen kinderen vaak terug in hun ontwikkeling. Zij moeten bepaalde vaardigheden opnieuw leren. Kinderen die vaak aanvallen hebben, kunnen op een gegeven moment stil gaan staan in hun ontwikkeling. Op een gegeven moment kunnen kinderen ook blijvend achteruit gaan in hun ontwikkeling. Ze zijn dan niet meer in staat om nieuwe vaardigheden te leren. Ook zijn kinderen niet meer in staat om bepaalde vaardigheden zoals staan en lopen die ze voorheen al beheersten nu nog uit te voeren. Kinderen worden dan al op jonge leeftijd dement.
Kinderen die pas op oudere leeftijd de eerste klachten krijgen, ontwikkelen zich in hun jonge jaren normaal. Zij gaan net als andere kinderen op tijd staan, lopen en praten. Ook zij kunnen op een gegeven moment stil gaan staan in hun ontwikkeling of terug gaan in hun ontwikkelingsmogelijkheden.
Spierzwakte
Kinderen met het TANGO2-syndroom krijgen in de loop van de tijd vaak in toenemende mate minder kracht in hun spieren. Hierdoor gaat lopen en bewegen steeds moeilijker. De spieren van de armen en benen worden geleidelijk aan steeds dunner. De spieren van het gezicht krijgen ook steeds minder kracht. Kinderen krijgen moeite om hun mond te dicht te houden, waardoor de mond een beetje open staat. Ook kunnen kinderen moeite krijgen om hun ogen goed open te houden, waardoor de oogleden een beetje gaan hangen. Kinderen kunnen hierdoor een wat verdrietige blik krijgen, terwijl ze zich niet verdrietig voelen.
Problemen met het evenwicht
Geleidelijk aan krijgen kinderen met deze aandoening ook tussen de aanvallen in steeds meer problemen met het bewaren van het evenwicht. Kinderen die kunnen lopen raken gemakkelijk uit balans waardoor ze kunnen vallen. Om dit te voorkomen zetten kinderen hun voeten verder uit elkaar, waardoor ze zogenaamd breedbasisch lopen. Op een gegeven moment wordt lopen als gevolg van de problemen met de spierkracht en de problemen met het bewaren van het evenwicht te moeilijk en zijn kinderen niet meer zelf in staat om te kunnen lopen. Ook zelfstandig zitten zonder steun wordt op een gegeven moment te moeilijk voor kinderen met deze aandoening. Kinderen kunnen last krijgen van trillen van hun handen wanneer ze een voorwerp willen pakken. De problemen met bewaren van het evenwicht worden ook wel ataxie genoemd.
Stijfheid van de spieren
Een deel van de kinderen krijgt te maken met een verhoogde spierspanning in de benen en of de armen. De benen worden stijf en kunnen minder makkelijk bewogen worden. Wanneer de benen te stijf worden, wordt gesproken van spasticiteit. Kinderen die lopen krijgen de neiging om op hun tenen te gaan lopen en de benen voor elkaar langs te kruizen. Ook dit kan maken dat kinderen gemakkelijker vallen. Bij een deel van de kinderen gaan de benen in een vreemde stand staan. Dit wordt dystonie genoemd.
Problemen met praten
Krachtsverlies van de spieren van de mond, keel en kaak maakt dat kinderen steeds meer moeite krijgen met praten. Kinderen vinden het steeds moeilijker om woorden en klanken goed uit te spreken. Hierdoor worden kinderen moeilijker verstaanbaar. Ook kunnen kinderen zachter gaan praten. Naast de problemen met het uitspreken, krijgen kinderen ook steeds meer moeite om de juiste woorden te vinden. Op een gegeven moment in het beloop van de ziekte zijn kinderen niet meer in staat om te praten.
Problemen met eten en drinken
Het krachtsverlies van de spieren in de mond en in de keel kan zorgen voor problemen met kauwen en slikken. Het wordt voor kinderen met deze aandoening steeds moeilijker om taai eten te kauwen. Vaak kauwen kinderen lang op hun voedsel. Kinderen kunnen zich op een gegeven moment gaan verslikken tijdens het eten en/of drinken waardoor kinderen moeten hoesten.
Kwijlen
Door de open hangende mond en de problemen met slikken, slikken kinderen hun speeksel niet meer goed weg, waardoor het speeksel uit de mond weg loopt. Dit maakt dat kinderen met deze aandoening gaan kwijlen.
Reflux
Kinderen met het TANGO2 syndroom hebben heel vaak last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Door het zuur kan de slokdarm geïrriteerd en ontstoken raken. Wanneer dit niet tijdige ontdekt en behandeld wordt, kan dit zorgen voor het spuug met daarin bloedsliertjes.

Verstopping van de darmen
Verstopping van de darmen komt vaak voor bij kinderen met het TANGO2 syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen.
Epilepsie
Een groot deel (75%) van de kinderen met het TANGO2-syndroom krijgt last van epilepsieaanvallen. Verschillende soorten epilepsieaanvallen kunnen voorkomen, vaak gaat het om aanvallen met kleine schokjes (myoclonieën) of aanvallen met algeheel krachtsverlies (atone aanvallen). De epilepsie kan zowel op de babyleeftijd als op oudere leeftijd ontstaan. De epilepsie aanvallen komen vaak los van de aanvallen horend bij de ziekte voor.
Hartritmestoornissen
Kinderen met het TANGO2-syndroom kunnen last krijgen van hartritmestoornissen tijdens aanvallen die horen bij deze ziekte. Het hart klopt bijvoorbeeld onregelmatig of heel snel. Er bestaat een kans op het ontstaan van ernstige hartritmestoornissen waardoor het hart niet meer in staat is om voldoende bloed rond te pompen. Kinderen kunnen als gevolg van deze hartritmestoornissen onverwacht flauw vallen.
Hartfalen
Bij een deel van de kinderen ontstaat hartfalen. Het hart is dan niet meer goed in staat om het bloed rond te pompen. Dit geeft klachten van vermoeidheid en kortademigheid. Ook kunnen kinderen vocht vasthouden en last krijgen van dikke enkels en voeten.
Problemen met zien
Scheelzien komt vaak voor bij kinderen met deze aandoening. Een klein deel van de kinderen met deze aandoening krijgt problemen met zien omdat de oogzenuw steeds slechter zijn werk gaat doen. Hierdoor worden kinderen in toenemende mate slechtziend.
Problemen met horen
Een klein deel van de kinderen krijgt last van problemen met horen. Kinderen gaan steeds slechter horen en worden slechthorend. Dit komt omdat de gehoorzenuw steeds slechter zijn werk gaat doen.
Groei hoofd
De meeste kinderen met deze aandoening hebben bij de geboorte een normale grootte van het hoofdje. Vanaf het moment dat de eerste klachten ontstaan, kan gaan opvallen dat het hoofdje niet meer goed groeit. Geleidelijk aan wordt hierdoor het hoofdje te klein van grootte vergeleken met leeftijdsgenoten. Dit wordt ook wel een secundaire microcefalie genoemd.
Scoliose
Een groot deel van de kinderen met het TANGO2 syndroom krijgt een zijwaartse verkromming van de rug. Dit wordt een scoliose genoemd. Door de scoliose kunnen problemen ontstaan zoals rugpijn, moeite met zitten in de rolstoel of problemen met ademhalen.
Contracturen
Door de spasticiteit en de dystonie kunnen kinderen hun gewrichten niet meer goed strekken of buigen. Hierdoor kunnen de gewrichten vast gaan groeien in een bepaalde stand, waardoor ze ook niet meer goed te buigen of te strekken zijn. Dit vastgroeien van de gewrichten wordt een contractuur genoemd. Vaak ontstaat bijvoorbeeld een contractuur in de enkels waardoor kinderen hun voeten in spitsvoetstand hebben staan.
Vatbaarder voor infecties
Kinderen met het TANGO2 syndroom zijn op jonge leeftijd vatbaarder voor het krijgen van infecties. Regelmatig komen luchtweginfecties of oorontstekingen voor.
Puberteit
Een klein deel van de kinderen komt al op jonge leeftijd in de puberteit.
Schildklier
Bij een op de drie kinderen werkt de schildklier te langzaam. Een te langzaam werkende schildklier kan zorgen voor vermoeidheid, kouwelijkheid, traagheid en het vasthouden van vocht.
Hoe wordt de diagnose TANGO2 syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met aanvallen van krachtsverlies en balansproblemen, naast hartritmestoornissen en epilepsie kan een stofwisselingsziekte worden vermoed.
Er zijn echter veel verschillende aandoeningen die allemaal voor deze symptomen kunnen zorgen. Vaak zal aanvullend onderzoek nodig zijn om aan de diagnose TANGO2 syndroom te stellen. Wanneer de aandoening al in de familie voorkomt, zal het gemakkelijker zijn om aan deze diagnose te denken.
Bloedonderzoek
Kinderen met het TANGO2-syndroom kunnen een lage bloedsuikerwaarde hebben (hypoglycaemie) op moment van een aanval. De waarde van het stofje lactaat kan verhoogd zijn, net als de waarde van het stofje ammoniak. Vaak is de zuurgraad van het bloed toegenomen. Tussen de aanvallen in, kunnen deze waardes weer normaal worden. Tijdens een aanval raakt de waarde van het spierenzym CK sterk verhoogd. De waarde van ASAT kan stijgen, dit wijst niet op een probleem van de lever, maar op een probleem van de spieren. Ook het stofje aldolase kan verhoogd zijn.
In geval van een te traag werkende schildklier, wordt de waarde van het schildklierstimulerende hormoon TSH te hoog.
Door middel van bloedonderzoek zal de nierfunctie gecontroleerd worden. Aanvallen van rhabdomyolyse kunnen zorgen voor het ontstaan van een verslechterde nierfunctie.
Urine onderzoek
Tijdens een aanval kunnen kinderen donker verkleurde urine krijgen. Wanneer deze urine onderzocht wordt, dan is de waarde van het stofje myoglobine vaak verhoogd. Ook kan een overmaat aan ketonen in de urine gevonden worden.
Stofwisselingsonderzoek
Bij kinderen met het TANGO2-syndroom ontstaat vaak het vermoeden dat er sprake is van een stofwisselingsziekte. Door middel van bloed en urine onderzoek zal gekeken worden of er aanwijzingen te vinden zien die wijze op een stofwisselingsziekte. Dit onderzoek kan een verhoogde waarde laten zien van het stofje melkzuur (lactaat) in de bloed en urine wanneer dit bloed en urine zijn afgenomen tijdens een aanval. Ook kunnen de zogenaamde ketonen verhoogd zijn. Vaak zijn de waardes van de zogenaamde acylcarnitines (C10, C14) verhoogd. In urine kan dicarboxylzuur verhoogd zijn.
Wanneer het stofwisselingsonderzoek wordt afgenomen tussen de aanvallen in, kan het stofwisselingsonderzoek helemaal normaal zijn.

Genetisch onderzoek
Wanneer op grond van het stofwisselingsonderzoek aan deze diagnose wordt gedacht, kan door middel van gericht genetisch onderzoek op bloed naar het voorkomen van een foutje op het 22e-chromosoom in het TANGO2-gen
Tegenwoordig wordt het hele DNA vaak in een keer onderzocht met een nieuwe genetische techniek (exome sequencing genoemd). Daarmee kan ook deze diagnose gesteld kunnen worden zonder dat er specifiek aan gedacht was of naar gezocht is.

MRI-scan
Bij kinderen die problemen krijgen met het bewaren van het evenwicht in combinatie met een verminderde alertheid zal vaak een MRI scan van de hersenen gemaakt worden Op deze MRI scan worden in het begin van de ziekte vaak weinig bijzonderheden gezien. In de loop van de ziekte kan te zien zijn dat de grote en de kleine hersenen geleidelijk aan kleiner worden van volume. Doordat de hersenen kleiner worden, worden de hersenholtes groter.
Spierbiopt
Wanneer de diagnose nog niet bekend is en gedacht wordt aan een stofwisselingsziekte van de mitochondriën dan kan een spierbiopt worden verricht om te onderzoeken hoe de mitochondriën functioneren. Bij kinderen met het TANGO-2 syndroom laat het spierbiopt vaak weinig bijzonderheden zien. Soms zijn kapotte spiervezels te zien. De functie van de mitochondriën is meestal normaal.
EEG
Kinderen met epilepsie krijgen vaak een EEG om te kijken van welk soort epilepsie er sprake is. Op het EEG worden vaak epileptiforme afwijkingen gezien. Deze afwijkingen zijn niet kenmerkend voor het TANGO2 syndroom, maar kunnen bij veel andere syndromen met epilepsie ook gezien worden.
ECHO spier
Door middel van ECHO onderzoek kan gekeken worden hoe de spieren eruit ziet. Bij kinderen met het TANGO2-syndroom worden vaak afwijkingen gezien aan de spieren. Deze afwijkingen zijn echter niet specifiek voor het TANGO2-syndroom en kunnen ook bij allerlei andere aandoeningen gezien worden.
Kindercardioloog
Door middel van een hartfilmpje (ECG) kan de kindercardioloog vaststellen of er sprake is van een hartritmestoornis en van welke hartritmestoornis er sprake is. Afwijkingen die op het ECG worden gezien zijn een verlengd QT-interval, PVC’s, ventrikel tachycardie of ernstige torsade de pointes. Deze afwijkingen worden met name gezien tijdens een aanval. Tussen de aanvallen in kan het ECG zeker in het begin van de ziekte helemaal normaal zijn.
Met behulp van een ECHO van het hart kan de kindercardioloog beoordelen of er sprake is van hartfalen.
KNO-arts
Kinderen met het TANGO2 syndroom worden gezien door de KNO-arts om vast te stellen of er sprake is van gehoorverlies.
Oogarts
De oogarts kan door middel van oogonderzoek vast stellen of er sprake is van het dunner worden van de oogzenuw (opticusatrofie).
Foto van de botten
Wanneer er sprake is van een verkromming van de wervelkolom zal vaak een foto van de botten gemaakt worden om de mate van verkromming vast te leggen.
Hoe wordt het TANGO2 syndroom behandeld?
Geen genezing
Er is geen behandeling die het TANGO2 syndroom kan genezen. De behandeling is er op gericht de symptomen van de ziekte zo veel mogelijk te onderdrukken of om het kind er zo goed mogelijk mee te leren om gaan.
Alertheid bij ziekte
Vaak ontstaan aanvallen als gevolg van ziek zijn en/of koorts hebben. Het is belangrijk dat kinderen tijdens een periode van ziek zijn voldoende suiker en vocht binnen krijgen. Wanneer zij zelf niet in staat zijn om te drinken, moeten kinderen worden opgenomen in een ziekenhuis om suiker en vocht via een infuus te krijgen. Er moet goed in de gaten gehouden worden of er aanwijzingen zijn voor het ontstaan van rhabdomyolyse. In dat geval moeten kinderen nog meer vocht via het infuus krijgen. Tijdens opname in het ziekenhuis worden kinderen aangesloten op een monitor om te kijken of er aanwijzingen zijn voor het ontstaan van hartritmestoornissen.
Rhabdomyolyse
Wanneer er aanwijzingen zijn voor het ontstaan van rhabdomyolyse, dan is het belangrijk dat kinderen een ruime hoeveelheid vocht binnen krijgen. Vaak worden ook medicijnen gegeven om de urine minder zuur te maken (bicarbonaat), zodat er minder kans is op het ontstaan van nierschade. Met behulp van het medicijn mannitol wordt gezorgd dat kinderen met rhabdomyolyse blijven plassen. Bij ernstige vormen van rhabdomyolyse kan dialyse nodig zijn om de werking van de nieren over te nemen. Hemodialyse helpt helaas niet om het te veel aan myoglobuline te verlagen.
Langdurig niet eten voorkomen
Het is belangrijk dat kinderen met deze aandoening regelmatig eten en te grote pauzes tussen de maaltijden voorkomen. Jongere kinderen kunnen minder lang zonder eten dan oudere kinderen.
Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen. Soms lukt dit vrij gemakkelijk met een medicijn, maar bij een deel van de kinderen is het niet zo eenvoudig en zijn combinaties van medicijnen nodig om de epilepsie aanvallen zo veel mogelijk of helemaal niet meer te laten voorkomen.
Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaat geen duidelijk voorkeursmedicijn. Medicijnen die vaak gebruikt worden zijn levetiracetam (Keppra ®), clobazam (Frisium ®) en zonisamide (Zonegran®). Natriumkanaalblokkers zoals carbamazepine en lamotrigine kunnen mogelijk beter niet gebruikt worden, vanwege het risico op het ontstaan van hartritmestoornissen.
Bij een deel van de kinderen zal het niet lukken om de epilepsieaanvallen met medicijnen onder controle te krijgen. Er bestaan ook andere behandelingen die een goed effect kunnen hebben op de epilepsie, zoals een ketogeen dieet. Ook een combinatie van deze behandelingen met medicijnen die epilepsie onderdrukken is goed mogelijk.

Te traag werkende schildklier
Een te traag werkende schildklier kan behandeld worden door het geven van schildklierhormoon in tablet vorm (levothyroxine). Aan de hand van bloedonderzoek wordt bepaald welke dosering van deze medicijnen nodig is. Dit moet met regelmaat worden gecontroleerd en aangepast.
Behandeling hartritmestoornissen
De kindercardioloog bekijkt of een behandeling van hartritmestoornissen nodig is. Hiervoor kunnen verschillende soorten medicijnen worden gebruikt. In geval van ernstige hartritmestoornissen kan een behandeling met een defibrillator (AED die een schok geeft) nodig zijn. Kinderen die ernstige hartritmestoornissen hebben die niet of onvoldoende verbeteren met gebruik van medicijnen kunnen een pacemaker nodig hebben of een interne defibrillator. Een heel klein deel van de kinderen heeft tijdens een acute periode van ernstige hartritmestoornissen en hartfalen ECMO (hartlongmachine) behandeling nodig om het bloed te voorzien van zuurstof.
Liever geen medicijnen die Qt-interval verlengen
Wanneer kinderen met het TANGO2-syndroom moeten worden behandeld met medicijnen, dan is het goed om te kijken of dit medicijnen zijn die het Qt-interval kunnen verlengen. Deze medicijnen kunnen beter niet gebruikt worden. Wanneer er geen alternatief is voor deze medicijnen, dan moeten deze medicijnen gestart worden en vervolgd worden in overleg met de kindercardioloog.
Fysiotherapie
Een kinderfysiotherapeut kan kinderen helpen hoe zij zich zo goed mogelijk kunnen bewegen ondanks de problemen die zij met bewegen hebben. Ook probeert de fysiotherapeut er voor te zorgen dat kinderen geen vergroeiing van hun gewrichten krijgen omdat ze zelf onvoldoende bewegen.
Spasticiteit
Er bestaan ook diverse medicijnen die de verhoogde spierspanning en spasticiteit kunnen verminderen. Het meest gebruikte medicijn hiervoor is baclofen. Er wordt gezocht naar een dusdanige dosering baclofen waarbij de spierspanning verlaagd wordt zodat bewegen makkelijker wordt zonder dat de spieren te slap worden. Er bestaat ook een mogelijkheid om dit medicijn via een pompje toe te dienen, een baclofenpomp.
Met behulp van botuline toxine injecties kan de spasticiteit van de spieren waarin deze injectie wordt gegeven, gedurende een aantal maanden verminderd worden. Dit kan maken dat kinderen beter kunnen bewegen.
Naast baclofen en botuline toxine injecties kunnen ook andere medicijnen gebruikt worden, die spierspanning kunnen verlagen zoals dantrium, artane ® en benzodiazepines.
Deze medicijnen hebben ook effect op verminderding van de dystonie.
Nadeel aan al deze medicijnen is, dat zij spierzwakte kunnen versterken. Per kind zullen de voordelen van het gebruik van deze medicijnen moeten worden afgewogen tegen de nadelen.
Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Een goede houding waarbij kinderen goed rechtop zitten is belangrijk om zelf te kunnen drinken of eten. Ook kan de logopediste helpen om de spraakontwikkeling zo goed mogelijk te ondersteunen. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze nog geen woorden kunnen gebruiken.
Sondevoeding
Veel kinderen met dit syndroom hebben moeite met het drinken van voeding uit de borst of uit de fles. Daarom is het vaak nodig om kinderen voeding via een sonde te gaan geven, zodat kinderen wel voldoende voeding binnen krijgen om te groeien. De sonde loopt via de neus en de keel naar de maag toe. Wanneer langere tijd een sonde nodig is, kan er voor gekozen worden om door middel van een kleine operatie een sonde via de buikwand rechtstreeks in de maag aan te brengen. Zo’n sonde wordt een PEG-sonde genoemd. Later kan deze vervangen worden door een zogenaamde mickeybutton.
Diëtiste
Een diëtiste kan bekijken wat de optimale voeding is voor een kind met het TANGO2-syndroom syndroom zodat kinderen in een zo optimaal mogelijke conditie blijven. Kinderen die goed gevoed zijn, hebben vaak een betere conditie dan kinderen die te weinig voeding binnen krijgen.
Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine en omeprazol, soms esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen.
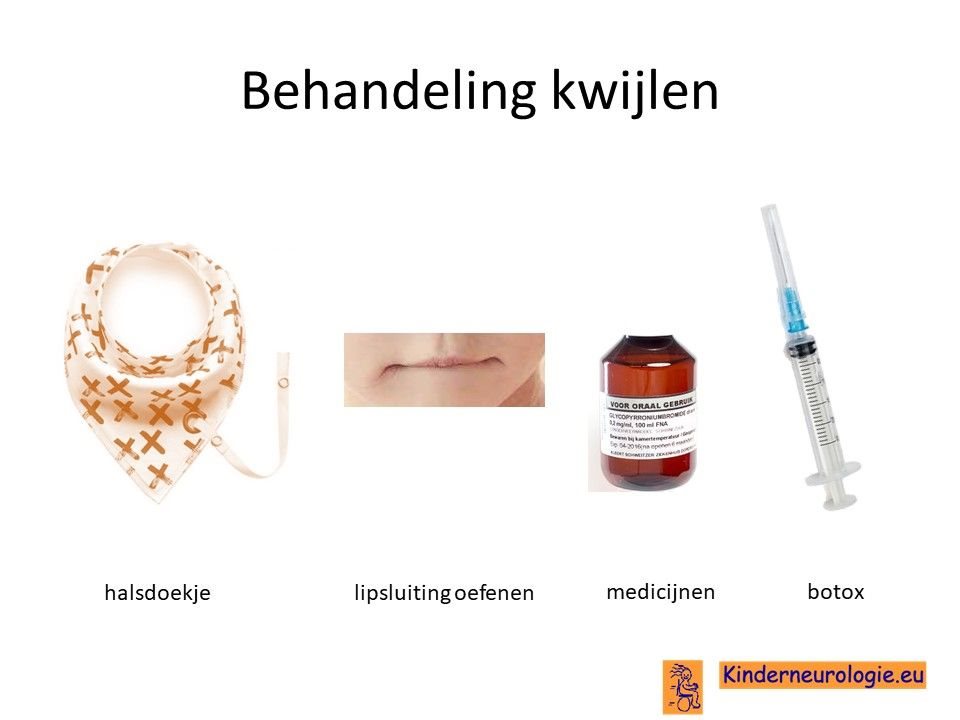
Kwijlen
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Ook kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie er voor zorgen dat kinderen minder kwijlen.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt.

Ergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. Ook kan de ergotherapeut advies geven over materialen waarmee kinderen kunnen spelen ondanks hun handicaps.
Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy of een rolstoel. Spalken kunnen helpen om vergroeiingen van gewrichten te voorkomen.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later via het revalidatiecentrum naar school toe te gaan.

School
De meeste kinderen met het TANGO2 syndroom volgen speciaal onderwijs. In het speciaal onderwijs zijn de klassen kleiner en kan het lesprogramma meer afgestemd worden op de mogelijkheden van het kind. Vanwege de lichamelijke beperkingen gaan veel kinderen naar een school verbonden aan een revalidatiecentrum.
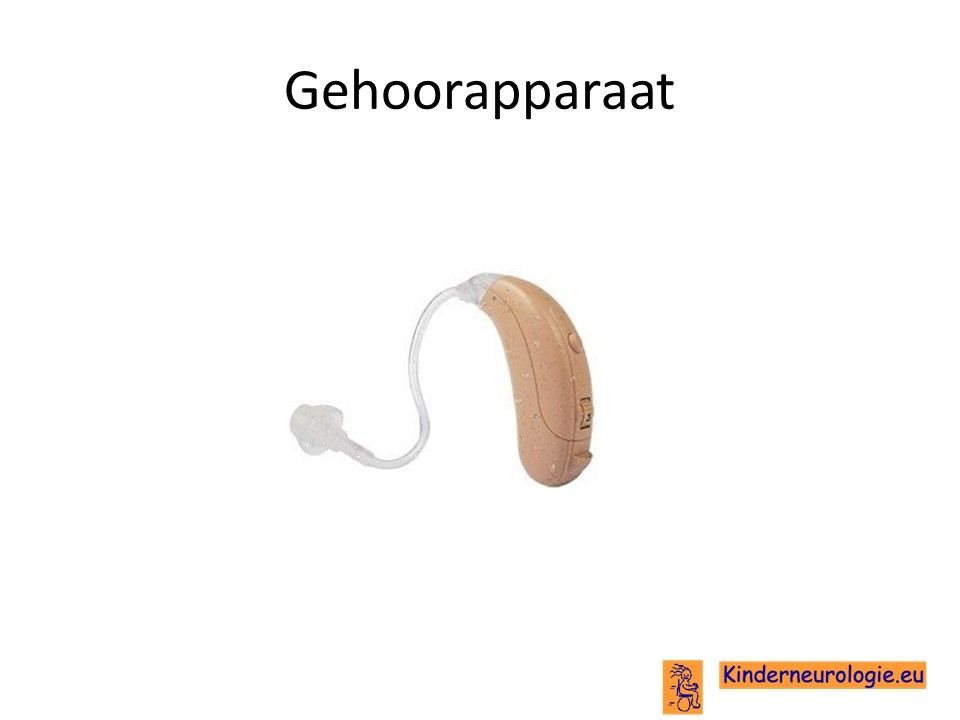
KNO-arts
Een KNO-arts kan door middel van hoortoestellen proberen het gehoor zo optimaal mogelijk te houden.
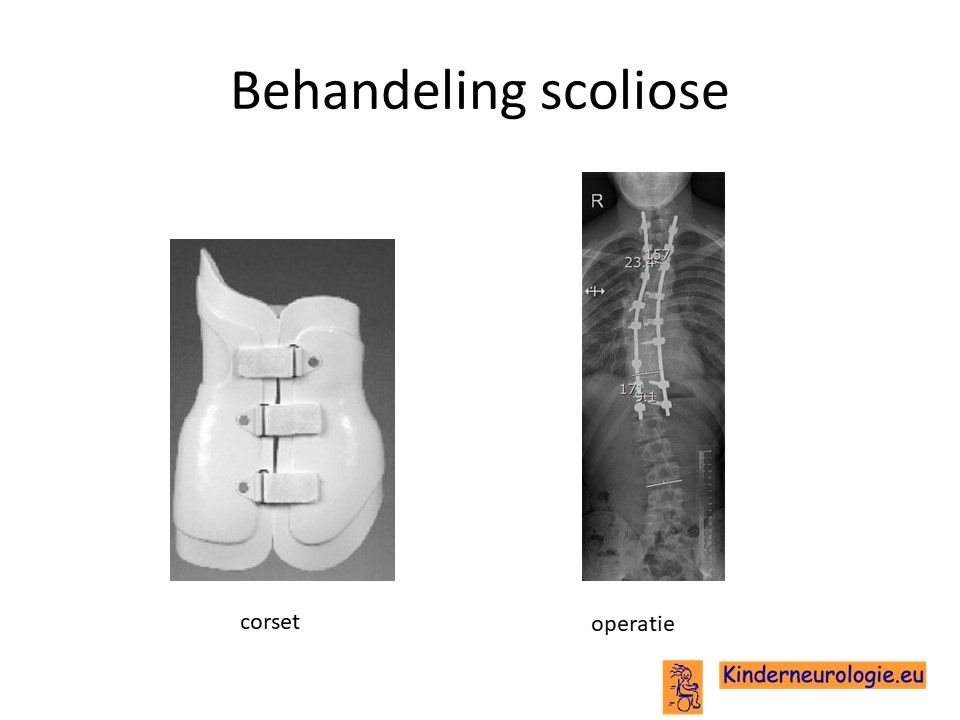
Scoliose
Lichte vormen van verkromming van de wervelkolom kunnen worden behandeld met ene gipscorset om verdergaande verkromming van de wervelkolom te voorkomen. Wanneer een gipscorset onvoldoende effect heeft, kan een operatie nodig zijn waarbij de wervels vastgezet. Deze behandeling wordt uitgevoerd door een orthopeed. Het zal van de conditie van een kind afhangen of meerwaarde te verwachten is van deze zware operatie.
Narcose
Het is belangrijk dat de anesthesist op de hoogte is van deze ziekte bij het kind. Bepaalde middelen die tijdens een narcose gebuikt kunnen worden, moeten met voorzichtigheid worden gebruikt omdat ze kans op rhabdomyolyse vergroten. Tijdens een langer durende operatie moet de anesthesist alert zijn op tekenen die wijzen op het ontstaan van rhabdomyolyse.

Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen).
Melatonine
Wanneer inslapen erg moeilijk is kan het medicijn melatonine helpen om het inslapen beter te laten verlopen. Ook kan dit zorgen voor een algeheel beter slaappatroon gedurende de hele nacht.
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is.

Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het TANGO2 syndroom.
Wat is de prognose van het TANGO2 syndroom?
Toename problemen
De meeste kinderen met het TANGO2-syndroom krijgen naast aanvallen, ook tussen de aanvallen in geleidelijk aan steeds meer problemen. Bij kinderen die op jonge leeftijd hun eerste klachten krijgen, ontstaan vaak in een hoger tempo nieuwe problemen dan bij kinderen die pas op latere leeftijd hun eerste klachten krijgen.
Door toename van problemen worden kinderen en volwassenen met deze aandoening in toenemende mate afhankelijk van anderen voor de dagelijkse zorg.
Levensverwachting
De levensverwachting van kinderen en volwassenen met het TANGO2 syndroom hangt sterk samen met de klachten die worden veroorzaakt door het TANGO2 syndroom. Kinderen die al op jonge leeftijd hun eerste klachten krijgen en vaak aanvallen hebben, hebben meestal een meer beperkte levensverwachting dan kinderen die pas op latere leeftijd hun eerste klachten krijgen en weinig aanvallen hebben.
Een deel van de kinderen overlijdt op kinderleeftijd als gevolg van ernstige hartritmestoornissen, hartfalen of nierfalen als gevolg van rhadomyolyse.
Er zijn inmiddels volwassenen bekend met deze aandoening.
Kinderen
Het is nog niet bekend of er volwassenen zijn met het TANGO2-syndroom die zelf kinderen gekregen hebben. Op zich zouden deze kinderen nauwelijks een verhoogde kans hebben om zelf het TANGO2 syndroom te krijgen. Dit zou alleen het geval zijn in de volwassene met het TANGO2 syndroom kinderen zouden krijgen met een partner die zelf drager is van een foutje in het TANGO2-gen of kinderen krijgt met een persoon die ook het TANGO2-syndroom heeft. Die kans is heel klein.
Hebben broertjes en zusjes ook een verhoogde kans om ook het TANGO2 syndroom te krijgen?
Het TANGO2 syndroom wordt veroorzaakt door een fout in het erfelijke materiaal van het 22e-chromosoom. Vaak zijn beide ouders drager van een foutje op het 22e chromosoom en hebben ze zelf ook een chromosoom 22 zonder fout.
Broertjes en zusjes van kinderen met het TANGO2 syndroom hebben 25% kans om ook het TANGO2 syndroom te krijgen.
Een klinisch geneticus kan hier meer informatie over geven.

Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van het TANGO2 syndroom, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).
Preïmplantatie Genetische Diagnostiek (PGD)
Stellen die eerder een kindje hebben gehad met TANGO2 syndroom kunnen naast prenatale diagnostiek ook in aanmerking voor preïmplantatie genetische diagnostiek(PGD.) Bij PGD wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van het TANGO2 syndroom. Alleen embryo’s zonder de aanleg voor TANGO2 syndroom, komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgdnederland.nl.
Wilt u dit document printen dan kunt u hiervoor de printbutton bovenaan de pagina gebruiken
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links
www.stofwisselingsziekten.nl
(Nederlandse vereniging van stofwisselingsziekten)
Referenties
- Bi-allelic Truncating Mutations in TANGO2 Cause Infancy-Onset Recurrent Metabolic Crises with Encephalocardiomyopathy. Kremer LS, Distelmaier F, Alhaddad B, Hempel M, Iuso A, Küpper C, Mühlhausen C, Kovacs-Nagy R, Satanovskij R, Graf E, Berutti R, Eckstein G, Durbin R, Sauer S, Hoffmann GF, Strom TM, Santer R, Meitinger T, Klopstock T, Prokisch H, Haack TB. Am J Hum Genet. 2016;98:358-62.
- Recurrent Muscle Weakness with Rhabdomyolysis, Metabolic Crises, and Cardiac Arrhythmia Due to Bi-allelic TANGO2 Mutations. Lalani SR, Liu P, Rosenfeld JA, Watkin LB, Chiang T, Leduc MS, Zhu W, Ding Y, Pan S, Vetrini F, Miyake CY, Shinawi M, Gambin T, Eldomery MK, Akdemir ZH, Emrick L, Wilnai Y, Schelley S, Koenig MK, Memon N, Farach LS, Coe BP, Azamian M, Hernandez P, Zapata G, Jhangiani SN, Muzny DM, Lotze T, Clark G, Wilfong A, Northrup H, Adesina A, Bacino CA, Scaglia F, Bonnen PE, Crosson J, Duis J, Maegawa GH, Coman D, Inwood A, McGill J, Boerwinkle E, Graham B, Beaudet A, Eng CM, Hanchard NA, Xia F, Orange JS, Gibbs RA, Lupski JR, Yang Y. Am J Hum Genet. 2016;98:347-57
Laatst bijgewerkt 6 januari 2019 voorheen: 19 september 2018
Auteur: JH Schieving
