Wat is het PRELDS syndroom?
Het PRELDS syndroom is een erfelijke aangeboren aandoening waarbij kinderen een ontwikkelingsachterstand hebben, problemen met het leren praten vaak in combinatie met epilepsie.
Hoe wordt het PRELDS syndroom ook wel genoemd?
PRELDS is een afkorting van de Engelse woorden psychomotor retardation, epilepsy, language disability syndrome. Psychomotor retardation betekent ontwikkelingsachterstand. Epilepsy geeft aan dat kinderen met deze aandoening last hebben van epilepsieaanvallen. Language Disability geeft aan dat het voor kinderen met dit syndroom moeilijk is om te leren praten. Syndroom is een combinatie van kenmerken die vaak gezamenlijk voorkomen.
Vaak wordt er gesproken van PRELDS syndroom, hoewel de S in PRELDS al staat voor syndroom. Er kan dus ook alleen van PRELDS gesproken worden.
EIEE38
Het PRELDS-syndroom staat ook bekend onder de naam EIEE38. EIEE staat voor Early Infantile Epileptic Encephalopathy. Dit is een groep aandoeningen waarbij kinderen al op jonge leeftijd (early infantile) last krijgen van epilepsieaanvallen die zorgen dat de ontwikkeling van deze kinderen langzamer verloopt dan die van kinderen zonder epilepsie. Er bestaan veel verschillende aandoeningen die allemaal kunnen zorgen dat deze vorm van epilepsie op jonge leeftijd ontstaan, vandaar de toevoeging 38. Op deze manier kan onderscheid gemaakt worden tussen de verschillende vormen van EIEE.
MRD38
Ook wordt de term MRD38-syndroom wel gebruikt. De letters MR staan voor mentale retardatie een ander woord voor een ontwikkelingsachterstand. De D staat voor dominant en geeft aan dat een fout op een van twee gelijke chromosomen al voldoende is om deze aandoening te krijgen. Er bestaan zeer veel MRD-syndromen. Dit syndroom is als 38e beschreven vandaar de toevoeging 38. Omdat de namen van alle MRD-syndromen veel op elkaar lijken, wordt er tegenwoordig voor gekozen om deze naam te vervangen door een andere syndroomnaam.
EEF1A2-epilepsie
De derde naam die gebruikt wordt is EEF1A2-epilepsie. EEF1A2 is de plaats in het erfelijk materiaal waar kinderen met dit syndroom een fout hebben. Daardoor is meteen voor iedereen duidelijk met welke fout in het erfelijk materiaal we hier te maken hebben. Omdat veel kinderen met dit syndroom epilepsie hebben, is het woord epilepsie toegevoegd. Echter niet alle kinderen met dit syndroom hebben epilepsie. Daarnaast vinden veel ouders dit een moeilijk uitspreekbare naam.
Hoe vaak komt PRELDS syndroom voor?
Het is niet goed bekend hoe vaak het PRELDS syndroom voorkomt bij kinderen. Geschat wordt dat het bij minder dan één op de 100.000 mensen voorkomt in Nederland. Waarschijnlijk is bij een deel van de kinderen die het PRELDS syndroom heeft, de juiste diagnose niet gesteld, omdat de diagnose niet herkend is. Dankzij nieuwe genetische technieken zal het gemakkelijker worden om de juiste diagnose te stellen, dan pas zal ook bekend worden hoe vaak het PRELDS syndroom voorkomt bij kinderen.
Het PRELDS syndroom komt zowel bij jongens als bij meisjes voor.

Bij wie komt het PRELDS syndroom voor?
Het PRELDS syndroom is al voor de geboorte aanwezig. Vaak ontstaan de eerste epilepsieaanvallen als in het eerste levensjaar. Vaak duurt het nog enige tijd voordat de juiste diagnose gesteld wordt. Dankzij de vooruitgang in genetische technieken lukt het wel steeds sneller om de juiste diagnose te stellen.
Wat is de oorzaak van het PRELDS syndroom?
Fout in erfelijk materiaal
PRELDS syndroom wordt veroorzaakt door een fout in het erfelijk materiaal van chromosoom 20. Dit erfelijk materiaal wordt DNA genoemd. De plaats van de fout in het erfelijk materiaal wordt het EEF1A2-gen genoemd.
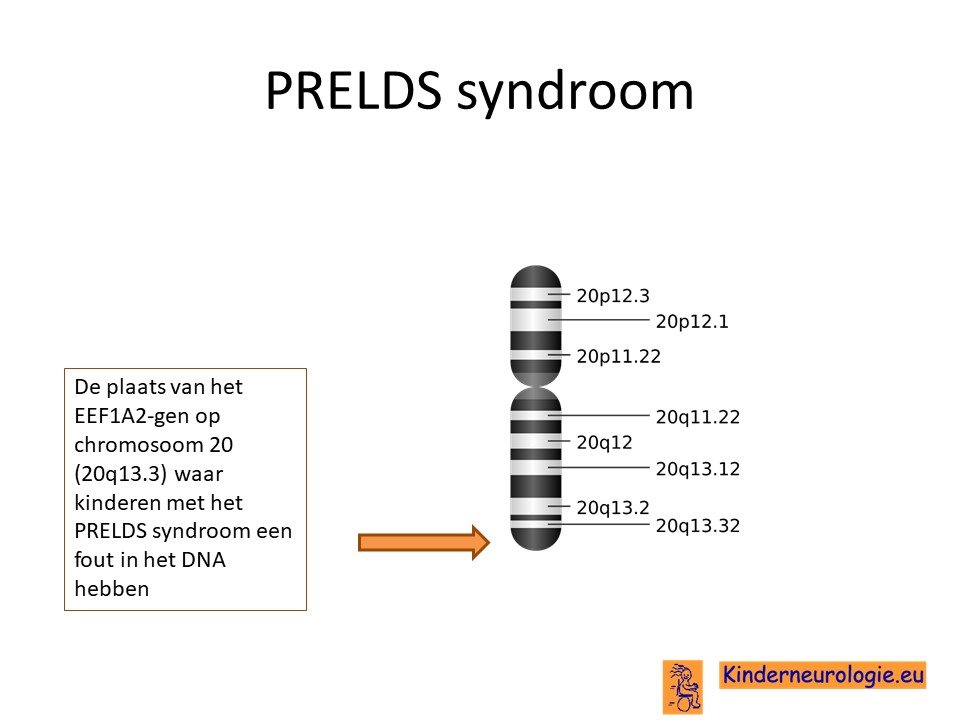
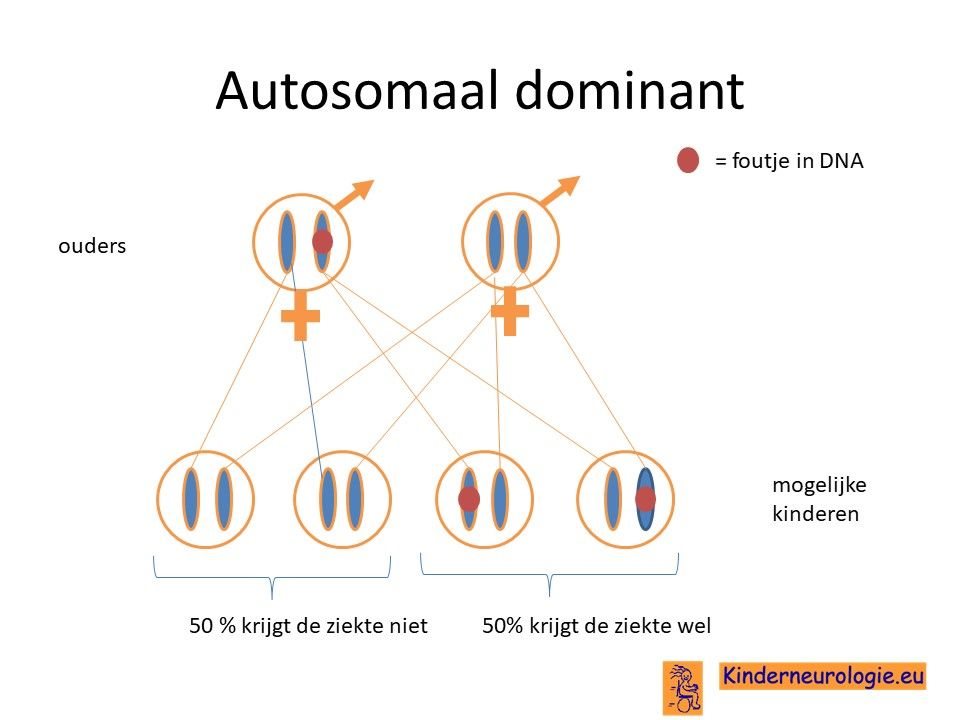
Autosomaal dominant
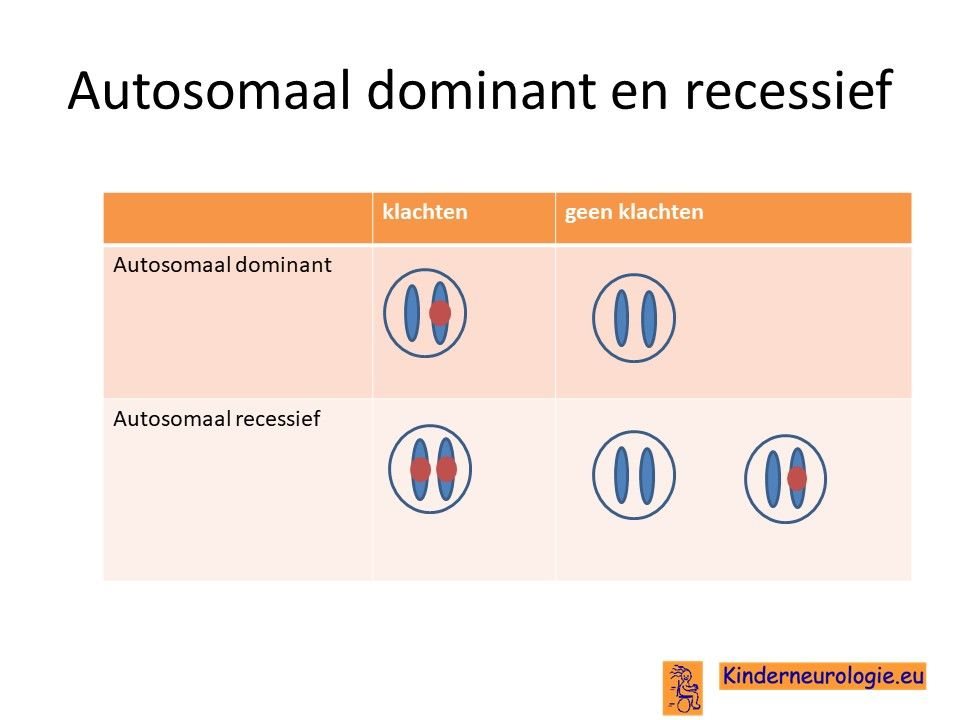
De fout in het EEF1A-gen wordt een zogenaamd autosomaal dominant fout genoemd. Dat wil zeggen dat een fout op een van de twee chromosomen die een kind heeft in het EEF1A2-gen heeft, al voldoende is om de aandoening te krijgen. Dit in tegenstelling tot een autosomaal recessieve fout waarbij kinderen pas klachten krijgen wanneer beide chromosomen een fout bevatten. Dokters noemen een fout in het DNA een mutatie.
Bij het kind zelf ontstaan
Bij het merendeel van de kinderen met het PRELDS syndroom is de fout bij het kind zelf ontstaan bij de bevruchting van de eicel door de zaadcel. Dit wordt ook wel de novo, nieuw bij het kind ontstaan genoemd.
Geërfd van een ouder
In theorie zou een klein deel van de kinderen de fout in het EEF1A2-gen geërfd kunnen hebben van een ouder die zelf ook een fout in dat gen heeft. Deze ouder heeft dan of zelf ook dit syndroom of er is bij de ouder sprake van mocaïsisme. Dit houdt in dat deze ouder de fout in een deel van de lichaamscellen (waaronder de eicel of de zaadcel) heeft zitten, zonder dat deze fout op andere plaatsen in het lichaam voorkomt.
Afwijkend eiwit
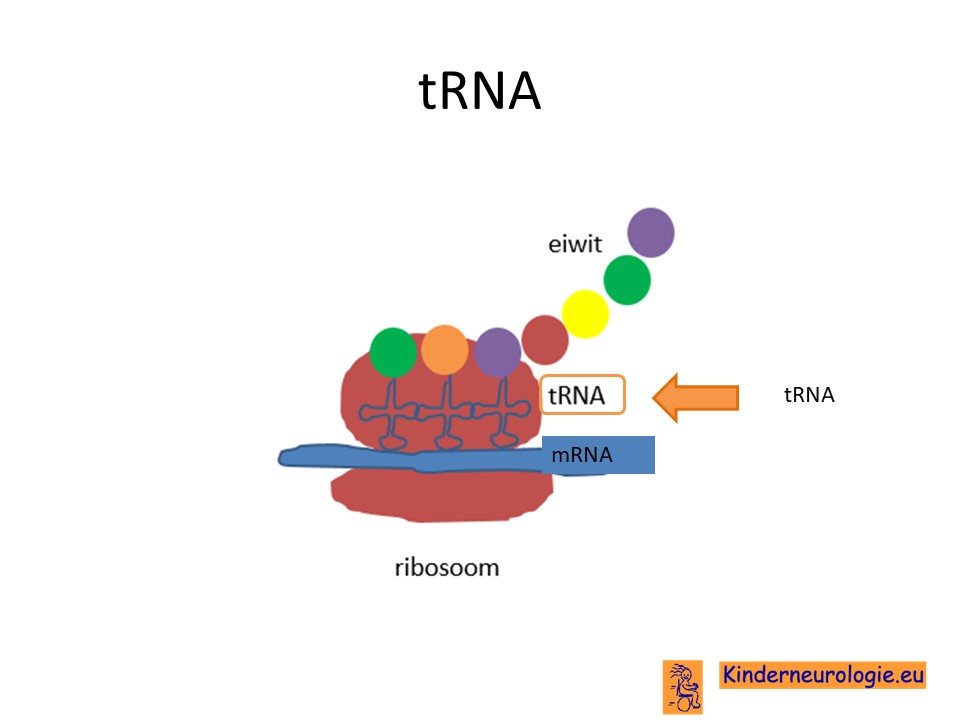
Als gevolg van de fout in het DNA wordt een belangrijk eiwit niet goed aangemaakt. Dit eiwit heet Eukaryotic translation Elongation Factor 1 Alpha-2. Dit wordt afgekort tot EEF1A2. Dit eiwit speelt een belangrijk rol bij de aanmaak van allerlei andere eiwitten in het lichaam. Dit eiwit zorgt er voor dat het recept waarin staat hoe een eiwit opgebouwd moet worden (zogenaamd tRNA) vervoerd wordt naar het onderdeel van de cel (ribosoom) waar eiwitten gemaakt worden. Het EEF1A2-eiwit komt vooral in zenuwcellen en in spiercellen voor. Door het ontbreken van voldoende werkend EEF1A2 worden allerlei belangrijke eiwitten die nodig zijn voor een goede aanleg en werking van de hersenen niet aangemaakt. Hierdoor raakt de werking van de hersenen verstoord waardoor de ontwikkeling van kinderen anders verloopt en gemakkelijk epilepsieaanvallen ontstaan. Doordat belangrijke eiwitten in de spieren niet worden aangemaakt hebben kinderen met dit syndroom een lagere spierspanning en minder spierkracht.
Wat zijn de symptomen van PRELDS syndroom?
Grote variatie
De symptomen die voorkomen bij PRELDS syndroom kunnen sterk uiteenlopen. Sommige kinderen hebben alle verschijnselen, andere maar enkele. Het valt vooraf niet te voorspellen hoeveel en welke symptomen kinderen zullen krijgen. Omdat dit syndroom nog vrij nieuw is, zullen vooral kinderen met veel en ernstige symptomen met dit syndroom bekend zijn. Het is goed mogelijk dat in de toekomst kinderen met veel mildere vormen van dit syndroom ontdekt worden.

Epilepsie
Vaak krijgen kinderen met het PRELDS-syndroom al vanaf jonge leeftijd last van epilepsie aanvallen. Soms ontstaan deze aanvallen al op de babyleeftijd, maar het kan ook zijn dat de aanvallen pas op de peuter of dreumesleeftijd voor het eerst ontstaan. Dit maakt uit, hoe de epilepsieaanvallen eruit zien. Epilepsie bij jonge baby’s is vaak weinig opvallend, er zijn kleine schokjes te zien (myoclonieën), telkens terugkerende bewegingen, verstijven van een arm of been, het wegdraaien van de ogen of het stoppen met de ademhaling (apneu). Bij baby’s van een aantal maanden kunnen zogenaamde salaamkrampen voorkomen. Dit zijn aanvallen waarbij de armen en benen plotseling een buigende of strekkende beweging maken die een aantal keren achter elkaar voorkomen. Vaak moeten baby’s huilen van deze plotselinge aanvallen. Bij peuters en kleuters kunnen ook aanvallen van algehele spierverslapping voorkomen (atone aanvallen) of algehele verstijving (tonische aanvallen).
De epilepsie is vaak moeilijk behandelbaar. Het is vaak niet haalbaar om te zorgen dat kinderen helemaal geen last meer hebben van epilepsieaanvallen.
Ontwikkelingsachterstand
Rond het moment waarop de epilepsieaanvallen ontstaan, gaat de ontwikkeling vertragen of stil staan. Kinderen leren dan niet of heel moeilijk nieuwe vaardigheden meer aan. Omdat de epilepsie vaak al op jonge leeftijd ontstaat, heeft dit vaak grote gevolgen voor de ontwikkeling. Het kost kinderen met dit syndroom veel moeite om te leren zitten, staan en lopen. Een deel van de kinderen is in staat om zelf te kunnen lopen, voor een ander deel van de kinderen is dit alleen met ondersteuning of helemaal niet haalbaar.
Kinderen waarbij de epilepsie pas op de peuter- of kleuterleeftijd ontstaat, hebben de ontwikkelingsstappen die daarvoor plaats vinden wel kunnen doormaken zonder gehinderd te worden door de epilepsie. Deze kinderen zijn wel in staat om zelfstandig te lopen. Maar ook bij hen valt op dat de vooruitgang in ontwikkeling rondom het ontstaan van de epilepsieaanvallen veel trager gaat verlopen.
Problemen met praten
Het is voor kinderen met het PRELDS-syndroom heel moeilijk om te leren praten. Voor kinderen waarbij de epilepsie al op de babyleeftijd ontstaat, is het vaak niet haalbaar om woorden te leren spreken. Kinderen waarbij de epilepsie op wat latere leeftijd ontstaat zijn vaak wel in staat om een aantal losse woorden te kunnen spreken. Een deel van de kinderen is in staat om korte zinnen van enkele woorden te maken. Kinderen die al konden praten op moment dat de eerste epilepsieaanvallen ontstaan, kunnen het spreken weer verleren als gevolg van het hebben van de epilepsie. Zij zijn vaak wel in staat om nieuwe woorden te leren, maar dit kost wel veel tijd en moeite. Het begrijpen van wat anderen zeggen gaat kinderen met dit syndroom beter af dan het zelf praten.
Problemen met leren
Kinderen met het PRELDS syndroom hebben vaak grote problemen met leren. Het leren van nieuwe vaardigheden kost veel tijd en heeft veel herhaling nodig. Het regulier onderwijs is voor de kinderen tot nu toe bekend met dit syndroom niet haalbaar, vaak gaan kinderen naar speciaal onderwijs waar een op maat gemaakt programma wordt gemaakt. Frequent voorkomende epilepsieaanvallen verstoren de mogelijkheden om te kunnen leren.
Lagere spierspanning
Rondom het tijdstip waarop de epilepsie ontstaat, valt vaak op dat de spierspanning van kinderen met dit syndroom lager wordt. Kinderen voelen slapper aan, gewrichten kunnen gemakkelijk overstrekt worden. De lage spierspanning maakt het overeind houden van het hoofd heel moeilijk. Kinderen laten het hoofd gemakkelijk hangen. Ook zitten en staan is moeilijker door de lagere spierspanning.
Spierkracht
Kinderen met dit syndroom hebben vaak weinig kracht in hun spieren.
Problemen met de balans
Naast de lage spierspanning hebben kinderen met het PRELDS-syndroom ook moeite met het bewaren van de balans. Hierdoor vallen kinderen gemakkelijker om wanneer zij staan of zitten. Kinderen die kunnen lopen, zetten hun voeten vaak verder uit elkaar om de balans te bewaren.
Overtollige bewegingen
Een deel van de kinderen met dit syndroom maakt overtollige bewegingen met hun armen en benen. Verschillende bewegingen zijn mogelijk, grote langzame bewegingen (atethotische bewegingen), kleine sierlijke bewegingen (chorea) of weggooiende bewegingen (ballistische bewegingen). Ook een vreemde stand van armen, benen, nek en romp kunnen voorkomen (dystonie). Het maken van deze bewegingen kost energie, waardoor kinderen sneller vermoeid zijn.
Autistiforme kenmerken
Kinderen met het PRELDS syndroom hebben vaker autistiforme kenmerken. Ze zijn meer op zichzelf en hebben niet zo’n behoefte aan contact met andere mensen. Het maken van oogcontact vinden kinderen vaak moeilijk.
Kinderen met autistiforme kenmerken houden vaak van een vaste voorspelbare structuur in de dag. Zij vinden het lastig wanneer hiervan wordt afgeweken. Ook onverwachte gebeurtenissen zijn moeilijk. Kinderen kunnen door onverwachte gebeurtenissen heel boos of juist heel verdrietig worden, omdat ze niet goed weten hoe ze hier mee om moeten gaan.
Ook hebben kinderen vaak voorkeur voor bepaald speelgoed waar ze zich heel lang mee kunnen vermaken.
Problemen met slapen
Kinderen met het PRELDS syndroom hebben vaak problemen met slapen. Een deel van de kinderen heeft moeite met in slaap vallen. Vaak slapen kinderen licht en worden gemakkelijk weer wakker van geluiden in de omgeving. Wanneer kinderen wakker worden in de nacht, is het voor hen vaak moeilijk om weer in slaap te vallen. Vaak worden kinderen met dit syndroom vroeg in de ochtend wakker. De slaap kan ook verstoord raken door nachtelijke epilepsieaanvallen, het is goed hier alert op te zijn.
Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.
Kinderen met het PRELDS syndroom hebben een klein hoofd. De ogen kunnen diep liggen, naast de ogen kan een extra huidplooi zichtbaar zijn. De ogen kunnen in de richting van de oren omlaag lopen. De neusbrug is vaak diep. De bovenlip kan een vorm hebben die ook wel tentvorm wordt genoemd. De onderlip kan naar buiten gekruld zijn. De oren kunnen wat lager op het hoofd staan dan gebruikelijk.
Kleiner hoofd
Na het ontstaan van de epilepsieaanvallen valt vaak op dat het hoofd minder hard groeit dan normaal is voor de leeftijd. Het hoofd blijft klein. In de groeicurve groeit het hoofd niet meer mee met de lijntjes, maar gaat het lijntje omlaag afbuigen. Dit wordt secundaire microcefalie genoemd.
Problemen met zien
Slechtziendheid komt vaker voor bij kinderen met dit syndroom. Dit wordt ook wel cerebrale visusstoornis genoemd. De hersenen verwerken de signalen van de ogen niet goed, waardoor kinderen slechtziend zijn.
Problemen met slikken
Kinderen met het PRELDS syndroom kunnen problemen met slikken hebben. Zij verslikken zich in drinken of eten en moeten dan hoesten tijdens het eten of drinken. Dit kan gevaarlijk zijn, omdat er tijdens verslikken eten of drinken in de longen terecht kan komen, waardoor een longontsteking kan ontstaan. Het slikken kan dusdanig onveilig zijn dat kinderen sondevoeding nodig hebben om voldoende voedingsstoffen binnen te krijgen.
Kwijlen
Kinderen met dit syndroom hebben gemakkelijk last van kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond, waardoor het speeksel gemakkelijk uit de mond loopt.
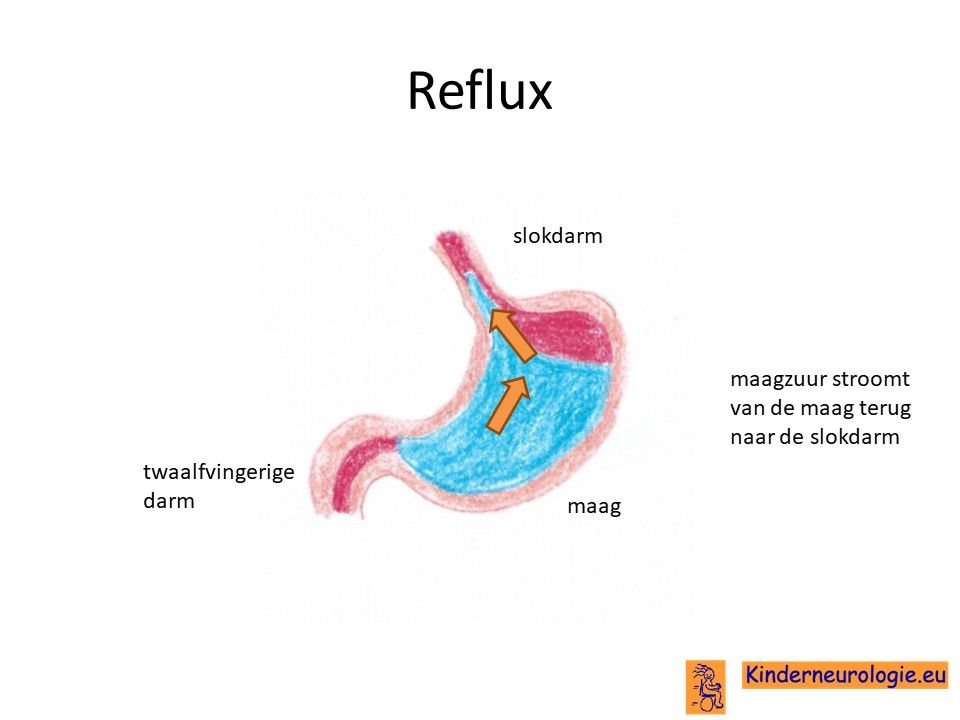
Reflux
Kinderen met dit syndroom hebben vaak last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Door het zuur kan de slokdarm geïrriteerd en ontstoken raken. Wanneer dit niet tijdige ontdekt en behandeld wordt, kan dit zorgen voor het spuug met daarin bloedsliertjes.
Verstopping van de darmen
Verstopping van de darmen komt vaak voor bij kinderen met dit syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen. Dit kan buikpijnklachten geven.
Zindelijkheid
Zindelijk worden is erg moeilijk voor kinderen met dit syndroom. Kinderen die niet in staat zijn om zelfstandig te lopen worden vaak niet zindelijk.

Scoliose
Een deel van de kinderen krijgt een zijwaartse verkromming van de wervelkolom. Een dergelijke verkromming wordt scoliose genoemd. Een milde scoliose geeft meestal geen klachten, toename van de scoliose kan zorgen voor problemen met zitten en staan en zorgen dat bepaalde organen zoals de longen in de verdrukking komen.
Vatbaarder voor infecties
Kinderen met dit syndroom zijn vatbaarder voor het krijgen van infecties. Luchtweginfecties komen vaker voor bij kinderen met dit syndroom.
Vermoeidheid
Kinderen met het PRELDS syndroom zijn vaak sneller vermoeid dan andere kinderen. Dit komt dat zij vaak meer tijd nodig hebben om alle informatie om hen heen te verwerken. Ook kosten de epilepsieaanvallen vaak veel energie. Daarnaast zorgt de lagere spierspanning er voor dat kinderen meer energie moeten steken in het stabiel houden van hun gewrichten. Dit kost allemaal energie en energie kan maar een keer worden uitgegeven.
Hoe wordt de diagnose PRELDS syndroom gesteld?
Verhaal en onderzoek
Aan de hand van het verhaal van een kind met epilepsie en een ontwikkelingsachterstand kan worden vermoed dat er sprake is van een syndroom. Er bestaan veel syndromen die allemaal deze combinatie aan problemen kunnen veroorzaken. Er zal aanvullend onderzoek nodig zijn om de juiste diagnose te stellen.
DNA-onderzoek
Door middel van bloedonderzoek kan gekeken worden of een fout in het erfelijk materiaal (het DNA) gevonden kan worden. Dit kan gericht gebeuren, wanneer er gedacht wordt aan het PRELDS syndroom, maar dit zal meestal niet het geval zijn.
Tegenwoordig wordt de diagnose vaak gesteld met een nieuwe genetische techniek, whole exome sequencing (WES) genoemd, die in een keer allerlei fouten in het DNA kan onderzoeken die de oorzaak zijn van een ontwikkelingsachterstand en epilepsie. Op deze manier kan de diagnose PRELDS syndroom worden gesteld zonder dat er gericht naar gezocht is.

MRI van de hersenen
Kinderen met een ontwikkelingsachterstand en epilepsie zullen een MRI scan krijgen om te kijken wat de oorzaak is van de epilepsie en de ontwikkelingsachterstand. Bij kinderen met dit syndroom kan gezien worden dat de hersenen minder goed ontwikkeld zijn dan gebruikelijk is voor de leeftijd van het kind. Deze afwijkingen zijn niet specifiek voor dit syndroom en kunnen ook bij veel andere syndromen gezien worden.
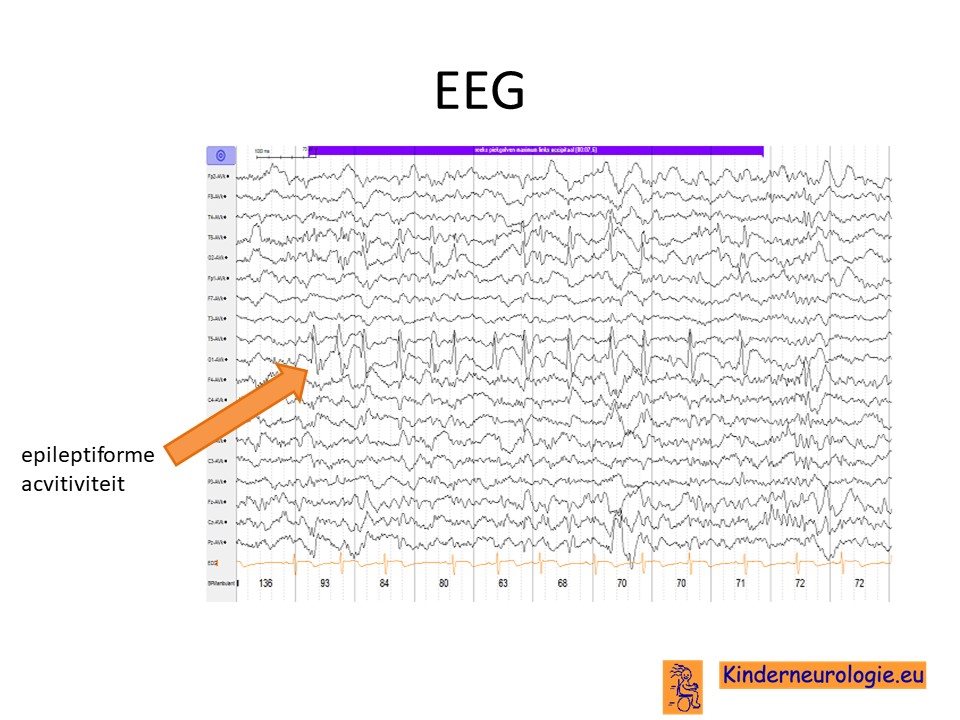
EEG
Kinderen met verdenking op epilepsieaanvallen krijgen vaak een EEG om te kijken van welk soort epilepsie er sprake is. Op het EEG worden vaak epileptiforme afwijkingen gezien. Vaak gaat het om frequent voorkomende epileptiforme afwijkingen op verschillende plaatsen in de hersenen (multifocale epilepsie). Deze afwijkingen zijn niet kenmerkend voor het PRELDS syndroom, maar kunnen bij veel andere syndromen met epilepsie ook gezien worden.
Oogarts
Wanneer er problemen of twijfels zijn over het zien, kan de oogarts beoordelen of er afwijkingen gezien worden aan de ogen.
Foto van de botten
Wanneer er sprake is van een verkromming van de wervelkolom zal vaak een foto van de botten gemaakt worden om de mate van verkromming vast te leggen en om te kijken hoe de wervels van de rug zijn aangelegd.
Dexa-scan
Door middel van een dexa-scan kan de botdichtheid van het bot worden gemeten.
Hoe wordt PRELDS syndroom behandeld?
Geen genezing
Er bestaat geen behandeling die het PRELDS syndroom kan genezen. De behandeling is er op gericht om de ontwikkeling van kinderen met PRELDS syndroom zo goed mogelijk te laten verlopen en om de epilepsieaanvallen zo veel mogelijk te voorkomen.
Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen. Meestal is het vrij moeilijk om bij kinderen met dit syndroom de epilepsieaanvallen onder controle te krijgen. Vaak zijn combinaties van medicijnen nodig.
Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaat geen duidelijk voorkeursmedicijn voor de behandeling van epilepsie bij kinderen met dit syndroom. Medicijnen die vaak gebruikt worden zijn natriumvalproaat (Depakine ®), levetiracetam (Keppra ®), clobazam (Frisium ®), vigabatrine (Sabril®), fenobarbital (Luminal ®), perampanel (Fycompa®) en zonisamide (Zonegran®).
Er bestaan ook andere behandelingen die een goed effect kunnen hebben op de epilepsie, zoals een ketogeen dieet, een nervus vagusstimulator, of een behandeling met methylprednisolon. Ook een combinatie van deze behandelingen met medicijnen die epilepsie onderdrukken is goed mogelijk.

Fysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kind zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt.
Een kinderfysiotherapeut kan kinderen helpen hoe zij zich zo goed mogelijk kunnen bewegen ondanks de problemen die zij met bewegen hebben. Ook probeert de fysiotherapeut er voor te zorgen dat kinderen geen vergroeiing van hun gewrichten krijgen omdat ze zelf onvoldoende bewegen.
Wanneer er bij kinderen die kunnen lopen, problemen zijn met het bewaren van de balans dan kan een wandelstok, kruk, looprekje of rollator helpen om de balans wel te kunnen bewaren. Een fysiotherapeut kan advies geven, welk hulpmiddel het beste gebruikt kan worden.

Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Sommige kinderen hebben baat bij een speciale speen (special need speen) waardoor het drinken uit de fles beter verloopt. Moeders kunnen borstvoeding kolven, zodat kinderen op deze manier toch borstvoeding als voeding kunnen krijgen via de fles.
Ook kan de logopediste helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze nog geen woorden kunnen gebruiken. Sommige kinderen hebben baat bij een spraakcomputer.

Ergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. Ook kan de ergotherapeut advies geven over materialen die de ontwikkeling van een kind kunnen stimuleren.
Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy, een rolstoel, steunzolen of aangepaste schoenen.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later op dezelfde manier onderwijs te gaan volgen.
School
De meeste kinderen met dit syndroom volgen speciaal onderwijs uit cluster 3. De klassen zijn hier kleiner, er kan een programma op maat gemaakt worden. Daarnaast is het mogelijk om op school ook therapie te krijgen. Een deel van de kinderen met dit syndroom is niet leerbaar en gaat naar een dagcentrum toe.
Orthopedagoog
Een orthopedagoog kan ouders tips en adviezen geven hoe om gaan met problemen met bijvoorbeeld boos worden of contact maken met andere kinderen.
Kinder- en jeugdpsychiater
Een kinder- en jeugdpsychiater kan advies geven hoe om te gaan met gedragsproblemen zoals autisme. Soms is het nodig om gedragsregulerende medicatie zoals risperidon of aripiprazol voor prikkelovergevoeligheid te geven.
VISIO/Bartimeus
VISIO en Bartimeus zijn instellingen die kinderen en volwassenen die slechtziend of blind zijn begeleiden Zij kunnen vaak tips hebben hoe kinderen die slecht kunnen zien het best kunnen spelen of benaderd kunnen worden.
Behandeling overtollige bewegingen
Het is vaak lastig om te voorkomen dat kinderen overtollige bewegingen maken. Wanneer kinderen er niet te veel last van hebben, is het vaak beter om geen behandeling met medicijnen hiervoor te geven. Kinderen die hinder hebben van deze overtollige bewegingen kunnen behandeld worden met tetrabenazine (Tetmodis®) of clonazepam (Rivotril®).
Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine, omeprazol of esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen. Dit wordt een Nissen-operatie genoemd.
Kwijlen
Kwijlen kan verminderen door kinderen er bewust van te maken dat ze hun speeksel moeten doorslikken. Ook kunnen oefeningen waarbij geoefend wordt om de mond te sluiten helpen.
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie nodig zijn om er voor zorgen dat kinderen minder kwijlen. Per kind zullen de voor- en nadelen van elke behandeling moeten worden afgewogen.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

Sondevoeding
Veel kinderen met dit syndroom hebben moeite met het drinken van voeding uit de borst of uit de fles. Daarom is het vaak nodig om kinderen voeding via een sonde te gaan geven, zodat kinderen wel voldoende voeding binnen krijgen om te groeien. De sonde loopt via de neus en de keel naar de maag toe. Wanneer langere tijd een sonde nodig is, kan er voor gekozen worden om door middel van een kleine operatie een sonde via de buikwand rechtstreeks in de maag aan te brengen. Zo’n sonde wordt een PEG-sonde genoemd. Later kan deze vervangen worden door een zogenaamde mickeybutton.
Scoliose
De mate van zijwaartse kromming van de wervelkolom moet goed in de gaten gehouden worden. Wanneer de kromming te erg wordt, kan dit problemen geven voor het goed kunnen staan en zitten en de ademhaling beïnvloeden. Wanneer de verkromming te erg wordt, kan verdere verkromming tegengegaan worden door een korset. Indien een korset onvoldoende werkt, is soms een operatie nodig waarbij de wervelkolom wordt vastgezet zodat de verkromming niet meer toe zal kunnen nemen.
Verbeteren botdichtheid
Dagelijks bewegen tijdens daglicht helpt om de botdichtheid te verbeteren. Ook is het belangrijk om voldoende calciumhoudende producten te eten en gezonde vetten om zelf voldoende vitamine D aan te maken. Wanneer dit niet voldoende is wordt geadviseerd om dagelijks 400IE vitamine D te geven en 500 mg calcium. Soms is het nodig om zogenaamde bisfosfonaten te geven om de botdichtheid te verbeteren.

Tandarts
Er bestaan speciale tandartsen die zich gespecialiseerd hebben in de tandheelkundige zorg van kinderen met een ontwikkelingsachterstand omdat dit vaak speciale aanpak en extra tijd vraagt. De tandarts bekijkt of een fluor behandeling nodig is om gaatjes in de tanden en kiezen te voorkomen.
Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen).
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat hun kind een syndroom heeft en de onzekerheden die daarbij horen.

Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het PRELDS syndroom.
Wat is de prognose van kinderen met PRELDS syndroom?
Blijvende problemen
Kinderen die een ontwikkelingsachterstand hebben als gevolg van het PRELDS syndroom, blijven deze problemen vaak houden op volwassen leeftijd. Jong volwassenen kunnen dan de hulp van anderen nodig hebben om te kunnen functioneren
Levensverwachting
Er is weinig bekend over volwassenen met het PRELDS syndroom. Een moeilijk behandelbare vorm van epilepsie kan van invloed zijn op de levensverwachting.
Kinderen krijgen
De meeste volwassenen met PRELDS syndroom zullen zelf dusdanig beperkingen hebben dat zij geen kinderen zullen krijgen. Wellicht worden in de toekomst kinderen en volwassenen ontdekt die een mildere vorm van het PRELDS syndroom hebben en wel kinderen krijgen. Deze kinderen hebben 50% kans om zelf ook het PRELDS syndroom te krijgen. Of deze kinderen evenveel, minder of meer symptomen zullen krijgen dan hun ouder valt van te voren niet te voorspellen.
Hebben broertjes of zusjes ook kans PRELDS syndroom te krijgen?
Erfelijke ziekte
Het PRELDS syndroom wordt veroorzaakt door een fout in het erfelijke materiaal. Meestal is het foutje bij het kind zelf ontstaan. De kans is dan erg klein dat een broertje of zusjes ook zelf het PRELDS syndroom krijgt. Dit zou alleen kunnen wanneer het foutje bij de vader in de zaadcellen of bij de moeder in de eicellen zit zonder dat zij dit in de andere lichaamscellen hebben. De kans hierop is 1-2%.
Een klinisch geneticus kan hier meer informatie over geven.
Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van het PRELDS syndroom, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). Meer informatie over prenatale diagnostiek is te vinden op de website: www.npdn.nl.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links
https://eef1a2epilepsy.wordpress.com/
(Engelstalige website over EEF1A2-epilepsie)
Referenties
- The role of translation elongation factor eEF1 subunits in neurodevelopmental disorders.McLachlan F, Sires AM, Abbott CM. Hum Mutat. 2019;40:131-141
- Targeted sequencing of 351 candidate genes for epileptic encephalopathy in a large cohort of patients. de Kovel CG, Brilstra EH, van Kempen MJ, Van't Slot R, Nijman IJ, Afawi Z, De Jonghe P, Djémié T, Guerrini R, Hardies K, Helbig I, Hendrickx R, Kanaan M, Kramer U, Lehesjoki AE, Lemke JR, Marini C, Mei D, Møller RS, Pendziwiat M, Stamberger H, Suls A, Weckhuysen S; EuroEPINOMICS RES Consortium, Koeleman BP. Mol Genet Genomic Med. 2016;4:568-80
- De novo EEF1A2 mutations in patients with characteristic facial features, intellectual disability, autistic behaviors and epilepsy. Nakajima J, Okamoto N, Tohyama J, Kato M, Arai H, Funahashi O, Tsurusaki Y, Nakashima M, Kawashima H, Saitsu H, Matsumoto N, Miyake N. Clin Genet. 2015;87:356-61
- Novel de novo EEF1A2 missense mutations causing epilepsy and intellectual disability. Lam WW, Millichap JJ, Soares DC, Chin R, McLellan A, FitzPatrick DR, Elmslie F, Lees MM, Schaefer GB; DDD study, Abbott CM. Mol Genet Genomic Med. 2016;4:465-7
Laatst bijgewerkt: 3 maart 2019
Auteur: JH Schieving
