 kinderneurologie
kinderneurologie
Wat is het Li-Fraumeni syndroom?
Het Li-Fraumeni syndroom is een erfelijke aangeboren aandoening waardoor kinderen en volwassen een verhoogde kans hebben om verschillende vormen van kanker te krijgen.
Hoe wordt het Li-Fraumeni syndroom ook wel genoemd?
Het Li-Fraumeni syndroom is genoemd naar twee artsen die dit syndroom beschreven hebben. Het wordt ook wel afgekort met de letters LFS.
Verschillende types
Omdat er inmiddels 2 verschillende fouten in het erfelijk materiaal ontdekt zijn die allemaal Li-Fraumeni syndroom kunnen veroorzaken wordt er nu onderscheid gemaakt in type 1 en type 2.
Li-Fraumeni-like syndroom
Wanneer niet in alle kenmerken van het Li-Fraumeni syndroom wordt voldaan, maar wel aan enkele en kanker duidelijk op jonge leeftijd in de familie voorkomt, wordt gesproken van het Li-Fraumeni like syndroom. Het woord like geeft aan dat het veel lijkt op het Li-Fraumeni syndroom.
Sarcoma, breast, leukemia, and adrenal gland (SBLA) syndrome
Soms wordt bovenstaande term gebruikt. Dit is een meer beschrijvende term in het Engels van de meest voorkomende tumoren bij het Li-Fraumeni syndroom. Het is echter een lange naam en daarom wordt het in praktijk niet gebruikt.
Kankerpredispositie syndroom
Het Li-Fraumeni syndroom behoort tot de zogenaamde kankerpredispositie syndromen. Dit zijn syndromen veroorzaakt door een fout in het erfelijk materiaal waardoor kinderen en volwassenen een vergrote kans hebben om kanker te krijgen. Andere kankerpredispositie syndromen zijn bijvoorbeeld het Lynch en biallelisch Lynch syndroom, neurofibromatose type 1 en het Cowden syndroom.
Hoe vaak komt het Li-Fraumeni syndroom voor bij kinderen?
Het is nog niet goed bekend hoe vaak het Li-Fraumeni syndroom bij kinderen voorkomt omdat bij lang niet alle kinderen deze diagnose gesteld zal zijn. Enerzijds omdat zij op kinderleeftijd bijvoorbeeld geen klachten hebben, anderzijds omdat er pas de laatste jaren meer aandacht is voor het stellen van dergelijke diagnosis.
Geschat wordt dat één op de 5000-20.000 kinderen drager is van het foutje in het erfelijk materiaal wat de oorzaak is van het Li-Fraumeni syndroom. Niet al deze kinderen zullen ook daadwerkelijk tijdens het leven klachten krijgen. In Nederland zijn iets meer dan 80 families met het Li-Fraumeni syndroom bekend anno 2018.

Bij wie komt het Li-Fraumeni syndroom voor?
Het Li-Fraumeni syndroom is al voor de geboorte aanwezig. Vaak komen de eerste problemen pas op oudere leeftijd en wordt dan mogelijk de diagnose gesteld. Bij een op de vijf tot zes mensen met het Li-Fraumeni syndroom ontstaat er kanker voor de leeftijd van 20 jaar. Bij een op de drie mensen bij dit syndroom voor de leeftijd van 30 jaar. Bij negen van de tien mensen is er een vorm van kanker ontstaan voor de leeftijd van 60 jaar.
Zowel jongens als meisjes kunnen het Li-Fraumeni syndroom krijgen. Meisjes en vrouwen krijgen vaak op jongere leeftijd kanker dan mannen en jongens.
Wat is de oorzaak van het Li-Fraumeni syndroom?
Fout in het erfelijk materiaal
Het Li-Fraumeni syndroom wordt veroorzaakt door een fout in het erfelijk materiaal. Inmiddels zijn er drie verschillende fouten bekend die allemaal kunnen zorgen voor het ontstaan van het Li Fraumeni syndroom. Namelijk een fout op chromosoom 17 op de plaats van het tp53 gen (type 1 LFS), een fout op chromosoom 22 op de plaats van het CHEK2-gen (type 2 LFS) en mogelijk ook een fout op chromosoom 1 waarvan de precieze plaats nog niet bekend is (type 3 LFS). Bij zeven van de tien mensen met het Li-Fraumeni syndroom wordt een fout in het TP53-gen gevonden.
Autosomaal dominant
De fout in het TP53-gen is een zogenaamd autosomaal dominante fout. Dit houdt in dat een fout op een van de twee chromosomen 17 op de plaats van het TP53-gen al voldoende is om deze aandoening te krijgen. Dit in tegenstelling tot een autosomaal recessieve fout. Daarbij ontstaan pas klachten wanneer beide chromosomen in het zelfde gen een fout bevatten.
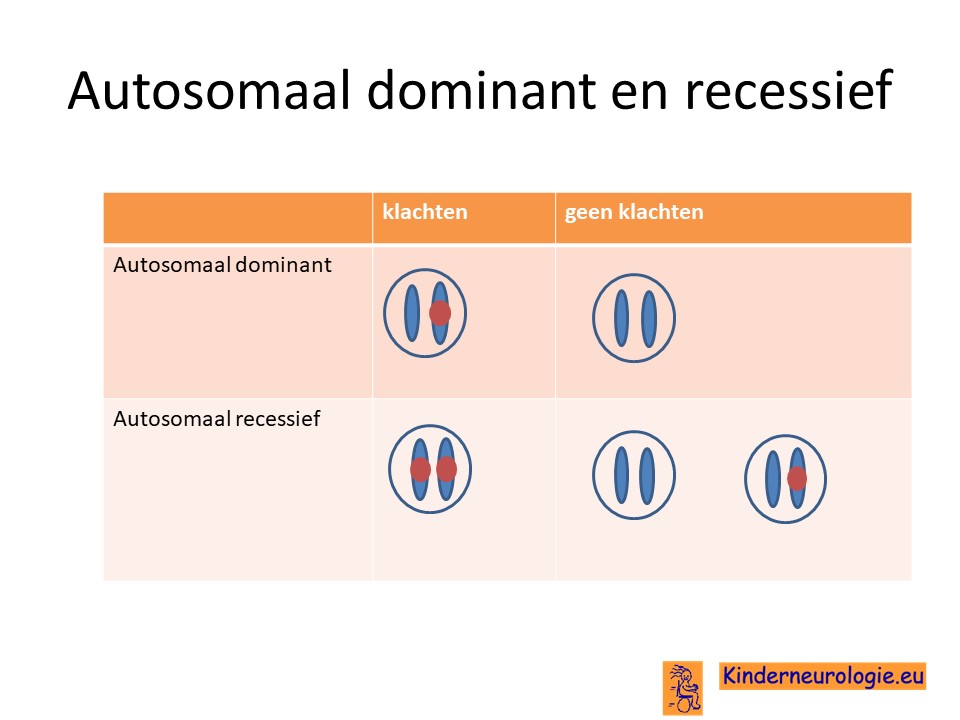
Geërfd van een ouder
Een groot deel van de kinderen heeft de fout in het TP53-gen geërfd van een ouder die zelf ook een fout in het TP53-gen heeft. Soms was dit al bekend, soms wordt dit pas ontdekt wanneer bij het kind de fout in het DNA ontdekt wordt.
Afwijkend eiwit
Als gevolg van de fout in het erfelijk materiaal werken bepaalde eiwitten niet goed. Het p53 eiwit speelt een belangrijke rol bij het afremmen van het delen van cellen. In het lichaam van een kind moeten de cellen delen, omdat het kind immers nog moet groeien. Deze deling wordt streng gecontroleerd. Wanneer de cellen de neiging krijgen om te hard te gaan delen, dan worden ze afgeremd door p53. Wanneer p53 ontbreekt door een fout in het erfelijk materiaal worden cellen die te hard gaan delen niet meer afgeremd. Wanneer deze cellen blijven delen ontstaat een tumor.
Volwassenen hoeven natuurlijk niet meer te groeien, maar ook bij volwassenen moeten cellen nog steeds delen om kapotte cellen te vervangen. Wanneer deze cellen ongeremd gaan delen en niet afgeremd worden kan ook een tumor ontstaan.
Wat zijn de symptomen van het Li-Fraumeni syndroom?
Verhoogd risico op kanker
Kinderen en volwassenen met het Li-Fraumeni syndroom hebben een verhoogde kans om bepaalde vormen van kanker te krijgen.
Borstkanker
Vrouwen met het Li-Fraumeni syndroom hebben een verhoogde kans op het krijgen van borstkanker. Geschat wordt dat deze kans ongeveer 30-40% bedraagt. Vaak ontstaat de borstkanker al op jonge leeftijd.
Sarcomen
Een ander type tumor die vaak voorkomt bij kinderen en volwassenen met het Li-Fraumeni syndroom is een wekedelen tumor of sarcoom. Dit is een tumor die uit gaat van het bot (osteosarcoom) of van bindweefsel of spieren (rhabdomyosarcoom). De kans op het ontstaan van een sarcoom wordt geschat op 15%.
Hersentumoren
Een op de tien mensen met het Li-Fraumeni syndroom krijgt een hersentumor. Verschillende soorten hersentumoren kunnen ontstaan onder andere astrocytoom, glioblastoom, medulloblastoom en choroidplexuscarcinoom.
Andere tumoren
Naast bovengenoemde tumoren bestaat er ook een verhoogde kans op het krijgen van leukemie, longtumoren, darmtumoren, bijniertumoren, neuroblastoom, melanoom, perifere nerve sheet tumor, nierkanker, eierstokkanker, alvleesklierkanker, prostaatkanker en schildklierkanker.
Meerdere tumoren
Kinderen en volwassenen met het Li-Fraumeni syndroom hebben een verhoogde kans om tijdens het leven meerdere tumoren te krijgen. Deze tumoren kunnen tegelijkertijd aanwezig zijn of na elkaar ontstaan.
Jonge leeftijd
Kenmerkend voor het Li-Fraumeni syndroom is dat deze tumoren op jongere leeftijd ontstaan dan gebruikelijk is voor het ontstaan van dit type tumor bij mensen zonder het Li-Fraumeni syndroom.
Ontwikkeling
Kinderen met het Li-Fraumeni syndroom ontwikkelen zich normaal zo lang er geen tumoren ontstaan. Het hebben van een tumor en ondergaan van behandelingen kost energie en die energie kan niet in de ontwikkeling worden gestoken, waardoor dit van invloed is op voortgang van de ontwikkeling.
Hoe wordt de diagnose Li Fraumeni syndroom gesteld?
Verhaal en onderzoek
Bij kinderen die op kinderleeftijd kanker krijgen en meerdere familieleden hebben die voor de leeftijd van 50 jaar kanker hebben gekregen, kan aan de diagnose Li-Fraumeni syndroom worden gedacht.
Omdat het Li-Fraumeni syndroom nog relatief onbekend is, zal lang niet altijd aan dit syndroom gedacht worden.
Bloedonderzoek
Wanneer er aan het Li-Fraumeni syndroom wordt gedacht, dan kan door middel van bloedonderzoek geprobeerd worden om een van de verantwoordelijke foutjes in het erfelijk materiaal op te sporen.
Wanneer er aanwijzingen zijn dat er sprake zou kunnen zijn van leukemie dan kan hier specifiek bloedonderzoek naar verricht worden.
MRI scan
Wanneer er klachten zijn die mogelijk wijzen op het voorkomen van een tumor ergens in het lichaam, dan zal vaak door middel van MRI onderzoek gekeken worden of er inderdaad sprake is van een tumor of van een andere verklaring. CT onderzoek wordt zo veel mogelijk als kan vermeden, omdat deze techniek gebruik maakt van röntgenstraling. Botweefsel is op een MRI scan niet goed te beoordelen in dat geval kan toch een CT scan gemaakt moeten worden.

Total body MRI
Er wordt bekeken of het zinvol is om kinderen en volwassenen met het Li Fraumeni syndroom jaarlijks een total body MRI te geven. Dit heeft voordelen dat het hele lichaam in een keer onderzocht kan worden. Het nadeel is het zien van afwijkingen met onbekende betekenis en de onzekerheid die dit geeft en toevalsbevinding die niets met het Li Fraumeni syndroom te maken hebben.
Hoe wordt het Li-Fraumeni syndroom behandeld?
Geen genezing
Er bestaan geen behandeling die het Li-Fraumeni syndroom kan genezen. De behandeling is er op gericht om kanker in een vroeg stadium op te sporen en te kunnen behandelen.
Controles
Kinderen met het Li-Fraumeni syndroom krijgen vaak regelmatig controles om te kijken of zij een bepaalde vorm van kanker ontwikkelen. Kinderen krijgen een keer per jaar een algeheel lichamelijk onderzoek om te kijken of er aanwijzingen zijn voor de aanwezigheid van een vorm van kanker. Wanneer een kind of volwassene klachten heeft, zal ook tussendoor gekeken worden of deze klachten zouden kunnen berusten op het ontstaan van kanker.
Vanaf de leeftijd van 20-25 jaar krijgen vrouwen een keer per jaar een MRI scan van de borsten om borstkanker vroegtijdig te kunnen opsporen. Vanaf de leeftijd van 25 jaar wordt een keer per 2-3 jaar een darmonderzoek verricht door middel van een kijkbuis onderzoek (coloscopie). Andere opties zijn een ECHO van de buik jaarlijks of een MRI van het hele lichaam.

Behandeling
Wanneer kinderen met het Li-Fraumeni syndroom kanker krijgen, worden zij op dezelfde manier hiervoor behandeld als kinderen die dezelfde vorm van kanker krijgen zonder dat er sprake is van het Li-Fraumeni syndroom. Behandelvormen die gebruikt worden voor de behandeling van kanker zijn bijvoorbeeld een operatie, medicijnen via het infuus (chemotherapie) of bestraling (radiotherapie). Er wordt gekeken of kinderen met het Li-Fraumeni syndroom bepaalde vormen van behandeling juist niet of juist wel moeten krijgen, maar dat is op dit moment niet duidelijk. Indien het mogelijk is wordt geprobeerd om behandeling met behulp van bestraling zo veel mogelijk te voorkomen. Dit omdat bestraling mogelijk bij mensen met het Li-Fraumeni syndroom de kans op het ontstaan van kanker kan verhogen.
Preventieve borstverwijdering
Wanneer vrouwen met het Li-Fraumeni syndroom dit wensen komen zij in aanmerking voor een borst verwijderende operatie om op die manier de kans op borstkanker aanzienlijk te verkleinen. Dit is echter wel een ingrijpende operatie. Elke vrouw zal voor zich zelf de voor- en nadelen van deze ingreep moeten afwegen en een keuze maken die bij haar past.
Begeleiding
Het is vaak erg moeilijk om te horen dat een kind een erfelijke ziekte heeft waardoor het een vergrote kans heeft om kanker te ontwikkelen. De onzekerheid en regelmatige controles kunnen een stempel drukken op het dagelijks leven. Daarom is begeleiding door een maatschappelijk werkende, psycholoog en/of consulent van de genetica heel belangrijk om het hebben van deze aandoening een plaats te geven in het dagelijks leven.

Contact met andere ouders
Door middel van het plaatsen van een oproep op het forum van deze site kunt u proberen in contact te komen met andere ouders en kinderen die het Li-Fraumeni syndroom hebben.
Wat betekent het hebben van het Li-Fraumeni syndroom voor de toekomst?
Verhoogd risico op kanker
Kinderen en volwassenen met het Li-Fraumeni syndroom hebben een verhoogd risico om kanker te ontwikkelen op kinderleeftijd en op volwassen leeftijd. Hoe groot dat risico precies is, is nog niet goed bekend. Er is gekeken naar families waarin meerdere mensen een fout hadden in het tp53 gen en in deze families bleken negen van de tien vrouwen op 50-jarige leeftijd een of meerdere keren een vorm van kanker hebben gehad en zeven van de tien mannen. Omdat nog maar bij een klein deel van de mensen ontdekt is dat zij een fout hebben in het tp53 gen (juist bij mensen waar kanker veel in de familie voorkomt) zullen deze getallen waarschijnlijk een lager zijn, wanneer bij meer mensen wordt vast gesteld dat zij een fout in het tp53 gen hebben.
Naast de fout in het erfelijk materiaal zullen andere factoren een rol spelen waarom de ene persoon wel kanker krijgt en de andere niet en waarom dit soms op kinderleeftijd gebeurt en soms pas op volwassen leeftijd. Dit is nog niet goed bekend.
Gezonde leefstijl
Het is voor mensen met het Li Fraumeni syndroom belangrijk om gezond te leven, niet te verbranden in de zon, niet te roken, niet te veel alcohol te drinken, overgewicht te voorkomen en regelmatig te bewegen. Roken verhoogd de kans dat een persoon met het Li Fraumeni syndroom daadwerkelijk kanker gaat krijgen en moet dus sterk ontraden worden.

Levensverwachting
Afhankelijk van het soort kanker dat kinderen krijgen en de behandelmogelijkheden die er zijn, kan de levensverwachting verkort zijn, maar dit hoeft niet het geval te zijn.
Kinderen krijgen
Kinderen met het Li-Fraumeni syndroom kunnen meestal gewoon kinderen krijgen. Deze kinderen hebben wel 50% kans om zelf het Li-Fraumeni syndroom te krijgen. In welke mate deze kinderen daar last van gaan krijgen valt niet te voorspellen.
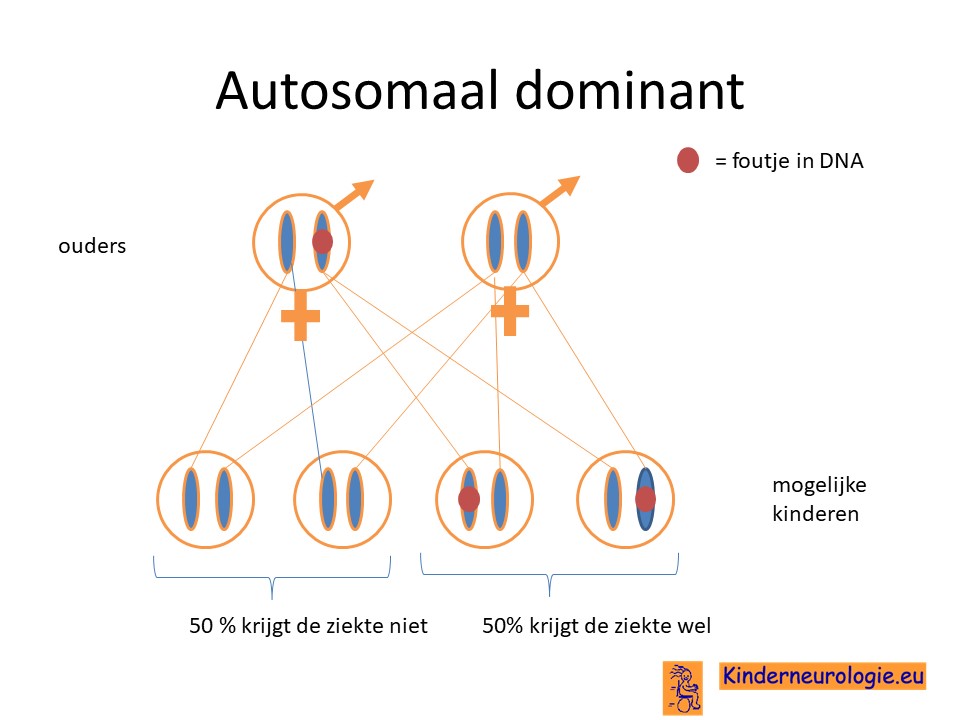
Hebben broertjes en zusjes een vergrote kans om ook het Li-Fraumeni syndroom te krijgen?
Wanneer een van de ouders zelf het Li-Fraumeni syndroom heeft dan hebben broertjes en zusjes 50% kans om zelf ook het Li-Fraumeni syndroom te krijgen.
Wanneer het foutje bij het kind zelf is ontstaan, dan is de kans klein dat broertjes en zusjes zelf ook dit syndroom zullen krijgen. Dit zou alleen kunnen wanneer de vader de fout in de zaadcellen heeft of de moeder in de eicellen. De kans hierop is ongeveer 1-2%.
Een klinisch geneticus kan hier meer informatie over geven.
Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van het Li-Fraumeni syndroom, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest of een vruchtwaterpunctie om te kijken of dit kindje ook het Li-Fraumeni syndroom heeft. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.npdn.nl.
Preïmplantatie Genetische Diagnostiek (PGD)
Stellen die eerder een kindje hebben gehad met Li-Fraumeni syndroom kunnen naast prenatale diagnostiek ook in aanmerking voor preïmplantatie genetische diagnostiek(PGD.) Bij PGD wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van het Li-Fraumeni syndroom. Alleen embryo’s zonder de aanleg voor Li-Fraumeni syndroom, komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgdnederland.nl.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Links
www.skion.nl
(Stichting kinderoncologie Nederland)
vokk.nl/
(Vereniging ouders, kinderen en kanker)
Referenties
Auteur: JH Schieving
Laatst bijgewerkt: 16 maart 2019
Heeft uw kind nog andere symptomen, laat het ons weten.