Wat is het SPATA5-syndroom?
Het SPATA5-syndroom is een aangeboren aandoening waarbij kinderen een ontwikkelingsachterstand hebben vaak in combinatie met epilepsie en slechthorendheid.
Hoe wordt het SPATA5-syndroom ook wel genoemd?
Het woorddeel SPATA5 komt van de plaats in het erfelijk materiaal waarbij kinderen met dit syndroom een fout gevonden wordt. Deze plaats wordt SPATA5-gen genoemd.
NEDHSB
Ook wordt de naam NEDHSB gebruikt. NED staat voor neurodevelopmental disorder en geeft aan dat kinderen met dit syndroom een ontwikkelingsachterstand hebben als gevolg van een andere werking van de hersenen. De H staat voor hearing loss wat slechthorendheid betekent. De S staat voor seizures, het Engelse woord voor epilepsieaanvallen. De B staat voor Brain abnormalities en geeft aan dat de hersenen anders aangelegd zijn dan gebruikelijk.
EHLMRS
Een andere naam die gebruikt wordt is EHLMRS. De letter E staat voor epilepsie, de letters HL voor hearling loss het Engelse woord voor slechthorendheid. De letters MR staan voor mental retardation, wat verstandelijke beperking betekent. De letter S staat voor syndroom.
Hoe vaak komt het SPATA5-syndroom voor bij kinderen?
Het SPATA5-syndroom is een zeldzame aandoening. De ziekte is sinds 2015 bekend als aandoening. Het is niet goed bekend hoe vaak deze aandoening voorkomt bij kinderen. Geschat wordt dat deze ziekte bij minder dan één op de 100.000 mensen voorkomt in Nederland.
Waarschijnlijk is bij een deel van de kinderen die het SPATA5-syndroom heeft, de juiste diagnose nog niet gesteld, omdat de aandoening nog niet herkend is. Dankzij nieuwe genetische technieken is het gemakkelijker geworden deze diagnose te stellen, waardoor er meer duidelijkheid zal komen hoe vaak deze aandoening nu daadwerkelijk voorkomt.

Bij wie komt het SPATA5-syndroom voor?
De aanleg om het SPATA5-syndroom te krijgen is al voor de geboorte aanwezig. Een groot deel van de kinderen krijgt tijdens het eerste levensjaar epilepsieaanvallen, waardoor duidelijk wordt dat er sprake is van een onderliggende aandoening.
Zowel jongens als meisjes kunnen het SPATA5-syndroom krijgen.
Wat is de oorzaak van het SPATA5-syndroom?
Fout in het erfelijk materiaal
Het SPATA5-syndroom wordt veroorzaakt door een fout in het erfelijk materiaal, ook wel DNA genoemd. Het gaat om een fout op het 4e chromosoom op een plaats die het SPATA5-gen wordt genoemd.
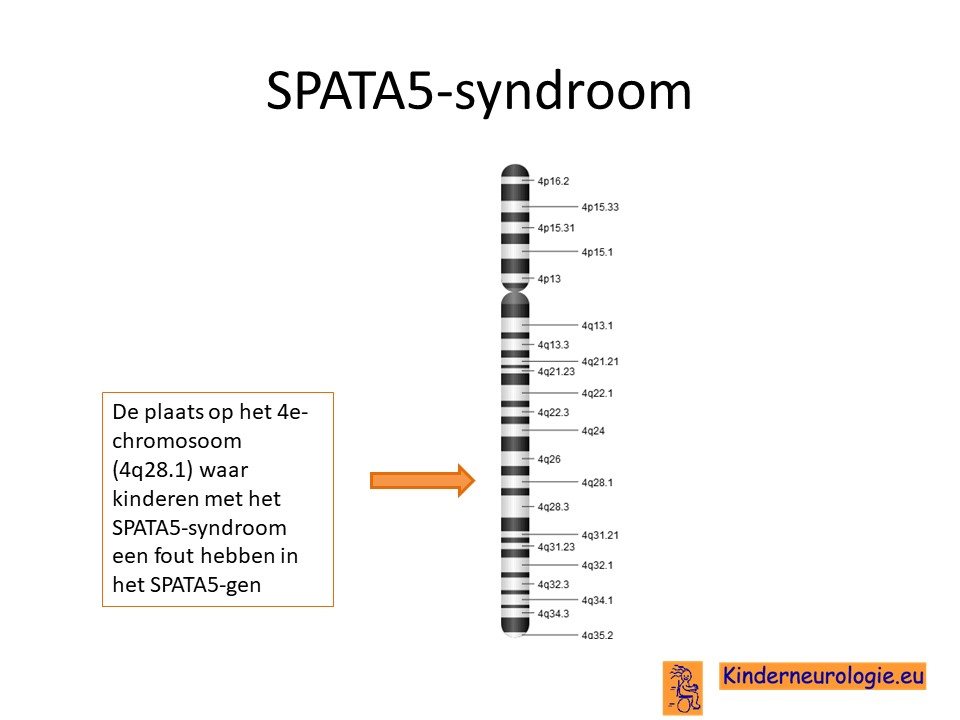
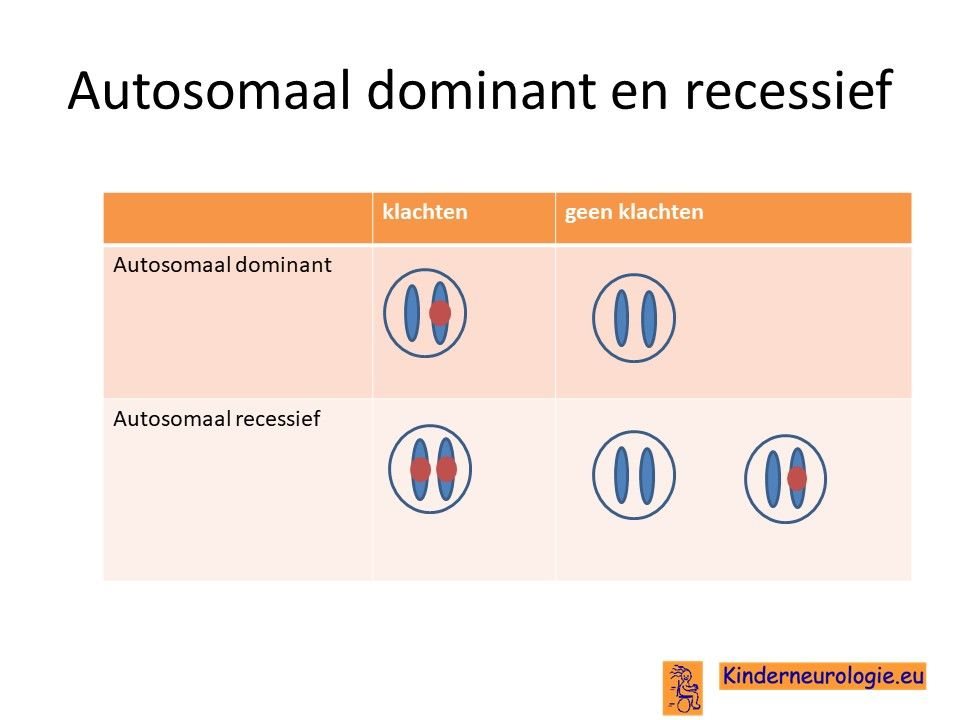
Autosomaal recessief
Het SPATA5-syndroom is een zogenaamd autosomaal recessieve ziekte. Dit houdt in dat kinderen twee fouten moeten hebben op beide chromosomen 4 in het SPATA5-gen om het SPATA5-syndroom te krijgen. Dit in tegenstelling tot een autosomaal dominante aandoening waarbij een fout op één van de twee chromosomen al voldoende is om de ziekte te krijgen.
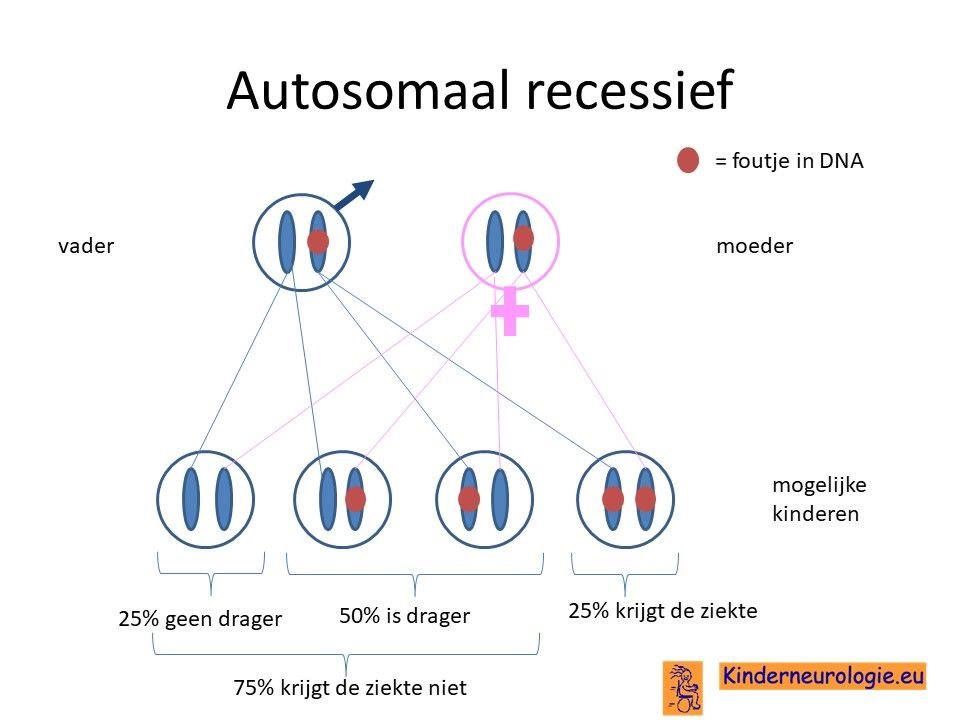
Ouders drager
Vaak zijn ouders drager van een fout in het erfelijk materiaal op een van de twee chromosomen 4 die zij hebben. Zij hebben zelf geen klachten omdat ze nog een ander chromosoom 4 hebben zonder fout. Wanneer een kind van beide ouders het chromosoom 4 met de fout krijgt zal het kind het SPATA5- syndroom krijgen. Het SPATA5- syndroom komt vaker voor bij ouders die (in de verte) familie van elkaar zijn.
Afwijkend eiwit
Door het foutje in het erfelijk materiaal wordt een bepaald eiwit, het spermatogenesis-associated protein 5, afgekort als SPATA5 niet goed aangemaakt. Dit eiwit speelt een belangrijke rol bij de aanleg van de hersenen. Hoe dit eiwit precies werkt is nog niet goed bekend. Mogelijk speelt het een rol bij een goede werking van de mitochondrieen, de energiefabriekjes van de cellen.
Wat zijn de symptomen van het SPATA5-syndroom?
Variatie
Er bestaat variatie tussen de hoeveelheid en de ernst van de onderstaande symptomen die verschillende kinderen met het SPATA5-syndroom hebben. Het valt van te voren niet te voorspellen welke symptomen een kind zal krijgen. Dat betekent dat onderstaande kenmerken kunnen voorkomen, maar niet hoeven voor te komen.

Jouw kind is uniek
Bedenk dat onderstaande symptomen kunnen voorkomen bij jouw kind, maar ook niet allemaal zullen voorkomen. Jouw kind is uniek en veel meer dan een kind met deze aandoening. Het lezen van mogelijke symptomen die kunnen voorkomen, kan ouders het gevoel geven dat er alleen maar aandacht is voor de beperkingen van het kind. Dat is zeer zeker niet de bedoeling. Jouw kind is bijvoorbeeld lief, grappig, gevoelig, gezellig,sociaal, vindingrijk, nieuwsgierig, ondeugend, enthousiast,een zonnestraaltje, creatief en/of innemend en dat vind je niet terug in onderstaande symptomen die kunnen horen bij dit syndroom. Dat kan ook niet, want die eigenschappen maken jouw kind nu eenmaal uniek. Blijf daar vooral naar kijken en zie deze symptomen meer als achtergrondinformatie die je kunnen helpen om te begrijpen wat er met je kind aan de hand zou kunnen zijn wanneer jouw kind zich anders ontwikkelt of ergens last van heeft. Deze informatie kan jullie als ouders en hulpverleners een handvat geven wat hiervoor een mogelijke verklaring kan zijn.
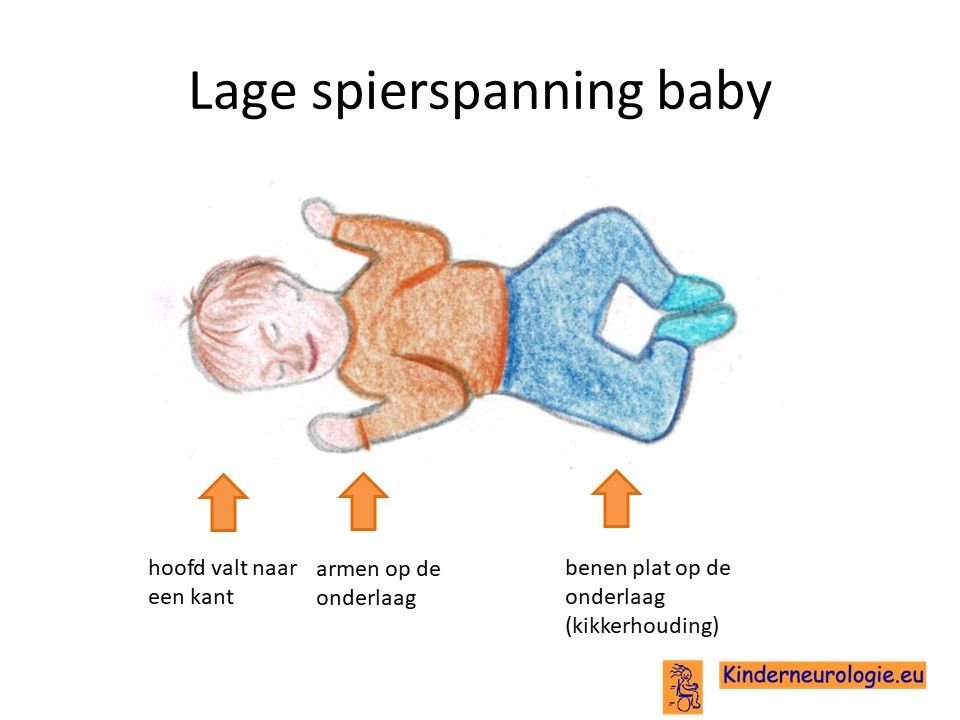
Lage spierspanning
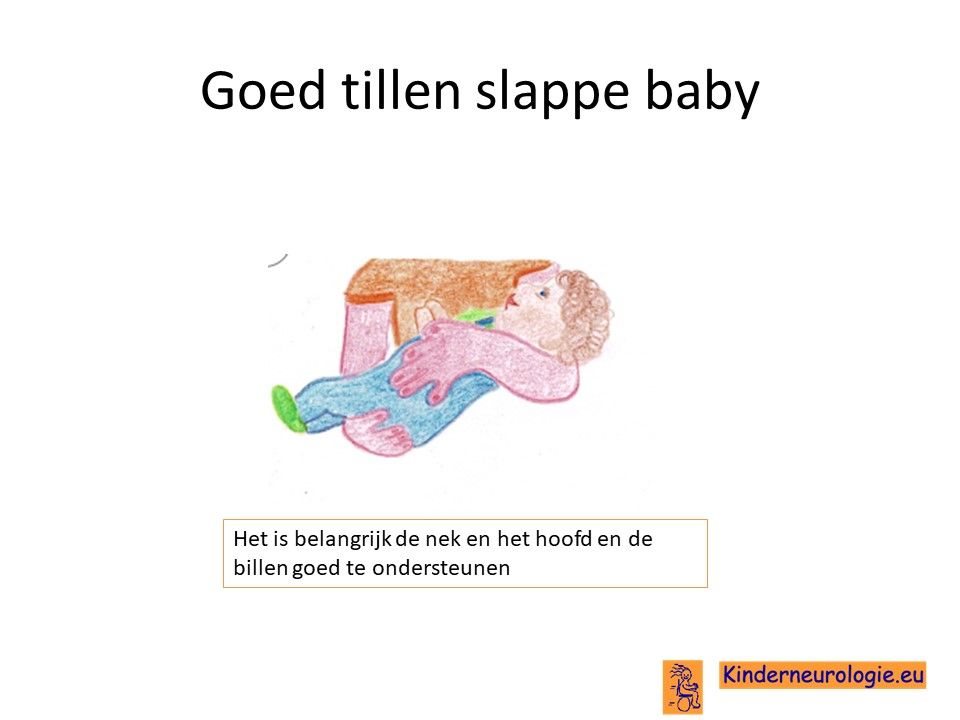
Kinderen met het SPATA5-syndroom hebben vaak een lagere spierspanning. Hierdoor voelen ze slapper aan dan andere kinderen. Wanneer kinderen opgetild worden, moeten ze goed ondersteund worden. Door de lagere spierspanning kunnen bijvoorbeeld de gewrichten van de ellebogen en de knieën gemakkelijk overstrekt worden. Dit wordt hypermobiliteit genoemd. Door de lage spierspanning liggen de armen en benen vaak plat op de onderlaag.
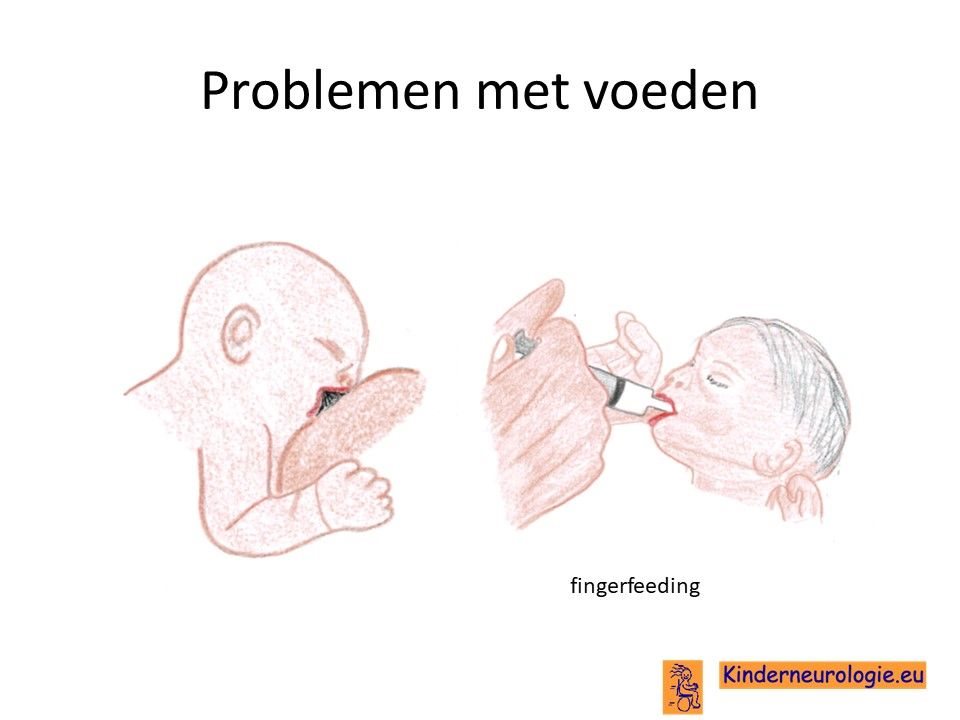
Problemen met drinken
Een deel van de baby’s heeft problemen met drinken. Zij pakken de borst of de fles niet goed en laten deze gemakkelijk weer los. Het voeden van baby’s met dit syndroom kost vaak meer tijd. Door deze voedingsproblemen kunnen kinderen licht van gewicht blijven. Dit wordt failure to thrive genoemd.
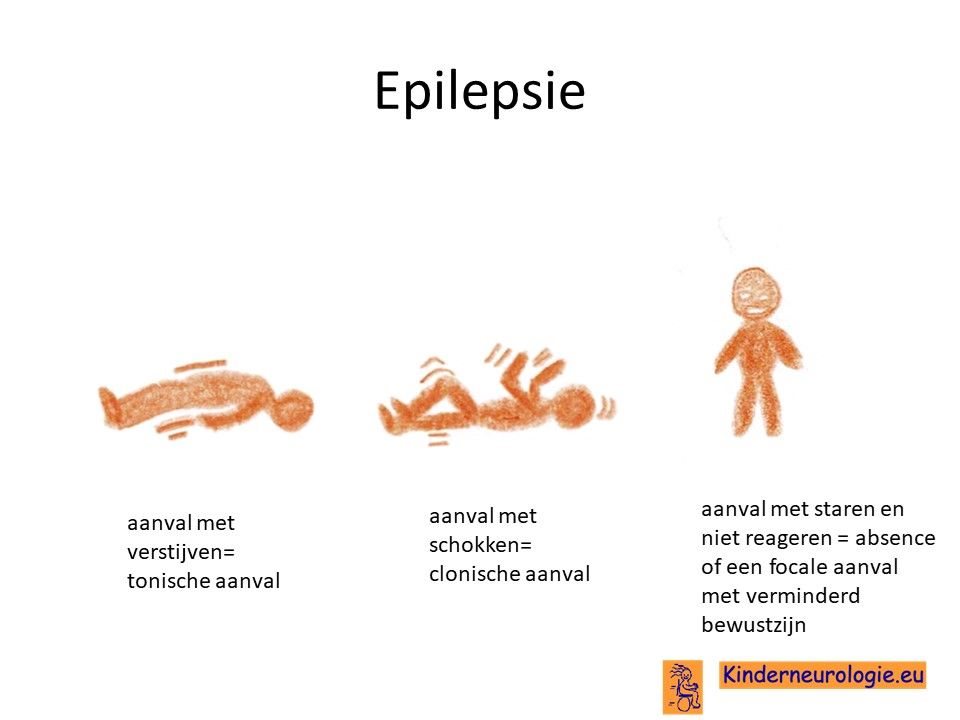
Epilepsie
Een groot deel van de kinderen heeft last van epilepsie. De epilepsie ontstaat vaak al vanaf de babyleeftijd. Veel voorkomende aanvallen zijn aanvallen met verstijven (tonische aanvallen genoemd), aanvallen met herhaalde schokken (clonische aanvallen genoemd), aanvallen met kleine schokjes op verschillende plaatsen in het lichaam (myoclonieën) of aanvallen met staren (focale aanvallen met verminderd bewustzijn genoemd). De epilepsie is vaak moeilijk onder controle te krijgen met medicijnen, waardoor kinderen regelmatig last van epilepsieaanvallen houden.
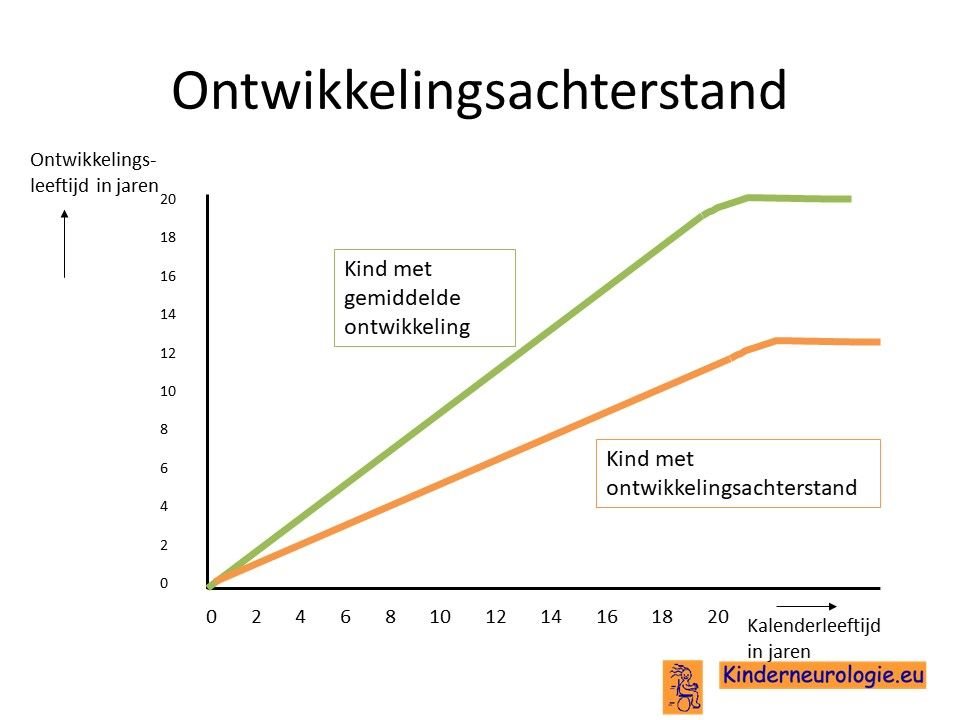
Ontwikkelingsachterstand
Het is voor kinderen met het SPATA5-syndroom heel moeilijk om stappen voorwaarts in de ontwikkeling te maken. Voor kinderen met epilepsie is dit nog moeilijker dan voor kinderen zonder epilepsie. Voor de meeste kinderen die tot nu toe bekend zijn met het syndroom is het te moeilijk gebleken om zelfstandig te leren zitten, staan of lopen. Kinderen hebben een rolstoel nodig om zich te kunnen verplaatsen. Er zijn inmiddels ook kinderen bekend die een milde ontwikkelingsachterstand hebben en wel in staat zijn om te leren lopen.
Spraaktaalontwikkeling
Ook het leren praten is erg moeilijk voor kinderen met het SPATA5-syndroom. Kinderen zijn vaak wel in staat om klanken te maken, maar voor de kinderen die tot nu toe bekend zijn met dit syndroom is het te moeilijk om woorden te maken en uit te spreken. Een deel van de kinderen is wel in staat om met gebaren duidelijk te maken wat zij bedoelen. De gehoorproblemen spelen ook een rol bij het achterblijven van de spraaktaalontwikkeling.
Problemen met leren
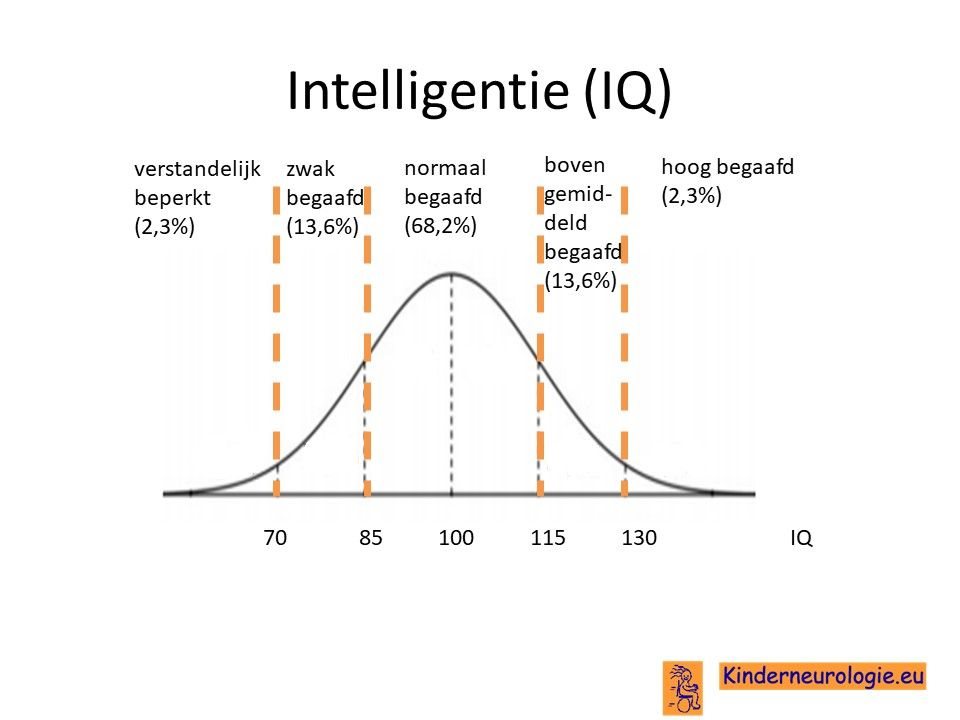
Kinderen met het SPATA5- syndroom zijn vaak zeer moeilijk lerend of niet leerbaar. Zij hebben een IQ lager dan 70, de grens waaronder wordt gesproken van een verstandelijke beperking.
Spasticiteit
Met het ouder worden krijgt een k deel van de kinderen een verhoogde spierspanning, met name in de benen. Een te hoge spierspanning wordt spasticiteit genoemd. Spasticiteit in de benen zorgt er voor dat de benen stijf zijn en voor elkaar langs gaan kruizen. Dit kan problemen geven met zitten of met verschonen. Aanvallen met plostelinge toename van spierspanning kunnen voorkomen, dit wordt een spasme genoemd. Spasmes komen vooral voor bij vermoeidheid, ziek zijn, schrik of stress.

Slaapproblemen
Slaapproblemen komen vaak voor bij kinderen met dit syndroom. Sommige kinderen hebben moeite met het inslapen. Een groot deel van de kinderen wordt ’s nachts regelmatig wakker en komt dan maar moeilijk weer in slaap. Ook zijn kinderen vaak vroeg in de ochtend wakker. Bij een deel van de kinderen worden de slaapproblemen veroorzaakt door epilepsie gedurende de nacht.

Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.
Kinderen met het SPATA5- syndroom hebben vaak een kleine hoofdomtrek. Verder zijn er meestal geen bijzondere uiterlijke kenmerken.
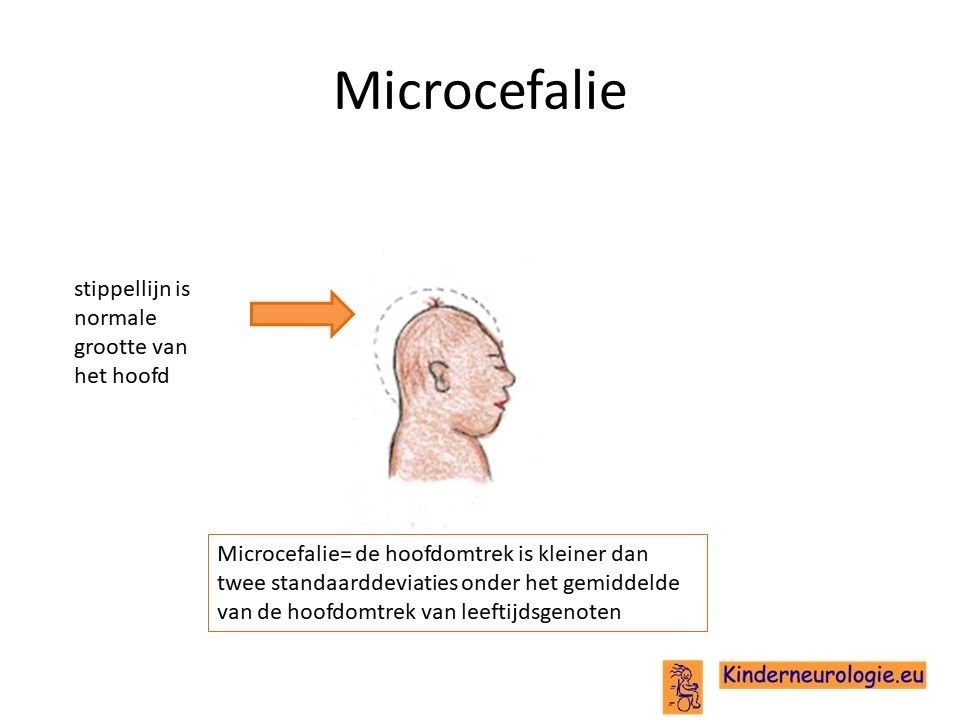
Klein hoofd
Het hoofd van kinderen met SPATA5-syndroom groeit ook niet zo hard als bij leeftijdsgenoten, hierdoor hebben zij een kleinere hoofdomtrek. Een te klein hoofd wordt een microcefalie genoemd.
Problemen met zien
Een deel van de kinderen is bijziend en heeft een bril nodig om goed in de verte te kunnen zien. Scheelzien komt vaak voor bij kinderen met dit syndroom. Als gevolg van dit scheelzien kan gemakkelijk een lui oog ontstaan, een oog waarmee kinderen niet goed kunnen zien. Soms maken de ogen kleine schokkende bewegingen, dit wordt een nystagmus genoemd.
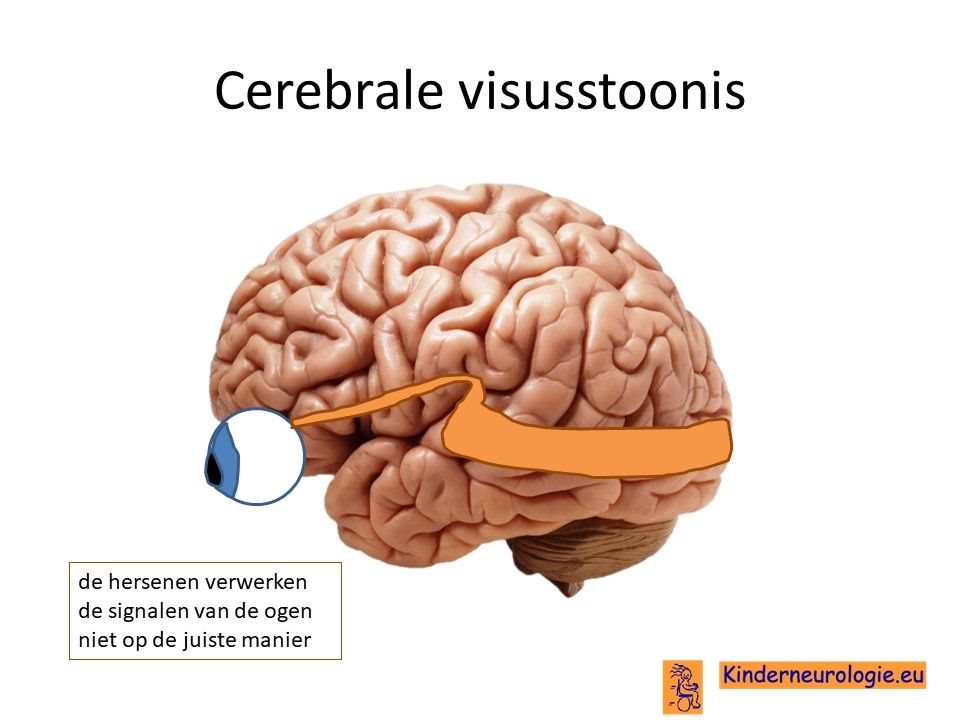
Bij een groot deel van de kinderen zit het probleem met zien niet in de ogen, maar in de hersenen. De hersenen verwerken de prikkel die de ogen doorgeven niet of niet goed. Kinderen zijn daardoor slechtziend of soms zelfs blind, terwijl er met hun ogen niets aan de hand is. Dit wordt daarom een cerebrale visusstoornis genoemd, het probleem zit in de hersenen (cerebrum). Het wordt ook wel afgekort als CVI ( naar de Engelse termen cerebral visual impairment, impairment is beperking).
Problemen met horen
Een deel van de kinderen met het SPATA5-syndroom heeft problemen met horen omdat de trilharen in het slakkenhuis niet goed werken. Dit wordt sensineuraal gehoorsverlies genoemd

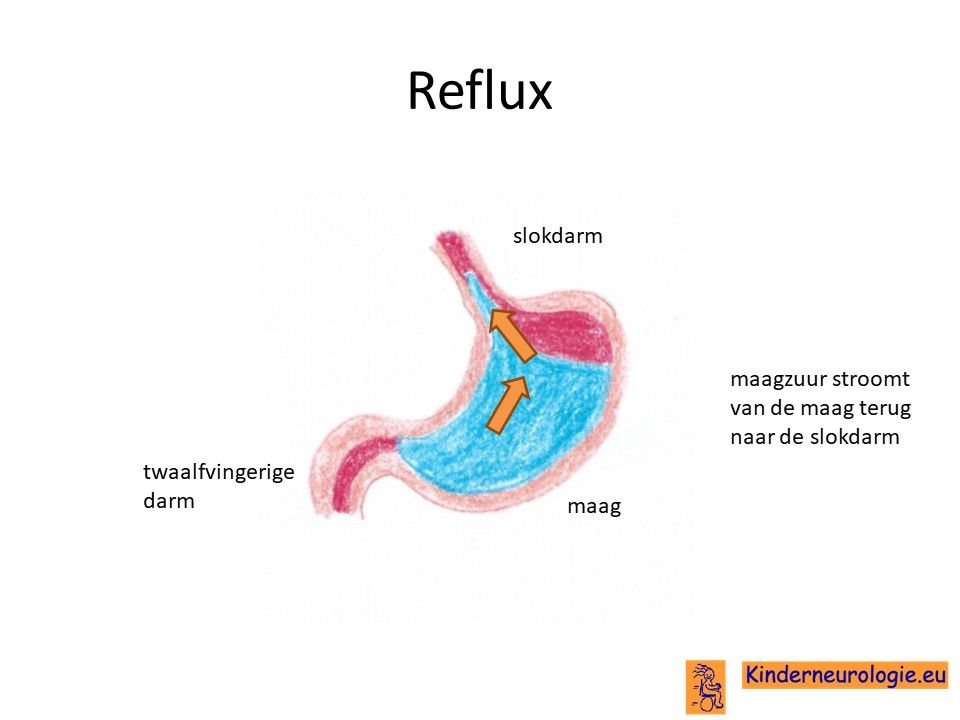
Reflux
Kinderen met dit syndroom hebben vaak last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Door het zuur kan de slokdarm geïrriteerd en ontstoken raken. Wanneer dit niet tijdige ontdekt en behandeld wordt, kan dit zorgen voor het spuug met daarin bloedsliertjes.
Problemen met slikken
Ook bij het slikken zijn veel verschillende spieren nodig. Een deel van de kinderen heeft problemen met slikken. Het slikken gaat langzamer en kost daardoor meer tijd. Kinderen kunnen zich verslikken en daarom moeten hoesten tijdens eten of drinken.Bij verslikken bestaat er een risico dat het eten in de longen terecht komt, waardoor een longontsteking kan ontstaan. Een groot deel van de kinderen heeft sondevoeding nodig omdat het slikken een te groot risico geeft op verslikken en het krijgen van longontstekingen.
Kwijlen
Kinderen met dit syndroom hebben gemakkelijk last van kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond, waardoor het speeksel gemakkelijk uit de mond loopt. Ook hebben kinderen moeite om hun eigen speeksel door te slikken, waardoor het speeksel ook uit de mond weg loopt.
Verstopping
Verstopping van de darmen komt vaak voor bij kinderen met dit syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen. Dit kan buikpijnklachten geven en zorgen voor een bolle buik. Ook kan de eetlust hierdoor minder worden.
Zindelijkheid
Voor een groot deel van de kinderen is het niet haalbaar om zindelijk te worden.

Scoliose
Een deel van de kinderen met dit syndroom krijgt een zijwaartse verkromming van de rug. Dit wordt een scoliose genoemd. Van een milde scoliose zullen kinderen zelf geen last hebben. Toename van de scoliose kan zorgen voor het ontstaan van pijnklachten in de rug en problemen met zitten.
Minder sterke botopbouw
Kinderen met dit syndroom hebben grotere kans op een minder goede botopbouw. Dit komt vooral voor bij kinderen die niet in staat zijn om te lopen, bij kinderen die veel binnen zitten en bij kinderen die medicijnen gebruiken (bijvoorbeeld medicijnen die gebruikt worden bij de behandeling van epilepsie). Deze minder sterke botopbouw kan er voor zorgen dat kinderen gemakkelijker een botbreuk oplopen, wanneer zij vallen.
Vatbaarder voor infecties
Kinderen met het SPATA5- syndroom zijn vooral op jonge leeftijd vatbaarder voor het krijgen van infecties. Regelmatig komen luchtweginfecties of oorontstekingen voor.
Tekort aan bloedplaatjes
Een klein deel van de kinderen heeft een tekort aan bloedplaatjes waardoor zij gemakkelijk blauwe plekken kunnen krijgen bij stoten. Ook kan het langer duren voordat een wondje stopt met bloeden.
Hoe wordt de diagnose het SPATA5- syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind wat een ontwikkelingsachterstand heeft in combinatie met bijzondere uiterlijke kenmerken kan worden vermoed dat er sprake is van een syndroom. Er zijn echter meerdere syndromen die allemaal kunnen zorgen voor deze combinatie van symptomen, zodat aanvullend onderzoek nodig zal zijn om de juiste diagnose te stellen.
DNA-onderzoek
Door middel van een buisje bloed is het mogelijk om het DNA te onderzoeken wanneer deze aandoening bijvoorbeeld in de familie voorkomt. In het DNA kan een fout in het SPATA5-gen worden aangetoond waarmee de diagnose SPATA5-syndroom bevestigd is.
Tegenwoordig zal vaak door middel van een nieuwe genetische techniek (whole exome sequencing (WES) genoemd) deze diagnose gesteld kunnen worden zonder dat er specifiek aan gedacht was of naar gezocht is.

Stofwisselingsonderzoek
Bij kinderen met een ontwikkelingsachterstand zal vaak stofwisselingsonderzoek worden gedaan met behulp van bloed en urine om te kijken of er aanwijzingen zijn voor een stofwisselingsziekte. Bij kinderen met dit syndroom worden bij dit onderzoek geen afwijkingen gevonden.
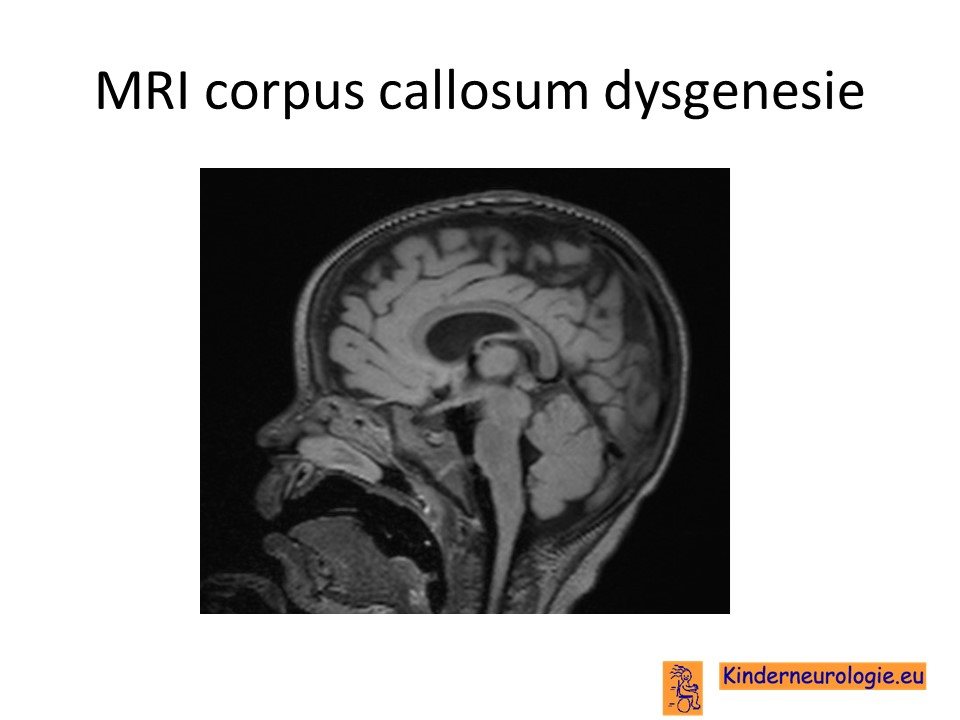
MRI van de hersenen
Vaak zal een MRI scan van de hersenen gemaakt worden om te kijken of op deze manier een diagnose gesteld kan worden. Op de MRI scan is vaak te zien dat de hersenbalk helemaal of gedeeltelijk ontbreekt. Dit wordt corpus callosum dysgenesie genoemd. De hersenholtes zijn vaak groter dan gebruikelijko omdat de hersenen kleiner van volume zijn dan gebruikelijk. De witte stof in de hersenen kan een wittere kleur hebben dan gebruikelijk. Dit wordt hypomyelinisatie genoemd.
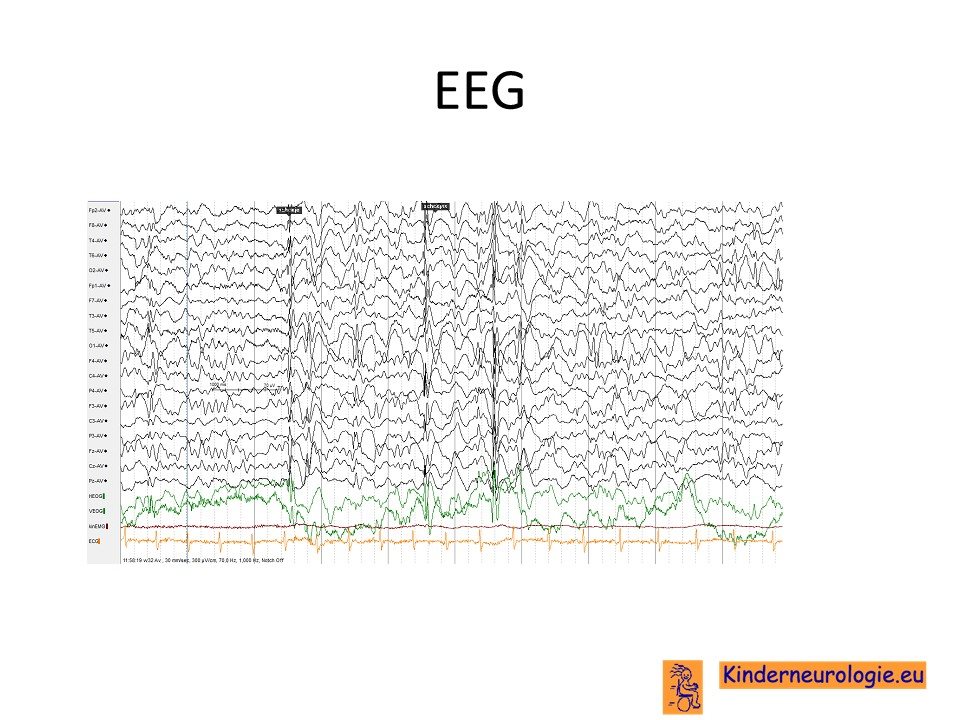
EEG
Kinderen met epilepsie krijgen vaak een EEG om te kijken van welk soort epilepsie er sprake is. Op het EEG worden vaak epileptiforme afwijkingen gezien. Deze afwijkingen zijn niet kenmerkend voor het SPATA5- syndroom, maar kunnen bij veel andere syndromen met epilepsie ook gezien worden.
Oogarts
De oogarts kan vaststellen of er problemen zijn met zien.

BAEP
Met een BAEP onderzoek kan aangetoond worden dat de signalen die van de oren naar de hersenen toe gaan bij kinderen met het SPATA5-syndroom veel te traag verwerkt worden. Hierdoor hebben kinderen problemen met horen.
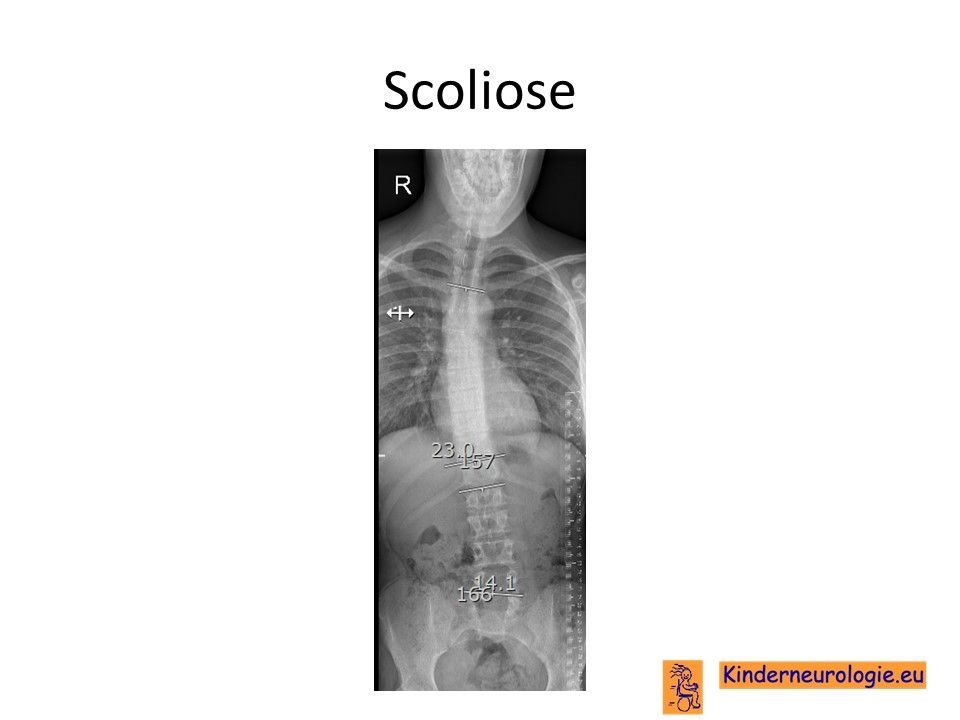
Foto van de rug
Door middel van een röntgenfoto van de rug kan beoordeeld worden of er sprake is van een scoliose. Door het meten van de zogenaamde Cobbse hoek wordt de ernst van de scoliose weer gegeven.
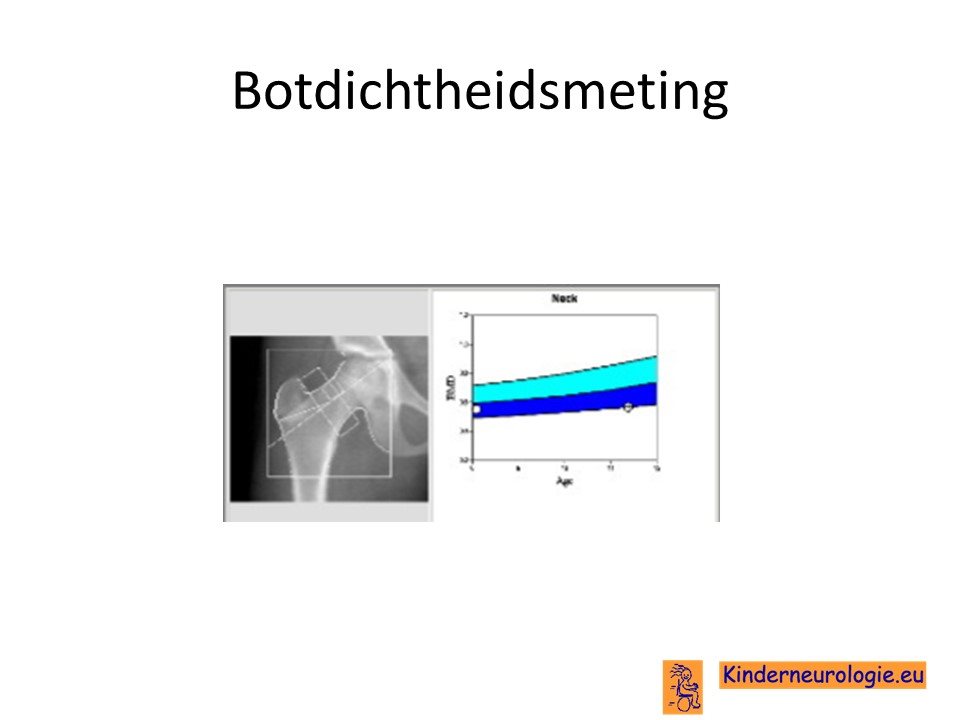
Dexa-scan
Door middel van een dexa-scan kan de botdichtheid van het bot worden gemeten.
Hoe wordt het SPATA5- syndroom behandeld?
Geen genezing
Er is geen behandeling die het SPATA5- syndroom kan genezen. De behandeling is er op gericht kinderen zo goed mogelijk te stimuleren in hun ontwikkeling en te leren omgaan met de problemen die bij dit syndroom horen.
Kinderarts
In Nederland wordt door de zorg voor kinderen met een zeldzaam syndroom vaak gecoordineerd door de kinderarts in de eigen woonomgeving. Daarnaast kunnen kinderen ook begeleid worden door een speciale kinderarts die zich gespecialiseerd heeft in de zorg voor kinderen met een aangeboren en vaak zeldzame aandoeningen. Deze kinderarts heet kinderarts EAA: kinderarts voor erfelijke en aangeboren aandoeningen. In steeds meer ziekenhuizen in Nederland werken kinderartsen EAA. De kinderarts EAA stemt met de eigen kinderarts in de woonomgeving van het kind af hoe de zorg voor het kind zo optimaal mogelijk kan verlopen. Ook kan de kinderarts EAA gespecialiseerde kinderartsen om hulp vragen zoals een kinderneuroloog voor kinderen met epilepsie of bewegingsstoornissen en/of een kinderorthopeed voor kinderen met afwijkingen van de botten.

Fysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kind zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt. Ook kan een fysiotherapeut adviezen geven over tillen en verplaatsen. Het rekken van de spieren kan helpen om te zorgen dat de spieren hun lengte behouden en niet verkort raken.
Ergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. Ook kan de ergotherapeut advies geven over materialen die de ontwikkeling van een kind kunnen stimuleren.

Logopedie
De logopediste kan advies geven wanneer er problemen zijn met drinken, slikken of eten. Soms kan een speciale speen (special need speen) helpen om drinken gemakkelijker te maken.
Het kan helpen om voeding fijn te snijden of fijn te malen. Een goede houding aan tafel kan slikken makkelijker maken.
Een logopediste kan helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Door middel van oefeningen kunnen de spieren rondom de mond getraind worden.
Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze geen woorden kunnen gebruiken of moeilijk verstaanbaar zijn. Sommige kinderen hebben baat bij een spraakcomputer.

Diëtiste
Een diëtiste kan adviezen geven hoe kinderen voldoende voeding binnen kunnen krijgen om zich goed te voelen en voldoende te kunnen groeien. Soms is het nodig om kinderen (aanvullend) energieverrijkte voeding of sondevoeding te geven om te zorgen dat zij voldoende voedingsstoffen binnen krijgen.

Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy, rolstoel, steunzolen of aangepaste schoenen.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later op dezelfde manier onderwijs te gaan volgen.
School
De meeste kinderen met het SPATA5- syndroom hebben problemen met leren. De meeste kinderen gaan naar speciaal onderwijs van cluster 3 (MLK of ZMLK onderwijs) omdat zij daar in kleinere klassen zitten en meer hulp en ook therapie kunnen krijgen. Voor een groot deel van de kinderen is het niet haalbaar om onderwijs te volgen. Zij gaan naar een dagcentrum waar kinderen een dagprogramma volgen. Het LWOE kan leerkrachten adviezen geven hoe kinderen met epilepsie op school het beste begeleid kunnen worden.
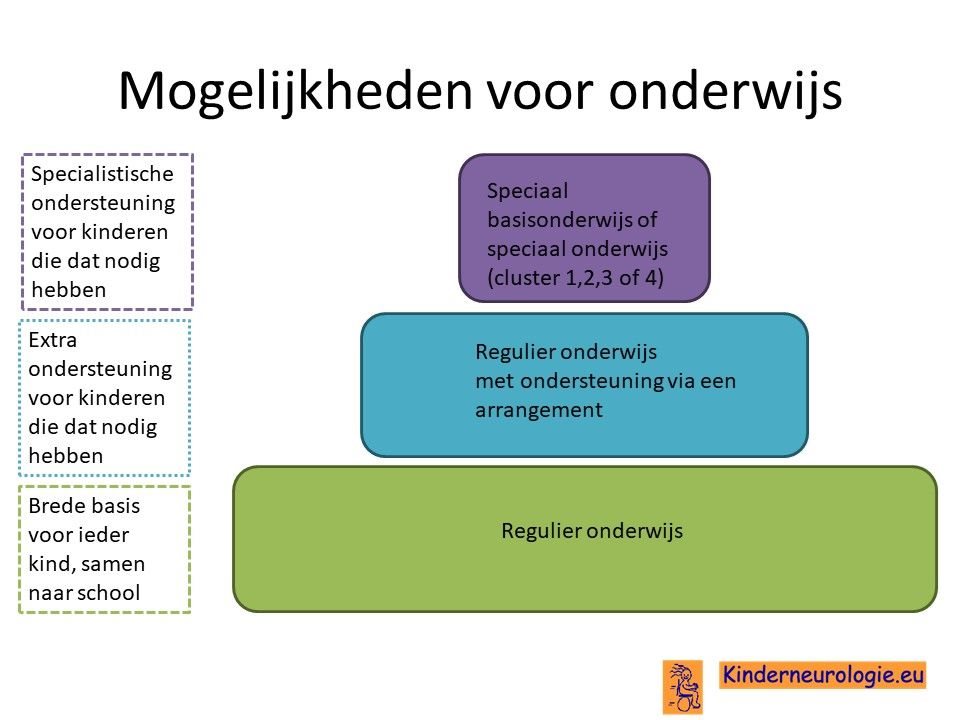
Behandeling spasticiteit
Injecties met botulinetoxine in een spastische spier kan de spasticiteit voor een aantal maanden verminderen. Met behulp van spalken en fysiotherapie kan op deze manier het looppatroon verbeterd worden. Vaak moeten deze injecties na een aantal maanden weer herhaald worden.
Ook kan met behulp van medicijnen geprobeerd worden om de spasticiteit van de benen te verminderen. Nadeel van al deze medicijnen is vaak dat ze de spierzwakte verergeren en in het hele lichaam effect hebben, niet alleen in de benen. Veel gebruikte medicijnen zijn baclofen (Lioresal ®) en trihexyfenidyl (Artane®). Baclofen kan ook in de vorm van een baclofenpomp worden toegediend.
Bij ernstige spasticiteit kan het nodig zijn om met behulp van een operatie te zorgen dat kinderen minder last hebben van hun spasticiteit. Een veelvoorkomende operatie is het doornemen van de pezen van de spieren die er voor zorgen dat de bovenbenen strak tegen elkaar gedrukt worden. Dit belemmerd het lopen en de verzorging vaak ernstig. Na het doornemen van deze pezen verbeteren deze problemen vaak.
Spasticiteit kan ook verminderen door middel van een operatie aan de zenuwen die uit het ruggenmerg komen. Deze operatie wordt selectieve dorsale rhizotomie genoemd. Deze behandeling wordt ook wel afgekort met de letters SDR. Bij deze operatie wordt een deel van de gevoelszenuwen onder het ruggenmerg laag in de rug doorgeknipt. Het effect van deze behandeling houdt levenslang aan. Kinderen moeten tussen de 4 en 10 jaar oud zijn om voor deze behandeling in aanmerking te komen.
Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet.

Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen. Soms lukt dit vrij gemakkelijk met een medicijn, maar bij een deel van de kinderen is het niet zo eenvoudig en zijn combinaties van medicijnen nodig om de epilepsie aanvallen zo veel mogelijk of helemaal niet meer te laten voorkomen.
Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaat geen duidelijk voorkeursmedicijn. Medicijnen die vaak gebruikt worden zijn natriumvalproaat (Depakine ®), levetiracetam (Keppra ®), clobazam (Frisium ®) en zonisamide (Zonegran®).
Bij een deel van de kinderen zal het niet lukken om de epilepsieaanvallen met medicijnen onder controle te krijgen. Er bestaan ook andere behandelingen die een goed effect kunnen hebben op de epilepsie, zoals een ketogeen dieet, een nervus vagusstimulator, of een behandeling met methylprednisolon. Ook een combinatie van deze behandelingen met medicijnen die epilepsie onderdrukken is goed mogelijk.

Behandeling slaapproblemen
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen. Soms wordt het medicijn promethazine gebruikt om kinderen beter te kunnen laten slapen. Het is altijd belangrijk om uit te sluiten dat epilepsie de oorzaak is van de slaapproblemen, in geval van epilepsie is epilepsie behandeling nodig.

Oogarts
Een bril met plus-glazen kan kinderen helpen om beter dichtbij te kunnen zien. Wisselend afplakken van een oog kan nodig zijn om het ontstaan van een lui oog te voorkomen. Bij ernstig scheelzien kan een operatie nodig zijn om de ogen meer recht te zetten.

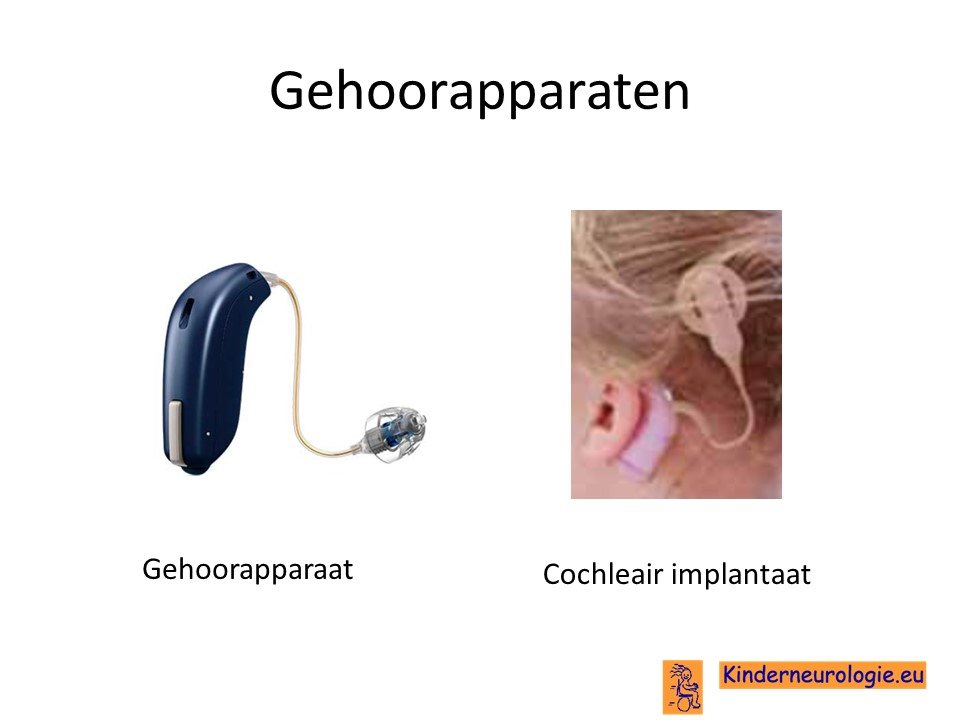
Gehoorhulpmiddelen
Kinderen die slechthorend zijn, kunnen soms baat hebben bij een gehoorapparaat om op deze manier beter te kunnen horen. Kinderen die volledig doof zijn, hebben meestal geen baat bij een gehoorapparaat. Een KNO-arts en een audioloog kunnen vaststellen of een kind baat zal hebben bij een gehoorapparaat en bij welk type gehoorapparaat. Ook kunnen zij adviezen geven voor hulpmiddelen die er voor kunnen zorgen dat kinderen met slechthorend of doofheid zich zo goed mogelijk zelfstandig kunnen redden (speciale deurbel, speciale wekker etc.)
Kwijlen
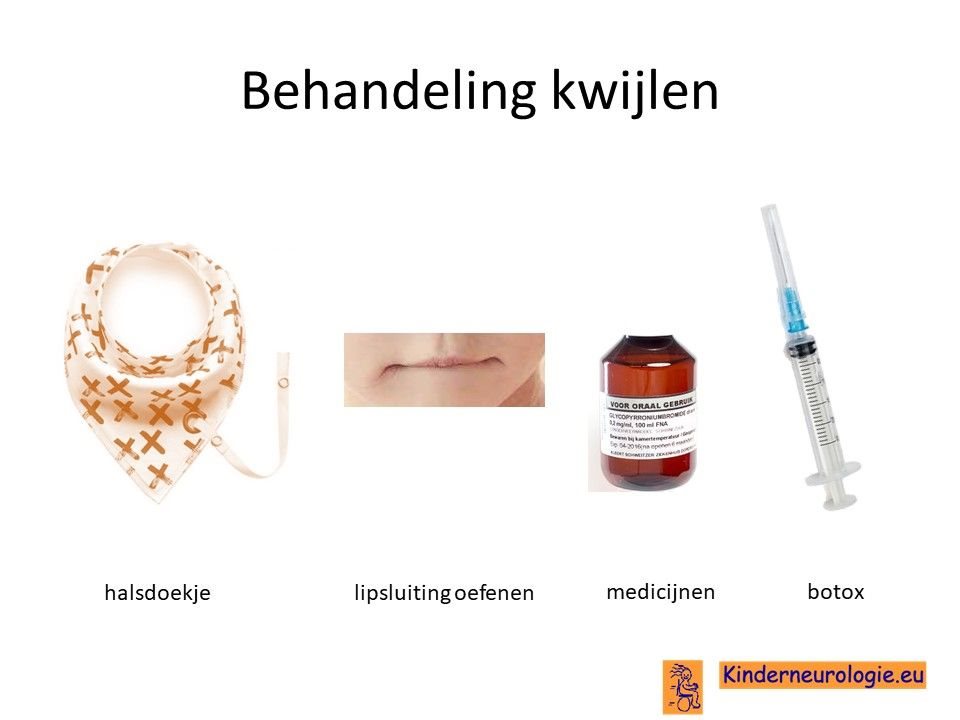
Kwijlen kan verminderen door kinderen er bewust van te maken dat ze hun speeksel moeten doorslikken. Ook kunnen oefeningen waarbij geoefend wordt om de mond te sluiten helpen. Er bestaan moderne halsdoekjes die kwijl kunnen opvangen, zodat de kleding niet vies en nat wordt.
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie nodig zijn om er voor zorgen dat kinderen minder kwijlen. Per kind zullen de voor- en nadelen van elke behandeling moeten worden afgewogen.
Reflux
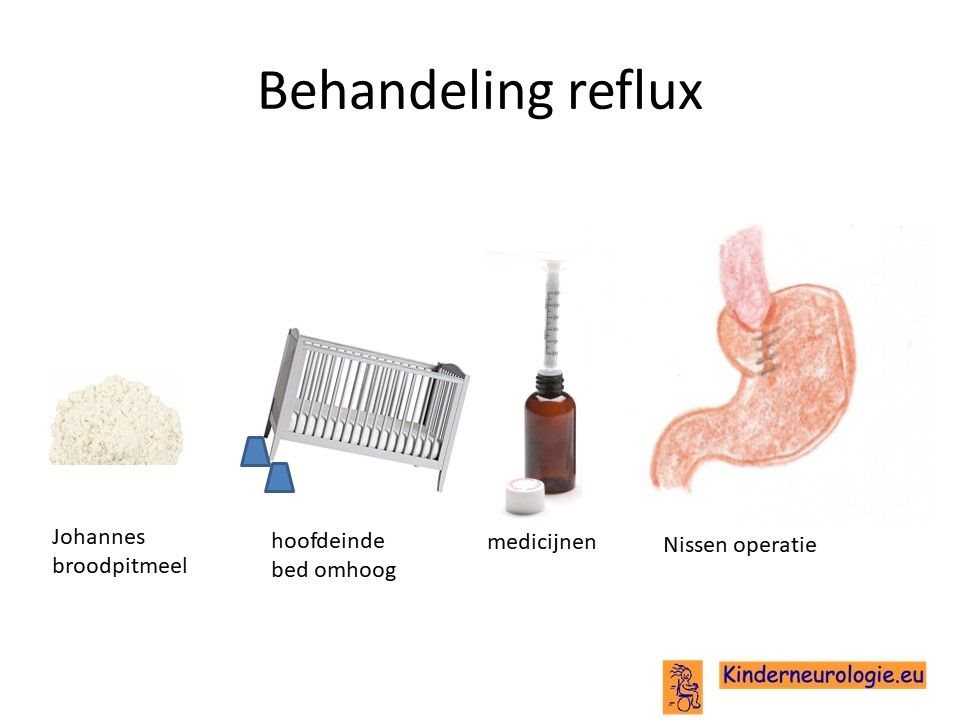
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine, omeprazol of esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen. Dit wordt een Nissen-operatie genoemd.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

Zindelijkheid
Er kan met zindelijkheidstraining worden begonnen wanneer het kind zelf kan zitten op een potje en interesse begint te krijgen in het potje. Voor een groot deel van de kinderen met dit syndroom is het niet haalbaar om zindelijk te worden. Voor een klein deel van de kinderen wel, maar dan op latere leeftijd dan gebruikelijk. Tips die kunnen helpen bij het zindelijk worden vindt u in de folder zindelijkheid.
Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen).
Scoliose
Lichte vormen van verkromming van de wervelkolom hebben meestal geen behandeling nodig en alleen controle om te kijken of de verkromming toeneemt. Bij toename kan een behandeling met een gipscorset nodig zijn om verdergaande verkromming van de wervelkolom te voorkomen. Wanneer een gipscorset onvoldoende effect heeft, kan een operatie nodig zijn waarbij de wervels vastgezet. Deze behandeling wordt uitgevoerd door een orthopeed.
Botdichtheid verbeteren
Dagelijks bewegen tijdens daglicht helpt om de botdichtheid te verbeteren. Ook is het belangrijk om voldoende calciumhoudende produkten te eten en gezonde vetten om zelf voldoende vitamine D aan te maken. Wanneer dit niet voldoende is wordt geadviseerd omdagelijks 400IE vitamine D te geven en 500 mg calcium. Soms is het nodig om zogenaamde bisfosfonaten te geven om de botdichtheid te verbeteren.

Tandarts
Er bestaan speciale tandartsen die zich gespecialiseerd hebben in de tandheelkundige zorg van kinderen met een ontwikkelingsachterstand omdat dit vaak speciale aanpak en extra tijd vraagt.
De tandarts bekijkt of een fluor behandeling nodig is om gaatjes in de tanden en kiezen te voorkomen.
Soms is een behandeling door de orthodontist nodig om te zorgen dat de tanden en kiezen weer recht in de mond komen te staan.

Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Wat kun je als ouder zelf doen om de ontwikkeling van je kind optimaal te laten verlopen?
Bedenk dat wanneer je samen met je kind speelt, stoeit, danst, zingt, kletst, lacht en/of boekjes leest, dit ook allemaal manieren zijn waarop je kind zijn of haar hersenen traint om stappen voorwaarts te maken in de ontwikkeling. Het is dus niet zo dat alleen momenten van therapie, momenten van training zijn, wat veel ouders denken. Het is daarnaast goed om inspanning af te wisselen met ontspanning, dit is nodig om het geleerde te laten opslaan in de hersenen. De hele dag door training zonder rustmomenten, werkt juist averechts.
Daarnaast is het van onschatbare waarde je kind laten voelen dat je van hem of haar houdt, dat hij/zij geliefd is en zich mag ontwikkelen in een tempo die bij hem of haar past. Dit is extra van belang voor kinderen die zich anders ontwikkelen dan de "norm". "Goed zijn zoals je bent en gesteund te worden door mensen die van je houden is, heel belangrijk voor de ontwikkeling van een kind. Juist de ouders en de andere kinderen in het gezin die dichtbij het kind staan zijn daarin heel belangrijk om het kind daarin dit gevoel te geven. Het is goed dat ouders beseffen wat de waarde hiervan is voor het kind en welke rol zij hierin hebben.
Ook is het belangrijk om te bedenken wat goed voelt voor jullie als gezin en voor jou als ouder en waar jullie energie uithalen. Zorg ervoor dat er bewust ruimte is voor momenten die dit goede gevoel geven. Tot slot is het belangrijk dat je als ouders ook goed voor jezelf zorgt, de zorg voor een kind die zich anders ontwikkelt vraagt nog meer van ouders dan de zorg voor een kind die zich zonder problemen ontwikkelt. Het is goed om voor jezelf te zorgen of te laten zorgen, zodat je als ouder ook de energie houdt, om jouw kind te blijven begeleiden op een manier die bij jou past. Besef dat bij opvoeden hoort om te leren los laten. Veel ouders vinden dit lastig, zeker wanneer hun kind zich anders ontwikkelt dan andere kinderen. Maar het kan toch nodig zijn een deel van de zorg op bepaalde momenten uit handen te geven, ook als die ander het anders doet dan jij, je kind leert van deze verschillen en het geeft jou de mogelijk om zelf uit te rusten of nieuwe energie op te doen.

Wat kun je als gezin zelf doen om om te gaan met het hebben van een aandoening bij een gezinslid?
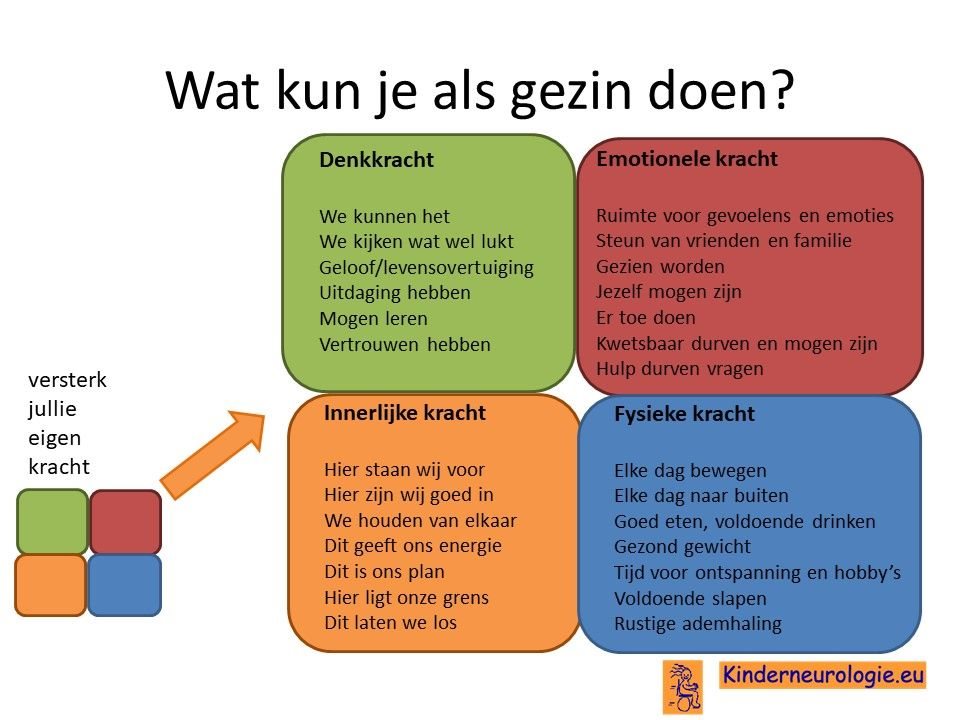
Als gezin van een kind waarbij er sprake is van een aandoening, is het goed om te zorgen dat jullie in de je kracht komen staan. Het is goed om te beseffen over welke denk-, emotionele-, innerlijke- en fysieke kracht jullie als gezin beschikken en hoe jullie deze kracht kunnen inzetten om goed voor ieder lid van het gezin te zorgen. Bekijk wat bij jullie als gezin past. Bekijk wat je kunt doen (of kunt laten) om deze kracht zo optimaal mogelijk in te zetten. En bedenk ook dat ieder lid van het gezin verschillende kwaliteiten heeft waarmee jullie elkaar kunnen aanvullen en kunnen versterken.
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaats kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan waarschijnlijk verwacht was. Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het SPATA5-syndroom.
Wat betekent het hebben van het SPATA5-syndroom voor de toekomst?
Blijvende problemen
Kinderen die een ontwikkelingsachterstand hebben als gevolg van het SPATA5- syndroom, blijven deze problemen vaak houden op volwassen leeftijd. Jong volwassenen kunnen dan de hulp van anderen nodig hebben om te kunnen functioneren in het dagelijks leven.
Volwassenen
Omdat deze ziekte nog niet heel lang bekend is, is er niet heel veel bekend over volwassenen met deze aandoening.
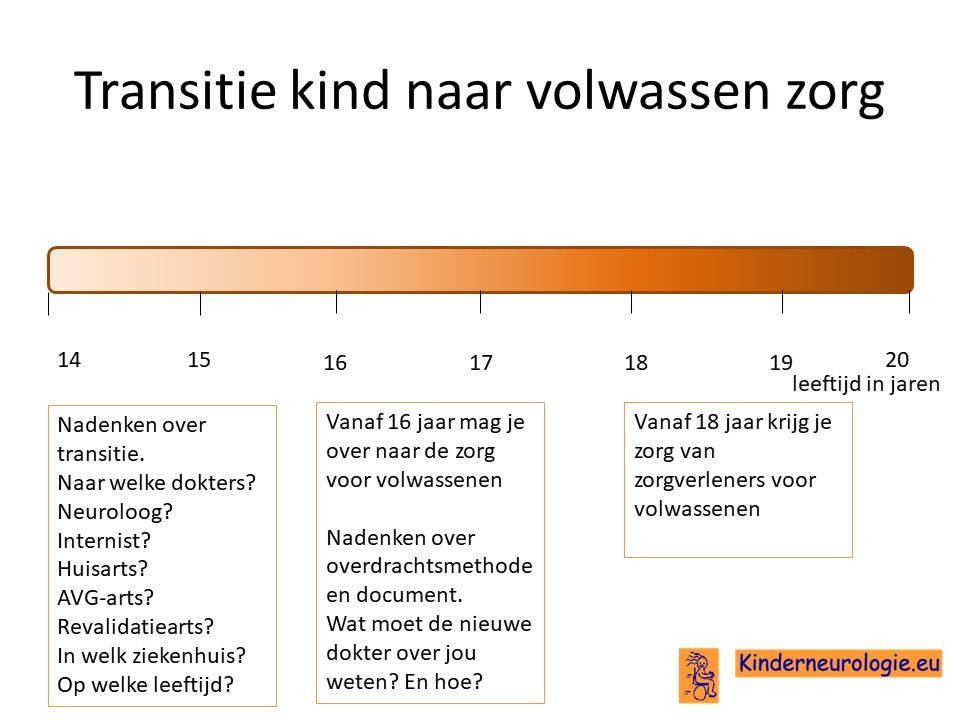
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belanrgijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd. Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+
AVG
Een AVG is een arts die zich gespecialiseerd heeft in de zorg voor mensen met een verstandelijke beperking. De AVG richt zich op het voorkomen, behandelen en beperken van lichamelijke en psychische problemen die te maken hebben met een verstandelijke of lichamelijke beperking. De AVG werkt hiervoor samen met de huisarts, de medische specialist, de gedragsdeskundige en/of andere therapeuten (zoals een fysiotherapeut of een logopedist). Er zijn steeds meer poliklinieken in Nederland waar AVG werken en waar kinderen en volwassenen met een verstandelijke beperking terecht kunnen met hun hulpvragen die te maken hebben met hun beperking. Daarnaast werken AVG ook in instellingen en zijn ze betrokken bij gespecialiseerde kinderdagcentra. Op de website van de NVAVG (Nederlandse Vereniging van Artsen voor Verstandelijk Gehandicapten) is een lijst met poliklinieken te vinden.

Levensverwachting
Er is nog weinig bekend over de levensverwachting van kinderen met dit syndroom. Een moeilijk behandelbare vorm van epilepsie kan van invloed zijn op de levensverwachting.
Bij volwassenen (en zelden ook bij kinderen) met een moeilijk behandelbare epilepsie komt SUDEP voor. SUDEP staat voor Sudden Unexpected Death in Epilepsy Patients. Dit is het onverwacht en onverklaard overlijden van een patiënt met epilepsie gedurende de slaap.
Kinderen krijgen
Het is niet bekend of het hebben van het SPATA5-syndroom van invloed is op de vruchtbaarheid van een volwassene. De meeste volwassenen zullen zelf te veel beperkingen hebben om kinderen te krijgen en op te voeden. Wanneer een volwassene met een mildere vorm van dit syndroom kinderen krijgt, dan is de kans klein dat een van de kinderen ook het SPATA5-syndroom zullen krijgen. Dit kan alleen wanneer de partner drager is van een fout in het SPATA5-gen, de kans hierop is klein. Wanneer de partner zelf ook het SPATA-5 syndroom heeft dan zullen de kinderen van deze ouders 100% kans om het SPATA5- syndroom te krijgen. Indien de volwassene geen kinderen wil of kan krijgen, moet wellicht nagedacht moeten worden over anticonceptie, waarover u in deze folder meer informatie vindt.
Hebben broertjes of zusjes ook kans om het SPATA5-syndroom te krijgen?
Erfelijke ziekte
Het SPATA5-syndroom is een erfelijke ziekte. Meestal blijken beide ouders drager te zijn van een fout in het SPATA5-gen. Broertjes en zusjes hebben dan 25% kans om zelf ook het SPATA5-syndroom te krijgen. Of broertjes en zusjes hier in dezelfde, in minder mate of in ernstigere mate last van krijgen valt van te voren niet goed te voorspellen.
Een klinisch geneticus kan daar meer informatie over geven.

Prenatale diagnostiek
Door middel van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek bestaat de mogelijkheid om tijdens een zwangerschap na te gaan of een broertje of zusje ook deze aandoening heeft. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica. Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.pns.nl

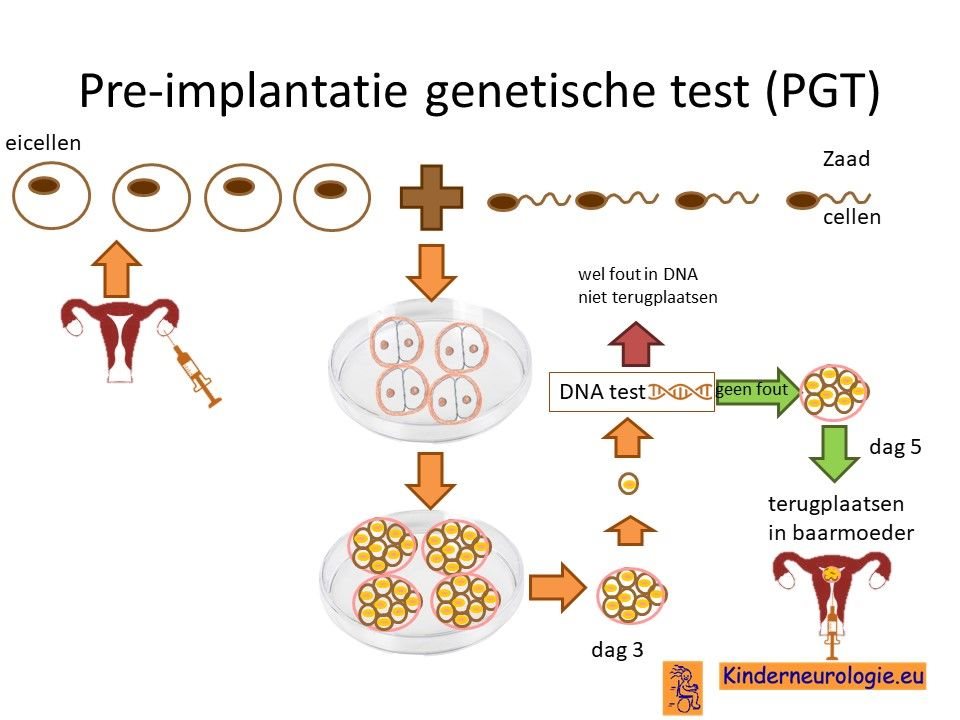
Preïmplantatie Genetische Test (PGT)
Stellen die eerder een kindje hebben gehad met het SPATA5-syndroom kunnen naast prenatale diagnostiek ook in aanmerking voor een preïmplantatie genetische test (PGT.) Bij PGT wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van het SPATA5-syndroom. Alleen embryo’s zonder de aanleg voor SPATA5-syndroom, komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgtnederland.nl.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links
www.2cu.nu
(stichting complex care united, een stichting die zich inzet om gezinnen met een zeer ernstig verstandelijk en meervoudig beperkt kind een betere kwaliteit van leven te geven middels concrete hulp en ondersteuning)
www.epilepsievereniging.nl
(site van epilepsievereniging Nederland)
www.epilepsie.nl
(site van het nationaal epilepsiefonds)
www.zeldzamen.nl
(Informatie over diverse genetische aandoeningen)
Referenties
- Mutations in SPATA5 Are Associated with Microcephaly, Intellectual Disability, Seizures, and Hearing Loss. Tanaka AJ, Cho MT, Millan F, Juusola J, Retterer K, Joshi C, Niyazov D, Garnica A, Gratz E, Deardorff M, Wilkins A, Ortiz-Gonzalez X, Mathews K, Panzer K, Brilstra E, van Gassen KL, Volker-Touw CM, van Binsbergen E, Sobreira N, Hamosh A, McKnight D, Monaghan KG, Chung WK. Am J Hum Genet. 2015;97:457-64
- Characterization of SPATA5-related encephalopathy in early childhood. Kurata H, Terashima H, Nakashima M, Okazaki T, Matsumura W, Ohno K, Saito Y, Maegaki Y, Kubota M, Nanba E, Saitsu H, Matsumoto N, Kato M. Clin Genet. 2016;90:437-444
- SPATA5 mutations cause a distinct autosomal recessive phenotype of intellectual disability, hypotonia and hearing loss. Buchert R, Nesbitt AI, Tawamie H, Krantz ID, Medne L, Helbig I, Matalon DR, Reis A, Santani A, Sticht H, Abou Jamra R. Orphanet J Rare Dis. 2016;11:130
- Compound heterozygous SPATA5 variants in four families and functional studies of SPATA5 deficiency. Puusepp S, Kovacs-Nagy R, Alhaddad B, Braunisch M, Hoffmann GF, Kotzaeridou U, Lichvarova L, Liiv M, Makowski C, Mandel M, Meitinger T, Pajusalu S, Rodenburg RJ, Safiulina D, Strom TM, Talvik I, Vaarmann A, Wilson C, Kaasik A, Haack TB, Õunap K. Eur J Hum Genet. 2018;26:407-419
- Muscular and Molecular Pathology Associated with SPATA5 Deficiency in a Child with EHLMRS. Braun F, Hentschel A, Sickmann A, Marteau T, Hertel S, Förster F, Prokisch H, Wagner M, Wortmann S, Della Marina A, Kölbel H, Roos A, Schara-Schmidt U. Int J Mol Sci. 2021;22:7835
Laatst bijgewerkt: 20 juli 2022 voorheen: 22 december 2021
Auteur: JH Schieving
