Wat is de ziekte van Gaucher?
De ziekte van Gaucher is een ernstige erfelijke stofwisselingsziekte veroorzaakt door een tekort aan een bepaald enzym glucocerebrocidase genoemd die
Hoe wordt de ziekte van Gaucher ook wel genoemd?
De ziekte van Gaucher is genoemd naar een Franse arts die dit syndroom voor het eerst beschreven heeft. Soms wordt ook gesproken van de ziekte van de ziekte van Gaucher-Schlagenhaufer.
Glucocerebrosidase deficientie
Een andere naam die ook wel gebruikt wordt is glucocerebrosidase deficientie. Glucocerebrosidase is de naam van het enzym wat (gedeeltelijk) ontbreekt bij kinderen en volwassenen met de ziekte van Gaucher.
Verschillende types
Er wordt onderscheid gemaakt in drie verschillende types van de ziekte van Gaucher: type 1, type 2 en type 3. Er wordt van type 1 gesproken wanneer de eerste klachten op jong volwassen leeftijd ontstaan. Bij type 2 ontstaan de eerste klachten al voor het tweede levensjaar. Bij type 3 ontstaan de eerste klachten tussen de leeftijd van 2 en 18 jaar.
Tegenwoordig worden ook twee andere vormen onderscheiden, namelijk de perinatale vorm en de cardiovasculaire vorm. Bij de perinatale vorm zijn de eerste klachten al direct na de geboorte aanwezig en komen kinderen kort na de geboorte te overlijden aan de aandoening. Bij de cardiovasculaire vorm komen met name problemen met de hartkleppen voor en zijn de andere symptomen die horen bij deze ziekte veel minder duidelijk aanwezig.
Acute, subacute en de chronische vorm
Ook wordt de indeling in de acute vorm, de subacute vorm en de chronische vorm wel gemaakt. De acute vorm is gelijk aan type 1, de eerste klachten ontstaan voor de leeftijd van 2 jaar. De subacute vorm is gelijk aan type 2, de eerste klachten ontstaan na de leeftijd van21 jaar, maar voor de volwassen leeftijd. Bij de chronische vorm onstaan de eerste klachten pas op volwassen leeftijd.
Spectrum
Tegenwoordig wordt de ziekte van Gaucher steeds meer gezien als een spectrum van een milde ziekte die pas op latere leeftijd ontstaat tot een ernstige ziekte die al op jonge leeftijd klachten geeft.

Bij wie komt de ziekte van Gaucher voor?
De ziekte van Gaucher kan op zowel op kinderleeftijd als op volwassen leeftijd beginnen. Meestal ontstaan de eerste klachten op de volwassen leeftijd. Bij een klein deel van de kinderen onstaan de eerste klachten al op de babyleeftijd of later tijdens de kinderleeftijd.
Zowel jongens als meisjes kunnen de ziekte van Gaucher krijgen.
Hoe vaak komt de ziekte van Gaucher voor?
De ziekte van Gaucher is een zeldzame ziekte en komt bij één op de 100.000 mensen voor.
De meeste patiënten met de ziekte van Gaucher hebben type 1. Type 2 en 3 zijn erg zeldzaam.

Wat is de oorzaak van de ziekte van Gaucher?
Fout in erfelijk materiaal
De ziekte van Gaucher wordt veroorzaakt door een fout in het erfelijke materiaal, het DNA. Het gaat om een fout op het 1e chromosoom.in het zogenaamde GBA-gen.
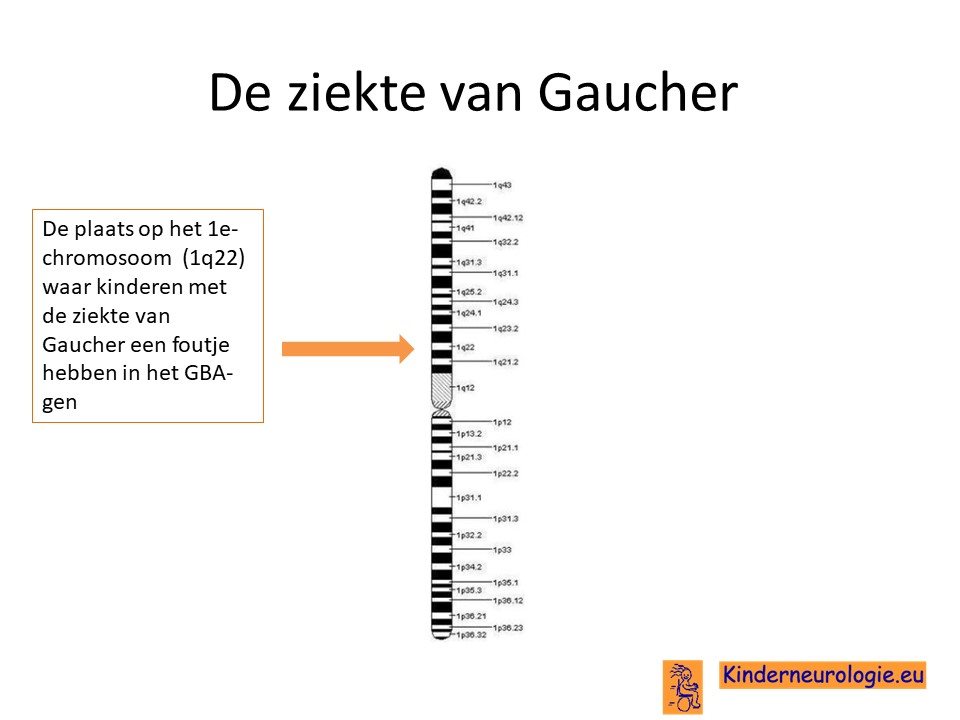
Autosomaal recessief
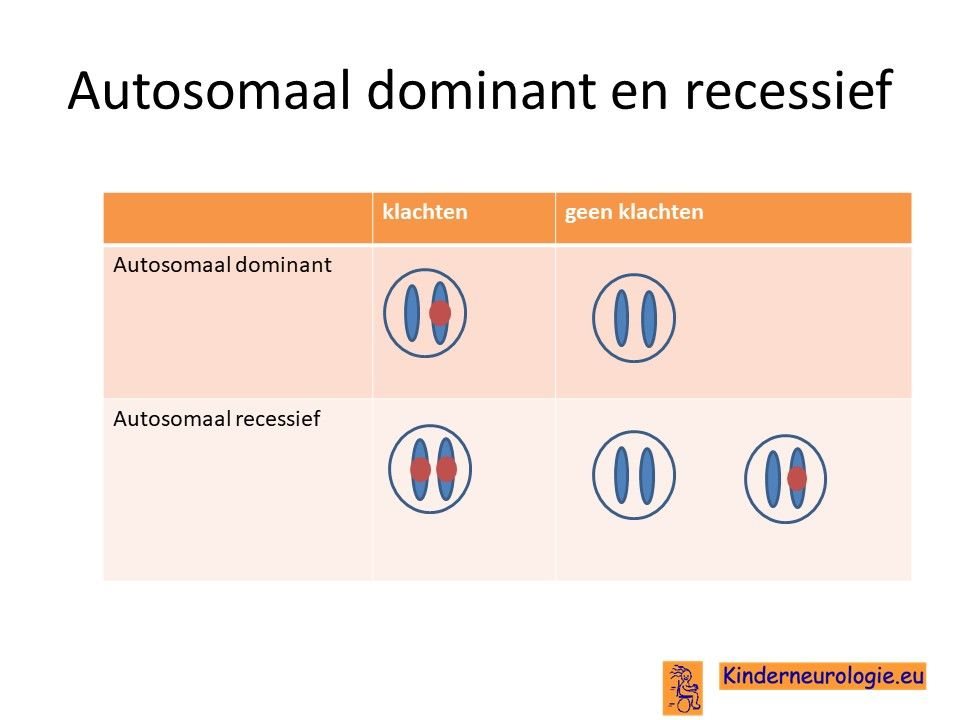
De ziekte van Gaucher erft op zogenaamd autosomaal recessieve manier over. Dat wil zeggen dat een kind pas klachten krijgt wanneer beide chromosomen 1 allebei een fout bevatten op plaats van het GBA-gen.
Dit in tegenstelling tot een autosomaal dominante aandoening, waarbij een fout op één van de twee chromosomen 1 al voldoende is om een ziekte te krijgen.
Ouders drager
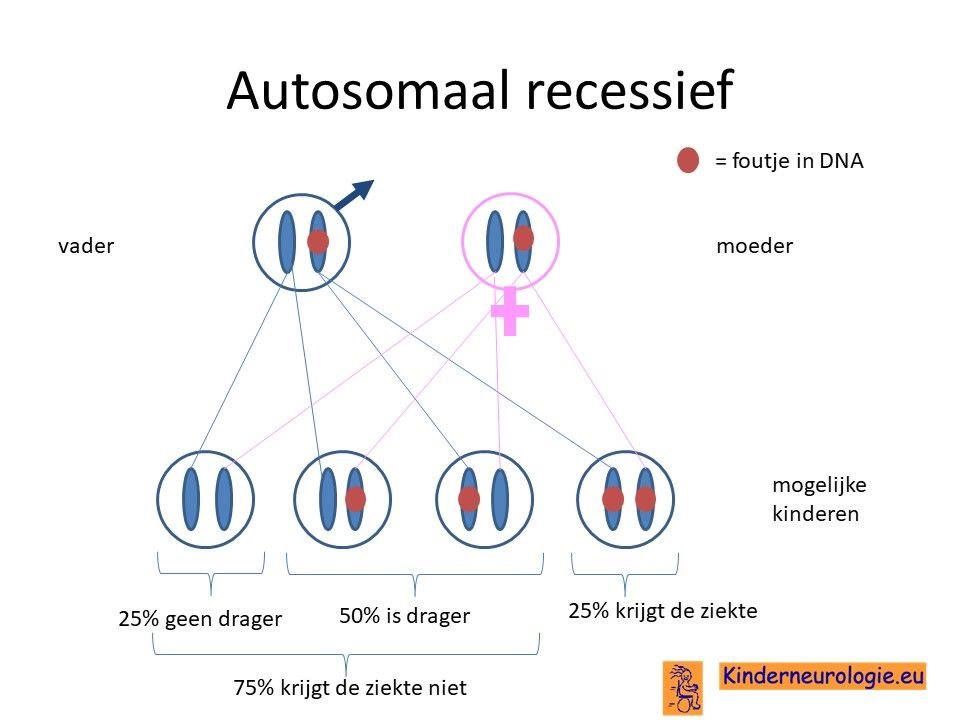
Bij een autosomaal recessieve aandoening zijn vaak beide ouders drager van een foutje in het GBA-gen. Ze hebben dus een chromosoom met een afwijking en een chromosoom zonder afwijking. Omdat ze zelf ook een gen zonder afwijking hebben, hebben de ouders zelf geen klachten.
Wanneer beide ouders drager zijn, dan hebben zij 25 % kans om een kindje te krijgen met de ziekte van Gaucher.
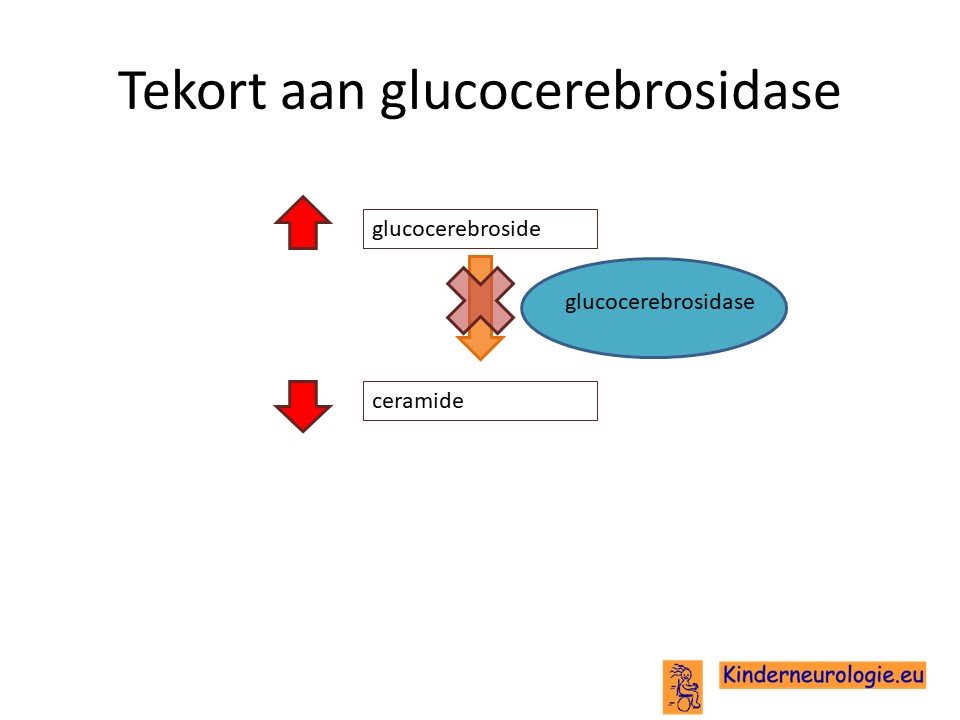
Tekort aan enzym
Het DNA bevat informatie voor het aanmaken van eiwitten. Door de fout in het DNA van het 1e chromosoom wordt een bepaald eiwit wat een belangrijke rol speelt in de stofwisseling niet aangemaakt.Dit eiwit is een enzym en heet glucocerebrosidase. Dit eiwit speelt normaal een belangrijke rol bij de aanmaak en afbraak van glucosylceramide. Glucosylceramide is een stofje wat veel voorkomt in de wand van rode en witte bloedcellen. Glucosylceramide wordt normaal in speciale cellen afgebroken in kleine celonderdelen die lysozymen worden genoemd. Bij de ziekte van Gaucher wordt het glycosylceramide niet afgebroken, maar wordt het opgeslagen in de lysosymen. Hierdoor kunnen de lysozymen die verantwoordelijk zijn voor een hele boel andere processen in de stofwisseling hun werk niet meer doen. De cel met deze volgestampte lysozymen kan ook niet meer normaal functioneren en sterft daardoor af.
Lever, milt en beenmerg
Met name de cellen van de lever, de milt en het beenmerg zijn betrokken bij het verwerken van oude rode en witte bloedcellen. Bij de afbraak van deze oude rode en witte bloedcellen komt veel glucosylceramide vrij. Dit glucosylceramide wat niet verwerkt kan worden door de cellen van de lever, milt en het beenmerg stapelt zich op in deze cellen. Hierdoor raken lever en milt vergroot en het beenmerg verstopt waardoor ze hun werk niet meer goed kunnen doen.
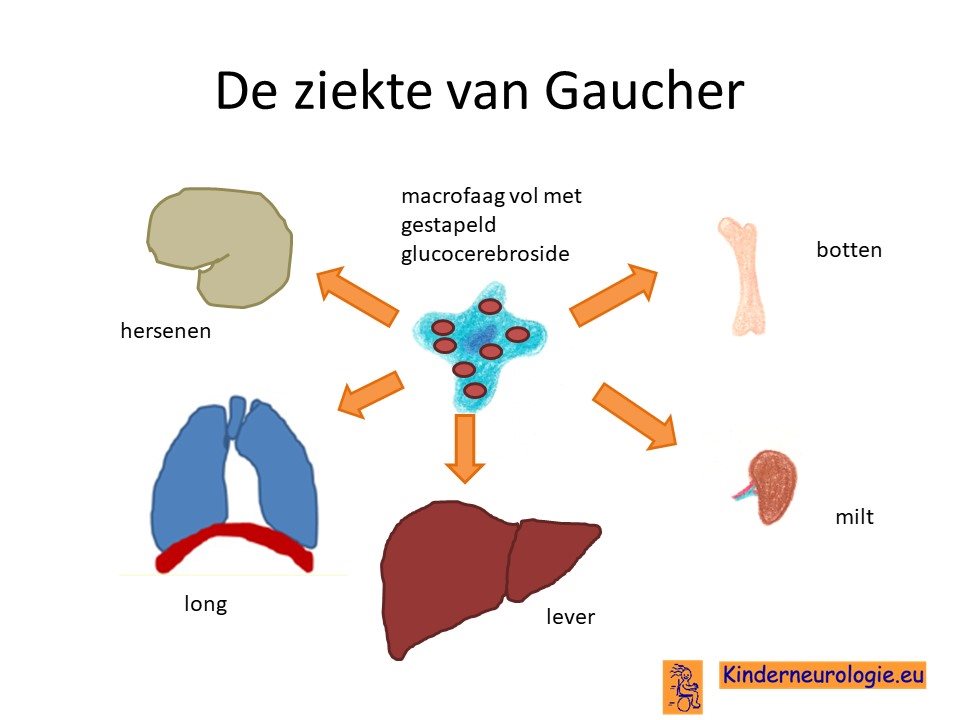
Hersencellen
Bij type 2 en 3 stapelen ook de hersencellen een overmaat aan glucosylceramide in hun cellen. Het glucosylceramide komt hierbij vrij bij de afbraak van het geleidingslaagje om de zenuwen: het myeline.
Andere organen
Naast lever, milt en beenmerg kan het glucosylceramide zich ook stapelen in lymfestelsel, de longen, de huid, de ogen, de nieren en het hart.
Welke klachten hebben kinderen met de ziekte van Gaucher?
Variatie
Er bestaat variatie tussen de hoeveelheid en de ernst van de onderstaande symptomen die verschillende kinderen met de ziekte van Gaucherhebben. Het valt van te voren niet te voorspellen welke symptomen een kind zal krijgen. Dat betekent dat onderstaande kenmerken kunnen voorkomen, maar niet hoeven voor te komen.

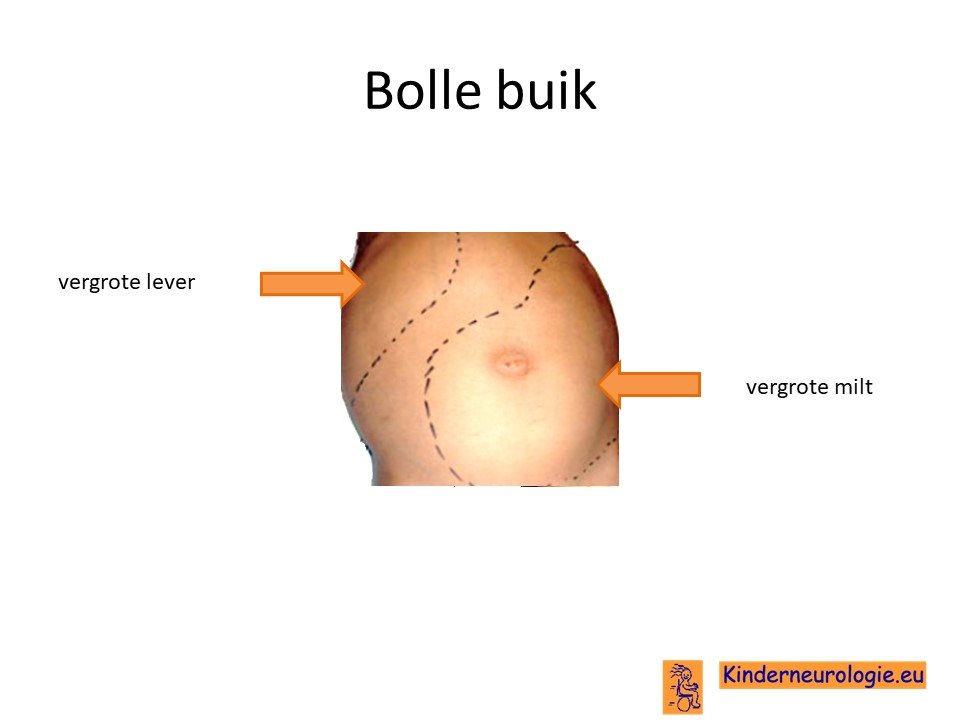
Vergrote lever en milt
De cellen van de lever en milt stapelen veel van het stofje glucosylceramide in hun cellen. Hierdoor worden de lever en milt vergroot, waardoor een kind een dikke buik kan krijgen.De eetlust wordt door de dikke buik vermindert. Ook kunnen de lever en milt niet meer goed functioneren, waardoor allerlei klachten kunnen ontstaan.
Tekort aan bloedplaatjes
Een te grote niet goed functionerende milt vangt veel bloedplaatjes weg uit het bloed waardoor er in het bloed een tekort aan bloedplaatjes ontstaat. Bloedplaatjes zijn belangrijk bij het stelpen van bloedingen. Bij een tekort aan bloedplaatjes krijgt een kind snel blauwe plekken, gemakkelijker spontane bloedingen (neusbloedingen, tandvleesbloedingen) die niet gemakkelijk stoppen.
Tekort aan rode bloedcellen
Ook vangt een te grote niet goed functioneren milt veel rode bloedcellen weg uit het bloed, waardoor er tekort aan rode bloedcellen en daarmee bloedarmoede ontstaat.
Normaal worden nieuwe rode bloedcellen in het beenmerg aangemaakt. Bij kinderen met de ziekte van Gaucher functioneert ook het beenmerg niet goed. Hierdoor kunnen onvoldoende nieuwe rode bloedcellen worden aangemaakt. Bloedarmoede geeft klachten van vermoeidheid.
Tekort aan witte bloedcellen
Ook witte bloedcellen worden weggevangen door een vergrote milt. Witte bloedcellen spelen een belangrijke rol bij de afweer tegen ziekteverwekkers. Kinderen met een tekort aan witte bloedcellen zijn daardoor kwetsbaar voor infecties en regelmatig ziek.
Botpijnen
Ook de cellen in het beenmerg stapelen het te veel aan het stofje glucocerebrocidase in hun cellen. Hierdoor kan het beenmerg onvoldoende nieuwe rode en witte bloedcellen en ook bloedplaatjes aanmaken. Door het stapelen van afwijkende cellen in het beenmerg verloopt de bloedcirculatie van de botten met veel afwijkende beenmerg niet meer goed. Als gevolg hiervan krijgen bepaalde botten te weinig bloed en daarmee te weinig zuurstof. Dit geeft een erg pijnlijke beschadiging van het bot. Kinderen met de ziekte van Gaucher hebben hierdoor regelmatig last van heftige pijnaanvallen in de botten.
Zwakkere botten
Door de stapeling van afwijkende cellen in het beenmerg, verloopt ook de normale aanmaak en afbraak van het bot niet meer goed. Hierdoor worden de botten minder stevig opgebouwd, waardoor ze gemakkelijker kunnen breken. Ook kan de vorm van de botten hierdoor anders worden, waardoor gewrichten niet meer goed kunnen functioneren. Bewegen wordt hierdoor pijnlijk en vaak ook niet meer mogelijk.
Kleine lengte
Als gevolg van de botproblemen groeien kinderen met de ziekte van Gaucher niet zo hard en zijn zij kleiner dan hun leeftijdsgenoten.
Geelbruine vlekken op de huid
Bij kinderen met de ziekte van Gaucher komen vaak geelbruine vlekken op de huid voor. Deze worden met name gezien rondom de ogen.
Knik in de ontwikkeling
Bij kinderen met type 2 verloopt de ontwikkeling al snel na de geboorte niet meer zoals bij leeftijdsgenoten. De kinderen maken moeilijker contact en gaan niet rollen, zitten, staan en praten zoals leeftijdsgenoten.
Bij kinderen met type 3 verloopt de ontwikkeling aanvankelijk wel net als bij leeftijdsgenoten, maar op een gegeven moment staat hun ontwikkeling stil. Later gaan zij ook achteruit, dat wil zeggen dat zij allerlei vaardigheden die zij beheersten niet meer kunnen uitvoeren. Kinderen kunnen dan bijvoorbeeld niet meer lopen of praten terwijl ze dat voorheen wel konden.

Stijven spieren
Als gevolg van stapeling van het stofje glucosylceramide in hersencellen kunnen de hersenen niet meer goed functioneren. Hierdoor verloopt de aansturing van de spieren door de hersenen niet meer goed. Kinderen met de ziekte van Gaucher type 2 en 3 krijgen hierdoor problemen met het bewegen van hun armen en benen, de spieren worden stijf . Deze stijfheid wordt spasticiteit genoemd. Als gevolg van deze stijfheid wordt lopen en bewegen erg moeizaam en op een gegeven moment zelfs niet meer mogelijk.

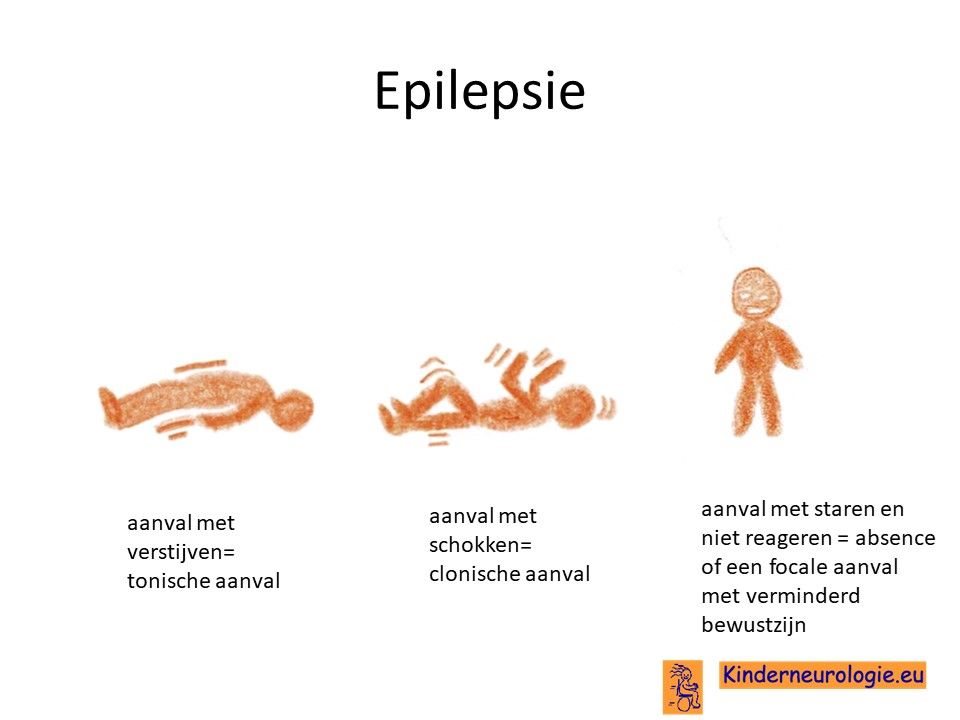
Epilepsie
Kinderen met type 2 en 3 ontwikkelen vaak epileptische aanvallen. Het kan gaan om verschillende soorten epileptische aanvallen. Met name kortdurende schokjes met een arm, been, romp of hoofd komen vaak voor.
Ogen
Bij kinderen met de ziekte van Gaucher bewegen de ogen erg schokkerig en onregelmatig. Dit wordt ook wel oculomotore apraxie genoemd.
Zuig-en slikproblemen
Kinderen met Gaucher type 2 en 3 krijgen in toenemende mate problemen met zuigen en slikken waardoor zij niet meer in staat zijn om zelf te eten.
Hoe wordt de diagnose ziekte van Gaucher gesteld?
Verhaal en onderzoek
De kinderneuroloog zal eerst goed navragen wat de klachten zijn van het kind en hoe deze klachten zijn ontstaan. Bij lichamelijk onderzoek worden vaak een vergrote lever en een vergrote milt gevonden. Aan de hand ervan kan al vermoeden zijn op de ziekte van Gaucher, maar er zijn ook ziektebeelden die veel op deze ziekte lijken.
MRI-scan
Met behulp van een MRI-scan van het hoofd kunnen de afwijkingen in de hersenen zichtbaar worden gemaakt.
Hersenvocht
Soms wordt het hersenvocht onderzocht dat verkregen wordt door middel van een ruggenprik. In dit hersenvocht blijkt te veel eiwit te zitten.
Stofwisselingsonderzoek
De diagnose kan definitief gesteld worden door middel van bloedonderzoek. In de witte bloedlichaampjes kan bepaald worden of het eiwit glucocerebrosidase aanwezig is. Bij de ziekte van Gaucher ontbreekt dit eiwit en daarmee is de diagnose zeker.
DNA onderzoek
Met behulp van DNA-onderzoek in bloed kan geprobeerd worden fout in het erfelijk materiaal aan te tonen.

Bloedonderzoek
Met behulp van bloedonderzoek kan ook de ernst van de problemen met de hoeveelheid rode en witte bloedcellen en bloedplaatjes bekeken worden.
Huidbiopt
Wanneer bij sterke verdenking op de ziekte van Gaucher bij bloedonderzoek geen afwijkingen worden gevonden, kan door middel van een huidbiopt in huidcellen het tekort aan glucocererocidase worden aangetoond.
CT-scans
Met behulp van CT-scans kunnen de afwijkingen aan de botten bij de ziekte van Gaucher worden aangetoond.
Hoe wordt de ziekte van Gaucher behandeld?
Enzymvervangende behandeling
Sinds enkele jaren wordt de ziekte van Gaucher behandeld door het toedienen van een enzym wat veel op glucocerebrosidaselijkt: Cerzyme®. Cerezyme ® kan het stofje glucylceramide afbreken. Dit enzym moet worden toegediend via een infuus. Dit infuus moet meestal elke 2 weken worden gegeven. De infuusbehandeling duurt enkele uren.
Door deze behandeling kunnen nieuwe klachten als gevolg van de ziekte zo veel mogelijk worden voorkomen. Bestaande klachten verdwijnen meestal niet. Ook heeft de behandeling met dit enzym weinig invloed op de neurologische problemen als gevolg van de ziekte.
Hoe eerder een behandeling met dit vervangende enzym wordt gestart, hoe beter dit is voor de prognose van het kind.
Kinderen met Gaucher type 2 hebben vaak al te veel klachten om baat te hebben bij een enzymbehandeling.
Comfort
De verdere behandeling is er op gericht een kind zich zo comfortabel als mogelijk is te laten voelen.
Pijnstilling
Bij aanvallen van heftige botpijnen kunnen sterke morfine-achtige medicijnen de pijnklachten zo veel mogelijk onderdrukken.

Bloedtransfusie
Bij ernstige bloedarmoede kan soms een bloedtransfusie nodig zijn.
Operaties
Vroeger werd bij kinderen met de ziekte van Gaucher de vergrote milt vaak weggehaald. Tegenwoordig is dit met behulp van de enzymtherapie meestal niet meer nodig.
Bij sterk vervormde en afwijkende botten wordt nog wel eens een operatie uitgevoerd door een orthopeed om zo minder pijnklachten en betere bewegingsmogelijkheden te krijgen.
Levertransplantatie
Bij sommige kinderen met de ziekte van Gaucher is de lever dusdanig aangetast dat een levertransplantatie nodig is.
Fysiotherapie
Met behulp van fysiotherapie kunnen spieren soepel gehouden worden.
Ergotherapie
Ergotherapeuten kunnen hulpmiddelen aanmeten waardoor de verzorging van een kind met de ziekte van Gaucher gemakkelijker gemaakt kan worden.
Spierspanning verlagende medicijnen
Er wordt geprobeerd het kind zo lekker mogelijk te laten liggen in bed, soms kunnen medicijnen die de spierspanning in de armen en benen verlagen hierbij helpen.
Behandeling epilepsie
Epilepsie-aanvallen kunnen worden behandeld met medicijnen.
Sondevoeding
Wanneer een kind niet meer veilig kan slikken, kan het de voeding krijgen via een sonde door de neus of via een slangetje rechtstreeks in de buik (PEG-catheter).
Slijmvorming
De slijmvorming kan soms verminderd worden met medicijnen of met injecties met botulinetoxine.
Voorkomen longontsteking
Vanwege de slikproblemen en vele slijmvorming kunnen gemakkelijk longontstekingen ontstaan. Deze kunnen behandeld worden met antibiotica. Soms kan dagelijks een lage dosis antibiotica helpen om longontstekingen te voorkomen. Wanneer de longontsteking leidt tot ernstige ademhalingsproblemen kan het zijn dat een kind niet meer zelf voldoende kan ademen om het lichaam van voldoende zuurstof te voorzien. Zuurstof via een kapje of een neusbrilletje kan dan helpen. Wanneer de problemen heel erg zijn, kan het nodig zijn dat de ademhaling wordt overgenomen door een beademingsapparaat. Dit is een zware intensieve behandeling waarbij kinderen met de ziekte van Gaucher goed moet worden afgewogen of de zwaarte van deze behandeling wel opweegt tegen het voordeel dat hiermee behaald moet worden. Vaak wordt dan ook niet voor beademing gekozen, maar dit moet natuurlijk bij elk kind afzonderlijk afgewogen worden door de behandelende dokters.
Onderzoek
Er wordt onderzoeke gedaan naar een medicijn wat het enzym glucosylceramide synthetase kan remmen en ook in staat is om in de hersenen zijn werk te doen.
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaats kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is. Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Door het plaatsen van een oproep op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders die te maken hebben met de ziekte van Gaucher. Dit kan ook via de Nederlandse vereniging voor kinderen met een stofwisselingsziekte.
Wat betekent de ziekte van Gaucher voor de toekomst van een kind?
Type 1
De ernst van de problemen die jong volwassen met de ziekte van Gaucher tegen komen verschilt enorm. Het valt van te voren niet goed te voorspellen hoeveel klachten iemand zal krijgen als gevolg van de ziekte. Jong volwassenen met Gaucher type 1 hebben in principe een normale levensverwachting. Alleen bij veel klachten kan de levensverwachting als gevolg van complicaties zijn verkort.
Type 2
Kinderen met de ziekte van Gaucher type 2 krijgen in toenemende mate neurologische problemen. Deze problemen zijn dusdanig ernstig dat zij als gevolg van deze problemen zullen komen te overlijden. De meeste kinderen met type 2 Gaucher zullen niet ouder dan 2 jaar worden.
Type 3
Kinderen met Gaucher type 3 krijgen geleidelijk aan ook steeds meer problemen. Hun levensverwachting hangt sterk af van het tempo waarin deze nieuwe problemen komen. Hoe ouder een kind is bij het ontdekken van de ziekte, hoe langzamer in het algemeen het ziekteproces. Er zijn kinderen met Gaucher type 3 die ouder dan 30-40 jaar zijn geworden.
Bestaat er een kans dat een broertje of zusje ook de ziekte van Gaucher krijgt?
De ziekte van Gaucher is een erfelijke ziekte. Bij een deel van de kinderen blijken beide ouders drager te zijn van de ziekte zonder dat zij zelf klachten hiervan hebben. Bij deze ouders hebben broertjes en zusjes van kinderen met de ziekte van Gaucher ook kans hebben om de ziekte te krijgen. Het gaat binnen de familie meestal wel allemaal om dezelfde vorm. Dus een broer of zus van een kindje met de ziekte van Gaucher die al ouder is dan dit kindje zal de ziekte naar alle waarschijnlijk niet meer krijgen.
Als ouders een kindje hebben gehad met de ziekte van Gaucher opnieuw in verwachting zijn van een kindje, dan heeft dit kindje in de meeste gevallen 25% kans om ook de ziekte van Gaucher te krijgen. Tijdens de zwangerschap bestaat de mogelijkheid om met behulp van een vlokkentest te kijken of dit kindje de ziekte van Gaucher zal hebben. Wanneer het kindje de ziekte van Gaucher blijkt te hebben bestaat er een mogelijkheid als de ouders dit zouden willen om de zwangerschap af te breken.
Prenatale diagnostiek
Door middel van een vlokkentest of een vruchtwaterpunctie tijdens de zwangerschap bestaat de mogelijkheid om tijdens een zwangerschap na te gaan of een broertje of zusje ook de ziekte van Gaucher heeft. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica.

Wilt u dit document printen dan kunt u hiervoor de printbutton bovenaan de pagina gebruiken
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links en verwijzingen
www.stowisselingsziekten.nl
(Nederlandse vereniging van mensen met een stofwisselingsziekte)
Laatst gewijzigd op 15 augustus 2021 voorheen: 20 november 2012 en 23 december 2006
Auteur: JH Schieving
