 kinderneurologie
kinderneurologie
Wat is BRUE?
Een BRUE is een kortdurende aanval waarbij er sprake is van een verontrustende verandering in het ademhalingspatroon, de kleur, de spierspanning of de mate van alertheid van een jong kind (<1 jaar)met spontaan herstel, zonder dat op moment van deze aanval duidelijk is waarom deze aanval optreedt.
Hoe wordt BRUE ook wel genoemd?
BRUE is een afkorting en staat voor de Engelse termen Brief Resolved Unexplained Event. Het woord brief geeft aan dat de periode van de verontrustende verandering kort heeft geduurd. Het woord resolved geeft aan dat de problemen spontaan verdwenen zijn. Unexplained geeft aan dat in eerste instantie niet duidelijk is waarom deze problemen ontstaan zijn. Event betekent aanval of voorval. De Amerikaans Academie voor Kinderartsen heeft deze nieuwe term in 2016 bekend gemaakt.
ALTE
Vroeger (voor 2016) werd een andere afkorting gebruikt voor al deze aanvallen namelijk ALTE. ALTE staat voor Apparent Life-Threatening Event. Apparant betekent schijnbaar, Life Threatening betekent levensbedreigend.
Laag risico/hoog risico
Er wordt onderscheid gemaakt in een groep met laag risico op een onderliggende ziekte en een groep met een hoog risico op een onderliggende ziekte.

Hoe vaak komt BRUE voor bij kinderen?
Het is niet goed bekend hoe vaak BRUE voorkomt bij kinderen. Een deel van de kinderen zal ook niet bekend zijn bij een dokter. Er wordt geschat dat BRUE bij één op de 2500-3000 kinderen voorkomt.
Bij wie komt BRUE voor?
BRUE komt voor bij jonge kinderen in hun eerste levensjaar.
Zowel jongens als meisjes kunnen BRUE krijgen.
Wat is de oorzaak van het ontstaan van BRUE?
In eerste instantie niet bekend
Vaak is op moment van de aanval niet duidelijk waarom de BRUE ontstaat. Door middel van het verhaal van een kind, de bevindingen bij onderzoek en eventueel bij aanvullend onderzoek kan duidelijk worden wat de BRUE heeft veroorzaakt. De meest voorkomende oorzaken zijn zure reflux vanuit de maag naar de slokdarm, epilepsie, een infectie of kindermishandeling. Maar daarnaast zijn ook nog veel andere oorzaken mogelijk. Bij kinderen met BRUE wordt geen oorzaak gevonden, zodra er sprake is van een oorzaak, wordt niet meer gesproken van BRUE maar van de oorzaak.
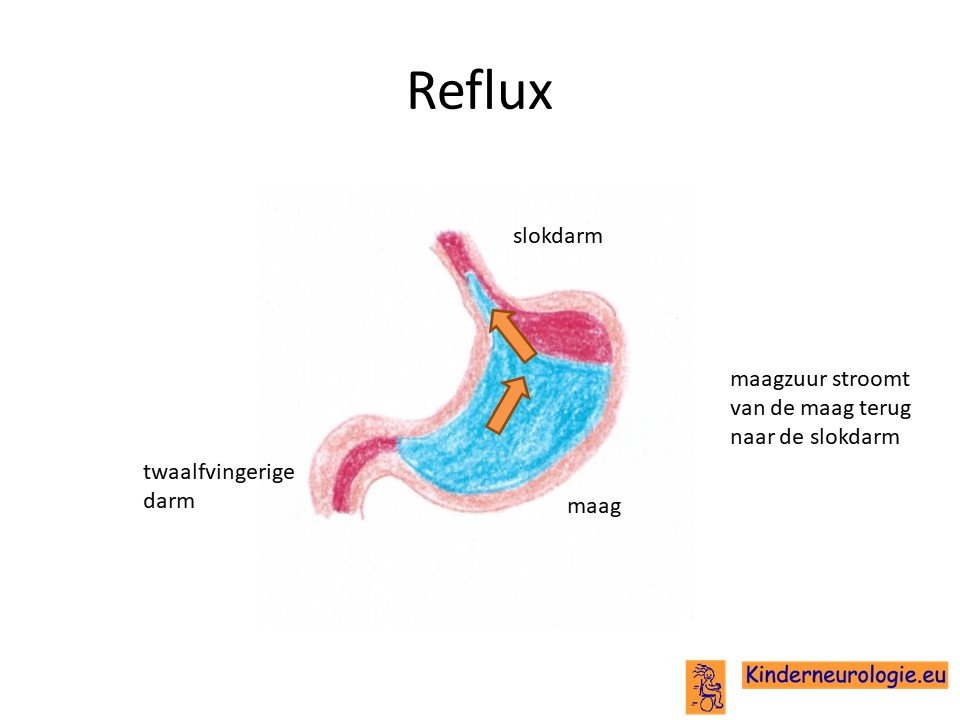
Reflux
Wanneer de maaginhoud terugstroomt naar de slokdarm, kan een bepaalde reflex worden opgewekt die helpt te voorkomen dat de maaginhoud in luchtpijp en longen terecht komt. Deze reflex wordt de duikreflex genoemd. De spieren van de luchtpijp spannen aan, waardoor de luchtpijp nauw wordt, zodat er geen maaginhoud door heen kan. Ademhalen is echter ook tijdelijk niet goed mogelijk bij deze nauwe luchtpijp. Zodra de maaginhoud weer zakt, zullen de spieren van de luchtpijp weer ontspannen waardoor het kind weer normaal kan ademen. Vaak zijn er andere aanwijzingen die wijzen op de aanwezigheid van reflux zoals voedingsproblemen, veel spugen, zuur ruiken, veel slikken tijdens en na het eten.
Epilepsie
Tijdens bepaalde epilepsieaanvallen kunnen kinderen tijdelijk niet goed doorademen waardoor zij blauw verkleuren. Vaak zijn er ook andere aanwijzingen dat er sprake is van epilepsie zoals verstijven van de armen of benen, schokken met de armen of benen.
Infectie
Een infectie bij een jong kind kan ook BRUE veroorzaken. Bij jonge kinderen kan het lastiger zijn om een infectie te herkennen. Vaak is er wel sprake van verhoging of koorts. Infecties die BRUE kunnen geven zijn een luchtweginfectie, een urineweginfectie of een hersenvliesontsteking. Een snotneus, hoesten, een rood gekleurde keel, rode trommelvliezen, stinkende urine of een bolle gespannen fontanel kunnen aanwijzingen zijn die wijzen in de richting van een infectie.
Kinkhoest is een infectie die vaak de aanleiding is voor het ontstaan van BRUE.
Kindermishandeling
Kindermishandeling, vooral het heen en weer schudden van hoofd en lijf, kan zorgen voor het ontstaan van hersenschade en/of bloedingen tussen de schedel en de hersenen. De hersenschade zorgt er voor dat kinderen minder alert zijn en problemen kunnen hebben met de ademhaling. Hierdoor kan een BRUE ontstaan. Vaak, maar niet altijd, hebben kinderen die mishandeld zijn blauwe plekken op hun lichaam.
Breath holding spell
Een breath holding spell is een aanval waarbij kinderen nadat zij hard gehuild hebben vanwege pijn of frustratie, tijdelijk hun adem inhouden en hierdoor blauw aanlopen. Het huilen voordat de BRUE ontstaat, is hier de belangrijkste aanwijzing naar deze diagnose.
Te vroeg geboren kinderen
Bij te vroeg geboren kinderen zijn de hersenen nog niet voldoende uitgerijpt. De hersenen kunnen op een bepaald moment vergeten een signaal te sturen naar de ademhalingsspieren, waardoor kinderen tijdelijk niet ademhalen. Dit wordt een centrale apneu genoemd.
Obstructieve apneu
Bij kinderen met een hele lage spierspanning of bij kinderen waarbij de onderkaak naar achteren staat ten opzichte van de bovenkaak, kan tijdens de slaap de tong de luchtweg afsluiten, waardoor kinderen tijdelijk niet goed adem kunnen halen. Dit wordt een obstructieve apneu genoemd.
Congenitaal hypoventilatie syndroom
Het congenitaal hypoventilatie syndroom is een zeer zeldzaam voorkomende aandoening waarbij kinderen tijdens de slaap onvoldoende ademhalen om het lichaam te voorzien van zuurstof.
Hartritmestoornis
Bij een klein deel van de kinderen met BRUE is er sprake van een hartritmestoornis. Vaak gaat het dan om een lang QT-tijd syndroom.
Stofwisselingsziekte
Zelden is er sprake van een stofwisselingsziekte waarbij BRUE het eerste symptoom is. Bij kinderen met een stofwisselingsziekte zullen meerdere symptomen volgen.
Laag risico/hoog risico
Er wordt onderscheid gemaakt in een groep met laag risico op een onderliggende ziekte en een groep met een hoog risico op een onderliggende ziekte.
Er is sprake van een laag risico wanneer de BRUE korter heeft geduurd dan 20 seconden en het kind gezond is en het kind ouder is dan 60 dagen, geboren is na een zwangerschapsduur van 32 weken, nooit eerder een BRUE heeft gehad, er sprake was van een BRUE die zich niet herhaald heeft, geen reanimatie nodig heeft gehad van een zorgverlener en waarbij geen afwijkingen worden gevonden bij lichamelijk onderzoek. Ook in de familienamanese moeten geen bijzonderheden voorkomen. Alle kinderen die niet aan deze kenmerken voldoen, vallen in de groep hoog risico.

Wat zijn de symptomen van BRUE?
Variatie
BRUE kunnen er verschillend uitzien bij verschillende kinderen. Er moet in elke geval of sprake zijn van één van onderstaande kenmerken van veranderde huidskleur, ademhaling, spierspanning of alertheid. Vaak komen combinaties van meerdere veranderingen voor.

Veranderde huidskleur
Tijdens een BRUE hebben kinderen vaak een veranderde huidskleur. De huid kan bleek zien of op bepaalde plaatsen blauw verkleurd zijn.
Veranderde ademhaling
Vaak halen kinderen tijdens een BRUE tijdelijk geen adem. Dit wordt een apneu genoemd.
Soms halen kinderen in een langzamer dan gebruikelijk tempo adem of is de ademhaling heel onregelmatig (stokkend).
Lage of hoge spierspanning
Vaak voelen kinderen tijdens een BRUE slap aan in hun spieren. Soms is er sprake van een verhoogde spierspanning.
Minder alert
Vaak reageren kinderen tijdens een BRUE minder alert dan gebruikelijk. Soms zijn kinderen tijdelijk helemaal bewusteloos
Duur
De meeste BRUE’s duren minder dan een minuut (gemiddeld 20-30 seconden) en komen meestal maar één keer tijdens het leven van een kind voor.
Herhalen
Sommige kinderen maken vaker een BRUE door. Dan is de kans groter dat er sprake is van een onderliggende ziekte als oorzaak voor het ontstaan van de BRUE.
Nadien normaal reageren
Kinderen met een BRUE reageren nadat de aanval voorbij is weer normaal. Ouders zien dan geen bijzonderheden meer aan hun kind.
Schrik
Het meemaken van een BRUE voor ouders is vaak een heftige ervaring. Veel ouders hebben het gevoel gehad dat hun kind dood aan het gaan was. Een deel van de ouders heeft bij het kind handelingen verricht om het weer te laten reageren, zoals blazen in het gezicht, kloppen op de rug of soms mond-op-mondbeademing.
Hoe wordt de diagnose BRUE gesteld?
Verhaal en onderzoek
De diagnose BRUE kan gesteld worden wanneer er sprake is van een aanval met een verontrustende verandering van huidskleur, ademhaling, spierspanning en/of alertheid die spontaan weer verdwenen is en waarbij het kind normaal functioneert als het door een dokter gezien wordt. Het is belangrijk om na te gaan of een van bovenstaande bekende oorzaken aanwezig is aan de hand van het verhaal van de ouders en de bevindingen bij lichamelijk onderzoek. Bij kinderen met een laag risico wordt het kind een aantal uren geobserveerd en is het meestal niet nodig om aanvullend onderzoek te doen. Bij kinderen met een hoog risico wordt vaak wel aanvullend onderzoek ingezet. Het hangt van het verhaal van het kind af en de bevindingen bij lichamelijk onderzoek, welke onderzoeken worden ingezet.

Observatie
Vaak worden kinderen die een BRUE gehad hebben, een aantal uren geobserveerd om te kijken of er nog een BRUE optreedt of om te kijken of er symptomen ontstaan die wijzen op een onderliggende ziekte die er voor gezorgd heeft dat de BRUE is ontstaan. Vaak wordt er voor gekozen om kinderen tijdens de observatie aan de saturatiemeter te leggen, die continu het zuurstofgehalte in het bloed meet. Voor kinderen met een laag risico BRUE is het voldoende om kinderen 1 tot 4 uur te observeren, zij hoeven niet te worden opgenomen. Voor kinderen met een hoog risico BRUE wordt een opname geadviseerd.
Ook worden alle kinderen die een BRUE door hebben gemaakt een dag later opnieuw beoordeeld door een arts, dit kan ook de huisarts zijn.
Bloedonderzoek
Door middel van bloedonderzoek kan gekeken worden of er aanwijzingen zijn voor een infectie. Vaak is dan de CRP verhoogd en zijn er meer witte bloedcellen aanwezig. Ook kan gekeken worden of het glucose gehalte in het bloed goed is. Een bloedgas en de waarde van lactaat kunnen aangeven of het kind ernstige zuurstofproblemen heeft gehad. De waarde van het Hb en Ht kunnen iets zeggen over bloedverlies.
Urine onderzoek
Door middel van urineonderzoek kan gekeken worden of er aanwijzingen zijn voor een urineweginfectie.
Ruggenprik
Bij verdenking op een hersenvliesontsteking kan een ruggenprik nodig zijn om zo het vocht wat rondom de hersenen en het ruggenmerg stroomt te onderzoeken op het voorkomen van tekenen die wijzen op een infectie.
Foto van de longen
Bij verdenking op longproblemen als oorzaak van de BRUE kan een foto van de longen helpen om te beoordelen wat er met de longen aan de hand is.
Virussneltest
Het is vaak mogelijk door middel van een sneltest in korte tijd te achterhalen of er sprake is van een virusinfectie die BRUE kan geven, zoals het RS-virus of het influenza virus. Bij verdenking op kinkhoest kan hier ook op getest worden.
ECG
Door middel van een ECG kan gekeken worden of er aanwijzingen zijn voor een verhoogd risico op het krijgen van een hartritmestoornis, zoals bijvoorbeeld een lange QT-tijd.
EEG
Wanneer epilepsie de oorzaak kan zijn van het ontstaan van een BRUE, kan een EEG behulpzaam zijn. Op het EEG kunnen, ook als er geen aanvallen zijn tijdens het EEG, epileptiforme afwijkingen worden gezien.
Scan van het hoofd
Bij verdenking op hersenbeschadiging of een hersenbloeding kan een scan van het hoofd gemaakt worden. Bij jonge kinderen is het mogelijk om door middel van een ECHO onderzoek te kijken wat er in de hersenen aan de hand is. Bij twijfel of bij oudere kinderen kan een CT-scan of een MRI-scan gemaakt worden.
Oogarts
De oogarts kan door beoordelen van het netvlies zien of er aanwijzingen zijn voor kindermishandeling. In het netvlies kunnen dan bloedingen zichtbaar zijn.
Foto van de botten
In geval van kindermishandeling wordt vaak een foto van de botten van het lichaam gemaakt, om te kijken of er aanwijzingen zijn voor botbreuken als gevolg van kindermishandeling.
Urine onderzoek
Door middel van urine onderzoek kan gekeken worden of het kind door een volwassenen middelen heeft toegediend gekregen.
Hoe wordt BRUE behandeld?
Vanzelf over gegaan
Op moment dat kinderen met een BRUE in het ziekenhuis komen, zijn de klachten die aanwezig waren bij de BRUE spontaan al verdwenen. (Anders is er geen sprake van BRUE). Behandeling van de BRUE is dan ook niet nodig. Wanneer er sprake is van een onderliggende ziekte, dan kan behandeling van deze ziekte nodig zijn.
Voedingsproblemen
In geval van voedingsproblemen met verslikken, kan een logopediste adviezen geven op welke manier kinderen het beste kunnen drinken om verslikken te voorkomen. Een andere voedingshouding, het houden van een pauze na een aantal keren zuigen en slikken of het veranderen van speen in geval van flesvoeding kunnen vaak al helpen om verslikken te voorkomen.
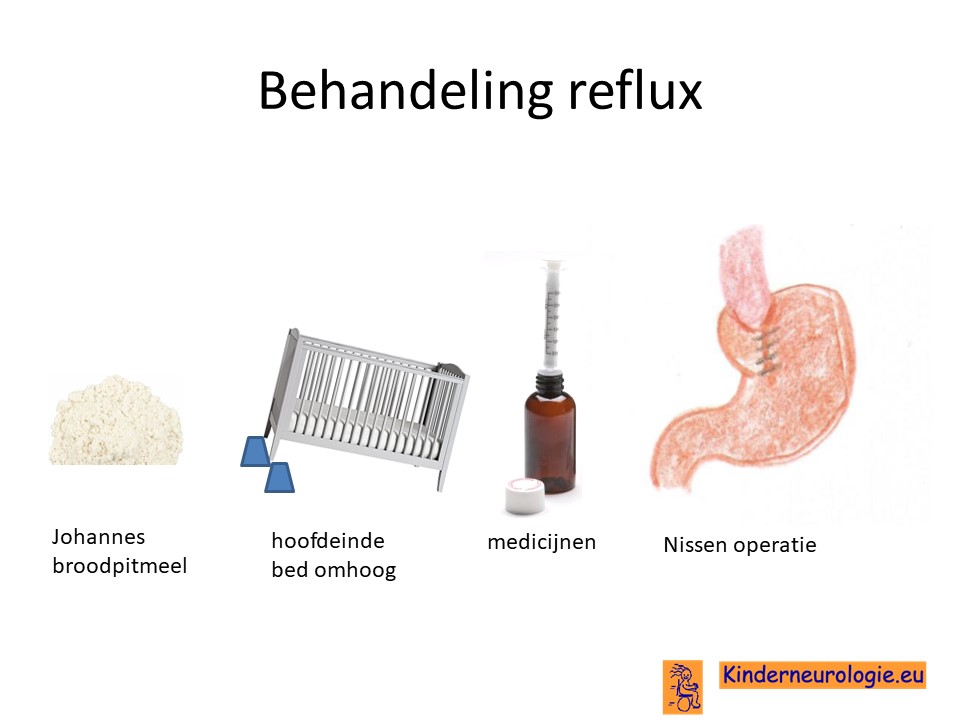
Reflux
Voor reflux bestaan verschillende behandelingen. Het kan al voldoende zijn om kinderen na de voeding een half uur rechtop te houden en daarna het kind pas weer plat neer te leggen. In geval van milde reflux kan het indikken van de voeding met jonhannesbroodpitmeel helpen in combinatie met het verhogen van het hoofdeinde van het bedje. Wanneer de reflux wordt veroorzaakt door een koemelkeiwitallergie, kan koemelkeiwitvrije voeding worden gegeven. In geval van meer ernstige reflux kunnen medicijnen nodig zijn die de aanmaak van zuur verminderen, zoals ranitidine, omeprazol of esomeprazol. Zelden is een operatie nodig om reflux te behandelen. Dit wordt een nissenoperatie genoemd.
Epilepsie
Kinderen die last hebben van epilepsie, kunnen behandeld worden met medicijnen om nieuwe epilepsieaanvallen te voorkomen. Verschillende medicijnen kunnen gebruikt worden en dit zal samenhangen met de oorzaak van de epilepsie.
Infectie
Een infectie door een bacterie kan behandeld worden door middel van antibiotica. Voor een infectie door een virus bestaat meestal geen behandeling. Alleen in geval van een herpesvirusinfectie kan het medicijn acyclovir gegeven worden.
Kindermishandeling
In geval van kindermishandeling, moet gezorgd worden dat het kind in een veilige omgeving komt, waar het niet opnieuw mishandeld kan worden. De organisatie Veilig Thuis zal nagaan wat de oorzaak is van het ontstaan van de kindermishandeling en kijken hoe het beste gezorgd kan worden dat kind in een veilige omgeving verblijft.
Coffeïne
Het medicijn coffeïne kan gegeven worden aan te vroeg geboren kinderen die af en toe vergeten om adem te halen.
OSAS
In geval van OSAS kan extra ruimte in de keelholte gemaakt worden, door de amandelen te verwijderen. Vaak is dit voldoende om OSAS te behandelen. Soms is een andere behandeling nodig met behulp van een kapje waardoor lucht onder hogere druk stroomt om de luchtweg goed open te houden. Dit wordt CPAP genoemd.
Begeleiding
Het meemaken van een BRUE is vaak een heftige ervaring voor de ouders of verzorgers. Het helpt wanneer ouders of verzorgers hier met anderen over kunnen praten en hun verhaal meerdere keren mogen vertellen. Wanneer dit niet voldoende is kan een maatschappelijk werkende of een psycholoog de ouders of verzorgers helpen hoe zij deze ervaring een plaats kunnen geven in hun leven.

Contact met andere ouders
Door het plaatsen van een oproep op het forum van deze site kunt u proberen in contact komen met anderen die ook te maken hebben gehad met een BRUE.
Wat betekent het hebben van een BRUE voor de toekomst?
Eenmalig
Een groot deel van de kinderen krijgt maar een keer een BRUE en daarna niet meer.
Terugkeer BRUE
Een ander deel van de kinderen krijgt nog een keer een BRUE. De kans dat er dan sprake is van een onderliggende ziekte is groter. Behandeling van de onderliggende ziekte kan helpen voorkomen dat er nog een keer een BRUE kan ontstaan.
Overlijden
De kans dat kinderen komen te overlijden nadat zij een keer eerder een BRUE hebben doorgemaakt is < 1 % (geschat 0,12% ).
Hebben broertjes of zusjes een verhoogde kans om BRUE te krijgen?
Het zal van de oorzaak van het ontstaan van een BRUE afhangen of broertjes en zusjes zelf een verhoogde kans hebben om een BRUE te krijgen. Bij sommige oorzaken (wanneer er dus geen sprake is van BRUE, want er is een oorzaak bekend) is de kans verhoogd, bij andere oorzaken niet. In het algemeen is de kans licht verhoogd dat broertjes en zusjes ook te maken krijgen met BRUE.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Referenties
1. Brief resolved unexplained events in infants. Bastin JP. JAAPA. 2019;32:38-40.
2. Risk Factors and Outcomes After a Brief Resolved Unexplained Event: A Multicenter Study.
Tieder JS, Sullivan E, Stephans A, Hall M, DeLaroche AM, Wilkins V, Neuman MI, Mittal MK, Kane E, Jain S, Shastri N, Katsogridakis Y, Vachani JG, Hochreiter D, Kim E, Nicholson J, Bochner R, Murphy K; Brief Resolved Unexplained Event Research and Quality Improvement Network. Pediatrics. 2021;148:e2020036095.
3. Brief resolved unexplained events: a new diagnosis, with implications for evaluation and management.Ramgopal S, Colgan JY, Roland D, Pitetti RD, Katsogridakis Y. Eur J Pediatr. 2022;181:463-470
4. Zuigelingen met een kortdurend onverklaard incident: Herziening van het beleid bij Brief Resolved Unexplained Events (BRUE) Kelder TP, Engelberts AC, Cohen MM, van Asselt KM, Semmekrit BA NtVG 2023;26: 20-25
Auteur: JH Schieving
Laatst bijgewerkt: 22 juli 2023 voorheen: 29 mei 2022
Heeft uw kind nog andere symptomen, laat het ons weten.