Mononeuropathie


N. medianus
De nervus medianus raakt vaak bekneld ter hoogte van de pols in de zogenaamde carpale tunnel. Deze beknelling wordt het carpale tunnel syndroom genoemd.
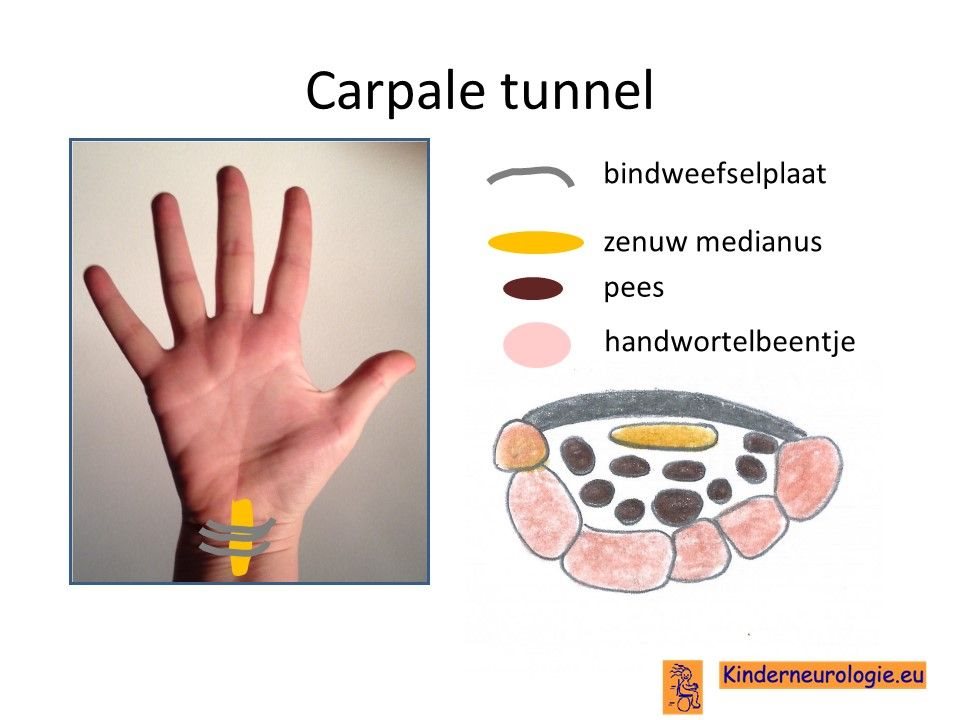
Het carpaal tunnel syndroom is de meest voorkomende vorm van drukneuropathie.



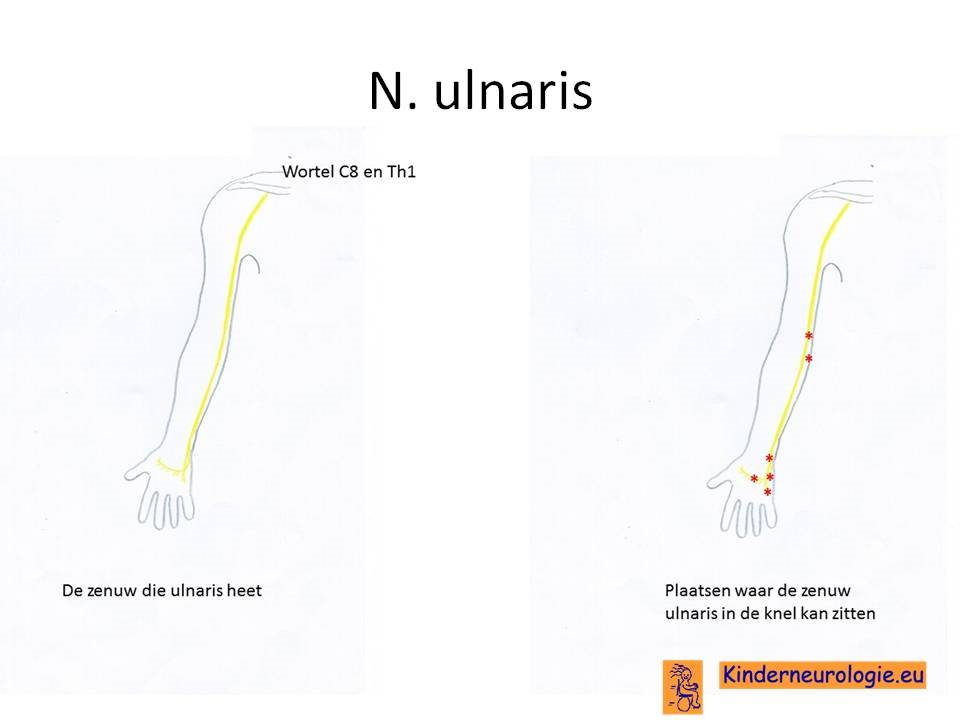
N. ulnaris
Drukneuropathie van de nervus ulnaris ontstaat vaak in de elleboog of in de pols.
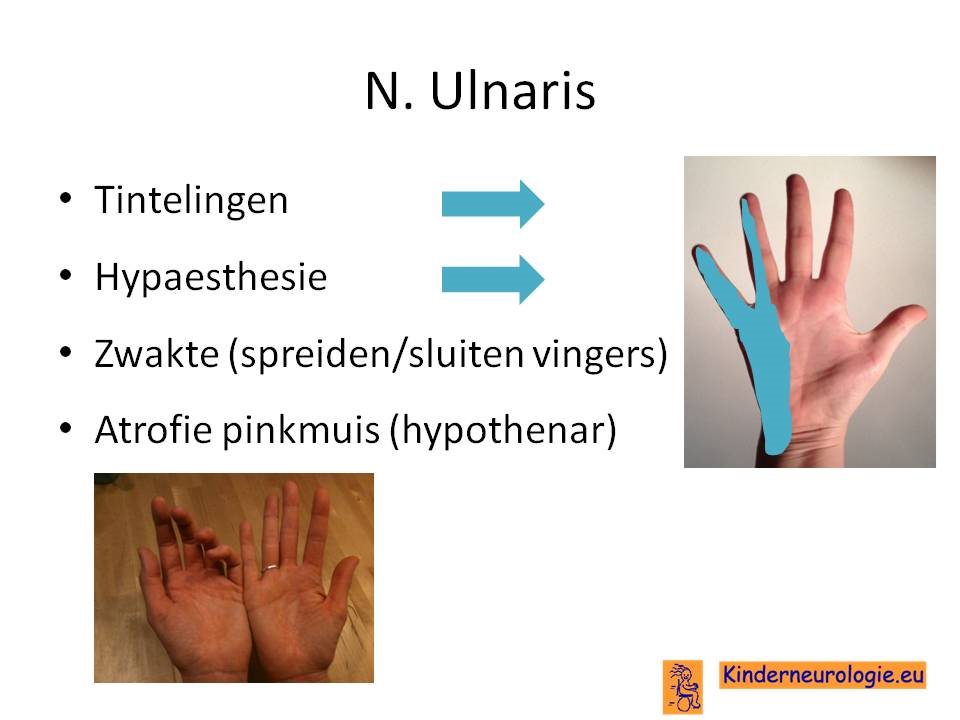
Uitval zorgt voor dys- en hypesthesie en spierzwakte in verzorgingsgebied van de nervus ulnaris.
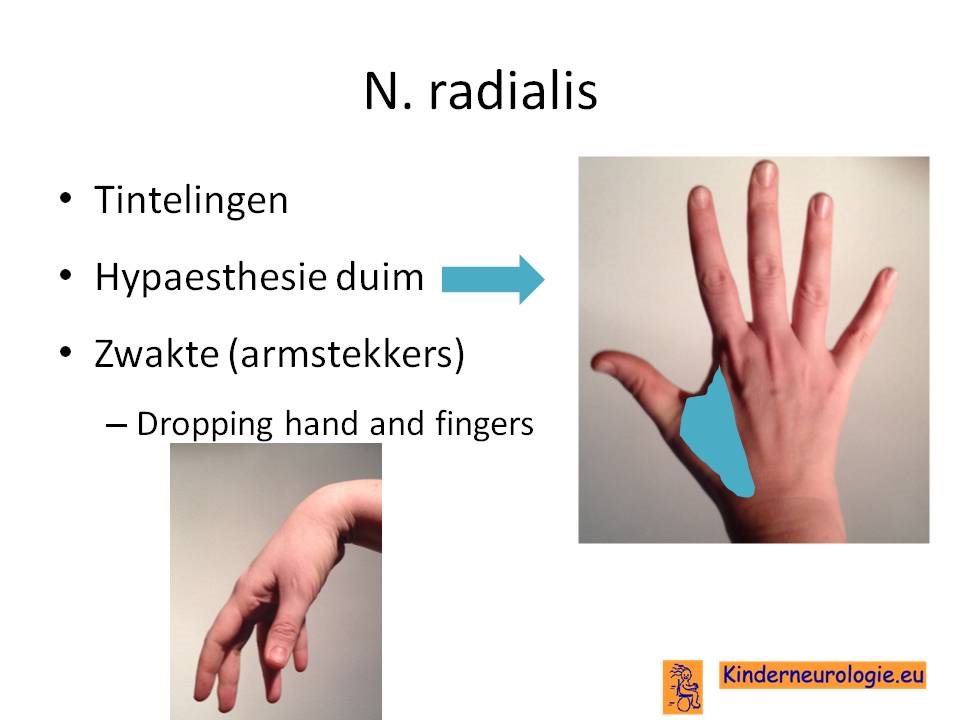
N. radialis
Compressie van de nervus radialis vindt meestal plaats in de bovenarm. De meest voorkomende oorzaken zijn een breuk van de bovenarm (humerusfractuur) of lang liggen op de bovenarm.

De symptomen bestaat uit sensore, motore en autonomen uitvalsverschijnselen in verloop van de nervus ulnaris.
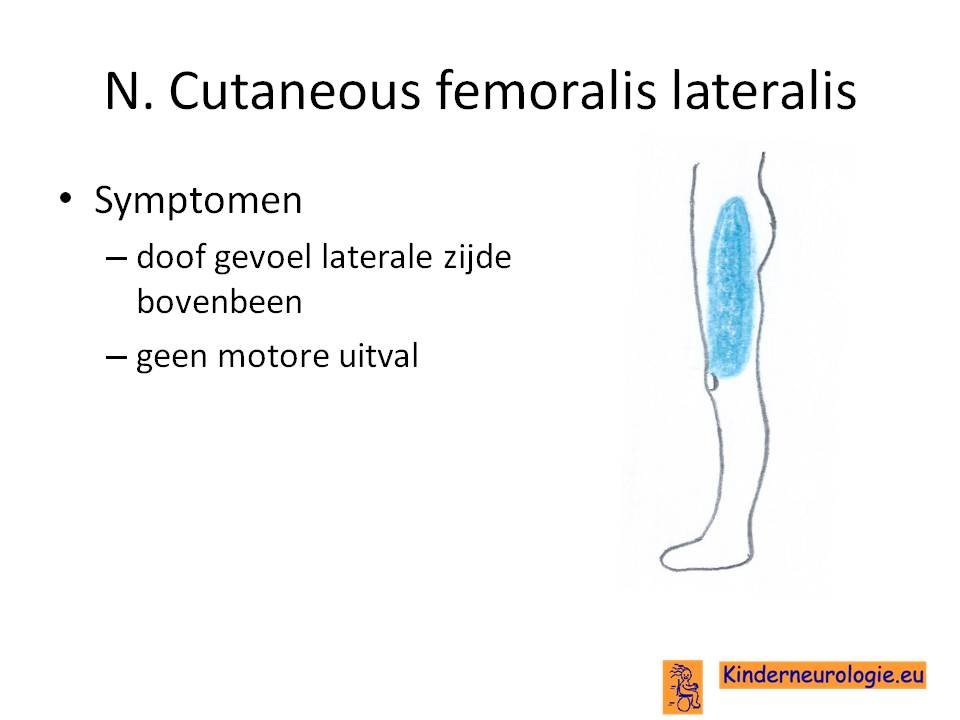
N. cuteaneus femoralis lateralis
Deze zenuw kan bekneld worden op de rand van het bekken door zwaar gewicht van de buik bij mensen die adipeus zijn of bij zwangeren. Er ontstaan alleen sensibele symptomen.
N. peroneus
De nervus peroneus raakt vaak bekneld ter hoogte van het fibula kopje in de knie.

Polyneuropathie
Een polyneuropathie is een symmetrische, lengte afhankelijke aandoening van meerdere perifere zenuwen. Zelden is een polyneuropathie asymmetrisch.

Polyneuropathie is geen zeldzame diagnose.
Polyneuropathie kenmerkt zich meestal door een combinatie van motore en sensibele symptomen. Soms is er alleen sprake van sensibele symptomen of van alleen motore symptomen. Distaal zijn de problemen groter zijn dan proximaal en waarbij er meer problemen zijn aan de benen dan aan de armen. Ook komen vaak autonome symptomen voor.
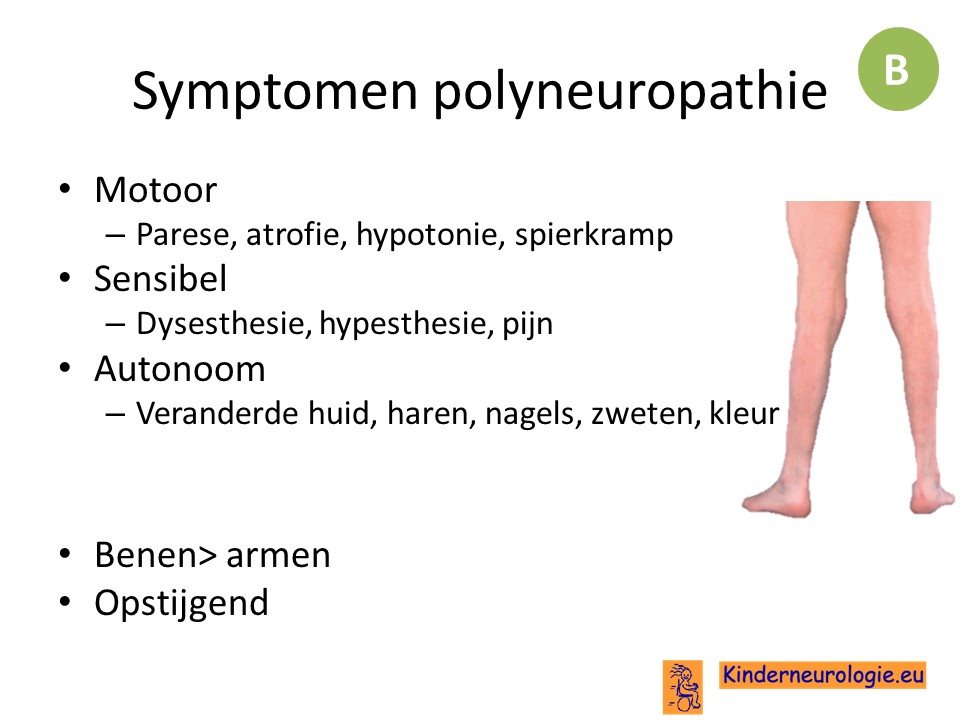
Door de spierzwakte ontstaan vaak standsafwijkingen van de handen en de voeten.

Aan de hand van het tempo van ontstaan van de klachten wordt gesproken van een acute, subacute of chronische vorm van polyneuropathie.
Pathofysiologie
Er wordt onderscheid gemaakt tussen een demyeliniserende en axonale polyneuropathie.
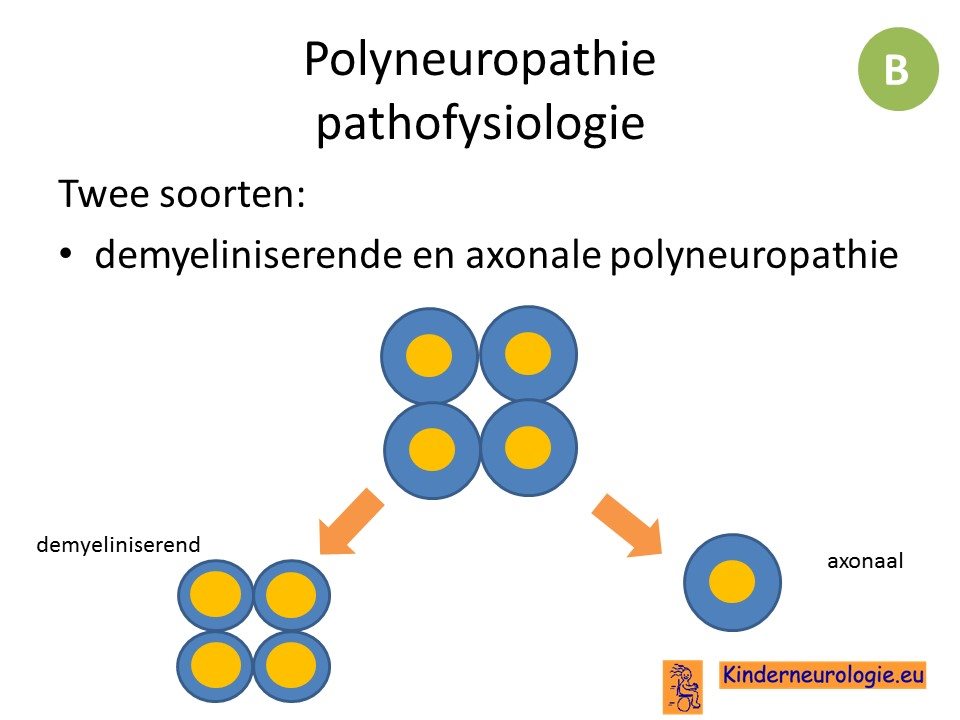
Bij een demyeliniserende polyneuropathie ligt het hoofdprobleem in de myelinelaag. Bij een axonale polyneuropathie ligt het hoofdsprobleem in de axonen zelf.
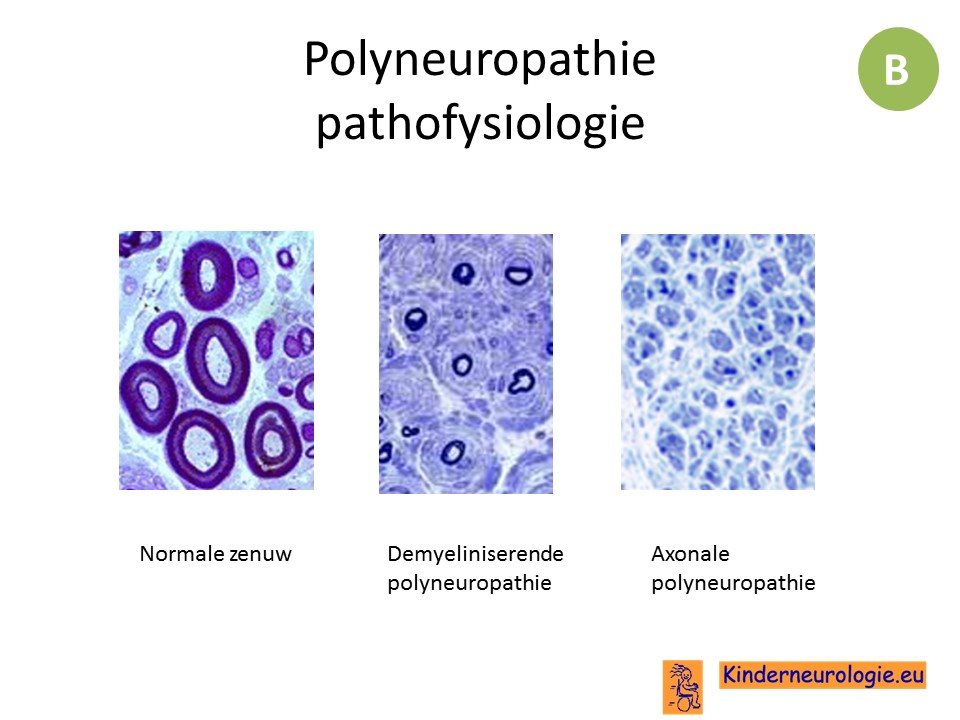
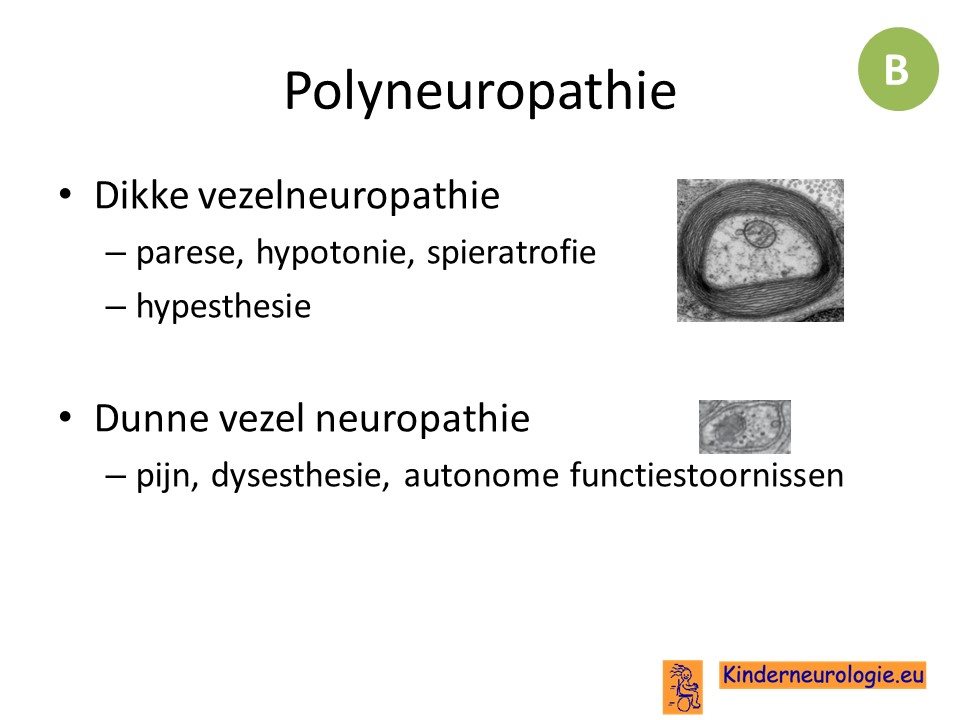
Een polyneuropathie kan zowel schade veroorzaken aan dikke gemyeliniseerde zenuw vezels als van dunne zenuwvezels.
Etiologie
De oorzaken van het ontstaan van een polyneuropathie kunnen verdeeld worden in verworven oorzaken en genetische oorzaken.
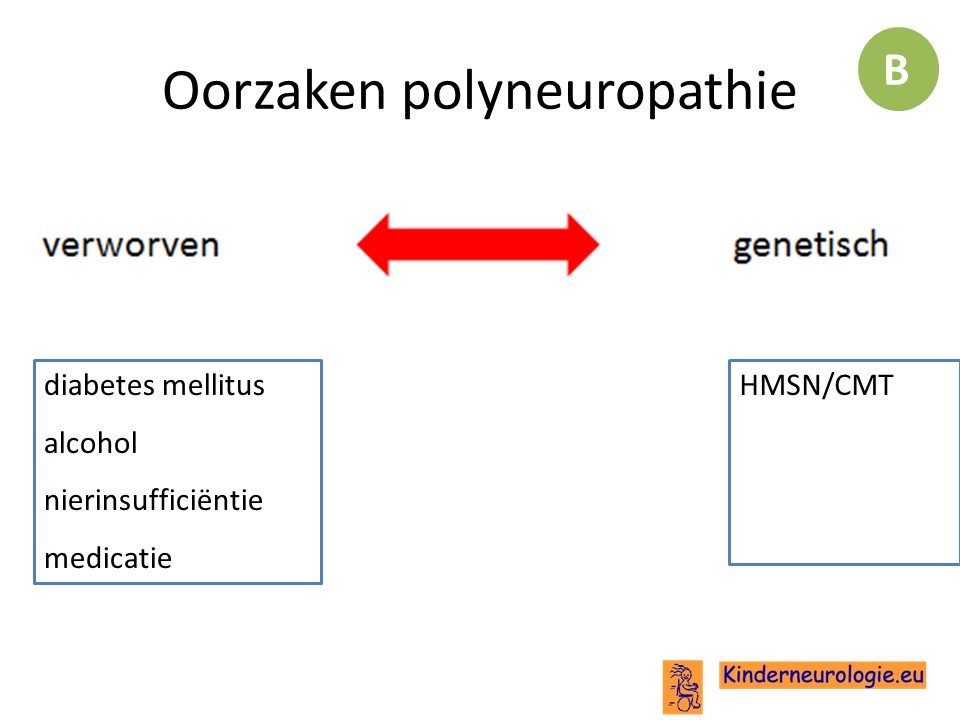
Axonale polyneuropathieen kennen andere oorzaken dan demyeliniserende polyneuropathieen.
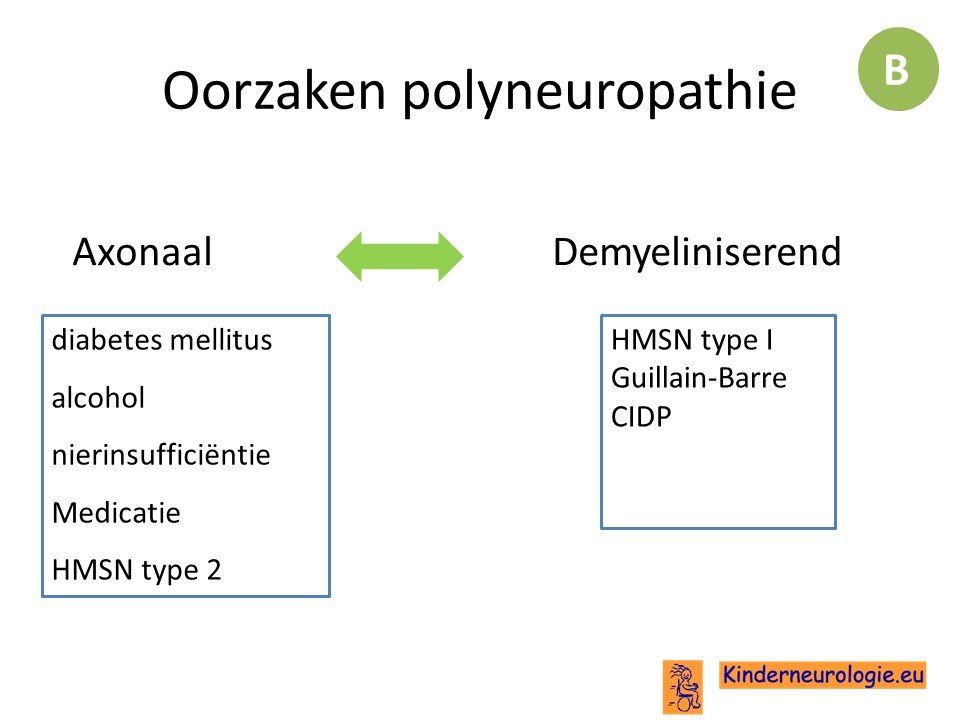
De meest voorkomende oorzaak van polyneuropathie is diabetes mellitus. Voor de overige oorzaken hangt dit sterk af waar gekeken wordt. onderstaand een overzicht van veelvoorkomende oorzaken van een polyneuropathie in een algemene neurologie praktijk. Dit zal weer anders zijn voor een huisartspraktijk of een neurologiepraktijk in een neuromusculair centrum.
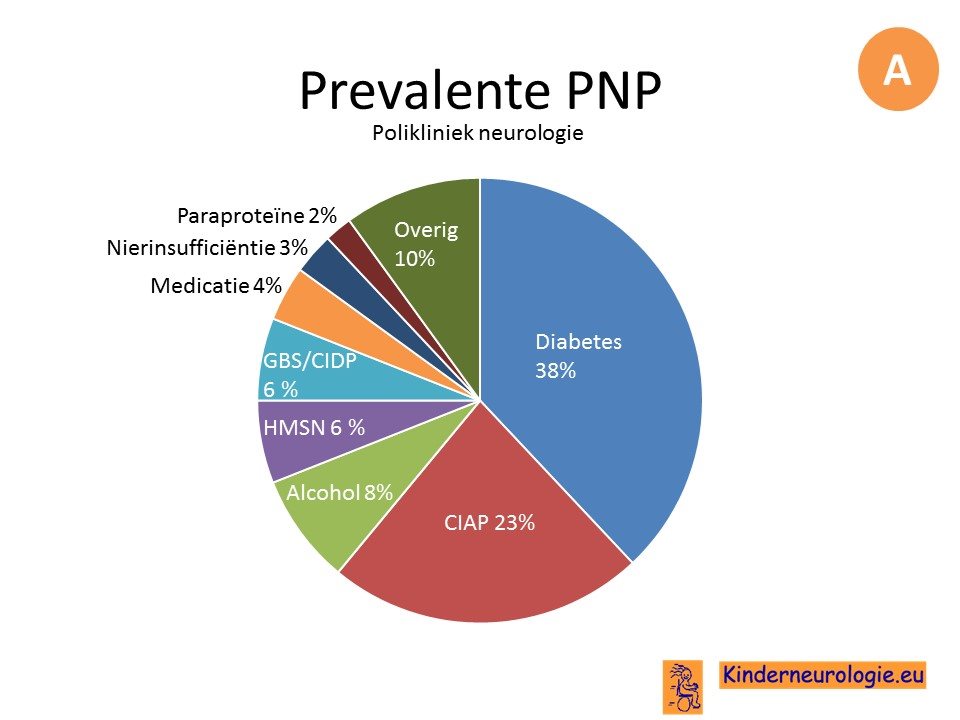
Diagnose stellen
De diagnose polyneuropathie kan gesteld worden aan de hand van de anamnese en het neurologisch onderzoek. Het is een klinische diagnose.
Bij elke patient wordt bloedonderzoek verricht, ook bij patienten met een bekende oorzaak zoals diabetes mellitus, dit omdat het regelmatig voorkomt dat er meerdere oorzaken zijn voor het ontstaan van een polyneuropathie.
Een EMG kan behulpzaam zijn om onderscheid te maken tussen een axonale en een demyeliniserende polyneuropathie. Deze vormen hebben namelijk elk hun eigen differentiaal diagnose.


Wanneer de oorzaak al heel duidelijk is, zoals bij diabetes, nierinsufficientie, chronisch alcoholisme of bekende medicatie, dan hoeft geen EMG verricht te worden. Tenzij er een van de zogenaamde red flags aanwezig is, in dat geval moet ook bij deze bekende aandoeningen een EMG gemaakt worden.

Red flags waarvoor altijd aanvullende diagnostiek verricht moet worden .
Met een snelle progressie wordt bedoeld toename van symptomen tussen 4 weken en 6 maanden, die leiden tot beperking bij het lopen of van vaardigheidsstoornissen aan de armen.
Behandeling polyneuropathie
De behandeling van de PNP richt zich op de onderliggende oorzaak. Voor demyeliniserende polyneuropathieen zijn vaker behandelmogelijkheden gericht op de oorzaak dan voor axonale polyneuropathieen.
Behandeling is altij gericht op zo goed mogelijk ondersteunen van de patient, behandelen van ongemakken en inzetten van hulpmiddelen. Streven is altijd dat de patient zo veel als kan mobiel blijft !

Chronisch ideopatische axonale polyneuropathie
CIAP is een veel voorkomende polyneuropathie op de oudere leeftijd. De oorzaak is niet bekend. Waarschijnlijk spelen overgewicht en hoge bloeddruk een rol bij het ontstaan van deze aandoening.

Dunne vezelneuropathie
Dunne vezelf neuropathie is een polyneuropathie van de dun gemyeliniseerde en ongemyelinseerde vezels.

Dunne vezelf neuropathie zorgt met name voor sensibele en autonome symptomen.

De meest voorkomende onderliggende oorzaak is diabetes mellitus. Ook kan er sprake zijn van een verandering in het DNA van natriumkanalen in het dorsale ganglion (mutatie SCN9A, SCN10A of SCN11A-gen). Lang niet altijd kan de oorzaak achterhaald worden.

Een gewoon EMG kan een dunne vezelfneuropathie niet opsporen. Hiervoor is speciaal onderzoek nodig: een huidbiopt waarbij een verminderd aantal intradermale dunne vezels wordt gevonden is het meest bewijzend. Ook kan een temperatuurdrempelonderzoek behulpzaam zijn.
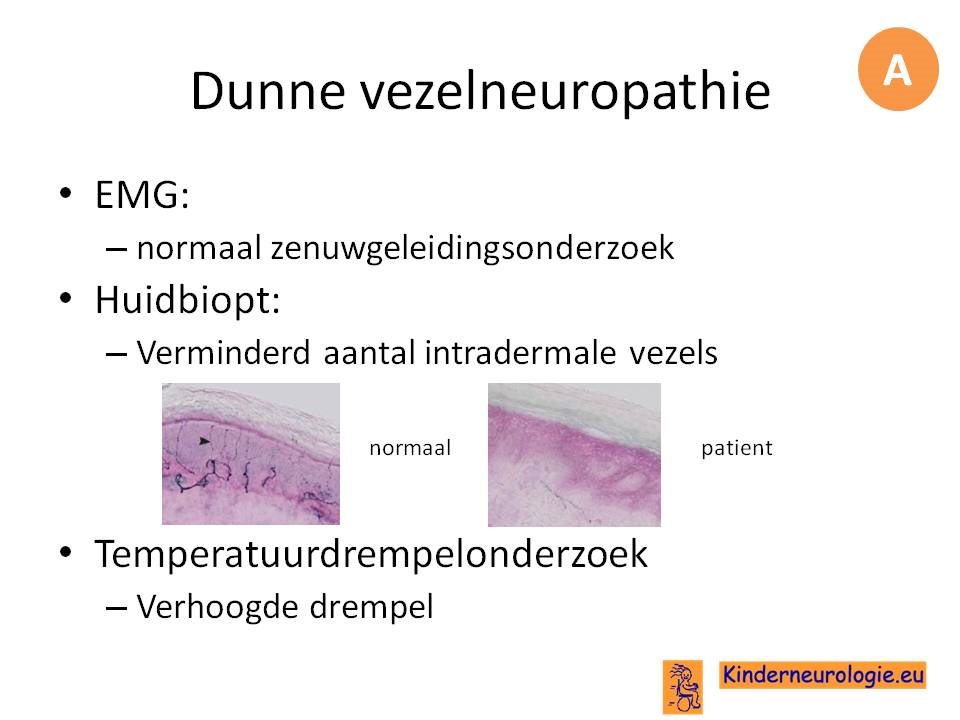
Indien mogelijk wordt de onderliggende oorzaak behandeld. Pijn kan behandeld worden met neuropatische pijnmedicatie: anti-epileptica of anti-depressiva. Indien dit onvoldoende effect heeft kan een behandeling met een morfine preparaat nodig zijn.

Demeyliniserende polyneuropathie

Guillain Barre syndroom
Het Guillain-Barre syndroom is een voorbeeld van een acute polyneuropathie. In Nederland krijgen jaarlijks tussen de 200-250 mensen deze aandoening.

Het Guillain-Barre syndroom is een auto-immuunaandoening.

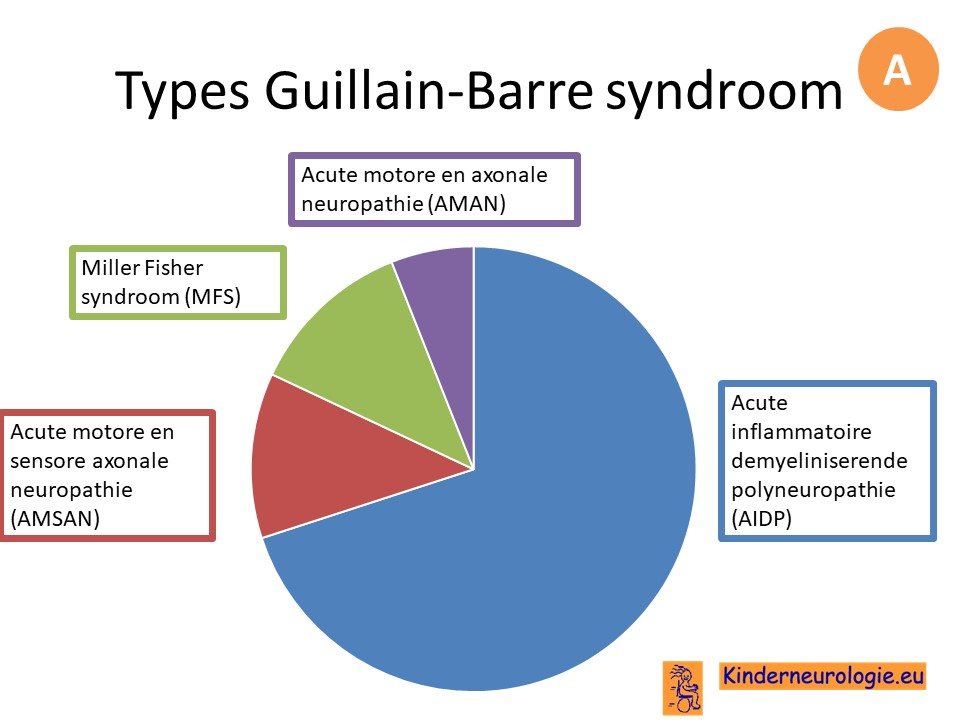
Er bestaan twee types Guillain-Barre syndroom namelijk een demyeliniserend type en een axonaal type.

Inmiddels worden nog wat meer verschillende types Guillain-Barre syndroom onderscheiden.
Het Guillain-Barre syndroom geeft snel progressieve motore, sensibele en autonome symptomen.

De varianten Guillain-Barre syndroom kunnen andere symptomen geven.

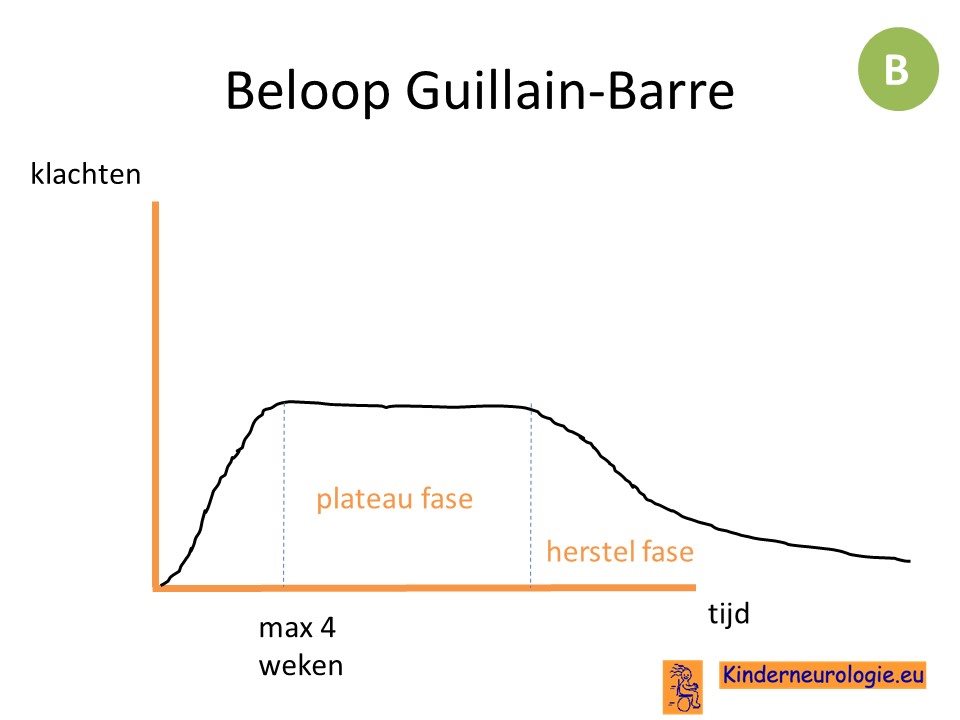
De symptomen nemen in de loop van uren tot dagen snel toe. Daarna volgt een fase waarin de klachten niet toenemen, maar ook niet verbeteren. Dit wordt de plateau fase genoemd. Daarna gaan de symptomen verbeteren.
De diagnose Guillain-Barre syndroom kan worden vermoed op basis van de klinische symptomen. Verhoogd eiwit in de liquor zonder noemenswaardig verhoogd celgetal kan de diagnose ondersteunen. Een EMG kan aantonen of er sprake is van een demyeliniserende vorm of een axonale vorm. Het is belangrijk minstens een week te wachten met het verrichten van dit EMG, omdat anders afwijkingen gemist kunnen worden.

De behandeling van Guillain-Barre bestaat uit behandeling met immuunglobulines. Deze worden gegeven wanneer de patient niet meer in staat is om zelfstandig 10 meter te kunnen lopen. Het is belangrijk de autonome functies goed te controleren, een deel van de mensen moet hiervoor op de IC opgenomen worden. Een op de vier mensen met Guillain-Barre heeft tijdelijk ademhalingsondersteuning nodig.
Daarnaast moeten adequate pijnbehandeling gegeven woreden voor zenuwpijn. Belangrijk is om bijkomende problemen zoals trombose, een verslikpneumonie en contracturen te voorkomen.

Na de plateaufase volgt bij vrijwel iedereen een herstelfase. Het herstel is echter niet altijd volledig. Er kunnen restverschijnselen aanwezig blijven.
Het eerste EMG kan een aanwijzing geven over de kansen op herstel, een lagere som van actiepotentialen van 8 geteste motorneuroen, een hoger aantal afwezige F-golven en hoger aantal zenuwblokkades maakt de kans op langzamer herstel en het blijven van restverschijnselen groter.

Miller Fisher syndroom
Het Miller-Fisher syndroom is een variant van het Guillain-Barre syndroom die gekenmerkt wordt door ataxie en oogspierparesen.
CIDP
CIDP is een subacute polyneuropathie met excaerbaties en remissie. De aandoening komt vaak op middelbare leeftijd voor, vaker bij mannen dan bij vrouwen.

Bij CIDP zijn er vaak meer motore symptomen dan sensibele symptomen. Proximale spierzwakte komt vaak voor bij CIDP.

Er bestaan verschillende subtypes van CIDP.

CIDP is een auto-inflammatoire aandoening.
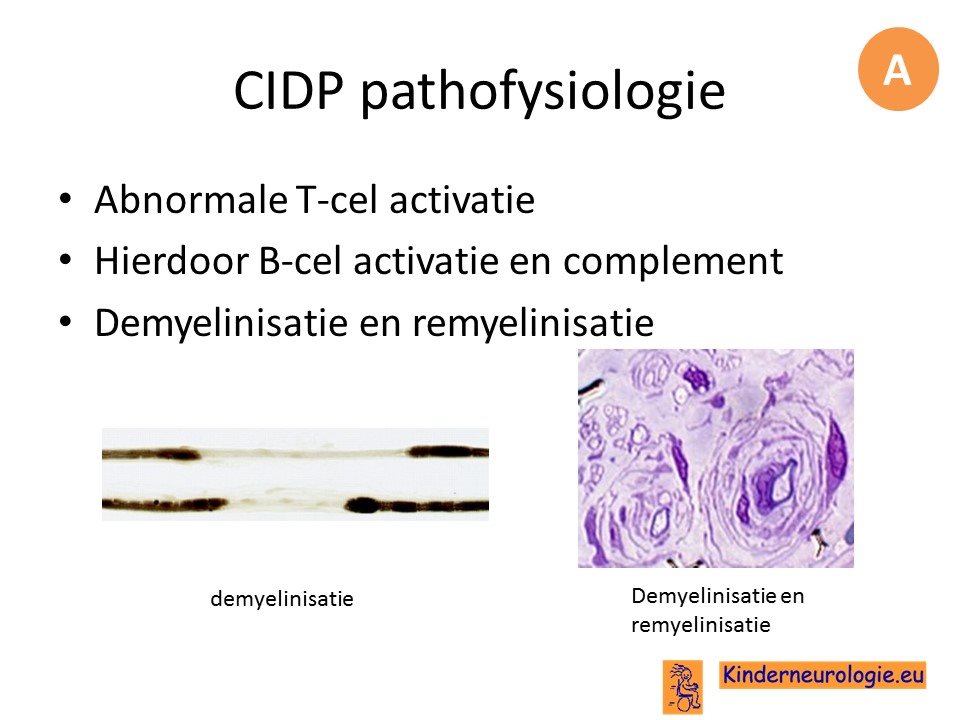
Bij de diagnostiek van CIDP speelt het EMG een belangrijke rol.

Ook andere aanvullende diagnostiek kan behulpzaam zijn.
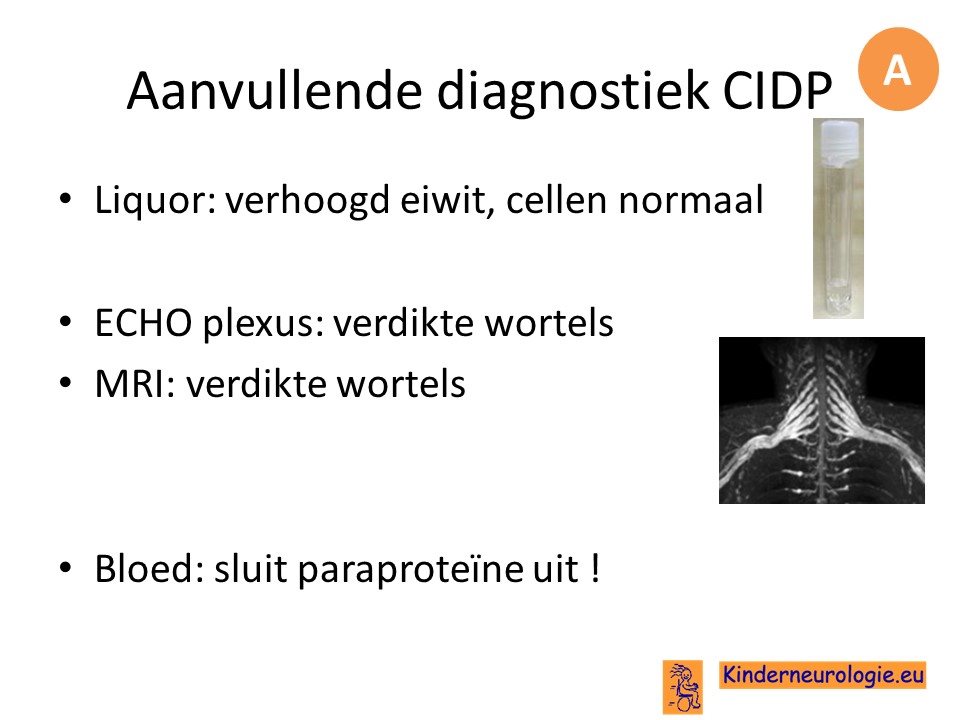
CIDP is een behandelbare aandoening.

Multifocale motore neuropathie
Paraproteine gerelateerde polyneuropathie

Complex regionaal pijnsyndroom



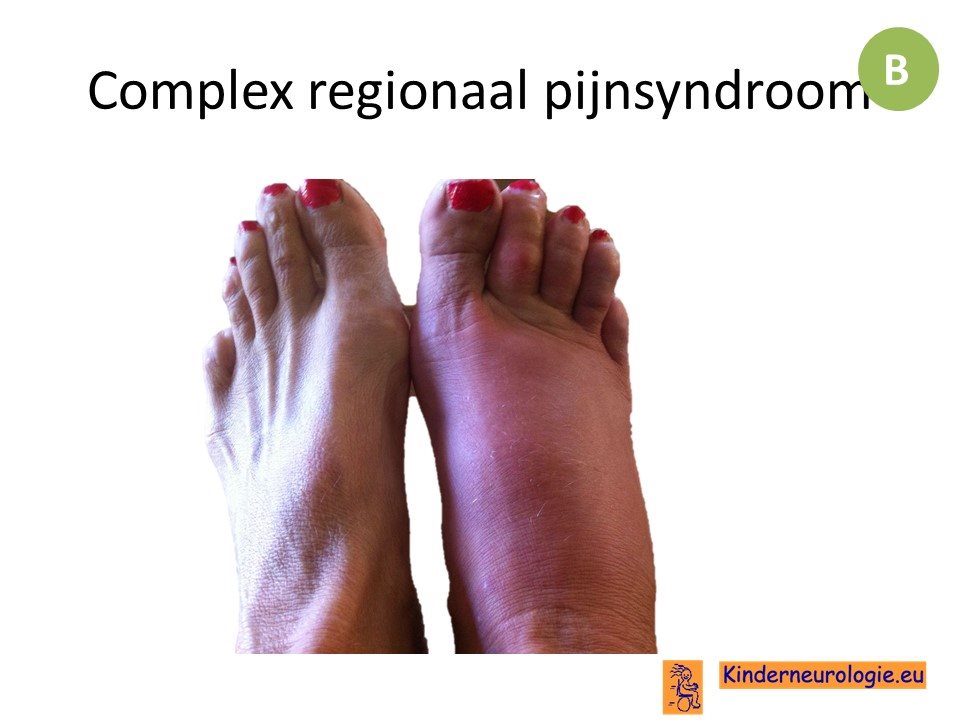
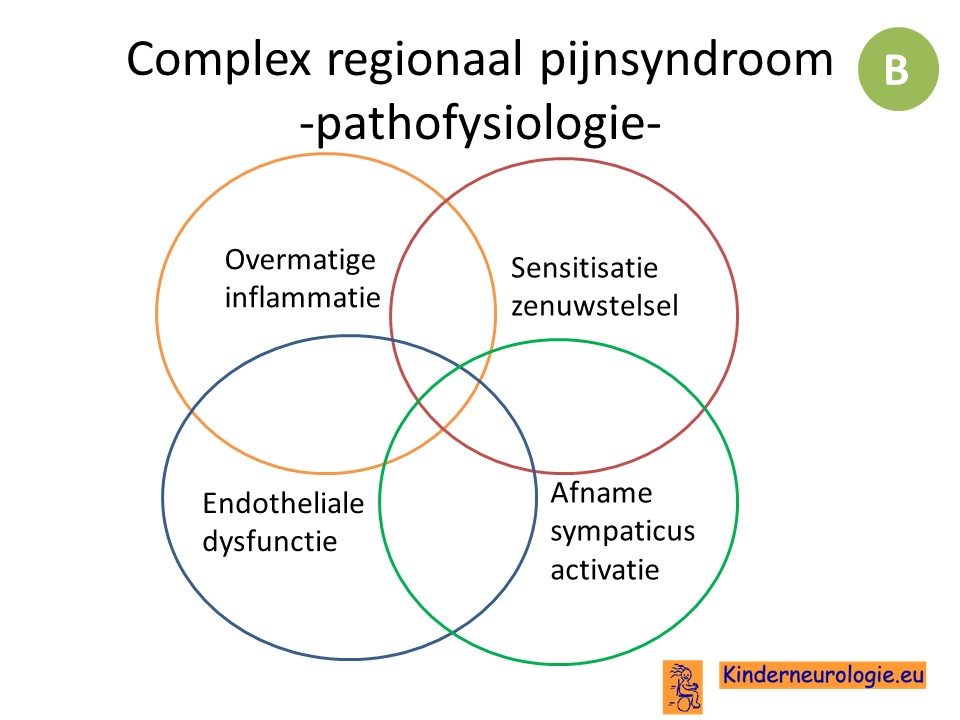


Links en referenties
Links
www.spierziekten.nl
(Nederlandse vereniging voor mensen met een spierziekte)
Referenties
- Biemond cursus neuromusculaire aandoeningen 2021
Laatst bijgewerkt: 22 oktober 2023 voorheen: 17 december 2021 en 9 april 2016
Auteur: JH Schieving
