Wat is het Lison syndroom?
Het Lison syndroom is een aangeboren aandoening waarbij kinderen en volwassenen problemen hebben met bewegen als gevolg van spasticiteit aan de benen en de armen in combinatie met huid- en haarafwijkingen.
Hoe wordt het Lison syndroom ook wel genoemd?
Lison is een arts die dit syndroom beschreven heeft.
Spastische paraparese type 23
Het Lison syndroom wordt ook wel spastische paraparese type 23 genoemd. De term spastisch geeft aan de spierspanning in de benen en in de armen verhoogd is. De term paraparese geeft aan dat de problemen aan de benen groter zijn dan aan de armen. Er bestaan zeer veel verschillende types van hereditaire spastische paraparese, waaronder dus deze vorm die als 23e beschreven is.
Spastische paraparese met pigmentafwijkingen
Ook wordt wel de term spastische paraparese met pigment afwijkingen gebruikt of de term spastische paraparese met vitiligo, vervroegde veroudering en een karakteristiek gelaat genoemd. Dit is genoemd naar de meest voorkomende huidafwijkingen die voorkomen bij het Lison syndroom.
Hoe vaak komt het Lison syndroom voor bij kinderen?
Het Lison syndroom is een zeer zeldzame aandoening. Het is niet goed bekend hoe vaak dit syndroom voor komt bij kinderen. Geschat wordt dat deze aandoening bij minder dan een op de 100.000 kinderen voorkomt.
Bij wie komt het Lison syndroom voor?
Het Lison syndroom is een aangeboren aandoening. De eerste symptomen worden kunnen al kort na de geboorte opvallen en worden vaak met het ouder worden steeds duidelijk.
Zowel jongens als meisjes kunnen het Lison syndroom krijgen.
Wat is de oorzaak van het Lison syndroom?
Fout in erfelijk materiaal
Het Lison syndroom wordt veroorzaakt door een foutje in het erfelijk materiaal van chromosoom 1. De plaats van dit foutje wordt het DSTYK-gen genoemd.
Autosomaal recessief
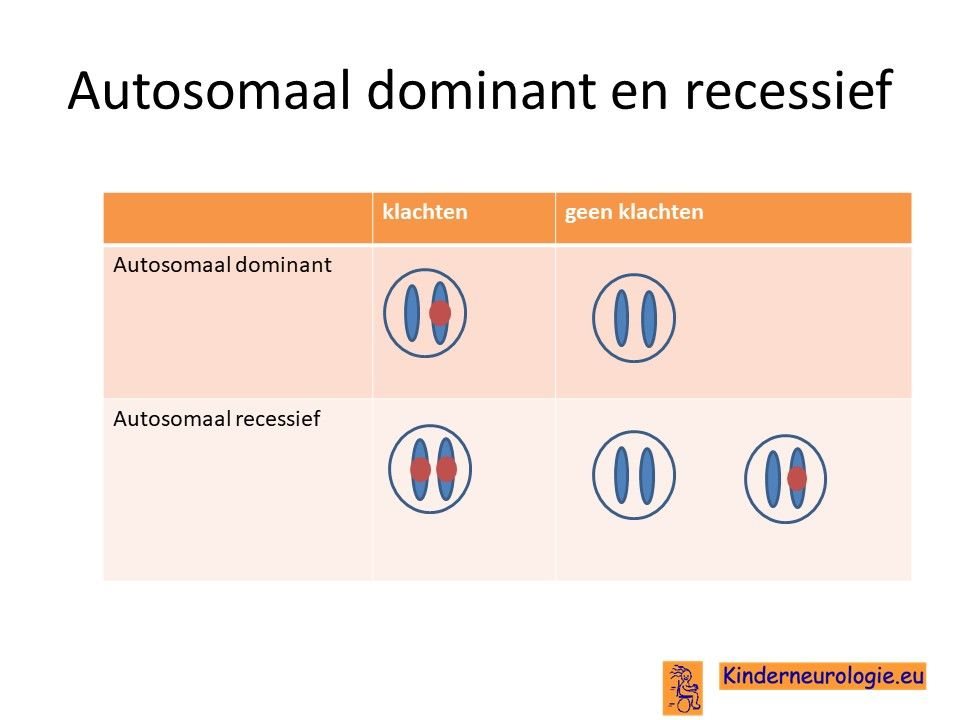
Het Lison syndroom is een autosomaal recessieve aandoening. Dat wil zeggen dat er op beide chromosomen 1 een foutje aanwezig moet zijn om de ziekte te kunnen krijgen. Dit in tegenstelling tot een autosomaal dominante aandoening, waarbij een foutje op een chromosoom1 al voldoende is om klachten te krijgen.
Ouders drager
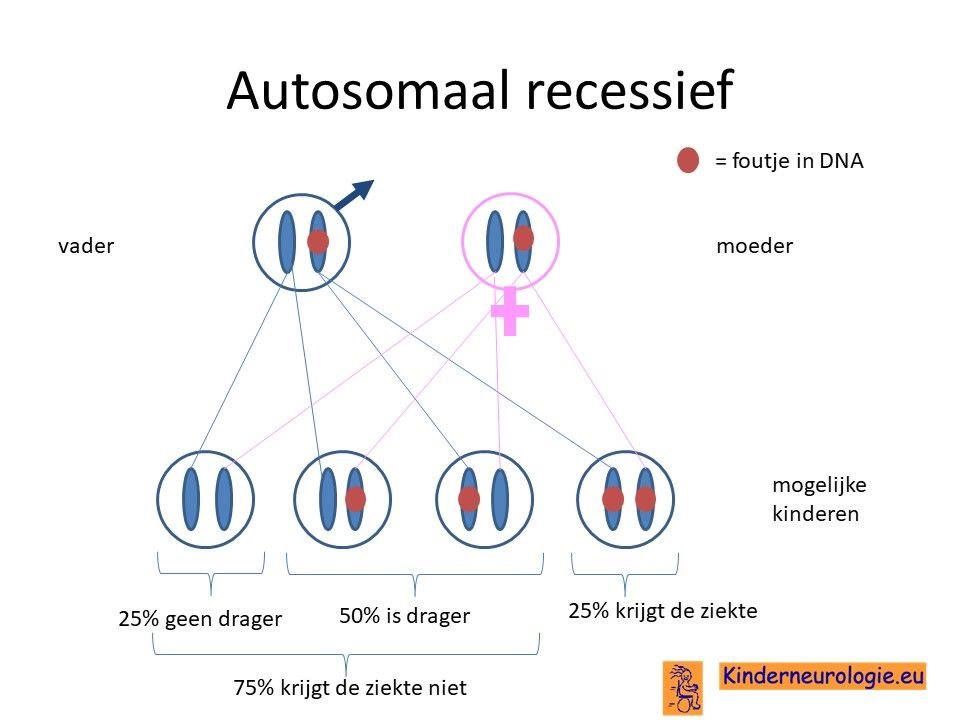
Bij een autosomaal recessieve aandoening zijn beide ouders vaak drager van een foutje in het DSTYK-gen. Ze hebben dus een chromosoom met afwijking en een chromosoom zonder afwijking. Omdat ze zelf ook een chromosoom zonder afwijking hebben, hebben de ouders zelf geen klachten.
Wanneer beide ouders drager zijn, dan hebben zij 25 % kans om een kind te krijgen met het Lison-syndroom.
Afwijkend eiwit
Als gevolg van het foutje in het erfelijk materiaal wordt een bepaald eiwit niet goed aangemaakt. Dit eiwit wordt het Dual Serine/Threonine and Tyrosine protein kinase eiwit genoemd, ook wel afgekort als het DSTYK-eiwit. Dit eiwit heeft waarschijnlijk verschillende functies en speelt een belangrijke rol bij het goed functioneren van zenuwen en van de nieren. Hoe een fout in dit stukje erfelijk materiaal zorgt voor het ontstaan van het Lison syndroom is niet goed bekend.
Wat zijn de symptomen van het Lison syndroom?
Variatie
Er bestaat een grote variatie in de hoeveelheid en de ernst van de symptomen tussen verschillende kinderen met het Lison syndroom. Kinderen krijgen nooit alle onderstaande symptomen.
Huidafwijking
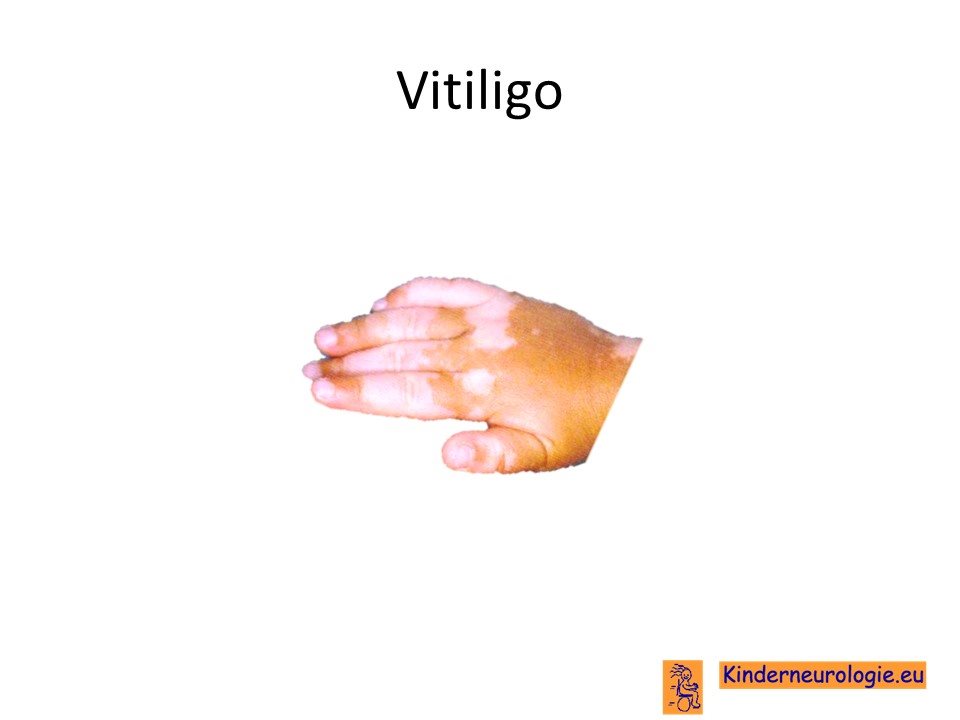
Veel kinderen met het Lison syndroom hebben plekjes op de huid die een andere kleur hebben dan de rest van de huid. Soms zijn deze plekken kleurloos en bleek, dit wordt vitiligo genoemd. Soms hebben deze plekken een bruinere kleur, dit worden cafe-au-lait vlekken genoemd. Ook kunnen meerdere ronde licht verdikte plekken op de huid voorkomen. Deze kunnen onder invloed van zonlicht een bruine kleur krijgen. Een deel van de kinderen heeft ook kleine bultjes op de huid, die huidkleurig zijn, dit wordt freckling genoemd.
Meestal beginnen de huidafwijkingen in de tweede helft van het eerste levensjaar op te vallen. De ernst van deze huidafwijkingen neemt vaak toe bij het ouder worden.
Haarafwijkingen
Ook in het haar kunnen stukjes haar voorkomen die een hele andere kleur hebben dan het merendeel van de haren. Vaak zijn de afwijkende haren heel licht. Dit kan al bij de geboorte aanwezig zijn, maar neemt meestal toe bij het ouder worden. Sommige kinderen hebben algeheel opvallende witte haren.
Kinderen met het Lison syndroom krijgen vaak op jonge leeftijd al grijze haren. Dit geldt niet alleen voor de haren op het hoofd, maar ook voor de wimpers en de wenkbrauwen.
Spasticiteit
Bij kinderen met het Lison syndroom wordt de spanning in de spieren vaak geleidelijk aan hoger. Dit wordt spasticiteit genoemd. Deze spasticiteit begint vaak aan de benen, meestal ontstaat dit op lagere schoolleeftijd. Door de spasticiteit wordt het lopen houteriger en moeizamer. Kinderen vallen gemakkelijker. De spasticiteit neemt vaak geleidelijk aan toe. Op een gegeven moment kan het voor kinderen en volwassenen niet meer goed mogelijk zijn om te lopen. Dan kan een rolstoel nodig zijn. Ook kunnen er problemen van spasticiteit aan de armen ontstaan, waardoor bijvoorbeeld schrijven en eten moeilijker wordt. De spasticiteit aan de armen ontstaat meestal pas enkele jaren na het ontstaan van de spasticiteit aan de benen.

Problemen met plassen
Als gevolg van de spasticiteit in het lichaam, kunnen ook problemen met plassen ontstaan. Kinderen moeten dan vaak kleine beetjes plassen. Soms verliezen kinderen ongewild urine.
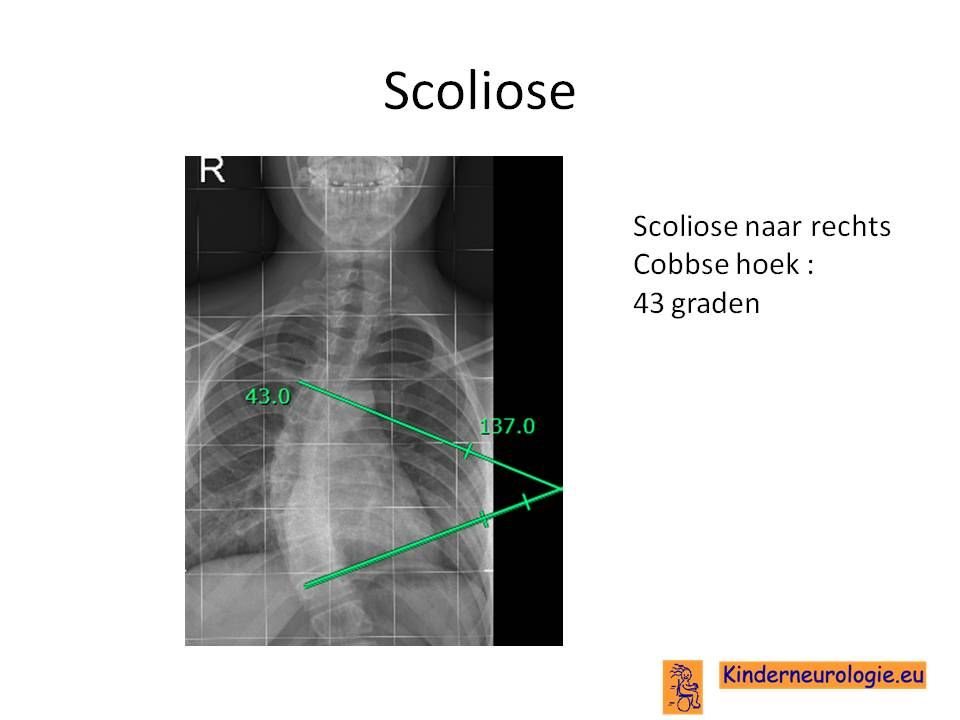
Scoliose
Als gevolg van spasticiteit van de rugspieren, kan er een verkromming van de wervelkolom ontstaan. Deze verkromming wordt een scoliose genoemd. Als gevolg van deze scoliose kunnen pijnklachten in de rug, een afwijkende houding of soms ook ademhalingsproblemen ontstaan.
Typisch gelaat
Kinderen met het Lison syndroom hebben vaak een lang en dun gezicht. De onderkaak is vaak kleiner dan de bovenkaak en staat vaak wat verder naar achteren, zodat een overbeet kan ontstaan. Een deel van de kinderen met het Lison syndroom heeft een kleine hoofdomvang.
Coördinatie
Een deel van de kinderen met het Lison syndroom heeft problemen met het bewaren van het evenwicht. Ze vallen gemakkelijker en kunnen last hebben van trillende armen en benen. Soms maken de ogen schokkende bewegingen.
Deze problemen met de coördinatie worden ook wel ataxie genoemd.
Problemen met het functioneren van de lange zenuwen
Problemen met het functioneren van de lange zenuwen kan voorkomen bij kinderen met het Lison syndroom. Hierdoor hebben kinderen moeite om hun voeten op te tillen of om op hun hakken te staan. Ook kunnen kinderen een verminderd of een doof gevoel hebben aan de tenen en later ook aan de voeten. De voeten kunnen koud aanvoelen, haren en nagels kunnen minder hard groeien. Deze problemen met de zenuwen worden ook wel polyneuropathie genoemd.
Intelligentie
Er zijn kinderen bekend met een normale intelligentie, er zijn ook kinderen bekend die problemen hadden met leren en een verminderde intelligentie hadden.
Hoe wordt de diagnose Lison syndroom gesteld?
Verhaal en onderzoek
Aan de hand van het verhaal van een kind en de bevindingen bij onderzoek kan de diagnose Lison syndroom worden vermoed. Omdat het zo’n zeldzame aandoening is, zal de diagnose niet gemakkelijk worden herkend.
DNA-onderzoek
Door middel van onderzoek op een buisje bloed op het voorkomen van foutjes in het DSYTK-gen kan de diagnose bevestigd worden.

EMG
Door middel van een EMG onderzoek kan de functie van de zenuwen van de armen en de benen onderzocht worden. Bij een deel van de kinderen en volwassenen met het Lison syndroom worden aanwijzingen voor een axonale polyneuropathie gevonden.
Uroloog
Een uroloog kan door middel van een urodynamisch onderzoek bekijken of er sprake is van een spastische of overactieve blaas.
Foto van de botten
Door middel van een foto van de rug kan vastgelegd worden of er sprake is van een scoliose.
Hoe wordt het Lison syndroom behandeld?
Geen genezing
Er bestaat geen behandeling die het Lison Syndroom kan genezen. De behandeling is erop gericht om zo goed mogelijk om te gaan met de symptomen van het syndroom in het dagelijks leven.
Op lengte houden van de spieren
Door de spierstijfheid en de spierzwakte hebben de spieren de neiging om steeds korter te worden. Hierdoor wordt lopen en bewegen nog lastiger. Het is dus belangrijk om te proberen de spieren van de benen op hun normale lengte te houden. Het regelmatig rekken van de spieren kan helpen om de spieren op de juiste lengte te houden. Spalken kunnen ook behulpzaam zijn om de spieren te rekken en daarmee op lengte te houden.
Blijven bewegen
Bewegen is niet gemakkelijk voor kinderen met het Lison syndroom. Veel kinderen vinden bewegen daarom niet zo leuk en doen het niet graag. Terwijl het juist heel goed is voor kinderen met een spastische paraplegie om regelmatig te bewegen. Door de spieren te trainen gaat lopen en bewegen gemakkelijker, dan wanneer er niet bewogen wordt. Het loont dus om te zoeken naar een sport die bij een kind past en die een kind leuk vindt. Zwemmen kan heel goed zijn.
Spasticiteit
Injecties met botulinetoxine in een spastische spier kan de spasticiteit voor een aantal maanden verminderen. Met behulp van spalken en fysiotherapie kan op deze manier het looppatroon verbeterd worden. Vaak moeten deze injecties na een aantal maanden weer herhaald worden.
Ook kan met behulp van medicijnen geprobeerd worden om de spasticiteit van de benen te verminderen. Nadeel van al deze medicijnen is vaak dat ze de spierzwakte verergeren en in het hele lichaam effect hebben, niet alleen in de benen.
Veel gebruikte medicijnen zijn baclofen (Lioresal ®) en trihexyfenidyl (Artane®). Baclofen kan ook in de vorm van een baclofenpomp worden toegediend.
Fysiotherapie
Met behulp van een fysiotherapeut kunnen de spieren in een zo goed mogelijk conditie worden gehouden. Ook kan een zo min mogelijk belastend looppatroon worden aangeleerd waardoor problemen als spierkrampen zo veel mogelijk voorkomen kunnen worden.
De fysiotherapeut kan een kind of een volwassene leren hoe de spieren zo goed mogelijk op lengte gehouden kunnen worden.
Ergotherapie
De ergotherapeute kan adviezen geven hoe kinderen met spasticiteit toch zich zo goed mogelijk zelf kunnen redden, naar school toe kunnen gaan en een hobby of sport kunnen uitoefenen. Een ergotherapeute geeft ook advies ten aanzien van hulpmiddelen zoals een loophulpmiddel, een schrijfhulpmiddel of een rolstoel.
Revalidatiearts
Een revalidatiearts coördineert de verschillende behandelingen die kinderen met het Lison syndroom krijgen. Ook kan een revalidatiearts adviezen geven ten aanzien van spalken en andere hulpmiddelen of advies met betrekking tot een geschikte sport-, hobby- of schoolkeuze.
School
Kinderen met het Lison syndroom volgen meestal regulier onderwijs. Vaak hebben kinderen extra tijd en meer pauzes nog om goed te kunnen leren. Een deel van de kinderen met forse lichamelijke beperking volgt onderwijs via cluster 3. De scholen zijn daar kleiner en meer aangepast op kinderen die een beperking hebben.
Dermatoloog
De dermatoloog geeft adviezen hoe kinderen hun huid zo goed mogelijk kunnen beschermen. Het is belangrijke om de lichte plekken op de huid te beschermen met kleding of met een zonnebrandcrème met factor 50 of hoger.
Incontinentie
Ook voor incontinentie als gevolg van een spastische blaas bestaan medicijnen die er voor zorgen dat de spieren van de blaas minder spastisch reageren. Een veel gebruikt medicijn is oxybutinine (Dridase®). Deze medicijnen worden vaak door een uroloog voorgeschreven.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

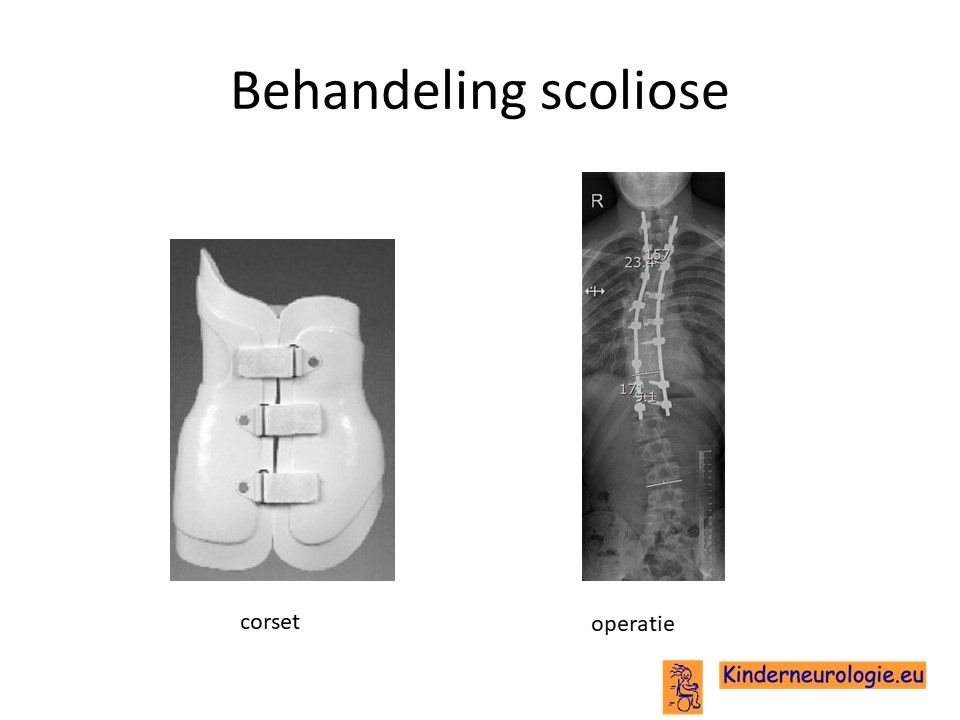
Scoliose
De mate van zijwaartse kromming van de wervelkolom moet goed in de gaten gehouden worden. Wanneer de kromming te erg wordt, kan dit problemen geven voor het goed kunnen staan en zitten en de ademhaling beïnvloeden. Wanneer de verkromming te erg wordt, kan verdere verkromming tegengegaan worden door een korset. Indien een korset onvoldoende werkt, is soms een operatie nodig waarbij de wervelkolom wordt vastgezet zodat de verkromming niet meer toe zal kunnen nemen.
Voetcorrectie
De orthopeed kan ook in geval van een sterk afwijkende voetstand die niet meer met een steunzool gecorrigeerd kan worden, de voet opereren en in een meer neutrale stand vast zetten. Tenenloop kan verminderd worden door de achillespezen te verlengen.
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er waarschijnlijk anders uit zien dan verwacht is.
Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het Lison syndroom.
Wat betekent het hebben van het Lison syndroom voor de toekomst?
Toename huidafwijkingen
De huidafwijkingen nemen vaak toe in hoeveelheid en in grote met het ouder worden. Dit kan erg van kind tot kind verschillen.
Problemen met lopen
Ook de spasticiteit neemt vaak toe met het ouder worden. Kinderen krijgen in toenemende mate problemen met lopen en bewegen.
Veel volwassenen hebben een rolstoel nodig om zich voor te verplaatsen.
Levensverwachting
Omdat het Lison syndroom een zeldzame aandoening is, is nog niet veel bekend over de levensverwachting van kinderen en volwassenen met deze aandoening. De levensverwachting kan normaal zijn. De levensverwachting zou verkort kunnen worden wanneer er sprake is van een ernstige scoliose in combinatie met terugkerende longontstekingen.
Kinderen krijgen
Volwassenen met deze aandoening kunnen kinderen krijgen. Wanneer een volwassene met deze aandoening zelf kinderen krijgt, dan is de kans klein dat deze kinderen zelf ook het Lison syndroom krijgen.
Dit kan alleen als de partner drager is van een foutje in het erfelijk materiaal van chromosoom 1 of wanneer de partner zelf ook het Lison syndroom heeft. De kans hierop is erg klein.
Hebben broertjes en zusjes een vergrote kans om het Lison syndroom te krijgen?
Erfelijke aandoening
Het Lison syndroom is een erfelijke aandoening. De aandoening erft op zogenaamd autosomaal recessieve manier over. Dat wil zeggen dat kinderen twee foutjes moeten hebben op dezelfde plaats op chromosoom 1 om het syndroom te krijgen. Vaak hebben ze een chromosoom geërfd van de moeder en een van de vader. Vader en moeder zijn zelf drager, zij hebben geen klachten, omdat ze een chromosoom 1 hebben met een fout en een chromosoom 1 zonder fout. Broertjes en zusjes hebben tot 25% kans om ook het Lison syndroom te krijgen.
Soms hebben kinderen de foutjes op het chromosoom niet overgeërfd, maar zijn de foutjes bij het kind zelf ontstaan. Dan is de kans veel kleinere dat broertjes en zusjes ook het Lison syndroom zullen krijgen.
Een klinisch geneticus kan hier meer informatie over geven.

Prenatale diagnostiek
Door middel van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek tijdens de zwangerschap bestaat de mogelijkheid om tijdens een zwangerschap na te gaan of een broertje of zusje ook het Lison syndroom heeft. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).
Preïmplantatie Genetische Diagnostiek (PGD)
Stellen die eerder een kindje hebben gehad met het Lison syndroom kunnen naast prenatale diagnostiek ook in aanmerking voor preïmplantatie genetische diagnostiek(PGD.) Bij PGD wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van het Lison syndroom. Alleen embryo’s zonder de aanleg voor het Lison syndroom, komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgdnederland.nl
Wilt u dit document printen dan kunt u hiervoor de printbutton bovenaan de pagina gebruiken
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links
www.sp-foundation.org
(Engelstalige site over diverse vormen van spastische paraparese)
Referenties
- Progressive spastic paraparesis, vitiligo, premature graying, and distinct facial appearance: a new genetic syndrome in 3 sibs. Lison M, Kornbrut B, Feinstein A, Hiss Y, Boichis H, Goodman RM. Am J Med Genet. 1981;9:351-7.
- Hereditary spastic paraplegia: clinical features and pathogenetic mechanisms. Salinas S, Proukakis C, Crosby A, Warner TT. Lancet Neurol. 2008;7:1127-38
- Recent advances in the genetics of spastic paraplegias. Stevanin G, Ruberg M, Brice A. Curr Neurol Neurosci Rep. 2008;8:198-210
- Large Intragenic Deletion in DSTYK Underlies Autosomal-Recessive Complicated Spastic Paraparesis, SPG23. Lee JYW, Hsu CK, Michael M, Nanda A, Liu L, McMillan JR, Pourreyron C, Takeichi T, Tolar J, Reid E, Hayday T, Blumen SC, Abu-Mouch S, Straussberg R, Basel-Vanagaite L, Barhum Y, Zouabi Y, Al-Ajmi H, Huang HY, Lin TC, Akiyama M, Lee JYY, McLean WHI, Simpson MA, Parsons M, McGrath JA. Am J Hum Genet. 2017;100:364-370
Laatst bijgewerkt: 14 oktober 2018, voorheen: 7 december 2009
auteur: JH Schieving
