Wat is een schedelbasisbreuk?
Een schedelbasisbreuk is een breuk in het bot aan de onderkant van de schedel.
Hoe wordt een schedelbasisbreuk ook wel genoemd?
De onderkant van de schedel wordt de schedelbasis genoemd. Dit is het deel van de schedel waar de hersenen op rusten. Het wordt daarom de basis van de schedel genoemd.
Schedelbasisfractuur
Fractuur is het medische woord voor een breuk in een bot. Daarom wordt ook gesproken van een schedelbasisfractuur.
Hoe vaak komt een schedelbasisbreuk voor bij kinderen?
Het is niet goed bekend hoe vaak een schedelbasisbreuk voorkomt bij kinderen. Geschat wordt dat een schedelbasisfractuur bij één op de 25 kinderen met een matig of ernstig traumatisch schedelhersenletsel voorkomt. Dit is mogelijk ook onderschatting omdat milde vormen van een schedelbasisfractuur onopgemerkt kunnen blijven.
Van alle schedelbreuken is één op de vier tot vijf schedelbreuken een schedelbasisbreuk.
Bij wie komt een schedelbasisbreuk voor?
Een schedelbasisbreuk kan op elke leeftijd voorkomen, zowel bij kinderen als volwassenen. Een schedelbasisbreuk is meestal het gevolg van een ongeval waarbij er veel kracht is uitgeoefend op de schedel.
Wat is de oorzaak van het ontstaan van een schedelbasisbreuk?
Ongeval
Een schedelbasisbreuk is het gevolg van een ongeval waarbij grote krachten op de schedel inwerken.
Kindermishandeling
Bij jonge kinderen kan een schedelbasisbreuk het gevolg zijn van kindermishandeling waarbij het hoofdje tegen een hard voorwerp geslagen wordt.
Schedelbasis
De schedelbasis is het onderste stuk van de schedel waar de hersenen op rusten. Door de schedelbasis lopen zenuwen van de hersenen naar het gezicht en het lichaam toe, loopt het ruggenmerg en gaan bloedvaten van en naar de hersenen toe.
Plaats van de breuk
De schedelbasisbreuk kan op meerdere plaatsen in de schedelbasis voorkomen. Schedelbasisbreuken worden het meest gezien in de zogenaamde temporale botten van de schedel. De breuk kan dwars zijn of over de lengte van de schedel verlopen.
Bloedvaten
Door de schedelbasis lopen bloedvaten van en naar de hersenen toe. Als gevolg van een breuk in de schedelbasis kunnen deze bloedvaten beschadigd raken. Er kan een scheur in de wand van een slagader ontstaan, dit wordt een dissectie genoemd. Dit kan zorgen voor een bloeding of er voor zorgen dat het bloedvat afgesloten raakt en deel van de hoofd niet meer voorzien worden van bloed waardoor een herseninfarct ontstaat. Groter afvoerende aderen van de hersenen kunnen verstopt raken, dit wordt een sinustrombose genoemd.
Zenuwen door de schedelbasis
Door de schedelbasis lopen allerlei zenuwen vanuit de hersenen naar buiten de schedel toe. Deze zogenaamde hersenzenuwen kunnen beschadigd raken door een schedelbasisbreuk. Hersenzenuwen die een groter kans lopen op beschadiging als gevolg van een schedelbasisbreuk zijn de 1e hersenzenuw (de reukzenuw), de 3e, 4e en 6e hersenzenuw (zij regelen het bewegen van de ogen), de 5e hersenzenuw (regelt het gevoel in het gezicht), de 7e hersenzenuw (regelt bewegen van de spieren van het gezicht) en de 8e hersenzenuw (regelt het gehoor en de werking van het evenwichtsorgaan). Beschadiging van deze zenuwen kan zorgen voor het ontstaan van uitval van een of meerdere functie van het hoofd.
Bijkomende problemen
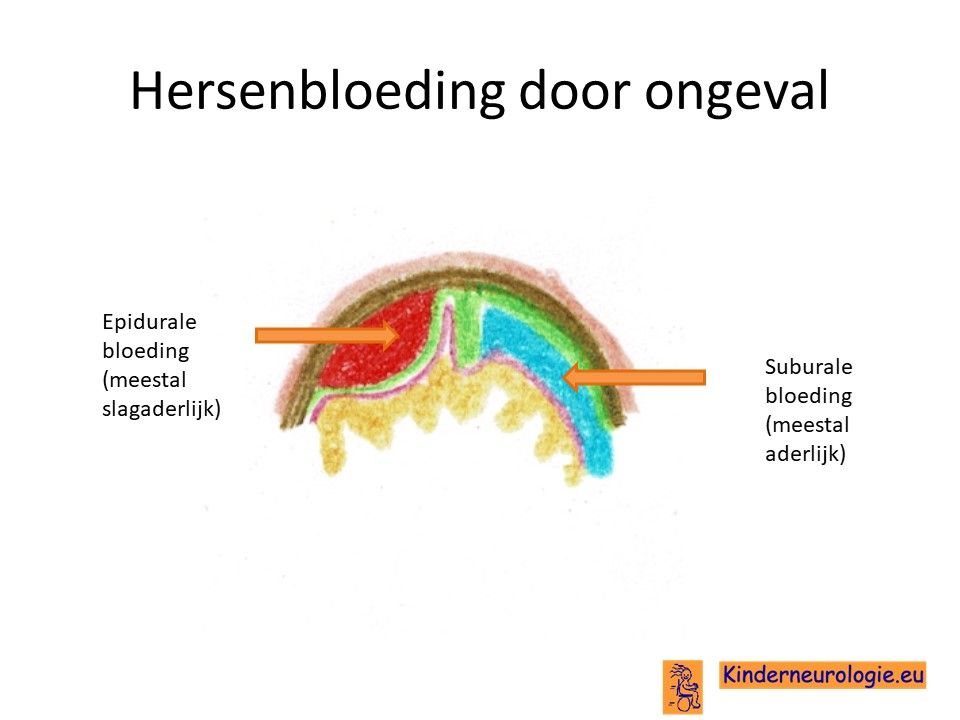
Het hebben van een schedelbasisbreuk wijst er op dat er grote krachten op het hoofd ingewerkt hebben. Vaak zijn er naast de schedelbasisbreuk ook nog andere vormen van hersenbeschadiging aanwezig zoals een hersenkneuzing, een epidurale bloeding of een subdurale bloeding. Ook kunnen andere type breuken voorkomen zoals breuken in de botten van het aangezicht, de schedel zelf of de nekwervels.
Wat zijn de verschijnselen van een schedelbasisbreuk?
Variatie
Er zit grote variatie in de hoeveelheid en in de ernst van de klachten die kinderen of volwassen met een schedelbasisbreuk ervaren. Dit hangt samen met de plaats en de grootte van de breuk. Ook zijn er naast klachten van de schedelbasisbreuk vaak klachten als gevolg van hersenletsel.
Geen klachten
Een deel van de kinderen en volwassenen heeft geen klachten als gevolg van de schedelbasisbreuk.
Pijnklachten
Een schedelbasisbreuk kan zorgen voor pijnklachten omdat het bot gebroken is. De pijn zit vaak op de plaats van de breuk.
Verlies van hersenvocht
Door de schedelbasisbreuk kan hersenvocht weg lekken. Hersenvocht is een kleurloos en geurloos vocht. Dit vocht kan via het neus of via het oor naar buiten toe komen. Vaak is kort na het ongeval het vocht vermengd met bloed. Wanneer hersenvocht vermengd met bloed op een kussen terecht komt, is er rondom de bloedvlek een extra kleurloze kring te zien als teken dat er ook hersenvocht aanwezig is. Dit wordt het halo-teken genoemd.
Wanneer er langere tijd na het ongeval nog hersenvocht weg lekt, dan is dit vaak kleurloos. Vooral bij voorover bukken, lekt er dan bijvoorbeeld vocht via de neus weg.
Bloeduitstorting
Wanneer bloedvaatjes scheuren bij het ontstaan van een schedelbasisbreuk, kunnen op speciale plaatsen op het hoofd bloeduitstortingen worden gezien. Kenmerkende plaatsen voor deze bloeduitstortingen zijn achter het oor (battle sign genoemd), rondom beide ogen (brilhematoom genoemd) of achter het trommelvlies (hematotympanum genoemd). Deze bloeduitstortingen zijn meestal niet direct na het ontstaan van de schedelbasisbreuk zichtbaar, maar worden zichtbaar in de loop van de uren nadat de schedelbasisbreuk ontstaan is.
Problemen met zien
Wanneer de 3e, 4e of 6e hersenzenuw in de knel komt te zitten door schedelbasisbreuk zullen beide ogen minder goed in een of meerdere richtingen kunnen bewegen. Buitenstaanders zien een zogenaamde scheelstand van de ogen. Het kind of de volwassene zelf kan last hebben van het zien van dubbelbeelden. Als gevolg van schade aan de 8e hersenzenuw kunnen de ogen een schokkerige beweging maken in rust of bij bewegen van de ogen. Dit wordt een nystagmus genoemd. Schade aan de 3e hersenzenuw.
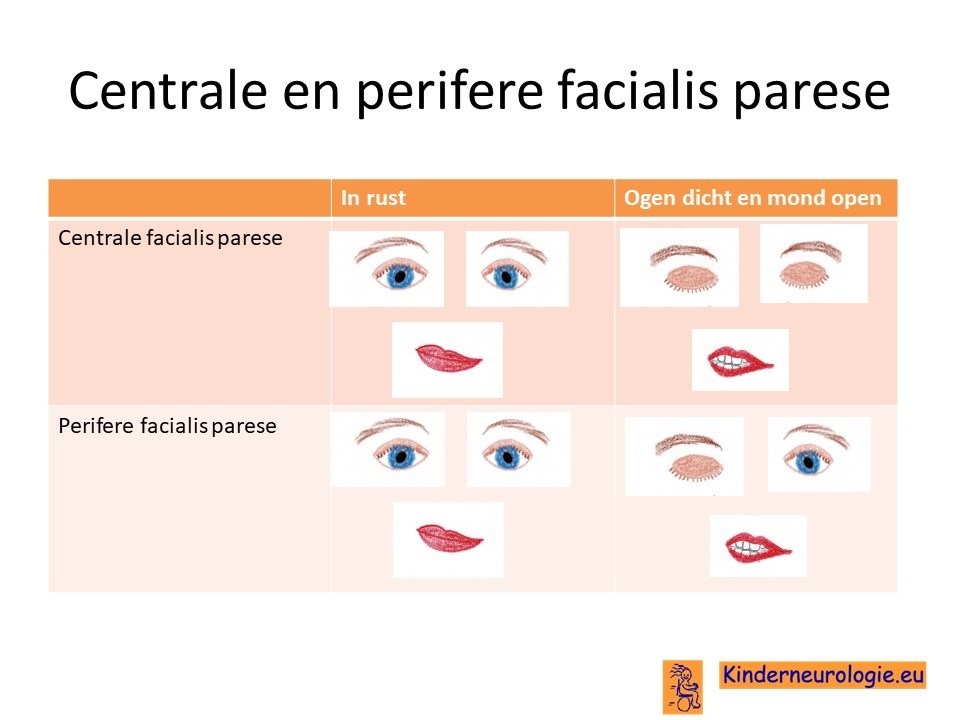
Scheef gezicht
Als gevolg van de schedelbasisfractuur kan de facialis zenuw beschadigd raken. Hierdoor kan een scheefgezicht ontstaan, waarbij een mondhoek omlaag hangt, vaak kan het oog aan dezelfde kant ook niet goed gesloten worden.
Problemen met horen
Een schedelbasisbreuk kan zorgen voor schade aan het trommelvlies, de gehoorzenuw (8e hersenzenuw) of de gehoorbeentjes waardoor een kind of een volwassene minder goed kan horen. Ook kan oorsuizen ontstaan. Bloed achter het trommelvlies kan er ook tijdelijk voor zorgen dat het gehoor verminderd is.
Duizeligheid
Schade aan de 8e hersenzenuw of het evenwichtsorgaan kan zorgen voor het ontstaan van duizeligheidsklachten bij bewegen van het hoofd.
Problemen met ruiken
Beschadiging van de 1e hersenzenuw kan problemen geven met ruiken. Vaak merken kinderen en volwassenen dit vooral tijdens het eten. De verminderde reuk zorgt er voor dat het eten minder goed smaakt.
Bijkomende problemen
Schade aan de hersenen zelf kan zorgen voor bewusteloosheid, misselijkheid, braken, veranderd gedrag, geheugenverlies, epilepsieaanvallen, verlamming of gevoelsproblemen van de armen, benen of romp.
Hoe wordt de diagnose schedelbasisbreuk gesteld?
Verhaal en onderzoek
De diagnose schedelbasisbreuk kan worden vermoed op grond van een ongeval waarbij grote krachten op het hoofd hebben ingewerkt. Het verlies van hersenvocht (liquor) uit de neus of het oor, het vinden van bloed achter het trommelvlies, een bloeduitstorting achter het oor of rondom bij ogen, uitval van functies van hersenzenuwen zijn bevindingen bij onderzoek die wijzen op een schedelbasisbreuk.
CT-scan
Een schedelbasisbreuk is meestal goed zichtbaar op een CT-scan die in zogenaamde botsetting wordt weergegeven. Op die manier kunnen breuken in de schedel goed worden gezien. Het is belangrijk om de breuklijn helemaal te vervolgen. Eventueel kunnen dunne coupes gemaakt worden. Luchtbelletjes rondom de schedelbasis wijzen ook een schedelbasisbreuk, zelfs als de breuklijn niet goed zichtbaar is. In geval van verdenking van schade aan de bloedvaten, kunnen speciale technieken worden toegevoegd om de slagaderen (CT-A) of aderen (CT-V) goed af te beelden.
MRI-scan
Bot is op een MRI-scan niet goed zichtbaar, zodat een MRI-scan niet geschikt is voor het opsporen van een schedelbasisbreuk. Wel kan op een MRI-scan schade aan de hersenzenuwen zichtbaar worden gemaakt. Ook kan de MRI-scan behulpzaam zijn bij het opsporen van verlies van hersenvocht.
Geen schedelfoto
Een schedelfoto is niet voldoende gevoelig voor het opsporen van een schedelbasisbreuk.
Is dit liquor?
Wanneer er twijfel bestaat of vocht wat weglekt uit de neus liquor is of neusvocht, dan dat vocht naar het laboratorium gestuurd worden. Er wordt dan gekeken of er B2-transferrine aanwezig is in het vocht. Als dit het geval is, dan is er sprake van lekkage van liquor.
Gehooronderzoek
Bij een schedelbasisbreuk door de gehoorgang is het belangrijk om gehooronderzoek te doen om te kijken of er sprake is van gehoorverlies.
Hoe wordt een schedelbasisbreuk behandeld?
Ondersteunen lichaamsfuncties
Het is belangrijk om een kind of een volwassene met een schedelbasisbreuk in het ziekenhuis te observeren en om belangrijke lichaamsfuncties (zoals ademhaling, het zuurstofgehalte, de bloeddruk, het bloedsuikergehalte) te monitoren en indien nodig te ondersteunen. Afhankelijk van de bijkomende problemen zal dit op een verpleegafdeling, high care of intensive care afdeling moeten plaats vinden. Ook is het belangrijk bijkomende problemen (zoals bloedingen, andere breuken, open wonden) te behandelen.
Geen behandeling van de breuk zelf
Een schedelbasisbreuk zal meestal vanzelf genezen. Vaak liggen de breukdelen dichtbij elkaar en kunnen zijn zelf in de loop van enkele weken weer aan elkaar groeien. Gipsbehandeling van een schedelbasisbreuk is niet mogelijk. Heel zelden is een operatie nodig om de breukdelen met elkaar te verbinden. Dit is vooral nodig wanneer de twee botdelen van de breuk niet tegen elkaar aanliggen.
Voorzichtig met neusmaagsonde
In geval van een schedelbasisbreuk is het belangrijk om voorzichtig te zijn met het inbrengen van een neusmaagsonde, omdat er risico bestaat dat de sonde via de breuk op een onbedoelde plaats (bijvoorbeeld in de hersenen) terecht komt.
Alert op tekenen van hersenvliesontsteking
Kinderen en volwassenen met een schedelbasisbreuk hebben een verhoogd risico op het ontwikkelen van een hersenvliesontsteking omdat bacteriën die normaal in de neus-, oor- en keelholte zitten via de breuk bij de hersenvliezen terecht kunnen komen. In geval van koorts, toename van hoofdpijn en/of nekstijfheid zullen antibiotica gegeven worden. Het is niet nodig om uit voorzorg iedereen met een schedelbasisbreuk antibiotica te geven, ook niet als er sprake is van lekkage van hersenvocht (liquorlek).
Alert op problemen van de bloedvaten
Wanneer de schedelbasisbreuklijn door een opening gaat waardoor een bloedvat loopt, kan dit bloedvat beschadigd raken. In de wand van het bloedvat kan een scheur ontstaan, dit wordt een dissectie genoemd. Dit kan zorgen voor het ontstaan van een bloeding of een verstopping van het bloedvat waardoor delen van het hoofd geen bloed meer aan- of afgevoerd krijgen. Dit kan zorgen voor ontstaan van nieuwe klachten. Soms is het nodig dat een grote bloeding door de neurochirurg wordt weggehaald, omdat de hersenen er door in de verdrukking komen.
Begeleiding
Begeleiding van ouders en kinderen van een kind die een schedelbasisbreuk hebben doormaakt is heel belangrijk. Een maatschappelijk werkende of een psycholoog kunnen begeleiding geven bij het verwerken van besef dat uw kind een schedelbasisbreuk heeft en de consequenties die dat heeft voor uw kind en voor de rest van het gezin.
Via het forum van deze site kunt u in contact komen met andere ouders die ook een kind hebben die een schedelbasisbreuk heeft gehad.
Wat betekent een schedelbasisbreuk voor de toekomst?
Genezen
De schedelbasisbreuk geneest meestal vanzelf in de loop van meerdere weken.
Liquorlek
Lekkage van hersenvocht als gevolg van een schedelbasisbreuk stopt meestal vanzelf in de loop van 5 tot 10 dagen. Het is belangrijk om plat op bed te blijven liggen zolang het hersenvocht nog lekt, om het gaatje waardoor het vocht lekt zo min mogelijk te belasten, zodat het dicht kan groeien. Wanneer dit niet spontaan gaat, worden kinderen en volwassenen behandeld met een drain laag in de rug waardoor hersenvocht weg kan lopen, waardoor er minder vocht weg lekt via het gaatje in de schedel en dit gaatje kan genezen. Heel zelden is een operatie nodig om het gaatje dicht te maken. Soms valt de lekkage van liquor pas op wanneer een kind of een volwassenen weer recht op gaat zitten, staan en lopen en is het daarvoor niet opgevallen.
Problemen met horen
Problemen met horen als gevolg van bloed achter het trommelvlies verdwijnt meestal in de loop van 1 tot 3 weken na het ongeval. Problemen met horen door schade aan het trommelvlies of de gehoorbeentjes hebben vaak meer tijd nodig om te herstellen. Wanneer de klachten niet verbeteren kan een ingreep door de KNO-arts nodig zijn. Problemen met horen als gevolg van schade aan de gehoorzenuw verdwijnt meestal niet.
Restklachten
Als gevolg van de schedelbasisbreuk kunnen hersenzenuwen beschadigd raken. Het hangt van het soort beschadiging af of het mogelijk is dat de hersenzenuw hiervan hersteld. Hersenzenuwen die afgekneld zijn hebben een grotere kans op herstel, dan hersenzenuwen die doorgesneden zijn. Deze herstellen vrijwel nooit. De klachten die door uitval van deze hersenzenuw(en) zijn ontstaan zijn dan blijvend. De meest voorkomende restklachten als gevolg van schade aan de hersenzenuwen zijn verlies van reuk en smaak en asymmetrie van het gezicht.
Vaak is er naast de schedelbasisbreuk ook sprake van hersenletsel. Dit hersenletsel kan herstellen, een deel van de kinderen en volwassenen houdt restklachten over, zoals sneller overprikkeld zijn, gevoeligheid voor hoofdpijn, het trager verwerken van informatie, moeite met onthouden, woordvindproblemen of problemen met bewegen of het gevoel. Deze restklachten worden niet aangeboren hersenletsel (NAH) genoemd.
Afwijkingen aan de bloedvaten
Wanneer de schedelbasisbreuk door een bloedvat heen gaat, kan een scheur in een bloedvat ontstaan. Dit kan zorgen voor het ontstaan van een bloeding. Bij genezing van deze scheur in een slagader kan een uitpuiling van een slagader ontstaan: een pseudoaneurysma. Dit is een zwakke plek in de wand van de slagader waardoor er een kans bestaat dat hieruit nog een keer een bloeding kan ontstaan. Ook kunnen er tijdens de genezing van gescheurde bloedvaten onbedoelde verbindingen ontstaan tussen verschillende bloedvaten. Dit wordt een fistel genoemd.
Levensverwachting
Het hebben van een schedelbasisbreuk wijst op het voorkomen van middelzwaar tot zwaar hersenletsel. Ernstige zwelling van de hersenen, bloedingen in de hersenen, verstopping van een bloedvat en/of een bijkomende hersenvliesontsteking kunnen levensbedreigend worden en van invloed zijn op de levensverwachting.
Hebben broertjes en zusjes een verhoogde kans om een schedelbasisbreuk te krijgen?
Het krijgen van een schedelbasisbreuk hangt samen met hersenletsel. Het hangt van de plaats en manier van het hersenletsel af of broertjes en zusjes ook zelf hersenletsel hebben opgelopen. Bij een auto-ongeluk met meerdere inzittenden kan dit bijvoorbeeld het geval zijn.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links en verwijzingen
Hersenstichting
(stichting die bekendheid geeft aan verschillende hersenaandoeningen)
Referenties
- Clinical Significance of Long-Term Follow-Up of Children with Posttraumatic Skull Base Fracture. Leibu S, Rosenthal G, Shoshan Y, Benifla M. World Neurosurg. 2017;103:315-321
- Posttraumatic complications in pediatric skull fracture: dural sinus thrombosis, arterial dissection, and cerebrospinal fluid leakage. Adepoju A, Adamo MA. J Neurosurg Pediatr. 2017;20:598-603.
-
Pediatric basilar skull fractures from multi-level falls: A systematic review and retrospective analysis. Barba P, Stramiello JA, Nardone Z, Walsh-Blackmore S, Nation J, Ignacio R, Magit A. Int J Pediatr Otorhinolaryngol. 2022;162:111291.
- Clinical Features and Management of Skull Base Fractures in the Pediatric Population: A Systematic Review. Jung G, Xavier J, Reisert H, Goynatsky M, Keymakh M, Buckner-Wolfson E, Kim T, Fatemi R, Alavi SAN, Pasuizaca A, Shah P, Liriano G, Kobets AJ. Children (Basel). 2024;11:564
Laatst bijgewerkt: 16 april 2025 voorheen: 17 augustus 2024 en 14 juni 2020
Auteur: J.H. Schieving
