Wat is neurofibromatose type II?
Neurofibromatose type II is een erfelijke aangeboren aandoening waarbij er een aanleg is voor het ontstaan van tumoren in de hersenen en in het ruggenmerg.
Hoe wordt neurofibromatose type II ook wel genoemd?
Neurofibromatose type II wordt wel afgekort met de letters NF-II of NF2. Neurofibromatose type II is een andere aandoening dan veel vaker voorkomende neurofibromatose type I, ook wel de ziekte van Von Recklinghausen genoemd.
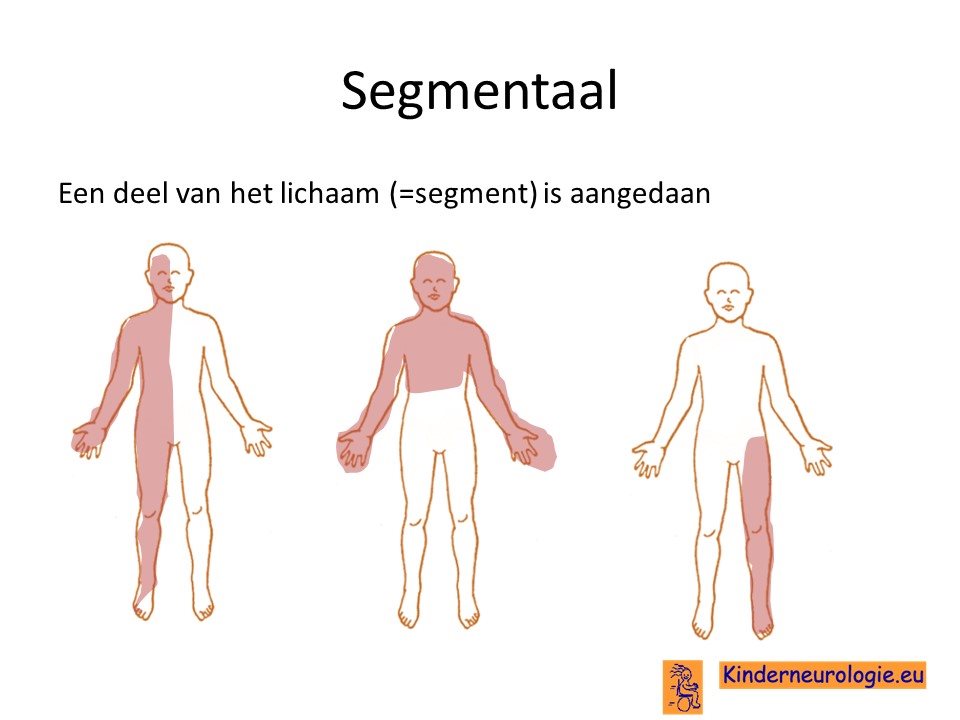
Gegeneraliseerd of segmentaal
Er wordt onderscheid gemaakt tussen de gegeneraliseerde vorm van neurofibromatose type 2 waarbij het foutje in het DNA in alle lichaamscellen aanwezig is en de segmentale vorm van neurofibromatose type 2. Hierbij is het foutje in een deel van de cellen aanwezig, maar niet in alle lichaamscellen. De segmentale vorm van neurofibromatose type 2 wordt ook wel mozaiek neurofibromatose type 2 genoemd.
Multiple Inherited Schwannomas, Meningiomas, and Ependymomas
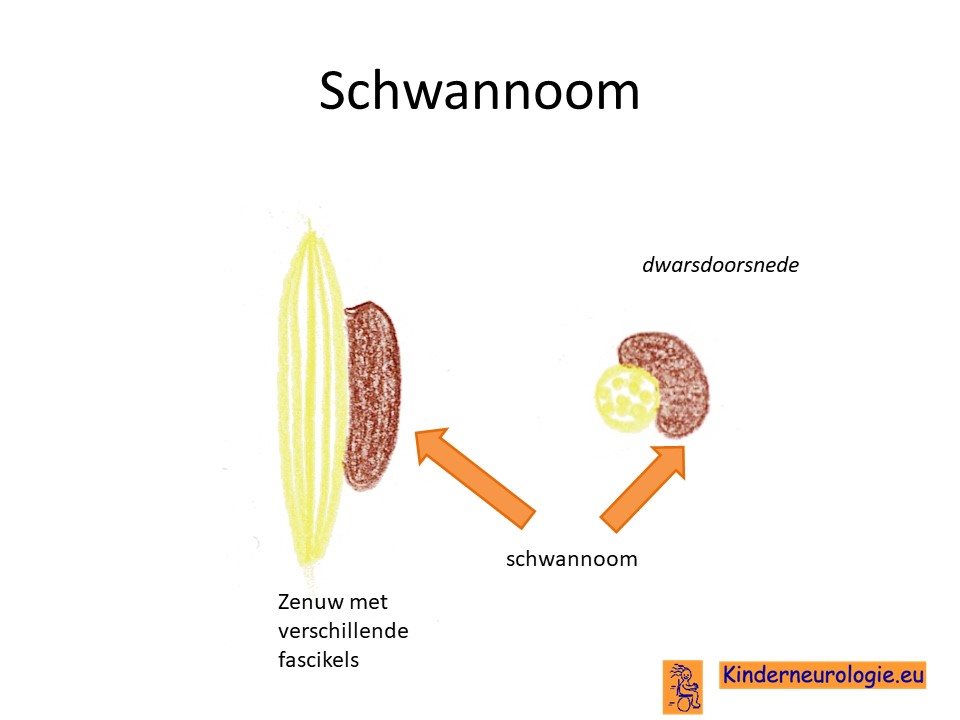
Een andere naam voor neurofibromatose type II is MISME Syndrome, een Engelse afkorting wat staat voor Multiple Inherited Schwannomas, Meningiomas, and Ependymomas. De term multiple geeft aan dat er vaak meerdere tumoren ontstaan. De term inherited geeft aan dat deze aandoening overgeërfd kan worden. Schwannomen, meningeomen en ependymomen zijn namen voor type tumoren die zouden kunnen ontstaan. Een schwannoom is een tumor die ontstaat uit cellen die normaal het geleidingslaagje rondom de zenuw maken, een meningeoom is een tumor die ontstaat uit de hersenvliezen en een ependymoom een tumor die ontstaat uit de bekleding van de holtes in de hersenen.
Type Gardner en type Wishart
De milde vormen van neurofibromatose type II worden ook wel het type Gardner genoemd. Deze mensen krijgen meestal alleen maar een schwannoom van de gehoorszenuw op middelbare leeftijd. Het type dat al klachten geeft op de kinderleeftijd wordt het type Wishart genoemd, deze kinderen en jongeren hebben ook meer klachten dan volwassenen met type Gardner.
Merline syndroom
Een naam die tegenwoordig gebruikt wordt voor neurofibromatose type 2 is het Merline syndroom of Merline-SPS syndroom. SPS staat voor sporadics peripheral schwannomas.
Merline is de naam van het eiwit die niet goed werkt bij jongeren en volwassenen met NF2.
Hoe vaak komt neurofibromatose type II voor?
Neurofibromatose type II komt bij één op de 25.000-40.000 mensen voor in Nederland. Soms zijn er zo weinig verschijnselen dat de diagnose neurofibromatose type II niet gesteld is. Mogelijk komt neurofibromatose type II dus nog wat vaker voor. Geschat wordt dat er in Nederland tussen de 300 en 400 mensen zijn met neurofibromatose type2.
Neurofibromatose type I komt 10 keer zo vaak voor als neurofibromatose type 2.

Bij wie komt neurofibromatose type II voor?
Neurofibromatose type II is al voor de geboorte aanwezig. Bij de meeste jongeren ontstaan de eerste klachten tussen de leeftijd van 10 en 30 jaar.
Bij een op de 10 kinderen met NF-2 ontstaan de eerste klachten al voor de leeftijd van 10 jaar.
Op de leeftijd van 60 jaar hebben vrijwel alle mensen die neurofibromatose type 2 hebben een of meerdere klachten als gevolg van het hebben van dit syndroom.
Neurofibromatose komt even vaak bij jongens als bij meisjes voor.
Kinderen en volwassenen met het Phelan-Mc-Dermid syndroom als gevolg van een zogenaamd ringchromosoom 22 hebben een verhoogde kans om ook symptomen te krijgen van neurofibromatose type 2.
Wat is de oorzaak van neurofibromatose type II?
Fout in erfelijk materiaal
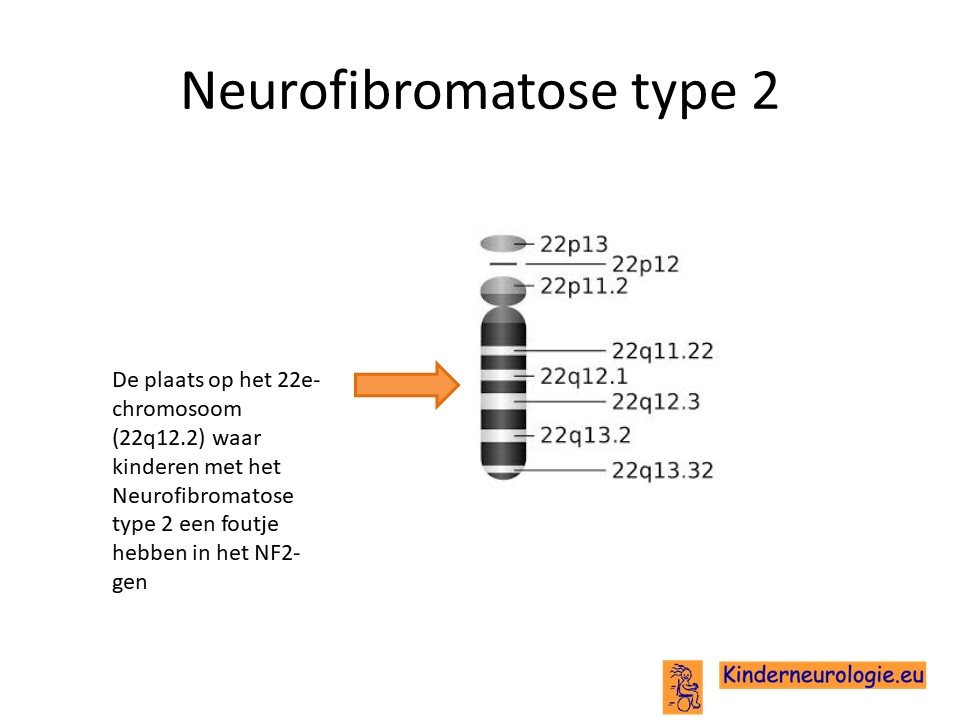
Neurofibromatose type II wordt veroorzaakt door een fout in het erfelijk materiaal. Dit erfelijk materiaal wordt DNA genoemd. Bij neurofibromatose type II zit de fout op het DNA op het 22 e chromosoom op een plaats die het NF2-gen wordt genoemd. Bij acht tot negen van de mensen met kenmerken van neurofibromatose type 2 kan deze fout in het DNA worden aangetoond. Bij de andere mensen is er waarschijnlijk sprake van mozaiek neurofibromatose type 2 en lukt het niet om deze fout in het bloed aan te tonen.
Type fout
Er bestaan verschillende typen fouten in het DNA, zoals het veranderd zijn van een letter in het DNA (missense mutatie genoemd), het missen van meerdere letters in het DNA (deletie) of het dubbel aanwezig zijn van meedere letters (duplicatie), het ringvormig zijn van chromosoom 22 die gemakkelijk kapot en daarmee verloren kan gaan, een fout in het DNA waardoor het DNA niet langer afgelezen wordt (truncating mutatie genoemd) of een fout in het DNA waardoor het DNA niet op de juiste manier geknipt wordt (splice side mutatie genoemd). Het type fout heeft invloed op het ziektebeloop.
Jongeren met een truncating mutatie en een grote deletie krijgen vaak op jongere leeftijd hun eerste klachten, dan jongeren met een missense mutatie.

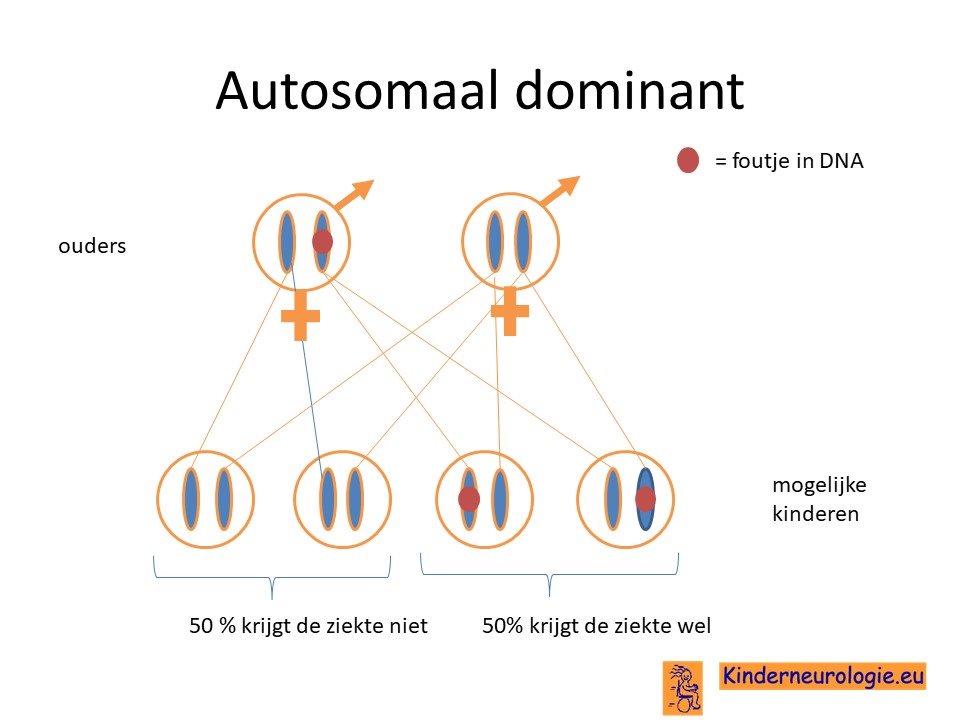
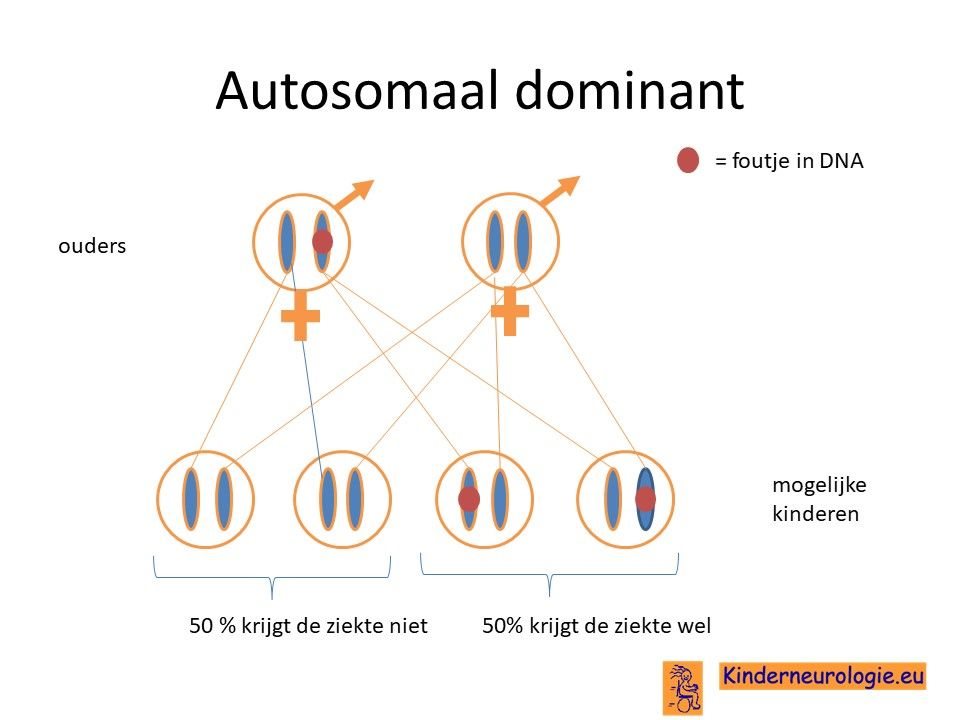
Autosomaal dominant
Neurofibromatose type II erft autosomaal dominant over. Dit houdt in dat een fout op één chromosoom 22 al voldoende is voor het ontstaan van de ziekte. Dit in tegenstelling tot een autosomaal recessieve ziekte waarbij er op beide chromosomen een fout moet zitten om de ziekte te krijgen.
_1.jpg)
Overgeërfd van een ouder
De helft van de kinderen met neurofibromatose type II heeft het foutje geërfd van een vader of moeder die zelf ook het neurofibromatose type II heeft. Soms was dit al bekend, soms wordt dit pas duidelijk wanneer de diagnose bij het kind gesteld wordt.
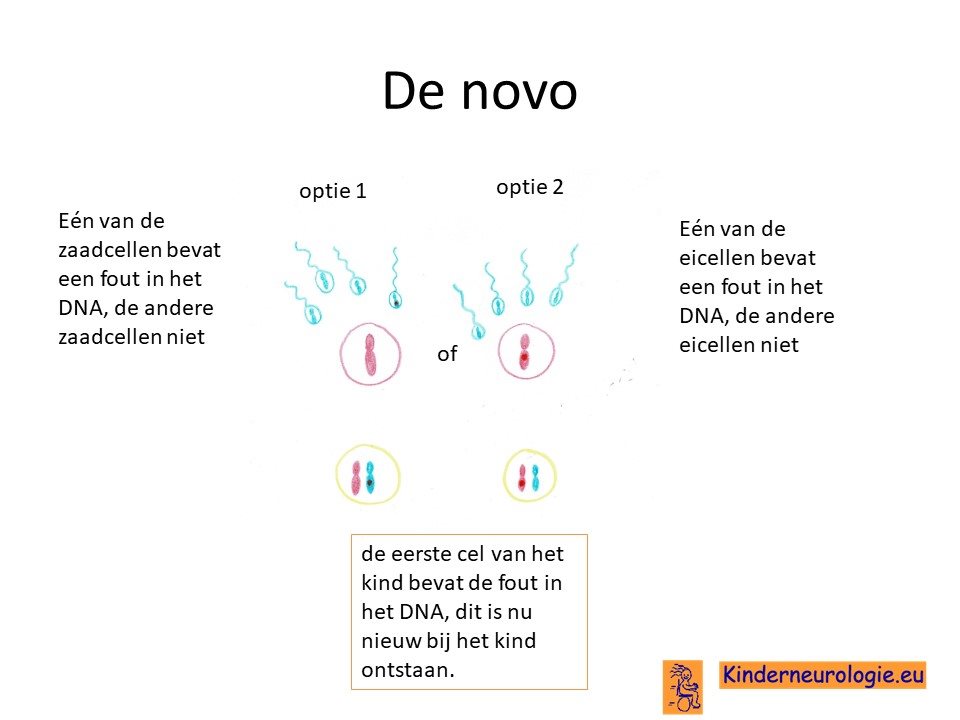
Nieuw bij het kind ontstaan
Bij de andere helft van de kinderen is het foutje in het DNA bij het kind zelf ontstaan na dat de eicel en de zaadcel met elkaar de eerste cel van het kind gevormd hebben. Dit wordt ook wel de novo genoemd. Novo betekent nieuw. Het kind is dan de eerste in de familie met deze aandoening.
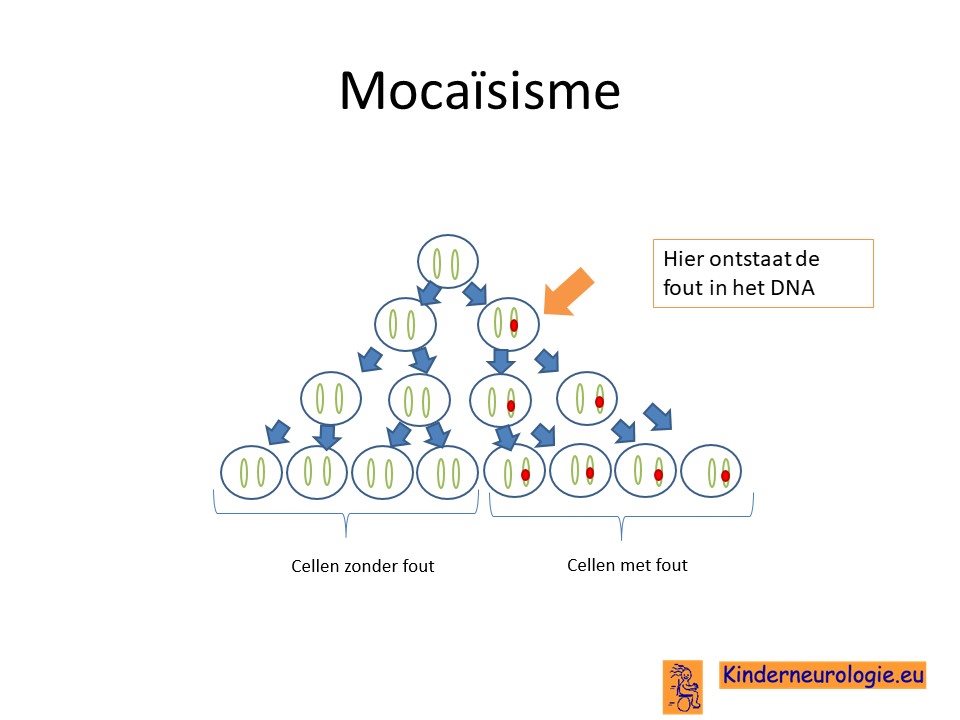
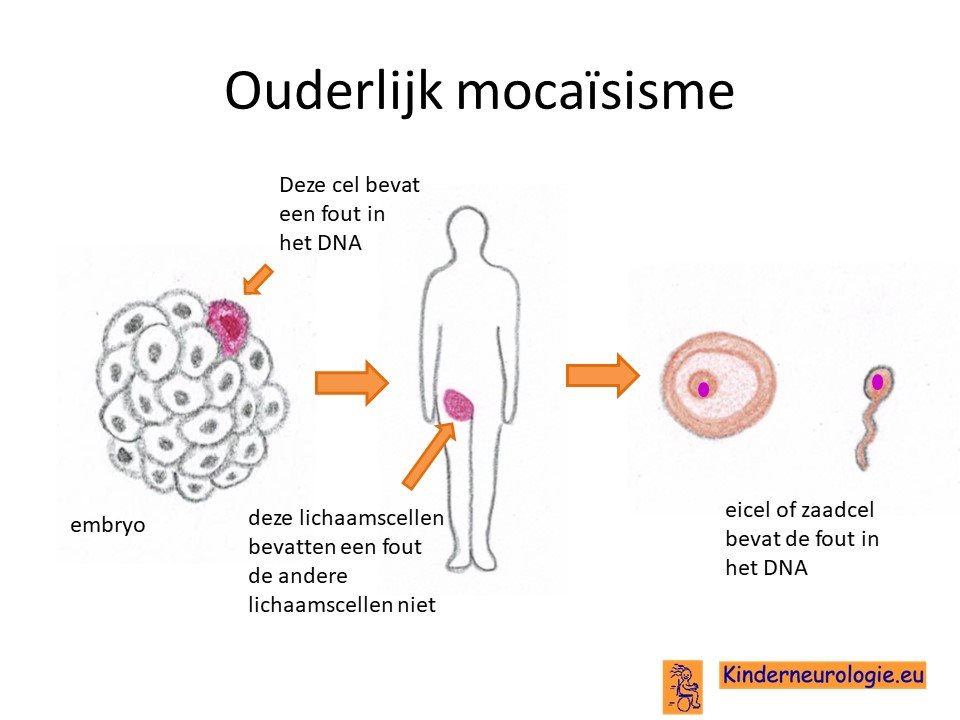
Mocaïsisme
Bij een deel van de kinderen (ongeveer 25%)is er sprake van mocaïsisme. Dit houdt in dat een deel van de lichaamscellen een fout bevat in het DNA en een ander deel van de lichaamscellen niet. Hoe meer lichaamscellen een fout bevatten, hoe meer klachten kinderen kunnen hebben. Bij kinderen met mocaïsisme kan de fout in het DNA niet in bloedcellen aanwezig zijn, waardoor het lastig is om deze aandoening op te sporen. Mocaisime NF2 wordt ook wel segmentale NF2 genoemd.
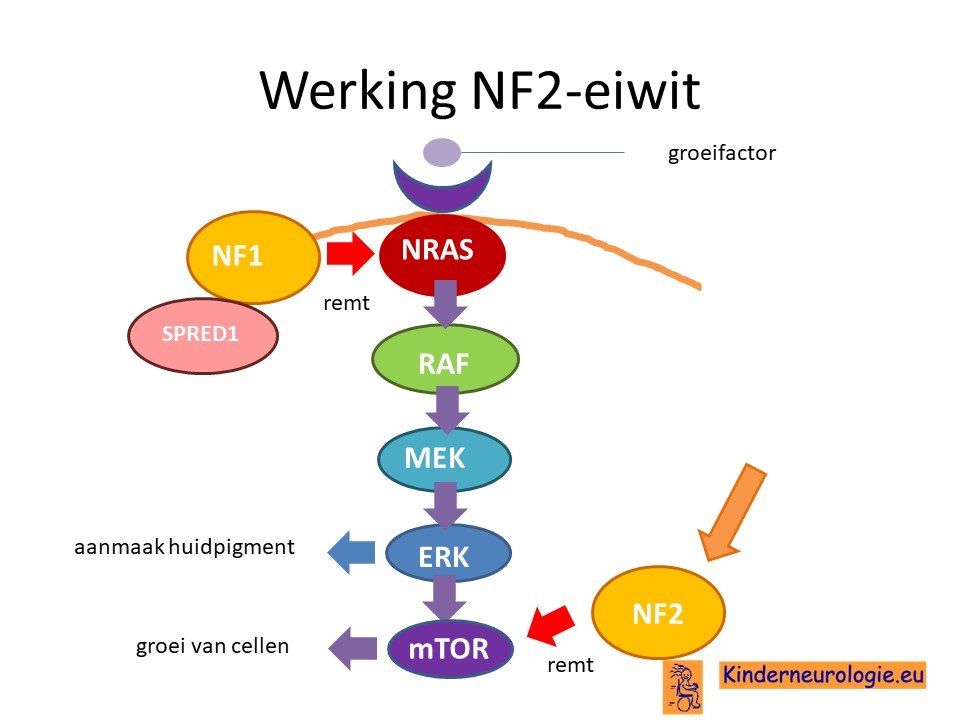
Veranderd eiwit
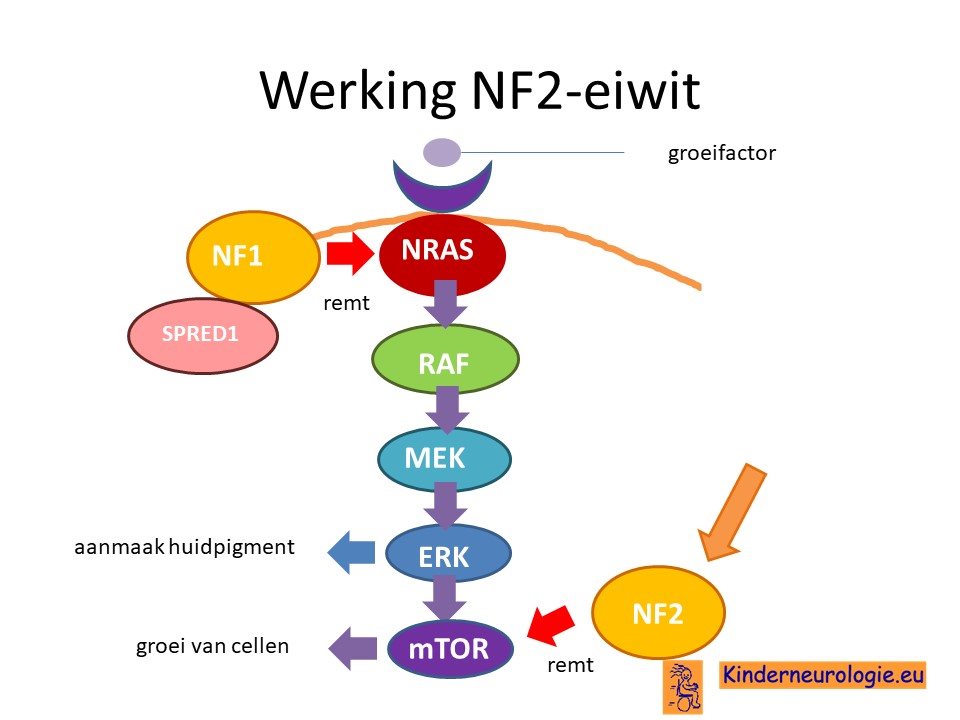
Als gevolg van de fout in het erfelijk materiaal van chromosoom 22 wordt er te weinig van het NF2-eiwit aangemaakt. Dit eiwit wordt ook wel neurofibromine 2, schwannomine of merline-eiwit genoemd. Net NF-2 eiwit remt de werking van het mTOR-eiwit. het mTOR-eiwit zet cellen aan tot delen en toe groei. Het NF2-eiwit is de tegenhanger van het mTOR-eiwit en remt juist delen van cellen en groei af. Wanneer er te weinig NF2-eiwit is, dan zullen de cellen gemakkelijker delen en graan toenemen in aantal waardoor groei van weefsels ontstaat. Ongeremde groei kan zorgen dat een tumor ontstaat.
Het type fout in het erfelijk materiaal bepaald hoeveel NF2-eiwit er nog aangemaakt kan worden. Hoe minder NF2-eiwit er nog aangemaakt kan worden, hoer ernstiger de klachten van een persoon met neurofibromatose type II.
Ontstaan van tumoren
Als gevolg van de fout in het erfelijk materiaal bij neurofibromatose type II is de verhouding tussen de aanmaak van cellen en de afbraak van cellen verstoord. Bepaalde cellen blijven wel delen, waardoor er steeds meer nieuwe cellen ontstaan, omdat de rem op deze celdeling weggevallen is. Op deze manier ontstaan steeds meer cellen, zo’n toenemende hoeveelheid cellen wordt een tumor genoemd. Bij neurofibromatose type II kunnen verschillende tumoren ontstaan. De bekendste zijn tumoren rondom de gehoorszenuw, ook wel schwannoom of brughoektumor genoemd. Daarnaast kunnen ook andere tumoren in de hersenen, in het ruggenmerg of rondom de zenuwen ontstaan.
De meest voorkomende tumoren bij mensen met neurofibromatose type 2 zijn schwannomen, meningeomen en ependymomen en astrocytomen. Een schwannoom is een tumor die ontstaat uit cellen die normaal het geleidingslaagje rondom de zenuw maken, een meningeoom is een tumor die ontstaat uit de hersenvliezen, een ependymoom een tumor die ontstaat uit de bekleding van de holtes in de hersenen en een astrocytoom een tumor die ontstaat uit helpercellen in de hersenen, zogenaamde astrocyten.

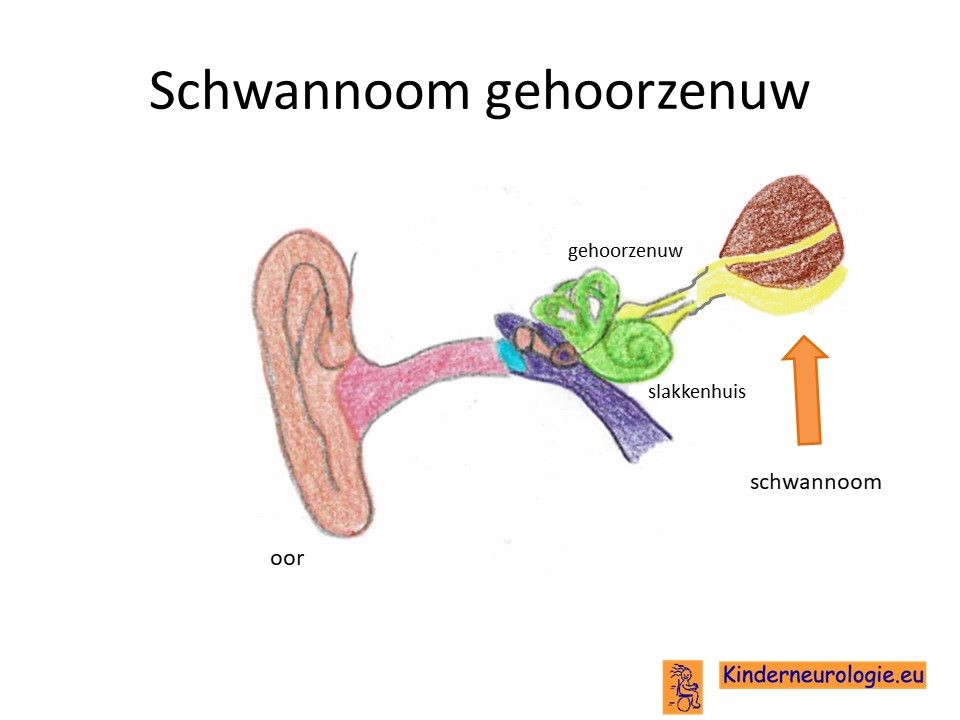
Tumor rondom de gehoorszenuw
Kenmerkend voor neurofibromatose type II is het ontstaan van een tumor rondom de gehoorszenuw, negen van de tien mensen met neurofibromatose type 2 krijgt dit type tumor. Zo’n tumor wordt een schwannoom genoemd. Een schwannse cel, waar deze tumor vanuit gaat, is een cel die zorgt voor het geleidingslaagje rondom de zenuwen. Bij neurofibromatose type II ontwikkelt deze schwannse cel zich tot een tumor de die gehoorszenuw plat drukt. Hierdoor kan de gehoorszenuw niet meet goed functioneren. De gehoorszenuw verzorgt naast het gehoor ook het evenwicht. Vandaar dat een van de eerste klachten van neurofibromatose type II het ontstaan van gehoorsverlies en duizeligheid is.
Bij neurofibromatose type II kan ook een schwannoom ontstaan van een andere hersenzenuw. Dit komt wel veel minder vaak voor. De hersenzenuwen die ook aangedaan kunnen zijn, zijn de oogzenuw en de zenuw die het gevoel van het gelaat regelt (de trigeminus).
Meningeoom
Een meningeoom is een tumor die ontstaat uit cellen in de hersenvliezen. Het is de tweede meest voorkomende tumor bij mensen met neurofibromatose type 2. Deze tumor komt meestal in de hersenen voor, maar soms ook in het wervelkanaal in de wervels. 2-3 van de 4 mensen met neurofibromatose type 2 krijgt gedurende het leven een meningeoom, meestal op volwassen leeftijd, meer bij vrouwen dan bij mannen.
Ependymoom
Een ependymoom is een tumor die ontstaat uit cellen die aan de rand van de hersenholtes liggen. Een op de 10-20 mensen met neurofibromatose type 2 krijgt een ependymoom. Vaak zit deze tumor in de hersenstam of in de nek rondom het ruggenmerg. Deze tumor groeit vaak heel langzaam. Een klein deel van deze tumoren zorgt voor het ontstaan van uitzaaiingen in de hersenvliezen.
Wat zijn de symptomen van neurofibromatose type II?
Grote variatie
De symptomen die voorkomen bij neurofibromatose type II kunnen sterk uiteenlopen. Sommige kinderen hebben alle verschijnselen, andere maar enkele. Het valt vooraf niet goed te voorspellen hoeveel en welke symptomen kinderen zullen krijgen. De ernst van de fout in het erfelijk materiaal is wel van invloed op de ernst van het ziektebeeld, maar daarnaast spelen ook nog andere onbekende factoren een rol.
Er zijn wel afspraken gemaakt dat een kind een minimaal aantal symptomen moet hebben om de diagnose neurofibromatose type II te stellen.

Jouw kind is uniek
Bedenk dat onderstaande symptomen kunnen voorkomen bij jouw kind, maar ook niet allemaal zullen voorkomen. Jouw kind is uniek en veel meer dan een kind met deze aandoening. Het lezen van mogelijke symptomen die kunnen voorkomen, kan ouders het gevoel geven dat er alleen maar aandacht is voor de beperkingen van het kind. Dat is zeer zeker niet de bedoeling. Jouw kind is bijvoorbeeld lief, grappig, gevoelig, gezellig,sociaal, vindingrijk, nieuwsgierig, ondeugend, enthousiast,een zonnestraaltje, creatief en/of innemend en dat vind je niet terug in onderstaande symptomen die kunnen horen bij dit syndroom. Dat kan ook niet, want die eigenschappen maken jouw kind nu eenmaal uniek. Blijf daar vooral naar kijken en zie deze symptomen meer als achtergrondinformatie die je kunnen helpen om te begrijpen wat er met je kind aan de hand zou kunnen zijn wanneer jouw kind zich anders ontwikkelt of ergens last van heeft. Deze informatie kan jullie als ouders en hulpverleners een handvat geven wat hiervoor een mogelijke verklaring kan zijn.

Gehoorsverlies
Een van de eerste symptomen van neurofibromatose type II is het ontstaan van gehoorsverlies vaak aan beide oren tegelijk. De problemen met horen nemen geleidelijk aan toe. Dit komt omdat er een tumor (schwannoom) groeit die op de gehoorszenuw drukt. Ook oorsuizen is een veelvoorkomend probleem.

Duizeligheid
Een andere veelvoorkomende klacht van neurofibromatose type II is duizeligheid. Jongeren met neurofibromatose type II ervaren een draaiend gevoel in het hoofd wanneer ze snel bewegen.

Balansproblemen
Jongeren met neurofibromatose type II hebben vaak problemen met bewaren van hun balans. Ze vallen en struikelen gemakkelijker.
Problemen met zien
Een groot deel (60-80%) van de jongeren en volwassenen met neurofibromatose type II krijgt last van staar. Het gaat om een specifieke vorm van staar wat posterior subcapsulair cataract wordt genoemd. Dit kan problemen geven met zien. Kinderen met deze vorm van staar zien wazig, dit kan niet met een bril gecorrigeerd worden. Ook kunnen vertroebelingen van de lens voorkomen bij één op de drie mensen met neurofibromatose type 2. Scheelzien komt vaker voor bij kinderen met neurofibromatose type 2, het wordt bij één op de vijf tot zes kinderen met neurofibromatose type 2 gezien.
Bij een klein deel van de jongeren met neurofibromatose type II (5-10%) ontstaat een tumor van de oogzenuw (meningeoom), die ook leidt tot problemen met zien. Ook kunnen afwijkingen aan het netvlies zorgen voor het ontstaan van problemen met zien. Deze zogenaamde retinale hamartomen komen bij één op de 10-20 mensen met neurofibromatose type 2 voor.

Verdoofd gevoel in het gelaat
De tumor rondom de gehoorszenuw kan zich uitbreiden en vervolgens ook op een andere zenuw drukken die het gevoel van het gelaat regelt. Deze zenuw wordt de 5e hersenzenuw of ook wel de trigeminus genoemd. Druk op deze zenuw zorgt voor een doof gevoel in het gezicht.
Een andere zenuw die ook in de buurt van de gehoorszenuw ligt, is de 7e hersenzenuw of de facialis. Wanneer er ook druk op deze hersenzenuw ontstaat, kunnen kinderen problemen krijgen met het sluiten van het oog, in combinatie met het schaaf hangen van een mond.
Huidafwijkingen
Ook bij neurofibromatose type II kunnen huidafwijkingen voorkomen. Deze huidafwijkingen zijn vaak veel minder opvallend en minder in aantal dan bij neurofibromatose type I. De bekendste huidafwijkingen bij neurofibromatose type II zijn cafe-au-lait vlekken. Dit zijn lichtbruine plekken op de huid. Daarnaast kunnen ook verdikkingen van de zenuwuiteinden ontstaan die zichtbaar en voelbaar zijn als bobbeltjes onder de huid. Deze worden gezien bij één op de drie mensen met neurofibromatose type 2. Deze verdikkingen kunnen neurofibromen zijn of ook schwannoom afhankelijk van welk deel van de zenuw waar ze uit ontstaan. Een derde vaker voorkomende huidafwijking zijn zogenaamde plaques, een plaatselijke verdikking van de huid die zacht aanvoelt. Dit wordt bij één op de twee mensen met neurofibromatose type 2 gezien.

Hersentumoren
Bij neurofibromatose type II kunnen naast de tumoren rondom de gehoorszenuw andere hersentumoren ontstaan. Het gaat dan vaak om schwannomen, ependymomen, meningeomen en astrocytomen. Deze hersentumoren kunnen verschillende klachten geven afhankelijk van hun grootte en de plaats in de hersenen. Veel voorkomende klachten zijn hoofdpijn, misselijkheid, braken, problemen zien, problemen met praten en slikken, problemen met bewegen, problemen met het evenwicht of het ervaren van een veranderd gevoel.
Uiteindelijk krijgt de helft van de jongeren met neurofibromatose type II een dergelijke tumor in de hersenen.
Hydrocefalus
Als gevolg van een hersentumor kan er een belemmering ontstaan van de rondstroming van het hersenvocht. Hierdoor kan een waterhoofd of een hydrocefalus ontstaan.
Hoofdpijn
Bij kinderen met neurofibromatose komt vaker hoofdpijn voor dan bij kinderen zonder neurofibromatose. Het kan zowel om spierspanningshoofdpijn gaan als om migraine aanvallen.
Tumoren rondom het ruggenmerg
Bij jongeren met neurofibromatose type II kunnen ook symptomen rondom het ruggenmerg ontstaan. Deze tumoren kunnen op het ruggenmerg drukken. Ook dit kan verschillende klachten geven. Veelvoorkomende klachten zijn rugpijn, verlamming van beide benen of ook van beide armen, gevoelsproblemen aan de benen, incontinentie voor urine of voor ontlasting.
Uiteindelijk krijgt 50% van de jongeren met neurofibromatose een tumor in of rondom het ruggenmerg. Minder dan de helft van de jongeren met een tumor in of rondom het ruggenmerg krijgt last van deze tumoren. Wanneer er een tumor in het ruggenmerg zit, is dit meestal een astrocytoom of een ependymoom. Wanneer de tumor buiten het ruggenmerg ligt gaat het vaak om een schwannoom of een meningeoom.
Tumor rond een zenuw
Rondom de zenuwen in de armen en benen kunnen ook tumoren ontstaan. Vaak zijn dit ook zogenaamde schwannomen. Door deze schwannomen kunnen kinderen en volwassenen last krijgen van krachtsverlies, gevoelsveranderingen of pijnklachten. Bij een heel klein deel van de mensen is er sprake van een neurofibroom of een plexiform neurofibroom (1-2%).
Uitval van een zenuw
Jongeren met neurofibromatose type II kunnen ook problemen krijgen omdat een zenuw tijdelijk niet meer functioneert, zonder dat er sprake is van een tumor van deze zenuw.
Dit komt met name bij bepaalde zenuwen voor, maar kan in principe in elke zenuw voorkomen. De zenuwen die het meest uitvallen zijn de 7e hersenzenuw ook wel de facialis genoemd, waardoor jongeren tijdelijk uitval krijgen van de spieren aan een kant van het gelaat. Een andere hersenzenuw die uit kan vallen is de 3e hersenzenuw waardoor kinderen last krijgen van een hangend ooglid. Wanneer het ooglid wordt opgetild valt op dat de pupil van het aangedane oog veel groter is dan de andere pupil en dat het oog naar beneden-buiten staat en niet goed bewogen kan worden. Wanneer kinderen proberen met twee ogen te kijken, zullen ze alle beelden dubbel waarnemen.
Een andere zenuw die vaak uitval is de radialis, waardoor de hand niet meer goed opgetild kan worden en er slap bij hangt. Ook kan de peroneus uitvallen, een zenuw in het onderbeen, waardoor jongeren hun voet niet meer goed optillen en krijgen ze last van een klapvoet.
Ook kunnen problemen van meerdere zenuwen tegelijkertijd ontstaan, dit wordt een polyneuropathie genoemd. Een polyneuropathie kan zorgen voor het ontstaan van een verdoofd gevoel of van pijnklachten vaak aan de voeten.
Epilepsie
Kinderen met neurofibromatose type II hebben een vergrote kans om epileptische aanvallen te verkrijgen. Het kan hierbij gaan om verschillende types epileptische aanvallen.
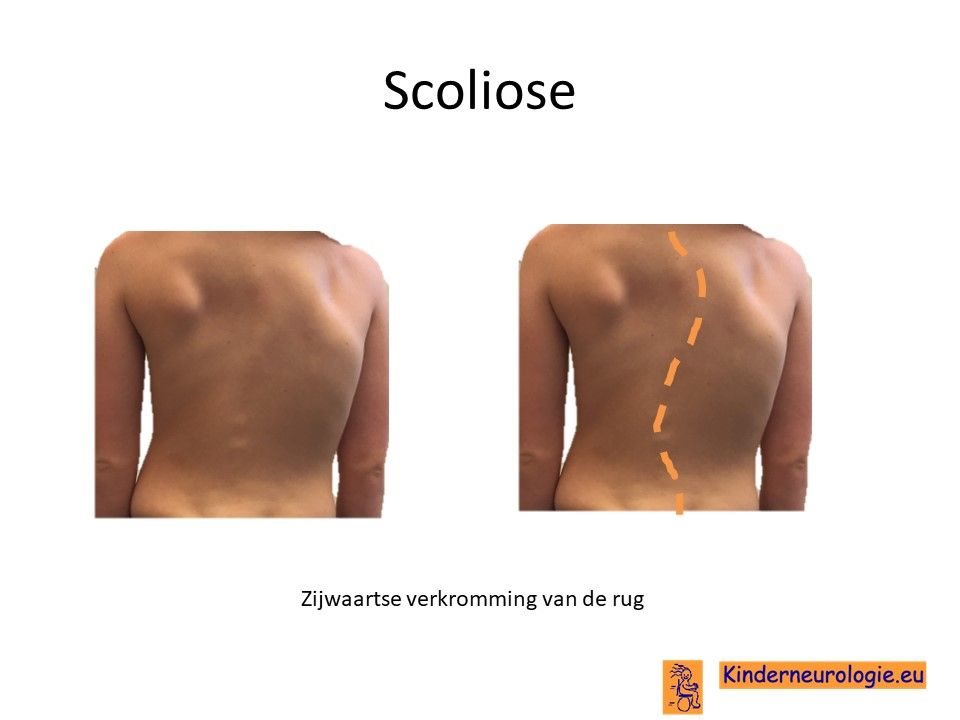
Scoliose
Kinderen met neurofibromatose hebben een grotere kans om een verkromming in de rug te krijgen. Zo’n verkromming wordt scoliose genoemd. Een sterke verkromming van de rug kan allerlei problemen geven, oa pijnklachten van de rug of de benen of problemen met de ademhaling.
Problemen van de bloedvaten
Waarschijnlijk hebben jongeren met neurofibromatose type II een licht verhoogde kans om afwijkingen aan de bloedvaten te ontwikkelen. Het gaat om een vernauwing van de bloedvaten in de hersenen waardoor problemen met de doorstroming door deze bloedvaten kan ontstaan. Dit wordt een cerebrale arteriopathie genoemd.
Angst
Kinderen en volwassenen met neurofibromatose type 2 hebben vaker last van angstklachten dan kinderen en volwassenen zonder neurofibromatose type 2. Dit komt deels door de veranderde werking van de hersenen en deels ook door de onzekerheid die hoort bij deze aandoening. Ook een depressie komt vaker voor bij jongeren en volwassenen met neurofibromatose type 2.
Vermoeidheid
Jongeren en volwassenen met neurofibromatose type 2 hebben vaak meer last van vermoeidheidsklachten. Door hun beperkingen kosten allerlei dagelijkse actviteiten veel meer energie, waardoor de energievoorraad sneller op is. Vermoeidheidsklachten kunnen ook het gevolg zijn van slaapproblemen als gevolg van angst en piekeren.
Hoe wordt de diagnose neurofibromatose type II gesteld?
Criteria
Tegenwoordig wordt gebruikt gemaakt van de zogenaamde Manchester-criteria voor het stellen van de diagnose neurofibromatose type 2. Dit houdt in dat er bij aanwezigheid van een bepaald aantal kenmerken gesproken mag worden van de diagnose. Een andere aandoening die veel kan lijken op neurofibromatose type 2 is schwannomatose.
| Kenmerk | Aanvullende kenmerken nodig voor stellen diagnose |
| brughoektumor rechts en links | geen |
| direct familielid met NF2 | een brughoektumor of twee andere tumoren passend bij NF2 of een tumor en de kenmerkende vorm van staar |
| brughoektumor aan een kant | twee andere tumoren passend bij NF2 of een tumor en de kenmerkende vorm van staar |
| meerdere meningeomen | een brughoektumor of twee andere tumoren passend bij NF2 of een tumor en de kenmerkende vorm van staar |
Er wordt anno 2020 nagedacht over nieuwe criteria waarin ook de uitslag van het DNA onderzoek wordt meegenomen. Dit worden de Merlin-SPS-criteria genoemd.
Een verandering in het NF-2 gen en de aanwezigheid van twee tumoren die horen bij NF2 op twee verschillende plaatsen in het lichaam is ook voldoende om de diagnose te stellen.
Ook kan de diagnose gesteld worden als aan twee zogenaamde major criteria voldaan wordt of aan een major en twee minor criteria.
| Major criteria | Minor criteria |
| brughoektumor aan een kant van het lichaam | ependymoom |
| 1e graads familielid niet zijnde zus of broer met NF2 | schwannoom |
| twee of meer meningeomen | een meningeoom |
| bekende fout in het NF2-gen | juveniel capsulair of subcapsulair cataract |
| retinaal hamartoom |
DNA-onderzoek
Bij een groot deel van de kinderen kan de diagnose tegenwoordig bevestig worden door het aantonen van de fout in het DNA op het 22 e chromosoom. Bij een klein deel (zo’n 5%) van de kinderen lukt dit vooralsnog niet. Zij hebben of een mozaiek vorm van neurofibromatose type 2 of een andere aandoening zoals bijvoorbeeld schwannomatose.
Het type foutje in het DNA (missense, non-sense,deletie, frame-shift) geeft nog enige informatie over de prognose voor de toekomst.
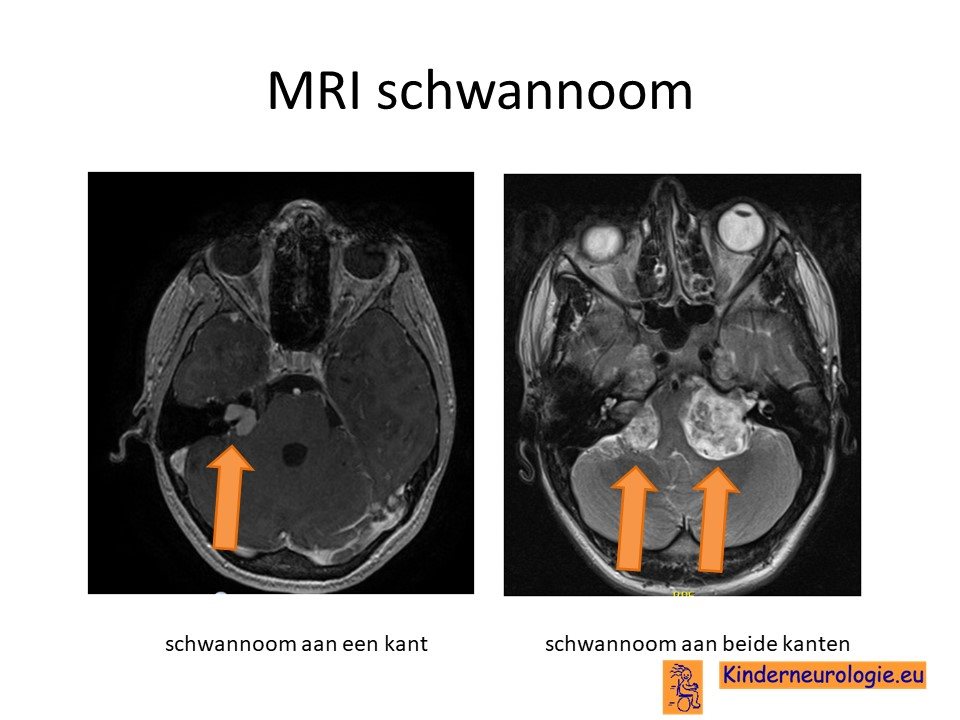
MRI scan
Tussen de leeftijd van 10 en 20 jaar wordt om de 2 jaar een MRI-scan van de hersenen en het ruggenmerg gemaakt om te kijken of er sprake is van een schwannoom rondom de gehoorszenuw of een andere tumor. Bij klachten wordt eerder een scan gemaakt.
Na de leeftijd van 20 jaar, wordt om de 3-5 jaar een scan gemaakt tot de leeftijd van 40 jaar. Wanneer dan nog geen afwijkingen zichtbaar zijn, is de kans erg klein dat er alsnog afwijkingen gaan komen.
Bij kinderen waarbij een tumor wordt ontdekt in de hersenen of in het ruggenmerg wordt tenminste een keer per jaar een scan gemaakt van hersenen en ruggenmerg.
Bij vier op de tien mensen worden ook schwannomen op andere plaatsen in het lichaam gevonden. Er kan voor gekozen worden om een total body MRI scan te maken.
Oogarts
Vanaf de leeftijd van 2 jaar worden kinderen met neurofibromatose type II jaarlijks door de oogarts gezien. De oogarts kijkt of kinderen de speciale vorm van staar (subcapsulair cataract) ontwikkelen. Ook kijkt de oogarts naar het voorkomen van andere afwijkingen aan de oog zoals vertroebelingen van de lens, retinale hamartomen of het voorkomen van scheelzien.

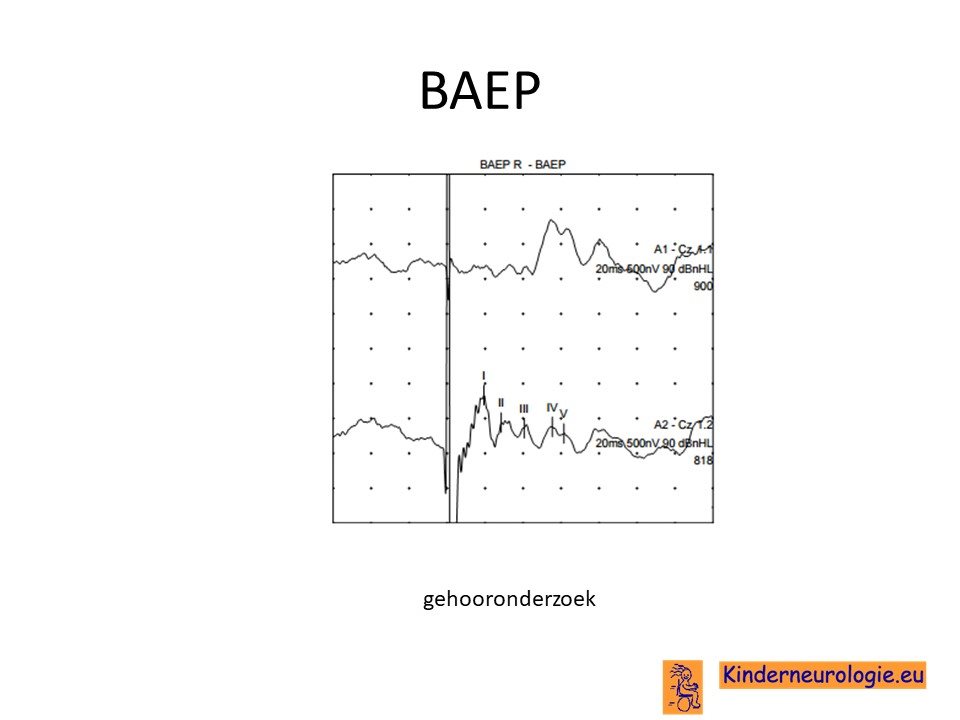
BAEP
Een BAEP is een onderzoek waarmee de gehoorszenuw kan worden doorgemeten. Op deze manier kan druk op de gehoorszenuw als gevolg van een tumor worden opgespoord. Dit onderzoek wordt jaarlijks gedaan vanaf de leeftijd van 10 jaar, minstens tot de leeftijd van 30 jaar.
Hoe wordt neurofibromatose type II behandeld?
Geen genezing
Er bestaat geen behandeling om neurofibromatose type II te genezen. De behandeling is er op gericht om de ontwikkeling van kinderen met neurofibromatose type 2 zo goed mogelijk te laten verlopen en om eventueel complicaties van de ziekte zo vroeg mogelijk op te sporen en te behandelen.
Neurofibromatose team
Omdat neurofibromatose een complexe ziekte is waarbij veel organen aangedaan kunnen zijn, worden veel kinderen met neurofibromatose gezien door een vast team van dokters met ervaring op het gebied van neurofibromatose. In dit team zitten vaak een kinderarts, een kinderneuroloog, een KNO-arts, een oogarts en een geneticus. Op indicatie kijken bijvoorbeeld ook een orthopeed, een neuropsycholoog, een psychiater, een revalidatiearts of een oncoloog mee.
Vaste controle
Kinderen met neurofibromatose worden door de artsen van dit team een maal per jaar gecontroleerd. Bij oudere kinderen kan de controle ook om de twee jaar zijn. Bij problemen is de controle zo nodig vaker. De kinderarts of kinderneuroloog en oogarts kijken standaard naar alle kinderen, de andere dokters alleen op indicatie.
Schwannoom van de gehoorszenuw
Een schwannoom van de gehoorszenuw kan op verschillende manieren behandeld worden of via een operatie of via bestraling. Per jongere zal gekeken worden wat de beste behandeloptie is. Bij een kleine tumor zonder dat er sprake is van gehoorsverlies, kan geprobeerd worden de tumor te verwijderen met behulp van een operatie. Vaak lukt het dan om het gehoor te sparen.
Wanneer de tumor groter is, lukt het vaak niet om het gehoor te sparen tijdens de operatie.
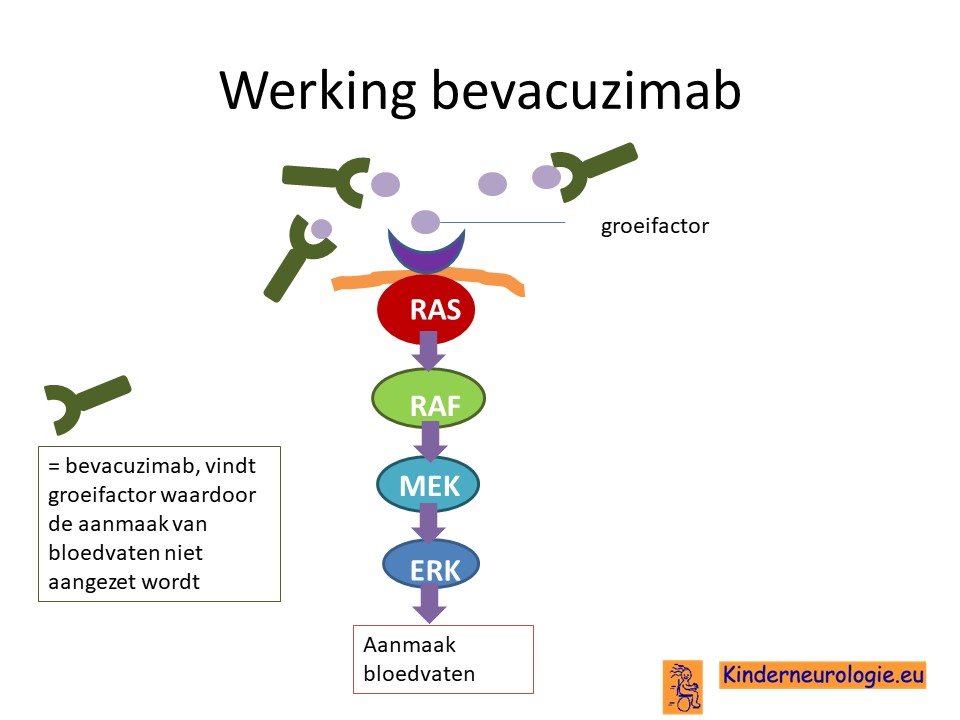
Een alternatieve behandeling is een lokale bestraling van de tumor met behulp van een gammaknife. Dit is een vorm van bestraling waarbij de straling alleen ter plaatse van de tumor wordt gegeven. Tegenwoordig wordt ook behandeling met bevacuzimab toegepast, dit is een medicijn wat de aanmaak van nieuwe bloedvaten remt (door blokkeren van de vEGF-receptor),waardoor de tumor minder bloed krijgt en hierdoor minder goed kan groeien. Een deel van de brughoektumoren reageert op behandeling met dit medicijn.
Andere tumoren in de hersenen
Bij neurofibromatose type II komen ook andere tumoren in de hersenen voor. Hersentumoren bij neurofibromatose type II gedragen zich meestal rustiger dan hersentumoren zonder dat er sprake is van neurofibromatose type II. Dit kan een reden zijn om een hersentumor niet meteen te behandelen, maar om met scans te kijken of de hersentumor groter wordt of verandert. Wanneer een hersentumor groter wordt of verandert, kan dat een reden zijn om wel te gaan behandelen. Meestal wordt er gekozen voor een operatie. Bij neurofibromatose type II wordt niet al te snel bestraling toegepast, omdat dit de kans op het ontstaan van nieuwe tumoren vergroot. Wel lijkt zogenaamde gamma-knife behandeling veilig te zijn voor behandeling van een meningeoom aan die tegen de schedel aan ligt. Tegenwoordig kunnen ook nieuwe vormen van chemotherapie (bijvoorbeeld bevacuzimab) worden ingezet bij de behandeling van tumoren bij neurofibromatose type 2.
Ependymoom
Een ependymoom bij mensen met neurofibromatose type 2 groeit vaak langzaam. Daarom wordt er vaak voorgekozen om met MRI scans te kijken of de tumor gaat groeien of niet. Bij duidelijke groei wordt vaak gekozen voor behandeling in de vorm van een operatie en chemotherapie.
Logopedie
De logopediste kan advies geven bij spraakproblemen als gevolg van gehoorsverlies. Ook kan een logopediste andere manier van communiceren aanleren zoals gebarentaal.
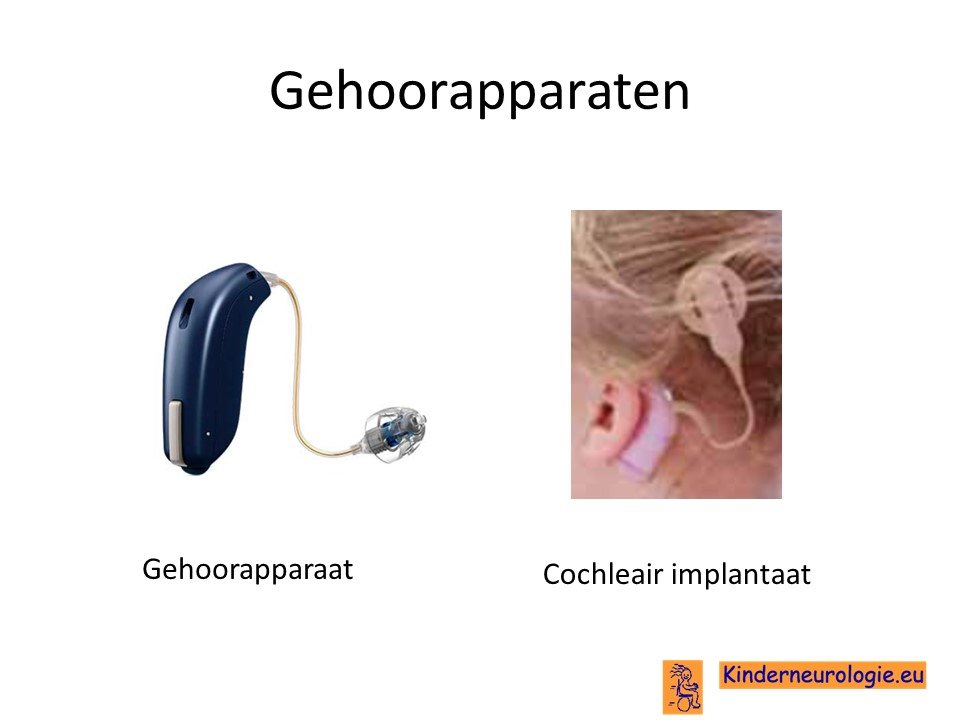
Cochleaire implantatie
Jongeren die doof zijn geworden als gevolg van een schwannoom, kunnen in aanmerking voor een cochleaire implantatie. Dit is een apparaatje wat er voor zorgt dat bepaalde geluiden toch nog waargenomen kunnen worden.
Jongeren die slechthorend zijn geworden, kunnen baat hebben bij een hoortoestel.
De KNO-arts en de audioloog kunnen bekijken welke mogelijkheden voor gehoorsverbetering er mogelijk zijn.
Oogarts
Wanneer staar een oog zorgt voor het ontwikkelen van een lui oog, kan het nodig zijn het gezonde oog enkele uren per dag af te plakken. In geval van een ernstige vorm van staar kan de oogarts door middel van een operatie de troebele lens verwijderen en deze vervangen door een kunstlens. Ook in geval van een netvliesloslating kan een operatie nodig zijn om het netvlies weer vast te maken.

Neurofibromen
Wanneer neurofibromen erg ontsierend of hinderlijk zijn kunnen ze soms verwijderd worden. Dit kan of door middel van een kleine operatie door een chirurg of plastisch chirurg of door een speciale laserbehandeling. Er bestaat een grote kans dan een neurofibroom enige tijd na de behandeling weer terug komt.

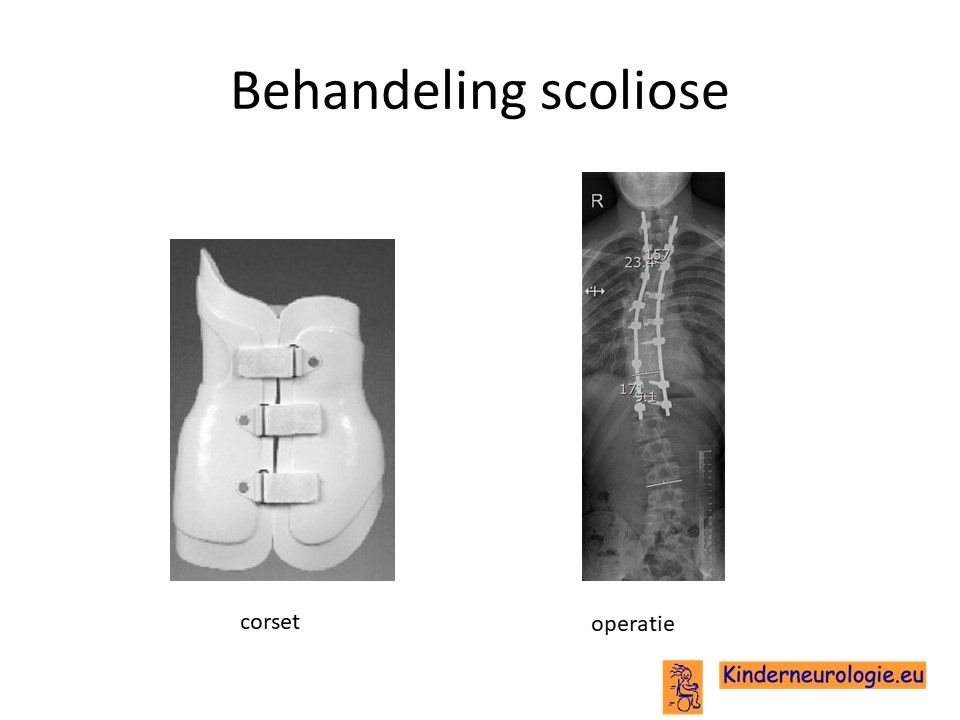
Scoliose
Wanneer er een te sterke verkromming van de rug ontstaat die klachten gaat geven is ook hiervoor een behandeling nodig. In het begin gaat het om fysiotherapie, eventueel in combinatie met een corrigeren corset. Wanneer het niet lukt om met een corset de scoliose te verbeteren is soms een operatie noodzakelijk.
Fysiotherapie
Een fysiotherapeut kan helpen om zo goed mogelijk te kunnen bewegen wanneer er problemen zijn met bewegen of het bewaren van het evenwicht. Een goede houding en voldoende sterke spieren kunnen ook helpen om minder last te hebben van pijnklachten.

Revalidatiearts
De revalidatiearts kan in samenspraak met de ergotherapeut behulpzaam zijn bij hulpmiddelen thuis die de verzorging van het kind, het voortbewegen en communiceren vergemakkelijken.
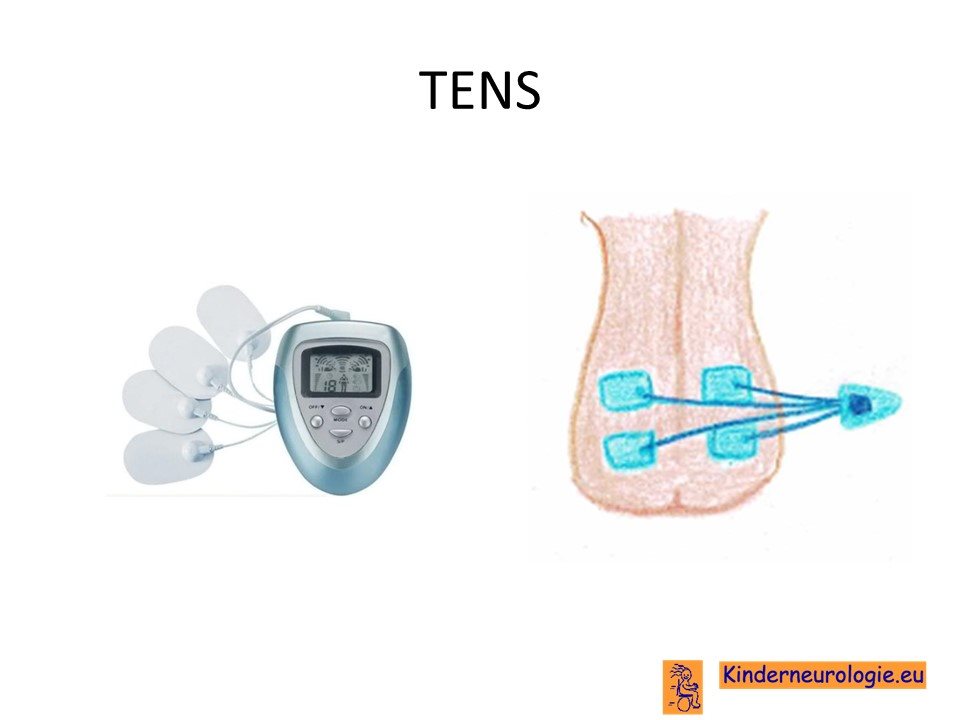
Zenuwpijn
Er bestaan medicijnen die zenuwpijn bij kinderen en volwassenen met neurofibromatose type 2 kunnen verminderen. Medicijnen die hiervoor gebruikt kunnen worden zijn bijvoorbeeld amitryptiline, nortriptyline, gabapentine en pregabaline. Een behandeling met een TENS-apparaatje kan ook een optie zijn.
Onderzoek
Er wordt onderzoek gedaan naar nieuwe behandelvormen voor tumoren bij neurofibromatose type 2. Er wordt met name gekeken naar nieuwe medicijnen die aangrijpen op de plaats waar in het lichaam een probleem ontstaat, namelijk bij het overactief zijn van het eiwit mTOR. Er bestaan inmiddels medicijnen die overmatig actief werkend mTOR kunnen afremmen, zoals bijvoorbeeld het medicijn evrolimus. Ook kan het medicijnen bevacuzimab effect hebben op afremmen van de groei van schwannomen.
Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten.

Hoe vertel ik mijn kind over zijn of haar aandoening
Ouders kunnen het lastig vinden hoe en wanneer ze met hun kind over de aandoening van het kind moeten en kunnen praten. In deze informatiefolder vindt u tips die u hierbij kunnen helpen om dit gesprek te doen op de manier die bij uw kind en uw gezin past.
Wat kun je als gezin zelf doen om om te gaan met het hebben van een aandoening bij een gezinslid?
Als gezin van een kind waarbij er sprake is van een aandoening, is het goed om te zorgen dat jullie in de je kracht komen staan. Het is goed om te beseffen over welke denk-, emotionele-, innerlijke- en fysieke kracht jullie als gezin beschikken en hoe jullie deze kracht kunnen inzetten om goed voor ieder lid van het gezin te zorgen. Bekijk wat bij jullie als gezin past. Bekijk wat je kunt doen (of kunt laten) om deze kracht zo optimaal mogelijk in te zetten. En bedenk ook dat ieder lid van het gezin verschillende kwaliteiten heeft waarmee jullie elkaar kunnen aanvullen en kunnen versterken.
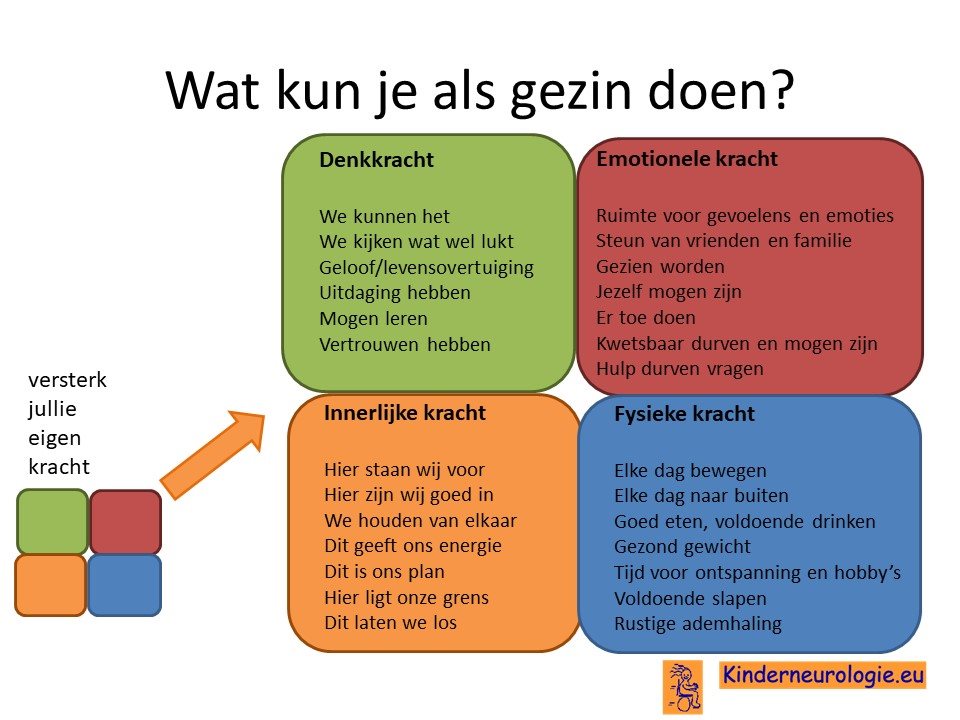
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is. Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen. .

Via het forum van deze site bestaat de mogelijkheid om een oproepje te plaatsen om in contact te komen met andere ouders met neurofibromatose type II. Ook via de neurofibromatose vereniging kunt u in contact komen met andere mensen met het neurofibromatose type II.
Wat is de prognose van kinderen met neurofibromatose type II?
Blijvende beperkingen
De hoeveelheid en de ernst van de klachten varieert enorm van jongere tot jongere. Gehoorsverlies, duizeligheid en scheefstand van het gezicht zijn de meestvoorkomende beperkingen. Daarnaast kunnen tumoren zorgen voor andere beperkingen, zoals beperkingen met lopen, bewegen, praten, met plassen of met de ontlasting.
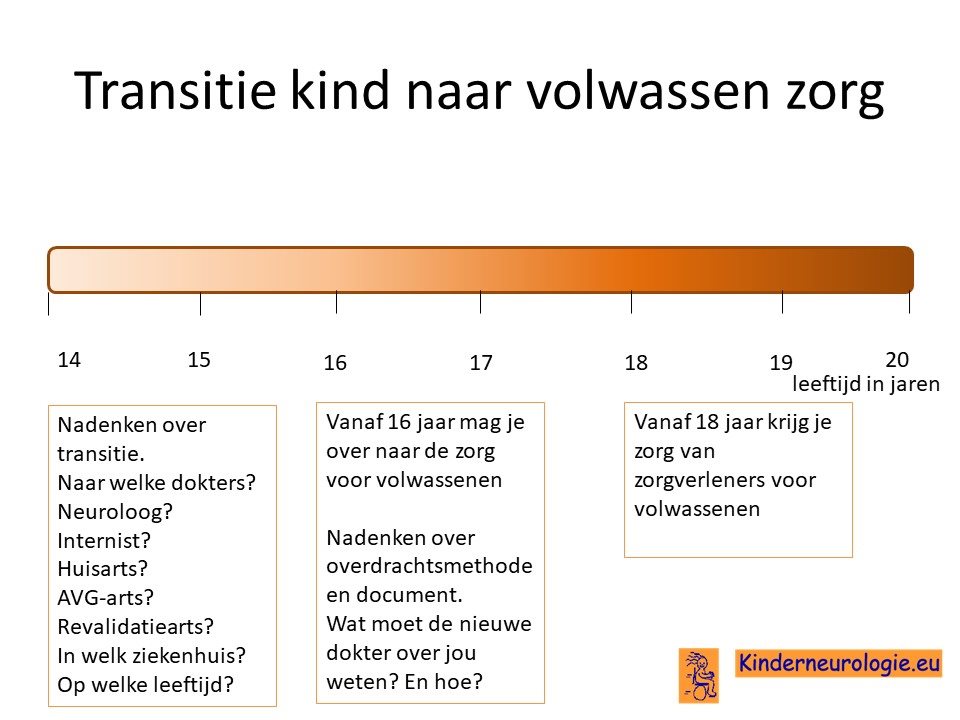
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belangrijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt.
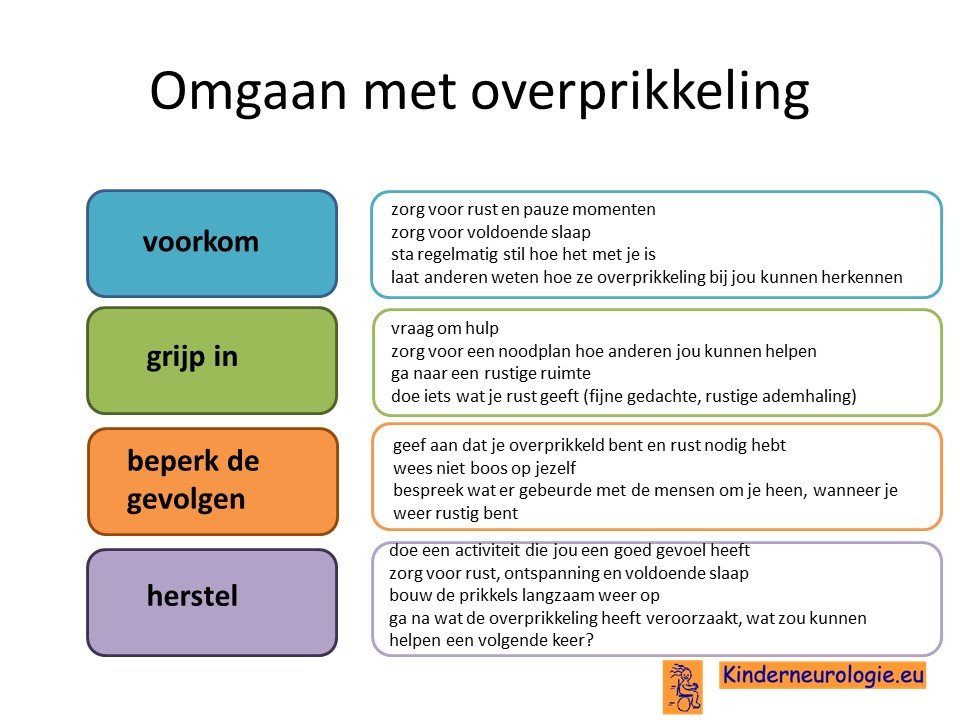
Overprikkeling
Jongeren met neurofibromatose type 1 hebben sneller last van overprikkeling. De hersenen krijgen dan te veel prikkels te verwerken, waardoor de hersenen tijdelijk niet meer goed kunnen functioneren. Op de kinderleeftijd zijn er vaak ouders of andere begeleiders die meedenken wanneer overprikkeling dreigt te ontstaan en helpt om overprikkeling te voorkomen, maar op latere leeftijd tijdens het zelfstandig worden is dit veel minder het geval en moet de jongere hier zelf alert op zijn. Het is goed dat de jongere bij zich zelf leert herkennen wanneer overprikkeling dreigt te ontstaan en een plan heeft hoe verder gaande overprikkeling kan worden voorkomen. Een orthopedagoog of ergotherapeut kunnen een jongere daarbij helpen.
Relaties
Voor volwassenen met een beperking kan het leggen en behouden van een vriendschap of een relatie met een ander meer moeite kosten dan voor volwassenen zonder beperking. Het gaat minder vanzelfsprekend omdat de volwassene bijvoorbeeld minder energie heeft, het lastiger vindt om zelf contacten te leggen, onzeker is, andere volwassenen niet goed weten hoe met een volwassene met een beperking om te gaan of omdat uitgaansgelegenheden minder goed toegankelijk zijn voor een volwassene met een beperking. Vaak ronden volwassenen hun opleiding af, zodat contact die voorheen via school met klasgenoten plaats vonden, niet meer vanzelfsprekend zijn. Voor een deel van de volwassenen verlopen nieuwe vriendschappen daarna via werk of de buurt waarin ze wonen. Sport is vaak een mooie manier om nieuwe vriendschappen op te doen. Via de website van uniek sporten, zijn adressen te vinden van sportmogelijkheden voor mensen met een beperking. Ook veen hobby kan een mooie manier zijn om nieuwe contacten te leggen. Een ander deel van de volwassen vindt nieuwe vrienden via social media.
Rijbewijs
Jongeren met neurofibromatose type 2 kunnen net als jongeren zonder neurofibromatose type 2 hun rijbewijs behalen. De beperkingen die een jongeren met NF2 heeft kunnen wel van invloed zijn op de rijvaardigheid. Op de eigen verklaring van het CBR moet ingevuld worden dat er sprake is van neurofibromatose type 2. Dit zal er vaak voor zorgen dat er een medische keuring nodig zal zijn. Soms wordt er ook een rijvaardigheidstest afgenomen. Het is mogelijk dat de geldigheidsduur van het rijbewijs korter is dan gebruikelijk wanneer er sprake is van medische problemen die kunnen toenemen in de loop van de tijd. Meer informatie over het rijbewijs is te vinden op de website van het CBR.

Werk
Een deel van de volwassenen met NF2 kan op volwassen leeftijd regulier werk uitvoeren. Het is niet verplicht de werkgever op de hoogte te stellen dat de diagnose NF2 is gesteld. Het kan wel fijn zijn dat de werkgever op de hoogte is, zodat er bijvoorbeeld aanpassingen aan de werkplek worden gedaan of een mogelijkheid om een rustmoment gedurende de dag te nemen. De bedrijfsarts kan behulpzaam zijn bij het adviseren voor aanpassingen waardoor de volwassene met NF2 op een goede en gezonde manier zijn werk kan doen. Een deel van de volwassen werkt bewust parttime om zo ook voldoende energie te behouden op dagen dat niet gewerkt wordt.
Voor een ander deel van de volwassenen zal het niet mogelijk zijn om regulier werk te vinden. Zij kunnen een beroep doen op de participatiewet. Hiervoor kunnen volwassenen contact opnemen met de gemeente van de plaats waar zij wonen. De gemeente kijkt samen met de volwassene welke ondersteuning de volwassene nodig heeft om passend werk te vinden. Een deel van de volwassenen doet vrijwilligerswerk of doet aan dagbesteding.

Vermoeidheid
Volwassenen met NF2 zijn vaak sneller vermoeid dan volwassenen zonder NF2. Dit vraagt vaak aanpassing in het dagelijks leven. Zorgen voor een vast dagritme waarin activiteiteiten worden afgewisseld met momenten van rust en ontspanning helpt om de energie goed over de dag te verdelen. Ook is het belangrijk elke dag lichamelijk actief te zijn en te zorgen voor een goede conditie. Daarnaast zijn vaste tijden van gaan slapen in een koele donker kamer en vaste tijden van wakker worden belangrijk om te zorgen voor voldoende goede slaap.
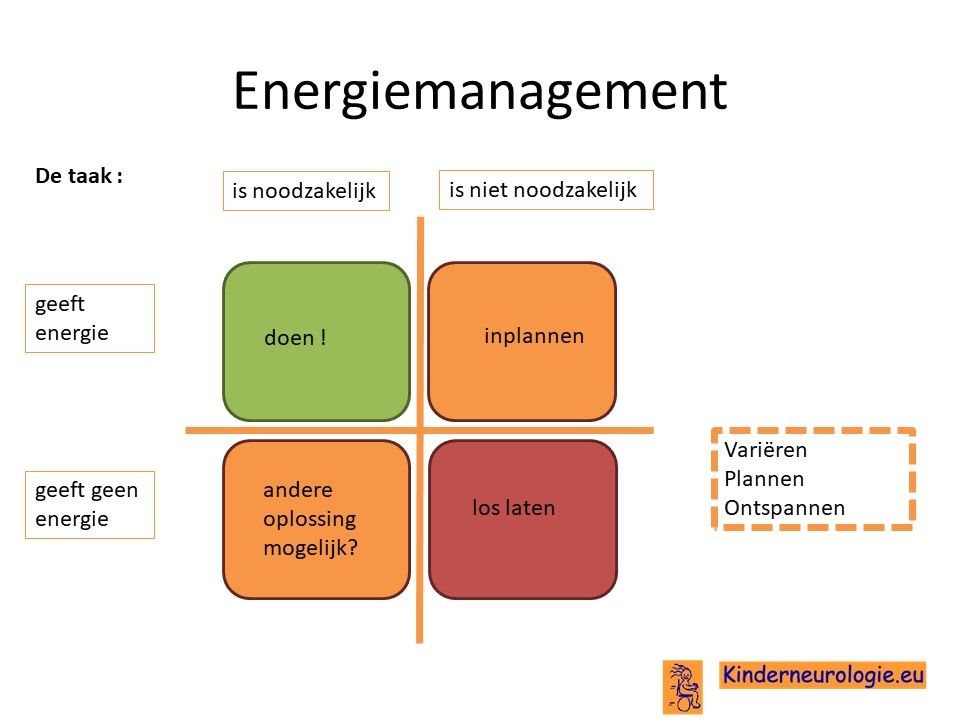
Vaak moet er een keuze gemaakt worden welke activiteiten op een dag ingepland gaan worden. Het is goed om te kijken of deze activiteiten noodzakelijk zijn om zelf te doen of niet(wellicht kan iemand anders deze taak overnemen?) en of ze wel of geen energie geven. Op deze manier kan bepaald worden welke activiteiten op een dag het beste ingepland kunnen worden.
energiemanagement
Levensverwachting
De levensverwachting van kinderen met neurofibromatose type II hangt sterk samen met de hoeveelheid tumoren die deze kinderen ontwikkelen. Vroeger was de levensverwachting van kinderen met neurofibromatose type II duidelijk verkort. Tegenwoordig verandert dit weer dankzij de regelmatige controles en onderzoeken om tumoren in een vroeg stadium op te sporen en te behandelen.
Kinderen krijgen
Jongeren met neurofibromatose type II zijn normaal vruchtbaar en kunnen kinderen krijgen. Het is belangrijk dat vrouwen met neurofibromatose type 2 tijdens de zwangerschap worden begeleid door een gynaecoloog. Neurofibromen of andere tumoren in het bekken kunnen van invloed zijn op de bevalling. Ook kunnen tumoren onder invloed van zwangerschapshormonen sneller gaan groeien, extra alertheid hierop is dus gewenst.
Kinderen van een ouders met neurofibromatose type 2 hebben 50% kans om ook neurofibromatose type II te krijgen. Of deze kinderen in dezelfde mate, in mindere mate of in ernstigere mate klachten zullen gaan krijgen valt van te voren niet te voorspellen.Indien de volwassene geen kinderen wil of kan krijgen, zal wellicht nagedacht moeten worden over anticonceptie.
Hebben broertjes of zusjes ook kans neurofibromatose type II te krijgen?
Neurofibromatose type II is een erfelijk aandoening. Wanneer een van de ouders de aandoening heeft, dan hebben broertjes en zusjes 50% kans om zelf ook neurofibromatose type 2 te krijgen. Of deze broertjes en zusjes in dezelfde mate, in mindere mate of in ernstigere mate klachten zullen gaan krijgen valt van te voren niet te voorspellen.
Wanneer het syndroom bij het kind zelf is ontstaan, dan is de kans klein dat een broertje of zusje ook dit syndroom zal krijgen. Dit zou alleen kunnen wanneer een vader of moeder het foutje in de zaadcel of eicel heeft zonder dat de vader of moeder dit in de andere lichaamscellen heeft zitten. Dit wordt ouderlijk mocaisisme genoemd. De kans hierop is klein zo'n 1-2%.
Een klinisch geneticus kan hier meer informatie over geven.
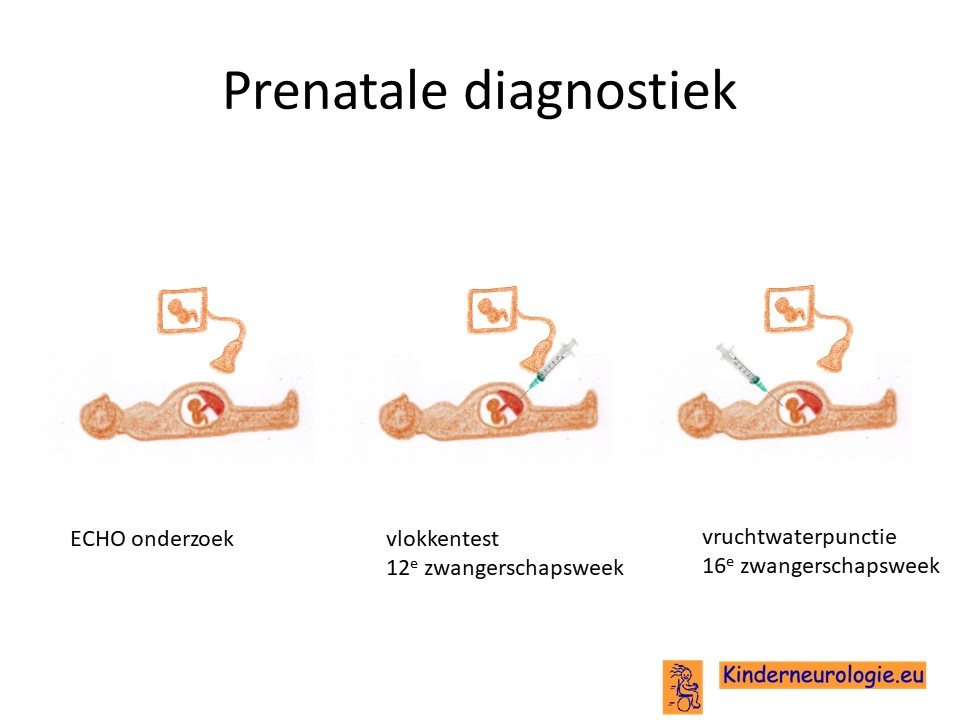
Prenatale diagnostiek
Wanneer het foutje in het erfelijk materiaal wat neurofibromatose type 2 veroorzaakt, bekend is, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica. Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.pns.nl
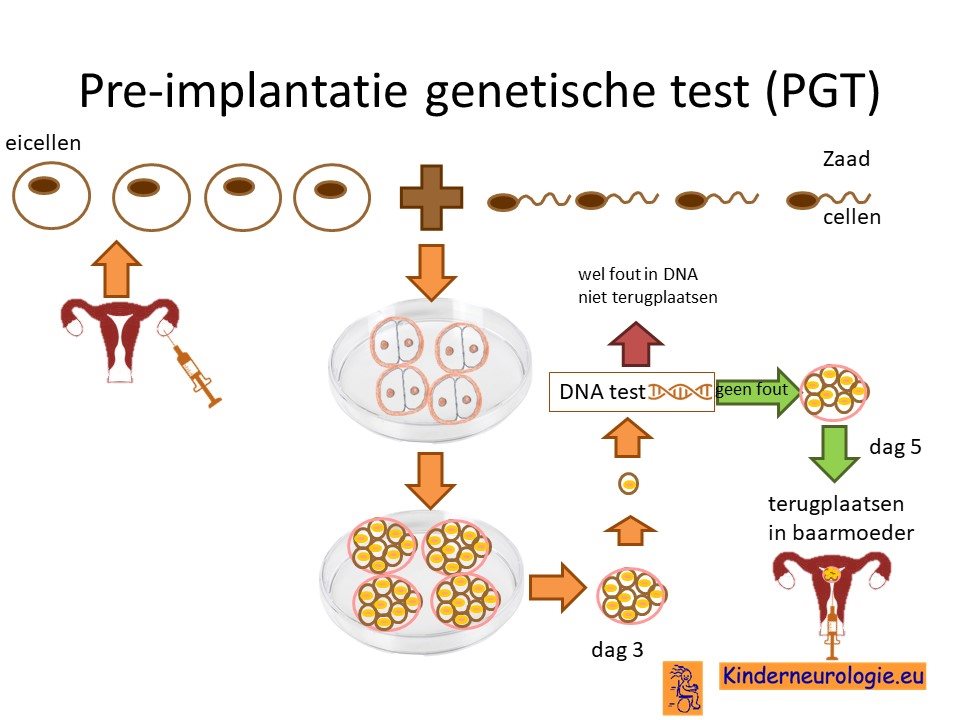
Preïmplantatie Genetische Test (PGT)
Stellen waarbij een ouder neurofibromatose type 2 heeft of die eerder een kindje hebben gehad met neurofibromatose type 2 kunnen naast prenatale diagnostiek ook in aanmerking voor een preïmplantatie genetische test (PGT.) Bij PGT wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van neurofibromatose type 2. Alleen embryo’s zonder de aanleg voor neurofibromatose type 2, komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgtnederland.nl.
Meer lezen
Lees het verhaal van de ouders van een zoon die neurofibromatose type II heeft.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Referenties
- Farrell CJ, Plotkin SR. Genetic causes of brain tumors: neurofibromatosis, tuberous sclerosis, von Hippel-Lindau, and other syndromes. Neurol Clin. 2007;25:925-46
- Twomey JG, Bove C, Cassidy D. Presymptomatic genetic testing in children for neurofibromatosis 2. J Pediatr Nurs. 2008;23:183-94.
- Kuo YH, Roos D, Brophy BP. Linear accelerator radiosurgery for treatment of vestibular schwannomas in neurofibromatosis 2. J Clin Neurosci. 2008;15:744-8.
- Diagnosis, Management, and New Therapeutic Options in Childhood Neurofibromatosis Type 2 and Related Forms. Ruggieri M, Praticò AD, Evans DG. Semin Pediatr Neurol. 2015;22:240-58
- Phase II study of everolimus in children and adults with neurofibromatosis type 2 and progressive vestibular schwannomas. Karajannis MA, Legault G, Hagiwara M, Giancotti FG, Filatov A, Derman A, Hochman T, Goldberg JD, Vega E, Wisoff JH, Golfinos JG, Merkelson A, Roland JT, Allen JC. Neuro Oncol. 2014;16:292-7.
- Long-Term Effects of Bevacizumab on Vestibular Schwannoma Volume in Neurofibromatosis Type 2 Patients. Killeen DE, Klesse L, Tolisano AM, Hunter JB, Kutz JW Jr. J Neurol Surg B Skull Base. 2019;80:540-546.
- An update on the CNS manifestations of neurofibromatosis type 2. Coy S, Rashid R, Stemmer-Rachamimov A, Santagata S. Acta Neuropathol. 2020;139:643-665
- Current status and recommendations for imaging in neurofibromatosis type 1, neurofibromatosis type 2, and schwannomatosis. Ahlawat S, Blakeley JO, Langmead S, Belzberg AJ, Fayad LM. Skeletal Radiol. 2020;49:199-219
- Neurofibromatosis type 2 in Phelan-McDermid syndrome: Institutional experience and review of the literature. Ziats CA, Jain L, McLarney B, Vandenboom E, DuPont BR, Rogers C, Sarasua S, Nevado J, Cordisco EL, Phelan K, Boccuto L. Eur J Med Genet. 2020;63:104042
- Convexity Meningiomas in Patients with Neurofibromatosis Type 2: Long-Term Outcomes After Gamma Knife Radiosurgery. Ruiz-Garcia H, Trifiletti DM, Mohammed N, Hung YC, Xu Z, Chytka T, Liscak R, Tripathi M, Arsanious D, Cifarelli CP, Caceres MP, Mathieu D, Speckter H, Lekovic GP, Mehta GU, Sheehan JP. World Neurosurg. 2021;146:e678-e684
- A Systematic Review of Recent and Ongoing Clinical Trials in Patients With the Neurofibromatoses. Acar S, Nieblas-Bedolla E, Armstrong AE, Hirbe AC. Pediatr Neurol. 2022;134:1-6.
Laatst bijgewerkt: 6 juli 2022 voorheen: 22 februari 2022, 6 oktober 2021, 2 juni 2021, 30 september 2020, 17 maart 2020, 12 juni 2019, 30 mei 2018 en 10 maart 2008
Auteur: JH Schieving
