Wat is een status epilepticus?
Een status epilepticus is een lang durende epilepsieaanval (langer dan 5 minuten) of een telkens terugkerende epilepsieaanval die niet zonder behandeling vanzelf stopt.
Hoe wordt een status epilepticus ook wel genoemd?
Het woord status betekent nu nog steeds aanwezig zijnde. Het woord epilepticus komt van epilepsie. Het is dus een epilepsieaanval die maar door blijft gaan en waarvoor behandeling nodig is om de aanval te doen stoppen.Soms wordt de afkorting SE gebruikt.
Focale of gegeneraliseerde status epilepticus
Een status epilepticus waarbij de epileptische activiteit in een deel van de hersenen aanwezig is en blijft wordt een focale status epilepticus genoemd. Een status epilepticus waarbij de epileptische activiteit in de gehele hersenen aanwezig is, wordt een gegeneraliseerde status epilepticus genoemd.
Febriele status epilepticus
Een febriele status epilepticus is het medische woord voor een koortsstuip die langer dan 15 minuten aanhoudt. Dit wordt ook wel een atypische koortsstuip genoemd.
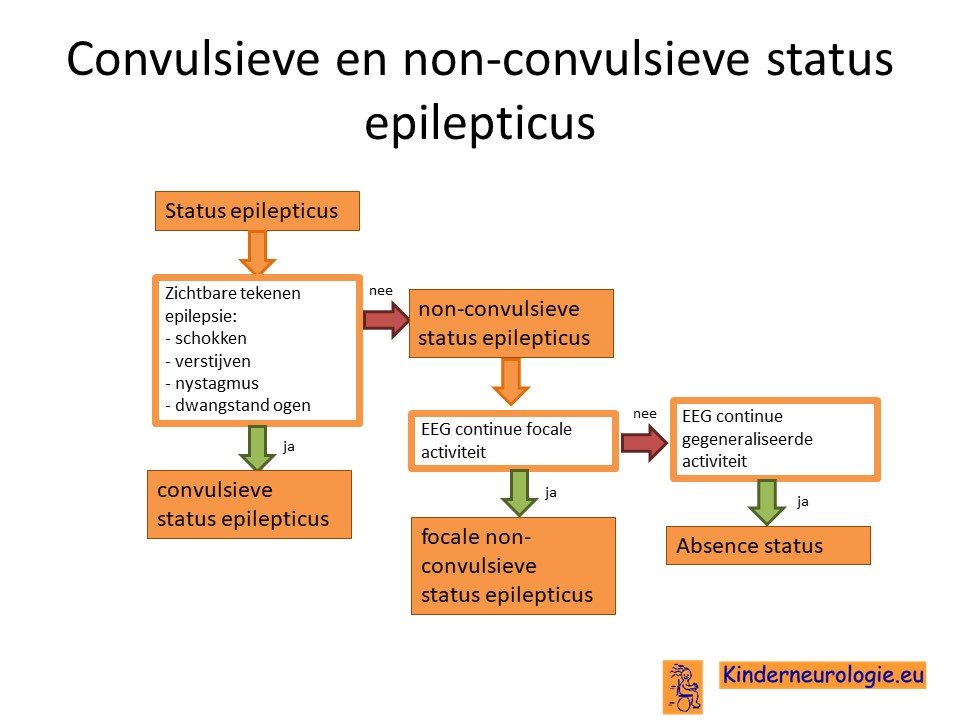
Convulsieve en non-convulsieve status epilepticus
Er wordt onderscheid gemaakt in een convulsieve en non-convulsieve status epilepticus. Het woord convulsief geeft aan dat aan de buitenkant van het lichaam te zien is dat er sprake is van epileptische activiteit, vaak in de vorm van schokken van de armen en benen.
Het woord non-convulsief geeft aan dat dit niet aan de buitenkant van het lichaam te zien is. Vaak wanneer heel goed gekeken wordt, zijn er ook bij een non-convulsieve status epilepticus wel aanwijzingen dat er sprake is van een epileptische aanval. Een convulsieve status epilepticus wordt afgekort met de letters CSE. Een non-convulsieve status epilepticus wordt wel afgekort met de letters NCSE.
Refractaire status epilepticus
Wanneer de epilepsie aanval nog niet gestopt is nadat er al twee verschillende medicijnen om de epilepsie te onderdrukken zijn gegeven, wordt gesproken van een refractaire status epilepticus. Het woord refractair geeft aan dat deze status epilepticus moeilijk onder controle te krijgen is.
Suprarefractaire status epilepticus
Wanneer ondanks diverse behandelingen de epilepsieaanval na 24 uur nog niet gestopt is wordt gesproken van een suprarefractaire status epilepticus.
Hoe vaak komt een status epilepticus voor bij kinderen?
Hoe vaak een status epilepticus voorkomt bij kinderen is niet goed bekend.
Geschat wordt dat één op de 2500-10.000 mensen in Nederland krijgt ooit te maken krijgt met een status epilepticus. Deze gegevens zijn nog wel uit de tijd dat er pas van een status epilepticus gesproken werd, wanneer een epilepsieaanval langer duurde dan 30 minuten. Met de nieuwe definitie van een duur van 5 minuten zal een status epilepticus nog vaker voorkomen dan eerder.
Bij wie komt status epilepticus voor?
Status epilepticus kan op alle leeftijden voorkomen van babyleeftijd tot puberleeftijd tot seniorenleeftijd. Op kinderleeftijd komt het status epilepticus het meest voor bij baby’s en jonge kinderen.
Zowel jongens als meisjes kunnen last hebben van status epilepticus.
Wat is de oorzaak van status epilepticus?
Ontregeling al bekende epilepsie
Een status epilepticus kan ontstaan bij een kind of een volwassene die al bekend is met epilepsie en waarbij de epilepsie ontregeld raakt en heviger wordt. Redenen waarom de epilepsie kan ontregelen zijn koorts, ziek zijn, operatie, slaapgebrek of het vergeten zijn van het innemen van anti-epileptische medicijnen. Op volwassen leeftijd kan het gebruik van een overmatige hoeveelheid alcohol of drugs ook de reden zijn dat een status epilepticus ontstaat.
Soms is er geen reden aan te wijzen. Bepaalde vormen van epilepsie hebben meer de neiging om langdurige aanvallen te veroorzaken dan andere vormen van epilepsie.
Eerste uiting van epilepsie
Soms is een status epilepticus de eerste uiting dat een kind last heeft van epilepsie. Het kind was dan nog niet bekend met epilepsie. Dit komt op de kinderleeftijd vaker voor dan op volwassen leeftijd.
Een eerste status epilepticus bij een kind of een volwassene die niet bekend is met epilepsie kan ook wijzen op een nieuw ontstane hersenziekte zoals bijvoorbeeld een hersenvliesontsteking, een hersenontsteking door een virus, bacterie of als gevolg van een auto-immuunziekte.
Koortsstuip
De helft van de status epilepticus tussen de leeftijd van één en twee jaar blijkt een atypische koortsstuip te zijn. De hersenen van jonge kinderen zijn nog niet goed in staat om epileptische activiteit te onderdrukken waardoor de epilepsieaanval gemakkelijk langer kan duren.
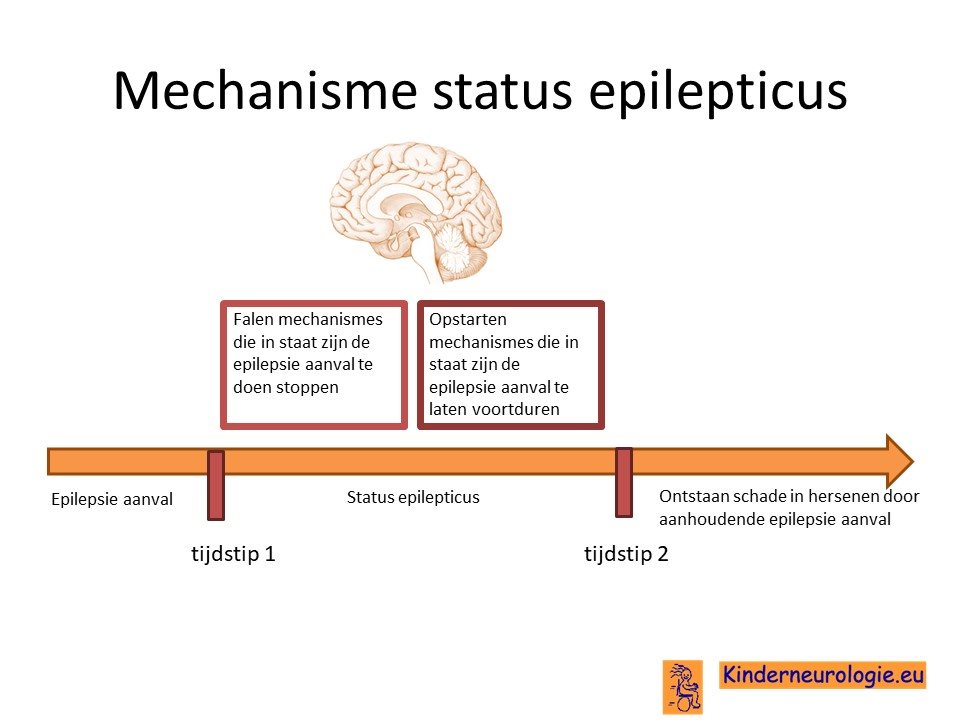
Ontregeling in de hersenen
Door de aanhoudende epilepsie aanval raken de hersenen steeds meer ontregeld. De mechanismes in de hersenen die in staat zijn om een epilepsie aanval te onderdrukken falen en er ontstaan mechanismes die zorgen dat de epilepsie aanval langer gaat voortduren.
Ontregeling balans tussen glutamaat en GABA
Een epilepsieaanval ontstaat wanneer er geen balans is tussen de twee boodschapperstofjes (ook wel neurotransmitters genoemd) glutamaat en GABA in de hersenen. Glutamaat is een activerend boodschapperstofje die hersencellen aanzet tot actie, GABA is een rustgevend boodschapperstofje dat de hersenen aanzet tot rust. Tijdens een epileptische aanval is er vaak sprake van een te veel aan glutamaat en een tekort aan GABA.
Aanpassen hersencellen in de hippocampus
Wanneer een epileptische aanval langer aanhoudt, dan ontstaan er veranderingen in de hersencellen van de hippocampus. De hersencellen krijgen meer ontvangststations (receptoren) voor glutamaat, terwijl de ontvangststations voor GABA juist afnemen. Dit maakt dat de epileptische aanval gemakkelijker langer kan aanhouden, omdat de balans tussen glutamaat en GABA nog verder verstoord raakt.
Bij bepaalde erfelijke oorzaken van epilepsie is de balans tussen GABA en glutamaat in de hersenen scheef als gevolg van een foutje in het DNA. Bij deze kinderen kan dus gemakkelijker een status epilepticus ontstaan.
Functionele status epilepticus
Bij een op de 5 pubers waarbij er gedacht wordt aan een status epilepticus, blijkt er sprake te zijn van een functionele status epilepticus. Aan de buitenkant van het lichaam worden symptomen gezien die sterk doen denken aan epilepsie, maar in de hersenen is geen epileptische acticviteit aanwezig. Vaak zijn deze klachten het gevolg van te veel stress en spanning in het lichaam die er op deze manier uit komen. Het is belangrijk om deze functionele status epilepticus te herkennen, omdat dit een hele andere behandeling vraagt dan een behandeling van een status epilepticus.
Wat zijn de symptomen van een status epilepticus-aanval?
Aanhoudende epilepsieaanval
Een status epilepticus ziet er hetzelfde uit als een epilepsieaanval maar houdt langer dan vijf minuten aan. Epilepsieaanvallen kunnen er verschillend uit zien, er kan sprake zijn van verstijven van één of meerdere lichaamsdelen of van schokken van één of meerdere lichaamsdelen of van een starende blik. Soms is de epilepsieaanval van de buitenaf minder goed zichtbaar, maar is te zien dat de ogen schokkende bewegingen maken of weggedraaid zijn in een bepaalde richting. Het is dus belangrijk om alert te zijn op deze kleine aanwijzingen dat er nog steeds sprake is van een epilepsieaanval.
Bewustzijn
Wanneer de epileptische activiteit aanwezig is in de gehele hersenen, zullen kinderen en volwassenen in een status epilepticus buiten bewustzijn zijn. Wanneer de epileptische activiteit in een deel van de hersenen aanwezig is, een zogenaamde partiele status epilepticus, dan kunnen kinderen en volwassenen bij bewustzijn zijn en (deels) meemaken dat zij een aanval hebben.
Duur aanval
Een status epilepticus is een aanval die langer aanhoudt dan vijf minuten. De duur van de aanval kan variëren van iets meer dan vijf minuten tot wel meerdere uren, zelden meerdere dagen. Soms lijkt de aanval kort even beëindigd te zijn, om daarna weer opnieuw op te treden.
Ontregelde lichaamsfuncties
Tijdens een status epilepticus is het lichaam niet goed in staat om allerlei lichaamsfuncties goed te regelen. Tijdens een status epilepticus is de ademhaling vaak ontregeld waardoor kinderen te weinig ademhalen en een blauw aanlopen. Vaak is de hartslag tijdens een aanval verhoogd, soms verlaagd. Ook kunnen de pupillen wisselen van grootte. De lichaamstemperatuur kan tijdens een status epilepticus verhoogd of verlaagd zijn.
Hoe wordt de diagnose status epilepticus gesteld?
Verhaal en onderzoek
Op grond van het verhaal en de bevindingen bij onderzoek van een kind of volwassene die een epileptische aanval heeft die langer duurt dan vijf minuten kan gesproken worden van een status epilepticus.
Soms is als gevolg van de behandeling aan de buitenkant van het lichaam niet meer goed te zien of er nog sprake is van epileptische activiteit in de hersenen, dan zal een EEG nodig zijn om vast te stellen of er nog sprake is van epileptische activiteit in de hersenen of niet.
EEG
Door middel van elektroden die op vaste plaatsen aan het hoofd bevestigd worden, kan aan de buitenkant van het hoofd de hersenactiviteit worden geregistreerd. Op dit EEG is te zien of er sprake is van continu aanwezig epileptische activiteit, zoals het geval is tijdens een status epilepticus. Wanneer het mogelijk is zal de EEG registratie tijdens de behandeling die gegeven wordt continu doorlopen, zodat onmiddellijk te zien is wat het effect van de behandeling is.
Bloedonderzoek
Door middel van bloedonderzoek kan gekeken worden of er aanwijzingen zijn voor een infectie in het lichaam als oorzaak van het ontstaan van een status epilepticus. Of dat er sprake is van een tekort aan suiker (glucose) of een van de zouten (natrium, calcium, magnesium).
Bepaling van de waarde van prolactine kan behulpzaam zijn bij het maken van onderscheid tussen een epileptische status epilepticus en een functionele status epilepticus.
Onderzoek naar de onderliggende oorzaak
Wanneer kinderen al bekend zijn met epilepsie, dan zullen onderzoeken naar de oorzaak van het ontstaan van de epilepsie vaak al verricht zijn. Meestal zal het dan niet nodig zijn om in geval van een status epilepticus nieuw aanvullend onderzoek te verrichten.
Wanneer kinderen nog niet bekend zijn met epilepsie, dan zal vaak onderzoek naar de onderliggende oorzaak plaats vinden. Onderzoeken die hiervoor ingezet kunnen worden zijn een MRI scan van de hersenen, een ruggenprik om hersenvocht te onderzoek, bloed en urine onderzoek om te zoeken naar een mogelijke stofwisselingsziekte als oorzaak, bloedkweek bij verdenking op een infectie, bloed onderzoek om te kijken naar foutjes in het DNA die epilepsie kunnen veroorzaken, bloed en urine onderzoek om te kijken naar een vergiftiging met medicijnen of drugs of bloedonderzoek om te zoeken naar een auto-immuunziekte als oorzaak van de epilepsie.
Hoe wordt status epilepticus behandeld?
Stappenplan
Een status epilepticus wordt behandeld volgens een bepaald stappenplan. Hoe langer de behandeling duurt, hoe intensiever de behandeling van een status epilepticus wordt.
Benzodiazepines
De eerste stap in de behandeling van een status epilepticus is het geven van medicijnen uit de groep van de zogenaamde benzodiazepines. Het gaat dan om medicijnen zoals midazolam, diazepam, clonazepam of lorazepam. Wanneer kinderen al bekend zijn met epilepsie, dan zullen ouders vaak zelf een van deze medicijnen in huis hebben om te kunnen geven aan hun kind wanneer een epilepsie aanval langer duurt dan vijf minuten. Thuis kunnen deze medicijnen worden toegediend in de vorm van een neusspray (midazolam), via het poepgaatje (diazepam rectiole) of in de wangzak (clonazepam). Wanneer kinderen in het ziekenhuis zijn, kunnen deze medicijnen ook via het infuus gegeven worden.
Wanneer 5 minuten na toedienen van deze medicatie er nog steeds sprake is van een epileptische aanval dan zal opnieuw een van deze benzodiazepines gegeven worden. Ouders zullen meestal de instructie krijgen om dan ook een ambulance te laten komen, voor het geval deze tweede toediening geen effect heeft en een andere behandeling nodig is.
Benzodiazepines verhogen de hoeveelheid GABA in de hersenen, met als doel de balans tussen GABA en glutamaat weer te herstellen waardoor de epilepsieaanval zal stoppen.
Medicijnen via het infuus
Wanneer de epileptische aanval niet stopt wanneer kinderen twee (soms drie) keer benzodiazepines zijn gegeven, dan zal er voor gekozen worden om een ander medicijn te geven wat in staat is om een epileptische aanval te stoppen. Deze medicijnen worden meestal via het infuus gegeven omdat zij dan het snelst effect hebben. Medicijnen die hiervoor gebruikt worden zijn levetiracetam (40-60 mg/kglichaamsgewicht), fenytoïne (20 mg/kg lichaamsgewicht) en valproaat (40 mg/kg lichaamsgewicht). Soms wordt lacosamide (10 mg/kg)gebruikt. Elke van deze medicijnen heeft specifieke bijwerkingen, zodat per kind of volwassene gekeken moet worden welk medicijn het meest passend is.
Midazolam via het infuus
Wanneer de epileptische aanval nog steeds door gaat ondanks het geven van bovenstaande medicijnen, wordt er meestal voor gekozen om daarna continu het medicijn midazolam via het infuus te geven. Elke vijf minuten wordt gekeken of deze behandeling effect heeft, anders wordt de dosering van de midazolam verder verhoogd. Bijwerking van de midazolam is slaperigheid en verslapping van de spieren. Voor deze behandeling worden kinderen daarom opgenomen op een intensive care afdeling. Wanneer een hoge dosering midazolam nodig is, dan is het vaak nodig om de ademhaling tijdelijk te ondersteunen of over te nemen met behulp van een buisje in de keel of via de neus en een beademingsapparaat.
Wanneer de epileptische activiteit onderdrukt is, zal de behandeling met midazolam nog enige tijd worden voortgezet om te voorkomen dat de epileptische activiteit terug keert.
Thiopentalcoma
Als ook de continue behandeling met midazolam in de hoogste dosering geen effect heeft, dan wordt er vaak voor gekozen om kinderen met behulp van het medicijn thiopental diep in coma te brengen gedurende 24 of 48 uur om zo de epileptische activiteit te onderdrukken en de hersenen rust te geven. Dit is een ingrijpende behandeling. Ook hier zal gezocht moeten worden naar de juiste dosering. Er zal continu een EEG gemaakt worden, om te kijken wat het effect van de behandeling is. Doel is op het EEG een patroon te kijken wat burst-supressiepatroon wordt genoemd. In plaats van het medicijn thiopental, kan ook gewerkt worden met het medicijn pentobarbital, het medicijnen S-ketamine, inhalatieanesthetica of het medicijn propofol.
Andere medicijnen
Soms worden naast bovengenoemde behandeling ook andere medicijnen gegeven om te voorkomen dat de epileptische activiteit weer opflakkert wanneer bovenstaande behandelingen weer moeten gaan worden afgebouwd. Medicijnen die hiervoor gebruikt kunnen worden zijn bijvoorbeeld fenobarbital, ketamine, zonisamide, vigabatrine, stiripentol of lacosamide, naast de eerder genoemde levetiracetam en valproaat. Bij jonge kinderen onder de leeftijd van twee jaar kan gekeken worden het geven van vitamine B6 (pyridoxine) helpt om de epileptische activiteit te onderdrukken. Het geven van magnesium via een infuus kan ook helpen om de epileptische activiteit onder controle te krijgen.
Methylprednisolon
Het medicijn methylprednisolon is in staat om ontsteking in de hersenen te onderdrukken. Ontsteking in de hersenen kan de aanleiding zijn voor het ontstaan van de epilepsieaanval. Daarnaast ontstaat er ook altijd ontsteking in de hersenen als gevolg van een status epilepticus. Deze ontsteking kan zorgen dat de epilepsieaanval door blijft gaan. Het medicijn methylprednisolon kan deze ontsteking onderdrukken en zo helpen om te zorgen dat de epileptische activiteit in de hersenen stopt. Daarom een behandeling met methylprednisolon ook helpen wanneer er sprake is van een refractaire status epilepticus.
Immuunglobulines via een infuus kunnen hetzelfde effect hebben als een behandeling met methylprednisolon.
Ketogeen dieet
Wanneer het heel moeilijk is om de epileptische activiteit te onderdrukken ondanks al bovengenoemde behandeling, dan kan het instellen op een ketogeen dieet een optie zijn. Kinderen krijgen dan speciale sondevoeding via een sonde die past binnen een ketogeen dieet. Bij een deel van de kinderen helpt het instellen op een ketogeen dieet om de epileptische activiteit in de hersenen te doen stoppen.
Nervus vagusstimulator
Bij een deel van de kinderen kan het plaatsen van een speciale pacemaker die de grote rustgevende hersenzenuw (nervus vagus genoemd) stimuleert, helpen om te zorgen dat de status epilepticus onder controle komt.
Epilepsiechirurgie
Wanneer een plek in de hersenen de aanleiding is voor het ontstaan van een status epilepticus die niet onder controle te krijgen is met bovenstaande behandelingen, dan kan overwogen worden door middel van een operatie dit deel van de hersenen te verwijderen. Dit is een ingrijpende behandeling waarbij goed voors en tegens tegen elkaar afgewogen moeten worden. Epilepsiechirurgie wordt bij kinderen in Nederland in het UMC Utrecht uitgevoerd.
Afbouwen behandeling
Wanneer het gelukt is om de epileptische activiteit te onderdrukken, dan zal de behandeling die gegeven wordt, vaak nog enige tijd worden doorgezet. Daarna zal de behandeling geleidelijk aan worden afgebouwd. Bij kinderen waarbij de epileptische activiteit al na een of twee stappen onder controle is gekomen, zal dit afbouwen in een sneller tempo kunnen dan bij kinderen waarbij veel verschillende behandelingen nodig zijn geweest om de epileptische activiteit te onderdrukken.
Ondersteunen lichaamsfuncties
Het is belangrijk om de lichaamsfuncties van het kind zoals de ademhaling, de bloeddruk, de hartslag, de lichaamstemperatuur, de werking van de darmen en de blaas goed in de gaten te houden tijdens het geven van een behandeling voor een status epilepticus. Het geven van meerdere behandelingen kan er voor zorgen dat kinderen deze lichaamsfuncties niet meer voldoende zelf kunnen regelen. Er zal dan een behandeling nodig zijn om deze lichaamsfuncties over te nemen, zoals bijvoorbeeld zuurstof, kunstmatige beademing, medicijnen om de bloeddruk op peil te houden, infuus om voldoende vocht binnen te krijgen, sondevoeding, medicijnen om de ontlasting kwijt te kunnen raken, een katheter om de urine af te voeren of antibiotica om het ontstaan van een infectie te voorkomen of te behandelen.
Behandeling onderliggende oorzaak
Wanneer duidelijk is, wat de oorzaak is van het ontstaan van een status epilepticus dan zal vaak ook een behandeling worden gegeven om de onderliggende oorzaak te behandelen. In geval van een infectie kan een behandeling met antibiotica of een antiviraal middel in combinatie met paracetamol om de koorts te onderdrukken nodig zijn.
Begeleiding
Het is vaak heel heftig voor ouders en andere familieleden om mee te maken dat een kind een status epilepticus heeft en hiervoor behandeling nodig heeft. Verpleegkundigen en artsen zullen ouders zo goed mogelijk ondersteunen tijdens deze moeilijke periode. Een maatschappelijk werkende of een psycholoog kan ouders ook ondersteuning bieden in deze spannende en onzekere periode.
Door het plaatsen van een oproepje op het forum van deze site kunt u in contact komen met andere kinderen en hun ouders die ook met een status epilepticus te maken hebben (gehad).
Wat betekent het hebben van status epilepticus voor de toekomst?
Herstellen
Kinderen zullen tijd nodig hebben om weer te herstellen van een status epilepticus. De hersteltijd zal samenhangen met de duur van de status epilepticus. Kinderen met een kortere duur zullen meestal sneller herstellen dan kinderen met een langerdurende status epilepticus.
Restverschijnselen
Langdurende status epilepticus kan zorgen dat het kind restverschijnselen overhoudt aan het doormaken van de status epilepticus. Restverschijnselen kunnen bestaan uit bijvoorbeeld problemen met de aandacht en de concentratie, minder goed tegen drukte en te veel prikkels kunnen, problemen met onthouden, problemen met praten of snellere vermoeidheid of regelmatig terugkerende epilepsieaanvallen.
Nieuwe status epilepticus
Kinderen die een keer een status epilepticus hebben gehad, hebben een grotere kans om nog een keer tijdens hun leven een status epilepticus te krijgen. Met het ouder worden, wordt de kans op het ontstaan van een status epilepticus wel lager. Jongere kinderen maken gemakkelijker een status epilepticus dan oudere kinderen. Bij bepaalde vormen van epilepsie, zoals bijvoorbeeld bij het Dravet syndroom, ontstaat gemakkelijker een status epilepticus dan bij andere vormen van epilepsie.
Overlijden
Helaas komt een klein deel van de kinderen met een niet te behandelen vorm van status epilepticus te overlijden aan de gevolgen van de status epilepticus.
Hebben broertjes en zusjes een vergrote kans om ook last te krijgen van status epilepticus-aanvallen?
Dit hangt af van de oorzaak van de status epilepticus. Wanneer de status epilepticus veroorzaakt wordt door een foutje in het erfelijk materiaal dan hebben broertjes en zusjes zelf een vergrote kans om zelf ook epilepsie te krijgen. Een klinisch geneticus kan hier meer informatie over geven.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Meer informatie en links
Epilepsie vereniging
(Site van de epilepsievereniging Nederland)
Epilepsie
(Site van het nationaal epilepsiefonds)
Referenties
- Efficacy of lacosamide in children and adolescents with drug-resistant epilepsy and refractory status epilepticus: A systematic review. Ortiz de la Rosa JS, Ladino LD, Rodríguez PJ, Rueda MC, Polanía JP, Castañeda AC. Seizure. 2018;56:34-40.
- The effect of vagus nerve stimulator in controlling status epilepticus in children. Gedela S, Sitwat B, Welch WP, Krafty RT, Sogawa Y. Seizure. 2018;55:66-69.
- Timing is everything: Where status epilepticus treatment fails. Hill CE, Parikh AO, Ellis C, Myers JS, Litt B. Ann Neurol. 2017;82:155-165.
- Pediatric status epilepticus: improved management with new drug therapies? Verrotti A, Ambrosi M, Pavone P, Striano P. Expert Opin Pharmacother. 2017;18:789-798
- Psychogenic nonepileptic seizures treated as epileptic seizures in the emergency department. Lehn A, Watson E, Ryan EG, Jones M, Cheah V, Dionisio S. Epilepsia. 2021
- Misdiagnosis of prolonged psychogenic non-epileptic seizures as status epilepticus: epidemiology and associated risks. Jungilligens J, Michaelis R, Popkirov S. J Neurol Neurosurg Psychiatry. 2021:jnnp-2021-326443
- Prolactin levels as a criterion to differentiate between psychogenic non-epileptic seizures and epileptic seizures: A systematic review. Wang YQ, Wen Y, Wang MM, Zhang YW, Fang ZX. Epilepsy Res. 2021;169:106508.
- Pediatric Status Epilepticus: Treat Early and Avoid Delays. Morgan LA, Hrachovec JB, Goodkin HP. Paediatr Drugs. 2023;25:411-424
- Status epilepticus in the ICU. Rossetti AO, Claassen J, Gaspard N. Intensive Care Med. 2024;50:1-16
Laatst bijgewerkt: 18 april 2025 voorheen: 5 juni 2024, 8 juni 2022, 15 augustus 2021 en 25 maart 2018
Auteur: JH Schieving
