Wat is PHARC?
PHARC is een erfelijke aangeboren aandoening waarbij de zenuwen in het lichaam steeds meer moeite krijgen om signalen van het ruggenmerg naar het lichaam en omgekeerd door te geven. Hierdoor ontstaat in toenemende mate een probleem met bewegen en met voelen. Daarnaast komen problemen met zien en horen voor.
Hoe wordt PHARC ook wel genoemd?
PHARC is een afkorting voor polyneuropathie, hearing loss, ataxia, retinitis pigmentosa and cataract. Polyneuropathie geeft aan dat de zenuwen in de armen en benen hun werk niet goed kunnen doen. Hearing loss is het Engelse woord voor gehoorverlies. Ataxie betekent evenwichtsstoornis. Retinitis pigmentosa is de naam voor een oogziekte waarbij het netvlies steeds slechter zijn werk gaat doen. Cataract is het medische woord voor staar.
Hoe vaak komt PHARC voor bij kinderen?
PHARC is een zeldzame ziekte. Het is niet goed bekend hoe vaak deze aandoening bij kinderen voorkomt. Geschat wordt dat deze aandoening bij minder dan één op de 100.000 kinderen voorkomt.
Bij wie komt PHARC voor?
PHARC is al tijdens de prille aanleg van het kind in de baarmoeder aanwezig. De eerste klachten als gevolg van het hebben van deze aandoening ontstaan vaak op de lagere school of middelbare schoolleeftijd. Soms ontstaan de eerste klachten al op jongere of pas op volwassen leeftijd.
PHARC komt vaker voor wanneer beide ouders in de verte familie van elkaar zijn.
PHARC komt even vaak bij jongens als bij meisjes voor.
Wat is de oorzaak van PHARC?
Fout in erfelijk materiaal
PHARC wordt veroorzaakt door een fout in het erfelijk materiaal van het 20e chromosoom. De plaats van het foutje wordt het ABHD12-gen genoemd.
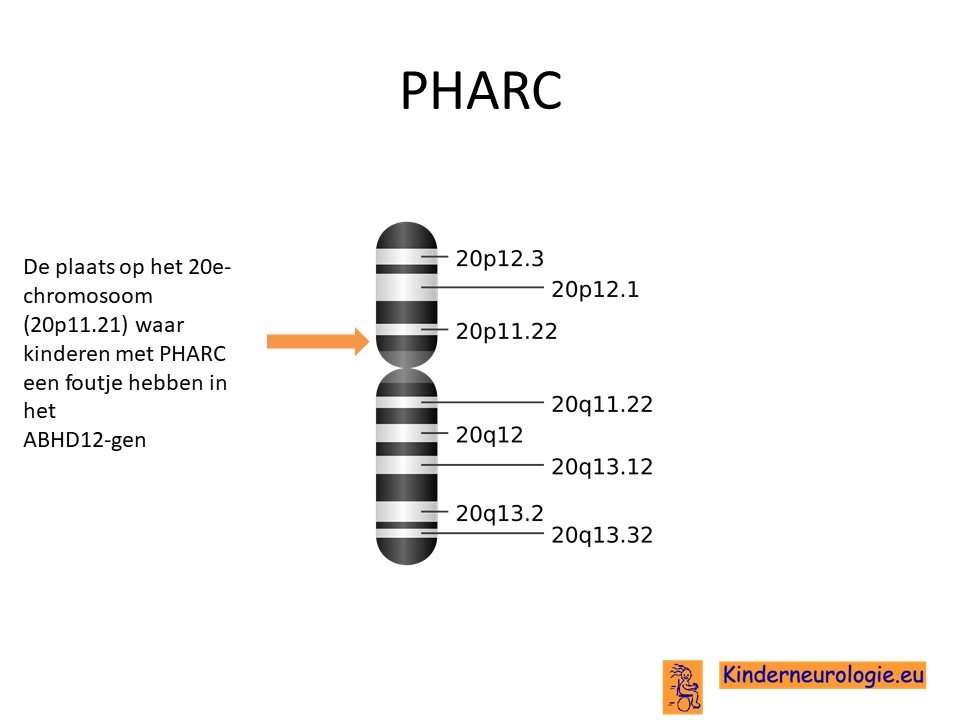
Autosomaal recessief
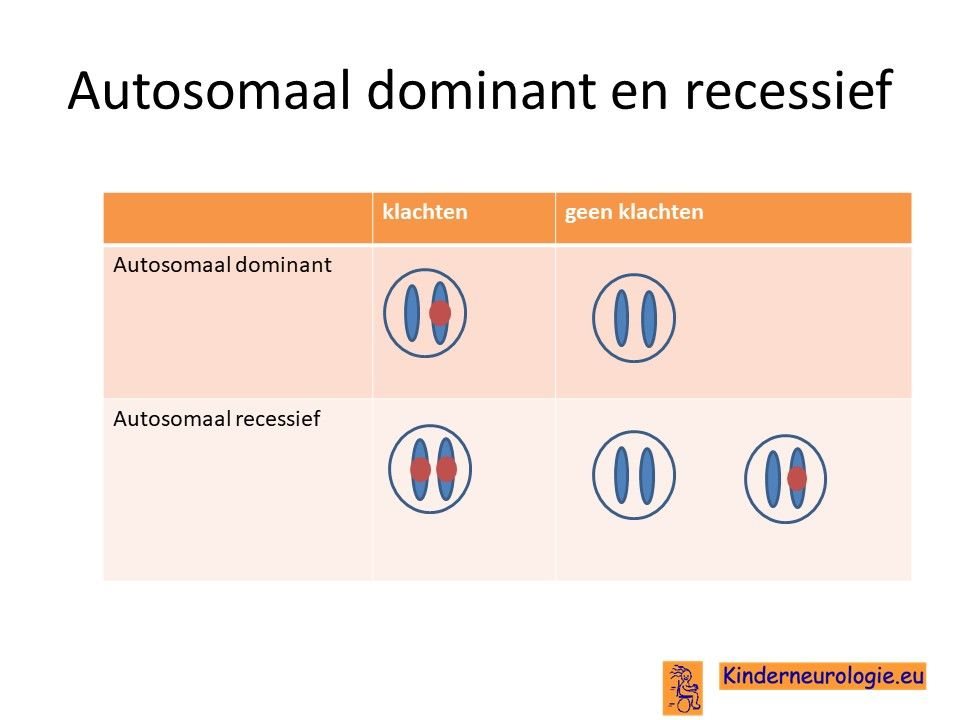
PHARC erft op zogenaamd autosomaal recessieve manier over. Dat wil zeggen dat een kind pas klachten krijgt wanneer beide chromosomen 20 allebei een fout bevatten op plaats van het ABHD12-gen. Vaak zijn beide ouders drager van deze aandoening. Zij hebben zelf een chromosoom 20 met fout en een chromosoom 20 zonder fout. Doordat ze zelf ook een chromosoom 20 zonder fout hebben, hebben de ouders zelf geen klachten.
Wanneer een kind van beide ouders het chromosoom 20 met de fout krijgt, dan krijgt dit kind PHARC. Dit in tegenstelling tot een autosomaal dominante aandoening, waarbij een fout op één van de twee chromosomen al voldoende is om een ziekte te krijgen.
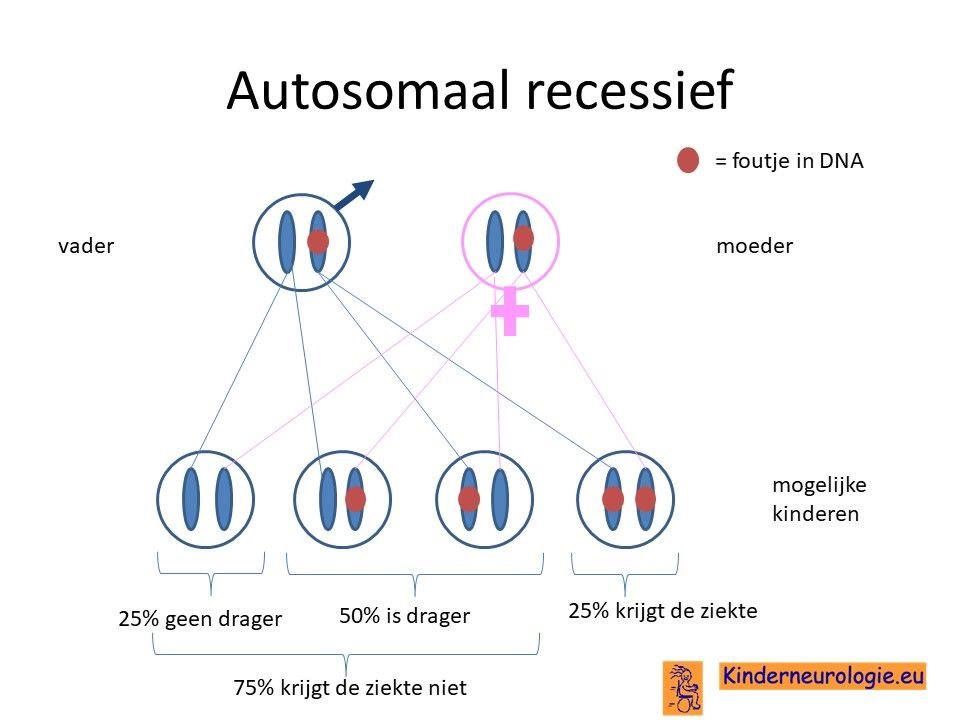
Ouders drager
Bij een autosomaal recessieve aandoening zijn beide ouders vaak drager van een afwijkend gen. Ze hebben dus een gen met afwijking en een gen zonder afwijking. Omdat ze zelf ook een gen zonder afwijking hebben, hebben de ouders zelf geen klachten.
Wanneer beide ouders drager zijn, dan hebben zij 25 % kans om een kindje te krijgen met PHARC.
Tekort aan eiwit
Als gevolg van het foutje in het erfelijk materiaal wordt een bepaald eiwit niet goed aangemaakt. Dit eiwit heet abhydrolase domain-containing protein 12, ook wel afgekort met de letters ABHD12. Dit eiwit is een remmer van een ander eiwit (2-AG) wat cannabinoid receptoren op zenuwcellen activeert. Zonder PHARC worden deze receptoren dus meer gestimuleerd dan gewenst. Hoe dit precies zorgt voor het ontstaan van de symptomen van PHARC is niet goed bekend.
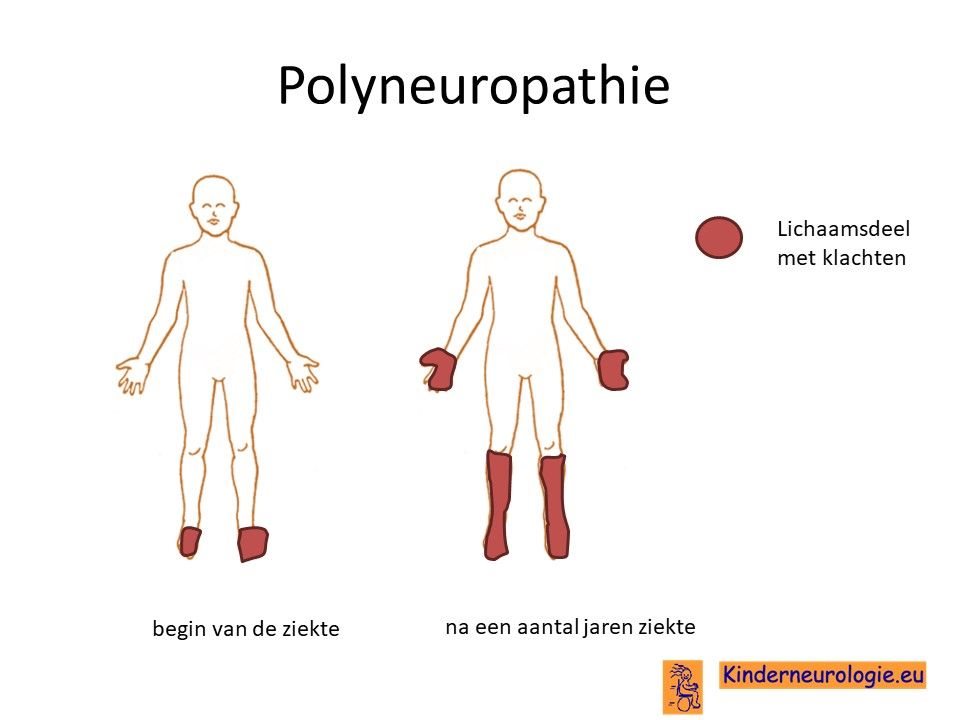
Zenuwen
Als gevolg van het foutje in het ABHD12-gen komen vooral lange zenuwen die in de armen en benen lopen in de problemen. Deze zenuwen zijn steeds slechter in staat om signalen van en naar het ruggenmerg door te geven. Het steeds slechter functioneren van deze zenuwen wordt een polyneuropathie genoemd. De allerlangste zenuwen, dit zijn de zenuwen van het ruggenmerg naar de tenen toe, komen als eerste in de problemen. Met de tijd komen ook steeds kortere zenuwen in de problemen, waardoor de klachten zich van de voeten in de richting van de bovenbenen uitbreiden. De zenuwen van de armen zijn minder lang dan die van de benen, waardoor pas later klachten aan de handen en nog later in de armen ontstaan.
Wat zijn de symptomen van PHARC?
Variatie
Er bestaat een grote variatie in het aantal en in de ernst van de onderstaande beschreven symptomen tussen verschillende kinderen met PHARC. Dit geldt ook voor verschillende kinderen binnen een familie.
Krachtsverlies
Geleidelijk aan krijgen kinderen met deze aandoening minder kracht in hun spieren. Dit valt vaak als eerst op aan de voeten. Kinderen tillen hun voeten niet meer goed op tijdens het lopen, waardoor de voeten op de vloer neerploffen. Lopen op de tenen of op de hakken wordt heel moeilijk. Geleidelijk aan krijgen kinderen meer krachtsverlies in de benen. Kinderen vallen steeds gemakkelijker. Eerst wordt rennen moeilijker en uiteindelijk gaat het lopen ook steeds moeilijker.
Op een gegeven moment ontstaat er vaak ook krachtsverlies in de handen. Kinderen krijgen moeite om knoopjes open te krijgen of deksels van potjes. Knippen en schrijven gaat moeilijker. Later ontstaat er ook minder kracht in de onderarmen en bovenarmen. Het optillen van de armen boven het hoofd om bijvoorbeeld haren te kammen gaat dan steeds lastiger.
Het tempo waarin het krachtsverlies zich uitbreidt verschilt van kind tot kind. Meestal gaat het geleidelijk in de loop van de jaren.
Problemen met het evenwicht
Geleidelijk aan krijgen kinderen in toenemende mate problemen met lopen. Kinderen lopen minder stabiel en vallen gemakkelijker. Om meer stabiel te kunnen lopen gaan kinderen hun voeten verder uit elkaar zetten en ook op deze manier lopen. Dit wordt een breedbasisch looppatroon genoemd. De problemen met het bewaren van het evenwicht worden met het ouder worden geleidelijk aan erger. Op een gegeven moment zijn de problemen dusdanig ernstig dat jongeren of volwassenen een rolstoel nodig hebben om zich te kunnen verplaatsen.
Dunnere spieren
De spieren van de voeten en de benen en later ook van de handen en de armen worden geleidelijk aan steeds dunner. Hierdoor gaan de voeten, de handen, de onderarmen en de onderbenen er steeds dunner uitzien. De dunne onderbenen worden ook wel flessebenen of ooievaarsbenen genoemd.
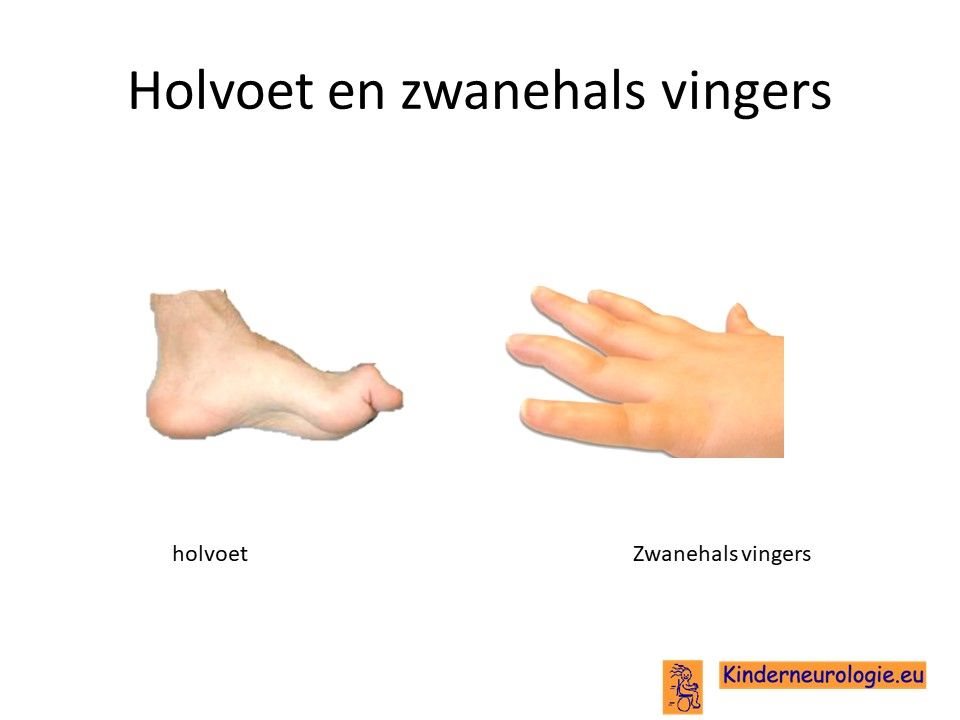
Holvoeten en zwanehalsvingers
Door het krachtsverlies van de spieren krijgen de voeten een andere vorm. Een groot deel van de kinderen krijgt holvoeten, de onderkant van de voeten is dan hol. De tenen staan vaak meer gebogen, dit worden ook wel hamertenen genoemd. Deze voetstand maakt lopen moeilijker. Een ander deel van de kinderen krijgt juist platvoeten.
Ook de stand van de handen kan veranderen. De vingers gaan vaak in een zogenaamde zwanehalsvorm staan als gevolg van het krachtsverlies in de handen.
Trillen
Een deel van de kinderen heeft last van trillen van de handen. Dit trillen wordt ook wel tremor genoemd. Het trillen wordt vaak erger wanneer kinderen een precies werkje willen gaan doen. Door het trillen is het moeilijker om fijne werkjes zoals het schrijven, het dichtdoen van een knoop uit te voeren.
Problemen met het gevoel
De meeste kinderen met PHARC hebben ook een veranderd gevoel. Dit ontstaat ook eerst in de voeten en in de handen en breidt zich dan geleidelijk aan uit richting de bovenbenen en de bovenarmen. Meestal hebben kinderen hier weinig last van. Soms is het gevoel weg en ervaren kinderen een verdoofd gevoel in de plaatsen die aangedaan zijn. Soms is er ook sprake van een veranderd gevoel bijvoorbeeld een kriebelend of juist een brandend gevoel.
Als gevolg van het veranderde gevoel in de voeten is het voor kinderen met een PHARC moeilijk om stil te staan op de grond, ze voelen immers niet goed hoe ze staan. Kinderen met PHARC kunnen hiervoor compenseren door te kijken naar hun voeten. Lopen in het donker gaat nog moeilijker omdat dan het kijken naar de voeten ook niet goed mogelijk is. Om te voorkomen dat kinderen vallen, zetten zij hun voeten vaak verder uit elkaar. Op deze manier staan kinderen steviger.
Als gevolg van het veranderd gevoel aan de voeten, kunnen wondjes aan de voeten lang onopgemerkt blijven, wat vervelende gevolgen kan hebben.
Pijnklachten
Kinderen met PHARC kunnen last hebben van pijnklachten in de voeten en in de handen. Deze pijnklachten komen vaak aan het eind van de dag voor.
Koude handen en voeten
Doordat kinderen met PHARC moeite hebben met het bewegen van de handen en voeten, voelen deze vaak koud aan. De handen en voeten kunnen blauw-paars verkleurd raken, vooral wanneer de omgevingstemperatuur laag is. Ook kan er vocht blijven staan in de handen en voeten waardoor deze gezwollen zijn.
Problemen met zien
Kinderen met PHARC kunnen geleidelijk aan problemen krijgen met zien. Het zich wordt steeds waziger. Dit komt deels doordat de oogzenuw slechter gaat werken, deels doordat het netvlies steeds slechter gaat werken en deels doordat de ooglens niet meer helder is, maar troebel wordt. Ook kunnen de ogen schokkerige bewegingen maken. Dit wordt nystagmus genoemd.
Problemen met horen
Kinderen met PHARC krijgen geleidelijk aan problemen met horen. Zij worden slechthorend.
Vermoeidheid
Een groot deel van de kinderen heeft last van vermoeidheid. Dit komt voor een groot deel omdat zij veel meer inspanning moeten leveren om met de verzwakte spieren dezelfde prestaties te leveren als andere kinderen.
Problemen met praten
Op een gegeven moment kunnen de spieren van de mond en de keel ook verzwakt raken waardoor praten moeilijker wordt. Jongeren krijgen dan een zachtere stem. Het kost jongeren meer energie om te praten. Anderen kunnen meer moeite krijgen om jongeren te verstaan.
Problemen met kauwen en slikken
Kinderen die al een aantal jaren klachten hebben als gevolg van het hebben van PHARC kunnen ook problemen krijgen met kauwen en slikken. Kauwen kost meer tijd en energie. Kinderen krijgen meer moeite met taaier voedsel. Ook kunnen kinderen zich gemakkelijker verslikken. Verslikken geeft een verhoogd risico op het krijgen van een longontsteking.
Kwijlen
Kinderen met PHARC hebben gemakkelijker last van kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond, waardoor het speeksel gemakkelijk uit de mond loopt.
Verstopping
Verstopping van de darmen komt vaak voor bij kinderen met PHARC. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen.
Urineverlies
Kinderen met PHARC kunnen last krijgen van urineverlies omdat ze vaak moeten plassen en niet snel genoeg bij de wc kunnen komen wanneer ze voelen dat ze moeten plassen. Dit ongewilde urineverlies wordt ook wel urge incontinentie genoemd.
Problemen met leren
De kleine hersenen spelen ook een belangrijke rol bij leren, bij onthouden en bij begrijpen van taal. Hierdoor hebben kinderen met ARSACS vaker problemen met leren. Problemen die vaker voorkomen zijn problemen met automatiseren, trager werktempo, moeite met lang vasthouden van de aandacht en een beperkter geheugen voor plaatjes en beelden. Sommige kinderen hebben hier in beperkte mate last van en kunnen regulier onderwijs volgen, anderen worden hier meer door gehinderd en volgen speciaal onderwijs.
ADHD
Problemen met de aandacht- en concentratie komen vaak voor bij kinderen met PHARC Vaak kunnen zijn kinderen snel afgeleid en vinden ze het moeilijk om lang stil te zitten en meteen een werkje bezig te zijn. Kinderen kunnen heel impulsief zijn, eerst doen en dan pas nadenken. Veel kinderen met PHARC krijgen ook de diagnose ADHD.
Emoties
De kleine hersenen spelen ook een belangrijke rol bij het begrijpen en uiten van emoties. Deze functie van de kleine hersenen wordt nogal eens vergeten. Kinderen met PHARC kunnen meer moeite hebben met het begrijpen van emoties van anderen. Samenspelen met andere kinderen kan hierdoor lastiger zijn.
Ook hebben kinderen moeite met het uiten van hun eigen emoties. Kinderen kunnen soms plotseling ineens heel verdrietig of juist heel boos worden en kunnen het moeilijk vinden om hier zelf dan weer uit te komen. Kinderen met PHARC kunnen impulsief reageren zonder eerst na te denken. Ze kunnen later spijt hebben van hun acties. Een deel van de kinderen voelt zich somber. Soms zo ernstig dat er sprake is van een depressie.
Problemen met slapen
Kinderen die al een aantal jaren klachten hebben, kunnen ook problemen krijgen met slapen. Tijdens de slaap ademen kinderen niet voldoende diep genoeg om het lichaam te voorzien van zuurstof. Hierdoor zorgt het lichaam dat kinderen wakker worden, omdat kinderen in wakkere toestand beter door kunnen komen. Hierdoor slapen kinderen in de nacht slechter, waardoor kinderen overdag minder goed uitgerust zijn. Ook kunnen kinderen hierdoor in de ochtend wakker worden met hoofdpijnklachten.
Sommige kinderen stoppen gedurende enkele seconden met ademhalen, dit worden apneus genoemd.
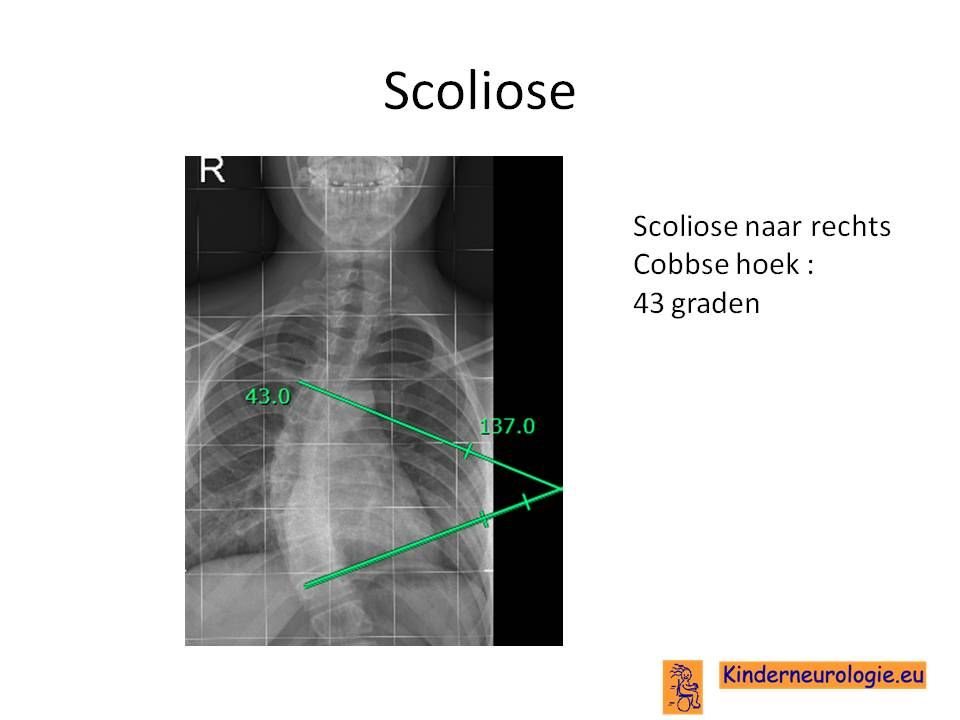
Scoliose
Een deel van de kinderen met PHARC krijgt een zijwaartse verkromming van de rug. Dit wordt een scoliose genoemd. Van een milde scoliose zullen kinderen zelf geen last hebben. Toename van de scoliose kan zorgen voor het ontstaan van pijnklachten in de rug en problemen met zitten en staan.
Hoe wordt de diagnose PHARC gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind en de bevindingen bij onderzoek kan al vermoed worden dat er sprake is van een aandoening als gevolg van een fout in het DNA. Er zijn veel; verschillende ziektes die allemaal soortgelijke symptomen kunnen geven. Aanvullend onderzoek zal nodig zijn om de diagnose PHARC te stellen.
Bloedonderzoek
Algemeen bloedonderzoek laat bij kinderen met PHARC geen bijzonderheden zien.
Het meten van de hoeveelheid koolzuur in het bloed kan bij kinderen die al een aantal jaren deze ziekte hebben, een indruk geven of kinderen nog voldoende diep kunnen ademhalen om het lichaam in de nacht en overdag te voorzien van voldoende zuurstof.
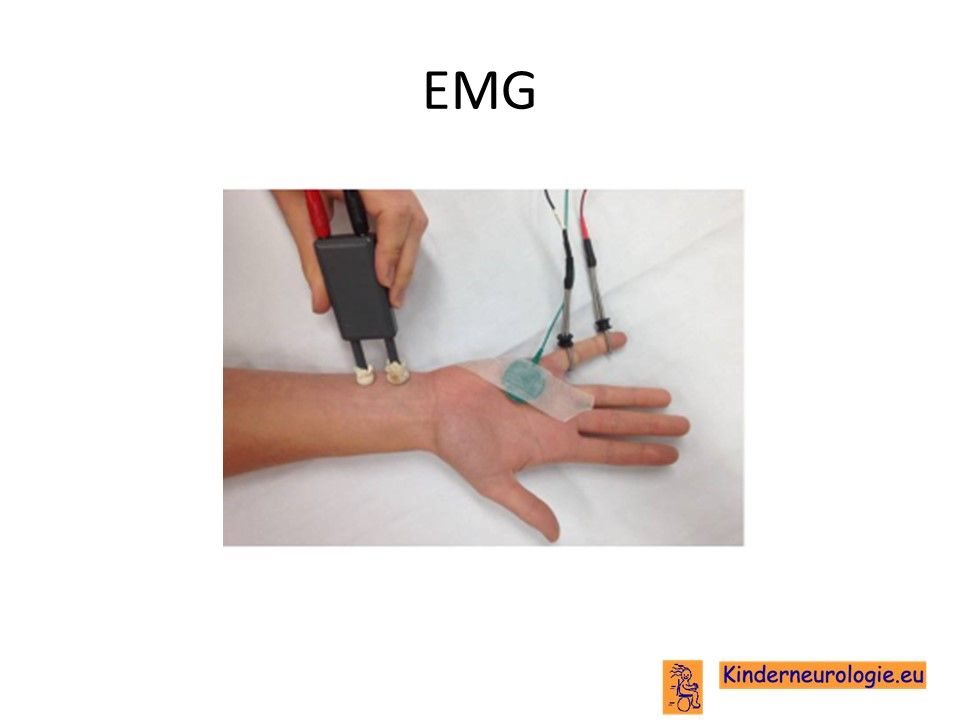
EMG
Met behulp van een zenuwspieronderzoek (EMG, elektromyogram) kan gemeten worden hoe goed de zenuwen functioneren. Bij kinderen met een PHARC is meestal te zien dat de zenuwen te langzaam werken. Dit wordt ook wel een demyeliniserende vorm van polyneuropathie genoemd.
DNA onderzoek
Door middel van bloedonderzoek is het mogelijk om te kijken of er sprake is van een foutje in het erfelijk materiaal op de plaats van het ABHD12-gen. Tegenwoordig zal vaak gekozen worden voor een uitgebreid genetisch onderzoek waarbij tegelijkertijd meerdere foutjes in het DNA nagekeken worden. Zo kan deze aandoening ook ontdekt worden, zonder dat er specifiek naar gezocht is.

Stofwisselingsonderzoek
Bij kinderen met een ontwikkelingsachterstand zal vaak stofwisselingsonderzoek worden verricht op bloed en urine. Bij deze onderzoeken worden bij kinderen met PHARC geen bijzonderheden gevonden. Fytaanzuur en pristaanzuur zijn normaal.
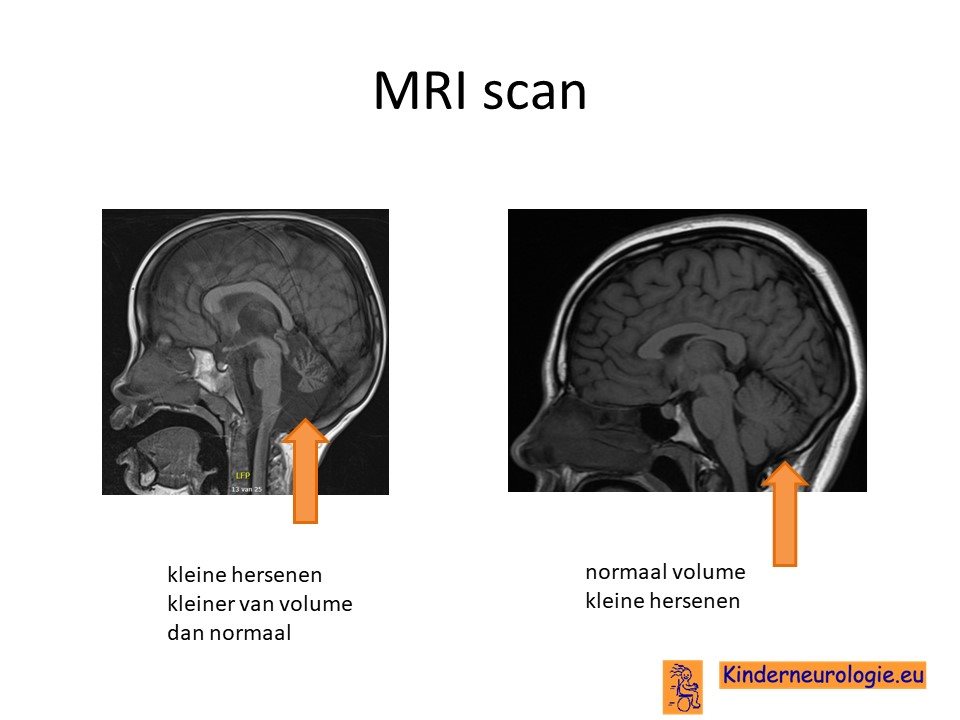
MRI hersenen
Op een MRI scan van de hersenen zijn de kleine hersenen vaak kleiner van volume dan gebruikelijk. Vaak neemt het volume van de kleine hersenen af in de loop van de jaren.
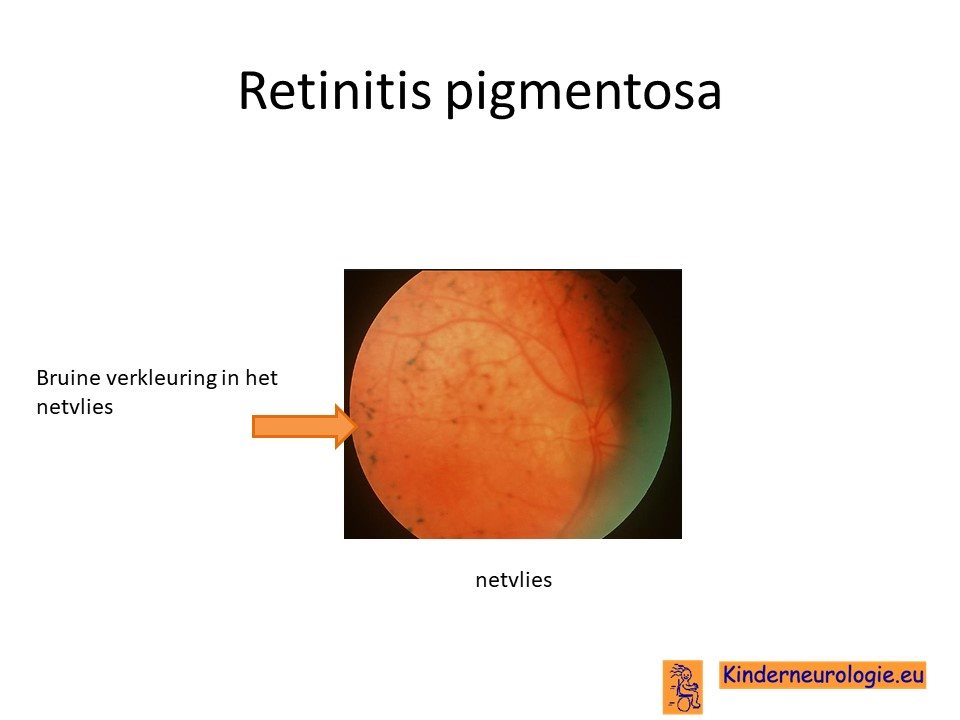
Oogarts
Kinderen met deze aandoening worden met regelmaat gezien door de oogarts. De oogarts beoordeelt of er afwijkingen zichtbaar zijn aan het netvlies, de oogzenuw of de ooglens. Het netvlies kan in de loop van de jaren een korrelig aspect krijgen, dit wordt retinitis pigmentosa genoemd. De oogzenuw kan dunner wordt, dit wordt opticusatrofie genoemd. En de lens kan troebel worden, dit wordt staar of cataract genoemd.
KNO-arts
Een KNO-arts kan vast stellen dat er sprake is van slechthorendheid of doofheid als gevolg van een probleem van de gehoorzenuw.
Polysomnografie
Een polysomnografie is een slaaponderzoek waarbij gedurende de nacht allerlei lichaamsfuncties zoals het zuurstofgehalte in het bloed en de bewegingen van de borstkas worden gemeten. Op deze manier kan ontdekt worden of kinderen in de nacht voldoende diep kunnen ademhalen om het lichaam te voorzien van zuurstof.
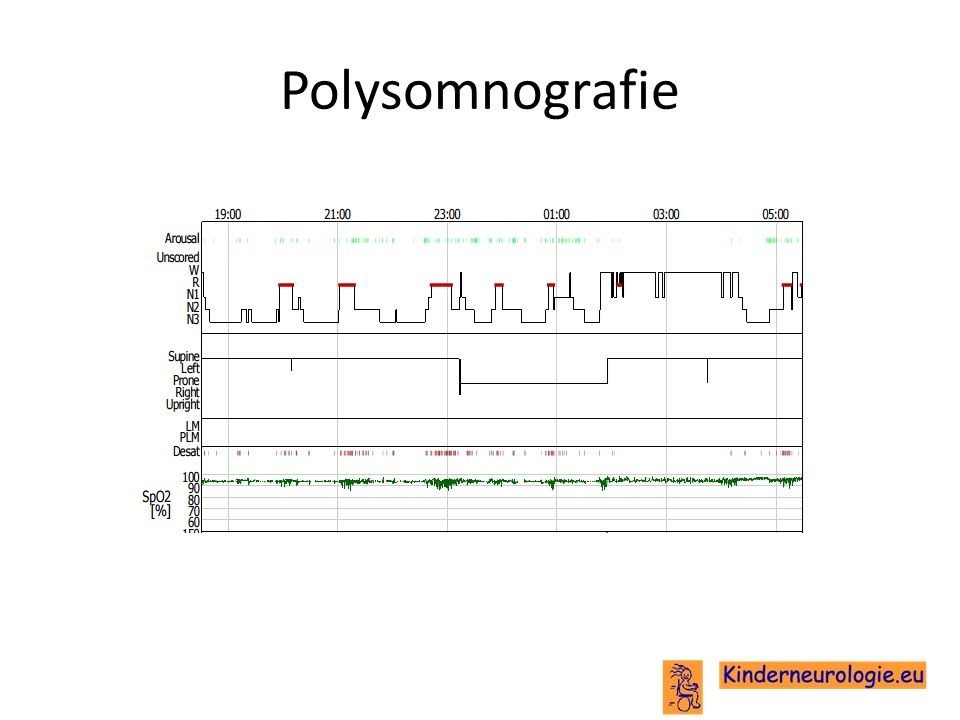
Foto van de botten
Wanneer er sprake is van een verkromming van de wervelkolom zal vaak een foto van de botten gemaakt worden om de mate van verkromming vast te leggen en om te kijken hoe de wervels van de rug zijn aangelegd.
Hoe worden kinderen met PHARC behandeld?
Geen genezing
Er bestaat geen behandeling die PHARC kan genezen. De behandeling is er op gericht om zo min mogelijk last te hebben van de symptomen en om zo goed mogelijk om te kunnen gaan met het hebben van PHARC.
Denken in mogelijkheden
Kinderen met PHARC krijgen in toenemende mate problemen met bewegen. Daardoor zijn spelen, sporten, vrienden maken en leren voor hen minder vanzelf sprekend dan voor kinderen zonder deze aandoening. Kinderen en jongeren met PHARC zijn vaak heel vindingrijk en vinden oplossingen zodat ze mee kunnen doen aan spel, sport, samen zijn met vrienden en naar school gaan op een manier die bij hen past.
Regelmatig voeten controleren
Kinderen met PHARC moeten er een gewoonte van maken om dagelijks de onderkant van de voeten te bekijken op het voorkomen van wondjes of drukplekken die niet gevoeld worden als gevolg van een verminderd gevoel aan de voeten.
Pijnklachten
Pijnklachten aan de voeten zijn meestal een signaal van overbelasting. Gekeken moet worden hoe deze overbelasting vermeden kan worden. Anders kan paracetamol of warmte helpen om deze pijnklachten te verminderen.
Wanneer de pijnklachten worden veroorzaakt door beschadiging van de zenuwen zelf kunnen medicijnen zoals amitriptyline, carbamazepine of gabapentine helpen om deze pijnklachten te verminderen.
Fysiotherapie
Een fysiotherapeut kan adviezen geven over het lopen en het bewegen, zodat dit zo min mogelijk belastend is voor de spieren en de gewrichten. Ook kan de fysiotherapeut aangeven hoe de spieren het beste getraind kunnen worden en welke sporten geschikt zijn voor kinderen met PHARC.
Ergotherapie
De ergotherapeut kan adviezen geven hoe kinderen allerlei dagelijkse taken zoals aankleden, eten, tanden poetsen en schrijven zo goed mogelijk kunnen uitvoeren ondanks de problemen van verminderde kracht en/of een veranderd gevoel. Er bestaat aangepast bestek en aangepaste pennen die eten en schrijven gemakkelijker kunnen maken.
Logopedie
De logopediste kan adviezen geven wanneer er problemen zijn met kauwen en met slikken. Een goede houding tijdens het eten en de juiste zachtheid van het eten kunnen helpen om kauwen gemakkelijker te maken en verslikken te voorkomen.
Ook kan de logopediste adviezen geven hoe jongeren zo duidelijk mogelijk kunnen praten zonder dat dit al te veel energie kost.
Revalidatiearts
De revalidatiearts geeft kinderen met PHARC adviezen hoe zij zich in het dagelijks leven zo goed mogelijk kunnen redden. De revalidatiearts kan adviezen geven over steunzolen, aanpaste schoenen en/of spalken waardoor kinderen zo goed mogelijk kunnen bewegen.
School
Een deel van de kinderen met PHARC volgt regulier onderwijs al dan niet met aanpassingen. Een ander deel van de kinderen volgt speciaal onderwijs van cluster 3. Het programma kan hier meer aangepast worden aan het kind en er kunnen in de dag rustmomenten worden ingebouwd als dit nodig is. Ook is het vaak mogelijk om onder schooltijd therapie te krijgen.
Orthopedagoog
Een orthopedagoog kan ouders tips en adviezen geven hoe om gaan met problemen met de concentratie, boos worden of moeilijk kunnen samen spelen.
Kinder- en jeugdpsychiater
Een kinder- en jeugdpsychiater kan adviezen geven hoe kind en ouders het beste om kunnen gaan met ADHD. Soms kunnen medicijnen nodig zijn om er voor te zorgen dat kinderen voldoende aandacht en concentratie hebben om hun ontwikkeling voldoende vooruit te laten gaan.
Gehoorapparaatje
Met behulp van een gehoorapparaatje kunnen kinderen die slechthorend zijn vaak wat beter horen. Niet alle kinderen vinden het fijn om een gehoorapparaatje in te hebben.
Operatie
Soms is het nodig om door middel van een operatie het lopen te kunnen verbeteren. De meestvoorkomende operaties bij kinderen met een HMSN zijn de achillespeesverlenging en het vastzetten van gewrichtjes in de voet om verdere vergroeiingen van de voet tegen te gaan. De operaties worden uitgevoerd door een orthopeed. Deze operaties worden het liefst niet op jonge leeftijd uitgevoerd aangezien het effect van de operatie tijdens de groei dan weer kan verdwijnen.
Wanneer er ernstige vergroeiing aan de handen is opgetreden, kan een plastisch chirurg door middel van een operatie zorgen dat de handen weer beter gebruikt kunnen worden.
Vermijden overgewicht
Voor kinderen met PHARC is het heel belangrijk om geen overgewicht te hebben. Hierdoor worden de spieren extra zwaar belast wat tot meer klachten van de ziekte leidt.

Diëtiste
Een diëtiste kan adviezen geven hoeveel kinderen op een dag moeten eten en drinken om een gezond gewicht te behouden. Ook ondergewicht moet worden voorkomen. Soms zijn aanvullende energieverrijkte drankjes of pudding nodig om voldoende calorieën binnen te krijgen.
Sondevoeding
Wanneer zelf eten en drinken om op een gezond gewicht te blijven te inspannend wordt, dan kunnen jongeren baat hebben bij aanvullende sondevoeding. Op deze manier blijft eten en drinken leuk, terwijl jongeren wel voldoende voeding binnen krijgen om zo optimaal mogelijk te blijven functioneren.
Kwijlen
Kwijlen kan verminderen door kinderen er bewust van te maken dat ze hun speeksel moeten doorslikken. Ook kunnen oefeningen waarbij geoefend wordt om de mond te sluiten helpen.
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie nodig zijn om er voor zorgen dat kinderen minder kwijlen.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

Nachtelijke beademing
Wanneer kinderen in de nacht onvoldoende in staat zijn om voldoende adem te halen om het lichaam te voorzien van genoeg zuurstof, kan de ademhaling in de nacht ondersteund worden door middel van een beademingsapparaat. Door middel van een kapje over de neus en de mond wordt het lichaam geholpen met de ademhalingsbeweging.
Een deel van de kinderen heeft op een gegeven moment ook overdag ondersteuning door een beademingsapparaat nodig.
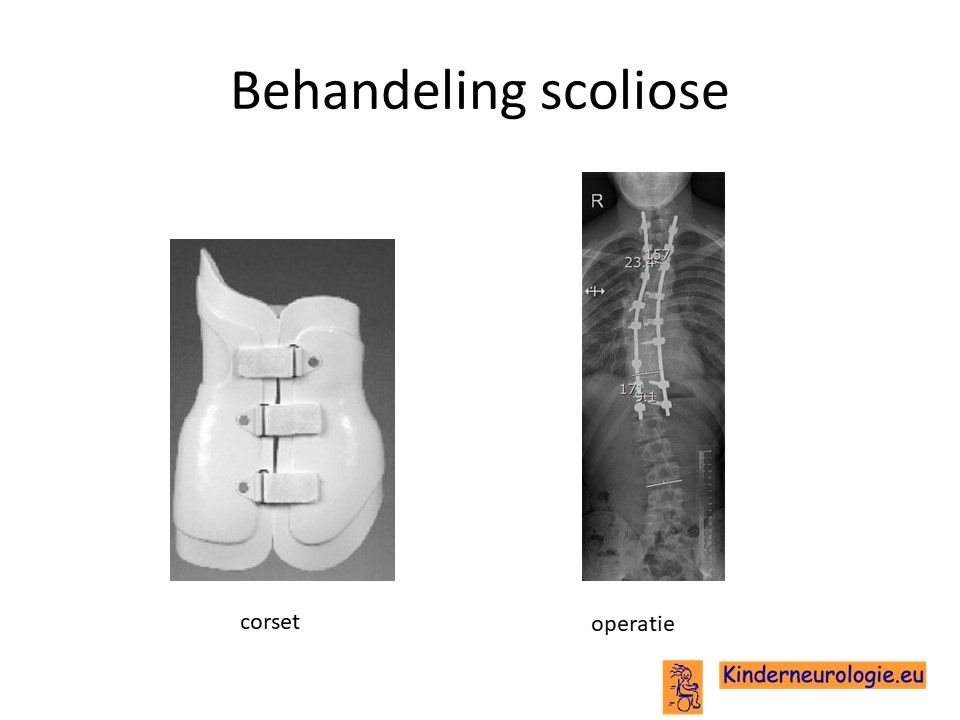
Scoliose
Lichte vormen van verkromming van de wervelkolom hebben meestal geen behandeling nodig en alleen controle om te kijken of de verkromming toeneemt. Bij toename kan een behandeling met een gipscorset nodig zijn om verdergaande verkromming van de wervelkolom te voorkomen. Wanneer een gipscorset onvoldoende effect heeft, kan een operatie nodig zijn waarbij de wervels vastgezet. Deze behandeling wordt uitgevoerd door een orthopeed.
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor kind en ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zullen zien dan gebruikelijk. Veel kinderen en ouders vinden het moeilijk om een balans te vinden hoe om te gaan met de onzekerheid dat de klachten in de toekomst zullen gaan toenemen.
Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met PHARC.
Ook via de Nederlandse vereniging van spierziekten is dit mogelijk.
Wat betekent het hebben van PHARC voor de toekomst?
Geleidelijke toename klachten
De symptomen van PHARC nemen geleidelijk aan toe in de loop van meerdere jaren. Het tempo van toename verschilt van kind tot kind.. Een deel van de jongeren heeft op een gegeven moment de hele dag een rolstoel nodig, een ander deel van de jongeren blijft tot op volwassen leeftijd in staat om over kortere afstanden zelfstandig te lopen.
Depressie
Het vooruitzicht een aandoening te hebben die geleidelijk aan toeneemt en zal leiden tot steeds meer beperkingen kan kinderen en volwassenen somber maken. De meeste kinderen en volwassenen vinden uiteindelijk een evenwicht en leven in het moment. Wat later komt, is een zorg voor later. Sommige kinderen en jongeren lukt het niet om een evenwicht te vinden. Zij raken in een depressie en hebben extra begeleiding en behandeling nodig om uit deze depressie te komen.
Levensverwachting
Er is nog weinig bekend over volwassenen met PHARC. Er zijn tot nu toe geen aanwijzingen dat de levensverwachting beperkt is.
Kinderen krijgen
Het is niet goed bekend of het hebben van PHARC van invloed is op de vruchtbaarheid. De kans dat volwassenen met PHARC zelf kinderen krijgen die ook PHARC hebben is erg klein. Dit kan alleen wanneer de partner drager is van een foutje in het ABHD12-gen of wanneer de partner zelf ook PHARC heeft. Een klinisch geneticus kan hier meer informatie over geven.
Hebben broertjes en zusjes een vergrote kans om ook PHARC te krijgen?
Erfelijke ziekte
PHARC is een erfelijke ziekte. Meestal blijken beide ouders drager te zijn van een foutje in het ABHD12-gen. Broertjes en zusjes hebben dan 25% kans om zelf ook PHARC te krijgen. In welke mate broertjes en zusjes hier last van kunnen krijgen, valt van te voren niet te voorspellen.
Een klinisch geneticus kan daar meer informatie over geven.

Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van deze aandoening, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).
Preïmplantatie Genetische Diagnostiek (PGD)
Stellen die eerder een kindje hebben gehad met PHARC kunnen naast prenatale diagnostiek ook in aanmerking voor Preïmplantatie genetische diagnostiek(PGD.) Bij PGD wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van PHARC. Alleen embryo’s zonder de aanleg voor PHARC, komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgdnederland.nl.
Wilt u dit document printen dan kunt u hiervoor de printbutton bovenaan de pagina gebruiken
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Links
www.spierziekten.nl
(Nederlands vereniging voor spier-en zenuwziekten)
Referenties
- Two novel mutations in ABHD12: expansion of the mutation spectrum in PHARC and assessment of their functional effects. Chen DH, Naydenov A, Blankman JL, Mefford HC, Davis M, Sul Y, Barloon AS, Bonkowski E, Wolff J, Matsushita M, Smith C, Cravatt BF, Mackie K, Raskind WH, Stella N, Bird TD. Hum Mutat. 2013;34:1672-8.
- Mutations in ABHD12 cause the neurodegenerative disease PHARC: An inborn error of endocannabinoid metabolism. Fiskerstrand T, H'mida-Ben Brahim D, Johansson S, M'zahem A, Haukanes BI, Drouot N, Zimmermann J, Cole AJ, Vedeler C, Bredrup C, Assoum M, Tazir M, Klockgether T, Hamri A, Steen VM, Boman H, Bindoff LA, Koenig M, Knappskog PM. Am J Hum Genet. 2010;87:410-7
Laatst bijgewerkt: 4 juli 2018
Auteur: JH Schieving
