Wat is MERRF?
MERRF is een stofwisselingsziekte waarbij diverse organen in het lichaam (waaronder met name de hersenen en de spieren) problemen hebben met functioneren als gevolg van energietekort.
Hoe wordt MERRF ook wel genoemd?
MERRF is een afkorting van Myoclonus Epilepsie met Ragged Red Fibers. Myoclonus epilepsie is een vorm van epilepsie waarbij er kortdurend een schok in een deel van het lichaam plaats vindt. Ragged Red Fibers is de benaming voor de insluitsels die in de spieren van kinderen met MERRF worden gevonden.
Dyssynergia cerebellaris myoclonica
Vroeger bestond ook de diagnose dyssynergia cerebellaris myoclonica of het syndroom van Ramsay Hunt, de meeste mensen met deze diagnose blijken MERRF te hebben.
Hoe vaak komt MERRF voor bij kinderen?
MERRF is een zeldzame aandoening. Het komt ongeveer bij één op de 100.000 kinderen voor.
Bij wie komt MERRF voor?
De ziekte MERRF is al vanaf de geboorte aanwezig. De meeste kinderen krijgen hun eerste klachten rond de leeftijd van 6 jaar.
Zowel jongens als meisjes kunnen MERRF krijgen.
Wat is de oorzaak van MERRF?
Fout in erfelijk materiaal
MERRF wordt veroorzaakt door een fout in het erfelijk materiaal. Deze fout zit niet in het erfelijk materiaal van de chromosomen, maar op het erfelijk materiaal van de energiefabriekjes, de mitochondrieën, zelf. Er zijn verschillende fouten die het ziektbeeld van MERRF kunnen geven. De meeste voorkomende fout zit op een plaats in het erfelijk materiaal dat MTTK wordt genoemd, deze fout komt bij negen van de tien kinderen met MERRF voor.

Tekort aan eiwit
Door de fout in het erfelijk materiaal wordt een belangrijk eiwit in de mitochondrieën niet aangemaakt. Deze eiwitten spelen een belangrijke rol bij de energieaanmaak in de mitochondrieën. De eiwitten waar een tekort aan is, worden complex I of complex IV genoemd. Door het tekort aan een van deze eiwitten kunnen de mitochondrieën niet goed functioneren en onvoldoende energie leveren om de cel goed te laten functioneren. Als gevolg van het tekort aan energie kunnen de cellen afsterven.
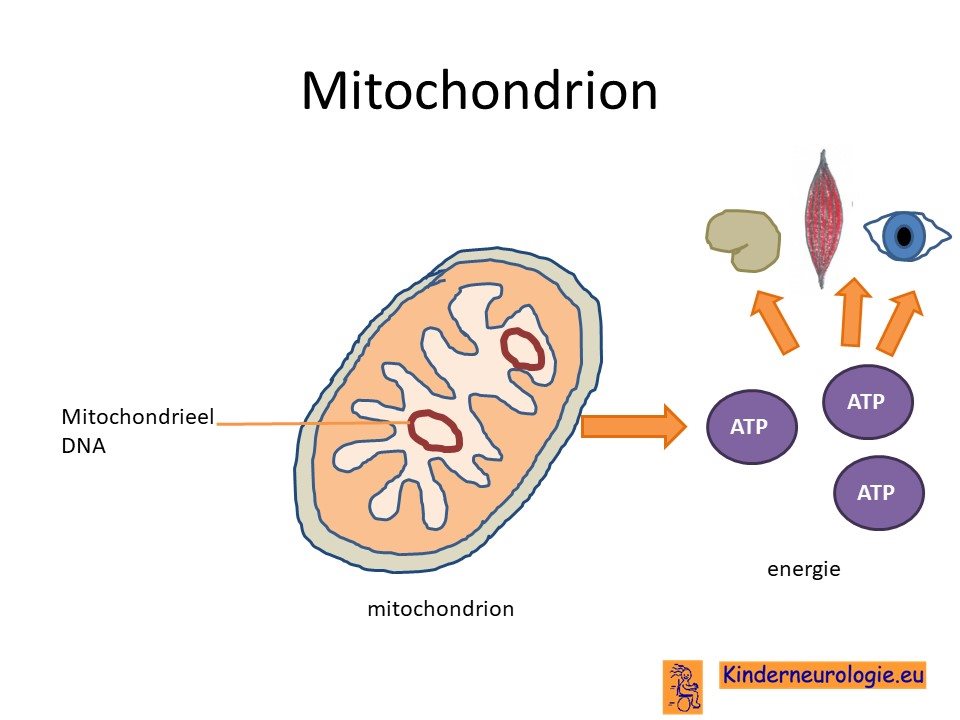
Mitochondrieën
Bij de meeste kinderen met MERRF bevatten niet alle mitochondrieën erfelijk materiaal met een fout. Een deel van de mitochondrieën bevat de fout, een ander deel niet. Hoe meer mitochondrieën de fout bevatten, hoe ernstiger het ziektebeeld zal verlopen.
Wat zijn de verschijnselen van MERRF?
Variatie
Het aantal symptomen en de mate van ernst kan van kind tot kind met een MERRF verschillen. Dit hangt samen met de hoeveelheid mitochondrieën die aangedaan zijn. Kinderen waarbij de ziekte al op jonge leeftijd klachten geeft, hebben vaak meer en ernstiger klachten dan bij kinderen waarbij de ziekte pas op latere leeftijd klachten geeft.
Normale ontwikkeling
De meeste kinderen met een MERRF worden normaal geboren en ontwikkelen zich in de eerste levensjaren volkomen normaal. Zij gaan net als andere kinderen lachen en brabbelen, leren rollen, zitten, staan en lopen.
Kleine lengte
Wel zijn de meeste kinderen met MERRF kleiner van lengte dan het gemiddelde kind. Dit is ook al het geval voordat de eerste klachten ontstaan.
Epilepsie
Een van de eerste verschijnselen van MERRF is het voorkomen van epilepsie aanvallen. Kenmerkend voor MERRF is het voorkomen van zogenaamde myocloniëen, een kortdurende schok of een reeks schokken in een deel van het lichaam. Daarnaast komen ook grote aanvallen met schokken van beide armen en benen waarbij het kind buiten bewustzijn is. Deze grote aanvallen worden gegeneraliseerde tonisch clonische aanvallen genoemd.
Problemen met het evenwicht
Veel kinderen met MERRF krijgen in toenemende mate problemen met het bewaren van hun evenwicht. Ze lopen wankel, vallen gemakkelijk en hebben moeite om gericht iets te pakken. De armen kunnen gaan trillen.
Slechthorendheid
Een groot deel van de kinderen met MERRF heeft problemen met horen en is slechthorend. De slechthorendheid neemt geleidelijk aan toe. Kinderen kunnen helemaal doof worden.
Slechtziendheid
Ook zijn er vaak problemen met zien omdat de oogzenuw geleidelijk aan steeds dunner wordt. Deze problemen verergeren ook geleidelijk en kunnen leiden tot blindheid. Bij een deel van de kinderen ontstaan ook problemen aan het netvlies. Dit geeft in het begin vaak problemen met zien in het donker. In een later stadium geeft dit ook problemen met het zien overdag.
Bij sommige kinderen met MERRF kunnen de ogen niet meer goed in alle richtingen bewegen. Kinderen krijgen hierdoor last van dubbelzien.
Sneller moe
Kinderen met MERRF merken dat zij sneller moe zijn na enige tijd inspannen. Ze kunnen minder ver lopen en minder lang spelen als andere kinderen.
Spierzwakte
Bij kinderen met MERRF zijn de spieren sneller vermoeid en minder sterk. Dit valt het eerst op bij de spieren van de schouders en bij de spieren van het bekken. Kinderen met MERRF kunnen waggelend lopen en hebben moeite om iets boven hun hoofd te doen. De oogleden van kinderen met MERRF kunnen gaan hangen wanneer ze moe zijn. Dan kunnen er ook problemen met het bewegen van de ogen zijn waardoor de kinderen last hebben van dubbelzien. Ook kunnen er problemen ontstaan door het minder goed functioneren van de hartspier.
Achteruitgang van de ontwikkeling
Bij kinderen met MERRF zal het leren steeds moeilijker gaan. Kinderen krijgen problemen met onthouden en hebben moeite hun aandacht en concentratie te bewaren. Ook kunnen kinderen dingen verleren die zij voorheen al wel beheersten.
Spasticiteit
Een aantal kinderen met MERRF zal in toenemende mate spastisch worden aan de armen en benen. De armen en benen voelen stijf aan en kunnen niet meer goed bewogen worden.
Problemen met de zenuwen
Bij drie op de vijf kinderen met MELAS functioneren ook de zenuwen die de signalen van de hersenen aan de spieren doorgeven niet goed.
Suikerziekte
Een deel van de kinderen met MERRF ontwikkelt suikerziekte.
Vetbulten
Bij kinderen met MERRF ontstaan gemakkelijk meerdere vetbulten (lipomen) op verschillende plaatsen van het lichaam. Deze worden vooral gezien in de nek. Dit wordt ook wel Madelung syndroom genoemd.
MELAS/ Keanes Sayres-syndroom
Een deel van de kinderen met MERRF vertoont ook kenmerken die passen bij het MELAS syndroom of bij het Keanes-Sayres syndroom.
Hoe wordt de diagnose MERRF gesteld?
Verhaal en onderzoek
Op grond van het verhaal en de bevindingen bij onderzoek kan vermoed worden dat er sprake is van MERRF. Aanvullend onderzoek is nodig om deze diagnose te bevestigen.
Bloedonderzoek
Door middel van bloedonderzoek kunnen een aantal afwijkingen in het bloed gevonden worden die wijzen op het voorkomen van een stofwisselingsziekte van de mitochondrieën. Zo is het stofje lactaat (melkzuur) verhoogd in de het bloed waardoor de zuurgraad van het bloed toeneemt. Dit verschijnsel wordt lactaat acidose genoemd.
MRI scan
Op een MRI scan van de hersenen wordt vaak het beeld gezien waarbij de hersenen geleidelijk kleiner worden. Ook ziet de hersenschors er anders uit. Op een CT-scan van de hersenen is te zien dat er kalk neerslaat in een deel van de hersenen.
Liquoronderzoek
Door middel van een ruggenprik kan vocht verkregen worden dat normaal rondom de hersenen en het ruggenmerg stroomt. In dit vocht bevindt zich ook een te grote hoeveelheid van het stofje lactaat. Ook is het eiwitgehalte licht verhoogd.
Spierbiopt
Ook in een spierbiopt kunnen afwijkingen aangetoond worden die passen bij het niet goed functioneren van de mitochondrieën. In de spieren zelf worden vaak insluitsels gevonden die ragged red fibers worden genoemd.
EEG
Op een hersenfilmpje (EEG) kunnen bij kinderen met MERRF epileptiforme afwijkingen gezien worden. Ook is het achtergrondpatroon van de hersenen vaak trager dan bij kinderen zonder MERRF.
ECG
Op een hartfilmpje (ECG) kunnen aanwijzingen gevonden worden voor hartritmestoornissen.
Genetisch onderzoek
Bij een groot deel van de kinderen met MERRF is het mogelijk om de fout in het erfelijke materiaal van de mitochondrieën aan te tonen.

Hoe wordt MERRF behandeld?
Geen genezing
Er bestaan geen behandeling die MERRF kan genezen. De behandeling is er op gericht om zo min mogelijk last te hebben van de gevolgen van MERRF en zo goed mogelijk om te kunnen gaan met de beperkingen die las gevolg van MERRF ontstaan.
Medicijnen
Hoewel niet overtuigend aangetoond dat het daadwerkelijk helpt, krijgen veel kinderen vitaminepreparaten voorgeschreven die de functie van de mitochondrieën ondersteunen. Veel gebruikte vitaminepreparaten zijn co-enzym Q10, levocarnitine of idebedone.
Behandeling epilepsie
Vaak worden ook medicijnen voorgeschreven die epileptische aanvallen kunnen voorkomen.Bij kinderen met MERRF is men voorzichtig met het medicijn valproaat (depakine®), liever wordt gekozen voor andere medicijnen, bijvoorbeeld levetiracetam (Keppra®).Als toch voor valproaat wordt gekozen, dan wordt dit gecombineerd met de vitamine levocarnitine.
Behandeling suikerziekte
Kinderen met suikerziekte worden behandeld met suikerverlagende medicijnen, vaak zal ook een behandeling met insuline nodig zijn.
Goede voedingstoestand
Het is voor kinderen met MERRF van groot belang om in een goede voedingstoestand te blijven. Daarom is regelmatig eten erg belangrijk. Een diëtiste kan extra adviezen geven om een goede voedingstoestand te behouden. Wanneer kinderen met MERRF suikerziekte krijgen wordt dat vaak in eerste instantie ook behandeld met een dieet.
Fysiotherapie, Ergotherapie, Revalidatiearts
Een fysiotherapeut kan helpen om de ontwikkeling zo veel mogelijk te stimuleren. Daarnaast kan de fysiotherapeut helpen om de spieren van kinderen met MERRF in een zo goed mogelijke conditie te houden.
De ergotherapeut en/of revalidatiearts kunnen behulpzaam zijn bij hulpmiddelen thuis die de verzorging van een kind met MERRF makkelijker maken.
Logopedie
Een logopedist kan helpen bij het stimuleren van de taalontwikkeling en adviezen geven bij drinkproblemen.
KNO-arts
De KNO-arts beoordeelt kinderen met MERRF regelmatig op het voorkomen van gehoorsverlies. Sommige kinderen met ernstig gehoorsverlies komen in aanmerking voor een cochleaire implantatie om weer enige gehoorsfunctie te hebben.
Oogarts
De oogarts zal bij kinderen met MERRF regelmatig de ogen controleren. Wanneer er problemen ontstaan met zien, kan de oogarts adviezen geven hoe hier mee om te gaan.
Wanneer kinderen met MERRF veel last hebben van hangende oogleden, kan dit probleem soms verminderd worden door middel van een operatie.
Kindercardioloog
De kindercardioloog zal met regelmaat beoordelen of er sprake is van problemen met de hartsspier of met het hartritme.
Begeleiding
Begeleiding en ondersteuning van ouders van een kind met MERFF is heel belangrijk. Een maatschappelijk werkende of een psycholoog kan begeleiding geven bij het verwerken van de diagnose en om de ziekte een plaats te geven in het leven.
Via de patiëntenvereniging van de Nederlandse vereniging van stofwisselingsziekten kunnen ouders in contact komen met andere ouders met dezelfde aandoening. Ook via het forum van deze site kunt u een oproepje plaatsen om in contact te komen met ouders met dezelfde aandoening of met andere aandoeningen die vergelijkbare problemen geven.
Wat betekent MERRF voor de toekomst?
Geleidelijke achteruitgang
Jongeren met MERRF krijgen geleidelijk aan steeds meer problemen met lopen, met bewegen, met praten, met zien en met horen. Ook komen er in toenemende mate problemen met leren en onthouden.
Levensverwachting
De levensverwachting van kinderen met MERRF is verkort. Kinderen komen vaak te overlijden als gevolg van complicaties zoals bijvoorbeeld een longontsteking.
Ook overlijden als gevolg van hartproblemen komt voor.
Hebben broertjes en zusjes ook een vergrote kans om MERRF te krijgen?
Erfelijke aandoening
MERRF is een erfelijke aandoening. De fout op het erfelijk materiaal bij MERRF ligt in de mitochondrieën. Alle kinderen krijgen alleen de mitochondrieën van hun moeder, er komen geen mitochondrieën van de vader. Wanneer de moeder draagster is van de fout in het erfelijke materiaal kunnen al haar kinderen deze fout overerven. Meestal zijn niet alle mitochondrieën aangedaan. De mitochondrieën worden willekeurig verdeeld over de verschillende eicellen. De kans dat broertjes en zusjes daarom ook MERRF zullen krijgen kan enorm variëren van bijna 0 tot bijna 100%.
Een klinisch geneticus kan hier meer informatie overgeven.
Prenatale diagnostiek
Het is mogelijk om prenatale diagnostiek naar MERRF te verrichten. Het valt echter niet goed te voorspellen wat de ernst van het ziektebeeld zal zijn. Dit hangt namelijk af van het aantal aangedane mitochondrieën in verhouding tot het aantal niet aangedane mitochondrieën. Deze verhouding is vaak anders in het vruchtwater of in de placenta dan in het kind zelf.
Wilt u dit document printen dan kunt u hiervoor de printbutton bovenaan de pagina gebruiken
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links
www.spierziekten.nl
(Nederlandse vereniging voor mensen met een spierziekte)
www.stowisselingsziekten.nl
(Nederlandse vereniging van mensen met een stofwisselingsziekte)
Referenties
- Shahwan A, Farrell M, Delanty N. Progressive myoclonic epilepsies: a review of genetic and therapeutic aspects. Lancet Neurol. 2005;4:239-48.
- DiMauro S, Hirano M, Kaufmann P, Tanji K, Sano M, Shungu DC, Bonilla E, DeVivo DC. Clinical features and genetics of myoclonic epilepsy with ragged red fibers. Adv Neurol. 2002; 89: 217-29.
Laatst bijgewerkt: 15 december 2018, voorheen: 6 februari 2008
Auteur: JH Schieving
