Wat is een opticusglioom?
Een opticusglioom is een langzaam groeiende tumor die uitgaat van een oogzenuw.
Hoe wordt een opticusglioom ook wel genoemd?
De oogzenuw wordt in het Latijn de nervus opticus genoemd, vandaar het woorddeel opticus. Glioom is de naam voor een speciaal soort tumor die ontstaat uit steuncellen (gliacellen) in het zenuwstelsel.
Chiasmaglioom
Een opticusglioom die ontstaat op het kruispunt waarbij de oogzenuw van het linker en rechter oog elkaar ontmoeten wordt ook wel chiasmaglioom genoemd. Chiasma is de andere naam voor kruispunt. De oogzenuw achter dit kruispunt wordt de tractus opticus genoemd. Deze zenuw geeft het signaal weer door aan een andere zenuwbundel die de radiatia optica wordt genoemd.
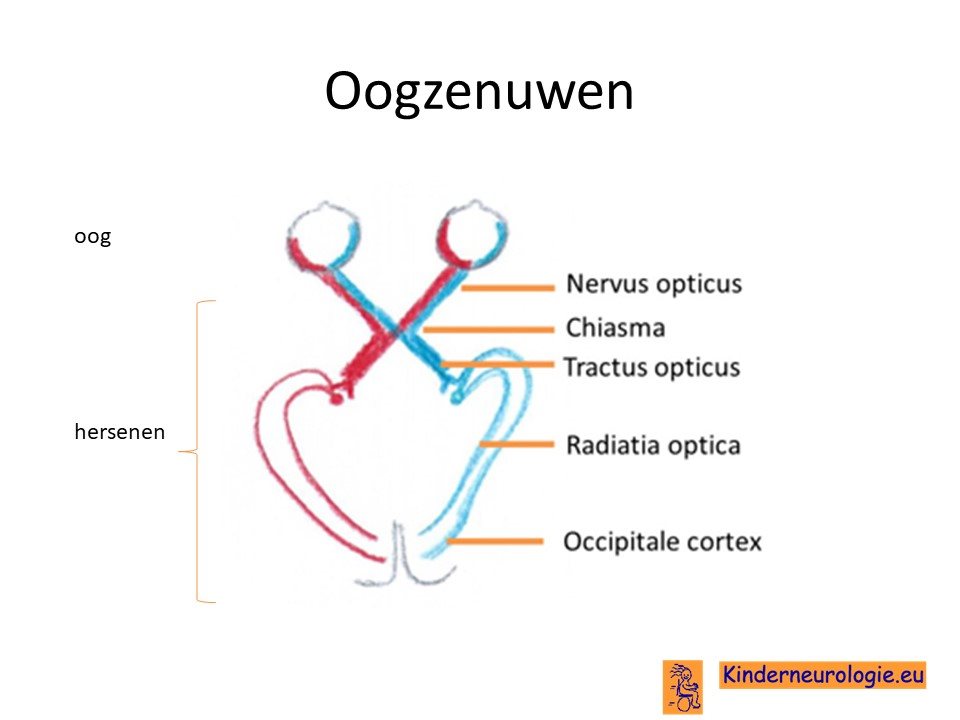
Optical pathway glioma
De Engelse term voor een opticus glioom is optic pathway glioma. Dit wordt ook wel afgekort met de letters OPG. Deze term wordt tegenwoordig steeds vaker gebruikt. De tumor kan namelijk in alle bovengenoemde oogzenuwen voorkomen en niet alleen maar in de nervus opticus die direct achter het oog ligt.
WHO-indeling
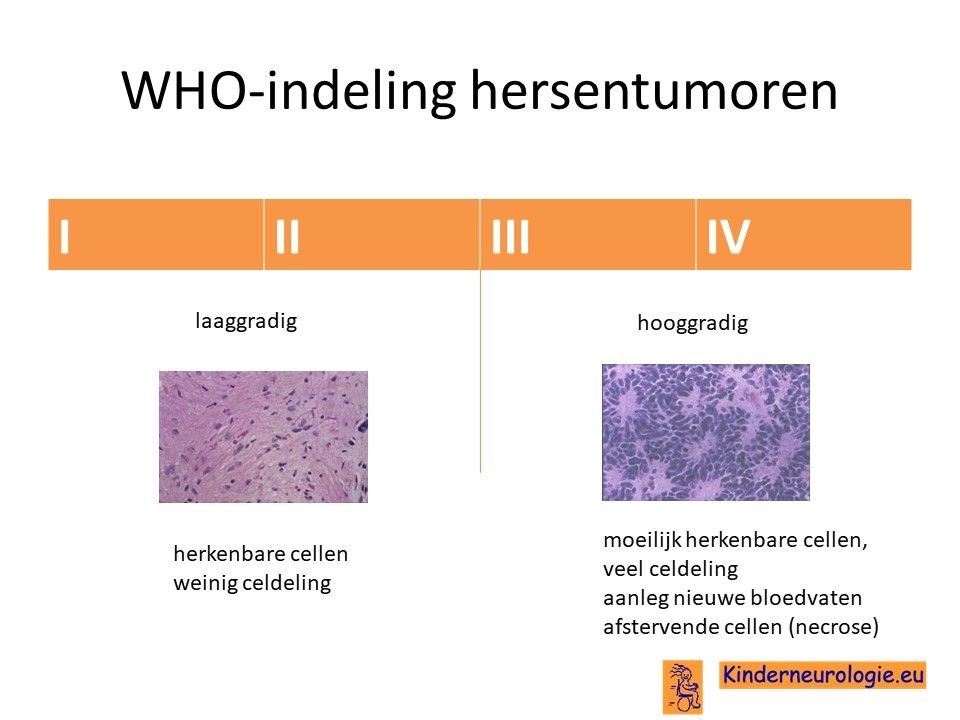
De Wereld Gezondheidsorganisatie (WHO) heeft een onderverdeling gemaakt tussen verschillende hersentumoren. Er bestaan vier verschillende groepen, groep I tot en met groep IV. Groep I bevat tumoren die zich relatief goedaardig gedragen, groep IV bevat tumoren die zich erg kwaadaardig gedragen. Groep II en III zitten daar tussen in. Hoe hoger het nummer, hoe meer kwaadaardig de tumor zich gedraagt.
Kwaadaardige tumoren groeien harder dan goedaardige tumoren die soms bijna niet groeien. Kwaadaardige tumoren zorgen ook gemakkelijker voor uitzaaiingen, tumorklompjes die op een andere plaats in de hersenen of in het ruggenmerg gaan groeien.
Het opticusglioom valt onder de groep I of groep II tumoren.
Hoe vaak komt een opticusglioom voor?
Een opticusglioom is een zeldzaam voorkomende aandoening. Van alle kinderen met een hersentumor heeft één op de vijftig kinderen een opticusglioom.
Van alle kinderen met neurofibromatose type 1 krijgt één op de vijf kinderen een opticusglioom.

Bij wie komt een opticusglioom voor?
Een opticusglioom komt vooral voor op de kinderleeftijd. Bij drie op de vier mensen ontstaat het opticusglioom voor de leeftijd van tien jaar. Een bepaald type opticusglioom kan ook op volwassen leeftijd voorkomen.
Het opticusglioom kan zowel bij jongens als bij meisjes voorkomen, iets vaker bij meisjes dan bij jongens.
Een opticusglioom wordt vaker gezien bij kinderen die neurofibromatose type 1 hebben.
Wat is de oorzaak van een opticusglioom?
Niet goed bekend
De oorzaak van een opticusglioom is niet bekend.
Gliacellen
Een opticusglioom ontstaat uit steunzenuwcellen die deel uitmaken van de oogzenuw. Deze cellen worden gliacellen genoemd. Kinderen zijn in de groei, het is normaal dat cellen toenemen in aantal en/of groter worden. In het lichaam zit ook een rem op deze groei. Bij kinderen met een opticusglioom is de rem op deze groei kapot gegaan.
Neurofibromatose type 1
Een opticusglioom wordt vaker gezien bij kinderen die neurofibromatose type 1 hebben, vaak komt het opticusglioom dan aan beide ogen voor. Ongeveer een op de drie tot tien kinderen met een opticusglioom blijkt neurofibromatose type I te hebben.
Druk op omliggende structuren
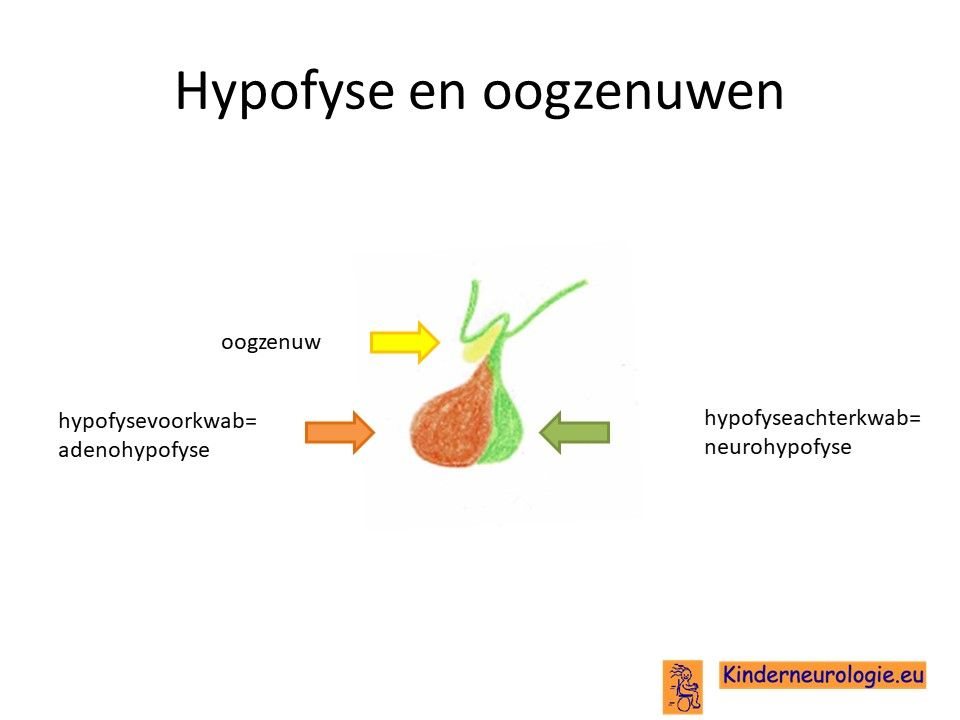
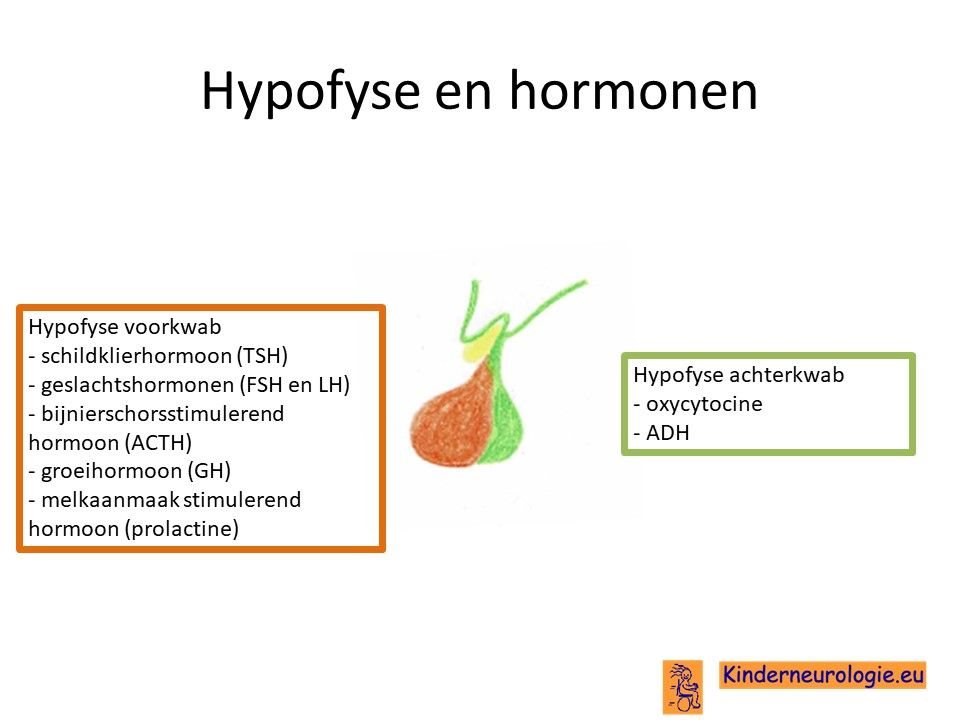
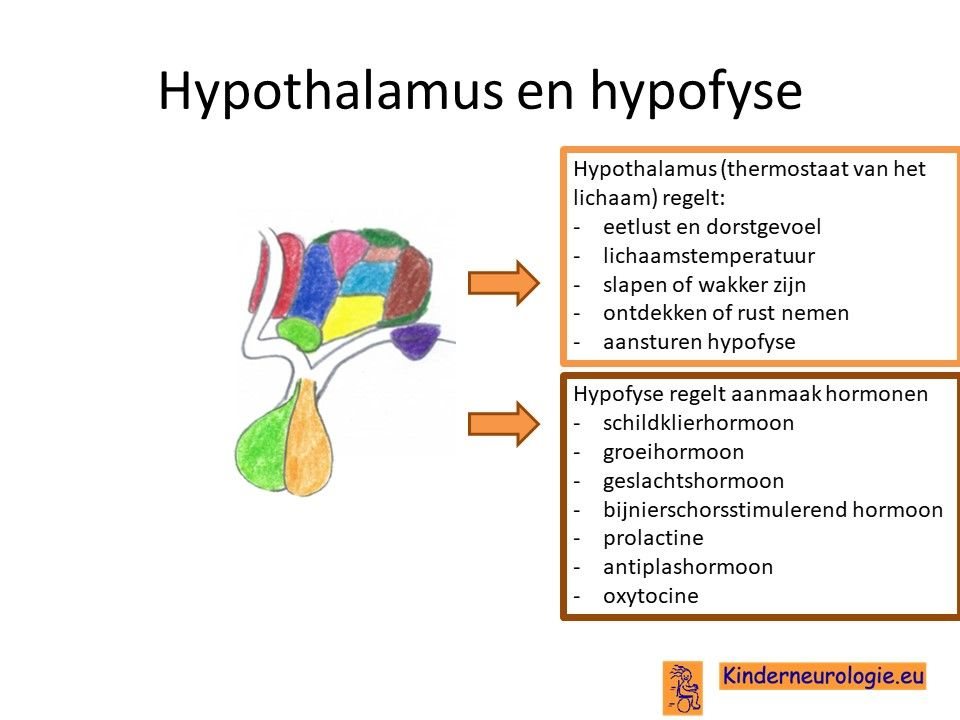
Groei van het opticusglioom kan zorgen voor druk op omliggende structuren, zoals de hypofyse die onder de oogzenuw ligt of de hypothalamus die boven de oogzenuw ligt. De hypofyse en de hypothalamus zijn onderdelen van de hersenen die belangrijk zijn voor de aanmaak van hormonen. De hypothalamus regelt daarnaast allerlei lichaamsfuncties en is te vergelijke met de thermostaat van het lichaam. Soms wordt de derde hersenholte dichtgedrukt waardoor een waterhoofd ontstaat.
Uitzaaiingen
Een opticusglioom veroorzaakt meestal geen uitzaaiingen. Heel zelden komen uitzaaiingen voor de vliezen die rondom de hersenenen en het ruggenmerg liggen.
Wat zijn de symptomen van een opticusglioom?
Geen klachten
Een opticusglioom hoeft geen klachten te geven. Kinderen kunnen een opticusglioom hebben zonder dat zij hier last van hebben.
Geleidelijk ontstaan van klachten
Wanneer het opticusglioom nog klein is, zal het geen klachten veroorzaken. Een opticusglioom groeit heel langzaam. Wanneer het opticusglioom groter wordt, neemt het steeds meer ruimte en zal het hersenenstructuren in de omgeving aan de kant duwen. De hersenen die aan de kant gedrukt worden kunnen niet meer goed functioneren en daardoor ontstaan klachten. Belangrijke structuren in de hersenen in de buurt van de oogzenuw zijn de hypofyse en de hypothalamus, twee belangrijke hormoonklieren.
Naar voren komen van het oog
Een van de meestvoorkomende klachten van een opticusglioom is het geleidelijk aan naar voren komen van het oog aan de kant van de tumor. Meestal geeft dit geen pijnklachten en valt het pas op als het aangedane oog duidelijk verder naar voren staat als het niet aangedane oog. Het naar voren komen van het oog wordt een proptosis genoemd.
Problemen met zien
Een opticusglioom ontstaat uit een oogzenuw en kan de functie van de oogzenuw geen belemmeren. Dit kan problemen met zien geven. Vaak ontstaan deze klachten pas als de tumor al behoorlijk groot is. Afhankelijk van de plaats van de tumor kunnen de problemen met een of twee ogen zijn. Kinderen kunnen wazig gaan zien, ook worden kleuren (vooral de kleur rood) niet meer goed waargenomen. Bij kinderen die erg slecht zien kunnen de ogen ook schokkende bewegingen gaan maken, dit wordt nystagmus genoemd. Op den duur kunnen kinderen blind worden als gevolg van het opticusglioom.
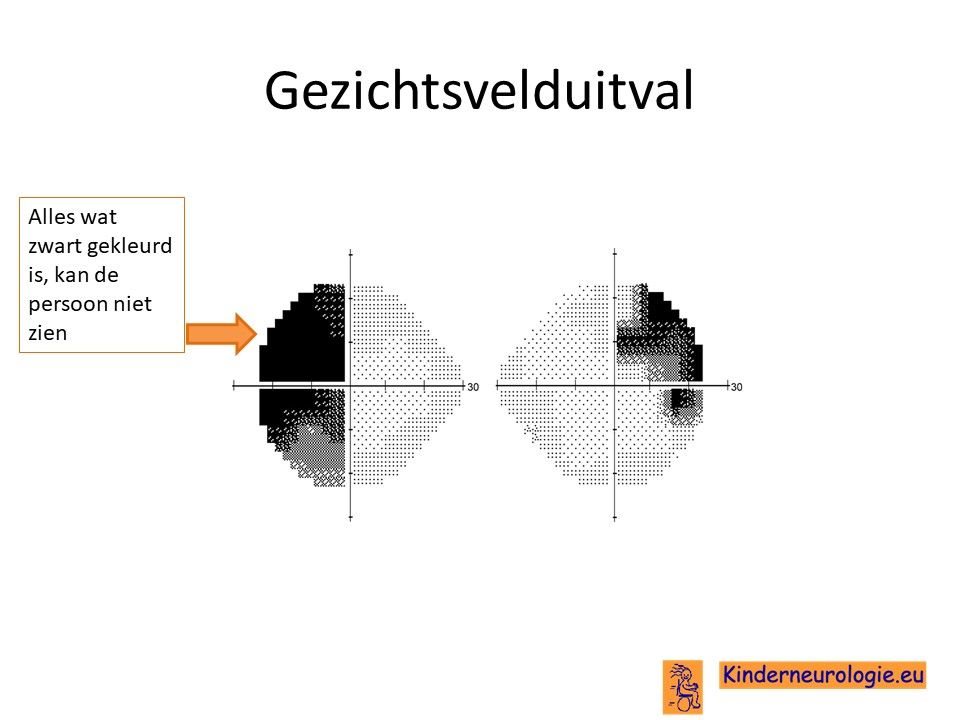
Ook kunnen kinderen vaak de beelden die zich aan de zijkant bevinden niet meer goed zien en moeten ze het hoofd draaien om te kijken wat er rechts en links van hem bevindt.
Hormoonveranderingen
Wanneer het opticusglioom op een van de hormoonklieren in de hersenen drukt: de hypofyse, kan deze klieren minder goed hun hormonen maken en afgeven aan het lichaam. Door tekort aan hormonen ontstaan allerlei klachten. De meestvoorkomende afwijkingen zijn het vervroegd optreden van de puberteit en een tekort aan groeihormoon waardoor het kind onvoldoende groeit. Er zijn ook kinderen die als gevolg van het hebben van een opticusglioom juist te hard groeien doordat ze te veel groeihormoon aanmaken. Daarnaast komt een tekort aan anti-plashormoon (ADH) regelmatig voor, waardoor een kind veel plast, veel dorst heeft en daardoor vele liters vocht per dag drinkt. Ook komt een tekort aan schildklierhormoon regelmatig voor. Kinderen met een tekort aan schildklierhormoon zijn vaak traag, kouwelijk en hebben last van verstopping.
Hypothalamus
Wanneer een groeiend opticusglioom op de hypothalamus drukt, kan de hypothalamus minder goed functioneren. Hierdoor ontstaan klachten als toegenomen eetlust en een veranderd slaappatroon. Dit wordt diencefaal syndroom genoemd. Dit wordt bij een op de acht kinderen met een opticusglioom gezien.
Hydrocefalus
Wanneer een opticusglioom erg groot wordt kan het druk gaan geven op een van de vochtholtes in de hersenen. Hierdoor kan het vocht in deze holtes niet meer normaal stromen in de holtes en hoopt zich te veel vocht. Zo ontstaat een waterhoofd, ook wel hydrocefalus genoemd. Dit extra vocht neemt ruimte in in de schedel, waardoor de druk de schedel omhoog gaat. Hierdoor krijgt een kind hoofdpijn klachten eventueel in combinatie met misselijkheid en braken.
Hoe wordt de diagnose opticusglioom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van het kind en de ouders en het onderzoek bij het kind, kan de kinderneuroloog vermoeden dat er sprake is van een hersentumor in de buurt van de oogzenuw.
Scan
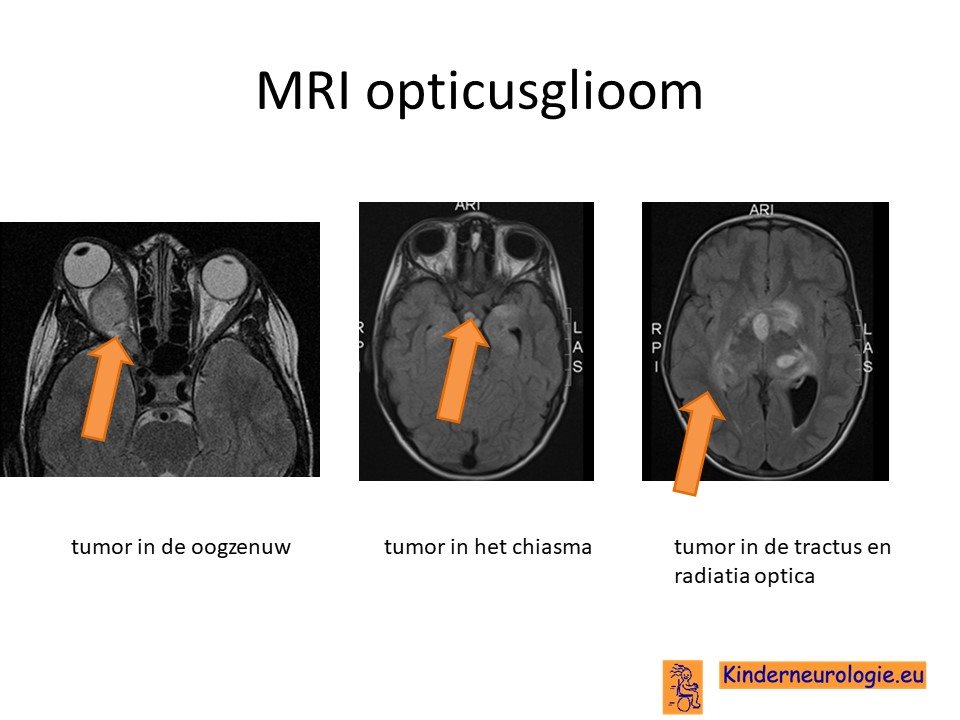
Wanneer op grond van het verhaal en het onderzoek van een kind gedacht wordt aan een hersentumor zal zo snel mogelijk een scan van het hoofd gemaakt worden. Vaak is dit een CT-scan omdat die sneller en gemakkelijker te maken is, maar later zal vaak als nog een gedetailleerde MRI scan gemaakt moeten worden. Op de MRI scan is dan een tumor te zien die uitgaat van een van de oogzenuwen. Op de MRI kan ook gezien worden hoever de tumor zich heeft uitgebreid.
Als gevolg van een opticusglioom kan de circulatie van het hersenvocht verstoord raken waardoor een waterhoofd kan ontstaan. Dit is ook zichtbaar op een CT of MRI scan.
Bloedonderzoek
Bij het opticusglioom komen vaak problemen voor met de hormonen die door de hypofyse en de hypothalamus worden aangemaakt. Door middel van bloedonderzoek kan gecontroleerd worden of er een tekort is aan bepaalde hormonen.
Oogarts
Een opticusglioom geeft vaak problemen met zien. Daarom zal vaak aan de oogarts gevraagd worden om goed vast te leggen wat een kind nog kan zien en hoe groot zijn gezichtsveld is.
Kinderen met neurofibromatose hebben een sterk vergrote kans om een opticusglioom te krijgen, daarom zullen kinderen met neurofibromatose ook zonder klachten jaarlijks door de oogarts gezien worden om te kijken of er sprake is van een zich ontwikkelend opticusglioom.

Weefsel
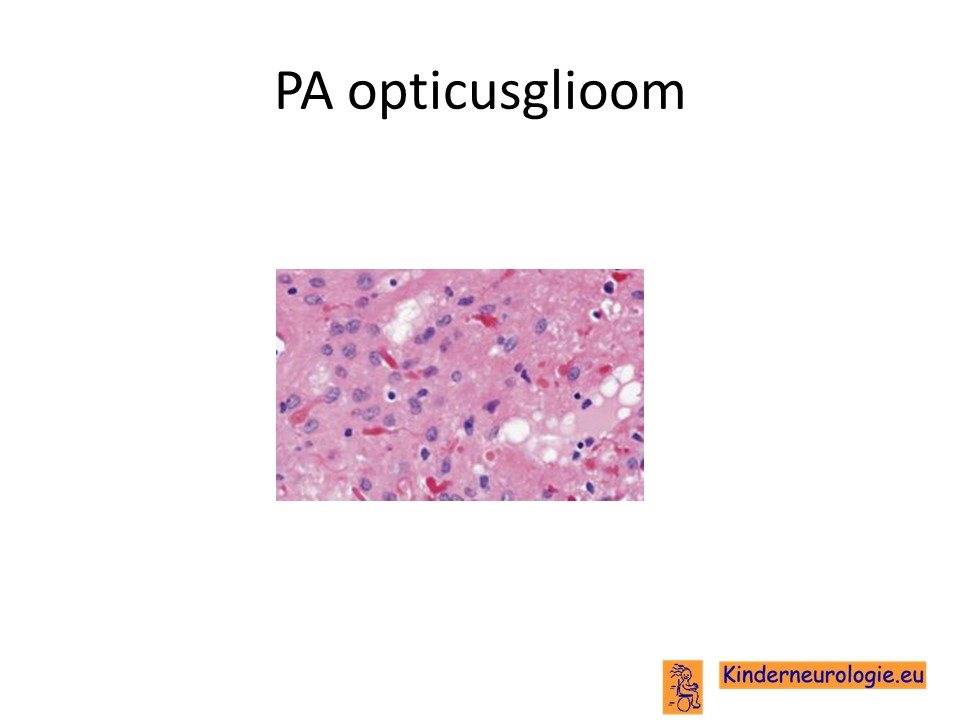
Op grond van de afwijkingen op de MRI scan kan vrij zeker vermoed worden dat het om een opticusglioom gaat, maar de diagnose kan pas met zekerheid gesteld worden door onderzoek van het tumorweefsel. Bij twijfel over de diagnose opticusglioom zal geprobeerd worden tumorweefsel te verkrijgen. Dit gebeurt door middel van een operatie door de neurochirurg. Dit tumorweefsel wordt door de patholoog onder de microscoop bekeken. Voor dit onderzoek zijn verschillende kleuringen nodig zodat de uitslag meestal pas na een paar dagen komt. Wanneer op grond van de scan al met grote zekerheid wordt vermoed dat het om een opticusglioom gaat zal het verkrijgen van weefsel voor de definitieve diagnose meestal gelijk gecombineerd worden met het zo veel mogelijk verwijderen van het opticusglioom.
Neurofibromatose
Omdat een deel van de kinderen met een opticusglioom de ziekte neurofibromatose type I heeft, zullen kinderen met een opticusglioom goed onderzocht moeten worden op tekenen van neurofibromatose. Hierbij wordt met name gelet op het voorkomen van bruine vlekjes op de huid: cafe-au-lait vlekken en het voorkomen van sproetjes in de oksels. Ook de oogarts kan bij kinderen met neurofibromatose typische afwijkingen aan het regenboogvlies zien die wijzen op deze diagnose. Tegenwoordig kan bij een groot deel van de kinderen met neurofibromatose de diagnose bevestigd worden met DNA-onderzoek uit een buisje bloed.
Hoe wordt een opticusglioom behandeld?
Multidisciplinair team
In een multidisciplinair team waar alle behandelaars betrokken bij een kind met een hersentumor in zitten, wordt besproken voor welke behandeling of combinatie van behandelingen gekozen gaat worden bij een kind met een opticusglioom. In het multidisciplinaire team zitten een kinderneuroloog, een neurochirurg, een kinderoncoloog (kankerspecialist), een radiotherapeut (bestralingsspecialist), een oogarts, een kinderartsendocrinoloog, een patholoog, een psycholoog en een maatschappelijk werkende en zo nodig nog meer specialisten indien dit nodig is.
Afwachtend beleid
Bij kinderen met neurofibromatose gedraagt een opticusglioom zich anders dan bij kinderen met een opticusglioom die geen neurofibromatose hebben. Bij kinderen met een opticusglioom kan de tumor lange tijd niet groeien of zelfs ook weer kleiner worden. Daarom worden kinderen met neurofibromatose met een opticusglioom pas behandeld als zij klachten hebben van het opticusglioom. Indien zij geen klachten hebben worden zij zowel door de oogarts als met behulp van MRI-scans regelmatig gecontroleerd om te kijken hoe het opticusglioom zich gedraagt. Wanneer het opticusglioom groeit en er klachten van het opticusglioom ontstaat, zal er voor gekozen worden om een behandeling te starten.
Behandelmogelijkheden
Er bestaan verschillende behandelmogelijkheden voor het opticusglioom, namelijk een operatie, bestraling of chemotherapie. Combinaties van deze behandelingen zijn ook mogelijk. In het multidisciplinaire team zal afhankelijk van de grootte en de plaats van de tumor, de uitgebreidheid van de tumor en de mate waarin het kind nog kan zien besloten worden welke behandeling voor een kind de beste behandeling is.
Chemotherapie
De voorkeursbehandeling voor een opticusglioom is chemotherapie. De meest voorkomende chemotherapie is een combinatie van de medicijnen carboplatin en vincristine. Soms wordt hier het medicijn etoposide aan toegvoegd. Meestal is de duur van de behandeling ruim een jaar.
Wanneer deze vorm van chemotherapie onvoldoende effect heeft, zijn ook andere vormen van chemotherapie mogelijk zoals bevacuzimab of MAPK-remmers.

Bestraling
Een andere behandeloptie is bestraling. Hierbij krijgt het kind gedurende een aantal dagen per week gedurende enkele weken stralen toegediend via een bestralingsapparaat. De frequentie van bestraling en de hoeveelheid bestraling die nodig is wordt bepaalde door de bestralingsarts of radiotherapeut. Bij kinderen met neurofibromatose zal men terughoudend zijn met het geven van bestraling omdat deze kinderen gevoeliger zijn om als gevolg van bestraling andere hersentumoren te ontwikkelen of afwijkingen van de bloedvaten te krijgen (moya moya syndroom). Ook bij kinderen onder de vier jaar tot acht jaar wordt liever geen bestraling gegeven omdat het bij hen erg negatieve gevolgen voor de ontwikkeling heeft.
Operatie
Een derde behandelmogelijkheid is een operatie waarbij de tumor wordt weggehaald. Tegenwoordig wordt niet snel meer gekozen voor een operatie, omdat het verwijderen van het oog kan zorgen voor veranderingen in de vorm van het gezicht.
Regelmatig controles
Na afloop van de behandeling zal een kind wat een opticusglioom heeft gehad regelmatig gecontroleerd worden door de kinderneuroloog, kinderoncoloog en de oogarts.
Deze doen regelmatig een neurologisch en lichamelijk onderzoek om te kijken of er aanwijzingen zijn dat het opticusglioom weer gaat groeien of om bijwerkingen van de behandeling op het spoor te komen. Bij aanwijzingen voor terugkeer of groei van het opticusglioom zal een MRI scan van het hoofd gemaakt worden.
Controle scans
Door middel van scans eerst om het paar maanden, later jaarlijks zal gekeken worden of de tumor weg blijft of eventueel toch weer gaat groeien zodat een aanvullende behandeling nodig is. Bij groei van de tumor zijn verschillende behandelingen mogelijk: een nieuwe operatie, bestraling of chemotherapie.
Hormoonvervangende medicijnen
Door het opticusglioom kunnen de hypofyse en hypothalamus onder druk komen te staan waardoor zij niet meer de hormonen kunnen maken die nodig zijn voor het goed functioneren van het lichaam. Vaak is dit ook na de operatie nog blijvend.
Via medicijnen met hormonen zal geprobeerd worden het tekort aan hormonen zo goed mogelijk op te vangen.
Begeleiding
Hoewel het hier het laatste kopje is, is het een heel belangrijk onderdeel van de behandeling. Het is heel ingrijpend om te horen dat een kind een hersentumor heeft. Er volgt een periode van onzekerheid, spanning en mogelijk ook zware behandelingen. Dit heeft vaak een grote weerslag op het kind met de hersentumor maar ook voor de ouders, eventuele broertjes en zusjes en andere familieleden. Het is heel belangrijk voor alle betrokkenen om hun verhaal kwijt te kunnen en steun te krijgen. Naast steun door mensen uit de omgeving is ook begeleiding door maatschappelijk werk, psycholoog of oncologieverpleegkundige van belang. Zij weten wat behandelingen inhouden en wat de gevolgen hiervan zijn. Daarom maken zij standaard uit van het behandelingsteam.

Via het kopje contact met andere ouders van dit forum kunt u ook een oproepje plaatsen om in contact te komen met andere ouders van een kind wat ook een opticusglioom heeft (gehad).
Wat betekent een opticusglioom voor de toekomst?
Genezen
Met behulp van behandeling of spontaan zonder behandeling genezen de meeste kinderen van een opticusglioom.
Levensverwachting
Het is lastig om hier een algemene prognose te geven van een opticusglioom. Die is namelijk voor elk kind verschillend en hangt af van de leeftijd van het kind, de grootte van de resttumor na operatie, de plaats van het opticusglioom, de bevindingen bij het onderzoek van de patholoog en de reactie op behandeling en het eventueel terug keren van de tumor na behandeling. Bij kinderen met neurofibromatose gedraagt de tumor zich milder dan bij kinderen zonder neurofibromatose.
Wanneer naar een grote groep kinderen gekeken wordt, zijn meer dan negen van de tien kinderen 5 jaar na de ontdekking van het opticusglioom nog in leven.
Terugkeer van de tumor
Na het doormaken en de behandeling van een opticusglioom zullen kinderen onder regelmatige controle blijven bestaan om te kijken of er het opticusglioom terugkomt.
Bij jongere kinderen gebeurt dit vaker dan bij oudere kinderen. Wanneer de tumor terugkomt, bestaan er nog diverse behandelmogelijkheden.
Restverschijnselen
Ook wanneer een kind genezen is van een opticusglioom kunnen er wel blijvende gevolgen voor de rest van het leven als gevolg van de tumor en de behandeling. Dit hangt vooral af van het soort behandeling, dat nodig was, bij chemotherapie en radiotherapie zijn er meer restverschijnselen dan bij alleen een operatie.
Problemen met leren
Als gevolg van de operatie en de eventuele bestraling op de hersenen hebben kinderen na de behandeling meer moeite met leren dan zij voor de behandeling hadden. Soms is het nodig om van het reguliere onderwijs naar het speciaal onderwijs te gaan. Aandacht-, concentratie- en geheugenstoornissen komen vaak voor na behandeling van een hersentumor. Een deel van de problemen verdwijnt in de eerste twee jaren na de behandeling, een ander deel zal blijvend zijn voor de rest van het leven. Ook gedragsproblemen komen vaker voor na behandeling van een opticusglioom.
Problemen met zien
Problemen met zien als gevolg van het opticusglioom zijn vaak blijvend ook na de operatie. Met behulp van hulpmiddelen kunnen de problemen wat verminderd worden.
Medicijngebruik
Bij een blijvend tekort aan bepaalde hormonen zullen levenslang hormoonbevattende medicijnen gebruikt moeten worden. Overgewicht is een veelvoorkomende bijwerking.
Slaperigheid
Een deel van de kinderen blijft na de behandeling van het opticusglioom overmatig slaperig. Zij moeten ook overdag regelmatig even gaan slapen.
Emotionele gevolgen
Het hebben van kinderkanker en het ondergaan van een zware behandeling hiervoor is een grote belasting voor ouders en kind. Zowel tijdens de behandeling, maar ook zeker in de periode na de intensieve behandeling waarin het gewone leven weer opgepakt moet worden en waarin duidelijk is wat de restverschijnselen zullen zijn. Iedereen die betrokken is geweest bij een kind met een opticusglioom verwerkt dat op zijn eigen manier en in eigen tempo. Regelmatige controles en scans zijn vaak spannende tijden die veel onzekerheid geven of het opticusglioom nog onder controle is of eventueel weer is gaan groeien.
Kinderen krijgen
Het hebben van een opticusglioom kan van invloed zijn op de vruchtbaarheid. Dit is met name het geval wanneer door het opticusglioom of door de behandeling er problemen ontstaan met de aanmaak van geslachtshormonen door de hypofyse. Kinderen van een volwassenen die een opticusglioom hebben (gehad) hebben een licht verhoogde kans om zelf ook een opticusglioom te krijgen. Deze kans is duidelijker verhoogd wanneer er sprake is van neurofibromatose type 1.
Hebben broertjes en zusjes een verhoogde kans om een opticusglioom te krijgen?
De oorzaak van het ontstaan van een opticusglioom is niet goed bekend. Erfelijke factoren kunnen wel een rol spelen, maar de kans dat een broertje of zusje ook een opticusglioom krijgt is heel klein. Dit ligt anders voor kinderen die neurofibromatose type 1 hebben en een opticusglioom. Wanneer een broertje of zusje ook neurofibromatose type 1 heeft, is de kans 10-30% dat een broertje of zusje ook een opticusglioom kan ontwikkelen.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links en verwijzingen
www.skion.nl
(Stichting kinderoncologie Nederland)
www.kinderkankernederland.nl
(Vereniging voor kinderen en jongeren met kanker en hun ouders en familieleden)
Referenties
- Listernick R, Ferner RE, Liu GT, Gutmann DH. Optic pathway gliomas in neurofibromatosis-1: controversies and recommendations. Ann Neurol. 2007;61:189-98.
- Ahn Y, Cho BK, Kim SK, Chung YN, Lee CS, Kim IH, Yang SW, Kim HS, Kim HJ, Jung HW, Wang KC. Optic pathway glioma: outcome and prognostic factors in a surgical series. Childs Nerv Syst. 2006;22:1136-42.
- Optic Pathway Gliomas in Neurofibromatosis Type 1. Campen CJ, Gutmann DH. J Child Neurol. 2018;33:73-81
- Optical coherence tomography as a marker of vision in children with optic pathway gliomas. Banc A, Stan C, Florian IS. Childs Nerv Syst. 2018;34:51-60
- Current treatment of optic nerve gliomas. Farazdaghi MK, Katowitz WR, Avery RA. Curr Opin Ophthalmol. 2019;30:356-363
- Pretreatment Endocrine Disorders Due to Optic Pathway Gliomas in Pediatric Neurofibromatosis Type 1: Multicenter Study. Santoro C, Perrotta S, Picariello S, Scilipoti M, Cirillo M, Quaglietta L, Cinalli G, Cioffi D, Di Iorgi N, Maghnie M, Gallizia A, Parpagnoli M, Messa F, De Sanctis L, Vannelli S, Marzuillo P, Miraglia Del Giudice E, Grandone A. J Clin Endocrinol Metab. 2020;105(6)
- Neurofibromatosis Type 1-Associated Optic Pathway Glioma in Children: A Follow-Up of 10 Years or More. Kinori M, Armarnik S, Listernick R, Charrow J, Zeid JL. Am J Ophthalmol. 2021;221:91-96
Laatst bijgewerkt 17 maart 2021 voorheen: 27 januari 2021,13 juli 2019 voorheen: 8 augustus 2007
auteur: JH Schieving
