Wat is het XXX-syndroom?
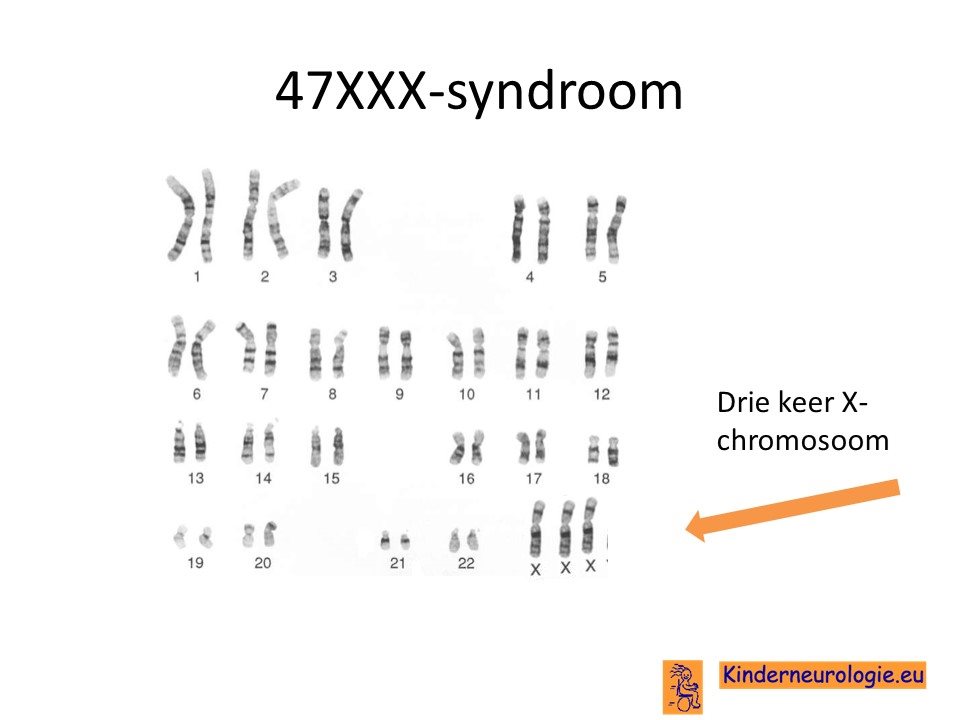
Het XXX-syndroom is een aangeboren aandoening waarbij meisjes drie in plaats van de gebruikelijk twee maal een X-chromosoom hebben.
Hoe wordt het XXX-syndroom ook wel genoemd?
Het X-chromosoom is een zogenaamd geslachtschromosoom. Meisjes hebben gewoonlijk twee keer een X-chromosoom, dit wordt XX-genoemd. Jongens hebben een X en een Y-chromosoom. Dit wordt XY genoemd. Bij dit syndroom hebben meisjes een X-chromosoom extra, vandaar de lettercombinatie XXX.
Triple X-syndroomHet XXX-syndroom wordt ook wel het triple X-syndroom genoemd. De term triple betekent drie, meisjes met dit syndroom hebben namelijk drie maal een X-chromosoom in plaats van de gebruikelijke twee X-chromosomen.
Trisomie XSoms wordt ook de term trisomie X genoemd. Tri betekent drie. Trisomie geeft ook aan dat er een derde X-chromosoom aanwezig is.
47XXXHet XXX-syndroom wordt ook wel aangeduid als 47XXX. Het getal 47 geeft aan dat deze kinderen 47 chromosomen hebben in plaats van het normaal aantal van 46 chromosomen. Dit komt omdat er een extra X-chromosoom aanwezig is.
Superfemale syndroomSoms wordt ook wel gesproken van het superfemale syndroom. Dit is echter wel een misleidende term, meisjes met dit syndroom zijn niet extra vrouwelijk.
Deel van het X-chromosoom extraEen deel van de kinderen heeft niet het hele X-chromosoom extra, maar alleen een deel van het X-chromosoom. Dit wordt dan een duplicatie X-chromosoom genoemd. Achter de X staat vaak de letter p of q met een aantal getallen die aangeven welk deel van het X-chromosoom extra aanwezig is.
Hoe vaak komt het XXX-syndroom voor?
Het XXX-syndroom komt bij één op de 1000 meisjes voor. Waarschijnlijk is maar bij een op de tien meisjes met het XXX-syndroom de diagnose gesteld.
Omdat kinderen met het XXX-syndroom relatief weinig klachten hebben, zal bij een groot deel van de meisjes niet bekend zijn dat er sprake is van het XXX-syndroom.
Vaak wordt het bij toeval ontdekt bijvoorbeeld tijdens onderzoek tijdens een zwangerschap in verband met de leeftijd van de moeder.
Bij wie komt het XXX-syndroom voor?
Het XXX-syndroom komt alleen voor bij meisjes omdat een kind met alleen maar X-chromosomen altijd genetisch gezien een meisje is. Het XXX-syndroom is al voor de geboorte aanwezig.
Wat is de oorzaak van het ontstaan van het XXX-syndroom?
Fout bij vorming van eicellen of zaadcellenNormaal bevatten de eicel en de zaadcel elke een X-chromosoom. Wanneer de eicel en de zaadcel samensmelten ontstaat dan een embryo met 2 X chromosomen. Door een fout tijdens de vorming van de eicellen of de zaadcellen, zijn er eicellen of zaadcellen ontstaan die in plaats van een X-chromosoom, 2 X chromosomen bevatten. Vaak is het de eicel die 2X chromosomen bevat, maar soms is het de zaadcel. Moeders die op latere leeftijd zwanger worden hebben een hogere kans om een eicel te maken met daarin 2X chromosomen.

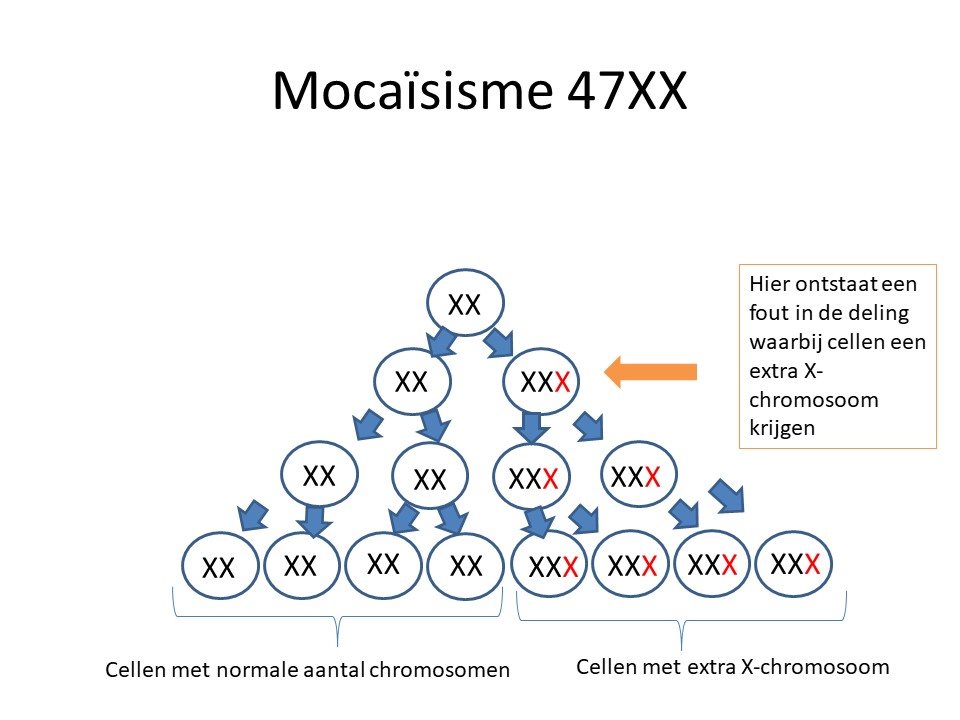
Fout na de bevruchtingBij een op de vijf kinderen met het XXX-chromosoom is deze fout pas ontstaan tijdens de celdelingen na de bevruchting van eicel met een zaadcel. Bij deze kinderen heeft een deel van de cellen vaak normaal een 2X-chromosomen, terwijl een ander deel van de cellen drie maal een X chromosoom heeft. Dit wordt mocaïsisme genoemd.
Aanleg van de hersenenVoor een goede aanleg van de hersenen is informatie die ligt op veel verschillende chromosomen nodig. Ook op het X-chromosoom ligt informatie die betrokken is bij de aanleg van de hersenen. Bij meisjes met het triple X-syndroom blijken de hersenen in milde mate anders aangelegd te zijn dan bij meisjes zonder het triple X-syndroom. Het volume van verschillende hersenkwabben (waaronder de frontaal kwab) blijkt kleiner te zijn dat dan van meisjes zonder het triple X-syndroom. Dit verklaart waarom meisjes met het triple X-syndroom een grotere kans hebben op het krijgen van leerproblemen, problemen met de aandacht, concentratie, planning en het aanvoelen van emoties.
Wat zijn de symptomen van het XXX-syndroom?
VariatieEr bestaat variatie tussen de hoeveelheid en de ernst van de onderstaande symptomen die verschillende meisjes met het XXX-syndroom hebben. Het valt van te voren niet te voorspellen welke symptomen een kind zal krijgen. Dat betekent dat onderstaande kenmerken kunnen voorkomen, maar niet hoeven voor te komen.

Jouw kind is uniekBedenk dat onderstaande symptomen kunnen voorkomen bij jouw kind, maar ook niet allemaal zullen voorkomen. Jouw kind is uniek en veel meer dan een kind met deze aandoening. Het lezen van mogelijke symptomen die kunnen voorkomen, kan ouders het gevoel geven dat er alleen maar aandacht is voor de beperkingen van het kind. Dat is zeer zeker niet de bedoeling. Jouw kind is bijvoorbeeld lief, grappig, gevoelig, gezellig,sociaal, vindingrijk, nieuwsgierig, ondeugend, enthousiast,een zonnestraaltje, creatief en/of innemend en dat vind je niet terug in onderstaande symptomen die kunnen horen bij dit syndroom. Dat kan ook niet, want die eigenschappen maken jouw kind nu eenmaal uniek. Blijf daar vooral naar kijken en zie deze symptomen meer als achtergrondinformatie die je kunnen helpen om te begrijpen wat er met je kind aan de hand zou kunnen zijn wanneer jouw kind zich anders ontwikkelt of ergens last van heeft. Deze informatie kan jullie als ouders en hulpverleners een handvat geven wat hiervoor een mogelijke verklaring kan zijn.

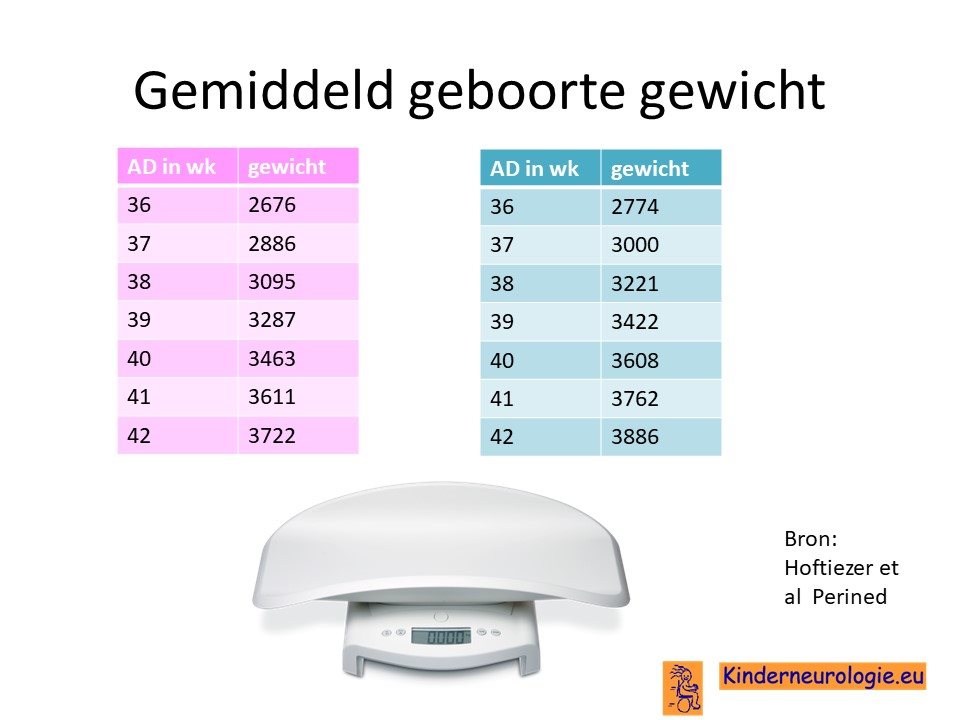
Lager geboortegewicht
Aan baby’s met het XXX-syndroom valt niets bijzonders op. Ze zijn vaak iets lichter van gewicht (gemiddeld 3000 gram) dan de gemiddelde baby en hebben een kleinere hoofdomvang, maar niet zo dat dit opvallend is.
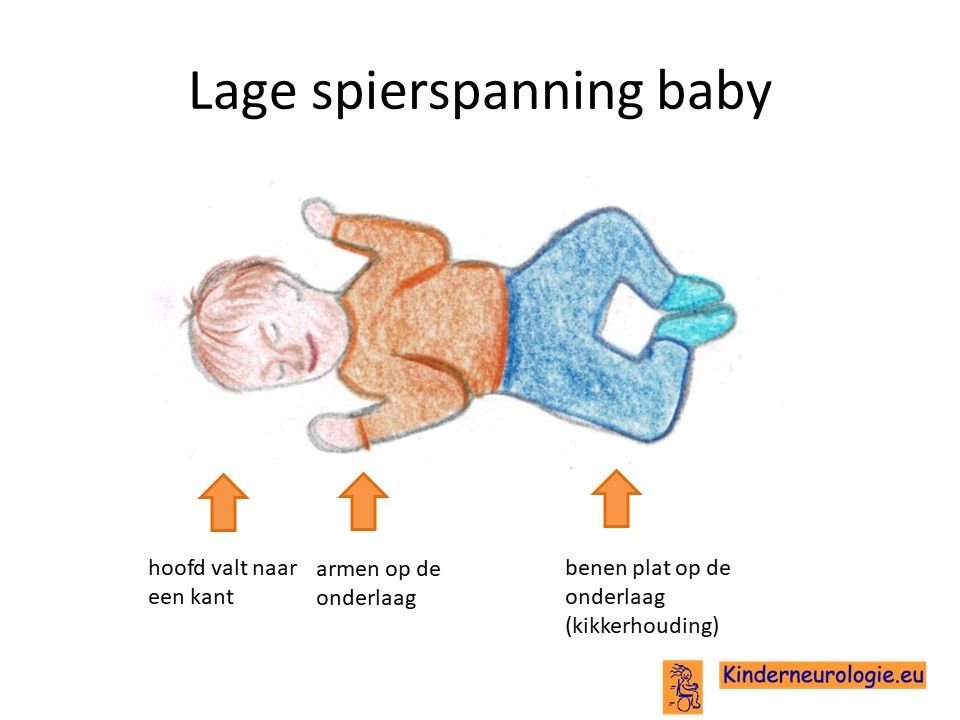
Lage spierspanningOok kunnen meisjes met dit syndroom wat slapper aanvoelen dan andere baby’s. De gewrichten kunnen gemakkelijker overstrekt worden. Dit maakt dat het voor deze meisjes wat moeilijker is om hun hoofd overeind te tillen. Ook hebben meisjes op later leeftijd vaak platvoeten.
Licht vertraagde ontwikkelingMeisjes met het XXX-syndroom ontwikkelen zich vaak net wat trager dan hun leeftijdsgenoten. Ze zijn wat later met rollen, zitten, staan en lopen, maar leren dit allemaal wel. Het lopen gaat vaak meer houterig. Meisjes met het XXX-syndroom vallen gemakkelijker dan hun leeftijdsgenoten. Leren tekenen, knippen en schrijven kost ook vaak meer tijd. Meisjes hebben vaak moeite met de ooghandcoordinatie.
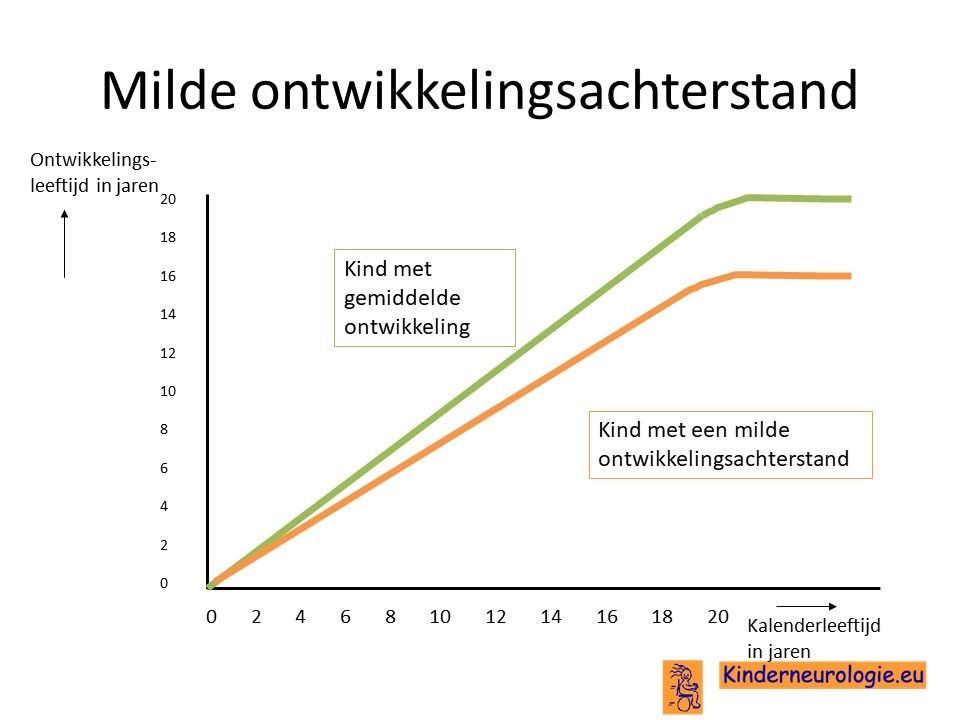
SpraaktaalontwikkelingOok de ontwikkeling van de taal gaat vaak net wat langzamer dan bij leeftijdsgenoten. Meisjes met het XXX-syndroom leren normaal praten, maar vaak op een latere leeftijd dan meisjes van hun eigen leeftijd. Vaak vinden meisjes het wel lastig om bijvoorbeeld te vertellen hoe zij zich voelen. Meisjes kunnen meer tijd nodig hebben om informatie die zij horen te begrijpen.
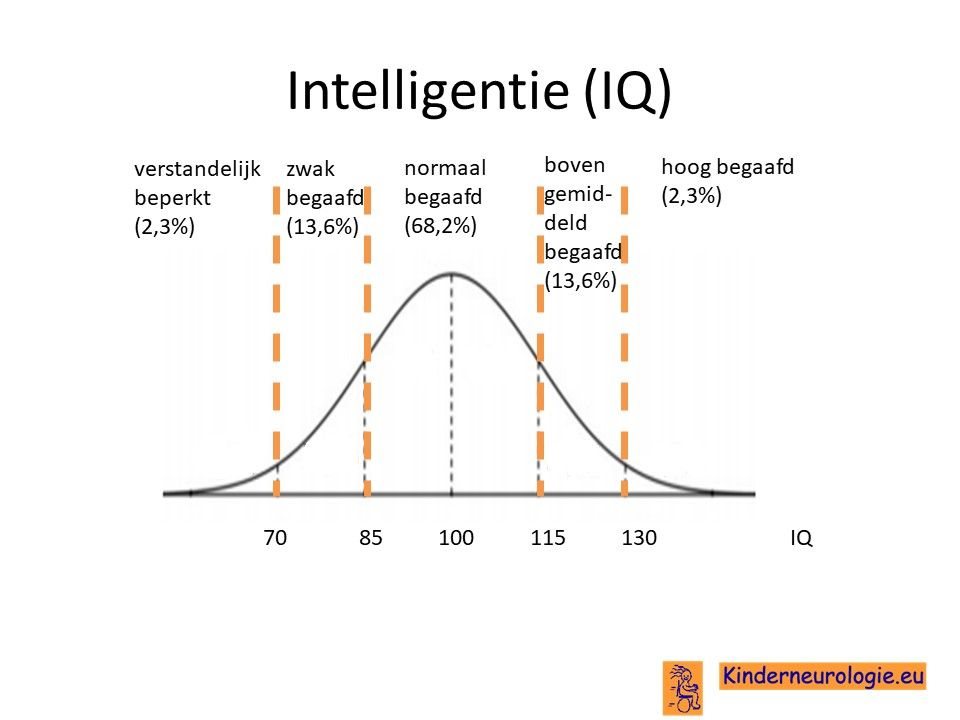
LeerproblemenMeisjes met het XXX-syndroom hebben vaker problemen met leren. Gemiddeld ligt het IQ van meisjes met het XXX-syndroom tussen de 80 en 90. De meeste meisjes zullen wel regulier onderwijs of speciaal basisonderwijs kunnen volgen. Aandacht- en concentratieproblemen komen vaker voor bij deze meisjes, net als problemen met het onthouden van informatie. Meisjes hebben vaak meer herhaling nodig om de informatie goed in het geheugen te krijgen. Ook komen dyslexie (problemen met lezen) en dyscalculie (problemen met rekenen) vaker voor bij deze meisjes.
Sociaal-emotionele ontwikkelingMeisjes met het XXX-syndroom zijn vaak rustige baby’s en peuters. Ze kunnen vaak niet goed tegen veel prikkels en drukte en houden van rust.
Meisjes met dit syndroom gedragen zich vaak ook wat jonger dan hun daadwerkelijke leeftijd.
Veel meisjes zijn wat verlegen en kijken graag eerst de kat uit de boom. Wanneer meisjes zich een keer vertrouwd voelen, zijn zij graag in gezelschap van andere (rustige) mensen. Meisjes met het XXX-syndroom zijn vaak behulpzaam en zorgzaam. Sommige meisjes hebben moeite om vriendinnetjes te maken. Veel meisjes hebben weinig zelfvertrouwen. Sommige kinderen zijn heel overgevoelig voor aanraken of bijvoorbeeld strakke kleding.
AD(H)DAD(H)D komt vaker voor bij kinderen met dit syndroom. Kinderen met ADHD hebben moeite om bij een taakje langere tijd de aandacht te houden. Ze spelen maar kort met een bepaald speelgoed en gaan dan weer naar een ander stukje speelgoed. Kinderen zijn snel afgeleid door een geluid of een beweging in de kamer. Op school hebben kinderen moeite langer tijd hun aandacht bij het schoolwerk te houden.
Kinderen kunnen moeite hebben met stil zitten en bewegen het liefst de hele dag. Kinderen hebben de neiging om eerst te doen en dan pas te denken of dit wel verstandig is, dit wordt impulsief gedrag genoemd.
StemmingsproblemenMeisjes met het XXX-syndroom hebben wat vaker last van angsten, bijvoorbeeld angst om alleen te zijn of angst om ergens te gaan logeren. Een deel van de meisjes vindt het heel moeilijk om te gaan met boosheid of frustratie. Ook hebben meisjes een verhoogde kans om sneller verdrietig of somber te zijn. Piekeren komt vaak voor bij meisjes met het XXX-syndroom. In de puberteit bestaat er een verhoogde kans op het krijgen van een depressie.
Autistiforme kenmerkenKinderen met dit syndroom hebben vaker autistiforme kenmerken. Ze zijn meer op zichzelf en hebben niet zo’n behoefte aan contact met andere mensen. Het maken van oogcontact vinden kinderen vaak moeilijk.
Kinderen met autistiforme kenmerken houden vaak van een vaste voorspelbare structuur in de dag. Zij vinden het lastig wanneer hiervan wordt afgeweken. Ook onverwachte gebeurtenissen zijn moeilijk. Kinderen kunnen door onverwachte gebeurtenissen heel boos of juist heel verdrietig worden, omdat ze niet goed weten hoe ze hier mee om moeten gaan.
Ook hebben kinderen vaak voorkeur voor bepaald speelgoed of een bepaalde hobby waar ze zich heel lang mee kunnen vermaken.

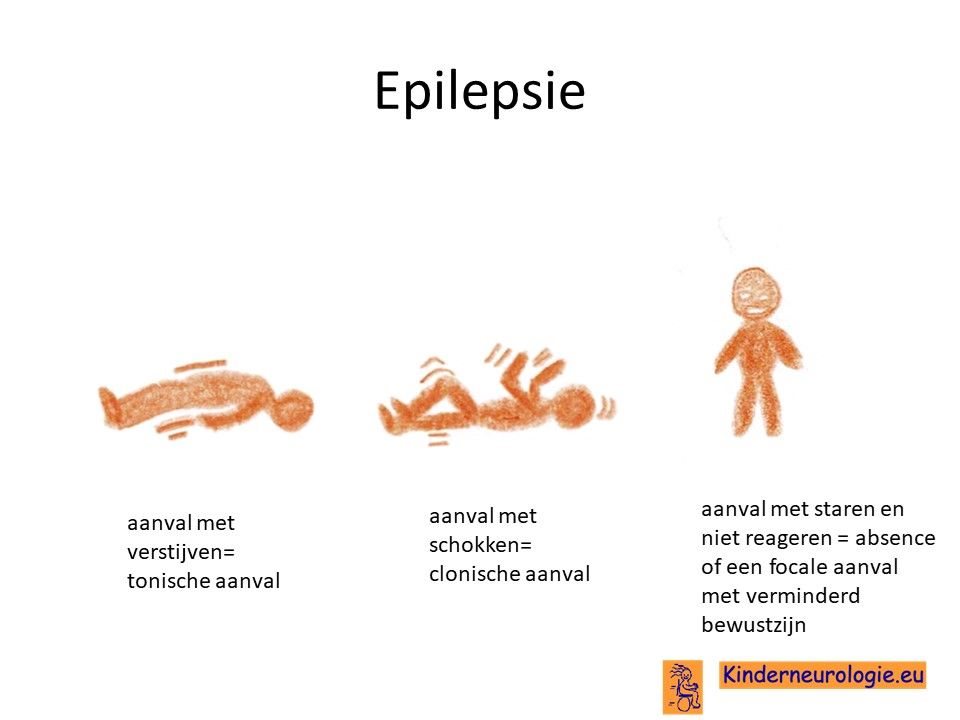
EpilepsieEen klein deel van de meisjes met het XXX-syndroom heeft last van epilepsie aanvallen. Verschillende soorten epilepsieaanvallen komen vaker voor. Ook komen koortsstuipen vaker voor bij meisjes met het XXX-syndroom.
Uiterlijke kenmerkenBij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.
Kinderen met het XXX-syndroom hebben meestal weinig specifieke uiterlijke kenmerken. De ogen kunnen iets verder uit elkaar staan dan gebruikelijk. Ook kan er naast het oog aan de kant van de neus een extra huidplooi aanwezig zijn. Dit wordt epicanthus genoemd.
LengteOp jonge leeftijd zijn meisjes met dit syndroom vaak wat langer dan hun leeftijdsgenoten. In de puberteit valt dit meestal niet meer zo op. Meisjes met het XXX-chromosoom hebben vaak relatief lange benen en armen.
Licht van gewichtMeisjes met het XXX-syndroom zijn vaker licht van gewicht.
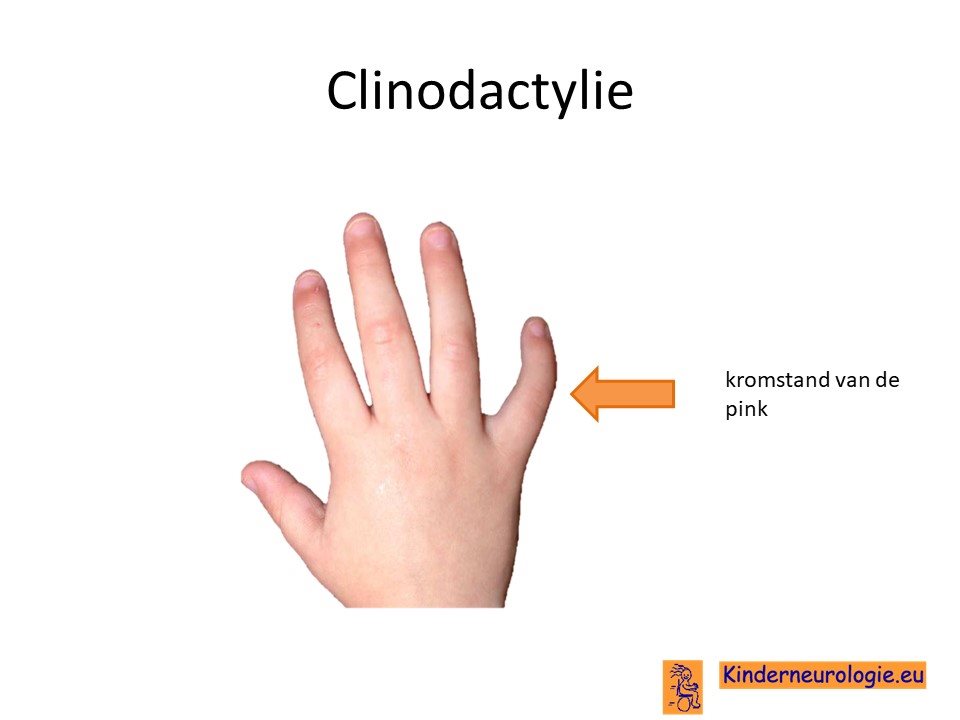
HandenEen deel van de meisje met het XXX-syndroom heeft kromme pinken. Dit wordt clinodactylie genoemd. Kinderen hebben hier zelf geen last van.
TremorEen deel van de meisjes heeft last van trillen van de handen wanneer zij een voorwerp willen pakken. Dit wordt tremor genoemd.

GebitMeisjes met het XXX-syndroom hebben wat vaker een minder fraai gebit. De tanden staan niet netjes op een rij, maar wat rommeliger in de mond, met ruimtes tussen de tanden. Soms komen niet alle tanden en kiezen door. Vaak is het tandglazuur van een minder mooie kwaliteit waardoor deze meisjes gemakkelijker gaatjes kunnen krijgen wanneer zij niet goed poetsen.

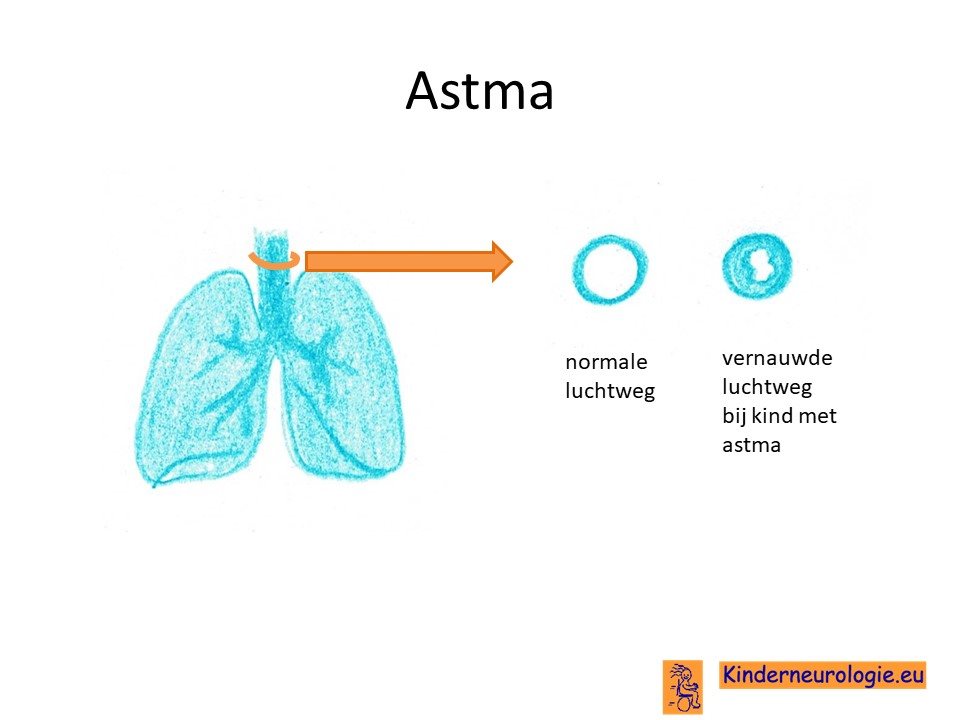
AstmaAstma komt vaker voor bij meisjes met het XXX-syndroom dan bij meisjes zonder dit syndroom.
NierenEen deel van de meisjes met het XXX-syndroom heeft een aanlegstoornis van de nieren en of de blaas. Hierdoor bestaat een vergrote kans op het ontstaan van een blaasontsteking.
ZindelijkheidMeisjes met dit syndroom worden vaak wat later dan gemiddeld zindelijk.

Verstopping van de darmenVerstopping van de darmen komt vaak voor bij kinderen met dit syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen. Dit kan buikpijnklachten geven.
BuikpijnTieners en pubers met het XXX-syndroom zijn gevoeliger voor het hebben van buikpijnklachten zonder dat er sprake is van een stoornis van de darmen, de blaas of de baarmoeder. Waarschijnlijk zijn deze buikpijnklachten het gevolg van opgeslagen spanning in het lichaam.
ScolioseMeisjes met dit syndroom hebben een licht vergrote kans om een zijwaartse verkromming van de wervelkolom te krijgen. Dit wordt een scoliose genoemd. Een lichte scoliose geeft meestal geen problemen. Wanneer de scoliose toeneemt kan dit zorgen voor rugklachten, problemen met zitten, staan of lopen.
Hoe wordt de diagnose XXX-syndroom gesteld?
Verhaal en onderzoekOmdat meisjes met het XXX-syndroom vaak weinig klachten hebben, zal lang niet altijd de diagnose gesteld zijn. Vaak wordt de diagnose bij toeval gesteld, wanneer om een ander reden chromosomenonderzoek wordt gedaan.
ChromosomenonderzoekUit bloedonderzoek kunnen chromosomen gehaald worden die onder de microscoop bekeken kunnen worden. Bij dit onderzoek valt op dat er in plaats van twee X-chromosomen, drie X-chromosomen aanwezig zijn.
Hoe wordt het XXX-syndroom behandeld?
Geen genezingEr bestaan geen behandeling die het XXX-syndroom kan genezen. De behandeling is er op gericht om kinderen te helpen met de gevolgen van het XXX-syndroom door kinderen en hun ouders hier zo goed mogelijk mee om te laten gaan en om problemen als gevolg van bijvoorbeeld minder zelfvertrouwen en problemen met leren tijdig te signaleren en hier kinderen in te begeleiden.
KinderartsIn Nederland wordt door de zorg voor kinderen met een zeldzaam syndroom vaak gecoordineerd door de kinderarts in de eigen woonomgeving. Daarnaast kunnen kinderen ook begeleid worden door een speciale kinderarts die zich gespecialiseerd heeft in de zorg voor kinderen met een aangeboren en vaak zeldzame aandoeningen. Deze kinderarts heet kinderarts EAA: kinderarts voor erfelijke en aangeboren aandoeningen. In steeds meer ziekenhuizen in Nederland werken kinderartsen EAA. De kinderarts EAA stemt met de eigen kinderarts in de woonomgeving van het kind af hoe de zorg voor het kind zo optimaal mogelijk kan verlopen. Ook kan de kinderarts EAA gespecialiseerde kinderartsen om hulp vragen zoals, een kindernefroloog of kinderuroloog voor problemen met de nieren en/of plassen, een kinderneuroloog voor kinderen met epilepsie of bewegingsstoornissen en/of een kinderorthopeed voor kinderen met afwijkingen van de botten.

KinderlogopedieEen logopediste kan advies en therapie geven wanneer de taalontwikkeling moeizaam op gang komt.
KinderfysiotherapieEen kinderfysiotherapeut kan adviezen en tips geven om de ontwikkeling van kinderen met het XXX-syndroom te stimuleren.
Extra begeleiding op school
Een groot deel van de meisjes met het XXX-syndroom heeft problemen met leren. Het leren verloopt minder gemakkelijk. Vaak hebben meisjes meer herhaling nodig om iets nieuws te kunnen leren. Veel meisjes volgen een eigen leerlijn en krijgen extra ondersteuning van een remedial teacher of via ambulante begeleiding.
Een deel van de kinderen gaat naar het speciaal basis onderwijs. Het LWOE kan leerkrachten adviezen geven hoe kinderen met epilepsie op school het beste begeleid kunnen worden.
Sociale vaardigheidstrainingVoor meisjes die verlegen zijn en moeite hebben met het maken van vriendinnetjes kan een sociale vaardigheidstraining (SoVatraining) een goede optie zijn om hier wat minder moeite mee te krijgen. Ook bestaan er trainingen om het zelf vertrouwen te vergroten.
Kinder- en jeugdpsychiaterEen kinder- en jeugdpsychiater kan advies geven hoe om te gaan met gedragsproblemen zoals ADHD of autisme. Soms is het nodig om gedragsregulerende medicatie zoals methylfenidaat voor ADHD of risperidon voor prikkelovergevoeligheid te geven. Per kind moeten de eventuele voordelen van het gebruik van deze medicijnen worden afgewogen tegen de nadelen ervan. Wanneer uw kind het lastig vindt om medicijnen in te nemen, vindt u hier tips voor innemen medicijnen.
Aanvalsbehandeling epilepsieDe meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet.

Behandeling epilepsieMeisjes met het XXX-syndroom die regelmatig last hebben van epilepsie aanvallen, kunnen behandeld worden met medicijnen om te voorkomen dat ze nieuwe epilepsie aanvallen krijgen. Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaat geen duidelijk voorkeursmedicijn. Medicijnen die vaak gebruikt worden zijn natriumvalproaat (Depakine ®), levetiracetam (Keppra ®), clobazam (Frisium ®) en zonisamide (Zonegran®).
TandartsKinderen met XXX syndroom worden vaak extra gecontroleerd een speciale tandarts die zich gespecialiseerd hebben in de tandheelkundige zorg van kinderen met een ontwikkelingsachterstand omdat dit vaak speciale aanpak en extra tijd vraagt. De tandarts bekijkt of een fluor behandeling nodig is om gaatjes in de tanden en kiezen te voorkomen. Sommige kinderen hebben een beugel nodig om te zorgen dat de tanden recht in de kaak komen te staan.

Astma
Kinderen met astma kunnen baat hebben bij medicijnen om minder last te hebben van astma.Ook is het belangrijk dat niet gerookt wordt in de omgeving van kinderen.
Verstopping van de darmenHet medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

ScolioseLichte vormen van verkromming van de wervelkolom hebben meestal geen behandeling nodig en alleen controle om te kijken of de verkromming toeneemt. Bij toename kan een behandeling met een gipscorset nodig zijn om verdergaande verkromming van de wervelkolom te voorkomen. Wanneer een gipscorset onvoldoende effect heeft, kan een operatie nodig zijn waarbij de wervels vastgezet. Deze behandeling wordt uitgevoerd door een orthopeed.
Wat kun je als ouder zelf doen om de ontwikkeling van je kind optimaal te laten verlopen?Bedenk dat wanneer je samen met je kind speelt, stoeit, danst, zingt, kletst, lacht en/of boekjes leest, dit ook allemaal manieren zijn waarop je kind zijn of haar hersenen traint om stappen voorwaarts te maken in de ontwikkeling. Het is dus niet zo dat alleen momenten van therapie, momenten van training zijn, wat veel ouders denken. Het is daarnaast goed om inspanning af te wisselen met ontspanning, dit is nodig om het geleerde te laten opslaan in de hersenen. De hele dag door training zonder rustmomenten, werkt juist averechts.
Daarnaast is het van onschatbare waarde je kind laten voelen dat je van hem of haar houdt, dat hij/zij geliefd is en zich mag ontwikkelen in een tempo die bij hem of haar past. Dit is extra van belang voor kinderen die zich anders ontwikkelen dan de "norm". "Goed zijn zoals je bent en gesteund te worden door mensen die van je houden is, heel belangrijk voor de ontwikkeling van een kind. Juist de ouders en de andere kinderen in het gezin die dichtbij het kind staan zijn daarin heel belangrijk om het kind daarin dit gevoel te geven. Het is goed dat ouders beseffen wat de waarde hiervan is voor het kind en welke rol zij hierin hebben.
Ook is het belangrijk om te bedenken wat goed voelt voor jullie als gezin en voor jou als ouder en waar jullie energie uithalen. Zorg ervoor dat er bewust ruimte is voor momenten die dit goede gevoel geven. Tot slot is het belangrijk dat je als ouders ook goed voor jezelf zorgt, de zorg voor een kind die zich anders ontwikkelt vraagt nog meer van ouders dan de zorg voor een kind die zich zonder problemen ontwikkelt. Het is goed om voor jezelf te zorgen of te laten zorgen, zodat je als ouder ook de energie houdt, om jouw kind te blijven begeleiden op een manier die bij jou past. Besef dat bij opvoeden hoort om te leren los laten. Veel ouders vinden dit lastig, zeker wanneer hun kind zich anders ontwikkelt dan andere kinderen. Maar dhet kan toch nodig zijn een deel van de zorg op bepaalde momenten uit handen te geven, ook als die ander het anders doet dan jij, je kind leert van deze verschillen en het geeft jou de mogelijk om zelf uit te rusten of nieuwe energie op te doen.

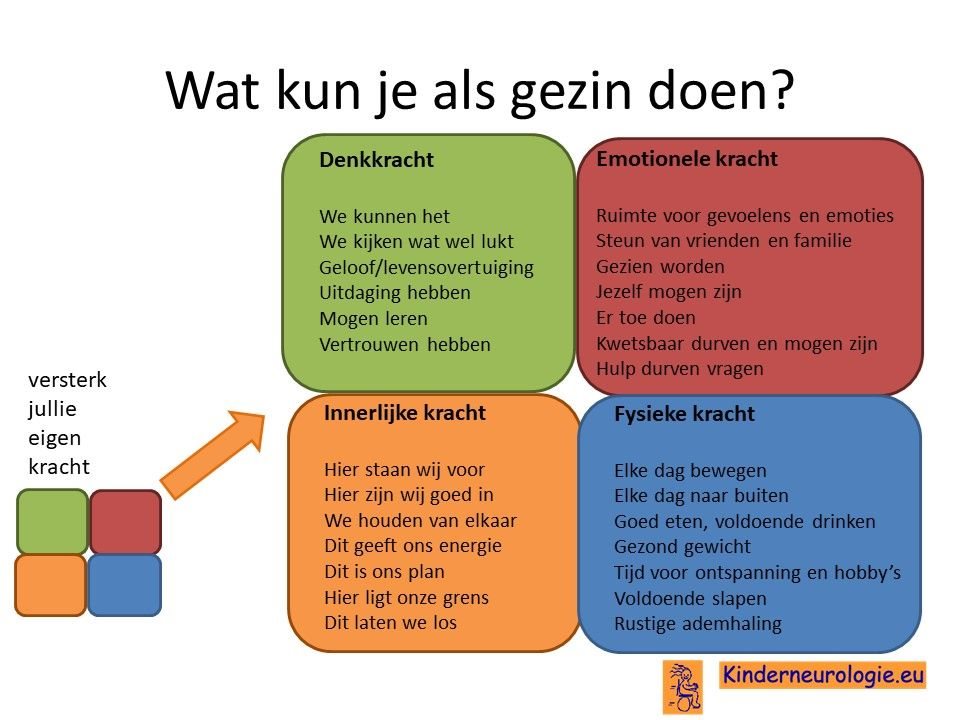
Wat kun je als gezin zelf doen om om te gaan met het hebben van een aandoening bij een gezinslid?Als gezin van een kind waarbij er sprake is van een aandoening, is het goed om te zorgen dat jullie in de je kracht komen staan. Het is goed om te beseffen over welke denk-, emotionele-, innerlijke- en fysieke kracht jullie als gezin beschikken en hoe jullie deze kracht kunnen inzetten om goed voor ieder lid van het gezin te zorgen. Bekijk wat bij jullie als gezin past. Bekijk wat je kunt doen (of kunt laten) om deze kracht zo optimaal mogelijk in te zetten. En bedenk ook dat ieder lid van het gezin verschillende kwaliteiten heeft waarmee jullie elkaar kunnen aanvullen en kunnen versterken.
Hoe vertel ik mijn kind over zijn of haar aandoeningOuders kunnen het lastig vinden hoe en wanneer ze met hun kind over de aandoening van het kind moeten en kunnen praten. In deze informatiefolder vindt u tips die u hierbij kunnen helpen om dit gesprek te doen op de manier die bij uw kind en uw gezin past.
BegeleidingEen maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is. Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het XXX-syndroom.
Wat betekent het hebben van een XXX-syndroom voor de toekomst?
Zelfstandig levenDe meeste meisjes met het XXX-syndroom kunnen een zelfstandig leven lijden en ondervinden in het dagelijks leven weinig problemen als gevolg van het XXX-syndroom.
Grotere kans op psychiatrische problematiekVolwassen vrouwen met het XXX-syndroom hebben een vergrote kans om last te krijgen van een depressie, een angststoornis of van een psychose.
Auto-immuunziekteVrouwen met het XXX-syndroom zijn waarschijnlijk gevoeliger voor het krijgen van auto-immuunziektes zoals SLE of de ziekte van Sjogren.
Vroege overgangVrouwen met het XXX-syndroom hebben een vergrote kans om vroeger in de overgang te komen. Dit wordt prematuur ovarieel falen (POF) genoemd. Een vervroegde overgang komt vaker voor bij vrouwen met het XXX-syndroom die een auto-immuunziekte hebben.
RelatiesVoor volwassenen met een beperking kan het leggen en behouden van een vriendschap of een relatie met een ander meer moeite kosten dan voor volwassenen zonder beperking. Het gaat minder vanzelfsprekend omdat de volwassene bijvoorbeeld minder energie heeft, het lastiger vindt om zelf contacten te leggen, onzeker is, andere volwassenen niet goed weten hoe met een volwassene met een beperking om te gaan of omdat uitgaansgelegenheden minder goed toegankelijk zijn voor een volwassene met een beperking. Vaak ronden volwassenen hun opleiding af, zodat contact die voorheen via school met klasgenoten plaats vonden, niet meer vanzelfsprekend zijn. Voor een deel van de volwassenen verlopen nieuwe vriendschappen daarna via werk of de buurt waarin ze wonen. Sport is vaak een mooie manier om nieuwe vriendschappen op te doen. Via de website van uniek sporten, zijn adressen te vinden van sportmogelijkheden voor mensen met een beperking. Ook een hobby kan een mooie manier zijn om nieuwe contacten te leggen. Een ander deel van de volwassen vindt nieuwe vrienden via social media.
WerkEen deel van de volwassenen met het XXX-syndroom kan op volwassen leeftijd regulier werk uitvoeren. Het is niet verplicht de werkgever op de hoogte te stellen dat de diagnose XXX-syndroom is gesteld. Het kan wel fijn zijn dat de werkgever op de hoogte is, zodat er bijvoorbeeld aanpassingen aan de werkplek worden gedaan of een mogelijkheid om een rustmoment gedurende de dag te nemen. De bedrijfsarts kan behulpzaam zijn bij het adviseren voor aanpassingen waardoor de volwassene met het XXX-syndroom op een goede en gezonde manier zijn werk kan doen.
Voor een ander deel van de volwassenen zal het niet mogelijk zijn om regulier werk te vinden. Zij kunnen een beroep doen op de participatiewet. Hiervoor kunnen volwassenen contact opnemen met de gemeente van de plaats waar zij wonen. De gemeente kijkt samen met de volwassene welke ondersteuning de volwassene nodig heeft om passend werk te vinden. Jobcoaches kunnen helpen bij het vinden van passend werk.

RijbewijsHet hebben van een lichamelijke en/of verstandelijke beperking kan van invloed zijn op de rijvaardigheid. Er zijn regels bij welke beperkingen een volwassene wel een auto mag besturen en bij welke beperkingen niet. Aanpassingen in de auto kan maken dat een volwassene wel een auto mag besturen. Op de eigen verklaring van het CBR moet ingevuld worden dat er sprake is van het XXX-syndroom. Dit zal er vaak voor zorgen dat er een medische keuring nodig zal zijn. Soms wordt er ook een rijvaardigheidstest afgenomen. Het is mogelijk dat de geldigheidsduur van het rijbewijs korter is dan gebruikelijk vooral wanneer er sprake is van medische problemen die kunnen toenemen in de loop van de tijd. Meer informatie over het rijbewijs is te vinden op de website van het CBR.
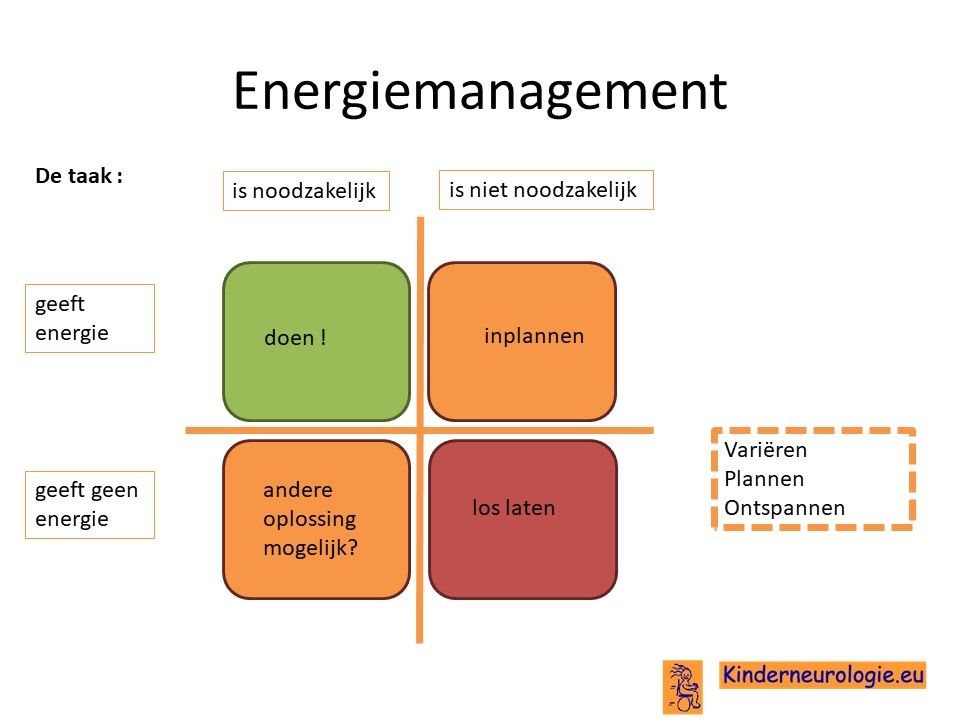
VermoeidheidVolwassenen met het XXX-syndroom zijn vaak sneller vermoeid dan volwassenen zonder het XXX-syndroom. Dit vraagt vaak aanpassing in het dagelijks leven. Zorgen voor een vast dagritme waarin activiteiteiten worden afgewisseld met momenten van rust en ontspanning helpt om de energie goed over de dag te verdelen. Ook is het belangrijk elke dag lichamelijk actief te zijn en te zorgen voor een goede conditie. Daarnaast zijn vaste tijden van gaan slapen in een koele donker kamer en vaste tijden van wakker worden belangrijk om te zorgen voor voldoende goede slaap.
Vaak moet er een keuze gemaakt worden welke activiteiten op een dag ingepland gaan worden. Het is goed om te kijken of deze activiteiten noodzakelijk zijn om zelf te doen of niet(wellicht kan iemand anders deze taak overnemen?) en of ze wel of geen energie geven. Op deze manier kan bepaald worden welke activiteiten op een dag het beste ingepland kunnen worden.
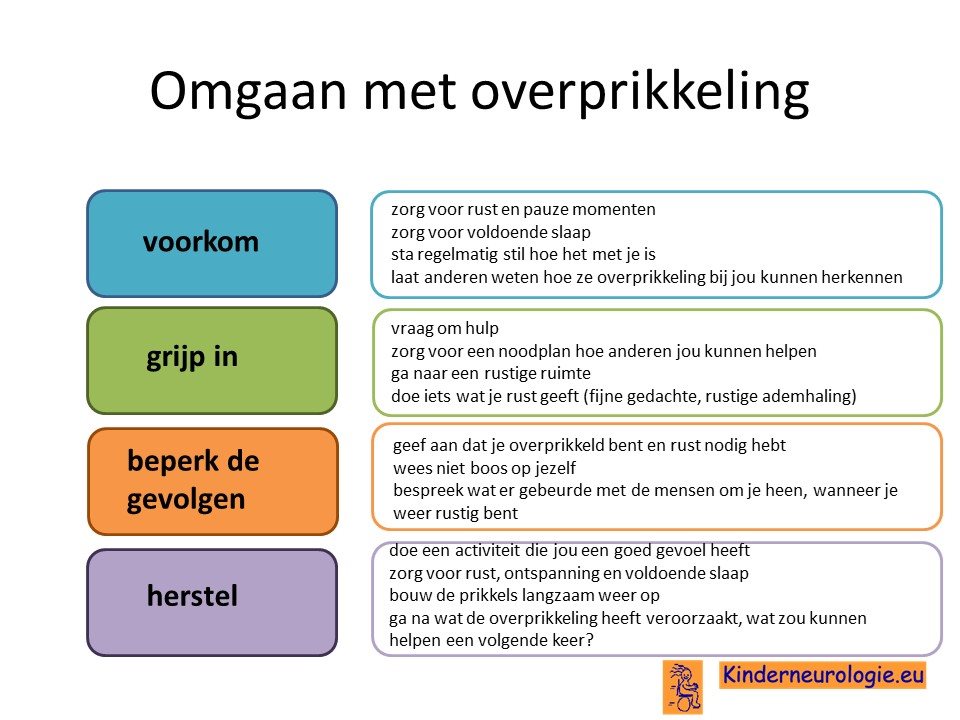
OverprikkelingJongeren met het XXX-syndroom hebben sneller last van overprikkeling. De hersenen krijgen dan te veel prikkels te verwerken, waardoor de hersenen tijdelijk niet meer goed kunnen functioneren. Op de kinderleeftijd zijn er vaak ouders of andere begeleiders die meedenken wanneer overprikkeling dreigt te ontstaan en helpt om overprikkeling te voorkomen, maar op latere leeftijd tijdens het zelfstandig worden is dit veel minder het geval en moet de jongere hier zelf alert op zijn. Het is goed dat de jongere bij zich zelf leert herkennen wanneer overprikkeling dreigt te ontstaan en een plan heeft hoe verder gaande overprikkeling kan worden voorkomen. Een orthopedagoog of ergotherapeut kunnen een jongere daarbij helpen.
LevensverwachtingHet is niet aannemelijk dat de levensverwachting van kinderen met dit syndroom anders is dan die van kinderen zonder dit syndroom.
Normale vruchtbaarheidVrouwen met het XXX-syndroom kunnen normaal kinderen krijgen. Wel hebben vrouwen het risico om vervroegd in de overgang te komen, dit kan van invloed zijn op de vruchtbaarheid. Wanneer een vrouw met het XXX-syndroom een kinderwens heeft, is het verstandig om de zwangerschap niet te lang uit te stellen, om te voorkomen dat dit door de vervroegde overgang niet meer mogelijk is. Kinderen van een volwassene met het XXX-syndroom hebben een licht verhoogde kans om zelf ook een chromosoomafwijking te krijgen. Daarom komen vrouwen met het XXX-syndroom ongeacht hun leeftijd in aanmerking voor prenatale diagnostiek tijdens de zwangerschap. Indien de volwassene geen kinderen wil of kan krijgen, moet wellicht nagedacht moeten worden over anticonceptie, waarover u in deze folder meer informatie vindt.

Hebben zusjes een vergrote kans om ook het XXX-syndroom te krijgen?
Niet erfelijkHet XXX-chromosoom lijkt geen erfelijke aandoening te zijn. Wel hebben met name oudere moeders een vergrote kans om een meisje met het XXX-chromosoom te krijgen. Dit betekent dat zusjes een licht vergrote kans hebben om het XXX-chromosoom te hebben. Broertjes kunnen geen XXX-syndroom krijgen omdat een kindje met XXX automatisch een meisje is. Een klinisch geneticus kan meer informatie geven over de kans op het ontstaan van een XXX-syndroom.
Prenatale diagnostiekDoor middel van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek bestaat de mogelijkheid om tijdens een zwangerschap na te gaan of een zusje ook XXX-syndroom heeft. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica. Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.pns.nl

Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Meer lezen
Lees het verhaal van Anja die triple X-syndroom heeft.
Links en verwijzingen
www.triple-x-syndroom.nl
De Nederlandse patiëntenvereniging van meisjes en vrouwen met het XXX-syndroom)
www.erfelijkheid.nl
(site met informatie over erfelijke aandoeningen)
Referenties
- Triple X syndrome: a review of the literature. Otter M, Schrander-Stumpel CT, Curfs LM. Eur J Hum Genet. 2010;18:265-71
- X Chromosome Dose and Sex Bias in Autoimmune Diseases: Increased Prevalence of 47,XXX in Systemic Lupus Erythematosus and Sjögren's Syndrome. Liu K, Kurien BT, Zimmerman SL, Kaufman KM, Taft DH, Kottyan LC, Lazaro S, Weaver CA, Ice JA, Adler AJ, Chodosh J, Radfar L, Rasmussen A, Stone DU, Lewis DM, Li S, Koelsch KA, Igoe A, Talsania M, Kumar J, Maier-Moore JS, Harris VM, Gopalakrishnan R, Jonsson R, Lessard JA, Lu X, Gottenberg JE, Anaya JM, Cunninghame-Graham DS, Huang AJW, Brennan MT, Hughes P, Illei GG, Miceli-Richard C, Keystone EC, Bykerk VP, Hirschfield G, Xie G, Ng WF, Nordmark G, Eriksson P, Omdal R, Rhodus NL, Rischmueller M, Rohrer M, Segal BM, Vyse TJ, Wahren-Herlenius M, Witte T, Pons-Estel B, Alarcon-Riquelme ME, Guthridge JM, James JA, Lessard CJ, Kelly JA, Thompson SD, Gaffney PM, Montgomery CG, Edberg JC, Kimberly RP, Alarcón GS, Langefeld CL, Gilkeson GS, Kamen DL, Tsao BP, McCune WJ, Salmon JE, Merrill JT, Weisman MH, Wallace DJ, Utset TO, Bottinger EP, Amos CI, Siminovitch KA, Mariette X, Sivils KL, Harley JB, Scofield RH. Arthritis Rheumatol. 2016;68:1290-1300
- Sex differences in psychiatric disorders: what we can learn from sex chromosome aneuploidies. Green T, Flash S, Reiss AL. Neuropsychopharmacology. 2019;44:9-21.
- The comorbidity landscape of 47,XXX syndrome: A nationwide epidemiologic study. Berglund A, Stochholm K, Gravholt CH. Genet Med. 2022;24:475-487
- 5Systemic lupus erythematosus with trisomy X: a case report and review of the literature. Luo F, Ye Q, Shen J. J Med Case Rep. 2022;16:281
Laatst bijgewerkt: 21 december 2022
Auteur: JH Schieving
