Wat is CPAM?
CPAM is een aangeboren aanlegstoornis van de onderste luchtwegen en de longen.
Hoe wordt CPAM ook wel genoemd?
CPAM is een afkorting voor de Engelse woorden Congenital Pulmonary Airway Malformation. Congenital betekent aangeboren, Pulmonary betekent long, Airway betekent luchtweg en Malformation geeft aan dat de aanleg verstoord is.
CCAM
Vroeger werd gesproken van CCAM. Dit is een afkorting van de Engelse woorden Congenital Cystic Adenomatoid Malformation. Cystic geeft aan dat er holtes ontstaan in de longen, deze holtes worden ook wel cystes genoemd. Adenomatoid geeft informatie over het type weefsel wat afwijkend is aangelegd. Bij niet alle vormen van CPAM is er sprake van een cyste en vaak is er ook geen sprake van adenomatoid weefsel. Om deze reden is de term van CCAM veranderd in CPAM.
Types
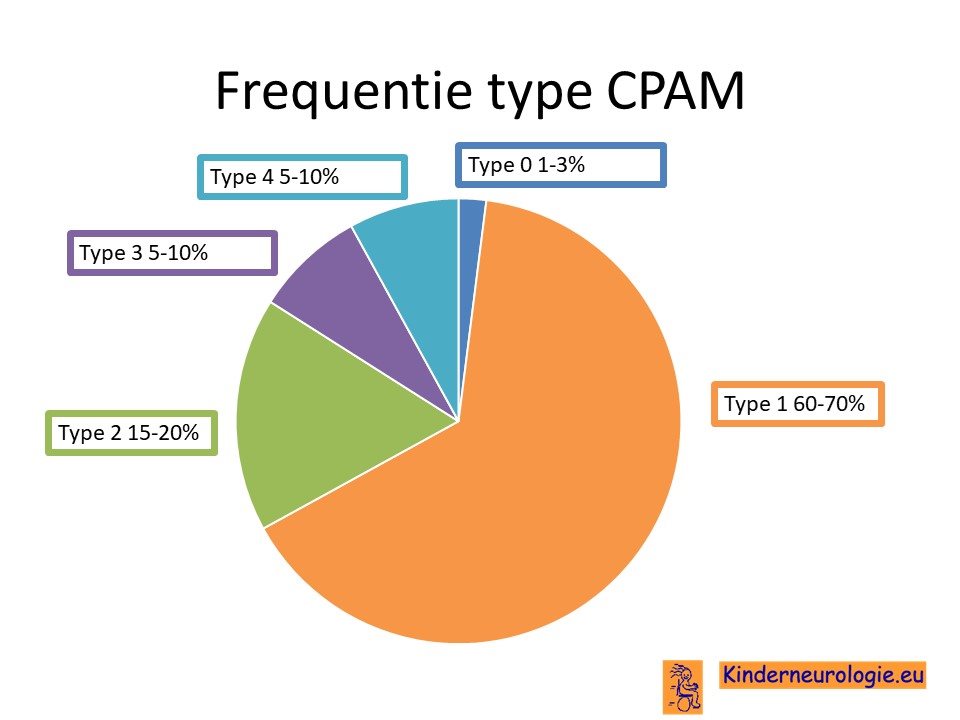
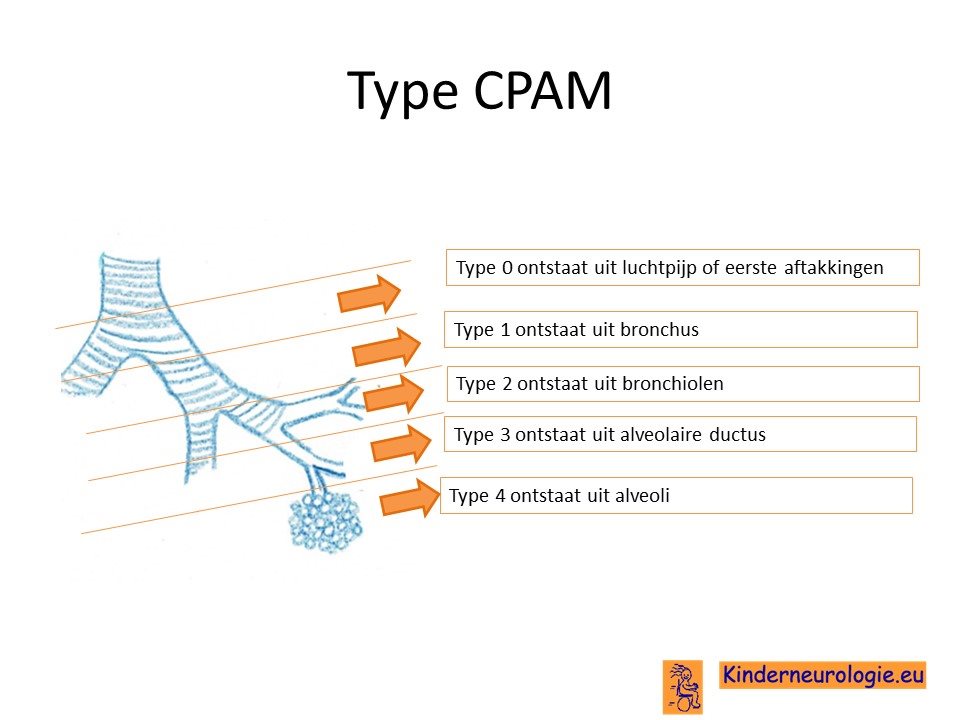
Er wordt onderscheid gemaakt in 5 verschillende types CPAM: type 0 t/m type 4. Dit hangt samen met de plaats in de luchtwegen of longen waar de CPAM ontstaat en het soort weefsels wat aanwezig is in de CPAM.
Hoe vaak komt CPAM voor bij kinderen?
Het is niet goed bekend hoe vaak CPAM voorkomt bij kinderen. Een deel van de kinderen met een milde vorm van CPAM zal ook niet bekend zijn bij een dokter. Door de standaard ECHO bij 20 weken zwangerschap, wordt bij veel meer kinderen ontdekt dat er sprake is van CPAM.
Er wordt geschat dat CPAM bij één op de 5000 tot 35.000 kinderen voorkomt.
CPAM is de meest voorkomende aangeboren longafwijking bij kinderen. Van alle types CPAM komt type 1 het meest voor bij kinderen.
Bij wie komt CPAM voor?
CPAM ontstaat al tijdens de aanleg van de longen wanneer het kind nog in de baarmoeder aan het ontwikkelen is. Een deel van de kinderen krijgt direct na de geboorte problemen met ademhalen, een ander deel van de kinderen krijgt pas op latere leeftijd problemen met ademhalen.
Zowel jongens als meisjes kunnen CPAM krijgen. Mogelijk komt CPAM iets vaker bij jongens dan bij meisjes voor.
Wat is de oorzaak van het ontstaan van CPAM?
Niet bekend
De reden waarom CPAM ontstaat is niet goed bekend.
Vroeg tijdens de zwangerschap
Al vroeg tijdens de zwangerschap worden de longen van het nog ongeboren kind aangelegd. Bij deze aanleg gaat iets mis, waardoor de longen anders aangelegd worden dan gebruikelijk. De reden waarom deze aanleg anders verloopt is niet bekend. Het voorkomen van CPAM bij een kind blijkt geen relatie te hebben met de leeftijd van de moeder en/of het gebruik van middelen door de moeder tijdens de zwangerschap.
Fout in het DNA
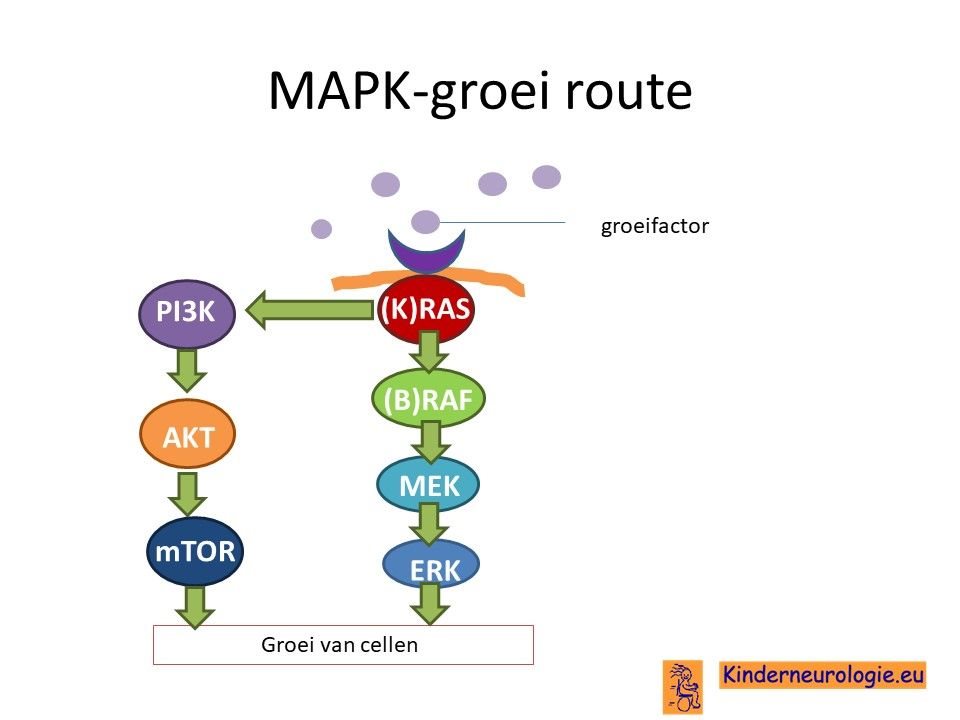
Wanneer het weefsel van de CPAM onderzocht wordt, worden in dit weefsel vaak fouten in het DNA gevonden. Het gaat om verschillende soorten fouten in het DNA die betrokken zijn bij de regulatie van groei en ontwikkeling van de longen (RAS/MAPK en PI3K-AKT-MTOR route). Deze fouten worden niet aangetroffen in de andere weefsels van het kind, zodat waarschijnlijk is dat deze fouten in het DNA zijn ontstaan tijdens de celdeling.
Een uitzondering hierop is CPAM type 4. Dit type komt vaker voor families met het familiair pleuropulmonaire blastoom syndroom. Bij hen is er vaak sprake van een fout in het DICER1-gen in meestal alle lichaamscellen. Naast CPAM kunnen familieleden ook cystes in de nieren, poliepen in de darm en diverse vormen van kanker op de kinder- of jong volwassen leeftijd krijgen.
Groeifactor
Tijdens de aanleg van de longen speelt bepaalde groeifactoren een belangrijke rol. Deze groeifactor zorgt er voor dat er nieuwe epitheelcellen in de longen ontstaan, maar zorgt er ook voor dat een deel van deze cellen weer verloren gaat. Dit proces van aanmaak van nieuwe longcellen en het verloren gaan van longcellen blijkt bij kinderen met CPAM verstoort te zijn. Hierdoor hebben de longen een andere vorm dan gebruikelijk. Ook is de bloedvoorziening van de longen anders dan gebruikelijk.
Types
Er wordt onderscheid gemaakt in verschillende types CPAM, type 0 t/m type 4 volgens Stocker. Dit onderscheid wordt gemaakt op grond van de plaats in de longen of luchtwegen waar de CPAM vanuit gaat en de grootte van de CPAM. Bij CPAM type 4 kan er sprake zijn van een bepaald type longkanker pleuropulmonaire blastoom (PPB). Er zijn artsen die daarom liever spreken van PPB dan van CPAM type 4.
Cystes
In de longen en de luchtwegen ontstaan cystes. Deze cystes kunnen gevuld zijn met vocht (type1 1) of met verhard weefsel (type 3) of een combinatie hiervan (type 2). Deze cystes kunnen delen van de long of luchtwegen dichtdrukken, waardoor de gaswisseling in de longen minder goed verloopt. Ook kunnen de longblaasjes in de longen hierdoor onderontwikkeld raken en daardoor minder goed in staat zijn tot gaswisseling.
Een long of twee longen
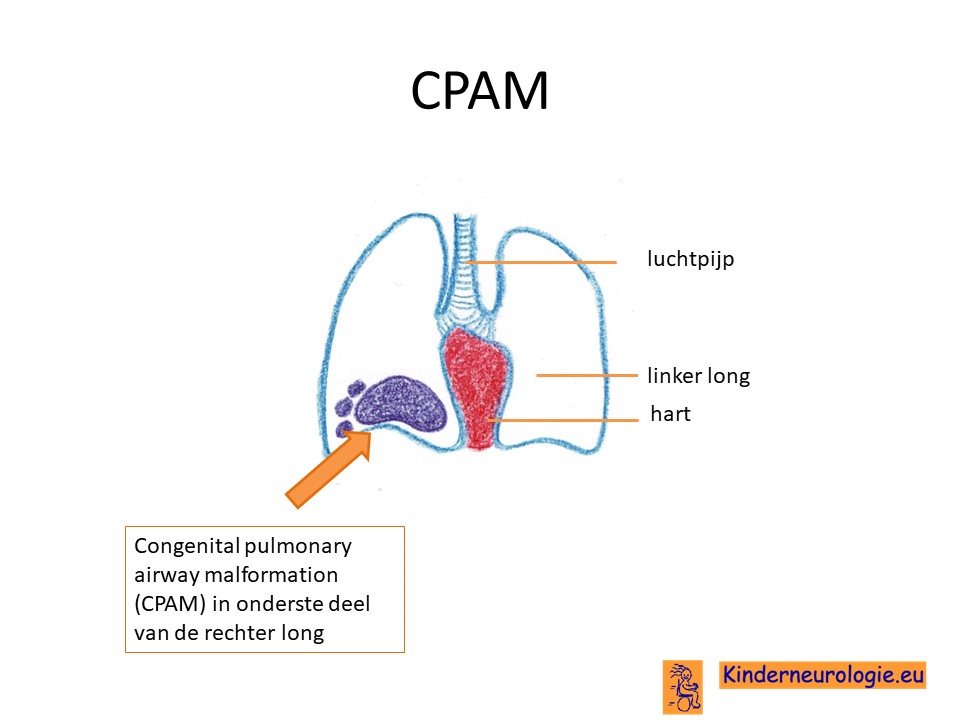
Meestal is de CPAM aanwezig in een long. CPAM wordt vaker in de rechter dan in de linker long gezien. Vaak zit de CPAM in een deel van de long, een longkwab genoemd. Meestal zit CPAM in de onderste longkwab. Bij een klein deel van de kinderen zit de CPAM in meerdere longkwabben of zelf in beide longen. Type 0 afwijkingen zijn meestal verspreid over beide longen en alle longkwabben.
Onderontwikkeling van de long
Een grote CPAM kan anderen delen van de long of de luchtwegen dichtdrukken, waardoor deze zich niet goed kunnen ontwikkelen. Dit wordt longhypoplasie genoemd.
Hart
Een grote cyste kan op het hart drukken, waardoor het hart minder goed in staat is om bloed rond te pompen. Hierdoor kan het hart verzwakt raken, waardoor het ongeboren kind vocht gaat vast houden in het lichaam. Dit wordt hydrops foetalis genoemd. Dit is een ernstige complicatie die levensbedreigend voor het kind kan worden.
Toename grootte cyste na de geboorte
Na de geboorte moet de baby zelf adem gaan halen. Het kan zijn dat het wel mogelijk is om lucht in de cyste te krijgen, maar dat het niet lukt om deze lucht weer uit de cyste te laten lopen. Op die manier kan de cyste na de geboorte snel toenemen in grootte en steeds meer problemen gaan veroorzaken.
Wat zijn de symptomen van CPAM?
Variatie
De grootte en de uitgebreidheid van de CPAM bepalen hoeveel symptomen een kind van CPAM zal krijgen. Een op de drie tot vier kinderen heeft direct na de geboorte al klachten, bij een ander deel van de kinderen met een minder uitgebreide afwijking ontstaan de problemen pas op latere leeftijd.

Voor de geboorte
Bij kinderen met een ernstige vorm van CPAM kunnen er problemen met slikken ontstaan. Dit zal er voor zorgen dat er sprake is van toename van de hoeveelheid vruchtwater. Dit wordt een polyhydramnion genoemd. De moeder krijgt hierdoor een dikkere buik dan gebruikelijk is voor de zwangerschapsduur. Bij ernstige vormen van CPAM gaat het kind ook zelf te veel vocht vast houden, soms alleen in de buik (ascites) of in het gehele lichaam (hydrops foetalis genoemd).
Geen klachten na de geboorte
Een groot deel van de kinderen met een CPAM heeft na de geboorte geen problemen. Deze kinderen halen op een normale snelheid adem en hebben een normale kleur.
Ademhalingsproblemen
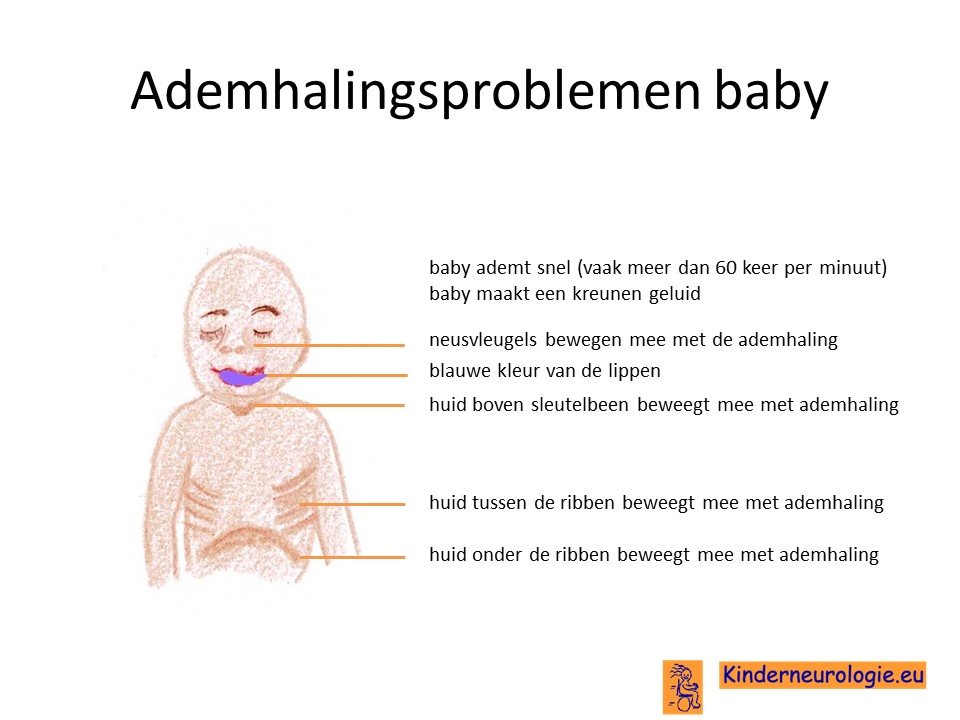
Een op de vier kinderen met een CPAM heeft na de geboorte ademhalingsproblemen. Deze baby’s halen sneller adem dan gebruikelijk. Vaak worden extra spieren aangespannen om adem te kunnen halen. Dit kan gezien worden doordat de neusvleugels heen en weer bewegen tijdens de ademhaling. Dit wordt neusvleugelen genoemd.
Ook kan de huid tussen de ribben en boven het sleutelbeen heen en weer bewegen tijdens de ademhaling doordat op deze plaats extra spieren worden aangespannen. Dit worden intrekkingen genoemd. Kinderen kunnen een kreunend geluid maken tijdens het ademhalen.
Kinderen met ademhalingsproblemen kunnen blauwe verkleuring van de lippen krijgen of in ernstigere gevallen van de hele huid.
Niet goed groeien
Het ademen kost kinderen met ademhalingsproblemen veel energie. Dit maakt vaak dat kinderen met ademhalingsproblemen moeilijker aankomen in gewicht en lichter blijven dan hun leeftijdsgenoten. Ook spugen baby’s met ademhalingsproblemen gemakkelijker.
Hoesten
Kinderen met een CPAM hebben vaker last van hoesten.
Longontsteking
Kinderen met een CPAM zijn gevoeliger voor het krijgen van een longontsteking. Een longontsteking zorgt vaak voor het ontstaan van koorts en toename of het ontstaan van ademhalingsproblemen. Vaak moeten kinderen slijm ophoesten, soms zitten er sliertjes bloed door het slijm heen.
Een deel van de kinderen (geschat 5-30%) die na geboorte geen problemen heeft van de CPAM, krijgt een of meerdere keren een longontsteking in de eerste drie levensjaren.
Klaplong
Kinderen met CPAM type 4 hebben een verhoogde kans op het krijgen van een klaplong. Dit komt naar schatting bij twee op de vijf kinderen met CPAM type 4 voor. Dit zorgt plotseling voor een toename van ademhalingsproblemen. Bij kinderen met CPAM type 4 die een klaplong krijgen, blijkt er vaak sprake te zijn van een bepaald type longkanker (pleuropulmonair blastoom)
Soms wordt ook een klaplong gezien bij kinderen met een ander type CPAM. Een klaplong wordt ook wel pneumothorax genoemd.
Longkanker
Kinderen met CPAM type 4 hebben een verhoogde kans op het krijgen van een bepaald type longkanker, namelijk een pleuropulmonair blastoom. Dit komt naar schatting bij een op de drie kinderen met CPAM type 4 voor. Zeer zelden ontstaat longkanker bij kinderen met CPAM type 1. Bij deze groep kinderen gaat het meestal om een bronchoalveolair carcinoom.
Andere aangeboren afwijkingen
Kinderen met CPAM type 2 kunnen ook andere aangeboren afwijkingen hebben van bijvoorbeeld het hart, de bloedvaten, de nieren of het middenrif.
Hoe wordt de diagnose CPAM gesteld?
ECHO tijdens de zwangerschap
CPAM met een bepaalde grootte kunnen worden opgespoord bij de 20 weken die alle zwangeren in Nederland krijgen aangeboden. Er wordt onderscheid gemaakt in macrocystische CPAM (cystes groter dan 5 mm) of microcystische CPAM (cystes kleiner dan 5 mm).
Kleine CPAM kunnen niet met deze 20 weken ECHO worden opgespoord. De cystes die tijdens een 20 weken ECHO worden gezien kunnen ook nog spontaan verdwijnen tijdens de zwangerschap. Vaak zijn de cystes rond een zwangerschapsduur van 25 weken op zijn grootst en nemen ze daarna weer in grootte af.
De verhouding tussen het volume van de CPAM en de grootte van het hoofd van het ongeboren kind, geeft informatie over de impact die de CPAM zal hebben na de geboorte. Deze waarde wordt de CVR genoemd. Een CVR < 1,6 heeft meestal een gunstig vooruitzicht, bij een CVR> 1,6 bestaat er een verhoogd risico op te veel vocht vast houden door de baby (hydrops foetalis).
MRI scan tijdens de zwangerschap
Vaak zal er voor gekozen worden om een MRI scan te maken van het nog ongeboren kind om zeker te weten of er sprake is van CPAM en om na te gaan of er sprake is van andere aangeboren afwijkingen. Vooral bij CPAM type 2 worden vaak andere aangeboren afwijkingen gevonden van bijvoorbeeld de slokdarm, het hart, de hersenen of de botten.
Wanneer er meerdere aangeboren afwijkingen worden gevonden, wordt er vaak voor gekozen om DNA diagnostiek in te zetten om te kijken of er sprake is van een onderliggend syndroom.
Verhaal en onderzoek
De diagnose CPAM kan vermoed worden wanneer er na de geboorte sprake is van ademhalingsproblemen bij de pasgeborene (respiratoire distress genoemd). Ook andere aandoeningen zoals een hernia diafragmatica, IRDS, een wet lung, bronchopulmonale sekwester, congenitaal emfyseem of een aangeboren hartafwijking kunnen zorgen voor ademhalingsproblemen. Er zal dus nader onderzoek nodig zijn om de diagnose CPAM te stellen, wanneer deze diagnose nog niet tijdens de zwangerschap gesteld is. Terugkerende longontstekingen, regelmatig moeten hoesten of aanvallen van benauwdheid kunnen wijzen op het voorkomen van CPAM. Bij lichamelijk onderzoek kan de borstkas aan een kant groter zijn dan aan de andere kant, op deze plaats wordt met de stethoscoop minder ademgeruis gehoord. Kloppen op deze kant van de borstkas laat een holler geluid horen dan gebruikelijk.
Foto van de longen
Op een foto van de longen kunnen cystes in de longen worden gezien. Er kan gezien worden of er sprake is van een of meerdere cystes en ook de grote van de cystes kunnen gemeten worden. De foto kan laten zien of de cystes gevuld zijn met vocht of met vast weefsel of een combinatie van beide. Ook kan gezien worden of deze cystes zorgen voor verplaatsing van de luchtwegen of de longen zelf en of er sprake is van een bijkomende klaplong.
CT of MRI scan van de longen
Op een CT-scan of een MRI-scan van de longen kan nog beter bekeken waar de CPAM in de longen zit en uit welk deel van de luchtwegen de CPAM is ontstaan. Met behulp van contrastvloeistof kan gekeken worden hoe de bloedvoorziening naar de CPAM geregeld is.
ECHO hart
Wanneer de cyste tegen het hart aan ligt, zal de kindercardioloog vaak een ECHO van het hart maken om te beoordelen hoe het hart werkt.
DNA diagnostiek
Bij kinderen met CPAM type 4 kan bloedonderzoek worden ingezet om te kijken naar een fout in het DICER1-gen. Bij kinderen met CPAM type 2 en meerdere aangeboren afwijkingen wordt vaak whole exome sequencing ingezet om te kijken of er aanwijzingen zijn voor een onderliggend syndroom.
Hoe wordt CPAM behandeld?
Behandeling van het ongeboren kind
Er bestaan tegenwoordig mogelijkheden om CPAM bij het nog ongeboren kind te behandelen. Mogelijke behandelopties zijn het geven van prednison achtige medicijnen aan de moeder, een operatie bij het ongeboren kind waarbij de cyste leeg gemaakt wordt of zelfs verwijderd wordt. Wanneer de cyste toeneemt in grootte, kan er ook voor gekozen worden om het kind geboren te laten worden.
Vaak wordt in een team van meerdere artsen bekeken of het mogelijk en zinvol is om deze behandelingen in te zetten of dat het beter is om pas na de geboorte te starten met een behandeling.
Bevallen in het ziekenhuis
Er zal geadviseerd worden dat zwangeren die een kind krijgen met CPAM in een ziekenhuis bevallen. Op deze manier kan goed gekeken worden of er na geboorte ademhalingsproblemen ontstaan en kan het kind ondersteund worden in de ademhaling wanneer dat nodig is.
Ademhalingsondersteuning
Wanneer een pasgeborene problemen heeft met ademhalen als gevolg van een CPAM kan de ademhaling ondersteund worden. Hiervoor bestaan verschillende mogelijkheden: er kan extra zuurstof gegeven worden of er kan ondersteuning gegeven worden door middel van een speciaal beademingsapparaat (ECMO). Voor de behandeling met ECMO zullen kinderen worden opgenomen op een speciale intensive care voor pasgeborenen (NICU).
Operatie
Een kinderchirurg kan de CPAM door middel van een operatie verwijderen. Meestal wordt een operatie gedaan die lobectomie wordt genoemd, waarbij een longkwab wordt verwijderd. Soms moet dit kort na de geboorte al gebeuren wanneer er ernstige ademhalingsproblemen zijn. Wanneer er weinig problemen zijn, zal er vaak voor gekozen worden om de operatie te plannen en te zorgen dat kinderen een bepaald lichaamsgewicht hebben om deze operatie goed te kunnen doorstaan. Meestal wordt de operatie tussen de leeftijd van 1 en 12 maanden oud uitgevoerd. Vaak gaan de overgebleven longkwabben zich na de operatie extra ontwikkelen. Door de operatie kunnen kinderen genezen zijn van de CPAM.
Afwachtend beleid
Bij kinderen die helemaal geen klachten hebben van de CPAM kan ook een zogenaamd afwachtend beleid gevoerd worden. Het kind wordt dan goed in de gaten gehouden worden of er alsnog klachten ontstaan. Wanneer er klachten ontstaan, wordt alsnog overwogen of er een operatie moet plaats vinden.
Wat betekent het hebben van een CPAM voor de toekomst?
Spontaan verdwijnen
Bij een deel van de kinderen (geschat een op vijf) met een CPAM die geen klachten veroorzaakt na de geboorte, verdwijnen de cystes spontaan in het eerste levensjaar.
Normale longfunctie
Kinderen die in het eerste levensjaar behandeld zijn voor CPAM door middel van een operatie hebben meestal (vier van de vijf kinderen) een normale longfunctie. Zij kunnen alle dagelijkse activiteiten uitvoeren zonder daarbij last te hebben van kortademigheid. Bij forse lichamelijke inspanning kan er wel sprake zijn van kortademigheid. Een ander deel van de kinderen is wel kortademig tijdens dagelijkse activiteiten. Kinderen met CPAM type 2 en type 3 hebben een grotere kans op kortademigheid bij dagelijkse activiteiten dan kinderen met CPAM type 1. Vaak komt dit doordat de longen onderontwikkeld zijn (longhypoplasie genoemd).
Risico op longontsteking
Kinderen met een CPAM die niet behandeld is, hebben een grotere kans op het krijgen van een longontsteking. Een ernstige longontsteking kan schade veroorzaken aan de longen.
Longkanker
Kinderen met CPAM type 4 hebben een verhoogde kans op het krijgen van longkanker. Dit wordt naar schatting bij een op de drie kinderen gezien. Zelden ontstaat longkanker bij kinderen met CPAM type 1. Er is dan vaker sprake van een andere type longkanker bronchoalveolair carcinoom genoemd. Bij hen kan de longkanker ook pas op volwassen leeftijd ontstaan. Het verwijderen van de longkwab met CPAM maakt deze kans op het ontstaan van longkanker aanzienlijk kleiner. Het is wel belangrijk dat de hele CPAM wordt verwijderd.
Hoge bloeddruk in de longen
Kinderen waarbij de longen onderontwikkeld zijn, hebben een vergrote kans om tijdens het opgroeien een te hoge bloeddruk in de longen te krijgen. Dit wordt pulmonaire hypertensie genoemd. Dit kan zorgen voor toename van ademhalingsproblemen. Dit komt vaker voor bij kinderen met CPAM type 3.
Overlijden
Ernstige vormen van CPAM kunnen zorgen voor dusdanig ernstige problemen met ademhalen, dat kinderen komen te overlijden als gevolg van de CPAM. Kinderen met CPAM type 0 en 3 hebben vaak van deze ernstige ademhalingsproblemen. Ook kinderen met CPAM in beide longen hebben meestal ernstige problemen met ademhalen.
Wanneer er bij de ongeboren baby sprake is van hydrops foetalis, dan zijn de overlevingskansen voor dit kind erg laag.
Kinderen krijgen
Het hebben van CPAM heeft geen invloed op de vruchtbaarheid. Kinderen van een volwassene die als kind CPAM heeft gehad hebben een licht verhoogd risico om zelf ook CPAM te krijgen. Dit geldt vooral wanneer er sprake is geweest van CPAM type 4 en soms ook voor CPAM type 2 met meerdere aangeboren afwijkingen.
Hebben broertjes of zusjes een verhoogde kans om CPAM te krijgen?
De oorzaak van het ontstaan van CPAM is meestal niet bekend. Broertjes en zusjes zullen meestal geen duidelijk verhoogde kans hebben om zelf ook CPAM te krijgen. Wanneer er sprake is van CPAM type 4 kan er sprake zijn van een onderliggende aandoening (familiair pleuropulmonaire blastoom syndroom) waardoor broertjes en zusjes ook zelf een verhoogde kans hebben om CPAM te krijgen. Dit kan ook gelden voor CPAM type 2 veroorzaakt door een onderliggend syndroom.
Prenatale diagnostiek
Tijdens een volgende zwangerschap kan door middel van uitgebreid ECHO onderzoek gekeken worden of er aanwijzingen voor CPAM bij dit kindje.

Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via via contact en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Referenties
- Congenital pulmonary airway malformations: state-of-the-art review for pediatrician's use. Leblanc C, Baron M, Desselas E, Phan MH, Rybak A, Thouvenin G, Lauby C, Irtan S. Eur J Pediatr. 2017;176:1559-1571
- Optimal age for elective surgery of asymptomatic congenital pulmonary airway malformation: a meta-analysis. Sullivan KJ, Li M, Haworth S, Chernetsova E, Wayne C, Kapralik J, Chan E, Nasr A. Pediatr Surg Int. 2017;33:665-675
- Congenital pulmonary airway malformation: advances and controversies. Wong KKY, Flake AW, Tibboel D, Rottier RJ, Tam PKH. Lancet Child Adolesc Health. 2018;2:290-297
- Thoracoscopic Lobectomy for Congenital Pulmonary Airway Malformation: Where Are We in 2019? Bonnard A. Eur J Pediatr Surg. 2020;30:146-149
Auteur: JH Schieving
Laatst bijgewerkt: 27 mei 2022
