 kinderneurologie
kinderneurologie
Wat is het SYNGAP1 syndroom?
Het SYNGAP1 syndroom is een erfelijke aangeboren aandoening waarbij kinderen een ontwikkelingsachterstand hebben vaak in combinatie met epilepsie.
Hoe wordt het SYNGAP1 syndroom ook wel genoemd?
Het SYNGAP1 syndroom is genoemd naar de plaats waar een fout in het erfelijk materiaal aanwezig is. De fout zit in het zogenaamde SYNGAP1-gen.
6p21.3microdeletiesyndroom
Het SYNGAP1-syndroom overlapt voor een deel met het 6p21.3 deletie syndroom. Dit syndroom is ontdekt door een genetische techniek Array-CGH waarbij kleine stukjes chromosoom die missen of die extra aanwezig zijn kunnen worden opgespoord. Met deze techniek is ontdekt dat kinderen met een aantal kinderen met een ontwikkelingsachterstand en met epilepsie een stukje misten van chromosoom 6. Om preciezer aan te geven welk stukje van chromosoom 6 mist, staat het cijfer p en de getallen 21.3 achter chromosoom 6. Op het stukje chromosoom 6 wat mist bij deze kinderen ligt een stukje informatie die SYNGAP1 wordt genoemd. Dit SYNGAP1 lijkt te zorgen voor het ontstaan van de ontwikkelingsachterstand en de epilepsie. Op dit speciale stukje chromosoom 6 wat mist bij kinderen met het 6p21.3microdeletiesyndroom ligt echter nog meer informatie. Mogelijk hebben kinderen met het 6p21.3 deletiesyndroom nog andere klachten die kinderen met het SYNGAP1 syndroom niet hebben.
MRD5-syndroom
Een andere naam voor het SYNGAP1-syndroom is het MRD5-syndroom. De letters MR staat voor mentale retardatie het medische woord voor een verstandelijke beperking. De D staat voor dominant wat aan geeft dat deze aandoening ontstaat wanneer op een van de twee gelijke chromosomen die een kind heeft een fout in het DNA aanwezig is. Het getal 5 geeft aan dat dit syndroom als 5e syndroom beschreven is. Er bestaan inmiddels zeer veel verschillende MRD-syndroom Tegenwoordig krijgen de MRD-syndromen vaak een andere naam omdat de namen anders te veel op elkaar lijken.
Hoe vaak komt het SYNGAP1 syndroom voor bij kinderen?
Het is niet goed bekend hoe vaak het SYNGAP1 syndroom bij kinderen voorkomt. Dit omdat nog maar kort geleden ontdekt is dat een foutje op deze plek in het erfelijk materiaal kan zorgen voor het ontstaan van dit syndroom.

Bij wie komt het SYNGAP1 syndroom voor?
Het SYNGAP1 syndroom is al vanaf de geboorte aanwezig. Het kan even duren voordat duidelijk wordt dat er sprake is van een syndroom. Zowel jongens als meisjes kunnen het SYNGAP1 syndroom krijgen.
Wat is de oorzaak van het SYNGAP1 syndroom?
Fout in erfelijk materiaal
Het SYNGAP1 syndroom wordt veroorzaakt door een fout in het erfelijk materiaal van chromosoom 6. De plaats van deze fout wordt het SYNGAP1-gen genoemd.

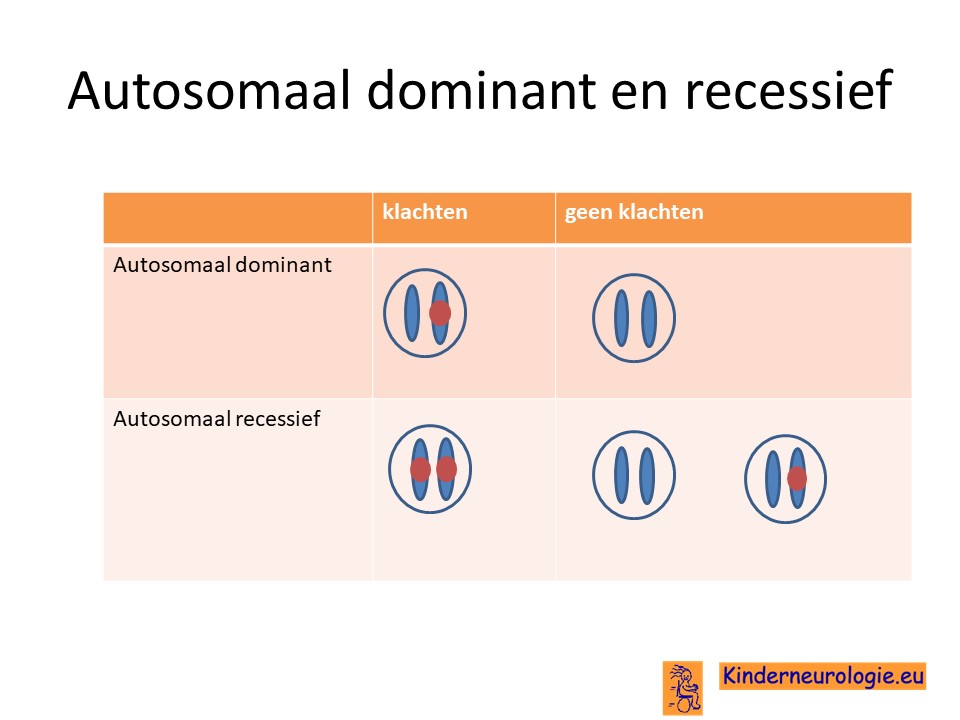
Autosomaal dominant
Het foutje in het SYNGAP1-gen is een zogenaamd autosomaal dominant foutje. Dit houdt in dat een foutje op een van de twee chromosomen 6 die een kind heeft al voldoende is om het syndroom te krijgen. Dit in tegenstelling tot een autosomaal recessieve aandoening waarbij een kind pas klachten krijgt wanneer beide chromosomen 6 een foutje bevatten.
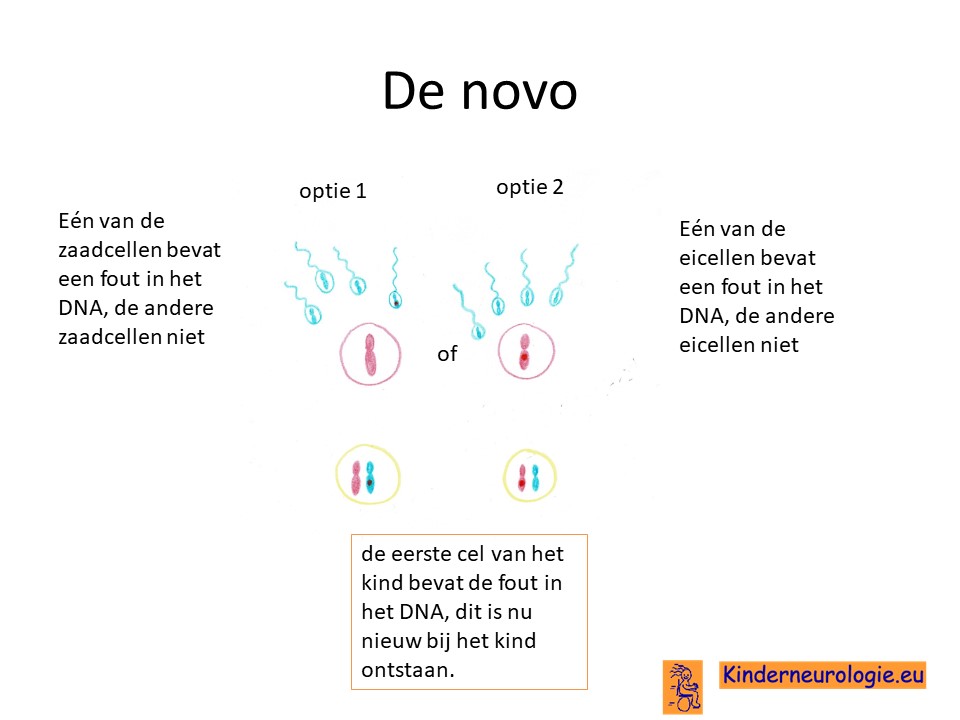
Bij het kind zelf ontstaan
Vaak is het foutje in het SYNGAP1-gen bij het kind zelf ontstaan en niet overgeërfd van de vader of van de moeder. Dit zou wel kunnen wanneer de vader of de moeder zelf ook het SYNGAP1-syndroom heeft. Bij een heel klein deel van de kinderen heeft de vader in zijn zaadcellen of de moeder in haar eicellen het foutje op het SYNGAP1-gen, terwijl dit foutje niet in de andere lichaamscellen aanwezig is. In die situatie zou het foutje ook overgeërfd kunnen zijn van de vader of de moeder zonder dat deze zelf het SYNGAP1-syndroom hebben.
Afwijkend eiwit
Als gevolg van de verandering in het erfelijk materiaal wordt een bepaald eiwit niet goed aangemaakt. Dit eiwit heet SYNPATIC RAS-GTPase Activation Protein 1, afgekort als SYNGAP1. Dit eiwit speelt een belangrijke rol in zenuwcellen die glutamaat gebruiken als boodschapper stofje. Glutamaat activeert zenuwcellen door op de NMDA-receptor of op de AMPA-receptor te gaan zitten. Het SYNGAP1-eiwit remt de aanmaak van de stofjes RAS en RAF. RAS en RAF zorgen voor de aanmaak van nieuwe AMPA-receptoren en voor de aanmaak van allerlei eiwitten in deze zenuwcel. Bij kinderen met het SYNGAP1-syndroom worden RAS-RAF niet geremd. Hierdoor komen er te veel AMPA-receptoren en worden er ook te veel eiwitten aangemaakt. Dit te veel aan eiwitten verstoord de aanleg van de hersencellen en de werking van de hersencellen.

Epilepsie
Epilepsie ontstaat wanneer er te veel van de activerende boodschapper stof glutamaat is in verhouding tot de boodschapperstog GABA. Bij kinderen met SYNGAP1-syndroom zijn er te veel AMPA-receptoren waardoor glutamaat de hersencellen aan zet tot actie en de hersencellen spontaan elektrische stroompjes aan elkaar door geven. Op deze manier ontstaat epilepsie.

Wat zijn de symptomen van het SYNGAP1 syndroom?
Variatie
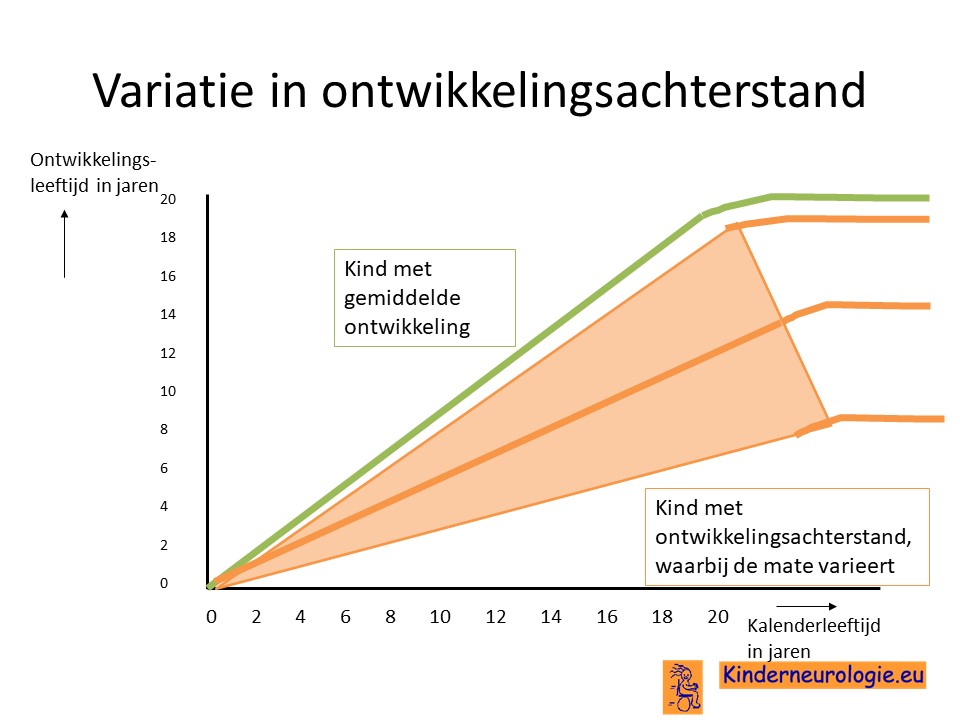
Er bestaat een grote variatie in hoeveelheid en in ernst van de symptomen die verschillende kinderen met het SYNGAP1 syndroom hebben. Geen kind zal alle onderstaande symptomen hebben. Omdat er nog maar bij weinig kinderen deze diagnose gesteld is, zullen mogelijk ook nog niet alle symptomen die horen bij dit syndroom bekend zijn.

Zwangerschap en bevalling
Meestal zijn er geen bijzonderheden tijdens de zwangerschap of tijdens de bevalling. Kinderen met dit syndroom hebben een normaal geboortegewicht en een normale lengte en grootte van het hoofdje.
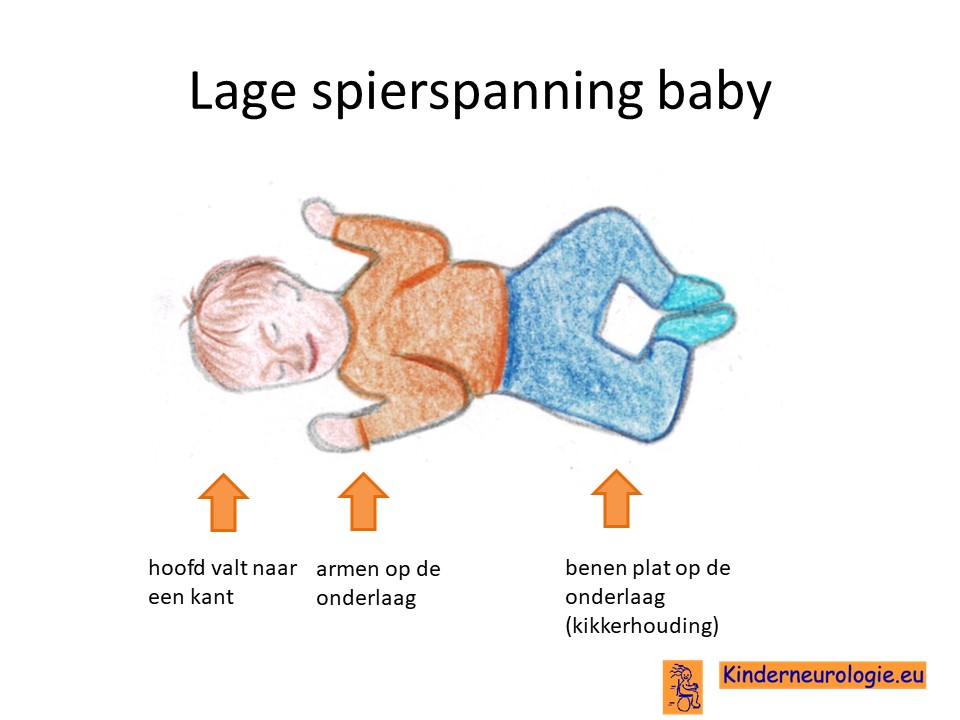
Lage spierspanning
Kinderen met het SYNGAP1 syndroom hebben een lage spanning in hun spieren. Ze voelen daarom slapper aan en moeten goed gesteund worden wanneer ze opgetild worden. Door de slappere spieren is het moeilijk om het hoofdje op te tillen en verloopt de ontwikkeling van kinderen met het SYNGAP1 syndroom ook langzamer. Ook kunnen de gewrichten gemakkelijk overstrekt worden door de lagere spierspanning. Veel kinderen hebben platvoetjes.
Ontwikkelingsachterstand
Kinderen met het SYNGAP1 syndroom ontwikkelen zich langzamer dan hun leeftijdsgenoten. Ze gaan later rollen, zitten, staan en lopen dan hun leeftijdsgenoten. Tot nu toe hebben kinderen die bekend zijn met dit syndroom wel allemaal leren lopen, variërend van op normale leeftijd tot los kunnen lopen op de leeftijd van vier jaar.
Problemen met praten
Veel kinderen met het SYNGAP1 syndroom hebben grote moeite met praten. Sommige kinderen praten helemaal niet, andere kinderen zeggen enkele woordjes. Een klein deel van de kinderen die bekend is met dit syndroom kan korte zinnetjes maken. Maar ook hier geldt dat er nog maar weinig kinderen met dit syndroom bekend zijn.
Epilepsie
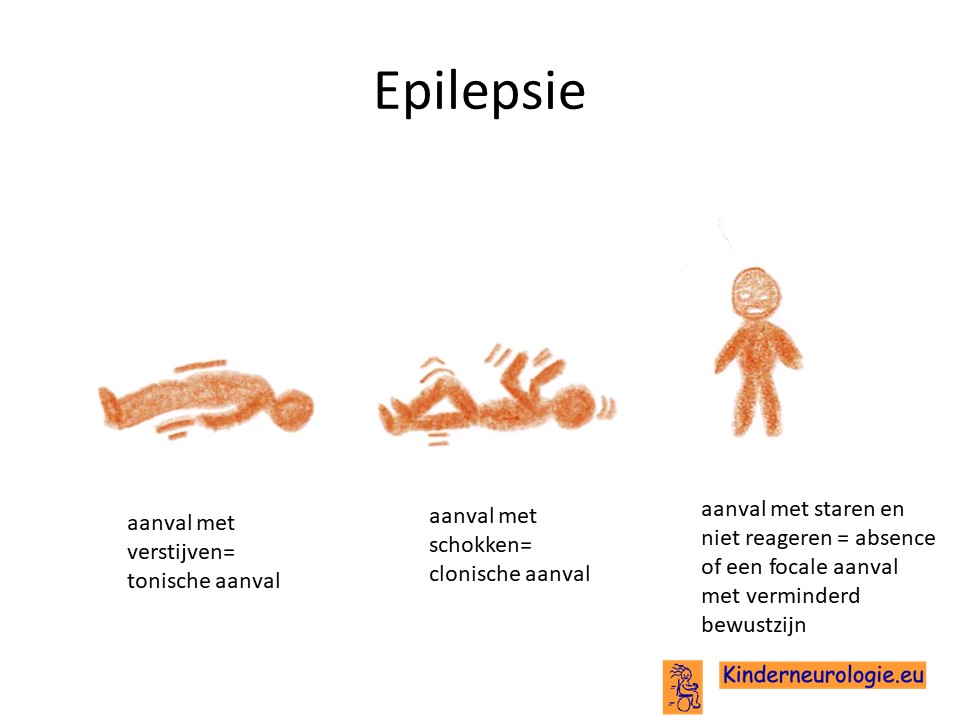
Een groot deel van de kinderen met het SYNGAP1 syndroom krijgt last van epilepsie aanvallen. Meestal ontstaan de epilepsieaanvallen al op de jonge leeftijd, gemiddeld rond de leeftijd van 2 jaar. Verschillende type epilepsie aanvallen kunnen voorkomen, vaak gaat het om myoclonieen (korte schokjes op verschillende plaatsen in het lichaam) of om absences (aanvallen waarbij kinderen even stil vallen en dan in het niets staren, kort daarna gaan ze weer verder waar ze mee bezig waren voor de aanval). Ook combinatie van een kort schokje met een absence, een zogenaamde myoclone absence komen voor bij kinderen met dit syndroom. Andere aanvallen die ook beschreven zijn, zijn aanvallen waarbij kinderen plotseling helemaal slap worden en op de grond vallen. Dit worden atone aanvallen genoemd. Sommige kinderen die het SYNGAP1-syndroom hebben, krijgen dan ook de epilepsie diagnose Doose syndroom.
Ook zijn er kinderen beschreven met tonisch clonische aanvallen, eerst verstijven en daarna schokken met de armen ende benen.
Bij een deel van de kinderen worden de epilepsieaanvallen uitgelokt door kauwen of door knipperen van de ogen.
Problemen met het evenwicht
Er zijn een paar kinderen met het SYNGAP1-syndroom beschreven die problemen hadden met het bewaren van de balans. Kinderen vielen gemakkelijker om tijdens lopen.
Stereotypieën
Kinderen met het SYNGAP1 -syndroom maken vaak telkens terugkerende bewegingen met hun handen of armen. Dit worden stereotypieën genoemd. Kinderen hebben hier zelf geen last van. De stereotypieën vallen vaak meer op wanneer kinderen iets heel leuks of iets spannends moeten doen.
Autistiforme kenmerken
Een deel van de kinderen met het SYNGAP1-syndroom heeft autistiforme kenmerken. Vaak vinden kinderen het moeilijk om oogcontact te maken met andere mensen. Veel kinderen houden van een vaste routine en vinden het moeilijk wanneer hier vanaf geweken wordt. Dan kunnen ze daardoor erg van slag raken en heel boos of verdrietig worden.

AD(H)D
Kinderen met het SYNGAP1 syndroom kunnen vaak maar kort de aandacht en concentratie bij iets houden. Ze zijn snel afgeleid en spelen dan hier mee en dan weer daar mee. Ook zijn kinderen vaak beweeglijk en vinden ze het lastig om stil te zitten.

Stemmingsprobleem
Er zijn een paar kinderen beschreven met dit syndroom waarbij met name pubers last hadden van een sombere en verdrietige stemming.
Zichzelf verwonden
Er zijn een paar kinderen beschreven die zichzelf verwonden door te krabben of te bijten. Dit kan ook een bijwerkingen zijn indien het medicijn levetiracetam gegeven wordt aan kinderen met het SYNGAP1-syndroom. Indien dit medicijn nodig is, dan is het belangrijk alert te zijn of deze bijwerking ontstaat.

Hoge pijngrens
Kinderen met dit syndroom hebben vaak een hoge pijngrens. Ze hoeven niet snel te huilen wanneer ze zich bezeerd hebben en pijn hebben gedaan. Ze lijken de pijn niet waar te nemen.

Problemen met slapen
Kinderen met het SYNGAP1 syndroom hebben vaker problemen met slapen. Het kan gaan om problemen met inslaapvallen, met vaak wakker worden of met vroeg wakker worden. Door een infectie of door epilepsie aanvallen kunnen de problemen met slapen tijdelijk verergeren.

Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.
Kinderen met het SYNGAP1- syndroom hebben vaak kleine bijzonderheden in hun uiterlijk die weinig opvallend zijn, zo is bij een aantal kinderen beschreven dat ze een lang gezicht hadden met relatief kleine oren en dat de stand van de ogen niet recht was, maar dat de ogen in richting van de oren schuin naar beneden liepen. Ook is de mond vaak breed. Het is niet goed mogelijk om op grond van het uiterlijk van een kind te zeggen dat er sprake is van het SYNGAP1-syndroom.
Kleiner hoofdje
Een paar kinderen met dit syndroom hebben een kleiner hoofdje dan gebruikelijk, anderen hadden een normale hoofdgrootte.
Problemen met zien
Scheelzien komt vaker voor bij kinderen met het SYNGAP1-syndroom.

Ruimtelijk inzicht
Kinderen met het SYNGAP1 syndroom hebben vaak problemen met het ruimtelijk inzicht en het inschatten van bijvoorbeeld diepte. Dit kan maken dat kinderen het spannend vinden om een trap op en af te lopen.
Problemen met kauwen
Kinderen met dit syndroom hebben vaker een probleem met kauwen. Kinderen hebben het liefst zacht eten waarop ze niet hoeven te kauwen of eten wat in kleine stukjes gesneden is. Kauwen kost kinderen veel tijd. Taai vlees krijgen kinderen met deze aandoening maar moeilijk fijngemalen waardoor kinderen dit liever uitspugen dan doorslikken.
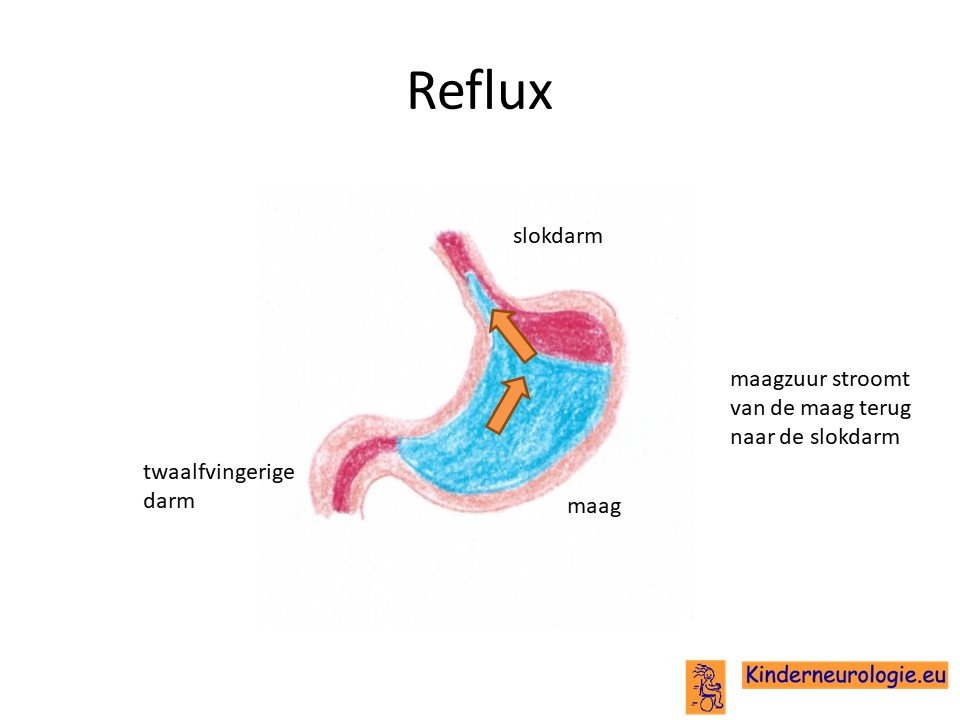
Reflux
Kinderen met dit syndroom hebben heel vaak last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Door het zuur kan de slokdarm geïrriteerd en ontstoken raken. Wanneer dit niet tijdige ontdekt en behandeld wordt, kan dit zorgen voor het spuug met daarin bloedsliertjes.
Kwijlen
Kinderen met dit syndroom hebben gemakkelijk last van kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond, waardoor het speeksel gemakkelijk uit de mond loopt.
Problemen met de alvleesklier
Er is een kindje bekend met het SYNGAP1-syndroom die cystes had in de alvleesklier. Bij de andere kinderen die bekend zijn met dit syndroom kwam dit niet voor. De vraag is of het dus met het syndroom te maken heeft of er los van staat.

Vatbaar voor infecties
Kinderen met het SYNGAP1 syndroom zijn op jonge leeftijd vatbaar voor het krijgen van infecties. Regelmatig komen oorontsteking of infecties van de luchtwegen voor. Met het ouder worden, worden de infecties minder frequent.
Hoe wordt de diagnose SYNGAP1 syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met een ontwikkelingsachterstand, lage spierspanning, epilepsie kan vermoed worden dat er sprake is van een syndroom. Er zijn echter veel verschillende syndromen die allemaal voor deze symptomen kunnen zorgen.
Het is heel lastig om op grond van het uiterlijk van een kind vast te stellen dat er sprake is van het SYNGAP1 syndroom. Om de diagnose te stellen zal aanvullend onderzoek nodig zijn.
Bloedonderzoek
Bij routine bloedonderzoek worden bij kinderen met het SYNGAP1-syndroom geen afwijkingen gevonden.
Genetisch onderzoek
Wanneer aan de diagnose gedacht wordt, kan door middel van gericht genetisch onderzoek op bloed naar het voorkomen van foutjes in het SYNGAP1-gen.
Vaak worden ook alle chromosomen tegelijkertijd onderzocht (zogenaamd Array onderzoek) soms kan hierbij ontdekt worden dat er sprake is van het 6p21.3 microdeletie syndroom wat dus overlapt met het SYNGAP1 syndroom.
In de toekomst zal door middel van een nieuwe genetische techniek (exome sequencing genoemd) mogelijk ook deze diagnose gesteld kunnen worden zonder dat er specifiek aan gedacht was of naar gezocht is.
MRI van de hersenen
Bij kinderen met een ontwikkelingsachterstand zal vaak een MRI scan gemaakt worden om te kijken of er bijzonderheden aan de hersenen te zien zijn. Vaak worden op deze MRI scan wel afwijkingen gezien, maar deze afwijkingen worden bij veel kinderen met een syndroom gezien en zijn niet kenmerkend voor het SYNGAP1 syndroom en worden ook gezien bij kinderen met een ontwikkelingsachterstand om een andere reden.

Stofwisselingsonderzoek
Kinderen met een ontwikkelingsachterstand krijgen vaan stofwisselingsonderzoek om te kijken of er sprake is van een stofwisselingsziekte die verklarend is voor de ontwikkelingsachterstand. Bij kinderen met het SYNGAP1-syndroom worden hierbij geen bijzonderheden gezien.
EEG
Kinderen met epilepsie krijgen vaak een EEG om te kijken van welk soort epilepsie er sprake is. Op het EEG worden vaak epileptiforme afwijkingen gezien. Deze afwijkingen zijn niet kenmerkend voor het SYNGAP1 syndroom, maar kunnen bij veel andere syndromen met epilepsie ook gezien worden. Bij een deel van de kinderen zitten de epileptiforme afwijkingen met name aan de achterkant van de hersenen (posterieur)
Hoe worden kinderen met het SYNGAP1 syndroom behandeld ?
Omgaan met de gevolgen
Er bestaat geen behandeling die het SYNGAP1 syndroom kan genezen. De behandeling is er op gericht om kinderen en hun ouders zo goed mogelijk te leren omgaan met de gevolgen van het hebben van het SYNGAP1 syndroom.
Kinderarts
In Nederland wordt door de zorg voor kinderen met een zeldzaam syndroom vaak gecoordineerd door de kinderarts in de eigen woonomgeving. Daarnaast kunnen kinderen ook begeleid worden door een speciale kinderarts die zich gespecialiseerd heeft in de zorg voor kinderen met een aangeboren en vaak zeldzame aandoeningen. Deze kinderarts heet kinderarts EAA: kinderarts voor erfelijke en aangeboren aandoeningen. In steeds meer ziekenhuizen in Nederland werken kinderartsen EAA. De kinderarts EAA stemt met de eigen kinderarts in de woonomgeving van het kind af hoe de zorg voor het kind zo optimaal mogelijk kan verlopen. Ook kan de kinderarts EAA gespecialiseerde kinderartsen om hulp vragen zoals een een kinderMDL-arts of kinderchirurg voor darmproblemen, een kindernefroloog of kinderuroloog voor problemen met de nieren en/of plassen, een kinderneuroloog voor kinderen met epilepsie of bewegingsstoornissen, en/of een kinderorthopeed voor kinderen met afwijkingen van de botten.

Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 3-5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet en vertonen kinderen juist druk gedrag na geven van deze medicatie.

Medicijnen tegen epilepsie
Er bestaan verschillende soorten medicijnen die er voor kunnen zorgen dat kinderen met het SYNGAP1 syndroom minder last hebben van epilepsie aanvallen. Er bestaat geen duidelijk voorkeursmedicijn. Medicijnen die vaak gebruikt worden zijn natriumvalproaat (depakine ®), levetiracetam (Keppra ®), lamotrigine (Lamictal®), clobazam (Frisium ®) en topiramaat (Topamax®). Vaak lukt het redelijk goed om de epilepsie aanvallen onder controle te krijgen met een of twee medicijnen. Een groot deel van de kinderen reageert goed op een behandeling met valproaat. Het medicijn clobazam verhoogt de hoeveelheid GABA in de hersenen. Perampanel is een nieuw medicijn wat in staat is om de AMPA-receptoren te blokkeren. Dit medicijn zou geschikt kunnen zijn voor kinderen met het SYNGAP1-syndroom omdat zij te veel actieve AMPA receptoren hebben. Of dit in de praktijk ook zo werkt bij kinderen met het SYNGAP1-syndroom is nog niet onderzocht. Wanneer uw kind het lastig vindt om medicijnen in te nemen, vindt u hier tips voor innemen medicijnen.
Bij een deel van de kinderen zal het niet lukken om de epilepsieaanvallen met medicijnen onder controle te krijgen. Er bestaan ook andere behandelingen die een goed effect kunnen hebben op de epilepsie, zoals een ketogeen dieet, een nervus vagusstimulator, of een behandeling met methylprednisolon. Ook een combinatie van deze behandelingen met medicijnen die epilepsie onderdrukken is goed mogelijk.

Kinderfysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kindje zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt.

Kinderlogopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Ook kan de logopediste helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen.
Kinderergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. De ergotherapeut kan ook advies geven over hulpmiddelen.
Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy of een rolstoel.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later op dezelfde manier onderwijs te gaan volgen.

Orthopedagoog
Een orthopedagoog kan ouders tips en adviezen geven hoe om gaan met problemen met angst, boos worden, moeilijk kunnen spelen en het over eten. Ook kan een orthopedagoog ouders helpen hoe ze hun kinderen kunnen helpen in het leggen van contacten met andere kinderen of volwassenen.
Kinder- en jeugdpsychiater
Een kinder- en jeugdpsychiater kan advies en begeleiding geven hoe om te gaan met autisme, ADHD, angst, sombere gevoelens of gevoelens van boosheid.
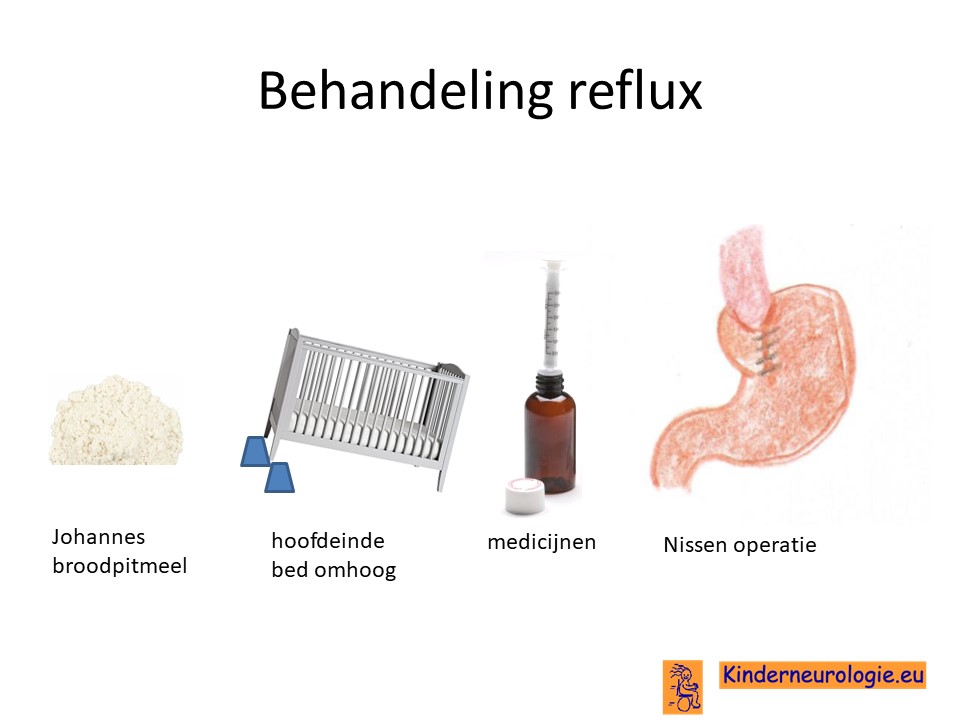
Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine, omeprazol of esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen. Dit wordt een Nissen-operatie genoemd.
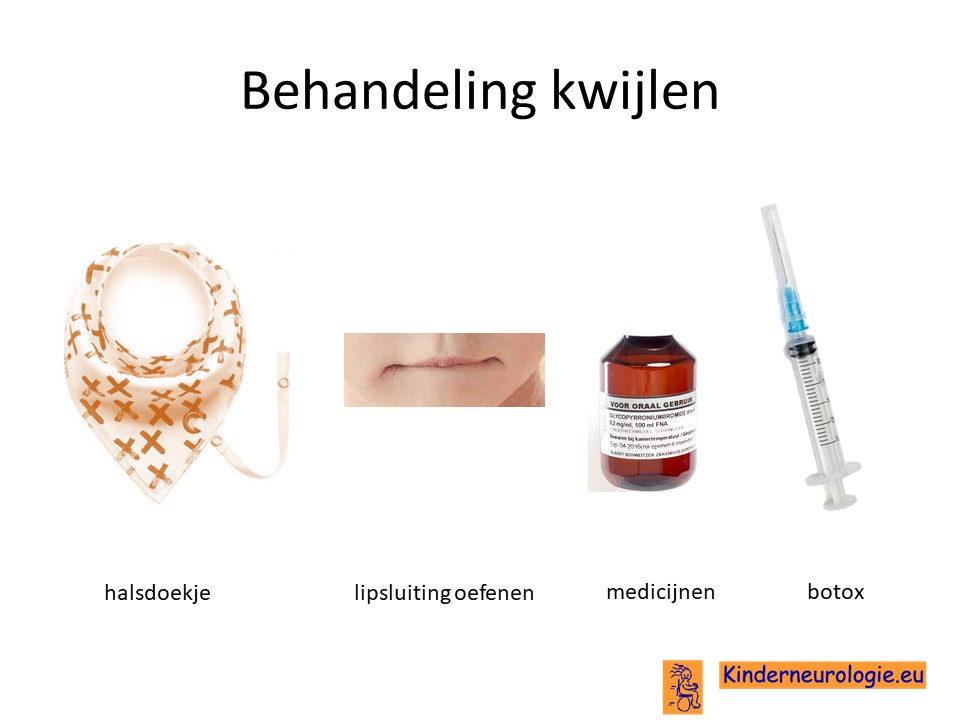
Kwijlen
Kwijlen kan verminderen door kinderen er bewust van te maken dat ze hun speeksel moeten doorslikken. Ook kunnen oefeningen waarbij geoefend wordt om de mond te sluiten helpen.
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie nodig zijn om er voor zorgen dat kinderen minder kwijlen. Per kind zullen de voor- en nadelen van elke behandeling moeten worden afgewogen.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen en zo veel als kan bewegen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

School
De meeste kinderen met het SYNGAP1 syndroom volgen speciaal onderwijs. In het speciaal onderwijs zijn de klassen kleiner en kan het lesprogramma meer afgestemd worden op de mogelijkheden van het kind. Voor een deel van de kinderen is het niet haalbaar om onderwijs te volgen. Zij gaan naar een dagcentrum waar kinderen een dagprogramma volgen.
Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen).
Behandeling slaapproblemen
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen. Soms wordt het medicijn promethazine gebruikt om kinderen beter te kunnen laten slapen. Het is altijd belangrijk om uit te sluiten dat epilepsie de oorzaak is van de slaapproblemen, in geval van epilepsie is epilepsie behandeling nodig.

Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak even tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er heel anders uit zien dan van andere kinderen.

Contact met andere ouders
Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het SYNGAP1 syndroom.
Wat betekent het hebben van het SYNGAP1 syndroom voor de toekomst?
Blijvende beperking
De meeste kinderen houden last van beperkingen in het dagelijks leven als gevolg van het hebben van het SYNGAP1 syndroom. Zij zijn afhankelijk van de hulp van anderen bij allerlei dagelijkse activiteiten. De meeste volwassenen wonen b egeleid of in een woongroep.
Levensverwachting
De levensverwachting van kinderen met het SYNGAP1 syndroom hangt sterk samen met het voorkomen van bijkomende problemen zoals infecties of epilepsie. Verder is er nog maar weinig volwassenen bekend met dit syndroom. Op grond van de kenmerken van dit syndroom wordt verwacht dat de levensverwachting vrij normaal is.
Kinderen krijgen
De meeste kinderen die het SYNGAP1 syndroom hebben, zullen later zelf als volwassene geen kinderen krijgen. Kinderen van een volwassene met het SYNGAP1 syndroom hebben een verhoogde kans tot 50% om zelf ook deze aandoening te krijgen.
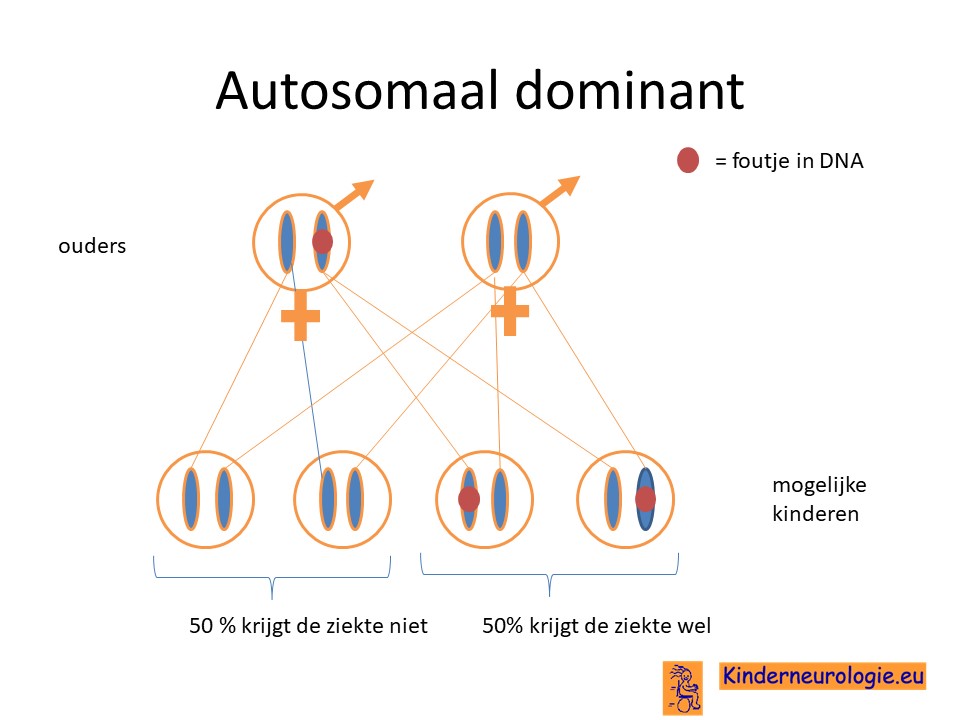
Hebben broertjes en zusjes een verhoogde kans om ook het SYNGAP1 syndroom te krijgen?
Het SYNGAP1 syndroom is een erfelijke aandoening die op zogenaamd autosomaal dominante manier overerft. Vaak is de aandoening bij het kind zelf ontstaan. Broertjes en zusjes hebben dan nauwelijks een verhoogde kans om zelf ook dit syndroom te krijgen. Dit kan alleen wanneer de ouder zelf het SYNGAP1-syndroom heeft of wanneer het foutje bij de ouder in de eicel of de zaadcel aanwezig is.
In praktijk hebben broertjes en zusjes daarom een licht verhoogde kans om zelf ook het SYNGAP1-syndroom te krijgen.
Een klinisch geneticus kan hier meer informatie over geven.
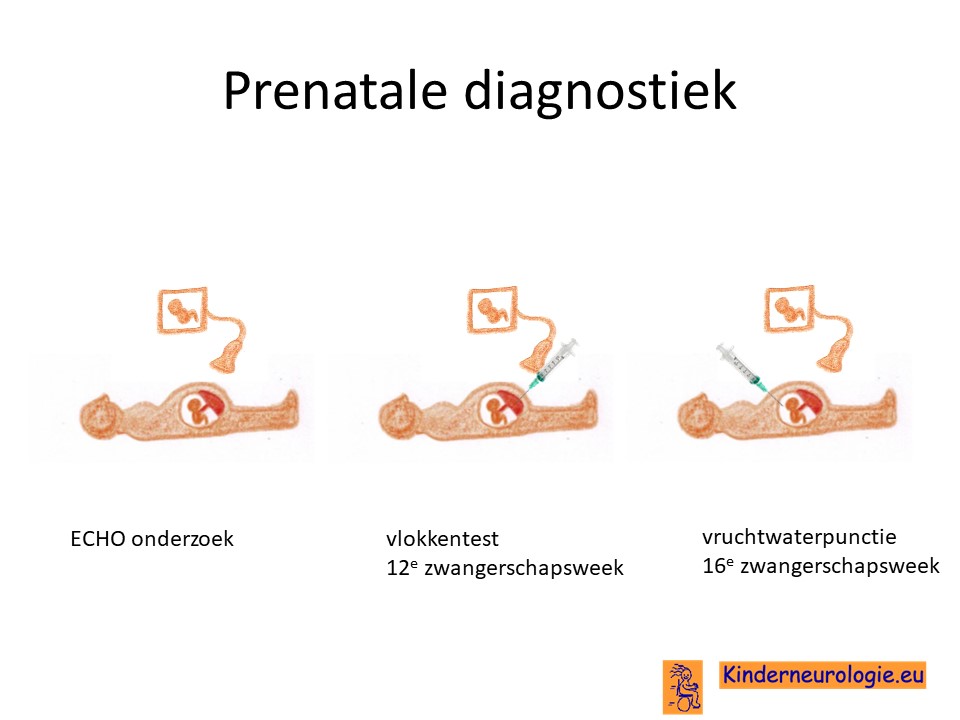
Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van het SYNGAP1 syndroom, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest of een vruchtwaterpunctie. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.npdn.nl.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Links
Encore SYNGAP1-expertisecentrum Rotterdam
(expertisecentrum voor SYNGAP1 in Erasmusmc)
SYNGAP globalnet
(Engelstalige website met informatie over het SYNGAP1-syndroom)
Referenties
1. 6p21.3 microdeletion involving the SYNGAP1 gene in a patient with intellectual disability, seizures, and severe speech impairment. Writzl K, Knegt AC. Am J Med Genet A. 2013;161A:1682-5
2. Mutations in SYNGAP1 cause intellectual disability, autism, and a specific form of epilepsy by inducing haploinsufficiency. Berryer MH, Hamdan FF, Klitten LL, Møller RS, Carmant L, Schwartzentruber J, et al Hum Mutat. 2013;34:385-94.
3. SYNGAP1 encephalopathy: A distinctive generalized developmental and epileptic encephalopathy. Vlaskamp DRM, Shaw BJ, Burgess R, Mei D, Montomoli M, Xie H, Myers CT, Bennett MF, XiangWei W, Williams D, Maas SM, Brooks AS, Mancini GMS, van de Laar IMBH, van Hagen JM, Ware TL, Webster RI, Malone S, Berkovic SF, Kalnins RM, Sicca F, Korenke GC, van Ravenswaaij-Arts CMA, Hildebrand MS, Mefford HC, Jiang Y, Guerrini R, Scheffer IE. Neurology. 2019;92:e96-e107
4. SYNGAP1-related developmental and epileptic encephalopathy: The impact on daily life. Lo Barco T, De Gaetano L, Santangelo E, Bravi T, Proietti J, Cantalupo G, Brambilla I, Darra F. Epilepsy Behav. 2022;127:108500
Laatst bijgewerkt: 24 december 2022 voorheen: 1 mei 2019, 2 maart 2019 en 4 februari 2014
Auteur: JH Schieving
Heeft uw kind nog andere symptomen, laat het ons weten.