 kinderneurologie
kinderneurologie
Wat is het Ogden syndroom?
Het Ogden syndroom is een erfelijke aangeboren aandoening waarbij kinderen een ontwikkelingsachterstand hebben in combinatie met kleine lengte en aangeboren hartafwijking en/of hartritmestoornissen.
Hoe wordt het Ogden syndroom ook wel genoemd?
Het Ogden syndroom is genoemd naar de plaats waar de eerste patiënt die bekend is met dit syndroom woont. Het wordt ook wel afgekort met de letters OGDNS. Het Ogden syndroom is in 2011 voor het eerst beschreven.
NAA10-gerelateerd syndroom
Een andere naam die ook gebruikt wordt is het NAA10-gerelateerd syndroom. NAA10 is de naam van de plaats in het erfelijk materiaal (het DNA) waar kinderen met dit syndroom een fout hebben zitten die verantwoordelijk is voor het ontstaan van de symptomen die horen bij dit syndroom. Door deze naam te gebruiken is het voor iedereen duidelijk dat er sprake is van deze fout.
N-terminal acetyltransferase deficiëntie
Een andere term die ook wel gebruikt wordt is N-terminal acetyltransferase deficiëntie. Kinderen met het Ogden syndroom hebben een tekort aan het stofje N-acetyltransferase. Deficiëntie is het medische woord voor het hebben van een tekort.
Lenz microophtalmie
Het foutje in het erfelijk materiaal wat verantwoordelijk is voor het ontstaan van het Ogden syndroom, is ook in staat om een andere aandoening te veroorzaken dit het Lenz micro-ophtalmie syndroom genoemd wordt. Kinderen met dit syndroom hebben kleinere ogen dan gebruikelijk.
Hoe vaak komt het Ogden syndroom voor bij kinderen?
Het Ogden syndroom is een zeldzame aandoening. Het is niet goed bekend hoe vaak dit syndroom bij kinderen voorkomt. Waarschijnlijk is ook bij een deel van de kinderen met dit syndroom nog nooit de juiste diagnose gesteld en is helemaal niet bekend dat zij het Ogden syndroom hebben. Het syndroom zou dus ook vaker voor kunnen komen dan we nu denken.
Dankzij nieuwe genetische technieken wordt het gemakkelijker om de diagnose Ogden syndroom te stellen.

Bij wie komt het Ogden syndroom voor?
Het Ogden syndroom is al vanaf de geboorte aanwezig. Het kan wel een tijdje duren voordat duidelijk wordt dat er sprake is van een syndroom.
Zowel jongens als meisjes kunnen dit syndroom krijgen. Jongens hebben wel meer klachten van dit syndroom dan meisjes.
Wat is de oorzaak van het Ogden syndroom?
Foutje in het erfelijk materiaal
Het Ogden syndroom wordt veroorzaakt door een foutje in het erfelijk materiaal van het zogenaamde X-chromosoom. De plaats van dit foutje wordt het NAA10-gen genoemd.

X-linked dominant
Het foutje op het X-chromosoom is een zogenaamd X-linked dominant foutje. Dit dominant houdt in dat een foutje op een X-chromosoom al voldoende is om klachten te krijgen. Dit maakt dat zowel jongens als meisjes last van dit syndroom kunnen krijgen. Jongens hebben wel meer last van dit syndroom dan meisjes, omdat meisjes nog een tweede X-chromosoom zonder foutje hebben en jongens niet.

Bij het kind zelf ontstaan
Bij een deel van de kinderen met een Ogden syndroom is het foutje bij het kind zelf ontstaan na de bevruchting van de eicel door de zaadcel en niet overgeërfd van een van de ouders.
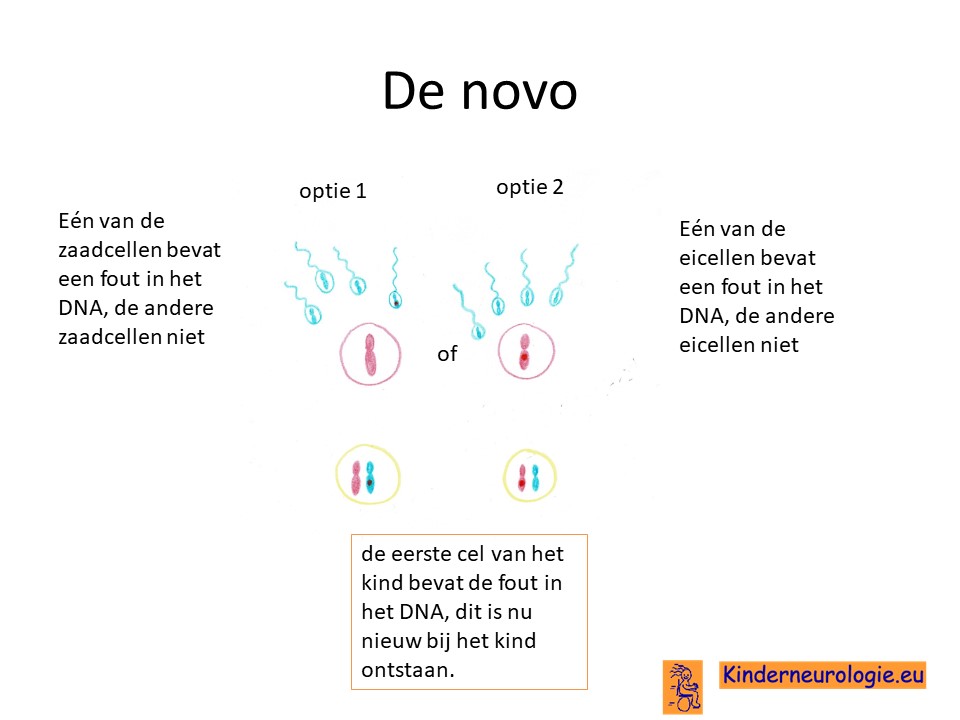
Geërfd van een ouder
Een deel van de kinderen heeft het foutje in het erfelijk materiaal geërfd van een ouder die zelf dan ook het Ogden syndroom heeft. Soms wordt dit pas duidelijk wanneer de diagnose bij het kind zelf gesteld wordt. Dit geldt vooral wanneer het foutje afkomstig van de moeder, omdat vrouwen vaak weinig last hebben van dit syndroom en daardoor helemaal niet bekend is dat zij een syndroom hebben.
Afwijkend eiwit
Als gevolg van het foutje in het NAA10-gen wordt een bepaald eiwit niet goed aangemaakt. Dit eiwit is een belangrijk onderdeel van het N-terminal acetyltransferase deficiëntie-eiwit genoemd. Dit wordt ook wel afgekort tot NAT-eiwit. Door het foutje in het DNA werkt dit NAT-eiwit niet goed. Het NAT-eiwit zorgt er normaal voor dat verschillende eiwitten in het lichaam hun werk goed kunnen gaan doen. Onvoldoende werkend NAT-eiwit maakt dat een aantal andere eiwitten onvoldoende goed werkt. Hoe dit precies tot alle symptomen van het Ogden syndroom zorgt, is niet goed bekend.
Wat zijn de symptomen van het Ogden syndroom?
Variatie
Er bestaat een grote variatie in de hoeveelheid en de ernst van de onderstaande symptomen die hieronder genoemd worden en kunnen voorkomen bij het Ogden syndroom. Een kind zal nooit alle ondergenoemde symptomen tegelijkertijd hebben. Het valt van te voren niet goed te voorspellen welke symptomen een kind zal gaan krijgen. Dat betekent dat onderstaande kenmerken kunnen voorkomen, maar niet hoeven voor te komen.
Meisjes hebben meestal weinig tot geen symptomen als gevolg van het hebben van het Ogden syndroom, soms hebben meisje toch een ernstiger beeld met meer symptomen.
Omdat het syndroom nog maar een aantal jaren bekend is, kunnen ook symptomen voorkomen die nog niet hieronder beschreven zijn.

Geboorte
Jongens met het Ogden syndroom worden vaak geboren met een normale lengte en een normaal geboortegewicht.
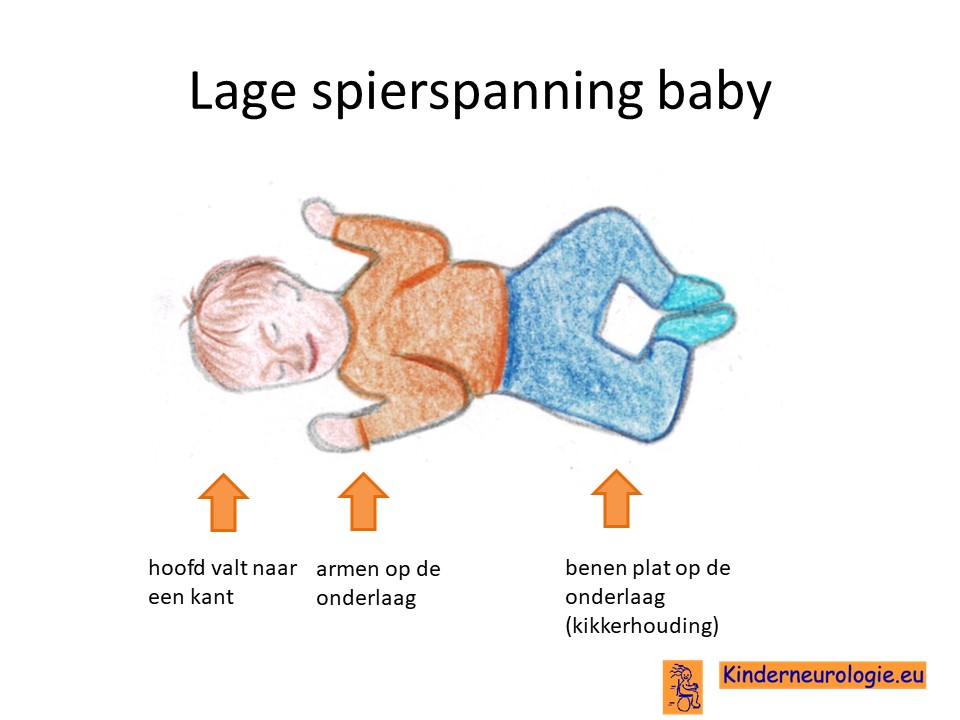
Lage spierspanning
Jongens met het Ogden syndroom hebben een lage spanning in hun spieren. Ze voelen daarom slapper aan en moeten goed gesteund worden wanneer ze opgetild worden. Door de slappere spieren is het moeilijk om het hoofdje op te tillen en verloopt de ontwikkeling van jongens met het Ogden syndroom ook langzamer. Ook kunnen de gewrichten gemakkelijk overstrekt worden door de lagere spierspanning. Veel jongens hebben platvoetjes.
Ontwikkelingsachterstand
Jongens met het Ogden syndroom ontwikkelen zich langzamer dan hun leeftijdsgenoten. Ze gaan later rollen, zitten, staan en lopen dan hun leeftijdsgenoten.
Een deel van de jongens is in staat om zelfstandig te gaan lopen. Voor een ander deel van de jongens is dat te moeilijk, sommige jongens kunnen wel een kort stukje lopen wanneer ze ondersteund worden, voor een deel van de jongens is ook dat te moeilijk.
Problemen met praten
Voor veel jongens met het Ogden syndroom is het heel moeilijk om te leren praten. De eerste woordjes komen vaak later dan gebruikelijk, pas op de leeftijd van een paar jaar oud. Het is voor jongens met dit syndroom vaak moeilijk om woorden en zinnen te maken.
Het begrijpen van wat andere mensen zeggen is voor kinderen met dit syndroom vaak gemakkelijker dan het zelf praten.
Spasticiteit
Geleidelijk aan kunnen de spieren die eerst een hele lage spierspanning hadden een hogere spierspanning krijgen. Deze verhoogde spierspanning kan overgaan in spasticiteit. Deze spasticiteit zit vooral in de benen en in mindere mate in de armen. Door de spasticiteit wordt het lastiger om te leren lopen wanneer kinderen dat nog niet al hadden geleerd. Ook voor kinderen die al wel hadden leren lopen, kan het lopen steeds moeilijker gaan als gevolg van de spasticiteit. Kinderen gaan op hun tenen lopen, zijn daardoor minder stabiel en vallen gemakkelijker om. Ook gaan de benen vaak dicht tegen elkaar aan staan of kan het ene been zelfs voor het andere been kruizen, wat lopen natuurlijk heel moeilijk maakt.

Problemen met leren
Jongens met het Ogden syndroom hebben bijna allemaal problemen met leren. De mate van problemen met leren verschilt, sommige kinderen kunnen naar regulier onderwijs, andere zijn moeilijk lerend of zeer moeilijk lerend. Er zijn ook kinderen die niet leerbaar zijn.
Autistiforme kenmerken
Een deel van de kinderen met het Ogden syndroom heeft autistiforme kenmerken. Kinderen hebben bijvoorbeeld alleen voorkeur voor bepaald speelgoed en spelen niet met het andere speelgoed waarover ze ook kunnen beschikken. Vaak houden kinderen van een vast en voorspelbaar ritme en vinden ze het heel moeilijk wanneer er onverwachte gebeurtenissen plaats vinden. Hierdoor kunnen kinderen heel boos of verdrietig worden. Sommige kinderen vinden het moeilijk om oogcontact te maken. Een deel van de kinderen heeft niet zo’n behoefte om te praten, terwijl ze wel in staat zijn om te kunnen praten.

ADHD
AD(H)D komt vaker voor bij kinderen met dit syndroom. Kinderen hebben moeite om langer ergens de aandacht bij te houden. Ze spelen maar kort met een bepaalde speelgoed en dan weer met een ander stukje speelgoed. Kinderen zijn snel afgeleid door een geluid of een beweging in de kamer.
Kinderen kunnen moeite hebben met stil zitten en bewegen het liefst de hele dag. Op school hebben kinderen moeite langer tijd hun aandacht bij het schoolwerk te houden.

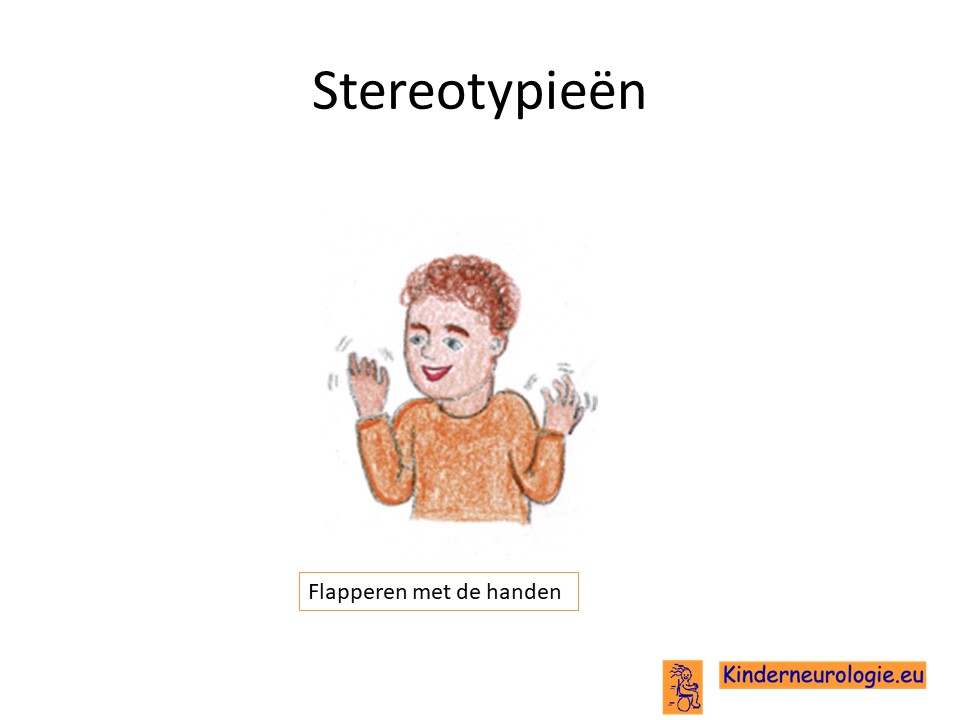
Stereotypieën
Veel kinderen maken graag bewegingen met hun armen en hun handen die vaak terug keren. Zulke bewegingen worden stereotypieën genoemd. Sommige kinderen gaan wapperen met hun handen, anderen maken draaiende bewegingen of wrijvende bewegingen over de borst heen. Deze bewegingen komen vaak voor wanneer kinderen iets heel leuks of iets spannends gaan doen.
Gemakkelijk boos worden
Kinderen met dit syndroom kunnen gemakkelijk boos worden. Vaak is er wel een aanleiding voor het ontstaan van deze boosheid, bijvoorbeeld omdat iets niet lukt of omdat kinderen iets niet mogen, maar lang niet altijd is dit duidelijk. Kinderen kunnen in hun boosheid andere mensen pijn doen door ze te knijpen of te bijten. Kinderen vinden het moeilijk om zelf uit deze boosheidsaanval te komen. Vaak hebben ze daarbij de hulp van anderen nodig.
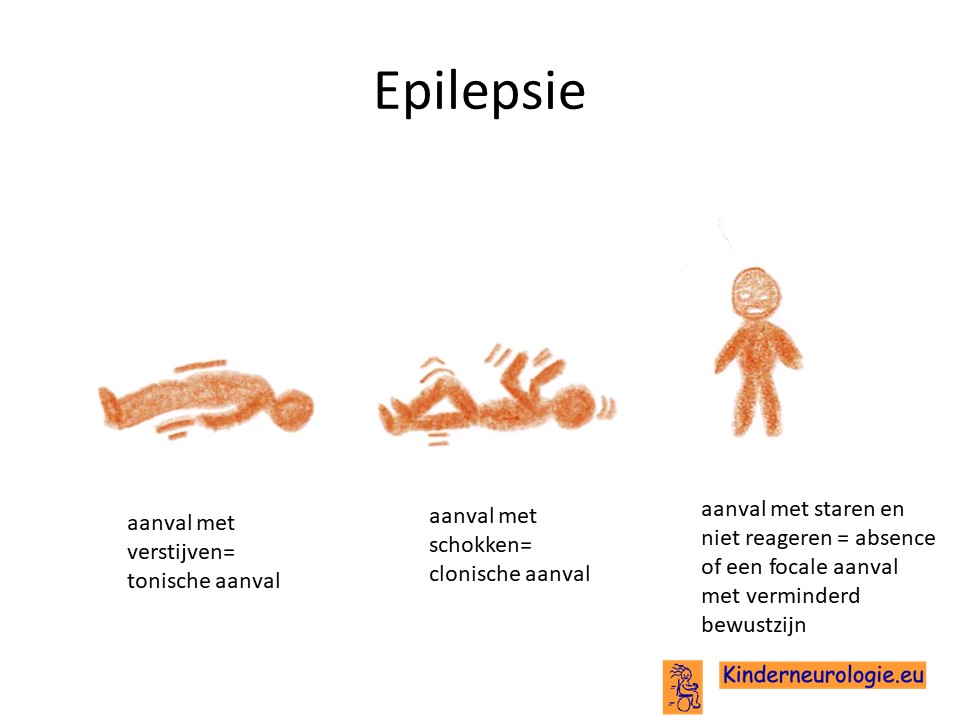
Epilepsie
Een deel van de kinderen met het Ogden syndroom krijgt last van epilepsie aanvallen. Verschillende type epilepsie aanvallen kunnen voorkomen.
Dit hangt sterk samen met de leeftijd waarop het kind last krijgt van epilepsie.
Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.
Kinderen met het Ogden syndroom hebben vaak een hoog voorhoofd. In het voorhoofd zijn vaak veel rimpels te zien, waardoor kinderen een wijze uitdrukking hebben. De wenkbrauwen bevatten vaak weinig haren. De ogen lopen vaak in de richting van de oren wat omlaag. Naast de ogen aan de kant van de neus kunnen extra plooitjes zichtbaar zijn. De oogleden zijn vaak dik. De neusbrug is vaak breed en plat. De neus zelf is vaak kort, de neusvleugels zijn dun. Het stukje huid tussen de neus en de mond (philtrum) bevat vaak een duidelijke groef. De bovenlip is vaak dunner dan de onderlip. De onderkaak is kleiner dan de bovenkaak en staat vaak een beetje naar achteren toe. Het gehemelte is vaak hoog. De oren zijn vaak groot en staan wat lager op het hoofd dan gebruikelijk. Het midden van het gezicht is vaak wat terug getrokken in vergelijking met de randen van het gezicht. De handen en voeten zijn vaak klein. Soms zitten twee vingers of twee tenen aan elkaar vast. Dit wordt een syndactylie genoemd. De pink van de hand kan een kromme stand hebben. Dit wordt clinodactylie genoemd.
Kleine lengte
Jongens met het Ogden syndroom groeien minder hard dan hun leeftijdsgenoten. Vaak hebben zij een kleinere lengte. De kleine lengte gaat meer opvallen tijdens het ouder worden.
Kinderen met dit syndroom hebben vaak kleine handen en voeten.
Klein hoofdje
Het hoofdje van kinderen met Ogden syndroom groeit ook niet zo hard als bij leeftijdsgenoten, hierdoor hebben kinderen een kleiner hoofdje. Een te klein hoofdje wordt een microcefalie genoemd.

Huid
Jongens met het Ogden syndroom hebben vaak een losse slappe huid. De huid hangt hierdoor in plooien. Op het voorhoofd zijn vaak bij jongens op jonge leeftijd veel rimpels te zien. Onder de huid zit weinig vetweefsel. De huid is hierdoor ook heel dun. Door de losse rimpelige huid lijken kinderen met dit syndroom ouder dan hun leeftijd is.
Vaak is de huid gevoelig voor het ontwikkelen van eczeem.
Vaatafwijking in de huid
In de huid kunnen kluwentjes van zichtbare roodblauwe vaatjes zichtbaar zijn. Dit worden cutane capillaire malformaties genoemd. Kinderen hebben hier zelf geen last van.
Ook zijn de aders in de huid vaak goed zichtbaar.
Haren
Jongens met het Ogden syndroom hebben vaak weinig en dunne haren op hun hoofd. Jongens hebben geen volle haardos. Ook de wenkbrauwen op het voorhoofd kunnen dunbehaard zijn. De wimpers kunnen juist opvallend lang zijn.
Ogen
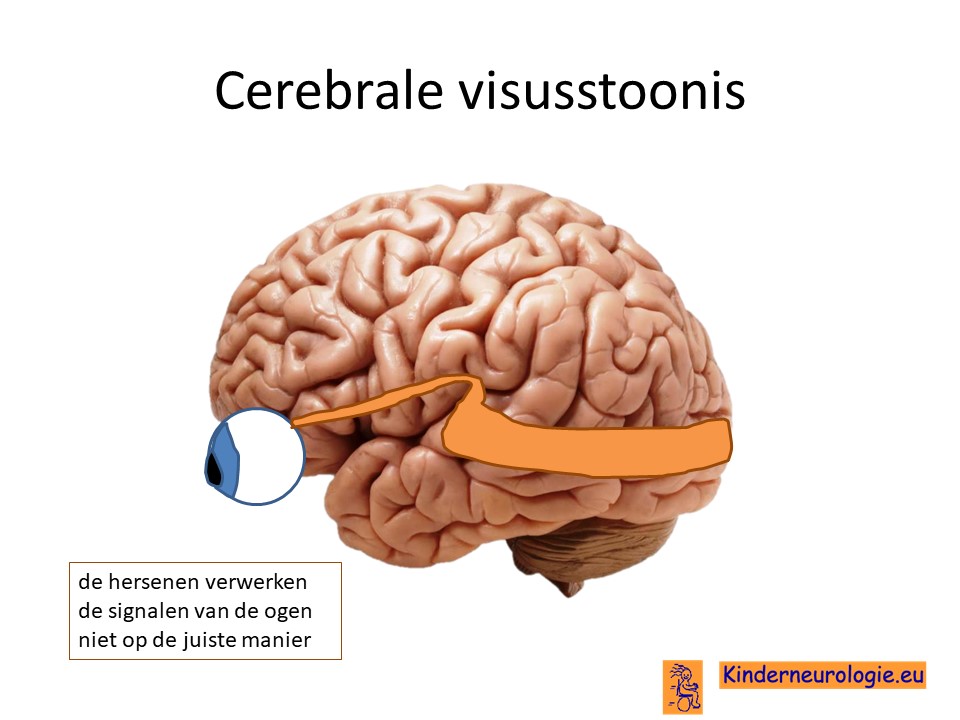
Een deel van de kinderen heeft kleinere ogen dan gebruikelijk. Soms kunnen kinderen hierdoor slechter zien. Bij een deel van de kinderen zit het probleem met zien niet in de ogen, maar in de hersenen. De hersenen verwerken de prikkel die de ogen doorgeven niet of niet goed. Kinderen zijn daardoor slechtziend of soms zelfs blind, terwijl er met hun ogen niets aan de hand is. Dit wordt daarom een cerebrale visusstoornis genoemd, het probleem zit in de hersenen (cerebrum). Het wordt ook wel afgekort als CVI ( naar de Engelse termen cerebral visual impairment, impairment is beperking).
Tanden
Het tandglazuur is vaak van minder mooie kwaliteit. De voortanden zijn vaak breed.
Problemen met eten
Kinderen met dit syndroom hebben vaker problemen met eten. De meeste kinderen houden niet van stukjes in hun eten. Kinderen hebben vaker moeite om het eten goed te kauwen en goed door te slikken.
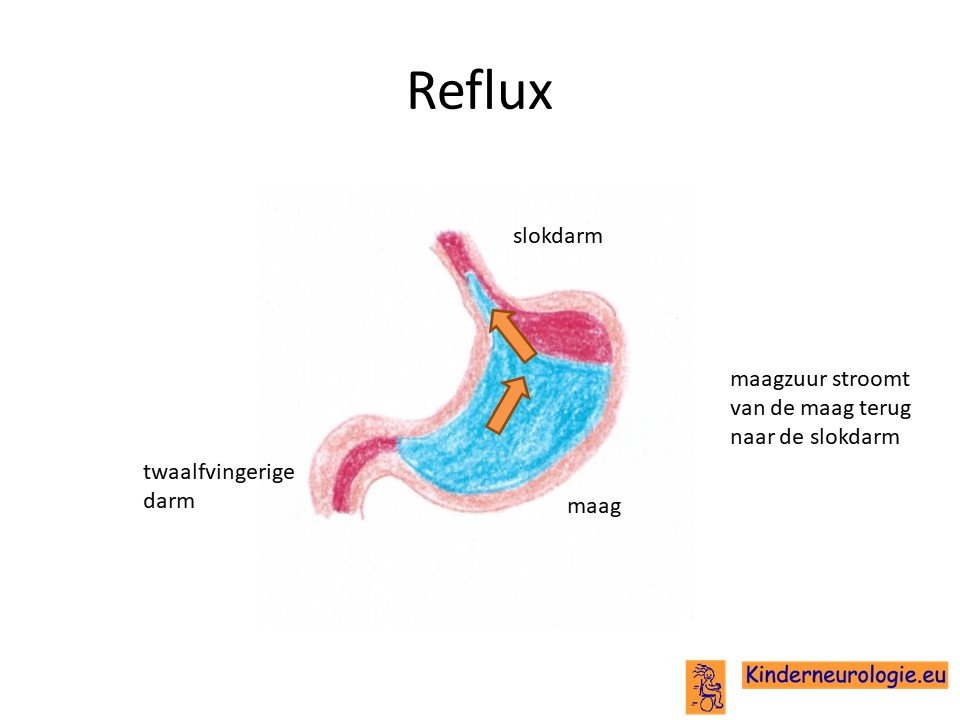
Reflux
Kinderen met het Ogden syndroom hebben gemakkelijker last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Door het zuur kan de slokdarm geïrriteerd en ontstoken raken. Wanneer dit niet tijdige ontdekt en behandeld wordt, kan dit zorgen voor het spuug met daarin bloedsliertjes.
Kwijlen
Kinderen met met het Ogden syndroom hebben gemakkelijk last van kwijlen. Dit komt door slapheid van de spieren in het gezicht en rondom de mond, waardoor het speeksel gemakkelijk uit de mond loopt.
Verstopping
Verstopping van de darmen komt vaak voor bij kinderen met het Ogden syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen.
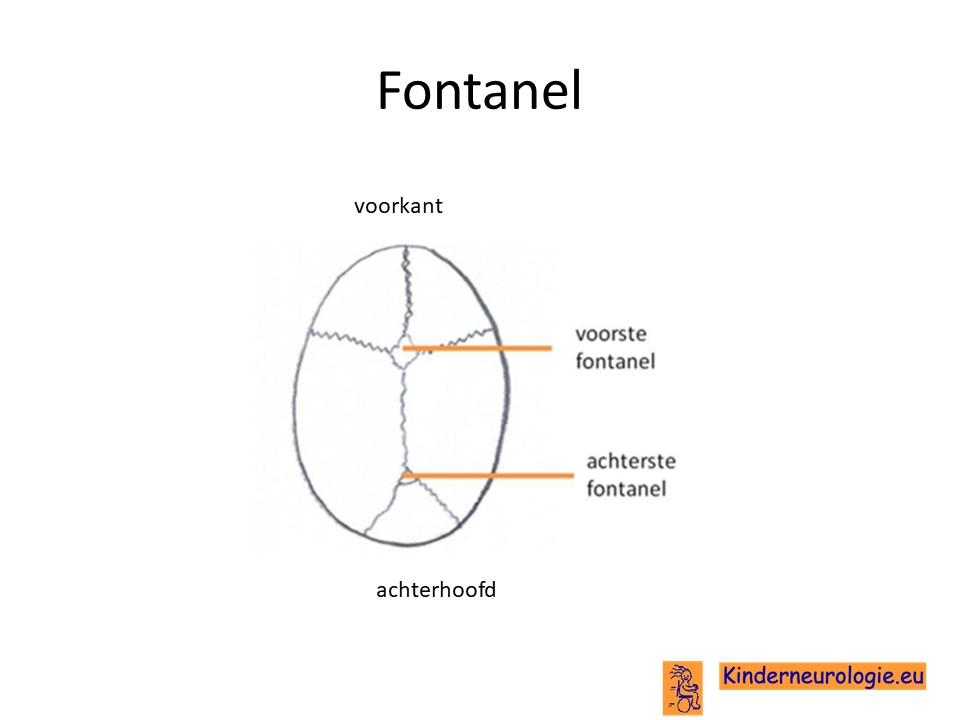
Fontanel
De fontanel is het medische woord voor de ruimte tussen de botten van de schedel. Baby’s hebben twee fontanellen, de voorste boven op het hoofd en de achterste op het achterhoofd. De achterste sluit normaal gesproken voor de leeftijd van drie maanden, de voorste tussen de leeftijd van een en twee jaar. Bij jongens met het Ogden syndroom sluiten de fontanellen veel later dan gebruikelijk. Lange tijd hebben jongens nog ene grote open voorste fontanel. Op zich hebben jongens hier geen last van.
Vatbaarder voor infecties
Kinderen met het Ogden syndroom zijn op jonge leeftijd vatbaarder voor het krijgen van infecties. Regelmatig komen luchtweginfecties of oorontstekingen voor.
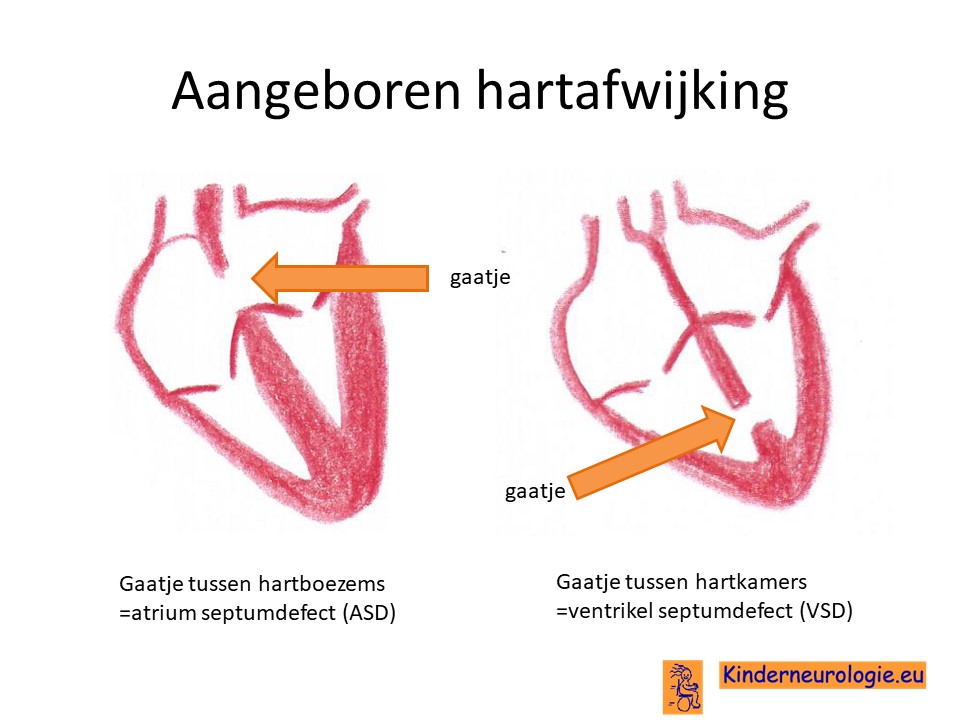
Aangeboren hartafwijking
Een groot deel van de kinderen met het Ogden syndroom heeft een aangeboren hartafwijking. Vaak gaat het om een gaatje tussen de beide boezems van het hart, dit wordt een ASD genoemd of een gaatje tussen de beide kamers van het hart, dit wordt een VSD genoemd. Ook de longslager vernauwd zijn, dit wordt een pulmonaal stenose genoemd.
Hartritmestoornis
Kinderen met dit syndroom hebben een verhoogde kans op het ontwikkelen van hartritmestoornis. Verschillende soorten hartritmestoornissen kunnen voorkomen zoals premature atriale contracties (PAC) of premature ventriculaire contracties (PVC), supraventriculaire tachycardie of een ventriculaire tachycardie. Ook een kan er sprake zijn van een zogenaamd lange QT-tijd waardoor hartritmestoornissen ontstaan. Door deze hartritmestoornissen kan het hart niet goed werken waardoor kinderen zich niet lekker voelen, bleek zijn en buiten bewustzijn kunnen raken.

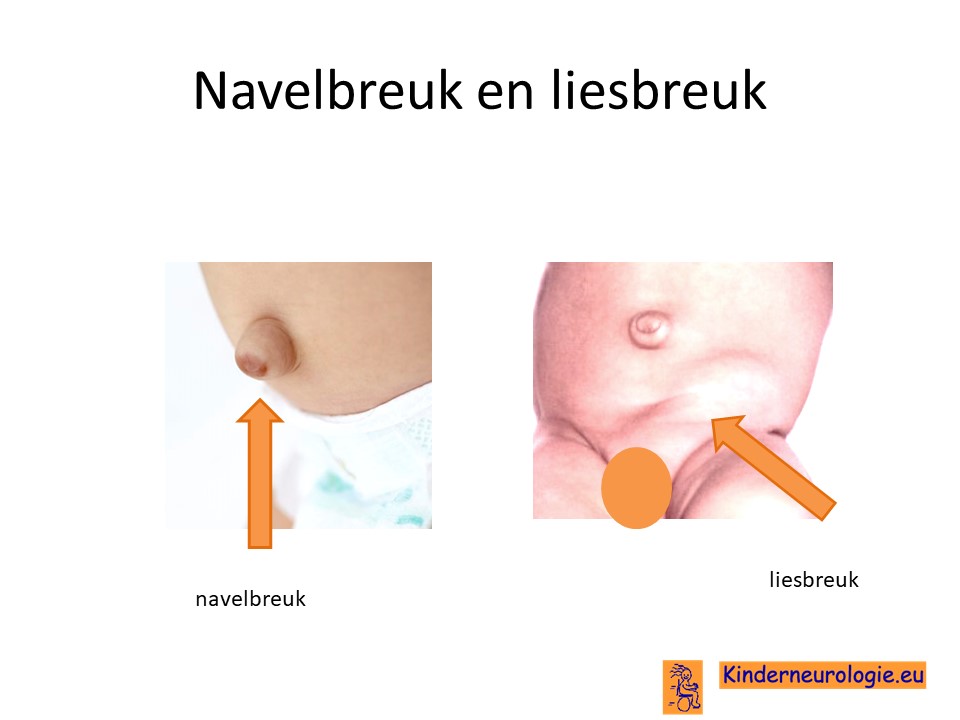
Liesbreuk of navelbreuk
Een deel van de kinderen met het Ogden syndroom heeft een liesbreuk of een navelbreuk. Dit is te zien en te voelen als een bult in de lies of naast de navel. Vaak hebben kinderen hier geen last van, soms zorgt de liesbreuk of navelbreuk voor pijnklachten.
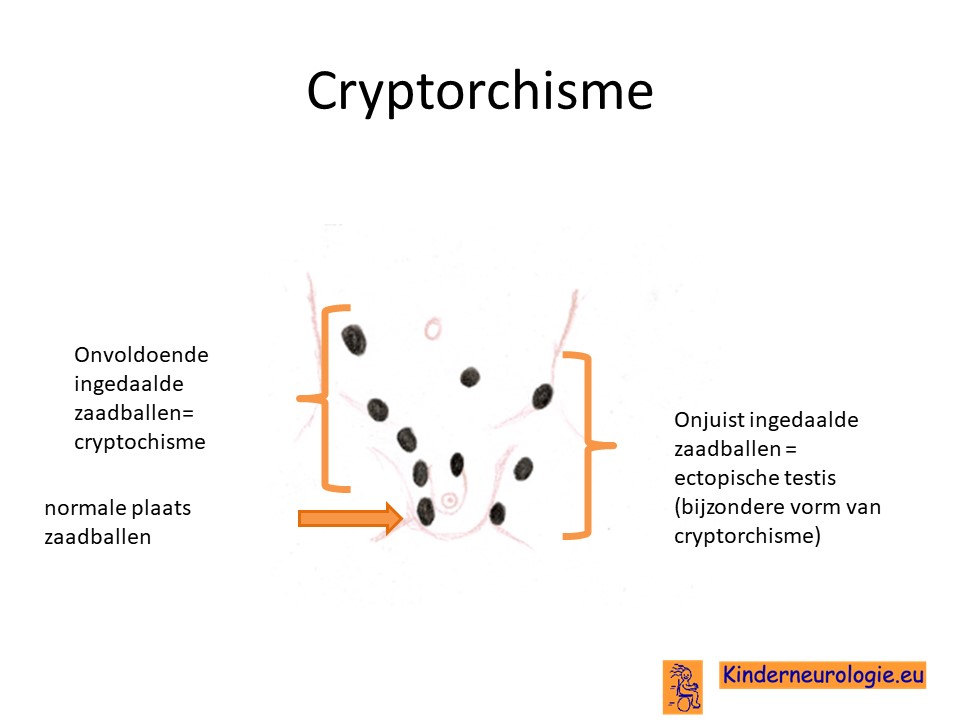
Niet ingedaalde zaadbal
Bij een groot deel van de jongentjes zitten de balletjes niet in het balzakje. Dit wordt cryptorchisme genoemd.
Scoliose
Een deel van de kinderen met het Ogden syndroom krijgt een zijwaartse verkromming van de rug. Dit wordt een scoliose genoemd.
Heupdysplasie
Heupdysplasie komt vaker voor bij kinderen met dit syndroom. Hierbij is de heupkom niet goed ontwikkeld, waardoor de heupkop gemakkelijker uit de heupkom schiet.

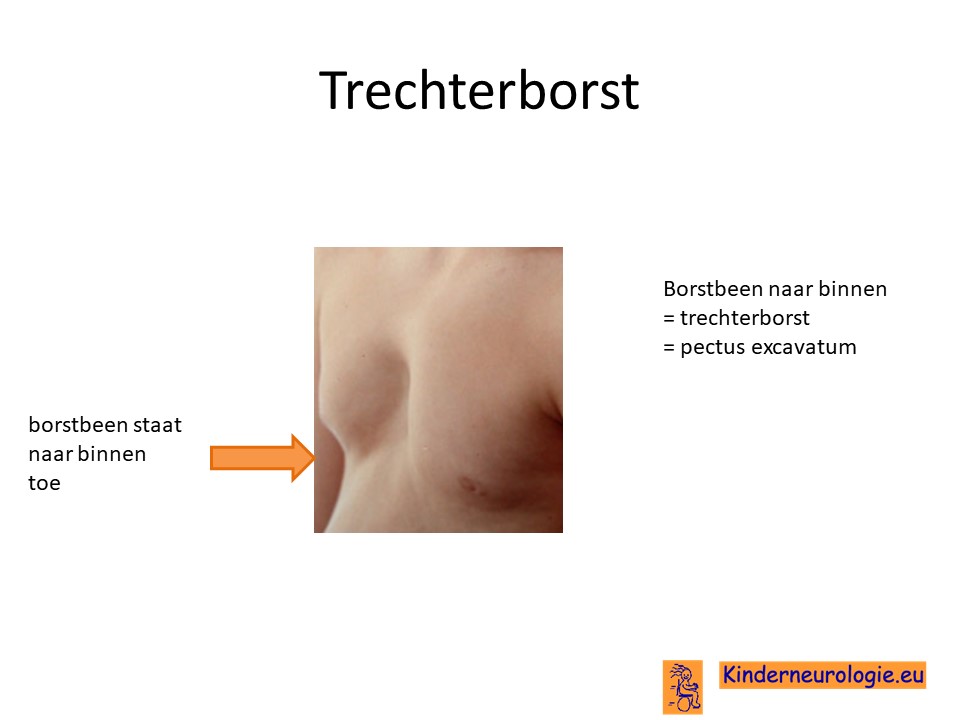
Vorm borstkas
de vorm van de borstkas kan anders zijn dan gebruikelijk. Soms staat het borstbeen naar binnen toe, waardoor er een kuil te zien is in de borstkas. Dit wordt ook wel trechterborst of pectus excavatum genoemd. Soms staat het borstbeen juist naar buiten toe, dit wordt ook wel kippenborst of pectus carinatium genoemd.
Hoe wordt de diagnose Ogden syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met een ontwikkelingsachterstand, een kleine lengte en een losse rimpelige huid en enkele opvallende uiterlijke kenmerken kan vermoed worden dat er sprake is van een syndroom. Er zijn echter veel verschillende syndromen die allemaal voor deze symptomen kunnen zorgen. Vaak zal aanvullend onderzoek nodig zijn om aan de diagnose Ogden syndroom te stellen.
Bloedonderzoek
Bij routine bloedonderzoek worden bij kinderen met het Ogden syndroom geen bijzonderheden gevonden.
Genetisch onderzoek
Wanneer aan de diagnose gedacht wordt, kan door middel van gericht genetisch onderzoek op bloed naar het voorkomen van een foutje op het X-chromosoom in het NAA10-gen
Vaak worden ook alle chromosomen tegelijkertijd onderzocht (zogenaamd Array onderzoek), soms kan op deze manier de diagnose Ogden syndroom worden gesteld omdat een stuk van het X-chromosoom (Xq28) mist waarop het NAA10-gen ligt.
In de toekomst zal door middel van een nieuwe genetische techniek (exome sequencing genoemd) mogelijk ook deze diagnose gesteld kunnen worden zonder dat er specifiek aan gedacht was of naar gezocht is.
MRI-scan
Bij kinderen met een ontwikkelingsachterstand zal vaak een MRI scan gemaakt worden om te kijken of er bijzonderheden aan de hersenen te zien zijn. Bij een groot deel van de kinderen met het Ogden syndroom is te zien dat het volume van de hersenen kleiner is dan gebruikelijk is voor de leeftijd. De hersenbalk is ook vaak dunner dan gebruikelijk. De hersenholtes kunnen groter zijn dan gebruikelijk. In de witte stof kunnen kleine witte vlekken gezien worden, dit is heel aspecifiek en kan bij allerlei soorten syndromen voorkomen.
Stofwisselingsonderzoek
Kinderen met een ontwikkelingsachterstand krijgen vaak stofwisselingsonderzoek van bloed en urine om te kijken of er sprake is van een stofwisselingsziekte die verklarend is voor de ontwikkelingsachterstand. Bij kinderen met het Ogden syndroom worden hierbij geen bijzonderheden gezien.
Kindercardioloog
Een groot deel van de kinderen met het Ogden syndroom heeft een aangeboren hartafwijking, waarvoor ze door de kindercardioloog worden gezien. Vaak zal deze naast lichamelijk onderzoek een ECHO van het hart maken om zo te beoordelen of er sprake is van een aangeboren hartafwijking.
Wanneer er aanwijzingen zijn dat er sprake is van hartritmestoornissen, dan zal de kindercardioloog een ECG verrichten om te kijken wat de oorzaak is van deze hartritme stoornissen. Vaak zal ook een langdurige ECG-registratie (Holter) gemaakt worden.

Oogarts
Kinderen met dit syndroom worden ook altijd een keer gezien door de oogarts om te kijken of er problemen zijn met zien.

Kinder-en jeugdpsychiater
Een kinder- en jeugdpsychiater kan vast stellen of er sprake is van ADHD en/of autisme.
Foto van de botten
Wanneer er sprake is van een verkromming van de wervelkolom zal vaak een foto van de botten gemaakt worden om de mate van verkromming vast te leggen en om te kijken hoe de wervels van de rug zijn aangelegd.
Wanneer er aanwijzingen zijn voor heupdysplasie kan een foto van het bekken gemaakt worden.
EEG
Kinderen met epilepsie krijgen vaak een EEG om te kijken van welk soort epilepsie er sprake is. Op het EEG worden vaak epileptiforme afwijkingen gezien. Deze afwijkingen zijn niet kenmerkend voor het Ogden syndroom, maar kunnen bij veel andere syndromen met epilepsie ook gezien worden.
Hoe worden kinderen met het Ogden syndroom behandeld?
Geen genezing
Er bestaat geen behandeling die kinderen met het Ogden syndroom kan genezen. De behandeling is er op gericht dat kinderen leren omgaan met de gevolgen die dit syndroom kan hebben.
Fysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kindje zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt.
Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Ook kan de logopediste helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze nog geen woorden kunnen gebruiken.
Diëtiste
Wanneer kinderen onvoldoende groeien, kan een diëtiste kijken hoe met energieverrijkte voeding toch voor een voldoende groei kan worden gezorgd.

Ergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. Ook kan de ergotherapeut advies geven over materialen die de ontwikkeling van een kind kunnen stimuleren.

Andere therapieën
Kinderen kunnen ook baat hebben bij andere therapieen zoals hydrotherapie, muziektherapie of therapeutische paardrijden.
Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy, een rolstoel, steunzolen of aangepaste schoenen.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later op dezelfde manier onderwijs te gaan volgen.
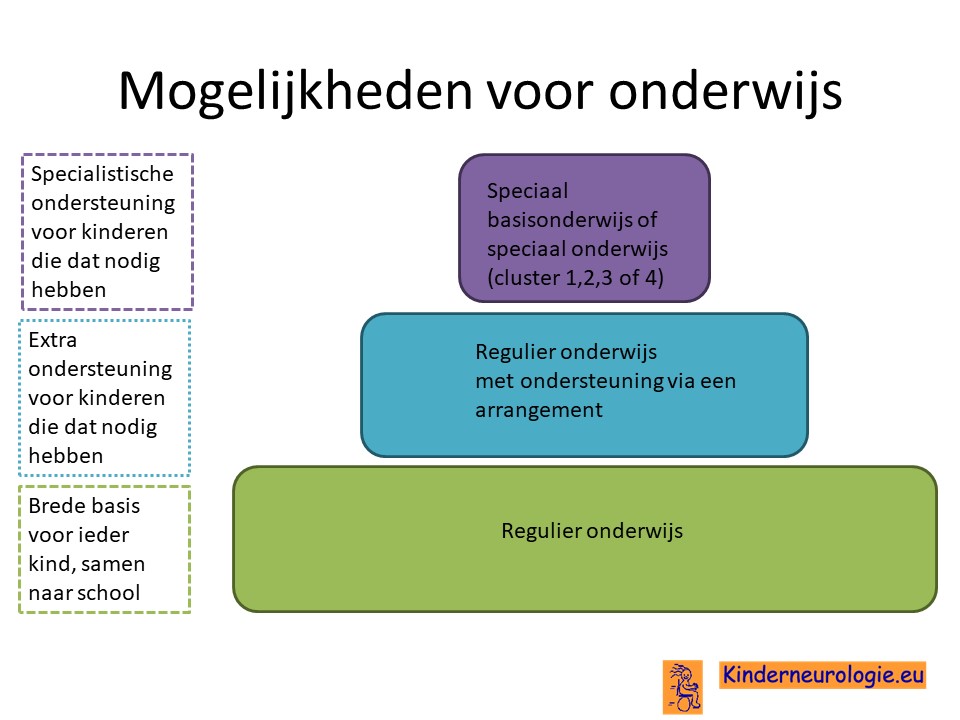
School
De meeste kinderen met het Ogden syndroom hebben extra begeleiding bij het leren nodig. Meisjes kunnen regulier onderwijs volgen met behulp van ondersteuning. Jongens gaan vaak naar het speciaal onderwijs van cluster 2,3 of 4 omdat zij daar in kleinere klassen zitten en meer hulp en ook therapie kunnen krijgen.
Orthopedagoog
Een orthopedagoog kan ouders tips en adviezen geven hoe om gaan met problemen met bijvoorbeeld boos worden of het maken van contacten met andere kinderen.
Kinder- en jeugdpsychiater
Een kinder- en jeugdpsychiater kan advies geven hoe om te gaan met gedragsproblemen zoals ADHD, snel boos worden of autisme. Soms is het nodig om gedrag regulerende medicatie zoals methylfenidaat voor ADHD of risperidon of aripiprazol voor prikkelovergevoeligheid te geven.
VISIO/Bartimeus
VISIO en Bartimeus zijn instellingen die kinderen en volwassenen die slechtziend of blind zijn begeleiden. Zij kunnen vaak tips hebben hoe kinderen die slecht kunnen zien het best kunnen spelen of benaderd kunnen worden.

Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 3-5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet.

Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen. Soms lukt dit vrij gemakkelijk met een medicijn, maar bij een deel van de kinderen is het niet zo eenvoudig en zijn combinaties van medicijnen nodig om de epilepsie aanvallen zo veel mogelijk of helemaal niet meer te laten voorkomen.
Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaat geen duidelijk voorkeursmedicijn. Medicijnen die vaak gebruikt worden zijn natriumvalproaat (Depakine ®), levetiracetam (Keppra ®), clobazam (Frisium ®) en zonisamide (Zonegran®).
Bij een deel van de kinderen zal het niet lukken om de epilepsieaanvallen met medicijnen onder controle te krijgen. Er bestaan ook andere behandelingen die een goed effect kunnen hebben op de epilepsie, zoals een ketogeen dieet, een nervus vagusstimulator, of een behandeling met methylprednisolon. Ook een combinatie van deze behandelingen met medicijnen die epilepsie onderdrukken is goed mogelijk.

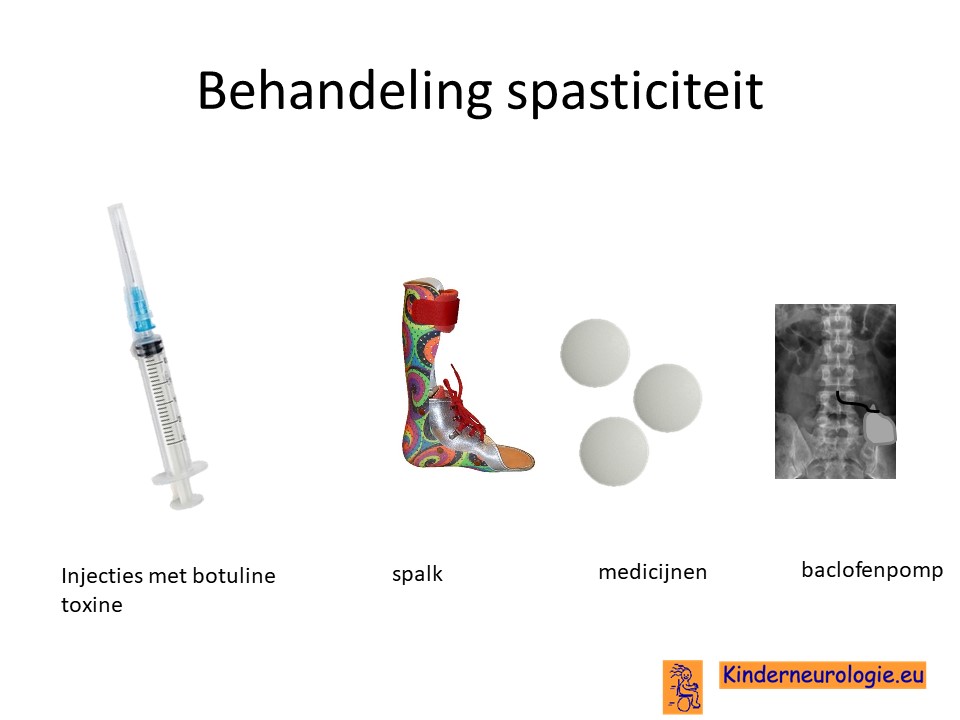
Behandeling spasticiteit
Injecties met botulinetoxine in een spastische spier kan de spasticiteit voor een aantal maanden verminderen. Met behulp van spalken en fysiotherapie kan op deze manier het looppatroon verbeterd worden. Vaak moeten deze injecties na een aantal maanden weer herhaald worden.
Ook kan met behulp van medicijnen geprobeerd worden om de spasticiteit van de benen te verminderen. Nadeel van al deze medicijnen is vaak dat ze de spierzwakte verergeren en in het hele lichaam effect hebben, niet alleen in de benen.
Veel gebruikte medicijnen zijn baclofen (Lioresal ®) en trihexyfenidyl (Artane®). Baclofen kan ook in de vorm van een baclofenpomp worden toegediend.
Bij ernstige spasticiteit kan het nodig zijn om met behulp van een operatie te zorgen dat kinderen minder last hebben van hun spasticiteit. Een veelvoorkomende operatie is het doornemen van de pezen van de spieren die er voor zorgen dat de bovenbenen strak tegen elkaar gedrukt worden. Dit belemmerd het lopen en de verzorging vaak ernstig. Na het doornemen van deze pezen verbeteren deze problemen vaak.
Tandarts
Omdat kinderen met het Ogden syndroom gemakkelijker gaatjes krijgen, krijgen ze regelmatig een fluoride behandeling om zo te proberen gaatjes te voorkomen. Soms kan het nodig zijn om door middel van een beugel of een kaakoperatie de onderkaak te vergroten en naar voren te plaatsen. Hiervoor werkt de tandarts samen met de orthodontist en/of kaakchirurg.

Hartafwijking
De aangeboren hartafwijkingen die voorkomen bij dit syndroom kunnen spontaan verdwijnen zonder dat er een behandeling voor nodig is. Wanneer er wel een behandeling nodig is, zal er een operatie nodig zijn die uitgevoerd wordt door een kinderthoraxchirurg.
De kindercardioloog zal door middel van medicatie proberen hartritmestoornissen te voorkomen. Soms zijn hiervoor ook andere ingrepen nodig, zoals het behandelen van een plekje in het hart van waaruit hartritmestoornissen ontstaan. Dit wordt een ablatio genoemd.
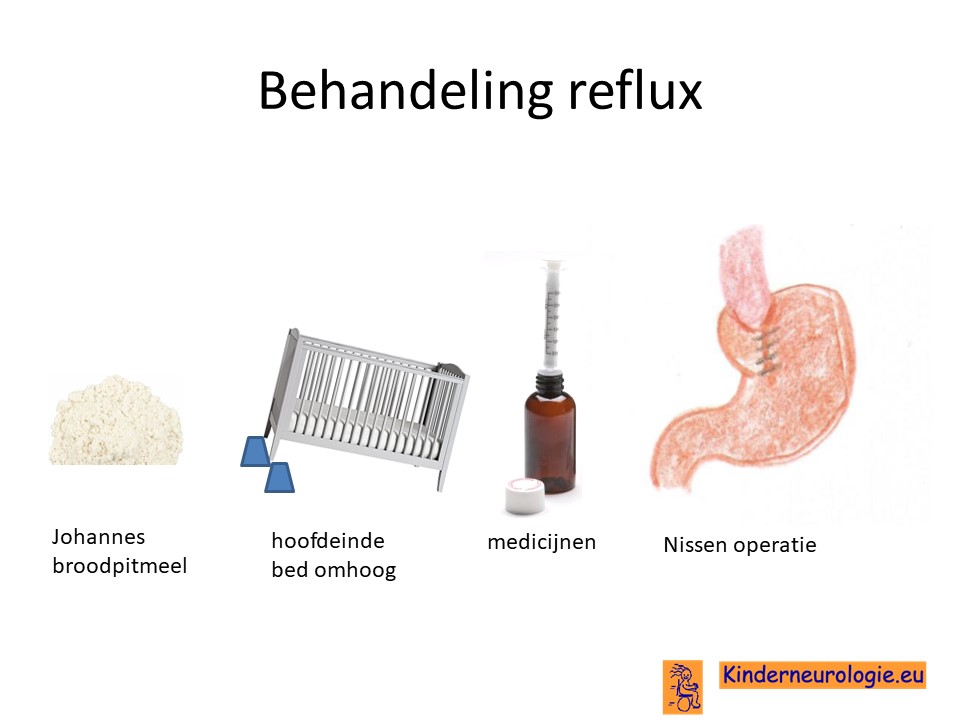
Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine en omeprazol, soms esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen.
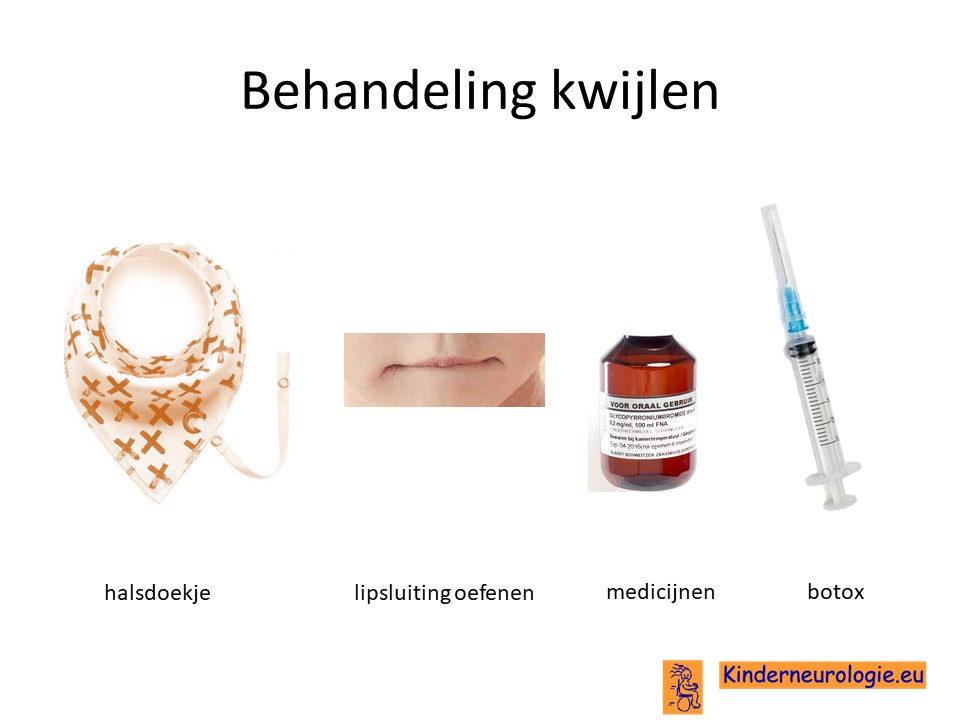
Kwijlen
Kwijlen kan verminderen door kinderen er bewust van te maken dat ze hun speeksel moeten doorslikken. Ook kunnen oefeningen waarbij geoefend wordt om de mond te sluiten helpen. Er bestaan moderne halsdoekjes die kwijl kunnen opvangen, zodat de kleding niet vies en nat wordt.
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie nodig zijn om er voor zorgen dat kinderen minder kwijlen. Per kind zullen de voor- en nadelen van elke behandeling moeten worden afgewogen.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt.

Kinderuroloog
Wanneer de zaadballen niet goed indalen, dan kan de kinderuroloog door middel van een operatie er voor zorgen dat de zaadballen wel in de balzak komen te liggen. Ook kan de kinderuroloog door middel van een operatie zorgen dat de uitgang van de plasbuis weer op de top van de plasser terecht komt.
Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen).
Botontkalking
Om botontkalking te voorkomen wordt geadviseerd om kinderen met dit syndroom dagelijks 400IE vitamine D te geven en 500 mg calcium.

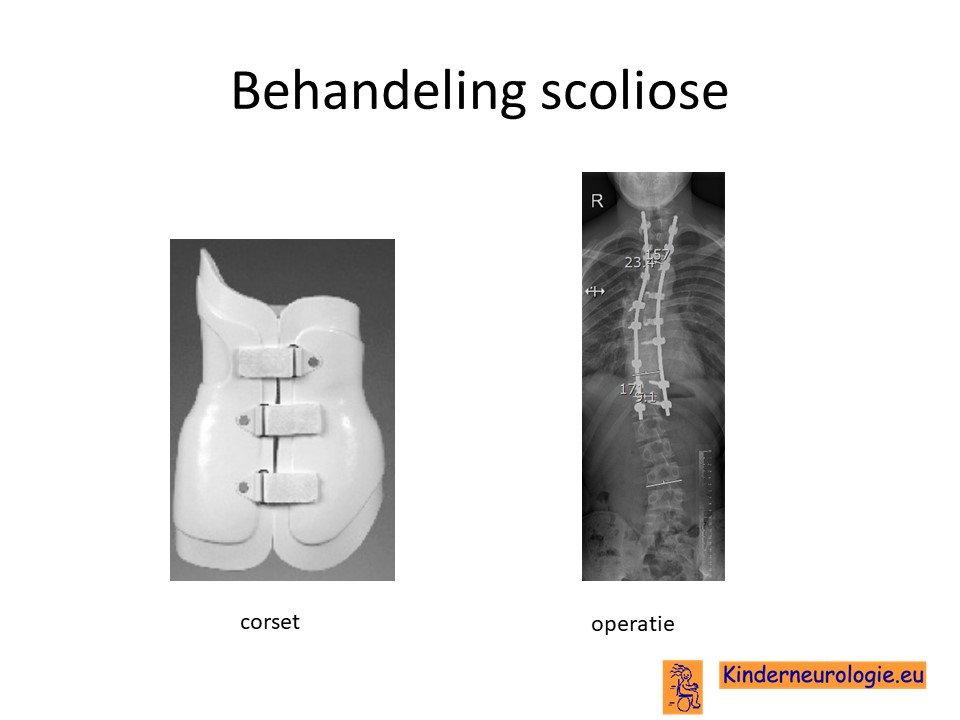
Scoliose
Lichte vormen van verkromming van de wervelkolom hebben geen behandeling nodig. Wanneer de verkromming toeneemt, kan deze behandeld worden met een gipscorset om verdergaande verkromming van de wervelkolom te voorkomen. Wanneer een gipscorset onvoldoende effect heeft, kan een operatie nodig zijn waarbij de wervels vastgezet. Deze behandeling wordt uitgevoerd door een orthopeed.
Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is.Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Contact met andere ouders
Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het Ogden syndroom.
Wat betekent het hebben van het Ogden syndroom voor de toekomst?
Blijvende problemen
Jongens die een ontwikkelingsachterstand hebben als gevolg van het Ogden syndroom, blijven deze problemen vaak houden op volwassen leeftijd. Jong volwassenen hebben de hulp van anderen nodig hebben om te kunnen functioneren.
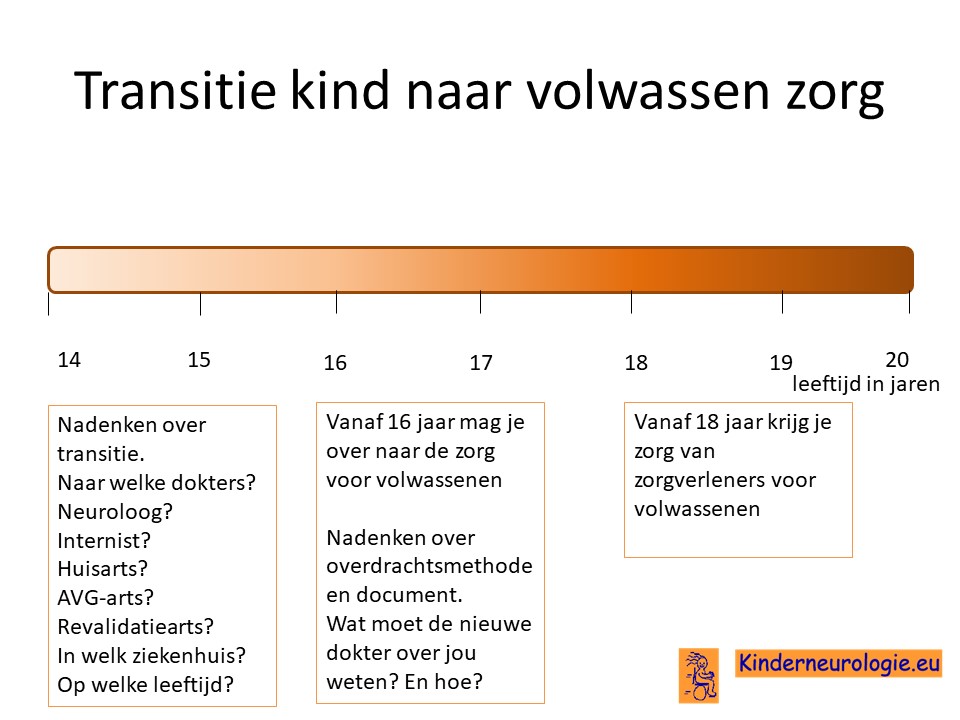
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belanrgijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd. Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+
Volwassenen
Er is weinig bekend over volwassenen met het Ogden syndroom omdat dit een zeldzaam syndroom is. Er zijn vrouwen bekend met dit syndroom die zelf een kind hebben gekregen met dit syndroom. Over volwassen mannen is weinig bekend.
Levensverwachting
De levensverwachting van kinderen met het Ogden syndroom kan beperkt zijn als het gevolg van ernstige moeilijk behandelbare hartritmestoornissen.
Kinderen krijgen
Volwassenen met het Ogden syndroom kunnen kinderen krijgen. Deze kinderen hebben 50% kans om zelf ook het Ogden syndroom te krijgen. Kinderen kunnen evenveel, meer maar ook minder klachten hebben dan hun ouder, dit valt van te voren niet te voorspellen.
Hebben broertjes en zusjes een vergrote kans om het Ogden syndroom te krijgen?
Het Ogden syndroom is een erfelijke aandoening. Wanneer een van de ouders, vaak de moeder, ook het Ogden syndroom heeft, dan hebben broertjes en zusjes 50% kans om zelf ook dit syndroom te krijgen. Broertjes hebben vaak veel meer klachten dan zusjes.
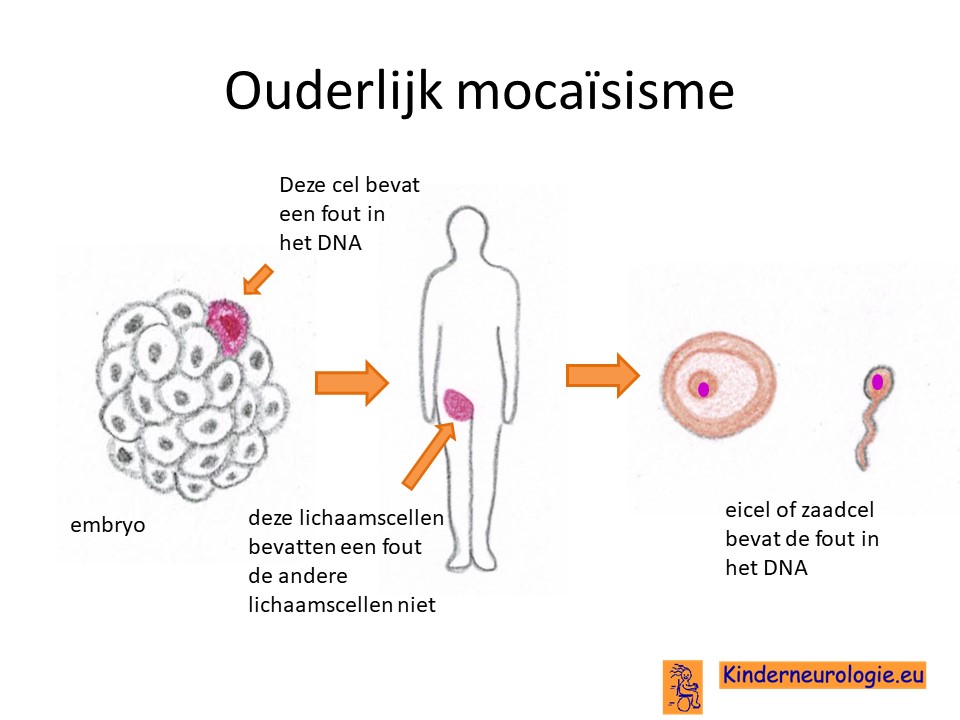
Wanneer het foutje bij het kind zelf ontstaan lijkt te zijn, is de kans klein dat broertje of zusjes ook dit syndroom krijgen. Dit zou alleen kunnen indien een van de ouders het foutje in een eicel of zaadcel heeft zitten zonder dat dit foutje ergens anders in de lichaamscellen voorkomt. De kans hierop is heel klein, ongeveer 1%. Een klinisch geneticus kan hier meer informatie over geven.
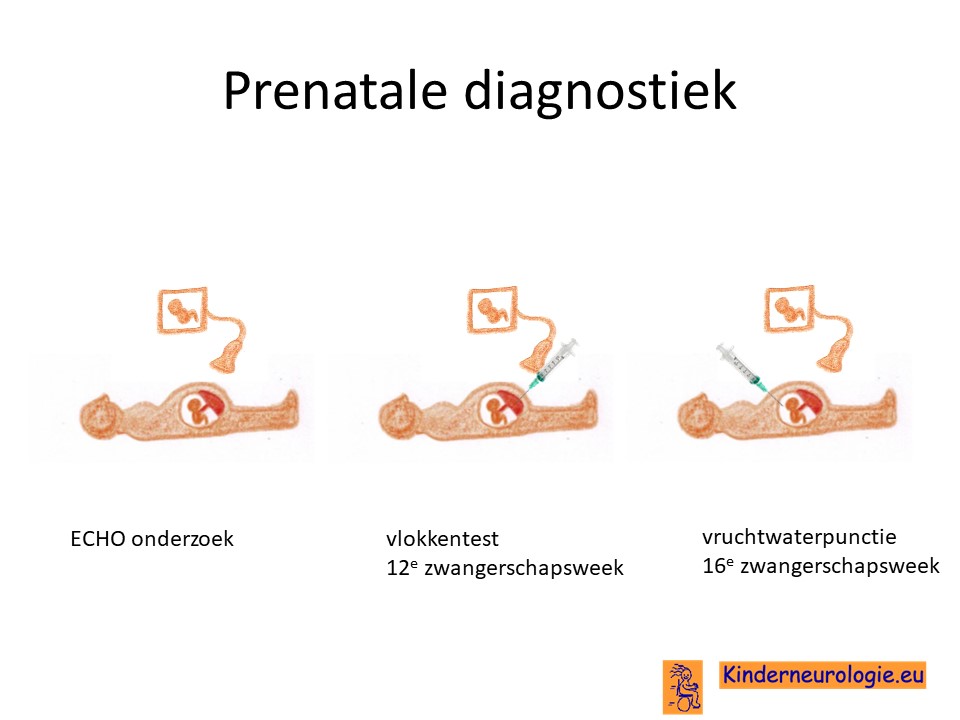
Prenatale diagnostiek
Wanneer bekend is welk foutje in het erfelijk materiaal het Ogden syndroom veroorzaakt, dan is het tijdens een volgende zwangerschap mogelijk om door middel van een vlokkentest of een vruchtwaterpunctie te kijken of dit kindje ook het Ogden syndroom zal krijgen. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen te worden door de huisarts of verloskundige naar een afdeling klinische genetica. Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.npdn.nl. Het valt echter nooit te voorspellen hoeveel last dit kindje dan van dit syndroom zal krijgen.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Referenties
1. NAA10 mutation causing a novel intellectual disability syndrome with Long QT due to N-terminal acetyltransferase impairment. Casey JP, Støve SI, McGorrian C, Galvin J, Blenski M, Dunne A, Ennis S, Brett F, King MD, Arnesen T, Lynch SA. Sci Rep. 2015;5:16022
2. De novo missense mutations in the NAA10 gene cause severe non-syndromic developmental delay in males and females. Popp B, Støve SI, Endele S, Myklebust LM, Hoyer J, Sticht H, Azzarello-Burri S, Rauch A, Arnesen T, Reis A. Eur J Hum Genet. 2015;23:602-9.
3. A splice donor mutation in NAA10 results in the dysregulation of the retinoic acid signalling pathway and causes Lenz microphthalmia syndrome.
Esmailpour T, Riazifar H, Liu L, Donkervoort S, Huang VH, Madaan S, Shoucri BM, Busch A, Wu J, Towbin A, Chadwick RB, Sequeira A, Vawter MP, Sun G, Johnston JJ, Biesecker LG, Kawaguchi R, Sun H, Kimonis V, Huang T. J Med Genet. 2014;51:185-96
4. Clinical Manifestations Associated With the N-Terminal-Acetyltransferase NAA10 Gene Mutation in a Girl: Ogden Syndrome. Sidhu M, Brady L, Tarnopolsky M, Ronen GM. Pediatr Neurol. 2017;76:82-85.
5. A novel NAA10 variant with impaired acetyltransferase activity causes developmental delay, intellectual disability, and hypertrophic cardiomyopathy. Støve SI, Blenski M, Stray-Pedersen A, Wierenga KJ, Jhangiani SN, Akdemir ZC, Crawford D, McTiernan N, Myklebust LM, Purcarin G, McNall-Knapp R, Wadley A, Belmont JW, Kim JJ, Lupski JR, Arnesen T. Eur J Hum Genet. 2018;26:1294-1305
6. Phenotypic and biochemical analysis of an international cohort of individuals with variants in NAA10 and NAA15. Cheng H, Gottlieb L, Marchi E, Kleyner R, Bhardwaj P, Rope AF, Rosenheck S, Moutton S, Philippe C, Eyaid W, Alkuraya FS, Toribio J, Mena R, Prada CE, Stessman H, Bernier R, Wermuth M, Kauffmann B, Blaumeiser B, Kooy RF, Baralle D, Mancini GMS, Conway SJ, Xia F, Chen Z, Meng L, Mihajlovic L, Marmorstein R, Lyon GJ. Hum Mol Genet. 2019;28:2900-2919
Laatst bijgewerkt: 5 december 2020 voorheen: 28 juni 2017
Auteur: JH Schieving
Heeft uw kind nog andere symptomen, laat het ons weten.