 kinderneurologie
kinderneurologie
Wat is het MR-X101 syndroom?
Het MRX-101syndroom is een aandoening waarbij jongens meer dan meisjes een achterstand hebben in hun ontwikkeling.
Hoe wordt het MRX-101 syndroom ook wel genoemd?
De letters MR in MRX-101 syndroom staan voor mentale retardatie de medische woorden voor een ontwikkelingsachterstand. De letter X geeft het foutje in het erfelijk materiaal wat verantwoordelijk is voor het ontstaan van dit syndroom op het zogenaamde X-chromosoom ligt, een van de twee geslachtschromosomen. Het getal 101 geeft aan dat dit syndroom als 101ste syndroom is ontdekt van alle syndromen waarvan bekend is, dat ze veroorzaakt door een foutje op het X-chromosoom.
Hoe vaak komt het MRX-101 syndroom voor?
MRX-101 syndroom is een zeldzame ziekte. Het is niet precies bekend hoe vaak MRX-101 syndroom voorkomt. Deze aandoening is nog maar sinds 2014 bekend als aandoening. Waarschijnlijk is bij een deel van de kinderen die MRX-101 syndroom heeft, de juiste diagnose ook niet gesteld, omdat het syndroom niet herkend is. Door nieuwe genetische technieken zoals exome sequencing zal deze diagnose waarschijnlijk vaker gesteld gaan worden bij kinderen en volwassenen met dit syndroom. Dan zal ook pas duidelijk worden hoe vaak dit syndroom nu werkelijk voorkomt.
Bij wie komt het MRX-101 syndroom voor?
Het MRX-101 syndroom komt vooral bij jongens voor. Dit komt omdat jongens maar een X-chromosoom hebben. Als dit X-chromosoom een afwijking bevat, dan heeft deze jongen het MRX-101 syndroom. Meisjes hebben twee X-chromosomen. Wanneer een van deze X-chromosomen afwijkend is, kunnen meisjes wel enkele kenmerken van het MRX-101-syndroom krijgen. Vaak zijn de symptomen veel milder omdat meisjes ook nog een normaal X-chromosoom hebben wat voor een deel kan compenseren.
Het MRX-101 syndroom is al vanaf de geboorte aanwezig, maar vaak duurt het wel enige tijd voordat deze diagnose gesteld wordt.
Wat is de oorzaak van het MRX-101 syndroom?
Foutje in het erfelijk materiaal
Het MRX-101 syndroom wordt veroorzaakt door een foutje op een stukje materiaal op het
X-chromosoom. Om nog preciezer te zijn op het stukje van het X-chromosoom wat Xq22.3 wordt genoemd.
De plaats van dit foutje wordt het MID2-gen genoemd.

Afwijking op het X-chromosoom.
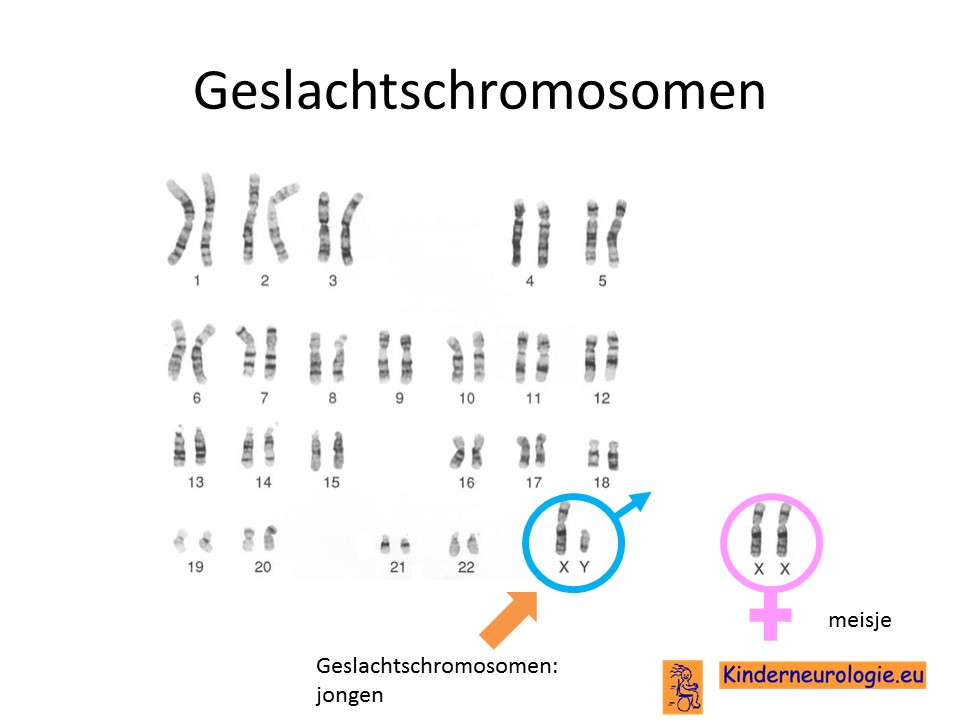
Ieder mens heeft 22 paar chromosomen en twee zogenaamde geslachtschromosomen.
Er bestaan twee typen geslachtschromosomen, een X en een Y chromosoom. Meisjes hebben normaal gesproken twee X-chromosomen, jongens hebben een X en een Y-chromosoom.
Het MRX-101 syndroom wordt veroorzaakt door een fout op het X-chromosoom. Jongens hebben maar één X-chromosoom, een fout op het X-chromosoom in het MID2-gen betekent dat zij de klachten zullen krijgen van het MRX-101 syndroom.
Meisjes met het MRX-101 syndroom hebben vaak één afwijkend X-chromosoom en een normaal X-chromosoom. Dit maakt dat zij helemaal geen of veel minder en minder ernstige klachten hebben in vergelijking met jongens.
Bij het kind zelf ontstaan
Bij een deel van de kinderen is het foutje bij het kind zelf ontstaan na de bevruchting van de eicel door de zaadcel en niet overgeërfd van een van de ouders.
Geërfd van een ouder
Een ander deel van de kinderen heeft het foutje geërfd van een van de ouders. Meestal van de moeder, omdat vrouwen geen of weinig last hebben van dit foutje op het X-chromosoom. Vaak wist de moeder niet dat zij zelf dit foutje had op het X-chromosoom.
Afwijkend eiwit
Als gevolg van het foutje in het erfelijk materiaal wordt een bepaald eiwit midline 2-eiwit (afgekort als MID2) niet goed aangemaakt. Door het ontbreken van dit eiwit, verloopt de aanleg van de hersenen anders dan gebruikelijk. Dit eiwit speelt een belangrijke rol bij de aanmaak van zogenaamde microtubuli. Dit zijn kleine onderdelen van een zenuwcel die er voor zorgen dat de zenuwcellen hun juiste vorm behouden. Alleen dan kunnen zenuwcellen hun werk optimaal uitvoeren.
Wat zijn de symptomen van het MRX-101 syndroom?
Variatie in ernst
Er bestaat een grote variatie in de hoeveelheid en de ernst van de symptomen die kinderen met het MRX-101 syndroom hebben. Jongens hebben meestal meer klachten dan meisjes zoals hier boven uitgelegd is. Omdat dit syndroom nog maar sinds korte tijd bekend is, kunnen kinderen ook andere symptomen hebben dan hieronder beschreven zijn.
Lage spierspanning
Jonge kinderen met het MRX-101 syndroom hebben vaak een lage spierspanning waardoor ze slapper aanvoelen. Baby’s moeten goed vastgehouden en ondersteund worden wanneer ze worden opgetild. Gewrichtjes kunnen gemakkelijk overstrekt worden. Door de lagere spierspanning is het voor kinderen lastig om hun hoofd op te tillen. Dit is een van de redenen waarom kinderen zich langzamer ontwikkelen dan andere kinderen.
Ontwikkelingsachterstand
Kinderen met het MRX-101 syndroom ontwikkelen zich langzamer dan hun leeftijdsgenoten. Ze gaan later rollen, zitten en staan dan hun leeftijdsgenoten. De meeste kinderen leren dit uiteindelijk wel allemaal. Het lopen gaat vaak houterig. Kinderen kunnen gemakkelijk vallen.
Taalontwikkeling
Ook het leren praten, verloopt bij kinderen met het MRX-101 syndroom vaak langzamer dan bij anderen kinderen. De eerste woordjes en zinnetjes komen op latere leeftijd dan bij leeftijdsgenoten. Vaak praten kinderen in korte zinnen. Het maken van langere zinnen is voor veel kinderen moeilijk.
Kinderen met dit syndroom hebben ook vaak een lagere spierspanning in het gezicht, waardoor ze de woorden en zinnen minder duidelijk uitspraken en voor onbekende soms moeilijker verstaanbaar zijn.
Problemen met leren
Jongens met het MRX-101 syndroom hebben vaak problemen met leren. De mate waarin kan sterk verschillen, sommige jongens volgen ZMLK-onderwijs, andere kunnen speciaal basisonderwijs volgen of zelfs regulier onderwijs.
Meisjes met het MRX101syndroom hebben mildere problemen met leren. Vaak volgen zijn regulier basisonderwijs of speciaal basisonderwijs.
Aandachts- en concentratieproblemen
Problemen met de aandacht- en concentratie komen vaak voor bij kinderen met dit syndroom. Vaak kunnen zijn kinderen snel afgeleid en vinden ze het moeilijk om lang stil te zitten en meteen een werkje bezig te zijn. Kinderen kunnen heel impulsief zijn, eerst doen en dan pas nadenken. Veel kinderen met het MRX-101 syndroom krijgen ook de diagnose ADHD.
Omgaan met emoties
Kinderen met het MRX-101-syndroom hebben vaak moeite in het omgaan met emoties. Ze vinden het moeilijk om aan te geven dat ze verdriet hebben en waarom ze verdrietig zijn
Ook vinden veel kinderen het moeilijk om met boosheid om te gaan. Kinderen kunnen ineens heel boos worden en vinden het moeilijk om dan weer kalm te worden.
Uiterlijk
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn. Kinderen met het MRX-101 syndroom hebben vaak weinig opvallende uiterlijke kenmerken. De meeste jongens hebben een langwerpig gezicht met groter oren.
Epilepsie
Een klein aantal kinderen met het MRX-101 syndroom heeft last van epilepsie. Verschillende type aanvallen kunnen voorkomen bij kinderen met dit syndroom.
Scheelzien
Een deel van de kinderen heeft last van scheelzien.
Hoe wordt de diagnose MRX-101 syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met een ontwikkelingsachterstand en enkele opvallende uiterlijke kenmerken kan vermoed worden dat er sprake is van een syndroom. Er zijn echter veel verschillende syndromen die allemaal voor deze symptomen kunnen zorgen. Vaak zal aanvullend onderzoek nodig zijn om aan de diagnose MRX-101 syndroom te stellen.
Genetisch onderzoek
Wanneer aan de diagnose gedacht wordt omdat deze aandoening in de familie voorkomt, kan door middel van gericht genetisch onderzoek op bloed naar het voorkomen van een foutje op het X-chromosoom in het MID2-gen.
Vaak worden ook alle chromosomen tegelijkertijd onderzocht (zogenaamd Array onderzoek), soms kan op deze manier de diagnose MRX-101 syndroom worden gesteld omdat ontdekt wordt dat er een stukje van het X-chromosoom mist waarop het MID2-gen ligt.
In de toekomst zal door middel van een nieuwe genetische techniek (exome sequencing genoemd) mogelijk ook deze diagnose gesteld kunnen worden zonder dat er specifiek aan gedacht was of naar gezocht is.
MRI-scan
Bij kinderen met een ontwikkelingsachterstand zal vaak een MRI-scan van de hersenen worden gemaakt om te kijken wat de oorzaak is van de ontwikkelingsachterstand. Op de MRI-scan bij kinderen met dit syndroom worden geen kenmerkende afwijkingen gezien.
EEG
Bij kinderen met de verdenking op epilepsie zal vaak een EEG gemaakt worden. Op dit EEG kunnen epileptiforme afwijkingen worden gezien. Deze afwijkingen zijn niet specifiek voor dit syndroom en kunnen bij heel veel andere vormen van epilepsie ook worden gezien.
Oogarts
Kinderen met het MRX-101 syndroom die problemen hebben met zien of met scheel kijken zullen worden onderzocht en behandeld door de oogarts.
Kinder-en jeugdpsychiater
Een kinder-en jeugdpsychiater kan vast stellen of er sprake is van ADHD.
Hoe wordt het MRX-101 syndroom behandeld?
Geen genezing
Er is geen behandeling die het MRX-101 syndroom kan genezen. De behandeling is er op gericht kinderen zo goed mogelijk te stimuleren in hun ontwikkeling en te leren omgaan met de problemen die bij dit syndroom horen.
Kinderfysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kindje zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt. Een fysiotherapeut kan adviezen geven hoe kinderen zo optimaal mogelijk kunnen bewegen.
Kinderlogopedie
Een logopediste kan helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze geen woorden kunnen gebruiken. Sommige kinderen hebben baat bij een spraakcomputer.
Kinderergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. Ook kan de ergotherapeut advies geven over materialen die de ontwikkeling van een kind kunnen stimuleren.
Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy, een rolstoel, steunzolen of aangepaste schoenen.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later op dezelfde manier onderwijs te gaan volgen.
School
De meeste kinderen met het MRX-101 syndroom hebben problemen met leren. Een deel van de kinderen kan regulier onderwijs volgen, al dan niet met extra begeleiding. De meeste kinderen gaan naar speciaal onderwijs van cluster 2,3 of 4 omdat zij daar in kleinere klassen zitten en meer hulp en ook therapie kunnen krijgen.
Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen. Soms lukt dit op korte termijn, met behulp van een medicijn.
Bij een deel van de kinderen is het niet zo eenvoudig en zijn combinaties van medicijnen nodig om de epilepsie aanvallen zo veel mogelijk of helemaal niet meer te laten voorkomen. Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaan geen speciaal voorkeursmedicijn voor dit syndroom.
Bij een deel van de kinderen zal het niet lukken om de epilepsieaanvallen met medicijnen onder controle te krijgen. Er bestaan ook andere behandelingen die een goed effect kunnen hebben op de epilepsie, zoals een ketogeen dieet, een nervus vagusstimulator, of een behandeling met methylprednisolon. Ook een combinatie van deze behandelingen met medicijnen die epilepsie onderdrukken is goed mogelijk.
Orthopedagoog
Een orthopedagoog kan ouders tips en adviezen geven hoe om gaan met problemen met de concentratie, boos worden of moeilijk kunnen samen spelen.
Kinder- en jeugdpsychiater
Een kinder- en jeugdpsychiater kan adviezen geven hoe kind en ouders het beste om kunnen gaan met ADHD. Soms kunnen medicijnen nodig zijn om er voor te zorgen dat kinderen voldoende aandacht en concentratie hebben om hun ontwikkeling voldoende vooruit te laten gaan.
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is.
Contact met andere ouders
Door het plaatsen van een oproepje op het forum van deze site kunt u in contact proberen te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het MRX-101 syndroom.
Wat betekent het hebben van het MRX-101 syndroom voor de toekomst?
Niet goed bekend
Het MRX-101 syndroom is nog niet zo lang bekend. Daarom is ook niet goed bekend hoe het met volwassenen gaat die dit syndroom hebben.
Blijvende beperking
Kinderen met een ontwikkelingsachterstand blijven vaak beperkingen houden in het dagelijks leven met bijvoorbeeld het lezen van de krant, van informatiefolders of van informatie op internet. Dit kan van invloed zijn op de beroepskeuze. Een deel van de jong volwassenen kan zelfstandig wonen, een ander deel van de jongeren zal begeleiding nodig hebben bij het wonen.
Levensverwachting
Er zijn weinig redenen om aan te nemen dat de levensverwachting van kinderen met het MRX-101 syndroom anders zijn dan die van kinderen zonder dit syndroom.
Kinderen
Wanneer een volwassen vrouw met het MRX-101 syndroom zelf kinderen krijgt, dan hebben haar zoons en dochters 50% kans zelf ook het MRX-101syndroom te krijgen. Het valt van te voren niet goed te voorspellen hoeveel klachten een kind hiervan zal gaan krijgen. Dit kunnen even goed minder als meer klachten zijn dan de ouder zelf heeft. Jongens hebben meestal meer klachten dan meisjes, die zelfs geen klachten kunnen hebben.
Wanneer een volwassen man met het MRX-101 syndroom zelf kinderen krijgt, dan zullen de zoons dit syndroom niet krijgen en de dochters allemaal wel. Maar ook hier geldt dat dochters er geen of maar heel weinig last van hoeven te hebben.
Hebben broertjes en zusjes ook een verhoogde kans om ook het MRX-101 syndroom te krijgen?
Het MRX-101syndroom wordt veroorzaakt door een fout in het erfelijke materiaal van het X-chromosoom. Een vader met het MRX-101 syndroom kan deze fout doorgeven aan zijn dochters, maar niet aan zijn zoons omdat een zoon van zijn vader het Y-chromosoom krijgt.
Een moeder met het MRX-101 syndroom kan deze fout doorgeven aan haar zoons of aan haar dochters. Haar zoons en dochters hebben 50% kans om het afwijkend X-chromosoom en daarmee het MRX-101 syndroom te krijgen.
Broertjes of zusjes van een kind met het MRX-101 syndroom hebben dan ook een vergrote kans om ook het MRX-101 syndroom te krijgen.
Een klinisch geneticus kan hier meer informatie over geven.
Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van MRX-101 syndroom, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest of een vruchtwaterpunctie om te kijken of dit kindje ook MRX-101 syndroom heeft.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Referenties
1. Targeted deep resequencing identifies MID2 mutation for X-linked intellectual disability with varied disease severity in a large kindred from India. Geetha TS, Michealraj KA, Kabra M, Kaur G, Juyal RC, Thelma BK. Hum Mutat. 2014;35:41-4.
Laatst bijgewerkt 6 maart 2017
Auteur: JH Schieving
Heeft uw kind nog andere symptomen, laat het ons weten.