 kinderneurologie
kinderneurologie
Wat is Cockayne syndroom?
Cockayne syndroom is een erfelijke aandoening waarbij kinderen in toenemende mate problemen krijgen met groeien, horen, zien en bewegen doordat zij vroegtijdig verouderen.
Hoe wordt Cockayne syndroom ook wel genoemd?
Het Cockayne syndroom is genoemd naar een arts Cockayne die dit syndroom beschreven heeft. Het wordt ook wel afgekort met de letters CS.
Verschillende types
Er bestaan 4 verschillende types Cockayne syndroom, type 1, type 2, type 3 en een type wat Xeroderma Pigmentosum-Cockayne syndroom wordt genoemd. Type 1 is de meest voorkomende vorm van het Cockayne syndroom, het wordt daarom ook wel de klassieke vorm van Cockayne syndroom genoemd. Type 2 is een zeer ernstige vorm van Cockayne syndroom die al op de baby leeftijd begint, het wordt ook wel Cockayne syndroom met vroeg begin genoemd (in het Engels early onset). Type 3 is juist een mildere vorm van het Cockayne syndroom, ook wel Cockayne syndroom met laat begin (in het Engels late onset). Zeldzaam komt de combinatie van de aandoening Xeroderma Pigmentosum met Cockayne syndroom voor. Deze kinderen hebben zowel kenmerken van de aandoening Xeroderma Pigmentosum als van het Cockayne syndroom.
Type A en B
Een andere indeling die ook gemaakt wordt is een verdeling in type A en type B afhankelijk van welk type foutje in het DNA het Cockayne syndroom veroorzaakt. Cockayne syndroom type A wordt veroorzaakt door een foutje op chromosoom 5, type B door een foutje op chromosoom 10. Type B is de meest voorkomende vorm van het Cockayne syndroom.
Cerebrooculofacioskeletaal syndroom
Cockayne syndroom type 2 wordt ook wel cerebrooculofacialskeletaal syndroom genoemd, ook wel afgekort als COFS. Een andere naam voor dit syndroom is ook Pena-Shokeir syndroom.
Progeria-like syndroom
Het Cockayne syndroom lijkt veel op een andere aandoening met vroegtijdige veroudering die Progeria wordt genoemd. Het woord like betekent lijken op.
Hoe vaak komt Cockayne syndroom voor bij kinderen?
Cockayne syndroom is een zeldzame aandoening. Het is niet goed bekend hoe vaak Cockayne syndroom voorkomt bij kinderen. Geschat wordt dat deze aandoening bij één op de 400.000 kinderen voorkomt. Van alle types Cockayne syndroom is type 1 de meest voorkomende vorm.
Bij wie komt Cockayne syndroom voor?
Cockayne syndroom is al voor de geboorte aanwezig. De eerste klachten ontstaan meestal op peuterleeftijd. Bij kinderen met type 2 zijn er al vanaf de geboorte klachten aanwezig. Bij kinderen met type 3 kunnen de klachten op kinderleeftijd, of pas op volwassen leeftijd ontstaan.
Zowel jongens als meisjes kunnen Cockayne syndroom krijgen.
Wat is de oorzaak van het ontstaan van een oculomotore apraxie?
Fout in het erfelijk materiaal
Cockayne syndroom wordt veroorzaakt door twee foutjes in het erfelijk materiaal. Inmiddels zijn twee verschillende foutjes in het DNA bekend die allebei de oorzaak kunnen zijn van het ontstaan van het Cockayne syndroom. Bij twee op de drie kinderen is er sprake van twee foutjes in het ERCC6-gen op chromosoom. Bij een op de drie kinderen is er sprake van twee foutjes in het ERCC8-gen.
Bij kinderen met de combinatie van xerodema pigmentosum en Cockayne syndroom komen andere foutjes in het DNA voor, inmiddels zijn er hiervan drie bekend.
Type |
Plaats foutje |
Chromosoom |
A |
ERCC8 |
5 |
B |
ERCC6 |
10 |
XP-CS |
ERCC3 |
2 |
XP-CS |
ERCC2 |
19 |
XP-CS |
ERCC5 |
13 |
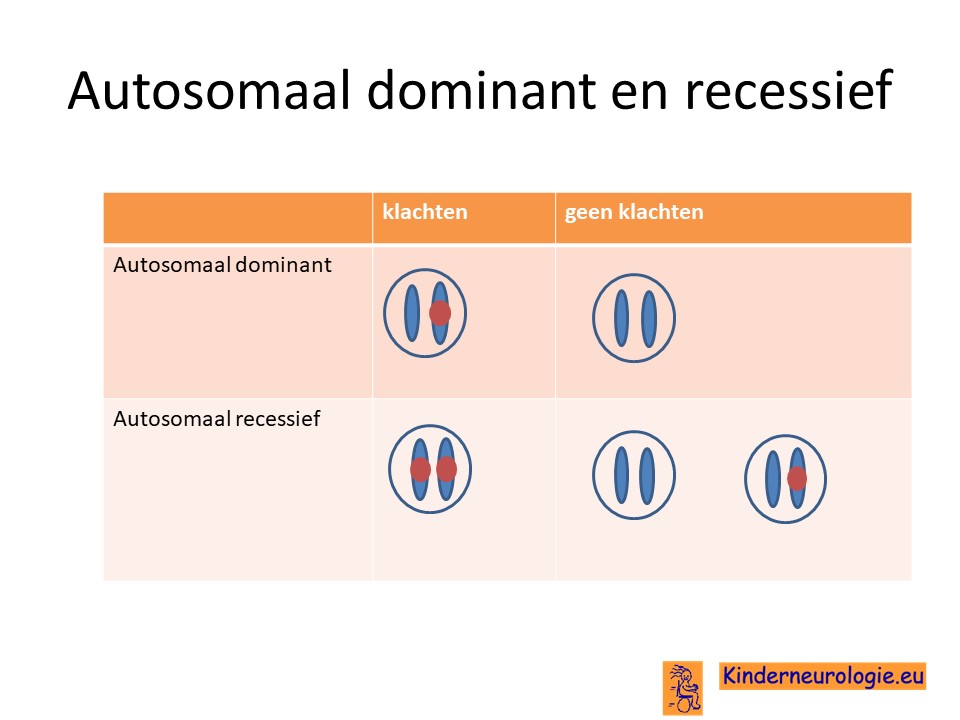
Autosomaal recessief
Cockayne syndroom erft op zogenaamd autosomaal recessieve manier over. Dat wil zeggen dat een kind pas klachten krijgt wanneer beide chromosomen 5 of 10 allebei een fout bevatten op plaats van een van bovengenoemde genen. Vaak zijn beide ouders drager van deze aandoening. Zij hebben zelf een chromosoom 5 of 10 met fout en een chromosoom 5 of 10zonder fout. Doordat de ouders zelf ook een chromosoom 5 of 10 zonder fout hebben, hebben de ouders zelf geen klachten.
Wanneer een kind van beide ouders het chromosoom 5 of 10 met de fout krijgt, dan krijgt dit kind Cockayne syndroom. Dit in tegenstelling tot een autosomaal dominante aandoening, waarbij een fout op één van de twee chromosomen al voldoende is om een ziekte te krijgen.
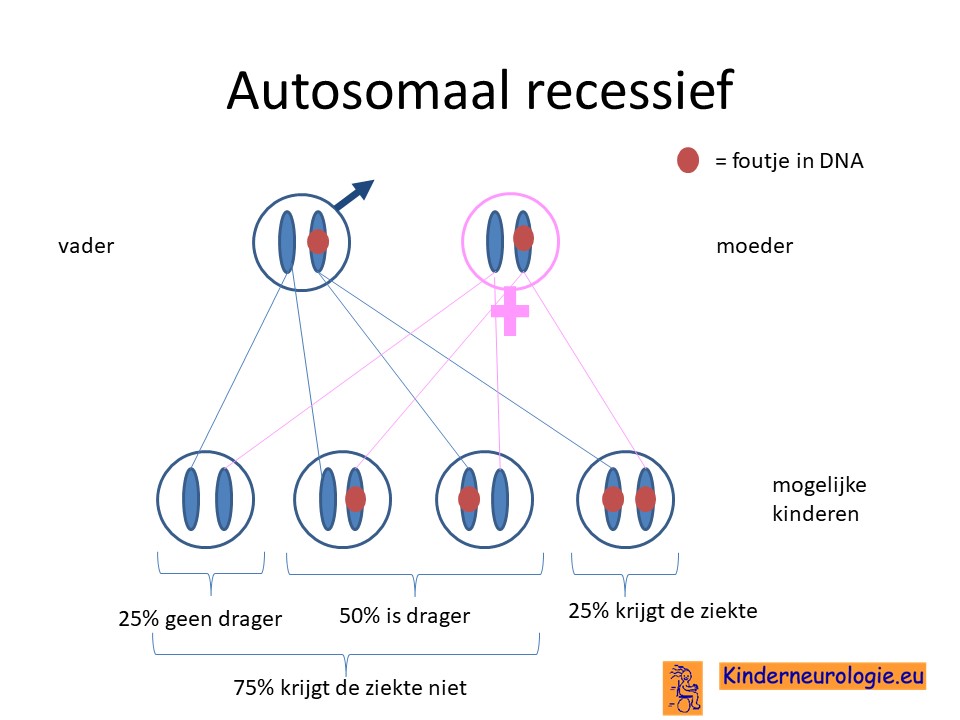
Ouders drager
Bij een autosomaal recessieve aandoening zijn beide ouders vaak drager van een afwijkend gen. Ze hebben dus een gen met afwijking en een gen zonder afwijking. Omdat ze zelf ook een gen zonder afwijking hebben, hebben de ouders zelf geen klachten.
Wanneer beide ouders drager zijn, dan hebben zij 25 % kans om een kindje te krijgen met het Cockayne syndroom.
Afwijkend eiwit
Door het foutje in het erfelijk materiaal worden bepaalde eiwitten niet goed aangemaakt. Deze eiwitten heten excision repair crossing complementing protein ook wel afgekort als ERCC-eiwit. Deze eiwitten spelen een belangrijke rol bij het herstel van schade in het DNA die dagelijks vele malen ontstaan. Wanneer deze eiwitten hun werk niet goed kunnen doen, dan blijft deze schade in het DNA bestaan en ontstaat er geleidelijk aan steeds meer schade in het DNA. Cellen met te veel schade in het DNA zullen afsterven. Daardoor zullen steeds meer cellen verloren gaan.
Zenuwcellen zijn gevoelig voor dit mechanisme. Vooral de zenuwcellen in hersenen de ogen, de oren en de zenuwcellen in van de zenuwen in de armen en benen zijn hier extra gevoelig voor.
Ook blijken de energiefabriekjes in het lichaam (mitochondriën) minder goed te werken bij kinderen met het Cockayne syndroom.

Wat zijn de symptomen van Cockayne syndroom?
Normale babytijd
De meeste kinderen met Cockayne syndroom hebben een normale babytijd. Er zijn in die tijd geen bijzonderheden. Baby’s met deze aandoening ontwikkelen zich net als andere baby’s. De meeste baby’s hebben een lager geboortegewicht dan gebruikelijk met een normale lengte en een normale grootte van het hoofdje.
Baby’s met type 2 Cockayne syndroom zijn bij de geboorte al opvallend klein en licht van gewicht. Zij zien er ook al vanaf de geboorte anders uit dan baby’s zonder dit syndroom.
Niet goed groeien
In de loop van het eerste of tweede levensjaar gaan kinderen met het Cockayne syndroom steeds minder goed groeien. Met het ouder worden gaat steeds meer opvallen dat kinderen veel kleiner zijn dan hun leeftijdsgenoten. Ook zijn kinderen met dit syndroom lichter van gewicht dan hun leeftijdsgenoten. Deze combinatie van niet goed groeien in lengte en licht van gewicht blijven wordt ook wel failure to thrive genoemd. De meeste kinderen bereiken uiteindelijk een lengte die onder de 145 cm blijft.
Kleiner hoofdje
Bij de geboorte hebben de meeste kinderen met het Cockayne syndroom een normale grootte van het hoofdje. Net als de lengte gaat in de loop van de eerste twee levensjaren opvallen dat het hoofd steeds minder goed blijft groeien. Geleidelijk aan gaat opvallen dat het hoofd kleiner is dan het hoofd van leeftijdsgenoten. Dit wordt ook wel secundaire microcefalie genoemd.
Ontwikkelingsachterstand
De eerste maanden na de geboorte verloopt de ontwikkeling meestal normaal. In de loop van het eerste of tweede levensjaar gaat de ontwikkeling steeds langzamer verlopen. Het duurt veel langer voordat kinderen leren lopen. Een deel van de kinderen leert dit wel, kinderen kunnen dit lopen op oudere leeftijd weer verliezen. Een ander deel van de kinderen zal niet in staat zijn om te leren lopen.
Problemen met bewegen
In de loop van de jaren krijgen kinderen met het Cockayne syndroom steeds meer problemen met bewegen. Verschillende soorten problemen kunnen ontstaan. Een deel van de kinderen krijgt last van stijfheid in de benen, deze stijfheid wordt ook wel spasticiteit genoemd. Kinderen krijgen de neiging om op hun tenen te gaan lopen. De benen krijgen de neiging voor elkaar langs te kruizen, wat lopen moeilijk maakt. Een deel van de kinderen krijgt problemen met het bewaren van het evenwicht. Kinderen gaan hun benen verder uit elkaar zetten om hun evenwicht te bewaren. De handen kunnen last krijgen van trillen. Ook kunnen kinderen last krijgen van spierzwakte in de voeten en benen, waardoor lopen ook steeds moeilijker wordt. De spieren van de benen en de armen kunnen geleidelijk aan dunner worden.
Problemen met praten
Het is voor kinderen met het Cockayne syndroom heel moeilijk om te leren praten. Sommige kinderen zijn in staat om enkele woorden of korte zinnen te maken, voor andere kinderen is het te moeilijk om te leren praten. Kinderen met dit syndroom hebben vaak een zachte stem.
Jonge kinderen met dit syndroom hebben vaak een zacht huiltje.
Met het ouder worden, wordt praten steeds moeilijker. Kinderen worden minder goed te verstaan. Ook wordt het voor jongeren steeds lastiger om te zeggen wat ze daadwerkelijk bedoelen.
Problemen met zien
Kinderen met dit syndroom gaan geleidelijk aan steeds slechter zien. Dit komt omdat het netvlies in het oog steeds minder goed zijn werk gaat doen. Dit wordt retinitis pigmentosa genoemd. In het begin hebben kinderen problemen met zien in de schemering en in het donker. Na een bepaalde tijd zijn er ook overdag problemen met zien en worden kinderen ernstig slechtziend. Een groot deel van de kinderen is verziend. Zij kunnen in de verte wel goed zien, maar hebben moeite om dichtbij goed te kunnen zien. Een deel van de kinderen heeft last van staar. Ook kan de oogzenuw geleidelijk aan dunner worden. De meeste kinderen kunnen daglicht niet goed verdragen, zij hebben graag een zonnebril op om zo minder last te hebben van daglicht. Een deel van de kinderen heeft diepliggende ogen, de ogen kunnen ook kleiner zijn dan gebruikelijk. Soms komen schokkende oogbewegingen voor, dit wordt nystagmus genoemd.
Wanneer kinderen met het Cockayne syndroom huilen, dan huilen ze vaak zonder dat er tranen zichtbaar zijn in de ogen.
Problemen met horen
Naast de problemen met zien, zullen kinderen met dit syndroom ook steeds slechter gaan horen. Ook kunnen de oren een afwijkende vorm hebben.
Epilepsie
Een deel van de kinderen met het Cockayne syndroom heeft last van epilepsieaanvallen. Verschillende types aanvallen kunnen voorkomen, zoals aanvallen met schokken of aanvallen met verstijven.
Problemen met slapen
Problemen met slapen komen vaker voor bij kinderen met dit syndroom. Vaak hebben kinderen moeite om in slaap te vallen. Veel kinderen slapen licht en worden gemakkelijk wakker in de nacht. Ze vinden het dan moeilijk om weer opnieuw in slaap te vallen. Kinderen met dit syndroom zijn vaak vroeg in de ochtend wakker.
Gevoelige huid
Kinderen met deze aandoening hebben een hele gevoelige huid. De huid wordt gemakkelijk rood of verbrand wanneer kinderen in contact komen met zonlicht. Op de huid ontstaan gemakkelijk blaren onder invloed van zonlicht. Ook ontstaan gemakkelijk infecties van de huid.
Koude handen en voeten
Vaak komen koude handen en voeten voor bij kinderen met dit syndroom. Vooral in de winter kunnen de handen en voeten erg koud zijn en een blauwe kleur hebben.
Haren
Kinderen met dit syndroom hebben vaak dunne pluizige haren. De haren zijn vaak droog en breken gemakkelijker af. Kinderen met dit syndroom hebben vaak meer last van haaruitval.
Toegenomen pigment
De huid van kinderen met het Cockayne syndroom kan er op bepaalde plaatsen bruiner uitzien dan gebruikelijk.
Uitgezette bloedvaatjes
Kinderen met deze aandoening kunnen zichtbare uitgezette bloedvaatjes op de huid hebben. Deze bloedvaatjes worden teleangiëctastieën genoemd. Hier hebben kinderen zelf geen last van.
Spataderen komen vaker op jonge leeftijd voor bij jongeren met het Cockayne syndroom.
Veroudering van de huid
De huid van kinderen met het Cockayne syndroom veroudert snel. De huid is vaak dun en rimpelt gemakkelijk. De huid bevat weinig onderhuids vet. Kinderen met het Cockayne syndroom zien er door deze snelle veroudering van de huid ouder uit dan hun leeftijdsgenoten.
Problemen met zweten
Kinderen met dit syndroom kunnen vaak niet goed zweten. In een warme omgeving kunnen ze gemakkelijk oververhit raken.
Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn. Kinderen met het Cockayne syndroom hebben vaak een smal gezicht. De ogen liggen vaak wat dieper in het gezicht. De wangen zijn dun en kunnen ingevallen zijn. De neus is lang en smal en steekt ver naar voren uit. De kin is vaak smal. De onderkaak staat vaak wat naar voren toe. De oren zijn vaak groter dan gebruikelijk.
Puberteit
Kinderen met dit syndroom komen vaak laat of helemaal niet in de puberteit. Zij slaan de groeispurt die hoort bij de puberteit over.
Incontinentie
Het is voor kinderen met het Cockayne syndroom moeilijk om zindelijk te worden. Een groot deel van de kinderen blijft luiers nodig hebben op oudere leeftijd.
Niet ingedaald balletjes
Jongens met dit syndroom hebben vaak niet ingedaalde zaadballen. Ook blijven de zaadballen en de plasser vaak klein.
Nieren
Een klein deel van de kinderen heeft problemen met de nieren. De nieren doen hun werk niet goed. Hierdoor komt er te veel eiwit in de urine terecht waardoor de urine kan gaan schuimen. Schade aan de nieren kan zorgen voor een verhoogde bloeddruk.
Problemen met eten
Geleidelijk aan gaat zelf eten en kauwen steeds moeilijker. Het lukt kinderen steeds minder goed om zelfstandig te kunnen eten en drinken. Kinderen verslikken zich gemakkelijk in het eten en drinken en moeten dan hoesten tijdens het eten. In het begin helpt het om het eten in kleine stukjes te snijden, later moet alles fijn gemalen worden en op een gegeven moment is het niet meer veilig om zelf te eten. Kinderen zullen dan sondevoeding nodig hebben om voldoende voedingsstoffen en vocht binnen te krijgen.
Gebit
Kinderen met dit syndroom hebben vaak een slecht gebit. Tanden en kiezen kunnen ontbreken. De tanden en kiezen staan vaak scheef in de mond. De boven en de onderkaak passen niet goed op elkaar. Er ontstaan gemakkelijk gaatjes in de tanden en in de kiezen.
Kwijlen
Ook wordt het lastiger om speeksel weg te slikken waardoor het speeksel uit de mond weg kan lopen en kinderen last krijgen van kwijlen.
Reflux
Door de veranderde spierspanning in het lichaam kunnen kinderen last krijgen van terugstromend maagzuur vanuit de maag naar de slokdarm of zelfs naar de keel en de mond. Dit zuur is prikkelend en pijnlijk. Hierdoor kunnen kinderen ook slechter gaan eten, zuur uit de mond ruiken of moeten gaan huilen. Reflux kan ook zorgen voor het ontstaan van longontstekingen.
Scoliose
Kinderen met Cockayne syndroom hebben een vergrote kans om een zijwaartse verkromming van de wervelkolom te krijgen. Dit wordt een scoliose genoemd. Een lichte scoliose geeft meestal geen klachten. Wanneer de verkromming toeneemt, kunnen kinderen last krijgen van rugpijn, problemen met zitten en lopen. Een deel van de kinderen krijgt een voorovergebogen houding door een verkromming boven in de rug. Deze verkromming wordt een kyfose genoemd. Onder aan de rug ontstaat dan vaak een extra holling in de rug. Dit wordt een lordose genoemd.
Contracturen
In de loop van de jaren kunnen bepaalde gewrichten vast gaan groeien omdat kinderen steeds minder goed kunnen bewegen. Een vastzittend gewricht wordt een contractuur genoemd.
Botafwijkingen
Kinderen met dit syndroom hebben vaak een dikke schedel. Het bekken is vaak smal, de heupkom is vaak ondiep. Hierdoor kan de heup gemakkelijker uit de kom raken.
Botontkalking
Kinderen met het Cockayne syndroom krijgen gemakkelijker last van botontkalking, ook wel osteoporose genoemd. Hierdoor kunnen botten gemakkelijker breken na een val of stoor.
Problemen met denken en onthouden
Een deel van de jongeren merkt dat nadenken en onthouden steeds moeilijker gaat. Het denken gaat trager. Jongeren kunnen nieuwe informatie niet meer zo goed onthouden. Ook kan bekende informatie verloren gaan. Een deel van de jongeren krijgt een dementiebeeld.
Gedragsveranderingen
Kinderen met het Cockayne syndroom laten vaak gedragsveranderingen zien. Een deel van de kinderen wordt stiller en meer terug getrokken. Een ander deel van de kinderen is juist meer prikkelbaar en kan niet goed tegen te veel lawaai of te veel drukte om hen heen. Kinderen raken gemakkelijk angstig of verdrietig hierdoor. Kinderen met het Cockayne syndroom huilen gemakkelijker zonder dat altijd duidelijk is waarom kinderen moeten huilen.
Verstopping
Verstopping van de darmen komt vaak voor bij kinderen met dit syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen.
Gevoeligheid voor infecties
Kinderen met het Cockayne syndroom zijn vatbaarder voor infecties, vooral voor oorontstekingen en luchtweginfecties en longontstekingen.
Hoge bloeddruk
Kinderen het Cockayne syndroom krijgen vaker een te hoge bloeddruk. Dit hoeft helemaal geen klachten te geven.
Hartritmestoornissen
Kinderen met het Cockayne syndroom krijgen vaker last van hartritmestoornissen.
Bolle buik
Een deel van de kinderen krijgt een bolle buik doordat de lever en de milt groter worden dan gebruikelijk.
Geen tumoren
Bij veel aandoening waarbij er problemen ontstaan omdat het DNA niet goed hersteld kan worden na het ontstaan van DNA-schade, hebben kinderen en volwassen een verhoogd risico op het krijgen van tumoren. Er zijn geen duidelijke aanwijzingen dat dit ook geldt voor kinderen met het Cockayne syndroom.
Xeroderma pigmentosum-Cockayne syndroom
Kinderen met dit combinatie syndroom hebben naast bovengenoemde symptomen ook vaak heel veel kleine bruine vlekjes op de huid. Deze kinderen hebben wel een verhoogde kans om bepaalde vormen van huidkanker te krijgen. Kinderen met de combinatie hebben vaak niet de typische uiterlijke kenmerken van het Cockayne syndroom en geen afwijkingen aan de botten.
Hoe wordt de diagnose Cockayne syndroom gesteld?
Verhaal en onderzoek
De diagnose Cockayne syndroom kan worden vermoed op grond van het verhaal van het kind wat snel verouderd, niet goed groeit en in toenemende mate problemen krijgt met zien en horen. Andere aandoeningen kunnen soortgelijke problemen geven, er zal aanvullend onderzoek nodig zijn om de juiste diagnose te stellen.
Bloedonderzoek
Bloedonderzoek laat meestal geen bijzonderheden zien. Bij een deel van de kinderen zijn de nierwaardes en leverwaardes in het bloed verhoogd. Met regelmaat worden nuchtere glucose waardes en HbA1C waarde gecontroleerd om te kijken of er aanwijzingen zijn voor het ontstaan van suikerziekte. Er kan een tekort zijn aan schildklierhormoon. Groeihormoonwaardes in het bloed zijn vaak normaal of soms zelfs verhoogd.
Genetisch onderzoek
Door middel van bloedonderzoek kan gericht gezocht worden naar een van de twee foutjes die de oorzaak kunnen zijn van het ontstaan van het Cockayne syndroom.
Tegenwoordig zal door middel van een nieuwe genetische technieken (exome sequencing genoemd) deze diagnose gesteld kunnen worden zonder dat er specifiek aan gedacht was of naar gezocht is.
Huidbiopt
Door middel van een huidbiopt kan de reactie van huidcellen op blootstellen aan UV-licht worden onderzocht. Bij kinderen met het Cockayne syndroom raken de huidcellen snel beschadigd waardoor ze niet meer in staat zijn om zogenaamde RNA aan te maken.
MRI-scan
Kinderen met een ontwikkelingsachterstand krijgen vaak een MRI scan om te kijken wat de oorzaak is van de ontwikkelingsachterstand. Op de MRI scan zijn vaak zogenaamde witte stofafwijkingen te zien met een zogenaamd tijgerstreeppatroon. Op de MRI scan kunnen aanwijzingen te zien zijn dat er kalkneerslag in de hersenen te zien is. Dit is meestal beter te zien op een CT-scan dan op een MRI-scan. Kalkneerslag kan gezien worden in de zogenaamde witte stof net onder de hersenschors, in de kleine hersenen en in de zogenaamde basale kernen.
De hersenholtes kunnen wijder zijn dan gebruikelijk zonder dat er sprake is van een verhoogde druk in de hersenen. De holtes zijn wijder omdat het volume van de hersenen kleiner is dan gebruikelijk.
Vaak valt ook op dat de schedel veel dikker is dan gebruikelijk.

Stofwisselingsonderzoek
Kinderen met een ataxie krijgen vaak stofwisselingsonderzoek van bloed en urine om te kijken of er sprake is van een stofwisselingsziekte die verklarend is voor de slechte groei en de problemen met bewegen. Bij kinderen met het Cockayne syndroom worden bij dit onderzoek geen bijzonderheden gezien.
EMG
Met een EMG kan de werking van de zenuwen in de armen en benen worden onderzocht. Bij kinderen met Cockayne syndroom is met dit onderzoek aan te tonen dat deze zenuwen in de armen en benen ook te traag functioneren. Dit wordt een demyeliniserende polyneuropathie genoemd.
EEG
Bij kinderen met epilepsie zal een EEG verricht worden. Op dit EEG kunnen epileptiforme afwijkingen gezien worden. Deze afwijkingen zijn niet kenmerkend voor het Cockayne syndroom maar kunnen ook bij andere aandoeningen gezien worden.
Oogarts
Kinderen met het Cockayne syndroom worden ook gezien door de oogarts. De oogarts kan beoordelen of er afwijkingen te zien zijn van het netvlies, van de lens of van de oogzenuw zelf. Wanneer een zogenaamd ERG-onderzoek wordt verricht, zal daarop te zien zijn dat het netvlies steeds slechter zijn werk kan gaan doen.
KNO-arts
Kinderen met dit syndroom worden vervolgd door de KNO-arts en of audioloog om te beoordelen of er sprake is van slechthorendheid.
Foto van de botten
Wanneer er sprake is van een verkromming van de wervelkolom zal vaak een foto van de botten gemaakt worden om de mate van verkromming vast te leggen.
DEXA-scan
Door middel van een zogenaamde DEXA-scan kan gekeken worden of er sprake is van een verlaagde botdichtheid.
Hoe wordt Cockayne syndroom behandeld?
Geen genezing
Er bestaat geen behandeling die het Cockayne syndroom kan genezen. De behandeling is er op gericht zo goed mogelijk om te gaan met de gevolgen die het kind ondervindt als gevolg van het hebben van het Cockayne syndroom.
Bril
Kinderen met het Cockayne syndroom hebben vaak een bril nodig om goed te kunnen zien. Meestal hebben zij een bril nodig met zogenaamde plus-sterkte. Dit helpt om dichtbij goed te kunnen zien. Een deel van de kinderen vindt het fijn om meekleurende glazen te hebben, zodat kinderen geen last hebben van fel licht.
Zonnebril
Het dragen van een zonnebril met goede UV-wering helpt kinderen om ze minder last te hebben van zonlicht.

Oogarts
Kinderen met het Cockayne syndroom worden een keer per jaar door de oogarts gecontroleerd. In geval van staar kan overwogen worden de troebele ooglens te verwijderen en deze te vervangen door een kunstlens. Het zal van de conditie van het kind afhangen of dit een zinvolle behandeling is.
Gehoorapparaatjes
Kinderen met het Cockayne syndroom hebben vaak voordeel van gehoorapparaatjes die het geluid versterken. Hierdoor kunnen kinderen beter horen.
Beschermen van de huid
Het is belangrijk dat kinderen met het Cockayne syndroom hun huid goed beschermen tegen zonlicht om verbranden van de huid te voorkomen. Het is goed om de huid te bedekken met kleren met lange mouwen of lange broekspijpen. Het is ook goed om buiten een petje of een hoedje te dragen. Onbedekte delen van de huid moeten goed ingesmeerd worden met zonnebrandcrème met een hoge beschermingsfactor (factor 50). Het is voor kinderen met dit syndroom beter om tussen 12.00 en 15.00 niet buiten te komen wanneer dat niet noodzakelijk is.
Het is wel belangrijk om in de zomer op te letten of kinderen niet oververhit raken door bedekkende kleding, omdat kinderen met dit syndroom niet goed kunnen zweten.
Warme kleding in de winter
In de winter is het voor kinderen met het Cockayne syndroom juist goed om warme kleding te dragen om zo minder last te hebben van koude handen en voeten. Zogenaamde thermokleding kan helpen.
Insmeren huid
Door de huid regelmatig in te smeren met een neutrale vette huidzalf kan voor een deel voorkomen worden dat de huid te droog aanvoelt.
Tanden poetsen
Het is belangrijk dat kinderen met dit syndroom na elke maaltijd hun tanden goed poetsen met tandpasta om het ontstaan van gaatjes te voorkomen.
Tandarts
Kinderen met het Cockayne syndroom zullen regelmatig gecontroleerd worden door de tandarts omdat ze gemakkelijk gaatjes krijgen. Fluorbehandeling kan helpen om de kans op gaatjes te verkleinen. Ook ontbreken vaak tanden en kiezen en kunnen de tanden en kiezen scheef in de mond staan. Soms is het nodig om ernstig scheef staande tanden of kiezen te trekken. Er bestaan in Nederland centra voor bijzondere tandheelkunde waar tandartsen werken die veel ervaring hebben met kinderen met een bepaald syndroom.
Blijf bewegen
Wanneer kinderen minder goed zijn in bewegen dan hun leeftijdsgenoten, dan is de kans groot dat zij bewegen en sporten niet zo leuk zullen vinden. Hierdoor zullen kinderen minder gaan bewegen, wat juist niet goed voor hen is. Door regelmatig te bewegen, oefenen kinderen hun evenwichtsorgaan en krijgen ze juist vaak een betere balans. Wanneer bewegen lastiger wordt, zal gekeken moeten worden welke vormen van bewegen nog wel lukken en kinderen plezier geven, zoals bijvoorbeeld zwemmen.
Fysiotherapie
Een fysiotherapeut kan kinderen leren omgaan met de problemen met het bewaren van het evenwicht en het trillen van de handen. Wanneer er problemen zijn met het bewaren van de balans dan kan een wandelstok, kruk, looprekje of rollator helpen om de balans wel te kunnen bewaren. Een fysiotherapeut kan advies geven, welk hulpmiddel het beste gebruikt kan worden. Op een gegeven moment zullen kinderen een rolstoel nodig hebben om zich te verplaatsen. De fysiotherapeut kan ook adviezen geven hoe kinderen zo goed mogelijk in een rolstoel of in bed kunnen liggen.
Ergotherapie
Een ergotherapeut kan adviezen geven hoe allerlei dagelijkse bezigheden zo goed mogelijk kunnen verlopen. Soms kunnen hulpmiddelen helpen zoals verzwaard bestek waardoor kinderen tijdens het eten minder last hebben van trillen van de handen. Ook kan een speciale stoel ervoor zorgen dat kinderen stabieler zitten, waardoor zij hun energie niet in zitten, maar in andere vaardigheden kunnen steken.
Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Indikken van drinken kan soms ook helpen om verslikken in drinken te voorkomen, soms werkt het ook juist averechts. Ook is de houding waarin kinderen eten en drinken belangrijk om verslikken zo veel mogelijk te voorkomen.
Ook kan de logopediste helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen of door middel van muziek. Op die manier kunnen kinderen zich op verschillende manieren uitdrukken. Sommige kinderen hebben baat bij een spraakcomputer.
Diëtiste
Een diëtiste kan berekenen hoeveel calorieën en voedingsstoffen een kind nodig en adviezen geven over aanvullende voeding of sondevoeding om aan deze behoefte te voldoen. Bij muizen blijkt overvoeding een negatief effect te hebben op het ziektebeloop. Er moet nog onderzocht worden of dit ook geldt voor mensen. Het is wel aan te bevelen om niet meer te geven dan de dagelijkse behoefte aan calorieën.
Revalidatiearts
Een revalidatiearts geeft adviezen aan therapeuten en kan ook adviseren over bijvoorbeeld steunzolen of spalken die bewegen gemakkelijker kunnen maken.
Ook kan de revalidatiearts adviezen geven aan school. Vaak zijn er mogelijkheden om naar een school verbonden aan een revalidatiecentrum toe te gaan.
School
Leren is vaak moeilijk voor kinderen met het Cockayne syndroom. De meeste kinderen met type 1 zullen speciaal onderwijs volgen. Hier volgen ze een speciaal op hen afgestemd onderwijsprogramma.
Medicijnen bij bewegingsstoornissen
Er bestaan ook medicijnen die kunnen maken dat kinderen minder last hebben van bewegingsstoornissen. Per kind zal gekeken moeten worden of de voordelen van het effect van het medicijn opwegen tegen het nadeel van eventuele bijwerkingen als gevolg van het medicijn. Het type bewegingsstoornis bepaalt welk medicijn het meest geschikt is. Voor spasticiteit kunnen baclofen, trihexyfenidyl of botuline toxine injecties behulpzaam zijn.
Er bestaat ook een mogelijkheid om het medicijn baclofen via een pompje toe te dienen, een baclofenpomp.
Voor het trillen en voor de evenwichtsproblemen bestaan geen medicijnen die deze problemen kunnen verminderen.
Epilepsie
Kinderen die last hebben van epilepsieaanvallen kunnen behandeld worden met medicijnen om nieuwe epilepsie aanvallen te voorkomen. Er bestaan verschillende medicijnen die hiervoor gebruikt kunnen worden. Er bestaat geen voorkeursmedicijn voor kinderen met het Cockayne syndroom. Er zijn wel aanwijzingen dat het medicijn fenobarbital beter niet gebruikt kan worden, maar dit wordt in Nederland sowieso al weinig gebruikt voor behandeling van epilepsie.
Melatonine
Wanneer inslapen erg moeilijk is kan het medicijn melatonine helpen om het inslapen beter te laten verlopen. Ook kan dit zorgen voor een algeheel beter slaappatroon gedurende de hele nacht.
Geen behandeling met groeihormoon
Behandeling met groeihormoon wordt niet geadviseerd aan kinderen met het Cockayne syndroom. Deels omdat de meeste kinderen geen tekort hebben aan groeihormoon. Voor een ander deel omdat toedienen van groeihormoon mogelijk de kans op het ontstaan van tumoren vergroot.
Orthopeed
Een orthopeed kan beoordelen of een behandeling voor een verkromming van de rug nodig is. Bij een ernstige verkromming kan een corset nodig zijn om verdergaande verkromming te voorkomen.
Scoliose
De mate van zijwaartse kromming van de wervelkolom moet goed in de gaten gehouden worden. Wanneer de kromming te erg wordt, kan dit problemen geven voor het goed kunnen staan en zitten en de ademhaling beïnvloeden. Wanneer de verkromming te erg wordt, kan verdere verkromming tegengegaan worden door een korset. Indien een korset onvoldoende werkt, is soms een operatie nodig waarbij de wervelkolom wordt vastgezet zodat de verkromming niet meer toe zal kunnen nemen.
Botontkalking
Om botontkalking te voorkomen wordt geadviseerd om kinderen met dit syndroom dagelijks 400IE vitamine D te geven en 500 mg calcium. Wanneer er sprake is van botontkalking kunnen andere medicijnen nodig zijn (zogenaamde bisfosfonaten).
Sondevoeding
Op een gegeven moment zullen kinderen met Cockayne syndroom niet meer in staat zijn om zelfstandig te eten en te drinken. Daarom is het vaak nodig om kinderen voeding via een sonde te gaan geven, zodat kinderen wel voldoende voeding binnen krijgen om zich goed te voelen. In eerste instantie wordt vaak gekozen voor een neusmaagsonde: de sonde loopt via de neus en de keel naar de maag toe. Wanneer langere tijd een sonde nodig is, kan er voor gekozen worden om door middel van een kleine operatie een sonde via de buikwand rechtstreeks in de maag aan te brengen. Zo’n sonde wordt een PEG-sonde genoemd. Later kan deze vervangen worden door een zogenaamde mickeybutton. Deze operatie kan alleen uitgevoerd worden als kinderen nog in een redelijke lichamelijke conditie zijn.
Reflux
Door een lage spierspanning of later juist door een hoge spierspanning kan de zure maaginhoud terugstromen naar de slokdarm, keel of mond wat vervelend is voor kinderen. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terugstromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine, omeprazol en esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen. Het zal van de conditie van het kind afhangen of een dergelijke operatie een zinvolle behandeloptie is.
Kwijlen
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms wordt gekozen voor het medicijn trihexyfenidyl omdat dit zowel dystonie als kwijlen kan verminderen. Ook kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie ervoor zorgen dat kinderen minder kwijlen. Per kind zullen de voor- en nadelen van elke behandeling moeten worden afgewogen om te kijken wat de beste behandeling is.
Verstopping van de darmen
Het medicijn macrogol kan ervoor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.
Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen). Het antibioticum metranidazolol kan bij kinderen met het Coackayne syndroom ernstige leverschade veroorzaken en moet dus niet gebruikt worden.
Spataderen
Wanneer kinderen last hebben van spataderen, dan kan een strakke kous rondom de benen zorgen dat de klachten verminderen. Wanneer dit niet voldoende is, dan is het mogelijk dat een (vaat)chirurg de spataderen dichtmaakt zodat ze geen klachten meer kunnen geven. Hiervoor bestaan verschillende behandeltechnieken, zoals lijm of alcohol behandeling.
Tijd voor samenzijn
De zorg voor een kind met Cockayne zal veel vragen van ouders. Ouders zullen veel tijd kwijt zijn met verzorging van hun kind of zelfs met medische handelingen zoals het geven van medicijnen of sondevoeding. Het is ook heel belangrijk om er ook voor te waken dat er tijd blijft voor samen zijn als gezin of even als ouders onder elkaar, voor samen knuffelen waar kinderen met deze aandoening vaak van kunnen genieten en te zoeken naar manieren van contact waar iedereen plezier aan beleefd.
Hulp vragen aan anderen (bekenden of onbekenden) is voor veel ouders lastig, maar het is wel belangrijk om in een vroeg stadium na te denken over het vragen en organiseren van hulp. Dit om te voorkomen dat ouders de hele dag bezig zijn met zorgen en er geen tijd meer over is over fijne momenten samen met het kind met het Cockayne syndroom de andere kinderen in het gezin en de ouders onderling.
Thuiszorg
De zorg voor kinderen met het Cockayne zal steeds meer gaan vragen van ouders en andere familieleden omdat kinderen steeds minder zelf zullen kunnen. De thuiszorg kan ouders helpen bij het uitvoeren van deze zorg. Het helpt vaak om in een vroeg stadium van de ziekte al contact te hebben met de thuiszorg zodat deze een team van mensen kunnen vormen die de hulp in de toekomst kunnen gaan bieden. Er bestaat gespecialiseerde kinderthuiszorg met kinderverpleegkundigen die ervaring hebben met de zorg voor ernstig zieke kinderen.
Begeleiding
Een maatschappelijk werkende of psycholoog kan ouders en andere kinderen in het gezin begeleiding geven hoe om te gaan met het nieuws dat hun kind deze ernstige aandoening heeft. Samen met hen kunnen ouders kijken welke manier van begeleiden van hun kind met deze ernstige ziekte het beste bij het kind en de ouders past.
Contact met andere ouders
Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het Cockayne syndroom.
Wat betekent Cockayne syndroom voor de toekomst?
Toename problemen
Kinderen met Cockayne syndroom krijgen in toenemende mate problemen met bewegen, praten, zien, horen en denken. Het tempo waarin de nieuwe problemen ontstaan, verschilt per kind. Kinderen die op jonge leeftijd hun eerste klachten krijgen, hebben meestal een sneller ziektebeloop dan kinderen die pas op oudere leeftijd hun eerste klachten krijgen.
Overlijden
Toename van klachten zorgt ervoor dat kinderen steeds minder kunnen functioneren en verzwakken in hun conditie. Uiteindelijk zullen kinderen of jongvolwassenen komen te overlijden als gevolg van het hebben van het Cockayne syndroom. De reden van overlijden is vaak een onbehandelbare vorm van longontsteking. Gemiddeld bereiken kinderen met Cockayne syndroom type 1 een leeftijd tussen de tien en twintig jaar. Er zijn kinderen met type 1 die ouder worden. Kinderen met type 2 worden meestal niet ouder dan 10 jaar. Kinderen met type 3 bereiken meestal de volwassen leeftijd.
Hart-en vaatziekten
Volwassenen met een verhoogd cholesterol als gevolg van het hebben van Cockayne syndroom hebben een verhoogd risico op het krijgen van hart- en vaatziekten.
Kinderen krijgen
Volwassenen die weinig klachten hebben als gevolg van het hebben van Cockayne syndroom kunnen kinderen krijgen. Vaak gaat het om volwassenen met type 3 syndroom. Er wordt wel geadviseerd om te bevallen onder leiding van een gynaecoloog omdat bekkenvormafwijkingen en een moeizame bevalling naast vroeggeboorte vaker voorkomen bij vrouwen met het Cockayne syndroom. De kans dat deze kinderen zelf het Cockayne syndroom krijgen is heel klein. Dat is alleen het geval wanneer de partner drager is van hetzelfde foutje in het DNA, maar de kans hierop is erg klein.
De meeste kinderen met Cockayne syndroom hebben dusdanig beperkingen dat zij op volwassen leeftijd niet zelf kinderen zullen gaan krijgen.
Hebben broertjes en zusjes een vergrote kans om ook Cockayne syndroom te krijgen?
Erfelijke ziekte
Het Cockayne syndroom is een erfelijke ziekte. Meestal blijken beide ouders drager te zijn van een foutje op een chromosoom. Broertjes en zusjes hebben dan 25% kans om zelf ook Cockayne syndroom te krijgen.
Een klinisch geneticus kan daar meer informatie over geven.
Prenatale diagnostiek
Door middel van een vlokkentest of een vruchtwaterpunctie tijdens de zwangerschap bestaat de mogelijkheid om tijdens een zwangerschap na te gaan of een broertje of zusje ook het Cockayne syndroom heeft.
Preïmplantatie Genetische Diagnostiek (PGD)
Stellen die eerder een kindje hebben gehad met het Cockayne syndroom kunnen naast prenatale diagnostiek ook in aanmerking voor preïmplantatie genetische diagnostiek(PGD.) Bij PGD wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van Cockayne syndroom. Alleen embryo’s zonder de aanleg voor Cockayne syndroom komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgdnederland.nl.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Links
www.amyandfriends.nl
Website van kinderen met het Cockayne syndroom en hun ouders
Referenties
Laatst bijgewerkt: 7 oktober 2017
Auteur: JH Schieving
Heeft uw kind nog andere symptomen, laat het ons weten.