 kinderneurologie
kinderneurologie
Wat is tyrosine hydroxylase deficiëntie?
Tyrosinehydroxylase deficiëntie is een erfelijke aangeboren stofwisselingsziekte waarbij er een tekort ontstaat aan het boodschapperstofje dopamine in de hersenen, waardoor er problemen ontstaan met bewegen.
Hoe wordt tyrosine hydroxylase deficiëntie ook wel genoemd?
Deze stofwisselingsziekte ontstaat doordat kinderen een tekort hebben aan het stofje tyrosine hydroxylase. Het woord deficiëntie betekent een tekort aan.
Tyrosinehydroxylase deficiëntie wordt afgekort tot de letters THD.
Recessieve dopa-responsieve dystonie
Tyrosine hydroxylase deficiëntie wordt ook wel recessieve dopa-responsieve dystonie genoemd. Recessief slaat op de manier waarop deze ziekte overerft. Er bestaat namelijk ook een andere vorm van dopa responsieve dystonie die op een andere manier, een zogenaamde dominante manier, overerft. Dopa responsieve slaat op het positieve effect van het medicijn L-dopa op deze ziekte. Dystonie is de benaming voor de problemen met bewegen die kinderen met deze aandoening hebben. Dopa-responsieve dystonie wordt afgekort met de letters DRD.
Segawa syndroom
Een andere naam voor dopa-responsieve dystonie is het Segawa syndroom genoemd. Deze vorm wordt dan ook wel de autosomaal recessieve vorm van het Segawa syndroom genoemd.
Infantiel parkinsonisme-dystonie
Tyrosine hydroxylase deficiëntie syndroom is een vorm van infantiel parkinsonisme-dystonie. De term infantiel geeft aan dat de klachten al voor de kleuterleeftijd ontstaan. Parkinsonisme geeft aan dat kinderen met deze aandoening klachten krijgen die veel lijken op de klachten van iemand met de ziekte van Parkinson. De term dystonie is de naam van de afwijkende stand waarin de armen en benen onbedoeld kunnen gaan staan.
DYT-5b
Een andere naam die ook voor deze aandoening wordt gebruikt is DYT-5b. Een van de kenmerken van tyrosine hydroxylase deficientie is dystonie. Alle aandoeningen met dystonie hebben een DYT-naam gekregen met een toevoeging van een cijfer. Voor deze aandoening is dat 5b. De andere vorm van dopa-responsieve dystonie heeft de toevoeging 5a gekregen.
Monoamine neurotransmitter disorders
Tyrosinehydroxylase deficiëntie behoort tot een groep aandoeningen waarbij er een tekort is aan een boodschapperstofje (neurotransmitter) in de hersenen die een zogenaamde monoamine is. Andere aandoeningen die tot deze groep behoren zijn een AADC deficientie, dihydropteridine reductase deficiëntie (DPHR) en monoamine oxidase A deficiëntie.

Hoe vaak komt tyrosinehydroxylase deficiëntie voor?
Het tyrosinehydroxylase deficiëntie is een zeldzame ziekte, het is niet goed bekend hoe vaak deze aandoening bij kinderen voorkomt. Geschat wordt dat deze aandoening bij minder dan een op de 100.000 kinderen voorkomt.

Bij wie komt tyrosinehydroxylase deficiëntie voor?
Tyrosinehydroxylase deficiëntie is al voor de geboorte aanwezig. Het kan wel enige tijd duren voordat duidelijk is dat kinderen last hebben van deze aandoening. Meestal ontstaan de eerste klachten wel al in de eerste levensjaren.
Tyrosinehydroxylase deficiëntie komt even vaak bij jongens als bij meisjes voor.
Wat is de oorzaak van het tyrosinehydroxylase deficiëntie?
Fout in erfelijk materiaal
Het tyrosine hydroxylase deficiëntie syndroom wordt veroorzaakt door een foutje in ons erfelijk materiaal van chromosoom 11. De plaats van deze fout in het erfelijk materiaal wordt het TH-gen genoemd.

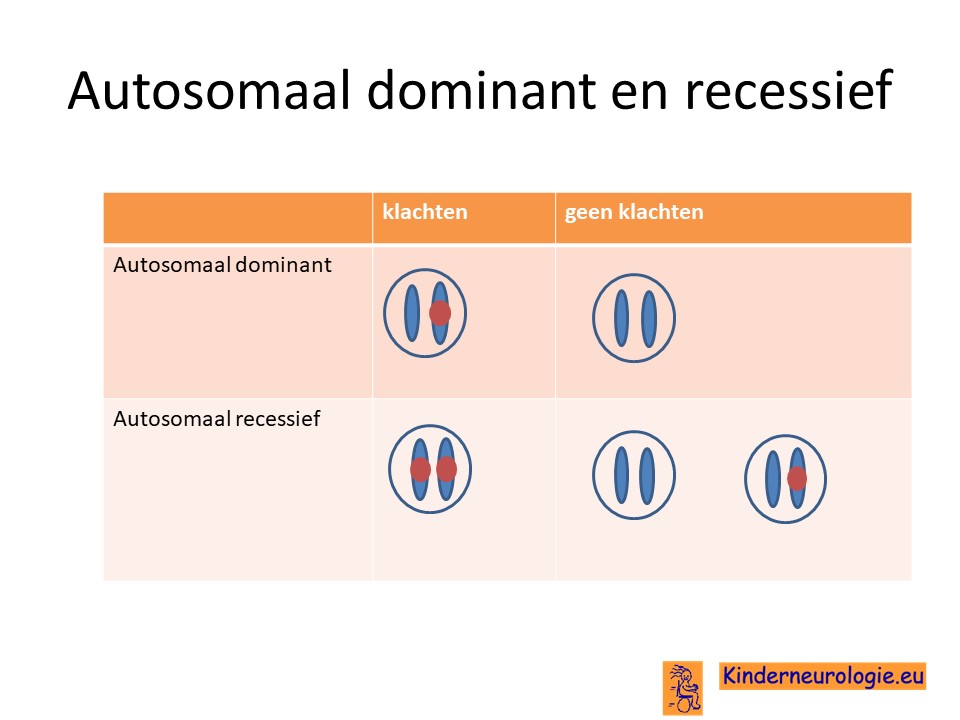
Autosomaal recessief
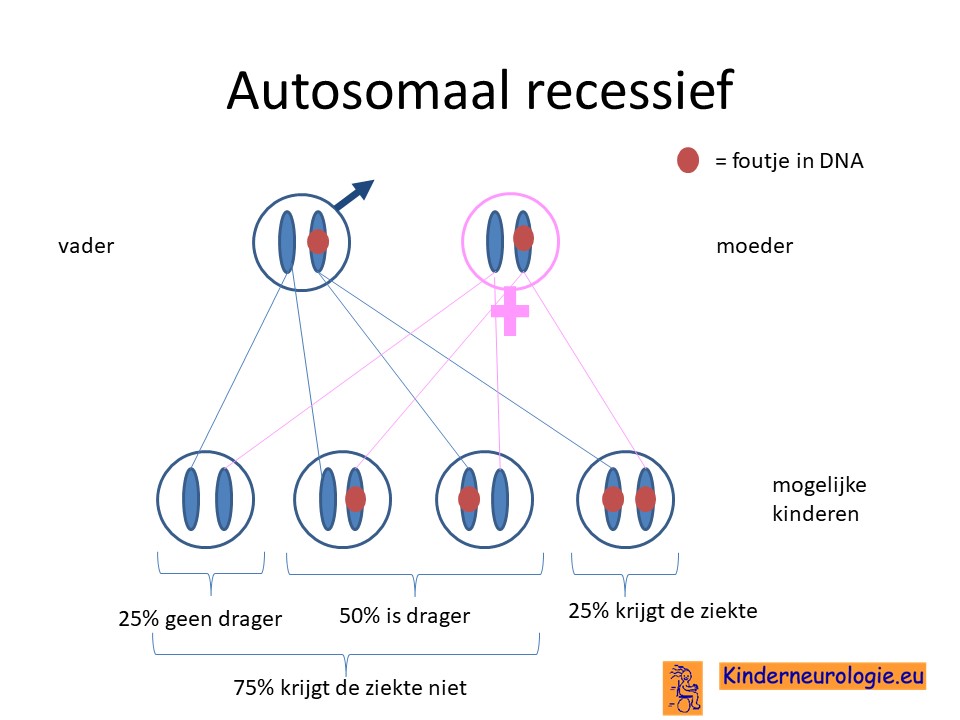
Het tyrosine hydroxylase deficiëntie syndroom is een zogenaamd autosomaal recessieve aandoening. Dit houdt in dat kinderen twee foutjes moeten hebben op beide chromosomen 11 om last te krijgen van deze aandoening. Dit in tegenstelling tot een autosomaal dominante aandoening, waarbij een foutje op één van de twee chromosomen al voldoende is om klachten te krijgen.

Beide ouders drager
Vaak zijn beide ouders drager van een fout in het TH-gen. Meestal hebben de ouders zelf geen last van deze aandoening omdat ze zelf ook een chromosoom 11 zonder fout in het TH-gen hebben. Soms hebben ouders wel lichte klachten, ze krijgen bijvoorbeeld last van verstijving van hun spieren tijdens inspanning, maar hebben daar in het dagelijks leven weinig last van.
Ontbreken van eiwitten
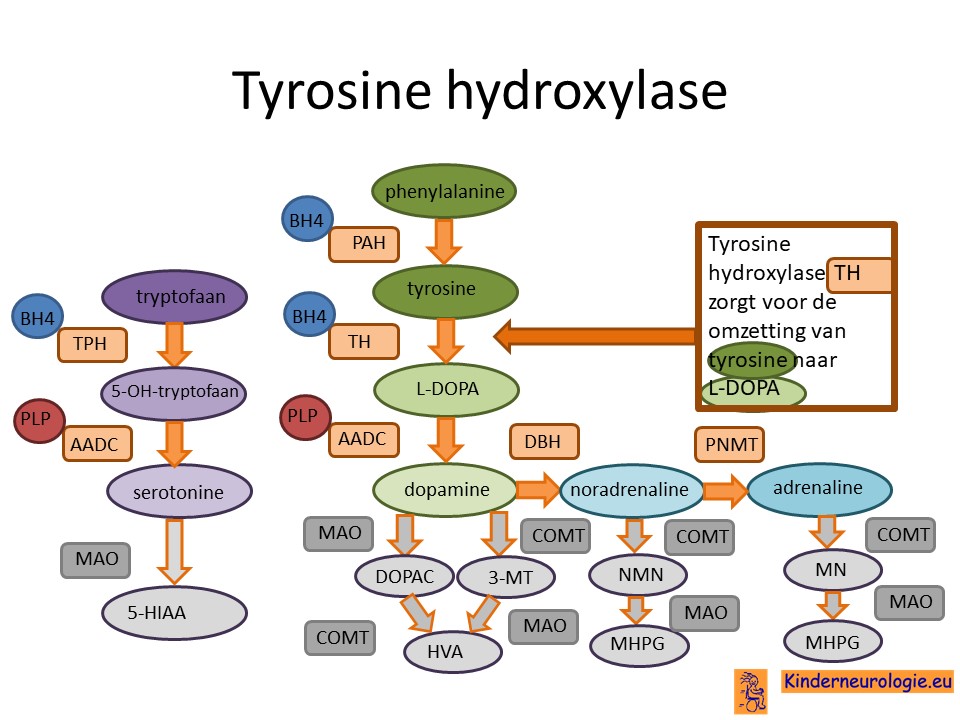
Als gevolg van de fout op het DNA wordt het eiwit tyrosine hydroxylase niet goed en voldoende aangemaakt. Tyrosine hydroxylase is nodig voor de aanmaak van verschillende boodschapperstofjes in de hersenen. Door het tekort aan tyrosine hydroxylase kan er een tekort ontstaan aan boodschapperstofjes dopamine, adrenaline en noradrenaline.
Tekort aan boodschapperstofjes
Boodschapperstofjes ook wel neurotransmitters genoemd zorgen er voor dat verschillende hersencellen met elkaar kunnen communiceren. Op veel plaatsen in de hersenen komen de boodschapperstofjes dopamine, adrenaline, noradrenaline en serotonine voor. Het tekort aan dopamine zorgt met name voor de problemen met bewegen. Maar ook voor problemen met leren, het begrijpen en uiten van emoties, voor motivatie, de werking van hormonen en de regulatie van de bloeddruk.
Het tekort aan noradrenaline zorgt voor een verminderde alertheid en een kortere aandachtsboog en een minder goede weking van het zogenaamde autonomen zenuwstelsel. Het tekort aan adrenaline zorgt voor een minder goed reactie op stress en een veranderde werking van het regelen van de ademhaling.

Wat zijn de symptomen van het tyrosine hydroxylase deficiëntie?
Variatie
Er bestaat een grote variatie in hoeveelheid en ernst van de verschillende symptomen die kinderen hebben. Sommige kinderen hebben een paar symptomen en worden weinig gehinderd, andere kinderen hebben veel symptomen en worden in ernstige mate gehinderd door de aandoening.

Jouw kind is uniek
Bedenk dat onderstaande symptomen kunnen voorkomen bij jouw kind, maar ook niet allemaal zullen voorkomen. Jouw kind is uniek en veel meer dan een kind met deze aandoening. Het lezen van mogelijke symptomen die kunnen voorkomen, kan ouders het gevoel geven dat er alleen maar aandacht is voor de beperkingen van het kind. Dat is zeer zeker niet de bedoeling. Jouw kind is bijvoorbeeld lief, grappig, gevoelig, gezellig,sociaal, vindingrijk, nieuwsgierig, ondeugend, enthousiast,een zonnestraaltje, creatief en/of innemend en dat vind je niet terug in onderstaande symptomen die kunnen horen bij dit syndroom. Dat kan ook niet, want die eigenschappen maken jouw kind nu eenmaal uniek. Blijf daar vooral naar kijken en zie deze symptomen meer als achtergrondinformatie die je kunnen helpen om te begrijpen wat er met je kind aan de hand zou kunnen zijn wanneer jouw kind zich anders ontwikkelt of ergens last van heeft. Deze informatie kan jullie als ouders en hulpverleners een handvat geven wat hiervoor een mogelijke verklaring kan zijn.
Beginleeftijd
De eerste klachten van tyrosinehydroxylase deficiëntie ontstaan meestal in de eerste levensjaren. Bij kinderen waarbij op jonge leeftijd de eerste symptomen optreden verloopt de ziekte vaak sneller dan bij kinderen die pas op latere leeftijd hun eerste klachten krijgen.
Laag geboortegewicht
De helft van de kinderen met een tyrosinehydroxylase deficiëntie heeft een laag geboortegewicht. Dit wordt small for gestational age genoemd. De andere kinderen hebben een normaal geboortegewicht.
Trage ontwikkeling
Kinderen met tyrosinehydroxylase deficiëntie ontwikkelen zich meestal trager als hun leeftijdsgenoten. Ze gaan later rollen, zitten, staan en praten als leeftijdsgenoten.
Kinderen met een lichte vorm van deze aandoening zijn wel in staat om te leren lopen. Dit lopen gaat wel houterig. Voor kinderen met een ernstige vorm van deze aandoening is het veel lastiger om te leren lopen, dit lukt dan ook niet altijd.
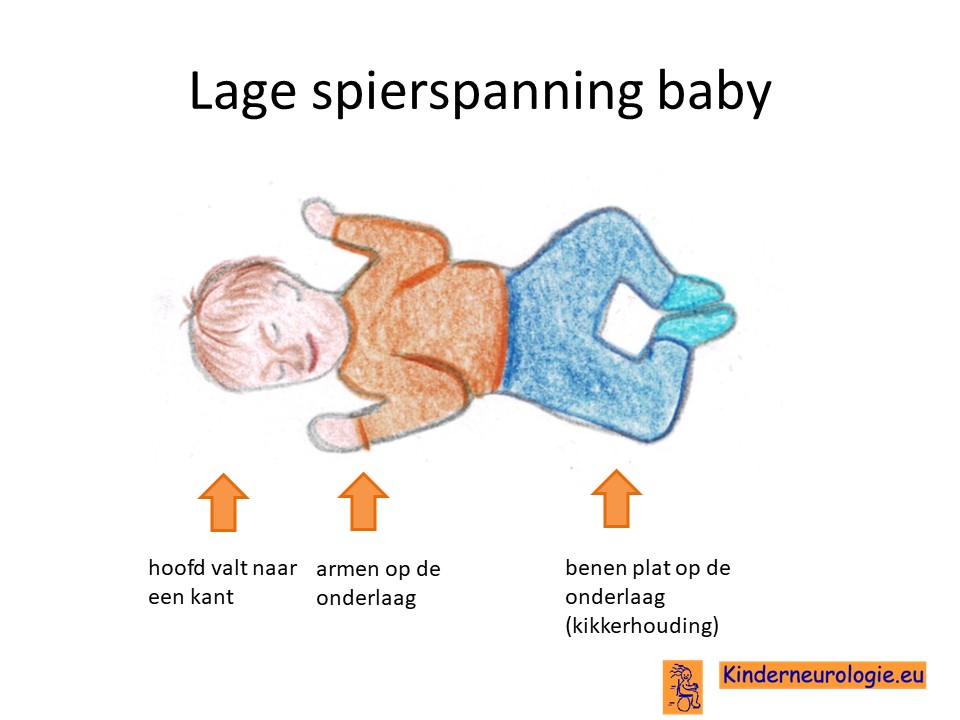
Lage spierspanning
In hun eerste levensjaren zijn kinderen met een tyrosinehydroxylase deficiëntie meestal slap in hun spieren. Ze kunnen moeilijk zelf hun hoofd overeind houden en moeten goed vast gehouden worden wanneer ze opgetild worden. Kinderen met de lichte vorm van deze aandoening hebben hier meestal niet veel last van.
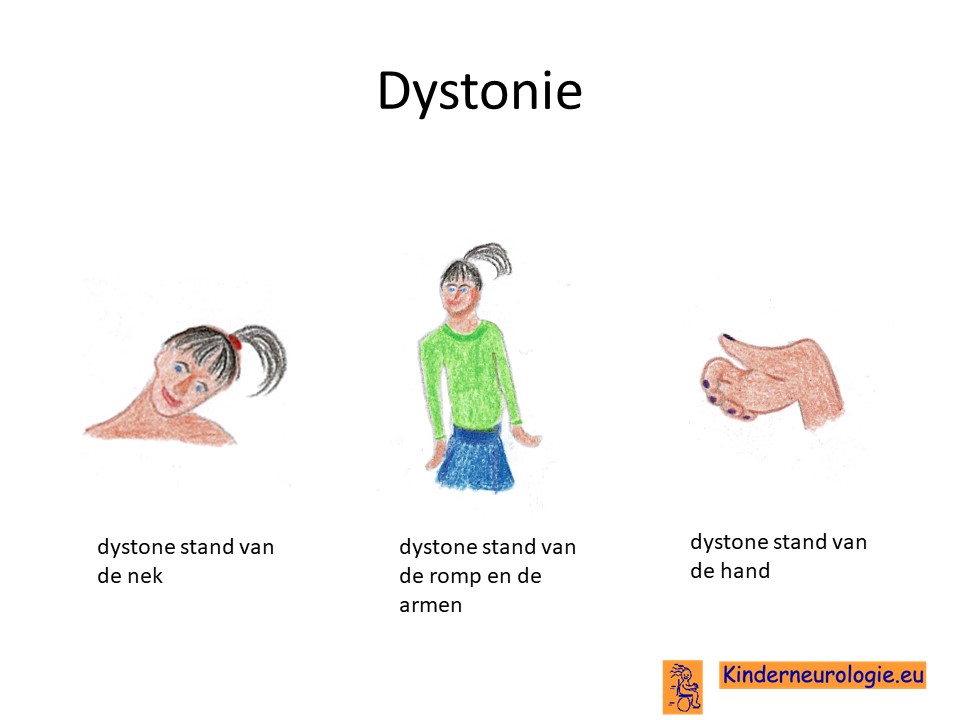
Dystonie
Kinderen met deze aandoening krijgen vaak last van dystonie. Dit is een bewegingsstoornis waarbij een lichaamsdeel, bijvoorbeeld een arm, een been, de nek of de romp in een afwijkende stand gaat staan, terwijl het kind dit eigenlijk niet wil. Bij kinderen met de milde vorm is dit bijvoorbeeld in een been aanwezig en niet in de rest van het lichaam. Hierdoor gaat het lopen moeilijk en gaan kinderen op hun tenen lopen. Vaak begint dit in een been en ontstaat het zelfde probleem later in het andere been.
Bij kinderen met de ernstige vorm is de dystonie bijvoorbeeld in alle armen en benen tegelijk aanwezig en bijvoorbeeld ook in de nek die in een bepaalde stand gedraaid staat. Het lang moeten aanhouden van zo’n beweging kan vervelend zijn voor kinderen, de spieren worden moe en er kan spierpijn ontstaan.
Stijve spieren
Geleidelijk aan worden de spieren van de armen en benen van kinderen met een tyrosine hydroxylase deficiëntie juist stijf. Het bewegen van de armen en benen gaat erg moeilijk. Deze stijfheid wordt rigiditeit genoemd. Als gevolg hiervan gaan kinderen steeds minder bewegen.

Traag bewegen
Kinderen met deze aandoening bewegen vaak erg traag. Alle bewegingen zijn langzaam, alsof ze in slow motion worden uitgevoerd. Wanneer kinderen een maal op gang zijn, gaat het bewegen wel iets vlotter. Soms gaat het ineens dan te vlot, waardoor kinderen kunnen vallen. Ze kunnen zich ook niet snel opvangen wanneer ze vallen.
Het bewegen van kinderen ziet er uit als het bewegen van mensen met de ziekte van Parkinson. Daarom wordt dit bewegen ook wel parkinsonisme genoemd.

Weinig mimiek
Kinderen met deze aandoening hebben vaak weinig mimiek in hun gezicht: hun gezicht heeft de hele tijd dezelfde uitdrukking.
Trillen
Kinderen kunnen last krijgen van een trillende beweging van met name de handen en de armen. Dit is vaak het ergst wanneer ze een bepaalde houding moeten volhouden, bijvoorbeeld het vasthouden van een kopje. Dit trillen wordt ook wel tremor genoemd.

Andere bewegingsproblemen
Naast bovengenoemde bewegingsproblemen kunnen kinderen met deze aandoening ook last krijgen van schokjes op verschillende plaatsen in het lichaam (myoclonieën. genoemd), springerige danserige bewegingen van de armen ( chorea genoemd) of problemen met het bewaren van het evenwicht (ataxie genoemd).
Abnormale oogbewegingen
Vaak maken de ogen van kinderen met deze aandoening vreemde bewegingen. Ze rollen bijvoorbeeld onbedoeld omhoog en weer terug.
Een deel van de kinderen met deze aandoening heeft aanvallen waarbij de ogen ineens onbedoeld in een bepaalde richting blijven kijken zonder dat kinderen hun ogen weer een andere kant op kunnen bewegen. Dit worden oculogyre crisis genoemd.

Hangende oogleden
Een deel van de kinderen heeft last van oogleden die omlaag hangen. Dit wordt ptosis genoemd. Zolang de oogleden niet voor de pupillen hangen, zullen kinderen hier geen last van hebben. Wanneer de oogleden voor de pupil gaan hangen, kunnen de oogleden het zien belemmeren.
Soms kunnen kinderen hun ogen niet goed open krijgen, terwijl ze dit wel zouden willen. De ogen zitten dan dicht geknepen, dit wordt blefarospasme genoemd.

Pupilgrootte
De grootte van de pupil kan sterk wisselen van heel klein naar heel groot zonder dat dit samenhangt met licht en donker. Dit kan heel vervelend zijn, omdat het normaal is dat de pupillen nauw worden in het licht om zo te voorkomen dat er te veel licht in de ogen valt. Wanneer de pupillen wijd zijn, terwijl het toch erg licht is, kunnen kinderen last hebben van te veel licht in hun ogen. Omgekeerd in het donker worden de pupillen wijd, om zo voldoende licht in het oog te laten vallen om nog goed te kunnen zien. Wanneer de pupil dan te klein is, kunnen kinderen in het donker niet goed zien.

Tong uitsteken
Sommige kinderen steken onbedoeld hun tong in en uit hun mond. Dit is een vorm van dystonie.
Problemen met praten
Kinderen die met de ernstige vorm van deze aandoening hebben vaak ook moeite met het bewegen van de spieren van hun mond en hun keel. Hierdoor is het ook moeilijker om de woorden uit te spreken, waardoor kinderen minder goed verstaanbaar zijn. Kinderen begrijpen wel alles wat tegen hen gezegd is en weten ook goed wat ze willen zeggen, maar het is voor hen gewoon moeilijk om de juiste woorden te vormen.
Problemen met eten
Kinderen met de ernstige vorm van deze aandoening hebben vaak problemen met kauwen en slikken. Dit vraagt namelijk een nauwkeurig afstemmen van de verschillende bewegingen wat lastig is voor deze kinderen. Ze verslikken zich daardoor gemakkelijker.

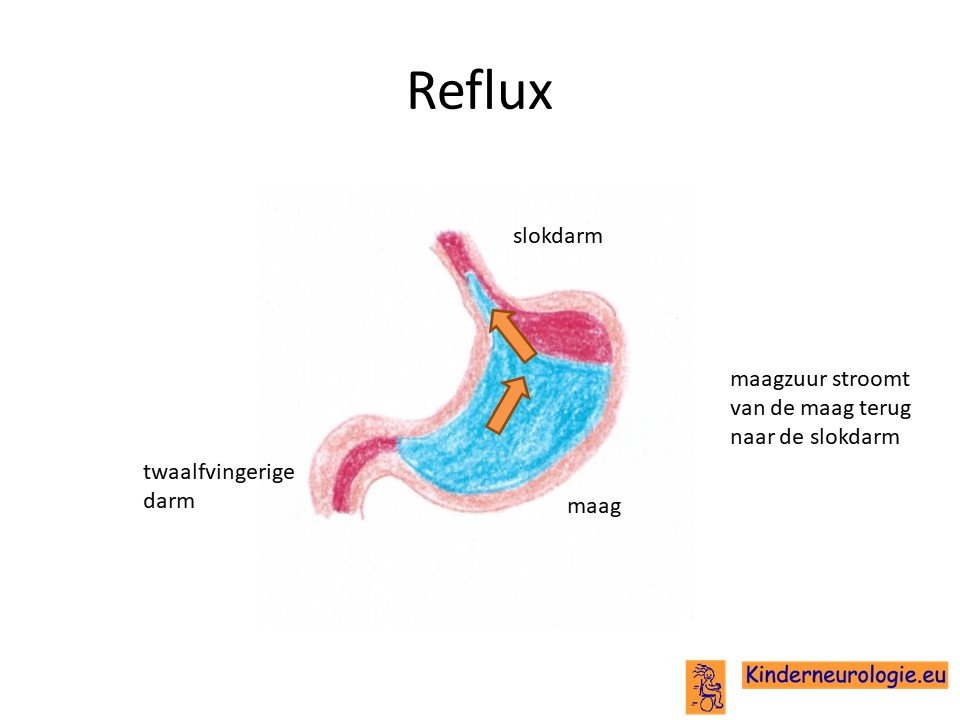
Reflux
Kinderen met het tyrosine hydroxylase deficiëntie syndroom hebben vaker last van reflux, het terugstromen van voedsel vanuit de maag naar de slokdarm en de mond. Omdat de maaginhoud zuur is, raakt de slokdarm geïrriteerd. Kinderen kunnen hierdoor veel huilen, niet willen drinken, zuur uit hun mondje ruiken of regelmatig spugen.
Kwijlen
Ook hebben kinderen vaak last van kwijlen omdat ze hun speeksel niet goed weg kunnen slikken. Het speeksel loopt dan uit de mond. Dit kan zorgen voor irritatie van de huid rondom de mond.
Verstopping van de darmen
Kinderen met het tyrosine hydroxylase deficiëntie syndroom hebben vaak last van verstopping van de darmen. Ze kunnen hierdoor moeilijk poepen, de poep wordt hierdoor vaak hard, waardoor poepen nog moeilijker wordt. Te veel ontlasting in de buik kan zorgen voor buikpijnklachten.
Intelligentie
Het is moeilijk om bij deze kinderen intelligentietesten af te nemen, omdat je voor deze testen ook veel opdrachten moet uitvoeren wat door de bewegingsproblemen van deze kinderen erg lastig is om te doen. Kinderen met een milde vorm van deze aandoening hebben een normale intelligentie, maar ook kinderen met de ernstige vorm van deze aandoening kunnen een normale intelligentie hebben. Het is daarom heel belangrijk om deze kinderen niet te onderschatten. Wel komen problemen met leren vaker voor en leren veel kinderen in een langzamer tempo dan kinderen zonder deze aandoening.
Gedragsproblemen
Kinderen met een tyrosine hydroxylase deficiëntie hebben vaker problemen met het vasthouden van de aandacht en de concentratie. Ze zijn sneller afgeleid. Dit wordt AD(H)D genoemd.

Stemmingsproblemen
Kinderen met deze aandoening zijn kwetsbaarder om zich somber of depressief te voelen. Ook hebben groter kinderen vaker last van dwanggedachtes en dwanghandelingen. Dingen die ze moeten denken of doen, omdat er anders iets ergs gaat gebeuren. Wanneer er veel dwanggedachtes en handelingen zijn worden gesproken van een obsessieve-compulsieve stoornis (OCD).

Bloeddrukproblemen
Kinderen met deze aandoening hebben vaak meer moeite om hun bloeddruk goed te reguleren. Een te hoge bloeddruk geeft meestal geen problemen en valt ook niet op, een te lage bloeddruk kan zorgen voor duizeligheidsklachten en eventueel flauw vallen.
Lage lichaamstemperatuur
Kinderen met deze aandoening hebben vaak een lage lichaamstemperatuur. Ze kunnen hun lichaamstemperatuur niet goed op peil houden.

Slecht groeien
Kinderen met het tyrosine hydroxylase deficiëntie die geen behandeling krijgen, groeien vaak slechter, ze blijven klein en licht van gewicht.
Lage bloedsuiker
Kinderen met deze aandoening kunnen gemakkelijk een te lage bloedsuiker krijgen. Dit geeft klachten van bleekheid, zweten, trillerigheid en geeuwen.

Verhoogde gevoeligheid voor luchtweginfecties
Kinderen met deze aandoening zijn gevoeliger om infecties van de luchtwegen te krijgen. Meestal gaat het om een virusinfectie, maar dit kan bij kinderen met deze aandoening gemakkelijker gevolgd worden door een infectie met een bacterie.
Dagschommelingen
De meeste kinderen hebben in de ochtend de minste klachten, de klachten nemen toe in de loopt van de dag en zijn in de avond vaak op zijn ergst. Slapen zorgt vaak voor een vermindering van de klachten.
Hoe wordt de diagnose tyrosine hydroxylase deficiëntie gesteld?
Verhaal en onderzoek
Op grond van het verhaal en de bevindingen bij onderzoek kan worden vermoed dat er sprake is van een aandoening met een verstoorde werking van de boodschapperstofjes in de hersenen. Er zal nader onderzoek nodig zijn om na te gaan om welke aandoening het gaat. Andere aandoening zoals de dominante vorm van dopa-responsieve dystonie, gegeneraliseerde dystonie, AADC- deficiëntie, het dopamine transporter deficiëntie syndroom kunnen soortgelijke klachten geven. Vaak wordt ook gedacht aan een cerebrale parese.
Bloedonderzoek
Routine bloedonderzoek laat bij deze kinderen in de regel een bijzonderheden zijn. Het stofje prolactine in het bloed kan verhoogd zijn, maar dit is niet iets wat standaard bepaald wordt. Kinderen met deze aandoening zijn gevoelig voor het krijgen van lage bloedsuikerwaardes.
Stofwisselingsonderzoek
Bij kinderen met een aandoening van de basale kernen wordt ook vaak onderzoek van bloed en urine verricht om te kijken of er sprake is van een stofwisselingsziekte. Bij dit onderzoek worden bij kinderen met deze aandoening geen bijzonderheden gevonden. Bij een klein deel van de kinderen is de waarde van dopamine in de urine verlaagd.
MRI-scan
Op de MRI scan van de hersenen is bij kinderen met deze aandoening vaak niet iets bijzonders te zien, met name niet aan de diepe basale kernen in de hersenen. Bij een klein deel van de kinderen zijn de kleine hersenen te klein, maar dit wordt bij veel meer aandoeningen gezien en is niet kenmerkend voor deze aandoening. Ook kan de aanleg van het myelinelaagje rondom de zenuwen in de hersenen vertraagd verlopen.

Ruggenprik
De manier om boodschapperstofjes in de hersenen te meten, is door het verkrijgen van vocht wat rondom de hersenen en het ruggenmerg stroomt. Dit kan door middel van een ruggenprik. Vaak zijn de stofjes HVA en MHPG verlaagd, terwijl de stofjes neopterine en biopterine en 5-HIAA normaal zijn. Dit is echter niet bij alle kinderen met een tyrosine hydroxylase deficiëntie zo. Wanneer biopterine en neopterine verlaagd zijn, kan eerder aan de dominante vorm van dopa responsieve dystonie gedacht worden. Behandeling van TH-deficientie kan zorgen voor stijging van de waarde van HVA.

DNA-onderzoek
Wanneer gedacht wordt aan een tyrosine hydroxylase deficientie dan kan door middel van bloedonderzoek gezocht worden naar een fout op beide chromosoom 11 in het TH-gen.
Hoe wordt het tyrosine hydroxylase deficiëntie behandeld?
Geen genezing
Er is geen behandeling die het tyrosinehydroxylase deficiëntie kan genezen. De behandeling is er op gericht de symptomen van de ziekte zo veel mogelijk te onderdrukken of om het kind er zo goed mogelijk mee te leren om gaan.
Medicijnen
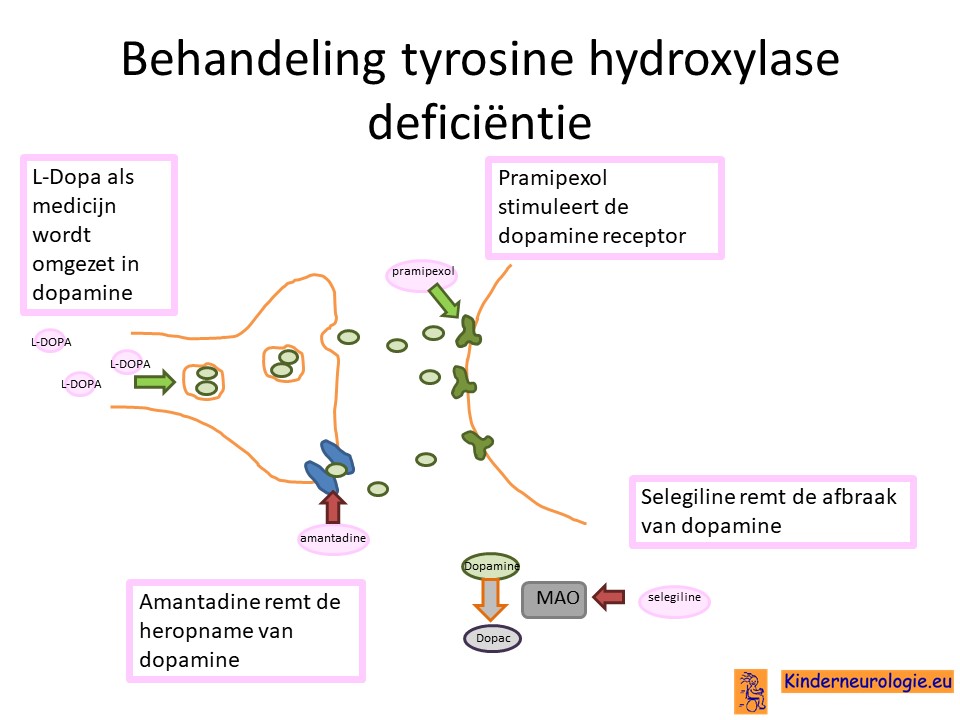
Kinderen met deze aandoening kunnen baat hebben bij het medicijn L-dopa, het stofje wat ze zelf niet goed aan kunnen maken. Belangrijk bij deze aandoening is om te beginnen met een hele lage dosering van levo-dopa, omdat kinderen met deze aandoening heel gevoelig zijn voor de bijwerkingen van dit medicijn (met name voedingsproblemen en spugen). Heel langzaam in de loop van weken tot maanden kan dan geprobeerd worden om de dosering levodopa geleidelijk aan op te hogen. Het medicijn levodopa wordt gecombineerd met het medicijn carbidopa om de bijwerkingen van levodopa op bijvoorbeeld de darmen tegen te gaan. Carbidopa zit standaard in tabletten met levodopa, maar kinderen met deze aandoening hebben soms nog meer carbidopa nodig zodat voor hen speciale tabletten gemaakt moeten worden.
Kinderen met een milde vorm van deze aandoening zijn vaak minder gevoelig voor de bijwerkingen dan kinderen met een ernstige vorm. Ze kunnen het medicijn beter verdragen en hebben daardoor ook sneller effect van het medicijn.
Andere medicijnen die ook gebruikt kunnen worden , vaak in combinatie met levodopa, zijn dopamine-agonisten (pramipexol) , MAO-B remmers (selegine), anticholinergica (trihexyphenidyl) of dopamine re-uptake remmer (amantidine)
Medicijnen die beter niet gebruikt kunnen worden
Medicijnen die het effect van levodopa tegen kunnen gaan, zoals antipsychotica en medicijnen tegen misselijkheid (metoclopromide) kunnen beter niet gegeven worden aan kinderen met deze aandoening omdat ze de klachten juist kunnen verergeren.
Fysiotherapie
De fysiotherapeut kan adviezen geven hoe kinderen en volwassenen ondanks hun bewegingsproblemen toch zo goed mogelijk kunnen bewegen. De fysiotherapeut kijkt samen met het kind en de ouders of de volwassene wat een kind of een volwassene graag zou willen doen op een dag. De zogenaamde F-woorden: Function, Family, Fitness, Fun, Friends en Future zijn een belangrijke leidraad om een plan te maken hoe een kind of een volwassene het beste ondersteunt kan worden. Soms kunnen hulpmiddelen het bewegen gemakkerlijker maken.

Ergotherapie
Een ergotherapeut kan adviezen geven hoe kinderen zo veel mogelijk alle activiteiten op een dag (aankleden, eten, spelen, bewegen) kunnen uitvoeren. Vaak kunnen hulpmiddelen hierbij behulpzaam zijn. De ergotherapeut weet welke hulpmiddelen er zijn en advies geven welke hulpmiddelen het beste gebruikt kunnen worden. Ook kan de ergotherapeut adviezen geven hoe om te gaan met beperkte energie.
Logopedie
Een logopediste kan adviezen geven wanneer er problemen zijn met drinken en met eten. Vaak is praten voor deze kinderen erg moeilijk door hun problemen met bewegen, terwijl kinderen in hun hoofd wel de woorden kunnen vormen. De logopediste kan advies geven over andere manieren van communiceren bijvoorbeeld met plaatjes, met gebaren of met een spraakcomputer zoals een My Toby die werkt door middel van aanwijzen van letters met de ogen.

Revalidatiearts
De revalidatiearts kan meedenken hoe kinderen en volwassenen met een bewegingsstoornis toch aan zo veel mogelijk activiteiten in het dagelijks leven kan deelnemen. Bij problemen wordt gekeken wat voor oplossing er voor deze problemen te bedenken is. Vaak doet de revalidatiearts dit aan de hand van ICF-CY model. Er wordt gekeken wat het effect is van de aandoening op de verschillende lichaamsfuncties van het kind, de mogelijkheid om activiteit te ondernemen (bijvoorbeeld eten, aankleden, spelen) en de mogelijkheden om deel te nemen aan het dagelijks leven. De revalidatiearts denkt samen met een team mee welke oplossingen er te bedenken zijn voor een bepaald probleem.
Zonnebril
Kinderen die overdag last hebben van fel licht kunnen het fijn vinden om een zonnebril te dragen om zo minder last te hebben van fel licht.

Regelmatig eten
Kinderen die gemakkelijk last hebben van lage bloedsuikers moeten regelmatig eten. Drie maaltijden en drie tussendoortjes op een dag. Het is belangrijk te zorgen voor voedingsstoffen die langzaam zorgen voor het stijgen en dalen van de bloedsuiker, zoals volkoren produkten en produkten met eiwitten. Een diëtiste kan hier advies over geven.
Voldoende drinken
Voor kinderen die snel last hebben van duizeligheid is het belangrijk om voldoende water op een dag te drinken. Ook kan het helpen om kinderen rustig te laten opstaan wanneer ze enige tijd gezeten of gelegen hebben.

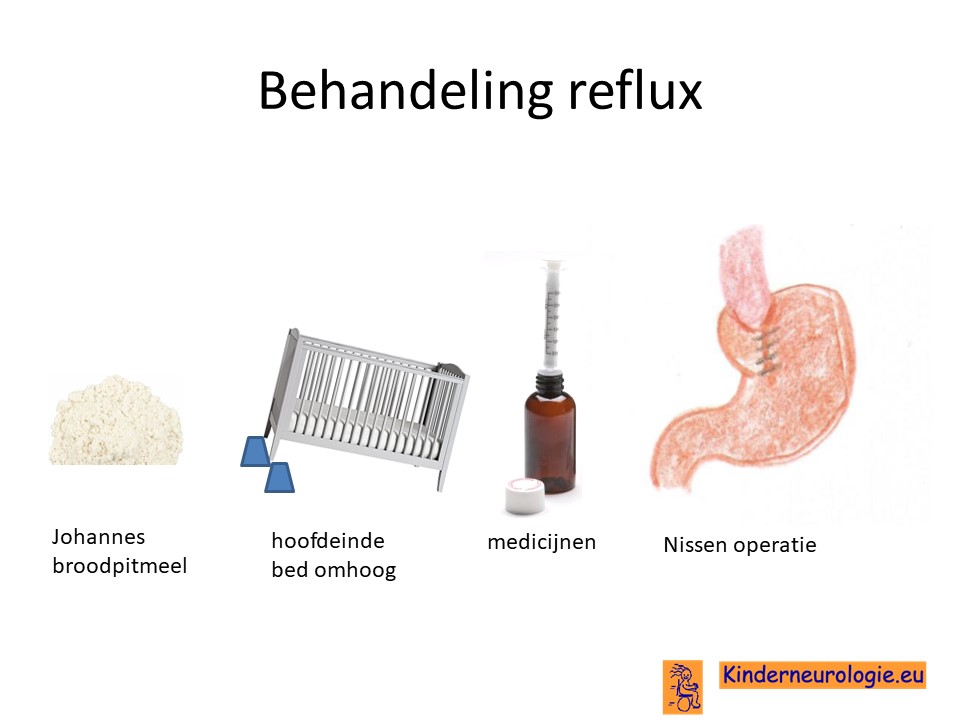
Reflux
Veel kinderen met deze aandoening hebben last van terugstromend zuur vanuit de maag naar de slokdarm (reflux). Er zijn medicijnen die er voor kunnen zorgen dat kinderen minder last hebben van reflux, zoals ranitidine of (es) omeprazol. Indien medicijnen onvoldoende effect hebben, dan is soms een operatie nodig waarbij een chirurg de ingang van de maag nauwer maakt zodat het zuur minder gemakkelijk terug kan stromen (Nissen-operatie).
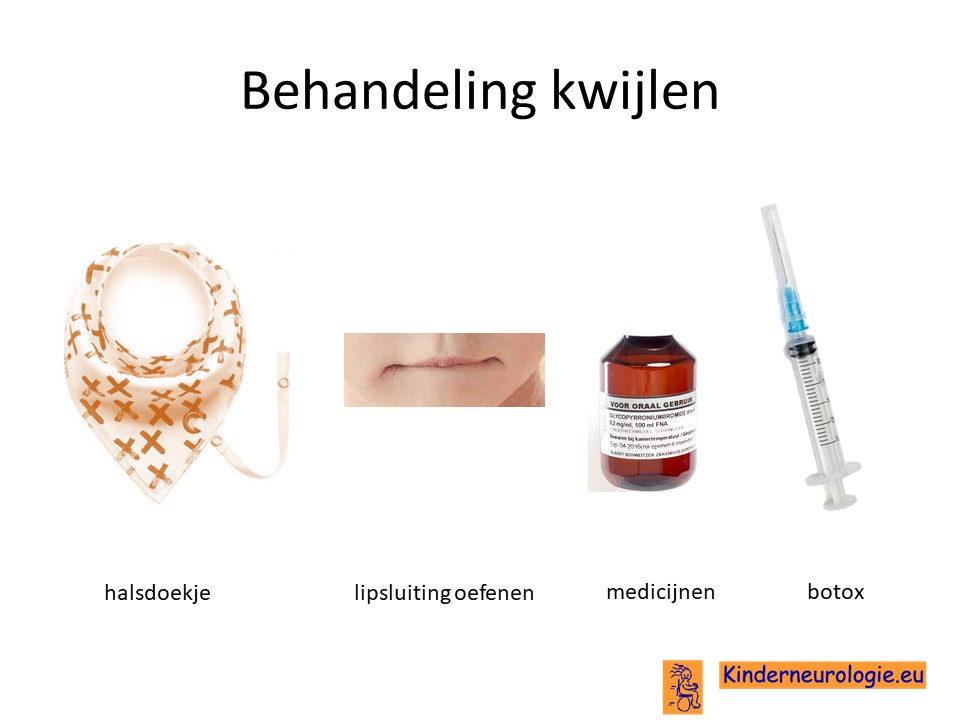
Kwijlen
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Ook kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie er voor zorgen dat kinderen minder kwijlen.
Verstopping van de darmen
Vezelrijke voeding en veel drinken zijn belangrijk om verstopping van de darmen te voorkomen. Ook bewegen is belangrijk, maar dit is lastig voor kinderen met deze aandoening. Vaak zijn medicijnen nodig om er voor te zorgen dat kinderen geen last krijgen van verstopping, het meest gebruikte medicijn hiervoor is macrogol. Dit maakt de ontlasting soepeler en stimuleert de darmwerking.

Voedingsproblemen.
Wanneer zelf eten en drinken niet meer lukt kan het kind gevoed worden via een sonde door de neus of direct in de maag (PEG-sonde).
Infecties
Infecties kunnen behandeld worden met antibiotica. Soms kan een lage dosis antibiotica helpen om infecties te voorkomen.
Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Wat kun je als ouder zelf doen om de ontwikkeling van je kind optimaal te laten verlopen?
Bedenk dat wanneer je samen met je kind speelt, stoeit, danst, zingt, kletst, lacht en/of boekjes leest, dit ook allemaal manieren zijn waarop je kind zijn of haar hersenen traint om stappen voorwaarts te maken in de ontwikkeling. Het is dus niet zo dat alleen momenten van therapie, momenten van training zijn, wat veel ouders denken. Het is daarnaast goed om inspanning af te wisselen met ontspanning, dit is nodig om het geleerde te laten opslaan in de hersenen. De hele dag door training zonder rustmomenten, werkt juist averechts.
Daarnaast is het van onschatbare waarde je kind laten voelen dat je van hem of haar houdt, dat hij/zij geliefd is en zich mag ontwikkelen in een tempo die bij hem of haar past. Dit is extra van belang voor kinderen die zich anders ontwikkelen dan de "norm". "Goed zijn zoals je bent en gesteund te worden door mensen die van je houden is, heel belangrijk voor de ontwikkeling van een kind. Juist de ouders en de andere kinderen in het gezin die dichtbij het kind staan zijn daarin heel belangrijk om het kind daarin dit gevoel te geven. Het is goed dat ouders beseffen wat de waarde hiervan is voor het kind en welke rol zij hierin hebben.
Ook is het belangrijk om te bedenken wat goed voelt voor jullie als gezin en voor jou als ouder en waar jullie energie uithalen. Zorg ervoor dat er bewust ruimte is voor momenten die dit goede gevoel geven. Tot slot is het belangrijk dat je als ouders ook goed voor jezelf zorgt, de zorg voor een kind die zich anders ontwikkelt vraagt nog meer van ouders dan de zorg voor een kind die zich zonder problemen ontwikkelt. Het is goed om voor jezelf te zorgen of te laten zorgen, zodat je als ouder ook de energie houdt, om jouw kind te blijven begeleiden op een manier die bij jou past. Besef dat bij opvoeden hoort om te leren los laten. Veel ouders vinden dit lastig, zeker wanneer hun kind zich anders ontwikkelt dan andere kinderen. Maar dhet kan toch nodig zijn een deel van de zorg op bepaalde momenten uit handen te geven, ook als die ander het anders doet dan jij, je kind leert van deze verschillen en het geeft jou de mogelijk om zelf uit te rusten of nieuwe energie op te doen.

Wat kun je als gezin zelf doen om om te gaan met het hebben van een aandoening bij een gezinslid?
Als gezin van een kind waarbij er sprake is van een aandoening, is het goed om te zorgen dat jullie in de je kracht komen staan. Het is goed om te beseffen over welke denk-, emotionele-, innerlijke- en fysieke kracht jullie als gezin beschikken en hoe jullie deze kracht kunnen inzetten om goed voor ieder lid van het gezin te zorgen. Bekijk wat bij jullie als gezin past. Bekijk wat je kunt doen (of kunt laten) om deze kracht zo optimaal mogelijk in te zetten. En bedenk ook dat ieder lid van het gezin verschillende kwaliteiten heeft waarmee jullie elkaar kunnen aanvullen en kunnen versterken.
Begeleiding
Begeleiding van kinderen en hun ouders met deze aandoening is heel belangrijk. Vaak kunnen een maatschappelijk werkende of een psycholoog kinderen en ouders helpen indien ze daar behoefte aan hebben. Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Contact met andere ouders
Door het plaatsen van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders die ook een tyrosine hydroxylase deficiëntie hebben.
Wat is de prognose van het tyrosine hydroxylase deficiëntie?
Toename van de klachten
Kinderen met een tyrosine hydroxylase deficiëntie krijgen zonder behandeling vaak geleidelijk aan steeds meer klachten. Bij kinderen waarop de ziekte op jonge leeftijd begint, verloopt de ziekte vaak sneller dan bij kinderen waarbij de ziekte pas op oudere leeftijd begint.
Tijdig start van behandeling zorgt er voor dat de klachten verminderen waardoor de ontwikkeling van kinderen weer vooruit gaat.
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belangrijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
Levensverwachting
De levensverwachting van kinderen met de ernstige vorm van tyrosine hydroxylase deficiëntie kan verkort zijn door bijvoorbeeld complicaties als terugkerende ernstige longontstekingen. Met tijdige behandeling kan een groot deel van de klachten voorkomen worden, waardoor kinderen een normale levensverwachting hebben.
Kinderen krijgen
Tyrosinehydroxylase deficiëntie syndroom is een erfelijke aandoening. De aandoening heeft voor zover bekend geen invloed op de vruchtbaarheid. Een volwassenen met tyrosine hydroxylase deficiëntie heeft nauwelijks een verhoogde kans hebben om kinderen te krijgen die zelf tyrosine hydroxylase deficiëntie zullen hebben.. Dit zou alleen het geval zijn in de volwassene met tyrosine hydroxylase deficiëntie kinderen zouden krijgen met een partner die zelf drager is van een foutje in het TH-gen of kinderen krijgt met een persoon die ook tyrosine hydroxylase deficiëntie. Die kans is heel klein.

Hebben broertjes of zusjes ook kans om het tyrosinehydroxylase deficiëntie te krijgen?
Het tyrosinehydroxylase deficiëntie syndroom is een erfelijke aandoening die op zogenaamd autosomaal recessieve manier overerft. Vaak zijn beide ouders drager van een foutje op het erfelijk materiaal. Broertjes en zusjes hebben dan tot 25% kans om zelf ook last te krijgen van deze aandoening. De mate van ernst kan wel verschillen tussen broertjes en zusjes, dat valt van te voren niet te voorspellen.
Een klinisch geneticus kan hier meer informatie over geven.

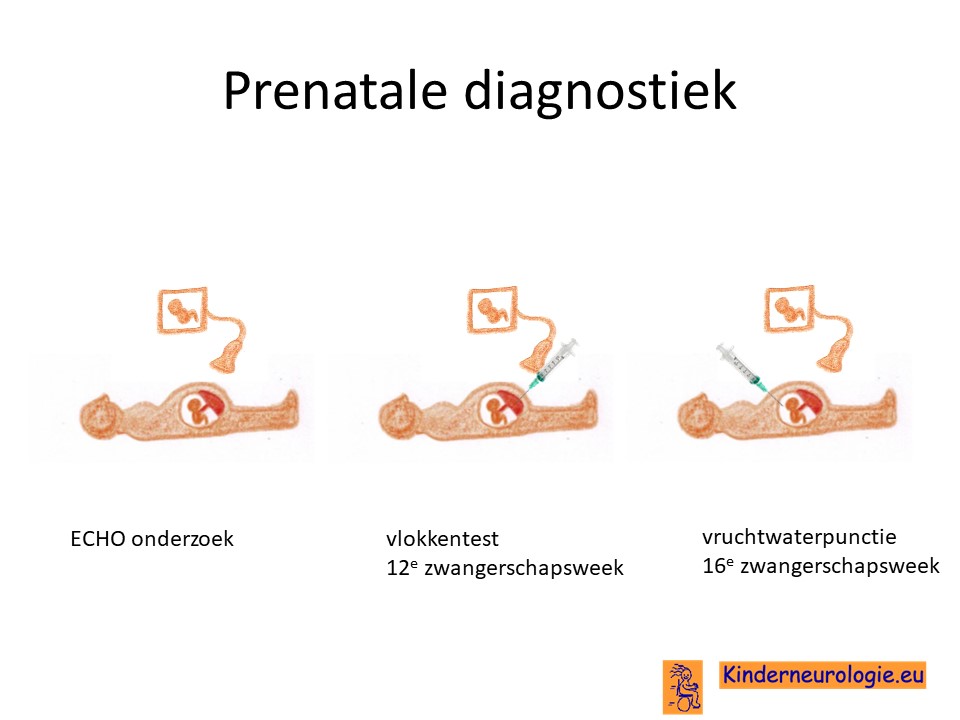
Prenatale diagnostiek
Wanneer het foutje in het erfelijk materiaal wat de oorzaak is van het ontstaan van het tyrosine hydroxylase deficiëntie bekend is, dan is het mogelijk om door middel van een vlokkentest of een vruchtwaterpunctie bij een nieuwe zwangerschap te kijken of dit kindje ook het tyrosine hydroxylase deficiëntie syndroom zal hebben. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica. Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.pns.nl
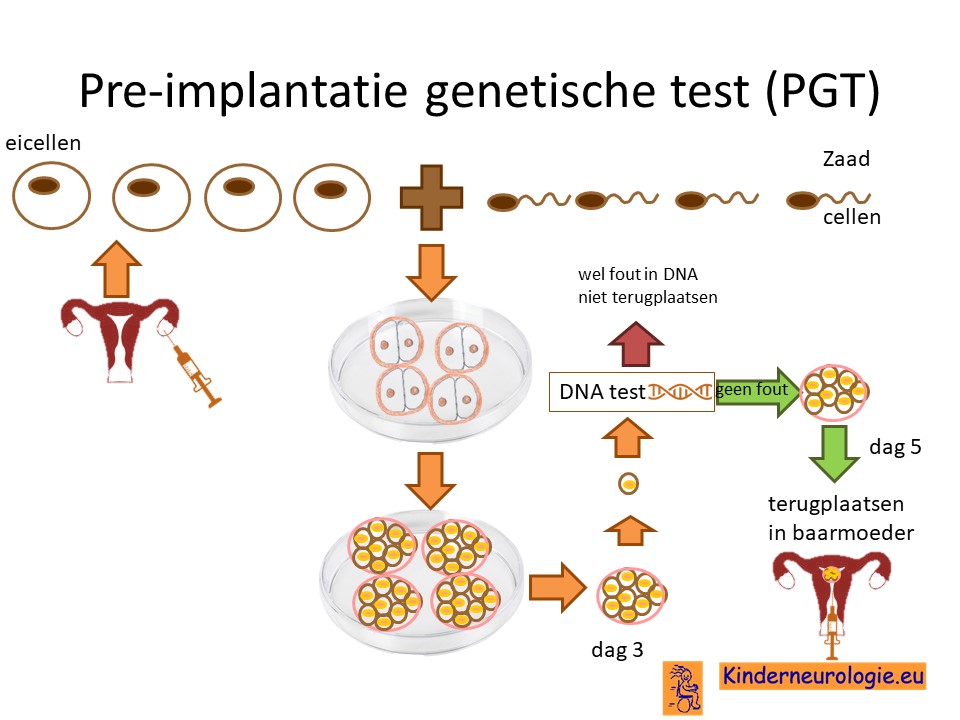
Preïmplantatie Genetische Test (PGT)
Stellen die eerder een kindje hebben gehad met tyrosine hydroxylase deficiëntie kunnen naast prenatale diagnostiek ook in aanmerking voor een preïmplantatie genetische test (PGT.) Bij PGT wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van tyrosine hydroxylase deficiëntie. Alleen embryo’s zonder de aanleg voor tyrosine hydroxylase deficiëntie, komen in aanmerking voor terugplaatsing in de baarmoeder.
Voor meer informatie zie www.pgtnederland.nl..
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Links en verwijzingen
www.stofwisselingsziekten.nl
(Nederlandse vereniging van mensen met een stofwisselingsziekte)
referenties
1. Tyrosine hydroxylase deficiency: a treatable disorder of brain catecholamine biosynthesis. Willemsen MA, Verbeek MM, Kamsteeg EJ, de Rijk-van Andel JF, Aeby A, Blau N, Burlina A, Donati MA, Geurtz B, Grattan-Smith PJ, Haeussler M, Hoffmann GF, Jung H, de Klerk JB, van der Knaap MS, Kok F, Leuzzi V, de Lonlay P, Megarbane A, Monaghan H, Renier WO, Rondot P, Ryan MM, Seeger J, Smeitink JA, Steenbergen-Spanjers GC, Wassmer E, Weschke B, Wijburg FA, Wilcken B, Zafeiriou DI, Wevers RA. Brain. 2010;133:1810-22.
2. Diagnosing dopamine-responsive dystonias. Malek N, Fletcher N, Newman E. Pract Neurol. 2015;15:340-5.
3. Neuromotor and cognitive outcomes of early treatment in tyrosine hydroxylase deficiency type B. Leuzzi V, Mastrangelo M, Giannini MT, Carbonetti R, Hoffmann GF. Neurology. 2017;88:501-502
4. Blood, urine and cerebrospinal fluid analysis in TH and AADC deficiency and the effect of treatment. Wassenberg T, Geurtz BPH, Monnens L, Wevers RA, Willemsen MA, Verbeek MM. Mol Genet Metab Rep. 2021;27:100762
5. Personalized Medicine to Improve Treatment of Dopa-Responsive Dystonia-A Focus on Tyrosine Hydroxylase Deficiency. Nygaard G, Szigetvari PD, Grindheim AK, Ruoff P, Martinez A, Haavik J, Kleppe R, Flydal MI. J Pers Med. 2021;11:1186.
Laatst bijgewerkt: 9 maart 2022 voorheen: 22 december 2021, 23 juni 2021, 21 mei 2020, 11 januari 2020, 15 juni 2019, 6 oktober 2018 en 16 oktober 2013
Auteur: JH Schieving
Heeft uw kind nog andere symptomen, laat het ons weten.