 kinderneurologie
kinderneurologie
Wat is megaencefalie leucoencefalopathie met subcorticale cyste syndroom?
Megaencefalie leucoencefalopathie met subcorticale cyste syndroom is een erfelijke aandoening waarbij het beschermingslaagje rondom de zenuwen in de hersenen kapot gaat waardoor de zenuwcellen in toenemende mate niet meer goed kunnen functioneren.
Hoe wordt megaencefalie leucoencefalopathie met subcorticale cyste syndroom ook wel genoemd?
Megaencefalie is het medische woord voor een groot hoofd. Kinderen met deze aandoening hebben meestal een groter hoofd dan gebruikelijk is voor de leeftijd. Het woord leucoencefalopathie betekent ziekte van de witte stof in de hersenen. De witte stof is de naam van het deel van de hersenen waar geen zenuwcellen liggen, maar waar alleen zenuwuitlopers liggen. Rondom de zenuwuitlopers ligt een beschermingslaagje. Dit beschermingslaagje wordt myeline genoemd. Dit myeline heeft een witte kleur. Daardoor heeft dit gebied in de hersenen een witte kleur en wordt het ook wel witte stof genoemd. Bij deze aandoening heeft de witte stof een hele andere structuur dan gebruikelijk.
Megaencefalie Leucoencefalopathie met subcorticale Cyste syndroom wordt ook wel afgekort met de letters MLC.
Van der Knaap ziekte
Prof van der Knaap van het Amsterdamumc heeft deze aandoening ontdekt, daarom wordt ook wel gesproken van de Van der Knaap ziekte. Ongeveer tegelijkertijd heeft ook dr. Singhal deze aandoening ontdekt in India. Daarom wordt ook wel gesproken van de Van der Knaap-Singhal ziekte.
Verschillende subtypes
Er bestaan verschillende types van deze aandoening, afhankelijk van welk type foutje in het erfelijk materiaal verantwoordelijk is voor het ontstaan van deze aandoening. Type 1 is het meest voorkomende type en wordt veroorzaakt door een foutje in het MLC1-gen. Type 2 is een minder vaak voorkomende vorm en wordt veroorzaakt door een foutje in het GLIALCAM-gen. Er bestaan daar twee vormen van, type 2a waarvan het beloop veel lijkt op die van type 1 met geleidelijk aan toename van de klachten. Daarnaast bestaat er een type 2b waarbij kinderen in plaats van een verslechtering, geleidelijk aan een verbetering laten zien.
Hoe vaak komt megaencefalie leucoencefalopathie met subcorticale cyste syndroom voor bij kinderen?
Megaencefalie leucoencefalopathie met subcorticale cyste syndroom is een erg zeldzame ziekte. Het is niet goed bekend hoe vaak deze aandoening voorkomt bij kinderen. MLC type 1 komt het vaakst voor.

Bij wie komt megaencefalie leucoencefalopathie met subcorticale cyste syndroom voor?
Megaencefalie leucoencefalopathie met subcorticale cyste syndroom is al voorde geboorte aanwezig, hoewel er dan meestal nog geen klachten zijn. De meeste kinderen krijgen hun eerste klachten op de peuter- of kleuter leeftijd, soms eerder, soms later.
MLC komt vaker voor bij kinderen die afkomstig zijn uit Nederland, Turkije of India.
Zowel jongens al meisjes kunnen megaencefalie leucoencefalopathie met subcorticale cyste syndroom krijgen.
Wat is de oorzaak van megaencefalie leucoencefalopathie met subcorticale cyste syndroom?
Fout in erfelijk materiaal
Megaencefalie leucoencefalopathie met subcorticale cyste syndroom wordt veroorzaakt door een foutje in het erfelijk materiaal. Bij drie van de vier kinderen is er sprake van een foutje op het 22e chromosoom op een plaats die het MLC1-gen wordt genoemd. Bij een klein deel van de kinderen is er sprake van een foutje in het zogenaamde GLIALCAM (HEPACAM) op chromosoom 11
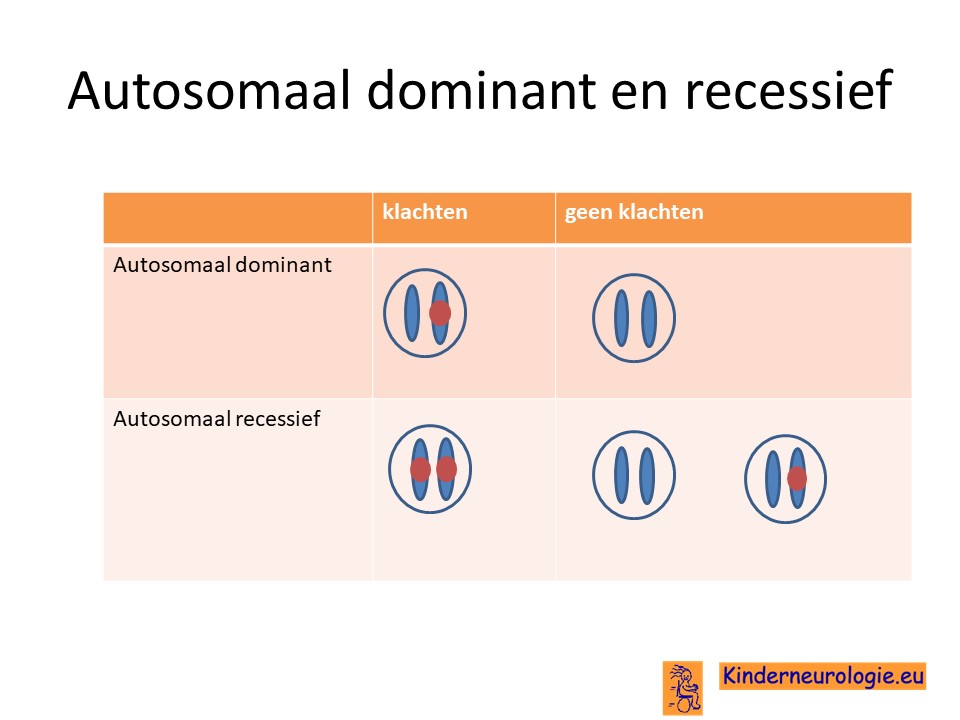
Autosomaal recessief
Het foutje in het MLC1-gen die zorgt voor het ontstaan van dit syndroom is een zogenaamd autosomaal recessief overervend foutje. Dit houdt in dat een kind pas klachten krijgt wanneer beide chromosomen 22 op dezelfde plek een foutje bevatten. Dit in tegenstelling tot een autosomaal dominante aandoening. Bij deze aandoeningen krijgen kinderen al klachten wanneer een van beide chromosomen een foutje bevat. Het foutje op chromosoom 11 in het GLIALCAM-gen erft meestal ook op een autosomaal recessieve manier over.
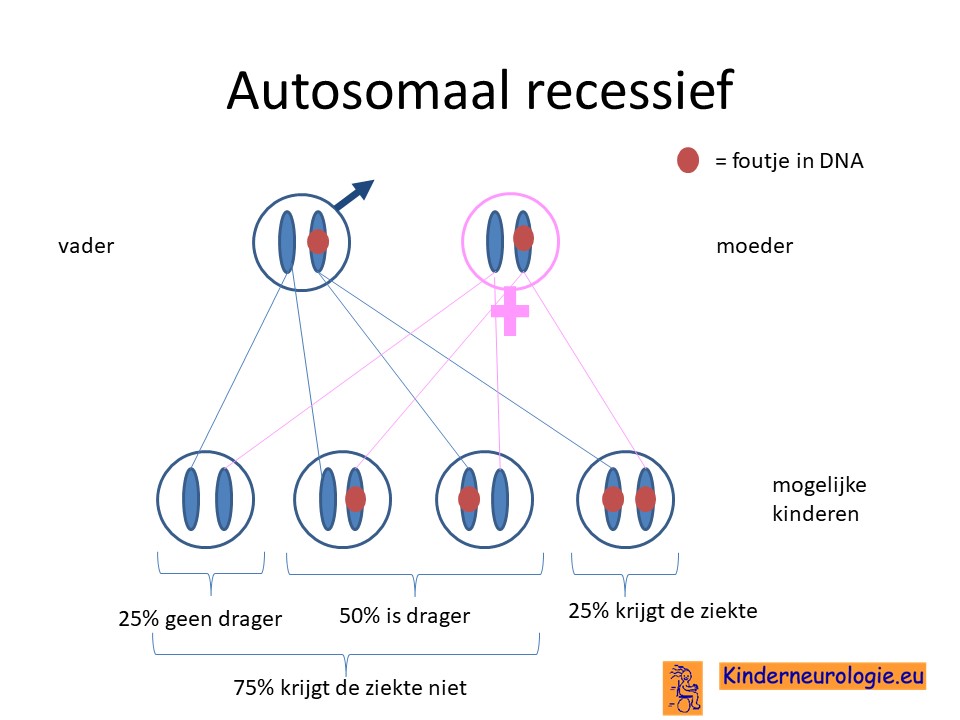
Beide ouders drager
Vaak zijn beide ouders drager van een foutje in het erfelijk materiaal. Zij hebben zelf geen klachten omdat ze ook een chromosoom hebben zonder fout in hwt DNA.
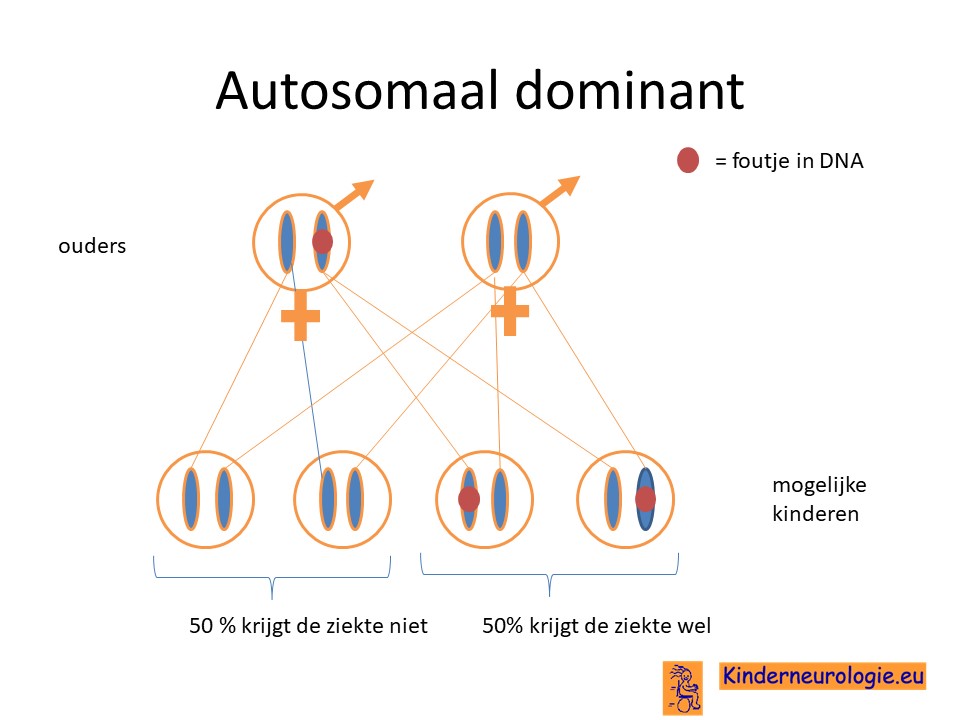
Type 2b
MLC type 2b wordt ook veroorzaakt door een foutje in het GLIALCAM-gen. Bij deze vorm blijkt een foutje op een van de twee chromosomen al voldoende te zijn om de aandoening te veroorzaken. Deze vorm erft dus op autosomaal dominante wijze over. Vaak heeft een van de ouders ook een groot hoofd of als kind een groot hoofd gehad. Deze ouder heeft dan ook MLC, vaak zonder dat deze diagnose ooit gesteld is.
Afwijkend eiwit
Als gevolg van het foutje in het erfelijk materiaal wordt een bepaald eiwit niet meer goed aangemaakt. Bij type 1 ontbreekt het MLC1-eiwit. Dit MLC1-eiwit speelt een belangrijke rol bij het goed functioneren van een bepaalde type hersencellen (astrocyten) in de bloed hersenbarrière en de liquor hersenbarrière. Het MLC1-eiwit speelt belangrijke rol bij het regelen van de hoeveelheid water en zout in de hersenen. Wanneer het MLC1-eiwit niet goed functioneert is er te veel water in het geleidingslaagje rondom de zenuwen in de hersenen aanwezig. Hierdoor raken de hersenen gezwollen. Het probleem is dat de hersenen niet zomaar kunnen opzwellen omdat de schedel om de hersenen heen zit. Door de zwelling worden de hersencellen samengedrukt waardoor de hersencellen niet goed kunnen functioneren, beschadigd kunnen raken en zelfs kunnen afsterven.
Bij MLC type 2 werkt het GLIALCAM-eiwit niet goed. Dit eiwit speelt een rol bij de stevigheid van de wand van de cellen en bij het aan elkaar verbinden van naast elkaar gelegen cellen. Hoe een afwijkende functie van GLIALCAM leidt tot het ontstaan van MLC is niet goed bekend.
Myeline laagje
Door de fout in het erfelijk materiaal is het myeline laagje rondom de zenuwen niet goed van kwaliteit. Tussen de verschillende lagen van myeline zit te veel water, waardoor het myeline niet goed zijn werk kan doen. Het myelinelaagje zorgt er voor dat de zenuwvezel beschermd wordt en zorgt er voor dat zenuwvezel snel kan werken. Wanneer het myeline laagje kapot is, werkt de zenuwvezel veel trager, waardoor allerlei informatie veel trager verwerkt wordt. Daarnaast mist de zenuwvezel zijn beschermlaagje, waardoor de zenuwvezel kwetsbaar is om beschadigd te raken. Wanneer de zenuwvezel beschadigd raakt, kan deze afsterven.

Wat zijn de symptomen van megaencefalie leucoencefalopathie met subcorticale cyste syndroom?
Variatie
Er bestaat variatie in de ernst en in de hoeveelheid symptomen die kinderen met deze aandoening krijgen. Kinderen die al op jonge leeftijd hun eerste klachten krijgen, hebben vaak meer en ernstigere klachten dan kinderen die pas op latere leeftijd de eerste klachten krijgen.

Groter hoofd
Vaak is de hoofdgrootte bij de geboorte normaal en valt gedurende het eerste levensjaar op dat het hoofd sneller groeit dan gebruikelijk. Wanneer het hoofdje wordt gemeten op het consultatiebureau dat valt op dat de groei van het hoofdje dwars door alle groeilijntjes heen gaat. De meeste kinderen hebben een hoofdgrootte die buiten de groeicurve valt, er zijn ook kinderen die nog wel in de curve vallen, maar wel in de bovenste range van de curve zitten. Strikt genomen is hun hoofd niet te groot.
Kinderen hebben hier zelf weinig hinder van het grotere hoofd. Het is hooguit lastig bij het aantrekken van kleren met een smalle halsopening.

Aanvankelijk normale ontwikkeling
Kinderen met megaencefalie leucoencefalopathie met subcorticale cyste syndroom ontwikkelen zich als baby in eerste instantie normaal. Ze gaan normaal rollen, zitten, staan en lopen en praten. De meeste kinderen gaat het leren lopen en praten net iets trager dan bij leeftijdsgenoten. Een klein deel van de kinderen krijgt al de eerste klachten voordat ze kunnen lopen, waardoor het voor hen te moeilijk is om te gaan leren lopen.
Eerste klachten
Er bestaat een grote variatie in het tijdstip waarop de eerste klachten ontstaan. Bij de meeste kinderen ontstaan de eerste klachten op de peuter- of kleuterleeftijd. De klachten zullen geleidelijk aan toenemen met het ouder worden. Bij het ene kind nemen de klachten in een sneller tempo toe dan het andere kind. Waarom dat zo is, is niet goed bekend. Het valt van te voren ook niet te voorspellen.
Problemen met het evenwicht
Een groot deel van de kinderen met megaencefalie leucoencefalopathie met subcorticale cyste syndroom krijgt problemen met het bewaren van het evenwicht. Kinderen vallen gemakkelijker om, in eerste instantie in situaties waarin er veel gevraagd wordt van het evenwicht zoals bij lopen over een smalle plank, maar later ook gewoon tijdens het lopen.
Uiteindelijk worden de problemen met het evenwicht dusdanig ernstig dat zelfstandig lopen een te groot risico heeft op vallen, zodat kinderen een rolstoel nodig hebben om zich te verplaatsen. Bij de meeste kinderen is dit tussen de leeftijd van 10-20 jaar aan de orde, bij sommige kinderen eerder, bij andere pas op latere leeftijd.
Ook kunnen kinderen last krijgen van trillen van hun handen wanneer ze een voorwerp willen pakken. Het kan lastig worden om een lepel naar de mond toe te brengen, omdat de lepel de mond voor bijschiet. Ook de ogen kunnen trillende bewegingen gaan maken.
Spasticiteit
Een andere reden waarom lopen en bewegen steeds moeilijker kan gaan is vanwege spasticiteit in de spieren. De spieren worden stijf, waardoor het moeilijker wordt om bewegingen te maken. Kinderen krijgen de neiging om op hun tenen te gaan lopen en de benen voor elkaar te kruizen waardoor lopen steeds moeilijker wordt. Door de spasticiteit in de armen wordt het steeds moeilijker om bewegingen te maken. De bewegingen verlopen niet meer soepel. De meeste kinderen hebben meer last van hun evenwichtsprobleem dan van de spasticiteit, maar dit kan per kind verschillen.

Andere bewegingsstoornissen
Ook andere bewegingsstoornissen zoals een onbedoeld afwijkende stand van bijvoorbeeld een lichaamsdeel (dystonie) of schokkerige bewegingen van de armen of de romp (chorea-athetose) kunnen voorkomen bij kinderen met deze aandoening.
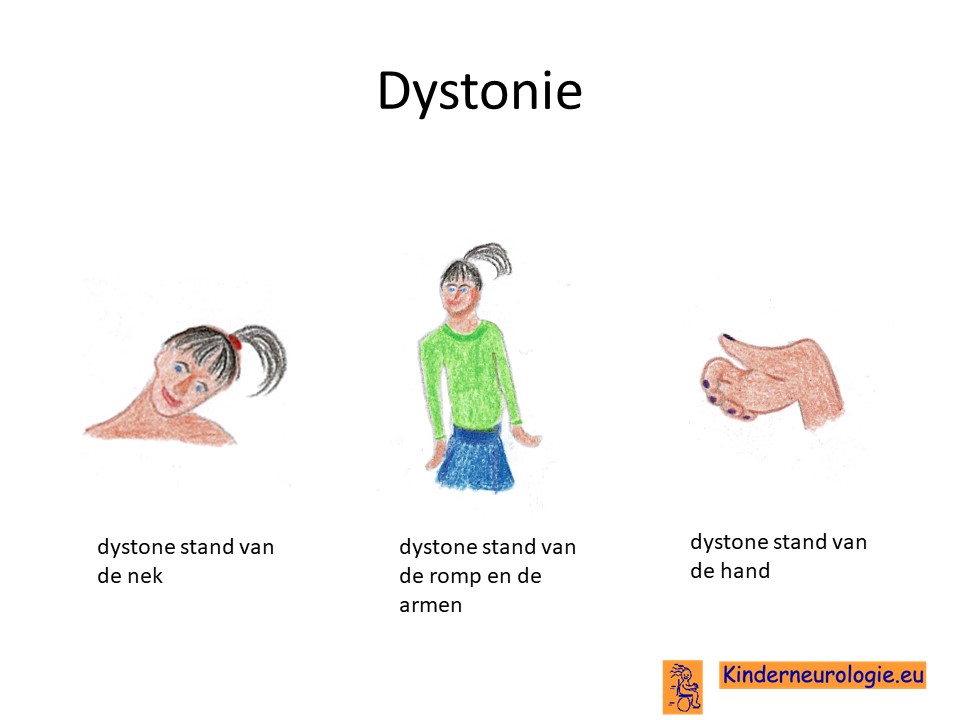
Problemen met praten
Vaak krijgen kinderen in de loop van de tijd ook problemen met praten. Het praten kan onduidelijker worden omdat kinderen steeds meer moeite krijgen om met hun lippen en tong de juiste woorden te vormen. Hierdoor is het voor anderen moeilijker verstaanbaar wat kinderen proberen te zeggen. Kinderen begrijpen meestal wel goed wat tegen hen gezegd wordt.
Problemen met kauwen en slikken
Ook kunnen problemen met kauwen en slikken ontstaan. Om te kauwen en te slikken moeten heel veel verschillende spieren in de mond en de keel achtereenvolgens aanspannen en ontspannen. Dit lukt steeds minder goed bij een groot deel van de kinderen. Het eten gaat langzamer, kinderen krijgen moeite met kauwen en verslikken zich gemakkelijker. Hierdoor ontstaat het gevaar van ondervoeding.

Problemen met zien
Kinderen met megaencefalie leucoencefalopathie met subcorticale cyste syndroom krijgen in toenemende mate problemen met zien. Dit komt omdat de hersenen het signaal van de ogen naar de hersenen in een steeds langzamer tempo gaan doorgeven. Dit wordt cerebrale visusstoornis genoemd.
Klap op het hoofd
Een klap op het hoofd kan zorgen voor een verslechtering van de klachten die er zijn. Vaak treedt na enige tijd ook weer verbetering op.
Operatie
Ook een operatie kan zorgen voor het ontstaan van een verslechtering van de klachten.
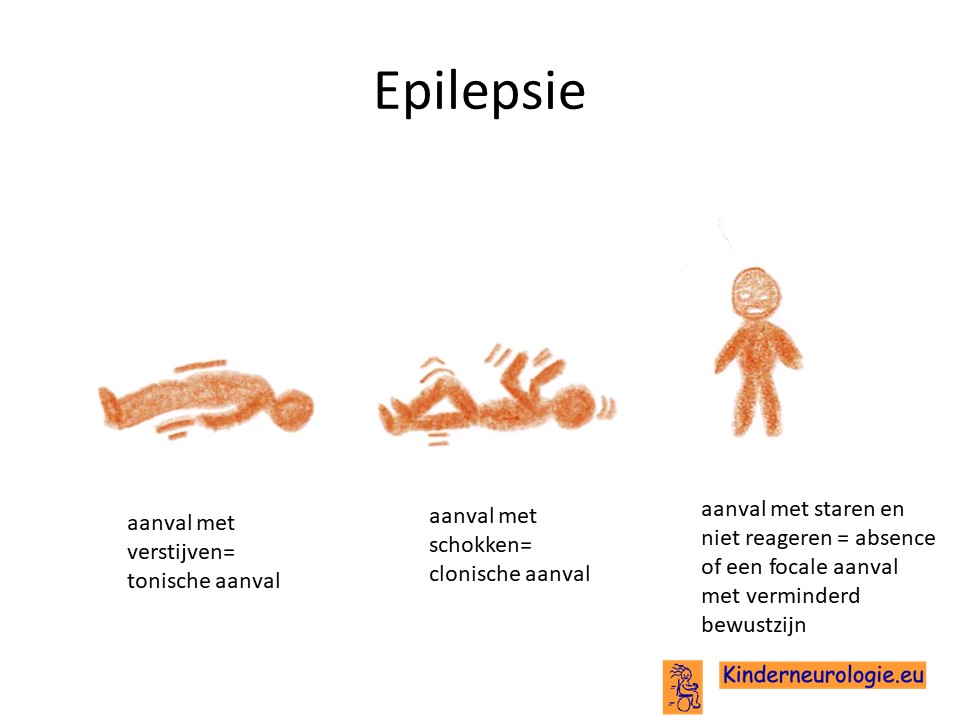
Epilepsie
De meeste kinderen met deze aandoening krijgen last van epilepsie aanvallen. Vaak komen deze aanvallen met name voor bij snelle achteruitgang door koorts of een klap op het hoofd en niet zo zeer in stabiele periodes. Verschillende soorten epilepsie aanvallen kunnen voorkomen. Soms duurt een aanval zo lang dat gesproken wordt van een status epilepticus .
Intelligentie normaal
De intelligentie van kinderen met megaencefalie leucoencefalopathie met subcorticale cyste syndroom is meestal normaal of licht verlaagd. Kinderen kunnen normaal nadenken en begrijpen wat andere mensen tegen hen zeggen. Vaak kost het wel meer tijd om alle informatie te verwerken, waardoor de indruk ontstaat dat kinderen het niet begrijpen, terwijl dat wel het geval is. Dit kan heel frustrerend zijn voor kinderen. Het wordt voor deze kinderen wel steeds moeilijker om zelf duidelijk te maken wat zij graag willen doen of zeggen doordat er problemen zijn met praten en bewegen.
Kinderen met MLC type 2b kunnen een verstandelijke beperking hebben, dat wil zegen dat zij een IQ hebben onder de 70.
Autistiforme kenmerken
Een klein deel van de kinderen heeft autistiforme kenmerken. Deze kinderen trekken zich wat in zichzelf terug en hebben minder behoefte aan contact met andere mensen.
De helft van de kinderen met MLC type 2b heeft autistiforme kenmerken.

Gedragsveranderingen
Ouders van kinderen die pas op latere leeftijd de eerste klachten krijgen, geven aan dat het gedrag van hun kinderen wel veranderd is. Kinderen worden vaak meer afwachtend en nemen zelf minder initiatief. Kinderen kunnen sneller geprikkeld zijn wanneer er te veel van hen gevraagd wordt. Kinderen kunnen dan ook gemakkelijker gaan huilen zonder dat voor anderen duidelijk is waarom dit het geval is. Vaak is dit een teken dat kinderen te veel prikkels hebben binnen gekregen die ze op dat moment niet meer kunnen verwerken.
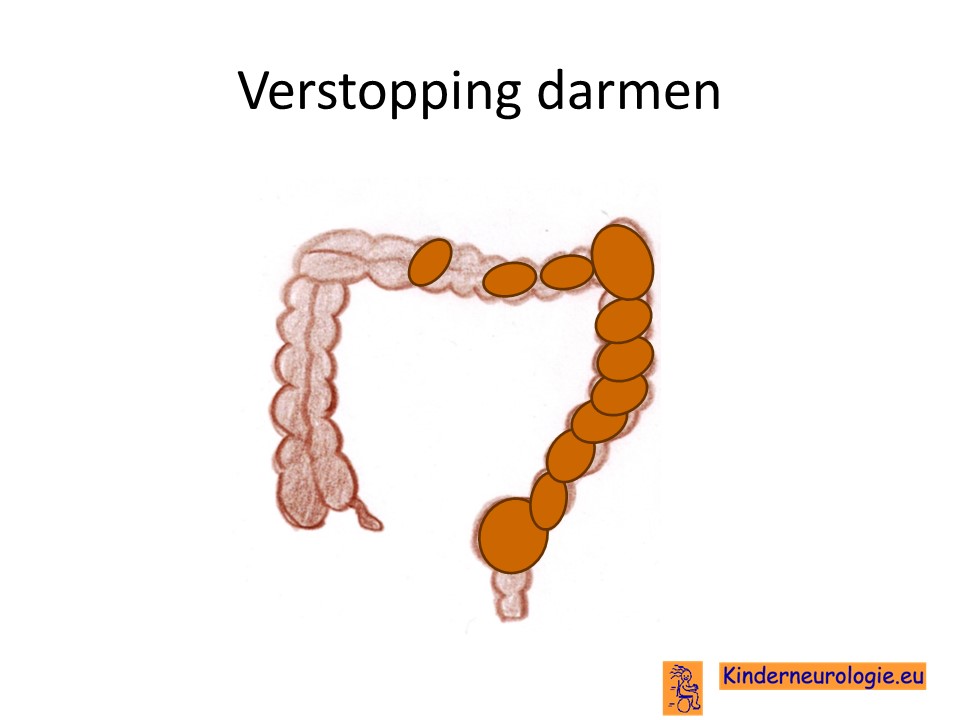
Verstopping van de darmen
Omdat kinderen met deze aandoening steeds minder goed kunnen bewegen, kan gemakkelijk verstopping van de darmen ontstaan.
Hoe wordt de diagnose megaencefalie leucoencefalopathie met subcorticale cyste syndroom gesteld?
Verhaal en onderzoek
Wanneer een kind achteruitgaat in zijn of haar ontwikkeling en in toenemende mate problemen krijgt met bewegen door evenwichtsproblemen en spasticiteit in combinatie met problemen met zien, kan gedacht worden aan megaencefalie leucoencefalopathie met subcorticale cyste syndroom. Er zijn echter nog veel meer aandoeningen die ook allemaal deze klachten kunnen geven. Meestal zal er een scan van de hersenen nodig zijn om de juiste diagnose te stellen, tenzij al bekend is dat een ouder broertje of zusje deze aandoening ook heeft.
Bloedonderzoek
Onderzoek van bloed laat geen bijzonderheden zien bij kinderen met deze aandoening.
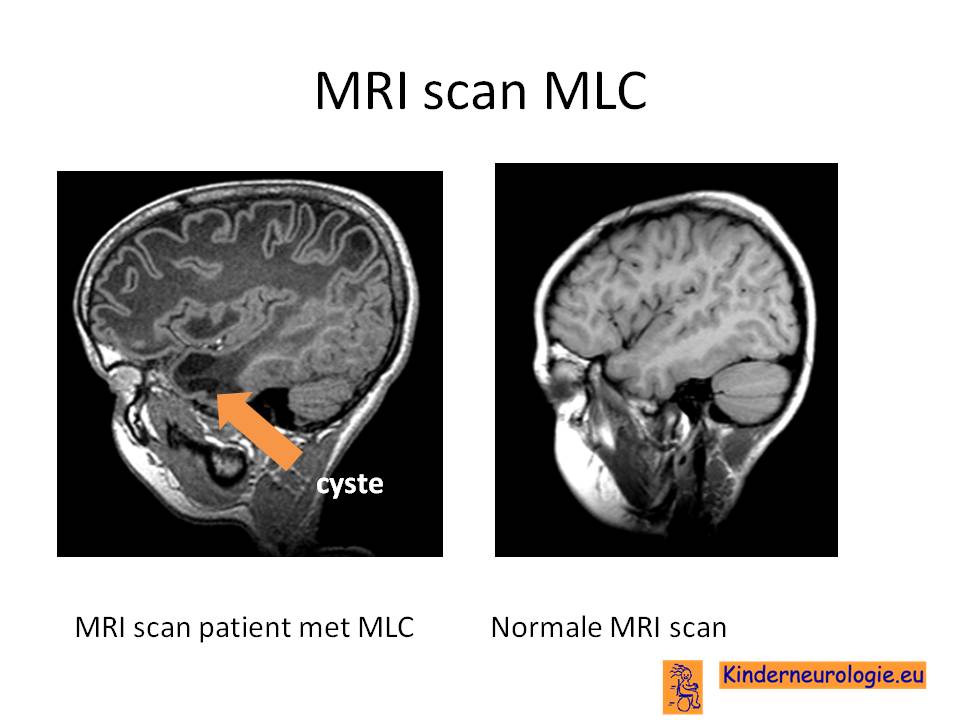
MRI scan van de hersenen
Op de MRI scan van de hersenen is te zien dat de zogenaamde witte stof van de hersenen er heel afwijkend uit ziet, symmetrisch aan beide kanten van de hersenen, waarbij de voorkant van de hersenen meer is aangedaan dan de achterkant van de hersenen. De witte stof is vaak gezwollen en ziet er op een bepaalde opname (een zogenaamde T2-opname) veel te wit uit omdat het myeline laagje rondom de zenuwen ontbreekt. De hersenbalk en het voorste been van de zogenaamde capsula interna zijn niet aangedaan, net als de basale kernen. De witte stof van de kleine hersenen en de hersenstam kan ook een afwijkende witte kleur hebben zonder dat er sprake is van zwelling van deze witte stof.
Deze afwijkingen op de MRI scan zijn al te zien voordat een kind klachten krijgt van deze aandoening. Vaak zijn de holtes van de hersenen smaller doordat ze dichtgedrukt worden door de gezwollen witte stof.
Kenmerkend voor deze aandoening zijn cystes (holtes) in de hersenen ter hoogte van de slaapkwab (temporaalkwab), in de zogenaamde pariëtaal kwab of aan de voorkant van de hersenen (frontaalkwab). Op jonge leeftijd kunnen deze cystes nog niet aanwezig zijn, zodat gedacht wordt aan de verwante aandoening vanishing white matter ziekte.
Bij MLD type 2B zien het achterste been van de capsula interna en de
cerebellaire witte stof er meestal normaal uit, dit kan helpen om dit subtype te onderscheiden. Ook worden bij kinderen met type 2B geen echte cystes in de hersenen gezien.
Met het ouder worden verdwijnt de zwelling van de hersenen en valt op dat het hersenvolume steeds kleiner wordt.
De DWI laat een verlaagd signaal zien, terwijl de ADC een verhoogd signaal laat zien
Met behulp van MRS onderzoek kan aangetoond worden dat de stofjes NAA en creatine verlaagd zijn en myoinositol verhoogd is in de witte stof van de hersenen.
Bij kinderen met MLC type 2b verdwijnen de afwijkingen op de MRI scan geleidelijk tussen de leeftijd van 1 en 4 jaar.

(Afbeeldingen met dank aan Prof. van der Knaap Amsterdamumc)
Stofwisselingsonderzoek
Wanneer kinderen problemen krijgen met bewegen en achteruit gaan in hun ontwikkeling, dan zal vaak stofwisselingsonderzoek verricht worden om te kijken of er sprake is van een stofwisselingsziekte. Bij kinderen met MLC worden hierbij meestal geen bijzonderheden gevonden.
DNA-onderzoek
Wanneer de oorzaak van een ontwikkelingsachterstand onbekend is, zal vaak onderzoek verricht worden waarbij alle chromosomen in een keer tegelijkertijd onderzocht kunnen worden, zogenaamd Array-onderzoek. Hiermee kan de diagnose megaencefalie leucoencefalopathie met subcorticale cyste syndroom meestal niet worden opgespoord.
Wanneer de MRI scan het beeld van een megaencefalie leucoencefalopathie met subcorticale cyste syndroom laat zien, kan gericht in het DNA gekeken worden naar plaatsen waar bij kinderen met megaencefalie leucoencefalopathie met subcorticale cyste syndroom vaak foutjes gevonden worden (MLC1 en GLIALCAM-gen). Het lukt bij acht van de tien kinderen met megaencefalie leucoencefalopathie met subcorticale cyste syndroom om een foutje in het erfelijk materiaal te vinden. Bij 3/4 van de kinderen is er sprake van een foutje in het MLC1-gen.
Hersenvocht
Soms wordt er besloten dat er onderzoek van het hersenvocht nodig is om de oorzaak van het ziektebeeld van het kind te achterhalen. Bij deze aandoening worden in het hersenvocht geen bijzonderheden gezien.
EEG
Indien kinderen met deze aandoening last krijgen van epilepsie aanvallen, zal vaak een EEG gemaakt worden om te kijken wat voor soort epileptiforme afwijkingen er op het EEG gezien worden. Vaak is op het EEG te zien dat de hersenen in een trager tempo functioneren. Ook kunnen er pieken, scherpe golven en piekgolfcomplexen op verschillende plekken in de hersenen voorkomen. Sommige kinderen zijn gevoelig voor lichtflitsen, dit wordt een lichtflitsgevoelige epilepsie genoemd. Deze afwijkingen zijn niet specifiek voor megaencefalie leucoencefalopathie met subcorticale cyste syndroom en kunnen bij veel verschillende aandoeningen worden gezien.
EMG
Met behulp van een EMG kan het functioneren van de zenuwen in de armen en in de benen bepaald worden. Hierbij worden bij kinderen met megaencefalie leucoencefalopathie met subcorticale cyste syndroom geen afwijkingen gezien.
EP
Met behulp van een VEP kan gekeken worden hoe snel een lichtflitssignaal in de hersenen verwerkt wordt. Bij kinderen met MLC is te zien dat dit signaal steeds langzamer verwerkt wordt. BAEP is een zelfde soort onderzoek, maar dan voor de verwerking van een geluid. Dit onderzoek blijft meestal normaal bij kinderen met megaencefalie leucoencefalopathie met subcorticale cyste syndroom. Op dezelfde manier kan ook de verwerking van een gevoelssignaal gemeten worden, deze komen ook vertraagd door bij kinderen met megaencefalie leucoencefalopathie met subcorticale cyste syndroom
Hoe wordt megaencefalie leucoencefalopathie met subcorticale cyste syndroom behandeld?
Geen genezing
Er bestaat geen behandeling die kinderen met megaencefalie leucoencefalopathie met subcorticale cyste syndroom kan genezen. De behandeling bestaat uit het voorkomen van letsel van het hoofd en zo goed mogelijk omgaan met de symptomen als gevolg van deze aandoening.
Sporten
Het is voor kinderen met megaencefalie leucoencefalopathie met subcorticale cyste syndroom belangrijk om geen sporten te gaan doen waarbij een grote kans op hoofdletsel bestaat zoals voetbal of rugby. Hoofdletsel valt nooit helemaal te voorkomen. Tijdens fietsen wordt het dragen van een fietshelm aangeraden.

Kinderfysiotherapie
Een kinderfysiotherapeut kan kinderen helpen hoe zij zich zo goed mogelijk kunnen bewegen ondanks de problemen met het evenwicht of de spasticiteit. Kinderen kunnen baat hebben bij een hulpmiddel zoals een bijvoorbeeld een kinderrollator. Veel kinderen gaan gedurende de puberteit een rolstoel nodig hebben om zich te kunnen verplaatsen. Het blijft wel belangrijk om zo lang mogelijk te blijven lopen, ook al zijn het maar kleine stukjes.
Ook probeert de fysiotherapeut er voor te zorgen dat kinderen geen vergroeiing van hun gewrichten krijgen omdat ze zelf onvoldoende bewegen.

Kinderlogopedie
De logopedist kan adviezen geven hoe het slikken, eten en drinken zo goed mogelijk kan verlopen. Ook kan ze kinderen trainen in het goed en duidelijk praten. Wanneer praten moeilijk is, kan de logopediste andere manier van communiceren aanleren bijvoorbeeld communiceren door middel van gebaren, pictogrammen of door middel van een spraakcomputer.

Kinderergotherapie
Een ergotherapeut kan adviezen geven hoe het functioneren van een kind met een evenwichtsstoornis en ontwikkelingsachterstand zo goed mogelijk kan verlopen. De ergotherapeut weet wat voor hulpmiddelen er allemaal mogelijk zijn. Veel kinderen maken gebruik van een rolstoel.
Revalidatiearts
De revalidatiearts coördineert de verschillende behandelingen en vervolgt de ontwikkeling van kinderen met megaencefalie leucoencefalopathie met subcorticale cyste syndroom. De revalidatiearts geeft ook adviezen voor aangepaste schoenen of het gebruik van bijvoorbeeld spalken (kinderen kunnen baat hebben bij een enkelvoetorthese) De revalidatiearts geeft ook adviezen voor het juiste onderwijs van het kind. Sommige kinderen gaan naar de school die verbonden is aan het revalidatiecentrum.
Spasticiteit
Met behulp van medicatie kan geprobeerd worden om kinderen zo min mogelijk last te laten hebben van de spasticiteit. Diverse medicatie kan hiervoor gebruikt wordt, de meeste gebruikte medicatie is baclofen (Lioresal ®), tizanidine (Sirdalud ®) en dantroleen (Dantrium®). Baclofen kan ook via een pompje in de vloeistof rondom het ruggenmerg worden toegediend, zo heeft het meer effect en minder bijwerkingen. Spasticiteit kan ook behandeld worden met behulp van injecties met botulinetoxine. Deze injectie zorgen voor een tijdelijke verlamming van de meest spastische spieren. Meestal is het effect na enkele maanden verdwenen en is weer een nieuwe behandeling nodig.
Epilepsie
Met behulp van medicijnen kan geprobeerd worden om nieuwe epileptische aanvallen zo veel mogelijk te voorkomen. Verschillende soorten medicijnen kunnen hiervoor gebruikt worden. Dit verschilt niet van andere kinderen die epilepsie hebben als gevolg van een andere aandoening. Meestal lukt het om met behulp van een medicijn de epilepsie onder controle te krijgen. Zelden is een combinatie van medicijnen nodig.

Kwijlen
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Ook kan een behandeling van de speekselklieren door middel van botox zorgen dat kinderen minder kwijlen.
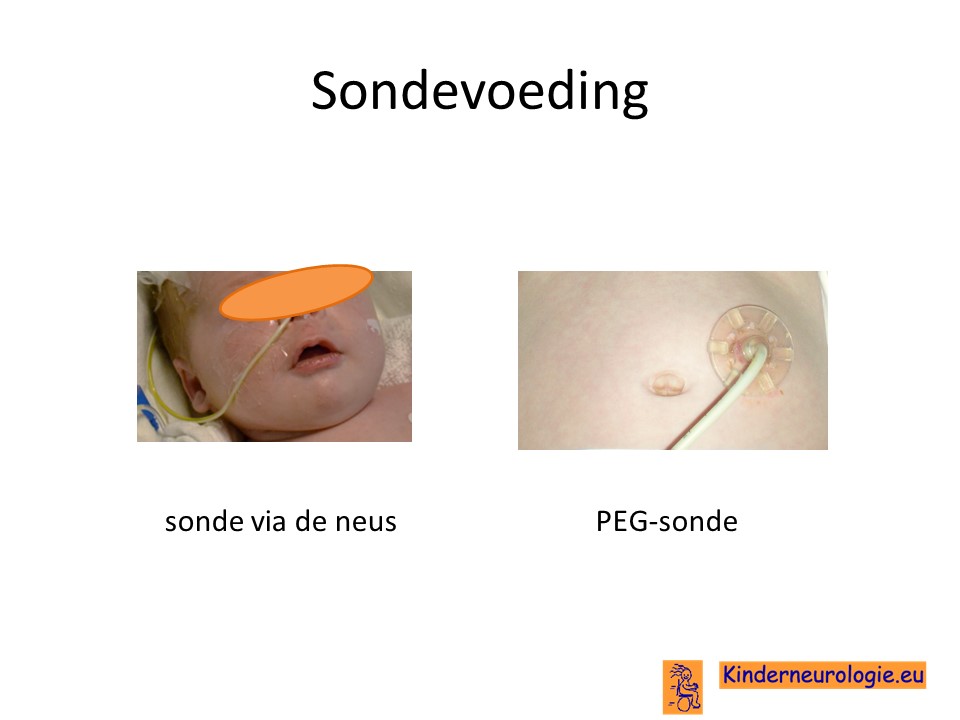
Sondevoeding
Bij kinderen met ernstige voedingsproblemen is het op een gegeven moment niet meer veilig om zelf te eten of te drinken. Dan kan het nodig zijn om sondevoeding te geven Ook ondervoeding kan een reden zijn om sondevoeding te geven. Meestal gebeurt door een slangetje via de neus.
Wanneer het nodig lijkt te zijn om langere tijd sondevoeding te geven, dan wordt er vaak een slangetje via de buikwand rechtstreeks in de maag geplaatst. Dit wordt een PEG-sonde genoemd. De PEG-sonde hoeft minder vaak verwisseld te worden en met een PEG-sonde hebben kinderen geen mogelijk irriterend slangetje meer in hun neus en keel. Nadeel is wel dat het inbrengen van een PEG-sonde een kleine operatie is en kinderen met deze aandoening een verslechtering kunnen krijgen als gevolg van een operatie.
Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine en omeprazol, soms esomeprazol.
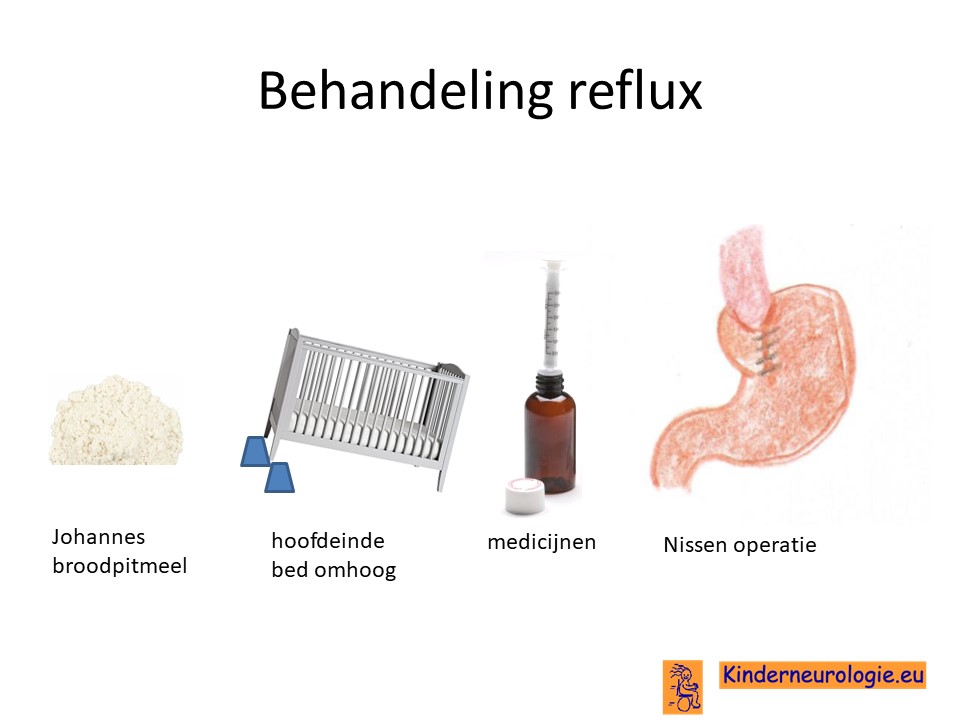
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt.

Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe om te gaan met hebben van deze aandoening in het dagelijks leven. Vooral het omgaan met de onzekerheid over het beloop van deze aandoening en de toekomstverwachtingen is voor ouders heel lastig. Vaak nog moeilijker dan voor de kinderen zelf.

Contact met andere ouders
Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met megaencefalie leucoencefalopathie met subcorticale cyste syndroom.
Wat betekent het hebben van megaencefalie leucoencefalopathie met subcorticale cyste syndroom voor de toekomst?
Toename klachten
Kinderen met deze aandoening krijgen in toenemende mate problemen met bewegen, waardoor uiteindelijk het merendeel van de kinderen een rolstoel nodig hebben om zich te verplaatsen. Een klein deel van de kinderen blijft tot op volwassen leeftijd in staat om zelfstandig te lopen.
Het tempo waarin deze nieuwe klachten ontstaan verschilt van kind tot kind. Dit valt van te voren niet te voorspellen. Door koorts zo veel als mogelijk te voorkomen, kan enige invloed worden uitgeoefend op het tempo waarin nieuwe klachten ontstaan, maar achteruitgang kan tot nu toe niet voorkomen worden.
Type 2b
Kinderen met MLC type 2b hebben een ander verloop van de aandoening dan kinderen met type 1 en type 2a. Kinderen met type 2b krijgen geen toename van de hoeveelheidklachten, maar juist een verbetering in de loop van de tijd. Deze kinderen kunnen wat onhandig zijn in hun bewegen, maar krijgen geen grote evenwichtsproblemen en hebben niet te maken met spasticiteit. Ook kan de hoofdomvang tijdens de groei afremmen, waardoor deze kinderen als volwassene weer een normale hoofdomvang hebben.
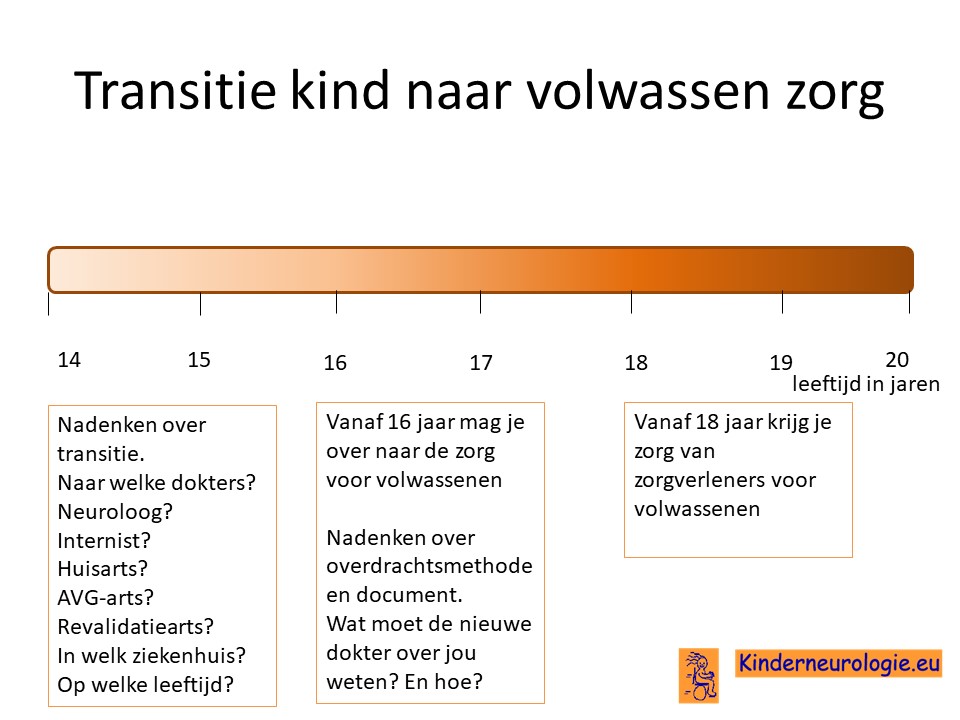
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belangrijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
Levensverwachting
Het is niet goed bekend hoe de levensverwachting van kinderen met deze aandoening is. Kinderen met megaencefalie leucoencefalopathie met subcorticale cyste syndroom kunnen een beperktere levensverwachting hebben als gevolg van een ernstige vorm van epilepsie of als gevolg van terugkerende longontstekingen. De meeste kinderen bereiken wel de volwassen leeftijd, een klein deel van de kinderen niet. Dit hangt ook sterk samen met de ernst van de problemen die kinderen hebben en het tempo waarin deze problemen toenemen. Er zijn volwassenen met deze aandoening die bekend die inmiddels 50 jaar oud zijn. Kinderen met MLC type 2b hebben een normale levensverwachting.
Kinderen krijgen
De meeste kinderen met deze ziekte zullen als volwassene zelf geen kinderen krijgen omdat ze zelf te veel klachten hebben om zwanger te worden of iemand zwanger te maken. Het is niet bekend of het hebben van deze aandoening van invloed is op de vruchtbaarheid. Wanneer een volwassene met deze aandoening zelf kinderen krijgt, dan is de kans klein dat deze kinderen zelf ook deze aandoening krijgen. Dat kan alleen indien de partner ook drager is van een foutje die deze aandoening kan veroorzaken of wanneer de partner ook zelf megaencefalie leucoencefalopathie met subcorticale cyste syndroom heeft. In praktijk zal dat bijna niet voorkomen.
Voor MLC type 2b ligt het anders. Deze volwassenen zijn wel in staat om zelf kinderen te krijgen. Hun kinderen hebben 50% kans om zelf ook MLC type 2b te krijgen.
Hebben broertjes en zusjes een verhoogde kans om megaencefalie leucoencefalopathie met subcorticale cyste syndroom te krijgen?
Erfelijke aandoening
Megaencefalie leucoencefalopathie met subcorticale cyste syndroom is en erfelijke aandoening. Vaak zijn beide ouders drager van een foutje in het erfelijk materiaal. Broertjes en zusjes hebben dan 25% kans om zelf ook de aandoening te krijgen. Een klinisch geneticus kan hier meer informatie over geven. Het blijkt dat broertjes en zusjes niet in dezelfde mate last van de aandoening hoeven te hebben, zij kunnen meer klachten hebben maar ook minder klachten.

Type 2b
Voor MLC type 2b geldt een ander verhaal. Vaak blijkt een van de ouders ook MLC type 2 b te hebben, meestal zonder dat ooit een diagnose is gesteld. Broertjes en zusjes hebben dan 50% kans om zelf ook MLC type 2b te krijgen.
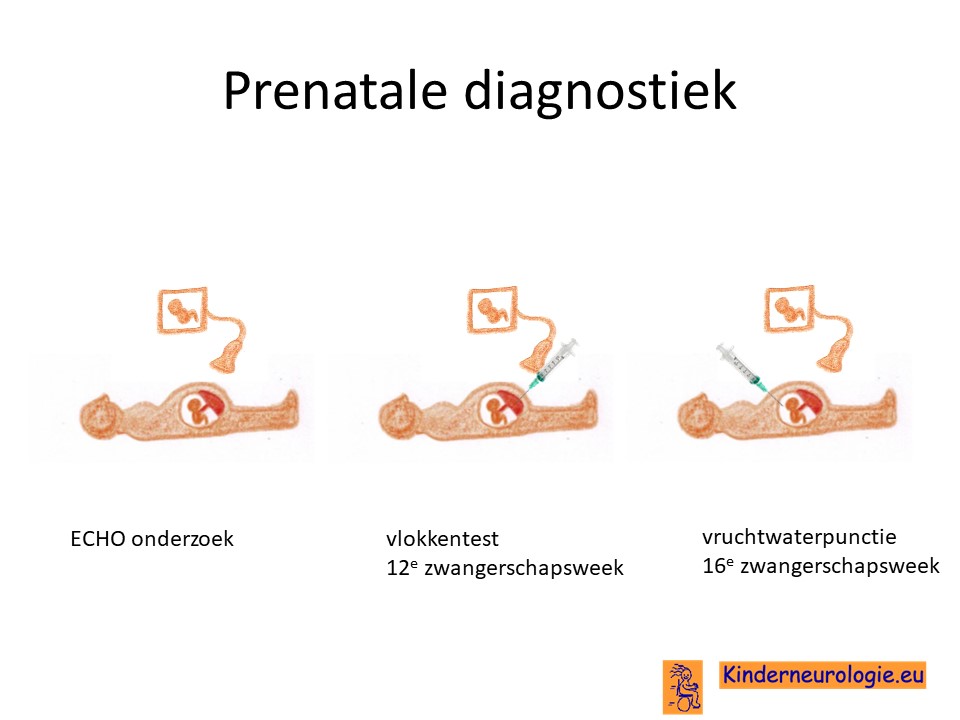
Prenatale diagnostiek
Door middel van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek bestaat de mogelijkheid om tijdens een zwangerschap na te gaan of een broertje of zusje ook deze aandoening heeft. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica. Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.pns.nl
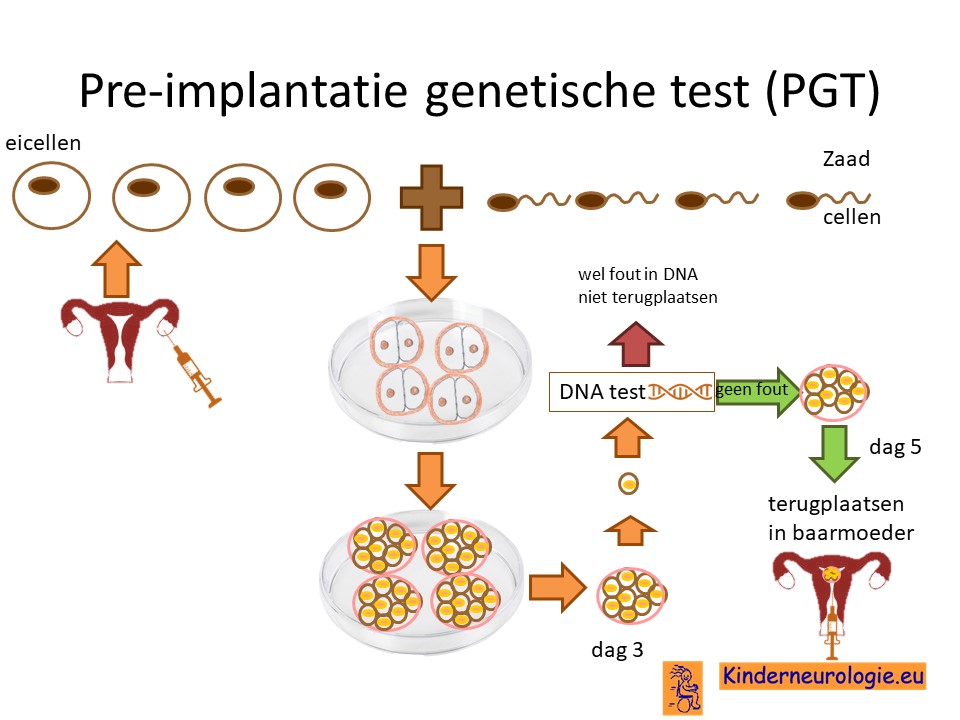
Preïmplantatie Genetische Test (PGT)
Stellen die eerder een kindje hebben gehad met megaencefalie leucoencefalopathie met subcorticale cyste syndroom kunnen naast prenatale diagnostiek ook in aanmerking voor een preïmplantatie genetische test (PGT.) Bij PGT wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van vanishing white matter ziekte. Alleen embryo’s zonder de aanleg voor vanishing white matter ziekte, komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgtnederland.nl.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Links
www.stowisselingsziekten.nl
(Nederlandse vereniging van mensen met een stofwisselingsziekte)
www.erfelijkheid.nl
(site met informatie over erfelijke aandoeningen)
www.hersenstichting.nl
(stichting die bekendheid geeft aan verschillende hersenaandoeningen)
Referenties
Laatst bijgewerkt: 3 april 2022 voorheen 26 april 2015
Auteur: JH Schieving
Heeft uw kind nog andere symptomen, laat het ons weten.