 kinderneurologie
kinderneurologie
Wat is het MEGDEL syndroom?
Het MEGDEL syndroom is een aangeboren stofwisselingsziekte waarbij kinderen in toenemende problemen krijgen met bewegen in combinatie met toenemende slechthorendheid.
Hoe wordt het MEGDEL syndroom ook wel genoemd?
De letters MEGDEL zijn een afkorting voor 3-MethylGlutaconzuuracidurie met Doofheid, Encefalopathie en Leigh-like syndroom. 3-methylglutaconzuuracidurie is de medische naam voor de bevindingen die bij stofwisselingsonderzoek van de urine worden gevonden. Doofheid spreekt voor zich. Encefalopathie geeft aan dat de hersenen niet goed functioneren. Het woord Leigh-like geeft aan dat deze aandoening veel lijkt op een andere stofwisselingsziekte die Leigh syndroom wordt genoemd.
Hoe vaak komt het MEGDEL syndroom voor?
Het MEGDEL syndroom is een zeldzame ziekte. Het is niet precies bekend hoe vaak het MEGDEL syndroom voorkomt. Wereldwijd zijn er ongeveer 50 personen bekend met de aandoening MEGDEL syndroom.
Bij wie komt het MEGDEL syndroom voor?
Het MEGDEL syndroom is al vanaf de geboorte aanwezig. Het kan wel enige tijd duren voordat duidelijk is dat er sprake is van het MEGDEL syndroom.
Zowel jongens als meisjes kunnen het MEGDEL syndroom krijgen.
Waar wordt het MEGDEL syndroom door veroorzaakt?
Foutje in erfelijk materiaal
Het MEGDEL syndroom wordt veroorzaakt door een foutje op een stukje materiaal op het 6e-chromosoom. De plaats van dit foutje wordt het SERAC1-gen genoemd.
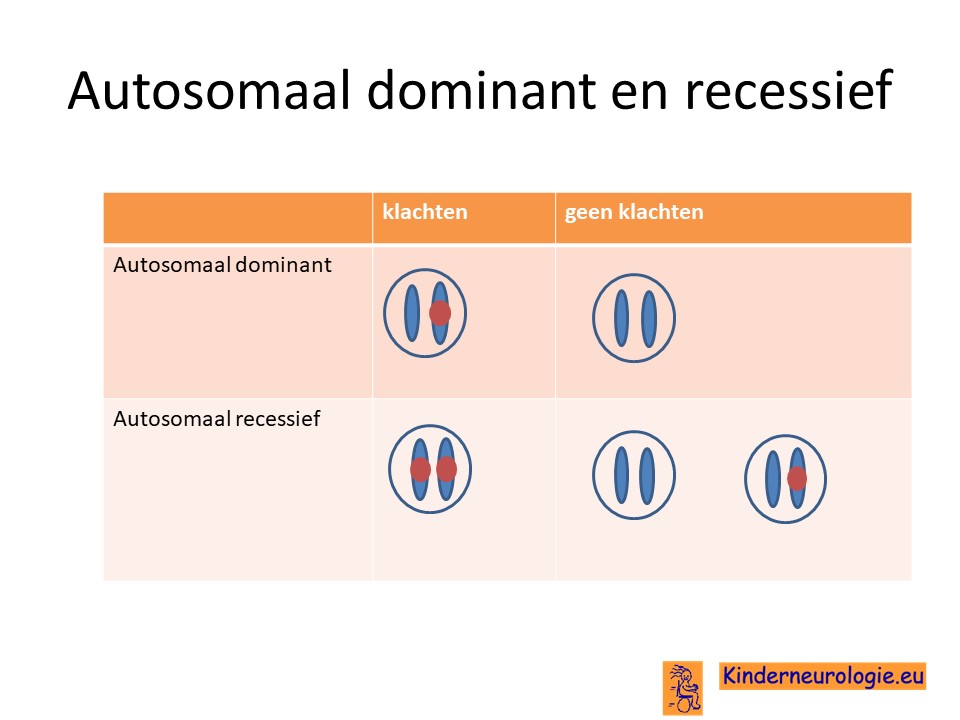
Autosomaal recessief
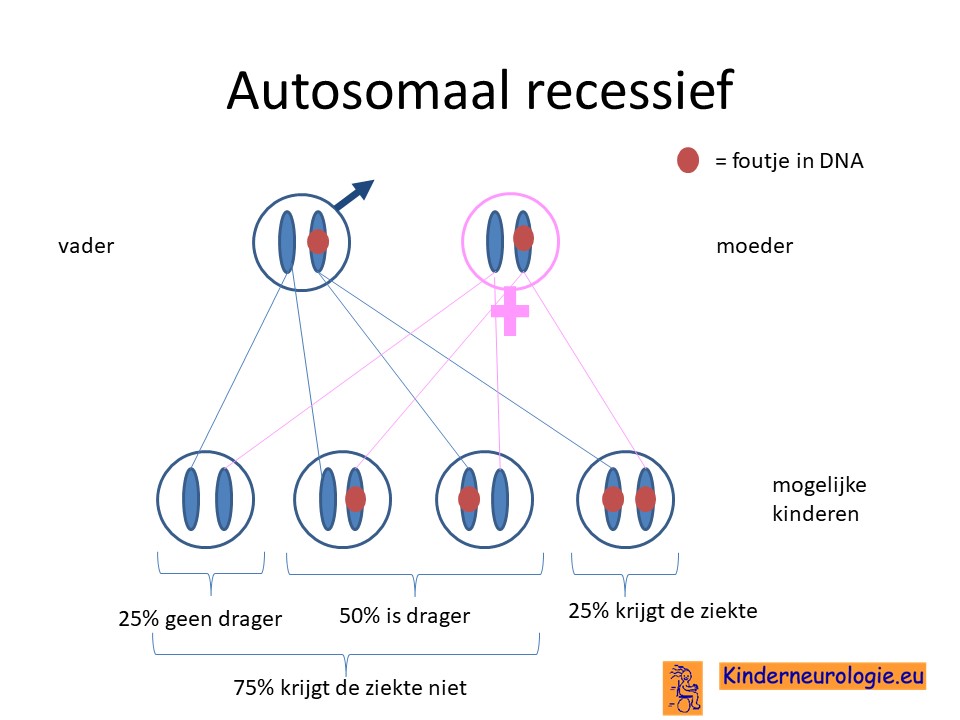
Het MEGDEL syndroom erft op zogenaamd autosomaal recessieve manier over. Dat wil zeggen dat een kind pas klachten krijgt wanneer beide chromosomen 6 allebei een fout bevatten op plaats van het SERAC1-gen. Vaak zijn beide ouders drager van deze aandoening.
Wanneer een kind van beide ouders het chromosoom 6 met de fout krijgt, dan krijgt dit kind het MEGDEL syndroom. Dit in tegenstelling tot een autosomaal dominante aandoening, waarbij een fout op één van de twee chromosomen 6 al voldoende is om een ziekte te krijgen.
Ouders drager
Bij een autosomaal recessieve aandoening zijn beide ouders vaak drager van een afwijkend gen. Ze hebben dus een gen met afwijking en een gen zonder afwijking. Omdat ze zelf ook een gen zonder afwijking hebben, hebben de ouders zelf geen klachten.
Wanneer beide ouders drager zijn, dan hebben zij 25 % kans om een kindje te krijgen met het MEGDEL syndroom
Afwijkend eiwit
Dit stukje chromosoom bevat informatie voor de aanmaak van een eiwit, SERAC1 eiwit genoemd. SERAC1 staat voor Serine Active Site Containing Protein 1. Dit eiwit speelt een belangrijke rol bij het aanpassen van een bepaald stofje in het menselijk lichaam wat fosfatidylglycerol wordt genoemd. Dit stofje is op haar beurt belangrijk voor de energiefabriekjes in de cellen, de mitochondriën genoemd. Zonder dit stofje kunnen de mitochondriën niet goed hun werk doen en kunnen vooral hersencellen een tekort aan energie krijgen om goed te functioneren.
Het stofje fosfatidylglycerol speelt ook een belangrijke rol bij het vervoeren van cholesterol in lichaamscellen. Hersencellen hebben cholesterol nodig om goed te kunnen functioneren. Het overmaat aan cholesterol wat niet vervoerd wordt, slaat neer in de cellen waardoor de cellen ook niet goed kunnen functioneren.
Wat zijn de symptomen van het MEGDEL syndroom?
Variatie
Er bestaat een grote variatie in de hoeveelheid en de ernst van de symptomen die verschillende kinderen met het MEGDEL syndroom hebben.
Dit valt van te voren niet goed te voorspellen van welke symptomen een kind last zal krijgen. Geen kind zal alle onderstaande symptomen tegelijkertijd hebben.
Zwangerschap en bevalling
Meestal zijn er geen bijzonderheden tijdens de zwangerschap of tijdens de bevalling.
Lage bloedsuikers
Een deel van de baby’s heeft na de geboorte last van lage bloedsuikers. Hierdoor kunnen kinderen trillerig worden.
Beeld van een infectie
Een deel van de baby’s gedraagt zich na de geboorte alsof zij een infectie hebben. De baby’s zijn niet alert, kreunen en hebben problemen met drinken. Onderzoek naar de aanwezigheid van een infectie toont deze niet aan. Deze klachten zijn het gevolg van het MEGDEL syndroom, wat meestal op deze jonge leeftijd nog niet herkend wordt. Een infectie bij een pasgeborene komt namelijk vele malen vaker voor dan het MEGDEL syndroom.
Geelzien
Veel baby’s met het MEGDEL syndroom zien geel in de eerste twee weken na de geboorte. Nu komt geelzien vaak voor bij pasgeboren baby’s in de eerste levensweek maar baby’s met het MEGDEL syndroom blijven ook na de eerste levensweek geel zien. Vaak hebben zij gedurende meerdere dagen een behandeling met een blauwe lamp nodig om het geelzien te verminderen.
Leverfunctiestoornissen
Een groot deel van de kinderen met het MEGDEL syndroom heeft leverfunctiestoornissen. Soms is de lever zelf ontstoken. Vaak zijn er problemen met de afvoer van gal uit de lever. Het kan ook zijn dat de lever zijn werk helemaal niet goed kan uitvoeren.
De mate waarin er problemen zijn met het functioneren van de lever kan van kind tot kind in grote mate verschillen. De problemen met de lever nemen meestal uit zich zelf geleidelijk aan af. Oudere kinderen hebben meestal geen problemen van de lever meer.
Problemen met drinken
Een deel van de baby’s met het MEGDEL syndroom heeft problemen met drinken. Ze drinken langzaam en laten de borst of speen vaak los. Het kost vaak veel tijd om baby’s met dit syndroom de borst of de fles te geven. Vaak is het nodig om kinderen sondevoeding te geven omdat zij anders niet genoeg voeding binnen krijgen en te licht van gewicht blijven.
Lage spierspanning
Jonge kinderen met het MEGDEL syndroom zijn vaak erg slap in hun spieren. De slapte zit vaak het meest in de spieren van de nek en de rug en veel minder in de spieren van de armen en de benen. Kinderen moeten goed vastgehouden en ondersteund worden wanneer ze opgetild worden. Door de lagere spierspanning is het voor kinderen lastig om hun hoofd op te tillen.
Vertraagde ontwikkeling
Door de lage spierspanning verloopt de ontwikkeling in de eerste twee levensjaren vaak vertraagd. Kinderen gaan later rollen, zitten, kruipen en staan dan andere kinderen.
Spasticiteit
Rondom de leeftijd van 1 tot2 jaar krijgen kinderen met het MEGDEL syndroom last van toenemende spierstijfheid van de armen en benen. Deze spierstijfheid wordt spasticiteit genoemd. Door deze spierstijfheid is het moeilijker voor kinderen om te bewegen en te lopen. Kinderen zijn al snel niet meer in staat om zelf te kunnen zitten, staan of lopen en zullen een rolstoel nodig hebben om zich te verplaatsen.
Dystonie
Naast de spasticiteit komt bij een groot deel van de kinderen ook dystonie voor. Dystonie is een onbedoeld afwijkende stand van een lichaamsdeel. Armen, benen of de nek kunnen in een vreemde stand gaan staan zonder dat het kind dit zelf wil.
Doofheid
Kinderen met het MEGDEL syndroom gaan geleidelijk aan steeds slechter horen doordat de gehoorzenuw steeds minder goed gaat functioneren. Uiteindelijk worden de meeste kinderen helemaal doof.
Problemen met zien
Kinderen met het MEGDEL syndroom gaan geleidelijk aan ook steeds slechter zien doordat de oogzenuw steeds minder goed zijn werk gaat doen.
Knik in de ontwikkeling
Door de spasticiteit en dystonie komt de ontwikkeling die kinderen met het MEGDEL syndroom doormaken tot stilstand. Kinderen leren geen nieuwe vaardigheden meer aan. Ook kunnen kinderen vaardigheden die ze al beheersten zoals kruipen of lopen, weer verleren omdat zij door de spierstijfheid en dystonie deze loopbewegingen niet meer kunnen maken.
Praten
Door de doofheid en de spierstijfheid stopt ook de spraaktaalontwikkeling. Woordjes of twee woordzinnen die kinderen al konden maken gaan weer verloren. De meeste kinderen maken helemaal geen woorden of geluiden meer op een gegeven moment.
Problemen met eten
Door de afwijkende spierspanning in de spieren van het gezicht, krijgen kinderen met het MEGDEL syndroom in toenemende mate problemen met eten. Eerst zullen er problemen ontstaan met het eten van harde stukjes in het eten en zullen kinderen nog wel in staat zijn om gemalen of vloeibaar voedsel te eten. Later zullen kinderen zich steeds meer gaan verslikken ook in gemalen voedsel, waardoor zelf eten en drinken niet meer veilig is. Vrijwel alle kinderen hebben een sonde nodig om er voor te zorgen dat de kinderen voldoende voeding binnen krijgen.
Kwijlen
Kinderen met het MEGDEL syndroom hebben gemakkelijk last van kwijlen. Dit komt door afwijkende spierspanning in de spieren in het gezicht en rondom de mond, waardoor het speeksel gemakkelijk uit de mond loopt.
Reflux
Kinderen met het MEGDEL syndroom hebben heel vaak last van het terugstromen van voeding vanuit de maag naar de slokdarm. Dit wordt reflux genoemd. Omdat de maaginhoud zuur is, komt het zuur zo ook in de slokdarm, soms zelfs ook in de mond. Dit zuur kan zorgen voor pijnklachten, waardoor kinderen moeten huilen en soms ook niet willen eten. Ook kan het maken dat kinderen moeten spugen.
Door het zuur kan de slokdarm geïrriteerd en ontstoken raken. Wanneer dit niet tijdige ontdekt en behandeld wordt, kan dit zorgen voor het spuug met daarin bloedsliertjes.
Verstopping van de darmen
Verstopping van de darmen komt vaak voor bij kinderen met het MEGDEL syndroom. De ontlasting komt dan niet elke dag en is vaak hard waardoor kinderen moeite hebben met poepen.
Contracturen
Door de spasticiteit en de dystonie kunnen kinderen hun gewrichten niet meer goed strekken of buigen. Hierdoor kunnen de gewrichten vast gaan groeien in een bepaalde stand, waardoor ze ook niet meer goed te buigen of te strekken zijn. Dit vastgroeien van de gewrichten wordt een contractuur genoemd. Vaak ontstaat bijvoorbeeld een contractuur in de enkels waardoor kinderen hun voeten in spitsvoetstand hebben staan.
Scoliose
Een groot deel van de kinderen met het MEGDEL syndroom krijgt een zijwaartse verkromming van de rug. Dit wordt een scoliose genoemd. Door de scoliose kunnen problemen ontstaan zoals rugpijn, moeite met zitten in de rolstoel of problemen met ademhalen.
Epilepsie
Een deel van de kinderen met het MEGDEL syndroom krijgt last van epilepsie aanvallen. Verschillende type epilepsie aanvallen kunnen voorkomen. De epilepsie kan zowel op de babyleeftijd als op oudere leeftijd ontstaan.
Vatbaarder voor infecties
Kinderen met het MEGDEL syndroom zijn op jonge leeftijd vatbaarder voor het krijgen van infecties. Regelmatig komen luchtweginfecties of oorontstekingen voor.
Klein hoofd
Bij kinderen met het MEGDEL syndroom groei het hoofd vaak niet goed. Daardoor krijgen kinderen een te klein hoofd. Dit wordt microcefalie genoemd.
Hoe wordt de diagnose MEGDEL syndroom gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met leverproblemen op jonge leeftijd die op peuterleeftijd last krijgt van spierstijfheid en dystonie kan aan een stofwisselingsziekte worden gedacht. Er zijn echter veel verschillende aandoeningen die allemaal voor deze symptomen kunnen zorgen. Vaak zal aanvullend onderzoek nodig zijn om aan de diagnose MEGDEL syndroom te stellen.
Stofwisselingsonderzoek
Stofwisselingsonderzoek van bloed en urine laat bij kinderen met het MEGDEL syndroom een verhoogde waarde van het stofje 3-methylglutaconzuur en 3-methylglutaarzuur in de urine zien. Dit geeft een belangrijke clue voor de diagnose. Er bestaan verschilleden stofwisselingsziektes die een verhoogde waarde van 3-methylglutaconzuur in de urine geven, waar MEGDEL er een van is. De mate van verhoging van de 3 methylglutaconzuur zegt niets over de hoeveelheid en de ernst van de symptomen die een kind met MEGDEL syndroom zal krijgen.
Genetisch onderzoek
Wanneer op grond van het stofwisselingsonderzoek aan deze diagnose wordt gedacht, kan door middel van gericht genetisch onderzoek op bloed naar het voorkomen van een foutje op het 6e-chromosoom in het SERAC1-gen
Vaak worden ook alle chromosomen tegelijkertijd onderzocht (zogenaamd Array onderzoek), meestal kan op deze manier niet de diagnose MEGDEL syndroom worden gesteld.
In de toekomst zal door middel van een nieuwe genetische techniek (exome sequencing genoemd) mogelijk ook deze diagnose gesteld kunnen worden zonder dat er specifiek aan gedacht was of naar gezocht is.
MRI-scan
Bij kinderen met het MEGDEL syndroom laat de MRI hele specifieke afwijkingen zien. De basale kernen diep in de hersenen hebben krijgen zowel aan de rechter als aan de linker kant een witte kleur. Dit patroon wordt ook gezien bij kinderen met het Leigh syndroom. Dit patroon wijst op schade aan de basale kernen.
Heel kenmerken voor het MEGDEL syndroom is dat aan de buitenkant deze witte verkleuring een soort banaanvormige structuur heeft. Het middenstuk van de banaan heeft echter een normale kleur en is niet wit verkleurd. Dit beeld is heel specifiek voor het MEGDEL syndroom. Het woord in medische termen ook wel het putamenoog (putaminal eye) genoemd.
Ook in de hersenstam en de in de thalamus/hypothalamus en kleine hersenen kunnen afwijkingen worden gezien.
Dit patroon is bij jonge baby’s met dit syndroom nog afwezig en ontstaat meestal tussen de leeftijd van 1 en 3 jaar. Na de leeftijd van 3 jaar nemen de MRI afwijkingen meestal niet meer toe.

Bloedonderzoek
Met behulp van bloedonderzoek kan bekeken worden hoe de lever functioneert. Vaak wordt dan gekeken naar de waarde van het ALAT, ASAT, GGT, bilirubine direct en totaal, albumine, stollingsfactoren en ammoniak. Ook kan de waarde van het stofje alfafoetoproteïne verhoogd zijn.
De stofjes melkzuur en alanine kunnen verhoogd zijn als uiting van een verminderde functie van de mitochondriën, maar dit hoeft niet het geval te zijn. De waarde van het cholesterol kan verlaagd zijn.
Spierbiopt
Wanneer de diagnose nog niet bekend is en gedacht wordt aan een stofwisselingsziekte van de mitochondriën dan kan een spierbiopt worden verricht om te onderzoeken hoe de mitochondriën functioneren. In dit spierbiopt is te zien dat de mitochondriën minder goed in staat zijn om voldoende energie te leveren. Vaak blijkt het zogenaamde complex I minder goed te functioneren. Ook is te zien dat de mitochondriën anders van vorm zijn dan gebruikelijk.
Huidbiopt
Wanneer de diagnose nog niet bekend is en gezocht wordt, dan kan gekozen worden voor het verrichten van een huidbiopt om zo bindweefselcellen te onderzoeken. In deze bindweefselcellen wordt gezien dat de verhouding tussen fosfatidylglycerol 34:1 ten opzichte van fosfatidylglycerol 36:1 verhoogd is. Ook kan een neerslag aan cholesterolkristallen in de bindweefselcellen worden terug gevonden.
Leverbiopt
Bij kinderen met ernstig leverfalen op de babyleeftijd kan een leverbiopt verricht worden om te kijken wat de oorzaak is van het leverfalen. In dit biopt is vaak te zien dat de levercellen te veel vet bevatten en dat de mitochondriën in de levercellen een andere vorm hebben dan gebruikelijk.
ECHO van de buik
In geval van leverfunctiestoornissen zal een ECHO van de buik gemaakt worden om te kijken of er afwijkingen te zien zijn aan de lever of aan de galblaas.
EEG
Kinderen met epilepsie krijgen vaak een EEG om te kijken van welk soort epilepsie er sprake is. Op het EEG worden vaak epileptiforme afwijkingen gezien. Deze afwijkingen zijn niet kenmerkend voor het MEGDEL syndroom, maar kunnen bij veel andere syndromen met epilepsie ook gezien worden.
KNO-arts
Kinderen met het MEGDEL syndroom worden gezien door de KNO-arts om vast te stellen of er sprake is van gehoorverlies.
BAEP
Met een BAEP onderzoek kan gekeken worden hoe de signalen vanuit de oren verwerkt worden in de hersenen en kan een uitspraak worden gedaan over de mate van slechthorendheid.
Foto van de botten
Wanneer er sprake is van een verkromming van de wervelkolom zal vaak een foto van de botten gemaakt worden om de mate van verkromming vast te leggen en om te kijken hoe de wervels van de rug zijn aangelegd.
Kinderorthopeed
Een kinderorthopeed kan beoordelen of er een behandeling voor een verkromming van de wervelkolom (scoliose) nodig is.
Hoe wordt het MEGDEL syndroom behandeld?
Geen genezing
Er is geen behandeling die het MEGDEL syndroom kan genezen. De behandeling is er op gericht de symptomen van de ziekte zo veel mogelijk te onderdrukken of om het kind er zo goed mogelijk mee te leren om gaan.
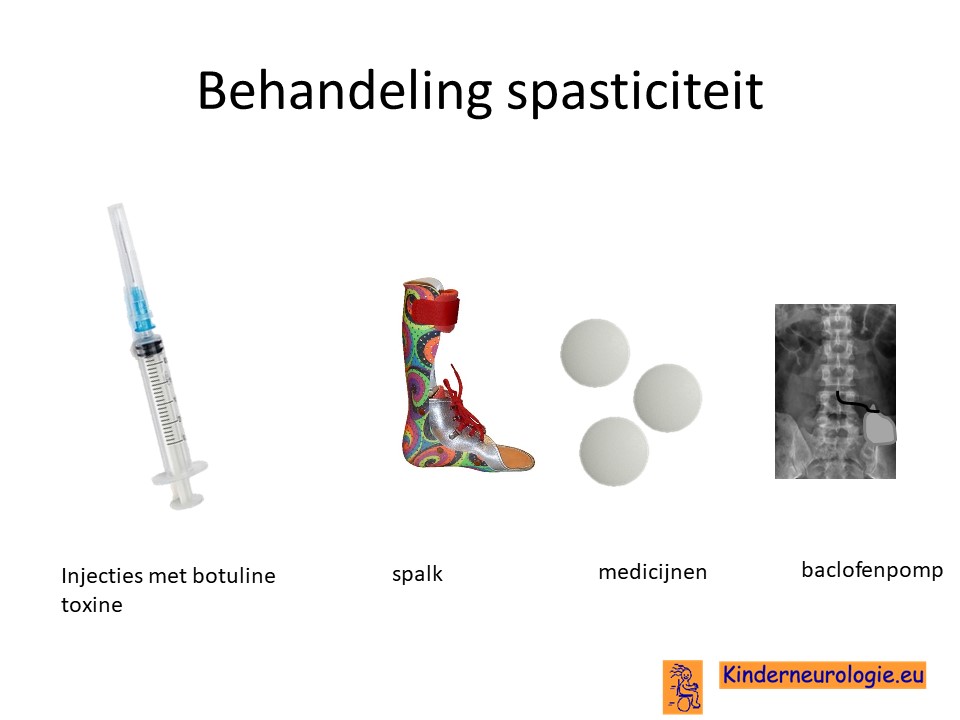
Spasticiteit
Er bestaan ook diverse medicijnen die de verhoogde spierspanning en spasticiteit kunnen verminderen. Het meest gebruikte medicijn hiervoor is baclofen. Er wordt gezocht naar een dusdanige dosering baclofen waarbij de spierspanning verlaagd wordt zodat bewegen makkelijker wordt zonder dat de spieren te slap worden. Er bestaat ook een mogelijkheid om dit medicijn via een pompje toe te dienen, een baclofenpomp.
Met behulp van botuline toxine injecties kan de spasticiteit van de spieren waarin deze injectie wordt gegeven, gedurende een aantal maanden verminderd worden. Dit kan maken dat kinderen beter kunnen bewegen.
Naast baclofen en botuline toxine injecties kunnen ook andere medicijnen gebruikt worden, die spierspanning kunnen verlagen zoals dantrium, artane ® en benzodiazepines.
Deze medicijnen hebben ook effect op verminderding van de dystonie.
Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen. Soms lukt dit vrij gemakkelijk met een medicijn, maar bij een deel van de kinderen is het niet zo eenvoudig en zijn combinaties van medicijnen nodig om de epilepsie aanvallen zo veel mogelijk of helemaal niet meer te laten voorkomen.
Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaat geen duidelijk voorkeursmedicijn. Medicijnen die vaak gebruikt worden zijn levetiracetam (Keppra ®), clobazam (Frisium ®) en zonisamide (Zonegran®).
Bij een deel van de kinderen zal het niet lukken om de epilepsieaanvallen met medicijnen onder controle te krijgen. Er bestaan ook andere behandelingen die een goed effect kunnen hebben op de epilepsie, zoals een ketogeen dieet, een nervus vagusstimulator, of een behandeling met methylprednisolon. Ook een combinatie van deze behandelingen met medicijnen die epilepsie onderdrukken is goed mogelijk.
Fysiotherapie
Een kinderfysiotherapeut kan kinderen helpen hoe zij zich zo goed mogelijk kunnen bewegen ondanks de problemen die zij met bewegen hebben. Ook probeert de fysiotherapeut er voor te zorgen dat kinderen geen vergroeiing van hun gewrichten krijgen omdat ze zelf onvoldoende bewegen.
Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken. Een goede houding in de rolstoel, waarbij kinderen goed rechtop zitten is belangrijk om zelf te kunnen drinken of eten. Ook kan de logopediste helpen om de spraakontwikkeling zo goed mogelijk te ondersteunen. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen, al is dit wel lastig vanwege de spierstijfheid en dystonie in de armen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze nog geen woorden kunnen gebruiken.
Ergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. Ook kan de ergotherapeut advies geven over materialen waarmee kinderen kunnen spelen ondanks hun handicaps.
Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy of een rolstoel. Spalken kunnen helpen om vergroeiingen van gewrichten te voorkomen.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later via het revalidatiecentrum naar school toe te gaan.
School
De meeste kinderen met het MEGDEL syndroom volgen speciaal onderwijs. In het speciaal onderwijs zijn de klassen kleiner en kan het lesprogramma meer afgestemd worden op de mogelijkheden van het kind. Vanwege de lichamelijke beperkingen gaan veel kinderen naar een school verbonden aan een revalidatiecentrum. Het is heel belangrijk om kinderen met dit syndroom ook niet te onder stimuleren. Door hun lichamelijke beperking en trage manier van reageren wordt vaak gedacht dat kinderen de informatie die ze aangeboden is niet goed begrijpen, maar dit hoeft helemaal niet het geval te zijn.
KNO-arts
Een KNO-arts kan door middel van hoortoestellen proberen het gehoor zo optimaal mogelijk te houden.
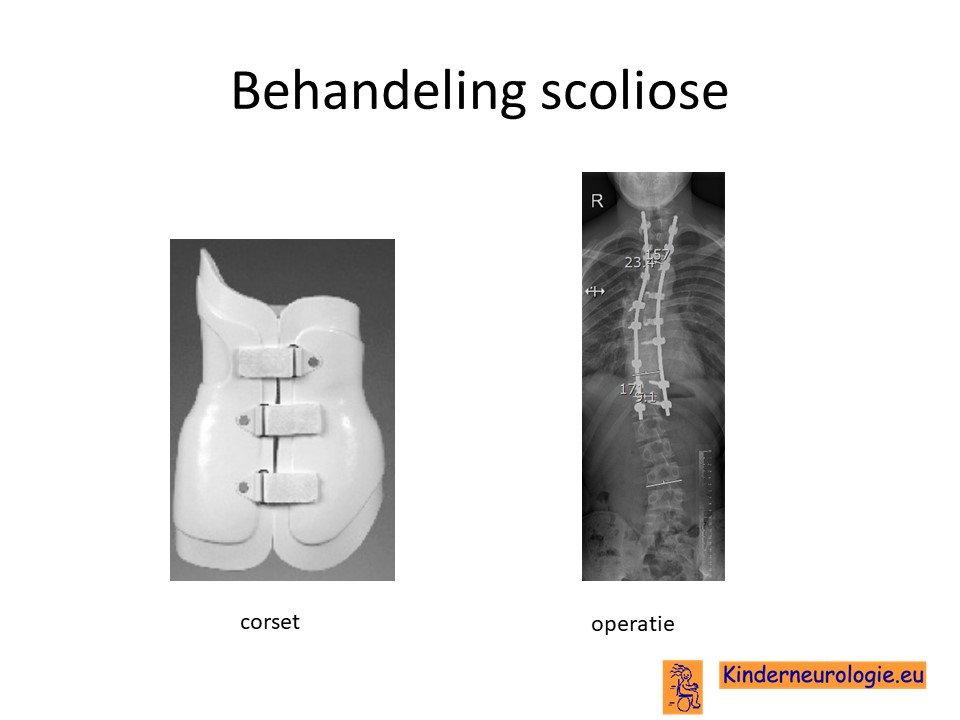
Scoliose
Lichte vormen van verkromming van de wervelkolom kunnen worden behandeld met ene gipscorset om verdergaande verkromming van de wervelkolom te voorkomen. wanneer een gipscorset onvoldoende effect heeft, kan een operatie nodig zijn waarbij de wervels vastgezet. Deze behandeling wordt uitgevoerd door een orthopeed.
Sondevoeding
Veel kinderen met dit syndroom hebben moeite met het drinken van voeding uit de borst of uit de fles. Daarom is het vaak nodig om kinderen voeding via een sonde te gaan geven, zodat kinderen wel voldoende voeding binnen krijgen om te groeien. De sonde loopt via de neus en de keel naar de maag toe. Wanneer langere tijd een sonde nodig is, kan er voor gekozen worden om door middel van een kleine operatie een sonde via de buikwand rechtstreeks in de maag aan te brengen. Zo’n sonde wordt een PEG-sonde genoemd. Later kan deze vervangen worden door een zogenaamde mickeybutton.
Diëtiste
Een diëtiste kan bekijken wat de optimale voeding is voor een kind met het MEGDEL syndroom zodat kinderen in een zo optimaal mogelijke conditie blijven. Kinderen die goed gevoed zijn, hebben vaak een betere conditie dan kinderen die te weinig voeding binnen krijgen.
Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine en omeprazol, soms esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen.
Kwijlen
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Ook kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie er voor zorgen dat kinderen minder kwijlen.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt.
Botontkalking
Om botontkalking te voorkomen wordt geadviseerd om kinderen met dit syndroom dagelijks 400IE vitamine D te geven en 500 mg calcium.
Tandarts
Er bestaan speciale tandartsen die zich gespecialiseerd hebben in de tandheelkundige zorg van kinderen met een ontwikkelingsachterstand omdat dit vaak speciale aanpak en extra tijd vraagt.
De tandarts bekijkt of een fluor behandeling nodig is om gaatjes in de tanden en kiezen te voorkomen.
Het is heel lastig om tandenknarsen tegen te gaan. Er bestaan wel speciale gebitsbeschermers maar de meeste kinderen met dit syndroom houden deze gebitsbeschermers niet in hun mond.
Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen).
Melatonine
Wanneer inslapen erg moeilijk is kan het medicijn melatonine helpen om het inslapen beter te laten verlopen. Ook kan dit zorgen voor een algeheel beter slaappatroon gedurende de hele nacht.
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is.
Contact met andere ouders
Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het MEGDEL syndroom.
Wat is de prognose van het MEGDEL syndroom?
Toename problemen
De spasticiteit en de dystonie die ontstaan als gevolg van het MEGDEL syndroom zullen geleidelijk aan toenemen. Ook zullen contracturen en verkromming van de rug zorgen voor toename van problemen. Op kinderleeftijd nemen de problemen in snel tempo toe, maar op een gegeven moment ontstaat een soort stabiele fase en nemen de problemen niet meer snel toe.
Kinderen en volwassenen met het MEGDEL syndroom zullen afhankelijk zijn van de hulp van anderen bij de dagelijkse activiteiten.
Levensverwachting
De levensverwachting van kinderen en volwassenen met het MEGDEL syndroom hangt sterk samen met de klachten die worden veroorzaakt door het MEGDEL syndroom. Kinderen die op jonge leeftijd een totale uitval van de leverfunctie krijgen, kunnen aan de gevolg van leverfalen op jonge leeftijd komen te overlijden. Een deel van de kinderen komt op kinderleeftijd te overlijden als gevolg van een longontsteking of een niet meer te behandelen vorm van epilepsie. Een deel van de kinderen bereikt de volwassen leeftijd.
Kinderen
Volwassenen met het MEGDEL syndroom hebben in de regel een te ernstige handicap om zelf kinderen te krijgen. Op zich zouden deze kinderen nauwelijks een verhoogde kans hebben om zelf het MEGDEL syndroom te krijgen. Dit zou alleen het geval zijn in de volwassene met het MEGDEL syndroom kinderen zouden krijgen met een partner die zelf drager is van een foutje in het SERAC1-gen. Die kans is heel klein.
Hebben broertjes en zusjes ook een verhoogde kans om ook het MEGDEL syndroom te krijgen?
Het MEGDEL syndroom wordt veroorzaakt door een fout in het erfelijke materiaal van het 6e-chromosoom. Vaak zijn beide ouders drager van een foutje op het 6e chromosoom en hebben ze zelf ook een chromosoom 6 zonder fout.
Broertjes en zusjes van kinderen met het MEGDEL syndroom hebben 25% kans om ook het MEGDEL syndroom te krijgen.
Een klinisch geneticus kan hier meer informatie over geven.
Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van het MEGDEL syndroom, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest of een vruchtwaterpunctie om te kijken of dit kindje ook het MEGDEL syndroom heeft.
Preïmplantatie Genetische Diagnostiek (PGD)
Stellen die eerder een kindje hebben gehad met MEGDEL syndroom kunnen naast prenatale diagnostiek ook in aanmerking voor preïmplantatie genetische diagnostiek(PGD.) Bij PGD wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van het MEGDEL syndroom. Alleen embryo’s zonder de aanleg voor MEGDEL syndroom, komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgdnederland.nl.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Links en verwijzingen
www.stowisselingsziekten.nl
(Nederlandse vereniging van mensen met een stofwisselingsziekte)
Referenties
Laatst bijgewerkt 20 november 2018 voorheen: 20 februari 2016
Auteur: JH Schieving
Heeft uw kind nog andere symptomen, laat het ons weten.