Wat is het syndroom van Dravet?
Het syndroom van Dravet is een ernstig epilepsiesyndroom bij jonge kinderen wat zich kenmerkt door moeilijk behandelbare epilepsie-aanvallen en het stoppen of achteruitgaan van de ontwikkeling.
Hoe wordt het syndroom van Dravet ook wel genoemd?
Dravet is een Franse kinderneuroloog die dit syndroom beschreven heeft in 1978. Het Dravet syndroom wordt afgekort tot de letters DS.
SMEI
Het syndroom van Dravet wordt ook wel severe mycolonus epilepsy of infancy (SMEI) genoemd. Severe betekent ernstig. Kinderen met deze aandoening hebben veel last van hun epilepsie. Myoclonus is een soort epilepsieaanval die kan voorkomen bij kinderen met dit syndroom. Overigens hebben niet alle kinderen met het syndroom van Dravet myoclonieën.. Infancy geeft aan dat de eerste klachten van dit syndroom op de dreumes/peuterleeftijd ontstaan.
Developmental epileptic encefalopathy (DEE6)
Een andere naam die ook wel gebruikt wordt is Developmental epileptic encefalopathy type 6 ook wel afgekort als DEE6. Dit is een vorm van epilepsie waarbij kinderen ook vanaf de dreumesleeftijd epilepsieaanvallen krijgen. Deze vorm van epilepsie is moeilijk onder controle te krijgen. Het lukt vaak niet om er voor te zorgen dat kinderen geen last meer hebben van epilepsieaanvallen. Frequente epilepsie aanvallen kunnen er voor zorgen dat kinderen met deze vorm van epilepsie achterblijven in hun ontwikkeling. Kinderen met deze vorm van epilepsie hebben meestal een ontwikkelingsachterstand. Inmiddels zijn er veel verschillende fouten ontdekt die allemaal DEE kunnen veroorzaken. Elk fout krijgt een eigen nummer. DEE als gevolg van een fout in het SCN1A-gen wordt ook wel DEE type 6 genoemd.

Hoe vaak komt het Dravet syndroom voor bij kinderen?
Het Dravet syndroom is een zeldzame aandoening. Geschat wordt dat dit syndroom bij één op de 15.000-30.000 kinderen voorkomt. In Nederland worden jaarlijks ongeveer 6 tot 10 kinderen met het Dravet syndroom geboren. Naar schatting zijn er in Nederland in ongeveer 200-250 kinderen met het Dravet syndroom.
Wanneer gekeken wordt naar kinderen die last hebben gekregen van epilepsie op de dreumes/peuterleeftijd dan heeft één op de 15 tot 30 van deze kinderen met vroeg ontstane epilepsie het Dravet syndroom.
Van alle kinderen die een DEE hebben, is het Dravet syndroom de meest voorkomende vorm van DEE.

Bij wie komt het syndroom van Dravet voor?
De eerste symptomen van het syndroom van Dravet ontstaan meestal in het eerste levensjaar, gemiddeld rond de leeftijd van 5 maanden.
Jongens zijn twee maal zo vaak aangedaan als meisjes. De reden hiervan is niet goed bekend.
Waardoor wordt het syndroom van Dravet veroorzaakt?
Fout in erfelijk materiaal
Het Dravet syndroom wordt veroorzaakt door een fout in het erfelijk materiaal. De meest voorkomende fout is een foutje op chromosoom 2 op een plaats die het SCN1A-gen wordt genoemd. Inmiddels zijn er ook andere fouten ontdekt die ook kunnen zorgen voor het ontstaan van het Dravet syndroom, namelijk een fout op chromosoom 2 (SCN2A), op chromosoom 12 (SCN8A) een fout op X-chromosoom (PCDH19), drie fouten op chromosoom 5 (GABRG2, GABRA1, HCN1), een fout op chromosoom 9 (STXBP1) die ook allemaal kunnen zorgen voor het ontstaan van het Dravet syndroom.
Er bestaat wel discussie of al deze verschillende vormen allemaal Dravet syndroom moeten worden genoemd of een eigen naam moeten krijgen. Dan zou alleen epilepsie als gevolg van een fout in het SCN1A-gen het Dravet syndroom veroorzaken.

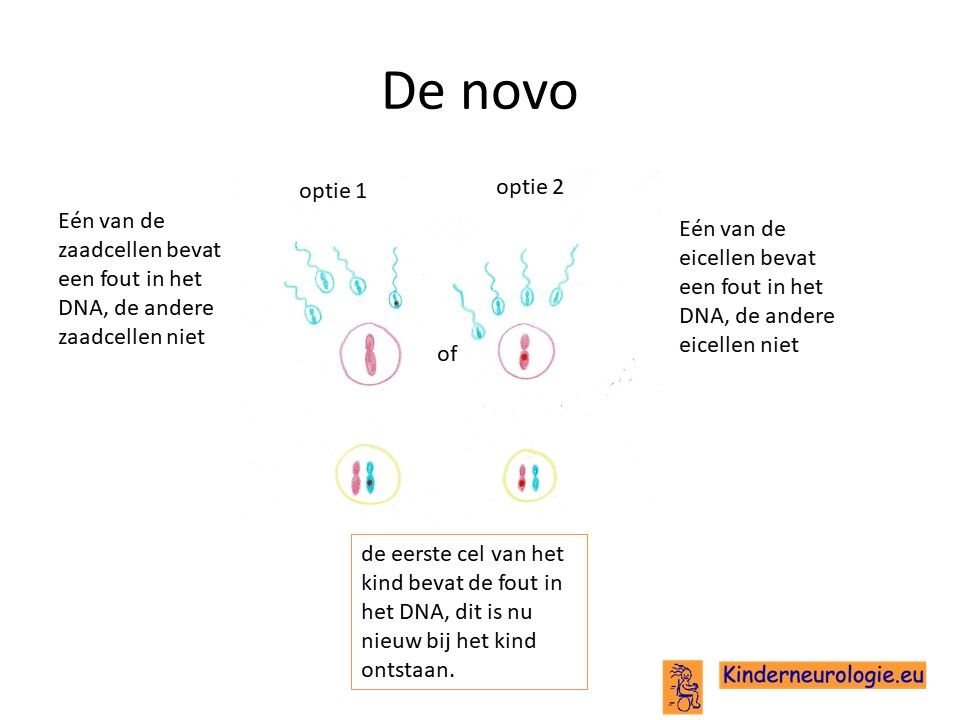
Bij het kind zelf ontstaan
Meestal is de verandering in het erfelijk materiaal bij het kind zelf ontstaan en is het foutje niet overgeërfd van een van de ouders. Dit wordt ook wel de novo genoemd.
Andere factoren
Door de afwijking in het erfelijk materiaal zijn kinderen gevoelig voor het ontwikkeling voor het syndroom van Dravet, daarnaast moeten nog meer factoren een rol spelen om daadwerkelijk het Dravet syndroom te krijgen.
Afwijkende eiwitten
Als gevolg van de foutjes in het DNA worden belangrijke eiwitten voor de werking van hersencellen niet goed aangemaakt. De fouten maken dat de hersencellen spontaan actief kunnen worden en signalen doorgeven aan andere hersencellen terwijl dit niet de bedoeling is.Wanneer een groep hersenencellen op hetzelfde moment gezamenlijk actief wordt, dan kan een epileptische aanval ontstaan.
Natriumkanaal
Bij de klassieke vorm van het Dravet syndroom, is er sprake van een fout in een natriumkanaal. Het gaat om een speciaal type natriumkanaal die Nav1.1 wordt genoemd. Dit natriumkanaal werkt door de fout in het DNA minder actief. Het blijkt dat dit natriumkanaal vooral voorkomt in bepaald type zenuwcellen die werking van andere zenuwecellen afremmen. Deze zenuwcellen worden inhiberende neuronen genoemd. Doordat deze remmende zenuwcellen minder goed hun werk kunnen doen, worden andere zenuwcellen juist overactief. Deze overactieve zenuwcellen geven te veel signalen door aan andere hersencellen in de buurt en er epilepsie ontstaat.

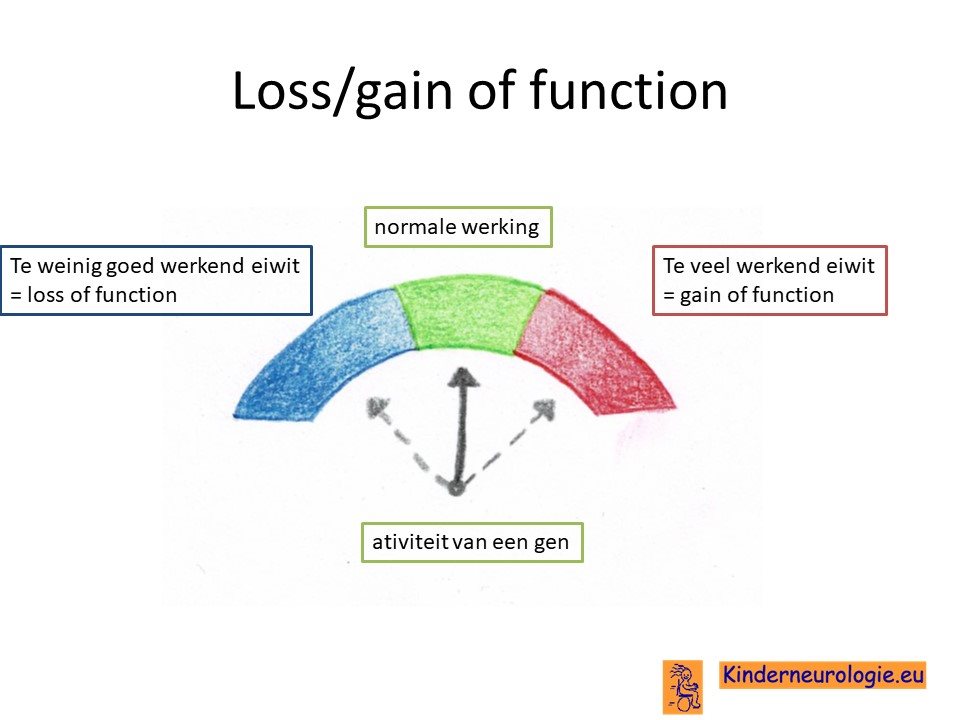
Natriumkanaal werk te hard of te weinig
Bepaalde fouten in het DNA zorgen er voor dat het natriumkanaal harder gaat werken dan gebruikelijk, terwijl andere fouten in het DNA er voor zorgen dat het natriumkanaal minder hard gaat werken dan gebruikelijk. Het harder werken wordt gain of function genoemd, het minder hard werken loss of function. Inmiddels is van steeds meer fouten in het DNA bekend of er sprake is van toename of afname van functie.
Wat houdt het syndroom van Dravet in?
Normale ontwikkeling
Kinderen met het syndroom van Dravet worden normaal geboren en ontwikkelen zich normaal in hun eerste levensjaar. Een deel van de kinderen ontwikkelt zich al voordat de epilepsie aanvallen ontstaan langzamer dan hun leeftijdsgenoten.
Koortsstuipen
In het eerste levensjaar krijgt het kind koortsstuipen meestal rondom de leeftijd van 5 maanden . Deze koortsstuipen verlopen meestal heftiger, geven vaak trekkingen in een lichaamshelft en duren langer (> 10 minuten) dan koortsstuipen bij kinderen die geen Dravet zullen krijgen. Maar in principe zijn de koortstuipen als gevolg van het hebben van het Dravet syndroom, nog niet te onderscheiden van koortstuipen bij kinderen die geen Dravet zullen krijgen. Wel krijgen kinderen die het syndroom van Dravet hebben veel meer koortstuipen dan kinderen die geen syndroom van Dravet hebben. Ook krijgen kinderen met het Dravet syndroom vaak al koortsstuipen bij een lagere lichaamstemperatuur bijvoorbeeld al bij 38 graden verhoging. Koortsstuipen kunnen ook uitgelokt worden door het nemen van een warm bad, na het krijgen van een vaccinatie of na lichamelijke inspanning waarbij de lichaamstemperatuur stijgt.

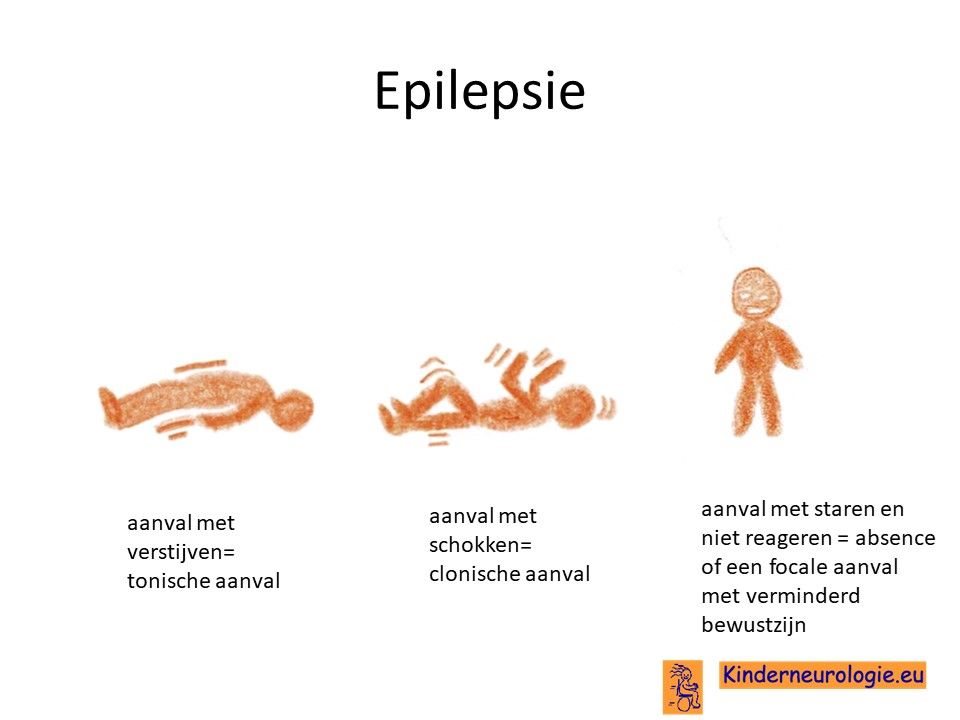
Epilepsieaanvallen zonder koorts
Al snel krijgen kinderen met het syndroom van Dravet ook epilepsie-aanvallen zonder dat zij koorts hebben. Verschillende soorten epilepsieaanvallen kunnen voorkomen, zoals schokken of verstijven van een arm of been (focale aanval), aanvallen met verstijven en schokken van beide armen en benen (tonisch-clonische aanvallen) landurige staaraanvallen (atypische absences) of losse schokjes op verschillende plekken in het lichaam (myoclonieën). Ook kunnen zogenaamde autonome aanvallen voorkomen, dit zijn moeilijk herkenbare aanvallen waarbij allerlei automatisch geregelde lichaamsfuncties ontregelen: kinderen hebben dan bijvoorbeeld een wisselende grote van de pupillen, een rode of blauwe verkleuring van het gelaat, een te snelle of een te trage hartslag of toegenomen zweten.
Bij een klein deel van de kinderen komen aanvallen met verslapping van de spieren voor (atone aanvallen).
Vaak komen de epilepsieaanvallen dagelijks meerdere keren voor. Deze aanvallen kunnen erg langdurig aanhouden en worden dan status epilepticus genoemd.Ook kan een zogenaamde non-convulsieve status epilepticus voorkomen, kinderen zijn dan in een soort schemertoestand waarin het niet goed lukt om contact met ze te krijgen zonder dat er verder andere tekenen van epilepsie te zien zijn, zoals schokken of verstijven van een lichaamsdeel.
Aanvallen kunnen uitgelokt worden door lichtflitsprikkeling. Kinderen kunnen some ook zelf aanvallen gaan uitlokken door met hun handen voor hun ogen heen en weer te bewegen.
Rond de puberteit neemt de heftigheid van de epilepsieaanvallen vaak weer af. De aanvallen komen dan minder frequent voor en zijn minder heftig. Wel hebben meisje vaak rondom de periode van hun menstruatie meer last van epilepsie dan in de andere weken van de maand.
Stil staan van de ontwikkeling
Na het ontwikkelen van epilepsie aanvallen zonder koorts, valt vaak op dat kinderen geen nieuwe vaardigheden meer aanleren zolang het niet lukt om de epilepsieaanvallen onder controle te krijgen. De ontwikkeling van een kind komt tot stilstand. Meestal gaat dit in het tweede levensjaar opvallen.
Achteruitgang van de ontwikkeling
Ook kunnen vaardigheden die kinderen al beheersten (zoals bijvoorbeeld lopen en praten) verloren gaan als gevolg van de veelvuldige epilepsieaanvallen. Na de leeftijd van 6 jaar stopt de achteruitgang van de ontwikkeling meestal en gaan kinderen weer geleidelijk aan vooruit in hun ontwikkeling. Kinderen halen de opgelopen achterstand ten opzichte van leeftijdsgenoten niet meer in.
Problemen met bewegen
Kinderen met het Dravet syndroom krijgen door de vele aanvallen problemen met bewegen. Ze vallen gemakkelijk, soms als gevolg van een aanval (vaak myoclonieen), maar ook als gevolg van problemen met bewaren van het evenwicht ( ataxie). Om vallen te voorkomen gaan kinderen hun voeten verder uit elkaar zetten. Een groot deel van de kinderen heeft een lage spierspanning. Sommige kinderen krijgen last van spierstijfheid (spasticiteit aan de benen). Hierdoor ontwikkelen kinderen een specifieke manier van lopen, waarbij de heupen en de knieën gebogen zijn tijdens het lopen. Dit wordt ook wel een crouch gait genoemd. Dit valt vaak na het 6e levensjaar op. Ook kunnen kinderen plotseling last krijgen van een ongewilde bewegingen zoals trillen (tremor) een afwijkende stand van een arm of been (dystonie) of schokkerige bewegingen (chorea).

Problemen met praten
Kinderen met het Dravet syndroom hebben vaak veel problemen met praten. Voor veel kinderen is het erg moeilijk om woorden en zinnen te zeggen.
Problemen met leren
Negen van de tien kinderen met het Dravet syndroom heeft dusdanige problemen met leren dat gesproken wordt van een verstandelijke beperking.
Gedragsproblemen
Kinderen met het Dravet syndroom zijn vaak druk en beweeglijk. Ze hebben niet de rust om langere tijd ergens te zitten of met een taakje bezig te zijn. Vaak zijn kinderen snel afgeleid door een geluid of een beweging in de omgeving. Een deel van de kinderen krijgt ook de diagnose AD(H)D.
Autistiforme kenmerken
Kinderen met het Dravet syndroom hebben vaker autistiforme kenmerken. Ze zijn meer op zichzelf en hebben niet zo’n behoefte aan contact met andere mensen. Het maken van oogcontact vinden kinderen vaak moeilijk.
Kinderen met autistiforme kenmerken houden vaak van een vaste voorspelbare structuur in de dag. Zij vinden het lastig wanneer hiervan wordt afgeweken. Ook onverwachte gebeurtenissen zijn moeilijk. Kinderen kunnen door onverwachte gebeurtenissen heel boos of juist heel verdrietig worden, omdat ze niet goed weten hoe ze hier mee om moeten gaan.
Ook hebben kinderen vaak voorkeur voor bepaald speelgoed of een bepaalde hobby waar ze zich heel lang mee kunnen vermaken.

Slaapproblemen
Slaapproblemen komen vaak voor bij kinderen met dit syndroom. Sommige kinderen hebben moeite met het inslapen. Een groot deel van de kinderen wordt ’s nachts regelmatig wakker en komt dan maar moeilijk weer in slaap. Ook zijn kinderen vaak vroeg in de ochtend wakker. Bij een groot deel van de kinderen worden deze slaapproblemen veroorzaakt door epilepsie gedurende de nacht.

Klein hoofd
Het hoofdje van kinderen met het Dravet syndroom groeit ook niet zo hard als bij leeftijdsgenoten, hierdoor hebben zij een kleiner hoofdje. Een te klein hoofdje wordt een microcefalie genoemd.

Problemen met zien
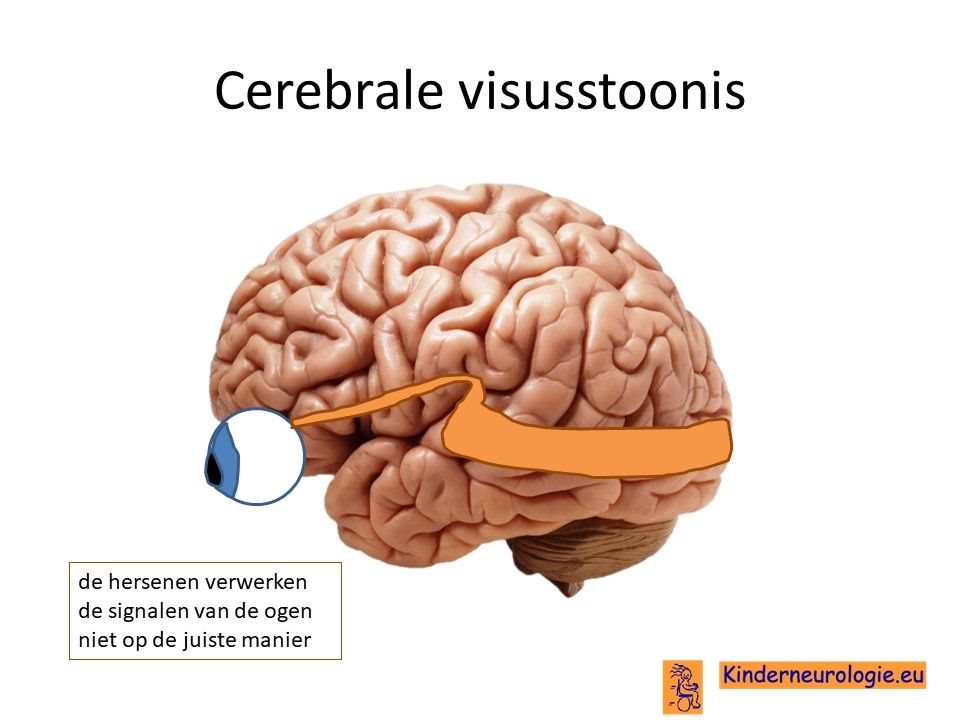
Een deel van de kinderen met het Dravet syndroom is slechtziend, zij zien wazig. Dit komt meestal niet door een probleem van de ogen zelf, maar door het niet goed functioneren van de hersenen. De hersenen verwerken de prikkel die de ogen doorgeven niet of niet goed, waardoor kinderen slecht kunnen zien. Kinderen zijn daardoor slechtziend of soms zelfs blind, terwijl er met hun ogen niets aan de hand is. Dit wordt daarom een cerebrale visusstoornis genoemd, het probleem zit in de hersenen (cerebrum), het wordt ook wel afgekort als CVI ( naar de Engelse termen cerebral visual impairment, impairment is beperking).
Gevoelige huid
Kinderen met het Dravet syndroom hebben vaak een gevoelige huid. De huid wordt snel rood en geirriteerd. Vaak kunnen kinderen met dit syndroom niet goed in de zon verblijven.
Vatbaar voor infecties
Kinderen met het Dravet syndroom zijn vatbaarder voor het krijgen van infecties. Vooral infecties van de oren en luchtwegen komen regelmatig voor.
Hoe wordt de diagnose syndroom van Dravet gesteld?
Verhaal en onderzoek
De diagnose Dravet syndroom kan worden gesteld aan de hand van het verhaal van een jong kind die eerst last krijgt van meerdere koortsstuipen en daarna veel last heeft van epilepsieaanvallen in combinatie met stilstaan of terugval in de ontwikkeling.
EEG
Op een hersenfilmpje (EEG) zijn in het begin van de ziekte vaak nog geen epileptiforme afwijkingen te zien. Deze ontstaan pas later.Op het EEG vanaf de leeftijd van twee jaar is vaak te zien dat het zogenaamde achtergrondritme van de hersenen trager is dan gebruikelijk. Ook zijn er epileptiforme afwijkingen te zien in de vorm van polypiekgolfcomplexen. De epileptiforme afwijkingen kunnen bij een deel van de kinderen uitgelokt worden door lichtflitsprikkeling. Tijdens slaap nemen de epileptiforme afwijkingen toe.

Genetisch onderzoek
Door middel van bloedonderzoek kan bij een groot aantal kinderen de fout in het genetisch materiaal worden aangetoond. Het lukt niet om bij alle kinderen een fout in het genetisch materiaal aan te tonen.

MRI hersenen
Vaak zal ook een MRI-scan van de hersenen worden gemaakt, maar hierop zijn bij kinderen met het syndroom van Dravet meestal geen afwijkingen te zien. Met de ontwikkeling van betere MRI-scans worden steeds vaker kleine aanlegstoornissen van de hersenen gezien, die corticale dysplasie worden genoemd.
Wanneer de MRI scan na een aantal jaren nog eens herhaald wordt, dan valt dan vaak op dat zowel de grote als de kleine hersenen kleiner van volume zijn geworden. Ook kan er sprake zijn van atrofie en sclerose van de hippocampus.
Stofwisselingsonderzoek
Door middel van bloed en urine onderzoek zal bij kinderen met een ernstige vorm van epilepsie gekeken worden of er sprake is van een stofwisselingsziekte. Bij kinderen met het Dravet syndroom worden bij dit onderzoek geen bijzonderheden gevonden.
Wat is de behandeling van het syndroom van Dravet?
Geen genezing
Er bestaat geen behandeling die het Dravet syndroom kan genezen. De behandeling is er op gericht om de epilepsieaanvallen zo veel als kan te onderdrukken. Daarnaast wordt de ontwikkeling van kinderen zo veel mogelijk gestimuleerd en wordt voor bijkomende problemen een behandeling gegeven.
Richtlijn
Er is een richtlijn opgesteld welke medicijnen het beste kunnen worden ingezet voor de behandeling van het Dravet syndroom. Het is voor de ontwikkeling van het kind belangrijk om de epilepsieaanvallen zo veel mogelijk te onderdrukken door middel van behandeling met medicijnen of andere behandelingen. Daarvoor is een speciaal stappenplan gemaakt.

Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd de epilepsie-aanvallen te onderdrukken. Alle medicijnen die gebruikt worden in de behandeling van epilepsie kunnen gebruikt worden naar natriumkanaalblokkers (carbamazepine, oxcarbazepine, lamotrigine, fenytoine) kunnen meestal beter niet gegeven worden wanneer het Dravet syndroom veroorzaakt wordt door een fout in het SCN1A-gen. Vaak zijn de aanvallen moeilijk te behandelen en zijn veel medicijnen nodig. Medicijnen die de grootste kans op effect hebben zijn valproinezuur (Depakine®, clobazam (Frisium®), topimaraat (Topamax®), ethoxisumine (Ethymal®, levetiracetam (Keppra®) of zonisamide (Zonegran®). Wanneer het niet lukt om met een of meerdere van deze medicijnen de epilepsie onder controle te krijgen, kan ook de combinatie van een specifiek medicijn stiripentol (Diacomit®) in combinatie met valproaat en/of clobazam, goed effect hebben bij een deel van de kinderen met het Dravet syndroom. Dit medicijn mag alleen worden voorgeschreven wanneer zowel valproinezuur als clobazam onvoldoende effect hebben. Medicijnen die ook gebruikt worden zijn al wat oudere medicijnen zoals fenobarbital en bromide (Dibro-be®). Uit recente onderzoeken blijken het medicijn fenfluramine (Fintepla®) goed effect te hebben in het onderdrukken van aanvallen bij kinderen met het Dravet syndroom. Dit middel wordt sinds 2023 vergoed voor kinderen met het Dravet syndroom. Nadeel is wel dat het folluw-up met ECHO hart vraagt. Ook cannabidiol kan goed effect hebben bij kinderen met het Dravet syndroom. Dit moet in Nederland in combinatie met clobazam worden voorgeschreven.
Medicijnen zoals carbamazepine (Tegretol®), oxcarbazepine (Trileptal®), eslicarbazepine, lamotrigine (Lamictal®), lacosamide, gabapentine, pregabaline, tiagabine, vigabatrine (Sabril ®) en fenytoine (Difantoine®) kunnen beter niet gebruikt worden bij kinderen met het Dravet syndroom.

Aanvalsmedicatie
Naast medicijnen om nieuwe aanvallen te voorkomen, zullen kinderen ook een noodprotocol krijgen welke medicijnen moeten worden toegediend wanneer kinderen een aanval krijgen die langer dan 3 minuten aanhoudt. Vaak wordt geadviseerd kinderen dan midazolam neusspray toe te dienen. In een persoonlijk epilepsieprotocol staat wanneer en hoe vaak dit medicijn gegeven mag worden en wanneer de ambulance dienst gebeld moet worden.

Cannabidiol
Een deel van de kinderen met het Dravet syndroom reageert goed op een behandeling met cannabidiol (CBD). Het medicijn Epidyolex® wat CBD bevat met < 0,10 % THC is in Nederland beschikbaar voor kinderen met het Dravet syndroom wanneer andere behandelingen geen effect hebben gehad. Epidyolex® moet in Nederland samen met clobazam worden voorgeschreven. Het is belangrijk dat tijdens de behandeling de levernezymen en het bilirubine gecontroleerd moeten worden.
Ketogeen dieet
Wanneer het medicijnen niet lukt om de epilepsie-aanvallen onder controle te krijgen kan een ketogeen dieet geprobeerd worden.Tegenwoordig bestaat er ook mildere vormen van het ketogeen dieet die beter vol te houden zijn dan het klassieke ketogene dieet, zoals het low glycaemic index dieet, het modfied Atkins dieet en het MCT-dieet.

Infuusbehandeling
Andere behandelingen zijn gammaglobulinen via een infuus, hoge doseringen prednison via een infuus.

Nervus vagusstimulator
Een deel van de kinderen heeft baat bij een nervus vagusstimulator. Dit is een apparaatje wat onder de huid wordt geplaatst en stroompjes afgeeft aan een bepaalde zenuw in de hals. Deze zenuw wordt de nervus vagus genoemd en is een zenuw die belangrijk is om het lichaam tot rust te brengen.

Koorts
Koorts een is een belangrijke uitlokkende factor voor het ontstaan van aanvallen bij het syndroom van Dravet. Voorzover mogelijk moet geprobeerd worden om infectieziekten met koorts te voorkomen, maar dat zal op de kinderleeftijd erg lastig zijn. Wanneer paracetamol gegeven wordt bij koorts, dan is het belangrijk om dit consequent om de 4-6 uur te geven totdat het lichaam zelf geen koorts meer maakt.
wanneer kinderen als gevolg van de warmte in de zomer meer last hebben van aanvallen, dan valt het te overwegen kinderen een koelvestje te geven, om de lichaamstemperatuur omlaag te brengen om hiermee nieuwe aanvallen te voorkomen.

Zonnebril
Het dragen van een zonnebril kan helpen om aanvallen als gevolg van flikkerend zonlicht te voorkomen.

Epilepsiehelm
Kinderen die vaak vallen kunnen baat hebben bij een epilepsiehelm om zo hun hoofd te beschermen. Sommige kinderen dragen ook een helm (ribcap) die door schaatsers gebruikt wordt. Kniebeschermers die gebruikt worden door skaters kunnen helpen om verwondingen aan de knieen als gevolg van vallen te voorkomen.

Bewaking in de nacht
Een deel van de ouders vindt het prettig om hun kind in de nacht in de gaten te houden en om gealarmeerd te worden wanneer epileptische aanvallen ontstaan. Hiervoor bestaan verschillende methodes zoals een camera, een babyfoon, een saturatiemeter die het zuurstof gehalte meet, een monitor die de hartslag meet of een epilepsiedetectiemethode (zoals de nightwatch (r). Geen van deze methodes is onfeilbaar en vaak geven ze vele malen vaker alarm af dan dat er daadwerkelijk sprake is van epilepsie. Dit heeft consequenties voor de nachtrust van ouders. Ouders zullen samen met hun behandelaars de voors en tegens van een dergelijk bewakingssysteem op een rijtje moeten zetten en een keuze maken of een dergelijk systeem bij hen past of niet.
Fysiotherapie
Een kinderfysiotherapeut kan kinderen helpen hoe zij zich zo goed mogelijk kunnen bewegen ondanks de problemen die zij met bewegen hebben. Ook probeert de fysiotherapeut er voor te zorgen dat kinderen geen vergroeiing van hun gewrichten krijgen omdat ze zelf onvoldoende bewegen.
Logopedie
De logopedist kan adviezen geven hoe het slikken, eten en drinken zo goed mogelijk kan verlopen. Ook kan een logopediste kinderen helpen om te leren communiceren bijvoorbeeld door middel van gebaren of pictogrammen.
Ergotherapie
Een ergotherapeut kan adviezen geven hoe het functioneren van een kind met een ontwikkelingsachterstand zo optimaal mogelijk kan verlopen. De ergotherapeut weet wat voor hulpmiddelen er allemaal mogelijk zijn om de verzorging en dagelijkse bezigheden van een kind zo soepel mogelijk te laten verlopen.

Revalidatiearts
De revalidatiearts coördineert de verschillende behandelingen en vervolgt de ontwikkeling van kinderen met het EFMR syndroom. De revalidatiearts geeft ook adviezen voor aangepaste schoenen of het gebruik van bijvoorbeeld spalken of een rolstoel.
Orthopedagoog
Een orthopedagoog kan ouders tips en adviezen geven hoe om gaan met problemen met bijvoorbeeld boos worden door overprikkeling of bij slaapproblemen.
Kinder- en jeugdpsychiater
Een kinder- en jeugdpsychiater kan advies geven hoe om te gaan met gedragsproblemen zoals autisme. Soms is het nodig om gedragsregulerende medicatie zoals methylfenidaat voor ADHD of risperidon voor prikkelovergevoeligheid te geven.
School
De meeste kinderen met het Dravet syndroom volgen vaak speciaal onderwijs. In het speciaal onderwijs zijn de klassen kleiner en kan het lesprogramma meer afgestemd worden op de mogelijkheden van het kind. Vaak volgen kinderen MLK (moeilijk lerend) of ZMLK (zeer moeilijk lerend) onderwijs.
Voor een deel van de kinderen is het niet haalbaar om onderwijs te volgen. Zij gaan naar een dagcentrum waar kinderen een dagprogramma volgen. Het LWOE kan leerkrachten adviezen geven hoe kinderen met epilepsie op school het beste begeleid kunnen worden.
VISIO/Bartimeus
VISIO en Bartimeus zijn instellingen die kinderen en volwassenen die slechtziend of blind zijn begeleiden Zij kunnen vaak tips hebben hoe kinderen die slecht kunnen zien het best kunnen spelen of benaderd kunnen worden.

Behandeling slaapproblemen
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen. Soms wordt het medicijn promethazine gebruikt om kinderen beter te kunnen laten slapen.
Wanneer inslapen erg moeilijk is kan het medicijn melatonine helpen om het inslapen beter te laten verlopen. Ook kan dit zorgen voor een algeheel beter slaappatroon gedurende de hele nacht. Wanneer doorslapen een probleem is, kan gekozen worden voor melatonine retard vorm.

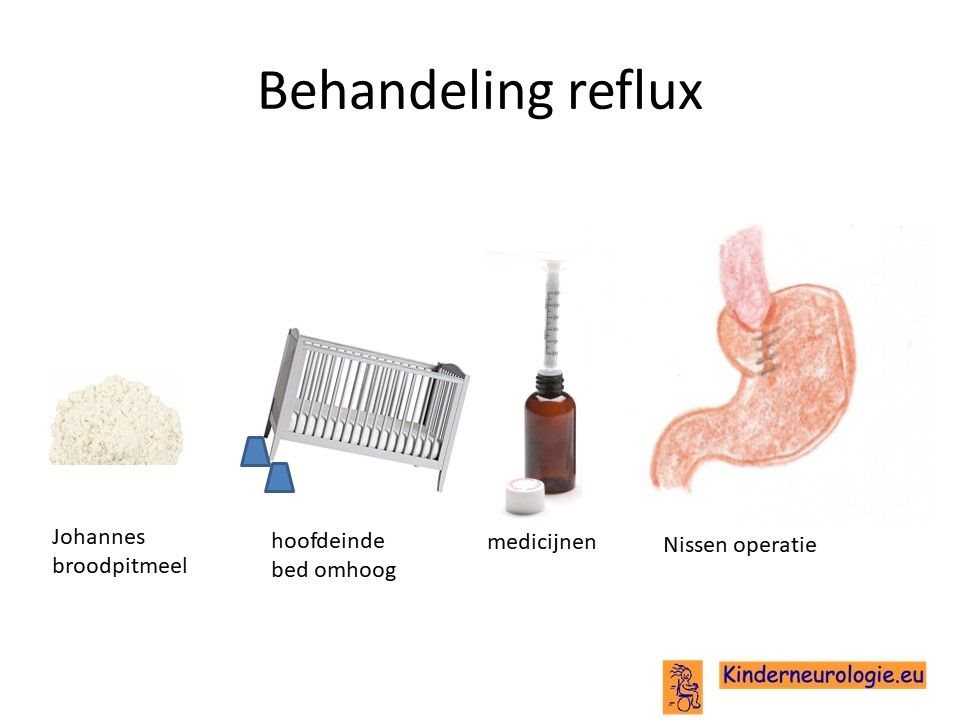
Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine en omeprazol, soms esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen.
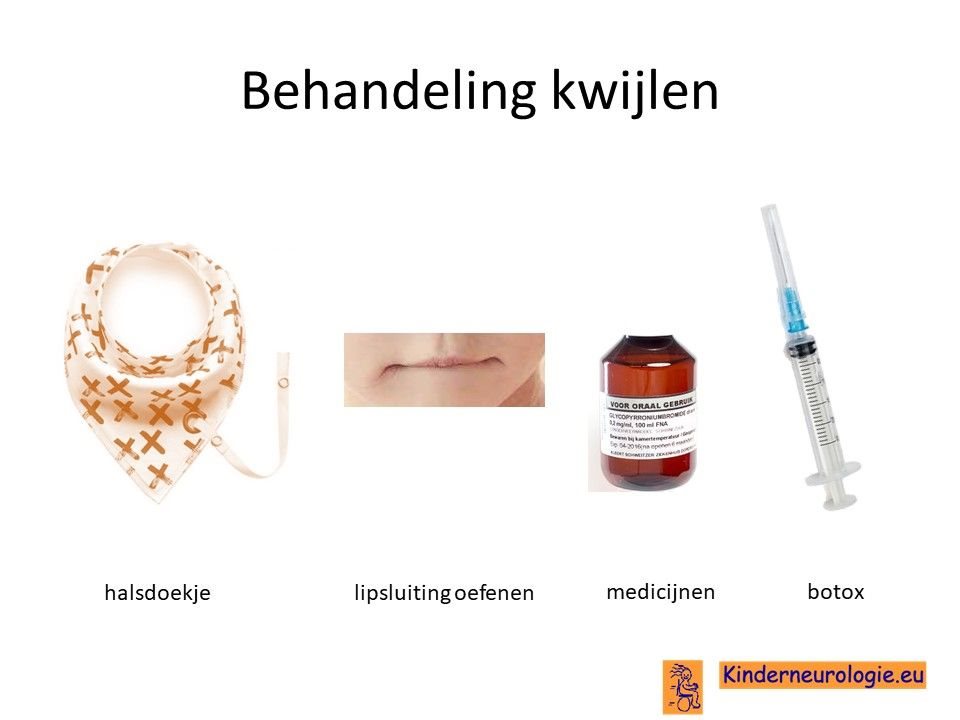
Kwijlen
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Ook kan een behandeling van de speekselklieren door middel van botúlinetoxine of door middel van een operatie er voor zorgen dat kinderen minder kwijlen.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt.

Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen).
Botontkalking
Om botontkalking te voorkomen wordt geadviseerd om kinderen met dit syndroom dagelijks 400IE vitamine D te geven en 500 mg calcium.

Onderzoek
Er wordt onderzoek gedaan naar nieuwe behandelvormen voor kinderen met Dravet syndroom waarbij er veel aanvallen blijven ondanks behandeling van de epilepsie. Er wordt in Nederland onderzoek gedaan of het medicijn fenfluramine ingezet kan worden bij de behandeling van kinderen met het Dravet syndroom. Dit onderzoek verloopt via de epilepsiecentra Kempenhaeghe en SEIN.
Anno 2021 loopt er in Nederland een onderzoek via SEIN met het middel soticlestat bij kinderen tussen de leeftijd van 2 en 21 jaar die elke maand minstens vier aanvallen hebben en maximaal 4 verschillende medicijnen gebruiken.
Ook wordt er onderzoek gedaan bij muizen om te kijken of het het met een vorm van gentherapie (targeted augmentation of nuclear gene output) met een antisense oligonucleotide lukt om het aflezen van het gen te beinvloeden. Er wordt onderzoek gedaan of remmen van het SCN8A-gen kan helpen minder klachten te hebben als gevolg van een fout in het SCN1A-gen. Ook wordt er op muizen onderzoek gedaan of CRISPRa-therapie kan helpen
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaats kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is. Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het Dravet syndroom.
Wat is de prognose van het syndroom van Dravet?
Moeilijk behandelbare epilepsie
Het syndroom van Dravet is een ernstig syndroom. De epilepsie-aanvallen zijn vaak moeilijk behandelbaar en hebben een grote invloed op het leven van een kind met Dravet. De hoeveelheid en de ernst van de epilepsieaanvallen neemt vaak af tijdens de puberteit, maar nog steeds blijven aanvallen aanwezig. Ook volwassen die het Dravet syndroom hebben gehad, hebben nog last van epilepsieaanvallen. Vaak uitgelokt door koorts, lichamelijke inspanning of lichtflitsen.
Ontwikkelingsachterstand
Eigenlijk alle kinderen met het Dravet syndroom hebben een ontwikkelingsachterstand, meestal in ernstige mate. Praten is voor kinderen met het Dravet syndroom vaak erg moeilijk. Vaak zijn er ook problemen met lopen als gevolg van spasticiteit en problemen met het coördineren van bewegingen. Veel kinderen hebben ook ernstige gedragsproblemen. De ontwikkelingsachteruitgang stopt vaak rond de leeftijd van 6 jaar. Daarna kunnen kinderen heel langzaam toch enige voortgang in hun ontwikkeling laat zien, maar dit geldt helaas niet voor alle kinderen.
Op jong volwassen leeftijd blijven de problemen met praten en bewegen aanwezig. Jong volwassen zullen de hulp van anderen nodig hebben om in het dagelijks leven te kunnen functioneren. De meeste jongeren zullen in een woongroep gaan wonen en zullen niet in staat zijn om zelfstandig te wonen.
Parkinsonisme
Op volwassen leeftijd kan een parkinsonisme ontstaan. Volwassenen gaan dan bewegen op een manier die sterk doet denken aan het bewegen van mensen met de ziekte van Parkinson: voorover gebogen, kleine schuifelende pasjes met trillen van de armen.

Levensverwachting
De levensverwachting van kinderen en volwassenen met het Dravet syndroom kan worden verkort als gevolg van een moeilijk behandelbare vorm van epilepsie of als gevolg van terugkerende longontstekingen. Overlijden is vaak het gevolg van een niet te behandelen status epilepticus of als gevolg van SUDEP, onverklaard overlijden tijdens de slaap.
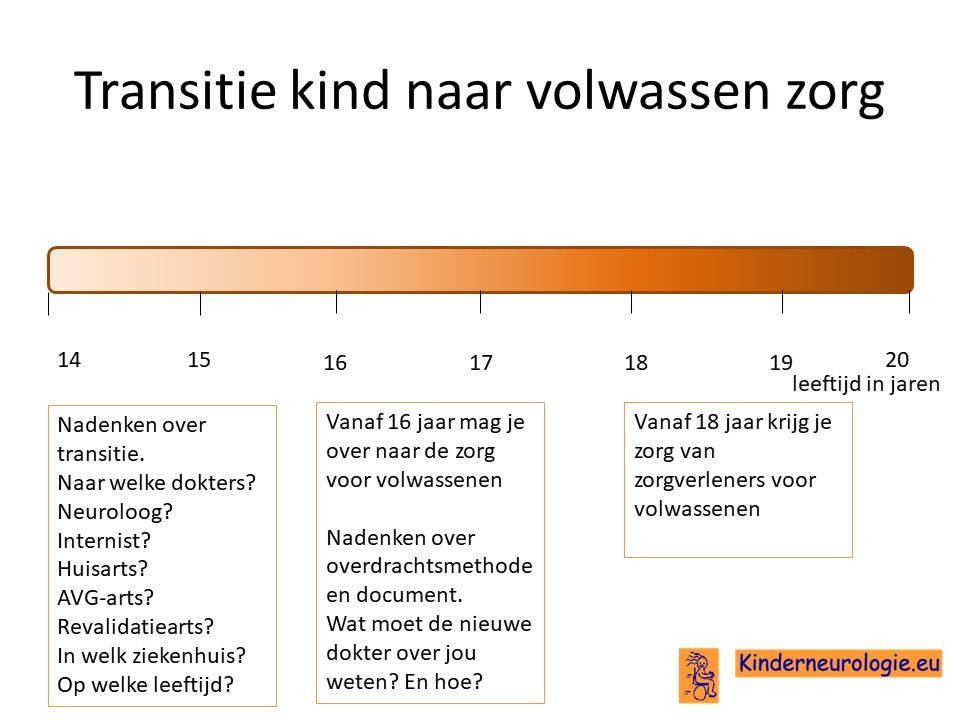
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belanrgijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
Kinderen krijgen
Wanneer een volwassene met het Dravet syndroom later zelf kinderen krijgt, dan hebben deze kinderen zelf maximaal 50% kans om ook epilepsie te krijgen. Of dit in dezelfde mate, in minder mate of in ernstigere mate is, valt van te voren niet te voorspellen. De meeste volwassenen hebben echter een dusdanige verstandelijke beperking dat zij zelf geen kinderen zullen krijgen. Indien de volwassene geen kinderen wil of kan krijgen, moet wellicht nagedacht moeten worden over anticonceptie, waarover u in deze folder meer informatie vindt.
Hebben broertjes en zusjes een vergrote kans om zelf ook het Dravet syndroom te krijgen?
Meestal zal het foutje in het erfelijk materiaal wat verantwoordelijk is voor het ontstaan van Dravet syndroom het kind zelf ontstaan zijn en niet overgeërfd zijn van een van de ouders. De kans is dan ook heel klein dat broertjes en zusjes ook het foutje in het erfelijk materiaal zullen krijgen. Dit zou alleen kunnen wanner de moeder dit foutje in de eicellen of de vader dit foutje in de zaadcellen heeft zitten, zonder dat bij hen dit foutje in de andere lichaamscellen zitten. De kans hierop is heel klein (ongeveer 1%).
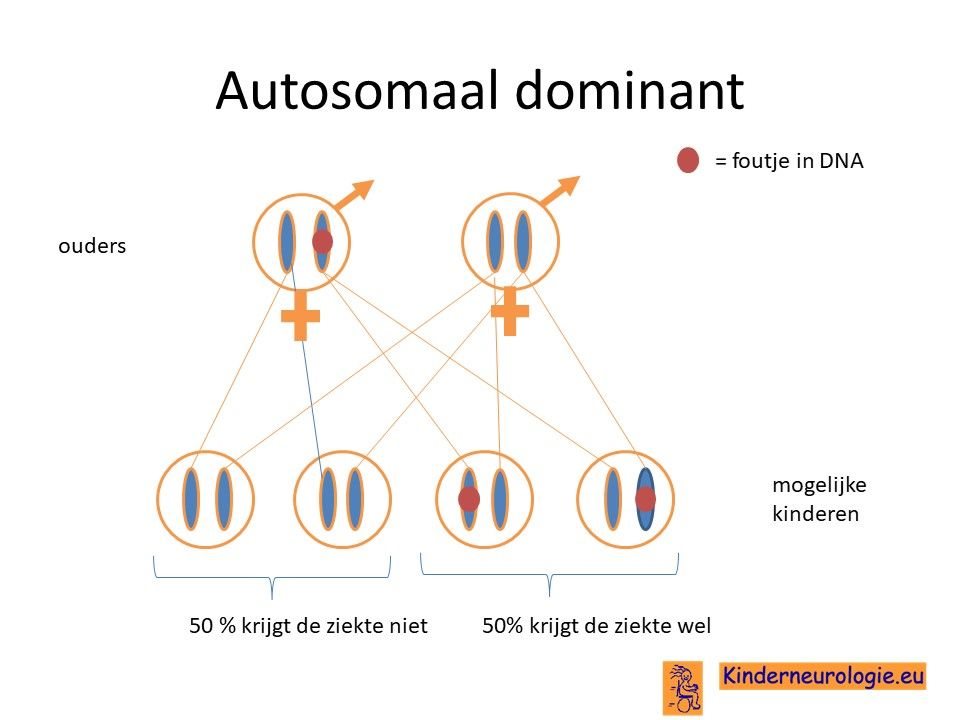
Wanneer een van de ouders zelf een foutje in het erfelijk materiaal heeft, dan is de kans 50% dat een kind ook dit foutje krijgt. Of een kind in dezelfde mate, in minder mate of in ernstigere mate is last zal krijgen van epilepsie, valt van te voren niet te voorspellen.
Een klinisch geneticus kan hier meer informatie over geven.
Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van het Dravet syndroom, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest of een vruchtwaterpunctie om te kijken of dit kindje ook het Dravet syndroom heeft. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica.Meer informatie over prenatale diagnostiek kunt u vinden op deze website.

Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag via contact.
Links en verwijzingen
www.dravetsyndroom.eu
(Site over Dravet syndroom)
Richtlijnendatabase Dravet syndroom
(actuele richtlijn voor optimale behandeling van kinderen met Dravet syndroom)
www.epilepsievereniging.nl
(Site van de epilepsievereniging Nederland)
www.epilepsie.nl
(Site van het nationaal epilepsiefonds)
Referenties
- Dravet Syndrome: Diagnosis and Long-Term Course. Connolly MB. Can J Neurol Sci. 2016;43 Suppl 3:S3-8.
- Treatment of Dravet Syndrome. Wirrell EC. Can J Neurol Sci. 2016;43 Suppl 3:S13-8.
- Pharmacotherapy for Dravet Syndrome. Wallace A, Wirrell E, Kenney-Jung DL. Paediatr Drugs. 2016;18:197-208.
- Incidence and phenotypes of childhood-onset genetic epilepsies: a prospective population-based national cohort. Symonds JD, Zuberi SM, Stewart K, McLellan A, O'Regan M, MacLeod S, Jollands A, Joss S, Kirkpatrick M, Brunklaus A, Pilz DT, Shetty J, Dorris L, Abu-Arafeh I, Andrew J, Brink P, Callaghan M, Cruden J, Diver LA, Findlay C, Gardiner S, Grattan R, Lang B, MacDonnell J, McKnight J, Morrison CA, Nairn L, Slean MM, Stephen E, Webb A, Vincent A, Wilson M. Brain. 2019;142:2303-2318
- Adjunctive Cannabidiol in Patients with Dravet Syndrome: A Systematic Review and Meta-Analysis of Efficacy and Safety. Lattanzi S, Brigo F, Trinka E, Zaccara G, Striano P, Del Giovane C, Silvestrini M. CNS Drugs. 2020;34:229-241
- Changing Landscape of Dravet Syndrome Management: An Overview. Samanta D. Neuropediatrics. 2020;51:135-145
- Fenfluramine hydrochloride for the treatment of seizures in Dravet syndrome: a randomised, double-blind, placebo-controlled trial. Lagae L, Sullivan J, Knupp K, Laux L, Polster T, Nikanorova M, Devinsky O, Cross JH, Guerrini R, Talwar D, Miller I, Farfel G, Galer BS, Gammaitoni A, Mistry A, Morrison G, Lock M, Agarwal A, Lai WW, Ceulemans B; FAiRE DS Study Group. Lancet. 2020;394:2243-2254
- Dravet syndrome. Lagae L. Curr Opin Neurol. 2021;34:213-218
- A Review of Targeted Therapies for Monogenic Epilepsy Syndromes. Zimmern V, Minassian B, Korff C. Front Neurol. 2022;13:829116
Laatst bijgewerkt: 17 mei 2025 voorheen: 6 februari 2025, 5 maart 2023, 16 november 2021, 4 april 2020, 22 oktober 2019, 30 april 2019, 3 oktober 2018 en 6 maart 2016
Auteur: JH Schieving
