 kinderneurologie
kinderneurologie
Wat is PKAN?
PKAN is een erfelijke aangeboren aandoening waarbij kinderen in toenemende mate problemen krijgen met bewegen en veranderen van gedrag doordat er te veel aan ijzer wordt opgeslagen in bepaalde cellen van de hersenen.
Hoe wordt PKAN ook wel genoemd?
PKAN is de afkorting voor Pantothenate Kinase Associated Neurodegeneration. Pantohenate Kinase is de naam van een eiwit wat niet meer goed werkt bij deze aandoening. Neurodegeneratie is de naam voor het verloren gaan van hersencellen. Omdat de hersencellen verloren gaan als gevolg van een tekort aan het eiwit pantothenate kinase wordt het woord associated genoemd, dit betekent als gevolg van.
Typisch en atypisch
Er wordt onderscheid gemaakt tussen de typische vormen van PKAN waarbij de eerste klachten voor de leeftijd van zes tot tien jaar ontstaan en de atypische vormen van PKAN waarbij de eerste klachten pas na de leeftijd van tien jaar ontstaan of pas op volwassen leeftijd.
De typische vorm van PKAN wordt nog weer onderverdeeld in subtype A en subtype B. Bij subtype A ontstaan in snel tempo nieuw klachten, bij subtype B verloopt de ziekte in een langzamer tempo.

Hallervorden-Spatz
Vroeger werd de naam Hallervorden Spatz syndroom gebruikt voor deze aandoening. Hallervorden en Spatz waren twee artsen die dit syndroom beschreven hebben. Deze term werd afgekort tot HSS. De term wordt nu niet meer gebruikt, vanwege de rol van Hallervorden en Spatz in de tweede Wereldoorlog.
NBIA
NBIA is de afkorting voor Neurodegeneration with Brain Iron Accumulation. Dit is een groep aandoeningen waarbij kinderen of volwassenen in toenemende mate neurologische problemen krijgen als gevolg van het neerslaan van ijzer in de hersenen. PKAN is een vorm van NBIA, maar er zijn nog andere aandoeningen waarbij ook ijzer neerslaat in de hersencellen zoals PLAN, BPAN, MPAN, CoPAN, FAHN, INAD, Kufor-Rakeb ziekte, neuroferrinopathie of aceruloplasminemie. Deze vallen allemaal onder de term NBIA.
PKAN wordt ook wel NBIA type 1 genoemd of kort weg NBIA1. Het is de meest voorkomende vorm van NBIA in Europa.

HARP-syndroom
Tegenwoordig valt wat vroeger het HARP syndroom (hypoprebetalipoproteinemia, acanthocytosis, retinitis pigmentosa, and pallidal degeneration) werd genoemd, nu ook onder PKAN.
Hoe vaak komt PKAN voor bij kinderen?
PKAN is een zeldzame aandoening. Het is niet goed bekend hoe vaak het bij kinderen voorkomt. Geschat wordt dat het ongeveer bij één op de 1.000.000 mensen voorkomt. Deze aandoening komt vaker voor bij kinderen die afkomstig zijn uit de Dominicaanse republiek.
Drie op de vier kinderen met PKAN heeft de typische vorm van PKAN, één op de vier kinderen de atypische vorm.
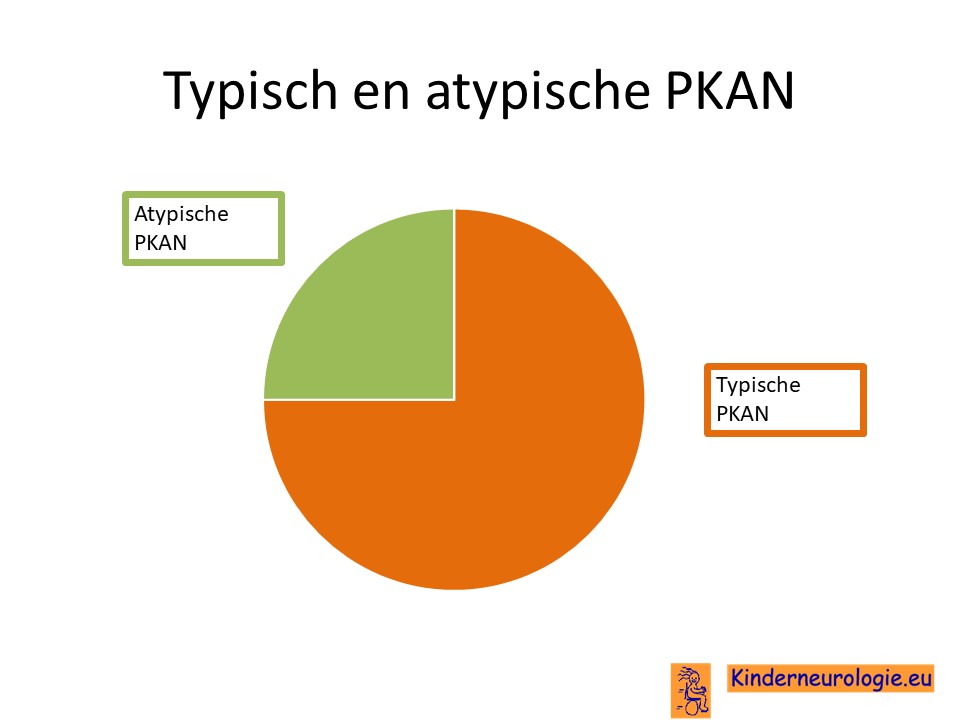
Bij wie komt PKAN voor?
PKAN is al voor de geboorte aanwezig. Vaak duurt het wel enige tijd voordat duidelijk is dat er iets aan de hand is met een kind met PKAN. Meestal ontstaan de eerste klachten voor de leeftijd van zes jaar. Bij de atypische vorm ontstaan de eerste klachten op latere leeftijd bijvoorbeeld tijdens de puberteit of soms zelfs pas op volwassen leeftijd.
Zowel jongens als meisjes kunnen PKAN krijgen.
Wat is de oorzaak van PKAN?
Fout in erfelijk materiaal
PKAN wordt veroorzaakt door een fout in het erfelijk materiaal op chromosoom 20. De plaats van deze fout in het erfelijk materiaal wordt PANK2-gen genoemd.

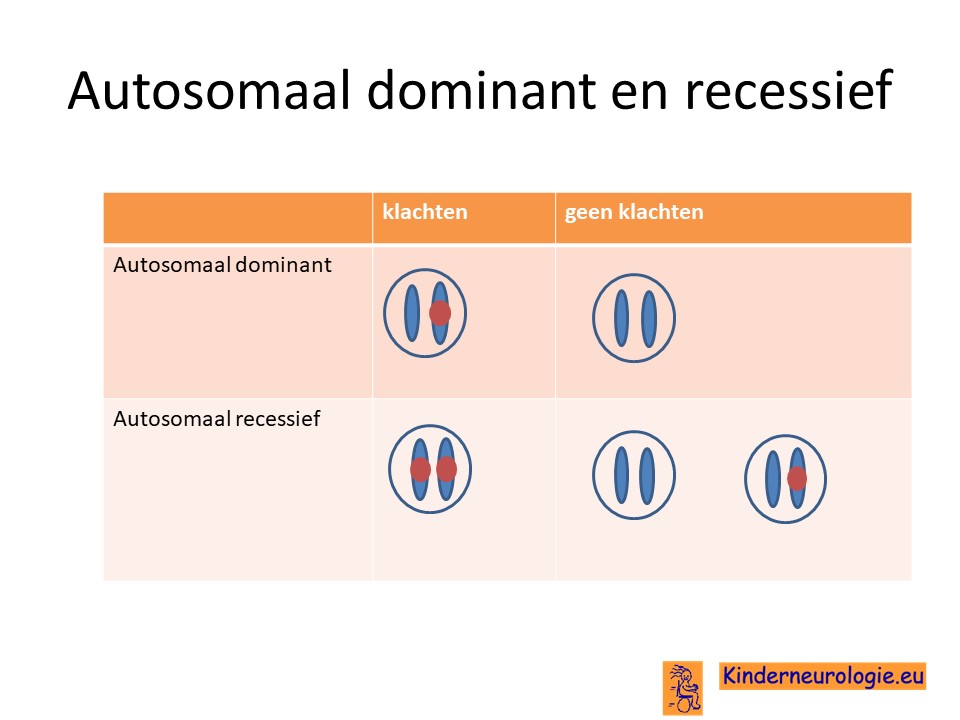
Autosomaal recessief
PKAN is een zogenaamd autosomaal recessieve aandoening. Dit houdt in dat een kind pas klachten krijgen wanneer beide chromosomen 20 op dezelfde plek in het PANK2-gen een fout bevat.
Dit in tegenstelling tot een autosomaal dominante aandoening waarbij een fout op één van de twee chromosomen al voldoende is om klachten te krijgen.
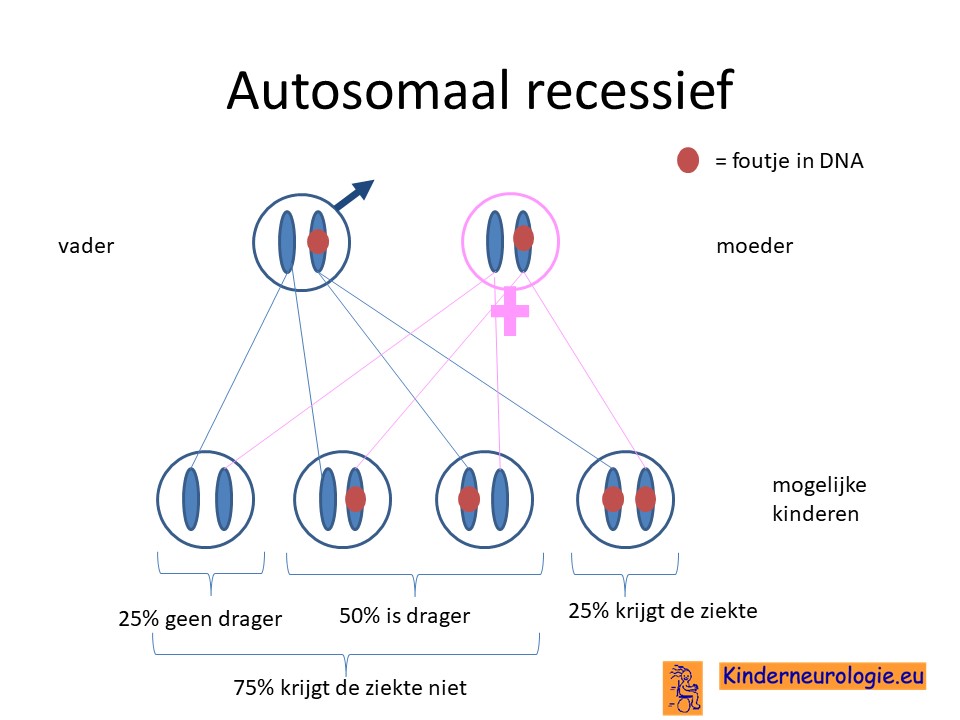
Beide ouders drager
Vaak zijn beide ouders drager van een fout op chromosoom 20. Deze ouder heeft zelf geen klachten, omdat deze ouders nog een chromosoom 20 zonder fout heeft. Wanneer beide ouders een chromosoom 20 met fout aan het kind geven, dan zal dit kind PKAN krijgen. Het kind heeft dan immers geen chromosoom zonder fout.
Zelfde of verschillende fouten
Kinderen met PKAN hebben dus een fout in het PANK2-gen op beide chromosomen 20. Kinderen die op beide chromosomen 20 dezelfde fout hebben, hebben vaak het typische beloop van deze aandoening. Kinderen die twee verschillende fouten hebben, hebben vaker de atypische vorm van deze aandoening.
Afwijkend eiwit
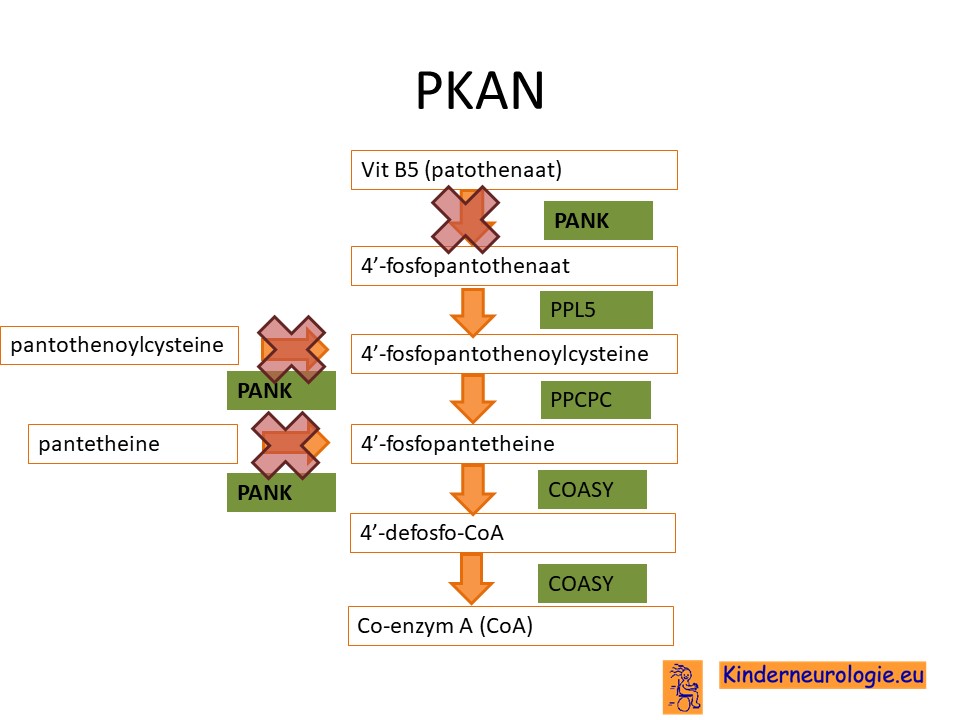
Als gevolg van de fout in het erfelijk materiaal wordt een bepaald eiwit niet goed aangemaakt. Dit eiwit heeft pantothenaat kinase-2 en wordt afgekort met de letters PANK-2. Dit eiwit speelt een belangrijk rol om uit vitamine B5 (ook wel pantothenaat) het stofje co-enzym CoA te maken.
Zonder pantothenaat kinase kan het lichaam niet goed het stofje co-enzym CoA aanmaken. Coenzym CoA speelt een belangrijke rol bij de stofwisseling van suikers en van vetten. Zonder een goede stofwisseling zullen de cellen niet voldoende energie kunnen vrij maken. Zonder energie kunnen cellen niet functioneren, ze kunnen hun functie niet uitoefenen en in het ergste geval ook afsterven.
Verschillende PANK-eiwitten
PANK-2 is een van de PANK-eiwitten die in het lichaam wordt aangemaakt. Naast PANK-2 bestaan er ook PANK-1, PANK-3 en PANK-4 eiwitten. Kinderen met PKAN hebben aleen een afwijking in het PANK-2 eiwit. Het PANK-2 eiwit speelt een belangrijke rol in de hersenen. Het PANK-1 eiwit speelt een belangrijke rol in de lever. PANK-3 eiwit komt in kleine hoeveelheden in de hersenen voor. PANK-4 eiwit komt vooral in spierweefsel voor.
Kinderen met PKAN hebben geen afwijkingen in PANK-1,3 en 4.
Co-enzym A
Co-enzym A speelt een belangrijke rol bij allerlei processen in het lichaam. Co-enzym A wordt in de mitochondrien van de cel omgezet in een andere stof die mt-ACP wordt genoemd. Het tekort aan mt-ACP zorgt er voor dat allerlei processen in de mitochondrieen niet goed verlopen, zoals de aanmaak van vetzuren, de aanmaak van ijzer-sulfaatcomplexen, de aanmaak van energie en de vorming van eiwitten.

Mitochondrieen
Als gevolg van het tekort aan mt-ACP kunnen ook de mitochondrieen minder goed hun werk doen. De mitochondrieen in de cellen zijn van belang voor de aanmaak van energie (ATP) die de lichaamscellen nodig hebben om goed hun werk te kunnen doen. Bij kinderen met PKAN werken de mitochondrien minder goed en hebben de hersencellen minder energie om hun werk te doen. Hersencellen die dopamine aanmaken zijn erg gevoelig voor een tekort aan energie. Zonder voldoende energie, kan er niet voldoende dopamine aangemaakt worden, waardoor problemen met bewegen ontstaan.

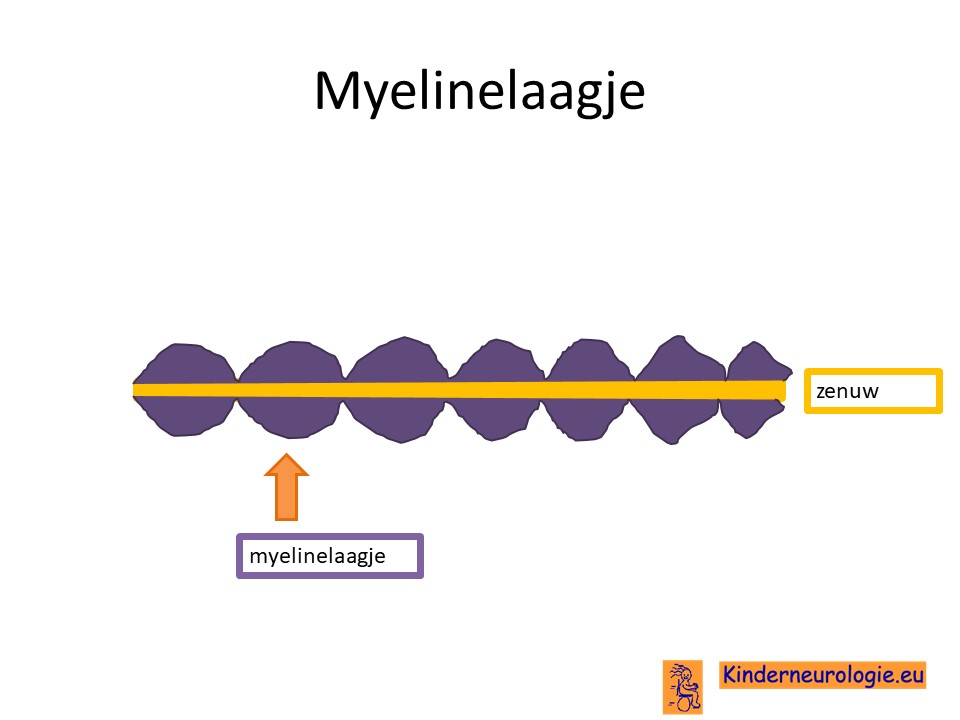
Geleidingslaagje rondom de zenuwcellen
AcetylcoA is ook belangrijk voor de aanmaak van vetten (sfingofosfolipiden en glycerofosfolipiden) die nodig zijn voor de aanmaak van het geleidingslaagje (myelinelaagje) rond de hersecellen. Dit proces verloopt ook afwijkend bij kinderen met PKAN.
Te veel aan pantothenaat
Een andere reden waardoor de hersencellen niet meer goed kunnen functioneren ontstaat doordat pantothenaat niet meer omgezet wordt in acetylCoA. Hierdoor ontstaat er een te veel aan pantothenaat in het lichaam. Dit pantothenaat kan omgezet worden in andere stofjes (pantothenoyl-cysteine en pante-theine) die ook schadelijk zijn voor het lichaam. Met name deze laatste twee stofjes zijn ook schadelijk voor de hersencellen. De hersencellen kunnen ook hierdoor niet meer functioneren en af gaan sterven.
IJzer neerslag
Als gevolg van het tekort aan mtACP wordt er te weinig ijzer gebonden aan sulfaat. Hierdoor is er te veel vrij ijzer in het lichaam. Dit ijzer verzamelt zich in bepaalde hersencellen. Met name in hersencellen van de zogenaamde basale kernen (de globus pallidus) die een belangrijke rol spelen bij bewegen. Waarom het ijzer met name in deze hersencellen wordt opgeslagen is niet goed bekend. Door deze overmaat aan ijzer kunnen deze hersencellen niet goed functioneren en krijgen kinderen klachten waaronder dus problemen met bewegen.

Sferoiden
Mensen met PKAN hebben zogenaamde sferoïden in hun hersenen zitten.
Er is nog een discussie gaande of zogenaamde Lewy bodies ook bij PKAN voorkomen, maar deze lijken meer te wijzen in de richtingen van NBIA2.
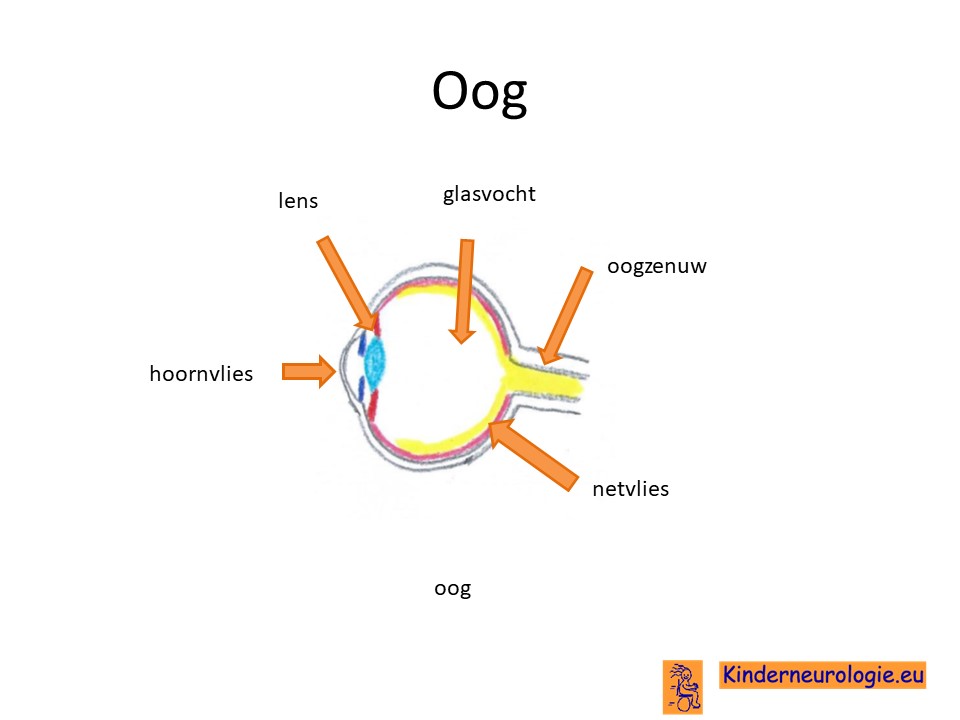
Netvlies
Kinderen met PKAN krijgen ook in toenemende mate afwijkingen aan het netvlies. Dit zorgt voor slechtziendheid.
Wat zijn de symptomen van PKAN?
Normale geboorte en eerste levensjaren
De meeste kinderen met PKAN worden normaal geboren en ontwikkelen zich in de eerste levensjaren ook normaal. Een deel van de kinderen ontwikkelt zich ook in de eerste levensjaren al langzamer dan leeftijdsgenoten.
Eerste klachten
Bij de meeste kinderen met de typische vorm van PKAN ontstaan de eerste klachten in de vorm van problemen met bewegen en met zien tussen de leeftijd van twee en zes jaar. De problemen nemen geleidelijk aan toe in ernst.
Problemen met bewegen
Kinderen met PKAN krijgen in toenemende mate allerlei problemen met bewegen. Deze problemen ontstaan aan de ene kant omdat kinderen last krijgen van spasticiteit. Hierbij worden de spieren stijf waardoor kinderen moeizaam kunnen bewegen. Daarnaast kunnen allerlei extra bewegingen ontstaan die onbedoeld ontstaan zoals dystonie of chorea.
Spasticiteit
Kinderen met PKAN krijgen vaak last van spasticiteit. Hierdoor worden hun spieren steeds stijver, waardoor kinderen moeilijk kunnen bewegen. De benen zijn door de spasticiteit vaak stijf en kunnen moeilijk gebogen worden, ook hebben de bovenbenen de neiging om naar elkaar toe te bewegen, waardoor lopen ook lastig wordt. Kinderen lopen vaak op hun tenen.
De armen worden door de spasticiteit juist gebogen. Kinderen houden hun handen in een vuisten en de ellebogen zijn gebogen.

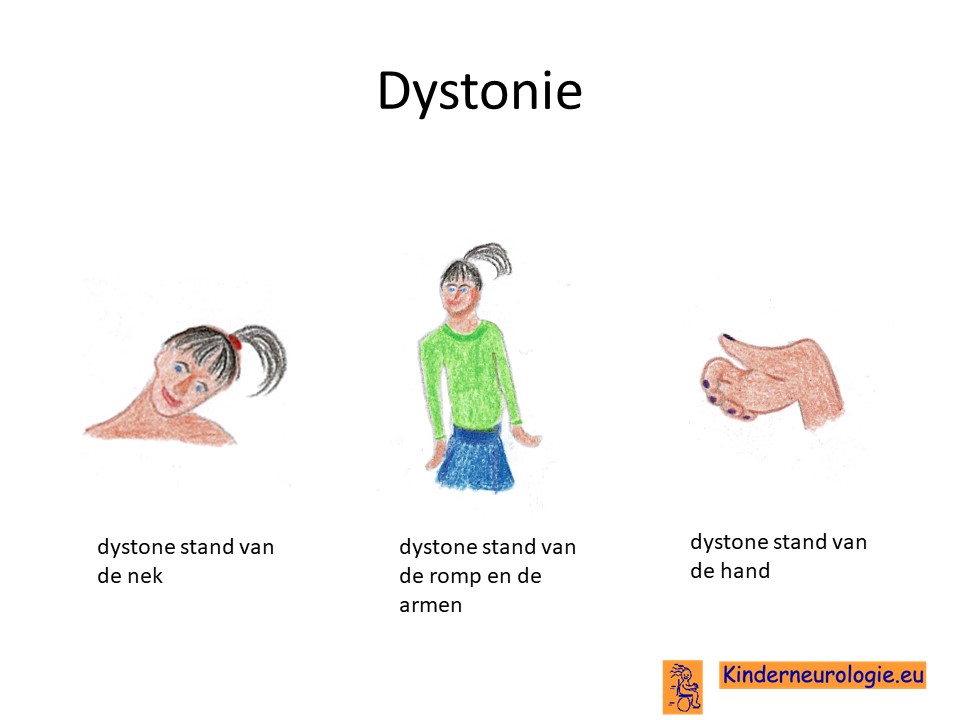
Dystonie
Vaak krijgen ze last van een dystonie van een arm of been of van de mond en de tong. Als gevolg van de dystonie gaat de arm of het been in een vreemde stand staan zonder dat het kind dit wil. Ook de mond of de tong kan in een vreemde stand gaan staan, sommige kinderen steken hun tong voortdurend uit hun mond. Kinderen kunnen hierdoor onbedoeld hun tong kapot bijten. Dystonie kan ook in de nek aanwezig zijn, sommige kinderen houden hun hoofd ver achterover zonder dat zij dit zelf willen. Hierdoor is praten en eten ook erg moeilijk. Deze achterover houding wordt opistothonus genoemd. Ook dystonie aan de romp kan voorkomen, waardoor kinderen scheef gaan zitten of staan. Hierdoor kunnen kinderen gemakkelijk vallen. Soms komt een aanhoudende dystonie aanval voor, dit wordt een status dystonicus genoemd.
Chorea
Een deel van de kinderen krijgt last van chorea. Dit zijn kleine schokkerige bewegingen van de vingers, de handen, de armen, de benen of het gezicht.
Rigiditeit
Kinderen met PKAN zijn vaak stijf in hun armen en benen. Aan de ene kant komt dat door spasticiteit, maar het kan ook komen door rigiditeit. Dit is een ander aansturingsprobleem waardoor de armen en benen ook stijf zijn en moeilijk bewogen kunnen worden. De manier van bewegen die kinderen hierdoor krijgen lijkt op het bewegen van mensen met de ziekte van Parkinson en wordt daarom ook wel parkinsonisme genoemd.

Trillen
Een deel van de kinderen krijgt ook last van trillende armen en handen. Dit trillen is vooral aanwezig wanneer kinderen niets doen met de armen of wanneer ze een bepaalde houding moeten volhouden, zoals bijvoorbeeld het vasthouden van een kopje of van een pen. Dit gaat door dit trillen heel lastig. Dit trillen wordt ook wel tremor genoemd. Omdat het trillen vooral tijdens rust of tijdens het vasthouden van voorwerp voorkomt, wordt het trillen in rust rusttremor genoemd en het trillen tijdens het vasthouden een actietremor of een houdingstremor.

Freezing
Kinderen met de atypische vorm van PKAN hebben vaak last van freezing. Dit houdt in dat ze plotseling niet meer kunnen bewegen. Vaak gebeurt dit wanneer ze zich om willen draaien of wanneer ze een hobbeltje in de weg tegen komen.
Tics
Een klein deel van de kinderen met PKAN heeft last van tics als eerste teken van het hebben van PKAN. Al snel na het ontstaan van tics ontstaan andere bewegingsstoornissen.
Rolstoel
De meeste kinderen met de typische vorm van PKAN hebben een rolstoel nodig vanaf hun tienerjaren. Kinderen met atypische vorm van PKAN vanaf jong volwassen leeftijd.

Problemen met praten
Kinderen met PKAN krijgen in toenemende mate problemen met praten. Het wordt steeds moeilijker om kinderen te verstaan omdat de mond- keel en tongspieren niet meer de juiste bewegingen kunnen maken.
Kinderen met de atypische vorm hebben nog al eens als eerste symptoom van deze ziekte dat ze heel snel gaan praten of dat ze telkens bepaalde woorden of bepaalde zinnen blijven herhalen.
Problemen met eten
Doordat de mond-, keel- en tongspieren niet meer goed kunnen bewegen, ontstaan er ook problemen met kauwen en met slikken. Eerst lukt het eten van wat taaier voedsel (zoals korstjes brood of taaier vlees) niet meer goed en hebben kinderen de voorkeur voor zachter voedsel. Later gaan kinderen zich ook verslikken tijdens het eten, waardoor ze moeten hoesten.
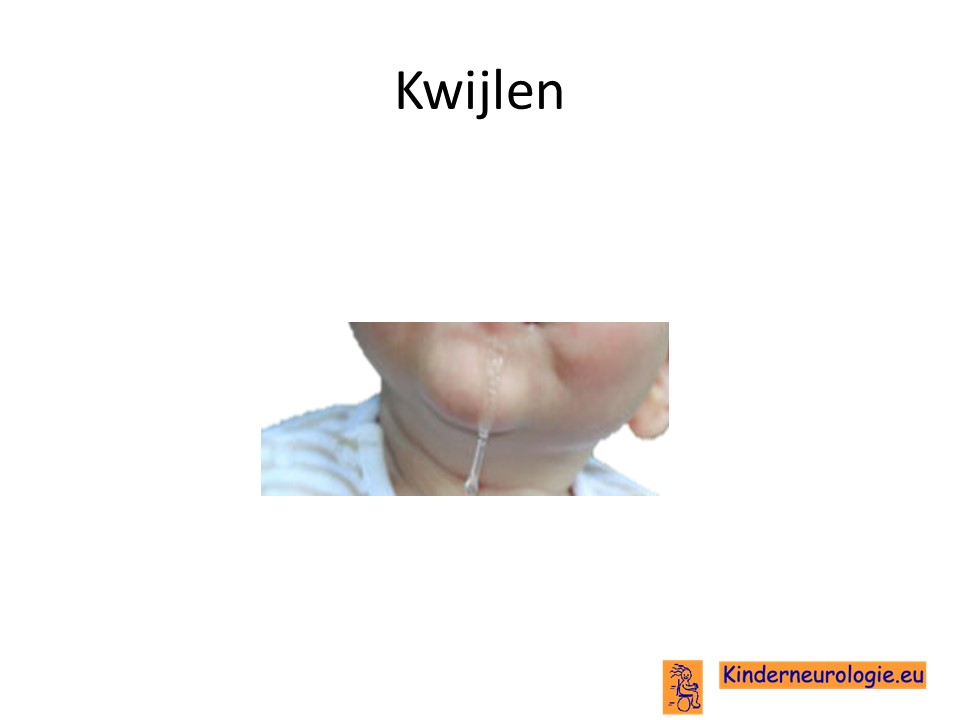
Omdat kinderen hun speeksel niet goed weg kunnen slikken, laten veel kinderen het speeksel uit de mond lopen.

Kwijlen
Ook wordt het lastiger om speeksel weg te slikken waardoor het speeksel uit de mond weg kan lopen en kinderen last krijgen van kwijlen.
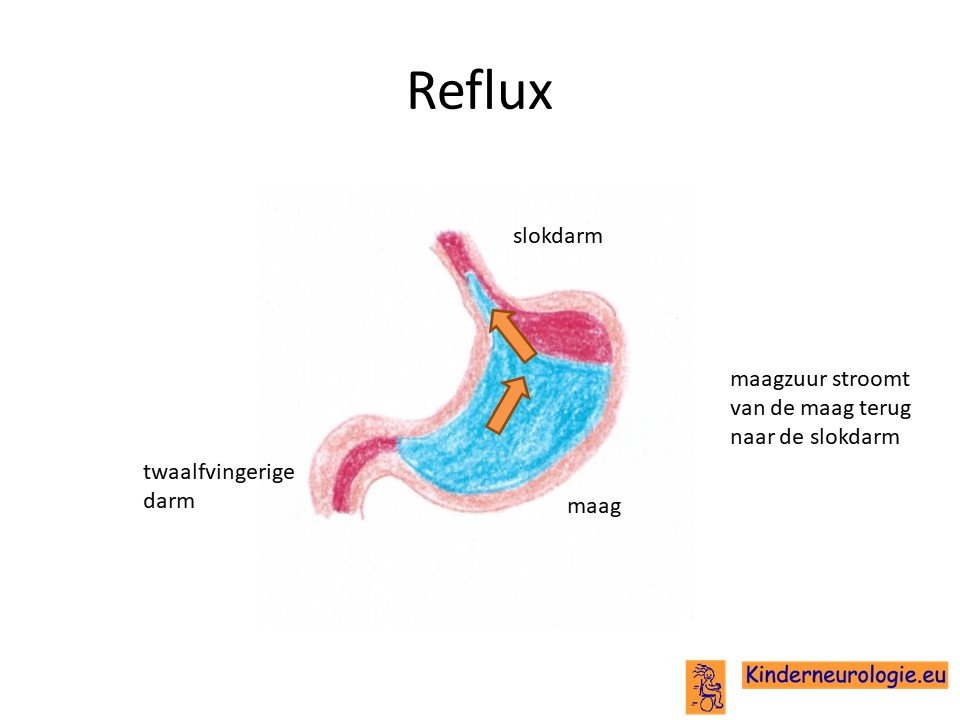
Reflux
Door de veranderde spierspanning in het lichaam kunnen kinderen last krijgen van terugstromend maagzuur vanuit de maag naar de slokdarm of zelfs naar de keel en de mond. Dit zuur is prikkelend en pijnlijk. Hierdoor kunnen kinderen ook slechter gaan eten, zuur uit de mond ruiken of moeten gaan huilen. Reflux kan ook zorgen voor het ontstaan van longontstekingen.
Verstopping van de darmen
Kinderen met PLAN hebben gemakkelijker last van verstopping van de darmen. Zij kunnen dan minder vaak dan drie keer per week poepen. Dit kan zorgen voor klachten van buikpijn en een opgezette buik.
Problemen met zien
Vaak hebben kinderen ook in toenemende mate problemen met zien. Het begint vaak met problemen met zien in het donker, later ontstaan ook problemen met zien overdag. Eerst kunnen kinderen niet meer zo goed vanuit hun ooghoeken zien, geleidelijk aan kan ook het recht uit zien slechter worden. Kinderen gaan steeds waziger zien.
Bewegen van de ogen
Ook kunnen de ogen van kinderen met PKAN minder soepel bewegen, de ogen bewegen schokkerig en vaak traag. Vooral het omhoog en omlaag bewegen van de ogen is erg moeilijk. Soms lukt dit helemaal niet meer. Dan wordt gesproken van een verticale blikparese.
Pupil
Bij een deel van de kinderen reageren de pupillen niet goed op licht. Normaal worden de pupillen kleiner wanneer het licht is en groter wanneer het donker is. Bij kinderen met PKAN lukt dit vaak niet goed, waardoor ze in het licht last kunnen hebben van het licht en in het donker niet goed kunnen zien.
Veranderd gedrag
Kinderen met PKAN veranderen vaak van gedrag. Veel kinderen worden stil en terug getrokken. Ze lachen niet meer zo vaak. Ook kunnen kinderen prikkelbaar worden en snel geïrriteerd zijn. Ze kunnen zomaar boos worden om niets. Sommige kinderen krijgen woedeaanvallen waar ze maar moeilijk in te troosten zijn. Er zijn ook kinderen die onhoudbare lachbuien krijgen zonder dat er een reden is waarom ze lachen. Dit wordt dwanglachen genoemd.
Kinderen met de atypische vorm kunnen ook last krijgen van tics of dwanggedachtes en dwanghandelingen.
Problemen met leren
Kinderen met PKAN krijgen in toenemende mate problemen met leren. In het begin lijkt het of er kinderen sprake is van ADHD, omdat ze problemen hebben met concentreren en stil zitten, maar na enige tijd wordt duidelijk dat de problemen groter zijn. Kinderen kunnen geen nieuwe informatie meer leren en vergeten ook wat ze al geleerd hebben.
Kinderen met de atypische vorm van PKAN worden juist vaak onderschat in hun kunnen. Dit komt door hun handicaps op gebied van bewegen en verstaanbaar praten. Hierdoor wordt al snel gedacht dat kinderen het niet begrijpen, terwijl dit helemaal niet het geval hoeft te zijn.
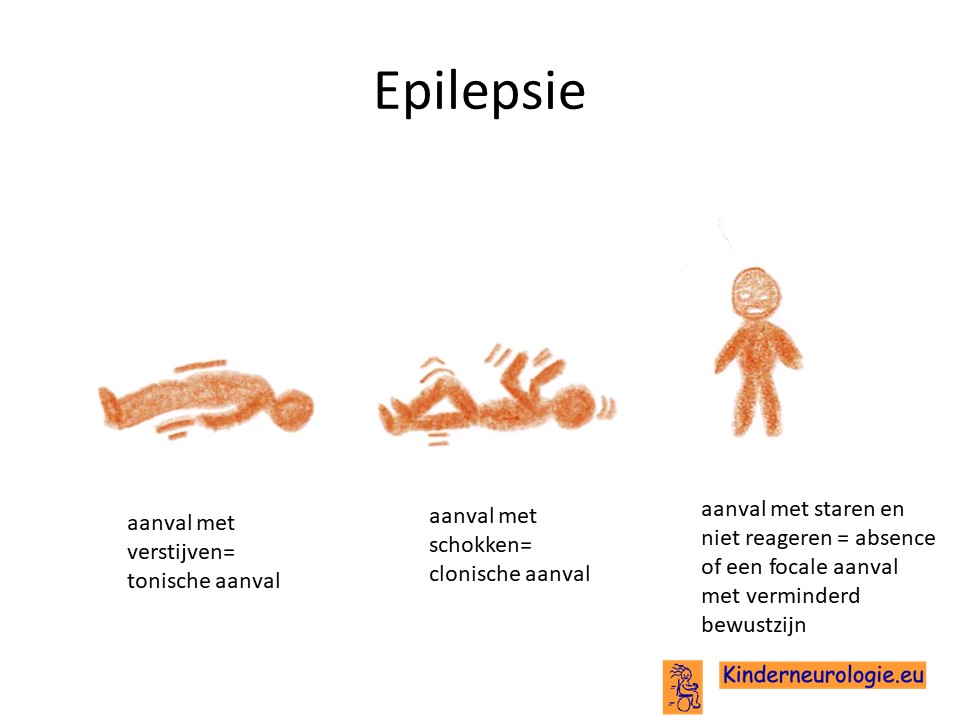
Epilepsie
Een deel van de kinderen krijgt last van epilepsie aanvallen. Verschillende type aanvallen kunnen ontstaan: aanvallen waarbij de spieren van het lichaam verstijven (tonische aanvallen), aanvallen waarbij de spieren van het lichaam eerst verstijven en daarna schokkende bewegingen maken (tonisch-clonische aanvallen), aanvallen waarbij de spieren verslappen (atone aanvallen), aanvallen met korte schokjes op verschillende plaatsen in het lichaam (myoclonieën), aanvallen met staren (absences) of aanvallen met verstijven of schokken in een arm en/of been waarbij kinderen minder goed reageren (focale aanvallen). Vaak hebben kinderen verschillende typen aanvallen naast elkaar.
Slaap
Kinderen met PKAN slapen vaak korter dan hun leeftijdsgenoten. Er komen verder geen bijzonderheden tijdens de slaap voor.
Botbreuken
Dystonie kan zorgen voor het ontstaan van botbreuken. Dit komt aan de ene kant door de afwijkende stand waarin een arm of been gehouden wordt. Aan de andere kant komt dit ook doordat de botten van kinderen met PKAN vaak kalkarm zijn doordat ze weinig bijwegen. Kalkarme botten breken gemakkelijker.
Problemen op oudere leeftijd
Wanneer pas tijdens de puberteit of op volwassen leeftijd de eerste symptomen ontstaan, dan zijn de symptomen vaak minder opvallend. Er is dan bijvoorbeeld alleen dystonie in een arm en niet in de rest van het lichaam, vaak staan bij volwassenen meer de problemen met onthouden en de veranderingen in gedrag op de voorgrond.
Hoe wordt de diagnose PKAN gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind wat in toenemende mate problemen krijgt met bewegen kan worden vermoed dat er iets aan de hand is. Meestal zal niet meteen duidelijk zijn dat er sprake is van PKAN. Er bestaan veel verschillende aandoeningen, vaak stofwisselingsziektes, die soortgelijke symptomen kunnen geven.
MRI van de hersenen
Op de MRI van de hersenen van kinderen met PKAN zijn typische afwijkingen te zien. Doordat er te veel ijzer aanwezig is in bepaalde onderdelen van de basale kernen (de globus pallidus en de substantia nigra genoemd) zien deze delen van de hersenen er op de MRI zwart gekleurd uit. Heel kenmerkende is dat er in deze donkergekleurde gebieden een witte stip aanwezig is. Dit typische MRI beeld lijkt een beetje op het oog van een tijger en wordt daarom “eye of the tiger” genoemd.
De beste MRI afbeeldingen om ijzerstapeling in de hersenen op waar te nemen zijn T2-opname, GRE-opname en SWI-opname. Het kan helpen om de ijzerstapeling. in de basale kernen te vergelijk met die van de substantia nigra, om te weten of de ijzerstapeling normaal of toegenomen is.
Wanneer de MRI wordt gemaakt op een moment dat kinderen zelf nog geen klachten hebben (maar bijvoorbeeld een broertje of zusje wel) dan zijn deze delen van de basale kernen juist wit gekleurd, pas laten worden ze donker van kleur. Ook zijn dan nog niet altijd afwijkingen te zien op de gewone MRI plaatjes, maar bijvoorbeeld al wel op een speciale MRI opname die DWI wordt genoemd.

DAT-Spect
Wanneer een volwassene symptomen heeft die niet helemaal passen bij de ziekte van Parkinson wordt vaak een DAT-Scan gemaakt. Bij volwassenen met PKAN is de DAT-scan meestal normaal, een enkele keer is deze wel afwijkend.
Bloedonderzoek
Routinebloedonderzoek laat geen bijzonderheden zien die wijzen op PKAN. Soms is het melkzuur gehalte in het bloed wat verhoogd. Dit komt door de verstoorde stofwisseling die kinderen met PKAN hebben. Ook kunnen de waardes van bepaalde vetten in het bloed (zoals cholesterol en triglyceriden) verlaagd zijn bij mensen met PKAN om dezelfde reden.
Wanneer met een speciale techniek wordt gekeken naar de witte bloedcellen dan is te zien dat in deze witte bloedcellen afwijkende cytosomen worden gezien. Dit onderzoek wordt alleen maar uitgevoerd wanneer aan deze ziekte gedacht wordt.
Bij een deel van de patiënten met PKAN vervormen de rode bloedcellen wanneer ze op een bepaalde manier behandeld worden. Ze krijgen van een hoekige vorm en worden dan acanthocyten genoemd.
Bij kinderen met PKAN worden geen afwijkingen gezien van het ceruloplasmine zoals bij kinderen met de ziekte van Wilson.
Onderzoek DNA
Door middel van bloedonderzoek kan naar de foutjes in het erfelijk materiaal worden gezocht. Op deze manier lukt het bij het merendeel (ruim 99%) van de kinderen om twee foutjes in het PANK2-gen aan te tonen.
Stofwisselingsonderzoek
Wanneer kinderen in toenemende mate problemen hebben zal vaak stofwisselingsonderzoek verricht worden om te kijken of er sprake is van een stofwisselingsziekte. Bij kinderen met PKAN is dit onderzoek normaal. Ook speciaal onderzoek van de lysosomale enzymen is helemaal normaal, terwijl dit wel afwijkend is bij ziektes zoals neuronale ceroid lipofuscinose of GM-gangliosiodes die veel op PKAN kunnen lijken.
Huidbiopt
Wanneer nog niet bekend is van welke ziekte er sprake is, dan wordt er soms een biopt genomen uit de huid om op deze manier de huidcellen onder de microscoop te kunnen bekijken. Dit als alternatief voor een biopt uit de hersenen wat natuurlijk veel ingrijpender is.
In deze huidcellen is vaak te zien dat er te veel ijzer aanwezig is in deze huidcellen.

Beenmergbiopt
Een andere manier om ook cellen te gaan onderzoeken, is door het nemen van een beenmergbiopt. Dit is al een ingrijpender onderzoek dan het nemen van een huidbiopt, maar minder ingrijpend dat een hersenbiopt. Wanneer de cellen uit het beenmerg onder de microscoop worden bekeken zijn zogenaamde sea-blue histiocyten zichtbaar die kunnen wijzen op het voorkomen van PKAN.
Oogarts
De oogarts kan veranderingen zien aan het netvlies. Het netvlies krijgt in toenemende mate een bruine kleur omdat er meer pigment in terecht komt. Dit wordt retinitis pigmentosa genoemd. Het komt bij twee op de drie kinderen met PKAN voor. De functie van het netvlies kan getest worden met een onderzoek dat ERG wordt genoemd. Kinderen met netvliesproblemen hebben een afwijkende ERG onderzoek.
Bij een klein deel van de kinderen is te zien dat de oogzenuw steeds dunner wordt. Dit wordt een opticusatrofie genoemd. Lang niet alle kinderen hebben deze dunner wordende oogzenuw. Dit komt namelijk vaker voor bij kinderen met NBIA type 2.

EEG
Wanneer kinderen met PKAN epilepsie aanvallen hebben zal er vaak tijdens de aanval en ook wel tussen de aanvallen in epileptische activiteit zichtbaar zijn op een EEG. De afwijkingen die gevonden worden zijn niet typisch voor PKAN maar kunnen bij allerlei vormen van epilepsie gezien worden.
Hoe worden kinderen met PKAN behandeld?
Geen genezing
Er bestaat helaas geen behandeling die kinderen met PKAN kan genezen.De behandeling is er op gericht om kinderen te helpen in het omgaan met de gevolgen van deze aandoening en om bepaalde symptomen zo veel mogelijk te onderdrukken indien dit mogelijk is.
Kwaliteit van leven
Centraal in de behandeling van kinderen met deze aandoening staat het behouden van zo veel mogelijk kwaliteit van leven. Helaas nemen de klachten als gevolg van het hebben van deze aandoening in een snel of in een wat minder snel tempo toe en zullen kinderen steeds opnieuw moeten inleveren. Dat is heel moeilijk vooral voor de ouders en de andere kinderen in het gezin. Het kind zelf zal hier zelf steeds minder van mee krijgen. Het is goed als ouders samen met hun andere kinderen en familie al in een vroeg stadium nadenken op wat voor manier zij hun kindje met deze aandoening willen begeleiden. Een maatschappelijk werkende, een psycholoog en verpleegkundigen van de kinderthuiszorg kunnen ouders hierbij helpen.

Tijd voor samenzijn
De zorg voor een kindje met PKAN zal veel vragen van ouders. Ouders zullen veel tijd kwijt zijn met verzorging van hun kind of zelfs met medische handelingen zoals het geven van medicijnen of sondevoeding. Het is ook heel belangrijk om er ook voor te waken dat er tijd blijft voor samen zijn als gezin of even als ouders onder elkaar, voor samen knuffelen waar kinderen met deze aandoening vaak van kunnen genieten en te zoeken naar manieren van contact waar iedereen plezier aan beleefd.
Hulp vragen aan anderen (bekenden of onbekenden) is voor veel ouders lastig, maar het is wel belangrijk om in een vroeg stadium na te denken over het vragen en organiseren van hulp. Dit om te voorkomen dat ouders de hele dag bezig zijn met zorgen en er geen tijd meer over is over fijne momenten samen met het kind met PKAN, de andere kinderen in het gezin en de ouders onderling.
Vit B5
Een deel van de kinderen met PKAN merkt enig effect van het gebruik van extra vitamine B5. Omdat het gebruik van vitamine B5 weinig bijwerkingen heeft, is het een optie om gedurende 3 maanden vitamine B5 (dosering tussen de 2 en 5 gram per dag, start met 250 mg, per week 500 mg erbij zolang dit lukt en verdragen wordt) te gebruiken om te kijken of dit enig effect heeft. Wanneer na 3 maanden gebruik van vitamine B5 geen effect heeft, heeft het geen zin om deze behandeling door te zetten.
Spasticiteit
Baclofen is een medicijn wat vaak gebruikt wordt om spasticiteit te verminderen en de spieren meer soepel te laten zijn. Baclofen kan als tablet of als drankje in genomen worden. Ook is het mogelijk om baclofen door middel van een pompje in de vloeistof rondom het ruggenmerg te laten komen om zo daar zijn effect te hebben.
Andere medicijnen die gebruikt kunnen worden voor de behandeling van spasticiteit zijn dantroleen of diazepam. Per kind zal gekeken moeten worden of de bijwerkingen van deze medicijnen opwegen tegen de voordelen van het gebruik van deze medicijnen.
Door middel van injecties met botuline toxine kunnen bepaalde spastische spieren soepeler gemaakt worden voor de duur van een aantal maanden. Deze behandeling wordt vaak gebruikt wanneer alleen bepaalde spastische spieren te veel problemen veroorzaken.
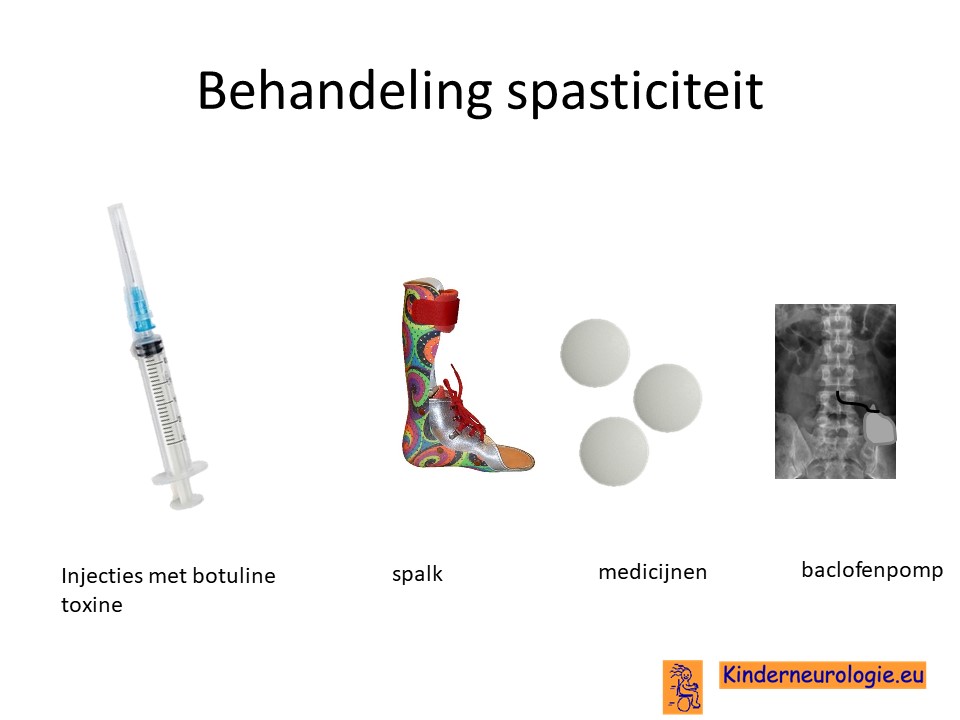
Dystonie
Dystonie is lastig te behandelen. Verschillende medicijnen kunnen wel enig effect hebben, maar hebben vaak ook bijwerkingen. Per kind zal gekeken moeten worden of de voordelen van het medicijn wel opwegen tegen de bijwerkingen. Medcijnen die vaak gebruikt worden bij dystonie zijn clonazepam (Rivotril®), levodopa, trihexyfenidyl (artane®), baclofen, carbamazepine. Ook injectie met botulinetoxine kan effect hebben voor dystonie. Wanneer deze medicijnen onvoldoende effect hebben kan ook gebruikt gemaakt worden van gabapentine, pregabaline, clonidine of tetrabenazine. L-dopa en dopamine agonisten hebben meestal te weinig effect. Amantidine heeft bij volwassenen met PKAN effect.
Kinderen met de atypische vorm van PKAN kunnen in aanmerking komen voor een operatie waarbij bepaalde delen van de hersenen geactiveerd worden door een apparaatje die kleine stroompjes afgeeft aan een bepaalde diepe kern in de hersenen (de globus pallidus), zogenaamde deep brain stimulation. Deze behandeling kan goed effect hebben. Meestal neemt het effect van de behandeling af, in de loop van de maanden na plaatsing vanwege toename van de ziekte. Ook kan het maken van een beschadiging in de hersenen (pallidotomie of thalamotomie) effect hebben bij mensen met PKAN met een zeer ernstige dystonie.
Kinderen met een status dystonicus worden behandeld met een hoge dosering van zogenaamde benzodiazepines. Soms is het nodig kinderen een aantal dagen in slaap te houden om de status dystonicus te doorbreken.

Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet.

Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen. Soms lukt dat relatief eenvoudig, maar meestal is het niet zo gemakkelijk. Er zijn dan combinaties van medicijnen nodig om de epilepsie aanvallen zo veel mogelijk of helemaal niet meer te laten voorkomen.
Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaat geen duidelijk voorkeursmedicijn. Medicijnen die vaak gebruikt worden zijn natriumvalproaat (Depakine ®), levetiracetam (Keppra ®), clobazam (Frisium ®) en zonisamide (Zonegran®).
Bij een deel van de kinderen zal het niet lukken om de epilepsieaanvallen met medicijnen onder controle te krijgen. Er bestaan ook andere behandelingen die een goed effect kunnen hebben op de epilepsie, zoals een ketogeen dieet, een nervus vagusstimulator, of een behandeling met methylprednisolon. Ook een combinatie van deze behandelingen met medicijnen die epilepsie onderdrukken is goed mogelijk.

Calcium en vitamine D
Kinderen met PKAN hebben vaak kalkarme botten die gemakkelijker kunnen breken. Door het geven van Calcium en vitamine D kan er voor gezorgd worden dat de botten meer kalk gaan bevatten en daardoor steviger zijn.

Fysiotherapie
De kinderfysiotherapeut kan door middel oefeningen en advies aan ouders kinderen helpen om zo goed mogelijk te kunnen bewegen en zo min mogelijk last te hebben van spasticiteit of dystonie.
Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen of slikken.
Ook kan de logopediste helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze nog geen woorden kunnen gebruiken. Sommige kinderen hebben baat bij een spraakcomputer.

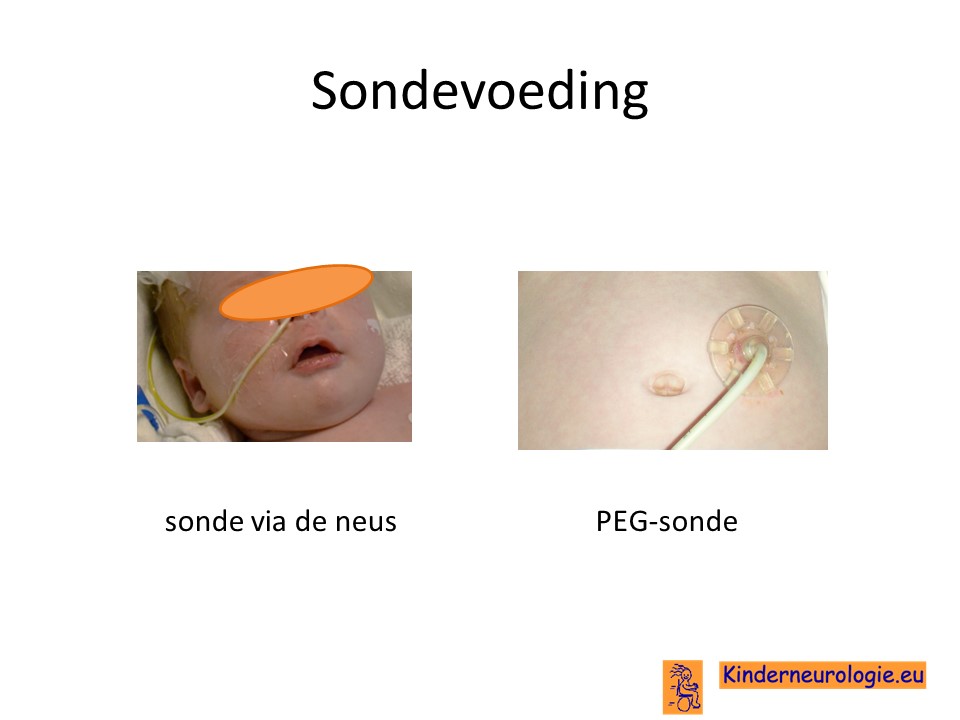
Sondevoeding
Indien er meer problemen zijn met slikken en kinderen onvoldoende zelf kunnen eten dan is het vaak nodig om voeding te geven via een sonde. Deze sonde kan ingebracht worden via de neus en via de keel naar de maag toe lopen. Vaak zal deze sonde voor langere tijd nodig zijn, dan zal er voor gekozen worden om de sonde via een kleine operatie direct via de huid naar de maag te laten lopen. Zo’n sonde wordt een PEG-sonde genoemd. Later kan deze vervangen worden door een mickey-button, een sonde ook via de maag die afgesloten kan worden door middel van een dopje.
Diëtiste
Een diëtiste kan berekenen hoeveel voedingsstoffen en calorieën een kind per dag nodig heeft om voldoende te groeien. Kinderen die veel last hebben van spasticiteit en dystonie hebben vaak meer calorieën nodig dan hun leeftijdsgenoten die hier geen last van hebben. Soms geeft de diëtiste aanvullende calorierijke drankjes. Wanneer jongeren in een later stadium sondevoeding nodig hebben, kan de diëtiste adviseren welke sondevoeding het meest geschikt is. Een ijzer arm dieet wordt afgeraden, dit heeft geen effect op het verloop van de ziekte en kan wel zorgen voor allerlei bijkomende problemen. Ook wordt een zogenaamde ketogeen dieet niet aangeraden.

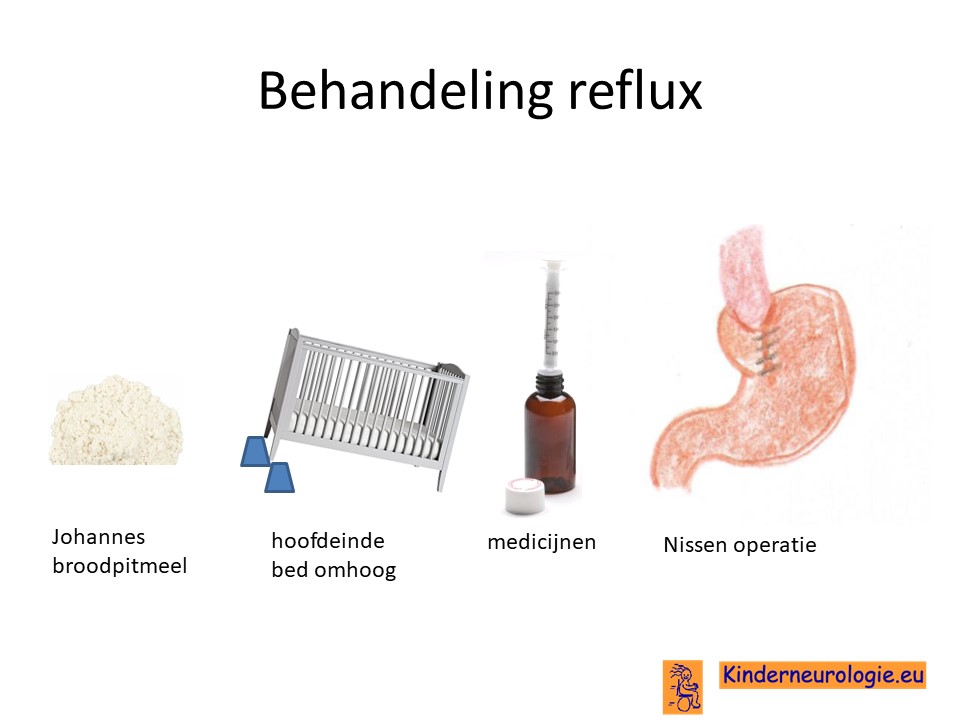
Reflux
Reflux kan er ook voor zorgen dat kinderen slecht eten. Door de voeding in te dikken met johannesbroodpitmeel kan de voeding minder gemakkelijk terug stromen van de maag naar de slokdarm. Ook zijn er medicijnen die de maaginhoud minder zuur kunnen maken waardoor de slokdarm minder geprikkeld wordt bij terugstromen van de maaginhoud. Medicijnen die hiervoor gebruikt worden zijn ranitidine, omeprazol of esomeprazol. Indien dit allemaal niet voldoende is, kan een operatie nodig zijn waarbij de overgang van de slokdarm naar de maag nauwer wordt gemaakt, waardoor de voeding ook minder gemakkelijk terug kan stromen. Dit wordt een Nissen-operatie genoemd.
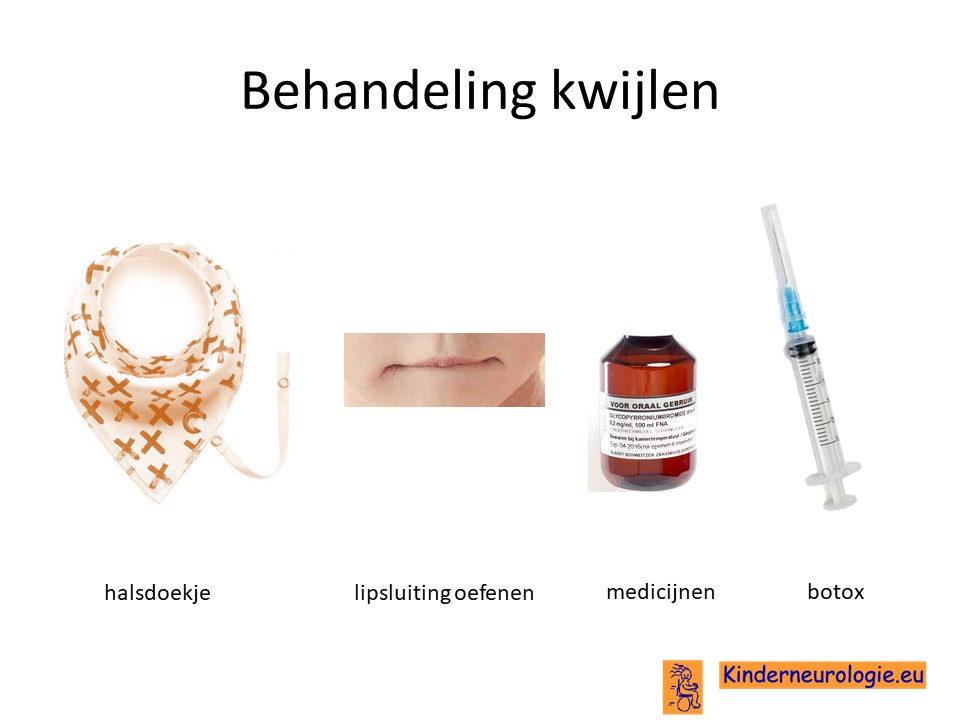
Kwijlen
Kwijlen kan verminderen door kinderen er bewust van te maken dat ze hun speeksel moeten doorslikken. Ook kunnen oefeningen waarbij geoefend wordt om de mond te sluiten helpen. Er bestaan moderne halsdoekjes die kwijl kunnen opvangen, zodat de kleding niet vies en nat wordt.
Er bestaan medicijnen die het kwijlen minder kunnen maken. Het meest gebruikte medicijn hierdoor is glycopyrrhonium. Soms kan een behandeling van de speekselklieren door middel van botox of door middel van een operatie nodig zijn om er voor zorgen dat kinderen minder kwijlen. Per kind zullen de voor- en nadelen van elke behandeling moeten worden afgewogen.
Verstopping van de darmen
Het medicijn macrogol kan er voor zorgen dat de ontlasting soepel en zacht blijft en stimuleert de darmwand om actief te blijven. Hierdoor kunnen kinderen gemakkelijker hun ontlasting kwijt. Verder blijft het belangrijk om te zorgen dat kinderen voldoende vocht en vezels binnen krijgen. Soms zijn zetpillen nodig om de ontlasting op gang te krijgen.

Ergotherapie
Een kinderergotherapeut kan adviezen geven hoe kinderen in het dagelijks leven zo goed mogelijk om kunnen gaan met hun bewegingsproblemen. Ook kan de ergotherapeut advies geven over hulpmiddelen die er voor kunnen zorgen dat kinderen zo goed mogelijk kunnen functioneren. De meeste kinderen hebben op een gegeven moment een rolstoel nodig om zich te kunnen verplaatsen. Andere hulpmiddelen die ook gebruikt kunnen worden zijn bijvoorbeeld een spraakcomputer of een speciale stoel.

Revalidatiearts
De kinderrevalidatiearts coördineert de verschillende behandelingen en kan ook advies geven over hulpmiddelen en over bijvoorbeeld steunzolen.In het kinderrevalidatiecentrum zijn vaak mogelijkheden om therapieën op een dag te combineren met een peuterspeelzaalgroep of met school.
School
De meeste kinderen met PKAN gaan naar het speciaal onderwijs van cluster 3 vanwege hun lichamelijke beperkingen en de extra zorg die dit vraagt. Kinderen kunnen daar op het kind afgestemd leerprogramma krijgen. In de loop van de ziekte gaat leren vaak steeds moeilijker.
Slaap
Een vast slaapritueel en een vast slaappatroon kunnen kinderen helpen om beter te kunnen slapen. Het medicijn melatonine kan helpen om beter in slaap te kunnen vallen. Er bestaan ook vormen van melatonine met vertraagde afgifte die ook kunnen helpen om weer in slaap te vallen wanneer kinderen in de nacht wakker worden. Slaapmiddelen worden liever niet gegeven aan kinderen omdat kinderen hier aangewend raken en niet meer zonder deze medicatie kunnen. Soms wordt het medicijn promethazine gebruikt om kinderen beter te kunnen laten slapen. Het is altijd belangrijk om uit te sluiten dat epilepsie de oorzaak is van de slaapproblemen, in geval van epilepsie is epilepsie behandeling nodig. Ook wordt het medicijn chloralhydrat wel gebruikt in geval van slaapproblemen.

Kinder- en jeugdpsychiater
Een kinder- en jeugdpsychiater kan adviezen geven voor de behandeling van gedragsproblemen.
Rustgevende medicijnen
Kinderen die heel prikkelbaar of angstig zijn kunnen baat hebben bij rustgevende medicijnen zoals lorazepam of aripiprazol.
VISIO/Bartimeus
VISIO en Bartimeus zijn instellingen voor mensen die problemen hebben met zien. Zij kunnen tips en advies geven hoe kinderen toch zo goed mogelijk kunnen blijven zien en hoe kinderen kunnen omgaan met de gevolgen van slechtziendheid.

Tandarts
Wanneer kinderen als gevolg van dystonie in hun mond hun tong steeds kapot bijten, kan de tandarts kijken of hier een oplossing voor te bedenken is in de vorm van een kapje over de tanden heen. Vaak is dit niet mogelijk en soms is de enige oplossing het laten trekken van tanden en kiezen zodat kinderen niet meer telkens hun tong kapot bijten. Dystonie in het mond gebied kan maken dat kinderen moeite hebben hun mond open te doen of open te houden, waardoor tandarts controle moeizaam kan verlopen.

Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen).
Tracheostoma
Wanneer jongeren veel last hebben van slijm en dit niet goed weg kunnen krijgen waardoor longontstekingen en benauwdheid ontstaan, kan overwogen worden om een tracheostoma te geven om dit slijm gemakkelijker weg te zuigen. Dit is echter een ingrijpende behandeling. De conditie van de jongere zal bepalen of de risico’s van deze behandeling opwegen tegen de voordelen die deze behandeling voor de jongere kan hebben.

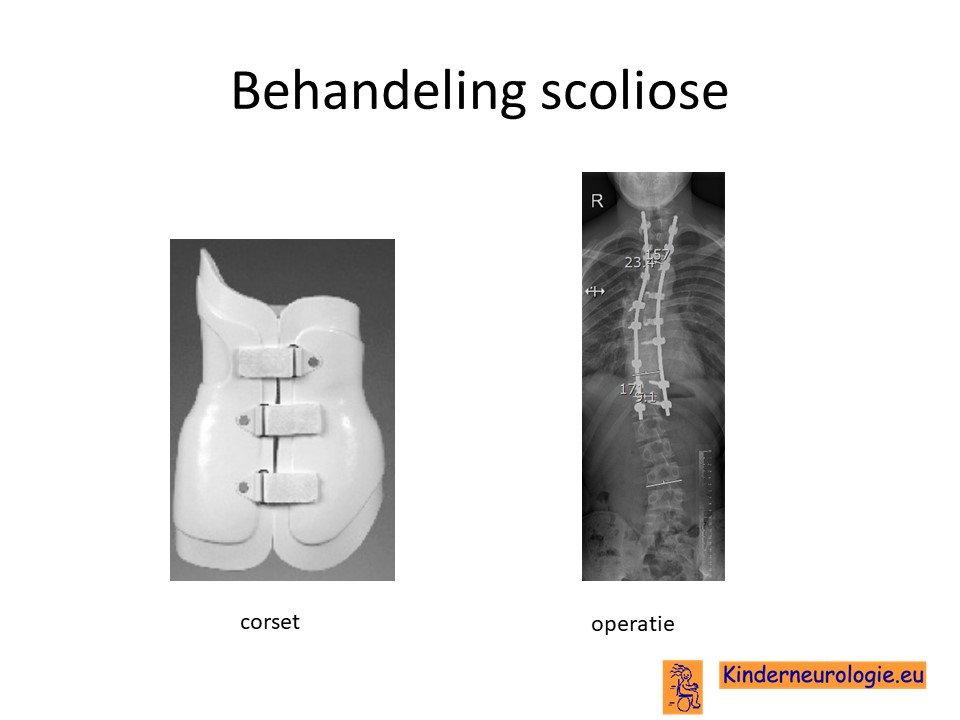
Scoliose
De mate van zijwaartse kromming van de wervelkolom moet goed in de gaten gehouden worden. Wanneer de kromming te erg wordt, kan dit problemen geven voor het goed kunnen staan en zitten en de ademhaling beïnvloeden. Wanneer de verkromming te erg wordt, kan verdere verkromming tegengegaan worden door een korset. Indien een korset onvoldoende werkt, is soms een operatie nodig waarbij de wervelkolom wordt vastgezet zodat de verkromming niet meer toe zal kunnen nemen.
Heup uit de kom
De orthopeed en de revalidatiearts bekijken vaak samen welk behandeling voor een heup die uit de kom gaat het beste is. Soms is dit een behandeling met botuline toxine, soms wordt gekozen voor een operatie.
Narcose
Het is belangrijk dat de anesthesist die narcose geeft aan kinderen met PKAN op de hoogte is van het ziektebeeld en mogelijke bijkomende problemen. Dystonie in het hoofd-hals gebied kan zorgen voor problemen met het inbrengen van een beademingsbuisje. Het is belangrijk om na de operatie te zorgen voor goede pijnstilling, omdat pijn kan zorgen voor een forse toename van dystonie. Ook door de narcose op zich, kan de dystonie verergeren. Mogelijk zou het medicijn propofol wat vaak gebruikt wordt bij narcose kunnen bijdragen aan het ontstaan van deze dystonie. Waar mogelijk wordt gekeken of een ander narcose middel gebruikt kan worden.

Onderzoek
Fruitvliegjes kunnen ook een vorm van PKAN hebben. Wanneer fruitvliegjes worden behandeld met pantethine (vitamine B5), functioneren zijn weer beter en leven ze langer. Dit bleek onvoldoende effect te hebben bij mensen.
Ook wordt er onderzoek gedaan om te kijken of het mogelijk is om de hoeveelheid ijzer in het lichaam te verminderen. Dit wordt gedaan met het medicijn deferiprone wat ijzer aan zich bindt. Dit medicijn wordt ook toegepast bij de aandoening aceruloplasminemie en is ook al toegepast bij mensen met PKAN. Het medicijn blijkt wel goed in staat te zijn om de MRI scan te verbeteren en geeft ook wel enige verbetering van de klachten die ontstaan als gevolg van PKAN. Het totale resultaat is echter nog tegenvallend. Er wordt gekeken hoe deze behandeling verder verbeterd kan worden. De deferiprone behandeling lijkt beter te werken in kinderen met atypische PKAN dan bij kinderen met de typische vorm van PKAN.
Daarom wordt ook gekeken naar medicijnen die tekorten in het lichaam die ontstaan als gevolg van het missen van PANK2 kunnen opvangen. Hiermee lopen momenteel diverse onderzoeken waarvan de resultaten de komende jaren bekend zullen worden. Een van de medicijnen die veel belovend lijkt te zijn is CoA-Z wat 4-phosphopantetheine bevat. Dit medicijn kan in tablet-vorm gegeven worden. CoA-Z is verwant aan vitamine B5. Er loopt momenteel in Noord-Amerika en Canada een onderzoek naar het effect van behandeling met CoA-Z is bij kinderen met PKAN. Ook in Nederland wordt dit onderzoek gestart.

Thuiszorg
De zorg voor kinderen met PKAN zal steeds meer gaan vragen van ouders en andere familieleden omdat kinderen steeds minder zelf zullen kunnen. De thuiszorg kan ouders helpen bij het uitvoeren van deze zorg. Het helpt vaak om in een vroeg stadium van de ziekte al contact te hebben met de thuiszorg zodat deze een team van mensen kunnen vormen die de hulp in de toekomst kunnen gaan bieden. Er bestaat gespecialiseerde kinderthuiszorg met kinderverpleegkundigen die ervaring hebben met de zorg voor ernstig zieke kinderen.
Kindercomfortteam
In Nederland zijn in de academische ziekenhuizen speciale kindercomfortteams. Dit zijn teams bestaande uit meerdere hulpverleners (verpleegkundigen, pedagogisch medewerkers, maatschappelijk werkenden, psychologen, geestelijke verzorgging, artsen) die ervaring hebben met de zorg voor kinderen met een aandoening die niet te genezen is. Dit team kijkt samen met kind en ouders hoe het kind een zo goed mogelijke kwaliteit van leven kan krijgen en hoe kind en ouders hierin zo goed mogelijk ondersteund kunnen worden. Dit kan per kind en ouders verschillen.

Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Begeleiding
Het is voor kinderen en ouders heel naar om te weten dat het kind een ziekte heeft die voor steeds meer klachten zal gaan zorgen en waar kinderen ook aan kunnen komen te overlijden. Dit is heel ingrijpend. Een maatschappelijk werkende of psycholoog kunnen ouders advies en begeleiding geven hoe hier in het dagelijks leven mee om te kunnen gaan. Ook vinden veel ouders het vaak lastig hoe zij hun tijd en aandacht moeten verdelen tussen het kind met de beperking en andere kinderen in het gezin. In de folder aandacht en tijd voor brussen vindt u tips die u hierbij kunnen helpen.

Contact met anders ouders
Door het plaatsen van een oproepje op het forum van deze site kunt u in contact proberen te komen met andere kinderen en hun ouders/begeleiders die ook PKAN hebben.
Wat betekent het hebben van PKAN voor de toekomst?
Toename van de problemen
Kinderen met PKAN krijgen in toenemende mate last van nieuwe problemen. De mate waarin dit gebeurt verschilt van kind tot kind. Bij kinderen waarbij de eerste klachten al op jonge leeftijd ontstaan, komen vaak in een sneller tempo nieuwe symptomen dan bij kinderen waarbij pas tijdens de puberteit problemen ontstaan.
Bij de typische vorm van PKAN ontstaan in sneller tempo nieuwe klachten dan bij kinderen met de atypische vorm van PKAN. Bij de typische vorm verloopt de ziekte bij kinderen met subtype A sneller, vaak in de loop van 1-2 jaar dan bij kinderen met subtype B waarin nieuwe klachten ontstaan in de loop van 10-15 jaar.
Gemiddeld hebben kinderen met subtype B vanaf de tienerjaren een rolstoel nodig om zich te kunnen verplaatsen.
Overlijden
Helaas komen kinderen met PKAN vaak te overlijden als gevolg van hun ziekte. Dit omdat zij in toenemende mate problemen krijgen waardoor ze op een gegeven moment komen te overlijden vaak als gevolg van een longontsteking of een algehele bloedvergiftiging bijvoorbeeld na een blaasontsteking.
Kinderen met subtype A van de typische vorm komen gemiddeld 1-2 jaar na ontstaan van de eerste klachten te overlijden. Dit is een gemiddelde, wat inhoudt dat er kinderen die zijn die nog korter leven, maar ook kinderen die nog langer leven. Kinderen met subtype B komen gemiddeld 15 tot 20 jaar na het ontstaan van de eerste klachten te overlijden. Ook dit is een gemiddelde.
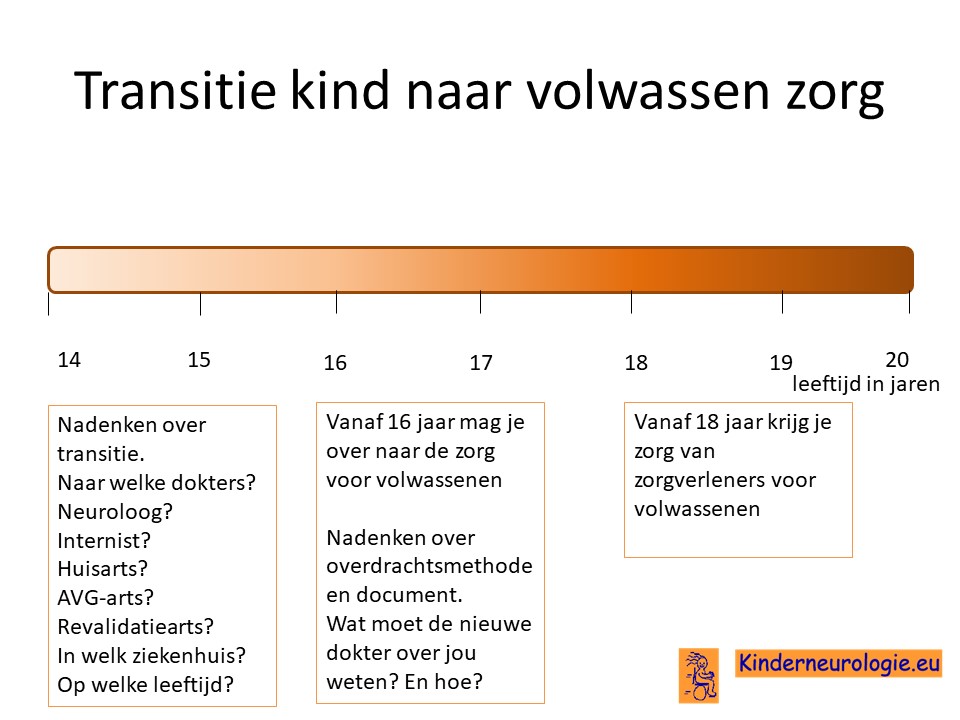
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belangrijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
Kinderen krijgen
De meeste kinderen met PKAN hebben dusdanig beperkingen dat zij op volwassen leeftijd niet zelf kinderen zullen gaan krijgen. Volwassenen die weinig klachten hebben als gevolg van het hebben van PKAN kunnen kinderen krijgen. De kans dat deze kinderen zelf PKAN krijgen is heel klein. Dat is alleen het geval wanneer de partner drager is van hetzelfde foutje in het DNA, maar de kans hierop is erg klein. Wanneer beide partners PKAN hebben dan zullen hun kinderen ook allemaal PKAN krijgen.
Hebben broertjes en zusjes een vergrote kans om zelf ook PKAN te krijgen?
PKAN is een erfelijke aandoening. De aandoening erft op zogenaamd autosomaal recessieve manier over. Dit houdt in dat broertjes en zusjes maximaal 25% kans hebben om zelf PKAN te krijgen.
Een klinisch geneticus kan hier meer informatie over geven.

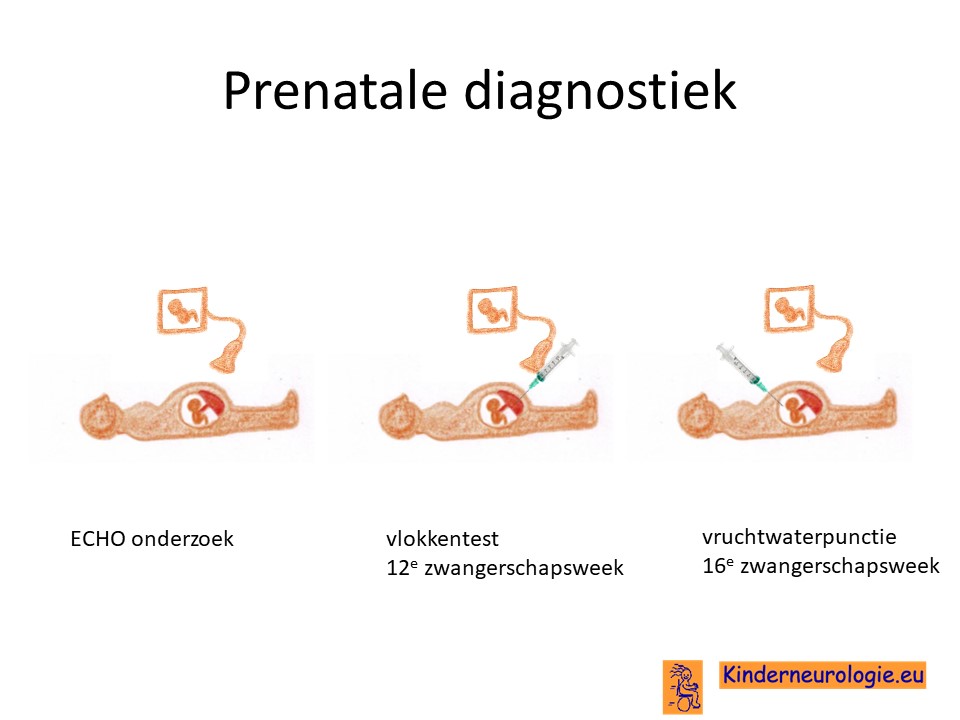
Prenatale diagnostiek
Wanneer het foutje in het erfelijk materiaal wat PKAN veroorzaak bekend is, is het mogelijk om tijdens een zwangerschap door middel van een vlokkentest of een vruchtwaterpunctie te kijken of de ongeboren baby ook PKAN zal krijgen. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie).De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica. Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.pns.nl
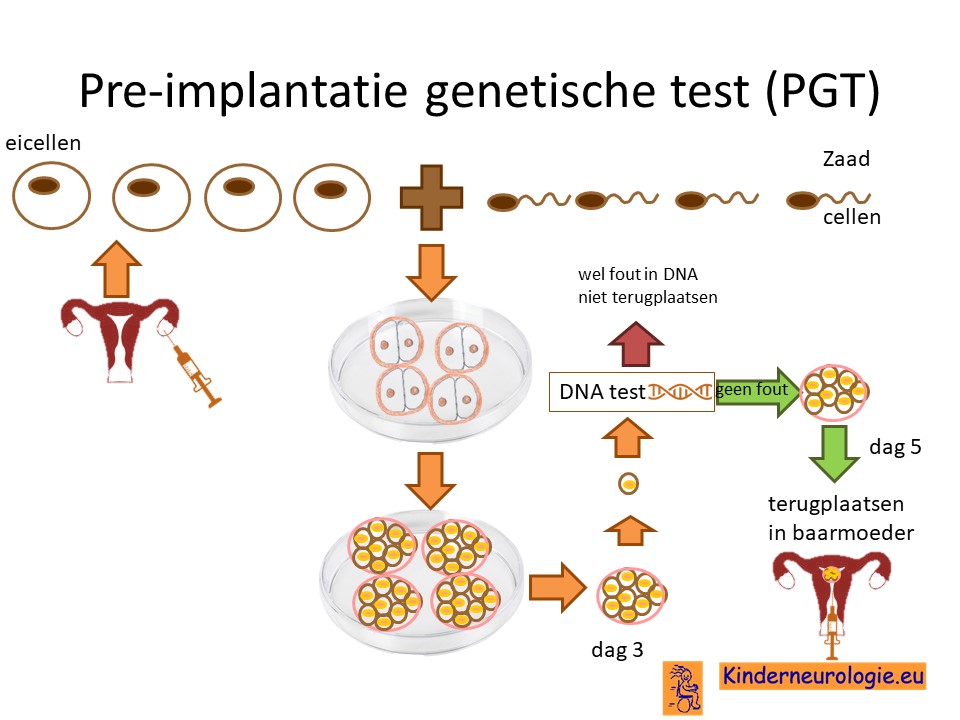
Preïmplantatie Genetische Test (PGT)
Stellen die eerder een kindje hebben gehad met PKAN kunnen naast prenatale diagnostiek ook in aanmerking voor een preïmplantatie genetische test (PGT.) Bij PGT wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van PKAN. Alleen embryo’s zonder de aanleg voor PKAN komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgtnederland.nl.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Links
www.stichtingijzersterk.nl
(Nederlandse vereniging voor mensen met NBIA)
www.nbiadisorders.org
(Engelstalige website over NBIA)
stichtinglepelaar.nl/nl/over-lepelaar
(Stichting die onderzoek naar behandeling van PKAN ondersteunt)
www.2cu.nu
(stichting complex care united, een stichting die zich inzet om gezinnen met een zeer ernstig verstandelijk en meervoudig beperkt kind een betere kwaliteit van leven te geven middels concrete hulp en ondersteuning)
www.kansvoorpkankinderen.nl
Site van de stichting Kans voor PKAN kinderen organiseert veel activiteiten voor de Kinderen met PKAN, hun ouders en omgeving.
Referenties
1. Genetics and Pathophysiology of Neurodegeneration with Brain Iron Accumulation (NBIA). Schneider SA, Dusek P, Hardy J, Westenberger A, Jankovic J, Bhatia KP. Curr Neuropharmacol. 2013;11:59-79.
2. Treatment of classic pantothenate kinase-associated neurodegeneration with deferiprone and intrathecal baclofen. Pratini NR, Sweeters N, Vichinsky E, Neufeld JA. Am J Phys Med Rehabil. 2013;92:728-33
3. Syndromes of neurodegeneration with brain iron accumulation. Schneider SA, Bhatia KP. Semin Pediatr Neurol. 2012;19:57-66.
4. Consensus clinical management guideline for pantothenate kinase-associated neurodegeneration (PKAN). Hogarth P, Kurian MA, Gregory A, Csányi B, Zagustin T, Kmiec T, Wood P, Klucken A, Scalise N, Sofia F, Klopstock T, Zorzi G, Nardocci N, Hayflick SJ. Mol Genet Metab. 2017;120:278-287
5. Precision medicine in pantothenate kinase-associated neurodegeneration. Alvarez-Cordoba M, Villanueva-Paz M, Villalón-García I, Povea-Cabello S, Suárez-Rivero JM, Talaverón-Rey M, Abril-Jaramillo J, Vintimilla-Tosi AB, Sánchez-Alcázar JA. Neural Regen Res. 2019;14:1177-1185
6. Safety and efficacy of deferiprone for pantothenate kinase-associated neurodegeneration: a randomised, double-blind, controlled trial and an open-label extension study. Klopstock T, Tricta F, Neumayr L, Karin I, Zorzi G, Fradette C, Kmieć T, Büchner B, Steele HE, Horvath R, Chinnery PF, Basu A, Küpper C, Neuhofer C, Kálmán B, Dušek P, Yapici Z, Wilson I, Zhao F, Zibordi F, Nardocci N, Aguilar C, Hayflick SJ, Spino M, Blamire AM, Hogarth P, Vichinsky E. Lancet Neurol. 2019;18:631-642.
7. Towards Precision Therapies for Inherited Disorders of Neurodegeneration with Brain Iron Accumulation. Spaull RVV, Soo AKS, Hogarth P, Hayflick SJ, Kurian MA. Tremor Other Hyperkinet Mov (N Y). 2021;11:51
auteur: JH Schieving
Laatst bijgewerkt: 30 april 2022 voorheen: 16 mei 2020, 10 februari 2019, 30 juli 2017 en 17 augustus 2013
Heeft uw kind nog andere symptomen, laat het ons weten.