 kinderneurologie
kinderneurologie
Medicatieafhankelijke hoofdpijn
Ideopatische intracraniele hypertensie
Bijzondere vormen van hoofdpijn
Chronische dagelijkse hoofdpijn
Hoofdpijn tijdens de zwangerschap
Hoofdpijn is een veel voorkomend probleem. 5-15% van de mensen heeft regelmatig last van hoofdpijnklachten. 96% van de mensen heeft ooit in zijn leven last van hoofdpijn gehad.
Niet iedere patient met hoofdpijn bezoekt een dokter vanwege de hoofdpijnklachten.

Veel mensen denken dat hoofdpijn ontstaat door een ziekte in de hersenen. Dit is niet waar, want in de hersenen zitten geen pijnreceptoren. Hoofdpijn komt door prikkeling van pijnreceptoren in de spieren van het hoofd, de huid van het gezicht, de hersenvliezen of de bloedvaten.


De meest voorkomende hoofdpijnsoorten zijn migraine, spierspanningshoofdpijn en medicatieafhankelijke hoofdpijn.
Er wordt onderscheid gemaakt in primaire hoofdpijn syndromen en secundaire hoofdpijnsyndromen. In de laatste categorie is er sprake van hoofdpijn als gevolg van een andere oorzaak.

Het karakter van de hoofdpijn, het feit of de hoofdpijn eenmalig aanwezig is, terugkerend in aanvallen of continu aanwezig is, geeft belangrijke informatie over het type hoofdpijn waar sprake van is.

Onderstaande red flags vragen extra alertheid op een andere aandoening dan een primair hoofdpijn syndroom.

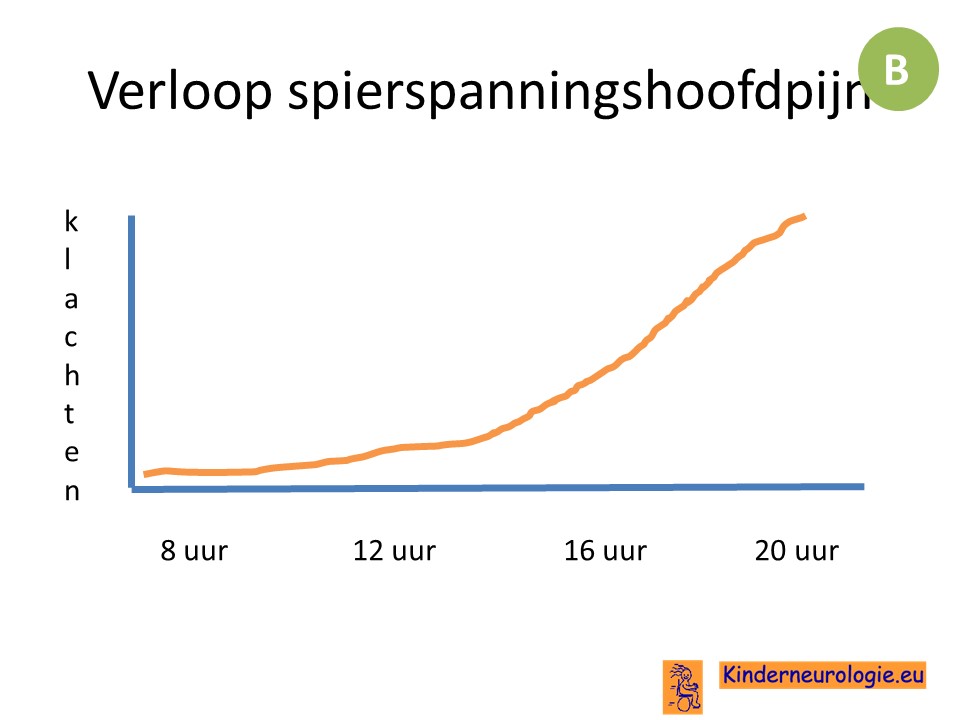
De meest voorkomende hoofdpijnsoort is spanningshoofdpijn, 70% van de mensen met hoofdpijn heeft hier last van. Dit is een verzamelnaam voor verschillende soorten hoofdpijn die gekenmerkt worden door hoofdpijn in het voorhoofd en bij de slapen: het gevoel van een strakke band om het hoofd. Spierspanning hoeft geen rol te spelen bij het ontstaan van deze hoofdpijn, de term spierspanningshoofdpijn kan dus misleidend zijn, daarom wordt tegenwoordig gesproken van spanningshoofdpijn. Tot nu toe is er nog geen betere term gevonden voor deze vorm van hoofdpijn.

Spanningshoofdpijn geeft pijnklachten in het voorhoofd en in de nek, vaak ook bij de kaken.

Spanningshoofdpijn neemt vaak toe in de loop van de dag.
Bij de pathofysiologie van Spanningshoofdpijn, spelen de nervus trigeminus en centrale sensitisatie in hersenstam en grote hersenen een belangrijke rol.


Migraine is een veel voorkomende hoofdpijnvorm, 10-14% van de Nederlanders heeft last (gehad) van migraine. Migraine komt vaker voor bij vrouwen dan bij mannen: 18,9% van de vrouwen heeft migraine en 9,8% van de mannen.

Migraine hoofdpijn heeft typische kenmerken.

Autonomen symptomen komen regelmatig voor bij een migraine aanval (zoals zweten, een rood oog, ptosis), 57% van de mensen heeft een autonoom symptoom en 31% van de mensen heeft twee autonomen symptomen. Autonome symptomen bij migraine komen vaker bilateraal voor.
Migraine kan met of zonder aura zijn. Een aura bij migraine is vaak visueel: een flikkerend beeld wat steeds groter wordt waardoor zien lastig wordt. Maar ook andere soorten aura's kunnen voorkomen. Bij een op de 3-4 mensen wordt een migraine aanval voorafgegaan door een aura.

Vaak voelen patienten zich 1-2 dagen voor de migraine aanval al anders, rusteloos, prikkelbaar, last van opgezette handen en voeten. Een op de drie patienten krijgt een aura gevolgd door de migraine aanval. De duur van de migraine aanval kan varieren van 4 tot 72 uur. Na de aanval hebben patienten enkele dagen nodig om weer volledig te herstellen.

Er wordt aan de hand van het aantal dagen hoofdpijn per maand onderscheid gemaakt tussen chronische en episodische migraine.

Denk bij mensen met aanvalsgewijze kloppende hoofdpijn altijd aan dezelfde kant van het lichaam aan de mogelijkheid van een vaatmalformatie als oorzaak van de hoofdpijn !

Pathofyiosiologie van migraine
Bij de pathofysiologie van migraine spelen verschillende mechanismes een rol.
Het begin van de migraine ontstaat er een front van depolarisatie in de cortex, die zich langzaam uitbreidt vaak van occipitaal naar frontaal toe.
Nadien treedt depolarisatie op in de neuronen en kunnen zij een tijdje niet meer gemakkelijk gedepolariseerd worden.
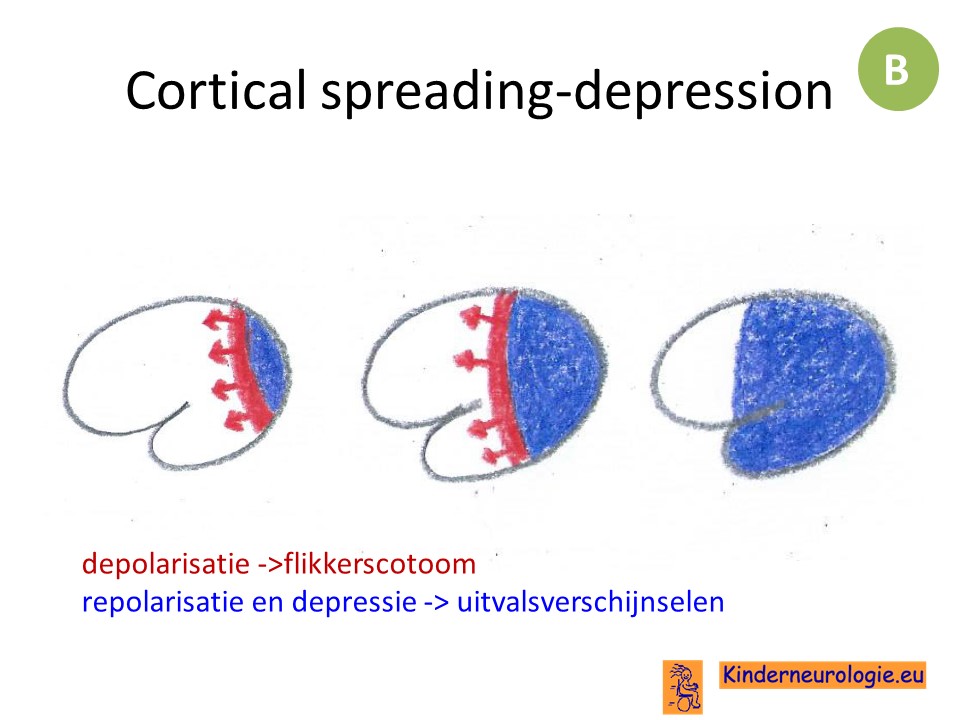
Hyperexcitabiliteit van de cortex speelt een belangrijke rol bij het ontstaan van cortical spreading en depressie. Er bestaan erfelijke vormen van migraine waarvan bekend is dat bepaalde ionkanalen afwijkend werkzaam zijn. Hierdoor ontstaat gemakkelijker een depolarisatie in de neuronen.

Door de cortical spreading komen uit gliacellen inflammatoire neuropeptiden vrij. Deze prikkelen de nervus trigeminus waardoor er sprake is van nociceptie. De nervus trigeminus brengt dit signaal via de hersenstam (locus coeruleus en periaquaductale grijs) naar de thalamus en vervolgens naar de cortex, zodat pijn gewaardwording ontstaat. Ook ontstaat er bij dit proces vasodilatatie van arteriolen in de meningen die zorgen voor het kloppende karakter van migraine hoofdpijn.

Neuropeptiden die een belangrijke rol spelen bij migraine zijn CGRP, substance P en neurokinine A. Zij zorgen voor vasodilatatie van meningeale arterien en lokale inflammatie.

De nervus trigeminus zorgt uiteindelijk voor het ontstaan van neuronale activatie van de cortex.

Behandeling migraine
Op moment van een aanval kunnen verschillende vormen van medicatie gebruikt wordt om minder last te hebben van de hoofdpijnaanval. Welk middel gebruikt wordt, is afhankelijk van de ernst van de hoofdpijn. Er wordt onderscheid gemaakt in niet specifieke migraine aanvalsbehandelingen en specifieke migraine aanvalsbehandelingen.

Bij milde vormen van migraine worden vaak paracetamol en NSAID's gebruikt.
Dit kan gecombineerd worden met het medicijn metoclopramide 10 mg tegen misselijkheid.

Triptanen zijn specifieke anti-migraine middelen. Ze hebben verschillende aanknopingspunten. Ze worden ingezet wanneer paracetamol en NSAID's onvoldoende effect hebben of wanneer er sprake is van ernstige migraine aanvallen.
Triptanen zijn 5 HT(serotonine) receptor agonisten.
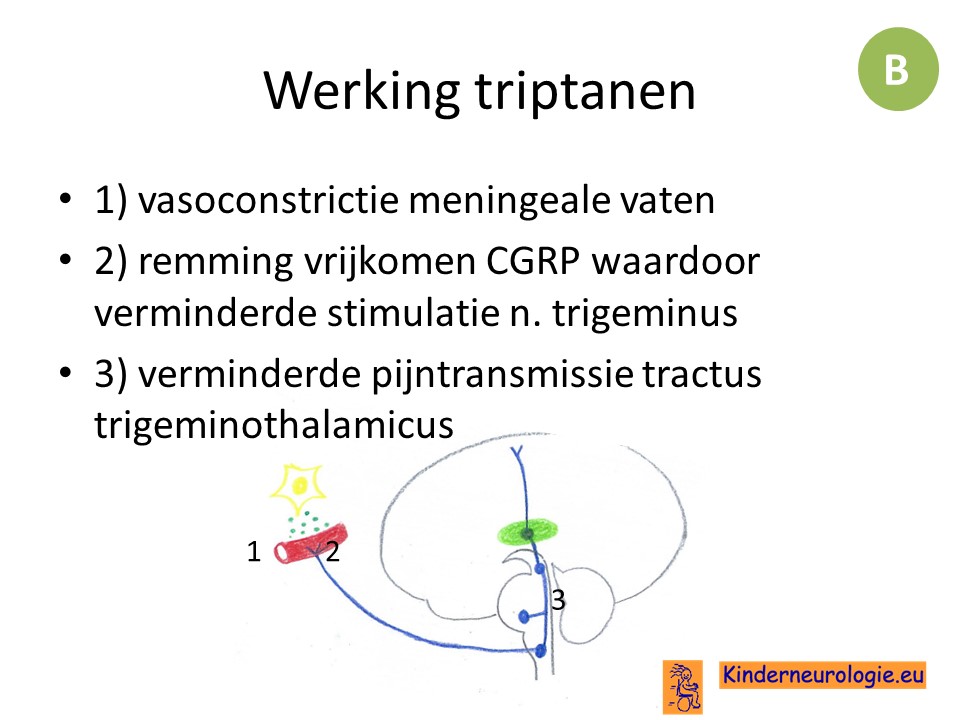
Er bestaan verschillende soorten triptanen. Sumatriptan is de bekendste en dit middel is in verschillende toedieningsvormen verkrijgbaar.
De injectie werkt het snelst en het meest effectief. Neusspray is gemakkelijk toe te dienen, de mate van resorptie kan beperkt zijn. Tabletten kunnen een probleem zijn wanneer er ook sprake is van misselijkheid. Smelttabletten hoeven niet met water ingenomen te worden. Zetpilen kunnen in geval van misselijkheid ook een optie zijn.


De specifieke doseringen voor volwassenen staan in onderstaande tabel weergegeven.

Triptanen moeten zo snel mogelijk na opkomen van de hoofdpijn, liefst binnen 30 minuten, worden ingenomen.
Triptanen hebben geen effect op het voorkomen of het beloop van de aura, dat is dus niet het moment om de triptanen in te nemen.
Belangrijk 30% van de mensen wordt binnen 2 uur na inname van een triptan volledig pijnvrij.

Triptanen werken een aantal uren. Migraine aanvallen kunnen tussen 4 en 72 uur duren. Het kan zijn dat de werkingsduur van het triptan tekort is en dat de migrainehoofdpijn opnieuw opkomt zetten. Dit wordt recurrence genoemd.

Bespreek wel meteen ook het maximaal aantal dagen dat medicatie mag worden ingenomen vanwege het risico op medicatie overgebruiks hoofdpijn.


Inmiddels bestaan er ook 5-HT1F agonisten die gebruikt kunnen worden als aanvalsbehandeling. Deze medicijnen worden ditanen genoemd. Ze hebben als voordeel dat ze geen vasoconstrictieve bijwerkingen hebben.

Medicatie ter voorkomting van migraine aanvallen
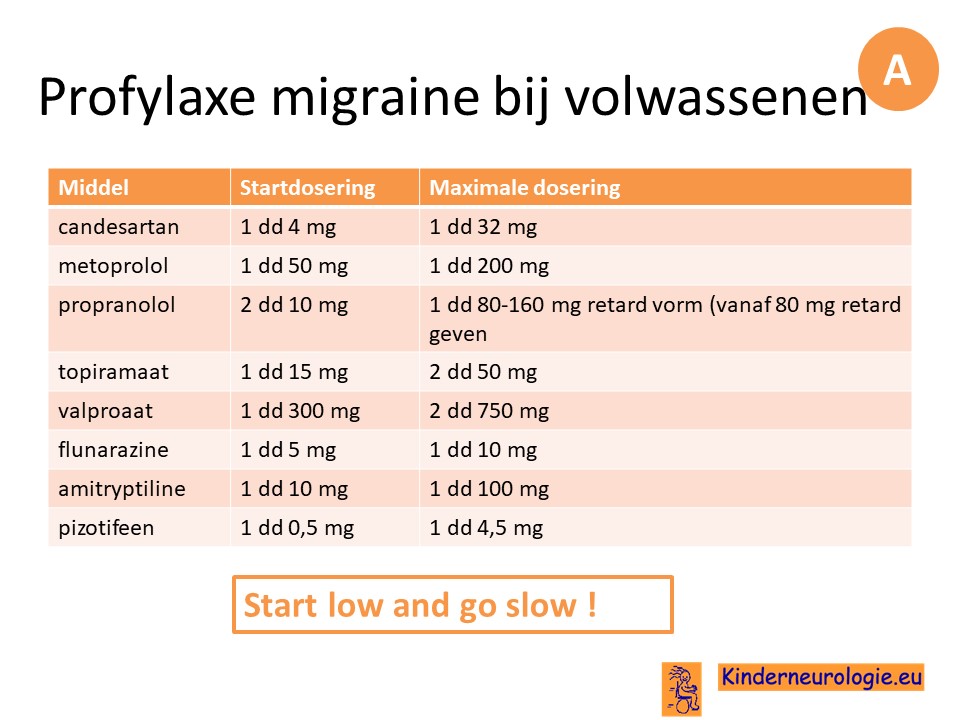
Patienten die twee of meer migraine aanvallen per maand hebben, kunnen ook dagelijks medicijnen gaan gebruiken om nieuwe migraine aanvallen te voorkomen. Dit wordt profylactische medicatie genoemd.
Er bestaan verschillende medicijnen die als profylaxe gebruikt kunnen worden.

Per persoon zal op grond van bijkomende problemen, te verwachten bijwerkingen, mogelijkheid van zwangerschapswens bij vrouwen, patientvoorkeur een keuze moeten gemaakt welk middel het best passend is.
Bij het opstarten van profylaxe geldt"start low, go slow. Laat de persoon een hoofdpijndagboek bijhouden en evalueer na 2-3 maanden het effect van de medicatie.
Belangrijk om te bespreken wat het te verwachten effect is: bij 40-45% van de mensen neemt het aantal migraine dagen met 50% af !
Inmiddels bestaan er ook nieuwe medicijnen die aangrijpen op CGRP, er bestaan twee soorten: mono-clonale antilichamen en receptorantagonisten.


Daarnaast bestaan ook de CGRP-antagonisten die zowel bij de profylaxe als bij aanvalsbehandeling een rol kunnen spelen. Anno 2023 worden deze nog niet vergoed voor de ziektenkostenverzekeraars.

Er is enig bewijs dat het gebruik van voedingssupplementen kan helpen bij de preventieve behandeling van migraine.

Profylaxe chronische migraine
Bij de profylactische behandeling van chronische migraine zijn er aanwijzingen dat topiramaat en valproaat effect kunnen hebben. Daarnaast bestaat de mogelijkheid van botuline toxine A
Patienten met een chronische vorm van migraine kunnen baat hebben bij botuline toxine A injecties in diverse spiergroepen op voor-zij en achterhoofd een keer in de 12 weken (155 units Botox(r) op 31 injectieplaatsen. In de COMPEL studie (2015) nam hierdoor het aantal migraine dagen per maand met gemiddeld 10 dagen af, ook in de PREEMT studie afname van 8,4 hoofdpijn dagen per maand.
Botuline toxine is bewezen niet effectief voor episodische migraine !

Omdat dit een dure behandeling is (400-500 euro per behandeling), wordt deze behandeling alleen vergoed wanneer aan bepaalde criteria is voldaan.

Wanneer deze behandeling onvoldoende effect heeft kan een persoon in aanmerking komen voor een behandeling met CGRP-remmers.

Status migrainosus

Migraine aura zonder hinderlijke hoofdpijn

Menstruele migraine
Een deel van de vrouwen heeft alleen last van migraine aanvallen rondom de menstuatie dit wordt menstruele migraine genoemd.

Migraine en zwangerschap
Migraine komt vaak voor bij vrouwen. Een groot deel van de vrouwen wil graag zwanger worden. Zwangerschap geeft vaak een vermindering van het aantal migraine aanvallen.

Migraine heeft geen negatieve gevolgen voor de zwangerschap. Wel heeft de zwangerschap consequenties voor medicatie gebruikt, zowel voor het gebruik van aanvalsmedicatie als voor profylactische medicatie.
Als aanvalsmedicatie wordt geadviseerd te werken met paracetamol. Indien nodig kan in het tweede trimester een NSAID worden gebruikt. Het veelvuldig gebruik van triptanen wordt ontraden, indien toch een triptan nodig is wordt sumatriptan 100 mg tablet geadviseerd.

Er wordt afgeraden om profylactische medicatie ter preventie van migraine aanvallen te geven tijdens de zwangerschap. Het is meestal ook niet nodig omdat de aanvalsfrequentie afneemt tijdens de zwangerschap.
Indien vrouwen ernstige migraine hebben en een zwangerschapswens hebben waarvoor preventieve behandeling toch nodig is, dan zijn amitryptiline, metoprolol of propranolol de beste keuzes.
Migraine en hart- en vaatziekten
Patienten met migraine hebben een verhoogd risico op het krijgen van hart- en vaatziekten. Hoewel de hazard ratio (HR) behoorlijk is, is het absolute risico laag. Patienten met migraine wordt afgeraden om te roken, omdat roken het risico op hart- en vaatziekten nog verder doet toenemen. (1)

Medicatieafhankelijke hoofdpijn
Ook moet de medicatie afhankelijke vorm van hoofdpijn niet worden onderschat. Een op de 40 Nederlanders heeft hier last van.

Er wordt gesproken van medicatie afhankelijke hoofdpijn wanneer een persoon met hoofdpijn langer dan drie maanden frequent pijnstillers gebruikt om de hoofdpijn te onderdrukken. Er ontstaat dan een vicieuze cirkel waarbij
Medicatie afhankelijke hoofdpijn ontstaat eigenlijk nooit bij mensen die van te voren geen hoofdpijn hadden en om een andere reden (bijvoorbeeld reuma) regelmatig pijnstillers moeten gaan gebruiken.


Centrale sensitisatie in de thalamus speelt waarschijnlijk een belangrijke rol bij het ontstaan van medicatie-afhankelijke hoofdpijn.


Bij patienten met een medicatie-afhankelijke hoofdpijn is er vaker sprake van een depressie of een angststoornis. Het is belangrijk hier tijdens de behandeling aandacht voor te hebben.
Denk ook aan cafeine afhankelijke hoofdpijn ! Hieronder ziet u hoeveel cafeine elk van deze produkten in de getoonde hoeveelheid bevat. Cafeine kan medicatie afhankelijke hoofdpijn doen verergeren. De gevoeligheid voor cafeinhoudende dranken verschilt per persoon. Gemiddeld krijgen Nederlanders last van cafeinafhankelijke hoofdpijn wanneer ze meer dan 500 mg cafeine per dag gebruiken. Dit is een gemiddelde, bij sommige mensen ligt de grens lager en bij andere ligt deze hoger.

Er wordt gesporoken van chronische dagelijkse hoofdpijn wanneer de hoofdpijn langer dan 3 maanden lang aanwezig is op meer dan de helft van de dagen van de maand aanwezig is.

Bij chronische dagelijkse hoofdpijn is er vaak sprake van medicatie-afhankelijke component of een cafeine afhankelijke component.
Clusterhoofdpijn
Clusterhoofdpijn is een aanvalsgewijze vorm van hoofdpijn, die gepaard gaat met heftige pijn rondom en achter een oog in combinatie met tranenvloed of neusuitvloed aan dezelfde kant. Een deel van de mensen heeft het syndroom van Horner tijdens de aanval van de hoofdpijn.

De meeste patienten hebben episodische clusterhoofdpijn. De aanvallen van hoofdpijn komen enkele weken achter elkaar voor, om daarna ook weer maanden weg te blijven.
Een deel van de patienten krijgt een meer chronische vorm van cluster hoofdpijn, waarbij de hoofdpijnvrij periodes maar heel kort zijn, maximaal een maand.

Een aanval van hoofdpijn kan behandeld worden met injecties sumatriptan of door het inademen van zuivere zuurstof.
Om aanvallen te voorkomen kan de calciumantagonist verapamil gebruikt worden.

Wanneer verapamil onvoldoende effect heeft, kunnen ook andere medicijnen gebruikt worden om nieuwe aanvallen van clusterhoofdpijn te voorkomen.

Voor de chronische vorm van clusterhoofdpijn loopt een onderzoek om te kijken of stimuleren van de nervus occipitalis major door middel van een pacemaker kan helpen om minder last te hebben van hoofdpijnklachten.

Paroxysmale hemicrania lijkt veel op clusterhoofdpijn. De aanvallen bij paroxysmale hemicrania duren korter en komen frequenter voor. Ook kent deze vorm van hoofdpijn meestal geen langdurige hoofdpijnvrije periodes.

Paroxyxmale hemicrania kan goed behandeld worden door dagelijks innemen van het medicijn indometacine.

Ook SUNCT is een hoofdpijnvorm waarbij de hoofdpijn aan een kant in het gezicht voorkomt in combinatie met autonome symptomen. De aanvallen bij SUNCT duren heel kort, maar komen wel heel frequent voor.

Zowel clusterhoofdpijn, als paroxysmale hemicrania als SUNCT behoren tot een groep aandoeningen die trigeminal autonomic cephalica worden genoemd. Deze vormen van hoofdpijn verschillen met name in de duur van de aanvallen en de frequentie van de aanvallen.

Trigeminusneuralgie
Trigeminus neuralgie is een aanvalsgewijze hoofdpijn in het verloop van de nervus trigeminus.


Trigeminus neuralgie kan behandeld worden met medicijnen. Indien dit niet afdoende werkt kan een operatie verricht worden. Bij de Janetta operatie wordt er een decompressie van de nervus trigeminus van de vaatlus bewerkstelligd. Bij de sweet procedure wordt het ganglion van Gasser gecoaguleerd.

Bij oudere mensen komt de chronische hoofdpijnvorm arteriitis temporalis voor. Deze vorm van hoofdpijn kan zorgen voor het ontstaan van blindheid.

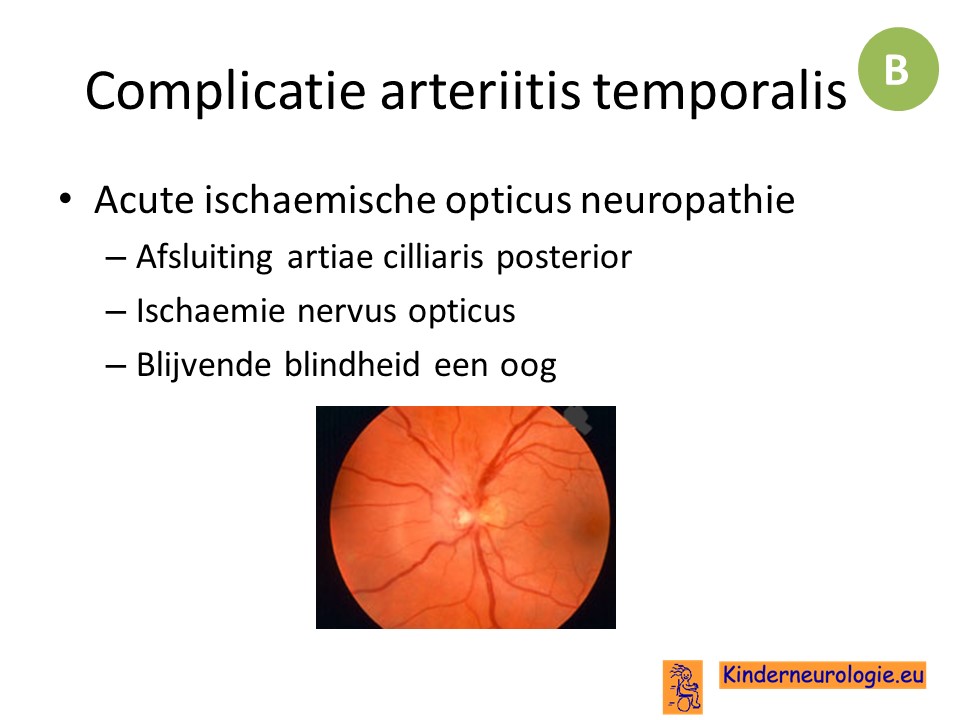
De gouden standaard voor het stellen van de diagnose is het nemen van een biopt uit de arteria temporalis. De patholoog ziet dan een vasculitis.

Met behulp van een ECHO kan de a priori kans op een arteriitis ingeschat worden. Ook kan de beste plaats voor het biopt bepaald worden.

Artteriitis temporalis wordt behandeld met het medicijn prednison.









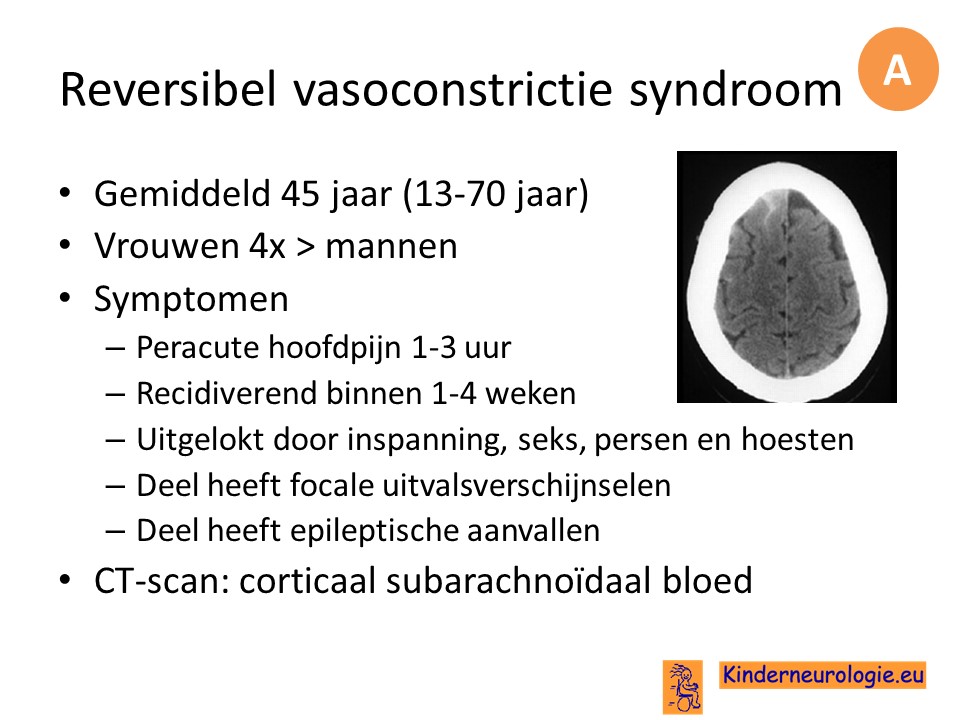
Peracute hoofdpijn is een red flag voor nader onderzoek. De meestvoorkomende oorzaak van peracute hoofdpijn die ernstige gevolgen kan hebben is een subarachnoidale bloeding. 11-25% van de mensen met een peracute hoofdpijn blijkt een subarachnoidale bloeding te hebben.
Wanneer aanvullend onderzoek geen afwijkingen laat zien en de patient goed hersteld wordt gesproken van thunderclap headache.
Peracute hoofdpijn kan verschillende oorzaken hebben.

Om de oorzaak te achterhalen wordt in eerste instantie een CT-scan verricht. Tot een aantal jaren terug werd indien de CT-scan geen aanwijzingen voor een bloeding liet zien een lumbaal punctie verricht om te kijken naar bloedpigmenten. Recent onderzoek heeft aangetoond dat dit niet meer nodig is, mits een 3e generatie CT-scan is gemaakt binnen 6 uur na ontstaan van de peracute hoofpijn, het verhaal typisch is en er geen neurologische uitvalsverschijnselen zijn. Anders wordt alsnog een LP gedaan, 12 uur na ontstaan van de klachten.
Wanneer de LP geen afwijkingen laat zien en er nog steeds hoofdpijnklachten bestaan kan ander aanvullend onderzoek nodig zijn, zoals een Ct-A, MRI, MRA, MRV of angiografie.








Er wordt gesproken van chronische dagelijkse hoofdpijn (CHD)wanneer een persoon meer dan 15 dagen per maand last heeft van hoofdpijn.
CHD
komt bij 4,6% van allen mensen voor, bij 6% van de vrouwen en bij 2,9% van de mannen.
Een andere naam voor chronische dagelijkse hoofdpijn
is H15+, deze term geeft aan dat er meer dan 15 dagen per maand hoofdpijn aanwezig is, maar dat dit dus niet dagelijks aanwezig hoeft te zijn.

De meest voorkomende oorzaak van chronische dagelijkse hoofdpijn is een primaire hoofdpijnvorm. Bij 2,1% van de mensen met chronische dagelijkse hoofdpijn is er sprake van een secundaire hoofdpijnvorm. De meest voorkomende secundaire hoofdpijn vorm als oorzaak voor chronische dagelijkse hoofdpijn is medicatie over gebruikshoofdpijn. Dit komt bij de helft van de mensen met chronische dagelijkse hoofdpijn voor.
Er zijn een aantal rode vlaggen, samengevat onder het acronieem SNNOOP10 die kunnen wijzen op de aanwezigheid van een secundaire hoofdpijn vorm. Dit kan reden zijn om een MRI-scan te maken. Biij 14,5 % van de mensen met chronische dagelijkse hoofdpijn zijn er een of meerdere rode vlaggen. Een MRI scan bij deze groep laat bij 2,1% een afwijking op de scan zien die een specifieke behandeling vraagt. Ook bij rode vlaggen is de kans op het vinden van een MRI afwijking die specifieke behandeling vraagt klein (en is de kans op het vinden van een toevalsbevinding groter.

Wanneer er geen aanwijzingen zijn voor een secundaire vorm van H15+, kan de duur van een onbehandelde aanval helpen in het maken van onderscheid. Er wordt onderscheid gemaakt in aanvallen die korter duren dan 4 uur en aanvallen die langer duren dan 4 uur.

Bij het ontstaan van chronische hoofdpijn spelen aanpassingen in het zenuwstelsel (sensitisatie) een belangrijke rol, net als medicatie overgebruik. Het advies is de medicatie te saneren en dat te bekijken welke primaire vorm van hoofdpijn overblijft. Aaerobe trainig, fysiotherapie en cognitieve gedragstherapie kunnen behulpzaam zijn om van chronische hoofdpijn weer terug te gaan naar episodische hoofdpijn of zelfs geen hoofdpijn meer.

Een van de meest voorkomende vormen van chronische hoofdpijn is chronische migraine. Jaarlijks gaat bij een op de 40 mensen een episodische vorm van migraine over in een chronische vorm. De kans hierop is bij vrouwen groter dan bij mannen. Ook zijn er meerdere risicofactoren die de kans op het ontstaan van chronische migraine verhogen. Met de juiste aanpak lukt het bij een op de twee mensen de chronische vorm van migraine weer om te zetten in een episodische vorm van migraine.

Een tweede vorm van chronische hoofdpijn is de chronische spierspanningshoofdpijn. Hoe vaak dit precies voorkomt is niet bekend, omdat hiervoor minder vaak medische hulp wordt gezocht dan voor chronische migraine.

Medicatie overgebruiks hoofdpijn is een secundaire vorm van chronische hoofdpijn die ook regelmatig voorkomt.

Er bestaat een hoofdpijnvorm waarbij mensen in korte tijd last krijgen van hoofdpijn die daarna niet meer verdwijnt en chronisch aanwezig blijft, dit wordt nieuw ontstane dagelijkse persisterende hoofdpijn genoemd.

Een vierde vorm van chronische lang aanhoudende hoofdpijn is hemicrania continua. Deze vorm van hoofdpijn reageert uitstekend op behandeling met indometacine.

Voor de chronische vormen van hoofdpijn die korter duren dan 4 uur wordt verwezen naar de teksten hierboven over deze specifieke vormen van hoofdpijn.
Referenties:
1. Kurth T et al, Migraine and the risk of cardiovascular disease in woman: prospective cohort study. BMJ 2016: 353i:2610
2. Blumenfeld AM, Aurora SK, Laranjo K, Papapetropoulos S.Unmet clinical needs in chronic migraine: Rationale for study and design of COMPEL, an open-label, multicenter study of the long-term efficacy, safety, and tolerability of onabotulinumtoxinA for headache prophylaxis in adults with chronic migraine. BMC Neurol. 2015;15:100
3. Pijpers JA, Wiendels NJ, Koppem H, Ferrari MD, Haan J en Terwindt G. Hoofdpijn door overgebruik van pijnmedicatie. Ned Tijdschr Geneeskund 2018:162:27-32
4. Biemond nascholingssyllabus Pijn en hoofdpijn 2023.
Laatst bijgewerkt: 16 december 2023 voorheen: 19 november 2023, 29 juli 2018 voorheen: 4 oktober 2017
Auteur: Jolanda Schieving
Heeft uw kind nog andere symptomen, laat het ons weten.