 kinderneurologie
kinderneurologie
Hoe te handelen bij een eerste aanval
Behandeling epilepsie: leefregels, wetten en SUDEP
Onderhoudsbehandeling met anti-epileptica
Anti-epileptica en zwangerschap
Andere behandelvormen epilepsie
Een epilepsie aanval is het gevolg van een overmatige, abnormale, synchrone ontlading van een verzameling corticale neuronen.

Niet iedereen met een epilepsie aanval heeft meteen epilepsie.
Een persoon met twee aanvallen hebben met minstens 24 uur tussentijd binnen een jaar. Ook mag de aanval geen wegneembare factor hebben (bijvoorbeeld een hypoglycaemie). Dit wordt ook wel een ongeprovoceerde aanval genoemd.

Epilepsie-aanvallen komen best vaak voor.

Epilepsie ontstaat vaak op jonge leeftijd of op de oudere leeftijd. Er is geen groot verschil tussen mannen en vrouwen. Wereldwijd hebben ongeveer 70 miljoen mensen epilepsie.

Driekwart van de nieuw ontstane epilepsie begint op de kinderleeftijd !

Bij aanvallen wordt vaak al snel gedacht aan epilepsie, maar dit hoeft helemaal niet zo te zijn.

Onderstaand is een hulpmiddel om te kijken of er sprake is van epilepsie of niet. Het is een hulpmiddel, dat betekent dat er uitzonderingen op de regel kunnen zijn.

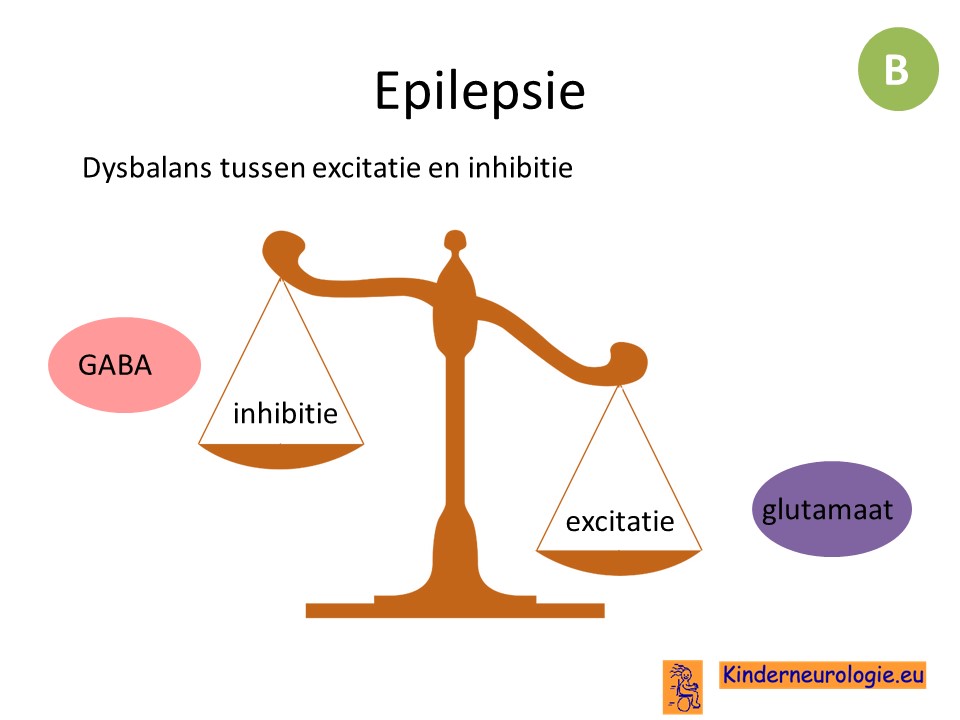
Bij epilepsie is er sprake van een dysbalans tussen exciterende en inhiberende neuronen.
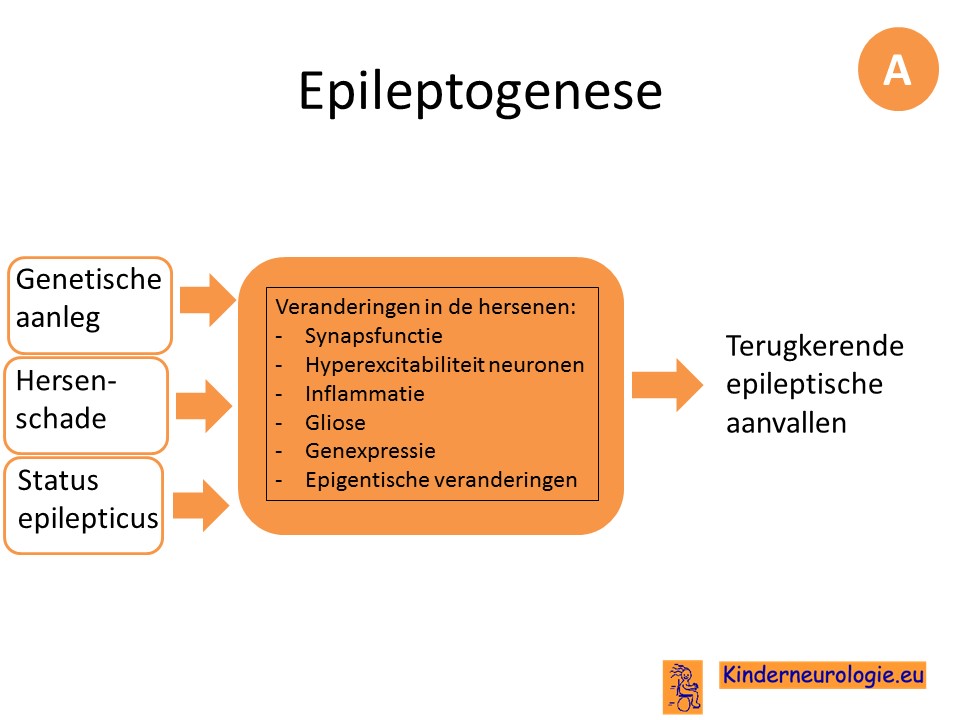
Als gevolg van herhaalde epilepsie-aanvallen kunnen veranderingen in de hersenen ontstaan waardoor steeds gemakkelijker epilepsie aanvallen ontstaan.
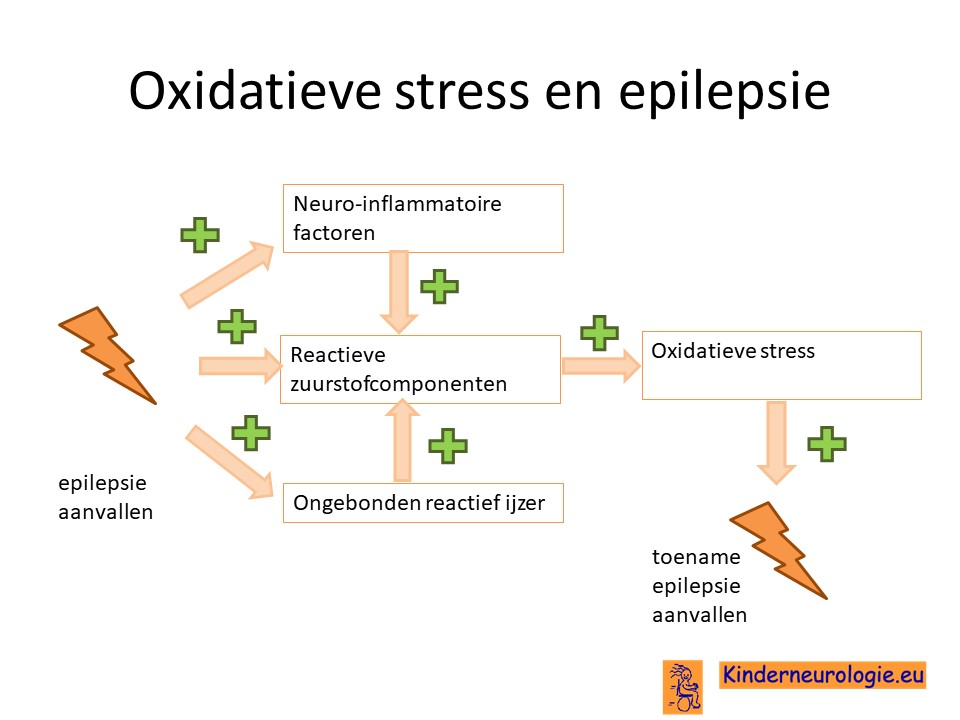
Neuroinflammatie speelt een belangrijke rol bij het ontstaan van epilepsie. Gliacellen blijken zogenaamde neuro-inflammatoire factoren te produceren.
Ook blijken epilepsieaanvallen te zorgen voor een toename van reactieve zuurstofcomponenten. Deze reactieve zuurstofcomponenten kunnen zorgen voor schade aan neuronen doordat ze de oxidatieve stress pathway activeren. Ongebonden reactief ijzer in de hersenen kan de activatie van deze oxidatieve stress pathway stimuleren. Epilepsie aanvallen zorgen voor meer ongebonden reactief ijzer in de hersenen. De neuro-inflammatoire factoren blijken deze activatie nog een keer extra te kunnen versterken.
Epilepsie aanvallen worden onderverdeeld in focale en gegeneraliseerde aanvallen.

Bij een gegeneraliseerde vorm van epilepsie verspreidt de epileptische activiteit zich via de thalamus tegelijkertijd naar de gehele cortex toe.
Bij een focale epilepsie spreidt de epileptische activiteit zich lokaal uit. De epileptische activiteit kan uitbreiden naar de thalamus en via de thalamus kan de epileptische activiteit zich weer uitbreiden naarde gehele cortex waardoor een secundair gegeneraliseerde aanval ontstaat. In de nieuwe classificatie wordt dit van focaal naar bilateraal genoemd.

Een EEG kan behulpzaam zijn bij het maken van het onderscheid tussen een focale of een generaliseerde aanval.

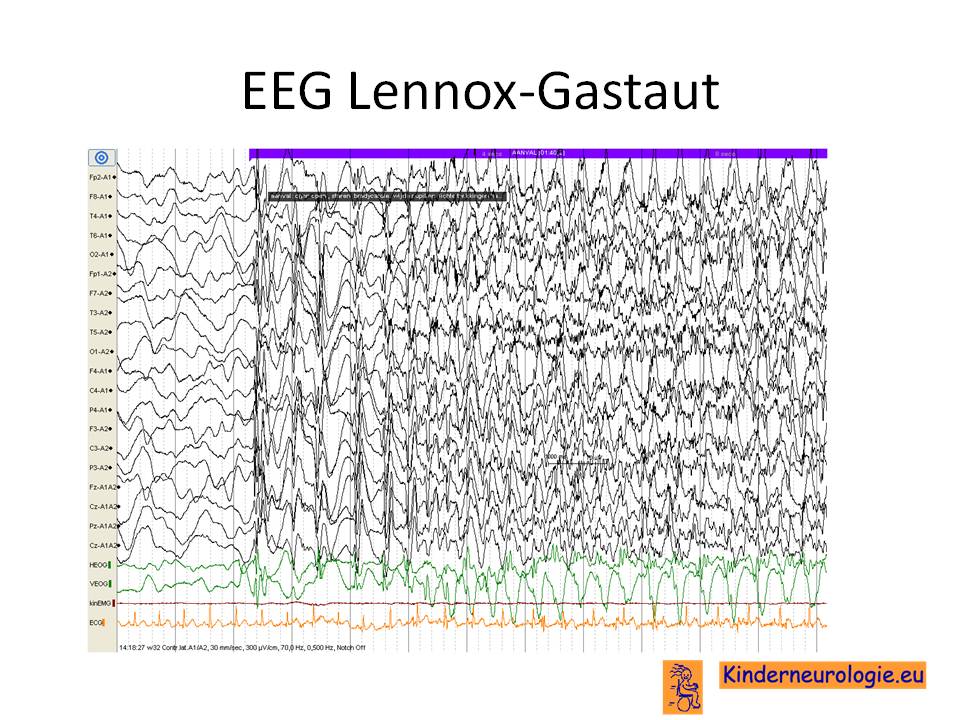
Bij een generaliseerde aanval zit de epileptische activiteit (vaak scherp en hooggevolteerd) in de gehele hersenen en is dus zichtbaar op alle kanalen. Bij een focale aanval zit de epileptische activiteit in een deel van de hersenen en is zichtbaar op een aantal, maar niet alle kanalen van het EEG.

In 2017 heeft de International League Against Epilepsy een nieuwe indeling gemaakt in aanvallen.
Er wordt nu onderscheid gemaakt tussen aanvallen met een focaal of gegeneraliseerd begin en een groep met een onbekend begin.

Het overzicht van de verschillende aanvallen ziet er dan zo uit:


De motore en niet motore symptomen kunnen nog weer nader omschreven worden.

De plaats van de focale epilepsie in de hersenen bepaalt welke motore of niet motore symptomen zullen ontstaan.

Frontale en temporale focale epilepsie kunnen veel op elkaar lijken, onderstaande tabel kan helpen om onderscheid tussen beide type aanvallen te maken.

Ook gegeneraliseerde aanvallen kunnen verder onderverdeeld worden.

Epilepsie kent verschillende oorzaken. Er kan een structurele beschadiging zijn van de hersenen (bijvoorbeeld een bloeding, een herseninfarct, een hersentumor of een aanlegstoornis), er kan een een verandering zijn in het DNA. Soms is de oorzaak ook nog niet bekend, dit wordt wel cryptogene epilepsie genoemd. Met nieuwere onderzoekstechnieken kan de oorzaak in de toekomst wellicht wel achterhaald worden.
Een aanval die ontstaat binnen een week na ontstaan van een hersenbeschadiging, telt niet mee voor de definitie epilepsie. Aanvallen die na een week ontstaan wel, deze aanvallen zijn namelijk vaker blijvend dan aanvallen die in het acute stadium ontstaan.

De meest voorkomende oorzaak van epilepsie is een genetische oorzaak. De oorzaak hangt wel sterk samen met de leeftijd waarop de epilepsie ontstaat. Bij ouderen zijn structurele afwijkingen (zoals een herseninfarct of een hersenbloeding) vaker de oorzaak van epilespie dan bij jongeren.

Structurele epilepsie kent verschillende oorzaken

Via verschillende genetische mechanismen kan epilepsie ontstaan

Bij monogenetische oorzaken van epilepsie is er vaak sprake van een mutatie in een kanaal op neuronen. Het kan gaan om een mutatie in natrium, kalium, calcium, chloor kanalen of van kanalen voor GABA of acetylcholine.

Classificeer met deze gegevens de epilepsie

Er bestaan ook verschillende epilepsie syndromen. Een epilepsie syndroom wordt gekenmerkt door een bepaald type aanvallen, op een bepaalde leeftijd, met vaak bepaalde oorzaken en een bijpasende behandelmethode.
Het kan dus helpen om zo'n epilepsie syndroom te herkennen.

Het meest voorkomende epilepsie syndroom is de zogenaamde Rolandisch epilepsie

Op het EEG zijn pieken te zien in het rolandische gebied: centerotemporale pieken.

Ook absence epilepsie is een veelvoorkomend epilepsie syndroom. Absences zijn aanvallen waarbij kinderen kortdurend afwezig zijn en vaak staren, soms maken ze automatisch bewegingen. Er bestaan twee vormen van absence epilepsie. Een vorm die ontstaat bij jonge kinderen meestal rond de 6-7 jaar en die kinderabsence epilepsie wordt genoemd en een vorm die wat later ontstaat en juveniele absence epilepsie wordt genoemd.

Op het EEG typische 3/ seconden piekgolven.


Kenmerkend voor het EEG bij juveniele myoclonus epilepsie is het voorkomen van polypiekgolfcomplexen.
Een deel van de kinderen met een juveniele myoclonus epilepsie is ook fotosensibel.



Wanneer een persoon een aanval heeft gehad, is het belangrijk een aantal stappen te doorlopen.
Stap 1: is het een epilepsie aanval?
Het is bij een eerste aanval van belang om na te gaan of er sprake is van een epilepsie aanval of van een ander type aanval. Een goede anamnese, heteroanamnese zijn hierbij heel belangrijk. Ook video-opname van de aanval kan belangrijke informatie geven.

Bedenk dat andere soorten aanvallen kunnen lijken op epilepsie aanvallen.
Bij aanvallen met bewustzijnsverlies staan syncope en PNEA voornamelijk in de DD, bij aanvallen met intact bewustzijn of bewustzijnsveranuwing is de DD breder.

stap 2: is de aanval ongeprovoceerd?
Aanvallen die het gevolg zijn van een wegneembare oorzaak tellen niet mee voor de definitie van epilepsie.

Ook tellen aanvallen die ontstaan in de eerste week na het ontstaan van een hersenziekte niet mee voor de definitie van epilepsie. Dit worden acuut symptomatische aanvallen genoemd.
Stap 3: classificeer de aanval
Gaat het om een focale of een gegeneraliseerde aanval of is dit niet goed duidelijk?
Stap 4: is het de eerste aanval?
Er wordt pas gesproken van epilepsie wanneer een patient twee ongeprovoceerde aanvallen heeft gehad. Het loont daarom om zorgvuldig na te gaan of een patient al eerder aanvallen heeft gehad.

Stap 5: Wat is de oorzaak van de aanval? Bij kinderen kan er sprake zijn van een epilepsie syndroom?
Er wordt onderscheid gemaakt in 5 verschillende oorzaken van epilepsie: genetisch, structureel, metabool, immuun en infectieus. Daarnaast een rest categorie overig.
Bij volwassenen wordt aan een genetische oorzaak gedacht wanneer er sprake is van epilepsie-plus, dat wil zeggen naast epilepsie nog een ander neurologisch symptoom zoals een verstandelijke beperking, een bewegingsstoornis en/of migraine.
Bij kinderen wordt ook gekeken of er sprake kan zijn van een epilepsiesyndroom, dat wil zeggen een bepaald type aanvallen, op een bepaalde leeftijd, met bepaalde kenmerken klinisch en op het EEG en soms ook een kenmerkende behandeling en prognose.

Stap 6: Wat is het risico op een volgende aanval?
Het is voor de patient met epilepsie belangrijk om te weten wat het risico is op een volgende aanval. Het risico op een nieuwe aanval is verhoogd (> 60%) wanneer de patient twee niet geprovoceerde aanvallen heeft gehad.
Voor volwassen patienten die een aanval hebben gehad, geldt dat er in het geval van corticale afwijkingen op de MRI-scan of passende afwijkingen op het EEG, de kans > 60% is dat er de komende 10 jaar een nieuwe aanval zal ontstaan.

Het is belangrijk om een goede MRI-scan te maken.

Bij volwassenen voegt genetische informatie meestal weinig toe aan het risico op een volgende aanval. Bij bepaalde groepen volwassenen en kinderen kan dit anders liggen.

De behandeling van epilepsie bestaat uit het geven van goede voorlichting en informatie en het eventueel geven van medicatie.
Hier op de site bij het ziektebeeld epilepsie en dan onder het kopje behandeling vindt u diverse vormen van voorlichting en informatie.

In veel ziekenhuizen werken epilepsieverpleegkundigen of consulenten die voorlichting en informatie kunnen geven.

Mensen met epilepsie krijgen een aantal leefregels mee.

Het hebben van epilepsie en het gebruik van medicatie heeft consequenties voor het dagelijks leven.
Epilepsie heeft gevolgen voor het halen of behouden van het rijbewijs.


Anti-epileptica zijn van invloed op de werking van de anti-conceptiepil. Aanpassen van de pil of het nemen van andere voorzorgsmaatregelen zijn belangrijk met name bij gebruik van bepaalde middelen.
![]()
Medicamenteuze behandeling
Wat betreft de medicatie wordt er onderscheid gemaakt tussen medicatie die gebruikt kan worden om een aanval te onderdrukken en medicatie die gebruikt kan worden om te voorkomen dat er epilepsie aanvallen ontstaan.

Wanneer een aanval langer aanhoudt dan 5 minuten, dan wordt de kans per minuut kleiner dat de aanval vanzelf zal stoppen. Daarom worden gegeneraliseerde aanvallen die langer duren dan 5 minuten behandeld met medicijnen die de aanval kunnen onderdrukken. Tegenwoordig wordt steeds vaker 3 minuten aangehouden dan 5 minuten.

Deze 5 minuten geldt met name voor tonische clonische aanvallen. Voor focale aanvallen en absences kunnen wat ruimere tijden worden aangehouden. In elke situatie moet proberen voorkomen te worden dat de aanval te langdurig aanhoudt.


Benzodiazepinen worden veel gebruikt om aanvallen in de acute fase te onderdrukken. De meeste gebruikte medicatie in de thuissituatie is diazepam rectiole of midazolam neusspray.

De benzodiazepines verschillen in tijd tot effect, het maximale effect wat bereikt kan worden en de tijdsduur waarin het middel effect heeft.

Een status epilepticus is een epilepsieaanval die langer aanhoudt dan 5 minuten. Dit is een noodsituatie waarnaar gehandeld moet worden.

Er zijn verschillende soorten anti-epileptica met verschillende werkingsmechanismes in de handel.

In 2022 is ook een nieuw middel op de markt gekomen cenobaat dat de GABA kanalen stimuleert en de Natriumkanalen remt.
Bij het wel of niet starten van medicijnen moeten de voordelen van medicatie worden afgewogen tegen de nadelen.

Verschillende factoren van zowel kind, ouders als dokters bepalen welk anti-epilepticum voor dit kind het meest geschikt is.

Behandelbaarheid epilepsie
Met behulp van medicijnen lukt het bij zeven op de tien mensen om de epilepsie onder controle te krijgen, er komen geen of nauwelijks nog aanvallen voor.

Bij een deel van de mensen met epilepsie blijven de aanvallen komen ondanks gebruik van meerdere medicijnen (anti-epileptica). Deze vorm van epilepsie wordt therapieresistent genoemd. De reden waarom dit bij sommige mensen gebeurd is niet bekend. Waarschijnlijk spelen meerdere factoren een rol zoals de oorzaak van de epilepsie, aanpassingen in de hersenen of overexpressie van multi drug transporter P-glycoproteine in de hersenen die zorgt dat de anti-epileptica weer uit de hersenen worden afgevoerd voordat ze in gelegenheid zijn geweest om hun werk te doen.
De onderliggende oorzaak is ook van invloed op de kans dat de behandeling effectief zal zijn.
Epilepsie aanvallen die kort (binnen de eerste maand) na het ontstaan van een beroerte ontstaan, zijn vaak moeilijker te behandelen dan epilepsie aanvallen die pas na enkele maanden na het ontstaan van een beroerte ontstaan.
Ook is de kans op een moeilijk behandelbare vorm van epilepsie na het doormaken van een beroerte groter wanneer een status epilepticus de eerste uiting is van epilepsie, wanneer er sprake is van een bloeding en bij grote beroertes.
Mensen die een beroerte hebben gehad, krijgen vaak bloedverdunners om de kans op het ontstaan van een nieuwe beroerte te verlagen. Het is belangrijk bij de keuze van de anti-epileptica hiermee rekening te houden. Enzyminducerende anti-epileptica (zoal carbamazepine, fenytoine) hebben een interactie met bloedverdunners, ook valproaat kan deze interactie hebben.
Zwangerschap
Het gebruik van anti-epileptica kan schade veroorzaken bij het nog ongeboren kind. De kans hierop is bij het ene anti-epilepticum hoger dan bij het andere. Ook de dosering van het anti-epilepticum kan van invloed zijn op de kans op het ontstaan van aangeboren afwijkingen bij het kind (oa bij carbamazepine, fenobarbital, lamotrigine en valproaat).
Daarom is het belangrijk dat een zwangere die anti-epileptica gebruikt voordat zij zwanger wordt een afspraak inplant met de neuroloog om te praten wat het verstandigst is om te doen met de anti-epileptica voor tijdens en na de zwangerschap.

Indien mogelijk wordt geprobeerd om tijdens de zwangerschap de zwangere te behandelen met een anti-epilepticum. Er bestaat een lichte voorkeur voor lamotrigine en levetiracetam.Tijdens de zwangerschap dalen spiegels van veel anti-epileptica, na de bevalling normaliseert dit weer. Het kan daarom nodig zijn om de dosering tijdens de zwangerschap aan te passen.
Tegenwoordig wordt zwangeren met epilepsie niet meer geadviseerd om een hogere dosering foliumzuur te gebruiken, alleen nog indien zij eerder een kind hebben gehad met een neuraalbuisdefect of een foliumzuur afhankelijke aandoening hebben.

Het valt moeilijk te voorspellen hoe de epilepsie zal veranderen door de zwangerschap. Bij de helft van de zwangeren verandert er niets vergeleken met de situatie voor de zwangerschap, bij de andere helft neemt de frequentie van de aanvallen toe of juist af.

Het wordt zwangeren met epilepsie geadviseerd om in het ziekenhuis te bevallen.

In praktijk mogen vrouwen die anti-epileptica gebruiken borstvoeding geven.

Wanneer het met medicijnen niet lukt om de epilepsie onder controle te krijgen, bestaan er andere behandelmogelijkheden.

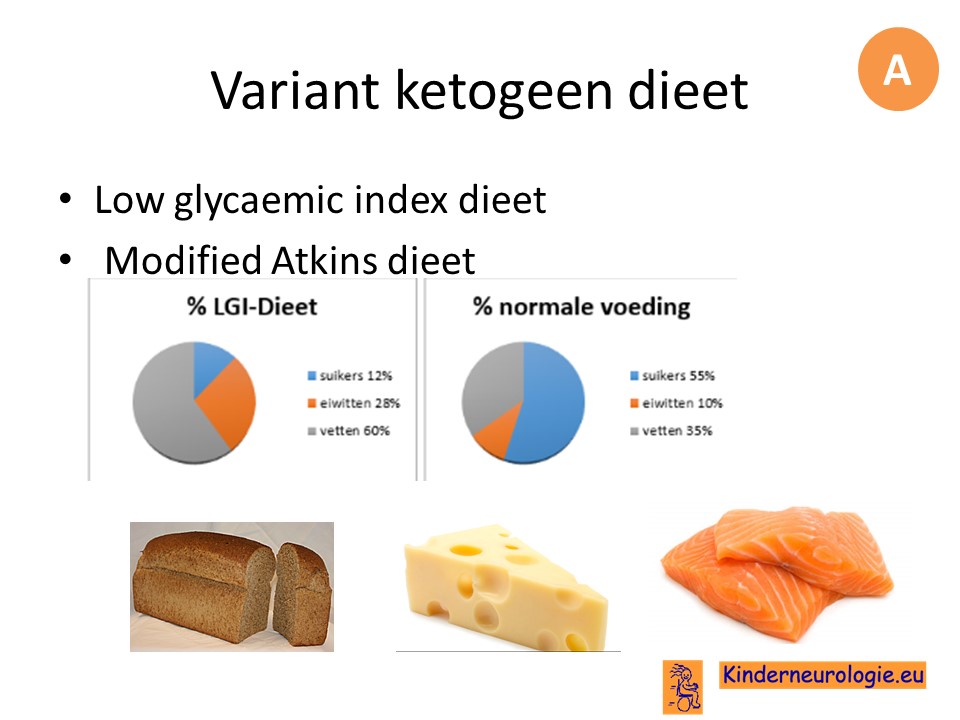
Het ketogeen dieet is een alternatieve behandeling voor moeilijk behandelbare vormen van epilepsie.
Het is een dieet waarin het lichaam overschakelt van een koolhydraatstofwisseling naar een vetstofwisseling.
De hersenen gaan dan ketonen als brandstof gebruiken.

Het klassieke ketogene dieet is heel zwaar en moeilijk vol te houden.
Daarom is er een variant ketogeen dieet gekomen met medium chain triglyceriden (MCT) in een drank, waarnaast er een beetje normaal met het gezin meegegeten kan worden.

Inmiddels zijn er nog milde varianten van het ketogeen dieet gekomen, die nog beter vol te houden zijn en hetzelfde effect kunnen hebben.

Een ander alternatief voor een behandeling met medicijnen is een nervus vagus stimulator. Dit is een pacemaker die de 10e hersenzenuw, de nervus vagus stimuleert. De nervus vagus is de belangrijkste zenuw van het parasympatische zenuwstelsel die het lichaam tot rust brengt. Het heeft ook een positief effect op epilepsie. En een totaal ander bijwerkingen profiel dan anti-epileptica.

Comorbiditeit
De helft van de mensen die epilepsie heeft, heeft daarnaast ook nog andere problemen. Dit wordt co-morbiditeit genoemd.
Bij de helft van de mensen met epilepsie komen angst- en stemmingsstoornissen voor. Het is belangrijk om hier aandacht, begeleiding en behandeling naar in te zetten. Ook zijn mensen met epilepsie kwetsbaarder voor het krijgen van een psychose of een persoonlijkheidsstoornis. Dit kan weer van invloed zijn op de therapietrouw.
Een koortsstuip is een bepaald type epilepsie aanval bij de nog onrijpe hersenen van het jonge kind. Deze aanvallen tellen niet mee bij het beoordelen of er sprake is van epilepsie. De meeste aanvallen komen voor bij kinderen tussen de leeftijd van 1-2 jaar. Na de leeftijd van 5 jaar komen koortsstuipen zelden meer voor.

Koortsstuipen komen best frequent voor, een op de 20 kinderen krijgt een koortsstuip.

Een koortsstuip ziet er meestal uit als een (tonisch) clonische symmetrische aanval, maar in principe kan elk type epilepsie aanval voorkomen. Er wordt onderscheid gemaakt tussen typisch en atypisch koortsstuipen. Dit is met name van belang voor de kans op het ontwikkelen van epilepsie in de toekomst.

Epilepsie-aanvallen als gevolg van een hersen(vlies)ontsteking kunnen veel lijken op koortsstuipen. Deze aanvallen moeten niet gemist worden. Een aantal red-flags bij een epilepsie aanval bij koorts die wijzen in de richting van een mogelijke hersenvliesontsteking zijn: al een aantal dagen ziek zijn voor de aanval (koortsstuipen ontstaan vaak aan begin van de ziekteperiode), nekstijfheid, petechieen of het krijgen van meerdere aanvallen. Deze kinderen moeten altijd in het ziekenhuis onderzocht worden.

De meeste koortsstuipen gaan vanzelf over binnen enkele minuten. Wanneer de aanval na 5 minuten nog niet over is, zullen medicijnen worden toegediend (benzodiazepines) die de aanval kunnen onderdrukken.

Verschillende soorten benzodiazpines kunnen worden toegediend, de meest gebruikte in Nederland zijn diazepam en midazolam. In het buitenland wordt lorazepam ook vaak gebruikt.

Wanneer een kind een keer een koortsstuip heeft gehad, dan is de kans groter dat er nog meerdere koortsstuipen volgen.

Kinderen die een koortsstuip hebben gehad, hebben een grotere kans om later een epilepsie aanval te krijgen. Hier is het onderscheid tussen een typische en een atypische koortsstuip van belang voor.
Een EEG zegt niets over de kans dat er later epilepsie zal ontstaan. Het is dus niet nodig om een EEG te maken bij kinderen met koortsstuipen.

PNEA is de afkorting van psychogene non-epileptica attacks, de naam voor aanvallen die veel lijken op epilepsie aanvallen maar dit niet zijn.

PNEA ontstaat vaak als gevolg van stress door emoties in het lichaam. Het is een manier om deze stress te ontladen. Door de PNEA daalt het stress niveau weer.

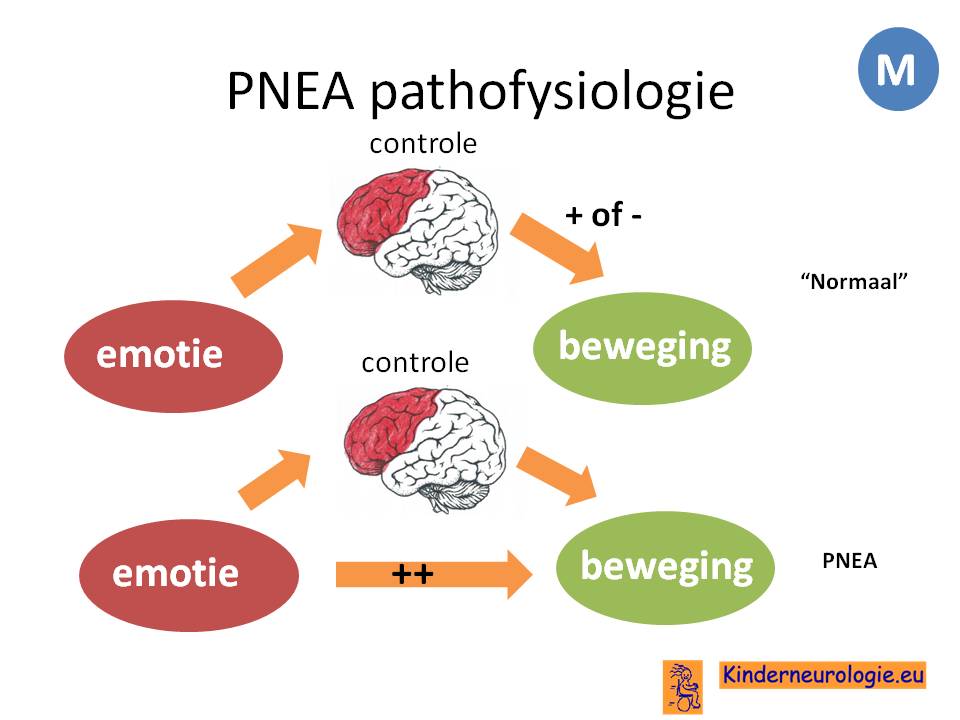
Bij dieren is het heel gewoon dat er een directe verbinding is tussen de centra die emoties regelen in de hersenen (het limbische systeem) en tussen centra die beweging regelen (primaire motore cortex). Dit is ook te zien aan dieren, wanneer zij stress in hun lichaam hebben gaan ze bijvoorbeeld met hun kop schudden om zo deze stress weer uit het lichaam te krijgen.

Mensen hebben geleerd om deze automatische reactie te onderdrukken. De emoties hebben niet meer een directe verbinding met de gebieden de beweging regelen, maar een indirecte verbinding via de frontaal kwab. De frontaal kwab beslist als het ware of het gepast is om een emotie om te zetten in een beweging. Vaak besluiten wat dat het niet gepast is. Als het goed is, wordt de stress dan om gezet in een beweging die wel gepast is, zoals bijvoorbeeld hardlopen om er toch voor te zorgen dat de stress uit het lichaam gaat.
Bij mensen met PNEA is de verbinding tussen het centrum voor emoties (limibische systeem) en het motorische systeem nog wel sterk aanwezig. Emoties kunnen dus automatisch zorgen dat er een bewegingspatroon ontstaat, in dit geval de PNEA.
Mensen met PNEA kunnen dus minder last krijgen van PNEA door bewust de aanval te beinvloeden en bijvoorbeeld te kiezen voor een ander bewegingspatroon wat minder belemmerend is om stress te ontladen (bijvoorbeeld in een balletje knijpen).
Of door andere manier te vinden, bijvoorbeeld door ontspanningsoefeningen om het stress niveau naar beneden te krijgen.

laatst bijgewerkt: 17 augustus 2023 voorheen: 5 maart 2023 en 20 juli 2022, 16 december 2021, 15 augustus 2021, 29 juli 2018 en 31 mei 2016
Referenties
1. Biemond cursus epilepsie en slaapstoornissen 2021
2. Association of Levetiracetam Concentration With Seizure Frequency in Pregnant Women With Epilepsy. Schelhaas M, Wegner I, Edens M, Wammes-Van Der Heijden E, Touw D, Ter Horst P. Neurology. 2023:100:e172-e181
Auteur: JH Schieving
Heeft uw kind nog andere symptomen, laat het ons weten.